Воздушно-капельные инфекции (часть 2).ppt
- Количество слайдов: 97

Кафедра микробиологии и вирусологии РГМУ им. Р. И. Пирогова БАКТЕРИАЛЬНЫЕ ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ

Лабораторная диагностика туберкулеза, дифтерии, легионеллеза

Туберкулез • Это хроническая бактериальная инфекция с образованием гранулем в пораженных тканях и выраженной реакцией клеточного иммунитета с участием цитотоксических Тлимфоцитов (гиперчувствительность замедленного типа, ГЗТ)

Микобактерии • Отдел Firmicutes • Сем. Mycobacteriaceae • Род Mycobacterium Патогенные для человека возбудители – Мусоbacterium tuberculosis, M. bovis, M. africanum, M. leprae Условно-патогенные(атипичные) микобактерии M. kansasii M. intracellulare M. scrofuloceum

Микобактерии туберкулеза

Микобактерии – возбудители туберкулеза легких • Неподвижные, тонкие прямые или несколько изогнутые палочки • Клеточная стенка представлена большим количеством липидов (40%) Высокое содержание липидов обеспечивает устойчивость к кислотам, спиртам, щелочам, дезинфицирующим средствам • Это факультативные внутриклеточные паразиты

Факторы патогенности • Липидные фракции клеточной стенки • Корд-фактор (димиколат трегалозы) – фактор адгезии и колонизации, антифагоцитарный фактор • Воск Д – пептидогликолипид, содержит миколовые кислоты, антифагоцитарный фактор • Белковый фактор - Туберкулин (высвобождается при распаде микобактерий) – антиген, против которого направлен иммунный ответ

Роль корд-фактора и миколиновых кислот в патогенезе туберкулеза • Подавляют слияние фаго- и лизосомы, • Усиливают секрецию макрофагами провоспалительных цитокинов (IL-1, TNFα), • Служат адъювантами, усиливая и ускоряя процессы активации и дифференцировки клонов цитотоксических. Т-клеток
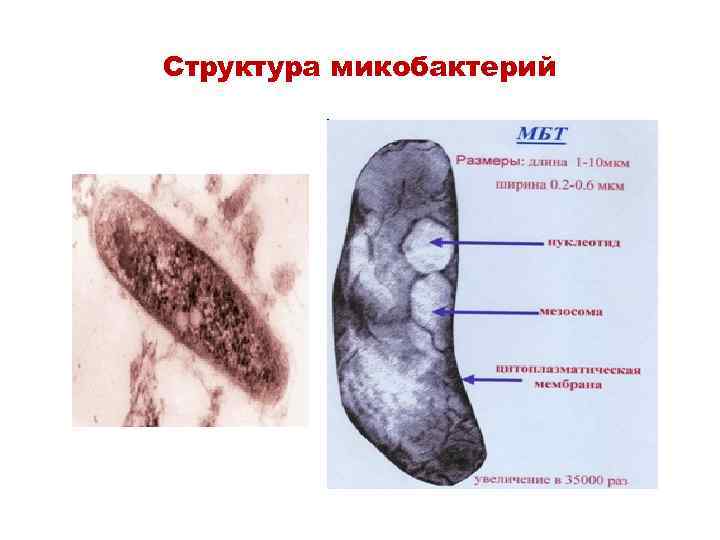
Структура микобактерий
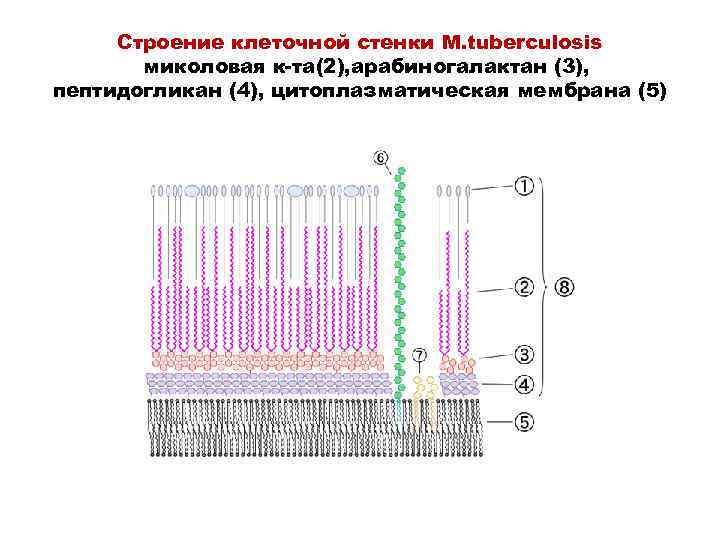
Строение клеточной стенки M. tuberculosis миколовая к-та(2), арабиногалактан (3), пептидогликан (4), цитоплазматическая мембрана (5)

1 этап микробиологической диагностики- преаналитический • Взятие мокроты • Исследуют утреннюю порцию свободно откашливаемой мокроты, натощак. Перед откашливанием необходимо почистить зубы, десны, язык, слизистую щек и прополоскать рот кипяченой водой • Мокроту собирают в стерильный контейнер с завинчивающейся крышкой. Сроки доставки в лабораторию – не более 1, 5 -2 часов от момента ее получения

Бактериоскопический способ микробиологической диагностики • Бактериоскопический метод включает: • - прямую микроскопию • - микроскопию предварительно обогащенного материала • - люминисцентную микроскопию
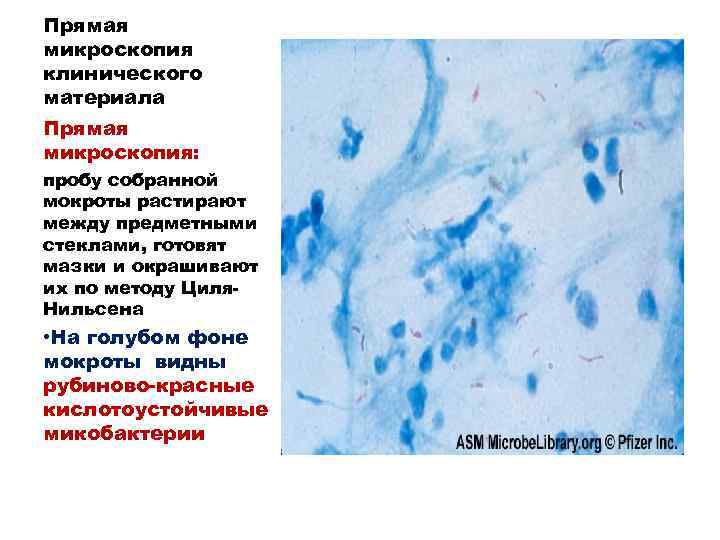
Прямая микроскопия клинического материала Прямая микроскопия: пробу собранной мокроты растирают между предметными стеклами, готовят мазки и окрашивают их по методу Циля. Нильсена • На голубом фоне мокроты видны рубиново-красные кислотоустойчивые микобактерии

Бактериоскопический метод (продолжение) • Микроскопия предварительно обогащенного материала: мокроту концентрируют с помощью методов гомогенизации и флотации -гомогенизация: к собранной в течение суток мокроте добавляют 1% р-р Na. OH, встряхивают (шюттель – аппарат) и центрифугируют - флотация: гомогенизированную мокроту помещают в колбу с узким тубусом, добавляют ксилол или бензол, встряхивают и доливают дистиллированную воду до метки (50 или 100 мл), • всплывают капли ксилола и сорбированные на них микобактерии. Готовят мазки и окрашивают их по Цилю-Нильсену

Метод флотации (окраска мазка по Цилю-Нильсену)
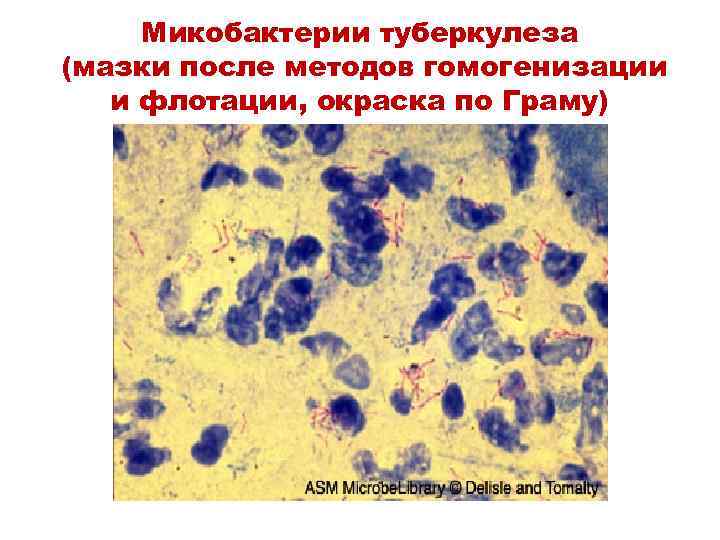
Микобактерии туберкулеза (мазки после методов гомогенизации и флотации, окраска по Граму)

Бактериоскопический метод диагностики Люминисцентная микроскопия • Основана на свойствах липидов микобактерий поглощать люминисцентные красители и создавать свечение в люминисцентном микроскопе • Мазки окрашивают (ауромин+родамин) • Туберкулезные микобактерии дают желто-зеленое свечение, нетуберкулезные – зеленое

Микрокультивирование (метод Прайса) • Метод ускоренной диагностики, сочетание бактериологического метода (микрокультивирования) и микроскопии • Готовят мазки с предварительной обработкой мокроты 2%-ным р-ром H 2 SO 4 (чтобы убрать сопутствующую микрофлору) и помещают стекла в цитратную кровь (жидкая питательная среда) • Через каждые 3 -5 дней проводят анализ окрашенных мазков для выявления микроколоний микобактерий • Вирулентные палочки туберкулеза обнаруживают по присутствию корд-фактора в виде изогнутых жгутов, невирулентные микобактерии - по рыхлым скоплениям бактериальных клеток
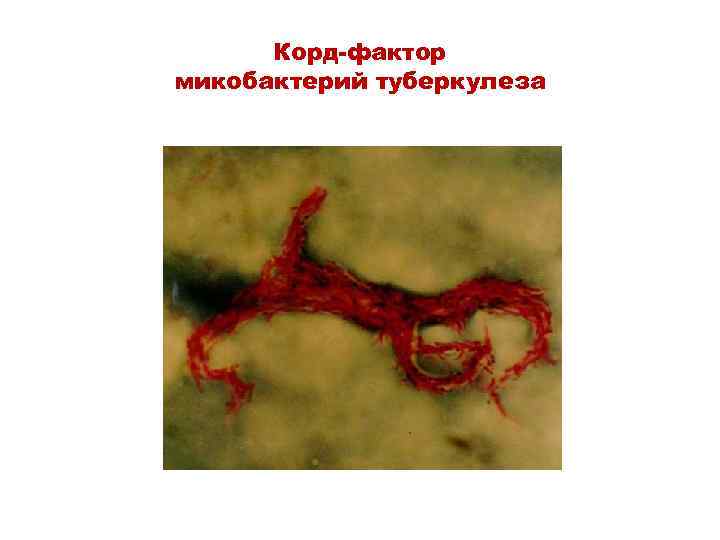
Корд-фактор микобактерий туберкулеза

Корд-фактор (окраска родамин + аурамин)

Бактериологическое исследование Цель – получить чистую культуру возбудителя туберкулеза, идентифицировать бактерии и определить чувствительность к терапевтическим препаратам Мокроту обрабатывают щелочью (2%р-р Na. OH) или кислотой (10% р-р H 2 SO 4), затем делают посев полученного осадка на яичную среду Левенштейна Йенсена (или другие среды: Финна-II, Сотона) и длительно инкубируют (например, до 2 мес) • M. tuberculosis образуют «морщинистые» колонии кремового цвета (R-форма) При дифференциальной диагностике проводят ниациновую пробу (способность микобактерий туберкулеза синтезировать никотиновую кислоту
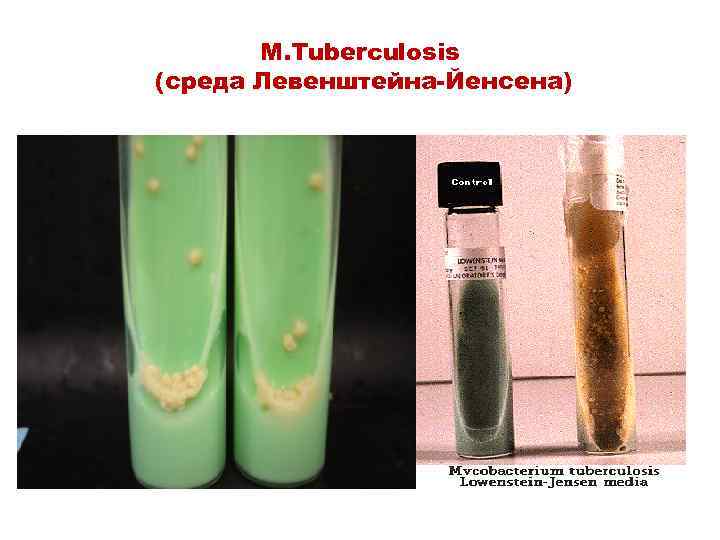
M. Tuberculosis (среда Левенштейна-Йенсена)

Культуральный метод (среда Левенштейна-Йенсена)
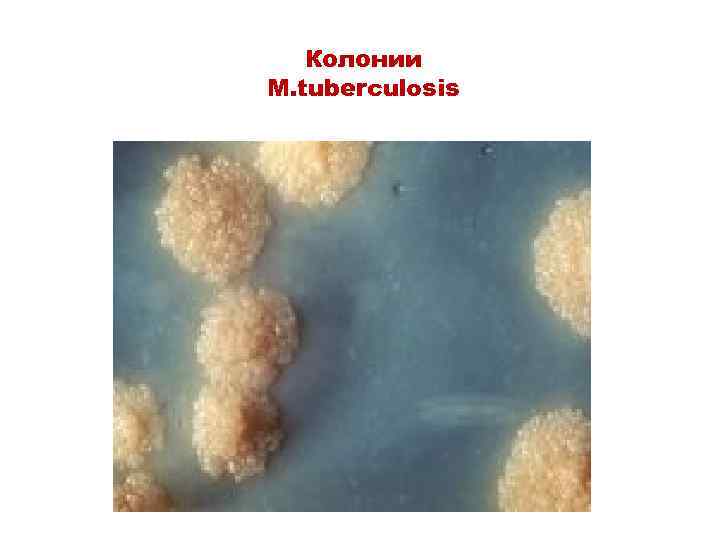
Колонии M. tuberculosis

Серологический метод • Выявляют антитела в сыворотках больных • Идентифицируют антигены микобактерий в исследуемом клиническом материале • В реакциях используют методы: РСК, РПГА, ИФА

Идентификация возбудителя • При диагностике туберкулеза используют молекулярно-генетический метод • Разработаны «чипы» , что позволяет четко установить структуру микобактерий туберкулеза
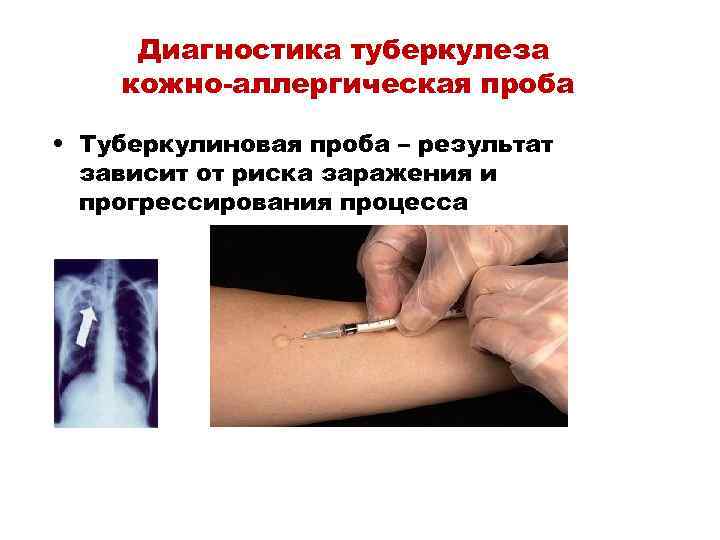
Диагностика туберкулеза кожно-аллергическая проба • Туберкулиновая проба – результат зависит от риска заражения и прогрессирования процесса

Туберкулиновая проба • Проба Манту – внутрикожная проба – применяется как основной метод диагностики при массовых обследованиях населения • Проба предназначена для отбора группы лиц с целью ревакцинации, раннего выявления начальных форм туберкулеза, обнаружения случаев инфицирования микобактериями • Туберкулин – комплекс факторов, которые высвобождаются при распаде микобактерий • Состоит из белковых фракций и содержит полисахариды. Это основной антиген, который вызывает иммунный ответ в сенсибилизированном организме, обусловленный активностью цитотоксических Т-лимфоцитов

Проба Манту Применяемые препараты • Туберкулин – комплекс факторов, которые высвобождаются при распаде микобактерий • Состоит из белковых фракций и содержит полисахариды. Это основной антиген, который вызывает иммунный ответ в сенсибилизированном организме, обусловленный активностью цитотоксических Т-лимфоцитов • PPD выбран в качестве Международного стандарта это очищенный препарат, производный микобактерий туберкулеза (широко применяется в настоящее время)

Результат положительной пробы Манту – реакция гиперчувствительности замедленного типа, ГЗТ • Белок туберкулин, впервые выделенный после культивирования в глицериновой питательной среде, был способен вызывать через 24 -48 ч характерную реакцию после внутрикожного введения инфицированным пациентам. Это ГЗТ реакция гиперчувствительности замедленного типа • При ГЗТ сенсибилизированные Т-клетки инфицированного пациента концентрируются в месте введения туберкулина. Через 72 ч – учет результатов реакции Положительная проба: папула d= 5 мм и более Отрицательная проба: уколочная реакция (0 -1 мм) указание на отсутствие предшествующей инфекции

Механизмы патогенеза • Макрофаги могут стать «убежищем» для внутриклеточных патогенов • При отсутствии элиминации возбудителя – туберкулезная палочка остается в фагосоме • Персистенция внутриклеточных патогенов в альвеолярных макрофагах, а также активация макрофагов и Т-лимфоцитов в инфицированной ткани могут привести к образованию гранулемы
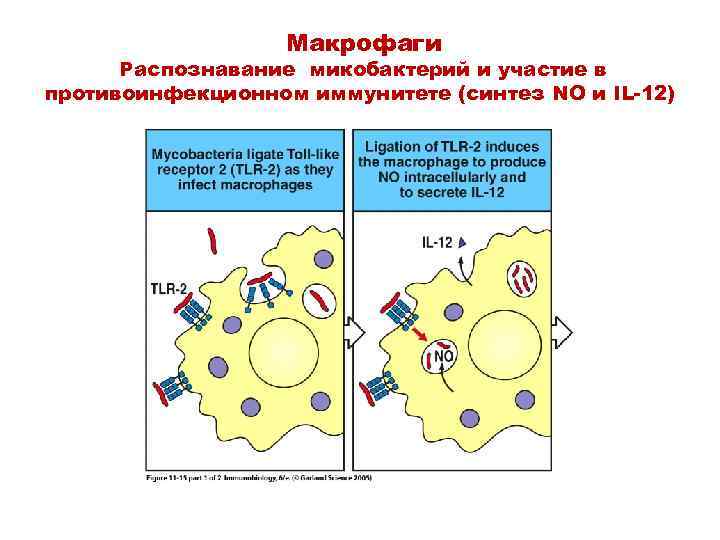
Макрофаги Распознавание микобактерий и участие в противоинфекционном иммунитете (синтез NO и IL-12)

Состав гранулемы • Ядро – макрофаги, многоядерные гигантские клетки (от слияния активированных макрофагов), эпителиальные клетки • Периферия – скопление Т-лимфоцитов • Композиция гранулемы включает также нейтрофилы, дендритные клетки, компоненты внеклеточного матрикса, такие как коллаген

Механизмы патогенеза • Центр гранулемы подвергается казеозному некрозу. В процесс вовлекаются молекулы адгезии, хемокины и цитокины (медиаторы иммунного ответа). • Цитотоксические Т-лимфоциты (ЦТЛ CD 8+) • способны осуществлять киллинг инфицированных макрофагов, которые становятся мишенями для ЦТЛ, если не отвечают на активацию и не способны к деструкции бактерий, • секретируют IFN обеспечивая путь для дополнительной активации макрофагов и развития защитного иммунитета
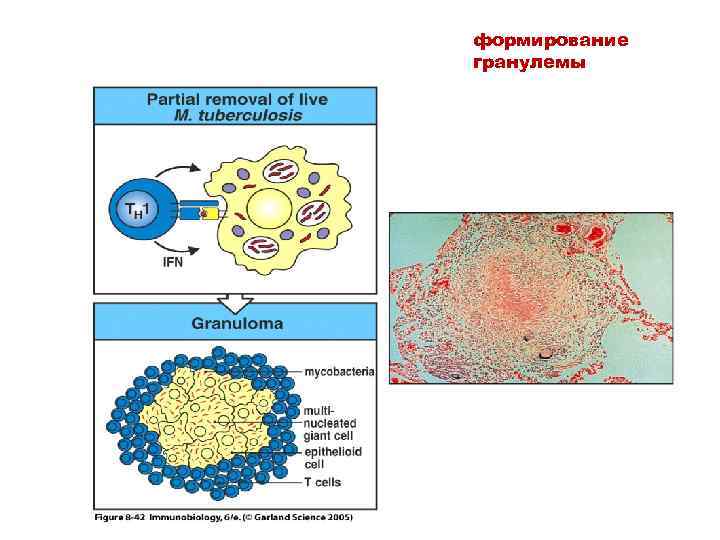
формирование гранулемы
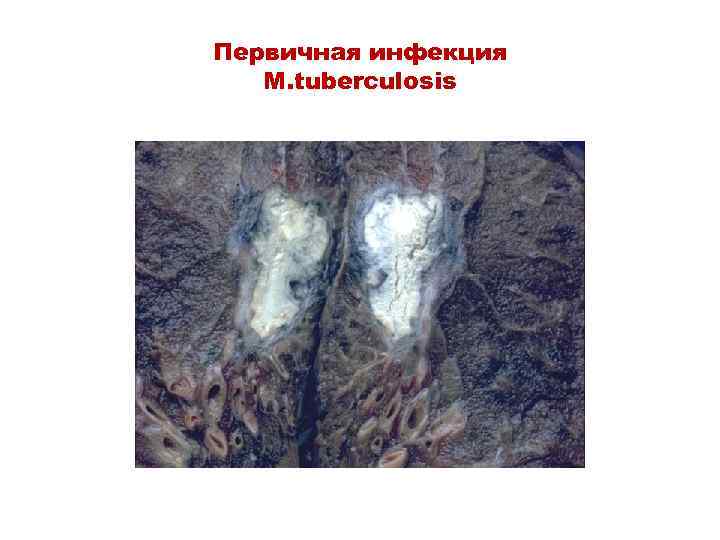
Первичная инфекция M. tuberculosis
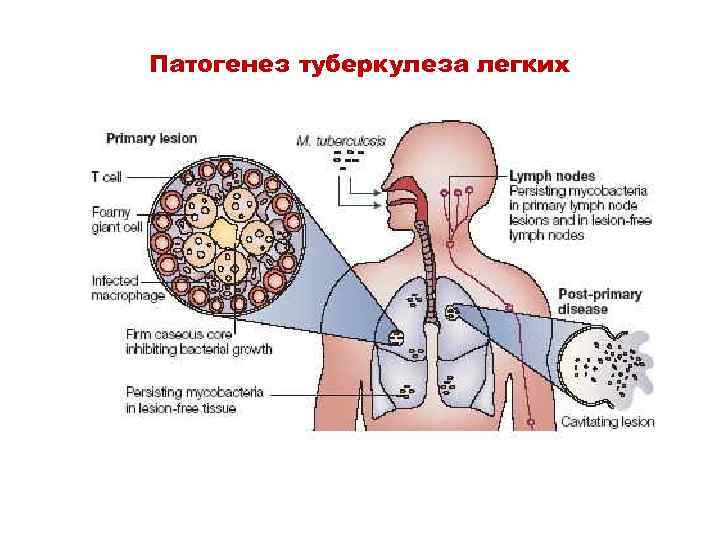
Патогенез туберкулеза легких
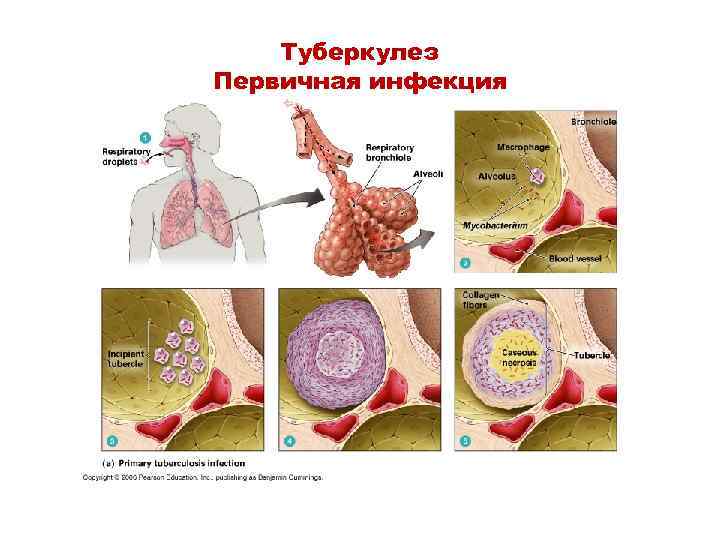
Туберкулез Первичная инфекция

Патогенез • Первичный туберкулез характеризуется формированием воспалительного очага на фоне развития ГЗТ • При кальцинировании области поражения остается очаг Гона (формируется в ткани легких и регионарных лимфатических узлах • Вторичный туберкулез • может развиться спустя годы у лиц зрелого и пожилого возраста

Механизмы патогенеза • Казеозный некроз и фиброз рассматривают как результат действия цитокинов • Микобактерии поглощаются альвеолярными макрофагами, которые активируются и продуцируют IL-I, IL-8. TNF • Некроз ткани может быть связан с выходом TNFα в кровь

Вакцинация Вакцина - БЦЖ — Бацилла Кальметта— • Герена (Bacille Calmette—Guérin, BCG) — приготовлена из Mycobacterium bovis непатогенного штамма С 2006 года некоторые страны прекратили массовую вакцинацию В России вакцинируют на 3 -7 день жизни ребенка, в 7 и 14 лет.

Лечение туберкулеза рифабутин или стрептомицин или рифампицин канамицин изониазид или фтивазид пиразинамид или этионамид

Дифтерия – это острое инфекционное заболевание Характеризуется: • фибринозным воспалением верхних дыхательных путей и • токсическим поражением сердечнососудистой, нервной и других систем органов

C. diphtheriae – возбудитель дифтерии Род Corynebacterium Вид C. diphtheriae, токсигенный штамм • Коринебактерии объединяют в особую группу без указания семейства • Наряду с дифтерийной палочкой в организме человека могут присутствовать условно-патогенные коринебактерии C. pseudodiphtheriticum, C. xerosis, С. ulcerans
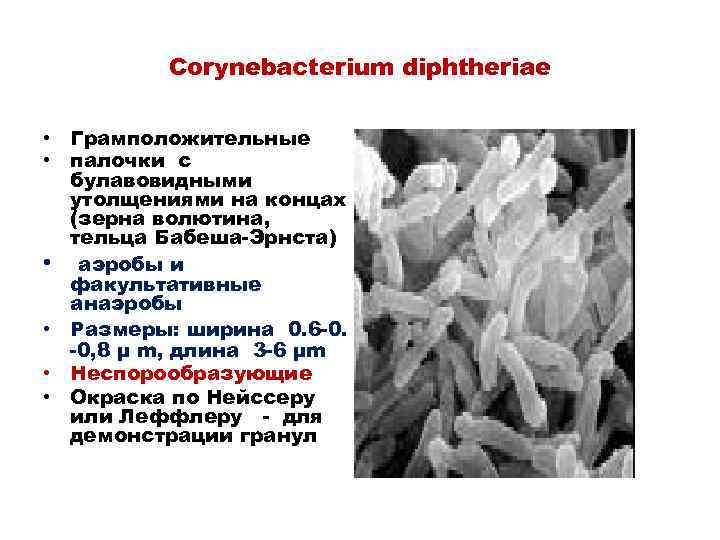
Corynebacterium diphtheriae • Грамположительные • палочки с булавовидными утолщениями на концах (зерна волютина, тельца Бабеша-Эрнста) • аэробы и факультативные анаэробы • Размеры: ширина 0. 6 -0. -0, 8 μ m, длина 3 -6 µm • Неспорообразующие • Окраска по Нейссеру или Леффлеру - для демонстрации гранул

Токсигенность C. diphtheriae Токсигенность возбудителя дифтерии обусловлена инфицированием умеренными бактериофагами • Бактериофаг вносит в бактериальную клетку tox- ген, который индуцирует продукцию дифтерийного токсина • Штаммы, не инфицированные такими бактериофагами, или утратившие лизогенность, не продуцируют токин и не вызывают дифтерию •

Микробиологическая диагностика дифтерии • Преаналитический этап –получение клинического материала (сухим тампоном, пленки отделяют пинцетом) • Исследуют пленки или слизь из зева, носа и других участков поражения • Бактериологическое исследование следует начинать не позднее чем через 3 ч после взятия материала

Бактериоскопический метод • Исследуют микропрепараты, окрашенные по Граму, Леффлеру, Нейссеру • На мазках обнаруживают палочки с морфологией и расположением, характерным для C. diphtheriae (зерна волютина на полюсах клеток)
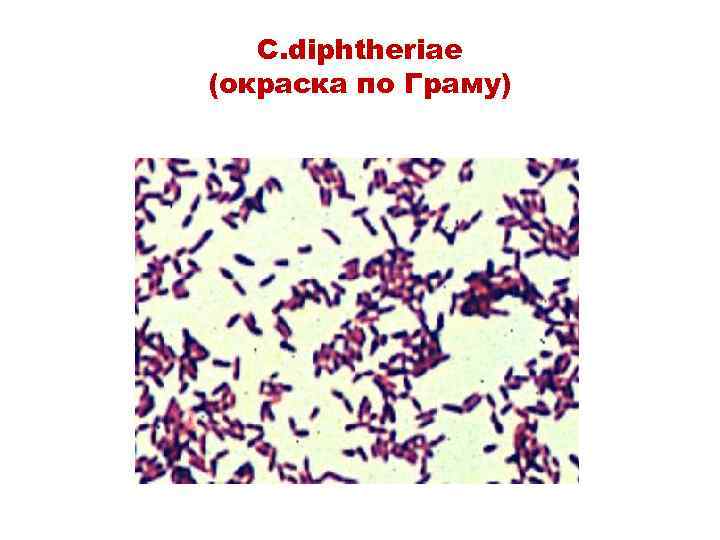
C. diphtheriae (окраска по Граму)
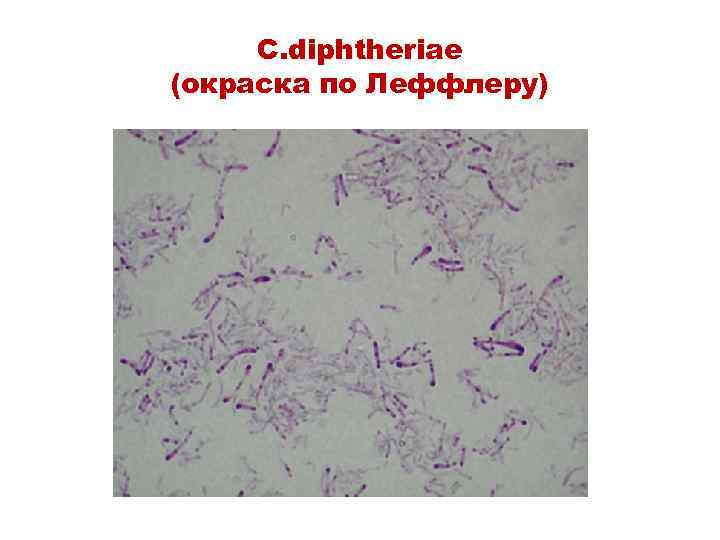
C. diphtheriae (окраска по Леффлеру)

C. diphtheriae (окраска по Нейссеру)

Бактериологическое исследование • Делают посев клинического материала на среду Клауберга: кровяной агар с теллуритом калия (этот реагент включают в среду для подавления роста грамотрицательной микрофлоры) • На следующем этапе проводят анализ колоний с учетом 3 -х биоваров • C. diphtheriae gravis, mitis, intermidius

C. diphtheriae gravis образует крупные колонии с зубчатыми краями и серые колонии (без β-гемолизинов)

C. diphtheriae mitis образует крупные, круглые, m выпуклые и черные колонии, которые являются β-гемолитическими

Колонии C. diphtheriae биовар mitis
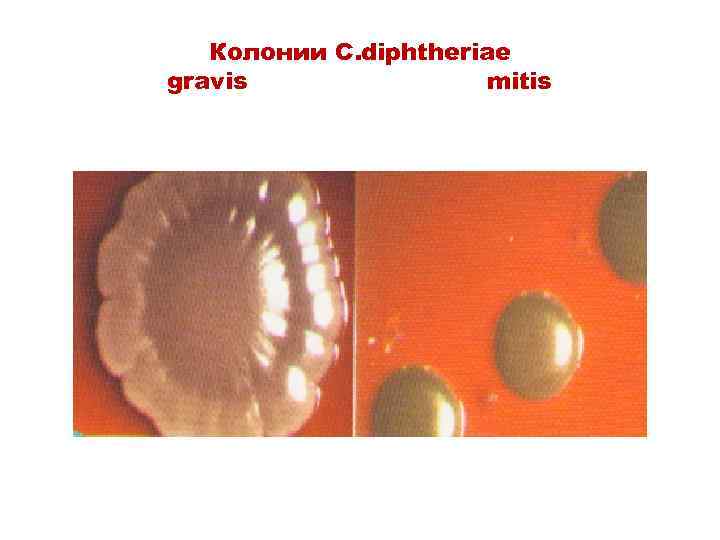
Колонии C. diphtheriae gravis mitis

Колонии С. diphtheriae биовар intermedius • Образует мелкие, выпуклые, серые колонии ( требуют для роста добавление сыворотки)

Бактериологический метод • На следующем этапе бактериологического исследования делают пересев с колоний на скошенный агар: сывороточный агар или свернутую сыворотку

Идентификация C. diphtheriae Биохимическое типирование: Выделенная культура ферментирует глюкозу, галактозу, цистеин. Не расщепляет сахарозу и мочевину • Определение токсигенности - Используют метод Оухтерлони - двойной диффузии в геле: на поверхность агара помещают стерильную полоску фильтровальной бумаги, смоченную стандартной антитоксической противодифтерийной сывороткой • По обеим сторонам полоски симметрично наносят исследуемый материал. В случае токсигенности, при встречной диффузии выпадает полоса преципитата

Метод двойной диффузии в геле (реакция преципитации в агаре по Оухтерлони)

Определение токсигенности • Токсигенность выделенных культур C. diphtheriae определяют также при помощи РПГА, РОНГА – тестов, которые отличаются высокой чувствительностью • (результат получают в день исследования, нередко через 2 ч)

Результаты анализа при подозрении на дифтерию • Предварительный ответ из лаборатории – через 24 ч: «Обнаружены палочки дифтерии» • Окончательный ответ – через 48 ч после анализа на токсигенность: «Выявлен возбудитель дифтерии – C. diphtheriae, токсигенный штамм» -

Факторы патогенности C. diphtheriae • • • Факторы адгезии и колонизации: вероятно, эта роль принадлежит компонентам клеточной стенки и микрокапсуле Антифагоцитарный фактор – корд-фактор (димиколат трегалозы): нарушает процессы дыхания в митохондриях фагоцитов Ферменты инвазии- гиалуронидаза, нейраминидаза Токсический фактор – гемолизин Дифтерийный токсин – гистотоксин – основной фактор патогенности (механизм действия – блокада синтеза белка)

Механизм действия дифтерийного токсина • Токсин (А-фрагмент) проникает в клетку путем эндоцитоза. Его активация происходит в процессе протеолитического расщепления и редукции дисульфидных мостиков. • Токсин служит катализатором переноса аденозин-дифосфат-группы ADP с коэнзима NAD на белок-мишень (фактор элонгации-2). EF-2 – это фактор синтеза белка эукариот. Основной механизм действия экзотоксина – блокада синтеза белка

Механизм действия дифтерийного токсина

Фракции дифтерийного токсина Выделяют 4 фракции токсина: • Гистотоксин • «Истинный токсин» , структурно подобный ферменту дыхания цитохрому b • Гиалуронидаза • Гемолизин

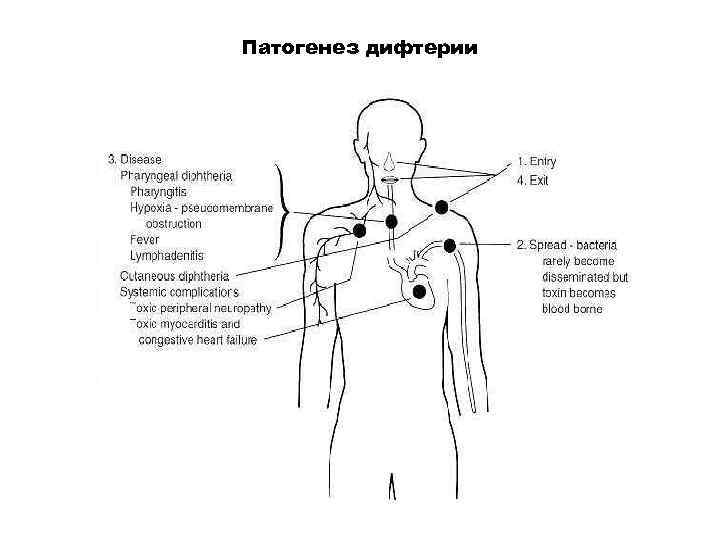
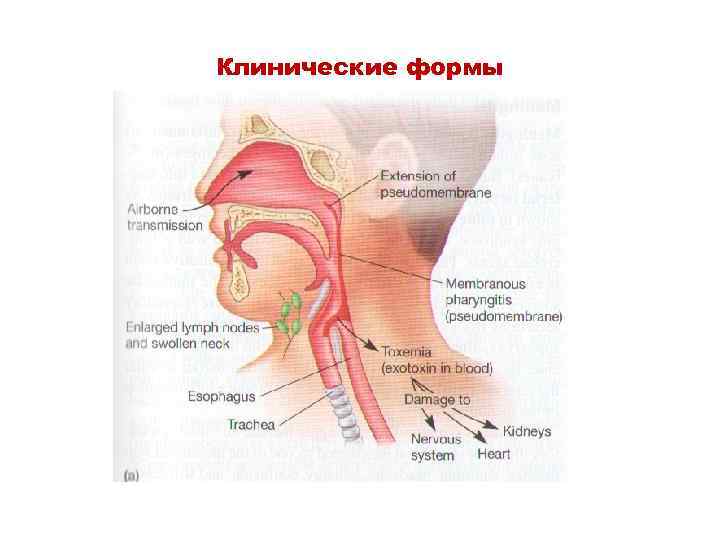
Патогенез дифтерии • Входные ворота –область ротоглотки, иногда гортань, глаза, половые органы (у девочек), • раны (раневая дифтерия новорожденных в форме поражения пупочной области – грануляция пупочного кольца (покрывается серовато-желтоватым налетом)

– Гистотоксин (Некротоксин) – под его действием развивается некроз поверхностного эпителия, повышается проницаемость сосудов, что приводит к выходу плазмы в окружающую ткань. – Фибриноген плазмы при участии тромбопластина некротизированного эпителия переходит в фибрин, который выпадает в виде фибринозной пленки; пленка связана с подлежащей тканью, развивается воспаление и отек.

• Истинный токсин частично структурно подобен ферменту дыхания цитохрому b, замещает его и блокирует дыхание. • Гиалуронидаза воздействует на соединительную ткань, что приводит к повышению проницаемости сосудов • Гемолитический фактор приводит к появлению геморрагических явлений. • Инфекционно-токсический шок – основное осложнение при дифтерии
Патогенез дифтерии
Клинические формы

Клинические осложнения • Дифтерия глаз сопровождается отеком век, обильным гнойным отделяемым. При тяжелой форме появляются плотные налеты не только на конъюнктиве век, но и на конъюнктиве глазного яблока. Последствия –язвенный кератит, возможна потеря зрения. • Поражение сердца –токсический миокардит: в кардиомиоцитах развиваются явления миокардиодистрофии с последующим некрозом. • Поражение капилляров сопровождается инфекционно-токсическим шоком. • Поражение нервных клеток сопровождается демиелинизацией нервных волокон.
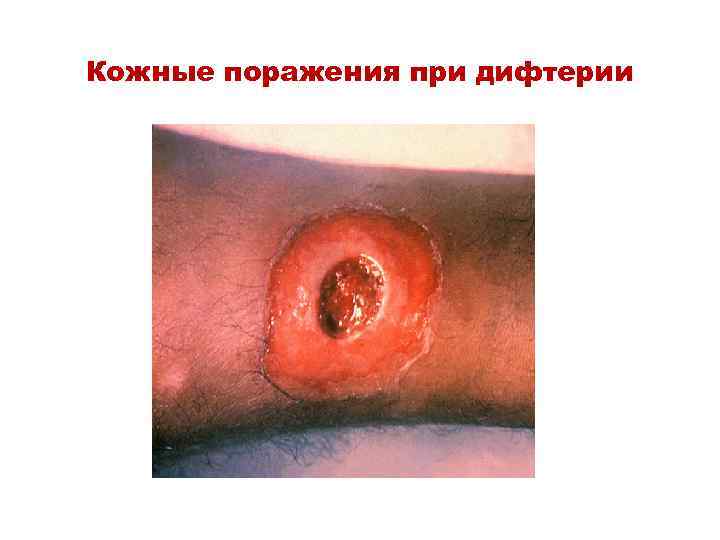
Кожные поражения при дифтерии
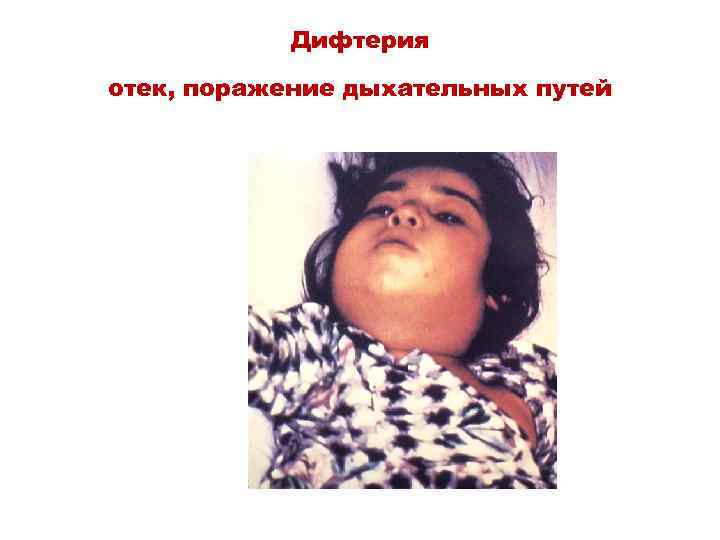
Дифтерия отек, поражение дыхательных путей
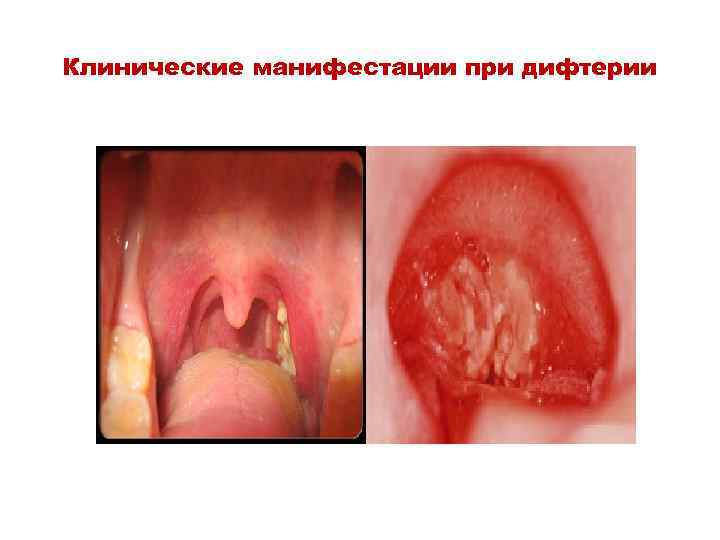
Клинические манифестации при дифтерии

Особенности иммунитета при дифтерии • Для оценки антитоксического иммунитета используют серологический метод • После перенесенной дифтерии формируется стойкий постинфекционный иммунитет – • вырабатываются антитоксические антитела, уровень которых в сыворотке крови определяют методом ИФА, РПГА и др.

Дифтерия специфическая профилактика и терапия • Вакцинация детей АКДС-вакциной и далее АДСанатоксином. В комплексную вакцину входит дифтерийный анатоксин (после обработки токсин утрачивает токсигенность и сохраняет иммуногенность) • На территории РФ разрешено использовать зарубежные вакцины: Тетракок 05 (для профилактики дифтерии, столбняка, коклюша и полиомиелита), Имовакс ( содержит дифтерийный и столбнячный анатоксины • Специфическую терапию осуществляют введением антитоксической противодифтерийной (лошадийной) сыворотки

Возбудитель легионеллеза Legionella pneumophila

Этиология Семейство: Legionellaceae Род : Legionella Вид : L. pneumophila

Морфология • • • Gram –отрицательные палочки Неспорообразующие Некапсульные Подвижные Жгутики (полярно расположенные)

Факторы патогенности • Факторы адгезии – белок mip M (адгезия на макрофагах), порин – белок наружной мембраны • Ферменты патогенн ости– металлопротеаза (цитолизин), нарушает фагоцитоз • Фосфолипаза С (подавляет функции нейтрофилов) • Легиолизин (гемолитическая активность) • Каталаза • Фосфатазы, липазы, нуклеазы • Токсические факторы: TS(термостабильный) пептид • TL(термолабильный цитотоксин) подавляет «кислородный взрыв» в фагоцитах, участвует в поражении легких • Эндотоксин (ЛПС) вызывает лихорадку, гипотонию

Антигенные свойства • Легионеллы содержат • 1) жирокислотный комплекс, что может обусловить кожно-аллергические реакции • 2) белковый комплекс – типоспецифический, обладающий протективными свойствами.

Микробиологическая диагностика • В качестве клинического материала используют мокроту и содержимое бронхов • Больной не представляет опасности для окружающих
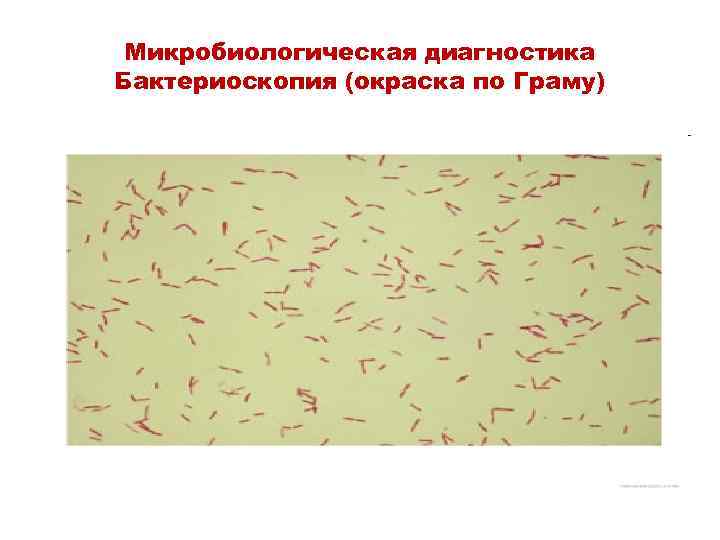
Микробиологическая диагностика Бактериоскопия (окраска по Граму)
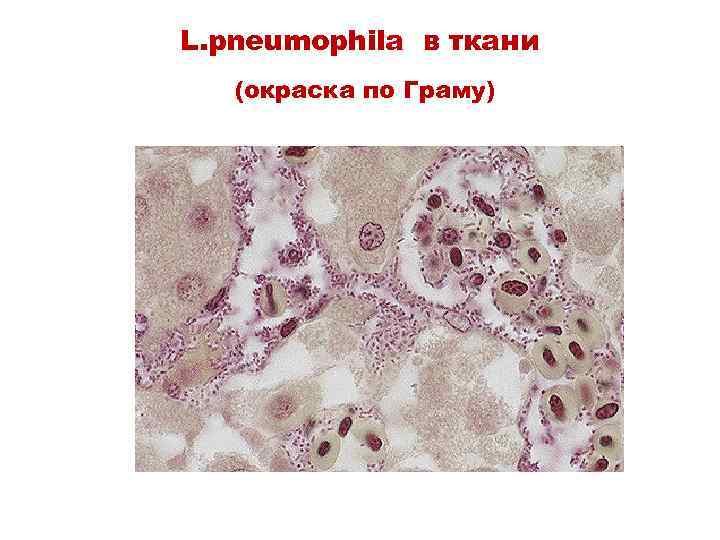
L. pneumophila в ткани (окраска по Граму)
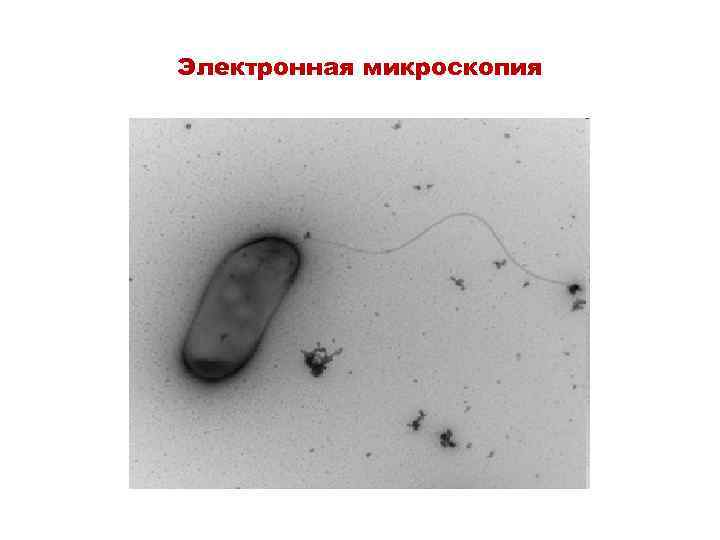
Электронная микроскопия
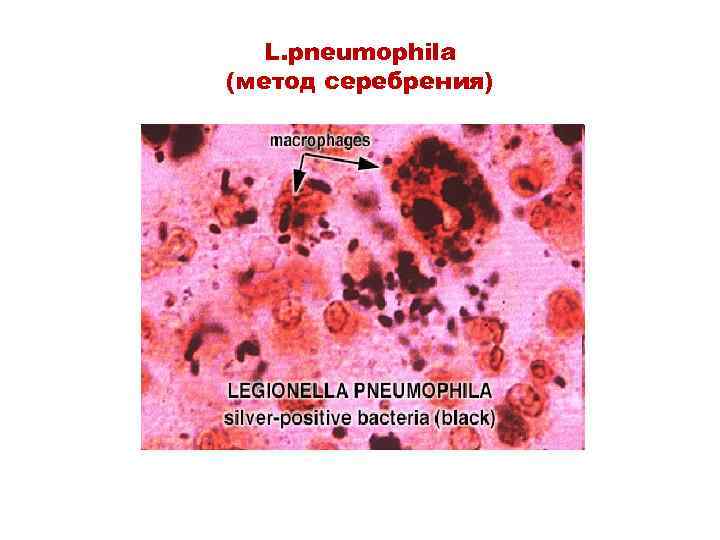
L. pneumophila (метод серебрения)
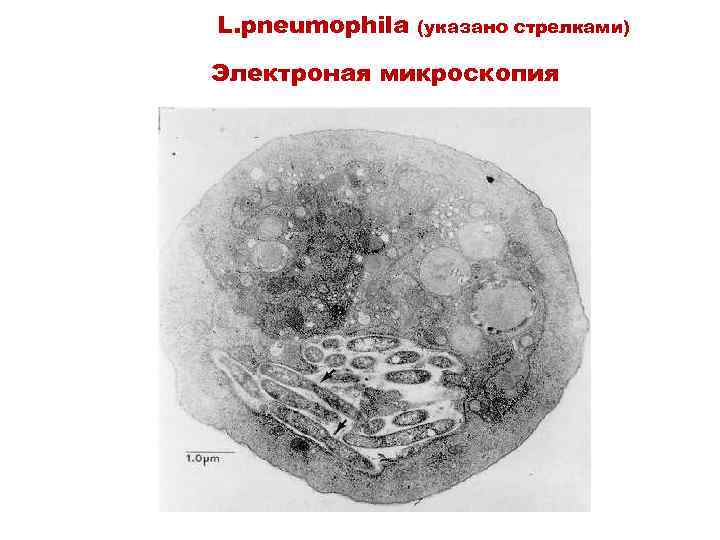
L. pneumophila (указано стрелками) Электроная микроскопия
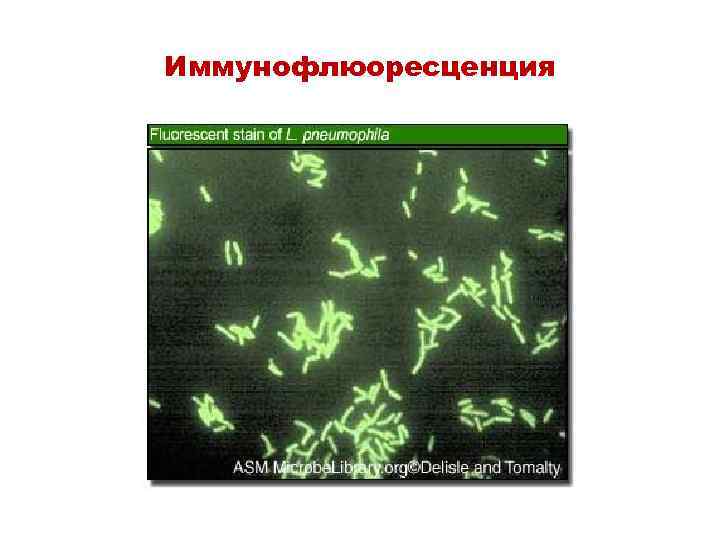
Иммунофлюоресценция

Культуральные свойства • Легионеллы - строгие аэробы • Требовательны к питательным средам. Рост на питательных средах с добавлением аминокислот (цистеина ), для абсорбции ингибиторов в среду добавляют активированный уголь. • Рост бактерий возможен также в куриных эмбрионах и при использовании клеточной культуры. • Условия культивирования: 3 -5 дней при p. H 6. 9 и температуре 35 o. C.

Бактериологический метод колонии легионелл на угольно- дрожжевом агаре

Лабораторные методы 1. ИФА (ELISA) Идентификация антигенов легионелл 2. ИФ (IF) - Прямой и непрямой методы иммунофлюоресценции 3. Серологический метод с выявлением уровня антител в парных сыворотках (4 -кратное повышение титра)
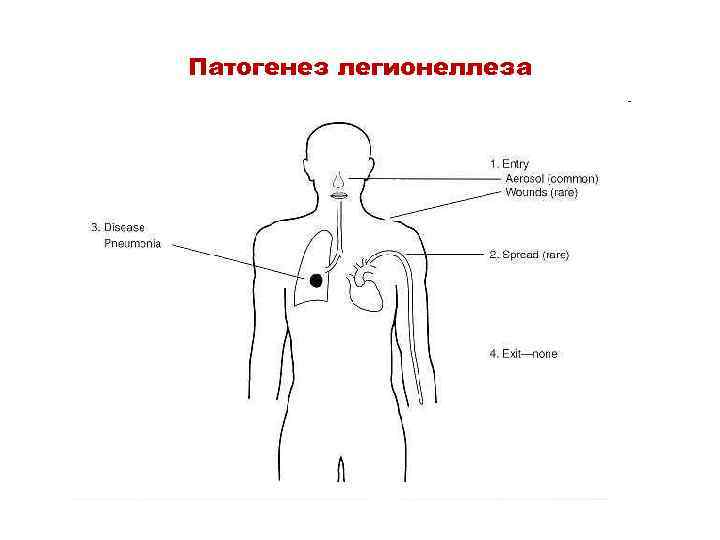
Патогенез легионеллеза

Патогенез • Заражение происходит при ингаляции инфицированной аэрозоли и глотании контаминированных порций воды и льда. • Эти патогены способны размножаться в моноцитах и альвеолярных макрофагах. • Фагоциты не способны на активный киллинг, так как бактерии подавляют слияние фагосомы с лизосомой и тем самым избегают контакта со свободными радикалами- активными формами кислорода.
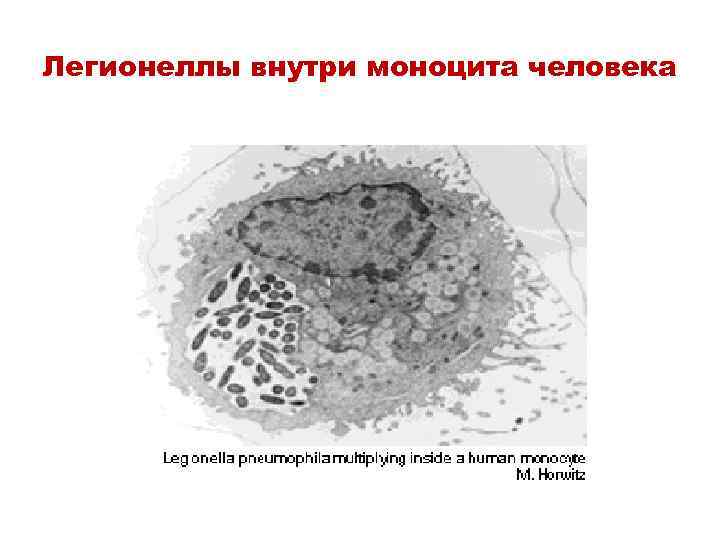
Легионеллы внутри моноцита человека
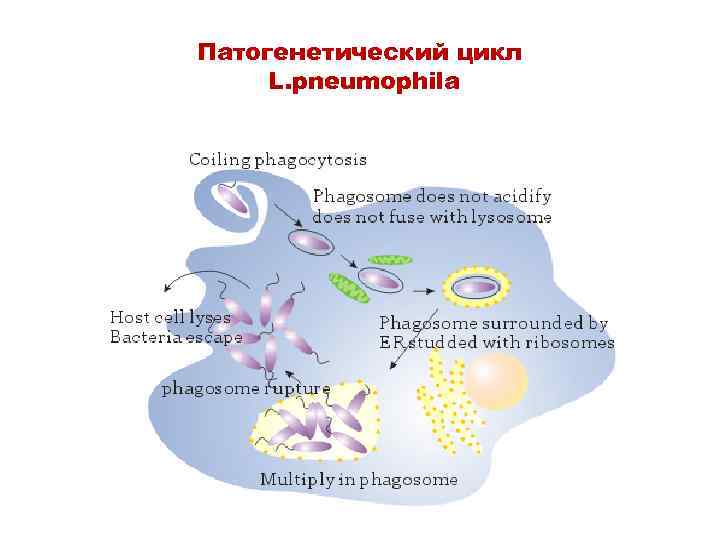
Патогенетический цикл L. pneumophila

Профилактика и терапия • Терапия Макролиды(azithromy cin, clarithromycin), Фторхинолоны (ciprofloxacin , levofloxacin) • Профилактика – Контроль за возможной контаминацией – Контроль за хлорированием воды – Контроль за температурой воды – Меры специфической профилак тики не разработаны
Воздушно-капельные инфекции (часть 2).ppt