Менигококковая инфекция.ppt
- Количество слайдов: 99

Кафедра инфекционных болезней Менингококковая инфекция Лектор: д. м. н. В. А. Мартынов

Менингококковая инфекция антропонозное заболевание, передающееся воздушно - капельным путем и характеризующееся широким диапазоном клинических проявлений от менингококконосительства до менингита и тяжелейшего менингококкового сепсиса.

Актуальность Регистрируется во всех странах мира n Тяжесть заболевания и высокая летальность (5 -10%) n Острое и бурное развитие болезни n Необходимость ранней диагностики и оказании экстренной помощи n Разнообразие нозологических форм для дифференциальной диагностики n

Историческая справка Первые сведения – Цельс V в. до н. э n 1805 – описание болезни во время вспышки в Женеве (Швейцария) n 1887 г – идентифицирован возбудитель Neisseria meningitidis (менингококк). n 1944 – первое сообщение об удачном лечении менингококкового менингита пенициллином. n

Этиология Возбудитель - Neisseria meningitidis (менингококк Вексельбаума) относится к роду Neisseria, семейству Neisseriaceae. n Средний размер менингококка 0, 6 - 0, 8 мк. n Это грамотрицательный неподвижный диплококк. n Не имеет жгутиков, не образует спор. n На поверхности клеток - реснички (pili). n Имеют полисахаридную нежную капсулу. n

Менингококк неустойчив во внешней среде: при 50°С - погибают через 5 мин, при 100°С за 30 сек. , при 10°С через 2 ч. n Прямой солнечный свет убивает менингококки за 2 -8 ч. Под действием ультрафиолетовых лучей возбудитель погибает практически мгновенно. n Менингококки очень чувствительны ко всем дезинфектантам, ко многим антибиотикам и сульфаниламидным препаратам. n

При культивировании на неполноценных средах лучше растут в условиях повышенного содержания углекислого газа (до 5 -10%) и снижения давления кислорода. n Оптимальный рост наблюдается при р. Н среды 7, 2 -7, 6 и температуре 37°С, в условиях повышенной влажности. n

Выделяют серогруппы в зависимости от капсульного полисахаридного комплекса: А, В, С, D, Н, I, К, L, X, Y, Z, 29 E и W-135. n Наиболее важные серологические группы, вызывающие заболевание у человека – А, В, С, Y и W 135. n На основе идентификации мембранных протеинов выделяют классы 1 -5. n

Патогенность возбудителя обусловлена свойствами: Способность к адсорбции на эпителии верхних дыхательных путей посредством ресничек n Наличие «входных» ферментов – гиалуронидазы и нейраминидазы, позволяющих преодолеть муциновый (слизистый) барьер n

Продукция бактериоцинов, подавляющих симбиотическую микрофлору n Антилизосомальная (антифагоцитарная) активность n Образование капсулы n Наличие липополисахарида (ЛПС) n

Эпидемиология n Источник инфекции и резервуар: n Больные люди n генерализованными формами (менингит, менингококцемия, смешанная форма) n локализованными формами (назофарингит) n Носители менингококков n Механизм передачи: воздушно-капельный

Восприимчивость: высокая. n Уровень заболеваемости: n <2/106 – спорадический (дети < 3 лет), чаще серогруппы В и С n выше – эпидемический (все возрастные группы). n Периодичность: через 10 - 12 лет. n Сезонность: февраль – март, сентябрь – октябрь. n 80% всех случаев генерализованных форм приходится на детей до 14 лет. n

Распространение менингококковой инфекции — повсеместное. n По данным ВОЗ, в настоящее время она регистрируется более чем в 150 странах, особенно в зоне так называемого пояса менингита, куда входят 15 стран Экваториальной Африки с населением более 35 млн. человек. n В результате перенесенной менингококковой инфекции формируется типоспецифичный стойкий иммунитет. n

Факторы риска развития генерализованных форм менингококковой инфекции Дефицит в терминальных компонентах комплемента (С 5 – С 9), который увеличивает риск развития болезни, но ассоциирует с неожиданно низким уровнем смертности. n Дефекты пропердина, увеличивающие риск инвазии. n

Вирусная или микоплазменная инфекция, повреждающая эпителиальный барьер слизистой носоглотки и облегчающая инвазию менингококка ; хронические заболевания, применение кортикостероидов, активное или пассивное курение. n Иммуногенетические факторы, выявляемые по системе HLA n

Возрастной фактор ( дети до 14 лет), раса (афроамериканцы), мужской пол (55% больных) n Эпидемиологические факторы (контакты, скученность в общежитиях и казармах). n

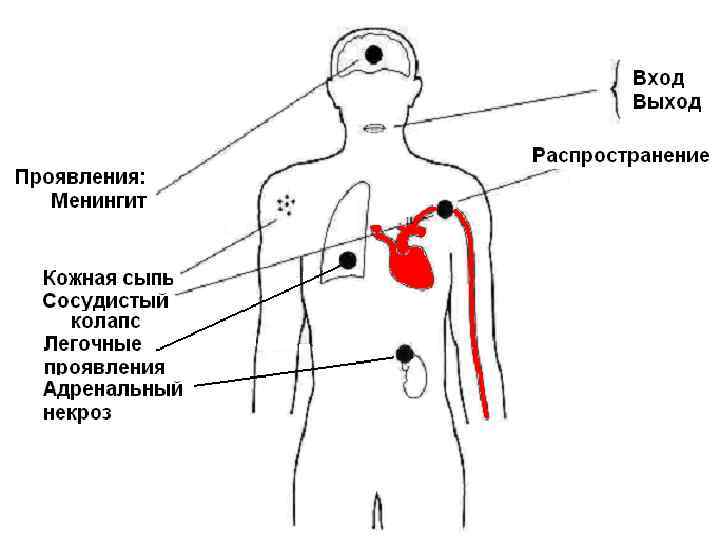
Патогенез Входные ворота инфекции - слизистые оболочки носоглотки (тропизм возбудителя к слизистой). n В 10 -15% случаев развивается назофарингит, катаральный тонзиллит. n У 5% больных назофарингитом менингококк, проникает в сосуды подслизистого слоя, а затем гематогенно распространяется. n

Липополисахарид (ЛПС) стимулирует продукцию фактора некроза опухоли (ФНО) и других медиаторов воспаления, вызывающих клеточное повреждение. n ЛПС супрессирует синтез лейкотриена В 4 в полиморфонуклеарных лейкоцитах человека. n Уменьшение уровня В 4 -лейкотриена лишает лейкоциты сильного хемокинетического и хемотаксического фактора. n

Бактериемия может быть транзиторной или длительной (менингококкемия). n Массивная бактериемия с интенсивным распадом микробов и токсинемия ведут к инфекционно-токсическому шоку, повреждению эндотелия сосудов, расстройствам гемодинамики (микроциркуляции), глубоким метаболическим расстройствам (гипоксия, ацидоз, гипокалиемия). n
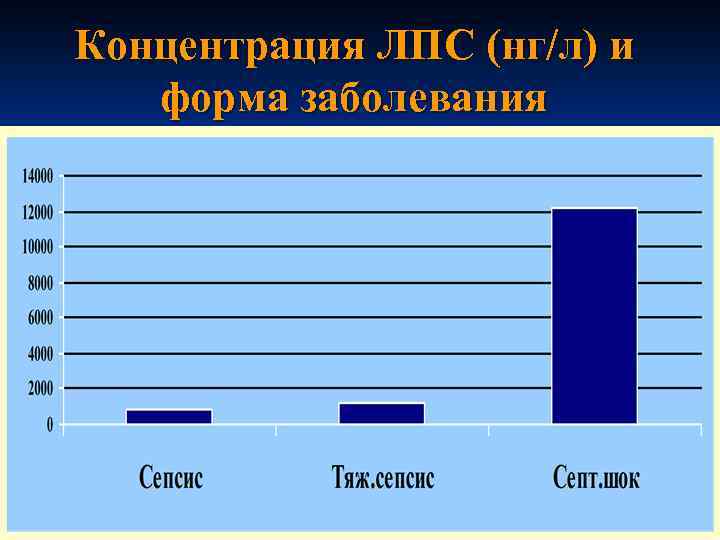
Концентрация ЛПС (нг/л) и форма заболевания
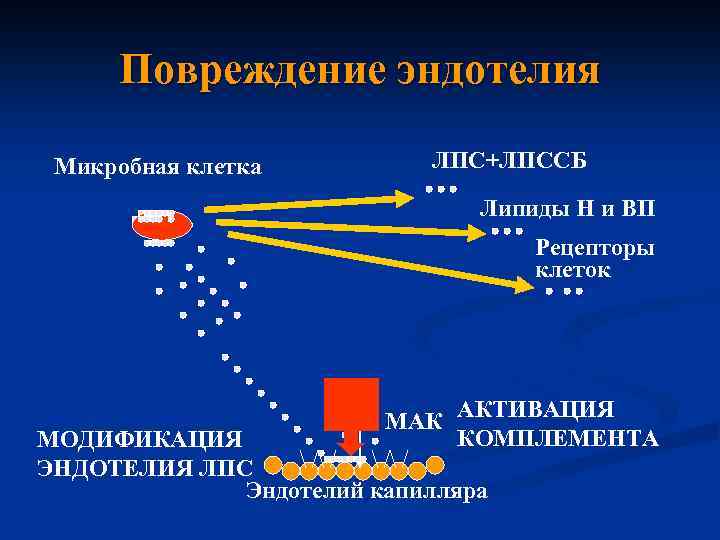
Повреждение эндотелия Микробная клетка ЛПС+ЛПССБ Липиды Н и ВП Рецепторы клеток МАК АКТИВАЦИЯ КОМПЛЕМЕНТА МОДИФИКАЦИЯ ЭНДОТЕЛИЯ ЛПС Эндотелий капилляра

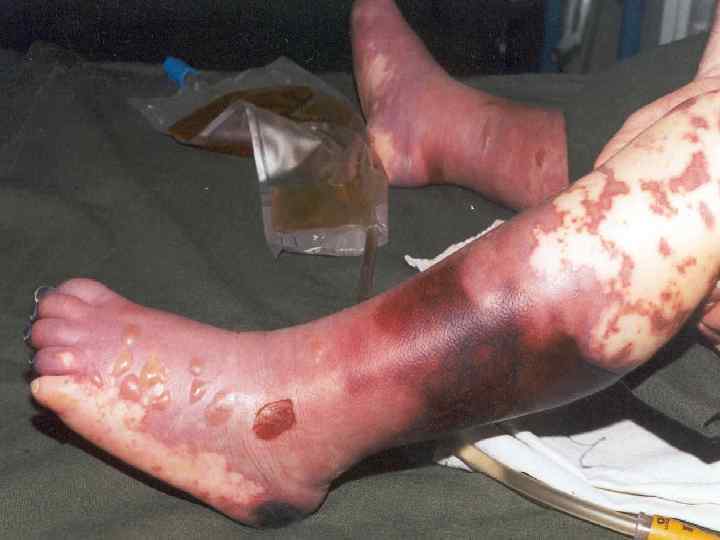
Дисбаланс свертывающей и противосвертывающей систем крови: вначале преобладает процесс гиперкоагуляции (увеличение содержания фибриногена и других факторов свертывания), затем выпадение фибрина в мелких сосудах с образованием тромбов. n Тромбоз крупных сосудов гангрена пальцев конечностей. n
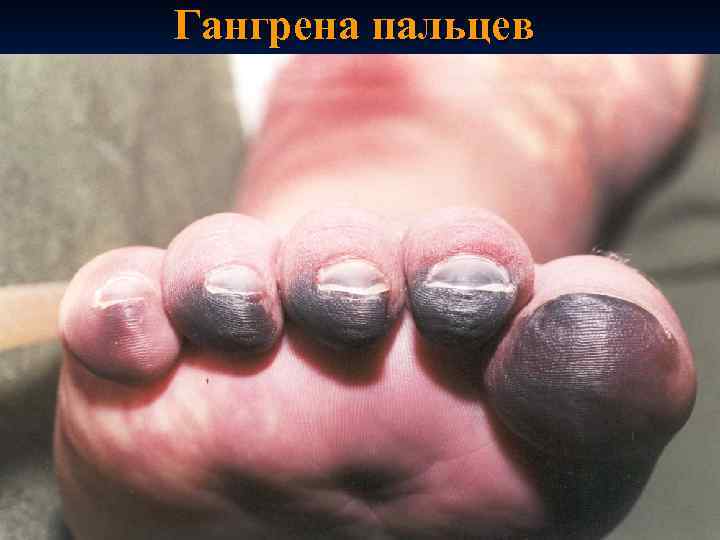
Гангрена пальцев

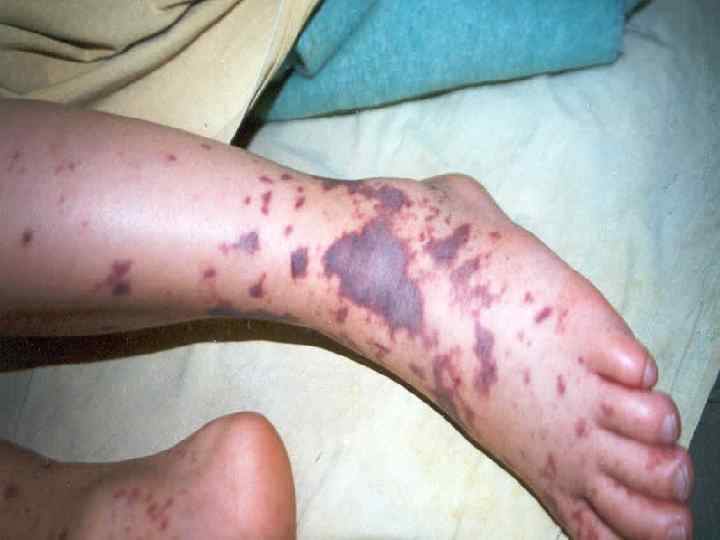
Последующее снижение содержания фибриногена в крови (коагулопатия потребления) массивные кровотечения и кровоизлияния в ткани и органы (геморрагическая сыпь). n В соскобах и биоптатах элементов сыпи у не леченых больных обнаруживаются менингококки. n Гистологически экзантема - лейкоцитарнофибринозные тромбы, содержащие возбудитель менингококковой инфекции, с перифокальным поражением сосудов. n


Проникновение менингококка в мозговые оболочки – менингит. n Воспаление развивается в мягкой и паутинной оболочках (обусловливая синдром менингита), а затем периваскулярно распространяется в вещество мозга (синдром энцефалита). n Характер воспаления в первые часы серозный, затем - гнойный. Образование гноя в плотные фибринозные массы происходит к 5 -8 -му дню. n

n Локализация экссудата: n на поверхности лобных и теменных долей, n на основании головного мозга, n на поверхности спинного мозга, n во влагалищах начальных отрезков черепных нервов и спинномозговых корешков. n Нарушение циркуляции ликвора экссудат скапливается в желудочках гидроцефалия или пиоцефалия.

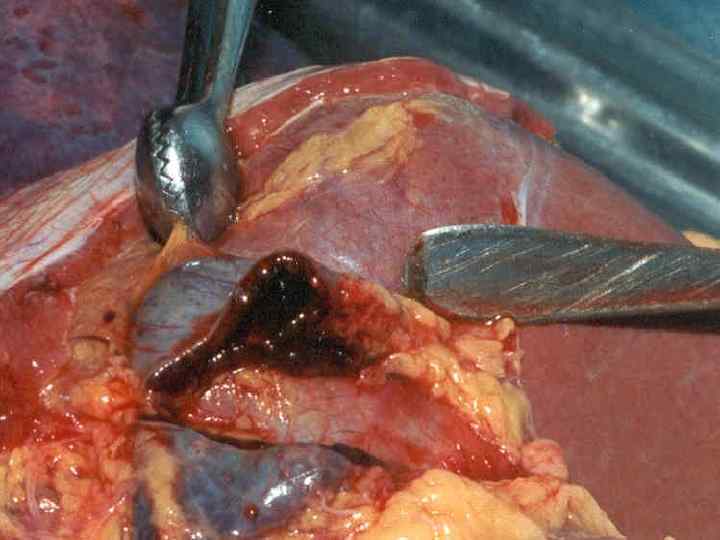
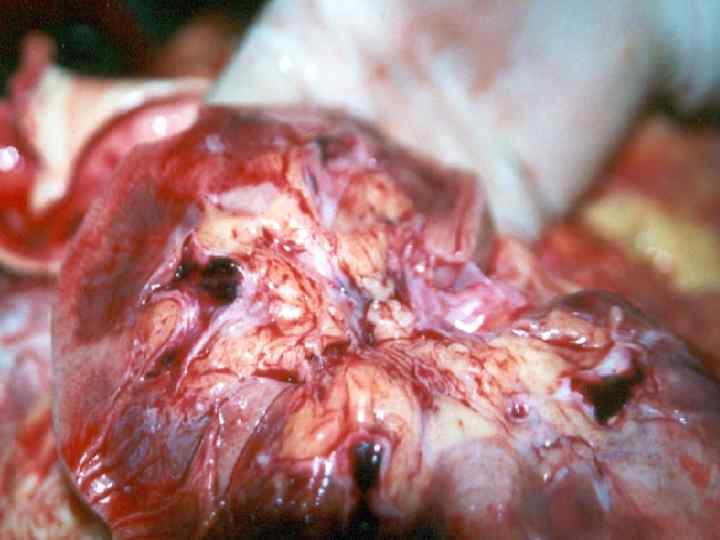
n Увеличение внутричерепного давления может приводить к смещению мозга вдоль церебральной оси и вклинению миндалин мозжечка в большое затылочное отверстие со сдавливанием продолговатого мозга (смерть от паралича дыхания). n Патологоанатомическая картина: выявляются типичные изменения в сосудах, тромбозы, кровоизлияния в различных органах, в том числе нередко в надпочечниках, некрозы.
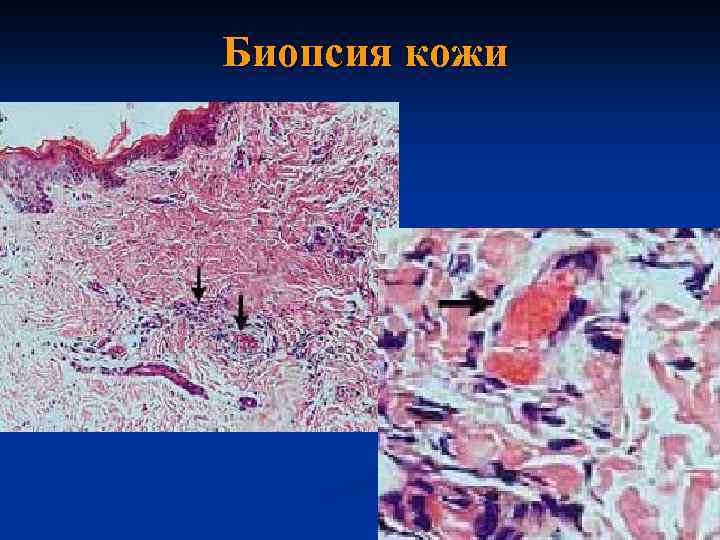
Биопсия кожи

Клиническая классификация (В. И Покровский 1965 г. ) Локализованные формы: Менингококконосительство n Острый назофарингит n

Генерализованные формы: n Менингококцемия: n Типичная n Молниеносная (острейший менингококковый сепсис) n Хроническая. Менингит n Менингоэнцефалит n Смешанная форма (менингит+ менингококцемия) n

Редкие формы. Менингококковый эндокардит. n Менингококковый артрит (синовит), полиартрит. n Менингококковая пневмония. n Менингококковый иридоциклит. n

Клиническая картина Инкубационный период: 1 -10 дней (2 -4 дня). Менингококконосительство - самая частая форма инфекции. n На одного больного генерализованной формой приходится от 1 -2 тыс. до 18 -20 тыс. менингококконосителей. n Диагноз основывается только на выделении менингококка из носоглоточной слизи. n У 70% людей носительство менингококка кратковременно и не превышает 2 нед. n

Менингококковый назофарингит Самостоятельная форма или предшествует генерализованной форме n Признаки назофарингита: n заложенность носа, боль в горе, кашель, головная боль, лихорадка, ринорея (у маленьких детей) n гиперемия глотки, миндалин, дужек, мягкого неба, гиперплазия лимфоидных фолликулов – острый фолликулярный фарингит n воспаления в носоглотке –слизистой хоан и носовых раковин. n

Бледность кожи, тахикардия, менингеальный синдром, лейкоцитоз. n Продолжительность лихорадки – 1 -3 суток, гиперплазия фолликулов – до 2 недель. n Генерализация инфекции – у 2 -5% пациентов МНФ. n МНФ наблюдается у 30 -60% генерализованными формами менингококковой инфекции. n

Генерализованные формы: Менингококцемия 5 -10% от всех форм. n Менингококцемия — менингококковый сепсис, протекающий бурно, с выраженными симптомами токсикоза и развитием вторичных метастатических очагов менингококковой инфекции. n Развивается на фоне полного здоровья или менингококкового назофарингита. n

Острое начало. n Озноб, лихорадка (39 - 41°С) держится 2 -3 дня, далее снижается до субфебрильных цифр. Лихорадка может быть постоянной, интермиттирующей, гектической или волнообразной. n Головная боль, снижение/отсутствие аппетита, общая слабость. n Боли в мышцах спины, конечностей, жажда, сухость во рту, бледность и цианоз кожных покровов. n

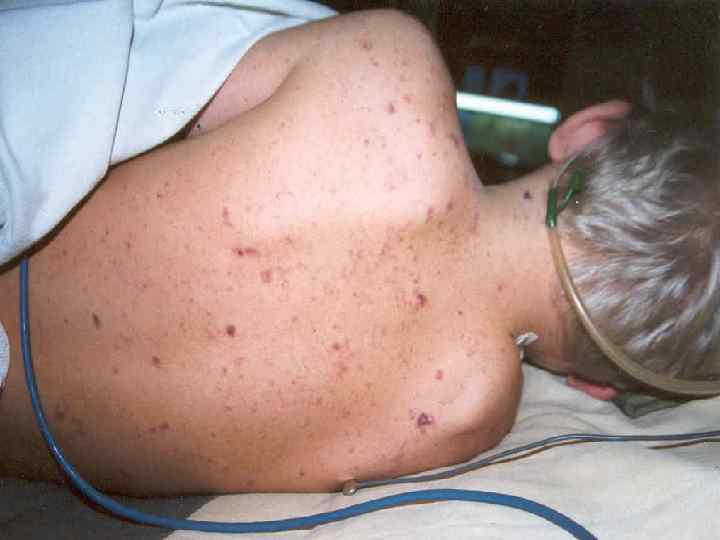
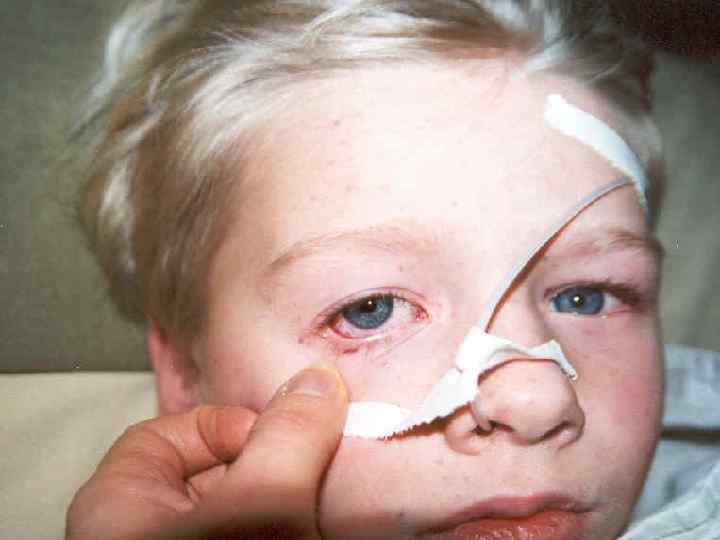
n n n Сыпь - через 12 -48 часов. По характеру: геморрагическая, кореподобная, розеолезно-папуллезной. Изредка: везикулезные, буллезные высыпания. Форма элементов: неправильная, плотные на ощупь, иногда выступают над уровнем кожи. Величина: от точек, до нескольких сантиметров. Чаще - 3 -5 -7 мм. Локализация: конечности, туловище, ягодичные области; на переходной складке конъюнктивы, кровоизлияния в склеры; реже на лице. Описана экзантема на слизистой оболочке рта.
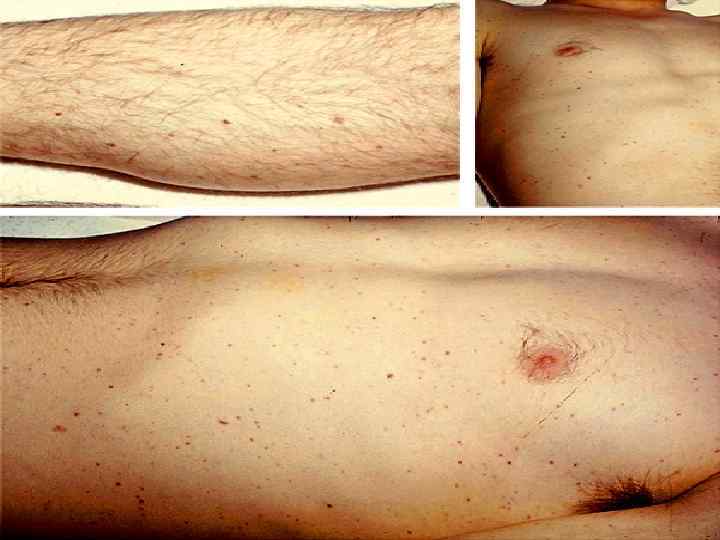

n n Поражение суставов: n мелкие (1 неделя болезни) n крупные (2 неделя болезни) Тяжесть артритов n легкие изменения: болезненность при движениях, небольшая гиперемия, отек кожи над пораженным суставом. n гнойные поражения Из полости сустава можно получить культуру менингококка. При выздоровлении функция суставов полностью восстанавливается.

Вторичные очаги инфекции могут возникать в сосудистой оболочке глаза, в перикарде, миокарде и эндокарде, легких, плевре, n Редко в почках, печени, мочевом пузыре, костном мозге. n

При лабораторном исследовании крови: n n Нейтрофильный лейкоцитоз (до 20 -40 тыс/мкл), со сдвигом лейкоцитарной формулы влево до юных и миелоцитов, анэозинофилия, повышение СОЭ (30 -50 мм/час). Тромбоцитопения (20 -120 тыс/мкл). Повышение содержания аммиака, мочевины, креатинина, Нарушение электролитного баланса и кислотно-щелочного состояния.

Молниеносная менингококцемия n n Сверхострый менингококковый сепсис, молниеносная пурпура, фульминантная менингококцемия, синдром Уотерхауса— Фридериксена. Острейшее начало с ознобом. Лихорадка до 40 -41°С, через несколько часов может смениться гипотермией. Уже в первые часы - обильная геморрагическая сыпь с тенденцией к слиянию и образованию обширных кровоизлияний.

n n n Кожные покровы бледны, но с тотальным цианозом, влажные, покрыты холодным липким потом, черты лица заостряются. Появляются судороги (у детей). Возникает повторная рвота (часто «кофейной гущей» ), возможен кровавый понос. Наступает потеря сознания. В крови гиперлейкоцитоз до 60*109/л, нейтрофилез, резкий сдвиг лейкоцитарной формулы влево, тромбоцитопения, повышение СОЭ. Без лечения – смерть в первые сутки.

Различают 3 степени шока Шок 1 степени (компенсированный). n Состояние тяжелое, нередко возбуждение, двигательное беспокойство. Сыпь чаще мелкая. Тахикардия, умеренная одышка, АД в пределах нормы, пульсовое АД может быть снижено. Диурез снижен.

Шок II степени (субкомпенсированный). n Возбуждение сменяется заторможенностью, бледностью, акроцианозом. Сыпь крупная, с некрозами. Тахикардия, одышка, АД снижено не менее, чем на 1/3 от исходного уровня, составляя у нормотоников 85/60 -60/20 мм рт. ст. Олигурия.

Шок III степени (декомпенсированный). n Тотальный цианоз ( «трупные пятна» ), гипотермия, анурия. Пульс нитевидный или не определяется, АД 50/20 -О/О мм рт. ст. Сознание может быть сохранено. При развитии отека головного мозга потеря сознания, судороги.

Хроническая менингококцемия n n Редчайшая форма менингококковой инфекции. Продолжительность заболевания различна: от нескольких недель до нескольких лет (25 лет). Лихорадка обычно интермиттирующая, но встречается и постоянная; сопровождается полиморфной экссудативной эритемой. В ремиссию температура тела нормальная, сыпь бледнеет и даже исчезает, самочувствие улучшается.

n n n Возможны артриты и полиартриты, нередко спленомегалия. В крови - лейкоцитоз, нейтрофилез, повышена СОЭ. В моче умеренная протеинурия, а при развитии специфического гломерулонефрита — соответствующий мочевой синдром. Описаны эндокардиты (панкардиты), а также возникновение менингита через несколько недель или месяцев от начала заболевания. Прогноз хронического менингококкового сепсиса относительно благоприятный, при нормальном лечении — хороший.

Менингококковый менингит n n n 20 -40% всех форм Может начинаться вслед за менингококковым назофарингитом, или внезапно, среди полного здоровья (больной называет день и час). Температура тела повышается быстро с сильнейшим ознобом и может достигнуть 4042°С в течение нескольких часов.

n n n Головная боль сильная, мучительна, диффузная. Усиливается при перемене положения тела, резком звуке, ярком свете. Рвота без предшествующей тошноты вне связи с пищей, не приносит облегчения больному. Она обильная, «фонтаном» , повторная и появляется иногда на высоте условной боли. Часто резкая кожная гиперестезия и повышение чувствительности к слуховым (гиперакузия), световым (фотофобия), болевым (гипералгезия) раздражителям, запахам (гиперосмия).

n n n Возникают тяжелые судороги (клонические, тонические или смешанные). У детей младшего возраста именно появлением судорог может дебютировать менингококковый менингит. Расстройства сознания вплоть до потери его. Нередко потеря сознания следует за психомоторным возбуждением. Выключение сознания в первые часы болезни является прогностически неблагоприятным признаком. Возможно течение менингита при ясном сознании.

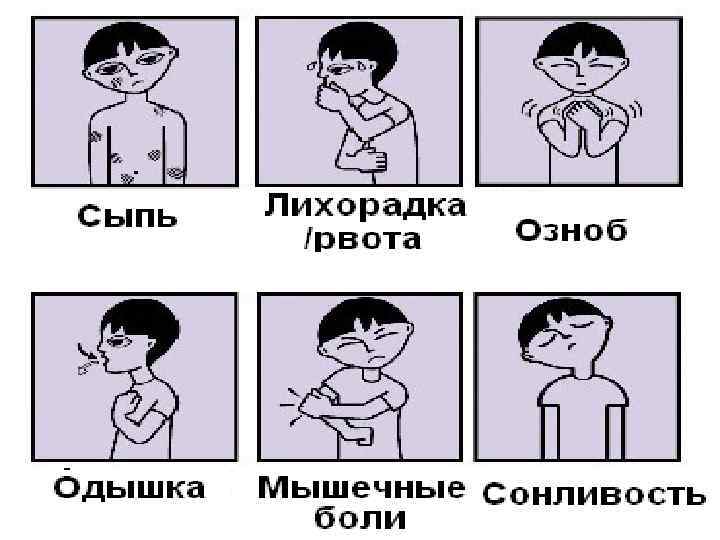
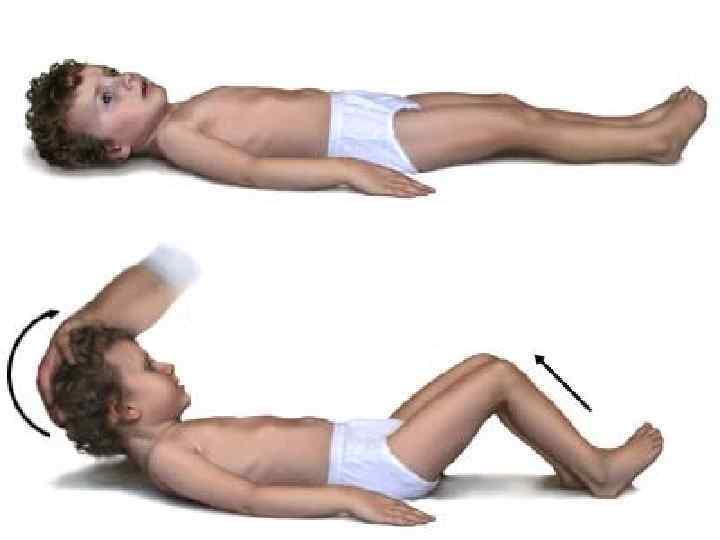
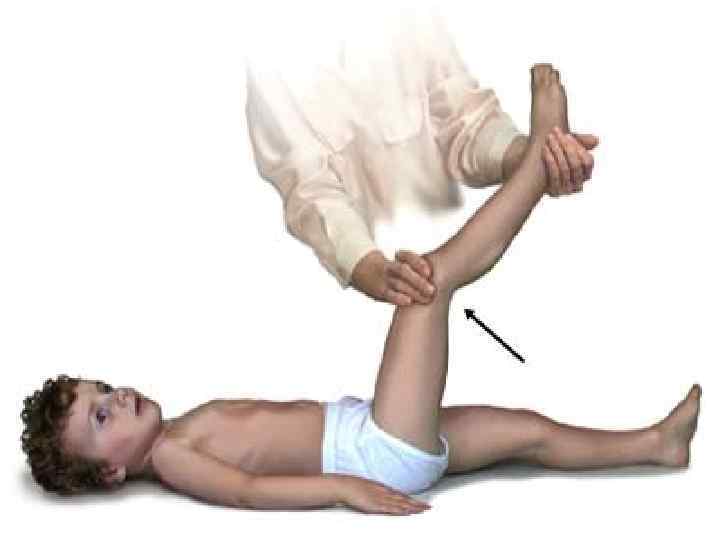
Менингеальные симптомы: n Описано около 30 менингеальных знаков. n Наиболее постоянны ригидность затылочных мышц, симптомы Кернига, Брудзинского (нижний, средний, верхний), а также Гийена, Бехтерева, Мейтуса. n У детей раннего возраста симптомы Кернига и Брудзинского могут носить физиологическими или отсутствовать при развившемся менингите. n У маленьких детей проводят «провокационные пробы» с целью выявить симптомы «подвешивания» (Лесажа), «треножника» и «поцелуя в колено» (Амосса), Мейтуса.

n n n Выявляются асимметрия и повышение сухожильных, периостальных и кожных рефлексов, которые в дальнейшем, по мере углубления интоксикации, могут снижаться и исчезать. Тахикардия, затем относительная брадикардия. Артериальное давление снижается. Тоны сердца приглушены, нередко аритмичны. Язык обложен грязно-коричневым налетом, сухой, живот втянут. Развивается запор, иногда рефлекторная задержка мочеиспускания.


При люмбальной пункции: n n n Спинномозговая жидкость вытекает под повышенным давлением (частыми каплями или струйно), мутная. Количество клеток повышено - цитоз до 1030*109 /л и более, преобладают нейтрофилы. Содержание белка увеличено (80 -100 мг/л). Обычно наблюдается клеточно-белковая диссоциация. Количество сахара и хлоридов в разгар заболевания снижается. Диплококки внутри нейтрофилов
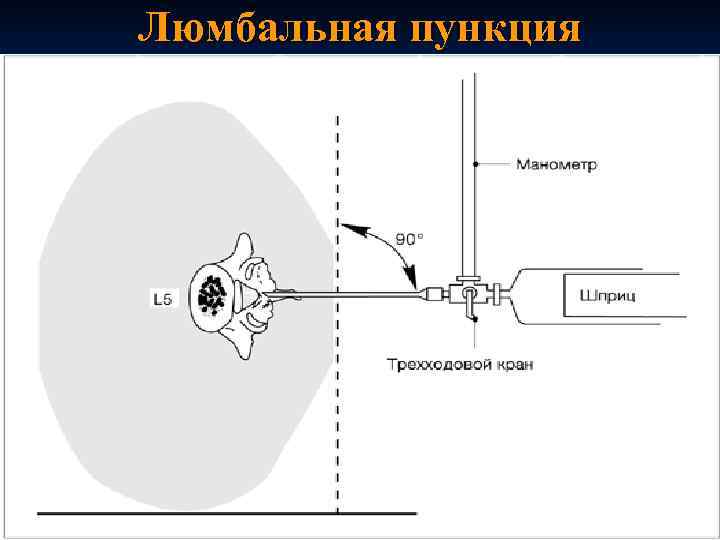
Люмбальная пункция
Люмбальная пункция

Изолированная патология черепных нервов (преимущественно III, IV, VII) выявляется у 10 -20% пациентов. n Очаговые признаки, возникающие на фоне люмбальной пункции и связанные со значительным ухудшением общего состояния, предвещают неблагоприятный прогноз. n

Менингококковый менингоэнцефалит Выражены энцефалитические, резко менингеальные и общеинтоксикационные синдромы. n К концу первых - началу вторых суток нарушения сознания: глубокий сопор, с психомоторным возбуждением, судорогами, зрительными, слуховыми галлюцинациями. n Через сутки от начала болезни менингеальная поза (больной лежит на боку с согнутыми ногами и запрокинутой головой). n

Энцефалитические проявления n Пирамидная недостаточность: парез мимической мускулатуры по центральному типу, выраженная анизорефлексия сухожильных и периостальных рефлексов, спастические геми- и парапарезы, реже параличи с гипер- или гипостезией, координаторные нарушения. n Поражения отдельных черепных нервов. n Корковые расстройства: нарушения психики, частичная или полная амнезия, зрительные и слуховые галлюцинации, эйфория или депрессивное состояние.

Смешанная форма 45 -70% n Симптоматика характерная для менингококцемии и менингита. n Наиболее высокая летальность – сочетание осложнений менингококцемии – септического шока и менингита – отека мозга. n

Редкие формы К редким формам болезни относятся: n полиартрит n эндокардит n пневмония n иридоциклит n Эти формы менингококковой инфекции могут быть выявлены только при использовании специфических методов диагностики. n

Осложнения n n n отек и набухание головного мозга инфекционно-токсический шок кома снижение слуха или глухота центральный паралич субдуральный выпот гидроцефалия нарушения интеллекта атаксия слепота периферическая гангрена

Причины смерти Инфекционно-токсический шок n Острая сердечная недостаточность n n Отек и набухание головного мозга Ущемление продолговатого мозга в f. magnum n Отек легких n Острая надпочечниковая недостаточность n Острая почечная недостаточность n

Диагностика Специфическая лабораторная диагностика: n Бактериологический метод n носоглоточная слизь n кровь n цереброспинальная жидкость n соскобы из элементов сыпи n ткани внутренних органов n Серологический метод n РНГА n ПЦР

Дифференциальная диагностика менингококцемии n n n n n сепсис различной этиологии лептоспироз, геморрагические лихорадки сыпной тиф болезнь Шенлейн—Геноха корь краснуха тромбоцитопеническая пурпура токсико-аллергическим дерматит

Дифференциальная диагностика менингококкового менингита n n n n n Менингиты другой этиологии Абсцесс мозга Белая горячка Энцефалиты различной этиологии Опухоли мозга Субарахноидальное кровоизлияние Травмы черепа с ушибом головного мозга Субдуральная эмпиема Свинцовая энцефалопатия

Лечение менингококконосительства ампиокс 0, 5 г 4 раза в сутки n левомицетин 0, 5 г 4 раза в сутки n рифампицин 0, 3 г 2 раза в сутки 4 дня. n ципрофлоксацин 0, 5 г 1 раз n цефтриаксон 0, 25 г 1 раз в/м n

Лечение назофарингита n n Этиотропная терапия n ампиокс 0, 5 г 4 раза в день 5 дней n левомицетин 0, 5 г 4 раза в день 5 дней n рифампицин 0, 3 г 2 раза в день 5 дней Полоскания глотки с антисептиками: n 0, 02% раствор фурацилина n 2% раствор борной кислоты n 0, 05 - 0, 1% раствор перманганата калия Витаминотерапия Симптоматическое лечение

Лечение генерализованных форм n Этиотропная терапия: n Пенициллин – 200 -400 тыс. ед/ кг, на 6 введений в/м или на 12 введений в/в. n Левомицетина сукцинат 50 мг/кг в сутки в/в n Цефтриаксон 2 г 2 раз в сутки в/м или в/в n Цефепим 2 г 2 раза в сутки в/м или в/в n Цефотаксим 2 г 4 раза в сутки в/м или в/в n Меропенем 1 г в/в каждые 8 часов

Патогенетическая терапия: n Введение жидкости: 60 -80 мл/кг в сутки детям и 50 -40 мл/кг взрослым под контролем диуреза. n раствор Рингера n 0, 9% раствор хлорида натрия, n 5% раствор глюкозы n макромолекулярные растворы (препараты поливинилпирролидона, желатиноль) n плазма, n альбумин.

n n n Профилактика гипергидратации головного мозга: n Лазикс 0, 3 -0, 6 мг/кг В начальной фазе шока введение внутривенно 10 -20 тыс. ЕД гепарина Для поддержания АД: n Введение растворов n Преднизолон n Дофамин 5 мг/кг в 200 -400 мл 10 % раствора глюкозы внутривенно капельно
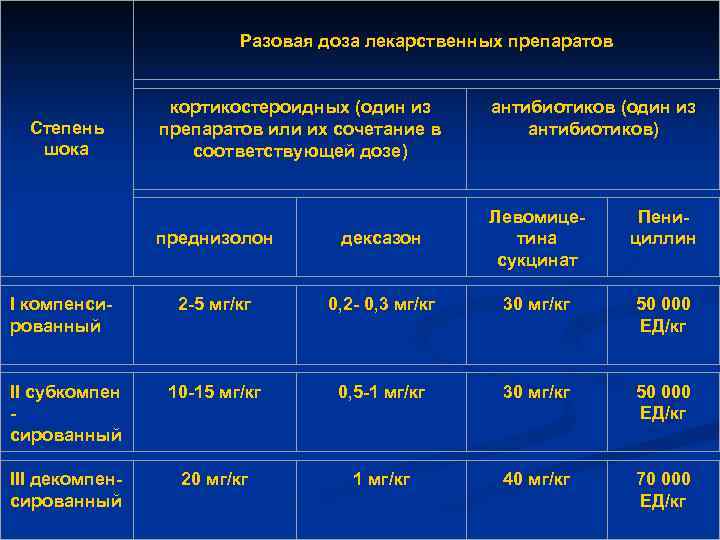
Разовая доза лекарственных препаратов Степень шока кортикостероидных (один из препаратов или их сочетание в соответствующей дозе) антибиотиков (один из антибиотиков) преднизолон дексазон Левомицетина сукцинат Пенициллин I компенсированный 2 -5 мг/кг 0, 2 - 0, 3 мг/кг 30 мг/кг 50 000 ЕД/кг II субкомпен сированный 10 -15 мг/кг 0, 5 -1 мг/кг 30 мг/кг 50 000 ЕД/кг III декомпенсированный 20 мг/кг 1 мг/кг 40 мг/кг 70 000 ЕД/кг

n Коррекция нарушений водно-электролитного баланса и кислотно-основного состояния. n При метаболическом ацидозе: n Раствор Рингера с лактатом, n Реосорбилакт n Гидрокарбонат натрия

n n n Коррекция гипокальциемии проводится при снижении уровня ионизированного кальция ниже 0, 9 ммоль/л. Гипонатриемия отрицательно сказывается на исходе шока. Оптимально поддерживать уровень натрия в пределах 140 -150 ммоль/л. Коррекция гипокалиемии проводится после восстановления мочеотделения (7, 5% хлорид калия, раствор Батлера, Дерроу, раствор панангина. )

Неотложная помощь при остром отекенабухании головного мозга: n Позиция головы и шеи (оптимальное церебральное перфузионное давление – при поднятии головы на 15 -30 о ). n Устранение обструкции дыхательных путей. n Нормализация температуры тела

n. Газы крови и другие параметры адекватной вентиляции должны быть в пределах нормы и любые отклонения их должны быстро устраняться. n. Адекватная n. Контроль седация/анальгезия. сывороточного уровня натрия, (гипонатриемия вызывает вазогенный отек мозга )

бензилпенициллин - 50000 ЕД/кг или левомицетина сукцинат натрия-20 мг/кг. n Преднизолон -2 мг/кг n 1 % лазикс - 2 мг/кг (или 0, 2 мл/кг) n Литическая смесь: 2 % промедол - 1 мл; 50 % анальгин - 2 мл; 1 % димедрол - 1 мл внутримышечно. Детям: димедрол - 1 % 0, 25 -0, 5 мл; анальгин - 0, 1 мл на год жизни. n

При сердечной недостаточности n Назначают сердечные гликозиды и кардиотонические средства. n Введение адреналина и адреномиметиков (норадреналин, мезатон, фенатол, эфедрин и т. п. ) не показано из-за возможности капилляроспазма, усугубления гипоксии мозга и почек и развития острой почечной недостаточности.

При возбуждении, судорогах: n Седуксен 0, 5 % раствор внутривенно или внутримышечно - 1 -2 мл (детям 0, 1 мл/кг, но не более 2 мл) n Натрия оксибутират 20 % раствор - 10 -20 мл совместно с таким же объемом 40% глюкозы внутривенно медленно (детям по 0, 5 мл/кг). n Редко, когда лечение безрезультатно, показан закисно- кислородный наркоз (3: 1) в сочетании с фторотаном.

Гипертермический синдром. n n n Снижать температуру тела ниже 37, 5°С не следует. Назначают ненаркотические анальгетики: амидопирин, анальгин, ацетилсалициловая кислота На фоне блокады центральных механизмов терморегуляции, применяют физические методы охлаждения: раскрытие больного, прикладывание льда к голове и области магистральных сосудов, обтирание спиртом, использование вентилятора.

При нарушениях дыхания необходима интубация или трахеостомия с переводом больного на искусственную аппаратную вентиляцию легких. n Оксигенотерапия (кислородные кювезы и палатки для детей, тенты, носовые и ротоносовые маски, носоглоточный катетер). n Гипервентиляция в режиме Ра СО 2 25 -30 мм Hg может кратно понизить ВЧД; гипервентиляция с Ра СО 2 < 25 мм Hg может непропорционально снизить церебральный кровоток и ведет к ишемии ЦНС; n

Врачебное наблюдение за реконвалесцентами n n n Срок наблюдения при назофарингите 15 дней, менингококко-носительстве -12 дней. Реконвалесценты генерализованных форм инфекции наблюдаются инфекционистом и невропатологом не менее З лет (первый год- 1 раз в 3 мес. , 2 -й год- 1 раз в 6 мес. , 1 раз в конце 3 -го года). В школы, санатории, учебные заведения, реконвалесценты допускаются после одного отрицательного бактериологического обследования.

Профилактика n. Показана лицам имеющим высокий риск заражения при близком, не менее 4 часов, контакте с пациентом за неделю до начала заболевания, n домохозяйкам, членам семьи при ежедневном уходе nсоприкосающимся с носоглоточным секретом пациента n при поцелуях, искусственном дыханием рот в рот, интубации , назотрахеальной санации

n n Рифампицин (педиатрическая доза: 10 мг/кг/сутки; взрослая доза: 600 мг/сутки) PO каждые 12 часов разделив на 4 дозы. Ципрофлоксацин (взрослым) 500 мг внутрь однократно, Цефтриаксон (<15 лет 125 мг, >15 лет 250 мг) в/м однократно. Спирамицин (педиатрическая доза: 10 мг/кг; взрослая доза: 500 мг) внутрь каждые 6 часов на 5 дней.

Вакцинопрофилактика n. Капсульные полисахаридные вакцины: А, С, АСУ, W-135. n. У детей менее 1 года уровень антител снижается после вакцинации очень быстро. Поскольку полисахаридная вакцина неэффективна у грудных детей, применение ее ограничивается возрастом 1 -4 года. n Плановая вакцинация в индустриально развитых странах не рекомендуется из-за низкого риска инфекции.

Спасибо за внимание !

Менигококковая инфекция.ppt