грудь.ppt
- Количество слайдов: 46
 Кафедра госпитальной хирургии и ВПХ l Ранения и боевые повреждения груди l Москва 2008 г.
Кафедра госпитальной хирургии и ВПХ l Ранения и боевые повреждения груди l Москва 2008 г.
 Статистика l l l l ВОВ ранения груди составляли 8 -12% от числа всех ранений, Корея - 8%, Вьетнам - 9 -12%, РА 8 -10 % ( широко используются бронежилеты). Во время ВОВ среди всех повреждений груди ранения составляли 95 -97%, а закрытые повреждения - 2 -3%. Около 60% раненых с проникающими ранениями погибали в первые 7 суток. В укрытиях закрытые повреждения груди будут составлять 15 -25%.
Статистика l l l l ВОВ ранения груди составляли 8 -12% от числа всех ранений, Корея - 8%, Вьетнам - 9 -12%, РА 8 -10 % ( широко используются бронежилеты). Во время ВОВ среди всех повреждений груди ранения составляли 95 -97%, а закрытые повреждения - 2 -3%. Около 60% раненых с проникающими ранениями погибали в первые 7 суток. В укрытиях закрытые повреждения груди будут составлять 15 -25%.
 Классификация П. А. Куприянова с с поправками (А. Н. Беркутов, 1973). Закрытые повреждения груди 1. Без повреждения костей l Без повреждения внутренних органов l С повреждениями внутренних органов l осложненные 2. С повреждением костей l Без парадоксального движения грудной стенки l С парадоксальным движением гр. стенки l неосложненные
Классификация П. А. Куприянова с с поправками (А. Н. Беркутов, 1973). Закрытые повреждения груди 1. Без повреждения костей l Без повреждения внутренних органов l С повреждениями внутренних органов l осложненные 2. С повреждением костей l Без парадоксального движения грудной стенки l С парадоксальным движением гр. стенки l неосложненные
 Непроникающие ранения груди Сквозные Слепые Без повреждения внутренних органов l Без повреждения костей l С повреждением внутренних органов l С повреждением костей l
Непроникающие ранения груди Сквозные Слепые Без повреждения внутренних органов l Без повреждения костей l С повреждением внутренних органов l С повреждением костей l
 Проникающие ранения груди l l l l Сквозные Слепые С закрытым пневмотораксом С открытым пневмотораксом С клапанным пневмотораксом Без повреждения костей Без повреждения внутренних органов С повреждениями костей С повреждениями внутренних органов
Проникающие ранения груди l l l l Сквозные Слепые С закрытым пневмотораксом С открытым пневмотораксом С клапанным пневмотораксом Без повреждения костей Без повреждения внутренних органов С повреждениями костей С повреждениями внутренних органов
 Особенности современных ран l шарики, стрелки, пули калибра 5, 56 - повреждения, нанесенные ими очень близки к пулям английских колонизаторов (пули дум-дум, буровские). Более чем в половине случаев ранения носят сочетанный характер, при этом преобладают торакоабдоминальные ранения.
Особенности современных ран l шарики, стрелки, пули калибра 5, 56 - повреждения, нанесенные ими очень близки к пулям английских колонизаторов (пули дум-дум, буровские). Более чем в половине случаев ранения носят сочетанный характер, при этом преобладают торакоабдоминальные ранения.
 Особенности современных ран l При применении шариковых, "апельсиновых", "ананасных" бомб, возникает большое количество поражающих элементов в виде шариков, разлетающихся со скоростью до 1400 м/с.
Особенности современных ран l При применении шариковых, "апельсиновых", "ананасных" бомб, возникает большое количество поражающих элементов в виде шариков, разлетающихся со скоростью до 1400 м/с.
 Особенности современных ран Шариковые ранения - множественность и разнообразие входных отверстий. Часто входные ранения находятся на задней поверхности грудной клетки. l Пуля из мягких сплавов с высокой скоростью движения при соприкосновении с тканью грубо деформируется, приобретает хаотическое движение, всю кинетическую энергию теряет на разрушение тканей. l Увеличивается число слепых ранений, возрастает обширность зоны первичного некроза, отмечаются большие кровотечения, часто развивается травматический шок. l
Особенности современных ран Шариковые ранения - множественность и разнообразие входных отверстий. Часто входные ранения находятся на задней поверхности грудной клетки. l Пуля из мягких сплавов с высокой скоростью движения при соприкосновении с тканью грубо деформируется, приобретает хаотическое движение, всю кинетическую энергию теряет на разрушение тканей. l Увеличивается число слепых ранений, возрастает обширность зоны первичного некроза, отмечаются большие кровотечения, часто развивается травматический шок. l
 Открытый пневмоторакс l Возникает при наличии значительной зияющей раны грудной стенки или ране, которая открывает свободный доступ воздуха в плевральную полость при вдохе (сосущий пневмоторакс). Возникает свободное сообщение между окружающей средой и плевральной полостью.
Открытый пневмоторакс l Возникает при наличии значительной зияющей раны грудной стенки или ране, которая открывает свободный доступ воздуха в плевральную полость при вдохе (сосущий пневмоторакс). Возникает свободное сообщение между окружающей средой и плевральной полостью.
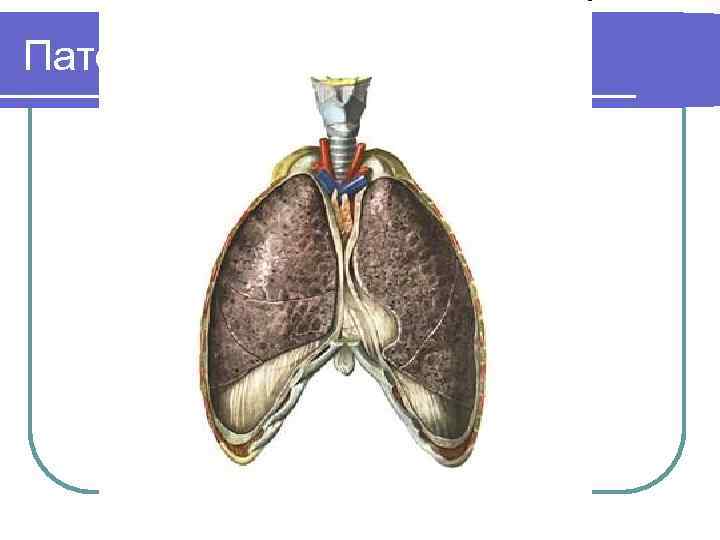 Патофизиология
Патофизиология
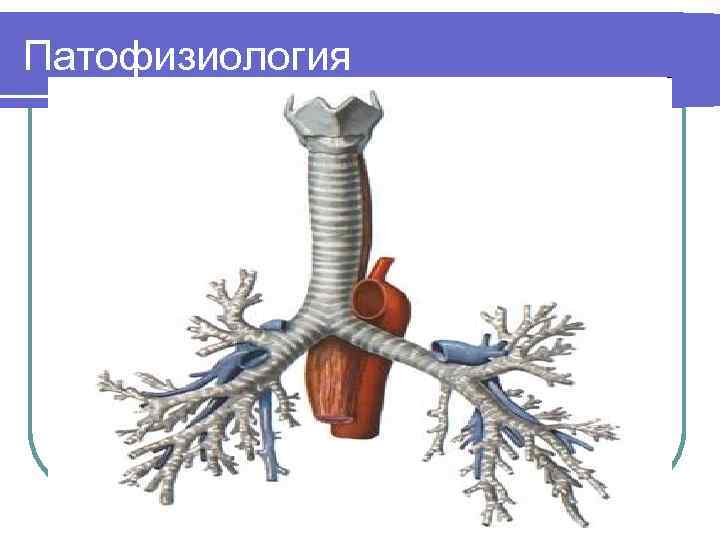 Патофизиология
Патофизиология
 Открытый пневмоторакс в д о х - легкое на стороне ранения спадается - смещается (флотирует) средостение - отработанный воздух попадает в здоровое легкое (содержит микрофлору, кровяные сгустки, детрит) l в ы д о х - легкое на стороне ранения расправляется - смещается средостение (флотация в противоположном направлении) - отработанный воздух частично попадает в легкое на стороне ранения l Симптомы: зияние раны грудной клетки; шум, издаваемый воздухом, при проникновении через рану грудной стенки в обеих фазах дыхания; общие расстройства (пульс, АД и т. д. ) l
Открытый пневмоторакс в д о х - легкое на стороне ранения спадается - смещается (флотирует) средостение - отработанный воздух попадает в здоровое легкое (содержит микрофлору, кровяные сгустки, детрит) l в ы д о х - легкое на стороне ранения расправляется - смещается средостение (флотация в противоположном направлении) - отработанный воздух частично попадает в легкое на стороне ранения l Симптомы: зияние раны грудной клетки; шум, издаваемый воздухом, при проникновении через рану грудной стенки в обеих фазах дыхания; общие расстройства (пульс, АД и т. д. ) l
 КЛАПАННЫЙ ПНЕВМОТОРАКС l при огнестрельных ранениях груди - 1%, при закрытой травме груди - 3%. l Клапанный пневмоторакс бывает наружным и внутренним (чаще).
КЛАПАННЫЙ ПНЕВМОТОРАКС l при огнестрельных ранениях груди - 1%, при закрытой травме груди - 3%. l Клапанный пневмоторакс бывает наружным и внутренним (чаще).
 ПАТОФИЗИОЛОГИЯ КЛАПАННОГО ПНЕВМОТОРАКСА l Прогрессивно нарастает внутриплевральное давление, органы средостения смещаются в противоположную сторону, наступает коллапс легкого.
ПАТОФИЗИОЛОГИЯ КЛАПАННОГО ПНЕВМОТОРАКСА l Прогрессивно нарастает внутриплевральное давление, органы средостения смещаются в противоположную сторону, наступает коллапс легкого.
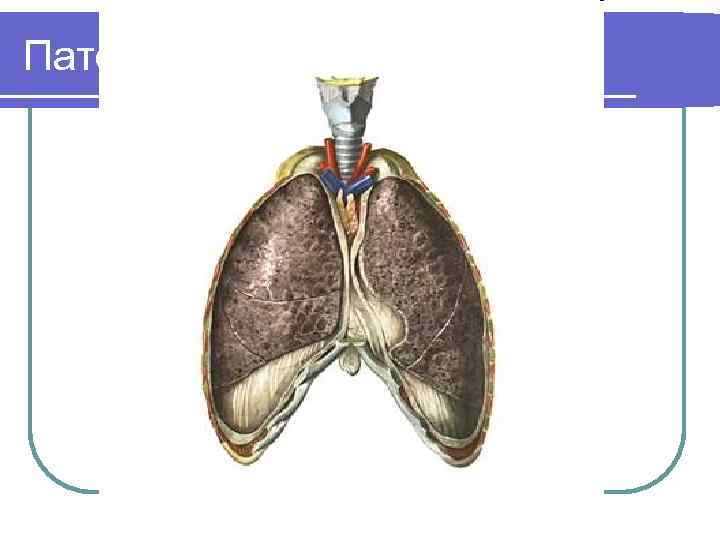 Патофизиология
Патофизиология
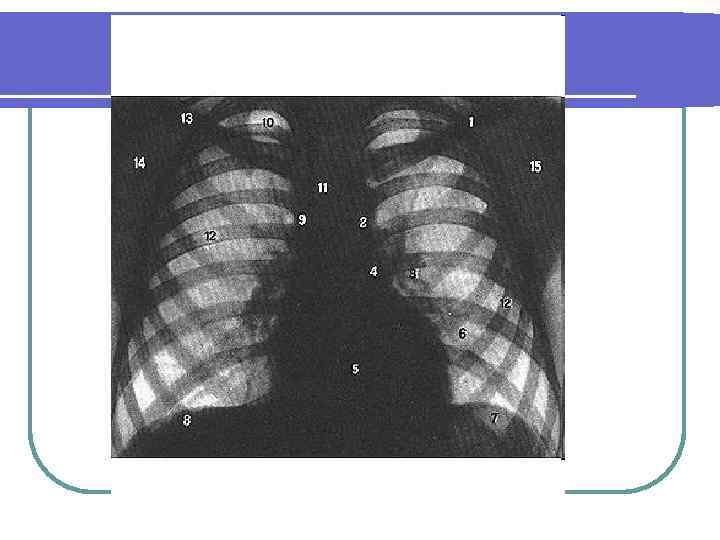
 СИМПТОМЫ l Состояние раненого тяжелое, резкая одышка, положение вынужденное (сидит, полусидит), в дыхании участвуют вспомогательные мышцы. Выражен цианоз, холодный пот. Пульс частый и напряженный, АД повышено. Распространена подкожная эмфизема. При перкуссии определяется тимпанит. Границы средостения резко смещены в сторону, противоположную ранению. Обнаруживается скопление воздуха в плевральной полости и в мягких тканях груди, ателектаз, низкое стояние купола диафрагмы на стороне поражения.
СИМПТОМЫ l Состояние раненого тяжелое, резкая одышка, положение вынужденное (сидит, полусидит), в дыхании участвуют вспомогательные мышцы. Выражен цианоз, холодный пот. Пульс частый и напряженный, АД повышено. Распространена подкожная эмфизема. При перкуссии определяется тимпанит. Границы средостения резко смещены в сторону, противоположную ранению. Обнаруживается скопление воздуха в плевральной полости и в мягких тканях груди, ателектаз, низкое стояние купола диафрагмы на стороне поражения.
 ГЕМОТОРАКС l l - скопление крови в плевральной полости. При ранениях груди гемоторакс часто сочетается с пневмотораксом. Классификация гемоторакса по П. А. Куприянову: l l - малый - в пределах реберно-диафрагмального синуса; - средний - до уровня IV ребра спереди (угол лопатки сзади) - большой - до уровня II ребра спереди; - тотальный.
ГЕМОТОРАКС l l - скопление крови в плевральной полости. При ранениях груди гемоторакс часто сочетается с пневмотораксом. Классификация гемоторакса по П. А. Куприянову: l l - малый - в пределах реберно-диафрагмального синуса; - средний - до уровня IV ребра спереди (угол лопатки сзади) - большой - до уровня II ребра спереди; - тотальный.
 Симптомы l Кожные покровы бледные, дыхание частое, поверхностное, цианоз, тахикардия, снижение АД, укорочение перкуторного звука, смещение границ сердца в противоположную сторону, аускультативно отмечается ослабление дыхательных шумов.
Симптомы l Кожные покровы бледные, дыхание частое, поверхностное, цианоз, тахикардия, снижение АД, укорочение перкуторного звука, смещение границ сердца в противоположную сторону, аускультативно отмечается ослабление дыхательных шумов.
 ПЛЕВРАЛЬНАЯ ПУНКЦИЯ В первую очередь выясняют, продолжается ли внутриплевральное кровотечения или оно остановилось. l Проба Рувилуа-Грегуара: полученную во время пункции кровь выливают в сухую пробирку. Быстрое свертывание крови свидетельствует о продолжающемся кровотечении. Если кровь не свертывается - кровотечение в плевральной полости прекратилось. l
ПЛЕВРАЛЬНАЯ ПУНКЦИЯ В первую очередь выясняют, продолжается ли внутриплевральное кровотечения или оно остановилось. l Проба Рувилуа-Грегуара: полученную во время пункции кровь выливают в сухую пробирку. Быстрое свертывание крови свидетельствует о продолжающемся кровотечении. Если кровь не свертывается - кровотечение в плевральной полости прекратилось. l
 ОСЛОЖНЕНИЯ РАНЕНИЙ ГРУДИ Эмпиемы плевры. Сгустки крови, инородные тела, пневмоторакс, недостаточно тщательная обработка ран грудной стенки или ткани легкого способствуют возникновению эмпиемы. l Важным является раннее распознавание начинающегося нагноения гемоторакса. Клинические проявления эмпиемы и обычные лабораторные тесты нередко запаздывают. l
ОСЛОЖНЕНИЯ РАНЕНИЙ ГРУДИ Эмпиемы плевры. Сгустки крови, инородные тела, пневмоторакс, недостаточно тщательная обработка ран грудной стенки или ткани легкого способствуют возникновению эмпиемы. l Важным является раннее распознавание начинающегося нагноения гемоторакса. Клинические проявления эмпиемы и обычные лабораторные тесты нередко запаздывают. l
 Проба Н. Н. Петрова l Содержимое плевральной полости наливают в пробирку и разбавляют его в 5 раз дистиллированной водой и полученную смесь взбалтывают. При отсутствии нагноения в пробирке будет прозрачная гемолизированная вода. Если жидкость мутнеет, это свидетельствует о нагноении содержимого.
Проба Н. Н. Петрова l Содержимое плевральной полости наливают в пробирку и разбавляют его в 5 раз дистиллированной водой и полученную смесь взбалтывают. При отсутствии нагноения в пробирке будет прозрачная гемолизированная вода. Если жидкость мутнеет, это свидетельствует о нагноении содержимого.
 Проба Ф. А. Эфендиева l В пробирку наливают 5 мл пунктата и центрифугируют. При отсутствии нагноения соотношение осадка и жидкой части 1: 1. При инфицировании гемоторакса нарастает количество жидкой части в результате разбавления крови над слоем эритроцитов оседает слой лейкоцитов, имеющих сероватый цвет.
Проба Ф. А. Эфендиева l В пробирку наливают 5 мл пунктата и центрифугируют. При отсутствии нагноения соотношение осадка и жидкой части 1: 1. При инфицировании гемоторакса нарастает количество жидкой части в результате разбавления крови над слоем эритроцитов оседает слой лейкоцитов, имеющих сероватый цвет.
 острая эмпиема l Ухудшение общего состояния, повышение температуры тела, ознобы, сменяющиеся проливными потами, выраженные явления интоксикации организма. Укорочение перкуторного звука и ослабление дыхания на стороне ранения подтверждают диагноз.
острая эмпиема l Ухудшение общего состояния, повышение температуры тела, ознобы, сменяющиеся проливными потами, выраженные явления интоксикации организма. Укорочение перкуторного звука и ослабление дыхания на стороне ранения подтверждают диагноз.
 Хроническая эмпиема Является результатом недостаточно эффективного лечения острой эмпиемы, наличия бронхоплевральных свищей и инородных тел в плевральной полости. l Бронхоплевральные свищи, поддерживают нагноительный процесс. l Неспадающаяся полость является причиной хронической гнойной интоксикации организма. l Нередко в полость хронической эмпиемы открываются множественные бронхиальные свищи ("решетчатое легкое"). l
Хроническая эмпиема Является результатом недостаточно эффективного лечения острой эмпиемы, наличия бронхоплевральных свищей и инородных тел в плевральной полости. l Бронхоплевральные свищи, поддерживают нагноительный процесс. l Неспадающаяся полость является причиной хронической гнойной интоксикации организма. l Нередко в полость хронической эмпиемы открываются множественные бронхиальные свищи ("решетчатое легкое"). l
 Другие осложнения Абсцесс и генгрена легкого значительно ухудшают состояние раненого и нередко приводят к летальному исходу. В настоящее время считается, что оба эти осложнения являются различными сторонами единого процесса и приводят к обширному разрушению легочной ткани. l Проникающие ранения груди довольно часто сопровождаются пневмониями, которые подразделяются на травматические (локализуются на стороне повреждения), вторичные (локализуются в неповрежденной части легкого) и интеркуррентные, возникающие в связи со снижением сопротивляемости организма. l
Другие осложнения Абсцесс и генгрена легкого значительно ухудшают состояние раненого и нередко приводят к летальному исходу. В настоящее время считается, что оба эти осложнения являются различными сторонами единого процесса и приводят к обширному разрушению легочной ткани. l Проникающие ранения груди довольно часто сопровождаются пневмониями, которые подразделяются на травматические (локализуются на стороне повреждения), вторичные (локализуются в неповрежденной части легкого) и интеркуррентные, возникающие в связи со снижением сопротивляемости организма. l
 Закрытые повреждения груди l Возникают в результате действия взрывной волны, сдавления тяжелыми предметами при обвалах зданий. l В мирное время составляют 90%. Летальность достигает 15, 6% (сравните при открытых лишь 7, 4%).
Закрытые повреждения груди l Возникают в результате действия взрывной волны, сдавления тяжелыми предметами при обвалах зданий. l В мирное время составляют 90%. Летальность достигает 15, 6% (сравните при открытых лишь 7, 4%).
 ПЕРЕЛОМЫ РЕБЕР l l l одиночные, множественные, односторонние, двухсторонние. Нередко при переломе ребер возникает разрыв париетальной плевры, а иногда и легкого. Это сопровождается пневмотораксом, гемотораксом, подкожной эмфиземой.
ПЕРЕЛОМЫ РЕБЕР l l l одиночные, множественные, односторонние, двухсторонние. Нередко при переломе ребер возникает разрыв париетальной плевры, а иногда и легкого. Это сопровождается пневмотораксом, гемотораксом, подкожной эмфиземой.
 "реберные клапаны": l множественные, двойные переломы ребер. l 1. передние билатеральные (по обе стороны грудины), l 2. анлатеральные (правые и левые), l 3. задние клапаны.
"реберные клапаны": l множественные, двойные переломы ребер. l 1. передние билатеральные (по обе стороны грудины), l 2. анлатеральные (правые и левые), l 3. задние клапаны.
 патофизиология Возникает парадоксальное дыхание: -во время вдоха реберный клапан погружается - западает, -при выдохе - выпячивается. Возникают тяжелые нарушения дыхания обусловленные: колебанием средостения, неполным расправлением легкого на стороне поражения, дыхательной недостаточностью и развивающейся гипоксией, параллельно происходящими расстройствами функций сосудов и сердца. l
патофизиология Возникает парадоксальное дыхание: -во время вдоха реберный клапан погружается - западает, -при выдохе - выпячивается. Возникают тяжелые нарушения дыхания обусловленные: колебанием средостения, неполным расправлением легкого на стороне поражения, дыхательной недостаточностью и развивающейся гипоксией, параллельно происходящими расстройствами функций сосудов и сердца. l
 Необходимо отметить, что наиболее тяжелые клинические проявления бывают при передних реберных клапанах. Задний клапан проявляется менее тяжело, т. к. грудная стенка здесь в значительной мере фиксируется мощным мышечным каркасом спины. l Другие переломы: переломы грудины, переломы ключицы, переломы лопатки. l
Необходимо отметить, что наиболее тяжелые клинические проявления бывают при передних реберных клапанах. Задний клапан проявляется менее тяжело, т. к. грудная стенка здесь в значительной мере фиксируется мощным мышечным каркасом спины. l Другие переломы: переломы грудины, переломы ключицы, переломы лопатки. l
 Органы грудной клетки l ушибы и разрывы ткани легкого, l повреждения межреберных артерий и вен, l повреждения подключичной артерии и вены, l ушибы сердца, l травматическая асфиксия.
Органы грудной клетки l ушибы и разрывы ткани легкого, l повреждения межреберных артерий и вен, l повреждения подключичной артерии и вены, l ушибы сердца, l травматическая асфиксия.
 Травматическая асфиксия l l l возникает при внезапном сдавлении груди. выраженное затруднение оттока венозной крови из верхней половины тела в "правое сердце" по системе верхней полой вены, разрыв мелких сосудов головы, шеи и надплечья с образованием мелкоточечных кровоизлияний на коже и слизистых. В тяжелых случаях отмечаются гипоксия, гиперкапния, гиповолемия, недостаточность "правого сердца", тяжелые метаболические нарушения. Лечение консервативное: покой и полусидячее положение, ингаляции увлажненного кислорода, сердечные и дыхательные аналептики, новокаиновые блокады (межреберная, вагосимпатическая), антибиотики широкого спектра действия, санация трахеобронхиального дерева, в тяжелых случаях нарушения дыхания - трахеостомия и управляемое дыхание.
Травматическая асфиксия l l l возникает при внезапном сдавлении груди. выраженное затруднение оттока венозной крови из верхней половины тела в "правое сердце" по системе верхней полой вены, разрыв мелких сосудов головы, шеи и надплечья с образованием мелкоточечных кровоизлияний на коже и слизистых. В тяжелых случаях отмечаются гипоксия, гиперкапния, гиповолемия, недостаточность "правого сердца", тяжелые метаболические нарушения. Лечение консервативное: покой и полусидячее положение, ингаляции увлажненного кислорода, сердечные и дыхательные аналептики, новокаиновые блокады (межреберная, вагосимпатическая), антибиотики широкого спектра действия, санация трахеобронхиального дерева, в тяжелых случаях нарушения дыхания - трахеостомия и управляемое дыхание.
 l при ранении сердца нередко развивается тампонада. Диагноз тампонады сердца ставится по признакам расширения границ сердечной тупости, исчезновению сердечных тонов и малому пульсу.
l при ранении сердца нередко развивается тампонада. Диагноз тампонады сердца ставится по признакам расширения границ сердечной тупости, исчезновению сердечных тонов и малому пульсу.
 УШИБЫ СЕРДЦА l l l Частота при тяжелой сочетанной травме, осложненной шоком, колеблется от 12, 5 до 76%. при транспортных катастрофах (56%), падения с высоты (35%) сочетаются в различных вариантах с повреждением органов груди, живота, переломами костей таза, черепно-мозговой травмой. Протекают в форме травматического шока (95%) и острой кровопотери (33%).
УШИБЫ СЕРДЦА l l l Частота при тяжелой сочетанной травме, осложненной шоком, колеблется от 12, 5 до 76%. при транспортных катастрофах (56%), падения с высоты (35%) сочетаются в различных вариантах с повреждением органов груди, живота, переломами костей таза, черепно-мозговой травмой. Протекают в форме травматического шока (95%) и острой кровопотери (33%).
 сотрясения, ушибы и разрывы сердца. различают прямые, непрямые, сочетанные. В момент удара сердце подвергается непосредственному механическому воздействию, гидравлическому давлению крови, заключенной в полостях и реакциям рефлекторного характера. l Удар и противоудар. l При травме в момент систолы желудочков ушибы сопровождаются надрывами и разрывами оболочек. l Повреждения сердца при травмах живота и таза можно объяснить противотоком крови и повышением внутриартериального давления, острым растяжением полостей и разрывом мышечных волокон. l l l
сотрясения, ушибы и разрывы сердца. различают прямые, непрямые, сочетанные. В момент удара сердце подвергается непосредственному механическому воздействию, гидравлическому давлению крови, заключенной в полостях и реакциям рефлекторного характера. l Удар и противоудар. l При травме в момент систолы желудочков ушибы сопровождаются надрывами и разрывами оболочек. l Повреждения сердца при травмах живота и таза можно объяснить противотоком крови и повышением внутриартериального давления, острым растяжением полостей и разрывом мышечных волокон. l l l
 формы инфарктоподобная или стенокардическая. проявляются такими симптомами как боль (60%), боль в области сердца (20%), боль за грудиной (34%), в левой руке, плече. l Боли давящие, сжимающие, колющие, сверлящие. Чаще локальные, реже с типичной иррадиацией. Длительность 30 -40 минут, до нескольких часов, могут сопровождаться одышкой и удушьем. l Сердечно-сосудистая недостаточность при ушибах сердца наблюдается в 48% случаев. Тахикардия 100 -120 уд/мин. , АД понижено. l Ишемия миокарда - смещение сегмента S-T и деформация комплекса за счет углубления зубца Q. l l
формы инфарктоподобная или стенокардическая. проявляются такими симптомами как боль (60%), боль в области сердца (20%), боль за грудиной (34%), в левой руке, плече. l Боли давящие, сжимающие, колющие, сверлящие. Чаще локальные, реже с типичной иррадиацией. Длительность 30 -40 минут, до нескольких часов, могут сопровождаться одышкой и удушьем. l Сердечно-сосудистая недостаточность при ушибах сердца наблюдается в 48% случаев. Тахикардия 100 -120 уд/мин. , АД понижено. l Ишемия миокарда - смещение сегмента S-T и деформация комплекса за счет углубления зубца Q. l l
 Лечение в остром периоде комплексное лечение шока, кровопотери, сердечно-сосудистой недостаточности. Купирование болевого приступа: анальгин 50%-2, 0 в/в, папаверин 2%-4, 0 мл в/в медленно на 10 мл физ. р-ра, в/в морфин, промедол. Коктейль (пипольфен + папаверин +вит. В 1 в/в в физ. р-ре). Строфантин 0, 05% 0, 3 -0, 5, коргликон 0, 06%-1, 0 для усиления систолы применяют не менее 7 -10 дней. Ингаляция кислорода. l Для борьбы с отеком легкого применяется аскорбиновая кислота, рутин, Са. Сl 2, викасол, диуретики (при их применении следует помнить о потере электролитов). l
Лечение в остром периоде комплексное лечение шока, кровопотери, сердечно-сосудистой недостаточности. Купирование болевого приступа: анальгин 50%-2, 0 в/в, папаверин 2%-4, 0 мл в/в медленно на 10 мл физ. р-ра, в/в морфин, промедол. Коктейль (пипольфен + папаверин +вит. В 1 в/в в физ. р-ре). Строфантин 0, 05% 0, 3 -0, 5, коргликон 0, 06%-1, 0 для усиления систолы применяют не менее 7 -10 дней. Ингаляция кислорода. l Для борьбы с отеком легкого применяется аскорбиновая кислота, рутин, Са. Сl 2, викасол, диуретики (при их применении следует помнить о потере электролитов). l
 Первая медицинская помощь (само- и взаимопомощь) l l l на поле боя: наложение асептической повязки, при открытом пневмотораксе закрывают окклюзивной повязкой. Для этого используется клеенчатая оболочка ИПП, которая внутренней стороной накладывается непосредственно на рану, после чего накладывается повязка. вводят анальгетики, дают внутрь а/б из АИ. при сдавлении: освобождение от завалов, очищении полости рта от крови и земли. положение, облегчающее дыхание: откинутая назад голова, разведенные руки, возвышенное положение. Выносят на носилках в полусидящем положении, подкладывая под голову скатку шинели, вещевой мешок.
Первая медицинская помощь (само- и взаимопомощь) l l l на поле боя: наложение асептической повязки, при открытом пневмотораксе закрывают окклюзивной повязкой. Для этого используется клеенчатая оболочка ИПП, которая внутренней стороной накладывается непосредственно на рану, после чего накладывается повязка. вводят анальгетики, дают внутрь а/б из АИ. при сдавлении: освобождение от завалов, очищении полости рта от крови и земли. положение, облегчающее дыхание: откинутая назад голова, разведенные руки, возвышенное положение. Выносят на носилках в полусидящем положении, подкладывая под голову скатку шинели, вещевой мешок.
 Доврачебная помощь исправление повязок с использованием больших стерильных повязок (из комплекта Б-1) и укрепление их при открытом пневмотораксе полосами липкого пластыря, l обезболивающие, сердечно-сосудистые и дыхательные аналептики. l при остановке дыхания, прибегают к искусственному дыханию. l В первую очередь эвакуируют раненых с признаками продолжающегося кровотечения, открытым пневмотораксом, асфиксией. l
Доврачебная помощь исправление повязок с использованием больших стерильных повязок (из комплекта Б-1) и укрепление их при открытом пневмотораксе полосами липкого пластыря, l обезболивающие, сердечно-сосудистые и дыхательные аналептики. l при остановке дыхания, прибегают к искусственному дыханию. l В первую очередь эвакуируют раненых с признаками продолжающегося кровотечения, открытым пневмотораксом, асфиксией. l
 Первая врачебная помощь l медицинская сортировка; выделяются 3 группы: l нуждающиеся в оказании помощи в приемно-сортировочном отделении, l нуждающиеся в оказании первой врачебной помощи в перевязочной в первую очередь l и в порядке очередности.
Первая врачебная помощь l медицинская сортировка; выделяются 3 группы: l нуждающиеся в оказании помощи в приемно-сортировочном отделении, l нуждающиеся в оказании первой врачебной помощи в перевязочной в первую очередь l и в порядке очередности.
 В приемно-сортировочной палатке проверяют ранее наложенные повязки. l вводят наркотические средства и сердечнососудистые. l При тяжелых проникающих ранениях груди эффективны вагосимпатические блокады на стороне повреждения. При правильно проведенной блокаде появляется триада Горнера (птоз верхнего века, мидриаз, покраснение кожи соответствующей половины тела). l
В приемно-сортировочной палатке проверяют ранее наложенные повязки. l вводят наркотические средства и сердечнососудистые. l При тяжелых проникающих ранениях груди эффективны вагосимпатические блокады на стороне повреждения. При правильно проведенной блокаде появляется триада Горнера (птоз верхнего века, мидриаз, покраснение кожи соответствующей половины тела). l
 В перевязочную в первую очередь раненые с наружным кровотечением, нарастающим пневмотораксом, асфиксией. l При наружных кровотечениях из раны груди временная остановка кровотечения осуществляется с помощью тампонады. l При открытом пневмотораксе накладывают надежные окклюзивные повязки, используя большие марлевые салфетки, первые слои которых пропитаны различными индифферентными мазями. l
В перевязочную в первую очередь раненые с наружным кровотечением, нарастающим пневмотораксом, асфиксией. l При наружных кровотечениях из раны груди временная остановка кровотечения осуществляется с помощью тампонады. l При открытом пневмотораксе накладывают надежные окклюзивные повязки, используя большие марлевые салфетки, первые слои которых пропитаны различными индифферентными мазями. l
 При клапанном пневмотораксе срочная пункция плевральной полости во 2 м межреберье по срединно-ключичной линии по Бюлау толстой иглой (типа Дюфо) или от системы одноразового переливания крови. Иглу фиксируют к коже швами. l При неадекватном дыхании показано искусственное или вспомогательное дыхание. l Трахеостомия или интубация трахеи. l
При клапанном пневмотораксе срочная пункция плевральной полости во 2 м межреберье по срединно-ключичной линии по Бюлау толстой иглой (типа Дюфо) или от системы одноразового переливания крови. Иглу фиксируют к коже швами. l При неадекватном дыхании показано искусственное или вспомогательное дыхание. l Трахеостомия или интубация трахеи. l
 КВАЛИФИЦИРОВАННАЯ МЕДИЦИНСКАЯ ПОМОЩЬ сортировка в Омедб 1) по жизненным показаниям, направляются в операционную или перевязочную; l 2) в состоянии травматического шока или с выраженной анемией направляются в потивошоковую палату; l 3) легкораненые направляются в госпиталь легкораненых или в команду выздоравливающих Омедб; l 4) тяжелораненые и раненые средней тяжести не нуждающиеся в оказании квалифицированной помощи по жизненным показаниям на этом этапе после оказания медицинской помощи и подготовки к эвакуации отправляются в госпитали тыла. l
КВАЛИФИЦИРОВАННАЯ МЕДИЦИНСКАЯ ПОМОЩЬ сортировка в Омедб 1) по жизненным показаниям, направляются в операционную или перевязочную; l 2) в состоянии травматического шока или с выраженной анемией направляются в потивошоковую палату; l 3) легкораненые направляются в госпиталь легкораненых или в команду выздоравливающих Омедб; l 4) тяжелораненые и раненые средней тяжести не нуждающиеся в оказании квалифицированной помощи по жизненным показаниям на этом этапе после оказания медицинской помощи и подготовки к эвакуации отправляются в госпитали тыла. l
 Легкораненные с непроникающими ранениями груди, без симптомов повреждения внутренних органов; l С ушибами груди без повреждения костей, с переломами одного - двух ребер без повреждения внутренних органов. l Раненые со сроками лечения до 10 суток направляются в команду выздоравливающих, а со сроками до 60 суток, при способности к самостоятельному передвижению и обслуживанию в ГЛР. l
Легкораненные с непроникающими ранениями груди, без симптомов повреждения внутренних органов; l С ушибами груди без повреждения костей, с переломами одного - двух ребер без повреждения внутренних органов. l Раненые со сроками лечения до 10 суток направляются в команду выздоравливающих, а со сроками до 60 суток, при способности к самостоятельному передвижению и обслуживанию в ГЛР. l


