ФХ2 Рак желудка.ppt
- Количество слайдов: 81
 Кафедра факультетской хирургии № 2 МГМСУ РАК ЖЕЛУДКА
Кафедра факультетской хирургии № 2 МГМСУ РАК ЖЕЛУДКА
 Заболеваемость Япония: 91, 4 на 100000 населения Бразилия: 49, 5 Колумбия: 44, 5 США: 7, 2 В России от рака желудка ежегодно умирает около 50 тысяч человек.
Заболеваемость Япония: 91, 4 на 100000 населения Бразилия: 49, 5 Колумбия: 44, 5 США: 7, 2 В России от рака желудка ежегодно умирает около 50 тысяч человек.
 Заболеваемость РАК ЖЕЛУДКА наиболее часто встречается в возрасте 40 -60 лет Мужчины болеют в 2 раза чаще женщин.
Заболеваемость РАК ЖЕЛУДКА наиболее часто встречается в возрасте 40 -60 лет Мужчины болеют в 2 раза чаще женщин.
 ЭТИОЛОГИЯ • Нерегулярное питание · Преобладание в пище животных жиров, пережаренных продуктов · Употребление слишком горячей пищи, раздражение слизистой оболочки острыми приправами · Вредное воздействие никотина и крепких алкогольных напитков · Воздействие нитросоединений, синтезируемых в желудке при различных патологических состояниях последнего ▼ – это приводит к развитию хронических воспалительных изменений слизистой оболочки желудка, на фоне которых могут возникать очаговые пролиферативные процессы, а затем и рак желудка. · Генетические факторы (группа риска)
ЭТИОЛОГИЯ • Нерегулярное питание · Преобладание в пище животных жиров, пережаренных продуктов · Употребление слишком горячей пищи, раздражение слизистой оболочки острыми приправами · Вредное воздействие никотина и крепких алкогольных напитков · Воздействие нитросоединений, синтезируемых в желудке при различных патологических состояниях последнего ▼ – это приводит к развитию хронических воспалительных изменений слизистой оболочки желудка, на фоне которых могут возникать очаговые пролиферативные процессы, а затем и рак желудка. · Генетические факторы (группа риска)
 Предрак желудка Предраковые заболевания - МИКРОСКОПИЧЕСКИЕ, ЧАСТО МНОЖЕСТВЕННЫЕ ОЧАГИ НЕВОСПАЛИТЕЛЬНОГО АТИПИЧЕСКОГО РАЗРАСТАНИЯ НЕЗРЕЛОГО ЭПИТЕЛИЯ С НАКЛОННОСТЬЮ К ИНФИЛЬТРАТИВНОМУ РОСТУ, НО ЕЩЕ БЕЗ РАЗРУШЕНИЯ ТКАНИ (Л. М. ШАБАД, 1979) • хронические гастриты (риск малигнизации - 13%) Гастрит развивается у 80 -85% пожилых людей… из них РЖ выявляется лишь в единичных случаях. В Европе ХАГ выявляется в анамнезе у 22 -37% больных РЖ. В Японии ХАГ регистрируется при раннем РЖ у 94, 8% больных, при распространенном – у 13%. • язвы (5 - 19%) Лишь 10% РЖ сочетается с хронической язвой. (В 75% первичный РЖ сочетается с изъязвлением) • полипы желудка (40%, более 2 см -75%) Полипы обычно встречаются на фоне метаплазии слизистой желудка. Частота малигнизации корреллирует со степенью исходной дисплазии; при плоских аденомах - в 6 -12%, при папиллярных – в 20 -76% случаев • резецированный желудок В резецированном желудке развивается ХАГ вследствие рефлюкса с желчью щелочного дуоденального либо кишечного секрета… • Болезнь Менетрие(гиперпластический гастрит с пролиферацией и кишечной метаплазией железистого эпителия)- опухоль симулирующий гастрит (8 -40%). · вариабельный неклассифицируемый иммуннодефицит(33%) · Инфицирование Helicobacter pylori.
Предрак желудка Предраковые заболевания - МИКРОСКОПИЧЕСКИЕ, ЧАСТО МНОЖЕСТВЕННЫЕ ОЧАГИ НЕВОСПАЛИТЕЛЬНОГО АТИПИЧЕСКОГО РАЗРАСТАНИЯ НЕЗРЕЛОГО ЭПИТЕЛИЯ С НАКЛОННОСТЬЮ К ИНФИЛЬТРАТИВНОМУ РОСТУ, НО ЕЩЕ БЕЗ РАЗРУШЕНИЯ ТКАНИ (Л. М. ШАБАД, 1979) • хронические гастриты (риск малигнизации - 13%) Гастрит развивается у 80 -85% пожилых людей… из них РЖ выявляется лишь в единичных случаях. В Европе ХАГ выявляется в анамнезе у 22 -37% больных РЖ. В Японии ХАГ регистрируется при раннем РЖ у 94, 8% больных, при распространенном – у 13%. • язвы (5 - 19%) Лишь 10% РЖ сочетается с хронической язвой. (В 75% первичный РЖ сочетается с изъязвлением) • полипы желудка (40%, более 2 см -75%) Полипы обычно встречаются на фоне метаплазии слизистой желудка. Частота малигнизации корреллирует со степенью исходной дисплазии; при плоских аденомах - в 6 -12%, при папиллярных – в 20 -76% случаев • резецированный желудок В резецированном желудке развивается ХАГ вследствие рефлюкса с желчью щелочного дуоденального либо кишечного секрета… • Болезнь Менетрие(гиперпластический гастрит с пролиферацией и кишечной метаплазией железистого эпителия)- опухоль симулирующий гастрит (8 -40%). · вариабельный неклассифицируемый иммуннодефицит(33%) · Инфицирование Helicobacter pylori.
 Предрак желудка МОРФОЛОГИЯ ПРЕДРАКОВЫХ ИЗМЕНЕНИЙ: МЕТАПЛАЗИЯ - РАЗВИТИЕ НОРМАЛЬНЫХ ЗРЕЛЫХ КЛЕТОК, НЕТИПИЧНЫХ ДЛЯ ДАННОЙ ЛОКАЛИЗАЦИИ; ДИСРЕГЕНЕРАТОРНЫЙ ОТВЕТ НА ДЛИТЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ДИСПЛАЗИЯ - ЗАМЕЩЕНИЕ ЧАСТИ ЭПИТЕЛИЯ (ЖЕЛУДКА) КЛОНАМИ РАЗЛИЧНОЙ СТЕПЕНИ АТИПИИ С УТРАТОЙ СЛОИСТОСТИ ЭПИТЕЛИЯ, НО БЕЗ ИЗМЕНЕНИЯ СТРОМЫ. МЕТАПЛАЗИЯ: полная зрелая (тонкокишечная) / неполная зрелая (неполная тонкокишечная) / неполная незрелая (толстокишечная) ДИСПЛАЗИЯ: СЛАБАЯ, УМЕРЕННАЯ, ТЯЖЕЛАЯ (т. е. I - III степени). ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ДИСПЛАЗИИ ПРОТИВОРЕЧИВО: Прогрессирование, с нарастанием степени тяжести дисплазии наблюдается у 10%; у остальных больных – стабилизация, регрессия, дисплазиеподобные дисрегенераторные изменения. Методы молекулярной биологии дополняют морфологические параметры в изучении выраженности и прогноза дисплазии: Экспрессия онкогена р53 при дисплазии возрастает > в 100 раз
Предрак желудка МОРФОЛОГИЯ ПРЕДРАКОВЫХ ИЗМЕНЕНИЙ: МЕТАПЛАЗИЯ - РАЗВИТИЕ НОРМАЛЬНЫХ ЗРЕЛЫХ КЛЕТОК, НЕТИПИЧНЫХ ДЛЯ ДАННОЙ ЛОКАЛИЗАЦИИ; ДИСРЕГЕНЕРАТОРНЫЙ ОТВЕТ НА ДЛИТЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ДИСПЛАЗИЯ - ЗАМЕЩЕНИЕ ЧАСТИ ЭПИТЕЛИЯ (ЖЕЛУДКА) КЛОНАМИ РАЗЛИЧНОЙ СТЕПЕНИ АТИПИИ С УТРАТОЙ СЛОИСТОСТИ ЭПИТЕЛИЯ, НО БЕЗ ИЗМЕНЕНИЯ СТРОМЫ. МЕТАПЛАЗИЯ: полная зрелая (тонкокишечная) / неполная зрелая (неполная тонкокишечная) / неполная незрелая (толстокишечная) ДИСПЛАЗИЯ: СЛАБАЯ, УМЕРЕННАЯ, ТЯЖЕЛАЯ (т. е. I - III степени). ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ДИСПЛАЗИИ ПРОТИВОРЕЧИВО: Прогрессирование, с нарастанием степени тяжести дисплазии наблюдается у 10%; у остальных больных – стабилизация, регрессия, дисплазиеподобные дисрегенераторные изменения. Методы молекулярной биологии дополняют морфологические параметры в изучении выраженности и прогноза дисплазии: Экспрессия онкогена р53 при дисплазии возрастает > в 100 раз
 Предрак желудка ФОНОВЫЕ ЗАБОЛЕВАНИЯ МОГУТ РАССМАТРИВАТЬСЯ КАК ПРЕДШЕСТВЕННИКИ РЖ ТОЛЬКО ПРИ РАЗВИТИИ ПРЕДРАКОВЫХ МОРФОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ ЭПИТЕЛИЯ Ранняя стадия РЖ, даже при максимальной скорости роста, развивается не менее 5 лет. Поражение в пределах слизистой (опухоль до 2 мм) реализуется за 2 -7 лет. Время удвоения раннего РЖ соответствует 210 годам. …
Предрак желудка ФОНОВЫЕ ЗАБОЛЕВАНИЯ МОГУТ РАССМАТРИВАТЬСЯ КАК ПРЕДШЕСТВЕННИКИ РЖ ТОЛЬКО ПРИ РАЗВИТИИ ПРЕДРАКОВЫХ МОРФОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ ЭПИТЕЛИЯ Ранняя стадия РЖ, даже при максимальной скорости роста, развивается не менее 5 лет. Поражение в пределах слизистой (опухоль до 2 мм) реализуется за 2 -7 лет. Время удвоения раннего РЖ соответствует 210 годам. …
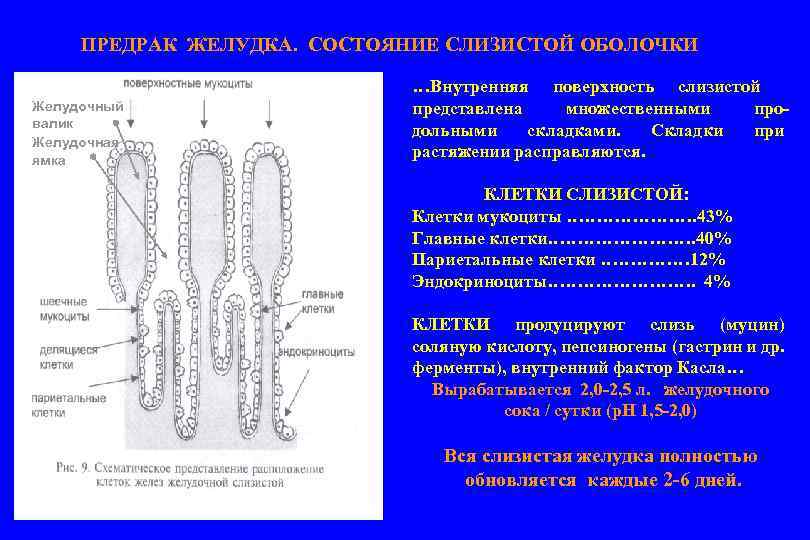 ПРЕДРАК ЖЕЛУДКА. СОСТОЯНИЕ СЛИЗИСТОЙ ОБОЛОЧКИ Желудочный валик Желудочная ямка …Внутренняя поверхность слизистой представлена множественными продольными складками. Складки при растяжении расправляются. КЛЕТКИ СЛИЗИСТОЙ: Клетки мукоциты …………………. 43% Главные клетки…………. 40% Париетальные клетки …………… 12% Эндокриноциты…………. 4% КЛЕТКИ продуцируют слизь (муцин) соляную кислоту, пепсиногены (гастрин и др. ферменты), внутренний фактор Касла… Вырабатывается 2, 0 -2, 5 л. желудочного сока / сутки (р. Н 1, 5 -2, 0) Вся слизистая желудка полностью обновляется каждые 2 -6 дней.
ПРЕДРАК ЖЕЛУДКА. СОСТОЯНИЕ СЛИЗИСТОЙ ОБОЛОЧКИ Желудочный валик Желудочная ямка …Внутренняя поверхность слизистой представлена множественными продольными складками. Складки при растяжении расправляются. КЛЕТКИ СЛИЗИСТОЙ: Клетки мукоциты …………………. 43% Главные клетки…………. 40% Париетальные клетки …………… 12% Эндокриноциты…………. 4% КЛЕТКИ продуцируют слизь (муцин) соляную кислоту, пепсиногены (гастрин и др. ферменты), внутренний фактор Касла… Вырабатывается 2, 0 -2, 5 л. желудочного сока / сутки (р. Н 1, 5 -2, 0) Вся слизистая желудка полностью обновляется каждые 2 -6 дней.
 ТИПЫ РАКА ЖЕЛУДКА Уточнение терминов: (!) Интестинальный РЖ - исходно дифференцированный рак, образующий железистые структуры Диффузный РЖ - недифференцированный (низкодифференцированный) рак: перстневидноклеточный – с редкими ( «с трудом обнаруживаемыми» ) железистыми структурами; сόлидный рак (с преобладанием стромы), подслизистым распространением процесса (linitis plastica).
ТИПЫ РАКА ЖЕЛУДКА Уточнение терминов: (!) Интестинальный РЖ - исходно дифференцированный рак, образующий железистые структуры Диффузный РЖ - недифференцированный (низкодифференцированный) рак: перстневидноклеточный – с редкими ( «с трудом обнаруживаемыми» ) железистыми структурами; сόлидный рак (с преобладанием стромы), подслизистым распространением процесса (linitis plastica).
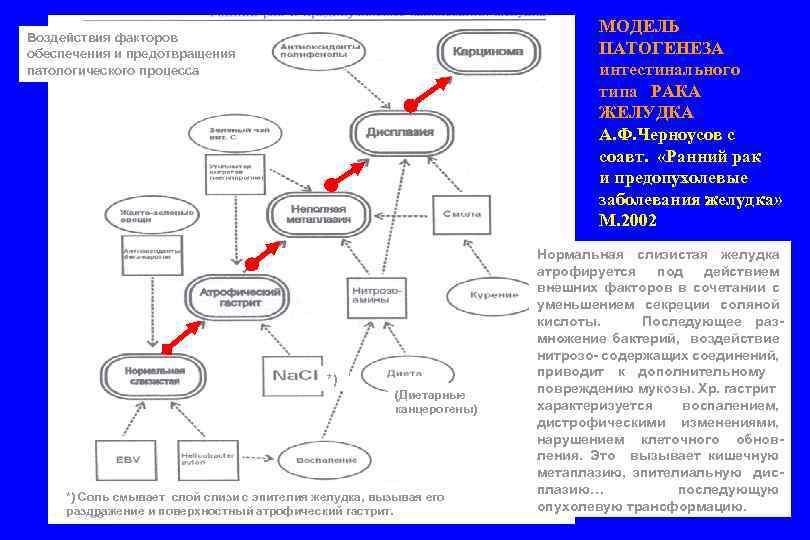 МОДЕЛЬ ПАТОГЕНЕЗА интестинального типа РАКА ЖЕЛУДКА А. Ф. Черноусов с соавт. «Ранний рак и предопухолевые заболевания желудка» М. 2002 Воздействия факторов обеспечения и предотвращения патологического процесса *) (Диетарные канцерогены) *) Соль смывает слой слизи с эпителия желудка, вызывая его раздражение и поверхностный атрофический гастрит. Нормальная слизистая желудка атрофируется под действием внешних факторов в сочетании с уменьшением секреции соляной кислоты. Последующее размножение бактерий, воздействие нитрозо- содержащих соединений, приводит к дополнительному повреждению мукозы. Хр. гастрит характеризуется воспалением, дистрофическими изменениями, нарушением клеточного обновления. Это вызывает кишечную метаплазию, эпителиальную дисплазию… последующую опухолевую трансформацию.
МОДЕЛЬ ПАТОГЕНЕЗА интестинального типа РАКА ЖЕЛУДКА А. Ф. Черноусов с соавт. «Ранний рак и предопухолевые заболевания желудка» М. 2002 Воздействия факторов обеспечения и предотвращения патологического процесса *) (Диетарные канцерогены) *) Соль смывает слой слизи с эпителия желудка, вызывая его раздражение и поверхностный атрофический гастрит. Нормальная слизистая желудка атрофируется под действием внешних факторов в сочетании с уменьшением секреции соляной кислоты. Последующее размножение бактерий, воздействие нитрозо- содержащих соединений, приводит к дополнительному повреждению мукозы. Хр. гастрит характеризуется воспалением, дистрофическими изменениями, нарушением клеточного обновления. Это вызывает кишечную метаплазию, эпителиальную дисплазию… последующую опухолевую трансформацию.
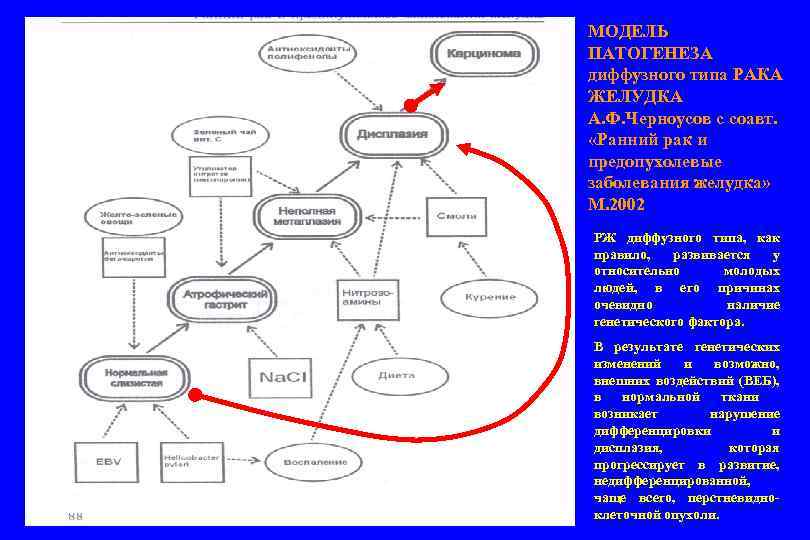 МОДЕЛЬ ПАТОГЕНЕЗА диффузного типа РАКА ЖЕЛУДКА А. Ф. Черноусов с соавт. «Ранний рак и предопухолевые заболевания желудка» М. 2002 РЖ диффузного типа, как правило, развивается у относительно молодых людей, в его причинах очевидно наличие генетического фактора. В результате генетических изменений и возможно, внешних воздействий (ВЕБ), в нормальной ткани возникает нарушение дифференцировки и дисплазия, которая прогрессирует в развитие, недифференцированной, чаще всего, перстневидноклеточной опухоли.
МОДЕЛЬ ПАТОГЕНЕЗА диффузного типа РАКА ЖЕЛУДКА А. Ф. Черноусов с соавт. «Ранний рак и предопухолевые заболевания желудка» М. 2002 РЖ диффузного типа, как правило, развивается у относительно молодых людей, в его причинах очевидно наличие генетического фактора. В результате генетических изменений и возможно, внешних воздействий (ВЕБ), в нормальной ткани возникает нарушение дифференцировки и дисплазия, которая прогрессирует в развитие, недифференцированной, чаще всего, перстневидноклеточной опухоли.
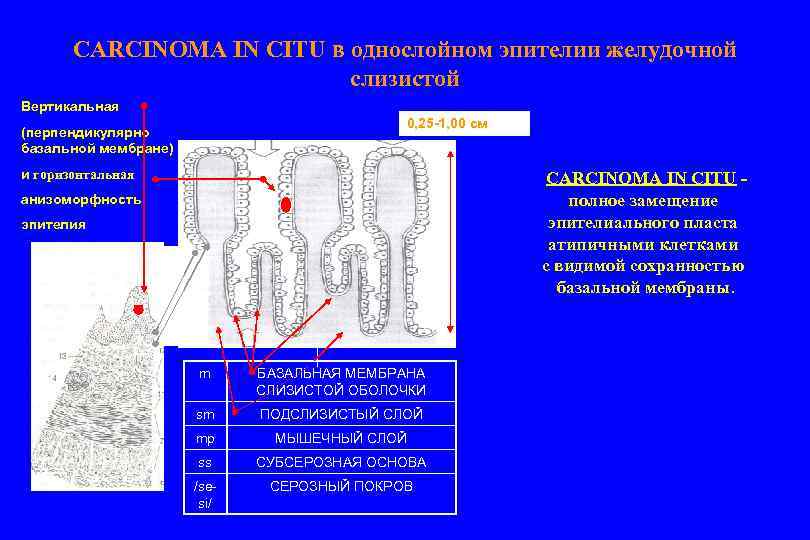 CARCINOMA IN CITU в однослойном эпителии желудочной слизистой Вертикальная 0, 25 -1, 00 см (перпендикулярно базальной мембране) и горизонтальная CARCINOMA IN CITU полное замещение эпителиального пласта атипичными клетками с видимой сохранностью базальной мембраны. анизоморфность эпителия m БАЗАЛЬНАЯ МЕМБРАНА СЛИЗИСТОЙ ОБОЛОЧКИ sm ПОДСЛИЗИСТЫЙ СЛОЙ mp МЫШЕЧНЫЙ СЛОЙ ss СУБСЕРОЗНАЯ ОСНОВА /sesi/ СЕРОЗНЫЙ ПОКРОВ
CARCINOMA IN CITU в однослойном эпителии желудочной слизистой Вертикальная 0, 25 -1, 00 см (перпендикулярно базальной мембране) и горизонтальная CARCINOMA IN CITU полное замещение эпителиального пласта атипичными клетками с видимой сохранностью базальной мембраны. анизоморфность эпителия m БАЗАЛЬНАЯ МЕМБРАНА СЛИЗИСТОЙ ОБОЛОЧКИ sm ПОДСЛИЗИСТЫЙ СЛОЙ mp МЫШЕЧНЫЙ СЛОЙ ss СУБСЕРОЗНАЯ ОСНОВА /sesi/ СЕРОЗНЫЙ ПОКРОВ
 Резюме: ФАКТОРЫ РИСКА и ПРОФИЛАКТИКИ РЖ Соленая, жирная пища, курение, алкоголь афлатоксины *), этнические и наследственные факторы **)… Здоровый образ жизни, диета, др. банальный санпросвет, скрининг и диспансеризация. Хрон. атрофическим гастритом, воздействием Helicobacter pylori; Лечение фоновых заболеваний, диспансерное наблюдение; антибактериальная анти-НР терапия***), эрадикация Helicobacter pylori и сопутствующей патологии. *) Афлатоксины = токсические и канцерогенные вещества, вырабатываемые плесневыми грибами, которые развиваются на хранящихся семенах злаков и продуктах питания. **) Опухоли мигрантов и феномен «балансирующих» опухолей ***) Схемы эрадикации Нр классифицируются по количеству назначаемых антибиотиков и вспомогательных препаратов. Монотерапия не применяется. Кларитромицин (500 х3) + ранитидин (400 х2) – 80% эффективности Метронидазол ) + амоксициллин + ранитидин – 10 дней. (80% эфф) /+ омепразол (ИПП)/ ) ! – антабус-эффект (!)
Резюме: ФАКТОРЫ РИСКА и ПРОФИЛАКТИКИ РЖ Соленая, жирная пища, курение, алкоголь афлатоксины *), этнические и наследственные факторы **)… Здоровый образ жизни, диета, др. банальный санпросвет, скрининг и диспансеризация. Хрон. атрофическим гастритом, воздействием Helicobacter pylori; Лечение фоновых заболеваний, диспансерное наблюдение; антибактериальная анти-НР терапия***), эрадикация Helicobacter pylori и сопутствующей патологии. *) Афлатоксины = токсические и канцерогенные вещества, вырабатываемые плесневыми грибами, которые развиваются на хранящихся семенах злаков и продуктах питания. **) Опухоли мигрантов и феномен «балансирующих» опухолей ***) Схемы эрадикации Нр классифицируются по количеству назначаемых антибиотиков и вспомогательных препаратов. Монотерапия не применяется. Кларитромицин (500 х3) + ранитидин (400 х2) – 80% эффективности Метронидазол ) + амоксициллин + ранитидин – 10 дней. (80% эфф) /+ омепразол (ИПП)/ ) ! – антабус-эффект (!)
 СКРИНИНГ И ДИСПАНСЕРИЗАЦИЯ Частота I-II стадии в Японии – 50% Частота I-II, IV стадий РЖ в России: 18; 31; 43% ОПЫТ СКРИНИНГА РАКА ЖЕЛУДКА В ЯПОНИИ В 1990 -х гг обследовалось 4 -6 млн. ч. / год, т. е. 10 -20% целевой популяции. Эффективность метода соответствует 90% по критериям чувствительности и специфичности Скрининг выявил среди обследованных 1% больных. Выявление 1 случая РЖ при скрининге обходится в $5. 000 (!)
СКРИНИНГ И ДИСПАНСЕРИЗАЦИЯ Частота I-II стадии в Японии – 50% Частота I-II, IV стадий РЖ в России: 18; 31; 43% ОПЫТ СКРИНИНГА РАКА ЖЕЛУДКА В ЯПОНИИ В 1990 -х гг обследовалось 4 -6 млн. ч. / год, т. е. 10 -20% целевой популяции. Эффективность метода соответствует 90% по критериям чувствительности и специфичности Скрининг выявил среди обследованных 1% больных. Выявление 1 случая РЖ при скрининге обходится в $5. 000 (!)
 ТЕМАТИЧЕСКАЯ ЛИТЕРАТУРА
ТЕМАТИЧЕСКАЯ ЛИТЕРАТУРА
 РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
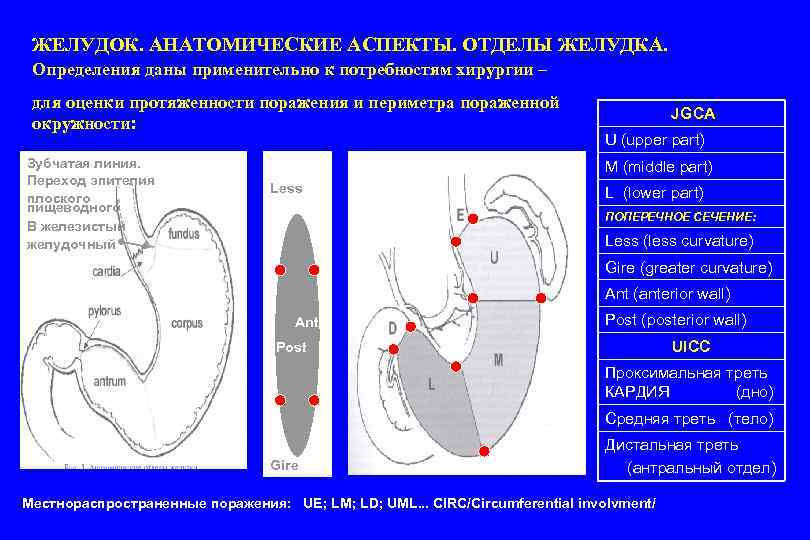 ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ОТДЕЛЫ ЖЕЛУДКА. Определения даны применительно к потребностям хирургии – для оценки протяженности поражения и периметра пораженной окружности: Зубчатая линия. Переход эпителия плоского пищеводного В железистый желудочный JGCA U (upper part) M (middle part) Less L (lower part) ПОПЕРЕЧНОЕ СЕЧЕНИЕ: Less (less curvature) Gire (greater curvature) Ant (anterior wall) Ant Post (posterior wall) UICC Post Проксимальная треть КАРДИЯ (дно) Средняя треть (тело) Gire Дистальная треть (антральный отдел) Местнораспространенные поражения: UE; LM; LD; UML. . . CIRC/Circumferential involvment/
ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ОТДЕЛЫ ЖЕЛУДКА. Определения даны применительно к потребностям хирургии – для оценки протяженности поражения и периметра пораженной окружности: Зубчатая линия. Переход эпителия плоского пищеводного В железистый желудочный JGCA U (upper part) M (middle part) Less L (lower part) ПОПЕРЕЧНОЕ СЕЧЕНИЕ: Less (less curvature) Gire (greater curvature) Ant (anterior wall) Ant Post (posterior wall) UICC Post Проксимальная треть КАРДИЯ (дно) Средняя треть (тело) Gire Дистальная треть (антральный отдел) Местнораспространенные поражения: UE; LM; LD; UML. . . CIRC/Circumferential involvment/
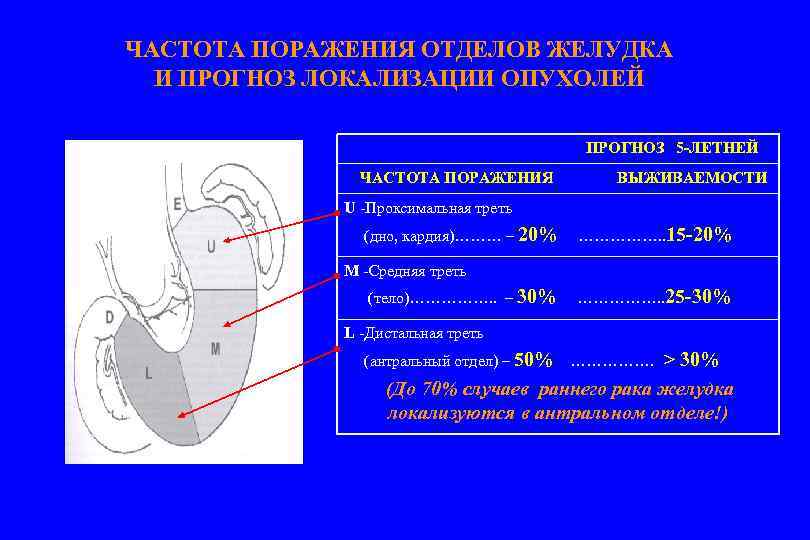 ЧАСТОТА ПОРАЖЕНИЯ ОТДЕЛОВ ЖЕЛУДКА И ПРОГНОЗ ЛОКАЛИЗАЦИИ ОПУХОЛЕЙ ПРОГНОЗ 5 -ЛЕТНЕЙ ЧАСТОТА ПОРАЖЕНИЯ ВЫЖИВАЕМОСТИ U -Проксимальная треть (дно, кардия)……… – 20% ……………. . 15 -20% М -Средняя треть (тело)……………. . – 30% ……………. . 25 -30% L -Дистальная треть (антральный отдел) – 50% > 30% (До 70% случаев раннего рака желудка локализуются в антральном отделе!) …………….
ЧАСТОТА ПОРАЖЕНИЯ ОТДЕЛОВ ЖЕЛУДКА И ПРОГНОЗ ЛОКАЛИЗАЦИИ ОПУХОЛЕЙ ПРОГНОЗ 5 -ЛЕТНЕЙ ЧАСТОТА ПОРАЖЕНИЯ ВЫЖИВАЕМОСТИ U -Проксимальная треть (дно, кардия)……… – 20% ……………. . 15 -20% М -Средняя треть (тело)……………. . – 30% ……………. . 25 -30% L -Дистальная треть (антральный отдел) – 50% > 30% (До 70% случаев раннего рака желудка локализуются в антральном отделе!) …………….
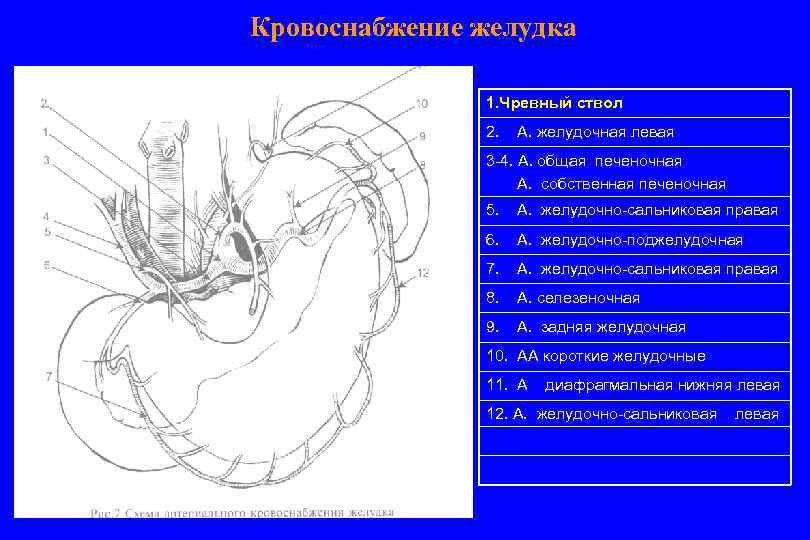 Кровоснабжение желудка 1. Чревный ствол 2. А. желудочная левая 3 -4. А. общая печеночная А. собственная печеночная 5. А. желудочно-сальниковая правая 6. А. желудочно-поджелудочная 7. А. желудочно-сальниковая правая 8. А. селезеночная 9. А. задняя желудочная 10. АА короткие желудочные 11. А диафрагмальная нижняя левая 12. А. желудочно-сальниковая левая
Кровоснабжение желудка 1. Чревный ствол 2. А. желудочная левая 3 -4. А. общая печеночная А. собственная печеночная 5. А. желудочно-сальниковая правая 6. А. желудочно-поджелудочная 7. А. желудочно-сальниковая правая 8. А. селезеночная 9. А. задняя желудочная 10. АА короткие желудочные 11. А диафрагмальная нижняя левая 12. А. желудочно-сальниковая левая
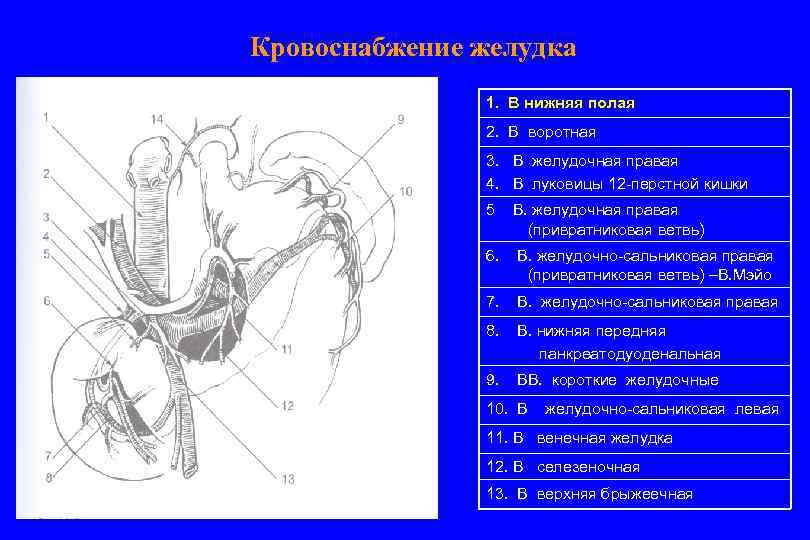 Кровоснабжение желудка 1. В нижняя полая 2. В воротная 3. В желудочная правая 4. В луковицы 12 -перстной кишки 5 В. желудочная правая (привратниковая ветвь) 6. В. желудочно-сальниковая правая (привратниковая ветвь) –В. Мэйо 7. В. желудочно-сальниковая правая 8. В. нижняя передняя панкреатодуоденальная 9. ВВ. короткие желудочные 10. В желудочно-сальниковая левая 11. В венечная желудка 12. В селезеночная 13. В верхняя брыжеечная
Кровоснабжение желудка 1. В нижняя полая 2. В воротная 3. В желудочная правая 4. В луковицы 12 -перстной кишки 5 В. желудочная правая (привратниковая ветвь) 6. В. желудочно-сальниковая правая (привратниковая ветвь) –В. Мэйо 7. В. желудочно-сальниковая правая 8. В. нижняя передняя панкреатодуоденальная 9. ВВ. короткие желудочные 10. В желудочно-сальниковая левая 11. В венечная желудка 12. В селезеночная 13. В верхняя брыжеечная
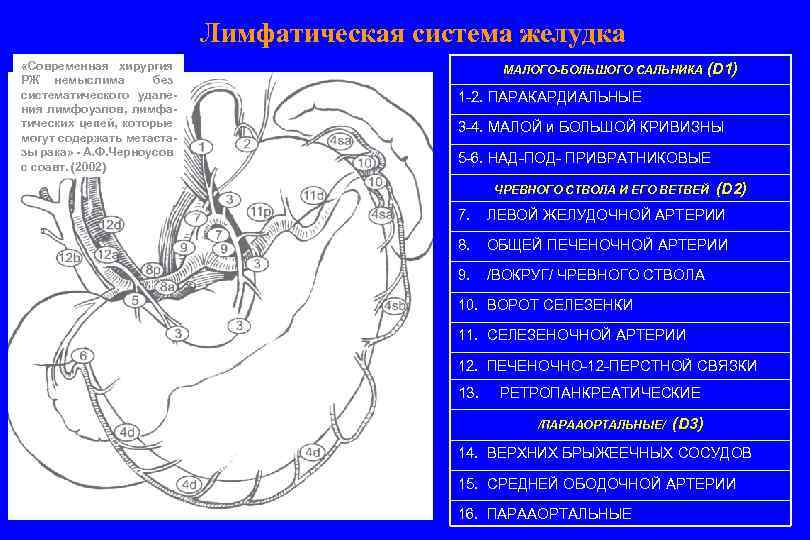 Лимфатическая система желудка «Современная хирургия РЖ немыслима без систематического удаления лимфоузлов, лимфатических цепей, которые могут содержать метастазы рака» - А. Ф. Черноусов с соавт. (2002) МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ
Лимфатическая система желудка «Современная хирургия РЖ немыслима без систематического удаления лимфоузлов, лимфатических цепей, которые могут содержать метастазы рака» - А. Ф. Черноусов с соавт. (2002) МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ
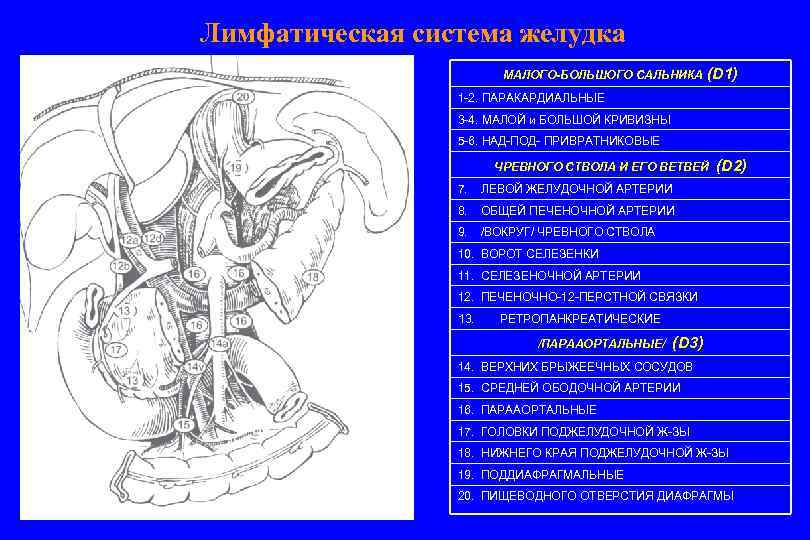 Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. (D 2) /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. (D 2) /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
 Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. (D 2) /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. (D 2) /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
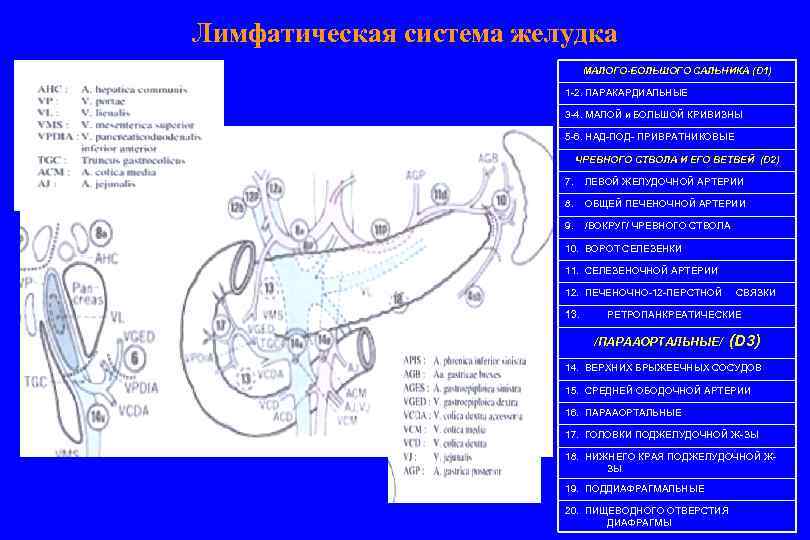 Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ 13. СВЯЗКИ РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ ЖЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ 13. СВЯЗКИ РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ ЖЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
 Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. (D 2) /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Лимфатическая система желудка МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. (D 2) /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
 Стадирование рака желудка ЛОКАЛИЗАЦИЯ ОПУХОЛИ (U/M/L) и ОПРЕДЕЛЕНИЕ КРИТЕРИЯ N/М МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. 3 -4. (a-d) МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ M L UML N 1 ПАРАКАРДИАЛЬНЫЕ U(E) N 1 N 2 -M N 1 -N 2 N 1 -M N 1 N 3 N 1 По Классификации JAGC (JGCA) N 1 (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ N 2 N 2 8 (a; p). ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ N 3 N 3 N 2 -N 3 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА N 2 N 2 10. ВОРОТ СЕЛЕЗЕНКИ N 2 N 3 N 2 11 (p; d). СЕЛЕЗЕНОЧНОЙ АРТЕРИИ N 2 N 3 M 12 (a; b; p). ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ N 3 13. M 14 (a; v). ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ N 3 N 2 N 3 N 3 N 3 M M N 2 -M M M (D 3) СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16 (a 1; a 2; b 1; b 2). ПАРААОРТАЛЬНЫЕ N 3 -M 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М М М 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М М 19. ПОДДИАФРАГМАЛЬНЫЕ N 3 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ N 3 -M М М М M M N 3 . . . The tiers of lymphnodes. Mean 39 LN for D 2 dissection
Стадирование рака желудка ЛОКАЛИЗАЦИЯ ОПУХОЛИ (U/M/L) и ОПРЕДЕЛЕНИЕ КРИТЕРИЯ N/М МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. 3 -4. (a-d) МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ M L UML N 1 ПАРАКАРДИАЛЬНЫЕ U(E) N 1 N 2 -M N 1 -N 2 N 1 -M N 1 N 3 N 1 По Классификации JAGC (JGCA) N 1 (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ N 2 N 2 8 (a; p). ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ N 3 N 3 N 2 -N 3 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА N 2 N 2 10. ВОРОТ СЕЛЕЗЕНКИ N 2 N 3 N 2 11 (p; d). СЕЛЕЗЕНОЧНОЙ АРТЕРИИ N 2 N 3 M 12 (a; b; p). ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ N 3 13. M 14 (a; v). ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ N 3 N 2 N 3 N 3 N 3 M M N 2 -M M M (D 3) СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16 (a 1; a 2; b 1; b 2). ПАРААОРТАЛЬНЫЕ N 3 -M 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М М М 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М М 19. ПОДДИАФРАГМАЛЬНЫЕ N 3 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ N 3 -M М М М M M N 3 . . . The tiers of lymphnodes. Mean 39 LN for D 2 dissection
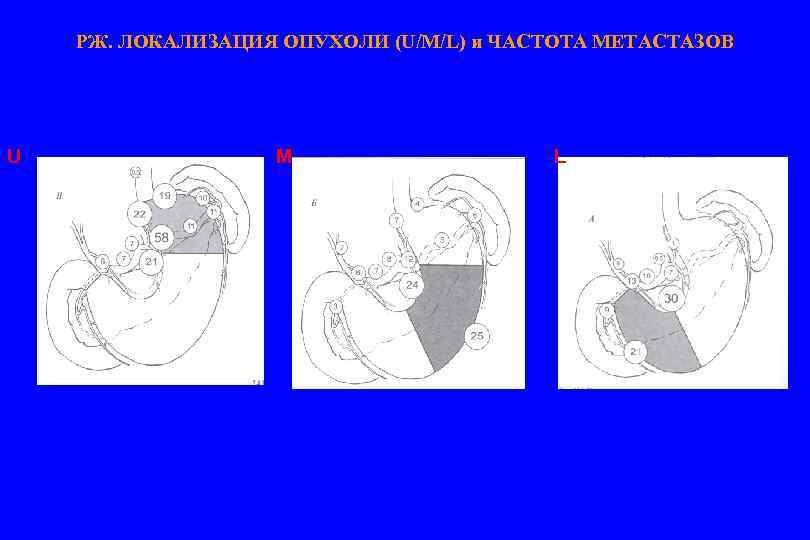 РЖ. ЛОКАЛИЗАЦИЯ ОПУХОЛИ (U/M/L) и ЧАСТОТА МЕТАСТАЗОВ U M L
РЖ. ЛОКАЛИЗАЦИЯ ОПУХОЛИ (U/M/L) и ЧАСТОТА МЕТАСТАЗОВ U M L
 РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
 Факторы, определяющие морфологические и клинические характеристики РЖ 1. СТРУКТУРА ОПУХОЛЕЙ 2. ФОРМА (ТИП) РОСТА ОПУХОЛИ 3. ГЛУБИНА ОПУХОЛЕВОЙ ИНВАЗИИ СТЕНКИ ЖЕЛУДКА 4. СОСТОЯНИЕ ЛИМФОГЕННОГО МЕТАСТАЗИРОВАНИЯ
Факторы, определяющие морфологические и клинические характеристики РЖ 1. СТРУКТУРА ОПУХОЛЕЙ 2. ФОРМА (ТИП) РОСТА ОПУХОЛИ 3. ГЛУБИНА ОПУХОЛЕВОЙ ИНВАЗИИ СТЕНКИ ЖЕЛУДКА 4. СОСТОЯНИЕ ЛИМФОГЕННОГО МЕТАСТАЗИРОВАНИЯ
 РАК ЖЕЛУДКА. Морфология. 1. СТРУКТУРА ОПУХОЛЕЙ. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ВОЗ (1990) /С 2002 г. - в РОНЦ/ Аденокарцинома. Злокачественная опухоль железистого эпителия, образующая папиллярные, тубулярные, ацинарные структуры. АК: высоко- умеренно- и низкодифференцированная………………. (95%) Аденокарцинома папиллярная. Выросты с фиброзной основой. Признаки клеточного и ядерного полиморфизма. Типична полиповидная форма опухоли. Аденокарцинома тубулярная. Разветвленные структуры, заключенные в фиброзную строму. (АК с ацинарными структурами). Аденокарцинома слизистая. Опухоль, в которой сохраняется значительное количество преимущественно внеклеточной слизи; иногда – с перстневидными клетками. Перстневидноклеточный рак = АК, представленная преимущественно изолированными опухолевыми клетками с выраженным внутриклеточным слизеобразованием. Железисто-плоскоклеточный рак – сочетание признаков АК и ПКР Плоскоклеточный рак. Часто – ПКР пищевода с распространением на кардию. Недифференцированный рак – опухоль без признаков дифференцировки и образования железистых структур. Неклассифицируемый рак – опухоль без признаков перечисленных выше.
РАК ЖЕЛУДКА. Морфология. 1. СТРУКТУРА ОПУХОЛЕЙ. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ВОЗ (1990) /С 2002 г. - в РОНЦ/ Аденокарцинома. Злокачественная опухоль железистого эпителия, образующая папиллярные, тубулярные, ацинарные структуры. АК: высоко- умеренно- и низкодифференцированная………………. (95%) Аденокарцинома папиллярная. Выросты с фиброзной основой. Признаки клеточного и ядерного полиморфизма. Типична полиповидная форма опухоли. Аденокарцинома тубулярная. Разветвленные структуры, заключенные в фиброзную строму. (АК с ацинарными структурами). Аденокарцинома слизистая. Опухоль, в которой сохраняется значительное количество преимущественно внеклеточной слизи; иногда – с перстневидными клетками. Перстневидноклеточный рак = АК, представленная преимущественно изолированными опухолевыми клетками с выраженным внутриклеточным слизеобразованием. Железисто-плоскоклеточный рак – сочетание признаков АК и ПКР Плоскоклеточный рак. Часто – ПКР пищевода с распространением на кардию. Недифференцированный рак – опухоль без признаков дифференцировки и образования железистых структур. Неклассифицируемый рак – опухоль без признаков перечисленных выше.
 АЛЬТЕРНАТИВНЫЕ ГИСТОЛОГИЧЕСКИЕ КЛАССИФИКАЦИИ: JGCA (ЯАРЖ), 1998*): IDO (Lauren Р. ; EU) 1965: Аденокарцинома…………. . 95% АК высоко- (умеренно) дифференцированная -папиллярная…………… pap -тубулярная…. . . . tub ИНТЕСТИНАЛЬНЫЙ ТИП АК………. 53% (Исходно дифференцированный, образующий железистые структуры АК низкодифференцированная (poor). . . por -муцинозная. . . . muc -перстневидноклеточный рак. . sig (signet ring) ДИФФУЗНЫЙ ТИП АК………………. 33% (Сόлидный, стромальный, недифференцированный; характерный подслизистым распространением; скирр, Linitis plastica) Плоскоклеточный рак……………… 1% Карциноидные опухоли…………… 1% Мезенхимальные опухоли (GIST**) 1 -3% Другие формы…………… 14% *) Гистологический тип опухоли определяется по ее преобладающему компоненту
АЛЬТЕРНАТИВНЫЕ ГИСТОЛОГИЧЕСКИЕ КЛАССИФИКАЦИИ: JGCA (ЯАРЖ), 1998*): IDO (Lauren Р. ; EU) 1965: Аденокарцинома…………. . 95% АК высоко- (умеренно) дифференцированная -папиллярная…………… pap -тубулярная…. . . . tub ИНТЕСТИНАЛЬНЫЙ ТИП АК………. 53% (Исходно дифференцированный, образующий железистые структуры АК низкодифференцированная (poor). . . por -муцинозная. . . . muc -перстневидноклеточный рак. . sig (signet ring) ДИФФУЗНЫЙ ТИП АК………………. 33% (Сόлидный, стромальный, недифференцированный; характерный подслизистым распространением; скирр, Linitis plastica) Плоскоклеточный рак……………… 1% Карциноидные опухоли…………… 1% Мезенхимальные опухоли (GIST**) 1 -3% Другие формы…………… 14% *) Гистологический тип опухоли определяется по ее преобладающему компоненту
 СТРУКТУРА ОПУХОЛЕЙ Аденокарцинома 95% Плоскоклеточный рак 1% Карциноидные опухоли 1% (эндокринно-клеточный рак, карциноид-аденокарцинома) Мезенхимальные опухоли (мышечные, нейрогенные, GIST*) 1 -3%
СТРУКТУРА ОПУХОЛЕЙ Аденокарцинома 95% Плоскоклеточный рак 1% Карциноидные опухоли 1% (эндокринно-клеточный рак, карциноид-аденокарцинома) Мезенхимальные опухоли (мышечные, нейрогенные, GIST*) 1 -3%
 ФОРМА (ТИП) РОСТА ОПУХОЛЕЙ ЖЕЛУДКА 1. Полиповидная (грибовидная) 2. Блюдцеобразная (изъязвленная, с приподнятыми краями) 3. Инфильтративно-язвенная 4. Инфильтративно-диффузная 5. Смешанная ---------------РАННИЙ РАК Возвышающийся (полиповидный) Поверхностныйприподнятый плоский (бляшковидный) вдавленный Изъязвленный (До 70% РРЖ)
ФОРМА (ТИП) РОСТА ОПУХОЛЕЙ ЖЕЛУДКА 1. Полиповидная (грибовидная) 2. Блюдцеобразная (изъязвленная, с приподнятыми краями) 3. Инфильтративно-язвенная 4. Инфильтративно-диффузная 5. Смешанная ---------------РАННИЙ РАК Возвышающийся (полиповидный) Поверхностныйприподнятый плоский (бляшковидный) вдавленный Изъязвленный (До 70% РРЖ)
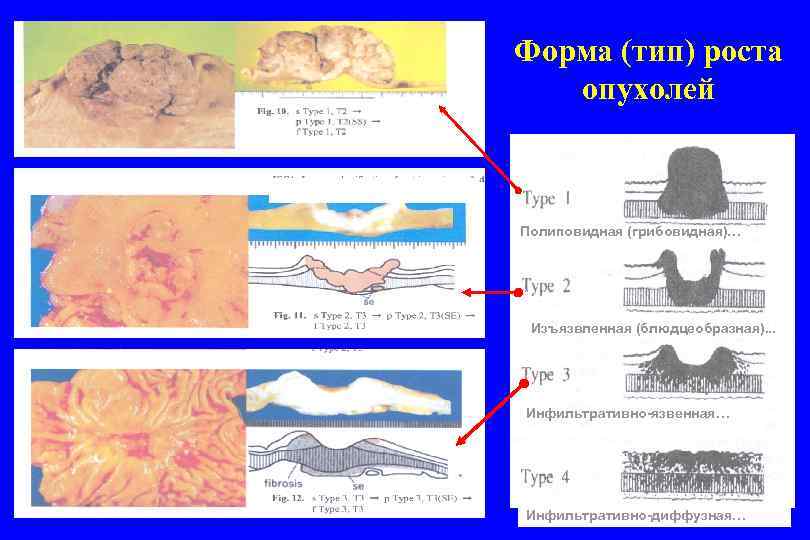 Форма (тип) роста опухолей Полиповидная (грибовидная)… Изъязвленная (блюдцеобразная). . . Инфильтративно-язвенная… Инфильтративно-диффузная…
Форма (тип) роста опухолей Полиповидная (грибовидная)… Изъязвленная (блюдцеобразная). . . Инфильтративно-язвенная… Инфильтративно-диффузная…
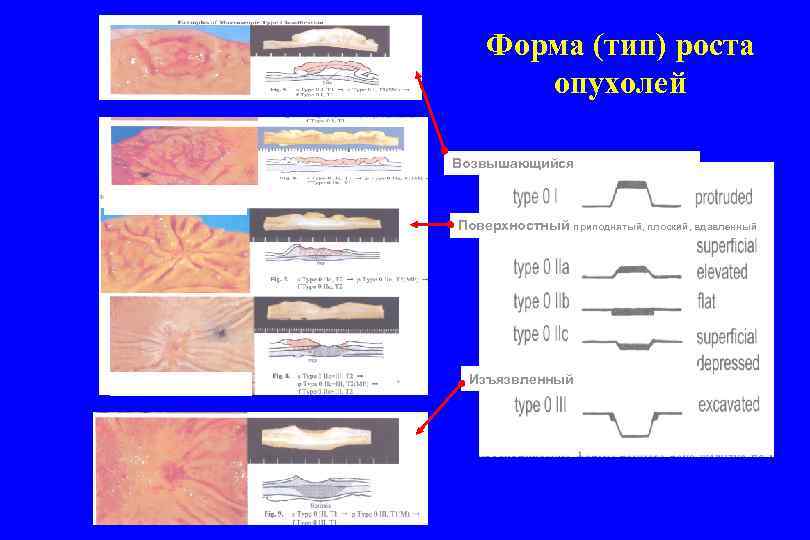 Форма (тип) роста опухолей Возвышающийся Поверхностный приподнятый, плоский, вдавленный Изъязвленный
Форма (тип) роста опухолей Возвышающийся Поверхностный приподнятый, плоский, вдавленный Изъязвленный
 РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
 ГЛУБИНА ОПУХОЛЕВОЙ ИНВАЗИИ ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «Т» ТХ – недостаточно данных для оценки первичной опухоли Т 0 – первичная опухоль не обнаруживается T is (carcinoma in citu) – опухоль в слизистом слое, без инвазии собственной пластины - lamina propria Т 1 – опухоль прорастает в слизистый и подслизистый слой. . . Т 1 a. . (JAGC). . . . . . (mucosa m; ) Т 1 b. . (JAGC). . . . . (submucosa – sm; sm 1<0, 5 mm // sm 2=>0, 5 mm) Т 2 – опухоль прорастает в мышечный слой. . Т 2 a. . (JAGC). . . . . (muscularis propria mp; ) Т 1 b. . (JAGC). . . . . . (subserosa ss) Т 3 – опухоль пенетрирует серозную оболочку (висцеральную брюшину) без инвазии в окружающие структуры. . . . (serosa exposed se) Т 4 – опухоль прорастает в окружающие структуры. . . (serosa infiltrateded si)
ГЛУБИНА ОПУХОЛЕВОЙ ИНВАЗИИ ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «Т» ТХ – недостаточно данных для оценки первичной опухоли Т 0 – первичная опухоль не обнаруживается T is (carcinoma in citu) – опухоль в слизистом слое, без инвазии собственной пластины - lamina propria Т 1 – опухоль прорастает в слизистый и подслизистый слой. . . Т 1 a. . (JAGC). . . . . . (mucosa m; ) Т 1 b. . (JAGC). . . . . (submucosa – sm; sm 1<0, 5 mm // sm 2=>0, 5 mm) Т 2 – опухоль прорастает в мышечный слой. . Т 2 a. . (JAGC). . . . . (muscularis propria mp; ) Т 1 b. . (JAGC). . . . . . (subserosa ss) Т 3 – опухоль пенетрирует серозную оболочку (висцеральную брюшину) без инвазии в окружающие структуры. . . . (serosa exposed se) Т 4 – опухоль прорастает в окружающие структуры. . . (serosa infiltrateded si)
 Определение критерием N M NХ – недостаточно данных для оценки состояния лимфоузлов N 0 – отсутствие метастазов в регионарных лимфоузлах ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM UICC IV (1987) по локализации внутри регионарной группы N 1 – метастазы в перигастральных лимфоузлах < 3 см от опухоли (№ 1 -6) N 2 – метастазы в перигастральных лимфоузлах > 3 см от опухоли (№ 7 -11) ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM UICC V (1997) по количественной оценке метастазирования (не менее 15 (Для D 2 -25!) лимфоузлов) N 1 – метастазы в 1 -6 лимфоузлах ( Группы № 1 -12) N 2 – метастазы в 7 -15 лимфоузлах ( Группы № 1 -12) N 3 – метастазы более чем в 15 лимфоузлах ( Группы № 1 -12) ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «M» TNM (JAGC; 1998) M 1 – (H 1, 2, 3) (P 1, 2, 3, . . . n) (Другие М 1) (M 1=N 3) (Cy +)
Определение критерием N M NХ – недостаточно данных для оценки состояния лимфоузлов N 0 – отсутствие метастазов в регионарных лимфоузлах ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM UICC IV (1987) по локализации внутри регионарной группы N 1 – метастазы в перигастральных лимфоузлах < 3 см от опухоли (№ 1 -6) N 2 – метастазы в перигастральных лимфоузлах > 3 см от опухоли (№ 7 -11) ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM UICC V (1997) по количественной оценке метастазирования (не менее 15 (Для D 2 -25!) лимфоузлов) N 1 – метастазы в 1 -6 лимфоузлах ( Группы № 1 -12) N 2 – метастазы в 7 -15 лимфоузлах ( Группы № 1 -12) N 3 – метастазы более чем в 15 лимфоузлах ( Группы № 1 -12) ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «M» TNM (JAGC; 1998) M 1 – (H 1, 2, 3) (P 1, 2, 3, . . . n) (Другие М 1) (M 1=N 3) (Cy +)
 СОСТОЯНИЕ МЕТАСТАЗИРОВАНИЯ Корректное определение параметра «N» : -Термин «регионарные лимфоузлы» не относятся к узлам, поражение которых =М 1 (т. е. Гр. № 1 -12) -Критерий «N» прогностически более точен при определении его значения в соответствии с локализацией поражений в регионарной группе (см. метастазирование в узлы N 2 без поражения N 1). -При определении значения критерия «N» следует учитывать не только состояние метастазирования но и лечебное воздействие лимфодиссекции: ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM - IV (1987) по локализации внутри регионарной группы N 1 – метастазы в перигастральных лимфоузлах < 3 см от опухоли (№ 1 -6) N 2 – метастазы в перигастральных лимфоузлах > 3 см от опухоли (№ 7 -11) ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM - V (1997) по количественной оценке метастазирования N 1 – метастазы в 1 -6 лимфоузлах ( Группы № 1 -12) N 2 – метастазы в 7 -15 лимфоузлах ( Группы № 1 -12) N 3 – метастазы более чем в 15 лимфоузлах ( Группы № 1 -12) Число удаленных лимфоузлов должно быть не менее 15 (25) для подтверждения исполнения лимфодиссекции (расширенной ЛД) ! ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» - Takagane A. et al. , (1999); Inoue K. et al. , (2002) ПО СООТНОШЕНИЮ ПОРАЖЕННЫХ И УДАЛЕННЫХ ЛИМФОУЗЛОВ Например 1/15 (6, 6%); 3/15 (20%); 7/15 (46, 7%); 1/25 (4%); 3/25 (12%); 7/25 (28%) p. N 1 ≤ 25%; p. N 2 ≤ 50%; p. N 3 = 50% (p. N 3 50%)
СОСТОЯНИЕ МЕТАСТАЗИРОВАНИЯ Корректное определение параметра «N» : -Термин «регионарные лимфоузлы» не относятся к узлам, поражение которых =М 1 (т. е. Гр. № 1 -12) -Критерий «N» прогностически более точен при определении его значения в соответствии с локализацией поражений в регионарной группе (см. метастазирование в узлы N 2 без поражения N 1). -При определении значения критерия «N» следует учитывать не только состояние метастазирования но и лечебное воздействие лимфодиссекции: ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM - IV (1987) по локализации внутри регионарной группы N 1 – метастазы в перигастральных лимфоузлах < 3 см от опухоли (№ 1 -6) N 2 – метастазы в перигастральных лимфоузлах > 3 см от опухоли (№ 7 -11) ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» TNM - V (1997) по количественной оценке метастазирования N 1 – метастазы в 1 -6 лимфоузлах ( Группы № 1 -12) N 2 – метастазы в 7 -15 лимфоузлах ( Группы № 1 -12) N 3 – метастазы более чем в 15 лимфоузлах ( Группы № 1 -12) Число удаленных лимфоузлов должно быть не менее 15 (25) для подтверждения исполнения лимфодиссекции (расширенной ЛД) ! ОПРЕДЕЛЕНИЕ КРИТЕРИЯ «N» - Takagane A. et al. , (1999); Inoue K. et al. , (2002) ПО СООТНОШЕНИЮ ПОРАЖЕННЫХ И УДАЛЕННЫХ ЛИМФОУЗЛОВ Например 1/15 (6, 6%); 3/15 (20%); 7/15 (46, 7%); 1/25 (4%); 3/25 (12%); 7/25 (28%) p. N 1 ≤ 25%; p. N 2 ≤ 50%; p. N 3 = 50% (p. N 3 50%)
 МЕТАСТАЗИРОВАНИЕ Регионарные лимфатические узлы при раке желудка поражаются у 45— 65% больных При локализации опухоли в пределах слизистой оболочки метастазы у 1, 8% больных; при поражении мышечного слоя — у 44, 3%; при поражении серозной оболочки-73, 2% ; Отдаленные метастазы - в печени (31, 4%), по брюшине (18, 2%)
МЕТАСТАЗИРОВАНИЕ Регионарные лимфатические узлы при раке желудка поражаются у 45— 65% больных При локализации опухоли в пределах слизистой оболочки метастазы у 1, 8% больных; при поражении мышечного слоя — у 44, 3%; при поражении серозной оболочки-73, 2% ; Отдаленные метастазы - в печени (31, 4%), по брюшине (18, 2%)
 МЕТАСТАЗИРОВАНИЕ ЛИМФОГЕННЫМ (в 50 -60% случаев), ГЕМАТОГЕННЫМ (36, 4%) (чаще наблюдается поражение печени, поджелудочной железы, лёгких, надпочечников, костей ), ИМПЛАНТАЦИОННЫМ (на поверхности большого сальника и брюшины) КОНТАКТНЫМ путями. Отдаленные метастазы : в надключичную область - метастаз ВИРХОВА в яичники - метастаз КРУКЕНБЕРГА в прямокишечную клетчатку - метастаз ШНИЦЛЕРА
МЕТАСТАЗИРОВАНИЕ ЛИМФОГЕННЫМ (в 50 -60% случаев), ГЕМАТОГЕННЫМ (36, 4%) (чаще наблюдается поражение печени, поджелудочной железы, лёгких, надпочечников, костей ), ИМПЛАНТАЦИОННЫМ (на поверхности большого сальника и брюшины) КОНТАКТНЫМ путями. Отдаленные метастазы : в надключичную область - метастаз ВИРХОВА в яичники - метастаз КРУКЕНБЕРГА в прямокишечную клетчатку - метастаз ШНИЦЛЕРА
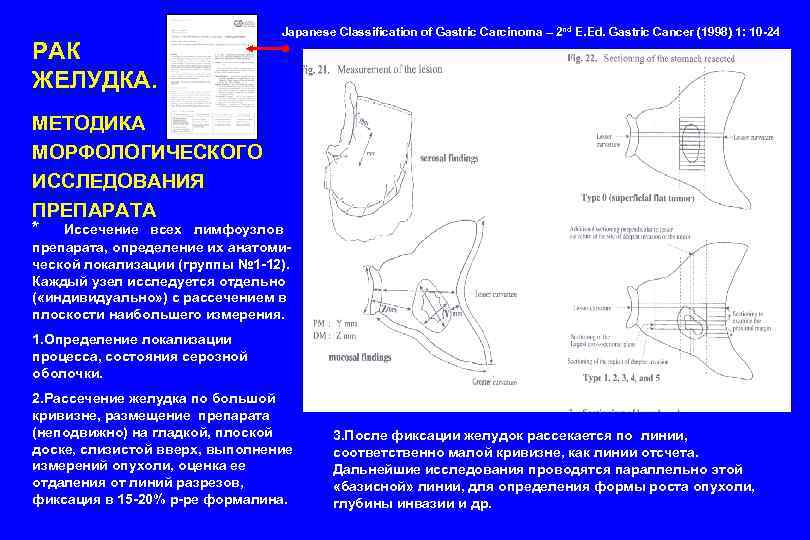 РАК ЖЕЛУДКА. Japanese Classification of Gastric Carcinoma – 2 nd E. Ed. Gastric Cancer (1998) 1: 10 -24 МЕТОДИКА МОРФОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ ПРЕПАРАТА * Иссечение всех лимфоузлов препарата, определение их анатомической локализации (группы № 1 -12). Каждый узел исследуется отдельно ( «индивидуально» ) с рассечением в плоскости наибольшего измерения. 1. Определение локализации процесса, состояния серозной оболочки. 2. Рассечение желудка по большой кривизне, размещение препарата (неподвижно) на гладкой, плоской доске, слизистой вверх, выполнение измерений опухоли, оценка ее отдаления от линий разрезов, фиксация в 15 -20% р-ре формалина. 3. После фиксации желудок рассекается по линии, соответственно малой кривизне, как линии отсчета. Дальнейшие исследования проводятся параллельно этой «базисной» линии, для определения формы роста опухоли, глубины инвазии и др.
РАК ЖЕЛУДКА. Japanese Classification of Gastric Carcinoma – 2 nd E. Ed. Gastric Cancer (1998) 1: 10 -24 МЕТОДИКА МОРФОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ ПРЕПАРАТА * Иссечение всех лимфоузлов препарата, определение их анатомической локализации (группы № 1 -12). Каждый узел исследуется отдельно ( «индивидуально» ) с рассечением в плоскости наибольшего измерения. 1. Определение локализации процесса, состояния серозной оболочки. 2. Рассечение желудка по большой кривизне, размещение препарата (неподвижно) на гладкой, плоской доске, слизистой вверх, выполнение измерений опухоли, оценка ее отдаления от линий разрезов, фиксация в 15 -20% р-ре формалина. 3. После фиксации желудок рассекается по линии, соответственно малой кривизне, как линии отсчета. Дальнейшие исследования проводятся параллельно этой «базисной» линии, для определения формы роста опухоли, глубины инвазии и др.
 КЛИНИКА И ДИАГНОСТИКА РАКА ЖЕЛУДКА Рак желудка характеризуется большим разнообразием клинических проявлений – зависит от локализации процесса и степени распространенности рака В зависимости от фона, на котором развивается заболевание, выделяют три клинических типа: • рак, развивающийся без симптомов предшествующего заболевания; • рак, развивающийся на фоне язвенной болезни желудка; • рак, развивающийся на фоне гастрита и полипоза.
КЛИНИКА И ДИАГНОСТИКА РАКА ЖЕЛУДКА Рак желудка характеризуется большим разнообразием клинических проявлений – зависит от локализации процесса и степени распространенности рака В зависимости от фона, на котором развивается заболевание, выделяют три клинических типа: • рак, развивающийся без симптомов предшествующего заболевания; • рак, развивающийся на фоне язвенной болезни желудка; • рак, развивающийся на фоне гастрита и полипоза.
 Клиническая картина опухолей желудка складывается из следующих групп симптомов: 1) общие симптомы как следствие общего воздействия опухоли на организм больного; 2) местные симптомы, связанные с непосредственным поражением самого желудка; 3) симптомы, обусловленные осложнениями, возникшими при развитии опухолевого процесса.
Клиническая картина опухолей желудка складывается из следующих групп симптомов: 1) общие симптомы как следствие общего воздействия опухоли на организм больного; 2) местные симптомы, связанные с непосредственным поражением самого желудка; 3) симптомы, обусловленные осложнениями, возникшими при развитии опухолевого процесса.
 Симптоматология рака желудка в зависимости от локализации: Рак пилорического отдела: нарушения проходимости: чувство тяжести, полноты, отрыжка, рвота съеденной пищей. Рак, располагающийся вблизи кардии, характеризуется усиленным слюноотделением, икотой, срыгиванием. Стойкое и длительное нарушение питания ведет к заметному падению веса. Рак тела желудка относится к “ немым ракам”- первые нарушения в виде анемии, отеков, слабости, вялости, депрессии, которые прежде всего связаны с кровопотерями, кислородным голоданием и нарушением обмена веществ. Рак дна желудка проявляется лишь при переходе на диафрагму или плевру. Наступающие при этом боли обычно долго трактуются как плевротические, стенокардические или неврологические. Симптомы, связанные с переходом рака на соседние органы относятся к поздним проявлениям болезни и проявляются нарушением функций вовлекаемых органов и болевыми ощущениями. Наиболее часто рак желудка проявляется похуданием (до 100%).
Симптоматология рака желудка в зависимости от локализации: Рак пилорического отдела: нарушения проходимости: чувство тяжести, полноты, отрыжка, рвота съеденной пищей. Рак, располагающийся вблизи кардии, характеризуется усиленным слюноотделением, икотой, срыгиванием. Стойкое и длительное нарушение питания ведет к заметному падению веса. Рак тела желудка относится к “ немым ракам”- первые нарушения в виде анемии, отеков, слабости, вялости, депрессии, которые прежде всего связаны с кровопотерями, кислородным голоданием и нарушением обмена веществ. Рак дна желудка проявляется лишь при переходе на диафрагму или плевру. Наступающие при этом боли обычно долго трактуются как плевротические, стенокардические или неврологические. Симптомы, связанные с переходом рака на соседние органы относятся к поздним проявлениям болезни и проявляются нарушением функций вовлекаемых органов и болевыми ощущениями. Наиболее часто рак желудка проявляется похуданием (до 100%).
 Клиническое течение рака желудка зависит от трех факторов: 1. характер роста и распространенности опухоли 2. степень выраженности возникающих функциональных расстройств 3. сопутствующие осложнения и
Клиническое течение рака желудка зависит от трех факторов: 1. характер роста и распространенности опухоли 2. степень выраженности возникающих функциональных расстройств 3. сопутствующие осложнения и
 Скрыто протекающие раки желудка Первыми проявлениями болезни могут быть: · асцит · отдаленные метастазы (надключичные лимфоузлы, метастазы в пупок, в яичники и т. п. )
Скрыто протекающие раки желудка Первыми проявлениями болезни могут быть: · асцит · отдаленные метастазы (надключичные лимфоузлы, метастазы в пупок, в яичники и т. п. )
 Синдром малых признаков (А. И. Савицкий): • • • изменение самочувствия больного, выражающееся в появлении беспричинной слабости, снижении трудоспособности, быстрой утомляемости; немотивированное стойкое снижение аппетита; явления ”желудочного дискомфорта”(потеря физиологического чувства довольства), вплоть до отвращения к пище или некоторым ее видам (мясу, рыбе и т. д. ); беспричинное прогрессирующее похудание больного; психическая депрессия, потеря интереса к окружающему, к труду, апатия, отчужденность
Синдром малых признаков (А. И. Савицкий): • • • изменение самочувствия больного, выражающееся в появлении беспричинной слабости, снижении трудоспособности, быстрой утомляемости; немотивированное стойкое снижение аппетита; явления ”желудочного дискомфорта”(потеря физиологического чувства довольства), вплоть до отвращения к пище или некоторым ее видам (мясу, рыбе и т. д. ); беспричинное прогрессирующее похудание больного; психическая депрессия, потеря интереса к окружающему, к труду, апатия, отчужденность
 Синдром малых признаков не является специфичным только для рака. Он встречается при гастрите, язве, туберкулезе и т. п. Но этот симптом должен настораживать врача.
Синдром малых признаков не является специфичным только для рака. Он встречается при гастрите, язве, туберкулезе и т. п. Но этот симптом должен настораживать врача.
 В клинике опухолей желудка отмечается симптом острых и скрытых кровотечений Причины кровотечения: -разрыв кровеносного сосуда, пораженного опухолевыми клетками. -тромбирование просвета сосуда - некроз и распад опухоли. Течение рака может осложняться также и перфорацией
В клинике опухолей желудка отмечается симптом острых и скрытых кровотечений Причины кровотечения: -разрыв кровеносного сосуда, пораженного опухолевыми клетками. -тромбирование просвета сосуда - некроз и распад опухоли. Течение рака может осложняться также и перфорацией
 Тщательный сбор анамнеза имеет часто решающее значение, если не для установления диагноза, то, по крайней мере, для возникновения подозрения (!) о раке желудка.
Тщательный сбор анамнеза имеет часто решающее значение, если не для установления диагноза, то, по крайней мере, для возникновения подозрения (!) о раке желудка.
 КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: • включает в себя оценку общего состояния, осмотр зон возможного метастазирования (надключичных областей) • В ранних стадиях болезни вид больного мало или вовсе не изменяется. • При запущенном раке, внешний вид достаточно характерен и выражается пониженным питанием, разной степени выраженности истощением, своеобразным, с лёгким желтушным оттенком цветом кожных покровов. • Иногда вздутие в подложечной области сопровождается видимыми перистальтическим волнами , свидетельствующими о затруднении эвакуации из желудка вследствие стеноза привратника.
КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: • включает в себя оценку общего состояния, осмотр зон возможного метастазирования (надключичных областей) • В ранних стадиях болезни вид больного мало или вовсе не изменяется. • При запущенном раке, внешний вид достаточно характерен и выражается пониженным питанием, разной степени выраженности истощением, своеобразным, с лёгким желтушным оттенком цветом кожных покровов. • Иногда вздутие в подложечной области сопровождается видимыми перистальтическим волнами , свидетельствующими о затруднении эвакуации из желудка вследствие стеноза привратника.
 КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: Пальпация позволяет в ряде случаев выявить опухолевидное образование в эпигастральной области, определить ее величину и смещаемость. Неотъемлимыми составными частями пальпации является ощупывание печени, над- и подмышечных лимфоузлов. Перкуссия живота позволяет выявить наличие асцита, вследствие диссеминации рака по брюшине, установить границы печени, иногда увеличенной и содержащей метастатические узлы.
КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: Пальпация позволяет в ряде случаев выявить опухолевидное образование в эпигастральной области, определить ее величину и смещаемость. Неотъемлимыми составными частями пальпации является ощупывание печени, над- и подмышечных лимфоузлов. Перкуссия живота позволяет выявить наличие асцита, вследствие диссеминации рака по брюшине, установить границы печени, иногда увеличенной и содержащей метастатические узлы.
 КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: Исследования per rectum et per vaginum являются обязательными, ввиду нередких метастазов в малом тазу – прямокишечно-маточном углублении (пальцевое ректальное исследование) - метастаз Шницлера, в яичниках (бимануальное вагинальное исследование) – опухоль Крукенберга.
КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: Исследования per rectum et per vaginum являются обязательными, ввиду нередких метастазов в малом тазу – прямокишечно-маточном углублении (пальцевое ректальное исследование) - метастаз Шницлера, в яичниках (бимануальное вагинальное исследование) – опухоль Крукенберга.
 КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: ЭНДОСКОПИЯ С БИОПСИЕЙ И ЦИТОЛОГИЧЕСКИМ ИССЛЕДОВАНИЕМ обеспечивают 95 -99% диагностику рака желудка. УЗИ и КТ БРЮШНОЙ ПОЛОСТИ необходимы для выявления метастазов. ЛАПАРОСКОПИЯ является полезной, главным образом, для выявления диссеминации опухоли за пределами желудка. ДИАГНОСТИЧЕСКАЯ ЛАПАРОТОМИЯ является заключительным звеном в цепи исследований больного при подозрении на рак желудка. ГАСТРОТОМИЯ выполняется из разреза в непосредственной близости к подозрительному участку, по возможности по передней стенке
КЛИНИЧЕСКИЙ ОСМОТР БОЛЬНОГО: ЭНДОСКОПИЯ С БИОПСИЕЙ И ЦИТОЛОГИЧЕСКИМ ИССЛЕДОВАНИЕМ обеспечивают 95 -99% диагностику рака желудка. УЗИ и КТ БРЮШНОЙ ПОЛОСТИ необходимы для выявления метастазов. ЛАПАРОСКОПИЯ является полезной, главным образом, для выявления диссеминации опухоли за пределами желудка. ДИАГНОСТИЧЕСКАЯ ЛАПАРОТОМИЯ является заключительным звеном в цепи исследований больного при подозрении на рак желудка. ГАСТРОТОМИЯ выполняется из разреза в непосредственной близости к подозрительному участку, по возможности по передней стенке
 Рентгенологические признаки рака желудка А) нарушение рельефа слизистой Вместо нормальных продольных углублений, заполненных барием и параллельно идущих возвышений, имеет место беспорядочное чередование углублений и возвышений. Складки слизистой обрываются, меняют свое направление, они утолщены, бугристы, края их подрыты. Такая картина носит название злокачественного рельефа. Б) дефект наполнения в месте расположения опухоли –при тугом наполнении желудка контрастной массой образуется просветление, воспроизводящее форму опухоли. В) обрыв и деструкция складок слизистой Г) ригидность стенок желудка.
Рентгенологические признаки рака желудка А) нарушение рельефа слизистой Вместо нормальных продольных углублений, заполненных барием и параллельно идущих возвышений, имеет место беспорядочное чередование углублений и возвышений. Складки слизистой обрываются, меняют свое направление, они утолщены, бугристы, края их подрыты. Такая картина носит название злокачественного рельефа. Б) дефект наполнения в месте расположения опухоли –при тугом наполнении желудка контрастной массой образуется просветление, воспроизводящее форму опухоли. В) обрыв и деструкция складок слизистой Г) ригидность стенок желудка.
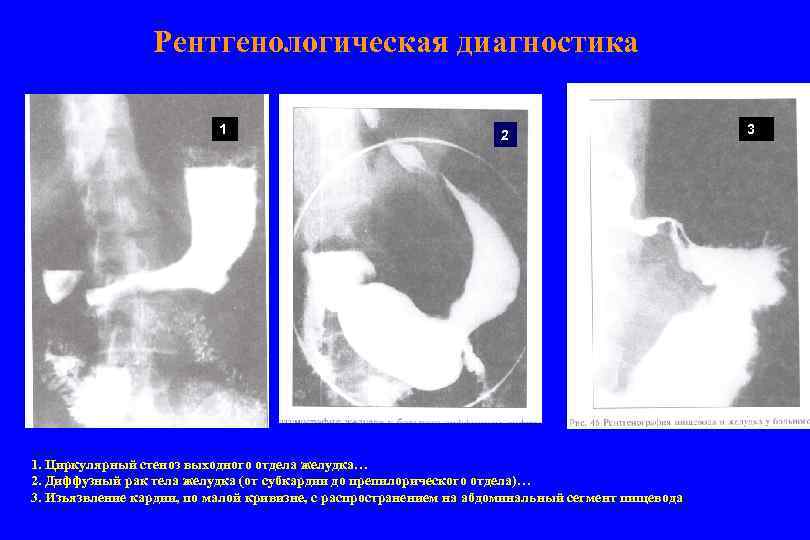 Рентгенологическая диагностика 1 2 1. Циркулярный стеноз выходного отдела желудка… 2. Диффузный рак тела желудка (от субкардии до препилорического отдела)… 3. Изъязвление кардии, по малой кривизне, с распространением на абдоминальный сегмент пищевода 3 3
Рентгенологическая диагностика 1 2 1. Циркулярный стеноз выходного отдела желудка… 2. Диффузный рак тела желудка (от субкардии до препилорического отдела)… 3. Изъязвление кардии, по малой кривизне, с распространением на абдоминальный сегмент пищевода 3 3
 Диагностика 0. Диспансерное наблюдение больных хроническими заболеваниями желудка. Рентгенография желудка и эзофаго-гастро-дуоденоскопия. 1. Морфологическое подтверждение диагноза. Биопсия (изменений слизистой желудка). 2. Диагностика распространенности процесса: -Гастроскопия + эндосонография… + хромография (0, 1% индигокармин) -УЗИ (КТ) брюшной полости, малого таза. Рентгенография грудной клетки. 3. Лапароскопия. Оценка состояния органов брюшной полости и брюшины (Cy+). АНАМНЕЗ и ВРАЧЕБНЫЙ ОСМОТР: Длительность желудочного дискомфорта (диспепсии). Клинические проявления нарушения проходимости пищевода и эвакуации из желудка. Болевой синдром с иррадиацией в поясничную область. Пальпируемое новообразование в эпигастрии. Состояние печени. Свободная жидкость в брюшной полости. (Установление истинности «пупочной грыжи» ). Выявление метастазов Вирхова и Шницлера (Крукенберга). Возможность отдаленных гематогенных метастазов
Диагностика 0. Диспансерное наблюдение больных хроническими заболеваниями желудка. Рентгенография желудка и эзофаго-гастро-дуоденоскопия. 1. Морфологическое подтверждение диагноза. Биопсия (изменений слизистой желудка). 2. Диагностика распространенности процесса: -Гастроскопия + эндосонография… + хромография (0, 1% индигокармин) -УЗИ (КТ) брюшной полости, малого таза. Рентгенография грудной клетки. 3. Лапароскопия. Оценка состояния органов брюшной полости и брюшины (Cy+). АНАМНЕЗ и ВРАЧЕБНЫЙ ОСМОТР: Длительность желудочного дискомфорта (диспепсии). Клинические проявления нарушения проходимости пищевода и эвакуации из желудка. Болевой синдром с иррадиацией в поясничную область. Пальпируемое новообразование в эпигастрии. Состояние печени. Свободная жидкость в брюшной полости. (Установление истинности «пупочной грыжи» ). Выявление метастазов Вирхова и Шницлера (Крукенберга). Возможность отдаленных гематогенных метастазов
 РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
РАК ЖЕЛУДКА. РАЗДЕЛЫ ПОЗНАНИЯ: АНАТОМИЯ ЖЕЛУДКА МОРФОЛОГИЯ ОПУХОЛЕЙ СТАДИРОВАНИЕ ПРОЦЕССА ПРИНЦИПЫ и ВОЗМОЖНОСТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
 ОБЪЕМ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА • локализация • вид опухоли • распространение опухоли по стенке желудка.
ОБЪЕМ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА • локализация • вид опухоли • распространение опухоли по стенке желудка.
 Типы радикальных операций при раке желудка • субтотальная дистальная резекция желудка • гастрэктомия • субтотальная проксимальная резекция желудка
Типы радикальных операций при раке желудка • субтотальная дистальная резекция желудка • гастрэктомия • субтотальная проксимальная резекция желудка
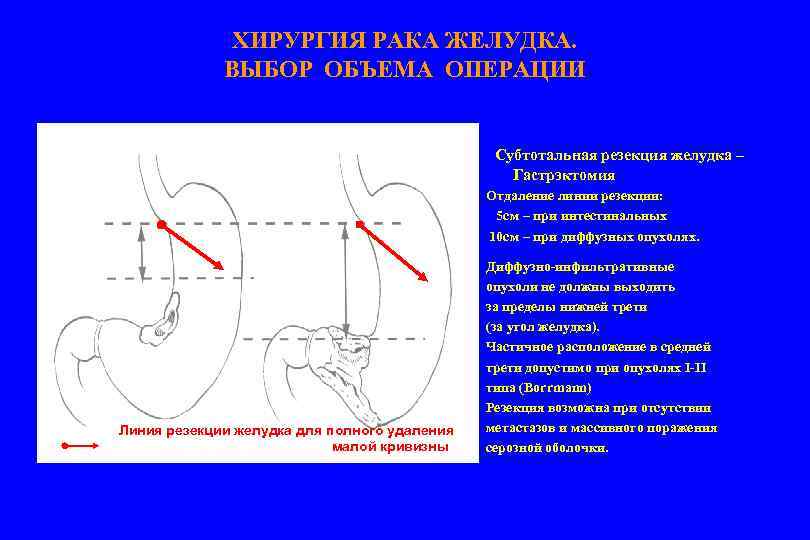 ХИРУРГИЯ РАКА ЖЕЛУДКА. ВЫБОР ОБЪЕМА ОПЕРАЦИИ Субтотальная резекция желудка – Гастрэктомия Отдаление линии резекции: 5 см – при интестинальных 10 см – при диффузных опухолях. Линия резекции желудка для полного удаления малой кривизны Диффузно-инфильтративные опухоли не должны выходить за пределы нижней трети (за угол желудка). Частичное расположение в средней трети допустимо при опухолях I-II типа (Borrmann) Резекция возможна при отсутствии метастазов и массивного поражения серозной оболочки.
ХИРУРГИЯ РАКА ЖЕЛУДКА. ВЫБОР ОБЪЕМА ОПЕРАЦИИ Субтотальная резекция желудка – Гастрэктомия Отдаление линии резекции: 5 см – при интестинальных 10 см – при диффузных опухолях. Линия резекции желудка для полного удаления малой кривизны Диффузно-инфильтративные опухоли не должны выходить за пределы нижней трети (за угол желудка). Частичное расположение в средней трети допустимо при опухолях I-II типа (Borrmann) Резекция возможна при отсутствии метастазов и массивного поражения серозной оболочки.
 СОВРЕМЕННЫЕ РАДИКАЛЬНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА Концепция превентивного удаления клетчатки и лимфоузлов зон регионарного метастазирования (Jinnai, 1962) – интегрированный этап радикальной операции, общепризнанная доктрина хирургического лечения. Метастатическое поражение лимфоузлов N 1 -2 рассматривается как регионарное, N 3 – как распространенность, соответствующая IV стадии. Выполнение D 2, сравнительно с D 0 -1 при лимфогенных метастазах повышает 5 -летнюю выживаемость с 10 до 21% (Mine M. , Majima S, 1970)
СОВРЕМЕННЫЕ РАДИКАЛЬНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА Концепция превентивного удаления клетчатки и лимфоузлов зон регионарного метастазирования (Jinnai, 1962) – интегрированный этап радикальной операции, общепризнанная доктрина хирургического лечения. Метастатическое поражение лимфоузлов N 1 -2 рассматривается как регионарное, N 3 – как распространенность, соответствующая IV стадии. Выполнение D 2, сравнительно с D 0 -1 при лимфогенных метастазах повышает 5 -летнюю выживаемость с 10 до 21% (Mine M. , Majima S, 1970)
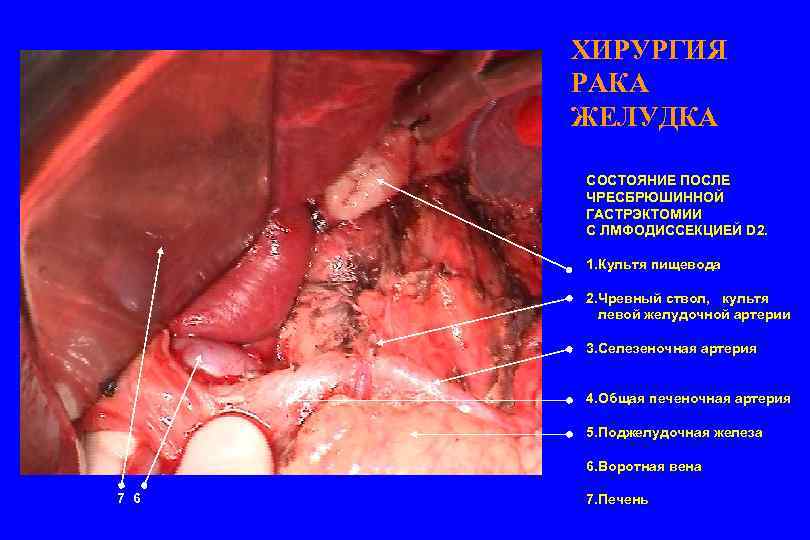 ХИРУРГИЯ РАКА ЖЕЛУДКА СОСТОЯНИЕ ПОСЛЕ ЧРЕСБРЮШИННОЙ ГАСТРЭКТОМИИ С ЛМФОДИССЕКЦИЕЙ D 2. 1. Культя пищевода 2. Чревный ствол, культя левой желудочной артерии 3. Селезеночная артерия 4. Общая печеночная артерия 5. Поджелудочная железа 6. Воротная вена 7 6 7. Печень
ХИРУРГИЯ РАКА ЖЕЛУДКА СОСТОЯНИЕ ПОСЛЕ ЧРЕСБРЮШИННОЙ ГАСТРЭКТОМИИ С ЛМФОДИССЕКЦИЕЙ D 2. 1. Культя пищевода 2. Чревный ствол, культя левой желудочной артерии 3. Селезеночная артерия 4. Общая печеночная артерия 5. Поджелудочная железа 6. Воротная вена 7 6 7. Печень
 СОВРЕМЕННЫЕ РАДИКАЛЬНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА Показатели 5 -летней выживаемости, по результатам более 60. 000 операций (Конгресс JAGC, 1992): Cтадия I (T 1 -2 N 0) D 2(3) – 92, 4%. D 1 - 74, 0%. Cтадия II (T 1 -3 N 2 -0) D 2(3) – 76 -75%. D 1 – 52 -66%. Cтадия III (T 2 -4 N 2 -0) D 2(3) – 45 -47%. D 1 – 24, 6%. D 2 (удаление 15 л-узлов) является стандартной, D 3 (удаление 25 л-узлов) является расширенной операцией. Расширенные операции улучшают результаты в стадии IIIIIА, кроме случаев массивного прорастания серозной оболочки и метастатического поражения лимфоколлекторов N 2.
СОВРЕМЕННЫЕ РАДИКАЛЬНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА Показатели 5 -летней выживаемости, по результатам более 60. 000 операций (Конгресс JAGC, 1992): Cтадия I (T 1 -2 N 0) D 2(3) – 92, 4%. D 1 - 74, 0%. Cтадия II (T 1 -3 N 2 -0) D 2(3) – 76 -75%. D 1 – 52 -66%. Cтадия III (T 2 -4 N 2 -0) D 2(3) – 45 -47%. D 1 – 24, 6%. D 2 (удаление 15 л-узлов) является стандартной, D 3 (удаление 25 л-узлов) является расширенной операцией. Расширенные операции улучшают результаты в стадии IIIIIА, кроме случаев массивного прорастания серозной оболочки и метастатического поражения лимфоколлекторов N 2.
 ИССЕЧЕНИЕ БЛОКА ПАРААОРТАЛЬНОЙ КЛЕТЧАТКИ
ИССЕЧЕНИЕ БЛОКА ПАРААОРТАЛЬНОЙ КЛЕТЧАТКИ
 КОМБИНИРОВАННЫЕ И РАСШИРЕННЫЕ ОПЕРАЦИИ выполняются при прорастании рака желудка в соседние органы без распространённого метастазирования и составляют до 30 -50% радикальных операций при раке желудка.
КОМБИНИРОВАННЫЕ И РАСШИРЕННЫЕ ОПЕРАЦИИ выполняются при прорастании рака желудка в соседние органы без распространённого метастазирования и составляют до 30 -50% радикальных операций при раке желудка.
 ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА ГАСТРОЭНТЕРОАНАСТОМОЗ (впередиободочный, с межкишечным соустьем по Брауну). Показан при стенозирующих неоперабельных опухолях выходного отдела желудка. ГАСТРОСТОМИЯ показана при раке кардиального отдела желудка с переходом на абдоминальный отдел пищевода при синдроме дисфагии. РЕЗЕКЦИЯ ЖЕЛУДКА - с невысоким операционным риском при учёте возможностей последующего химиотерапевтического лечения, а также при раке дистального отдела желудка, осложнённом кровотечением или перфорацией.
ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА ГАСТРОЭНТЕРОАНАСТОМОЗ (впередиободочный, с межкишечным соустьем по Брауну). Показан при стенозирующих неоперабельных опухолях выходного отдела желудка. ГАСТРОСТОМИЯ показана при раке кардиального отдела желудка с переходом на абдоминальный отдел пищевода при синдроме дисфагии. РЕЗЕКЦИЯ ЖЕЛУДКА - с невысоким операционным риском при учёте возможностей последующего химиотерапевтического лечения, а также при раке дистального отдела желудка, осложнённом кровотечением или перфорацией.
 ПРОГНОЗ Зависит: от глубины прорастания опухолью стенки желудка, от степени поражения регионарных лимфатических узлов наличия отдалённых метастазов 5 -летняя выживаемость составляет 70% при условии невовлеченности регионарных лимфатических узлов и прорастания серозной оболочки желудка
ПРОГНОЗ Зависит: от глубины прорастания опухолью стенки желудка, от степени поражения регионарных лимфатических узлов наличия отдалённых метастазов 5 -летняя выживаемость составляет 70% при условии невовлеченности регионарных лимфатических узлов и прорастания серозной оболочки желудка
 КОМБИНИРОВАННОЕ И КОМПЛЕКСНОЕ ЛЕЧЕНИЕ РАКА ЖЕЛУДКА При раке желудка II-III стадий применяют комбинированный метод — хирургическое лечение с лучевой терапией. Предоперационную лучевую терапию проводят с целью вызвать частичное повреждение и гибель наиболее злокачественных анаплазированных клеток и тем самым уменьшить возможность имплантации и роста опухолевых комплексов на новом месте. Химиотерапия (комбинация противоопухолевых препаратов фторурацил, адриамицин, митомицин С, цисплатин, этопизид). Эффективность отдельных препаратов (фторурацил, фторафур, адриамицин) при раке желудка отмечена у 20 -25% больных.
КОМБИНИРОВАННОЕ И КОМПЛЕКСНОЕ ЛЕЧЕНИЕ РАКА ЖЕЛУДКА При раке желудка II-III стадий применяют комбинированный метод — хирургическое лечение с лучевой терапией. Предоперационную лучевую терапию проводят с целью вызвать частичное повреждение и гибель наиболее злокачественных анаплазированных клеток и тем самым уменьшить возможность имплантации и роста опухолевых комплексов на новом месте. Химиотерапия (комбинация противоопухолевых препаратов фторурацил, адриамицин, митомицин С, цисплатин, этопизид). Эффективность отдельных препаратов (фторурацил, фторафур, адриамицин) при раке желудка отмечена у 20 -25% больных.
 ВЫЯВЛЕНИЕ (ЛЕЧЕНИЕ) РАННЕГО РЖ Риск РЖ определяется выраженностью диспластических изменений эпителия. Вероятность выявления рака желудка составляет: при отсутствии дисплазии 1, 8% при наличии дисплазии 9, 5%. Выявление в материале биопсии умеренной и тяжелой дисплазии требует включения пациента в группу повышенного риска РЖ, наблюдения, контроля. Эндоскопический контроль 1 -2 раза в год. Полипозиционная биопсия. Изъязвление слизистой желудка следует рассматривать как потенциальный РЖ, пока при биопсии не будет доказано обратное. При выявлении раннего рака желудка (поражения в пределах слизистого и подслизистого слоя) предусматривается определение типа (полиповидный, плоский) и морфологии опухоли, глубины инвазии, риска лимфогенного метастазирования. Эндоскопическая полипэктомия (резекция слизистой - мукозэктомия) возможна при полиповидной форме опухоли, ограничении поражения слизистым-подслизистым слоем (по результатам эндосонографии). Фотодинамическая терапия. Разрушение плоских опухолей возможно лазерным воздействием на плоские и углубленные поверхностные очаги. (С предварительным введением фотосенсибилизатора, избирательно накапливающегося в опухолевой ткани) ОДНАКО (!): ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ – ОСНОВНОЙ МЕТОД РАДИКАЛЬНОГО ЛЕЧЕНИЯ РАННЕГО РАКА ЖЕЛУДКА, НЕСМОТРЯ НА ДОСТИЖЕНИЯ ЭНДОСКОПИЧЕСКИХ ВМЕШАТЕЛЬСТВ И ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ.
ВЫЯВЛЕНИЕ (ЛЕЧЕНИЕ) РАННЕГО РЖ Риск РЖ определяется выраженностью диспластических изменений эпителия. Вероятность выявления рака желудка составляет: при отсутствии дисплазии 1, 8% при наличии дисплазии 9, 5%. Выявление в материале биопсии умеренной и тяжелой дисплазии требует включения пациента в группу повышенного риска РЖ, наблюдения, контроля. Эндоскопический контроль 1 -2 раза в год. Полипозиционная биопсия. Изъязвление слизистой желудка следует рассматривать как потенциальный РЖ, пока при биопсии не будет доказано обратное. При выявлении раннего рака желудка (поражения в пределах слизистого и подслизистого слоя) предусматривается определение типа (полиповидный, плоский) и морфологии опухоли, глубины инвазии, риска лимфогенного метастазирования. Эндоскопическая полипэктомия (резекция слизистой - мукозэктомия) возможна при полиповидной форме опухоли, ограничении поражения слизистым-подслизистым слоем (по результатам эндосонографии). Фотодинамическая терапия. Разрушение плоских опухолей возможно лазерным воздействием на плоские и углубленные поверхностные очаги. (С предварительным введением фотосенсибилизатора, избирательно накапливающегося в опухолевой ткани) ОДНАКО (!): ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ – ОСНОВНОЙ МЕТОД РАДИКАЛЬНОГО ЛЕЧЕНИЯ РАННЕГО РАКА ЖЕЛУДКА, НЕСМОТРЯ НА ДОСТИЖЕНИЯ ЭНДОСКОПИЧЕСКИХ ВМЕШАТЕЛЬСТВ И ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ.
 ПУТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИИ РАКА ЖЕЛУДКА • Повышение резектабельности. Выполнение комбинированных операций • Расширение границ вмешательства на путях лимфооттока (лимфогенного метастазирования) в объеме D 2 (D 3) • Применение комбинированных воздействий (гипертермическая интраоперационная, химиотерапия)
ПУТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИИ РАКА ЖЕЛУДКА • Повышение резектабельности. Выполнение комбинированных операций • Расширение границ вмешательства на путях лимфооттока (лимфогенного метастазирования) в объеме D 2 (D 3) • Применение комбинированных воздействий (гипертермическая интраоперационная, химиотерапия)
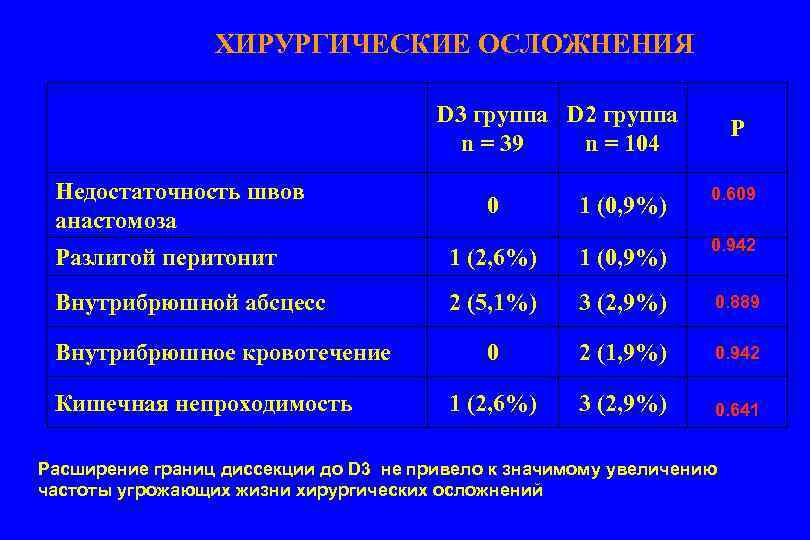 ХИРУРГИЧЕСКИЕ ОСЛОЖНЕНИЯ D 3 группа D 2 группа n = 39 n = 104 Недостаточность швов анастомоза 0 P 1 (0, 9%) 0. 609 Разлитой перитонит 1 (2, 6%) 1 (0, 9%) 0. 942 Внутрибрюшной абсцесс 2 (5, 1%) 3 (2, 9%) 0. 889 0 2 (1, 9%) 0. 942 1 (2, 6%) 3 (2, 9%) 0. 641 Внутрибрюшное кровотечение Кишечная непроходимость Расширение границ диссекции до D 3 не привело к значимому увеличению частоты угрожающих жизни хирургических осложнений
ХИРУРГИЧЕСКИЕ ОСЛОЖНЕНИЯ D 3 группа D 2 группа n = 39 n = 104 Недостаточность швов анастомоза 0 P 1 (0, 9%) 0. 609 Разлитой перитонит 1 (2, 6%) 1 (0, 9%) 0. 942 Внутрибрюшной абсцесс 2 (5, 1%) 3 (2, 9%) 0. 889 0 2 (1, 9%) 0. 942 1 (2, 6%) 3 (2, 9%) 0. 641 Внутрибрюшное кровотечение Кишечная непроходимость Расширение границ диссекции до D 3 не привело к значимому увеличению частоты угрожающих жизни хирургических осложнений
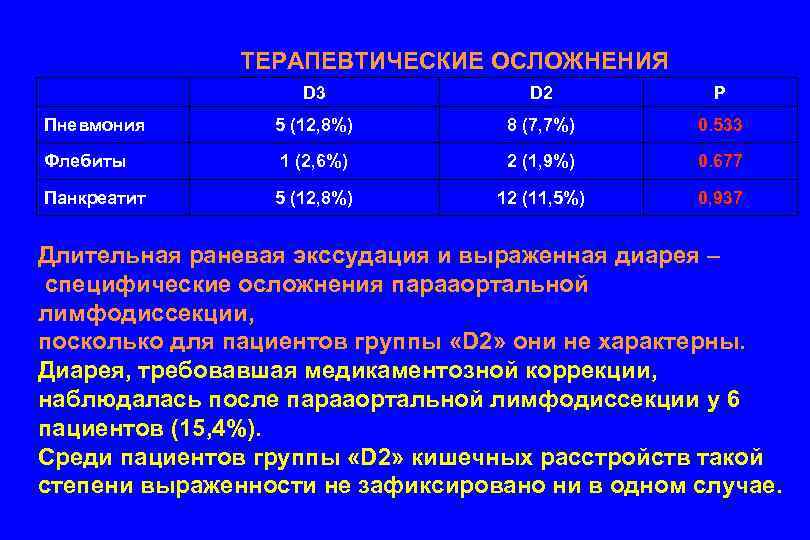 ТЕРАПЕВТИЧЕСКИЕ ОСЛОЖНЕНИЯ D 3 D 2 Р Пневмония 5 (12, 8%) 8 (7, 7%) 0. 533 Флебиты 1 (2, 6%) 2 (1, 9%) 0. 677 Панкреатит 5 (12, 8%) 12 (11, 5%) 0, 937 Длительная раневая экссудация и выраженная диарея – специфические осложнения парааортальной лимфодиссекции, посколько для пациентов группы «D 2» они не характерны. Диарея, требовавшая медикаментозной коррекции, наблюдалась после парааортальной лимфодиссекции у 6 пациентов (15, 4%). Среди пациентов группы «D 2» кишечных расстройств такой степени выраженности не зафиксировано ни в одном случае.
ТЕРАПЕВТИЧЕСКИЕ ОСЛОЖНЕНИЯ D 3 D 2 Р Пневмония 5 (12, 8%) 8 (7, 7%) 0. 533 Флебиты 1 (2, 6%) 2 (1, 9%) 0. 677 Панкреатит 5 (12, 8%) 12 (11, 5%) 0, 937 Длительная раневая экссудация и выраженная диарея – специфические осложнения парааортальной лимфодиссекции, посколько для пациентов группы «D 2» они не характерны. Диарея, требовавшая медикаментозной коррекции, наблюдалась после парааортальной лимфодиссекции у 6 пациентов (15, 4%). Среди пациентов группы «D 2» кишечных расстройств такой степени выраженности не зафиксировано ни в одном случае.
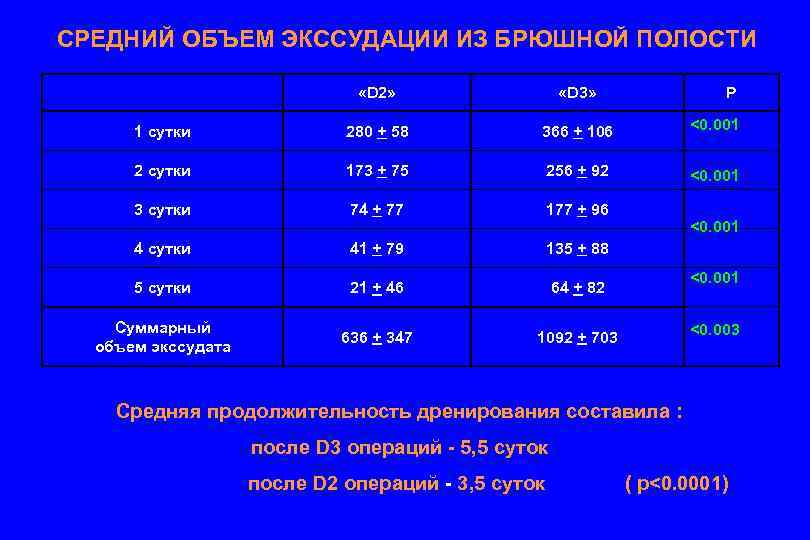 СРЕДНИЙ ОБЪЕМ ЭКССУДАЦИИ ИЗ БРЮШНОЙ ПОЛОСТИ «D 2» «D 3» Р 1 сутки 280 + 58 366 + 106 <0. 001 2 сутки 173 + 75 256 + 92 <0. 001 3 сутки 74 + 77 177 + 96 4 сутки 41 + 79 135 + 88 5 сутки 21 + 46 64 + 82 Суммарный объем экссудата 636 + 347 1092 + 703 <0. 001 <0. 003 Средняя продолжительность дренирования составила : после D 3 операций - 5, 5 суток после D 2 операций - 3, 5 суток ( p<0. 0001)
СРЕДНИЙ ОБЪЕМ ЭКССУДАЦИИ ИЗ БРЮШНОЙ ПОЛОСТИ «D 2» «D 3» Р 1 сутки 280 + 58 366 + 106 <0. 001 2 сутки 173 + 75 256 + 92 <0. 001 3 сутки 74 + 77 177 + 96 4 сутки 41 + 79 135 + 88 5 сутки 21 + 46 64 + 82 Суммарный объем экссудата 636 + 347 1092 + 703 <0. 001 <0. 003 Средняя продолжительность дренирования составила : после D 3 операций - 5, 5 суток после D 2 операций - 3, 5 суток ( p<0. 0001)
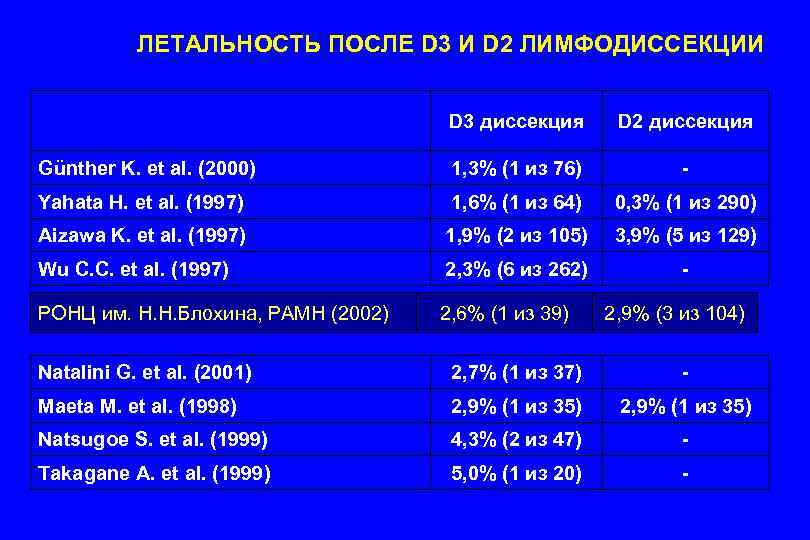 ЛЕТАЛЬНОСТЬ ПОСЛЕ D 3 И D 2 ЛИМФОДИССЕКЦИИ D 3 диссекция D 2 диссекция Günther K. et al. (2000) 1, 3% (1 из 76) - Yahata H. et al. (1997) 1, 6% (1 из 64) 0, 3% (1 из 290) Aizawa K. et al. (1997) 1, 9% (2 из 105) 3, 9% (5 из 129) Wu C. C. et al. (1997) 2, 3% (6 из 262) - РОНЦ им. Н. Н. Блохина, РАМН (2002) 2, 6% (1 из 39) 2, 9% (3 из 104) Natalini G. et al. (2001) 2, 7% (1 из 37) - Maeta M. et al. (1998) 2, 9% (1 из 35) Natsugoe S. et al. (1999) 4, 3% (2 из 47) - Takagane A. et al. (1999) 5, 0% (1 из 20) -
ЛЕТАЛЬНОСТЬ ПОСЛЕ D 3 И D 2 ЛИМФОДИССЕКЦИИ D 3 диссекция D 2 диссекция Günther K. et al. (2000) 1, 3% (1 из 76) - Yahata H. et al. (1997) 1, 6% (1 из 64) 0, 3% (1 из 290) Aizawa K. et al. (1997) 1, 9% (2 из 105) 3, 9% (5 из 129) Wu C. C. et al. (1997) 2, 3% (6 из 262) - РОНЦ им. Н. Н. Блохина, РАМН (2002) 2, 6% (1 из 39) 2, 9% (3 из 104) Natalini G. et al. (2001) 2, 7% (1 из 37) - Maeta M. et al. (1998) 2, 9% (1 из 35) Natsugoe S. et al. (1999) 4, 3% (2 из 47) - Takagane A. et al. (1999) 5, 0% (1 из 20) -
 Отсутствие статистически достоверных различий в частоте фатальных послеоперационных осложнений наряду с низким показателем летальности свидетельствуют о принципиальной возможности расширения «стандартных» границ хирургического вмешательства при раке желудка
Отсутствие статистически достоверных различий в частоте фатальных послеоперационных осложнений наряду с низким показателем летальности свидетельствуют о принципиальной возможности расширения «стандартных» границ хирургического вмешательства при раке желудка
 ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Эффект химиотерапии в сочетании с термическим воздействием: Мета-анализ показал, что применение метода ГИИХ приводит к термической инактивации (летальному повреждению) опухолевых клеток. Гипертермическая интраоперационная интраперитонеальная химиотерапия в 2 -4 раза увеличивает 5 летнюю выживаемость больных резектабельным раком желудка III стадии (Alfieri S. 4 th International Gastric Cancer Congress, New-York, 2001) Обоснования ГИИХ: -ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ КЛИНИЧЕСКОГО ТЕЧЕНИЯ БОЛЕЗНИ (диссеминация по брюшине, асцит; перфорация, к. непроходимость) -ЦИТОРЕДУКТИВНОЕ УМЕНЬШЕНИЕ ОПУХОЛИ, ПОВЫШЕНИЕ ЭФФЕКТИВНОСТИ ПОСЛЕДУЮЩЕЙ ХИМИОТЕРАПИИ Показания к ГИИХ: -ИНФИЛЬТРАТИВНЫЙ ХАРАКТЕР ОПУХОЛИ -ПОРАЖЕНИЕ СЕРОЗНОЙ ОБОЛОЧКИ И ЧРЕВНЫХ ЛИМФОУЗЛОВ -НИЗКОДИФФЕРЕНЦИРОВАННЫЙ РАК ! Противопоказания ГИИХ: -ВЫСОКИЙ ОПЕРАЦИОННЫЙ РИСК и НЕРЕЗЕКТАБЕЛЬНОСТЬ ПРОЦЕССА (БОЛЬШИЕ РАЗМЕРЫ ДИССЕМИНАТОВ ПО БРЮШИНЕ (>2, 5 СМ) , ЗНАЧИТЕЛЬНАЯ ЛИМФОГЕННАЯ (N 3) И ГЕМАТОГЕННАЯ (м 1) РАСПРОСТРАНЕННОСТЬ) (Sugarbaker P. : Jpn J Clin Oncol 31, 2002; Seminars in Surg. Oncol. 2003)
ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Эффект химиотерапии в сочетании с термическим воздействием: Мета-анализ показал, что применение метода ГИИХ приводит к термической инактивации (летальному повреждению) опухолевых клеток. Гипертермическая интраоперационная интраперитонеальная химиотерапия в 2 -4 раза увеличивает 5 летнюю выживаемость больных резектабельным раком желудка III стадии (Alfieri S. 4 th International Gastric Cancer Congress, New-York, 2001) Обоснования ГИИХ: -ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ КЛИНИЧЕСКОГО ТЕЧЕНИЯ БОЛЕЗНИ (диссеминация по брюшине, асцит; перфорация, к. непроходимость) -ЦИТОРЕДУКТИВНОЕ УМЕНЬШЕНИЕ ОПУХОЛИ, ПОВЫШЕНИЕ ЭФФЕКТИВНОСТИ ПОСЛЕДУЮЩЕЙ ХИМИОТЕРАПИИ Показания к ГИИХ: -ИНФИЛЬТРАТИВНЫЙ ХАРАКТЕР ОПУХОЛИ -ПОРАЖЕНИЕ СЕРОЗНОЙ ОБОЛОЧКИ И ЧРЕВНЫХ ЛИМФОУЗЛОВ -НИЗКОДИФФЕРЕНЦИРОВАННЫЙ РАК ! Противопоказания ГИИХ: -ВЫСОКИЙ ОПЕРАЦИОННЫЙ РИСК и НЕРЕЗЕКТАБЕЛЬНОСТЬ ПРОЦЕССА (БОЛЬШИЕ РАЗМЕРЫ ДИССЕМИНАТОВ ПО БРЮШИНЕ (>2, 5 СМ) , ЗНАЧИТЕЛЬНАЯ ЛИМФОГЕННАЯ (N 3) И ГЕМАТОГЕННАЯ (м 1) РАСПРОСТРАНЕННОСТЬ) (Sugarbaker P. : Jpn J Clin Oncol 31, 2002; Seminars in Surg. Oncol. 2003)

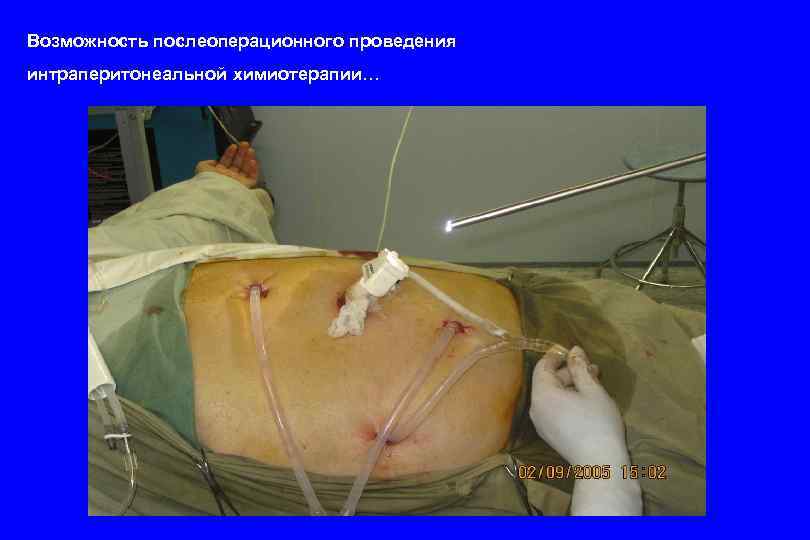 Возможность послеоперационного проведения интраперитонеальной химиотерапии…
Возможность послеоперационного проведения интраперитонеальной химиотерапии…
 Лекция закончена. Спасибо за внимание.
Лекция закончена. Спасибо за внимание.


