Лекц по заболеваниями поджелудочной железы.ppt
- Количество слайдов: 89

Кафедра факультетской и эндоскопической хирургии КБГУ зав. кафедрой проф. Мизиев И. А. проф. Мизиев Исмаил Алимович ЗАБОЛЕВАНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
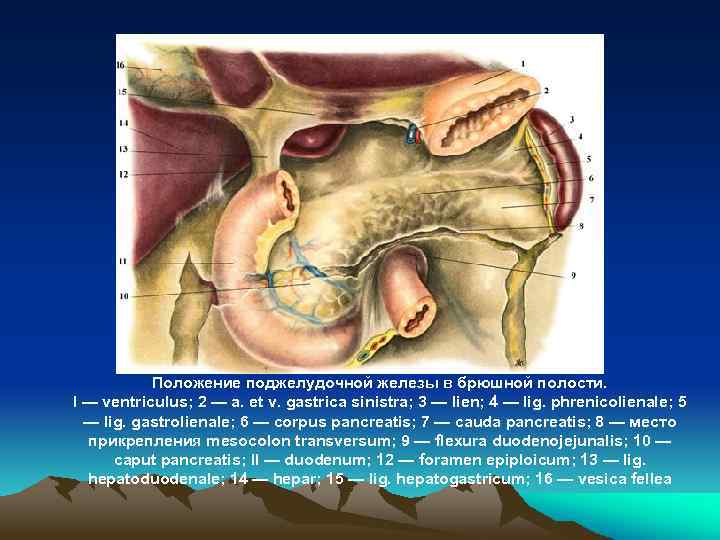
Положение поджелудочной железы в брюшной полости. I — ventriculus; 2 — a. et v. gastrica sinistra; 3 — lien; 4 — lig. phrenicolienale; 5 — lig. gastrolienale; 6 — corpus pancreatis; 7 — cauda pancreatis; 8 — место прикрепления mesocolon transversum; 9 — flexura duodenojejunalis; 10 — caput pancreatis; II — duodenum; 12 — foramen epiploicum; 13 — lig. hepatoduodenale; 14 — hepar; 15 — lig. hepatogastricum; 16 — vesica fellea
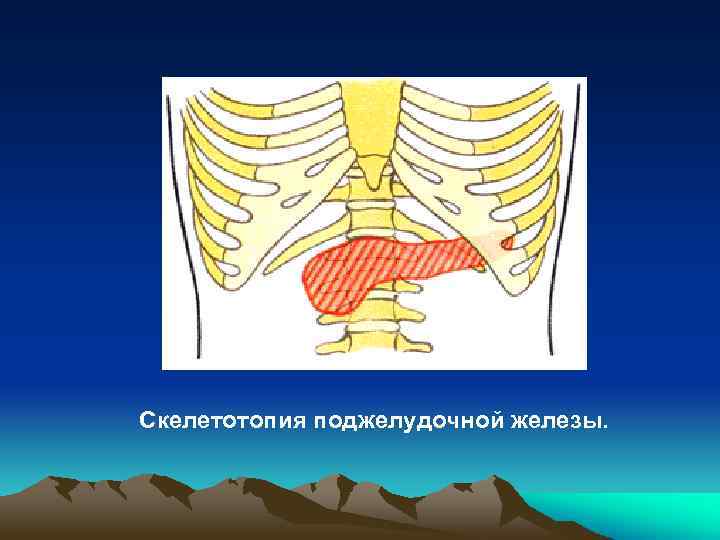
Скелетотопия поджелудочной железы.
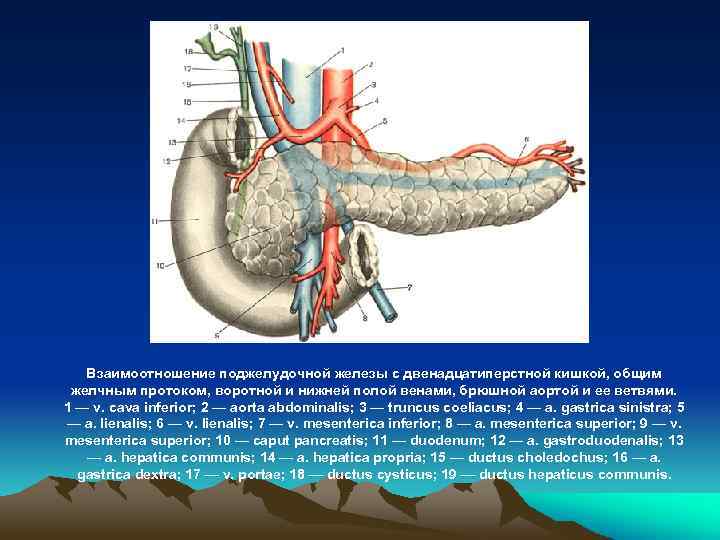
Взаимоотношение поджелудочной железы с двенадцатиперстной кишкой, общим желчным протоком, воротной и нижней полой венами, брюшной аортой и ее ветвями. 1 — v. cava inferior; 2 — aorta abdominalis; 3 — truncus coeliacus; 4 — a. gastrica sinistra; 5 — a. lienalis; 6 — v. lienalis; 7 — v. mesenterica inferior; 8 — a. mesenterica superior; 9 — v. mesenterica superior; 10 — caput pancreatis; 11 — duodenum; 12 — a. gastroduodenalis; 13 — a. hepatica communis; 14 — a. hepatica propria; 15 — ductus choledochus; 16 — a. gastrica dextra; 17 — v. portae; 18 — ductus cysticus; 19 — ductus hepaticus communis.
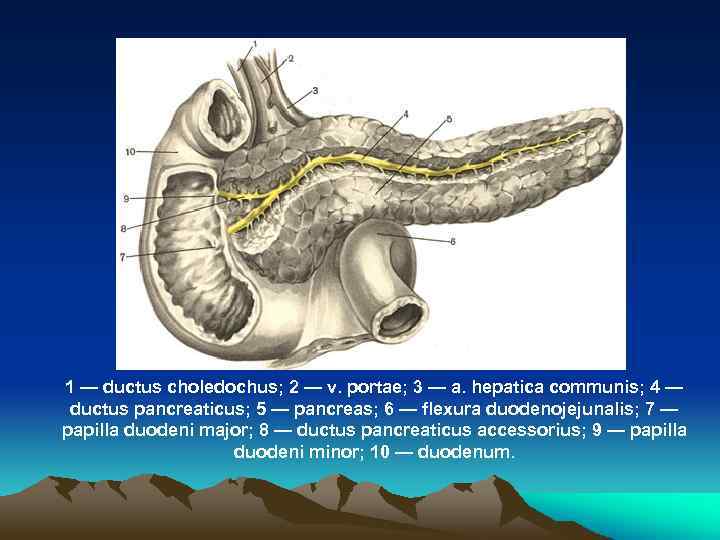
1 — ductus choledochus; 2 — v. portae; 3 — a. hepatica communis; 4 — ductus pancreaticus; 5 — pancreas; 6 — flexura duodenojejunalis; 7 — papilla duodeni major; 8 — ductus pancreaticus accessorius; 9 — papilla duodeni minor; 10 — duodenum.
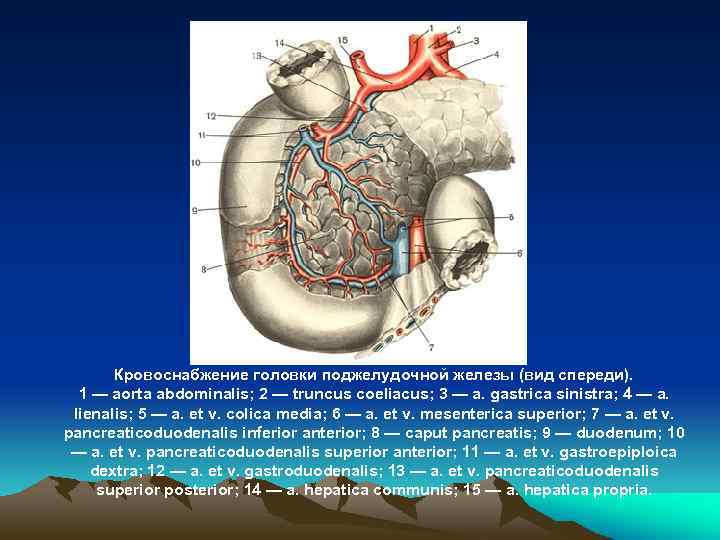
Кровоснабжение головки поджелудочной железы (вид спереди). 1 — aorta abdominalis; 2 — truncus coeliacus; 3 — a. gastrica sinistra; 4 — a. lienalis; 5 — a. et v. colica media; 6 — a. et v. mesenterica superior; 7 — a. et v. pancreaticoduodenalis inferior anterior; 8 — caput pancreatis; 9 — duodenum; 10 — a. et v. pancreaticoduodenalis superior anterior; 11 — a. et v. gastroepiploica dextra; 12 — a. et v. gastroduodenalis; 13 — a. et v. pancreaticoduodenalis superior posterior; 14 — a. hepatica communis; 15 — a. hepatica propria.
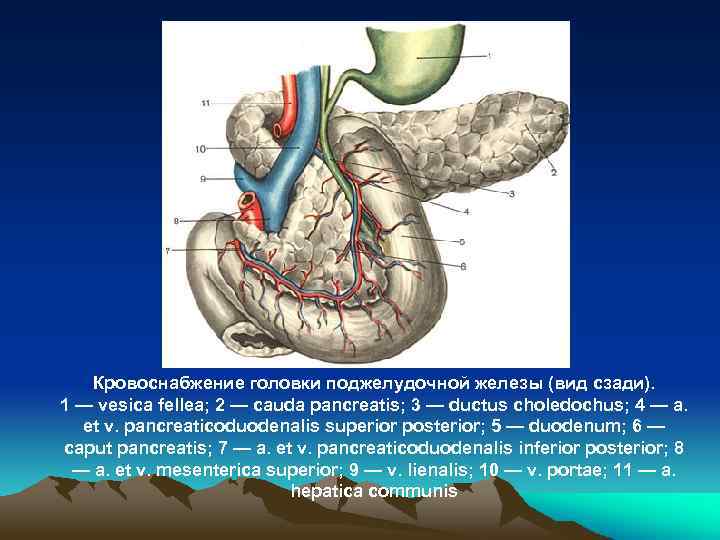
Кровоснабжение головки поджелудочной железы (вид сзади). 1 — vesica fellea; 2 — cauda pancreatis; 3 — ductus choledochus; 4 — a. et v. pancreaticoduodenalis superior posterior; 5 — duodenum; 6 — caput pancreatis; 7 — a. et v. pancreaticoduodenalis inferior posterior; 8 — a. et v. mesenterica superior; 9 — v. lienalis; 10 — v. portae; 11 — a. hepatica communis
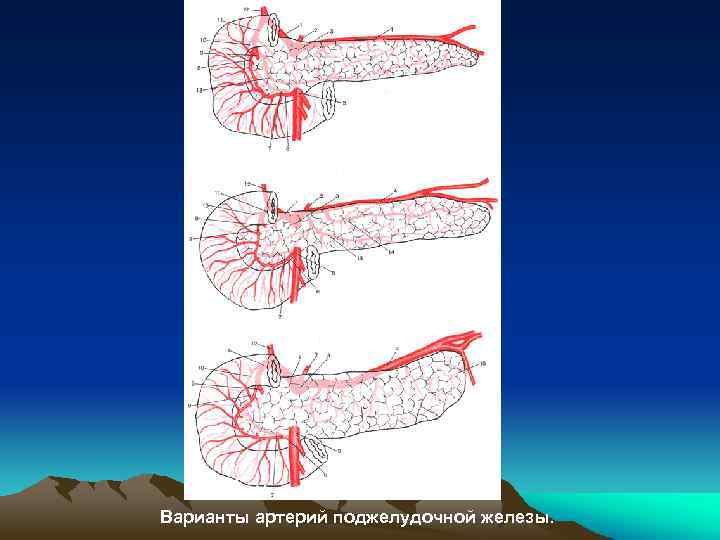
Варианты артерий поджелудочной железы.
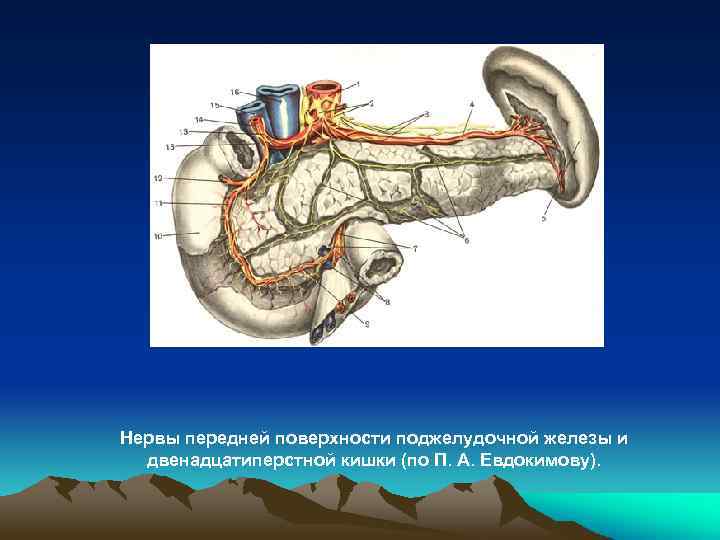
Нервы передней поверхности поджелудочной железы и двенадцатиперстной кишки (по П. А. Евдокимову).
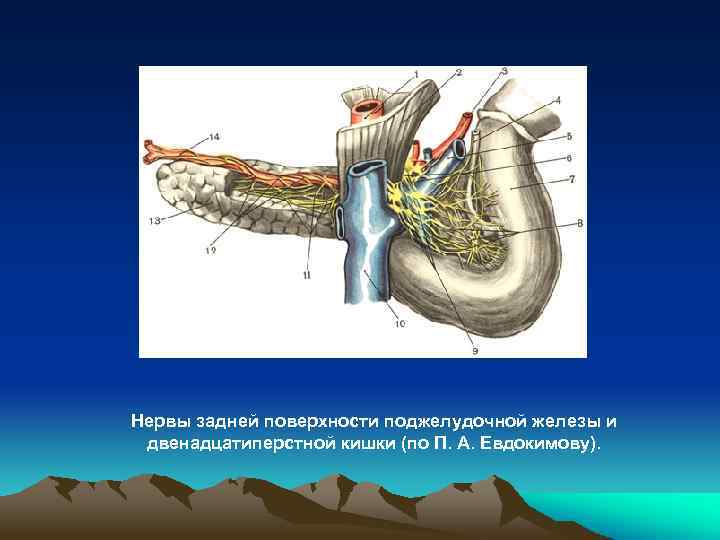
Нервы задней поверхности поджелудочной железы и двенадцатиперстной кишки (по П. А. Евдокимову).
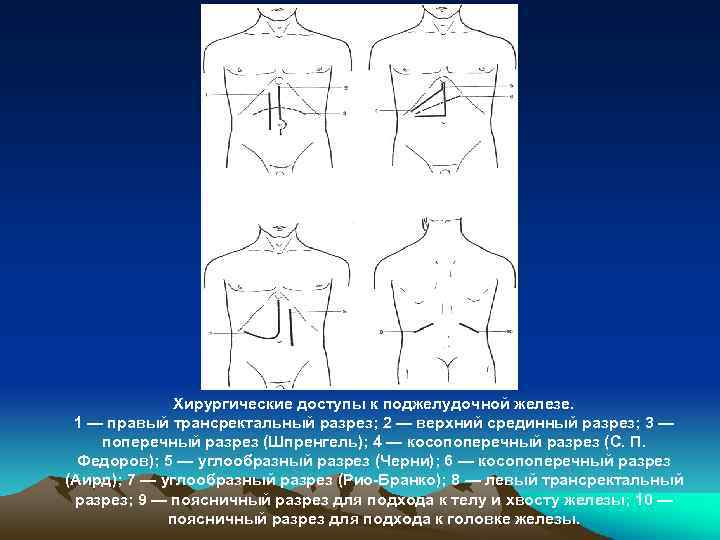
Хирургические доступы к поджелудочной железе. 1 — правый трансректальный разрез; 2 — верхний срединный разрез; 3 — поперечный разрез (Шпренгель); 4 — косопоперечный разрез (С. П. Федоров); 5 — углообразный разрез (Черни); 6 — косопоперечный разрез (Аирд); 7 — углообразный разрез (Рио Бранко); 8 — левый трансректальный разрез; 9 — поясничный разрез для подхода к телу и хвосту железы; 10 — поясничный разрез для подхода к головке железы.
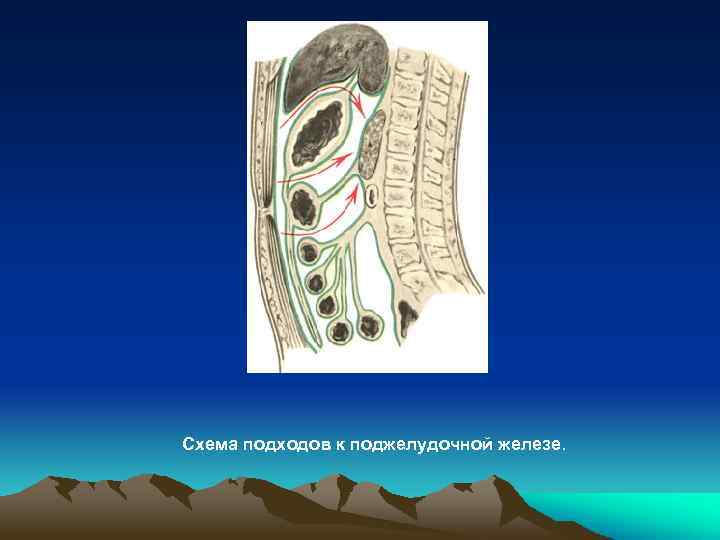
Схема подходов к поджелудочной железе.

ОСТРЫЙ ПАНКРЕАТИТ

Острый панкреатит относится к числу наиболее частых хирургических заболеваний. На его долю приходится 5 10% ургентной патологии органов брюшной полости. У каждого четвертого больного развивается некротический панкреатит, при котором даже в специализированных клиниках мира показатели общей летальности (10 15 %) остаются стабильно высокими. Важными факторами, определяющими это обстоятельство, служит поздняя или ошибочная диагностика, недооценка тяжести состояния больных и, соответственно, неадекватный выбор необходимых консервативных и хирургических мероприятий.

Статистика В структуре основных нозологических форм хирургических стационаров Москвы больные с острым панкреатитом традиционно занимают третье (25 %) место после острого холецистита (28 %) и острого аппендицита (26 %). По темпам роста заболеваемости острый панкреатит опережает все другие неотложные заболевания органов брюшной полости. Эта тенденция обусловлена более частой встречаемостью желчнокаменной болезни и алкоголизма как основных причин острого панкреатита. Отчасти она связана с улучшением качества диагностики. В структуре клинико морфологических форм этого заболевания больные с панкреонекрозом составляют до 25 %. Именно эта относительно небольшая часть заболевших обеспечивает высокую общую и послеоперационную летальность. Если фатальный исход при интерстициальном (отечном) панкреатите представляется казуистикой, то при некротическом панкреатите он достаточно закономерен.

ОСТРЫЙ ПАНКРЕАТИТ является острым асептическим воспалением поджелудочной железы, основу которого составляют процессы аутоферментативного некробиоза, некроза и эндогенного инфицирования с вовлечением в процесс окружающих ее тканей забрюшинного пространства, брюшной полости и комплекса органных систем внебрюшинной локализации

Этиологические факторы острого панкреатита Этиологический фактор Характеристика I. Патология билиарного тракта: 1. Холедохолитиаз 2. Папиллит, дивертикул или стеноз большого дуоденального сосочка 3. Врожденные аномалии желчевыводящих путей II. Токсические состояния : 1. Алкоголь 2. Фосфорорганические вещества 3. Соли тетраборной кислоты III. Травма: 1. Абдоминальная 2. Послеоперационная в т. ч. после эндобилиарных вмешательств 1. Пенетрирующая язва двенадцатиперстной кишки IV. Заболевания желудочно 2. Опухоли поджелудочной железы кишечного тракта: 3. Дуоденальная непроходимость 1. Гиперлипидемия 2. Сахарный диабет V. Нарушения метаболизма : 3. Гиперкальциемия 4. Гиперпаратиреоз

Причины развития панкреатита 1) механические (нарушение эвакуации панкреатического секрета по протоковой системе поджелудочной железы); 2) нейро-гуморальные (нарушение иннервации и метаболических функций поджелудочной железы, печени различной этиологии); 3) токсические (присутствие экзо и эндогенных токсических метаболитов различной природы).

Патогенез Пусковым фактором является активации протеолитических ферментов и аутокаталитического переваривания поджелудочной железы. Первичные факторы агрессии (активированные ферменты поджелудочной железы трипсина, химотрипсина, липазы, фосфолипазы А 2, эластазы, карбоксипептидазы, коллагеназы и т. д. )

Патогенез Вторичные факторы агрессии активация калликреин кининовой системы брадикинин, гистамин, серотонин Именно активация кининов сопровождается увеличением сосудистой проницаемости, нарушениями микроциркуляции, формированием отека в зоне поджелудочной железы и забрюшинном пространстве, повышенной экссудацией в брюшную полость

Патогенез Факторы агрессии третьего порядка различные медиаторы воспаления (цитокины) интерлейкины 1, 6, 8, 10, 11; тумор некротический фактор, фактор активации тромбоцитов, непанкреатическая форма фосфолипазы А 2, простагландины, тромбоксаны, лейкотриены. Они участвуют в патогенезе местной и системной воспалительной реакции, нарушений микроциркуляции и системной гемодинамики, миокардиальной и дыхательной недостаточности.

Фазы панкреатита Первая фаза в развитии острого панкреатита обусловлена формированием системной воспалительной реакции в течение первых суток от начала заболевания, когда аутолиз, некробиоз и некроз поджелудочной железы, забрюшинной клетчатки носит абактериальный характер.

Фазы панкреатита В этих условиях в течение первой недели заболевания в зависимости от степени выраженности патоморфологических нарушений возможно формирование следующих форм острого панкреатита: 1) при элементах некробиоза, воспаления и отграничения процесса развивается острый интерстициальный панкреатит (панкреатит отечной формы); 2) при жировом или геморрагическом некрозе стерильный панкреонекроз (некротический панкреатит).

Фазы панкреатита Во вторую фазу острого панкреатита, которая характеризуется развитием «поздних» постнекротических гнойных осложнений в зонах некроза различной локализации. В инфекционную фазу заболевания порочный круг патологических реакций составляет качественно новый этап формирования разнообразных инфицированных форм панкреонекроза и системной воспалительной реакции в виде септического (инфекционно токсического) шока и септической полиорганной недостаточности.

Классификация ФОРМЫ ЗАБОЛЕВАНИЯ I. Отечный (интерстициальный) панкреатит. II. Стерильный панкреонекроз. по распространенности поражения: ограниченный и распространенный. по характеру поражения: жировой, геморрагический, смешанный. III. Инфицированный панкреонекроз.

Классификация МЕСТНЫЕ ОСЛОЖНЕНИЯ В доинфекционную фазу: 1. Парапанкреатический инфильтрат (оментобурсит, объемные жидкостные образования забрюшинной локализации). 2. Некротическая (асептическая) флегмона забрюшинной клетчатки (парапанкреальной, паракольной, паранефральной, тазовой и т. д. ) 3. Перитонит: ферментативный (абактериальный). 4. Псевдокиста (стерильная). 5. Аррозивные кровотечения (внутрибрюшные и в желудочно кишечный тракт)

Классификация МЕСТНЫЕ ОСЛОЖНЕНИЯ В фазу инфицирования: 1. Септическая флегмона забрюшинной клетчатки: парапанкреальной, паракольной, паранефральной, тазовой. 2. Панкреатогенный абсцесс (забрюшинных клетчаточных пространств или брюшной полости) 3. Перитонит фибринозно гнойный (местный, распространенный). 4. Псевдокиста инфицированная. 5. Внутренние и наружные панкреатические, желудочные и кишечные свищи. 6. Аррозивные кровотечения (внутрибрюшные и в желудочно кишечный тракт)

Классификация СИСТЕМНЫЕ ОСЛОЖНЕНИЯ 1. Панкреатогенный шок при стерильном панкреонекрозе и его внутрибрюшных осложнениях. 2. Септический (инфекционно токсический) шок при инфицирован номпанкреонекрозе и его внутрибрюшных осложнениях. 3. Полиорганная недостаточность как при стерильном, так и инфицированном панкреонекрозе и их осложнениях.

Клиническая семиотика Основными симптомами острого панкреатита являются боль, рвота, метеоризм. (триада Мондора)

Боль появляется обычно внезапно, чаще в вечернее или ночное время вскоре после погрешности в диете. Как правило, они носят интенсивный характер, без светлых промежутков. Иногда больные даже теряют сознание. Наиболее типичной ее локализацией является эпигастральная область, выше пупка, что соответствует анатомическому положению поджелудочной железы. Эпицентр боли ощущается по средней линии, но может располагаться преимущественно справа или слева от нее и даже распространяться по всему животу. Обычно боли иррадиируют вдоль реберного края по направлению к спине, иногда в поясницу, грудь и плечи, в левый реберно позвоночный угол. Часто они носят опоясывающий характер и создают впечатление затягивающегося пояса или обруча. При преимущественном поражении головки поджелудочной железы локализация боли может напоминать острый холецистит, при поражении ее тела заболевания желудка, а при поражении хвоста заболевания сердца и почки. В ряде ситуаций резкий болевой синдром может приводить к явлениям коллапса и шока: профузный пот, снижение артериального давления, тахикардия с ослаблением пульса.

Рвота Практически одновременно с болями возникает многократная, мучительная и не приносящая облегчения рвота. Ее провоцирует прием пищи или воды. Несмотря на многократный характер рвоты, рвотные массы никогда не имеют застойного (фекального) характера. В ряде наблюдений имеется диарея, связанная с выраженной экзокринной недостаточностью поджелудочной железы.

Температура тела в начале заболевания чаще имеет субфебрильный характер. При развитии распространенных стерильных и разнообразных инфицированных форм панкреатита отмечается гектическая лихорадка. Характерно поведение пациентов они беспокойны, просят обезболивающих средств.

Важным и ранним диагностическим признаком острого панкреатита считается цианоз лица и конечностей. Цианоз в виде фиолетовых пятен на лице известен как симптом Мондора, пятна цианоза на боковых стенках живота как симптом Грея Тернера, цианоз околопупочной области симптом Грюнвальда или Куллена. В поздние сроки заболева ния цианоз лица может смениться яркой гиперемией кожных покровов, особенно лица «калликреиновое лицо» . В основе перечисленных признаков лежат быстропрогрессирующие гемодинамические и микроциркуляторные расстройства, гиперферментемия.

При осмотре живота отмечают его вздутие. В тяжелых случаях живот равномерно вздут, болезненен даже при поверхностной пальпации. При глубокой пальпации боли резко усиливаются, порой носят нестерпимый характер. При пальпации поясничной области, особенно левого реберно позвоночного угла возникает выраженная болезненность (симптом Мейо-Робсона). В зоне повышенной чувствительности, обнаруживаемой при поверхностной пальпации, выявляют ригидность мышц передней брюшной стенки. Весьма часто наблюдают поперечную болезненную резистентность передней брюшной стенки в проекции поджелудочной железы (симптом Керте). Одним из признаков острого панкреатита является симптом Воскресенского.

При поражении головки наиболее типичным является быстрое развитие желтухи и гастродуоденального пареза. При тяжелых формах острого панкреатита можно обнаружить притупление в отлогих местах живота, свидетельствующее о наличии выпота в брюшной полости. При аускультации живота выявляют ослабление или отсутствие кишечных шумов вследствие развития динамической паралитической кишечной непроходимости и панкреатогенного перитонита.

Парапанкреатический инфильтрат (оментобурсит) является одним из промежуточных вариантов эволюции патоморфологического процесса в забрюшинной клетчатке. Клиническая картина представлена длительным болевым синдромом, субфебрильной температурой 37, 5 38, 0°С, пальпируемым в верхних отделах брюшной полости болезненным инфильтратом, явлениями гастродуоденальной непроходимости.

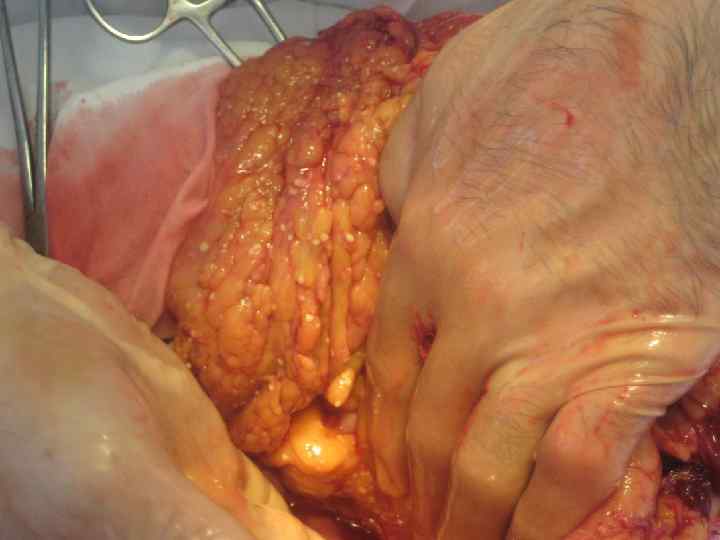
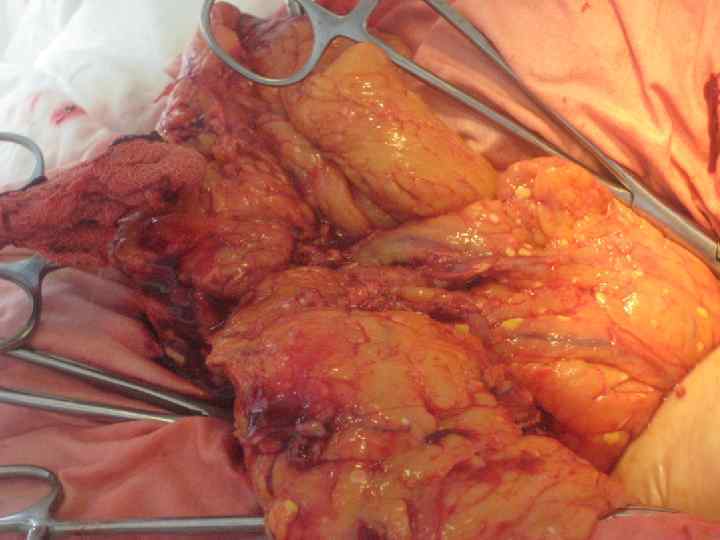
Некротическая флегмона забрюшинной клетчатки сопутствует распространенным стерильным и инфицированным формам панкреонекроза. Это осложнение панкреонекроза проявляется выраженной системной воспалительной реакцией, появлением перитонеальных симптомов, стойким парезом кишечника, панкреатогенным или инфекционно токсическим шоком и полиорганной недостаточностью. При инфицировании некротических тканей формируется септическая флегмона забрюшинной клетчатки. Этому соответствует гектическая лихорадка, отек и боли в поясничной области, симптомы динамической кишечной непроходимости и выраженные метаболические нарушения.

панкреонекроз, Инфицированный имеющий в большинстве наблюдений распространенный характер, формируется в ранние (на 1 2 неделе) сроки заболевания. Для этой формы заболевания характерно сохранение или появление на фоне клинических и лабораторных признаков панкреонекроза выраженной системной воспалительной реакции (гектическая температура, ознобы, гипотензия) и полиорганных нарушений. Развитие септического шока у больных с тяжелым течением следует расценивать как критическую степень тяжести состояния больного с инфицированным панкреонекрозом. В такой ситуации патогномоничными проявлениями заболевания являются: акроцианоз, «мраморная» окраска кожных покровов, «энзимные пятна» на коже, сердечно легочная, печеночно почечная недостаточность. Характерны одышка и тахикардия, системная гипотензия ниже 90 мм рт. ст. , требующая вазопрессорной поддержки, олигоизостенурия, гематурия, протеинурия, психические расстройства.

Панкреатогенный абсцесс (абсцесс поджелудочной железы, абсцесс сальниковой сумки, абсцесс забрюшинной клетчатки) является типичным «поздним» осложнением ограниченного панкреонекроза, формирующимся на 3 4 неделе заболевания и в более поздние сроки. Этому может предшествовать период «мнимого благополучия» , протекающий с клинической картиной парапанкреатического инфильтрата, при относительно удовлетворительном состоянии больного. В указанные сроки заболевания появляется гектическая лихорадка, ознобы, пальпируемый болезненный инфильтрат, не имеющий тенденции к уменьшению. Развитие выраженных полиорганных нарушений и септического шока, как при инфицированном панкреонекрозе, наблюдают редко. При локализации абсцесса в головке поджелудочной железы развивается гастродуоденальный парез, который проявляется рвотой. При его локализации в теле и хвосте органа возможна локализация болей в пояснице, иррадиация болей в левую половину грудной клетки, развитие левостороннего плеврита.

Псевдокиста поджелудочной железы формируется у больных панкреонекрозом спустя месяц от начала заболевания как результат секвестрации, протекающей в асептических условиях. Морфологически киста представляет собой скопление панкреати ческого екрета в с проекции поджелудочной железы, отграниченное близлежащими органами в виде капсулы стенки. Жидкостные объемные образования формируются в ранние сроки заболевания у 30 50 % больных. Клинически псевдокиста характеризуется длительным болевым синдромом в эпигастрии, симптомами дуоденальной непроходимости и появлением в верхних отделах живота объемного пальпируемого округлого плотноэластического образования.

Лабораторная диагностика • Гиперферментемия – повышение уровней ферментов поджелудочной железы в крови и моче амилазы, липазы, трипсина, эластазы • Лейкоцитоз • Гипергликемия • Гипокальциемия • Гипербилирубинемия • Гемоконцентрация, дефицит калия, натрия • Повышение уровня С реактивного белка • Повышение уровня прокальцитонина (увеличение концентрации в крови более 1, 8 нг/мл в двух последовательных исследованиях является важным лабораторным маркером бактериального инфицирования очагов некротической деструкции)

Инструментальная диагностика • УЗИ • Обзорная R графия органов брюшной и грудной полостей • Лапароскопия • Компьютерная томография (КТ) • Результаты транскутанных пункций зон некроза различной локализации под контролем УЗИ и КТ • Эндоскопическую ретроградную панкреатохолангиографию. • МРТ

ЛАПАРОСКОПИЯ ПОКАЗАНА ДЛЯ: • уточнения характера панкреонекроза жировой, геморрагический, смешанный; • оценки распространенности и характера (абактериальный, инфицированный) панкреатогенного перитонита; • диагностики сопутствующего деструктивного холецистита; • выявления источника перитонита другой этиологии (перфорация полого органа, внутрибрюшное кровотечение, разрыв аневризмы брюшного отдела аорты, инфаркт кишечника, острый холецистит), требующего экстренного оперативного вмешательства; • выполнения лапароскопической холецистостомии при гипертензии желчного пузыря; • проведения санации и дренирования брюшной полости при панкреатогенном (абактериальном) перитоните.

ЛАПАРОСКОПИЯ • оттеснение желудка и выбухание желудочно ободочной связки, • «стекловидный» отек околопанкреатических связочных образований, • гиперемия брюшины в верхнем этаже брюшной полости. • Если при описанных признаках выявляют стеариновые пятна жирового некроза белесовато желтого цвета, расположенные на париетальной и висцеральной брюшине, в структуре сальника, серозный, «соломенного» , цвета экссудат, то диагностируют жировой панкреонекроз. • Для геморрагического панкреонекроза характерно: геморрагическая имбибиция малого и большого сальника, брыжейки поперечно ободочной кишки, забрюшинной клетчатки латеральных каналов, увеличение в размерах желчного пузыря, появление признаков пареза желудка, тонкой и толстой кишок, значительное количество насыщенного геморрагического выпота ( «сок чернослива» ) в брюшной полости.

• Эндоскопическая ретроградная панкреатохолангиография и эндоскопическая папиллотомия показаны при остром панкреатите с синдромом механической желтухи и/или холангита с учетом визуализации при УЗИ расширенного в диаметре общего желчного протока.

Синдромы при остром панкреатите • Респираторный: ЧДД более 26 в мин; Ра. О 2 менее 65 мм рт. ст. ; рентгенологические признаки респираторного дистресс синдрома взрослых ( «шокового легкого» ) и экссудативного панкреатогенного плеврита. • Гемодинамический: ЧСС более 110 уд. мин; систолическое АД менее 90 мм рт. ст. , требующие применения вазопрессоров; снижение ОЦК более чем на 1, 5 л (норма 4 4, 5 л); повышение гемоглобина крови свыше 150 г/л и гематокрита свыше 50 % (норма 45 %). • Динамической кишечной непроходимости: многократная рвота, ослабление (отсутствие) кишечных шумов; рентгенологические симптомы пневматоза поперечно ободочной кишки и ограниченной подвижности диафрагмы. • Перитонеалъный: напряжение и ригидность мышц передней брюшной стенки; ферментативный (или гнойный) перитонит и/или геморрагическая имбибиция забрюшинной клетчатки по данным лапароскопии.

Синдромы при остром панкреатите • Септический: лейкоцитоз более 16 х 109/л. ; гипертермия свыше 38°С; палочко ядерный сдвиг влево более 10 %. • Гипер или дисферментемии: гиперамилаз /липаземия. • Печеночный: повышение уровня ЛДГ, Ас. Ат и Ал. Ат, общего билирубина, гипопротеинемия. • Метаболический: гипокальциемия; метаболический ацидоз с дефицитом оснований. • Почечный: олигоанурия; азотемия, гиперкреатининемия. • Гемокоагуляции: гипер / гипокоагуляция, ДВС синдром.

Шкала Ranson При поступлении Через 48 часов после госпитализации Возраст > 55 лет Снижение гематокрита более чем на 10 % Глюкоза крови > 11 ммоль/л Содержание кальция менее 2 ммоль/л. Лейкоцитоз > 16 x 109/л Дефицит оснований более 4 мэкв/л. ЛДГ > 350 IU/л Повышение концентрации азота мочевины более чем на 1, 8 ммоль/л Ас. АТ > 250 IU/л Задержка жидкости > 6 л. Ра. О 2 ниже 60 мм рт. ст.
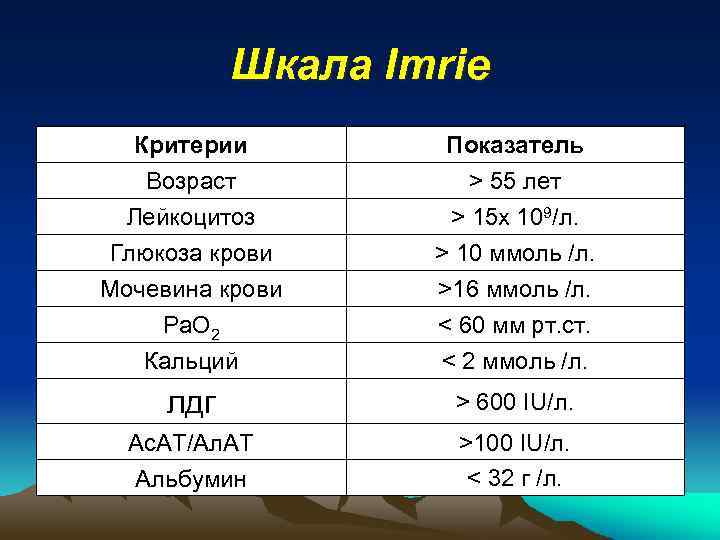
Шкала Imrie Критерии Возраст Лейкоцитоз Глюкоза крови Мочевина крови Ра. О 2 Кальций Показатель > 55 лет > 15 х 109/л. > 10 ммоль /л. >16 ммоль /л. < 60 мм рт. ст. < 2 ммоль /л. лдг > 600 IU/л. Ас. АТ/Ал. АТ Альбумин >100 IU/л. < 32 г /л.

Лечебная тактика В доинфекционную фазу эволюции заболевания лечение интерстициального панкреатита и стерильного панкреонекроза построено на общих принципах интенсивной консервативной терапии

Консервативное лечение 1) подавление секреции поджелудочной железы, желудка и двенадцатиперстной кишки; 2) снижение ферментной токсинемии; 3) ликвидация гиповолемии, водно электролитных и метаболических расстройств; 4) устранение гипертензии в желчевыводящих и панкреатических путях; 5) улучшение реологических свойств крови и минимизация микроциркуляторных расстройств; 6) борьба с гипоксемией; 7) лечение пареза желудочно кишечного тракта; 8) купирование болевого синдрома 9) Антибактериальная профилактика и терапия 10) Парентеральное питание

Подавление секреции поджелудочной железы, желудка и ДПК 1) Холод на живот 2) Установка назогастрального зонда, промывание желудка холодной водой; 3) Ограничение приема пищи 5 7 суток 4) Назначение блокаторов протонного насоса или H 2 гистаминоблокаторов 5) Соматостатин (октреотид) 6) Цитостатики

Снижение ферментной токсемии 1) 2) 3) 4) 5) Аминокапроновая кислота Контрикал Гордокс Свежезамороженная плазма Методы интра и экстракорпоральной детоксикации

Антибактериальная терапия • • • карбапенемы, цефалоспорины III и IV поколения + метронидазол; фторхинолоны + метронидазол; защищенные ингибиторами пенициллины (пиперациллин/тазобактам, тикарциллин/клавуланат). Селективная деконтаминация желудочно кишечного тракта (пероральное введение фторхинолонов, аминогликозидов в комбинации с полимиксином М) Антифунгальные средства (флуконазол)

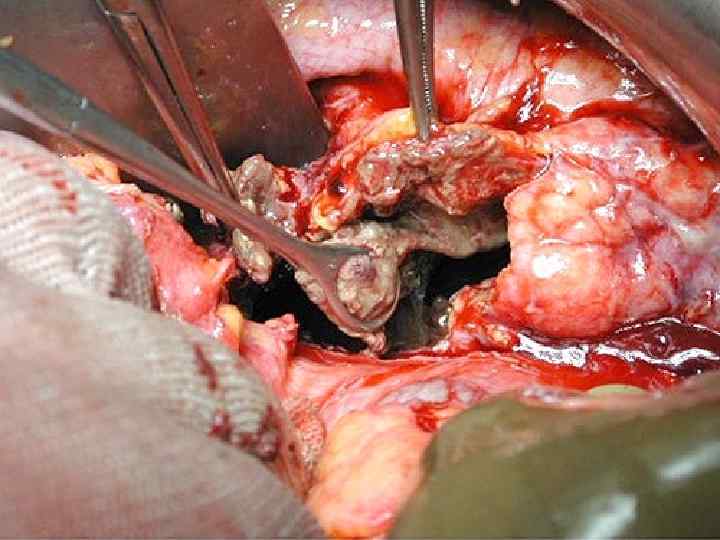
Хирургическое лечение • Инфицированные формы панкреонекроза (инфицированный панкреонекроз, панкреатогенный абсцесс или их сочетание, септическая флегмона забрюшинной клетчатки, гнойный перитонит, инфицированная псевдокиста) независимо от степени полиорганных нарушений требуют оперативного лечения.

Хирургическое лечение • При стерильном панкреонекрозе, особенно ограниченном, операция является вынужденной мерой, когда исчерпан весь детоксикационный потенциал комплексных консервативных мероприятий. Поэтому основным принципом, который должен составлять основу тактики консервативного и хирургического лечения стерильного панкреонекроза, является позиция «наблюдай и жди» . • Показания к операции при стерильном (ограниченном и распространенном) панкреонекрозе строго ограничены ситуациями сохранения или прогрессирования полиорганной недостаточности на фоне комплексного консервативного лечения, включающего также лапароскопическое дренирование брюшной полости и/или транскутанное дренирование жидкостных образований забрюшинной локализации под УЗИ или КТ контролем.
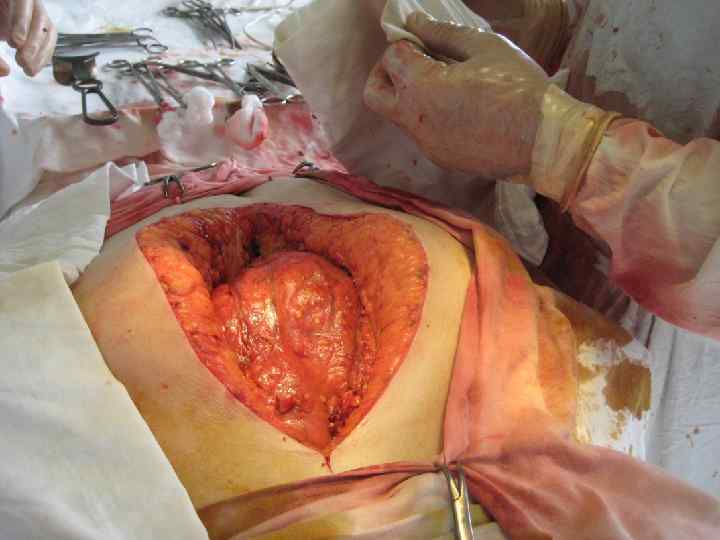
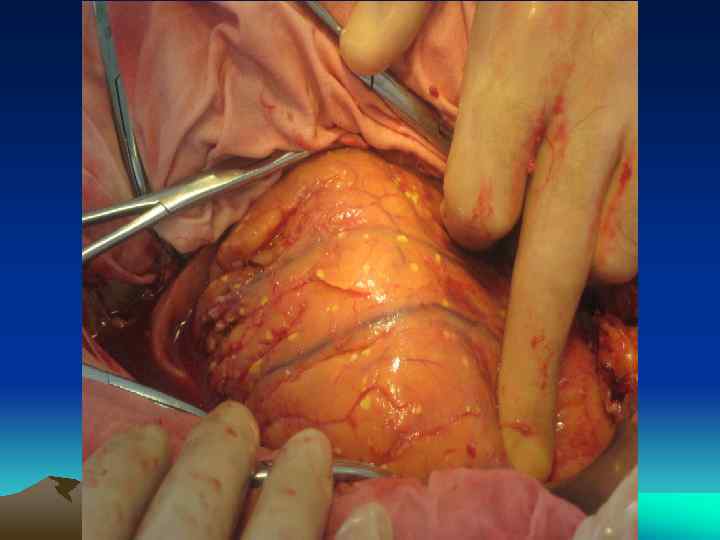
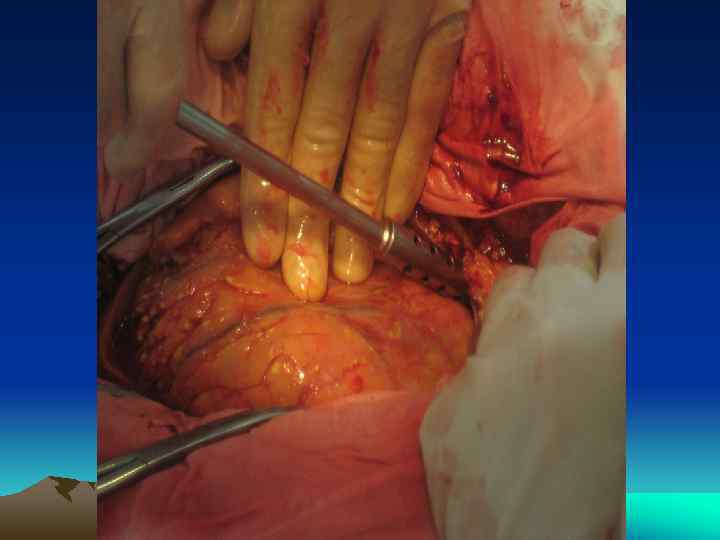
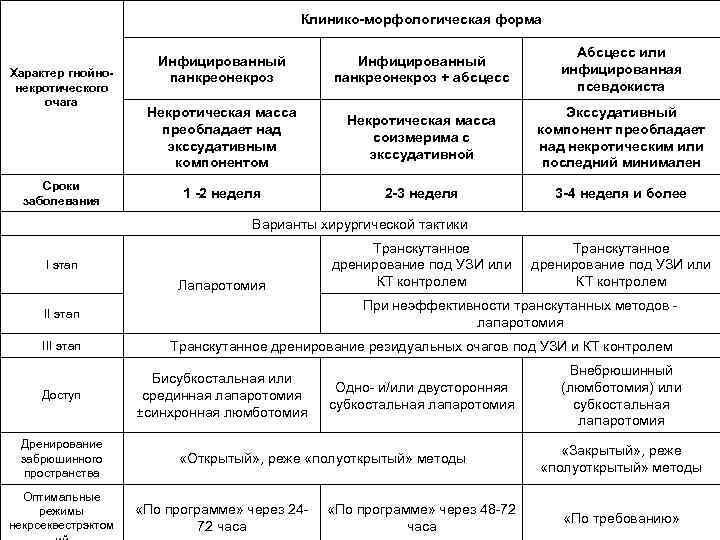
Клинико морфологическая форма Характер гнойно некротического очага Сроки заболевания Рвота Инфицированный панкреонекроз + абсцесс Абсцесс или инфицированная псевдокиста Некротическая масса преобладает над экссудативным компонентом Некротическая масса соизмерима с экссудативной Экссудативный компонент преобладает над некротическим или последний минимален 1 2 неделя 2 3 неделя 3 4 неделя и более Инфицированный панкреонекроз Варианты хирургической тактики I этап Лапаротомия Доступ Дренирование забрюшинного пространства Оптимальные режимы некрсеквестрэктом Транскутанное дренирование под УЗИ или КТ контролем При неэффективности транскутанных методов лапаротомия II этап III этап Транскутанное дренирование под УЗИ или КТ контролем Транскутанное дренирование резидуальных очагов под УЗИ и КТ контролем Бисубкостальная или срединная лапаротомия ±синхронная люмботомия Одно и/или двусторонняя субкостальная лапаротомия «Открытый» , реже «полуоткрытый» методы «По программе» через 24 72 часа «По программе» через 48 72 часа Внебрюшинный (люмботомия) или субкостальная лапаротомия «Закрытый» , реже «полуоткрытый» методы «По требованию»
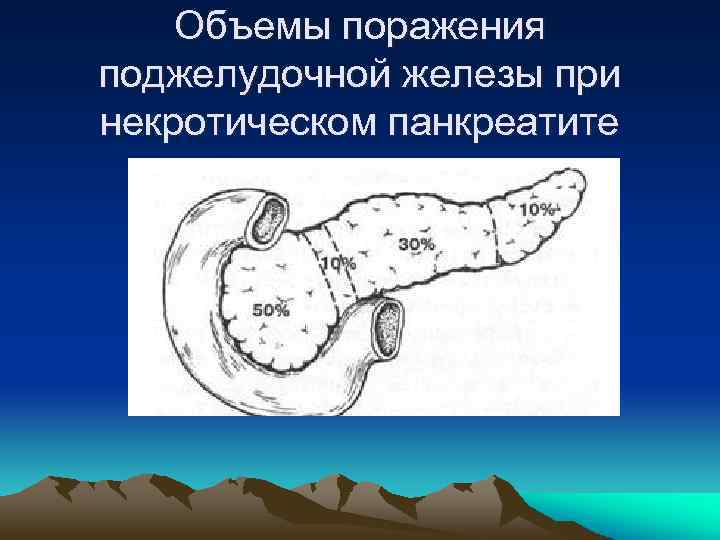
Объемы поражения поджелудочной железы при некротическом панкреатите

Рассечение капсулы поджелудочной железы при остром панкреатите

Абдоминизация поджелудочной железы

«Закрытый» метод дренирующих операций при панкреонекрозе
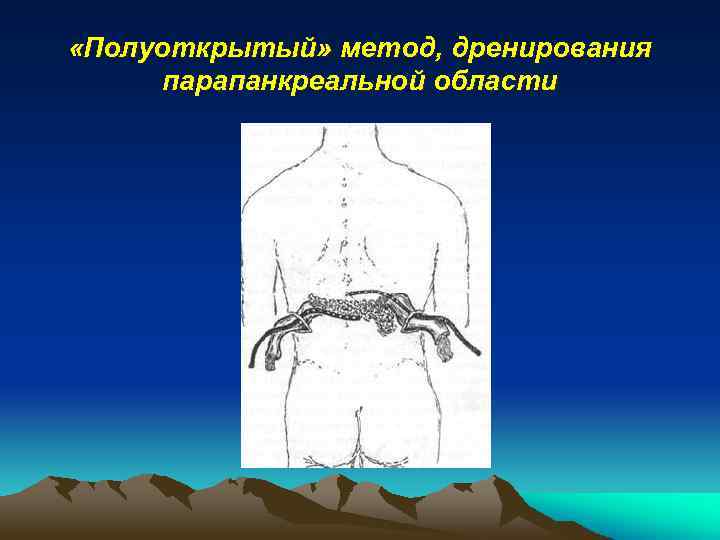
«Полуоткрытый» метод, дренирования парапанкреальной области
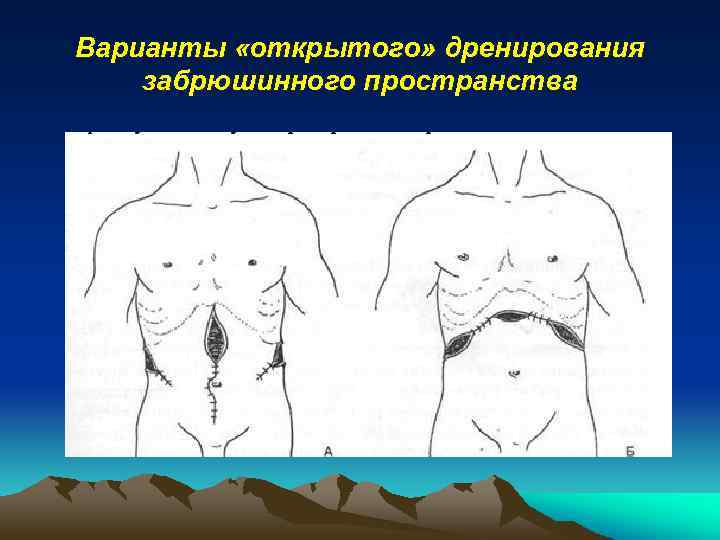
Варианты «открытого» дренирования забрюшинного пространства
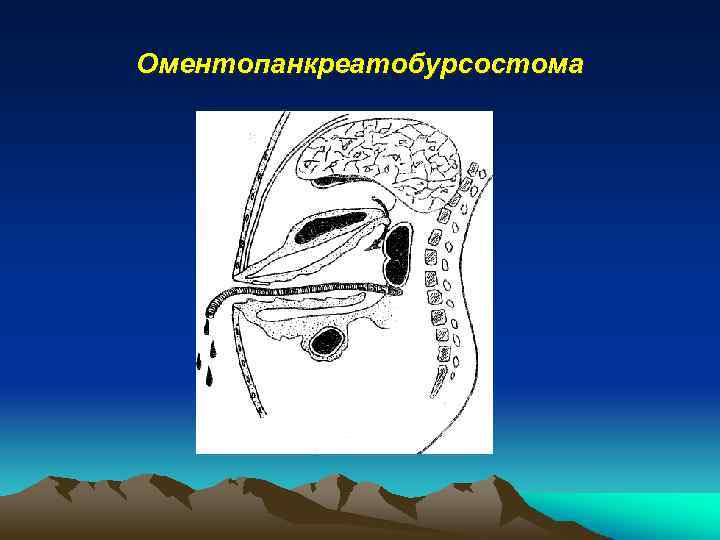
Оментопанкреатобурсостома

РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ

• Рак поджелудочной железы чаще встречается в развитых странах, в которых на его долю приходится около 3% от общего числа злокачественных опухолей. Больших различий в уровне заболеваемости между отдельными странами не установлено, что говорит об отсутствии регионарных особенностей внешней среды, которые оказывали бы существенное влияние на возникновение опухоли. Наиболее высокий уровень заболеваемости отмечен в некоторых штатах США, Канаде. Израиле, Японии, однако он не более чем в 1, 5 2 раза превышает заболеваемость в большинстве европейских стран.

Факторы риска • • • Курение Характер питания Диабет Хронический панкреатит Промышленные канцерогены (бензидины, бетанафтиламины, нитрозоамины, металлическая пыль, различные растворители ДДТ и др. ) • Наследственность (мутации супрессорного гена р 53 и онкогена К ras, генов С Erb B 2, DPC 4, P 16 ) • Резекции желудка • Болезни желчевыводящих путей

Гистологические варианты опухолей • • протоковая аденокарцинома 80% гигантоклеточные аденокарциномы 6% Железисто плоскоклеточный рак 4% Муцинозная аденокарцинома 2% Муцинозная цистоаденокарцинома 1% Ацинарный рак 1, 5% Неклассифицируемый рак

Классификация по TNM Международный противораковый союз • Т 1 первичная опухоль не распространяется за пределы поджелудочной железы. • Т 2 ограниченное распространение на двенадцатиперстную кишку, желудок и желчный проток. • Т 3 распространение рака по окружающим органам, исключающее возможность резекции • N 1 определяются опухоли в регионарных лимфоузлах. • N 0 их клинически нет в лимфоузлах • М 0 нет отдаленных метастазов • М 1 отдаленное метастазирование.

Классификация по TNM Слоан Кеттеринг Раковый Центр • Т 1 первичная опухоль 2 см или менее; Т 2 первичная опухоль 2 6 см; Т 3 первичная опухоль более 6 см; Т 4 первичная опухоль распространяется на окружающие структуры; No лимфоузлы в опухолевый процесс не вовлечены; N 1 поражение передних, задних, верхних или нижних панкреатических лимфоузлов: • N 2 поражение портальных , общих печеночных, чревных, проксимальных верхнебрыжеечных лимфоузлов: • N 3 вовлечение периаортальных лимфоузлов, дистальных верхнебрыжеечных или других абдоминальных лимфоузлов. • М 0 нет отдаленных метастазов М 1 метастазы определяются только в печени М 2 другие внутрибрюшинные метастазы • М 3 множественные имплантанты по брюшине, асцит • М 4 экстраабдоминальные метастазы.

Клинические проявления • Феномен компрессии проявляется болевыми ощущениями в результате прорастания или сдавления опухолью поджелудочной железы нервных стволов. • Феномен обтурации возникает, если растущая опухоль обтурирует общий желчный проток, двенадцатиперстную кишку, панкреатический проток, сдавливает селезеночную вену. • Феномен интоксикации проявляется похуданием, снижением аппетита и общей слабостью.

Клинические проявления • боль, • желтуха, • потеря массы тела, • снижение аппетита, • пальпируемое образование

Диагностика • ультразвуковое исследование • компьютерную томография • МРТ • ЭРХПГ • Лапароскопия • маркер СА 19 9, СЕА

Лечение • Единственно радикальный метод лечения хирургический. Но всего лишь 5% больных, обращающихся к онкологу, резектабильны. 46% невозможно выполнить панкреатодуоденальную резекцию из за местной инвазии соседних органов и лимфоузлов. 49% не производится операция из за отдаленных метастазов.
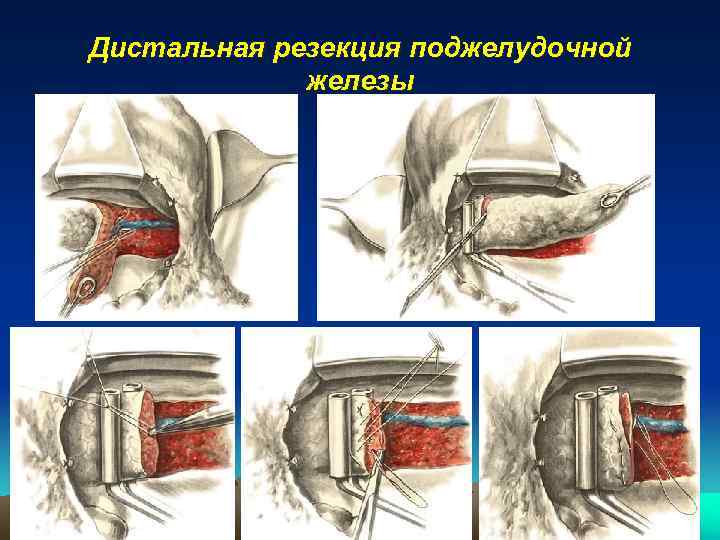
Дистальная резекция поджелудочной железы

Панкреатодуоденальная резекция • Панкреатодуоденальные резекции технически очень сложны, операции длятся более 6, 5 часов. Удаленный препарат обычно состоит из общего желчного протока, желчного пузыря, головки, шейки и секреторной части поджелудочной железы, двенадцатиперстной кишки, проксимальной части тощей кишки, дистальной половины желудка. Но кроме удаления органов хирурги выполняют также серию восстановительных манипуляций (не менее 3 анастомозов).
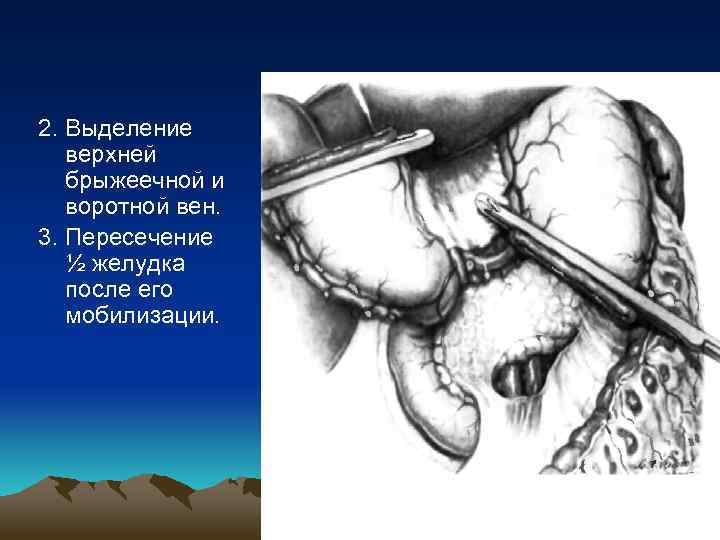
2. Выделение верхней брыжеечной и воротной вен. 3. Пересечение ½ желудка после его мобилизации.
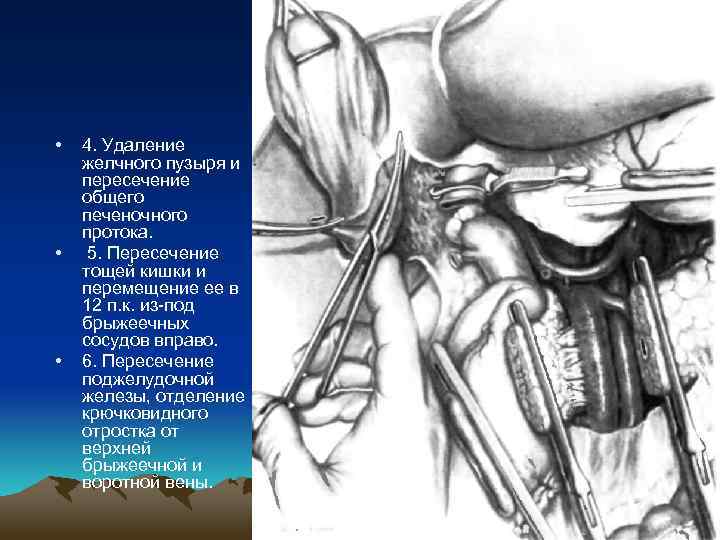
• • • 4. Удаление желчного пузыря и пересечение общего печеночного протока. 5. Пересечение тощей кишки и перемещение ее в 12 п. к. из под брыжеечных сосудов вправо. 6. Пересечение поджелудочной железы, отделение крючковидного отростка от верхней брыжеечной и воротной вены.
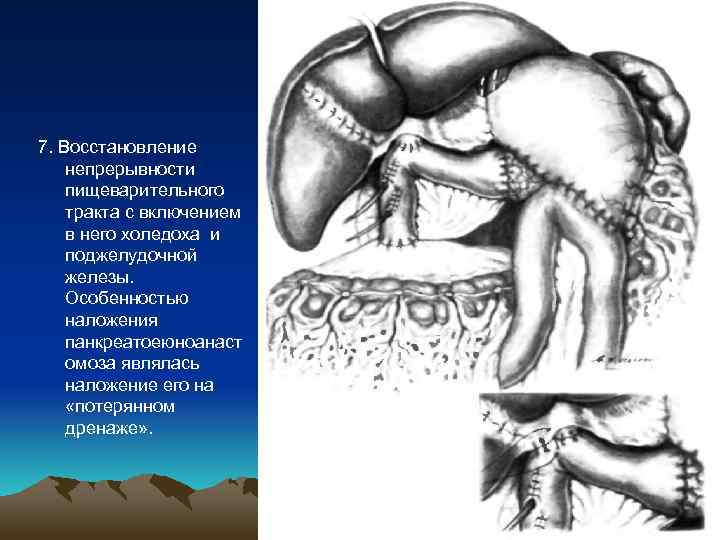
7. Восстановление непрерывности пищеварительного тракта с включением в него холедоха и поджелудочной железы. Особенностью наложения панкреатоеюноанаст омоза являлась наложение его на «потерянном дренаже» .
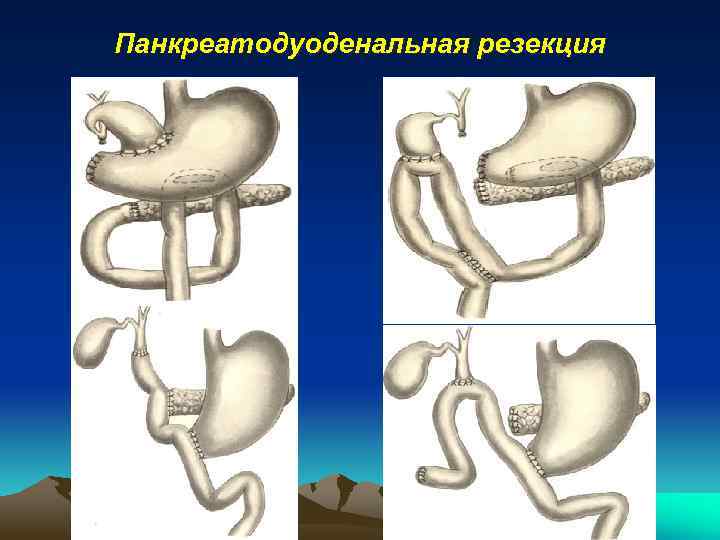
Панкреатодуоденальная резекция
Операция Уипла

Химиотерапия • Комбинирование химиопрепаратов имеет в качестве основной задачи продление жизни больных и улучшение ее качества. Перспективны комбинации с включением фторурацила, гемзара, митомицина С и цисплатина. • Доказана целесообразность адъювантной терапии РПЖ (облучение + фторурацил, или фторурациловые комбинации). • Интенсивно разрабатываются неоадъювантные режимы химиотерапии (перед операциями или облучением).
Лекц по заболеваниями поджелудочной железы.ppt