Сахарный диабет.ppt
- Количество слайдов: 61

Кафедра детских болезней лечебного и стоматологического факультетов Сахарный диабет у детей Доцент кафедры Г. В. Лундина

Сахарный диабет это синдром хронической гипергликемии, развивающийся в результате воздействия генетических и экзогенных факторов. -

Сахарный диабет (СД) Пока остается медико-социальной проблемой для большинства стран. По данным ВОЗ, в мире СД страдает больше 160 млн. чел. Каждые 10 -15 лет число больных СД удваивается. Дети подростки составляют 5 -10% среди них. Смертность у детей при современных методах лечения составляет 0, 3 -0, 4 на 1 млн. населения.

Этиология СД до сих пор полностью невыяснена. В зависимости от причины СД делится на I и II тип.

Классификация сахарного диабета ( по Баранову) Клинические классы: 1. Первый тип СД (инсулинозависимый) a. Аутоиммунный b. § Компенсированный ¾ ¾ § Идиопатический клиническая ремиссия клинико-лабораторная ремиссия Декомпенсированный ¾ ¾ ¾ С кетоацидозом Без кетоацитоза Субкомпенсация

2. Второй тип СД (неинсулинозависимый) ¾ У лиц с нормальной массой тела ¾ У людей с ожирением 3. Другие типы СД связанных со вторым типом Заболевания поджелудочной железы: © Болезни гормональной этиологии © Состояния вызванные лекарственными и химическими веществами При измененных рецепторах к инсулину Полигландулярный синдром © © 4. Нарушение толерантности к глюкозе ¾ У лиц с нормальной массой тела ¾ У людей с ожирением

5. Диабет беременных 6. Классы риска: a. Отягощенная наследственность b. Дети с ожирением c. Дети родившиеся с большой массой тела d. Дети, у которых заболевания сопровождаются повышением контринсулярных гормонов ¾ ¾ Гипертиреоз Гиперкортицизм(синдром и болезнь Кушинга) Гигантизм Нейро-эндокринная дисфункция
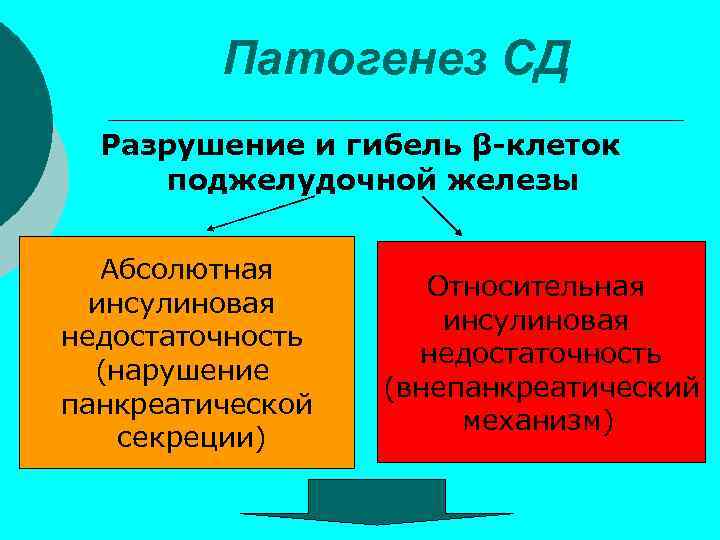
Патогенез СД Разрушение и гибель β-клеток поджелудочной железы Абсолютная инсулиновая недостаточность (нарушение панкреатической секреции) Относительная инсулиновая недостаточность (внепанкреатический механизм)

↓ уровень инсулина в крови ↑ уровень сахара крови (гипергликемия) ↑ уровень сахара в моче при почечном пороке 9 -10 ммоль/л (глюкозурия)
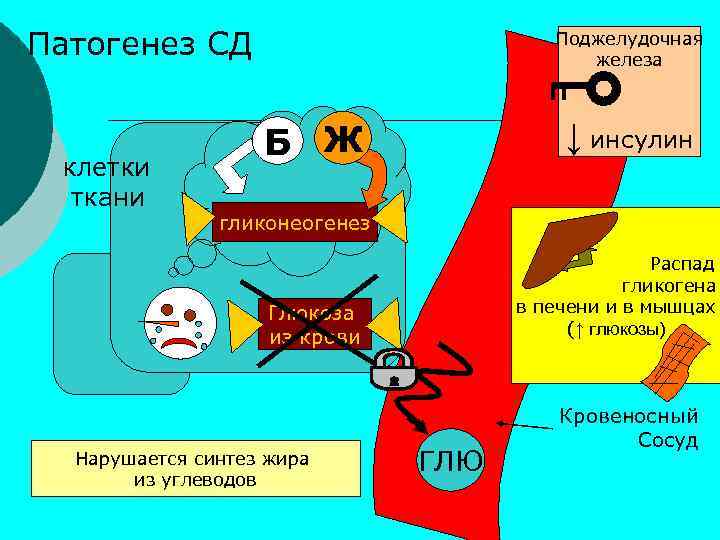
Патогенез СД клетки ткани Поджелудочная железа ↓ инсулин Б Ж гликонеогенез Распад гликогена в печени и в мышцах (↑ глюкозы) Глюкоза из крови Нарушается синтез жира из углеводов ГЛЮ Кровеносный Сосуд

Клинические критерии СД 1. Четыре «П» Полиурия ночной ¾ Полидипсия характер симптомов ¾ Похудание ¾ Полифагия 2. Кетоацидоз ¾ Запах ацетона изо рта ¾ Диспептический синдром ¾ Интоксикация ¾ Вторичный иммунодефицит ¾ Ацетон (запах гнилы х яблок) рвота

Вторичный иммунодефицит (малые симптомы СД) ¾ Гнойничковые заболевания кожи (пиодермия) ¾ Фурункулез, ¾ Вульвовагенит ¾ Пиелонефрит

Объективные признаки СД | Симптомы дегидротации (обезвоживание) | Диабетический румянец ( «рубеоз» сосудистые осложнения) | Гиповитаминоз | Гепатомегалия

Критерии лабораторной диагностики СД t Сахар крови • Натощак – норма сах. венозной крови до 6. 1 ммоль/л капиллярной крови 5. 5 ммоль/л • Через 2 ч. после еды Плазма венозной крови не более 11. 1 ммоль/л капиллярной крови не более 12. 2 ммоль/л Цельная венозная кровь не более 10. 0 ммоль/л капиллярная кровь не более 11. 1 ммоль/л

t Гликемический профиль Почасовое определение сахара в течение суток в крови (п/з, п/о, п/у, через 2 часа после завтрака, обеда, ужина) t Сахар в моче ¾ ¾ Глюкозуия патологическая – сахар более 2% в сутки Гиперстенурия - >1025 t Глюкозурический профил Почасовое определение сахара в течение суток в моче (проба Земницкого с определнием сахара каждые 3 часа) t Ацетон в моче ¾ Умеренный кетоз: + ¾ Выраженный: ++ ¾ Кетоацитоз: +++
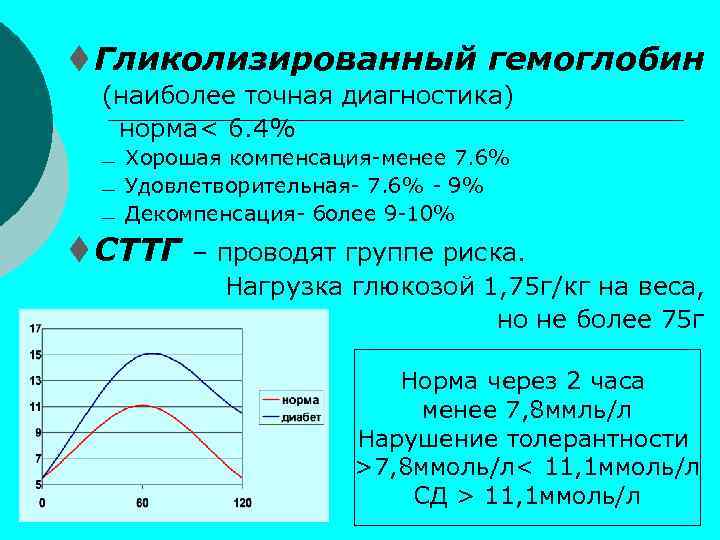
t Гликолизированный гемоглобин (наиболее точная диагностика) норма< 6. 4% ¾ ¾ ¾ Хорошая компенсация-менее 7. 6% Удовлетворительная- 7. 6% - 9% Декомпенсация- более 9 -10% t СТТГ – проводят группе риска. Нагрузка глюкозой 1, 75 г/кг на веса, но не более 75 г Норма через 2 часа менее 7, 8 ммль/л Нарушение толерантности >7, 8 ммоль/л< 11, 1 ммоль/л СД > 11, 1 ммоль/л

t Биохимия крови: ¾ ¾ Гиперлипидемия Гиперлактацидемия Диспротеинемия Электролитный дисбаланс(↓К, ↓Na) t Дополнительные методы диагностики ЭКГ (миокардодистрофия) ¾ Теплография нижних конечностей (ангиопатия) ¾ Прямая офтальмоскопия (ритинопатия) ¾ УЗИ печени, поджелудочной железы ¾ Консультация окулиста, невролога, гинеколога ¾

Принципы лечение СД ● Диетотерапия (стол № 9 по Певзнеру) ● Инсулинотерапия ● Дозированные физические нагрузки ● Обучение в школах диабета и самоконтроль

Диетотерапия ● Физиологическая (Б: Ж: У – соответственно возрасту) ● Калораж 1000 ккал в год(3040 ккал/кг), в последующие годы + 100 на год жизни ● 4 -5 кратный прием пищи, ● Фиксированный прием пищи, зависящий от инсулинотерапии ● Исключить легко усвояемые углеводы, тугоплавкие жиры

● Достаточное содержание клетчатки В суточном калораже отводится: 60% - на углеводы 24% - на жиры 16% - на белка

● Хлебная единица (ХЕ) 1 ХЕ =10 г углеводов = 2 ед. инсулина Не более 25 ХЕ в сутки Не более 6 -7 в один прием Не более 2 ХЕ на один перекус Завтрак 30% кал – 2 -5 ХЕ Обед 40% кал - 6 -7 ХЕ Полдник 10% 1 -2 ХЕ Ужин 15% 2 -4 ХЕ 2 -ой ужин 5% - 1, 5 -2 ХЕ

Замена сахаразаменители: Аспартам 4 мг/кг/сут Сахарин 2, 5 мг/кг/сут Цикломат 5 -15 мг/кг/сут

Инсулинотерапия (короткие, средние, пролонгированные) Короткие инсулины –на постпищевую гликемию § Пролонгированные –базисная терапия 2/ дозы инсулина – в дневные часы 3 1/ дозы –в ночные часы 3 Начало инсулинотерапии с инсулина короткого действия: Доза до 1 года – 0, 45 ед/кг 1 -5 лет – 0, 5 ед/кг 5 -10 лет – 0, 5 -0, 6 ед/кг §
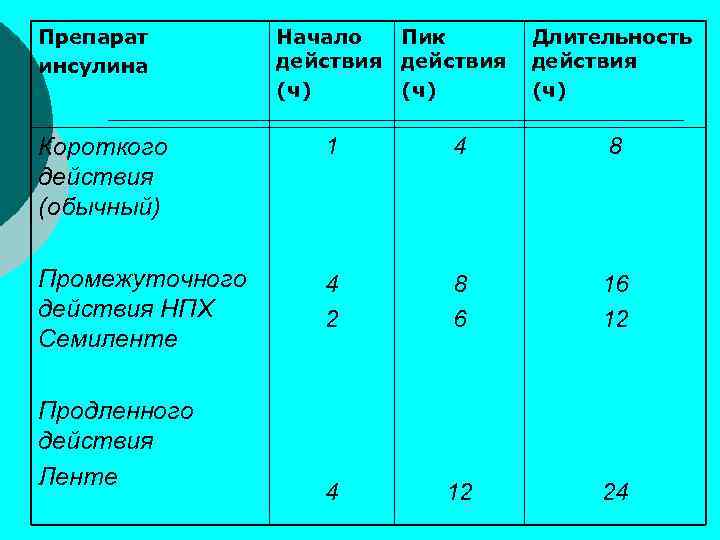
Препарат инсулина Начало Пик действия (ч) Длительность действия (ч) Короткого действия (обычный) 1 4 8 Промежуточного действия НПХ Семиленте 4 2 8 6 16 12 4 12 24 Продленного действия Ленте

⌾ Переход на пролонгированные инсулины после исчезновения кетоацидоза. При комбинированном лечении инсулином 50% отводится на короткие инсулины и 50% на пролонгированные. ⌾ Инъекции инсулина делаются в разные точки тела, чтобы избежать липодистрофии, в одну и туже точку вводить только через 60 дней после первой инъекции. ⌾ Интенсифицированная схема инсулинотерапии, когда введение пролонгированного инсулина с ужина переносится на 21 -23 часа.

Физическая нагрузка ⌾ Сугубо индивидуальная ⌾ Измерение уровня глюкозы до и после физ. нагрузки ⌾ Физ. нагрузки повышают чувствительность к инсулину и снижают уровень гликемии. ⌾ Может быть отсроченная гипогликемия после физической нагрузки, которая наблюдается через 12 -40 час. ⌾ При легких, умеренных физических нагрузках продолжительностью не более 1 час, дополнительный прием углеводов до и после нагрузи 15 гр (1, 5 ХЕ) на каждые 40 минут. Если физ. нагрузка более 1 часа (умеренная, интенсивная) - снижение дозы инсулина на 2050% ⌾ При кетоацидоз физ. нагрузки противопоказаны

⌾ Самоконтроль (тестполоски, глюкометр) ⌾ Обучение в школе диабета – 3 -4 недели, повторяют обучение каждые 5 лет

Осложнения СД § Специфические -сосудистые: - Ритинопатия (3 стадии) Нефропатия (5 стадий) Миокардиодистрофия Полиневропатия Энцефалопатия Синдром Мореака, Нобекура § Неспецифические - связанные со § Кето-ацидотическая кома, гиперосмолярная, молочно-кислая снижение иммунитета, развитием вторичного иммунодефицита

Кето-ацидотическая кома § I. Гипергликемия, кето-ацидоз, интоксикация, полиурия II. Олигоурия, сомнолентное сознание, отдышка-шумное дыхание III. Истинная кома – сознание отсутствует, рефлексы ослаблены, р↓, АД↓.

Принципы лечение кето-ацедотической комы Инсулинотерапия 0, 1 -0, 2 ед/кг/час по Касаткиной Сахар 14 ммоль/л 0, 05 -0, 1 ед/кг/час Сахар 10 ммоль/л и ниже 1 ед/кг/сут Инфузионная терапия - в режиме регидротации (по 25 мл/кг в первые 6 часов 5 мл в/в струйно 10 мл/кг -первые 3 часа, 10 мл/кг - последующие 3 часа 5% глю и физ. р-р в соотношении 1: 1 Мартыновой) Борьба с кетоацидозом р. Н крови< 7, 1 сода в/в 4%2 мл/кг/сут >7, 1 – щелочное питье (Славяновская, Смирновская, Боржоми), содовые клизмы. Восстановление электролитного баланса KCl 7, 5%- 0, 5 -1 мл/кг/сут ВВ капельно В капельницу KCl не более 6 -10 мл на 100 мл р-ра Симптоматическая терапия Антикоагулянты – гепарин -100 ед/кг Дезагреганты - трентал, курантил – 2 -5 мг/кг Антибиотики широкого спектра действия

Гипогликемическое состояние (сахар менее 3 ммоль/л) Клинические признаки: голод, тремор, сердцебиение, сонливость, головная боль, головокружение, кожные покровы бледные, влажные, чувство страха, судороги. Нет запаха ацетона изо рта и диабетического румянца. Неотложная помощь при гипогликемическом состоянии: 1 -2 ХЕ (дать яблоко, или 200 мл сока, или кусок хлеба с чаем)

Неотложная помощь при гипогликемическом коме (сахар менее 2 ммоль/л): • 20 -40% глю – 50 мл в/в. Если нет положительной динамики повторить через 3 минуты. • Увлажненный О 2 ИЛИ | Глюкагон п/к, в/м, до 7 лет - 0, 5 мл, старше 7 лет – 1 мл

Диспансеризация ● Hb А – 1 раз в квартал ● Микроальбуминурия- 1 раз в год, через 3 -4 года 1 раз в 6 месяцев ● Осмотр офтальмолога – 1 раз в год, через 3 -4 года 1 раз в 6 месяцев ● Контроль АД –при посещении врача (диспансеризация), осмотр ног (конечностей) ● Биохим. анализ крови ● ЭКГ 1 раз в год ● Rg грудной клетки

Гипотиреоз у детей

Гипотиреоз –это синдром, обусловленный частичным или: ¡ Полным дефицитом Т 3 и Т 4 ¡ Либо снижение их действия на ткани - мишени

По срокам возникновения Врожденный u Приобретенный – реже чем врожденный Возможен врожденный гипотиреоз с поздними клиническими проявлениями u

Причины гипотиреоза и распространение Первичный ( 95%) ВГ Врожденный гипотиреоз (1: 4500) I. Дискенизия щитовидной железы (85 -90%) – спорадическое состояние: аплазия, гипоплазия, дистопия щитовидной железы

II. Врожденные нарушения гормоногенеза в щитовидной железе – 10 -15% аутосомно-рецессивного заболевания. Часто – нарушение органификации йода, редко в чувствительности к ТТГ, нарушение транспорта йодов, нарушение синтеза или транспорта тиреоглобулина, нарушение дейодирования тирозинов (1: 30000)

Транзиторный гипотиреоз I. II. Прием матерью антитиреоидных средств (гипотиреоз проходит после рождения по мере выведения из организма тионамидов) Дефицит йода у матери (если в постнатальном периоде ребенок продолжает недополучать йод с пищей, гипотиреоз сохраняется и может привести к необратимым нарушениям физического и психического развития)

III. IV. Избыток йода Прием в пре – и постнатальном периоде (передозировка йодсодержащих препаратов при лечении беременной, использование йодсодержащих антисептиков) Материнские антитела У матери, ХЛТ, при котором антитела блокируют ТТГ матери.

Клиническая картина врожденного гипотиреоза у новорожденных, детей первого месяца жизни, когда крайне важно поставить диагноз, наблюдается в 1015% случаев Типичные признаки заболевания в ранний постнатальный период являются: t переношенная беременность (более 40 нед. ) t большая масса тела при рождении (более 3. 500 гр. ) t отечное лицо, губы, веки, полуоткрытый рот с широким, «распластанным» языком

t t t локализованные отеки в виде плотных «подушечек» в надключичных ямках, тыльных поверхностях кистей, стоп признаки незрелости при доношенной по сроку беременности низкий, грубый голос при плаче, крике позднее отхождение мекония позднее отпадение пупочного канатика, плохая эпителизация пупочной ранки затянувшиеся желтуха

Клинические симптомы болезни в период новорожденности незначительны, неспецифичны или вообще отсутствуют, что обусловлено: • защитным действием материнских гормонов (грудное молоко) • нормальный уровень Т 3 на фоне снижения Т 4

В дальнейшем (на 3 -4 месяце жизни), если не начато лечение, появляются другие клинические симптомы заболевания ● сниженный аппетит, затруднения при глотании ● плохая прибавка в массе тела ● метеоризм, запоры ● сухость, бледность, шелушение кожных покровов ● гипотермия (холодные кисти, стопы) ● ломкие, сухие, тусклые волосы ● мышечная гипотония

В более поздние сроки, после 5 -6 месяца жизни на первый план выступает нарастающая задержка психомоторного, физического развития ребенка. Пропорции тела у детей с гипотиреозом без лечения приближаются к хондродистрофическим, отстает развитие лицевого скелета (широкая запавшая переносица, гипертелоризм, позднее закрытие родничков). Запаздывает прорезывание, а позднее и смена зубов.

Обращает на себя внимание кардиомегалия, глухость сердечных тонов, снижение АД, уменьшение пульсового давления, брадикардия (у детей первых месяцев частота пульса может быть нормальной). У детей с врожденным гипотиреозом низкий , грубый голос, часто встречается цианоз носогубного треугольника, стридорозное дыхание.
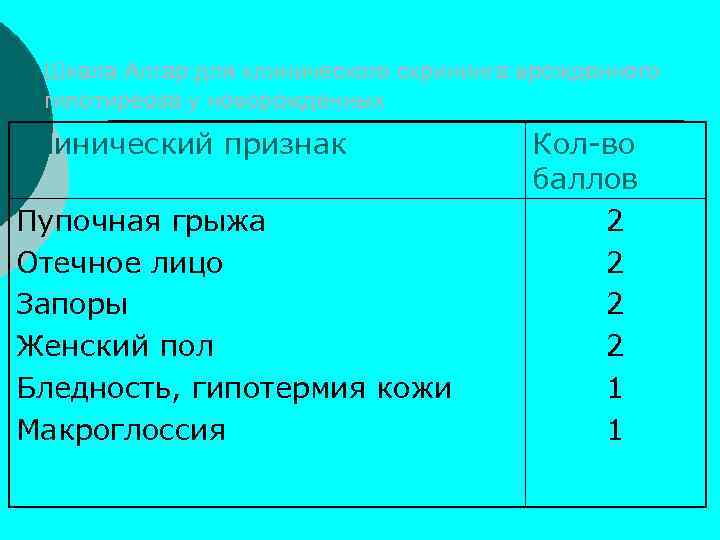
Шкала Апгар для клинического скрининга врожденного гипотиреоза у новорожденных Клинический признак Пупочная грыжа Отечное лицо Запоры Женский пол Бледность, гипотермия кожи Макроглоссия Кол-во баллов 2 2 1 1
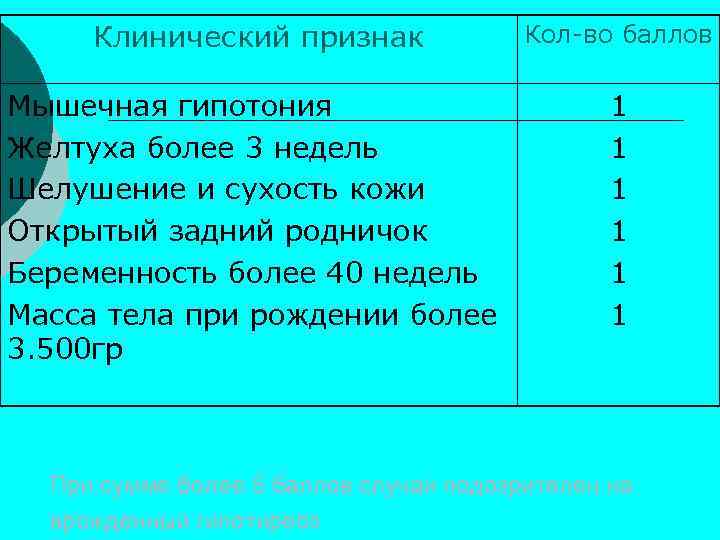
Клинический признак Кол-во баллов Мышечная гипотония Желтуха более 3 недель Шелушение и сухость кожи Открытый задний родничок Беременность более 40 недель Масса тела при рождении более 3. 500 гр 1 1 1 При сумме более 5 баллов случай подозрителен на врожденный гипотиреоз

Выраженность клинических симптомов врожденного гипотиреоза зависит: u Причины и тяжести гипотиреоза. Если явные симптомы проявляются уже на первой недели жизни – можно заподозрить врожденный гипотиреоз, вследствие аплазии или гипоплазии щитовидной железы

u Гипотиреоз вследствие эктопии, умеренной гипоплазии щитовидной железы или нарушений гормоногенеза может не иметь клинических симптомов в периоде новорожденности и проявляться после 2 -6 летнего возраста

Диагноз врожденный гипотиреоз подтверждают: Понижение Т 4 (меньше 120 нмоль/л) и повышение ТТГ (больше 20 м. ЕД/л) – транзиторный гипотиреоз, м. б. ТТГ больше 20 -50 м. ЕД/л.

1. В ходе скрининга иногда выявляют изолированную гипертиреотропинемию ТТГ больше 50 м. ЕД/л или ТТГ нарастает с течением времени, то возможно в этом случае речь идет о латентном гипотиреозе

2. 3. В случаях других причин (а/т матери возможно реагируют в системах определения ТТГ). Причины повышения ТТГ неясны, значения ТТГ в этих случаях нормализуется в течении первого года жизни без лечения При повторном получении нормального уровня ТТГ и Т 4 в сыворотке крови, взятых до назначения тиреоидных гормонов, лечение отменяется. Контроль проводят через 1 -3 месяца

4. 5. Если ТТГ больше 20 м. ЕД/л и терапия была начата (заместительная), лечение продолжается и уточняется диагноз в 1 год жизни. У недоношенных детей, новорожденных с низкой массой тела пониженная ТТГ (обусловлена незрелостью гипоталамогипофизарно-тиреоидной системы и усиливается одновременно присутствующими тяжелыми заболеваниями, влиянием лекарственных средств). Функция щитовидной железы нормализуется через несколько недель или месяцев. Определение у них ТТГ и Т 4 проводят через 3 -4 недели для исключения поздно проявляющегося ВГ

Дополнительные методы обследования (у детей более старшего возраста) Рентгенологическое исследование конечностей (отмечается задержка появление ядер окостенения, их асимметрия, нарушение последовательности появления, патогномоничным признаком является эпифизарный дисгенез) | Общий анализ крови (анемия, СОЭ) | Биохимический анализ крови (гиперхолестеринемия) | ЭКГ (снижение вольтажа, замедление проводимости, удлинение систолы, синусовая брадикардия) |

Лечение Цель – заместительная терапия - как можно быстрее повысить уровень Т 4 до нормы, чтобы предотвратить поражение ЦНС.

Левотироксин (L-тироксин) начинают с дозы 10 -14 мкг/кг/сут (уровень Т 4 нормализуется через неделю). При позднем диагнозе доза - 10 -15 мкг/кг/сут повышая ее каждые 3 - 5 дня до полной терапевтической дозы На фоне заместительной терапии необходимо назначение ноотропов (пирацитам, ноотропил) и проведение массажа и ЛФК

В отличии от ситуации с врожденным гипотиреозом при гипотиреозе у детей старшего возраста (с давней и тяжелой недостаточностью щитовидной железы) быстрая нормализация тиреоидного статуса может сопровождаться побочными эффектами (повышение внутричерепной гипертензии).

Начальная доза левотироксина при этом составляет 25 мкг/сут, с постепенным (несколько недель или месяцев) повышением до полной терапевтической дозы. 1 – 5 лет – 4 -5 мкг/кг/сут 6 – 10 лет – 3 - 4 мкг/кг/сут 11 лет и более 2 – 3 мкг/кг/сут

Оценки эффективности лечения Определение Т 4 и ТТГ через 1 - 2 месяца, после достижения эутиреоза через 6 – 12 месяцев q Оценки скорости роста через 6 -12 месяцев q Определение костного возраста ежегодно q

Диспансеризация u Клиническое обследование (рост, скорость роста, психомоторное развитие) - u на 1 году жизни – каждые 1 -3 месяца старше 1 года - 1 раз в 6 -12 мес. ТТГ, своб. Т 4 через 1 -4 недели после начала лечения - на 1 году через 1 -4 месяца 2 -3 года – 1 раз в 3 -6 месяца Костный возраст ежегодно u Проба на психическое развитие и интеллект u - первая – в 1 -1, 5 года вторая - в 5 лет
Сахарный диабет.ppt