6a2bc16ca4078491f7ee0cd9421307a1.ppt
- Количество слайдов: 56
 Кафедра анатомии человека, оперативной хирургии с топографической анатомией Оперативная хирургия с топографической анатомией ЛЕКЦИЯ № 14 Тема лекции: ХИРУРГИЧЕСКАЯ АНАТОМИЯ ПОЯСНИЧНОЙ ОБЛАСТИ И ПОДВЗДОШНОЙ ЯМКИ. ОПЕРАЦИИ НА ПОЧКАХ И МОЧЕТОЧНИКАХ Составитель: профессор Сагатов Т. А.
Кафедра анатомии человека, оперативной хирургии с топографической анатомией Оперативная хирургия с топографической анатомией ЛЕКЦИЯ № 14 Тема лекции: ХИРУРГИЧЕСКАЯ АНАТОМИЯ ПОЯСНИЧНОЙ ОБЛАСТИ И ПОДВЗДОШНОЙ ЯМКИ. ОПЕРАЦИИ НА ПОЧКАХ И МОЧЕТОЧНИКАХ Составитель: профессор Сагатов Т. А.
 Поясничная область и подвздошная ямка давно привлекают внимание топографоанатомов и хирургов при решении задач усовершенствования топической диагностики и разработки оперативных доступов при заболеваниях органов забрюшинного пространства. К последним относятся прежде всего заболевания почек и мочеточников, а также острые гнойные процессы забрюшинной клетчатки. Как известно, в большинстве случаев операции на забрюшинных органах предпринимаются по поводу острых гнойных процессов либо заболеваний почек, сопровождающихся инфицированием мочевых путей и окружающей клетчатки или же мочевыми затеками. Отсюда возникают большие опасности развития послеоперационного перитонита при оперативных доступах в забрюшинное пространство через брюшную полость. Вот почему так много уделено места изучению топографической анатомии поясничной области как одному из плацдармов для разработки рациональных экстраперитонеальных оперативных доступов к органам, расположенным забрюшинно.
Поясничная область и подвздошная ямка давно привлекают внимание топографоанатомов и хирургов при решении задач усовершенствования топической диагностики и разработки оперативных доступов при заболеваниях органов забрюшинного пространства. К последним относятся прежде всего заболевания почек и мочеточников, а также острые гнойные процессы забрюшинной клетчатки. Как известно, в большинстве случаев операции на забрюшинных органах предпринимаются по поводу острых гнойных процессов либо заболеваний почек, сопровождающихся инфицированием мочевых путей и окружающей клетчатки или же мочевыми затеками. Отсюда возникают большие опасности развития послеоперационного перитонита при оперативных доступах в забрюшинное пространство через брюшную полость. Вот почему так много уделено места изучению топографической анатомии поясничной области как одному из плацдармов для разработки рациональных экстраперитонеальных оперативных доступов к органам, расположенным забрюшинно.
 Забрюшинное пространство, расположенное со стороны поясничной области между fascia endoabdominalis и брюшиной, является частью полости живота. Оно содержит забрюшинные органы, клетчатку, фасции и по протяженности своей значительно превосходит поясничную область, переходя за ее пределами в клетчаточные пространства поддиафрагмальной области и подвздошных ямок.
Забрюшинное пространство, расположенное со стороны поясничной области между fascia endoabdominalis и брюшиной, является частью полости живота. Оно содержит забрюшинные органы, клетчатку, фасции и по протяженности своей значительно превосходит поясничную область, переходя за ее пределами в клетчаточные пространства поддиафрагмальной области и подвздошных ямок.
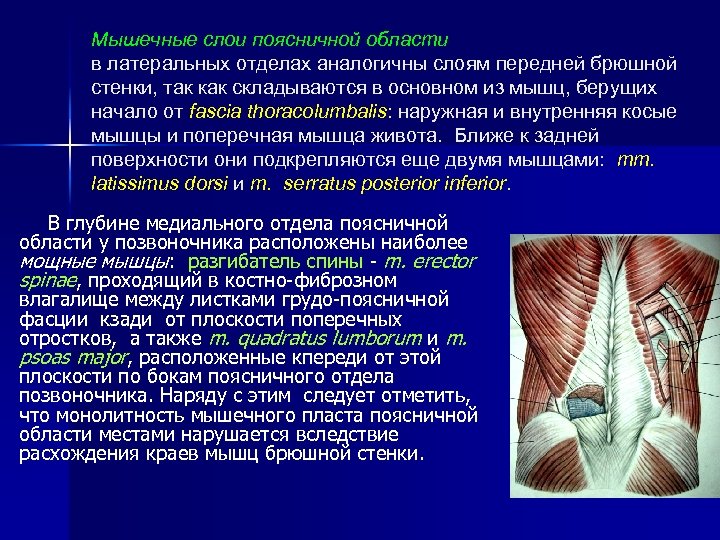 Мышечные слои поясничной области в латеральных отделах аналогичны слоям передней брюшной стенки, так как складываются в основном из мышц, берущих начало от fascia thoracolumbalis: наружная и внутренняя косые мышцы и поперечная мышца живота. Ближе к задней поверхности они подкрепляются еще двумя мышцами: mm. latissimus dorsi и m. serratus posterior inferior. В глубине медиального отдела поясничной области у позвоночника расположены наиболее мощные мышцы: разгибатель спины - m. erector spinae, проходящий в костно-фиброзном влагалище между листками грудо-поясничной фасции кзади от плоскости поперечных отростков, а также m. quadratus lumborum и m. psoas major, расположенные кпереди от этой плоскости по бокам поясничного отдела позвоночника. Наряду с этим следует отметить, что монолитность мышечного пласта поясничной области местами нарушается вследствие расхождения краев мышц брюшной стенки.
Мышечные слои поясничной области в латеральных отделах аналогичны слоям передней брюшной стенки, так как складываются в основном из мышц, берущих начало от fascia thoracolumbalis: наружная и внутренняя косые мышцы и поперечная мышца живота. Ближе к задней поверхности они подкрепляются еще двумя мышцами: mm. latissimus dorsi и m. serratus posterior inferior. В глубине медиального отдела поясничной области у позвоночника расположены наиболее мощные мышцы: разгибатель спины - m. erector spinae, проходящий в костно-фиброзном влагалище между листками грудо-поясничной фасции кзади от плоскости поперечных отростков, а также m. quadratus lumborum и m. psoas major, расположенные кпереди от этой плоскости по бокам поясничного отдела позвоночника. Наряду с этим следует отметить, что монолитность мышечного пласта поясничной области местами нарушается вследствие расхождения краев мышц брюшной стенки.
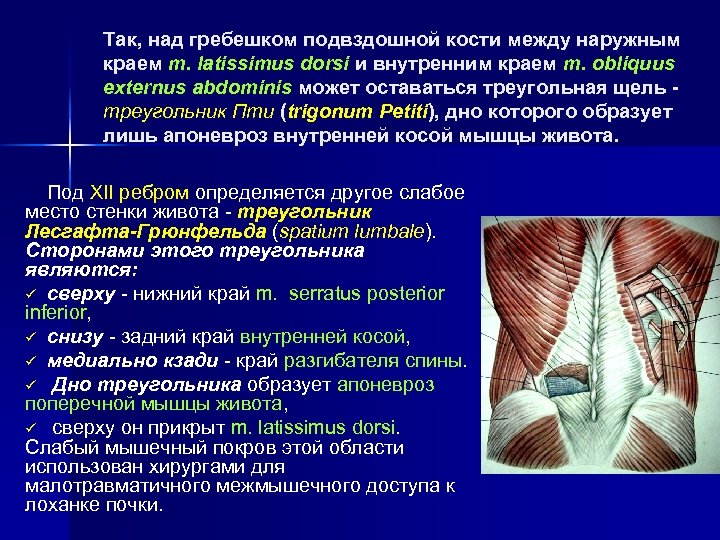 Так, над гребешком подвздошной кости между наружным краем m. latissimus dorsi и внутренним краем m. obliquus externus abdominis может оставаться треугольная щель треугольник Пти (trigonum Petiti), дно которого образует лишь апоневроз внутренней косой мышцы живота. Под XII ребром определяется другое слабое место стенки живота - треугольник Лесгафта-Грюнфельда (spatium lumbale). Сторонами этого треугольника являются: ü сверху - нижний край m. serratus posterior inferior, ü снизу - задний край внутренней косой, ü медиально кзади - край разгибателя спины. ü Дно треугольника образует апоневроз поперечной мышцы живота, ü сверху он прикрыт m. latissimus dorsi. Слабый мышечный покров этой области использован хирургами для малотравматичного межмышечного доступа к лоханке почки.
Так, над гребешком подвздошной кости между наружным краем m. latissimus dorsi и внутренним краем m. obliquus externus abdominis может оставаться треугольная щель треугольник Пти (trigonum Petiti), дно которого образует лишь апоневроз внутренней косой мышцы живота. Под XII ребром определяется другое слабое место стенки живота - треугольник Лесгафта-Грюнфельда (spatium lumbale). Сторонами этого треугольника являются: ü сверху - нижний край m. serratus posterior inferior, ü снизу - задний край внутренней косой, ü медиально кзади - край разгибателя спины. ü Дно треугольника образует апоневроз поперечной мышцы живота, ü сверху он прикрыт m. latissimus dorsi. Слабый мышечный покров этой области использован хирургами для малотравматичного межмышечного доступа к лоханке почки.
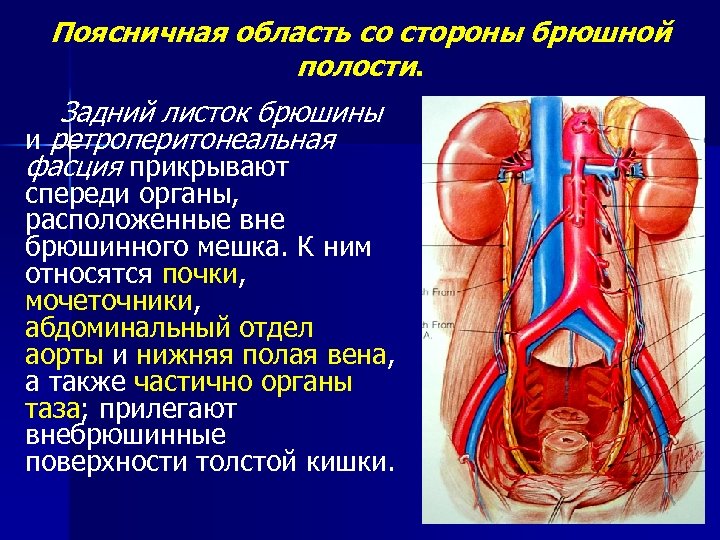 Поясничная область со стороны брюшной полости. Задний листок брюшины и ретроперитонеальная фасция прикрывают спереди органы, расположенные вне брюшинного мешка. К ним относятся почки, мочеточники, абдоминальный отдел аорты и нижняя полая вена, а также частично органы таза; прилегают внебрюшинные поверхности толстой кишки.
Поясничная область со стороны брюшной полости. Задний листок брюшины и ретроперитонеальная фасция прикрывают спереди органы, расположенные вне брюшинного мешка. К ним относятся почки, мочеточники, абдоминальный отдел аорты и нижняя полая вена, а также частично органы таза; прилегают внебрюшинные поверхности толстой кишки.
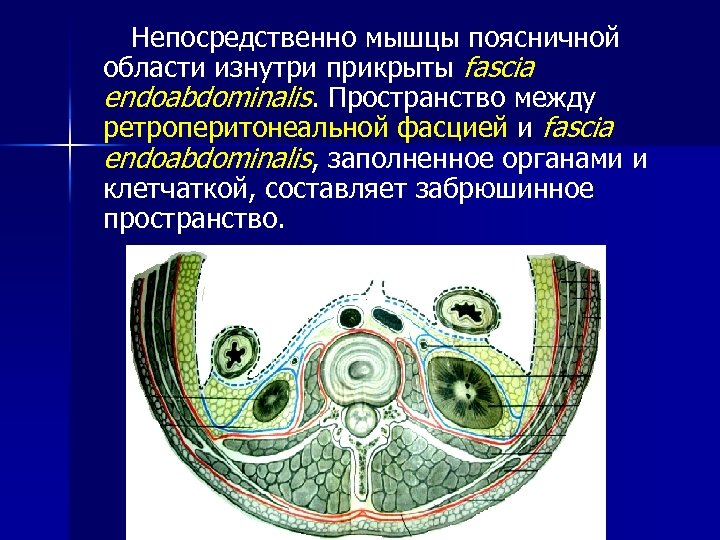 Непосредственно мышцы поясничной области изнутри прикрыты fascia endoabdominalis. Пространство между ретроперитонеальной фасцией и fascia endoabdominalis, заполненное органами и клетчаткой, составляет забрюшинное пространство.
Непосредственно мышцы поясничной области изнутри прикрыты fascia endoabdominalis. Пространство между ретроперитонеальной фасцией и fascia endoabdominalis, заполненное органами и клетчаткой, составляет забрюшинное пространство.
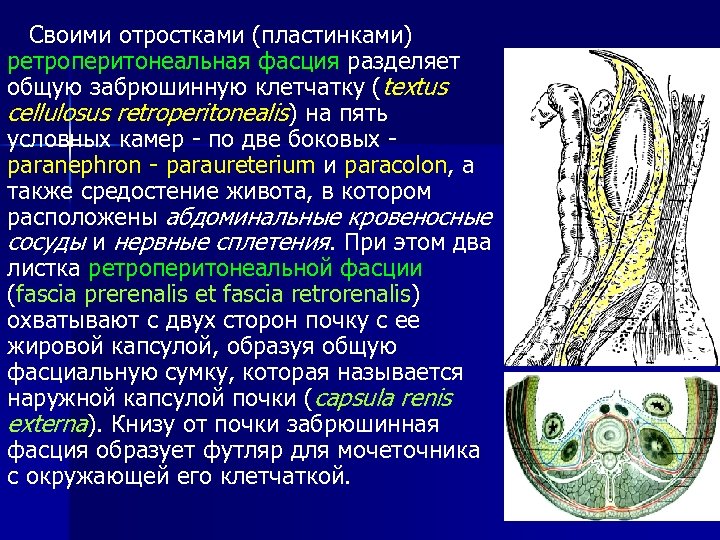 Своими отростками (пластинками) ретроперитонеальная фасция разделяет общую забрюшинную клетчатку (textus cellulosus retroperitonealis) на пять условных камер - по две боковых paranephron - paraureterium и paracolon, а также средостение живота, в котором расположены абдоминальные кровеносные сосуды и нервные сплетения. При этом два листка ретроперитонеальной фасции (fascia prerenalis et fascia retrorenalis) охватывают с двух сторон почку с ее жировой капсулой, образуя общую фасциальную сумку, которая называется наружной капсулой почки (capsula renis externa). Книзу от почки забрюшинная фасция образует футляр для мочеточника с окружающей его клетчаткой.
Своими отростками (пластинками) ретроперитонеальная фасция разделяет общую забрюшинную клетчатку (textus cellulosus retroperitonealis) на пять условных камер - по две боковых paranephron - paraureterium и paracolon, а также средостение живота, в котором расположены абдоминальные кровеносные сосуды и нервные сплетения. При этом два листка ретроперитонеальной фасции (fascia prerenalis et fascia retrorenalis) охватывают с двух сторон почку с ее жировой капсулой, образуя общую фасциальную сумку, которая называется наружной капсулой почки (capsula renis externa). Книзу от почки забрюшинная фасция образует футляр для мочеточника с окружающей его клетчаткой.
 По Стромбергу fascia retroperitonealis делит забрюшинное пространство на два отдела: 1) задний (textus cellulosus retroperitonealis), в клетчаточной массе которого располагаются: аорта, нижняя полая вена, солнечное сплетение, начало грудного лимфатического протока; 2) передний, в котором расположены почки, надпочечники, мочеточники с окружающей клетчаткой.
По Стромбергу fascia retroperitonealis делит забрюшинное пространство на два отдела: 1) задний (textus cellulosus retroperitonealis), в клетчаточной массе которого располагаются: аорта, нижняя полая вена, солнечное сплетение, начало грудного лимфатического протока; 2) передний, в котором расположены почки, надпочечники, мочеточники с окружающей клетчаткой.
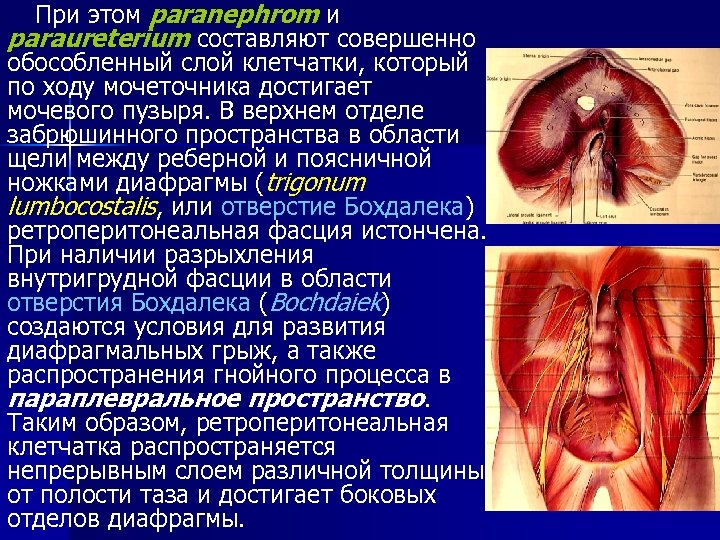 При этом paranephrom и paraureterium составляют совершенно обособленный слой клетчатки, который по ходу мочеточника достигает мочевого пузыря. В верхнем отделе забрюшинного пространства в области щели между реберной и поясничной ножками диафрагмы (trigonum lumbocostalis, или отверстие Бохдалека) ретроперитонеальная фасция истончена. При наличии разрыхления внутригрудной фасции в области отверстия Бохдалека (Bochdaiek) создаются условия для развития диафрагмальных грыж, а также распространения гнойного процесса в параплевральное пространство. Таким образом, ретроперитонеальная клетчатка распространяется непрерывным слоем различной толщины от полости таза и достигает боковых отделов диафрагмы.
При этом paranephrom и paraureterium составляют совершенно обособленный слой клетчатки, который по ходу мочеточника достигает мочевого пузыря. В верхнем отделе забрюшинного пространства в области щели между реберной и поясничной ножками диафрагмы (trigonum lumbocostalis, или отверстие Бохдалека) ретроперитонеальная фасция истончена. При наличии разрыхления внутригрудной фасции в области отверстия Бохдалека (Bochdaiek) создаются условия для развития диафрагмальных грыж, а также распространения гнойного процесса в параплевральное пространство. Таким образом, ретроперитонеальная клетчатка распространяется непрерывным слоем различной толщины от полости таза и достигает боковых отделов диафрагмы.
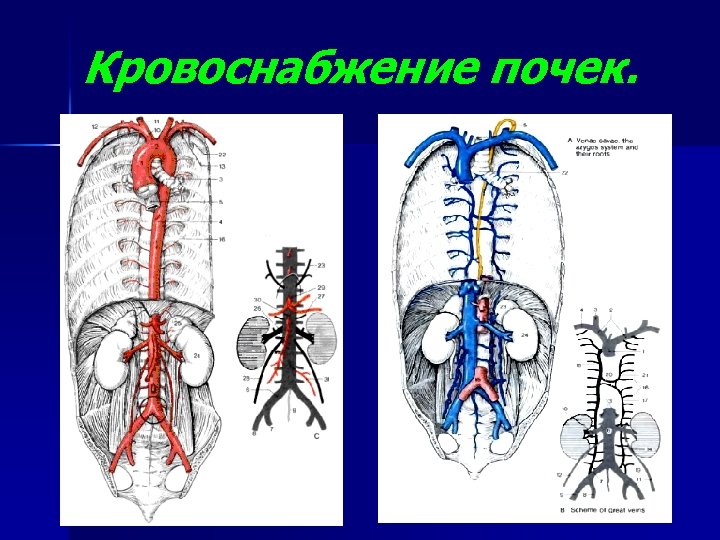 Кровоснабжение почек.
Кровоснабжение почек.
 Если посмотреть на забрюшинное пространство спереди после удаления заднего листка брюшины, то мы увидим сложный комплекс органов и сосудов, лежащих в рыхлой клетчатке, разделенной тонкими фасциальными листками на слои, включающие паранефрон, параколон и средостение живота и занимающие всю внутреннюю поверхность задней стенки живота. Отсюда склонность к генерализации и особая тяжесть течения воспалительных процессов, развивающихся в забрюшинной клетчатке. Особенности расположения некоторых органов (почки, толстая кишка, поджелудочная железа, внебрюшинная поверхность печени) по отношению к забрюшинной клетчатке послужили поводом для разработки специальных методов рентгенодиагностики заболеваний ретроперитонеально расположенных органов. Было установлено, что забрюшинное пространство легко заполняется газом, который в свою очередь является хорошим фоном для контрастирования при помощи лучей Рентгена органов, расположенных ретроперитонеально. Для этой цели (пневморетроперитонеум) проколом впереди копчика в забрюшинную клетчатку нагнетают постепенно газ (кислород, углекислоту 800 -1200 см 3), который распространяется в textus cellulosus retroperitonealis, достигая его верхнего уровня, т. е. области диафрагмы. На фоне газа хорошо контурируется форма почки, край печени, толстая кишка. Для контрастирования рентгеноснимков почки газ вводят в околопочечную клетчатку (а отсюда и название этого метода "пневморен"). В сочетании с пиелографией пневморен дает хорошее очертание контуров почки.
Если посмотреть на забрюшинное пространство спереди после удаления заднего листка брюшины, то мы увидим сложный комплекс органов и сосудов, лежащих в рыхлой клетчатке, разделенной тонкими фасциальными листками на слои, включающие паранефрон, параколон и средостение живота и занимающие всю внутреннюю поверхность задней стенки живота. Отсюда склонность к генерализации и особая тяжесть течения воспалительных процессов, развивающихся в забрюшинной клетчатке. Особенности расположения некоторых органов (почки, толстая кишка, поджелудочная железа, внебрюшинная поверхность печени) по отношению к забрюшинной клетчатке послужили поводом для разработки специальных методов рентгенодиагностики заболеваний ретроперитонеально расположенных органов. Было установлено, что забрюшинное пространство легко заполняется газом, который в свою очередь является хорошим фоном для контрастирования при помощи лучей Рентгена органов, расположенных ретроперитонеально. Для этой цели (пневморетроперитонеум) проколом впереди копчика в забрюшинную клетчатку нагнетают постепенно газ (кислород, углекислоту 800 -1200 см 3), который распространяется в textus cellulosus retroperitonealis, достигая его верхнего уровня, т. е. области диафрагмы. На фоне газа хорошо контурируется форма почки, край печени, толстая кишка. Для контрастирования рентгеноснимков почки газ вводят в околопочечную клетчатку (а отсюда и название этого метода "пневморен"). В сочетании с пиелографией пневморен дает хорошее очертание контуров почки.
 Паранефральная блокада. В околопочечную клетчатку А. В. Вишневским было предложено вливание 0, 25% раствора новокаина (паранефральная блокада) для нормализации трофических процессов воздействием на обильные нервные сплетения, идущие по сосудам почек и связанные с солнечным сплетением.
Паранефральная блокада. В околопочечную клетчатку А. В. Вишневским было предложено вливание 0, 25% раствора новокаина (паранефральная блокада) для нормализации трофических процессов воздействием на обильные нервные сплетения, идущие по сосудам почек и связанные с солнечным сплетением.
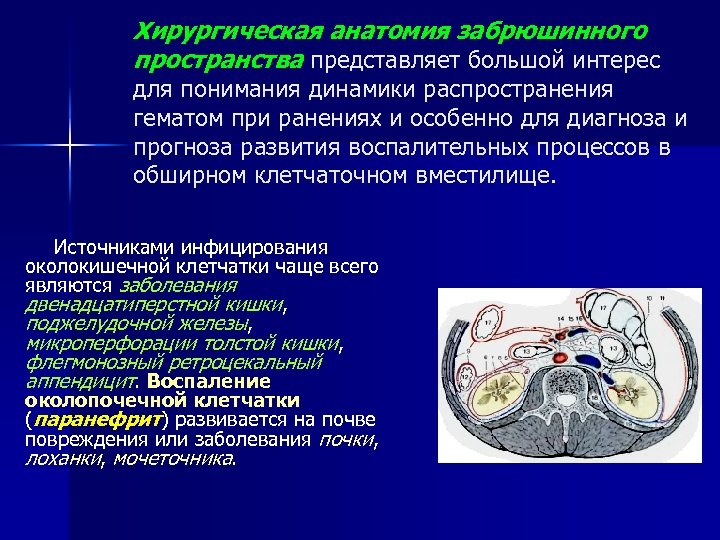 Хирургическая анатомия забрюшинного пространства представляет большой интерес для понимания динамики распространения гематом при ранениях и особенно для диагноза и прогноза развития воспалительных процессов в обширном клетчаточном вместилище. Источниками инфицирования околокишечной клетчатки чаще всего являются заболевания двенадцатиперстной кишки, поджелудочной железы, микроперфорации толстой кишки, флегмонозный ретроцекальный аппендицит. Воспаление околопочечной клетчатки (паранефрит) развивается на почве повреждения или заболевания почки, лоханки, мочеточника.
Хирургическая анатомия забрюшинного пространства представляет большой интерес для понимания динамики распространения гематом при ранениях и особенно для диагноза и прогноза развития воспалительных процессов в обширном клетчаточном вместилище. Источниками инфицирования околокишечной клетчатки чаще всего являются заболевания двенадцатиперстной кишки, поджелудочной железы, микроперфорации толстой кишки, флегмонозный ретроцекальный аппендицит. Воспаление околопочечной клетчатки (паранефрит) развивается на почве повреждения или заболевания почки, лоханки, мочеточника.
 Частой локализацией забрюшинных флегмон, развивающихся в результате поражения лимфатических узлов, остеомиелита подвздошной кости и ретроцекального аппендицита, является клетчатка подвздошной ямки и влагалище поясничной мышцы (псоит). Между тем видные клиницисты (В. И. Стручков и др. ) оспаривают локалистические представления о происхождении паранефритов, параколитов и псоитов. По их мнению, подавляющее большинство воспалительных процессов, описанных под этими названиями, являются в действительности первичными острогнойными процессами в собственно ретроперитонеальной клетчатке поясничной и подвздошной области.
Частой локализацией забрюшинных флегмон, развивающихся в результате поражения лимфатических узлов, остеомиелита подвздошной кости и ретроцекального аппендицита, является клетчатка подвздошной ямки и влагалище поясничной мышцы (псоит). Между тем видные клиницисты (В. И. Стручков и др. ) оспаривают локалистические представления о происхождении паранефритов, параколитов и псоитов. По их мнению, подавляющее большинство воспалительных процессов, описанных под этими названиями, являются в действительности первичными острогнойными процессами в собственно ретроперитонеальной клетчатке поясничной и подвздошной области.
 Эти процессы, в отличие от паранефритов и параколитов, по своей природе представляют собой аденофлегмоны, возникающие в связи с распространением инфекции по лимфатическим путям, которыми так богато забрюшинное пространство. Конечно, первоначальным очагом может быть паранефрит, параколит, псоит, но по мере увеличения давления в забрюшинном пространстве и расплавления фасциальных перегородок воспалительный процесс может приобрести генерализованную форму забрюшинной флегмоны. Классик отечественной гнойной хирургии В. Ф. Войно-Ясенецкий в своей замечательной монографии "Очерки гнойной хирургии" (1956) отмечает, что в большинстве случаев при операциях по поводу забрюшинных флегмон он не находил в гнойной полости почки: она была достаточно ограждена утолщенной почечной фасцией. А ведь и до сих пор забрюшинные флегмоны часто проходят под диагнозом "паранефрит"! В наш век развитой антибиотикотерапии и своевременной диагностики воспалительных процессов в забрюшинном пространстве флегмоны в этой области встречаются значительно реже, но опасность их остается прежней. Только вскрытие флегмоны может привести к излечению. В литературе приведен случай забрюшинной флегмоны, описанный В. Ф. Войно-Ясенецким. Ему пришлось наблюдать больную в глубокой провинции, которая три недели стояла у стенки комнаты в вынужденном согнутом положении с большим выпячиванием в левой поясничной области. Состояние больной было критическим. Молодой хирург В. Ф. Войно-Ясенецкий в крестьянском доме произвел разрез, через который вышло несколько литров жидкого гноя. Больная выздоровела.
Эти процессы, в отличие от паранефритов и параколитов, по своей природе представляют собой аденофлегмоны, возникающие в связи с распространением инфекции по лимфатическим путям, которыми так богато забрюшинное пространство. Конечно, первоначальным очагом может быть паранефрит, параколит, псоит, но по мере увеличения давления в забрюшинном пространстве и расплавления фасциальных перегородок воспалительный процесс может приобрести генерализованную форму забрюшинной флегмоны. Классик отечественной гнойной хирургии В. Ф. Войно-Ясенецкий в своей замечательной монографии "Очерки гнойной хирургии" (1956) отмечает, что в большинстве случаев при операциях по поводу забрюшинных флегмон он не находил в гнойной полости почки: она была достаточно ограждена утолщенной почечной фасцией. А ведь и до сих пор забрюшинные флегмоны часто проходят под диагнозом "паранефрит"! В наш век развитой антибиотикотерапии и своевременной диагностики воспалительных процессов в забрюшинном пространстве флегмоны в этой области встречаются значительно реже, но опасность их остается прежней. Только вскрытие флегмоны может привести к излечению. В литературе приведен случай забрюшинной флегмоны, описанный В. Ф. Войно-Ясенецким. Ему пришлось наблюдать больную в глубокой провинции, которая три недели стояла у стенки комнаты в вынужденном согнутом положении с большим выпячиванием в левой поясничной области. Состояние больной было критическим. Молодой хирург В. Ф. Войно-Ясенецкий в крестьянском доме произвел разрез, через который вышло несколько литров жидкого гноя. Больная выздоровела.
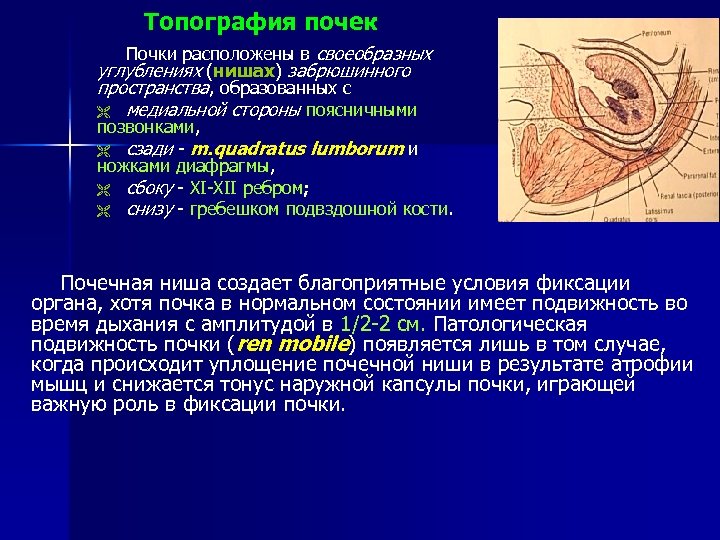 Топография почек Почки расположены в своеобразных углублениях (нишах) забрюшинного пространства, образованных с Ë медиальной стороны поясничными позвонками, Ë сзади - m. quadratus lumborum и ножками диафрагмы, Ë сбоку - XI-XII ребром; Ë снизу - гребешком подвздошной кости. Почечная ниша создает благоприятные условия фиксации органа, хотя почка в нормальном состоянии имеет подвижность во время дыхания с амплитудой в 1/2 -2 см. Патологическая подвижность почки (ren mobile) появляется лишь в том случае, когда происходит уплощение почечной ниши в результате атрофии мышц и снижается тонус наружной капсулы почки, играющей важную роль в фиксации почки.
Топография почек Почки расположены в своеобразных углублениях (нишах) забрюшинного пространства, образованных с Ë медиальной стороны поясничными позвонками, Ë сзади - m. quadratus lumborum и ножками диафрагмы, Ë сбоку - XI-XII ребром; Ë снизу - гребешком подвздошной кости. Почечная ниша создает благоприятные условия фиксации органа, хотя почка в нормальном состоянии имеет подвижность во время дыхания с амплитудой в 1/2 -2 см. Патологическая подвижность почки (ren mobile) появляется лишь в том случае, когда происходит уплощение почечной ниши в результате атрофии мышц и снижается тонус наружной капсулы почки, играющей важную роль в фиксации почки.
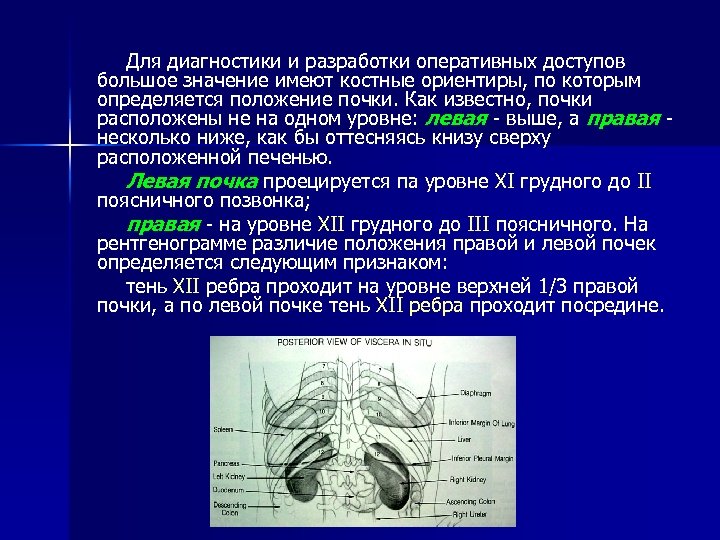 Для диагностики и разработки оперативных доступов большое значение имеют костные ориентиры, по которым определяется положение почки. Как известно, почки расположены не на одном уровне: левая - выше, а правая несколько ниже, как бы оттесняясь книзу сверху расположенной печенью. Левая почка проецируется па уровне XI грудного до II поясничного позвонка; правая - на уровне XII грудного до III поясничного. На рентгенограмме различие положения правой и левой почек определяется следующим признаком: тень XII ребра проходит на уровне верхней 1/3 правой почки, а по левой почке тень XII ребра проходит посредине.
Для диагностики и разработки оперативных доступов большое значение имеют костные ориентиры, по которым определяется положение почки. Как известно, почки расположены не на одном уровне: левая - выше, а правая несколько ниже, как бы оттесняясь книзу сверху расположенной печенью. Левая почка проецируется па уровне XI грудного до II поясничного позвонка; правая - на уровне XII грудного до III поясничного. На рентгенограмме различие положения правой и левой почек определяется следующим признаком: тень XII ребра проходит на уровне верхней 1/3 правой почки, а по левой почке тень XII ребра проходит посредине.
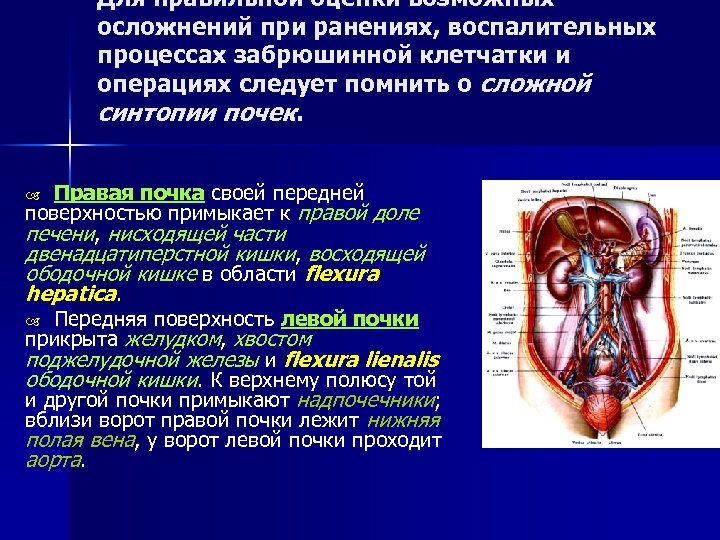 Для правильной оценки возможных осложнений при ранениях, воспалительных процессах забрюшинной клетчатки и операциях следует помнить о сложной синтопии почек. Правая почка своей передней поверхностью примыкает к правой доле печени, нисходящей части двенадцатиперстной кишки, восходящей ободочной кишке в области flexura hepatica. Передняя поверхность левой почки прикрыта желудком, хвостом поджелудочной железы и flexura lienalis ободочной кишки. К верхнему полюсу той и другой почки примыкают надпочечники; вблизи ворот правой почки лежит нижняя полая вена, у ворот левой почки проходит аорта.
Для правильной оценки возможных осложнений при ранениях, воспалительных процессах забрюшинной клетчатки и операциях следует помнить о сложной синтопии почек. Правая почка своей передней поверхностью примыкает к правой доле печени, нисходящей части двенадцатиперстной кишки, восходящей ободочной кишке в области flexura hepatica. Передняя поверхность левой почки прикрыта желудком, хвостом поджелудочной железы и flexura lienalis ободочной кишки. К верхнему полюсу той и другой почки примыкают надпочечники; вблизи ворот правой почки лежит нижняя полая вена, у ворот левой почки проходит аорта.
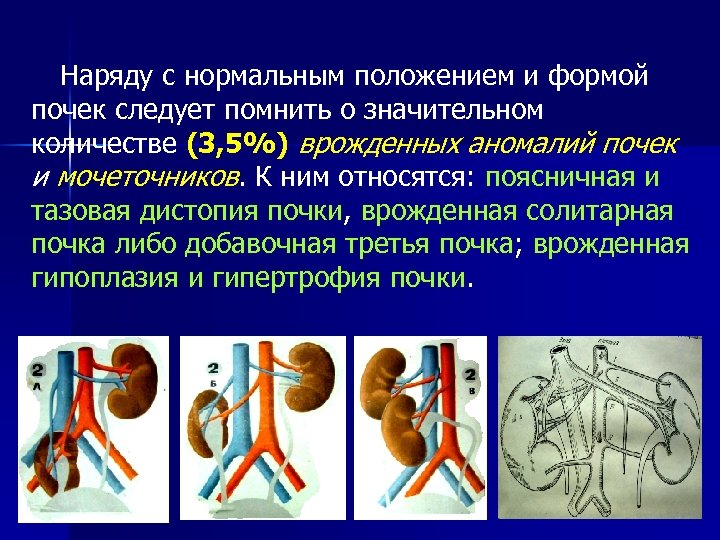 Наряду с нормальным положением и формой почек следует помнить о значительном количестве (3, 5%) врожденных аномалий почек и мочеточников. К ним относятся: поясничная и тазовая дистопия почки, врожденная солитарная почка либо добавочная третья почка; врожденная гипоплазия и гипертрофия почки.
Наряду с нормальным положением и формой почек следует помнить о значительном количестве (3, 5%) врожденных аномалий почек и мочеточников. К ним относятся: поясничная и тазовая дистопия почки, врожденная солитарная почка либо добавочная третья почка; врожденная гипоплазия и гипертрофия почки.
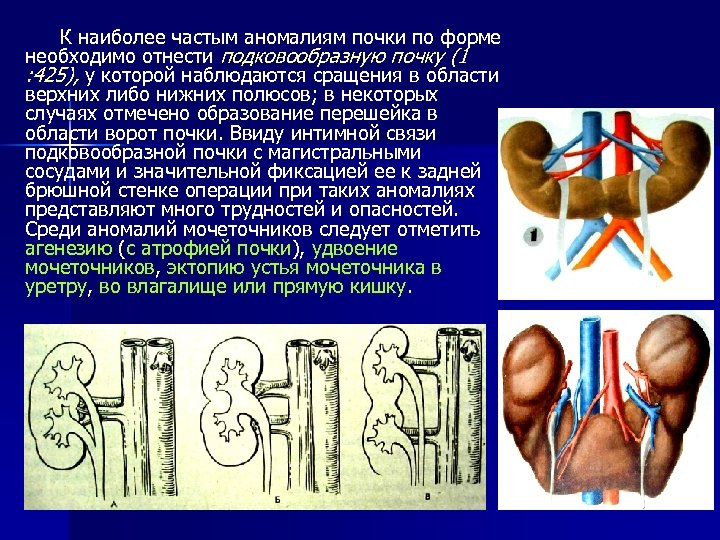 К наиболее частым аномалиям почки по форме необходимо отнести подковообразную почку (1 : 425), у которой наблюдаются сращения в области верхних либо нижних полюсов; в некоторых случаях отмечено образование перешейка в области ворот почки. Ввиду интимной связи подковообразной почки с магистральными сосудами и значительной фиксацией ее к задней брюшной стенке операции при таких аномалиях представляют много трудностей и опасностей. Среди аномалий мочеточников следует отметить агенезию (с атрофией почки), удвоение мочеточников, эктопию устья мочеточника в уретру, во влагалище или прямую кишку.
К наиболее частым аномалиям почки по форме необходимо отнести подковообразную почку (1 : 425), у которой наблюдаются сращения в области верхних либо нижних полюсов; в некоторых случаях отмечено образование перешейка в области ворот почки. Ввиду интимной связи подковообразной почки с магистральными сосудами и значительной фиксацией ее к задней брюшной стенке операции при таких аномалиях представляют много трудностей и опасностей. Среди аномалий мочеточников следует отметить агенезию (с атрофией почки), удвоение мочеточников, эктопию устья мочеточника в уретру, во влагалище или прямую кишку.
 Оперативные доступы к органам ретроперитонеального пространства и основные принципы хирургических операций на них. Для выполнения хирургических операций на почках принято два принципиально различных оперативных доступа: через мышечные слои поясничной области – экстраперитонеально; через брюшную полость, т. е. интраперитонеально. Само собой разумеется, что операции, связанные с возможностью загрязнения раны инфицированной мочой (при нефрэктомии, пиелотомии, нефротомии) и особенно при флегмонах забрюшинной клетчатки, необходимо выполнять только экстраперитонеальным доступом - пояснично-брюшинным разрезом, избегая этим опасных осложнений в виде перитонита. С точки зрения анатомической оперативный доступ в забрюшинное пространство через брюшную полость менее травматичен по сравнению с поясничным. Однако к использованию интраперитонеальных доступов в забрюшинное пространство имеются весьма существенные преграды клинического характера.
Оперативные доступы к органам ретроперитонеального пространства и основные принципы хирургических операций на них. Для выполнения хирургических операций на почках принято два принципиально различных оперативных доступа: через мышечные слои поясничной области – экстраперитонеально; через брюшную полость, т. е. интраперитонеально. Само собой разумеется, что операции, связанные с возможностью загрязнения раны инфицированной мочой (при нефрэктомии, пиелотомии, нефротомии) и особенно при флегмонах забрюшинной клетчатки, необходимо выполнять только экстраперитонеальным доступом - пояснично-брюшинным разрезом, избегая этим опасных осложнений в виде перитонита. С точки зрения анатомической оперативный доступ в забрюшинное пространство через брюшную полость менее травматичен по сравнению с поясничным. Однако к использованию интраперитонеальных доступов в забрюшинное пространство имеются весьма существенные преграды клинического характера.
![Оперативные доступы к почке. а – по Федорову; ] б – по Nagamatsu; ] Оперативные доступы к почке. а – по Федорову; ] б – по Nagamatsu; ]](https://present5.com/presentation/6a2bc16ca4078491f7ee0cd9421307a1/image-23.jpg) Оперативные доступы к почке. а – по Федорову; ] б – по Nagamatsu; ] в – по Bergman; ] г – торако-абдоминальный; ] д – межреберный; ] е – по Illyes. ]
Оперативные доступы к почке. а – по Федорову; ] б – по Nagamatsu; ] в – по Bergman; ] г – торако-абдоминальный; ] д – межреберный; ] е – по Illyes. ]
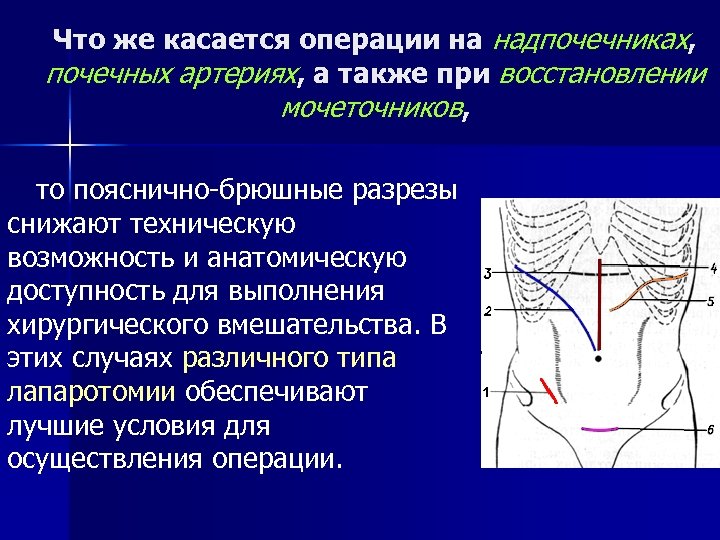 Что же касается операции на надпочечниках, почечных артериях, а также при восстановлении мочеточников, то пояснично-брюшные разрезы снижают техническую возможность и анатомическую доступность для выполнения хирургического вмешательства. В этих случаях различного типа лапаротомии обеспечивают лучшие условия для осуществления операции.
Что же касается операции на надпочечниках, почечных артериях, а также при восстановлении мочеточников, то пояснично-брюшные разрезы снижают техническую возможность и анатомическую доступность для выполнения хирургического вмешательства. В этих случаях различного типа лапаротомии обеспечивают лучшие условия для осуществления операции.
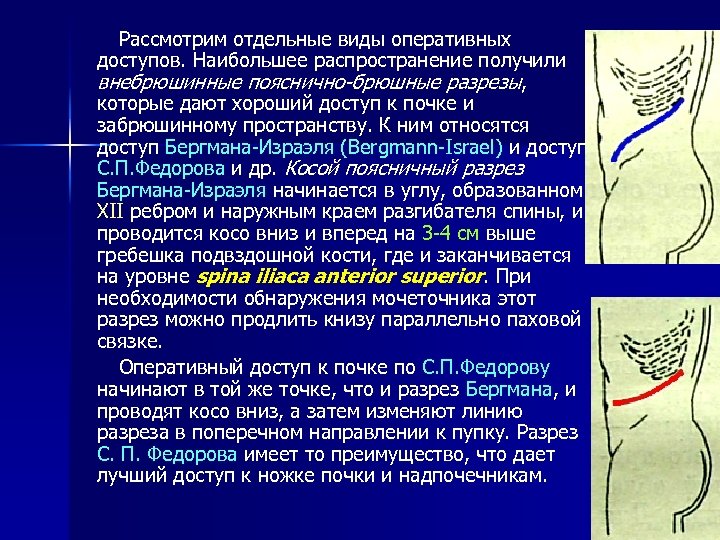 Рассмотрим отдельные виды оперативных доступов. Наибольшее распространение получили внебрюшинные пояснично-брюшные разрезы, которые дают хороший доступ к почке и забрюшинному пространству. К ним относятся доступ Бергмана-Израэля (Bergmann-Israel) и доступ С. П. Федорова и др. Косой поясничный разрез Бергмана-Израэля начинается в углу, образованном XII ребром и наружным краем разгибателя спины, и проводится косо вниз и вперед на 3 -4 см выше гребешка подвздошной кости, где и заканчивается на уровне spina iliaca anterior superior. При необходимости обнаружения мочеточника этот разрез можно продлить книзу параллельно паховой связке. Оперативный доступ к почке по С. П. Федорову начинают в той же точке, что и разрез Бергмана, и проводят косо вниз, а затем изменяют линию разреза в поперечном направлении к пупку. Разрез С. П. Федорова имеет то преимущество, что дает лучший доступ к ножке почки и надпочечникам.
Рассмотрим отдельные виды оперативных доступов. Наибольшее распространение получили внебрюшинные пояснично-брюшные разрезы, которые дают хороший доступ к почке и забрюшинному пространству. К ним относятся доступ Бергмана-Израэля (Bergmann-Israel) и доступ С. П. Федорова и др. Косой поясничный разрез Бергмана-Израэля начинается в углу, образованном XII ребром и наружным краем разгибателя спины, и проводится косо вниз и вперед на 3 -4 см выше гребешка подвздошной кости, где и заканчивается на уровне spina iliaca anterior superior. При необходимости обнаружения мочеточника этот разрез можно продлить книзу параллельно паховой связке. Оперативный доступ к почке по С. П. Федорову начинают в той же точке, что и разрез Бергмана, и проводят косо вниз, а затем изменяют линию разреза в поперечном направлении к пупку. Разрез С. П. Федорова имеет то преимущество, что дает лучший доступ к ножке почки и надпочечникам.
 К недостаткам косопоперечных разрезов следует отнести рассечение мышц задне-боковой стенки живота, а иногда и прямой мышцы. Кроме того, при рассечении мышц иногда повреждается XII межреберный нерв и подвздошно-подчревный нерв (n. iliohypogastricus), что влечет за собой парез косых и поперечной мышц живота. В стремлении уменьшить травматизацию мышц брюшной стенки, которая наблюдается при косопоперечных разрезах, были рекомендованы переменные доступы с расслоением поясничных мышц по типу разреза Н. М. Волковича при аппендэктомии. Simon еще в 1869 г. произвел две нефрэктомии межмышечным доступом при помощи вертикального разреза по наружному краю разгибателя спины (m. erector spinae), но этот доступ не нашел применения в хирургии. С. И. Спасокукоцкий (1926), затем А. Я. Пытель и др. использовали межмышечный доступ для удаления камней мочеточника. В дальнейшем Г. С. Гребенщиков, И. П. Погорелко, А. Г. Мирзамухамедов усовершенствовали этот доступ, но анатомическая сущность доступа осталась прежней - хирурги стремились подойти к почке в области наименьшего прикрытия ее мышцами. Такое "слабое" место в поясничной области мы знаем - это треугольник Лесгафта-Грюнфельда. Для осуществления межмышечного доступа рекомендуется вертикальный разрез от середины XII ребра, который проходит несколько кпереди по направлению к углублению между гребешком подвздошной кости и разгибателем спины.
К недостаткам косопоперечных разрезов следует отнести рассечение мышц задне-боковой стенки живота, а иногда и прямой мышцы. Кроме того, при рассечении мышц иногда повреждается XII межреберный нерв и подвздошно-подчревный нерв (n. iliohypogastricus), что влечет за собой парез косых и поперечной мышц живота. В стремлении уменьшить травматизацию мышц брюшной стенки, которая наблюдается при косопоперечных разрезах, были рекомендованы переменные доступы с расслоением поясничных мышц по типу разреза Н. М. Волковича при аппендэктомии. Simon еще в 1869 г. произвел две нефрэктомии межмышечным доступом при помощи вертикального разреза по наружному краю разгибателя спины (m. erector spinae), но этот доступ не нашел применения в хирургии. С. И. Спасокукоцкий (1926), затем А. Я. Пытель и др. использовали межмышечный доступ для удаления камней мочеточника. В дальнейшем Г. С. Гребенщиков, И. П. Погорелко, А. Г. Мирзамухамедов усовершенствовали этот доступ, но анатомическая сущность доступа осталась прежней - хирурги стремились подойти к почке в области наименьшего прикрытия ее мышцами. Такое "слабое" место в поясничной области мы знаем - это треугольник Лесгафта-Грюнфельда. Для осуществления межмышечного доступа рекомендуется вертикальный разрез от середины XII ребра, который проходит несколько кпереди по направлению к углублению между гребешком подвздошной кости и разгибателем спины.
 После обнажения широкой мышцы спины последнюю разделяют по ходу волокон и таким путем достигают треугольника Лесгафта. Грюнфельда. Затем крючками растягивают межмышечный промежуток: косые мышцы брюшной стенки - латерально, а разгибатель спины и m. serratus inferior - медиально к позвоночнику; в результате появляется в ране апоневроз поперечной мышцы живота, составляющей дно треугольника. Апоневроз вместе с поперечной фасцией рассекают и таким образом проникают в забрюшинное пространство. Забрюшинные гнойники аппендикулярного происхождения вскрывают косым разрезом боковой брюшной стенки, проходящим в средней части линии, соединяющей реберную дугу со spina iliaca anterior superior. Рассекают наружную и внутреннюю косые, а также поперечную мышцы живота. Отодвигают кверху и медиально брюшину и производят разрез утолщенной fascia transversalis, проникая таким путем в полость абсцесса. При нагноительных процессах ретроперитонеальной клетчатки, в случаях выраженной флегмоны textus cellulesus retroperitonealis или же паранефрита используют внебрюшинный, поясничный разрез Бергмана. Израэля, который применяется при оперативных доступах к почке.
После обнажения широкой мышцы спины последнюю разделяют по ходу волокон и таким путем достигают треугольника Лесгафта. Грюнфельда. Затем крючками растягивают межмышечный промежуток: косые мышцы брюшной стенки - латерально, а разгибатель спины и m. serratus inferior - медиально к позвоночнику; в результате появляется в ране апоневроз поперечной мышцы живота, составляющей дно треугольника. Апоневроз вместе с поперечной фасцией рассекают и таким образом проникают в забрюшинное пространство. Забрюшинные гнойники аппендикулярного происхождения вскрывают косым разрезом боковой брюшной стенки, проходящим в средней части линии, соединяющей реберную дугу со spina iliaca anterior superior. Рассекают наружную и внутреннюю косые, а также поперечную мышцы живота. Отодвигают кверху и медиально брюшину и производят разрез утолщенной fascia transversalis, проникая таким путем в полость абсцесса. При нагноительных процессах ретроперитонеальной клетчатки, в случаях выраженной флегмоны textus cellulesus retroperitonealis или же паранефрита используют внебрюшинный, поясничный разрез Бергмана. Израэля, который применяется при оперативных доступах к почке.
 Линии разрезов для доступа к почке. а – разрез по Федорову; б – разрез по Бергману–Израэлю.
Линии разрезов для доступа к почке. а – разрез по Федорову; б – разрез по Бергману–Израэлю.
 Для дренирования флегмон подвздошной мышцы (псоит) применяется разрез Н. И. Пирогова, который начинают над гребешком подвздошной кости и проводят параллельно паховой связке. Расслаивая кверху мышцы брюшной стенки, рассекают поперечную фасцию и проникают в подвздошную ямку. В. Ф. Войно-Ясенецкий рекомендовал в таких случаях щадящий разрез через lacuna musculorum, который давал хороший доступ к передней поверхности подвздошной мышцы. Этот разрез не повреждает мышц брюшной стенки, однако при необходимости продлить разрез до tuberculum pubicum встречается преграда в виде бедренных сосудов. Несмотря на малую травматичность доступа к подвздошной ямке по В. Ф. Войно-Ясенецкому, он не нашел применения в хирургии из-за опасности повреждения бедренных сосудов во время операций и ограниченности доступа к патологическому очагу.
Для дренирования флегмон подвздошной мышцы (псоит) применяется разрез Н. И. Пирогова, который начинают над гребешком подвздошной кости и проводят параллельно паховой связке. Расслаивая кверху мышцы брюшной стенки, рассекают поперечную фасцию и проникают в подвздошную ямку. В. Ф. Войно-Ясенецкий рекомендовал в таких случаях щадящий разрез через lacuna musculorum, который давал хороший доступ к передней поверхности подвздошной мышцы. Этот разрез не повреждает мышц брюшной стенки, однако при необходимости продлить разрез до tuberculum pubicum встречается преграда в виде бедренных сосудов. Несмотря на малую травматичность доступа к подвздошной ямке по В. Ф. Войно-Ясенецкому, он не нашел применения в хирургии из-за опасности повреждения бедренных сосудов во время операций и ограниченности доступа к патологическому очагу.
 Косопоперечные и межмышечные оперативные доступы к почке. Косопоперечные поясничные доступы более травматичны, но обеспечивают хорошую доступность объекта вмешательства и технические возможности выполнения радикальных операций на почках; при необходимости через эти разрезы легко вскрыть брюшную полость для операций на сосудах почки и надпочечниках. Межмышечные доступы создают неоправданные трудности для хирурга, потому что вывести почку в рану при этих разрезах почти невозможно и обработку почечной ножки приходится делать вслепую, без контроля глаза. В этом скрываются опасности заманчивого, атравматичного межмышечного доступа к почке. Конечно, межмышечным доступом можно воспользоваться для удаления одиночных камней почечной лоханки. Наиболее ярый приверженец межмышечных доступов И. П. Погорелко (1959) ограничивал показания к применению их только пределами пиелолитотомии; нефрэктомию через этот доступ осуществить трудно и опасно.
Косопоперечные и межмышечные оперативные доступы к почке. Косопоперечные поясничные доступы более травматичны, но обеспечивают хорошую доступность объекта вмешательства и технические возможности выполнения радикальных операций на почках; при необходимости через эти разрезы легко вскрыть брюшную полость для операций на сосудах почки и надпочечниках. Межмышечные доступы создают неоправданные трудности для хирурга, потому что вывести почку в рану при этих разрезах почти невозможно и обработку почечной ножки приходится делать вслепую, без контроля глаза. В этом скрываются опасности заманчивого, атравматичного межмышечного доступа к почке. Конечно, межмышечным доступом можно воспользоваться для удаления одиночных камней почечной лоханки. Наиболее ярый приверженец межмышечных доступов И. П. Погорелко (1959) ограничивал показания к применению их только пределами пиелолитотомии; нефрэктомию через этот доступ осуществить трудно и опасно.
 Стремление к малой операционной ране принесло хирургам и больным много огорчений. Я как то напомнил вам, что некоторые американские хирурги-бизнесмены в стремлении повысить гонорар за операцию аппендэктомии рекламировали "косметические" разрезы брюшной стенки длиной в 3 см. Нет сомнений, что хирургиурологи в разработке атравматических доступов к почкам исходили из благородных соображений выполнить щадящую операцию. Однако существенным недостатком межмышечных доступов при всех обстоятельствах остается ограниченность пространственных отношений в ране, вследствие чего не всегда удается выполнить необходимые манипуляции на почке и мочеточниках. Особенно это заметно при задних вертикальных доступах, где операционная рана ограничена сверху XII ребром, а снизу - гребнем подвздошной кости.
Стремление к малой операционной ране принесло хирургам и больным много огорчений. Я как то напомнил вам, что некоторые американские хирурги-бизнесмены в стремлении повысить гонорар за операцию аппендэктомии рекламировали "косметические" разрезы брюшной стенки длиной в 3 см. Нет сомнений, что хирургиурологи в разработке атравматических доступов к почкам исходили из благородных соображений выполнить щадящую операцию. Однако существенным недостатком межмышечных доступов при всех обстоятельствах остается ограниченность пространственных отношений в ране, вследствие чего не всегда удается выполнить необходимые манипуляции на почке и мочеточниках. Особенно это заметно при задних вертикальных доступах, где операционная рана ограничена сверху XII ребром, а снизу - гребнем подвздошной кости.
 Резюмируя показания к внебрюшинным оперативным доступам, можно сказать, что поясничные разрезы наиболее показаны там, где надо устранить опасности распространения инфекции из мочевых путей в брюшную полость. В то же время поясничные разрезы ограничивают доступ к ножке почки и надпочечникам. Вот почему операции на почках без вскрытия мочевых путей целесообразно выполнять трансабдоминальным доступом. Так, при стенотических поражениях почечной артерии, нередко двусторонних, необходимо создавать такой доступ, который обеспечивал бы манипуляции на почечных артериях у выхода их из аорты. К почечным артериям, например, можно подойти: срединной лапаротомией, торакоабдоминальным разрезом и поперечным разрезом брюшной стенки на уровне XI ребра. Наилучшие пространственные взаимоотношения при операции создают торакоабдоминальный разрез и поперечная лапаротомия. При одностороннем поражении почечной артерии или надпочечника прибегают к торакоабдоминальному разрезу по девятому межреберью, а при двусторонних процессах - к поперечной лапаротомии. n
Резюмируя показания к внебрюшинным оперативным доступам, можно сказать, что поясничные разрезы наиболее показаны там, где надо устранить опасности распространения инфекции из мочевых путей в брюшную полость. В то же время поясничные разрезы ограничивают доступ к ножке почки и надпочечникам. Вот почему операции на почках без вскрытия мочевых путей целесообразно выполнять трансабдоминальным доступом. Так, при стенотических поражениях почечной артерии, нередко двусторонних, необходимо создавать такой доступ, который обеспечивал бы манипуляции на почечных артериях у выхода их из аорты. К почечным артериям, например, можно подойти: срединной лапаротомией, торакоабдоминальным разрезом и поперечным разрезом брюшной стенки на уровне XI ребра. Наилучшие пространственные взаимоотношения при операции создают торакоабдоминальный разрез и поперечная лапаротомия. При одностороннем поражении почечной артерии или надпочечника прибегают к торакоабдоминальному разрезу по девятому межреберью, а при двусторонних процессах - к поперечной лапаротомии. n
 Пиелотомия После соответствующего оперативного доступа к почке выделяют только ее нижний полюс, который отодвигают кверху и кнаружи. Раздвигают губы почки и осторожно отделяют окололоханочную жировую клетчатку, в результате чего обнажается нижний рог лоханки. Продольным разрезом рассекают лоханку и извлекают камень. Разрез лоханки ушивают парамукозными швами (профилактика повторного камнеобразования).
Пиелотомия После соответствующего оперативного доступа к почке выделяют только ее нижний полюс, который отодвигают кверху и кнаружи. Раздвигают губы почки и осторожно отделяют окололоханочную жировую клетчатку, в результате чего обнажается нижний рог лоханки. Продольным разрезом рассекают лоханку и извлекают камень. Разрез лоханки ушивают парамукозными швами (профилактика повторного камнеобразования).
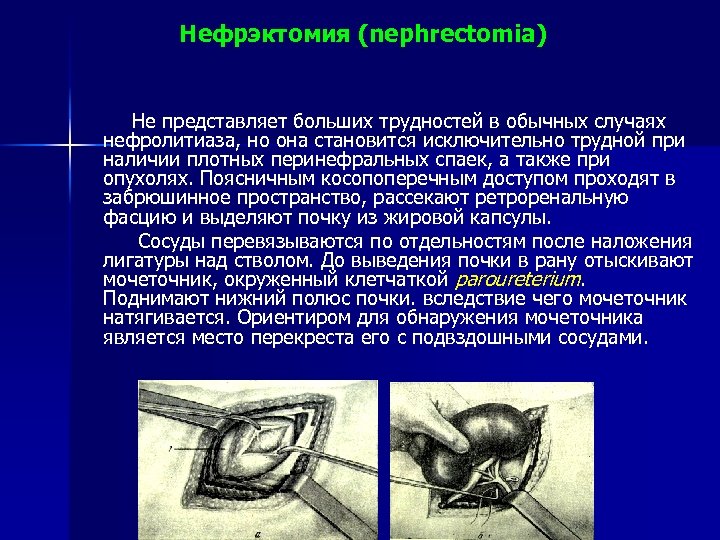 Нефрэктомия (nephrectomia) Не представляет больших трудностей в обычных случаях нефролитиаза, но она становится исключительно трудной при наличии плотных перинефральных спаек, а также при опухолях. Поясничным косопоперечным доступом проходят в забрюшинное пространство, рассекают ретроренальную фасцию и выделяют почку из жировой капсулы. Сосуды перевязываются по отдельностям после наложения лигатуры над стволом. До выведения почки в рану отыскивают мочеточник, окруженный клетчаткой paroureterium. Поднимают нижний полюс почки. вследствие чего мочеточник натягивается. Ориентиром для обнаружения мочеточника является место перекреста его с подвздошными сосудами.
Нефрэктомия (nephrectomia) Не представляет больших трудностей в обычных случаях нефролитиаза, но она становится исключительно трудной при наличии плотных перинефральных спаек, а также при опухолях. Поясничным косопоперечным доступом проходят в забрюшинное пространство, рассекают ретроренальную фасцию и выделяют почку из жировой капсулы. Сосуды перевязываются по отдельностям после наложения лигатуры над стволом. До выведения почки в рану отыскивают мочеточник, окруженный клетчаткой paroureterium. Поднимают нижний полюс почки. вследствие чего мочеточник натягивается. Ориентиром для обнаружения мочеточника является место перекреста его с подвздошными сосудами.
 При выделении мочеточника надо избегать ранения семенной вены у мужчин и овариальной - у женщин, а при наличии больших спаек - ранения подвздошных сосудов. Выделенный мочеточник перевязывают двумя кетгутовыми лигатурами и пересекают. Приступают к наиболее ответственному этапу операции мобилизации ворот и ножки почки. Если ножка утолщена, инфильтрирована и короткая, то при вмешательстве на правой почке имеется опасность ранения нижней полой вены. Накладывают на ножку почки зажим Федорова и производят проксимальнее от пего раздельную перевязку артерии и вены лигатурами (иногда накладывают по две лигатуры). Почку отсекают у ее ворот над клеммой и удаляют. В настоящее время уделяется много внимания лечению реноваскулярной недостаточности путем улучшения нарушенного артериального кровоснабжения почки при помощи аллопластики стенозированной артерии, создания спленоренального артериального анастомоза и, наконец, реваскуляризации при помощи подсадки к почке трансплантатов тонкой кишки на сосудистой ножке. Все эти операции можно выполнить только разрезами, создающими хороший доступ к сосудам почки. Непосредственный доступ к почке и сосудам через лапаротомию осуществляется рассечением заднего париетального листка брюшины над почкой и выходом в забрюшинное пространство.
При выделении мочеточника надо избегать ранения семенной вены у мужчин и овариальной - у женщин, а при наличии больших спаек - ранения подвздошных сосудов. Выделенный мочеточник перевязывают двумя кетгутовыми лигатурами и пересекают. Приступают к наиболее ответственному этапу операции мобилизации ворот и ножки почки. Если ножка утолщена, инфильтрирована и короткая, то при вмешательстве на правой почке имеется опасность ранения нижней полой вены. Накладывают на ножку почки зажим Федорова и производят проксимальнее от пего раздельную перевязку артерии и вены лигатурами (иногда накладывают по две лигатуры). Почку отсекают у ее ворот над клеммой и удаляют. В настоящее время уделяется много внимания лечению реноваскулярной недостаточности путем улучшения нарушенного артериального кровоснабжения почки при помощи аллопластики стенозированной артерии, создания спленоренального артериального анастомоза и, наконец, реваскуляризации при помощи подсадки к почке трансплантатов тонкой кишки на сосудистой ножке. Все эти операции можно выполнить только разрезами, создающими хороший доступ к сосудам почки. Непосредственный доступ к почке и сосудам через лапаротомию осуществляется рассечением заднего париетального листка брюшины над почкой и выходом в забрюшинное пространство.
 Наилучших результатов хирургического лечения нефрогенной гипертонии добились Б. В. Петровский и М. Д. Князев (1969), которые рекомендовали операцию тромбинтимэктомию. Операция заключается в резекции окклюзированной атеросклеротическим процессом почечной артерии с последующим удалением интимы вместе с атеросклеротическими бляшками. После этого обработанная почечная артерия, лишенная интимы, реимплантируется на свое место и этим возобновляется почечное кровообращение. Этими же авторами был предложен в дальнейшем более совершенный тип аутопластики почечной артерии за счет пересадки трансплантата a. profunda femoris, взятого у больного. Отдаленные результаты 25 операций через 1 -1, 5 года были весьма убедительными. Несмотря на наличие более или менее радикальных операций по восстановлению почечного кровообращения при стенозах а. rеnalis, все еще не оставлены попытки добиться улучшения кровоснабжения почки путем подсадки к ней трансплантатов с обильной сетью кровеносных сосудов.
Наилучших результатов хирургического лечения нефрогенной гипертонии добились Б. В. Петровский и М. Д. Князев (1969), которые рекомендовали операцию тромбинтимэктомию. Операция заключается в резекции окклюзированной атеросклеротическим процессом почечной артерии с последующим удалением интимы вместе с атеросклеротическими бляшками. После этого обработанная почечная артерия, лишенная интимы, реимплантируется на свое место и этим возобновляется почечное кровообращение. Этими же авторами был предложен в дальнейшем более совершенный тип аутопластики почечной артерии за счет пересадки трансплантата a. profunda femoris, взятого у больного. Отдаленные результаты 25 операций через 1 -1, 5 года были весьма убедительными. Несмотря на наличие более или менее радикальных операций по восстановлению почечного кровообращения при стенозах а. rеnalis, все еще не оставлены попытки добиться улучшения кровоснабжения почки путем подсадки к ней трансплантатов с обильной сетью кровеносных сосудов.
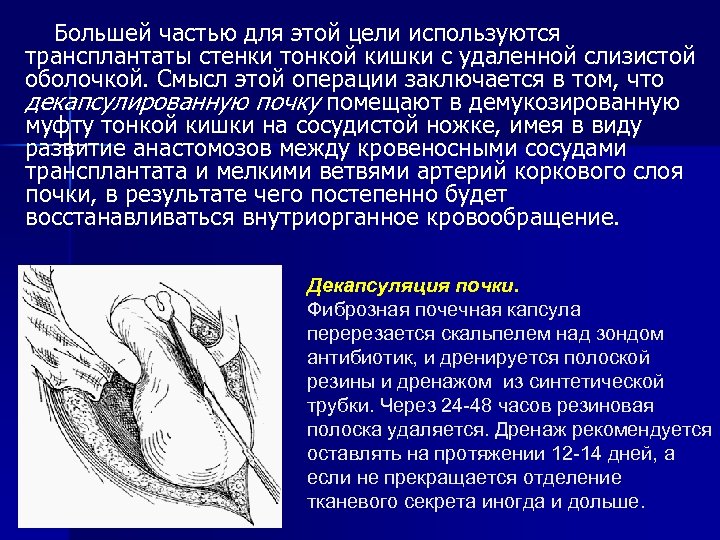 Большей частью для этой цели используются трансплантаты стенки тонкой кишки с удаленной слизистой оболочкой. Смысл этой операции заключается в том, что декапсулированную почку помещают в демукозированную муфту тонкой кишки на сосудистой ножке, имея в виду развитие анастомозов между кровеносными сосудами трансплантата и мелкими ветвями артерий коркового слоя почки, в результате чего постепенно будет восстанавливаться внутриорганное кровообращение. Декапсуляция почки. Фиброзная почечная капсула перерезается скальпелем над зондом антибиотик, и дренируется полоской резины и дренажом из синтетической трубки. Через 24 -48 часов резиновая полоска удаляется. Дренаж рекомендуется оставлять на протяжении 12 -14 дней, а если не прекращается отделение тканевого секрета иногда и дольше.
Большей частью для этой цели используются трансплантаты стенки тонкой кишки с удаленной слизистой оболочкой. Смысл этой операции заключается в том, что декапсулированную почку помещают в демукозированную муфту тонкой кишки на сосудистой ножке, имея в виду развитие анастомозов между кровеносными сосудами трансплантата и мелкими ветвями артерий коркового слоя почки, в результате чего постепенно будет восстанавливаться внутриорганное кровообращение. Декапсуляция почки. Фиброзная почечная капсула перерезается скальпелем над зондом антибиотик, и дренируется полоской резины и дренажом из синтетической трубки. Через 24 -48 часов резиновая полоска удаляется. Дренаж рекомендуется оставлять на протяжении 12 -14 дней, а если не прекращается отделение тканевого секрета иногда и дольше.
 Эта операция нашла свое место в клинике, однако отдаленные результаты органной реваскуляризации почки не вызывают оптимизма. Как показали убедительные исследования А. П. Жегулевцевой (1971), анастомоз между кровеносными сосудами подсаженной демукозированной тонкой кишки и сосудами почек не образуется, через 3 месяца после операции признаки некоторой компенсации почечного кровообращения исчезают. Есть основания отказаться от таких методов реваскуляризации при реноваскулярной недостаточности.
Эта операция нашла свое место в клинике, однако отдаленные результаты органной реваскуляризации почки не вызывают оптимизма. Как показали убедительные исследования А. П. Жегулевцевой (1971), анастомоз между кровеносными сосудами подсаженной демукозированной тонкой кишки и сосудами почек не образуется, через 3 месяца после операции признаки некоторой компенсации почечного кровообращения исчезают. Есть основания отказаться от таких методов реваскуляризации при реноваскулярной недостаточности.
 Хотелось бы также обратить ваше внимание на некоторые спорные вопросы лечения нефроптоза. Патологическая подвижность почки заболевание нечастое, в среднем 1, 5% среди обследованных женщин и 0, 2% у мужчин, но лечение представляет большие трудности. В этиологии нефроптоза важную роль играют: нарушения тонуса мышц брюшного пресса, растяжение наружной фасциальной капсулы почки, быстрое похудание, уплощение мышечного ложа почки между диафрагмой и мышцами спины вследствие атрофии последних. В связи с многочисленными факторами, способствующими развитию нефроптоза, существуют весьма разноречивые мнения по поводу хирургических методов лечения, а некоторые хирурги вообще отрицают целесообразность нефропексии.
Хотелось бы также обратить ваше внимание на некоторые спорные вопросы лечения нефроптоза. Патологическая подвижность почки заболевание нечастое, в среднем 1, 5% среди обследованных женщин и 0, 2% у мужчин, но лечение представляет большие трудности. В этиологии нефроптоза важную роль играют: нарушения тонуса мышц брюшного пресса, растяжение наружной фасциальной капсулы почки, быстрое похудание, уплощение мышечного ложа почки между диафрагмой и мышцами спины вследствие атрофии последних. В связи с многочисленными факторами, способствующими развитию нефроптоза, существуют весьма разноречивые мнения по поводу хирургических методов лечения, а некоторые хирурги вообще отрицают целесообразность нефропексии.
 С внедрением аллопластических материалов в хирургию появились предложения использовать для фиксации почки синтетические пластинки, гамаки (Д. П. Чухриенко, 1969), и это оживило идею разработки методов нефропексии. В общем, теперь насчитывают около 150 способов нефропексии, которые можно объединить в три группы: методы фиксации почки за фиброзную или жировую капсулу к XII ребру, аллопластические методы в различных вариантах и, наконец, способы фиксации почки при помощи мышечного лоскута. Оценивая каждую группу методов коррекции положения почки следует отдавать предпочтение тем, которые в меньшей степени нарушают анатомическое положение почки и не вызывают воспалительного процесса окружающей клетчатки. С этой точки зрения классический метод нефропексии к XII ребру по С. П. Федорову (предложенный в 1903 г. ) следует признать травматичным; фиксация почки при помощи гамаков, тесемок и т. п. из капрона или дакрона не отвечает требованиям, так как они являются инородными телами и вызывают воспалительную реакцию окружающих тканей.
С внедрением аллопластических материалов в хирургию появились предложения использовать для фиксации почки синтетические пластинки, гамаки (Д. П. Чухриенко, 1969), и это оживило идею разработки методов нефропексии. В общем, теперь насчитывают около 150 способов нефропексии, которые можно объединить в три группы: методы фиксации почки за фиброзную или жировую капсулу к XII ребру, аллопластические методы в различных вариантах и, наконец, способы фиксации почки при помощи мышечного лоскута. Оценивая каждую группу методов коррекции положения почки следует отдавать предпочтение тем, которые в меньшей степени нарушают анатомическое положение почки и не вызывают воспалительного процесса окружающей клетчатки. С этой точки зрения классический метод нефропексии к XII ребру по С. П. Федорову (предложенный в 1903 г. ) следует признать травматичным; фиксация почки при помощи гамаков, тесемок и т. п. из капрона или дакрона не отвечает требованиям, так как они являются инородными телами и вызывают воспалительную реакцию окружающих тканей.
 За последнее время получил распространение мышечно-капсулярный метод фиксации почки по Ривоиру (Rivoir, 1954). Поясничным разрезом осуществляют доступ к почке, затем выкраивают лоскут из m. psoas major шириной 2 см, толщиной 1 см, длиной 8 см с основанием у верхнего конца мышцы. Края лоскута обшивают кетгутовым швом и протягивают его к верхнему полюсу почки через отверстие в наружной капсуле почки. Периферической конец мышцы заводят вокруг XII и XI ребра. А. Я. Пытель и Н. А. Лопаткин усовершенствовали метод Ривоира, отказавшись от фиксации мышечного лоскута за XII ребро. Для этой цели они выкраивали двойной мышечный лоскут по принципу Ривоира и проводили его в субкапсулярный туннель, охватывая одной его половиной нижний полюс, второй - наружный край почки. Мышечные лоскуты фиксировали отдельными швами к фиброзной капсуле почки, а затем восстанавливали целость ее наружной фасциальной капсулы.
За последнее время получил распространение мышечно-капсулярный метод фиксации почки по Ривоиру (Rivoir, 1954). Поясничным разрезом осуществляют доступ к почке, затем выкраивают лоскут из m. psoas major шириной 2 см, толщиной 1 см, длиной 8 см с основанием у верхнего конца мышцы. Края лоскута обшивают кетгутовым швом и протягивают его к верхнему полюсу почки через отверстие в наружной капсуле почки. Периферической конец мышцы заводят вокруг XII и XI ребра. А. Я. Пытель и Н. А. Лопаткин усовершенствовали метод Ривоира, отказавшись от фиксации мышечного лоскута за XII ребро. Для этой цели они выкраивали двойной мышечный лоскут по принципу Ривоира и проводили его в субкапсулярный туннель, охватывая одной его половиной нижний полюс, второй - наружный край почки. Мышечные лоскуты фиксировали отдельными швами к фиброзной капсуле почки, а затем восстанавливали целость ее наружной фасциальной капсулы.
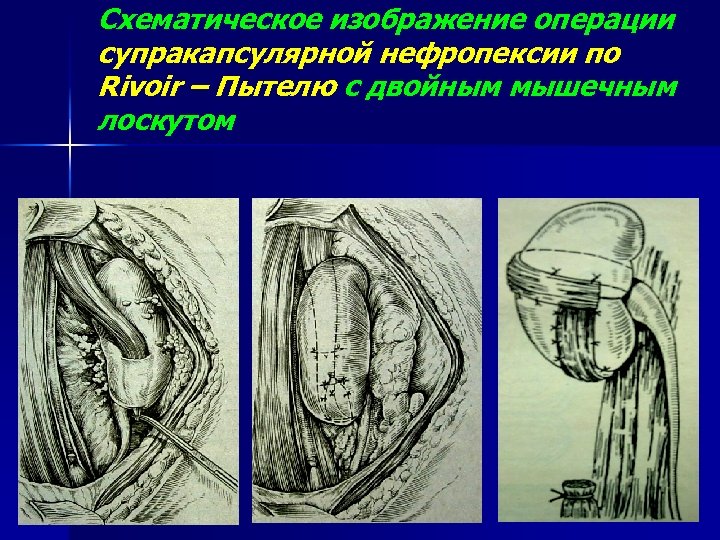 Схематическое изображение операции супракапсулярной нефропексии по Rivoir – Пытелю с двойным мышечным лоскутом
Схематическое изображение операции супракапсулярной нефропексии по Rivoir – Пытелю с двойным мышечным лоскутом
 Операции на мочеточниках составляют большой раздел в урологии; при этом наибольшие трудности возникают при лечении окклюзии и дефектов мочеточника, которые нередко требуют сложных восстановительных операций. Много было сделано хирургами попыток преодолеть трудности по восстановлению дефектов мочеточника, начиная от применения различных трубок, отведения мочи в толстую кишку и кончая илеопластикой.
Операции на мочеточниках составляют большой раздел в урологии; при этом наибольшие трудности возникают при лечении окклюзии и дефектов мочеточника, которые нередко требуют сложных восстановительных операций. Много было сделано хирургами попыток преодолеть трудности по восстановлению дефектов мочеточника, начиная от применения различных трубок, отведения мочи в толстую кишку и кончая илеопластикой.
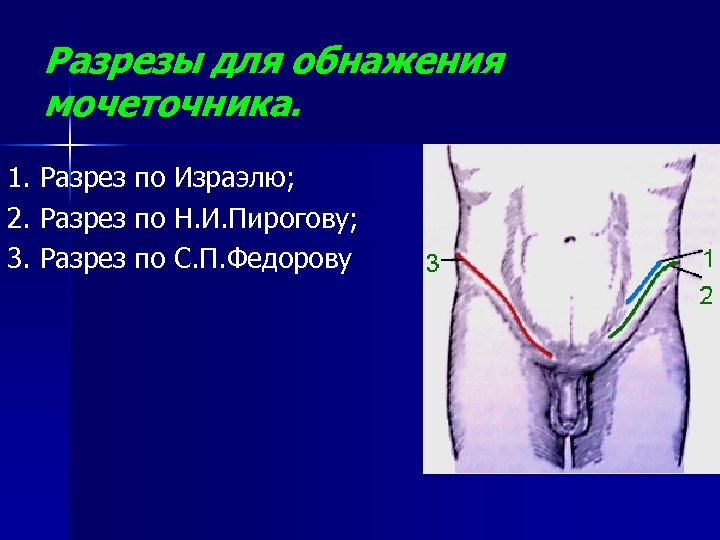 Разрезы для обнажения мочеточника. 1. Разрез по Израэлю; 2. Разрез по Н. И. Пирогову; 3. Разрез по С. П. Федорову
Разрезы для обнажения мочеточника. 1. Разрез по Израэлю; 2. Разрез по Н. И. Пирогову; 3. Разрез по С. П. Федорову
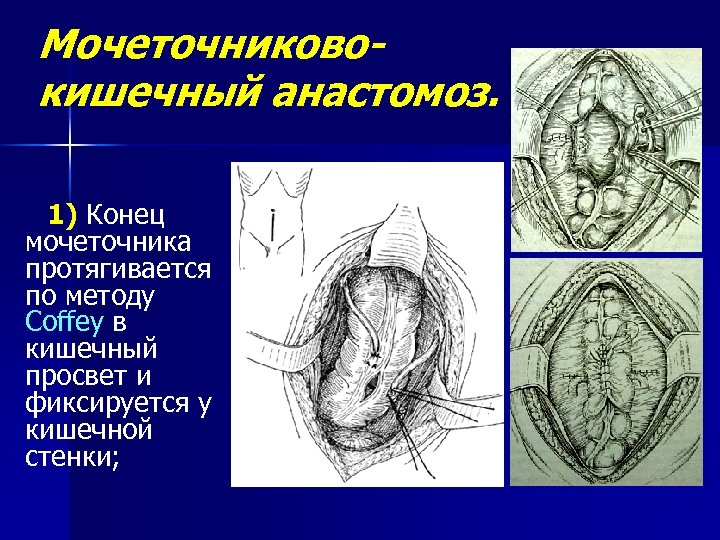 Мочеточниковокишечный анастомоз. 1) Конец мочеточника протягивается по методу Coffey в кишечный просвет и фиксируется у кишечной стенки;
Мочеточниковокишечный анастомоз. 1) Конец мочеточника протягивается по методу Coffey в кишечный просвет и фиксируется у кишечной стенки;
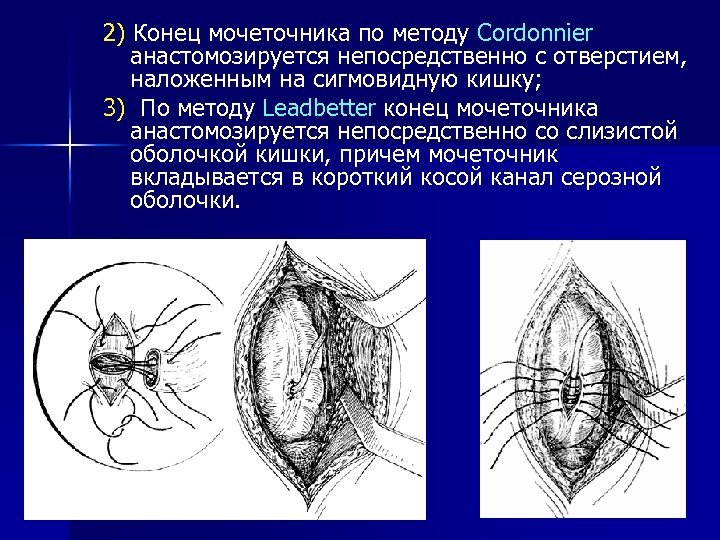 2) Конец мочеточника по методу Cordonnier анастомозируется непосредственно с отверстием, наложенным на сигмовидную кишку; 3) По методу Leadbetter конец мочеточника анастомозируется непосредственно со слизистой оболочкой кишки, причем мочеточник вкладывается в короткий косой канал серозной оболочки.
2) Конец мочеточника по методу Cordonnier анастомозируется непосредственно с отверстием, наложенным на сигмовидную кишку; 3) По методу Leadbetter конец мочеточника анастомозируется непосредственно со слизистой оболочкой кишки, причем мочеточник вкладывается в короткий косой канал серозной оболочки.
 При небольших дефектах тазового отдела мочеточника можно ограничиться пересадкой его в мочевой пузырь, т. е. создать уретероцистоанастомоз. Конец мочеточника расщепляется внутрь мочевого пузыря, нитки выводится наружу через стенку пузыря на расстоянии 2 -3 см от отверстия
При небольших дефектах тазового отдела мочеточника можно ограничиться пересадкой его в мочевой пузырь, т. е. создать уретероцистоанастомоз. Конец мочеточника расщепляется внутрь мочевого пузыря, нитки выводится наружу через стенку пузыря на расстоянии 2 -3 см от отверстия
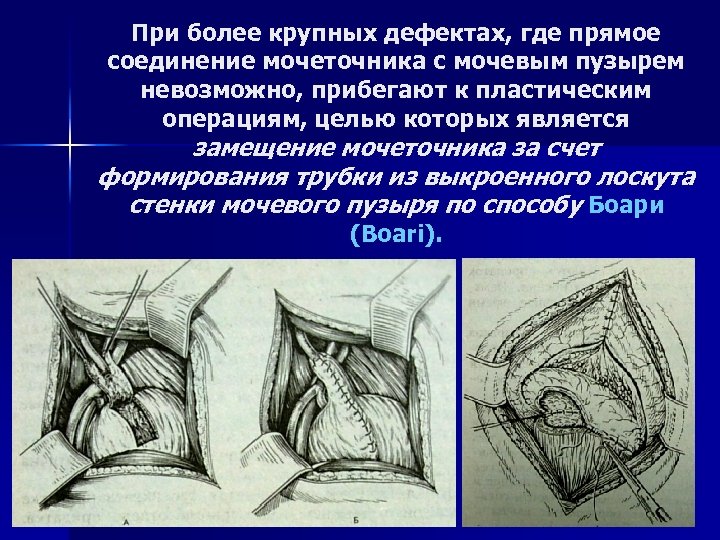 При более крупных дефектах, где прямое соединение мочеточника с мочевым пузырем невозможно, прибегают к пластическим операциям, целью которых является замещение мочеточника за счет формирования трубки из выкроенного лоскута стенки мочевого пузыря по способу Боари (Boari).
При более крупных дефектах, где прямое соединение мочеточника с мочевым пузырем невозможно, прибегают к пластическим операциям, целью которых является замещение мочеточника за счет формирования трубки из выкроенного лоскута стенки мочевого пузыря по способу Боари (Boari).
 По своим функциональным результатам операцию Боари можно признать лучшим видом уретеропластики. Однако этим способом можно восстановить только дефекты юкставезикального отдела мочеточника длиной не более 6 -7 см. Таким образом, при высоких повреждениях мочеточника необходимо заимствовать другие ткани, которые позволили бы заместить его на большом протяжении. Экспериментальные и клинические наблюдения показали, что для замещения мочеточника более пригодна петля подвздошной кишки, перистальтика которой приближается по характеру к перистальтике мочеточника, в то время как пластике мочевого пузыря больше соответствует сигмовидная кишка не только по соображениям топографии, но и по эмбриогенезу и по характеру замедленной перистальтики. n Для замещения мочеточника используют петлю подвздошной кишки, мобилизованную на сосудистой ножке, анастомозируя оральный ее конец с лоханкой почки, а противоположный конец - с мочевым пузырем. Двустороннее замещение мочеточников можно осуществить кольцевой илеопластикой по Шелле (Scheele), при которой концы мочеточников имплантируют в один и другой концы кишечной петли, середина которой анастомозирована с мочевым пузырем. Недостатком этой операции является то, что одна половина трансплантата включается антиперистальтически. Поэтому Мур (Moor, 1956) счел возможным устранить этот недостаток путем включения обоих мочеточников в одну петлю кишки, оральная часть которой перемещена на правую сторону. В результате получается изоперистальтическая уретероилеоцистопластика. n
По своим функциональным результатам операцию Боари можно признать лучшим видом уретеропластики. Однако этим способом можно восстановить только дефекты юкставезикального отдела мочеточника длиной не более 6 -7 см. Таким образом, при высоких повреждениях мочеточника необходимо заимствовать другие ткани, которые позволили бы заместить его на большом протяжении. Экспериментальные и клинические наблюдения показали, что для замещения мочеточника более пригодна петля подвздошной кишки, перистальтика которой приближается по характеру к перистальтике мочеточника, в то время как пластике мочевого пузыря больше соответствует сигмовидная кишка не только по соображениям топографии, но и по эмбриогенезу и по характеру замедленной перистальтики. n Для замещения мочеточника используют петлю подвздошной кишки, мобилизованную на сосудистой ножке, анастомозируя оральный ее конец с лоханкой почки, а противоположный конец - с мочевым пузырем. Двустороннее замещение мочеточников можно осуществить кольцевой илеопластикой по Шелле (Scheele), при которой концы мочеточников имплантируют в один и другой концы кишечной петли, середина которой анастомозирована с мочевым пузырем. Недостатком этой операции является то, что одна половина трансплантата включается антиперистальтически. Поэтому Мур (Moor, 1956) счел возможным устранить этот недостаток путем включения обоих мочеточников в одну петлю кишки, оральная часть которой перемещена на правую сторону. В результате получается изоперистальтическая уретероилеоцистопластика. n
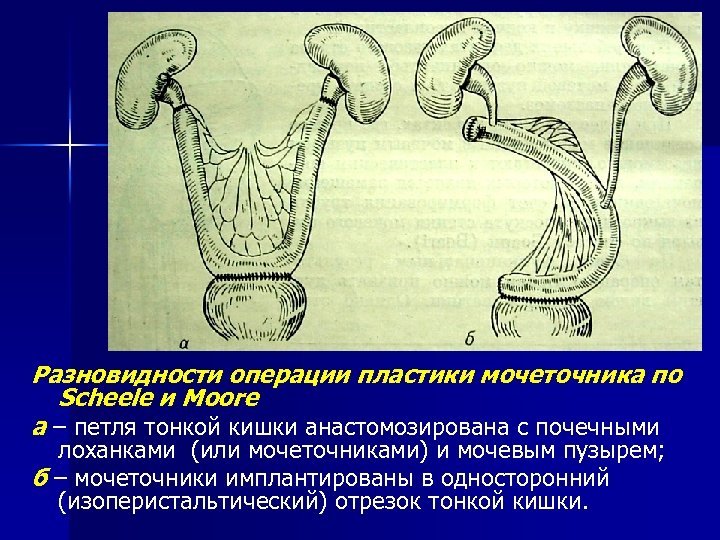 Разновидности операции пластики мочеточника по Scheele и Moore a – петля тонкой кишки анастомозирована с почечными лоханками (или мочеточниками) и мочевым пузырем; б – мочеточники имплантированы в односторонний (изоперистальтический) отрезок тонкой кишки.
Разновидности операции пластики мочеточника по Scheele и Moore a – петля тонкой кишки анастомозирована с почечными лоханками (или мочеточниками) и мочевым пузырем; б – мочеточники имплантированы в односторонний (изоперистальтический) отрезок тонкой кишки.
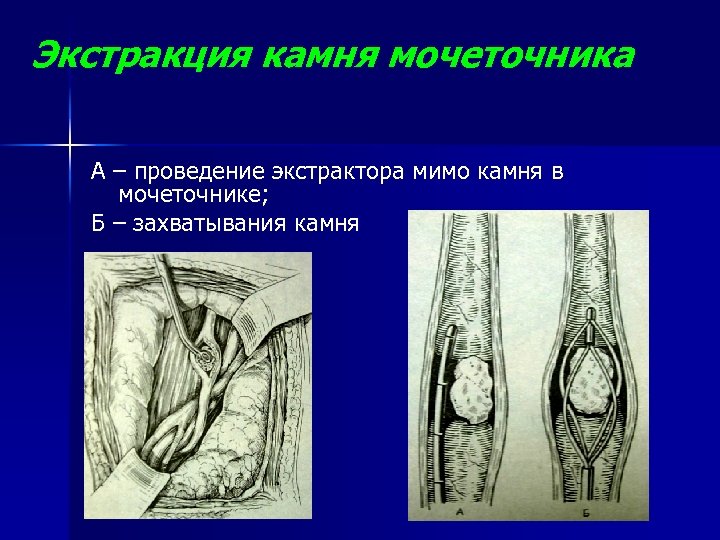 Экстракция камня мочеточника А – проведение экстрактора мимо камня в мочеточнике; Б – захватывания камня
Экстракция камня мочеточника А – проведение экстрактора мимо камня в мочеточнике; Б – захватывания камня
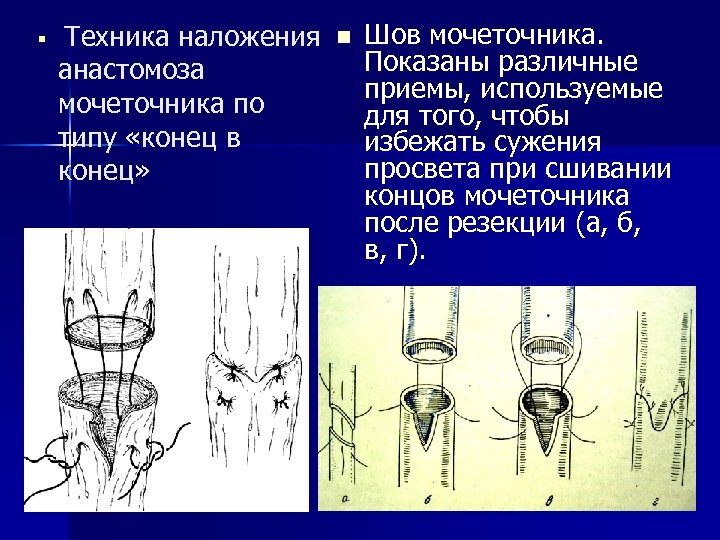 § Техника наложения анастомоза мочеточника по типу «конец в конец» n Шов мочеточника. Показаны различные приемы, используемые для того, чтобы избежать сужения просвета при сшивании концов мочеточника после резекции (а, б, в, г).
§ Техника наложения анастомоза мочеточника по типу «конец в конец» n Шов мочеточника. Показаны различные приемы, используемые для того, чтобы избежать сужения просвета при сшивании концов мочеточника после резекции (а, б, в, г).
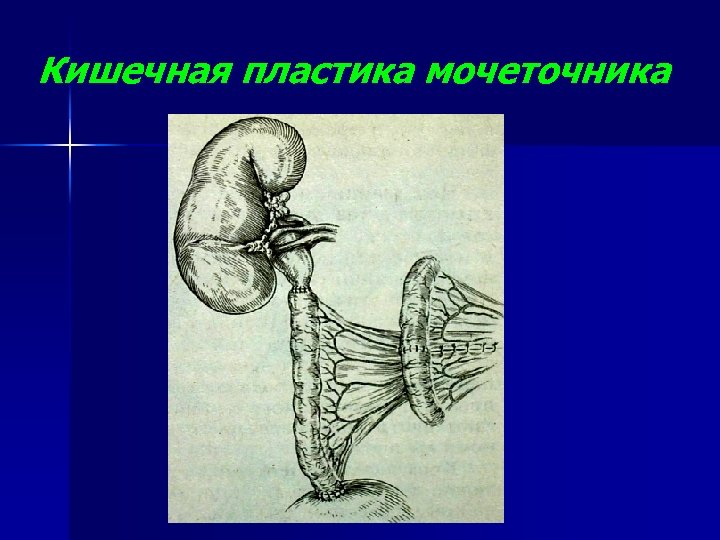 Кишечная пластика мочеточника n .
Кишечная пластика мочеточника n .
 n Казалось бы, уретероилеопластика разрешила все трудности восстановления дефектов мочевыводящих путей! На самом же деле это не так. Результаты этих операций еще нельзя признать удовлетворительными, так как восходящая инфекция из кишечного трансплантата составляет постоянную угрозу почке, а также образованию камней искусственного мочеточника и мочевого пузыря. Поэтому продолжались поиски методик, реконструктивных операций, позволяющих устранить дефект мочеточника за счет использования органов мочевыводящей системы. К таким операциям можно отнести низведение почки на сосудистой ножке с непосредственной имплантацией остатка мочеточника в мочевой пузырь, как это рекомендовано Попеску (Popescu, 1961). Однако искусственный нефроптоз позволяет компенсировать дефект мочеточника не более 7 -8 см; кроме того, не исключена опасность сужения сосудов почки в результате их натяжения с последующим расстройством кровообращения.
n Казалось бы, уретероилеопластика разрешила все трудности восстановления дефектов мочевыводящих путей! На самом же деле это не так. Результаты этих операций еще нельзя признать удовлетворительными, так как восходящая инфекция из кишечного трансплантата составляет постоянную угрозу почке, а также образованию камней искусственного мочеточника и мочевого пузыря. Поэтому продолжались поиски методик, реконструктивных операций, позволяющих устранить дефект мочеточника за счет использования органов мочевыводящей системы. К таким операциям можно отнести низведение почки на сосудистой ножке с непосредственной имплантацией остатка мочеточника в мочевой пузырь, как это рекомендовано Попеску (Popescu, 1961). Однако искусственный нефроптоз позволяет компенсировать дефект мочеточника не более 7 -8 см; кроме того, не исключена опасность сужения сосудов почки в результате их натяжения с последующим расстройством кровообращения.
 В связи с этим предложение Гарди (Hardy, 1963), рекомендовавшего устранение высоких дефектов мочеточника аутотрансплантацией почки в подвздошную ямку, заслуживает внимания. В дальнейшем Э. Ф. Малюгин (1969) усовершенствовал методику реплантации почки в подвздошную ямку, что позволило ему добиться замещения дефектов мочеточника величиной в 12 - 15 см, а в сочетании аутотрансплантации почки с пластикой по Боари (Boari) можно эти показатели увеличить на 5 -6 см. n Восстановление мочевыводящих путей представляет собой один из наиболее трудных разделов реконструктивной хирургии. Это объясняется агрессивностью мочи по отношению к тканям, в результате чего разрушаются анастомозы мочеточника, а также нередко образуются мочевые камни вокруг инородных тел (швы, протезы). n
В связи с этим предложение Гарди (Hardy, 1963), рекомендовавшего устранение высоких дефектов мочеточника аутотрансплантацией почки в подвздошную ямку, заслуживает внимания. В дальнейшем Э. Ф. Малюгин (1969) усовершенствовал методику реплантации почки в подвздошную ямку, что позволило ему добиться замещения дефектов мочеточника величиной в 12 - 15 см, а в сочетании аутотрансплантации почки с пластикой по Боари (Boari) можно эти показатели увеличить на 5 -6 см. n Восстановление мочевыводящих путей представляет собой один из наиболее трудных разделов реконструктивной хирургии. Это объясняется агрессивностью мочи по отношению к тканям, в результате чего разрушаются анастомозы мочеточника, а также нередко образуются мочевые камни вокруг инородных тел (швы, протезы). n
 Однако успехи современной медицины и биологии теперь решили положительно не только замещение мочевыводящих путей, но и замену больной почки гомотрансплантатом, взятым из другого организма. Разработка методов подавления иммунологического конфликта между донором и реципиентом, а также усовершенствование техники операции аллогенной трансплантации и подготовки реципиента привели к успешному использованию гомотрансплантации почки при тяжелой почечной недостаточности, угрожающей жизни больного. Мы в праве считать, что успех в области гомотрансплантации почек является наиболее крупным успехом современной медицинской науки и биологии, в достижение которого немалый вклад внесли и советские ученые: Б. В. Петровский, Н. А. Лопаткин, Ю. М. Лопухин, Г. М. Соловьев, В. И. Шумаков, удостоенные за эти работы Государственной премии в 1972 г. n
Однако успехи современной медицины и биологии теперь решили положительно не только замещение мочевыводящих путей, но и замену больной почки гомотрансплантатом, взятым из другого организма. Разработка методов подавления иммунологического конфликта между донором и реципиентом, а также усовершенствование техники операции аллогенной трансплантации и подготовки реципиента привели к успешному использованию гомотрансплантации почки при тяжелой почечной недостаточности, угрожающей жизни больного. Мы в праве считать, что успех в области гомотрансплантации почек является наиболее крупным успехом современной медицинской науки и биологии, в достижение которого немалый вклад внесли и советские ученые: Б. В. Петровский, Н. А. Лопаткин, Ю. М. Лопухин, Г. М. Соловьев, В. И. Шумаков, удостоенные за эти работы Государственной премии в 1972 г. n


