f199624729066eebc2a7d76611003c06.ppt
- Количество слайдов: 43
 Кафедра Анатомии человека, оперативной хирургии и топографической анатомии Оперативная хирургия с топографической анатомией ЛЕКЦИЯ № 11. Тема лекции: Принципы хирургических операций на желудочнокишечном тракте. Составитель: профессор Сагатов Т. А.
Кафедра Анатомии человека, оперативной хирургии и топографической анатомии Оперативная хирургия с топографической анатомией ЛЕКЦИЯ № 11. Тема лекции: Принципы хирургических операций на желудочнокишечном тракте. Составитель: профессор Сагатов Т. А.
 Основные задачи хирурга при операциях на желудочно-кишечном тракте: 1. Удаление патологического очага поражения. 2. Восстановление целостности пищеварительного тракта после операции. 3. Герметизация послеоперационной раны желудка или кишечника с целью предупреждения выхода их инфицированного содержимого в брюшную полость. 4. Создание наиболее физиологических условий восстановления непрерывности пищеварительного тракта, сохраняющих максимально моторно-секреторные функции оперированных органов и равномерное прохождение пищевых масс. Основой решения этих задач следует считать: 1. Знание анатомо-физиологических особенностей пищеварительного тракта; 2. Правильное осуществление двух технических оперативных приемов – кишечного шва и создания соответствующего анастомоза для восстановления непрерывности пищеварительного тракта. 3. Значительная длина и подвижность желудочно-кишечного тракта позволяет осуществить большие реконструктивные операции на кишечнике и желудке. Однако пределы удаления части органа имеют строгое анатомическое и физиологическое обоснование. 4. Способы ушивания послеоперационных ран пищеварительного тракта и формирования анастомозов после резекции кишки или желудка остаются основными техническими элементами, обеспечивающими благоприятные исходы этих операции. Именно эти элементы решают непосредственные успехи операции, в том числе изоляцию инфицированной полости кишечника от брюшной полости и проводимость пищевых масс.
Основные задачи хирурга при операциях на желудочно-кишечном тракте: 1. Удаление патологического очага поражения. 2. Восстановление целостности пищеварительного тракта после операции. 3. Герметизация послеоперационной раны желудка или кишечника с целью предупреждения выхода их инфицированного содержимого в брюшную полость. 4. Создание наиболее физиологических условий восстановления непрерывности пищеварительного тракта, сохраняющих максимально моторно-секреторные функции оперированных органов и равномерное прохождение пищевых масс. Основой решения этих задач следует считать: 1. Знание анатомо-физиологических особенностей пищеварительного тракта; 2. Правильное осуществление двух технических оперативных приемов – кишечного шва и создания соответствующего анастомоза для восстановления непрерывности пищеварительного тракта. 3. Значительная длина и подвижность желудочно-кишечного тракта позволяет осуществить большие реконструктивные операции на кишечнике и желудке. Однако пределы удаления части органа имеют строгое анатомическое и физиологическое обоснование. 4. Способы ушивания послеоперационных ран пищеварительного тракта и формирования анастомозов после резекции кишки или желудка остаются основными техническими элементами, обеспечивающими благоприятные исходы этих операции. Именно эти элементы решают непосредственные успехи операции, в том числе изоляцию инфицированной полости кишечника от брюшной полости и проводимость пищевых масс.
 Эволюция разработки наиболее важного хирургического приема в осуществлении герметизации кишечных ран, является кишечный шов. Попытки накладывать швы на желудок и кишечник известны ещё в глубокой древности. Научное обоснование техника кишечного шва начала приобретать только в начале XIX в. Важнейшее значение для биологического обоснования шва имели экспериментальные работы Биша, которыми было доказано, что серозные поверхности кишки, приведенные в соприкосновение, очень быстро (в течение нескольких часов) склеиваются друг с другом. Дальнейшее развитие техники кишечного шва неразрывно связано с именем Ламбера, который в 1826 г. предложил серо-серозный шов, обеспечивающий широкое соприкосновение серозных поверхностей. Шов Ламбера совершил переворот в хирургии органов брюшной полости и быстро получил широкое распространение среди хирургов. Высокую оценку получил шов Ламбера со стороны Н. И. Пирогова. Действительно этот шов обеспечил решение главной задачи – герметизацию просвета кишки, что позволило предупредить инфицирование брюшной полости, ведущее к развитию перитонита.
Эволюция разработки наиболее важного хирургического приема в осуществлении герметизации кишечных ран, является кишечный шов. Попытки накладывать швы на желудок и кишечник известны ещё в глубокой древности. Научное обоснование техника кишечного шва начала приобретать только в начале XIX в. Важнейшее значение для биологического обоснования шва имели экспериментальные работы Биша, которыми было доказано, что серозные поверхности кишки, приведенные в соприкосновение, очень быстро (в течение нескольких часов) склеиваются друг с другом. Дальнейшее развитие техники кишечного шва неразрывно связано с именем Ламбера, который в 1826 г. предложил серо-серозный шов, обеспечивающий широкое соприкосновение серозных поверхностей. Шов Ламбера совершил переворот в хирургии органов брюшной полости и быстро получил широкое распространение среди хирургов. Высокую оценку получил шов Ламбера со стороны Н. И. Пирогова. Действительно этот шов обеспечил решение главной задачи – герметизацию просвета кишки, что позволило предупредить инфицирование брюшной полости, ведущее к развитию перитонита.
 Вместе с тем, шов Ламбера имеет существенные недостатки: 1) он непрочен, поскольку в классическом исполнении в шов захватывают только весьма тонкую и нежную серозную оболочку; 2) при наложении шва Ламбера не останавливается кровотечение из сосудов стенки кишки, проходящих в подслизистой оболочке; 3) шов Ламбера не обеспечивает сопоставление других оболочек кишки (слизистой, подслизистой, мышечной), что ведет к образованию сравнительно грубого рубца на месте наложенного анастомоза или ушиваемой раны. На недостатки шва Ламбера обратил внимание ещё Н. И. Пирогов, предложивший пользоваться швом, захватывающим у края кишки все оболочки (серозную, мышечную и подслизистую), кроме слизистой. Соприкосновение серозных поверхностей достигалось вворачиванием краев в просвет кишки. Такой шов был более прочным и надежным, хотя не позволял избежать загрязнения нитей кишечным содержимым.
Вместе с тем, шов Ламбера имеет существенные недостатки: 1) он непрочен, поскольку в классическом исполнении в шов захватывают только весьма тонкую и нежную серозную оболочку; 2) при наложении шва Ламбера не останавливается кровотечение из сосудов стенки кишки, проходящих в подслизистой оболочке; 3) шов Ламбера не обеспечивает сопоставление других оболочек кишки (слизистой, подслизистой, мышечной), что ведет к образованию сравнительно грубого рубца на месте наложенного анастомоза или ушиваемой раны. На недостатки шва Ламбера обратил внимание ещё Н. И. Пирогов, предложивший пользоваться швом, захватывающим у края кишки все оболочки (серозную, мышечную и подслизистую), кроме слизистой. Соприкосновение серозных поверхностей достигалось вворачиванием краев в просвет кишки. Такой шов был более прочным и надежным, хотя не позволял избежать загрязнения нитей кишечным содержимым.
 На протяжении 19 столетия было предложено более 300 модификаций кишечного шва. Все известные к настоящему времени способы можно разделить на несколько групп, различающихся как по технике проведения нити, так и по числу рядов шва, накладываемого на кишечную стенку. По технике проведения нитей различные швы следует разделить на краевые и серо-серозные. Краевой шов технически накладывают таким образом, что нить проводят через края оболочек кишки и обеспечивают их сопоставление друг с другом. Применяемые в современной хирургии кишечные швы можно разделить на три категории: а) серозно-мышечный шов; б) сквозной шов – через все слои стенки кишки; в) серозно-мышечный шов с раздельным сшиванием подслизистого слоя. По технике исполнения кишечные швы различают: ü ü узловые; непрерывные, однорядные; двухрядные.
На протяжении 19 столетия было предложено более 300 модификаций кишечного шва. Все известные к настоящему времени способы можно разделить на несколько групп, различающихся как по технике проведения нити, так и по числу рядов шва, накладываемого на кишечную стенку. По технике проведения нитей различные швы следует разделить на краевые и серо-серозные. Краевой шов технически накладывают таким образом, что нить проводят через края оболочек кишки и обеспечивают их сопоставление друг с другом. Применяемые в современной хирургии кишечные швы можно разделить на три категории: а) серозно-мышечный шов; б) сквозной шов – через все слои стенки кишки; в) серозно-мышечный шов с раздельным сшиванием подслизистого слоя. По технике исполнения кишечные швы различают: ü ü узловые; непрерывные, однорядные; двухрядные.
 Однорядный шов малотравматичен, но нет гарантии достаточной герметизации и хорошей адаптации краев раны. Однорядный шов без прошивания подслизистого слоя может осложниться внутрикишечным кровотечением. Однорядный же шов с захватом всех слоев кишки сопряжен с опасностью проникновения «фитильной» инфекции по нитям шовного материала в брюшную полость. Поэтому усовершенствование кишечного шва пошло по линии различных модификаций двурядного шва, которые сводятся к улучшению адаптации подслизистого и серозно - мышечного слоев: 1) Альберт (1881) – 1 й ряд сквозной (через все оболочки стенки) краевой кишечный шов; 2 й ряд серо-серозный по Ламбера; 2) Черни, Н. И. Пирогов – 1 й ряд краевой шов без захвата слизистой оболочки; 2 й ряд серо-серозный по Ламберу; 3) Ру – Вельфлер – 1 й ряд слизистая оболочка полого органа; 2 й ряд через все оболочки включая подслизистую. Трехрядные швы типичные – 1 й ряд краевой шов через все слои, 2 й и 3 й ряд – серо-серозный шов Ламбера.
Однорядный шов малотравматичен, но нет гарантии достаточной герметизации и хорошей адаптации краев раны. Однорядный шов без прошивания подслизистого слоя может осложниться внутрикишечным кровотечением. Однорядный же шов с захватом всех слоев кишки сопряжен с опасностью проникновения «фитильной» инфекции по нитям шовного материала в брюшную полость. Поэтому усовершенствование кишечного шва пошло по линии различных модификаций двурядного шва, которые сводятся к улучшению адаптации подслизистого и серозно - мышечного слоев: 1) Альберт (1881) – 1 й ряд сквозной (через все оболочки стенки) краевой кишечный шов; 2 й ряд серо-серозный по Ламбера; 2) Черни, Н. И. Пирогов – 1 й ряд краевой шов без захвата слизистой оболочки; 2 й ряд серо-серозный по Ламберу; 3) Ру – Вельфлер – 1 й ряд слизистая оболочка полого органа; 2 й ряд через все оболочки включая подслизистую. Трехрядные швы типичные – 1 й ряд краевой шов через все слои, 2 й и 3 й ряд – серо-серозный шов Ламбера.
 В современной хирургии используют специальные аппараты, позволяющие ускорить и автоматизировать сшивание краев кишечной раны. Известны три типа аппаратов: 1) односкрепочные щипцы – зажимы по типу сосудосшивающих; 2) одновременное наложение целого ряда швов (краевого, или краевого и серо-серозного): НЖКА – аппарат для наложения желудочнокишечного анастомоза; УКЖ – ушиватель культи желудка; 3) сшивающие инструменты при видеоэндохирургических операциях (аппликатор, степлеры и др. ). В настоящее время используется микрохирургическая техника наложения кишечного шва, основанная на изучении и признании футлярного строения органов желудочно-кишечного тракта. Она обеспечивает оптимальную адаптацию однорядных тканей, хороший гемостаз и герметичность линии швов при минимальной травматизации соединяемых краев кишечной раны. Формируется тонкий, нежный рубец, рана заживает первичным натяжением.
В современной хирургии используют специальные аппараты, позволяющие ускорить и автоматизировать сшивание краев кишечной раны. Известны три типа аппаратов: 1) односкрепочные щипцы – зажимы по типу сосудосшивающих; 2) одновременное наложение целого ряда швов (краевого, или краевого и серо-серозного): НЖКА – аппарат для наложения желудочнокишечного анастомоза; УКЖ – ушиватель культи желудка; 3) сшивающие инструменты при видеоэндохирургических операциях (аппликатор, степлеры и др. ). В настоящее время используется микрохирургическая техника наложения кишечного шва, основанная на изучении и признании футлярного строения органов желудочно-кишечного тракта. Она обеспечивает оптимальную адаптацию однорядных тканей, хороший гемостаз и герметичность линии швов при минимальной травматизации соединяемых краев кишечной раны. Формируется тонкий, нежный рубец, рана заживает первичным натяжением.
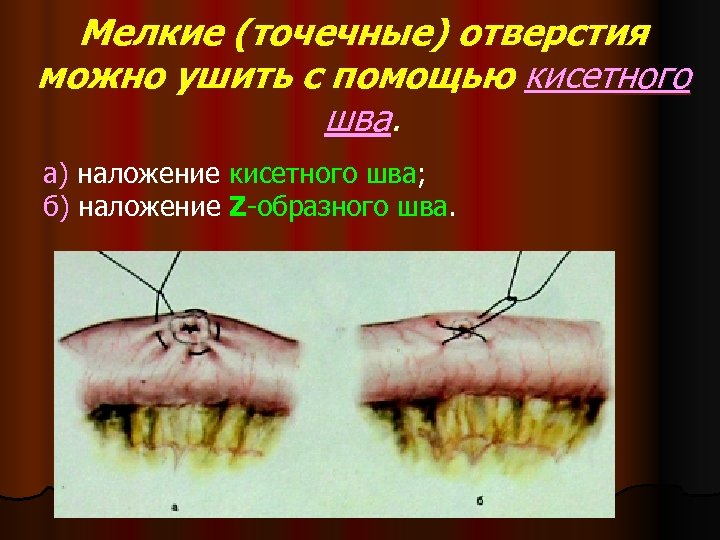 Мелкие (точечные) отверстия можно ушить с помощью кисетного шва. а) наложение кисетного шва; б) наложение Z-образного шва.
Мелкие (точечные) отверстия можно ушить с помощью кисетного шва. а) наложение кисетного шва; б) наложение Z-образного шва.
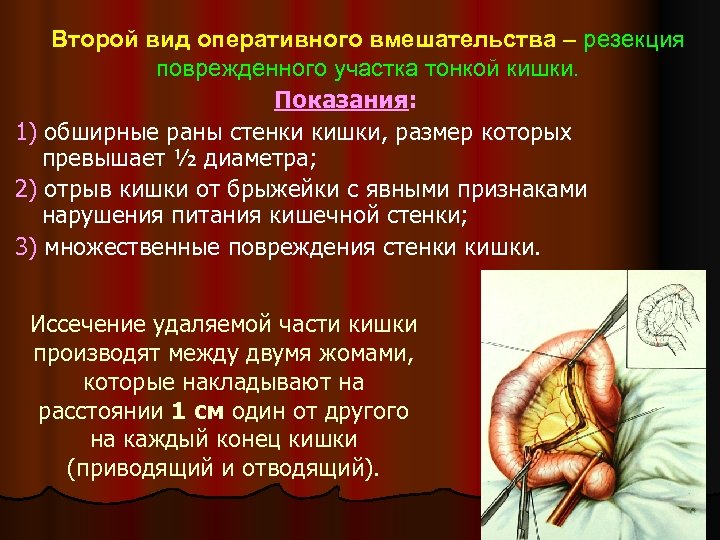 Второй вид оперативного вмешательства – резекция поврежденного участка тонкой кишки. Показания: 1) обширные раны стенки кишки, размер которых превышает ½ диаметра; 2) отрыв кишки от брыжейки с явными признаками нарушения питания кишечной стенки; 3) множественные повреждения стенки кишки. Иссечение удаляемой части кишки производят между двумя жомами, которые накладывают на расстоянии 1 см один от другого на каждый конец кишки (приводящий и отводящий).
Второй вид оперативного вмешательства – резекция поврежденного участка тонкой кишки. Показания: 1) обширные раны стенки кишки, размер которых превышает ½ диаметра; 2) отрыв кишки от брыжейки с явными признаками нарушения питания кишечной стенки; 3) множественные повреждения стенки кишки. Иссечение удаляемой части кишки производят между двумя жомами, которые накладывают на расстоянии 1 см один от другого на каждый конец кишки (приводящий и отводящий).
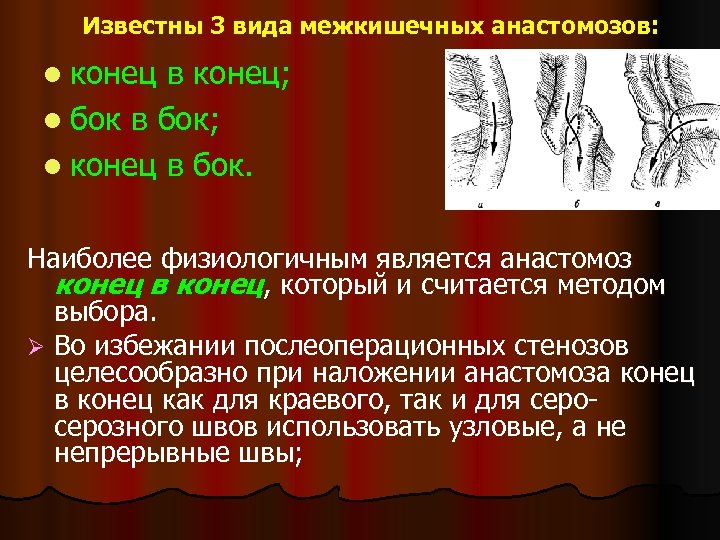 Известны 3 вида межкишечных анастомозов: l конец в конец; l бок в бок; l конец в бок. Наиболее физиологичным является анастомоз конец в конец, который и считается методом выбора. Ø Во избежании послеоперационных стенозов целесообразно при наложении анастомоза конец в конец как для краевого, так и для серозного швов использовать узловые, а не непрерывные швы;
Известны 3 вида межкишечных анастомозов: l конец в конец; l бок в бок; l конец в бок. Наиболее физиологичным является анастомоз конец в конец, который и считается методом выбора. Ø Во избежании послеоперационных стенозов целесообразно при наложении анастомоза конец в конец как для краевого, так и для серозного швов использовать узловые, а не непрерывные швы;
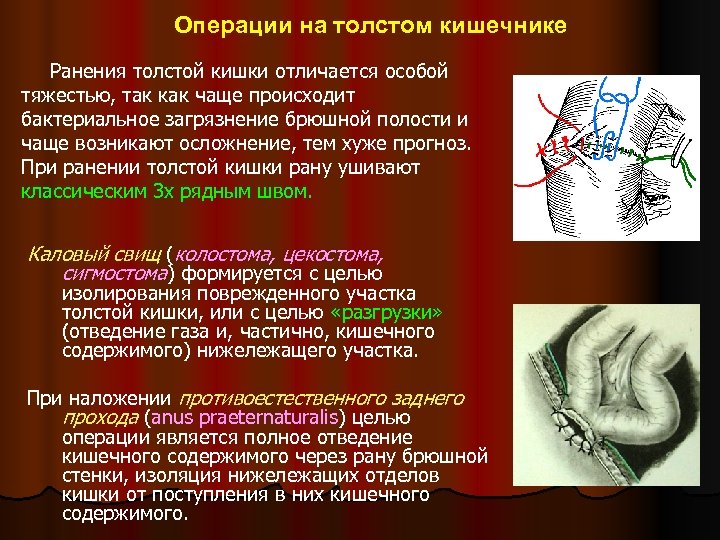 Операции на толстом кишечнике Ранения толстой кишки отличается особой тяжестью, так как чаще происходит бактериальное загрязнение брюшной полости и чаще возникают осложнение, тем хуже прогноз. При ранении толстой кишки рану ушивают классическим 3 х рядным швом. Каловый свищ (колостома, цекостома, сигмостома) формируется с целью изолирования поврежденного участка толстой кишки, или с целью «разгрузки» (отведение газа и, частично, кишечного содержимого) нижележащего участка. При наложении противоестественного заднего прохода (anus praeternaturalis) целью операции является полное отведение кишечного содержимого через рану брюшной стенки, изоляция нижележащих отделов кишки от поступления в них кишечного содержимого.
Операции на толстом кишечнике Ранения толстой кишки отличается особой тяжестью, так как чаще происходит бактериальное загрязнение брюшной полости и чаще возникают осложнение, тем хуже прогноз. При ранении толстой кишки рану ушивают классическим 3 х рядным швом. Каловый свищ (колостома, цекостома, сигмостома) формируется с целью изолирования поврежденного участка толстой кишки, или с целью «разгрузки» (отведение газа и, частично, кишечного содержимого) нижележащего участка. При наложении противоестественного заднего прохода (anus praeternaturalis) целью операции является полное отведение кишечного содержимого через рану брюшной стенки, изоляция нижележащих отделов кишки от поступления в них кишечного содержимого.
 Подвесная энтеростомия (С. С. Юдин) Направлена на борьбу с парезом кишечника при перитоните. Техника подвесной энтеростомии: а) шелковый кисетный шов накладывают вокруг центра намеченного прокола кишки; «кисет» должен располагаться строго посредине края кишки, противоположного прикреплению брыжейки; б) возле центра кисета кишечную стенку приподнимают двумя пинцетами и вскрывают просвет кишки. в) в полученное отверстие вставляют длинную (5060 см) дренажную трубку с достаточным числом боковых отверстий; г) трубку фиксируют к стенке кишки одиночным кетгутовым швом; после этого затягивают кисетный шов; д) в стороне от основного (срединного) операционного разреза троакаром или узким скальпелем делается прокол всех слоев брюшной стенки и через этот прокол резиновая трубка выводится наружу; е) трубка подтягивается до полного соприкосновения кишечной стенки с париетальной брюшиной.
Подвесная энтеростомия (С. С. Юдин) Направлена на борьбу с парезом кишечника при перитоните. Техника подвесной энтеростомии: а) шелковый кисетный шов накладывают вокруг центра намеченного прокола кишки; «кисет» должен располагаться строго посредине края кишки, противоположного прикреплению брыжейки; б) возле центра кисета кишечную стенку приподнимают двумя пинцетами и вскрывают просвет кишки. в) в полученное отверстие вставляют длинную (5060 см) дренажную трубку с достаточным числом боковых отверстий; г) трубку фиксируют к стенке кишки одиночным кетгутовым швом; после этого затягивают кисетный шов; д) в стороне от основного (срединного) операционного разреза троакаром или узким скальпелем делается прокол всех слоев брюшной стенки и через этот прокол резиновая трубка выводится наружу; е) трубка подтягивается до полного соприкосновения кишечной стенки с париетальной брюшиной.
 Подвесная энтеростомия (С. С. Юдин) Вторая часть задачи состоит в том, чтобы удержать дренажную трубку в толще брюшной стенки и поддерживать соприкосновение подтянутой петли кишки с париетальной брюшиной. Это и есть принцип «подвесной» энтеростомии. Задача эта решается следующим образом. На резиновую трубку надевают резиновое кольцо, которое опускает до поверхности кожи. Кольцо выполняет роль шайбы, удерживающей трубку. Место для выведения дренажа выбирают обычно по наружному краю прямых мышц живота. Если свищ накладывают на тощую кишку, то дренаж лучше выводить у края левой прямой мышцы, при наложении на подвздошную кишку – справа. В тяжелых случаях можно наложить две энтеростомы. Резиновое кольцо на трубке одним швом фиксируют к коже. v При хорошем течении послеоперационного периода энтеростома выполняет свою роль в течении 5 -6 суток. Трубка удаляется. Свищ заполняется грануляциями и закрывается. v В тяжелых случаях такая же операция может быть произведена и на толстой кишке (слепой, поперечной, сигмовидной). На толстой кишке эта операция имеет ещё значение «предохранительного клапана» , спасающего шва, наложенного на рану кишки, от перерастяжения кишечным содержимым.
Подвесная энтеростомия (С. С. Юдин) Вторая часть задачи состоит в том, чтобы удержать дренажную трубку в толще брюшной стенки и поддерживать соприкосновение подтянутой петли кишки с париетальной брюшиной. Это и есть принцип «подвесной» энтеростомии. Задача эта решается следующим образом. На резиновую трубку надевают резиновое кольцо, которое опускает до поверхности кожи. Кольцо выполняет роль шайбы, удерживающей трубку. Место для выведения дренажа выбирают обычно по наружному краю прямых мышц живота. Если свищ накладывают на тощую кишку, то дренаж лучше выводить у края левой прямой мышцы, при наложении на подвздошную кишку – справа. В тяжелых случаях можно наложить две энтеростомы. Резиновое кольцо на трубке одним швом фиксируют к коже. v При хорошем течении послеоперационного периода энтеростома выполняет свою роль в течении 5 -6 суток. Трубка удаляется. Свищ заполняется грануляциями и закрывается. v В тяжелых случаях такая же операция может быть произведена и на толстой кишке (слепой, поперечной, сигмовидной). На толстой кишке эта операция имеет ещё значение «предохранительного клапана» , спасающего шва, наложенного на рану кишки, от перерастяжения кишечным содержимым.
 Операции на желудке На желудке различают два вида операций: радикальные; паллиативные. Радикальные операции включают в себя удаление очага поражения (опухоли или язвы) и образование анастомоза оставшейся части желудка с кишечником; к ним относится в первую очередь резекция желудка. l Паллиативными операциями на желудке называются такие, которые направлены на восстановление прохождения содержимого желудка в кишечник при невозможности удалить основную причину из -за состояния больного или иноперабельности опухоли. К ним относится: Ø гастроэнтероанастомозы; Ø операции пилоропластики при пилоростенозах; Ø операции при кардиоспазме. v v l В желудочно-кишечной хирургии осуществляется несколько видов анастомозов в зависимости от характера операций: 1 - гастроэнтероанастомоз; 2 - еюноэзофагоанастомоз 3 - энтероанастомоз.
Операции на желудке На желудке различают два вида операций: радикальные; паллиативные. Радикальные операции включают в себя удаление очага поражения (опухоли или язвы) и образование анастомоза оставшейся части желудка с кишечником; к ним относится в первую очередь резекция желудка. l Паллиативными операциями на желудке называются такие, которые направлены на восстановление прохождения содержимого желудка в кишечник при невозможности удалить основную причину из -за состояния больного или иноперабельности опухоли. К ним относится: Ø гастроэнтероанастомозы; Ø операции пилоропластики при пилоростенозах; Ø операции при кардиоспазме. v v l В желудочно-кишечной хирургии осуществляется несколько видов анастомозов в зависимости от характера операций: 1 - гастроэнтероанастомоз; 2 - еюноэзофагоанастомоз 3 - энтероанастомоз.
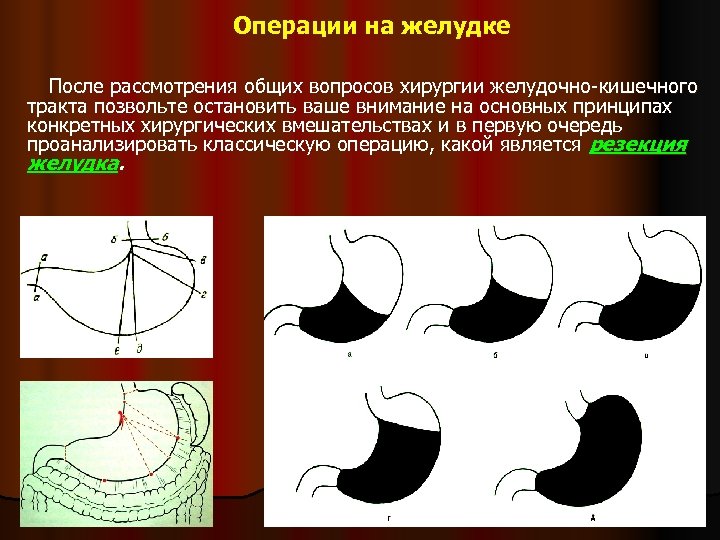 Операции на желудке После рассмотрения общих вопросов хирургии желудочно-кишечного тракта позвольте остановить ваше внимание на основных принципах конкретных хирургических вмешательствах и в первую очередь проанализировать классическую операцию, какой является резекция желудка.
Операции на желудке После рассмотрения общих вопросов хирургии желудочно-кишечного тракта позвольте остановить ваше внимание на основных принципах конкретных хирургических вмешательствах и в первую очередь проанализировать классическую операцию, какой является резекция желудка.
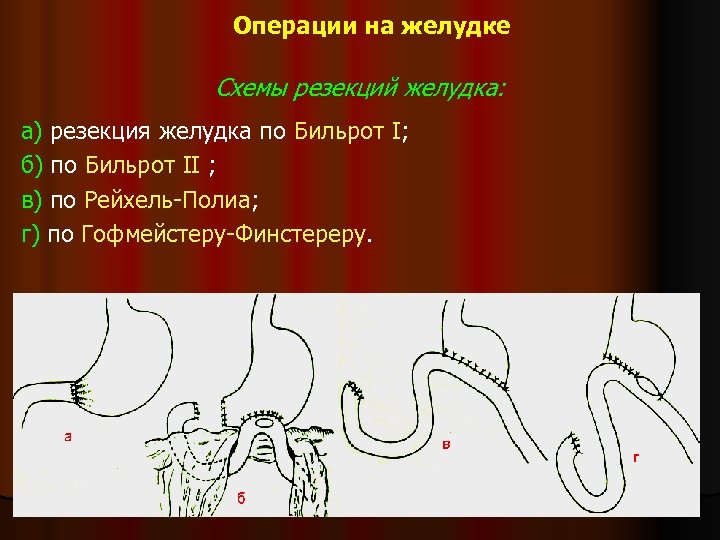 Операции на желудке Схемы резекций желудка: а) резекция желудка по Бильрот I; б) по Бильрот II ; в) по Рейхель-Полиа; г) по Гофмейстеру-Финстереру.
Операции на желудке Схемы резекций желудка: а) резекция желудка по Бильрот I; б) по Бильрот II ; в) по Рейхель-Полиа; г) по Гофмейстеру-Финстереру.
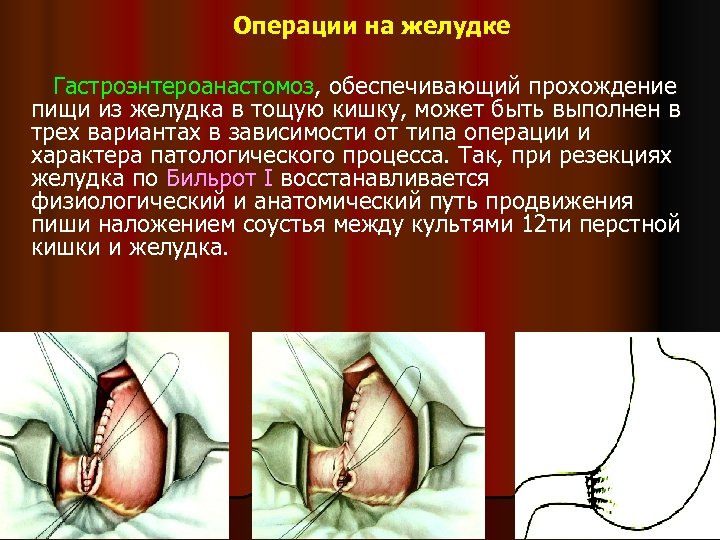 Операции на желудке Гастроэнтероанастомоз, обеспечивающий прохождение пищи из желудка в тощую кишку, может быть выполнен в трех вариантах в зависимости от типа операции и характера патологического процесса. Так, при резекциях желудка по Бильрот I восстанавливается физиологический и анатомический путь продвижения пиши наложением соустья между культями 12 ти перстной кишки и желудка.
Операции на желудке Гастроэнтероанастомоз, обеспечивающий прохождение пищи из желудка в тощую кишку, может быть выполнен в трех вариантах в зависимости от типа операции и характера патологического процесса. Так, при резекциях желудка по Бильрот I восстанавливается физиологический и анатомический путь продвижения пиши наложением соустья между культями 12 ти перстной кишки и желудка.
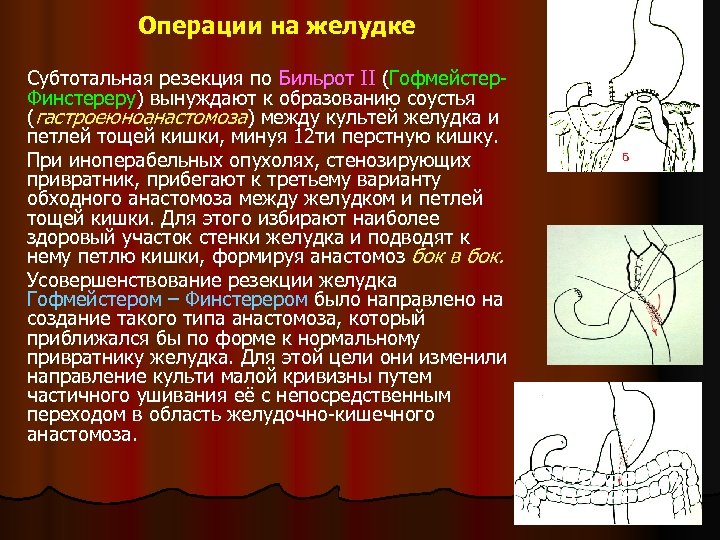 Операции на желудке Субтотальная резекция по Бильрот II (Гофмейстер. Финстереру) вынуждают к образованию соустья (гастроеюноанастомоза) между культей желудка и петлей тощей кишки, минуя 12 ти перстную кишку. При иноперабельных опухолях, стенозирующих привратник, прибегают к третьему варианту обходного анастомоза между желудком и петлей тощей кишки. Для этого избирают наиболее здоровый участок стенки желудка и подводят к нему петлю кишки, формируя анастомоз бок в бок. Усовершенствование резекции желудка Гофмейстером – Финстерером было направлено на создание такого типа анастомоза, который приближался бы по форме к нормальному привратнику желудка. Для этой цели они изменили направление культи малой кривизны путем частичного ушивания её с непосредственным переходом в область желудочно-кишечного анастомоза.
Операции на желудке Субтотальная резекция по Бильрот II (Гофмейстер. Финстереру) вынуждают к образованию соустья (гастроеюноанастомоза) между культей желудка и петлей тощей кишки, минуя 12 ти перстную кишку. При иноперабельных опухолях, стенозирующих привратник, прибегают к третьему варианту обходного анастомоза между желудком и петлей тощей кишки. Для этого избирают наиболее здоровый участок стенки желудка и подводят к нему петлю кишки, формируя анастомоз бок в бок. Усовершенствование резекции желудка Гофмейстером – Финстерером было направлено на создание такого типа анастомоза, который приближался бы по форме к нормальному привратнику желудка. Для этой цели они изменили направление культи малой кривизны путем частичного ушивания её с непосредственным переходом в область желудочно-кишечного анастомоза.
 Операции на желудке В тех же случаях, где радикальная операция не позволяет осуществить дуоденогастроанастомоз, Бильрот рекомендовал культю duodenum и культю желудка зашивать наглухо и формировать гастроэнтероанастомоз за счет подведения свободной петли. Тощей кишки длиной 15 – 20 см начиная от flexura duodenojejunalis к желудку (Бильрот II). l По методу Бильрот I после удаления части желудка восстанавливается физиологический путь прохождения пищевых масс. l По методике Бильрот II нарушается частично процесс пищеварения, так как дуоденальное содержимое воздействует на пищевые массы с опозданием, пройдя уже некоторый путь через подведенную петлю тощей кишки. l Выключение duodenum из пищеварительного тракта нередко служит причиной пептических язв, а также демпинг синдрома (damping англ. – угнетение, подавленное состояние). Применяют несколько вариантов гастроэнтероанастомозов при паллиативных операциях в зависимости от характера поражения желудка и брыжейки поперечной ободочной кишки. Петлю тонкой кишки можно подшить к задней или передней стенке желудка (gastroenteroanastomosis antecolica anterior; gastroenteroanastomosis retrocolica anterior ; gastroenteroanastomosis retrocolica posterior; gastroenteroanastomosis antecolica posterior).
Операции на желудке В тех же случаях, где радикальная операция не позволяет осуществить дуоденогастроанастомоз, Бильрот рекомендовал культю duodenum и культю желудка зашивать наглухо и формировать гастроэнтероанастомоз за счет подведения свободной петли. Тощей кишки длиной 15 – 20 см начиная от flexura duodenojejunalis к желудку (Бильрот II). l По методу Бильрот I после удаления части желудка восстанавливается физиологический путь прохождения пищевых масс. l По методике Бильрот II нарушается частично процесс пищеварения, так как дуоденальное содержимое воздействует на пищевые массы с опозданием, пройдя уже некоторый путь через подведенную петлю тощей кишки. l Выключение duodenum из пищеварительного тракта нередко служит причиной пептических язв, а также демпинг синдрома (damping англ. – угнетение, подавленное состояние). Применяют несколько вариантов гастроэнтероанастомозов при паллиативных операциях в зависимости от характера поражения желудка и брыжейки поперечной ободочной кишки. Петлю тонкой кишки можно подшить к задней или передней стенке желудка (gastroenteroanastomosis antecolica anterior; gastroenteroanastomosis retrocolica anterior ; gastroenteroanastomosis retrocolica posterior; gastroenteroanastomosis antecolica posterior).
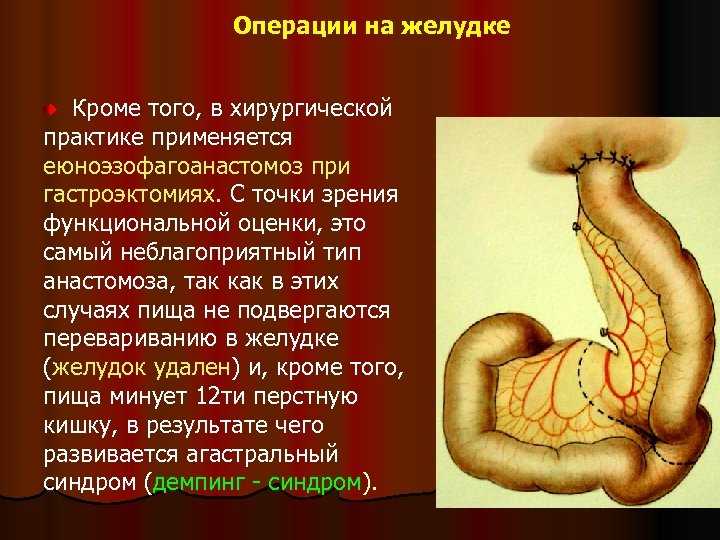 Операции на желудке Кроме того, в хирургической практике применяется еюноэзофагоанастомоз при гастроэктомиях. С точки зрения функциональной оценки, это самый неблагоприятный тип анастомоза, так как в этих случаях пища не подвергаются перевариванию в желудке (желудок удален) и, кроме того, пища минует 12 ти перстную кишку, в результате чего развивается агастральный синдром (демпинг - синдром).
Операции на желудке Кроме того, в хирургической практике применяется еюноэзофагоанастомоз при гастроэктомиях. С точки зрения функциональной оценки, это самый неблагоприятный тип анастомоза, так как в этих случаях пища не подвергаются перевариванию в желудке (желудок удален) и, кроме того, пища минует 12 ти перстную кишку, в результате чего развивается агастральный синдром (демпинг - синдром).
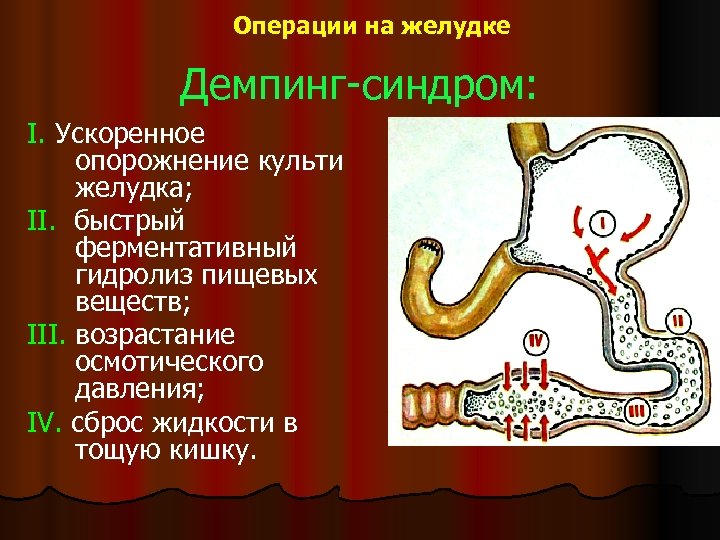 Операции на желудке Демпинг-синдром: I. Ускоренное опорожнение культи желудка; II. быстрый ферментативный гидролиз пищевых веществ; III. возрастание осмотического давления; IV. сброс жидкости в тощую кишку.
Операции на желудке Демпинг-синдром: I. Ускоренное опорожнение культи желудка; II. быстрый ферментативный гидролиз пищевых веществ; III. возрастание осмотического давления; IV. сброс жидкости в тощую кишку.
 Операции на желудке Синдром приводящей петли: I. Застой желчи в печеночных ходах, цирротические изменения; II. Развитие бактериальной флоры в слепой кишке; III. Дискенезия приводящей петли, застой кишечного содержимого; IV. Поступление содержимого из приводящей петли; V. Гипермоторная дискенезия отводящей петли.
Операции на желудке Синдром приводящей петли: I. Застой желчи в печеночных ходах, цирротические изменения; II. Развитие бактериальной флоры в слепой кишке; III. Дискенезия приводящей петли, застой кишечного содержимого; IV. Поступление содержимого из приводящей петли; V. Гипермоторная дискенезия отводящей петли.
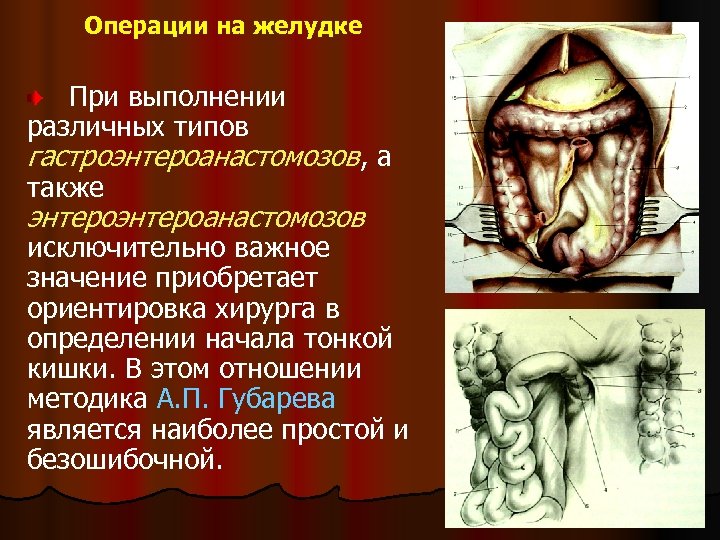 Операции на желудке При выполнении различных типов гастроэнтероанастомозов, а также энтероанастомозов исключительно важное значение приобретает ориентировка хирурга в определении начала тонкой кишки. В этом отношении методика А. П. Губарева является наиболее простой и безошибочной.
Операции на желудке При выполнении различных типов гастроэнтероанастомозов, а также энтероанастомозов исключительно важное значение приобретает ориентировка хирурга в определении начала тонкой кишки. В этом отношении методика А. П. Губарева является наиболее простой и безошибочной.
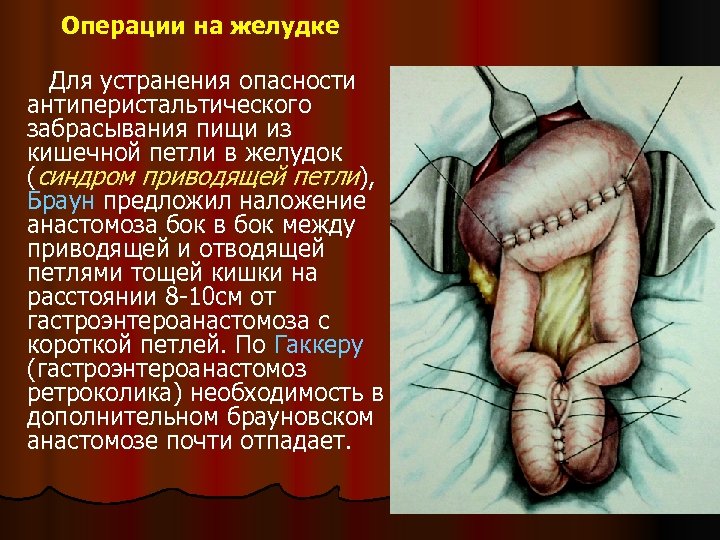 Операции на желудке Для устранения опасности антиперистальтического забрасывания пищи из кишечной петли в желудок (синдром приводящей петли), Браун предложил наложение анастомоза бок в бок между приводящей и отводящей петлями тощей кишки на расстоянии 8 -10 см от гастроэнтероанастомоза с короткой петлей. По Гаккеру (гастроэнтероанастомоз ретроколика) необходимость в дополнительном брауновском анастомозе почти отпадает.
Операции на желудке Для устранения опасности антиперистальтического забрасывания пищи из кишечной петли в желудок (синдром приводящей петли), Браун предложил наложение анастомоза бок в бок между приводящей и отводящей петлями тощей кишки на расстоянии 8 -10 см от гастроэнтероанастомоза с короткой петлей. По Гаккеру (гастроэнтероанастомоз ретроколика) необходимость в дополнительном брауновском анастомозе почти отпадает.
 Операции на желудке При опухолях, локализирующихся, в кардиальном отделе желудка по мотивам абластического исполнения требуется, удаление всего желудка (гастрэктомия). Однако А. А. Русанов (1969) удалял опухоль в пределах здоровых тканей, оставив часть тела и дна желудка. Из оставшейся части большой кривизны формируется уменьшенный желудок (трубка), который анастомозируют с пищеводом. l Обоснование такой резекции: ü наличие самостоятельных путей кровоснабжения оставшейся части желудка; ü наличие группы лимфатических узлов кардиального отдела с метастазами, которые удаляются при экономной резекции.
Операции на желудке При опухолях, локализирующихся, в кардиальном отделе желудка по мотивам абластического исполнения требуется, удаление всего желудка (гастрэктомия). Однако А. А. Русанов (1969) удалял опухоль в пределах здоровых тканей, оставив часть тела и дна желудка. Из оставшейся части большой кривизны формируется уменьшенный желудок (трубка), который анастомозируют с пищеводом. l Обоснование такой резекции: ü наличие самостоятельных путей кровоснабжения оставшейся части желудка; ü наличие группы лимфатических узлов кардиального отдела с метастазами, которые удаляются при экономной резекции.
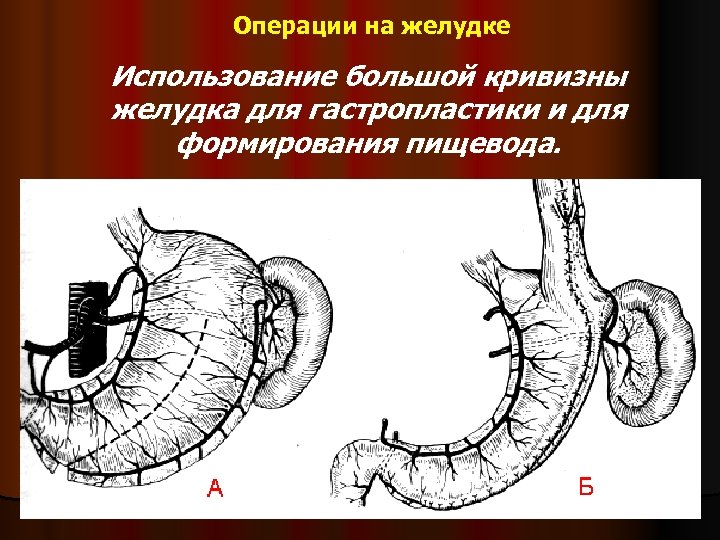 Операции на желудке Использование большой кривизны желудка для гастропластики и для формирования пищевода.
Операции на желудке Использование большой кривизны желудка для гастропластики и для формирования пищевода.
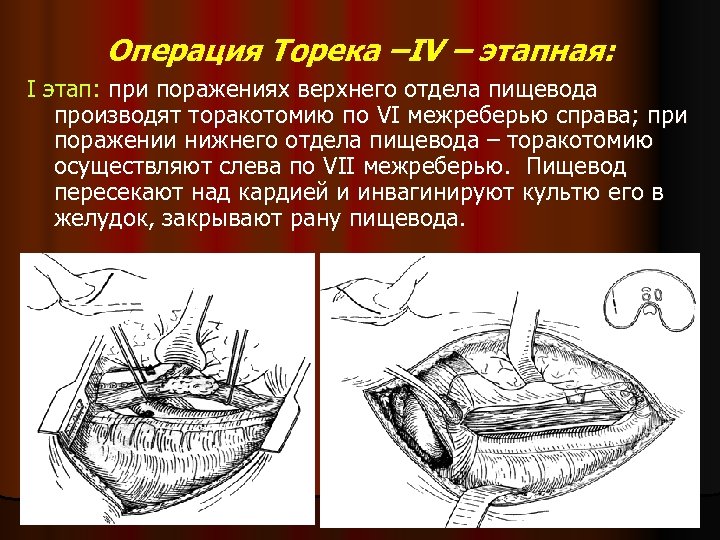 Операция Торека –IV – этапная: I этап: при поражениях верхнего отдела пищевода производят торакотомию по VI межреберью справа; при поражении нижнего отдела пищевода – торакотомию осуществляют слева по VII межреберью. Пищевод пересекают над кардией и инвагинируют культю его в желудок, закрывают рану пищевода.
Операция Торека –IV – этапная: I этап: при поражениях верхнего отдела пищевода производят торакотомию по VI межреберью справа; при поражении нижнего отдела пищевода – торакотомию осуществляют слева по VII межреберью. Пищевод пересекают над кардией и инвагинируют культю его в желудок, закрывают рану пищевода.

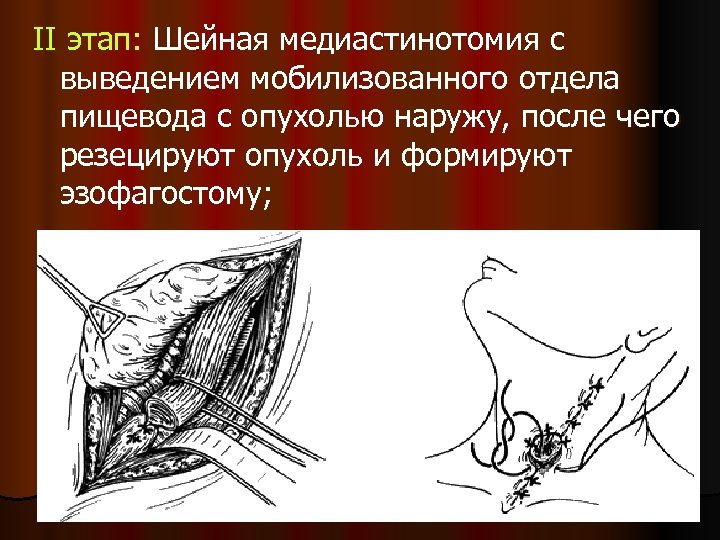 II этап: Шейная медиастинотомия с выведением мобилизованного отдела пищевода с опухолью наружу, после чего резецируют опухоль и формируют эзофагостому;
II этап: Шейная медиастинотомия с выведением мобилизованного отдела пищевода с опухолью наружу, после чего резецируют опухоль и формируют эзофагостому;
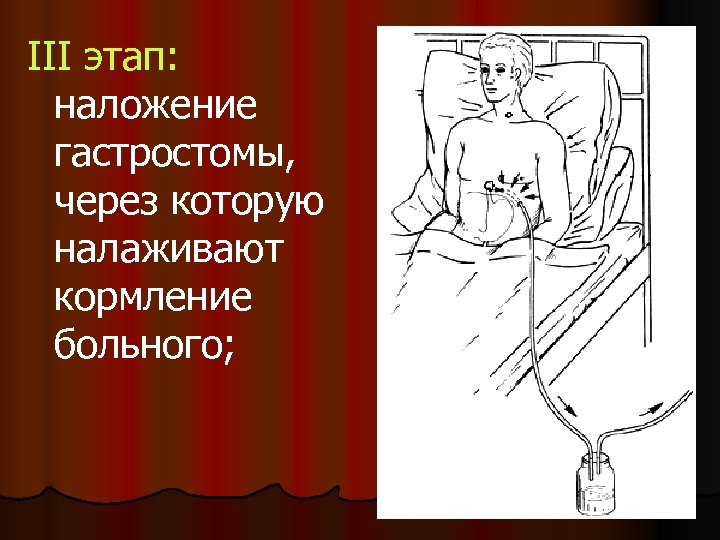 III этап: наложение гастростомы, через которую налаживают кормление больного;
III этап: наложение гастростомы, через которую налаживают кормление больного;
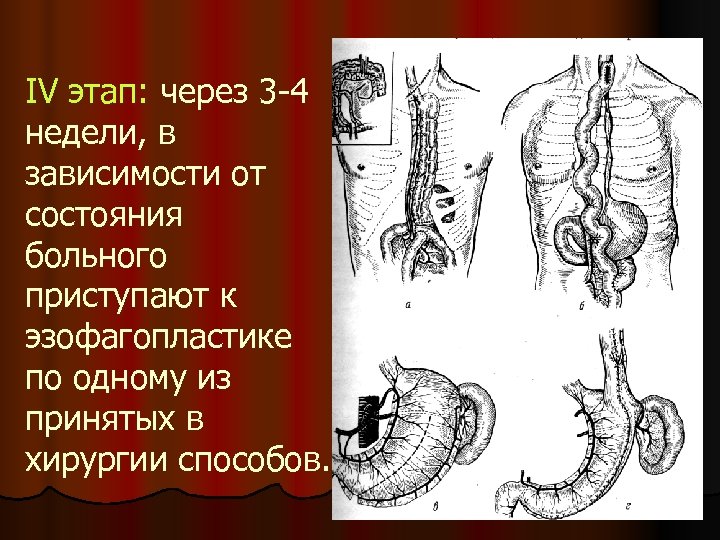 IV этап: через 3 -4 недели, в зависимости от состояния больного приступают к эзофагопластике по одному из принятых в хирургии способов.
IV этап: через 3 -4 недели, в зависимости от состояния больного приступают к эзофагопластике по одному из принятых в хирургии способов.
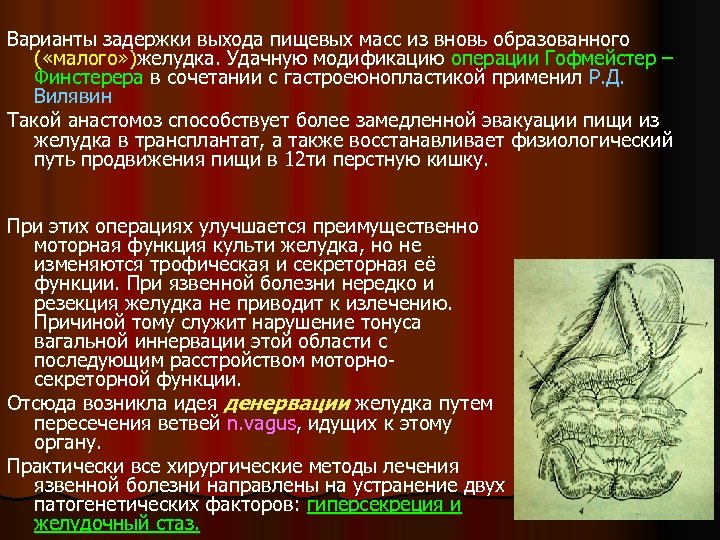 Варианты задержки выхода пищевых масс из вновь образованного ( «малого» )желудка. Удачную модификацию операции Гофмейстер – Финстерера в сочетании с гастроеюнопластикой применил Р. Д. Вилявин Такой анастомоз способствует более замедленной эвакуации пищи из желудка в трансплантат, а также восстанавливает физиологический путь продвижения пищи в 12 ти перстную кишку. При этих операциях улучшается преимущественно моторная функция культи желудка, но не изменяются трофическая и секреторная её функции. При язвенной болезни нередко и резекция желудка не приводит к излечению. Причиной тому служит нарушение тонуса вагальной иннервации этой области с последующим расстройством моторносекреторной функции. Отсюда возникла идея денервации желудка путем пересечения ветвей n. vagus, идущих к этому органу. Практически все хирургические методы лечения язвенной болезни направлены на устранение двух патогенетических факторов: гиперсекреция и желудочный стаз.
Варианты задержки выхода пищевых масс из вновь образованного ( «малого» )желудка. Удачную модификацию операции Гофмейстер – Финстерера в сочетании с гастроеюнопластикой применил Р. Д. Вилявин Такой анастомоз способствует более замедленной эвакуации пищи из желудка в трансплантат, а также восстанавливает физиологический путь продвижения пищи в 12 ти перстную кишку. При этих операциях улучшается преимущественно моторная функция культи желудка, но не изменяются трофическая и секреторная её функции. При язвенной болезни нередко и резекция желудка не приводит к излечению. Причиной тому служит нарушение тонуса вагальной иннервации этой области с последующим расстройством моторносекреторной функции. Отсюда возникла идея денервации желудка путем пересечения ветвей n. vagus, идущих к этому органу. Практически все хирургические методы лечения язвенной болезни направлены на устранение двух патогенетических факторов: гиперсекреция и желудочный стаз.
 Ваготомия ü трункулярная (атония желудка, рвоты); селективные ваготомии, сочетанные с l СПВ + дренирующие операции: ü дренирующими операциями. l При выполнении селективной ваготомии не следует забывать о большой вариабельности и топографии этих нервов. l Так, например, длинная передняя ветвь от левого n. vagus идет к желудку и к воротам печени. Задний правый n. vagus – к желудку и к печени. Эти ветви не следует пересекать. гастроэнтероанастомоз; антрумэктомия; иссечение привратникового жома без нарушения слизистой.
Ваготомия ü трункулярная (атония желудка, рвоты); селективные ваготомии, сочетанные с l СПВ + дренирующие операции: ü дренирующими операциями. l При выполнении селективной ваготомии не следует забывать о большой вариабельности и топографии этих нервов. l Так, например, длинная передняя ветвь от левого n. vagus идет к желудку и к воротам печени. Задний правый n. vagus – к желудку и к печени. Эти ветви не следует пересекать. гастроэнтероанастомоз; антрумэктомия; иссечение привратникового жома без нарушения слизистой.
 Более сложной операцией является гастростомия – создание постоянного, а также для ретроградного бужирования рубцовой стриктуры пищевода. Научную и техническую разработку этой операции осуществил в эксперименте В. А. Басов в 1842 г. что сыграло важную роль в развитии желудочной хирургии. Существует два типа гастростомии: с трубчатым каналом в передней стенке желудка по Витцелю и С. Д. Терновскому; с губовидным свищом, выступающим на поверхность передней стенки живота (Штамм-Кадер, Г. С. Топровер). Губовидный свищ более удобен, так как он позволяет довольно легко ввести зонд для кормления больного и вывести его после этого. Складки слизистой при этом закрывают просвет свища предохраняя от вытекания содержимого желудка.
Более сложной операцией является гастростомия – создание постоянного, а также для ретроградного бужирования рубцовой стриктуры пищевода. Научную и техническую разработку этой операции осуществил в эксперименте В. А. Басов в 1842 г. что сыграло важную роль в развитии желудочной хирургии. Существует два типа гастростомии: с трубчатым каналом в передней стенке желудка по Витцелю и С. Д. Терновскому; с губовидным свищом, выступающим на поверхность передней стенки живота (Штамм-Кадер, Г. С. Топровер). Губовидный свищ более удобен, так как он позволяет довольно легко ввести зонд для кормления больного и вывести его после этого. Складки слизистой при этом закрывают просвет свища предохраняя от вытекания содержимого желудка.
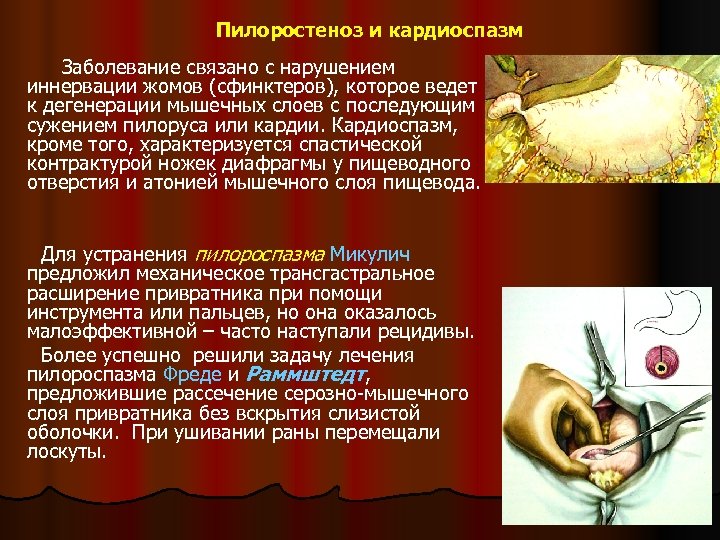 Пилоростеноз и кардиоспазм Заболевание связано с нарушением иннервации жомов (сфинктеров), которое ведет к дегенерации мышечных слоев с последующим сужением пилоруса или кардии. Кардиоспазм, кроме того, характеризуется спастической контрактурой ножек диафрагмы у пищеводного отверстия и атонией мышечного слоя пищевода. Для устранения пилороспазма Микулич предложил механическое трансгастральное расширение привратника при помощи инструмента или пальцев, но она оказалось малоэффективной – часто наступали рецидивы. Более успешно решили задачу лечения пилороспазма Фреде и Раммштедт, предложившие рассечение серозно-мышечного слоя привратника без вскрытия слизистой оболочки. При ушивании раны перемещали лоскуты.
Пилоростеноз и кардиоспазм Заболевание связано с нарушением иннервации жомов (сфинктеров), которое ведет к дегенерации мышечных слоев с последующим сужением пилоруса или кардии. Кардиоспазм, кроме того, характеризуется спастической контрактурой ножек диафрагмы у пищеводного отверстия и атонией мышечного слоя пищевода. Для устранения пилороспазма Микулич предложил механическое трансгастральное расширение привратника при помощи инструмента или пальцев, но она оказалось малоэффективной – часто наступали рецидивы. Более успешно решили задачу лечения пилороспазма Фреде и Раммштедт, предложившие рассечение серозно-мышечного слоя привратника без вскрытия слизистой оболочки. При ушивании раны перемещали лоскуты.
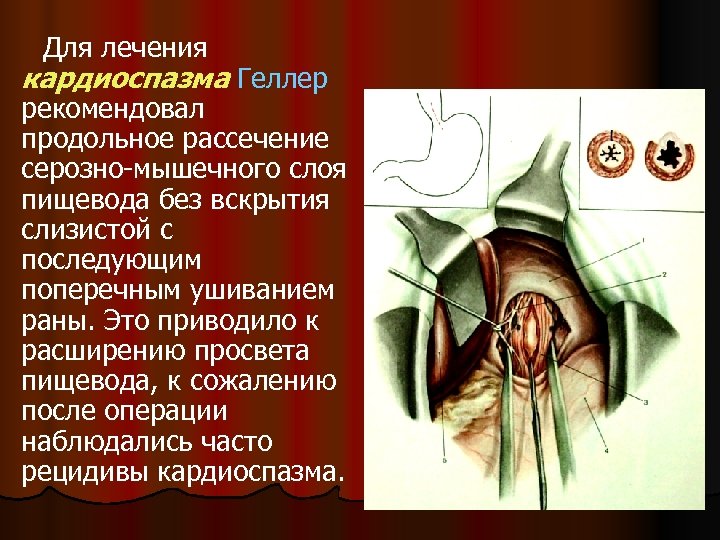 Для лечения кардиоспазма Геллер рекомендовал продольное рассечение серозно-мышечного слоя пищевода без вскрытия слизистой с последующим поперечным ушиванием раны. Это приводило к расширению просвета пищевода, к сожалению после операции наблюдались часто рецидивы кардиоспазма.
Для лечения кардиоспазма Геллер рекомендовал продольное рассечение серозно-мышечного слоя пищевода без вскрытия слизистой с последующим поперечным ушиванием раны. Это приводило к расширению просвета пищевода, к сожалению после операции наблюдались часто рецидивы кардиоспазма.
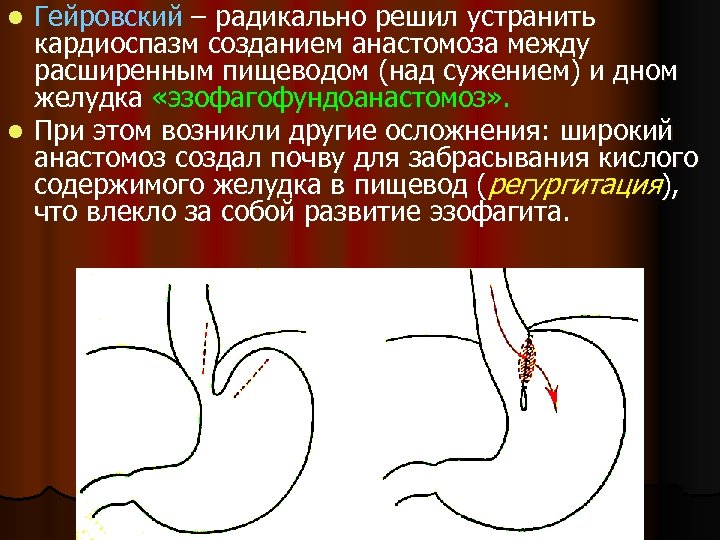 Гейровский – радикально решил устранить кардиоспазм созданием анастомоза между расширенным пищеводом (над сужением) и дном желудка «эзофагофундоанастомоз» . l При этом возникли другие осложнения: широкий анастомоз создал почву для забрасывания кислого содержимого желудка в пищевод (регургитация), что влекло за собой развитие эзофагита. l
Гейровский – радикально решил устранить кардиоспазм созданием анастомоза между расширенным пищеводом (над сужением) и дном желудка «эзофагофундоанастомоз» . l При этом возникли другие осложнения: широкий анастомоз создал почву для забрасывания кислого содержимого желудка в пищевод (регургитация), что влекло за собой развитие эзофагита. l
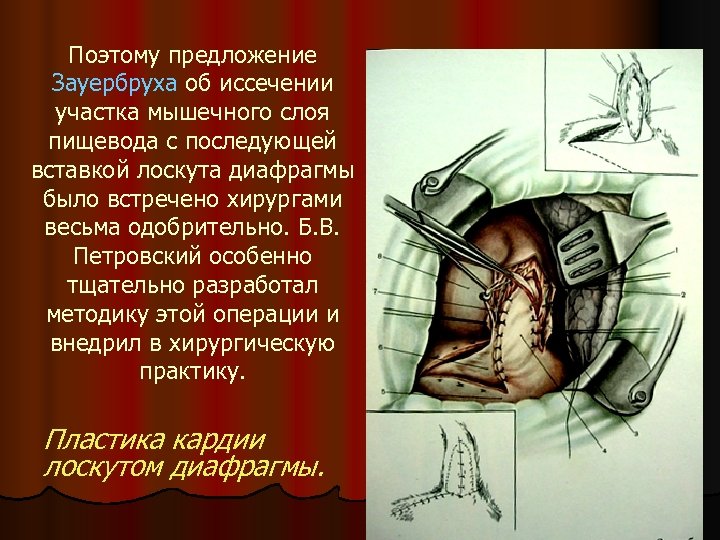 Поэтому предложение Зауербруха об иссечении участка мышечного слоя пищевода с последующей вставкой лоскута диафрагмы было встречено хирургами весьма одобрительно. Б. В. Петровский особенно тщательно разработал методику этой операции и внедрил в хирургическую практику. Пластика кардии лоскутом диафрагмы.
Поэтому предложение Зауербруха об иссечении участка мышечного слоя пищевода с последующей вставкой лоскута диафрагмы было встречено хирургами весьма одобрительно. Б. В. Петровский особенно тщательно разработал методику этой операции и внедрил в хирургическую практику. Пластика кардии лоскутом диафрагмы.
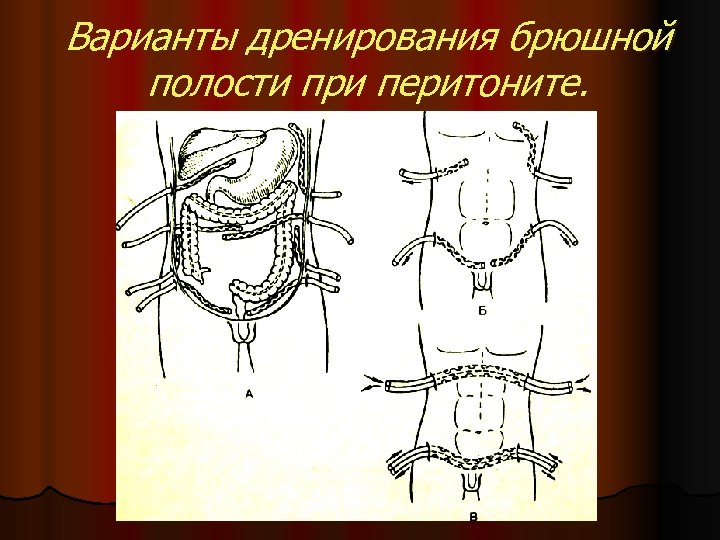 Варианты дренирования брюшной полости при перитоните.
Варианты дренирования брюшной полости при перитоните.
 Резекция тонкой кишки до 3 – 4 м ведет к тяжелым расстройствам обмена. Для борьбы с патологическими формами ожирения некоторые западные хирурги рекомендуют удаление 70 -80% длины тонкой кишки, либо ее выключение без резекции. 2 й метод заслуживает внимания с выключением из процесса половины тонкой кишки.
Резекция тонкой кишки до 3 – 4 м ведет к тяжелым расстройствам обмена. Для борьбы с патологическими формами ожирения некоторые западные хирурги рекомендуют удаление 70 -80% длины тонкой кишки, либо ее выключение без резекции. 2 й метод заслуживает внимания с выключением из процесса половины тонкой кишки.
 l. Толстая кишка – язвенный колит, диффузный полипоз. Резекция ведет к изнурительным поносам, истощению и смерти. ØЗадача хирурга – создать условия длительного удерживания пищевого химуса в кишечнике. Различные виды илеоколопластики, в частности илеотрансверзопластика, при которой обширные дефекты толстой кишки (после колэктомии) замещаются трансплантатом подвздошной кишки (антиперистальтическое включение).
l. Толстая кишка – язвенный колит, диффузный полипоз. Резекция ведет к изнурительным поносам, истощению и смерти. ØЗадача хирурга – создать условия длительного удерживания пищевого химуса в кишечнике. Различные виды илеоколопластики, в частности илеотрансверзопластика, при которой обширные дефекты толстой кишки (после колэктомии) замещаются трансплантатом подвздошной кишки (антиперистальтическое включение).
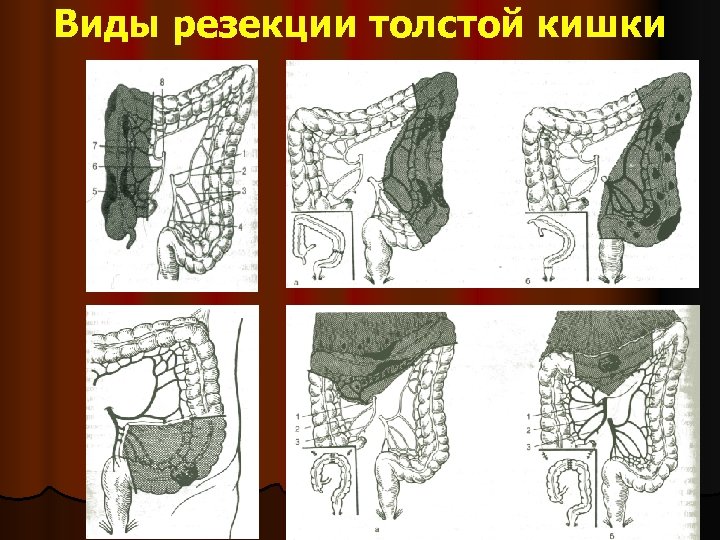 Виды резекции толстой кишки
Виды резекции толстой кишки
 Дальнейшие знания, умения и навыки по топографической анатомии органов брюшной полости и технике операций на органах ЖКТ, Вы освоите на практических занятиях в IV курсе.
Дальнейшие знания, умения и навыки по топографической анатомии органов брюшной полости и технике операций на органах ЖКТ, Вы освоите на практических занятиях в IV курсе.


