ВИЧ у беременных.ppt
- Количество слайдов: 46

Кафедра акушерства и гинекологии СИНДРОМ ПРИОБРЕТЁННОГО ИММУНОДЕФИЦИТА (СПИД) У БЕРЕМЕННЫХ

СИНДРОМ ПРИОБРЕТЁННОГО ИММУНОДЕФИЦИТА (СПИД) У БЕРЕМЕННЫХ (МКБ-Х В 20 -В 24) · Заболевание описано в 1981 году у 33 пациентов до 30 лет с саркомой Капоши и пневмоцистной пневмонией (Gey-related immune deficiency, иммунодефицит гомосексуалистов) · Вирус открыт в 1983 году французскими учёными Франсуазой Барре-Синусси и Люком Монтанье (Нобелевские лауреаты 2008 года) · Пути передачи: половой, парэнтеральный, трансплацентарный и перинатальный. · ВИЧ не передаётся при бытовом контакте, через слюну и насекомых

· Вирус относится к классу ретровирусов и поражает живые клетки, имеющие CD 4 антиген (особенно Т-лимфоциты (Тхелперы), нейроны, энтероциты · Для репликации ВИЧ проникает в живую клетку, встраивает свой генетический материал в ДНК клеточного ядра (фермент обратная транскриптаза - для проникновения в ДНК, протеаза – созревания вирусных белков)

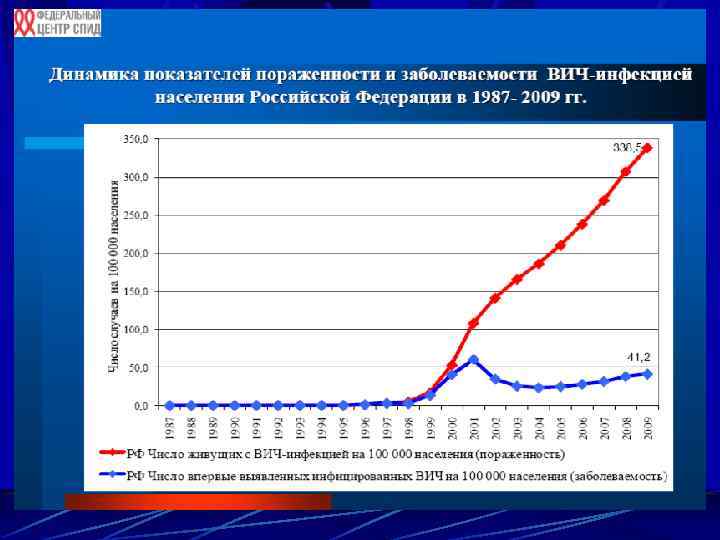
ВИЧ обладает высокой изменчивостью ВИЧ блокирует механизмы защиты хозяина По мере угнетения иммунитета активизируются оппортунистические инфекции

СИНДРОМ ПРИОБРЕТЁННОГО ИММУНОДЕФИЦИТА (СПИД) У БЕРЕМЕННЫХ (МКБ-Х В 20 -В 24) · Антитела к ВИЧ формируются через 8 -24 месяца · Инкубационный период от 1, 5 до 6 лет; продолжительность жизни после клинического дебюта около 11 лет · Клинические проявления: генерализованная лимфоаденопатия, лихорадка, диарея, потеря массы тела, грибковые и герпетические поражения, пневмоцистная пневмония, саркома Капоши, амнезия, деменция, менингит, энцефалит

Классификация Инкубационная стадия Стадия первичных проявлений Стадия вторичных заболеваний (вирусные, грибковые, бактериальные, протозойные инфекции, снижение массы тела) Терминальная стадия (генерализация инфекции, в том числе туберкулёз, саркома Капоши, деменция, кахексия)











ХМАО Всего зарегистрировано: 18212 человек. Женщин – 6201. Мужчин – 12011. Всего родов – 2495 Всего ВИЧ-инфицированных детей – 135 За 2012 г – всего 234 родов у женщин с ВИЧинфекцией Всего состоит – 14208 человек.

ВИЧ-инфицированная женщина может иметь детей (дискордантные пары) Степень тяжести заболевания определяет частоту гестационных осложнений В 2, 5 раза чаще плацентарная недостаточность; в 3 раза – преждевременные роды; в 5 раз – задержка развития плода, анемия, маловодие Частота послеродовых осложнений (исключая терминальную стадию) сопоставима с популяционными показателями

Плацентарная недостаточность у ВИЧинфицированных Васкулиты и тромбозы сосудов плаценты на фоне хорионита Гипоксия и задержка развития плода: симметричная форма в период плацентации, асимметричная форма после 16 недели На фоне вирусной иммуносупрессии регистрируется восходящее и гематогенное инфицирование околоплодных вод, лёгких и желудочно-кишечного тракта. Невынашивание беременности на фоне инфицирования: самопроизвольный аборт и гибель плода в первом триместре; преждевременные роды (70%-отхождение вод)

Восходящее инфицирование: кольпит-цервицит-околоплодные водымембранит-амнионит хориальной пластинки-периваскулит пуповиныпоражение лёгких, кишечного тракта и кожи- гибель плода Нисходящее инфицирование (острый аппендицит, пиосальпинкс): сальпингит-околоплодные воды-мембранитамнионит хориальной пластинкипериваскулит пуповины-поражение лёгких, кишечного тракта и кожи- гибель плода

Гематогенное инфицирование Васкулиты плацентарного ложаинтервилузит-васкулит хориальной пластинки-флебит и эндартериит пуповины-гепатит-менингит-сепсисгибель плода Гематогенное инфицирование характерно у беременных с экстрагенитальными очагами инфекции (вирусы, паразиты, микоплазмы, листерии, трепонемы, токсоплазмы)

Патогенез внутриутробного инфицирования Повреждающее действие воспаления (альтерация, экссудация, пролиферация: гидронефроз, гидроцефалия, нарушения ритма сердца плода) Интоксикация продуктами метаболизма инфекционного агента Тератогенные дефекты развития Нарушение цитокинового баланса (про- и противовоспалительных компонентов, в частности угнетение системы интерферонов )

Заражение ребенка от ВИЧ-инфицированной матери возможно во время беременности, особенно на поздних сроках (после 30 недель), во время родов и при грудном вскармливании и составляет 20– 40%. Применение современных методов профилактики снижает риск заражения ребенка ВИЧ-инфекцией от матери до 1– 2%: – прием антиретровирусных препаратов (во время беременности, родов и в послеродовый период) и – немедикаментозных мер, среди которых наиболее важными являются тактика ведения родов, направленная на снижение риска передачи ВИЧ ребенку, и полная замена грудного вскармливания искусственным. Согласно современным представлениям, выявление ВИЧинфекции у беременной женщины является показанием к проведению профилактики передачи ВИЧ от матери ребенку, а не к прерыванию беременности.

С целью проведения профилактики передачи ВИЧ от матери ребенку все беременные женщины, планирующие сохранить беременность (не состоящие на диспансерном учете в Центре СПИД), должны быть обследованы на антитела к ВИЧ двукратно: – при первичном обращении по поводу беременности; – на 31– 33 -й неделе беременности (если инфицирование не было выявлено при первом тестировании). Если обследование не было проведено дважды во время беременности, оно проводится при госпитализации в акушерский стационар на роды.

В экстренных случаях (если женщина поступает на роды не обследованной) и при отсутствии достаточного времени для получения результатов обследования стандартными методами проводится исследование на антитела к ВИЧ с помощью экспресс-методов. Получение положительного результата экспресс-теста является основанием для принятия решения о назначении химиопрофилактики передачи ВИЧ от матери ребенку. Параллельно с обследованием с помощью экспрессметодов проводится исследование на антитела к ВИЧ стандартными методами. Положительный результат обследования на АТ к ВИЧ (ИФА и иммунный блоттинг) является лабораторным критерием ВИЧ-инфекции. Постановка диагноза «ВИЧ-инфекция» осуществляется на основании комплексной оценки эпидемиологических, клинических и лабораторных данных.

Беременные женщины с установленным диагнозом «ВИЧ-инфекция» наблюдаются совместно акушером-гинекологом различных ЛПУ и специалистом Центра по профилактике и борьбе со СПИДом (или врачом-инфекционистом ЛПУ под методическим руководством специалистов ЦППБ-СПИД). Обследование ВИЧ-инфицированной женщины осуществляется при постановке на учет по беременности или выявлении беременности у ВИЧ-инфицированной женщины, а затем – в соответствии с отечественными рекомендациями по диспансерному наблюдению ВИЧинфицированных пациентов и согласно принятым схемам динамического наблюдения беременных.

При выявлении у женщины сочетания ВИЧинфекции и беременности проводится клиниколабораторное обследование (определяются стадия заболевания, уровень СD 4 -лимфоцитов, вирусная нагрузка) для выявления показаний к назначению лечения ВИЧ-инфекции. По результатам обследования назначают антиретровирусные препараты. При невозможности определить вирусную нагрузку и/или уровень CD 4 -лимфоцитов в период беременности назначают схемы, состоящие из трех антиретровирусных препаратов (высокоактивная антиретровирусная терапия – ВААРТ)

ВААРТ сопровождается побочными эффектами (у 30% - тошнота, рвота, диарея) Беременность, наступившую на фоне ВААРТ, рекомендуется прервать (тератогенное действие) Неудобный режим приёма (каждые 6 или 8 часов, постоянно, много лет) Соблюдение температурного режима хранения препарата (15ºС), то есть в холодильнике Высокая стоимость (25000 рублей/месяц) Ограничение комплаентности (приверженности лечению)

Вертикальная передача ВИЧ сократилась в 10 раз (в развитых странах - 20% в 1990 -95 годах, сейчас 1 -2%) в результате антиретровирусной терапии при беременности и в родах, расширению показаний для операции кесарева сечения и запрещению грудного вскармливания

Около 60% ВИЧ-инфицированных детей заражаются во время родов – этот этап является наиболее важным в профилактике вертикальной передачи ВИЧ. Снижение риска заражения ребенка в период родов достигается сочетанием химиопрофилактики и выбора способа родоразрешения, направленного на предупреждение контакта ребенка с биологическими жидкостями матери. Окончательное решение о способе родов ВИЧинфицированной беременной женщины принимается в индивидуальном порядке с учетом интересов матери и ребёнка

Плановое кесарево сечение для профилактики интранатального заражения ребенка ВИЧ рекомендовано, если имеется одно и более из следующих показаний: 1) количество вируса в крови матери (вирусная нагрузка) при последнем исследовании перед родами более 1000 коп/мл; 2) нет данных о величине вирусной нагрузки перед родами; 3) химиопрофилактика была начата на сроке беременности 34 недели и более; 4) химиопрофилактика в период беременности не проводилась; 5) нет возможности провести химиопрофилактику в родах. Если принято решение о проведении планового кесарева сечения, за 3 часа до операции начинают внутривенное введение зидовудина из расчета: в первый час – 2 мг/кг, затем 1 мг/кг/час до пересечения пуповины

ОСОБЕННОСТИ ВЕДЕНИЯ РОДОВ ЧЕРЕЗ ЕСТЕСТВЕННЫЕ РОДОВЫЕ ПУТИ – продолжительность безводного периода более 4– 6 часов крайне нежелательна, так как риск инфицирования ребенка значительно увеличивается; – проводится обработка влагалища 0, 25%-м водным раствором хлоргексидина при поступлении на роды (при первом влагалищном исследовании), а при наличии кольпита – при каждом последующем влагалищном исследовании. При безводном промежутке более 4 часов обработку влагалища хлоргексидином проводят каждые 2 часа;

Все акушерские манипуляции в период родов (перинетомия, амниотомия, наложение акушерских щипцов, вакуумэкстракция плода, инвазивный мониторинг плода) должны быть обоснованы, не рекомендуется проведение данных процедур в рутинном порядке. Сразу после рождения ребенку необходимо промыть глаза водой и провести гигиеническое купание в растворе хлоргексидина (50 мл 0, 25%-го раствора хлоргексидина на 10 литров воды); при невозможности использования хлоргексидина ребенка купают в воде с мылом.

Прикладывание ребенка к груди или вскармливание молоком ВИЧ инфицированной женщины увеличивает риск инфицирования ребенка на 16– 27%. Дополнительными факторами риска инфицирования ребенка при грудном вскармливании служат трещины сосков и абсцесс молочной железы у матери, кандидоз полости рта ребёнка

Антиретровирусные препараты назначаются: – во время беременности (1 -й этап); – во время родов (2 -й этап); – ребенку после рождения (3 -й этап).

В I триместре беременности (период эмбрионального и фетального онтогенеза) плод наиболее чувствителен к воздействию фармакологических препаратов, поэтому по возможности в I триместре беременности АРВП не назначают.

Выбор схемы антиретровирусных препаратов для беременной ВИЧинфицированной женщины определяется: – стадией ВИЧ-инфекции; – величиной вирусной нагрузки (минимальный уровень определения: 20 -50 копий/мл); – уровнем CD 4 -лимфоцитов (менее 700 клеток/мкл); – сроком гестации (2 -й и 3 -й триместры); – наличием и характером сопутствующих заболеваний.

Предпочтительным вариантом профилактики передачи ВИЧ от матери ребенку во время беременности является назначение комбинации трех антиретровирусных препаратов (ВААРТ) В состав схемы включают 2 НИОТ + 1 ННИОТ или 1 ИП. нуклеозидные ингибиторы обратной транскриптазы ВИЧ (НИОТ): зидовудин (азидотимидин); фосфазид (никавир); ламивудин (зеффикс); ненуклеозидные ингибиторы обратной транскриптазы ВИЧ (ННИОТ): невирапин (вирамун); ингибиторы протеазы ВИЧ (ИП): саквинавир (инвираза); лопинавир+ритонавир (калетра); нелфинавир (вирасепт);

Назначение беременной женщине одного препарата (монотерапия зидовудином или фосфазидом) допускается в исключительных случаях при одновременном наличии следующих условий: – вирусная нагрузка во время беременности менее 1000 коп/мл; – беременная женщина не нуждается в лечении ВИЧ-инфекции; – женщина не получала зидовудин или фосфазид во время предыдущих беременностей для профилактики передачи ВИЧ ребенку; – поступление на наблюдение на сроке беременности менее 30 недель.

Перед назначением АРВП с женщиной проводится беседа (консультирование), в ходе которой беременную информируют о: – целях назначения антиретровирусных препаратов; – вероятности рождения ребенка, не зараженного ВИЧ, при проведении профилактики или отказе от нее; – возможных побочных эффектах применяемых препаратов. Задача такого консультирования –назначить женщине антиретровирусные препараты и мотивировать женщину принимать их в соответствии с назначенной схемой. Пациентке предлагается подписать информированное согласие на проведение химиопрофилактики передачи ВИЧ от матери ребенку

Некоторые итоги реализации проекта «Мать и дитя» по профилактике вертикальной передачи ВИЧ-инфекции в автономном округе Большинство ВИЧ-инфицированных женщин находятся в начале репродуктивного возраста (26– 27 лет). Более трети женщин имеют достаточно длительный анамнез ВИЧ-инфекции, ВИЧ у них выявлен семь лет назад и ранее. Чаще всего ВИЧ-инфекция выявляется при обследовании во время беременности. Лишь у 14% женщин ВИЧ выявлен в результате их личного желания пройти обследование.

Половой путь передачи становится основным путем инфицирования ВИЧ, однако употребление инъекционных наркотиков также остается значимой причиной ВИЧинфицирования. Это подтверждается высокой распространенностью вирусного гепатита С среди ВИЧ-инфицированных женщин, достигающей 48%.

Среди ВИЧ-инфицированных женщин значительно распространены ИППП и другие инфекции репродуктивных органов, которые повышают риск инфицирования ВИЧ плода/ребенка во время беременности и родов, а также полового партнера. Необходимо улучшить обследование на ИППП всех ВИЧ-инфицированных женщин для проведения своевременного лечения. Примерно половина ВИЧ-инфицированных женщин находятся в трудной жизненной ситуации: у них одно или несколько серьезных заболеваний, они одиноки, самостоятельно воспитывают детей, не имеют постоянной работы.

Изучение историй родов показало, что в 2005– 2009 годах частота проведения кесарева сечения ВИЧ-инфицированным женщинам была несколько выше, чем в общей популяции (23% и 19% соответственно). Опрос ВИЧ-инфицированных женщин в 2009 году выявил рост доли родоразрешения путем планового кесарева сечения до 33%. Снижение частоты вертикальной передачи в автономном округе до 6, 2% (РФ- 10, 6%)

Безопасность медицинских работников За период 1987 по 2009 годы в РФ выявлено более 300 ВИЧ-позитивных медицинских работника, из них только у трёх доказана профессиональная связь. Риск заражения ВИЧ-инфекцией при повреждении кожных покровов медицинским инструментом составляет 0, 3%(медицинские рекомендации № 5961 -РХ от 6. 08. 2007 года профилактике ВИЧ-инфекции у медицинских работников)
ВИЧ у беременных.ppt