лекция пренатальная диагностика.ppt
- Количество слайдов: 134
 кафедра акушерства и гинекологии ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Усова Анна Владимировна К. м. н. , ассистент кафедры
кафедра акушерства и гинекологии ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Усова Анна Владимировна К. м. н. , ассистент кафедры
 Пренатальная диагностика область медицины, которая занимается дородовым выявлением различных патологических состояний плода, в том числе диагностикой врожденных пороков развития (ВПР) и врожденных наследственных заболеваний (ВНЗ).
Пренатальная диагностика область медицины, которая занимается дородовым выявлением различных патологических состояний плода, в том числе диагностикой врожденных пороков развития (ВПР) и врожденных наследственных заболеваний (ВНЗ).
 Большинство детей рождаются генетически и клинически здоровыми.
Большинство детей рождаются генетически и клинически здоровыми.
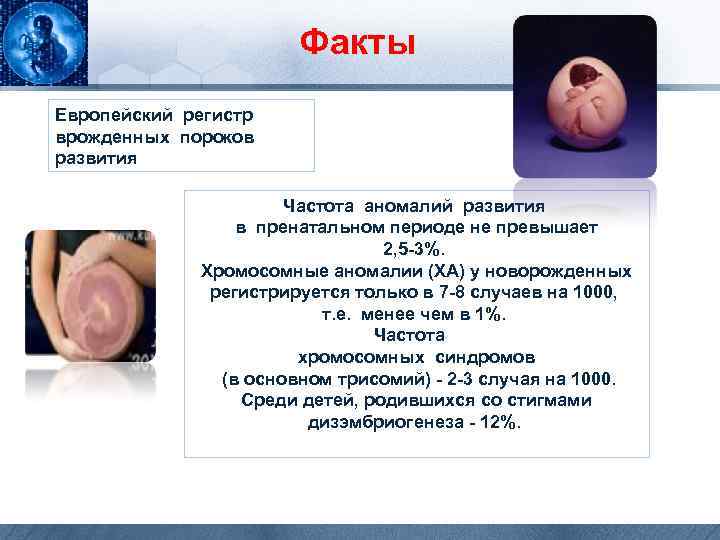 Факты Европейский регистр врожденных пороков развития Частота аномалий развития в пренатальном периоде не превышает 2, 5 -3%. Хромосомные аномалии (ХА) у новорожденных регистрируется только в 7 -8 случаев на 1000, т. е. менее чем в 1%. Частота хромосомных синдромов (в основном трисомий) - 2 -3 случая на 1000. Среди детей, родившихся со стигмами дизэмбриогенеза - 12%.
Факты Европейский регистр врожденных пороков развития Частота аномалий развития в пренатальном периоде не превышает 2, 5 -3%. Хромосомные аномалии (ХА) у новорожденных регистрируется только в 7 -8 случаев на 1000, т. е. менее чем в 1%. Частота хромосомных синдромов (в основном трисомий) - 2 -3 случая на 1000. Среди детей, родившихся со стигмами дизэмбриогенеза - 12%.
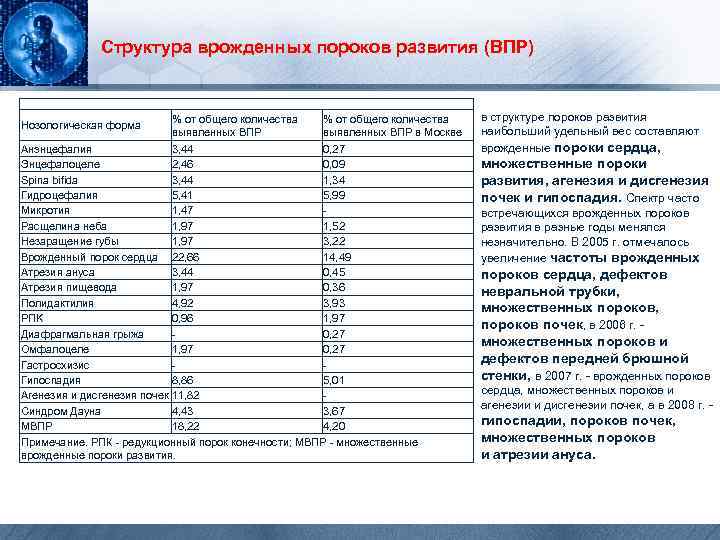 Структура врожденных пороков развития (ВПР) Нозологическая форма % от общего количества выявленных ВПР в Москве Анэнцефалия 3, 44 0, 27 Энцефалоцеле 2, 46 0, 09 Spina bifida 3, 44 1, 34 Гидроцефалия 5, 41 5, 99 Микротия 1, 47 Расщелина неба 1, 97 1, 52 Незаращение губы 1, 97 3, 22 Врожденный порок сердца 22, 66 14, 49 Атрезия ануса 3, 44 0, 45 Атрезия пищевода 1, 97 0, 36 Полидактилия 4, 92 3, 93 РПK 0, 96 1, 97 Диафрагмальная грыжа 0, 27 Омфалоцеле 1, 97 0, 27 Гастросхизис Гипоспадия 8, 86 5, 01 Агенезия и дисгенезия почек 11, 82 Синдром Дауна 4, 43 3, 67 МВПР 18, 22 4, 20 Примечание. РПК - редукционный порок конечности; МВПР - множественные врожденные пороки развития. в структуре пороков развития наибольший удельный вес составляют врожденные пороки сердца, множественные пороки развития, агенезия и дисгенезия почек и гипоспадия. Спектр часто встречающихся врожденных пороков развития в разные годы менялся незначительно. В 2005 г. отмечалось увеличение частоты врожденных пороков сердца, дефектов невральной трубки, множественных пороков, пороков почек, в 2006 г. - множественных пороков и дефектов передней брюшной стенки, в 2007 г. - врожденных пороков сердца, множественных пороков и агенезии и дисгенезии почек, а в 2008 г. - гипоспадии, пороков почек, множественных пороков и атрезии ануса.
Структура врожденных пороков развития (ВПР) Нозологическая форма % от общего количества выявленных ВПР в Москве Анэнцефалия 3, 44 0, 27 Энцефалоцеле 2, 46 0, 09 Spina bifida 3, 44 1, 34 Гидроцефалия 5, 41 5, 99 Микротия 1, 47 Расщелина неба 1, 97 1, 52 Незаращение губы 1, 97 3, 22 Врожденный порок сердца 22, 66 14, 49 Атрезия ануса 3, 44 0, 45 Атрезия пищевода 1, 97 0, 36 Полидактилия 4, 92 3, 93 РПK 0, 96 1, 97 Диафрагмальная грыжа 0, 27 Омфалоцеле 1, 97 0, 27 Гастросхизис Гипоспадия 8, 86 5, 01 Агенезия и дисгенезия почек 11, 82 Синдром Дауна 4, 43 3, 67 МВПР 18, 22 4, 20 Примечание. РПК - редукционный порок конечности; МВПР - множественные врожденные пороки развития. в структуре пороков развития наибольший удельный вес составляют врожденные пороки сердца, множественные пороки развития, агенезия и дисгенезия почек и гипоспадия. Спектр часто встречающихся врожденных пороков развития в разные годы менялся незначительно. В 2005 г. отмечалось увеличение частоты врожденных пороков сердца, дефектов невральной трубки, множественных пороков, пороков почек, в 2006 г. - множественных пороков и дефектов передней брюшной стенки, в 2007 г. - врожденных пороков сердца, множественных пороков и агенезии и дисгенезии почек, а в 2008 г. - гипоспадии, пороков почек, множественных пороков и атрезии ануса.
 По данным ВОЗ 4 -6% новорожденных страдают ВНЗ 2% ВПР являются следствием воздействия на беременную медикаментов, вредных веществ, рентгеновского облучения или вирусов в 98% всех случаев формирование ВПР обусловлено случайными мутациями и наследственностью родителей. Непосредственными причинами ВПР в 15 -20% случаев являются наследственные (генетические) факторы, в 8 -10% - факторы внешней среды или заболевания матери (сахарный диабет) в 65% всех случаев причины ВПР остаются неизвестными.
По данным ВОЗ 4 -6% новорожденных страдают ВНЗ 2% ВПР являются следствием воздействия на беременную медикаментов, вредных веществ, рентгеновского облучения или вирусов в 98% всех случаев формирование ВПР обусловлено случайными мутациями и наследственностью родителей. Непосредственными причинами ВПР в 15 -20% случаев являются наследственные (генетические) факторы, в 8 -10% - факторы внешней среды или заболевания матери (сахарный диабет) в 65% всех случаев причины ВПР остаются неизвестными.
 В то же время врожденные пороки развития плода в большинстве регионов России занимает лидирующее место в структуре основных причин перинатальной смертности; выявляемость ВПР остается низкой, по данным Европейского регистра врожденных пороков развития, частота ВПР у новорожденных составляет в среднем: 21, 8 на 1000, а частота выявляемых антенатально – 5, 8 на 1000.
В то же время врожденные пороки развития плода в большинстве регионов России занимает лидирующее место в структуре основных причин перинатальной смертности; выявляемость ВПР остается низкой, по данным Европейского регистра врожденных пороков развития, частота ВПР у новорожденных составляет в среднем: 21, 8 на 1000, а частота выявляемых антенатально – 5, 8 на 1000.
 Причины врожденных пороков развития Тератогенные факторы — те средовые факторы, которые нарушают развитие эмбриона и/или плода, воздействуя на эмбрион и/или плод в течение беременности. По крайней мере 10% всех ВПР обусловлено воздействием факторов внешней среды. Эффект тератогенов обусловлен влиянием на гисто- и органогенез, рост и развитие плода. Генетические факторы могут приводить как к единичным ВПР, так и к развитию многообразных синдромов. Спорадические заболевания часто бывают следствием нарушения эмбрионального развития или патологического течения беременности (например, при окклюзии кровеносных сосудов). Некоторые врождённые аномалии могут возникать в результате спонтанной доминантной мутации (SR) соматических клеток, либо приводящей к летальному исходу, либо оказывающей воздействие на репродуктивную функцию и не передающейся потомству.
Причины врожденных пороков развития Тератогенные факторы — те средовые факторы, которые нарушают развитие эмбриона и/или плода, воздействуя на эмбрион и/или плод в течение беременности. По крайней мере 10% всех ВПР обусловлено воздействием факторов внешней среды. Эффект тератогенов обусловлен влиянием на гисто- и органогенез, рост и развитие плода. Генетические факторы могут приводить как к единичным ВПР, так и к развитию многообразных синдромов. Спорадические заболевания часто бывают следствием нарушения эмбрионального развития или патологического течения беременности (например, при окклюзии кровеносных сосудов). Некоторые врождённые аномалии могут возникать в результате спонтанной доминантной мутации (SR) соматических клеток, либо приводящей к летальному исходу, либо оказывающей воздействие на репродуктивную функцию и не передающейся потомству.
 Врождённые пороки развития (ВПР), включая аномалии развития, дисплазии и стигмы дизэмбриогенеза, а также причины их появления изучает тератология. Механизм формирования ВПР в ходе внутриутробного развития обозначается как тератогенез, а термин «тератоген» подразумевает фактор, вызвавший ВПР. Большинство ВПР обусловлено воздействием факторов внешней среды, генетическими дефектами или их сочетанием. В ряде случаев не удаётся установить причину ВПР (спорадические заболевания).
Врождённые пороки развития (ВПР), включая аномалии развития, дисплазии и стигмы дизэмбриогенеза, а также причины их появления изучает тератология. Механизм формирования ВПР в ходе внутриутробного развития обозначается как тератогенез, а термин «тератоген» подразумевает фактор, вызвавший ВПР. Большинство ВПР обусловлено воздействием факторов внешней среды, генетическими дефектами или их сочетанием. В ряде случаев не удаётся установить причину ВПР (спорадические заболевания).
 МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ № 45728 декабря 2000 г. О СОВЕРШЕНСТВОВАНИИ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ В ПРОФИЛАКТИКЕ НАСЛЕДСТВЕННЫХ И ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ № 45728 декабря 2000 г. О СОВЕРШЕНСТВОВАНИИ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ В ПРОФИЛАКТИКЕ НАСЛЕДСТВЕННЫХ И ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ
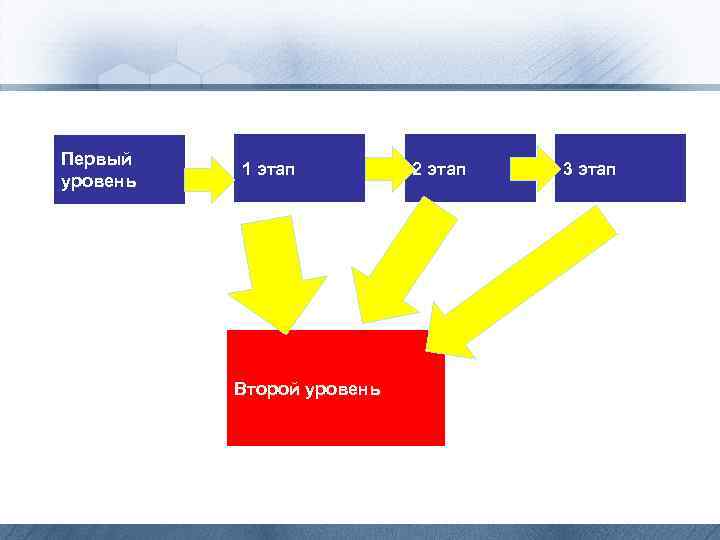
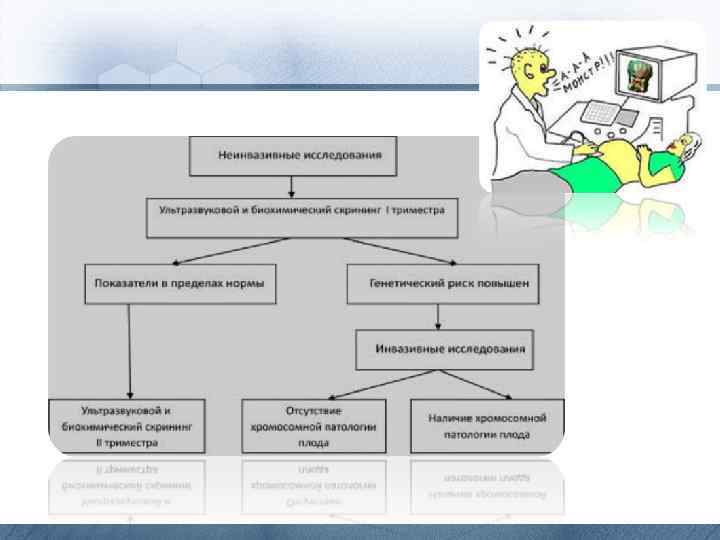
 Первый уровень проведение массового обследования всех беременных женщин с применением доступных современных методов, позволяющих с высокой вероятностью формировать группы риска по внутриутробному поражению плода. Мероприятия этого уровня обследования организуются и проводятся акушерскогинекологическими учреждениями - женскими консультациями (кабинетами) и другими родовспомогательными учреждениями, осуществляющими наблюдение за беременными женщинами.
Первый уровень проведение массового обследования всех беременных женщин с применением доступных современных методов, позволяющих с высокой вероятностью формировать группы риска по внутриутробному поражению плода. Мероприятия этого уровня обследования организуются и проводятся акушерскогинекологическими учреждениями - женскими консультациями (кабинетами) и другими родовспомогательными учреждениями, осуществляющими наблюдение за беременными женщинами.
 Обследование беременных женщин включает обязательное трехкратное скрининговое ультразвуковое исследование: • • • -в срок 10 -14 недель беременности, когда главным образом оценивается толщина воротникового пространства плода; -в 20 -24 недели ультразвуковое исследование осуществляется для выявления пороков развития и эхографических маркеров хромосомных болезней; -ультразвуковое исследование в 32 -34 недели проводится в целях выявления пороков развития с поздним их проявлением, а также в целях функциональной оценки состояния плода.
Обследование беременных женщин включает обязательное трехкратное скрининговое ультразвуковое исследование: • • • -в срок 10 -14 недель беременности, когда главным образом оценивается толщина воротникового пространства плода; -в 20 -24 недели ультразвуковое исследование осуществляется для выявления пороков развития и эхографических маркеров хромосомных болезней; -ультразвуковое исследование в 32 -34 недели проводится в целях выявления пороков развития с поздним их проявлением, а также в целях функциональной оценки состояния плода.
 Срок 16 -20 недель осуществляется забор проб крови у всех беременных женщин для проведения исследования у них уровней не менее двух сывороточных маркеров: альфа-фетопротеина (АФП) и хорионического гонадотропина человеческого (ХГЧ).
Срок 16 -20 недель осуществляется забор проб крови у всех беременных женщин для проведения исследования у них уровней не менее двух сывороточных маркеров: альфа-фетопротеина (АФП) и хорионического гонадотропина человеческого (ХГЧ).
 Первый уровень 1 этап Второй уровень 2 этап 3 этап
Первый уровень 1 этап Второй уровень 2 этап 3 этап
 ОБСЛЕДОВАНИЯ БЕРЕМЕННОЙ ЖЕНЩИНЫПО ОЦЕНКЕ СОСТОЯНИЯ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА Вид исследования Цель исследования ПЕРВЫЙ ЭТАП ОБСЛЕДОВАНИЯ (10 -14 недель беременности) Ультразвуковое обследование всех беременных женщин в женских консультациях(кабинетах) и других родовспомогательных учреждениях Установление срока и характера течениябеременности. Обязательная оценка толщины воротникового пространства, состояния хориона. Формирование групп риска по хромосомной патологии и некоторым ВПР у плода Биопсия хориона (по показаниям): возраст беременной от 35 лет и старше, семейное носительство хромосомной аномалии; семейная отягощенность идентифицированным моноген-ным заболеванием, увеличение воротникового пространства у плода от 3 мм и более Цитогенетическая диагностика хромосомной патологии, определение пола плода. Диагностика конкретной формы моногенного заболевания методами биохимического или ДНК-анализа по клеткам плода
ОБСЛЕДОВАНИЯ БЕРЕМЕННОЙ ЖЕНЩИНЫПО ОЦЕНКЕ СОСТОЯНИЯ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА Вид исследования Цель исследования ПЕРВЫЙ ЭТАП ОБСЛЕДОВАНИЯ (10 -14 недель беременности) Ультразвуковое обследование всех беременных женщин в женских консультациях(кабинетах) и других родовспомогательных учреждениях Установление срока и характера течениябеременности. Обязательная оценка толщины воротникового пространства, состояния хориона. Формирование групп риска по хромосомной патологии и некоторым ВПР у плода Биопсия хориона (по показаниям): возраст беременной от 35 лет и старше, семейное носительство хромосомной аномалии; семейная отягощенность идентифицированным моноген-ным заболеванием, увеличение воротникового пространства у плода от 3 мм и более Цитогенетическая диагностика хромосомной патологии, определение пола плода. Диагностика конкретной формы моногенного заболевания методами биохимического или ДНК-анализа по клеткам плода
 ВТОРОЙ ЭТАП ОБСЛЕДОВАНИЯ (20 -24 недели беременности) Ультразвуковое обследование Детальная оценка анатомии плода с целью обнаружения у него пороков развития, маркеров хромосомных болезней, ранних форм задержки развития плода, патологии плаценты, аномального количества околоплодных вод Допплеровское исследование маточноплацентарно- плодного кровотока Формирование группы риска по развитию гестоза, задержки развития плода и плацентарной недостаточности в 3 триместре Исследование крови матери на АФП, ХГЧ и другие сывороточные маркеры (оптимальный срок – на 16 -20 неделе беременности) Формирование группы риска по рождению детей с хромосомными болезнями и некоторыми ВПР Исследования с применением инвазивных процедур (кордоцентез, плацентоцентез, амниоцентез) Цитогенетическая диагностика хромосомных болезней у плода. Диагностика конкретного моногенного заболевания методами биохимического и ДНК-анализа
ВТОРОЙ ЭТАП ОБСЛЕДОВАНИЯ (20 -24 недели беременности) Ультразвуковое обследование Детальная оценка анатомии плода с целью обнаружения у него пороков развития, маркеров хромосомных болезней, ранних форм задержки развития плода, патологии плаценты, аномального количества околоплодных вод Допплеровское исследование маточноплацентарно- плодного кровотока Формирование группы риска по развитию гестоза, задержки развития плода и плацентарной недостаточности в 3 триместре Исследование крови матери на АФП, ХГЧ и другие сывороточные маркеры (оптимальный срок – на 16 -20 неделе беременности) Формирование группы риска по рождению детей с хромосомными болезнями и некоторыми ВПР Исследования с применением инвазивных процедур (кордоцентез, плацентоцентез, амниоцентез) Цитогенетическая диагностика хромосомных болезней у плода. Диагностика конкретного моногенного заболевания методами биохимического и ДНК-анализа
 ТРЕТИЙ ЭТАП ОБСЛЕДОВАНИЯ (32 -34 недели беременности) Ультразвуковое обследование всех беременных женщин в женских консультациях (кабинетах) и других родовспомогательных учреждениях Оценка темпов роста плода, выявление ВПР с поздними проявлениями. Оценка состояния развития плода
ТРЕТИЙ ЭТАП ОБСЛЕДОВАНИЯ (32 -34 недели беременности) Ультразвуковое обследование всех беременных женщин в женских консультациях (кабинетах) и других родовспомогательных учреждениях Оценка темпов роста плода, выявление ВПР с поздними проявлениями. Оценка состояния развития плода
 Второй уровень - диагностика конкретных форм поражения плода, оценка тяжести болезни и прогноз состояния здоровья ребенка, а также решение вопросов о прерывании беременности в случаях тяжелого, не поддающегося лечению заболевания у плода. - На второй уровень также направляются беременные женщины, угрожаемые по рождению детей с наследственной болезнью или врожденным пороком развития (ВПР); - в возрасте от 35 лет и старше; - имеющие в анамнезе рождение ребенка с ВПР, хромосомной или моногенной болезнью; - с установленным семейным носительством хромосомной аномалии или генной
Второй уровень - диагностика конкретных форм поражения плода, оценка тяжести болезни и прогноз состояния здоровья ребенка, а также решение вопросов о прерывании беременности в случаях тяжелого, не поддающегося лечению заболевания у плода. - На второй уровень также направляются беременные женщины, угрожаемые по рождению детей с наследственной болезнью или врожденным пороком развития (ВПР); - в возрасте от 35 лет и старше; - имеющие в анамнезе рождение ребенка с ВПР, хромосомной или моногенной болезнью; - с установленным семейным носительством хромосомной аномалии или генной
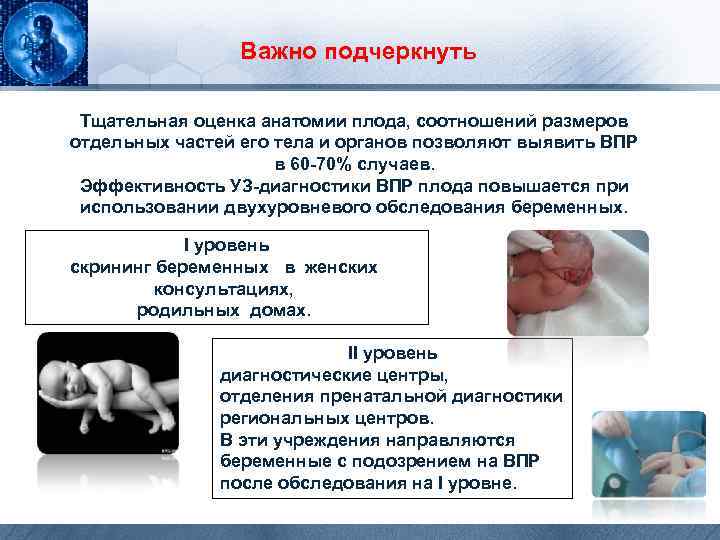 Важно подчеркнуть Тщательная оценка анатомии плода, соотношений размеров отдельных частей его тела и органов позволяют выявить ВПР в 60 -70% случаев. Эффективность УЗ-диагностики ВПР плода повышается при использовании двухуровневого обследования беременных. I уровень скрининг беременных в женских консультациях, родильных домах. II уровень диагностические центры, отделения пренатальной диагностики региональных центров. В эти учреждения направляются беременные с подозрением на ВПР после обследования на I уровне.
Важно подчеркнуть Тщательная оценка анатомии плода, соотношений размеров отдельных частей его тела и органов позволяют выявить ВПР в 60 -70% случаев. Эффективность УЗ-диагностики ВПР плода повышается при использовании двухуровневого обследования беременных. I уровень скрининг беременных в женских консультациях, родильных домах. II уровень диагностические центры, отделения пренатальной диагностики региональных центров. В эти учреждения направляются беременные с подозрением на ВПР после обследования на I уровне.

 Методы исследования Ультразвуковые (скрининговые и селективные). Биохимические (определение уровней сывороточных маркеров крови). Анализ родословной родителей (генеалогический анализ) Генетический анализ для родителей Инвазивные (аспирация ворсин хориона, амниоцентез, кордоцентез, плацентоцентез). Методы лабораторной генетики (цитогенетика, молекулярная генетика и т. д. ). Фунциональная оценка состояния плода (КТГ, допплерометрия). Методы верификации диагноза (патологоанатомические и синдромологические исследования). Сортинг фетальных клеток
Методы исследования Ультразвуковые (скрининговые и селективные). Биохимические (определение уровней сывороточных маркеров крови). Анализ родословной родителей (генеалогический анализ) Генетический анализ для родителей Инвазивные (аспирация ворсин хориона, амниоцентез, кордоцентез, плацентоцентез). Методы лабораторной генетики (цитогенетика, молекулярная генетика и т. д. ). Фунциональная оценка состояния плода (КТГ, допплерометрия). Методы верификации диагноза (патологоанатомические и синдромологические исследования). Сортинг фетальных клеток
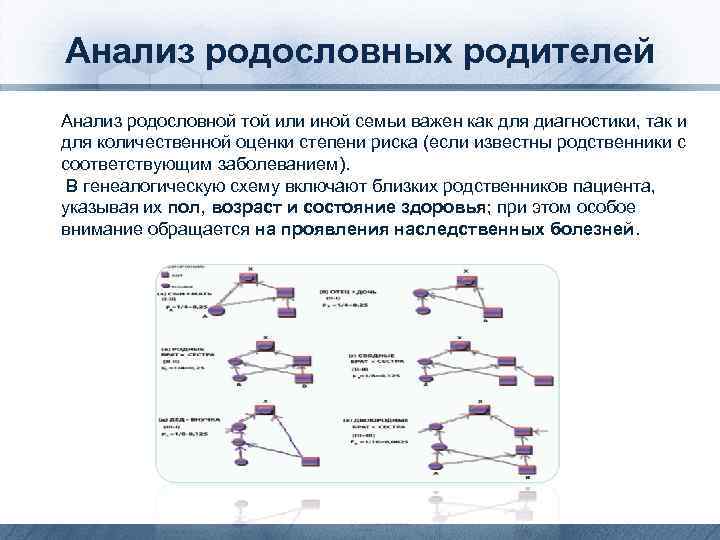 Анализ родословных родителей Анализ родословной той или иной семьи важен как для диагностики, так и для количественной оценки степени риска (если известны родственники с соответствующим заболеванием). В генеалогическую схему включают близких родственников пациента, указывая их пол, возраст и состояние здоровья; при этом особое внимание обращается на проявления наследственных болезней.
Анализ родословных родителей Анализ родословной той или иной семьи важен как для диагностики, так и для количественной оценки степени риска (если известны родственники с соответствующим заболеванием). В генеалогическую схему включают близких родственников пациента, указывая их пол, возраст и состояние здоровья; при этом особое внимание обращается на проявления наследственных болезней.
 АНАЛИЗ РОДОСЛОВНОЙ • • • многие наследственные болезни и синдромы генетически гетерогенны, т. е. одинаковый фенотип может возникать при разных типах моногенного наследования или разнообразных средовых воздействиях. многие наследственные и врожденные болезни отличаются выраженным клиническим полиморфизмом. Клиническая вариабельность может быть обусловлена либо влиянием первичных генетических эффектов мутантного гена пробанда, либо воздействием факторов внешней среды или сочетанными влияниями. Это касается в полной мере и межсемейных различий или сходства клинических признаков. клинически сходные фенотипы мукополисахаридозов могут быть связаны с различными первичными биохимическими дефектами вследствие мутаций разных генов.
АНАЛИЗ РОДОСЛОВНОЙ • • • многие наследственные болезни и синдромы генетически гетерогенны, т. е. одинаковый фенотип может возникать при разных типах моногенного наследования или разнообразных средовых воздействиях. многие наследственные и врожденные болезни отличаются выраженным клиническим полиморфизмом. Клиническая вариабельность может быть обусловлена либо влиянием первичных генетических эффектов мутантного гена пробанда, либо воздействием факторов внешней среды или сочетанными влияниями. Это касается в полной мере и межсемейных различий или сходства клинических признаков. клинически сходные фенотипы мукополисахаридозов могут быть связаны с различными первичными биохимическими дефектами вследствие мутаций разных генов.
 Следует также иметь в виду явления множественного аллелизма, когда разные клинические формы болезней или синдромов связаны с действием разных аллелей одного гена или полилокусностыо мутаций (наличие мутаций генов в разных хромосома). Нельзя забывать о существовании так называемых фенокопий наследственных заболеваний, когда внешне сходные признаки имеют разное происхождение. Например, микроцефалия с умственной отсталостью может быть самостоятельным наследственным заболеванием, однако такие же признаки могут возникать приеме женщиной во время беременности ряда лекарственных препаратов или возникать у нее при воздействии рентгеновского облучения. В этих случаях говорят о наличии фенокопий генетически обусловленного заболевания.
Следует также иметь в виду явления множественного аллелизма, когда разные клинические формы болезней или синдромов связаны с действием разных аллелей одного гена или полилокусностыо мутаций (наличие мутаций генов в разных хромосома). Нельзя забывать о существовании так называемых фенокопий наследственных заболеваний, когда внешне сходные признаки имеют разное происхождение. Например, микроцефалия с умственной отсталостью может быть самостоятельным наследственным заболеванием, однако такие же признаки могут возникать приеме женщиной во время беременности ряда лекарственных препаратов или возникать у нее при воздействии рентгеновского облучения. В этих случаях говорят о наличии фенокопий генетически обусловленного заболевания.
 Генеалогический метод широко используется в научных исследованиях для изучения генетических особенностей заболеваний и медико-генетическом консультировании. В практической работе он важен для диагностики заболевания, так как объектом диагностики является не только пробанд, но и вся семья. Он помогает установить тип наследования болезни, и, следовательно, клинико-генеалогический метод помогает дать более развернутое описание фенотипа и является элементом диагноза.
Генеалогический метод широко используется в научных исследованиях для изучения генетических особенностей заболеваний и медико-генетическом консультировании. В практической работе он важен для диагностики заболевания, так как объектом диагностики является не только пробанд, но и вся семья. Он помогает установить тип наследования болезни, и, следовательно, клинико-генеалогический метод помогает дать более развернутое описание фенотипа и является элементом диагноза.
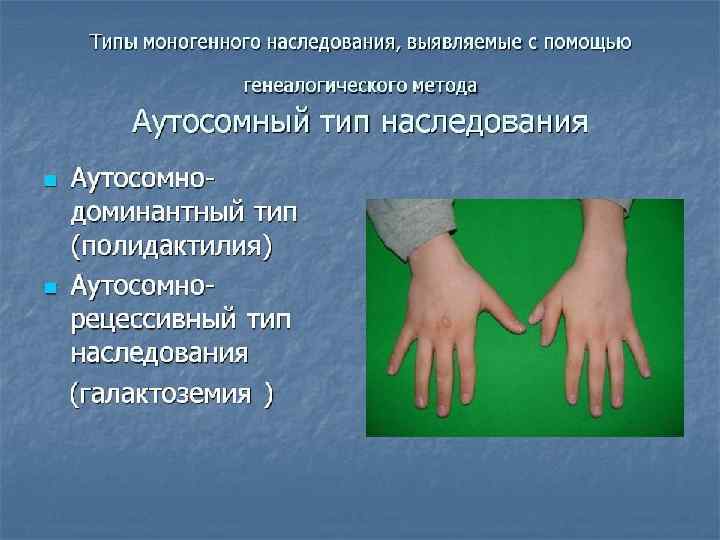
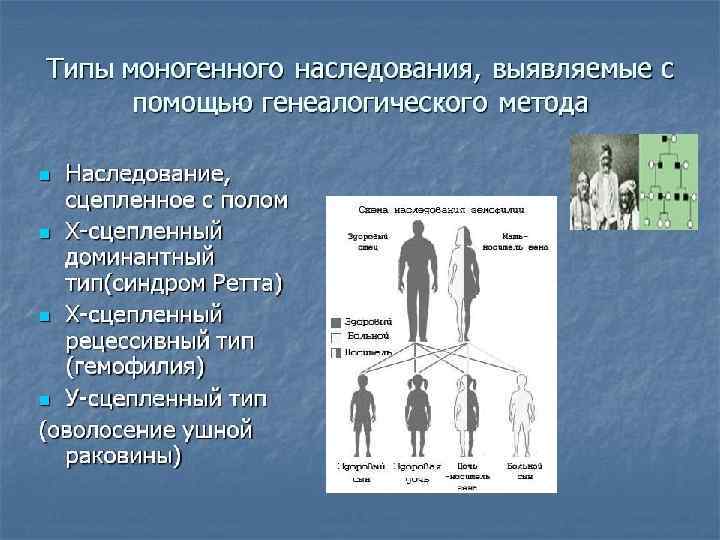
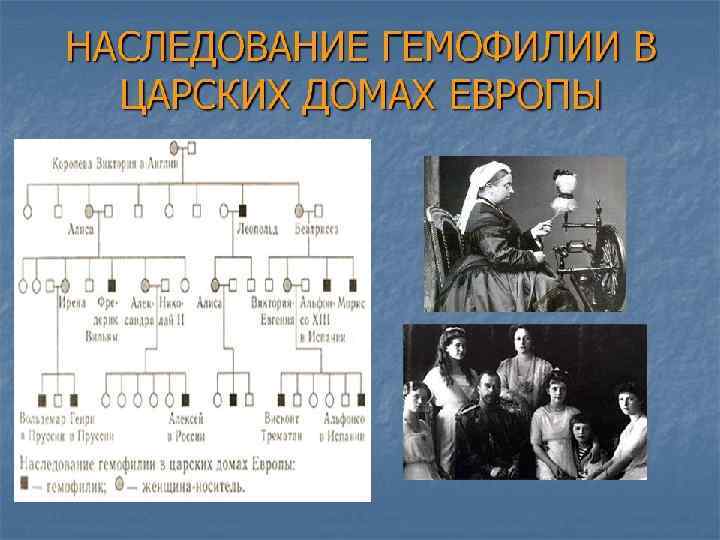
 Генеалогический метод В генетике выделяют следующие типы наследования: аутосомнодоминантный, аутосомно-рецессивный, Х- и Y-сцепленные или мультифакториальный типы наследования. В случае таких широко распространенных заболеваний, как сахарный диабет, гипертоническая болезнь, язвенная болезнь желудка и двенадцатиперстной кишки, шизофрения и др. , клиникогенеалогический метод позволяет оценить значение наследственности в их происхождении. Установленный тип наследования, который подтверждает соответствие описанному ранее или точно доказанному, служит дополнительным признаком для обоснования диагноза. Для успешного пользования данным методом необходимо знать генетические закономерности при моногенных, мультифакториальных или хромосомных болезнях.
Генеалогический метод В генетике выделяют следующие типы наследования: аутосомнодоминантный, аутосомно-рецессивный, Х- и Y-сцепленные или мультифакториальный типы наследования. В случае таких широко распространенных заболеваний, как сахарный диабет, гипертоническая болезнь, язвенная болезнь желудка и двенадцатиперстной кишки, шизофрения и др. , клиникогенеалогический метод позволяет оценить значение наследственности в их происхождении. Установленный тип наследования, который подтверждает соответствие описанному ранее или точно доказанному, служит дополнительным признаком для обоснования диагноза. Для успешного пользования данным методом необходимо знать генетические закономерности при моногенных, мультифакториальных или хромосомных болезнях.
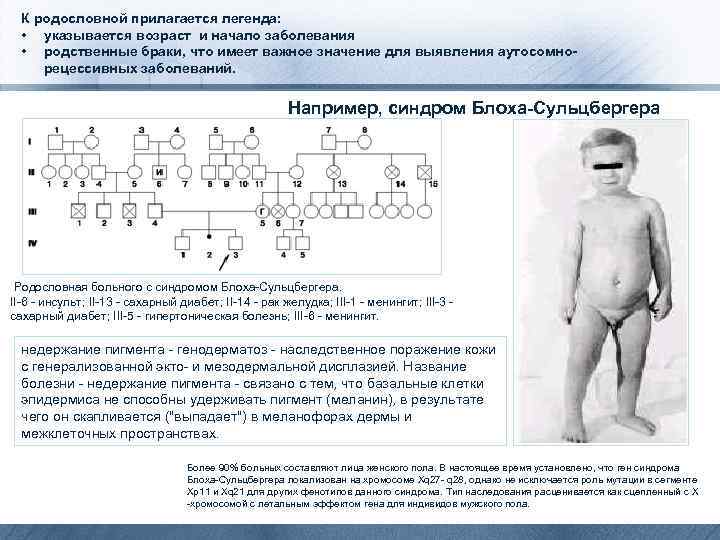 К родословной прилагается легенда: • указывается возраст и начало заболевания • родственные браки, что имеет важное значение для выявления аутосомнорецессивных заболеваний. Например, синдром Блоха-Сульцбергера Родословная больного с синдромом Блоха-Сульцбергера. II-6 - инсульт; II-13 - сахарный диабет; II-14 - рак желудка; III-1 - менингит; III-3 - сахарный диабет; III-5 - гипертоническая болезнь; III-6 - менингит. недержание пигмента - генодерматоз - наследственное поражение кожи с генерализованной экто- и мезодермальной дисплазией. Название болезни - недержание пигмента - связано с тем, что базальные клетки эпидермиса не способны удерживать пигмент (меланин), в результате чего он скапливается ("выпадает") в меланофорах дермы и межклеточных пространствах. Более 90% больных составляют лица женского пола. В настоящее время установлено, что ген синдрома Блоха-Сульцбергера локализован на хромосоме Xq 27 - q 28, однако не исключается роль мутации в сегменте Xp 11 и Xq 21 для других фенотипов данного синдрома. Тип наследования расценивается как сцепленный с Х -хромосомой с летальным эффектом гена для индивидов мужского пола.
К родословной прилагается легенда: • указывается возраст и начало заболевания • родственные браки, что имеет важное значение для выявления аутосомнорецессивных заболеваний. Например, синдром Блоха-Сульцбергера Родословная больного с синдромом Блоха-Сульцбергера. II-6 - инсульт; II-13 - сахарный диабет; II-14 - рак желудка; III-1 - менингит; III-3 - сахарный диабет; III-5 - гипертоническая болезнь; III-6 - менингит. недержание пигмента - генодерматоз - наследственное поражение кожи с генерализованной экто- и мезодермальной дисплазией. Название болезни - недержание пигмента - связано с тем, что базальные клетки эпидермиса не способны удерживать пигмент (меланин), в результате чего он скапливается ("выпадает") в меланофорах дермы и межклеточных пространствах. Более 90% больных составляют лица женского пола. В настоящее время установлено, что ген синдрома Блоха-Сульцбергера локализован на хромосоме Xq 27 - q 28, однако не исключается роль мутации в сегменте Xp 11 и Xq 21 для других фенотипов данного синдрома. Тип наследования расценивается как сцепленный с Х -хромосомой с летальным эффектом гена для индивидов мужского пола.
 Фенотипические проявления признака зависят от характера межаллельного взаимодействия. Если в паре локусов оказываются разные аллели, которые могут обусловливать альтернативные выражения признака, такое состояние называется гетерозиготным в отличие от гомозиготного состояния, когда в паре локусов имеются одинаковые аллели. Взаимоотношение пары генов в гетерозиготном состоянии может быть таким, что белковый синтез, детерминированный одним геном, будет определяющим в развитии признака, а действие другого гена в формировании признака не проявится. Более сильное влияние на формирование признака одного аллеля по сравнению с другим называется доминированием, а аллель - доминантным, в то время как аллель, действие которого подавляется, называется рецессивным. Важнейшее значение имеет факт установления локализации гена, детерминирующего признак. Если ген локализован на аутосомах, то предпринимаются попытки выделить аутосомно-доминантный или аутосомно-рецессивный тип наследования; если же гены локализованы в половых хромосомах и, следовательно, передаются потомству с половыми хромосомами, то выделяется сцепленный с полом тип наследования. Подробная информация См. Законы Менделя в генеалогическом дереве. Генетический анализ
Фенотипические проявления признака зависят от характера межаллельного взаимодействия. Если в паре локусов оказываются разные аллели, которые могут обусловливать альтернативные выражения признака, такое состояние называется гетерозиготным в отличие от гомозиготного состояния, когда в паре локусов имеются одинаковые аллели. Взаимоотношение пары генов в гетерозиготном состоянии может быть таким, что белковый синтез, детерминированный одним геном, будет определяющим в развитии признака, а действие другого гена в формировании признака не проявится. Более сильное влияние на формирование признака одного аллеля по сравнению с другим называется доминированием, а аллель - доминантным, в то время как аллель, действие которого подавляется, называется рецессивным. Важнейшее значение имеет факт установления локализации гена, детерминирующего признак. Если ген локализован на аутосомах, то предпринимаются попытки выделить аутосомно-доминантный или аутосомно-рецессивный тип наследования; если же гены локализованы в половых хромосомах и, следовательно, передаются потомству с половыми хромосомами, то выделяется сцепленный с полом тип наследования. Подробная информация См. Законы Менделя в генеалогическом дереве. Генетический анализ
 Ультразвуковое исследование Среди всех современных методов пренатальной диагностики УЗИ занимает первое место в связи с уникальным сочетанием качеств: высокой информативностью, безопасностью и возможностью массового использования.
Ультразвуковое исследование Среди всех современных методов пренатальной диагностики УЗИ занимает первое место в связи с уникальным сочетанием качеств: высокой информативностью, безопасностью и возможностью массового использования.

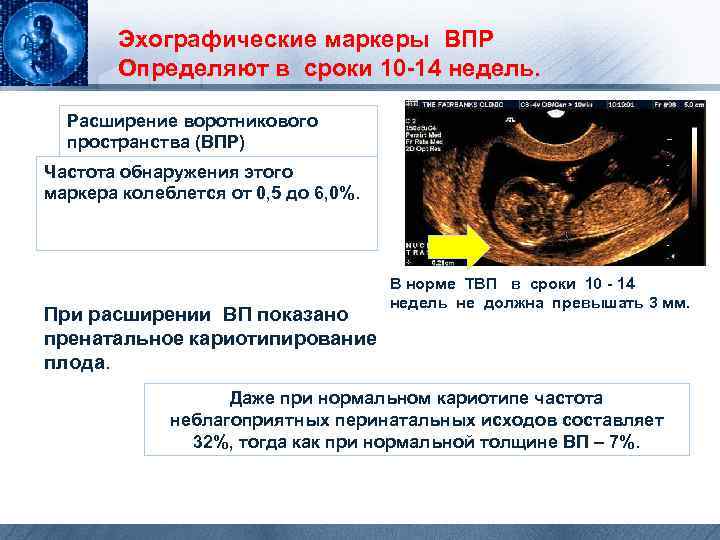 Эхографические маркеры ВПР Определяют в сроки 10 -14 недель. Расширение воротникового пространства (ВПР) Частота обнаружения этого маркера колеблется от 0, 5 до 6, 0%. При расширении ВП показано пренатальное кариотипирование плода. В норме ТВП в сроки 10 - 14 недель не должна превышать 3 мм. Даже при нормальном кариотипе частота неблагоприятных перинатальных исходов составляет 32%, тогда как при нормальной толщине ВП – 7%.
Эхографические маркеры ВПР Определяют в сроки 10 -14 недель. Расширение воротникового пространства (ВПР) Частота обнаружения этого маркера колеблется от 0, 5 до 6, 0%. При расширении ВП показано пренатальное кариотипирование плода. В норме ТВП в сроки 10 - 14 недель не должна превышать 3 мм. Даже при нормальном кариотипе частота неблагоприятных перинатальных исходов составляет 32%, тогда как при нормальной толщине ВП – 7%.
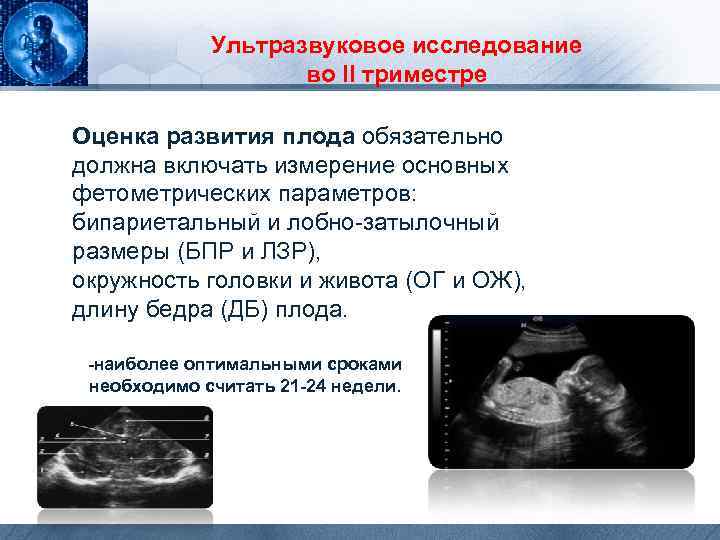 Ультразвуковое исследование во II триместре Оценка развития плода обязательно должна включать измерение основных фетометрических параметров: бипариетальный и лобно-затылочный размеры (БПР и ЛЗР), окружность головки и живота (ОГ и ОЖ), длину бедра (ДБ) плода. -наиболее оптимальными сроками необходимо считать 21 -24 недели.
Ультразвуковое исследование во II триместре Оценка развития плода обязательно должна включать измерение основных фетометрических параметров: бипариетальный и лобно-затылочный размеры (БПР и ЛЗР), окружность головки и живота (ОГ и ОЖ), длину бедра (ДБ) плода. -наиболее оптимальными сроками необходимо считать 21 -24 недели.
 Схема измерения бипариетального и лобнозатылочного размера (БПР и ЛЗР) Бипариетальный размер измеряют при визуализации Мэхо на уровне III желудочка мозга, на одинаковом расстоянии от теменных костей, при получении изображения полости прозрачной перегородки и четверохолмия. Измерение производили от наружного до внутреннего контура теменных костей. Определение лобно-затылочного размера осуществляли между наиболее удаленными точками наружных контуров лобной и затылочной костей черепа плода. Средний размер головки плода рассчитывали как среднее арифметическое бипариетального и лобно-затылочного размера Схема измерения межполушарного размера мозжечка (МРМ) МРМ определяют при горизонтальном сканировании головы плода на уровне четвертого желудочка мозга по максимальному расстоянию между крайнелатеральными границами противоположных его полушарий
Схема измерения бипариетального и лобнозатылочного размера (БПР и ЛЗР) Бипариетальный размер измеряют при визуализации Мэхо на уровне III желудочка мозга, на одинаковом расстоянии от теменных костей, при получении изображения полости прозрачной перегородки и четверохолмия. Измерение производили от наружного до внутреннего контура теменных костей. Определение лобно-затылочного размера осуществляли между наиболее удаленными точками наружных контуров лобной и затылочной костей черепа плода. Средний размер головки плода рассчитывали как среднее арифметическое бипариетального и лобно-затылочного размера Схема измерения межполушарного размера мозжечка (МРМ) МРМ определяют при горизонтальном сканировании головы плода на уровне четвертого желудочка мозга по максимальному расстоянию между крайнелатеральными границами противоположных его полушарий
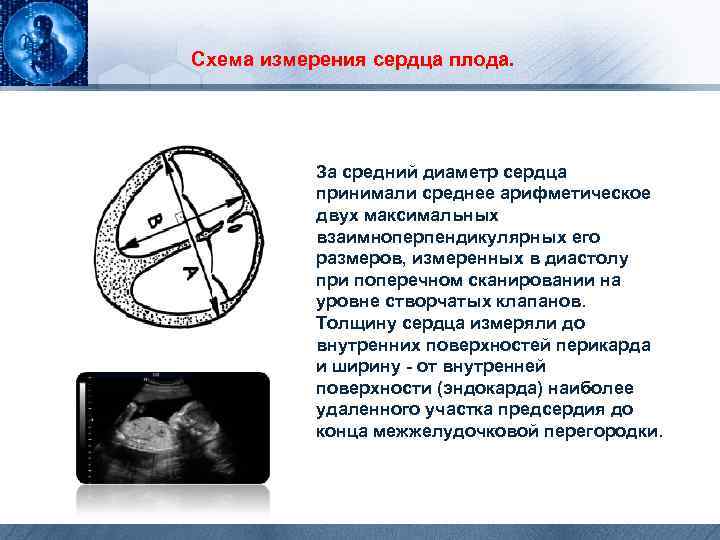 Схема измерения сердца плода. За средний диаметр сердца принимали среднее арифметическое двух максимальных взаимноперпендикулярных его размеров, измеренных в диастолу при поперечном сканировании на уровне створчатых клапанов. Толщину сердца измеряли до внутренних поверхностей перикарда и ширину - от внутренней поверхности (эндокарда) наиболее удаленного участка предсердия до конца межжелудочковой перегородки.
Схема измерения сердца плода. За средний диаметр сердца принимали среднее арифметическое двух максимальных взаимноперпендикулярных его размеров, измеренных в диастолу при поперечном сканировании на уровне створчатых клапанов. Толщину сердца измеряли до внутренних поверхностей перикарда и ширину - от внутренней поверхности (эндокарда) наиболее удаленного участка предсердия до конца межжелудочковой перегородки.
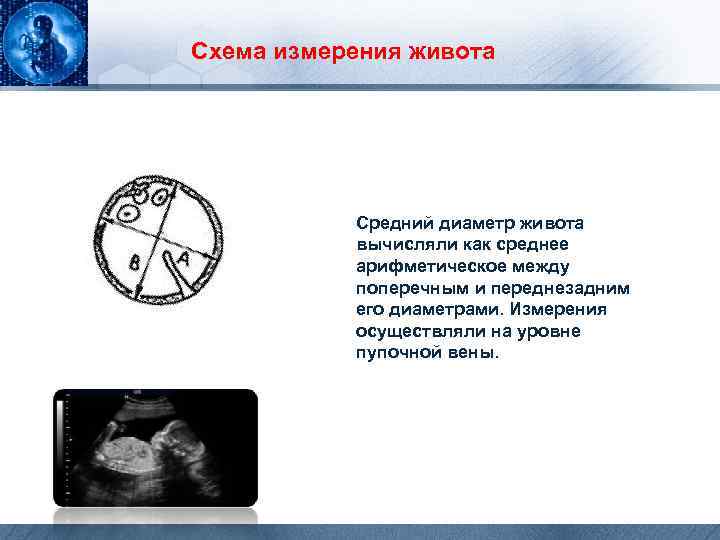 Схема измерения живота Средний диаметр живота вычисляли как среднее арифметическое между поперечным и переднезадним его диаметрами. Измерения осуществляли на уровне пупочной вены.
Схема измерения живота Средний диаметр живота вычисляли как среднее арифметическое между поперечным и переднезадним его диаметрами. Измерения осуществляли на уровне пупочной вены.
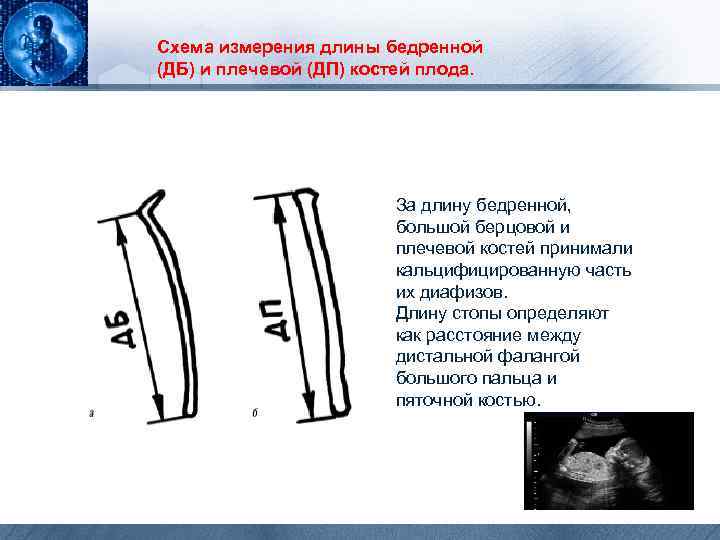 Схема измерения длины бедренной (ДБ) и плечевой (ДП) костей плода. За длину бедренной, большой берцовой и плечевой костей принимали кальцифицированную часть их диафизов. Длину стопы определяют как расстояние между дистальной фалангой большого пальца и пяточной костью.
Схема измерения длины бедренной (ДБ) и плечевой (ДП) костей плода. За длину бедренной, большой берцовой и плечевой костей принимали кальцифицированную часть их диафизов. Длину стопы определяют как расстояние между дистальной фалангой большого пальца и пяточной костью.
 Пороки центральной нервной системы Аномалии развития ЦНС являются наиболее часто выявляемыми ВПР. Частота колеблется от 1: 1000 живорожденных (гидроцефалия), до 1: 25000 -35000 живорожденных (синдром Денди-Уокера).
Пороки центральной нервной системы Аномалии развития ЦНС являются наиболее часто выявляемыми ВПР. Частота колеблется от 1: 1000 живорожденных (гидроцефалия), до 1: 25000 -35000 живорожденных (синдром Денди-Уокера).
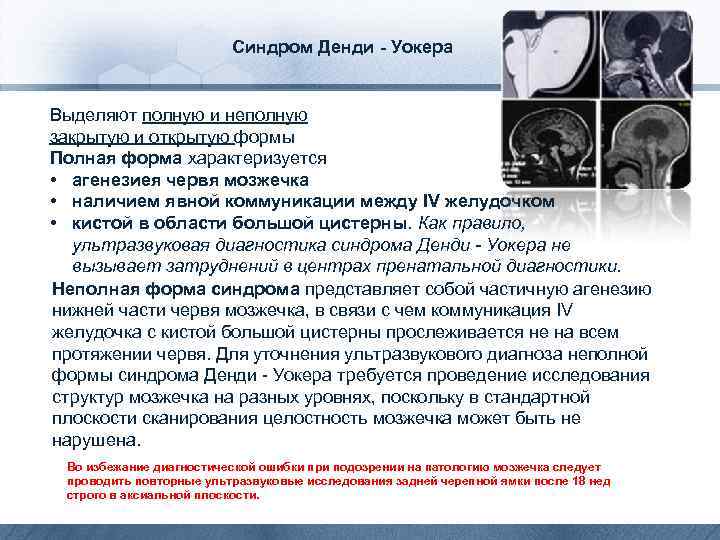 Синдром Денди - Уокера Выделяют полную и неполную закрытую и открытую формы Полная форма характеризуется • агенезиея червя мозжечка • наличием явной коммуникации между IV желудочком • кистой в области большой цистерны. Как правило, ультразвуковая диагностика синдрома Денди - Уокера не вызывает затруднений в центрах пренатальной диагностики. Неполная форма синдрома представляет собой частичную агенезию нижней части червя мозжечка, в связи с чем коммуникация IV желудочка с кистой большой цистерны прослеживается не на всем протяжении червя. Для уточнения ультразвукового диагноза неполной формы синдрома Денди - Уокера требуется проведение исследования структур мозжечка на разных уровнях, поскольку в стандартной плоскости сканирования целостность мозжечка может быть не нарушена. Во избежание диагностической ошибки при подозрении на патологию мозжечка следует проводить повторные ультразвуковые исследования задней черепной ямки после 18 нед строго в аксиальной плоскости.
Синдром Денди - Уокера Выделяют полную и неполную закрытую и открытую формы Полная форма характеризуется • агенезиея червя мозжечка • наличием явной коммуникации между IV желудочком • кистой в области большой цистерны. Как правило, ультразвуковая диагностика синдрома Денди - Уокера не вызывает затруднений в центрах пренатальной диагностики. Неполная форма синдрома представляет собой частичную агенезию нижней части червя мозжечка, в связи с чем коммуникация IV желудочка с кистой большой цистерны прослеживается не на всем протяжении червя. Для уточнения ультразвукового диагноза неполной формы синдрома Денди - Уокера требуется проведение исследования структур мозжечка на разных уровнях, поскольку в стандартной плоскости сканирования целостность мозжечка может быть не нарушена. Во избежание диагностической ошибки при подозрении на патологию мозжечка следует проводить повторные ультразвуковые исследования задней черепной ямки после 18 нед строго в аксиальной плоскости.
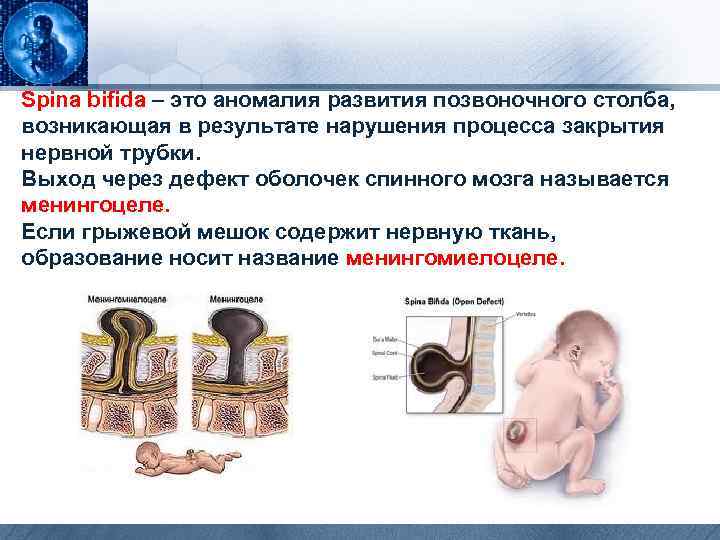 Spina bifida – это аномалия развития позвоночного столба, возникающая в результате нарушения процесса закрытия нервной трубки. Выход через дефект оболочек спинного мозга называется менингоцеле. Если грыжевой мешок содержит нервную ткань, образование носит название менингомиелоцеле.
Spina bifida – это аномалия развития позвоночного столба, возникающая в результате нарушения процесса закрытия нервной трубки. Выход через дефект оболочек спинного мозга называется менингоцеле. Если грыжевой мешок содержит нервную ткань, образование носит название менингомиелоцеле.
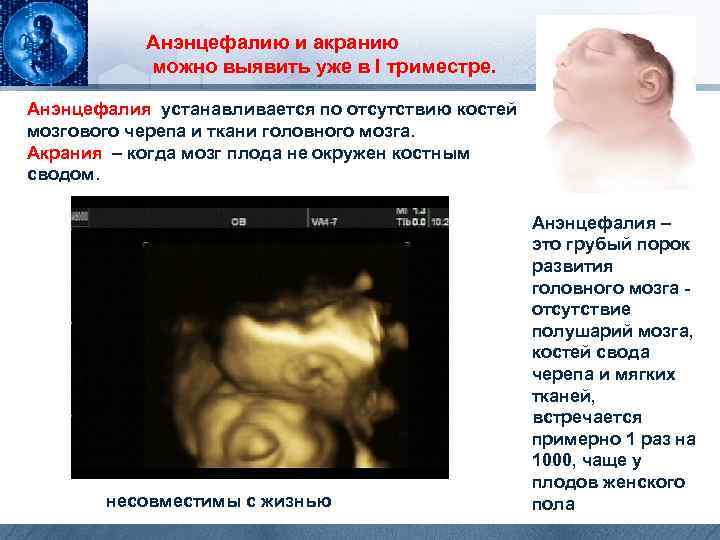 Анэнцефалию и акранию можно выявить уже в I триместре. Анэнцефалия устанавливается по отсутствию костей мозгового черепа и ткани головного мозга. Акрания – когда мозг плода не окружен костным сводом. несовместимы с жизнью Анэнцефалия – это грубый порок развития головного мозга - отсутствие полушарий мозга, костей свода черепа и мягких тканей, встречается примерно 1 раз на 1000, чаще у плодов женского пола
Анэнцефалию и акранию можно выявить уже в I триместре. Анэнцефалия устанавливается по отсутствию костей мозгового черепа и ткани головного мозга. Акрания – когда мозг плода не окружен костным сводом. несовместимы с жизнью Анэнцефалия – это грубый порок развития головного мозга - отсутствие полушарий мозга, костей свода черепа и мягких тканей, встречается примерно 1 раз на 1000, чаще у плодов женского пола
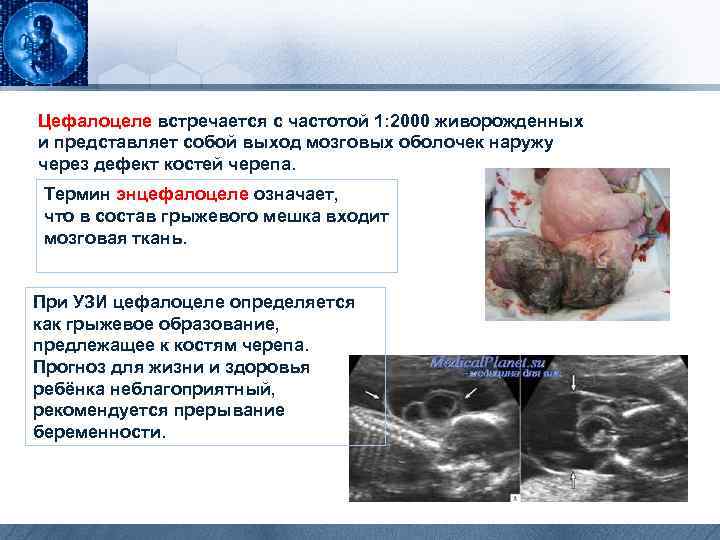 Цефалоцеле встречается с частотой 1: 2000 живорожденных и представляет собой выход мозговых оболочек наружу через дефект костей черепа. Термин энцефалоцеле означает, что в состав грыжевого мешка входит мозговая ткань. При УЗИ цефалоцеле определяется как грыжевое образование, предлежащее к костям черепа. Прогноз для жизни и здоровья ребёнка неблагоприятный, рекомендуется прерывание беременности.
Цефалоцеле встречается с частотой 1: 2000 живорожденных и представляет собой выход мозговых оболочек наружу через дефект костей черепа. Термин энцефалоцеле означает, что в состав грыжевого мешка входит мозговая ткань. При УЗИ цефалоцеле определяется как грыжевое образование, предлежащее к костям черепа. Прогноз для жизни и здоровья ребёнка неблагоприятный, рекомендуется прерывание беременности.
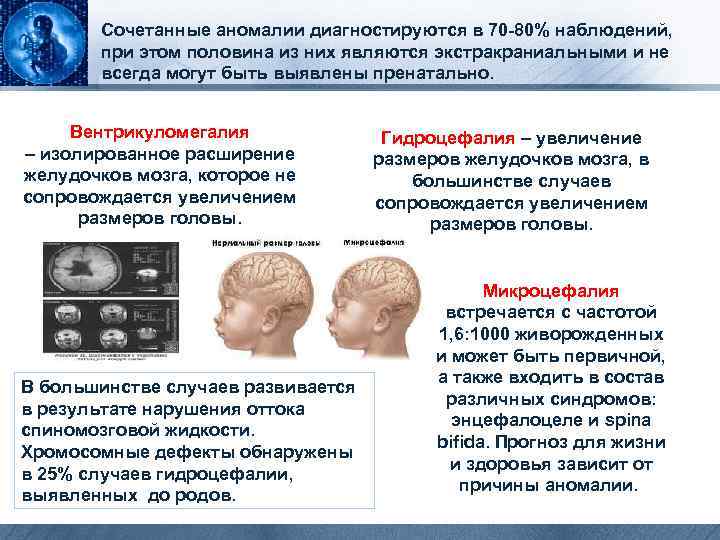 Сочетанные аномалии диагностируются в 70 -80% наблюдений, при этом половина из них являются экстракраниальными и не всегда могут быть выявлены пренатально. Вентрикуломегалия – изолированное расширение желудочков мозга, которое не сопровождается увеличением размеров головы. Гидроцефалия – увеличение размеров желудочков мозга, в большинстве случаев сопровождается увеличением размеров головы. В большинстве случаев развивается в результате нарушения оттока спиномозговой жидкости. Хромосомные дефекты обнаружены в 25% случаев гидроцефалии, выявленных до родов. Микроцефалия встречается с частотой 1, 6: 1000 живорожденных и может быть первичной, а также входить в состав различных синдромов: энцефалоцеле и spina bifida. Прогноз для жизни и здоровья зависит от причины аномалии.
Сочетанные аномалии диагностируются в 70 -80% наблюдений, при этом половина из них являются экстракраниальными и не всегда могут быть выявлены пренатально. Вентрикуломегалия – изолированное расширение желудочков мозга, которое не сопровождается увеличением размеров головы. Гидроцефалия – увеличение размеров желудочков мозга, в большинстве случаев сопровождается увеличением размеров головы. В большинстве случаев развивается в результате нарушения оттока спиномозговой жидкости. Хромосомные дефекты обнаружены в 25% случаев гидроцефалии, выявленных до родов. Микроцефалия встречается с частотой 1, 6: 1000 живорожденных и может быть первичной, а также входить в состав различных синдромов: энцефалоцеле и spina bifida. Прогноз для жизни и здоровья зависит от причины аномалии.
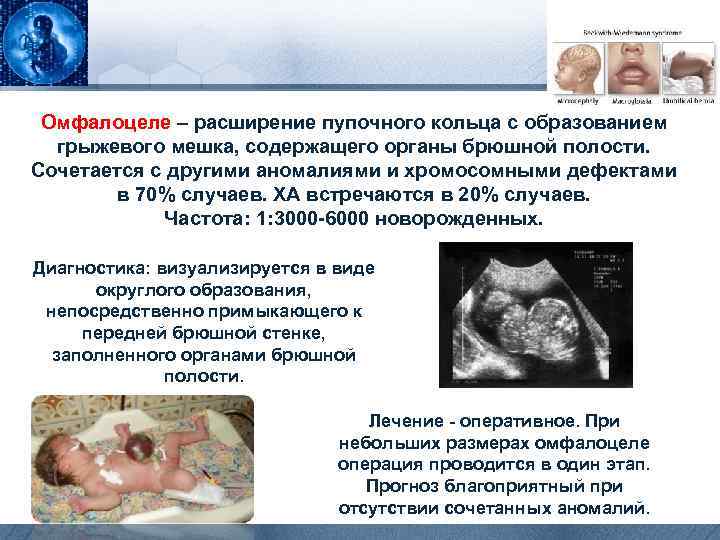 Омфалоцеле – расширение пупочного кольца с образованием грыжевого мешка, содержащего органы брюшной полости. Сочетается с другими аномалиями и хромосомными дефектами в 70% случаев. ХА встречаются в 20% случаев. Частота: 1: 3000 -6000 новорожденных. Диагностика: визуализируется в виде округлого образования, непосредственно примыкающего к передней брюшной стенке, заполненного органами брюшной полости. Лечение - оперативное. При небольших размерах омфалоцеле операция проводится в один этап. Прогноз благоприятный при отсутствии сочетанных аномалий.
Омфалоцеле – расширение пупочного кольца с образованием грыжевого мешка, содержащего органы брюшной полости. Сочетается с другими аномалиями и хромосомными дефектами в 70% случаев. ХА встречаются в 20% случаев. Частота: 1: 3000 -6000 новорожденных. Диагностика: визуализируется в виде округлого образования, непосредственно примыкающего к передней брюшной стенке, заполненного органами брюшной полости. Лечение - оперативное. При небольших размерах омфалоцеле операция проводится в один этап. Прогноз благоприятный при отсутствии сочетанных аномалий.
 Декапитация плода: случай пренатальной диагностики. Е. Н. Андреева Синдром амниотических перетяжек (синдром Симонарта) - редкий порок развития амниона, заключающийся в наличии тканевых тяжей. Проходя через амниотическую полость, амниотические тяжи могут связывать между собой отдельные участки плаценты, пуповины и/или тела плода. Частота выявления амниотических перетяжек колеблется от 1 на 1200 до 1 на 15000 родов. Амниотические перетяжки могут приводить к разнообразным аномалиям развития плода. Наиболее часто у новорожденных обнаруживаются кольцевые перетяжки на одной или нескольких конечностях. Чаще они наблюдаются на руках, чем на ногах. Перетяжки могут располагаться на нескольких уровнях. Дистальнее перетяжки обычно наблюдается увеличение конечности в объеме вследствие лимфостаза или отека подкожно-жировой клетчатки. Сдавление периферических нервов вызывает паралич конечностей по периферическому типу и атрофию мышц пораженной конечности. Сдавление магистральных артерий ведет к ишемии и некрозам. В отдельных случаях амниотические перетяжки могут привести к полной ампутации фаланг пальцев или всей конечности. При этом ампутированные части находятся свободно в амниотической жидкости. При вторичных скелетных деформациях, вызванных амниотическими перетяжками, наблюдаются синдактилии, акросиндактилии, псевдоартрозы, дефекты ногтей и т. д. Нередко у плода развиваются патологические установки стоп в вальгусном или варусном положении.
Декапитация плода: случай пренатальной диагностики. Е. Н. Андреева Синдром амниотических перетяжек (синдром Симонарта) - редкий порок развития амниона, заключающийся в наличии тканевых тяжей. Проходя через амниотическую полость, амниотические тяжи могут связывать между собой отдельные участки плаценты, пуповины и/или тела плода. Частота выявления амниотических перетяжек колеблется от 1 на 1200 до 1 на 15000 родов. Амниотические перетяжки могут приводить к разнообразным аномалиям развития плода. Наиболее часто у новорожденных обнаруживаются кольцевые перетяжки на одной или нескольких конечностях. Чаще они наблюдаются на руках, чем на ногах. Перетяжки могут располагаться на нескольких уровнях. Дистальнее перетяжки обычно наблюдается увеличение конечности в объеме вследствие лимфостаза или отека подкожно-жировой клетчатки. Сдавление периферических нервов вызывает паралич конечностей по периферическому типу и атрофию мышц пораженной конечности. Сдавление магистральных артерий ведет к ишемии и некрозам. В отдельных случаях амниотические перетяжки могут привести к полной ампутации фаланг пальцев или всей конечности. При этом ампутированные части находятся свободно в амниотической жидкости. При вторичных скелетных деформациях, вызванных амниотическими перетяжками, наблюдаются синдактилии, акросиндактилии, псевдоартрозы, дефекты ногтей и т. д. Нередко у плода развиваются патологические установки стоп в вальгусном или варусном положении.
 Аномалии, сочетающиеся с синдромом амниотических перетяжек Множественные асимметричные дефекты конечностей Черепно-лицевые дефекты Висцеральные дефекты • круговые перетяжки конечностей и пальцев • ампутация конечностей и пальцев • псевдодактилии • аномальные формы кожных выростов • обезьяньи складки • двусторонняя косолапость • множественное • гастрошизис асимметричное энцефалоцеле • омфалоцеле • анэнцефалия • лицевые расщелины - губы и неба • выраженные деформации носа • асимметричная микрофтальмия • отсутствие или несовершенный тип кальцификации черепа
Аномалии, сочетающиеся с синдромом амниотических перетяжек Множественные асимметричные дефекты конечностей Черепно-лицевые дефекты Висцеральные дефекты • круговые перетяжки конечностей и пальцев • ампутация конечностей и пальцев • псевдодактилии • аномальные формы кожных выростов • обезьяньи складки • двусторонняя косолапость • множественное • гастрошизис асимметричное энцефалоцеле • омфалоцеле • анэнцефалия • лицевые расщелины - губы и неба • выраженные деформации носа • асимметричная микрофтальмия • отсутствие или несовершенный тип кальцификации черепа
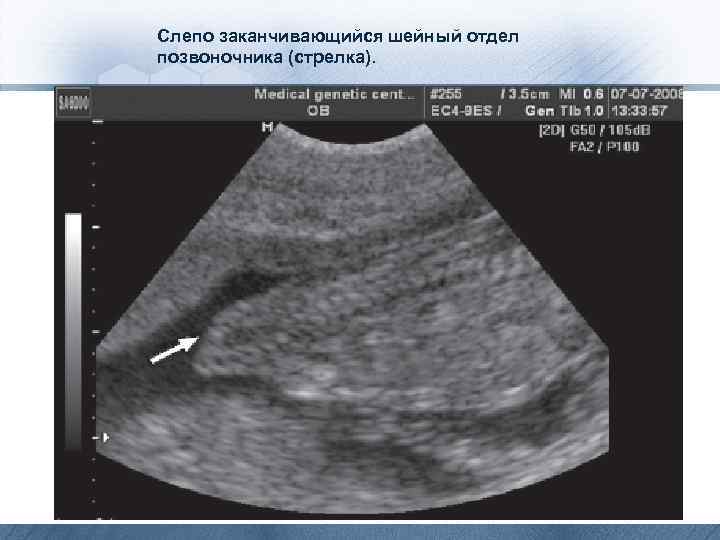 Слепо заканчивающийся шейный отдел позвоночника (стрелка).
Слепо заканчивающийся шейный отдел позвоночника (стрелка).
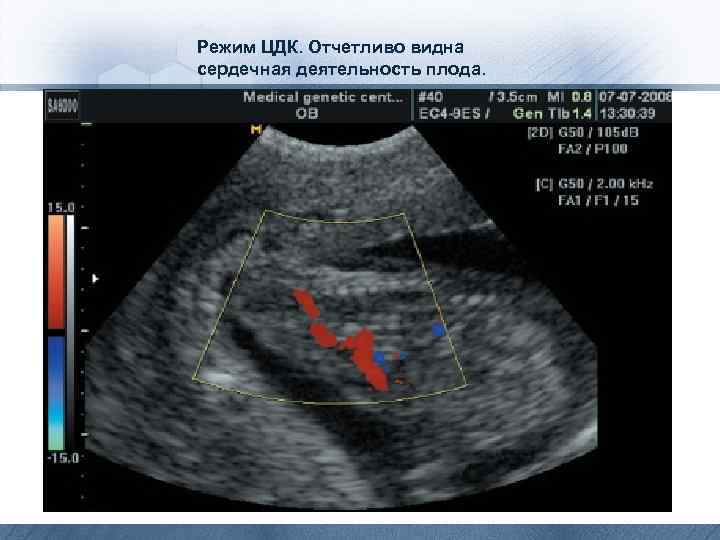 Режим ЦДК. Отчетливо видна сердечная деятельность плода.
Режим ЦДК. Отчетливо видна сердечная деятельность плода.
 Объемная реконструкция плода. Вид спереди.
Объемная реконструкция плода. Вид спереди.
 Медицинский журнал "Sono. Ace-Ultrasound" N 18, 2008 г. Кроме этого, в амниальной полости были обнаружены линейные структуры повышенной эхогенности , свободно плавающие в околоплодных водах и связанные с головой плода. Применение трансвагинальной обьемной эхографии расставило все точки над "i" и помогло установить окончательный диагноз. Таким образом, был сформулирован пренатальный диагноз: беременность 12 нед, декапитация плода, тяжи Симонарта. Вахарловский В. Г. , Громыко Ю. Л. , Гусева М. Е. , Овсянникова М. А. Влияние амниотических перетяжек на формирование пороков развития у плода (обзор литературы) // Проблемы Репродукции. 1998. N 5. С. 1315. Гулькевич Ю. В. , Маккавеева М. Ю. , Никифоров Б. И. Патология последа человека и ее влияние на плод. Минск: Беларусь, 1968. 232 с. Лазюк Г. И. Этиология и патогенез врожденных пороков развития. Тератология человека. М. : Медицина, 1991.
Медицинский журнал "Sono. Ace-Ultrasound" N 18, 2008 г. Кроме этого, в амниальной полости были обнаружены линейные структуры повышенной эхогенности , свободно плавающие в околоплодных водах и связанные с головой плода. Применение трансвагинальной обьемной эхографии расставило все точки над "i" и помогло установить окончательный диагноз. Таким образом, был сформулирован пренатальный диагноз: беременность 12 нед, декапитация плода, тяжи Симонарта. Вахарловский В. Г. , Громыко Ю. Л. , Гусева М. Е. , Овсянникова М. А. Влияние амниотических перетяжек на формирование пороков развития у плода (обзор литературы) // Проблемы Репродукции. 1998. N 5. С. 1315. Гулькевич Ю. В. , Маккавеева М. Ю. , Никифоров Б. И. Патология последа человека и ее влияние на плод. Минск: Беларусь, 1968. 232 с. Лазюк Г. И. Этиология и патогенез врожденных пороков развития. Тератология человека. М. : Медицина, 1991.
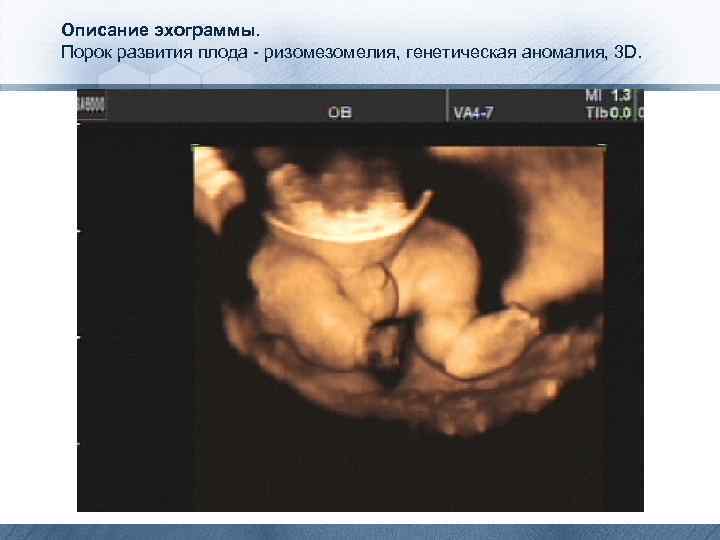 Описание эхограммы. Порок развития плода - ризомелия, генетическая аномалия, 3 D.
Описание эхограммы. Порок развития плода - ризомелия, генетическая аномалия, 3 D.
 Кардиотокография (КТГ) - это метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода. - КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией. Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Кардиотокография (КТГ) - это метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода. - КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией. Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
 Кардиотокография (КТГ) Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32 -й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50 -60 мин, а спокойного - 2030 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
Кардиотокография (КТГ) Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32 -й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50 -60 мин, а спокойного - 2030 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
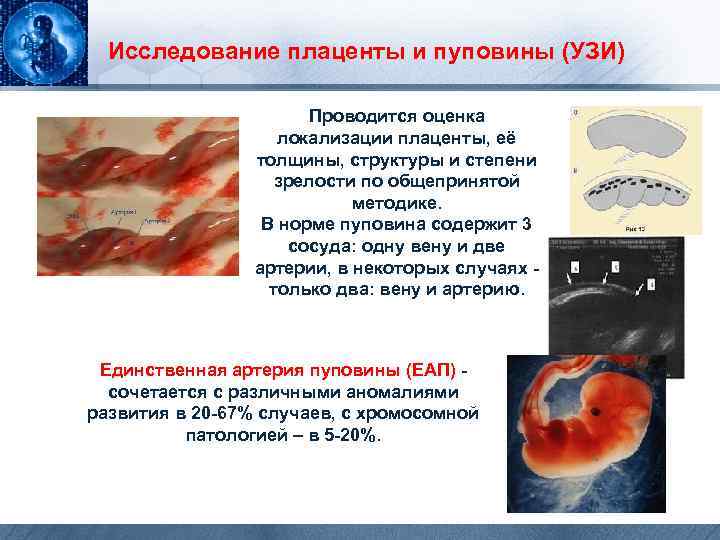 Исследование плаценты и пуповины (УЗИ) Проводится оценка локализации плаценты, её толщины, структуры и степени зрелости по общепринятой методике. В норме пуповина содержит 3 сосуда: одну вену и две артерии, в некоторых случаях - только два: вену и артерию. Единственная артерия пуповины (ЕАП) - сочетается с различными аномалиями развития в 20 -67% случаев, с хромосомной патологией – в 5 -20%.
Исследование плаценты и пуповины (УЗИ) Проводится оценка локализации плаценты, её толщины, структуры и степени зрелости по общепринятой методике. В норме пуповина содержит 3 сосуда: одну вену и две артерии, в некоторых случаях - только два: вену и артерию. Единственная артерия пуповины (ЕАП) - сочетается с различными аномалиями развития в 20 -67% случаев, с хромосомной патологией – в 5 -20%.
 Оценка количества амниотической жидкости (АЖ)измерение индекса амниотической жидкости При подозрении на много- или маловодие необходимо пользоваться определением индекса амниотической жидкости (ИАЖ), который вычисляется, как сумма вертикальных карманов АЖ в четырёх (двух верхних и двух нижних) квадрантах живота беременной. Маловодие наиболее часто встречается при ВПР почек плода (агенезия), при плацентарной недостаточности и ВЗРП. Многоводие при ВПР ЦНС (анэнцефалия, спино-мозговые грыжи), атрезии пищевода, иммунной и неиммунной водянках плода.
Оценка количества амниотической жидкости (АЖ)измерение индекса амниотической жидкости При подозрении на много- или маловодие необходимо пользоваться определением индекса амниотической жидкости (ИАЖ), который вычисляется, как сумма вертикальных карманов АЖ в четырёх (двух верхних и двух нижних) квадрантах живота беременной. Маловодие наиболее часто встречается при ВПР почек плода (агенезия), при плацентарной недостаточности и ВЗРП. Многоводие при ВПР ЦНС (анэнцефалия, спино-мозговые грыжи), атрезии пищевода, иммунной и неиммунной водянках плода.
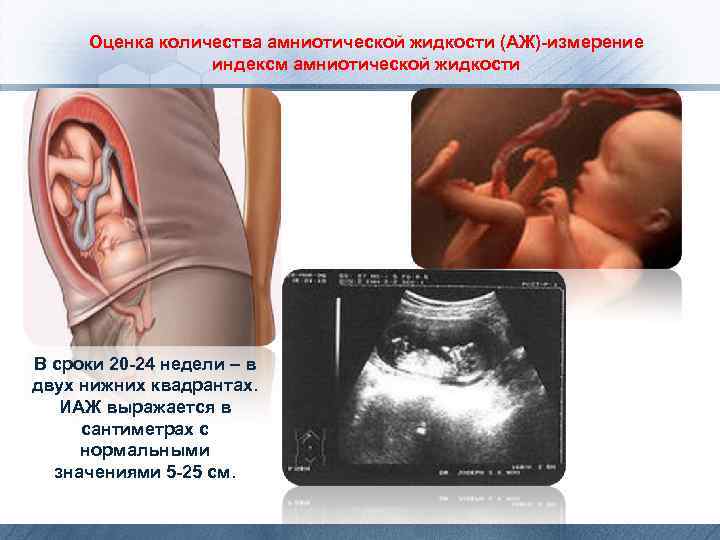 Оценка количества амниотической жидкости (АЖ)-измерение индексм амниотической жидкости В сроки 20 -24 недели – в двух нижних квадрантах. ИАЖ выражается в сантиметрах с нормальными значениями 5 -25 см.
Оценка количества амниотической жидкости (АЖ)-измерение индексм амниотической жидкости В сроки 20 -24 недели – в двух нижних квадрантах. ИАЖ выражается в сантиметрах с нормальными значениями 5 -25 см.
 Биохимические методы пренатальной диагностики С самых ранних сроков беременности фето-плацентарный комплекс (ФПК) начинает вырабатывать специфические для беременности вещества, в основном белки, которые попадают в кровь матери. «тройной тест» АФП ХГЧ НЭ При наличии у плода пороков развития, хромосомных аберраций, содержание белков существенно изменяется, что позволяет использовать эти вещества в качестве маркеров различных патологических состояний плода. С развитием ультразвуковой диагностики значение биохимического скрининга для выявления ВПР плода существенно уменьшилось.
Биохимические методы пренатальной диагностики С самых ранних сроков беременности фето-плацентарный комплекс (ФПК) начинает вырабатывать специфические для беременности вещества, в основном белки, которые попадают в кровь матери. «тройной тест» АФП ХГЧ НЭ При наличии у плода пороков развития, хромосомных аберраций, содержание белков существенно изменяется, что позволяет использовать эти вещества в качестве маркеров различных патологических состояний плода. С развитием ультразвуковой диагностики значение биохимического скрининга для выявления ВПР плода существенно уменьшилось.
 На уровень АФП оказывают существенное влияние -масса тела матери (зависимость - обратная); -количество плодов; -при сахарном диабете значения АФП ниже нормы на 20%; -расовая принадлежность: повышение на 10 -15% у черной и жёлтой расы; -ВЗРП, маловодие; Наличие ХА у плода: достоверное снижение уровня АФП у матерей с плодом, имеющим синдром Дауна (СД)
На уровень АФП оказывают существенное влияние -масса тела матери (зависимость - обратная); -количество плодов; -при сахарном диабете значения АФП ниже нормы на 20%; -расовая принадлежность: повышение на 10 -15% у черной и жёлтой расы; -ВЗРП, маловодие; Наличие ХА у плода: достоверное снижение уровня АФП у матерей с плодом, имеющим синдром Дауна (СД)
 Хорионический гонадотропин человека (ХГЧ) биологически активная форма ХГЧ, неактивная форма, свободные и связанные a и b - фракции. В моче выявляется метаболит b-фракции. При нормальной беременности с увеличением ее срока значения ХГЧ уменьшаются резко и нелинейно: с 30 до 18 МЕ/мл. На синтез и секрецию ХГЧ во время беременности влияют многочисленные факторы: гонадотропин-релизинг гормон, эстрадиол, эпидермальный фактор роста, активин стимулируют выработку ХГЧ, а прогестерон подавляет его секрецию. Имеются сообщения о значительном (двукратном и более) повышении уровня ХГЧ в сыворотке крови матери при трисомии 21 у плода.
Хорионический гонадотропин человека (ХГЧ) биологически активная форма ХГЧ, неактивная форма, свободные и связанные a и b - фракции. В моче выявляется метаболит b-фракции. При нормальной беременности с увеличением ее срока значения ХГЧ уменьшаются резко и нелинейно: с 30 до 18 МЕ/мл. На синтез и секрецию ХГЧ во время беременности влияют многочисленные факторы: гонадотропин-релизинг гормон, эстрадиол, эпидермальный фактор роста, активин стимулируют выработку ХГЧ, а прогестерон подавляет его секрецию. Имеются сообщения о значительном (двукратном и более) повышении уровня ХГЧ в сыворотке крови матери при трисомии 21 у плода.
 Неконъюгированный эстриол (НЭ) При нормальной беременности содержание НЭ в крови матери зависит от её срока и линейно возрастает в среднем с 0, 6 до 2, 0 нг/мл или на 20 -25% еженедельно в интервале 15 -22 недель. Существенное отрицательное влияние на содержание НЭ в крови оказывает курение: уровень НЭ на 15% ниже нормы. Возраст и масса тела беременной не влияют на уровень НЭ в крови. Доказана тесная связь между уровнем НЭ в крови матери и СД у плода: медиана для плодов с СД составила 0, 75 Мо. М, что достоверно отличается от медианы здоровых плодов-1, 0 Мо. М.
Неконъюгированный эстриол (НЭ) При нормальной беременности содержание НЭ в крови матери зависит от её срока и линейно возрастает в среднем с 0, 6 до 2, 0 нг/мл или на 20 -25% еженедельно в интервале 15 -22 недель. Существенное отрицательное влияние на содержание НЭ в крови оказывает курение: уровень НЭ на 15% ниже нормы. Возраст и масса тела беременной не влияют на уровень НЭ в крови. Доказана тесная связь между уровнем НЭ в крови матери и СД у плода: медиана для плодов с СД составила 0, 75 Мо. М, что достоверно отличается от медианы здоровых плодов-1, 0 Мо. М.
 Иногда «тройной тест» дополняют исследованием уровня нейтрофильной щелочной фосфатазы (НЩФ). При дополнительном исследовании НЩФ выявление плодов с синдромом Дауна достигает 80%. Это дает возможность принятии семьей соответствующего решения прервать беременность без особых осложнений для организма женщины.
Иногда «тройной тест» дополняют исследованием уровня нейтрофильной щелочной фосфатазы (НЩФ). При дополнительном исследовании НЩФ выявление плодов с синдромом Дауна достигает 80%. Это дает возможность принятии семьей соответствующего решения прервать беременность без особых осложнений для организма женщины.
 РАРР-А (плазменный протеин А, связанный с беременностью) - это гликопротеин большой молекулярной массы. Вырабатывается синцитиотрофобластом и появляется в крови матери с 5 недель беременности. С увеличением срока беременности концентрация РАРР-А в норме постоянно повышается. При различных патологических состояниях (неразвивающаяся беременность, патология хромосом, в том числе СД) содержание РАРР-А в крови матери уменьшается. Наибольшие изменения уровней этого маркера как в норме, так и при патологии плода отмечены в I триместре беременности. Понижение РАРР-А может показать врачу следующее: • риск хромосомных аномалий плода • синдром Дауна, синдром Эдвардса, синдром Корнелии де Ланге. • угроза выкидыша • остановка беременности.
РАРР-А (плазменный протеин А, связанный с беременностью) - это гликопротеин большой молекулярной массы. Вырабатывается синцитиотрофобластом и появляется в крови матери с 5 недель беременности. С увеличением срока беременности концентрация РАРР-А в норме постоянно повышается. При различных патологических состояниях (неразвивающаяся беременность, патология хромосом, в том числе СД) содержание РАРР-А в крови матери уменьшается. Наибольшие изменения уровней этого маркера как в норме, так и при патологии плода отмечены в I триместре беременности. Понижение РАРР-А может показать врачу следующее: • риск хромосомных аномалий плода • синдром Дауна, синдром Эдвардса, синдром Корнелии де Ланге. • угроза выкидыша • остановка беременности.

 СКРИНИНГОВЫЕ ИССЛЕДОВАНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ Биохимический скрининг: анализ крови на различные показатели Ультразвуковой скрининг: выявление признаков аномалий развития с помощью УЗИ. Комбинированный скрининг: сочетание биохимического и ультразвукового скринингов.
СКРИНИНГОВЫЕ ИССЛЕДОВАНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ Биохимический скрининг: анализ крови на различные показатели Ультразвуковой скрининг: выявление признаков аномалий развития с помощью УЗИ. Комбинированный скрининг: сочетание биохимического и ультразвукового скринингов.
 Комбинированный биохимический скрининг I триместра беременности, включающий в себя Ультразвуковое исследование в 10 -13 недель беременности (по дате менструации) Анализ крови на β-ХГЧ и PAPP-A в сроки 10 -13 недель по дате последней менструации Ультразвуковой скрининг первого триместра беременности, включающий в себя определение ТВП.
Комбинированный биохимический скрининг I триместра беременности, включающий в себя Ультразвуковое исследование в 10 -13 недель беременности (по дате менструации) Анализ крови на β-ХГЧ и PAPP-A в сроки 10 -13 недель по дате последней менструации Ультразвуковой скрининг первого триместра беременности, включающий в себя определение ТВП.
 Комбинированный биохимический скрининг II триместра беременности, включающий в себя Ультразвуковое исследование в 10 -13 недель беременности (по дате менструации) Анализ крови на общий ХГЧ (вариант: свободная β-субъединица ХГЧ), АФП и свободный эстриол в сроки 14 -20 недель беременности
Комбинированный биохимический скрининг II триместра беременности, включающий в себя Ультразвуковое исследование в 10 -13 недель беременности (по дате менструации) Анализ крови на общий ХГЧ (вариант: свободная β-субъединица ХГЧ), АФП и свободный эстриол в сроки 14 -20 недель беременности
 Следует отметить Эффективность раннего биохимического скрининга по 4 маркерам (АФП, ХГЧ, НЭ, РАРР-А) без УЗИ ниже, чем ультразвукового скрининга по ТВП в ранние сроки беременности: 70, 1 и 72, 7% соответственно. Наибольшую чувствительность (88, 3%) имеет метод, сочетающий скрининг по ТВП с тремя биохимическими маркерами: свободный b- ХГЧ, НЭ, РАРР-А. Лучшим по соотношению цена/качество является сочетание оценки ТВП с определением РАРР-А (чувствительность 81, 2%) или ТВП с определением РАРР-А и свободного b-ХГЧ (чувствительность 86, 4%).
Следует отметить Эффективность раннего биохимического скрининга по 4 маркерам (АФП, ХГЧ, НЭ, РАРР-А) без УЗИ ниже, чем ультразвукового скрининга по ТВП в ранние сроки беременности: 70, 1 и 72, 7% соответственно. Наибольшую чувствительность (88, 3%) имеет метод, сочетающий скрининг по ТВП с тремя биохимическими маркерами: свободный b- ХГЧ, НЭ, РАРР-А. Лучшим по соотношению цена/качество является сочетание оценки ТВП с определением РАРР-А (чувствительность 81, 2%) или ТВП с определением РАРР-А и свободного b-ХГЧ (чувствительность 86, 4%).
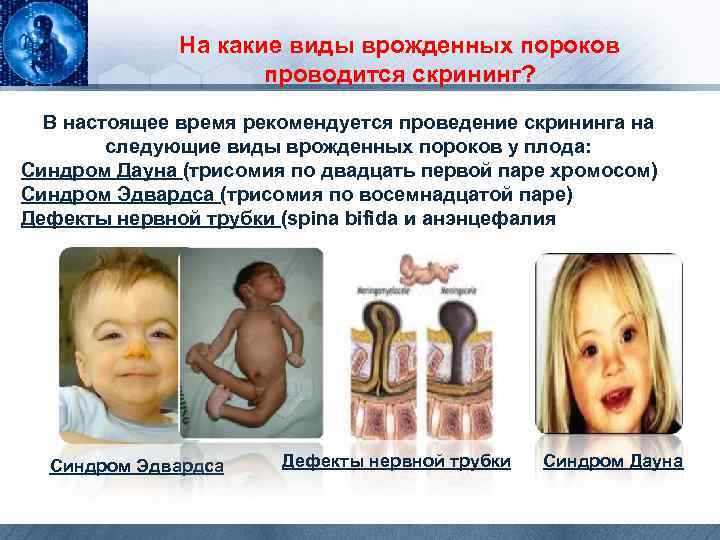 На какие виды врожденных пороков проводится скрининг? В настоящее время рекомендуется проведение скрининга на следующие виды врожденных пороков у плода: Синдром Дауна (трисомия по двадцать первой паре хромосом) Синдром Эдвардса (трисомия по восемнадцатой паре) Дефекты нервной трубки (spina bifida и анэнцефалия Синдром Эдвардса Дефекты нервной трубки Синдром Дауна
На какие виды врожденных пороков проводится скрининг? В настоящее время рекомендуется проведение скрининга на следующие виды врожденных пороков у плода: Синдром Дауна (трисомия по двадцать первой паре хромосом) Синдром Эдвардса (трисомия по восемнадцатой паре) Дефекты нервной трубки (spina bifida и анэнцефалия Синдром Эдвардса Дефекты нервной трубки Синдром Дауна
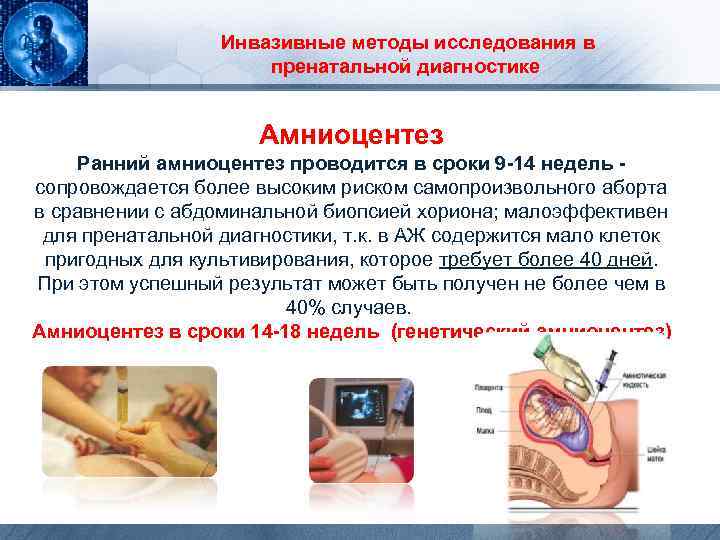 Инвазивные методы исследования в пренатальной диагностике Амниоцентез Ранний амниоцентез проводится в сроки 9 -14 недель - сопровождается более высоким риском самопроизвольного аборта в сравнении с абдоминальной биопсией хориона; малоэффективен для пренатальной диагностики, т. к. в АЖ содержится мало клеток пригодных для культивирования, которое требует более 40 дней. При этом успешный результат может быть получен не более чем в 40% случаев. Амниоцентез в сроки 14 -18 недель (генетический амниоцентез)
Инвазивные методы исследования в пренатальной диагностике Амниоцентез Ранний амниоцентез проводится в сроки 9 -14 недель - сопровождается более высоким риском самопроизвольного аборта в сравнении с абдоминальной биопсией хориона; малоэффективен для пренатальной диагностики, т. к. в АЖ содержится мало клеток пригодных для культивирования, которое требует более 40 дней. При этом успешный результат может быть получен не более чем в 40% случаев. Амниоцентез в сроки 14 -18 недель (генетический амниоцентез)
 АМНИОЦЕНТЕЗ
АМНИОЦЕНТЕЗ
 Биопсия хориона (10 -12 недель) Показания к проведению Высокая вероятность наследственных заболеваний (вероятность обнаружения тяжелой болезни у плода, сопоставимая с риском выкидыша после биопсии). Материал Клетки хориона (наружной зародышевой оболочки).
Биопсия хориона (10 -12 недель) Показания к проведению Высокая вероятность наследственных заболеваний (вероятность обнаружения тяжелой болезни у плода, сопоставимая с риском выкидыша после биопсии). Материал Клетки хориона (наружной зародышевой оболочки).
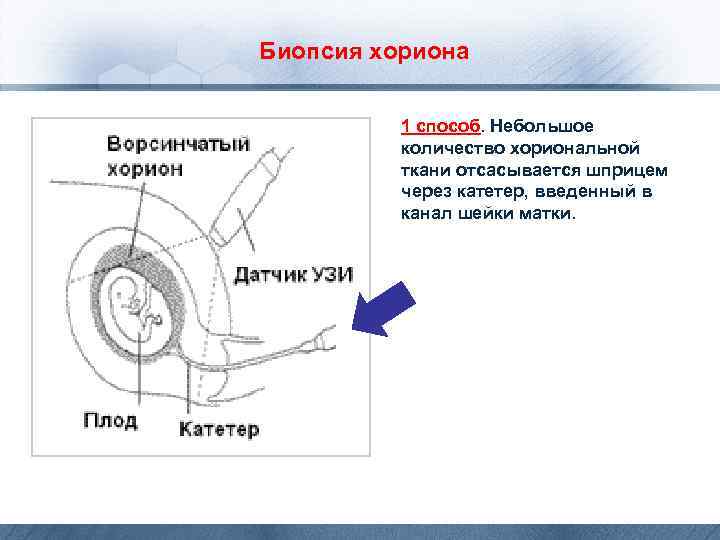 Биопсия хориона 1 способ. Небольшое количество хориональной ткани отсасывается шприцем через катетер, введенный в канал шейки матки.
Биопсия хориона 1 способ. Небольшое количество хориональной ткани отсасывается шприцем через катетер, введенный в канал шейки матки.
 2 способ. Образец ткани засасывают в шприц с помощью длинной иглы, введенной в полость матки через брюшную стенку. Оба варианта биопсии хориона проводятся амбулаторно или с кратковременной госпитализацией беременной женщины. Манипуляция выполняется под УЗ-контролем. В зависимости от практики, принятой в конкретном медучреждении, биопсию выполняют либо под местным, либо под общим обезболиванием (наркозом). Перед процедурой женщине необходимо пройти лабораторное обследование (анализы крови, мазки и проч. ).
2 способ. Образец ткани засасывают в шприц с помощью длинной иглы, введенной в полость матки через брюшную стенку. Оба варианта биопсии хориона проводятся амбулаторно или с кратковременной госпитализацией беременной женщины. Манипуляция выполняется под УЗ-контролем. В зависимости от практики, принятой в конкретном медучреждении, биопсию выполняют либо под местным, либо под общим обезболиванием (наркозом). Перед процедурой женщине необходимо пройти лабораторное обследование (анализы крови, мазки и проч. ).
 Возможности метода • Определение у плода синдрома Дауна, синдромов Эдвардса, Патау и других хромосомных болезней, сопровождающихся грубыми уродствами или умственной отсталостью. • Диагностика генных заболеваний (спектр диагностируемых наследственных болезней зависит от возможностей конкретной лаборатории и может варьировать от единичных генетических синдромов до десятков разных инвалидизирующих болезней). • Определение пола плода. • Установление биологического родства (отцовства).
Возможности метода • Определение у плода синдрома Дауна, синдромов Эдвардса, Патау и других хромосомных болезней, сопровождающихся грубыми уродствами или умственной отсталостью. • Диагностика генных заболеваний (спектр диагностируемых наследственных болезней зависит от возможностей конкретной лаборатории и может варьировать от единичных генетических синдромов до десятков разных инвалидизирующих болезней). • Определение пола плода. • Установление биологического родства (отцовства).
 Достоинства метода • Быстрое получение результатов (в течение 3 -4 дней после взятия материала). • Диагностировать тяжелую инвалидизирующую болезнь у плода можно в период до 12 -й недели, когда прерывание беременности происходит с меньшим количеством осложнений для женщины, к тому же уменьшается стрессовая нагрузка на членов семьи.
Достоинства метода • Быстрое получение результатов (в течение 3 -4 дней после взятия материала). • Диагностировать тяжелую инвалидизирующую болезнь у плода можно в период до 12 -й недели, когда прерывание беременности происходит с меньшим количеством осложнений для женщины, к тому же уменьшается стрессовая нагрузка на членов семьи.
 Недостатки метода, риск при проведении процедуры • По ряду технических причин не всегда удается провести качественный анализ образцов ткани. • Существует незначительный риск получения ложноположительных и ложноотрицательных результатов из-за феномена т. н. «плацентарного мозаицизма» (неидентичности генома клеток хориона и эмбриона). • Длительное воздействие на плод ультразвука, безвредность которого не доказана. • Риск случайного повреждения плодного пузыря. • Риск неблагоприятного влияния на течение беременности при резусконфликте. • Риск выкидыша (от 2 до 6% в зависимости от состояния женщины). • Риск инфицирования плода (1 -2%). • Риск кровотечения у женщины (1 -2%). • Риск (менее 1%) некоторых отклонений в развитии плода: описаны случаи грубых уродств конечностей у новорожденных, подвергавшихся биопсии хориона. В целом риск осложнений при биопсии хориона низок (не выше 2%).
Недостатки метода, риск при проведении процедуры • По ряду технических причин не всегда удается провести качественный анализ образцов ткани. • Существует незначительный риск получения ложноположительных и ложноотрицательных результатов из-за феномена т. н. «плацентарного мозаицизма» (неидентичности генома клеток хориона и эмбриона). • Длительное воздействие на плод ультразвука, безвредность которого не доказана. • Риск случайного повреждения плодного пузыря. • Риск неблагоприятного влияния на течение беременности при резусконфликте. • Риск выкидыша (от 2 до 6% в зависимости от состояния женщины). • Риск инфицирования плода (1 -2%). • Риск кровотечения у женщины (1 -2%). • Риск (менее 1%) некоторых отклонений в развитии плода: описаны случаи грубых уродств конечностей у новорожденных, подвергавшихся биопсии хориона. В целом риск осложнений при биопсии хориона низок (не выше 2%).
 Плацентоцентез - аспирация ткани плаценты. (поздняя биопсия хориона) Осуществляется во II триместре под контролем УЗИ с использованием иглы 18 -20 G с мандреном. Масса аспирата должна составлять не менее 20 -50 мг. Прямой метод получения хромосомных препаратов из ткани плаценты значительно быстрее других, и результат может быть известен в день забора материала, что позволяет принять быстрое решение при выявлении аномалий развития плода во время УЗИ; успешный забор материала с последующим цитогенитическим или ДНКанализом составляет 99%. Минимальная вероятность осложнений.
Плацентоцентез - аспирация ткани плаценты. (поздняя биопсия хориона) Осуществляется во II триместре под контролем УЗИ с использованием иглы 18 -20 G с мандреном. Масса аспирата должна составлять не менее 20 -50 мг. Прямой метод получения хромосомных препаратов из ткани плаценты значительно быстрее других, и результат может быть известен в день забора материала, что позволяет принять быстрое решение при выявлении аномалий развития плода во время УЗИ; успешный забор материала с последующим цитогенитическим или ДНКанализом составляет 99%. Минимальная вероятность осложнений.
 Недостатки метода, риск при проведении процедуры • Культивирование полученных при плацентоцентезе клеток может оказаться менее результативным, чем культивирование клеток хориона, поэтому иногда (очень редко) возникает потребность в повторении процедуры. Этот риск отсутствует в лабораториях, практикующих современные методы цитогенетической диагностики. • Проведение обследования на достаточно большом сроке беременности (в случае обнаружения серьезной патологии прерывание беременности в этот период требует длительной госпитализации и чревато осложнениями).
Недостатки метода, риск при проведении процедуры • Культивирование полученных при плацентоцентезе клеток может оказаться менее результативным, чем культивирование клеток хориона, поэтому иногда (очень редко) возникает потребность в повторении процедуры. Этот риск отсутствует в лабораториях, практикующих современные методы цитогенетической диагностики. • Проведение обследования на достаточно большом сроке беременности (в случае обнаружения серьезной патологии прерывание беременности в этот период требует длительной госпитализации и чревато осложнениями).
 Кордоцентез Взятие крови из сосудов пуповины После 18 -й недели беременности Возможности Пренатальное кариотипирование, диагностика моногенных заболеваний, внутриутробного инфицирования, исследование кислотно-основного состояния, гематологических и биохимических показателей плода. Материал -пуповинная кровь плода.
Кордоцентез Взятие крови из сосудов пуповины После 18 -й недели беременности Возможности Пренатальное кариотипирование, диагностика моногенных заболеваний, внутриутробного инфицирования, исследование кислотно-основного состояния, гематологических и биохимических показателей плода. Материал -пуповинная кровь плода.
 Кордоцентез Взятие крови из сосудов пуповины После 18 -й недели беременности Достоинство Минимальная вероятность осложнений. Недостаток Проведение обследования на большом сроке беременности (в случае обнаружения серьезной патологии прерывание беременности в этот период требует длительной госпитализации и чревато осложнениями).
Кордоцентез Взятие крови из сосудов пуповины После 18 -й недели беременности Достоинство Минимальная вероятность осложнений. Недостаток Проведение обследования на большом сроке беременности (в случае обнаружения серьезной патологии прерывание беременности в этот период требует длительной госпитализации и чревато осложнениями).
 Лечебный кордоцентез внутриутробные переливания препаратов крови при анемии внутриутробное введение лекарств Противопоказания: Абсолютные: Не существует. Относительные: -угроза прерывания беременности; -острые воспалительные процессы любой локализации; -ожирение; -многоводие и маловодие; -множественная миома матки. Оптимальный срок Вторая половина II триместра беременности: в среднем в 24 (20 -29) недели, что обусловлено диаметром сосудов пуповины, который в эти сроки достигает оптимальных для кордоцентеза размеров.
Лечебный кордоцентез внутриутробные переливания препаратов крови при анемии внутриутробное введение лекарств Противопоказания: Абсолютные: Не существует. Относительные: -угроза прерывания беременности; -острые воспалительные процессы любой локализации; -ожирение; -многоводие и маловодие; -множественная миома матки. Оптимальный срок Вторая половина II триместра беременности: в среднем в 24 (20 -29) недели, что обусловлено диаметром сосудов пуповины, который в эти сроки достигает оптимальных для кордоцентеза размеров.
 Осложнения Транзиторная брадикардия - урежение сердцебиения до 100 ударов и менее в минуту. наблюдается от 1, 5 до 13, 2%; Кровотечение из места пункции - отмечается в среднем в 31, 3 (29 -62)%; в 78 -86%случаев кровотечение продолжается менее минуты, бывает необильным и самостоятельно прекращается; Гематомы пуповины - частота не превышает 0, 5%; имеют небольшие размеры и не влияют на перинатальные исходы. Воспалительные осложнения (хориоамнионит) - частота составляет 0, 6 -2, 9% непосредственно после процедуры; течение нескольких дней после инвазивного вмешательства возможно проведение профилактической антибактериальной терапии. Прерывание беременности - наступает чаще в течение 10 -14 дней после процедуры; частота прерывания, непосредственно связанного с кордоцентезом, составляет 2%-наиболее высокие перинатальные потери регистрируются у плодов с аномалиями развития (13, 1%) и с задержкой развития (8, 9%); в 23% случаев причиной прерывания беременности являются хориоамниониты, в 15% - тяжелая форма плацентарной недостаточности и задержка развития плода, в 30% - повышенная сократительная активность матки, в 32% - непосредственную причину установить не удается;
Осложнения Транзиторная брадикардия - урежение сердцебиения до 100 ударов и менее в минуту. наблюдается от 1, 5 до 13, 2%; Кровотечение из места пункции - отмечается в среднем в 31, 3 (29 -62)%; в 78 -86%случаев кровотечение продолжается менее минуты, бывает необильным и самостоятельно прекращается; Гематомы пуповины - частота не превышает 0, 5%; имеют небольшие размеры и не влияют на перинатальные исходы. Воспалительные осложнения (хориоамнионит) - частота составляет 0, 6 -2, 9% непосредственно после процедуры; течение нескольких дней после инвазивного вмешательства возможно проведение профилактической антибактериальной терапии. Прерывание беременности - наступает чаще в течение 10 -14 дней после процедуры; частота прерывания, непосредственно связанного с кордоцентезом, составляет 2%-наиболее высокие перинатальные потери регистрируются у плодов с аномалиями развития (13, 1%) и с задержкой развития (8, 9%); в 23% случаев причиной прерывания беременности являются хориоамниониты, в 15% - тяжелая форма плацентарной недостаточности и задержка развития плода, в 30% - повышенная сократительная активность матки, в 32% - непосредственную причину установить не удается;
 Запомните Все инвазивные вмешательства проводятся под ультразвуковым контролем Любое внутриматочное вмешательство сопряжено с риском прерывания беременности: в течение 10 -14 дней после обследования с применением ИДМ прерывается в среднем 2, 5% беременностей: частота осложнений зависит от вида вмешательства, срока беременности, опыта врача; Наименьший риск отмечается при амниоцентезе: 0, 2 -2, 0%, наибольший - при кордоцентезе: до 5, 4% ; показатели перинатальных потерь при ИДМ не превышают показатели потери плодов среди всех беременных популяции.
Запомните Все инвазивные вмешательства проводятся под ультразвуковым контролем Любое внутриматочное вмешательство сопряжено с риском прерывания беременности: в течение 10 -14 дней после обследования с применением ИДМ прерывается в среднем 2, 5% беременностей: частота осложнений зависит от вида вмешательства, срока беременности, опыта врача; Наименьший риск отмечается при амниоцентезе: 0, 2 -2, 0%, наибольший - при кордоцентезе: до 5, 4% ; показатели перинатальных потерь при ИДМ не превышают показатели потери плодов среди всех беременных популяции.
 Сортинг фетальных клеток Между 8 -й и 20 -й неделями беременности. Материал Эритробласты или лимфоциты плода, содержащиеся в венозной крови беременной женщины. Показания Аналогичны таковым для биопсии хориона, плацентоцентеза и кордоцентеза. Для сортинга (отделения плодных клеток, содержащихся в крови женщины, от ее собственных клеток) используют высокоспецифичные моноклональные антитела и проточный лазерный сортинг. Полученные клетки плода подвергают молекулярногенетическим исследованиям. Недостаток Большая трудои техноемкость метода, приводящая к высокой себестоимости исследования. Недостаточная проверенность в плане надежности — данная методика в настоящее время преимущественно носит статус экспериментальной и в рутинной практике используется крайне редко.
Сортинг фетальных клеток Между 8 -й и 20 -й неделями беременности. Материал Эритробласты или лимфоциты плода, содержащиеся в венозной крови беременной женщины. Показания Аналогичны таковым для биопсии хориона, плацентоцентеза и кордоцентеза. Для сортинга (отделения плодных клеток, содержащихся в крови женщины, от ее собственных клеток) используют высокоспецифичные моноклональные антитела и проточный лазерный сортинг. Полученные клетки плода подвергают молекулярногенетическим исследованиям. Недостаток Большая трудои техноемкость метода, приводящая к высокой себестоимости исследования. Недостаточная проверенность в плане надежности — данная методика в настоящее время преимущественно носит статус экспериментальной и в рутинной практике используется крайне редко.
 Верификация диагноза патологоанатомическое исследование плода должна проводится во всех случаях пренатального обнаружения ВНЗ и прерывания беременности по медицинским показаниям, независимо от массы плода (включая массу менее 500, 0 г).
Верификация диагноза патологоанатомическое исследование плода должна проводится во всех случаях пренатального обнаружения ВНЗ и прерывания беременности по медицинским показаниям, независимо от массы плода (включая массу менее 500, 0 г).
 ИНСТРУКЦИЯ ПО ОТБОРУ АБОРТНОГО МАТЕРИАЛА ДЛЯ ЛАБОРАТОРНО-ГЕНЕТИЧЕСКОЙ ВЕРИФИКАЦИИ ДИАГНОЗА ПОСЛЕ ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ ПРИЛОЖЕНИЕ 6 к распоряжению Комитета по здравоохранению от 28. 09. 2007 N 496 -р 1. В первом триместре беременности: 1. 1. Перед проведением прерывания беременности по медицинским показаниям проинформировать цитогенетическую службу лаборатории пренатальной диагностики о дате и времени выполнения операции с целью обеспечения верификации диагноза и взятия тканей плода для их повторного лабораторно-генетического исследования. 1. 2. Непосредственно в операционной произвести отбор материала - целого эмбриона или его фрагментов, отмыть от крови физиологическим раствором. 1. 3. Поместить в отдельные флаконы (бакпечатки) с физиологическим раствором хорион (фрагмент хориона должен содержать участок прикрепления пуповины); эмбрион или все его фрагменты. 1. 4. Флаконы промаркировать (указать Ф. И. О. , дату, орган) и незамедлительно (в течение до 4 часов) доставить в генетическую лабораторию с целью кариотипирования и в лабораторию пренатальной диагностики с целью верификации моногенного заболевания. 2. Во втором и третьем триместрах беременности в целях верификации хромосомных и моногенных заболеваний плода произвести забор крови плодов и новорожденных непосредственно после прерывания беременности по следующей методике: 2. 1. В целях кариотипирования: - сразу после рождения достать из холодильника шприц однократного применения (2 мл) и флакон с гепарином, - протереть ватным тампоном, смоченным 96% спиртом, резиновую пробку на флаконе с гепарином, - проколоть пробку иглой и набрать в шприц 0, 1 -0, 2 мл гепарина, надеть на иглу колпачок, - протереть участок пуповины ватным тампоном, смоченным спиртом, - набрать шприцем 1, 5 -2 мл крови из пуповины, - сразу же надеть на иглу колпачок и перемешать содержимое шприца, - положить шприц в холодильник (не в морозильную камеру!), - доставить кровь в цитогенетическую лабораторию МГЦ.
ИНСТРУКЦИЯ ПО ОТБОРУ АБОРТНОГО МАТЕРИАЛА ДЛЯ ЛАБОРАТОРНО-ГЕНЕТИЧЕСКОЙ ВЕРИФИКАЦИИ ДИАГНОЗА ПОСЛЕ ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ ПРИЛОЖЕНИЕ 6 к распоряжению Комитета по здравоохранению от 28. 09. 2007 N 496 -р 1. В первом триместре беременности: 1. 1. Перед проведением прерывания беременности по медицинским показаниям проинформировать цитогенетическую службу лаборатории пренатальной диагностики о дате и времени выполнения операции с целью обеспечения верификации диагноза и взятия тканей плода для их повторного лабораторно-генетического исследования. 1. 2. Непосредственно в операционной произвести отбор материала - целого эмбриона или его фрагментов, отмыть от крови физиологическим раствором. 1. 3. Поместить в отдельные флаконы (бакпечатки) с физиологическим раствором хорион (фрагмент хориона должен содержать участок прикрепления пуповины); эмбрион или все его фрагменты. 1. 4. Флаконы промаркировать (указать Ф. И. О. , дату, орган) и незамедлительно (в течение до 4 часов) доставить в генетическую лабораторию с целью кариотипирования и в лабораторию пренатальной диагностики с целью верификации моногенного заболевания. 2. Во втором и третьем триместрах беременности в целях верификации хромосомных и моногенных заболеваний плода произвести забор крови плодов и новорожденных непосредственно после прерывания беременности по следующей методике: 2. 1. В целях кариотипирования: - сразу после рождения достать из холодильника шприц однократного применения (2 мл) и флакон с гепарином, - протереть ватным тампоном, смоченным 96% спиртом, резиновую пробку на флаконе с гепарином, - проколоть пробку иглой и набрать в шприц 0, 1 -0, 2 мл гепарина, надеть на иглу колпачок, - протереть участок пуповины ватным тампоном, смоченным спиртом, - набрать шприцем 1, 5 -2 мл крови из пуповины, - сразу же надеть на иглу колпачок и перемешать содержимое шприца, - положить шприц в холодильник (не в морозильную камеру!), - доставить кровь в цитогенетическую лабораторию МГЦ.
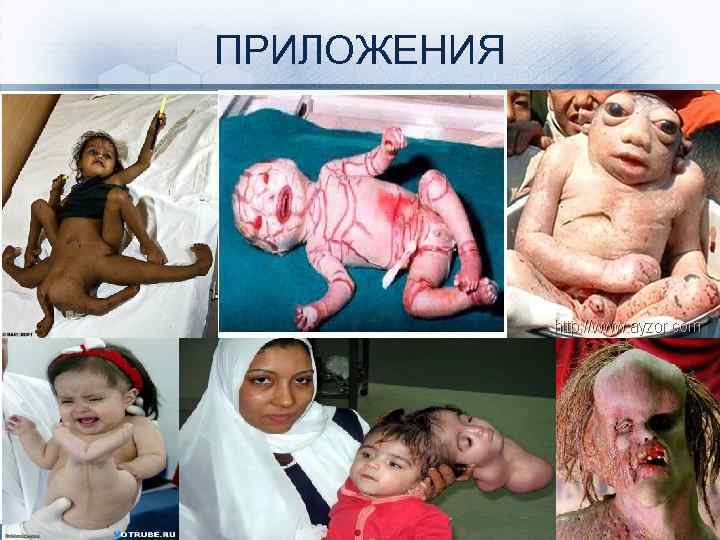 ПРИЛОЖЕНИЯ
ПРИЛОЖЕНИЯ
 • Врожденные пороки развития (ВПР) – стойкое морфологическое изменение ткани, органа или всего организма, выходящее за пределы вариаций их нормального строения.
• Врожденные пороки развития (ВПР) – стойкое морфологическое изменение ткани, органа или всего организма, выходящее за пределы вариаций их нормального строения.
 Классификация • • • • Агенезия Аплазия Гипоплазия (гипертрофия) Макросомия, микросомия Гетеротопия (хористия) Гетероплазия Эктопия Удвоение Стеноз Атрезия Неразделение (слияние) Персистирование Дисхронии
Классификация • • • • Агенезия Аплазия Гипоплазия (гипертрофия) Макросомия, микросомия Гетеротопия (хористия) Гетероплазия Эктопия Удвоение Стеноз Атрезия Неразделение (слияние) Персистирование Дисхронии
 Этиология ВПР Эндогенные причины. 1. Мутации: генные хромосомные геномные 2. Эндокринные заболевания и метаболические дефекты: диабетическая эмбрио- и фетопатия фенилаланиновая эмбриофетопатия 3. “Перезревание” половых клеток 4. Возраст родителей
Этиология ВПР Эндогенные причины. 1. Мутации: генные хромосомные геномные 2. Эндокринные заболевания и метаболические дефекты: диабетическая эмбрио- и фетопатия фенилаланиновая эмбриофетопатия 3. “Перезревание” половых клеток 4. Возраст родителей
 Этиология ВПР Экзогенные причины. 1. Физические факторы: радиационные воздействия механические травмы 2. Химические факторы лекарства (фенитоин, гидантоин, триметадион, варфарин, талидамид) химические промышленные и бытовые вещества гипоксия неполноценное питание 3. Биологические факторы: вирусы простейшие
Этиология ВПР Экзогенные причины. 1. Физические факторы: радиационные воздействия механические травмы 2. Химические факторы лекарства (фенитоин, гидантоин, триметадион, варфарин, талидамид) химические промышленные и бытовые вещества гипоксия неполноценное питание 3. Биологические факторы: вирусы простейшие
 Патогенез ВПР (тератогенез) I. Основные клеточные механизмы тератогенеза: - нарушение размножения клеток - нарушение миграции клеток - нарушение дифференцировки клеток II. Основные тканевые механизмы тератогенеза: - гибель отдельных тканей - задержка физиологического распада или замедление рассасывания тканей, отмирающих при нормальном эмбриогенез – нарушение адгезии тканей
Патогенез ВПР (тератогенез) I. Основные клеточные механизмы тератогенеза: - нарушение размножения клеток - нарушение миграции клеток - нарушение дифференцировки клеток II. Основные тканевые механизмы тератогенеза: - гибель отдельных тканей - задержка физиологического распада или замедление рассасывания тканей, отмирающих при нормальном эмбриогенез – нарушение адгезии тканей
 Критические периоды 1 -й период – конец 1 -й недели и начало 2 -й недели, имплантация и плацентация 2 -й период – 3 -я – 6 -я недели, основной органогенез 3 -й период – 20 -я– 24 -я недели, становление основных анатомофункциональных связей
Критические периоды 1 -й период – конец 1 -й недели и начало 2 -й недели, имплантация и плацентация 2 -й период – 3 -я – 6 -я недели, основной органогенез 3 -й период – 20 -я– 24 -я недели, становление основных анатомофункциональных связей
 Классификация ВПР I. По этиологии 1. Наследственные 2. Экзогенные 3. Мультифакториальные
Классификация ВПР I. По этиологии 1. Наследственные 2. Экзогенные 3. Мультифакториальные
 II. В зависимости от объекта воздействия повреждающих факторов 1. Гаметопатии – пороки, обусловленные поражениями половых клеток 2. Бластопатии 3. Эмбриопатии – повреждения эмбриона от 16 дня беременности до конца 8 -й недели 4. Фетопатии – пороки вследствие поражения плода с 9 -й недели до рождения
II. В зависимости от объекта воздействия повреждающих факторов 1. Гаметопатии – пороки, обусловленные поражениями половых клеток 2. Бластопатии 3. Эмбриопатии – повреждения эмбриона от 16 дня беременности до конца 8 -й недели 4. Фетопатии – пороки вследствие поражения плода с 9 -й недели до рождения
 III. По последовательности возникновения 1. Первичные пороки обусловлены непосредственным действием тератогенного фактора 2. Вторичные пороки, в свою очередь, являются следствием первичных пороков 3. Аномалады – комплексы, включающие первичный и несколько вторичных пороков
III. По последовательности возникновения 1. Первичные пороки обусловлены непосредственным действием тератогенного фактора 2. Вторичные пороки, в свою очередь, являются следствием первичных пороков 3. Аномалады – комплексы, включающие первичный и несколько вторичных пороков
 IV. По распространенности в организме 1. Изолированные 2. Системные 3. Множественные врожденные пороки развития (МВПР): А. Неклассифицированные комплексы МВПР Б. Синдромы: а. хромосомные б. менделирующие или генные в. формального генеза г. экзогеннные
IV. По распространенности в организме 1. Изолированные 2. Системные 3. Множественные врожденные пороки развития (МВПР): А. Неклассифицированные комплексы МВПР Б. Синдромы: а. хромосомные б. менделирующие или генные в. формального генеза г. экзогеннные
 V. По локализации в системах органов 1. ВПР ЦНС и органов чувств 2. ВПР лица и шеи 3. ВПР сердечно сосудистой системы 4. ВПР дыхательной системы 5. ВПР органов пищеварения 6. ВПР костно- мышечной системы 7. ВПР мочевой системы 8. ВПР половых органов 9. ВПР эндокринных желез 10. ВПР кожи и придатков 11. ВПР последа 12. Прочие
V. По локализации в системах органов 1. ВПР ЦНС и органов чувств 2. ВПР лица и шеи 3. ВПР сердечно сосудистой системы 4. ВПР дыхательной системы 5. ВПР органов пищеварения 6. ВПР костно- мышечной системы 7. ВПР мочевой системы 8. ВПР половых органов 9. ВПР эндокринных желез 10. ВПР кожи и придатков 11. ВПР последа 12. Прочие
 Важнейшие пороки развития лица, шеи, органов полости рта • • • хейлосхиз палатосхиз хейлогнатопалатосхиз срединная расщелина нижней губы и нижней челюсти двойная губа косая колобома лица аномалад срединной расщелины лица (фронтоназальная дисплазия) аномалад аринэнцефалический (премасиллярная агенезия) макро- и микростомия свищи нижней губы
Важнейшие пороки развития лица, шеи, органов полости рта • • • хейлосхиз палатосхиз хейлогнатопалатосхиз срединная расщелина нижней губы и нижней челюсти двойная губа косая колобома лица аномалад срединной расщелины лица (фронтоназальная дисплазия) аномалад аринэнцефалический (премасиллярная агенезия) макро- и микростомия свищи нижней губы
 Важнейшие пороки развития лица, шеи, органов полости рта • • • уздечка верхней губы хоботок аплазия крыла и боковой поверхности носа колобома крыльев носа атрезия или стеноз хоан искривление носовой перегородки гипер- и гипотелоризм прогнатия (верхняя, нижняя) микрогнатия (верхняя, нижняя) агнатия аномалад Робена
Важнейшие пороки развития лица, шеи, органов полости рта • • • уздечка верхней губы хоботок аплазия крыла и боковой поверхности носа колобома крыльев носа атрезия или стеноз хоан искривление носовой перегородки гипер- и гипотелоризм прогнатия (верхняя, нижняя) микрогнатия (верхняя, нижняя) агнатия аномалад Робена
 Важнейшие пороки развития лица, шеи, органов полости рта • • Аглоссия, макро- и микроглоссия уздечка языка мелкое предверие полости рта пороки зубов: а)аномалии числа; б)нарушения структуры; в)аномалии положения г)нарушение сроков прорезывания и роста • диастема • пороки ушных раковин: а)врожденный недостаток тканей б)деформации увеличение, расщелины, околоушные придатки • аномалад 1 -й жаберной дуги
Важнейшие пороки развития лица, шеи, органов полости рта • • Аглоссия, макро- и микроглоссия уздечка языка мелкое предверие полости рта пороки зубов: а)аномалии числа; б)нарушения структуры; в)аномалии положения г)нарушение сроков прорезывания и роста • диастема • пороки ушных раковин: а)врожденный недостаток тканей б)деформации увеличение, расщелины, околоушные придатки • аномалад 1 -й жаберной дуги
 Важнейшие пороки развития лица, шеи, органов полости рта • • • аномалад 1 -й и 2 -й жаберных дуг врожденная мышечная кривошея шейный птеригиум срединные кисты и свищи боковые кисты шеи
Важнейшие пороки развития лица, шеи, органов полости рта • • • аномалад 1 -й и 2 -й жаберных дуг врожденная мышечная кривошея шейный птеригиум срединные кисты и свищи боковые кисты шеи
 Синдром Дауна
Синдром Дауна
 Литературный обзор • Синдром Дауна – одно из самых распространенных генетических нарушений. Частота рождения детей с синдромом Дауна составляет примерно один на 600800 новорожденных. • После 35 лет существенно возрастает вероятность рождения детей с СД надо принимать во внимание распределение рожающих женщин по возрасту (доля женщин, рожающих после 35 лет, из общего числа рожающих). Это распределение меняется иногда в течение 2 - 3 лет для одного и того же населения (например, при резком изменении экономической ситуации в стране). • В связи с уменьшением в 2 раза числа женщин, рожающих после 35 лет, в последние 15 лет в Белоруссии и России количество детей с СД снизилось на 17 - 20%.
Литературный обзор • Синдром Дауна – одно из самых распространенных генетических нарушений. Частота рождения детей с синдромом Дауна составляет примерно один на 600800 новорожденных. • После 35 лет существенно возрастает вероятность рождения детей с СД надо принимать во внимание распределение рожающих женщин по возрасту (доля женщин, рожающих после 35 лет, из общего числа рожающих). Это распределение меняется иногда в течение 2 - 3 лет для одного и того же населения (например, при резком изменении экономической ситуации в стране). • В связи с уменьшением в 2 раза числа женщин, рожающих после 35 лет, в последние 15 лет в Белоруссии и России количество детей с СД снизилось на 17 - 20%.
 • Синдром Дауна характеризуется врожденным нарушением развития, проявляющееся умственной отсталостью, нарушением роста костей и другими физическими аномалиями. Это одна из наиболее распространенных форм умственной отсталости. В нашей стране чаще всего используется термин "болезнь Дауна". Синдром Дауна не является болезнью. • Впервые признаки людей с синдромом Дауна описал английский врач Джон Лэнгдон Даун в 1866 году. Его имя и послужило названием для данного синдрома. В 1959 году французский ученый Жером Лежен обнаружил причину синдрома. Причиной, которая вызывает синдром Дауна, является лишняя хромосома в 21 -й паре. • Диагноз "синдром Дауна" может быть поставлен только врачомгенетиком.
• Синдром Дауна характеризуется врожденным нарушением развития, проявляющееся умственной отсталостью, нарушением роста костей и другими физическими аномалиями. Это одна из наиболее распространенных форм умственной отсталости. В нашей стране чаще всего используется термин "болезнь Дауна". Синдром Дауна не является болезнью. • Впервые признаки людей с синдромом Дауна описал английский врач Джон Лэнгдон Даун в 1866 году. Его имя и послужило названием для данного синдрома. В 1959 году французский ученый Жером Лежен обнаружил причину синдрома. Причиной, которая вызывает синдром Дауна, является лишняя хромосома в 21 -й паре. • Диагноз "синдром Дауна" может быть поставлен только врачомгенетиком.

 • Генетические дефекты, лежащие в основе синдрома Дауна, - самая частая причина врожденных пороков развития и умственной отсталости. • Примерно в 94% случаев синдром обусловлен трисомией по 21 й хромосоме. • У 3% больных наблюдается мозаицизм. • В остальных случаях синдром вызван спорадической или наследуемой транслокацией 21 -й хромосомы. Как правило, такие транслокации возникают в результате слияния центромеры 21 -й хромосомы и другой акроцентрической хромосомы. Фенотип больных определяется трисомией 21 q 22. Повторный риск рождения ребенка с синдромом Дауна у родителей с нормальным кариотипом составляет около 1%. Повторный риск у лиц с мозаицизмом и носителей сбалансированной транслокации существенно выше. • Пожилой возраст матери - единственный фактор риска, для которого четко установлена связь с синдромом Дауна.
• Генетические дефекты, лежащие в основе синдрома Дауна, - самая частая причина врожденных пороков развития и умственной отсталости. • Примерно в 94% случаев синдром обусловлен трисомией по 21 й хромосоме. • У 3% больных наблюдается мозаицизм. • В остальных случаях синдром вызван спорадической или наследуемой транслокацией 21 -й хромосомы. Как правило, такие транслокации возникают в результате слияния центромеры 21 -й хромосомы и другой акроцентрической хромосомы. Фенотип больных определяется трисомией 21 q 22. Повторный риск рождения ребенка с синдромом Дауна у родителей с нормальным кариотипом составляет около 1%. Повторный риск у лиц с мозаицизмом и носителей сбалансированной транслокации существенно выше. • Пожилой возраст матери - единственный фактор риска, для которого четко установлена связь с синдромом Дауна.
 Пренатальная диагностика Ø • • • Ø • • УЗИ: Брахицефалия Гипотелоризм Избыточная шейная складка (16 -29 нед гестации) Увеличение переднезаднего размера воротникового пространства (10 -14 нед гестации) Умеренная вентрикуломегалия ВПС Гиперэхогенный кишечник Атрезия двенадцатиперстной кишки Неиммунная водянка плода Умеренный гидронефроз Укорочение конечностей Гипоплазия средней фаланги мизинца Биохимические показатели сыворотки матери Снижение уровня сывороточного АФП менее 50% Повышение уровня ХГТ и неконъюгированного эстриола.
Пренатальная диагностика Ø • • • Ø • • УЗИ: Брахицефалия Гипотелоризм Избыточная шейная складка (16 -29 нед гестации) Увеличение переднезаднего размера воротникового пространства (10 -14 нед гестации) Умеренная вентрикуломегалия ВПС Гиперэхогенный кишечник Атрезия двенадцатиперстной кишки Неиммунная водянка плода Умеренный гидронефроз Укорочение конечностей Гипоплазия средней фаланги мизинца Биохимические показатели сыворотки матери Снижение уровня сывороточного АФП менее 50% Повышение уровня ХГТ и неконъюгированного эстриола.
 Диагностика • Большое значение для диагностики имеет оценка динамики физического и умственного развития ребенка. • Рост взрослых больных на 20 сантиметров ниже среднего. • Особенно проявляется задержка в умственном развитии до уровня имбецильности , если не применятся специальные методы обучения. Дети с СД ласковые, внимательные, послушные, терпеливые при обучении. • Реакция детей с СД на окружающую среду очень низкая в связи со слабым клеточным и гуморальным иммунитетом , снижением репарации ДНК , недостаточной выработкой пищеварительных ферментов, ограниченными компенсаторными возможностями всех систем. По этой причине дети с СД часто болеют пневмониями, тяжело переносят детские инфекции. У них отмечается нарушение питания, выражен авитаминоз.
Диагностика • Большое значение для диагностики имеет оценка динамики физического и умственного развития ребенка. • Рост взрослых больных на 20 сантиметров ниже среднего. • Особенно проявляется задержка в умственном развитии до уровня имбецильности , если не применятся специальные методы обучения. Дети с СД ласковые, внимательные, послушные, терпеливые при обучении. • Реакция детей с СД на окружающую среду очень низкая в связи со слабым клеточным и гуморальным иммунитетом , снижением репарации ДНК , недостаточной выработкой пищеварительных ферментов, ограниченными компенсаторными возможностями всех систем. По этой причине дети с СД часто болеют пневмониями, тяжело переносят детские инфекции. У них отмечается нарушение питания, выражен авитаминоз.
 Диагностика • Исследование хромосомного набора (кариотипа) всегда необходимо для исключения транслокаций. Учитывая частое сочетание с лейкозом - гематологические исследования ежегодно. Показано определение уровня тиреоидных гормонов (гипо-, гипертиреоз) • У детей с пиурией и лихорадкой неясной этиологии необходимо провести УЗИ брюшной полости для выявления аномалий мочевых путей. • У всех детей проводится эхокардиография т. к. дефект межжелудочковой перегородки может не проявляться при рождении.
Диагностика • Исследование хромосомного набора (кариотипа) всегда необходимо для исключения транслокаций. Учитывая частое сочетание с лейкозом - гематологические исследования ежегодно. Показано определение уровня тиреоидных гормонов (гипо-, гипертиреоз) • У детей с пиурией и лихорадкой неясной этиологии необходимо провести УЗИ брюшной полости для выявления аномалий мочевых путей. • У всех детей проводится эхокардиография т. к. дефект межжелудочковой перегородки может не проявляться при рождении.
 Дифференциальный диагноз. • Дифференциальная диагностика проводится с врожденным гипотиреозом, другими формами хромосомных аномалий.
Дифференциальный диагноз. • Дифференциальная диагностика проводится с врожденным гипотиреозом, другими формами хромосомных аномалий.
 УЗИ (Синдром Дауна)
УЗИ (Синдром Дауна)
 Клиническая картина • Диагноз СД можно заподозрить на основании величины встречаемости сочетания нескольких симптомов. Следующие 10 признаков наиболее важны для постановки диагноза, наличие 4 -5 из которых указывает на наличие СД: • 1)уплощение профиля лица (90%); • 2) отсутствие рефлекса Моро (85%); • 3) мышечная гипотония (80%); • 4) монголоидный разрез глазных щелей (80%); • 5) избыток кожи на шее (80%); • 6) разболтанность суставов (80%); • 7) диспластичный таз (70%); • 8) диспластичные ушные раковины (60%); • 9) клинодактилия мизинца (60%); • 10) четырехпальцевая сгибательная складка ладони (45%).
Клиническая картина • Диагноз СД можно заподозрить на основании величины встречаемости сочетания нескольких симптомов. Следующие 10 признаков наиболее важны для постановки диагноза, наличие 4 -5 из которых указывает на наличие СД: • 1)уплощение профиля лица (90%); • 2) отсутствие рефлекса Моро (85%); • 3) мышечная гипотония (80%); • 4) монголоидный разрез глазных щелей (80%); • 5) избыток кожи на шее (80%); • 6) разболтанность суставов (80%); • 7) диспластичный таз (70%); • 8) диспластичные ушные раковины (60%); • 9) клинодактилия мизинца (60%); • 10) четырехпальцевая сгибательная складка ладони (45%).
 Течение и прогноз • Исход и продолжительность заболевания во многом зависят от наличия ВПС. Ожидаемая продолжительность жизни уменьшена: 30% умирают на первом году жизни, 50% не доживают до возраста 5 лет, и только 8% выживают более 40 лет. • У 1 /3 пациентов в первый год жизни развитие в пределах нормы, в последующем лёгкие отклонения (замедление развития после первого года жизни, умеренные отклонения речевой и познавательной функций). • Желудочно-кишечные осложнения и сердечная недостаточность при ВПС могут начинаться внезапно. • Гипотиреоз проявляется, как правило, через 6 мес после рождения, типичный симптом - задержка роста.
Течение и прогноз • Исход и продолжительность заболевания во многом зависят от наличия ВПС. Ожидаемая продолжительность жизни уменьшена: 30% умирают на первом году жизни, 50% не доживают до возраста 5 лет, и только 8% выживают более 40 лет. • У 1 /3 пациентов в первый год жизни развитие в пределах нормы, в последующем лёгкие отклонения (замедление развития после первого года жизни, умеренные отклонения речевой и познавательной функций). • Желудочно-кишечные осложнения и сердечная недостаточность при ВПС могут начинаться внезапно. • Гипотиреоз проявляется, как правило, через 6 мес после рождения, типичный симптом - задержка роста.
 Возрастные особенности. • У 1 /3 пациентов старше 35 лет наблюдают клинические проявления болезни Альцгеймера, Профилактика • Пренатальное кариотипирование у женщин из группы риска Низкое содержание АФП в сыворотке матери на 14 -16 нед беременности (помогает выявить 1/3 случаев).
Возрастные особенности. • У 1 /3 пациентов старше 35 лет наблюдают клинические проявления болезни Альцгеймера, Профилактика • Пренатальное кариотипирование у женщин из группы риска Низкое содержание АФП в сыворотке матери на 14 -16 нед беременности (помогает выявить 1/3 случаев).
 Лечение • • • Лечебная помощь детям с СД многопланова и неспецифична. Врожденные пороки сердца устраняются оперативно. Постоянно проводится общеукрепляющее лечение. Питание должно быть полноценным. Необходимы внимательный уход за дольным ребенком, защита его от действия вредных факторов окружающей среды (простуда, инфекции). • Большие успехи в сохранении детей с СД и их развития достигнуты с помощью специальных методов обучения, укрепления физического здоровья с раннего детства, некоторых форм лекарственной терапии, направленных на улучшение функций ЦНС. • Многие люди с трисомией-21 способны теперь вести самостоятельную жизнь, овладевают несложными профессиями, создают семьи.
Лечение • • • Лечебная помощь детям с СД многопланова и неспецифична. Врожденные пороки сердца устраняются оперативно. Постоянно проводится общеукрепляющее лечение. Питание должно быть полноценным. Необходимы внимательный уход за дольным ребенком, защита его от действия вредных факторов окружающей среды (простуда, инфекции). • Большие успехи в сохранении детей с СД и их развития достигнуты с помощью специальных методов обучения, укрепления физического здоровья с раннего детства, некоторых форм лекарственной терапии, направленных на улучшение функций ЦНС. • Многие люди с трисомией-21 способны теперь вести самостоятельную жизнь, овладевают несложными профессиями, создают семьи.
 Лечение стволовыми клетками • Лечение синдрома Дауна стволовыми клетками направлено в целом на весь организм и основано на удивительной способности стволовых клеток значительно влиять на обмен веществ, укрепление иммунитета, замещать собой поврежденные клетки тканей на здоровые, а также прокладывать новые сосудистые пути в обход поврежденных, улучшая питание органов.
Лечение стволовыми клетками • Лечение синдрома Дауна стволовыми клетками направлено в целом на весь организм и основано на удивительной способности стволовых клеток значительно влиять на обмен веществ, укрепление иммунитета, замещать собой поврежденные клетки тканей на здоровые, а также прокладывать новые сосудистые пути в обход поврежденных, улучшая питание органов.
 • Введенные стволовые клетки при лечении синдрома Дауна оказывают свое влияние на все системы организма, а, прежде всего, значительно восстанавливают развитие головного мозга и нормализуют рост костей, что способствует улучшению физического развития организма. • В результате лечения синдрома Дауна стволовыми клетками ребенок становится социально адаптированным, обучаемым, что позволяет ему учиться в обычной школе со своими сверстниками. • Важно отметить, что залогом успешного развития ребенка является своевременно начатое лечение синдрома Дауна стволовыми клетками, пока идет формирование головного мозга.
• Введенные стволовые клетки при лечении синдрома Дауна оказывают свое влияние на все системы организма, а, прежде всего, значительно восстанавливают развитие головного мозга и нормализуют рост костей, что способствует улучшению физического развития организма. • В результате лечения синдрома Дауна стволовыми клетками ребенок становится социально адаптированным, обучаемым, что позволяет ему учиться в обычной школе со своими сверстниками. • Важно отметить, что залогом успешного развития ребенка является своевременно начатое лечение синдрома Дауна стволовыми клетками, пока идет формирование головного мозга.
 • • • 1)уплощение профиля лица (90%); 2) отсутствие рефлекса Моро (85%); 3) мышечная гипотония (80%); 4) монголоидный разрез глазных щелей (80%); 5) избыток кожи на шее (80%); 6) разболтанность суставов (80%); 7) диспластичный таз (70%); 8) диспластичные ушные раковины (60%); 9) клинодактилия мизинца (60%); 10) четырехпальцевая сгибательная складка ладони (45%).
• • • 1)уплощение профиля лица (90%); 2) отсутствие рефлекса Моро (85%); 3) мышечная гипотония (80%); 4) монголоидный разрез глазных щелей (80%); 5) избыток кожи на шее (80%); 6) разболтанность суставов (80%); 7) диспластичный таз (70%); 8) диспластичные ушные раковины (60%); 9) клинодактилия мизинца (60%); 10) четырехпальцевая сгибательная складка ладони (45%).
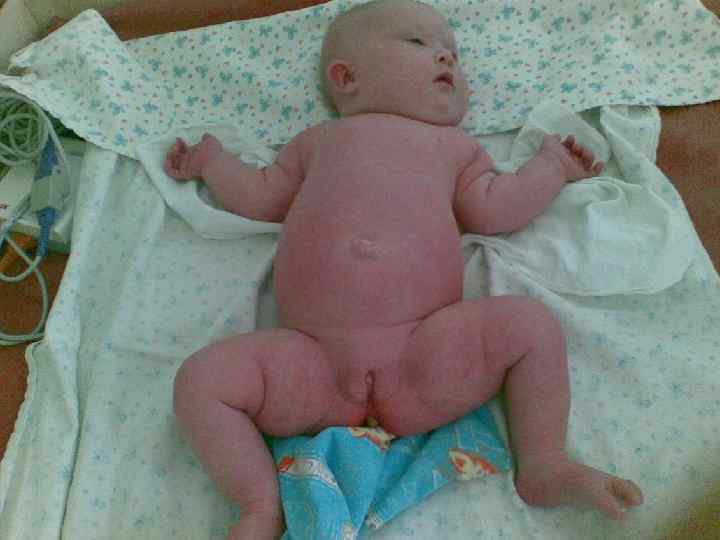
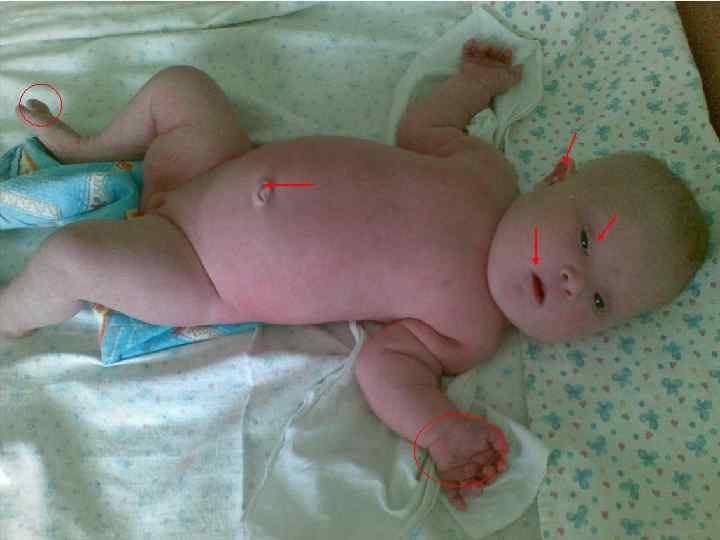
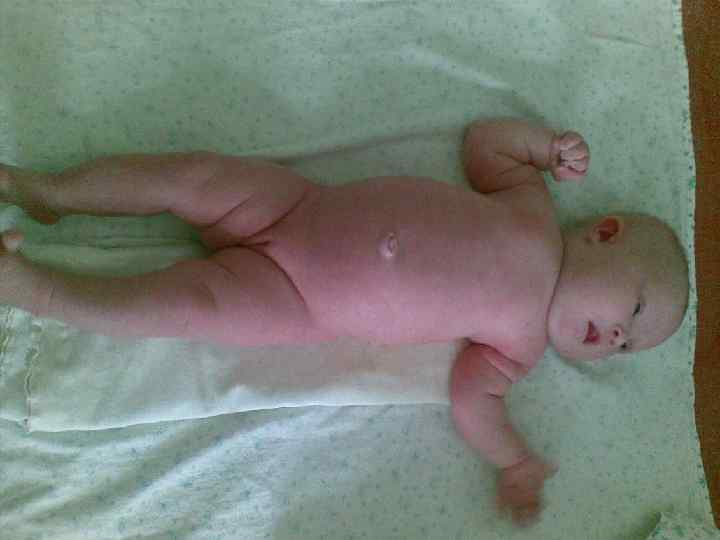

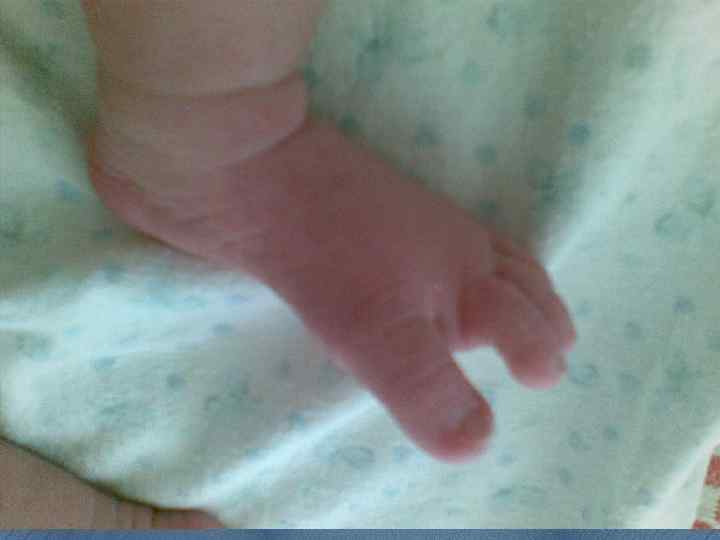
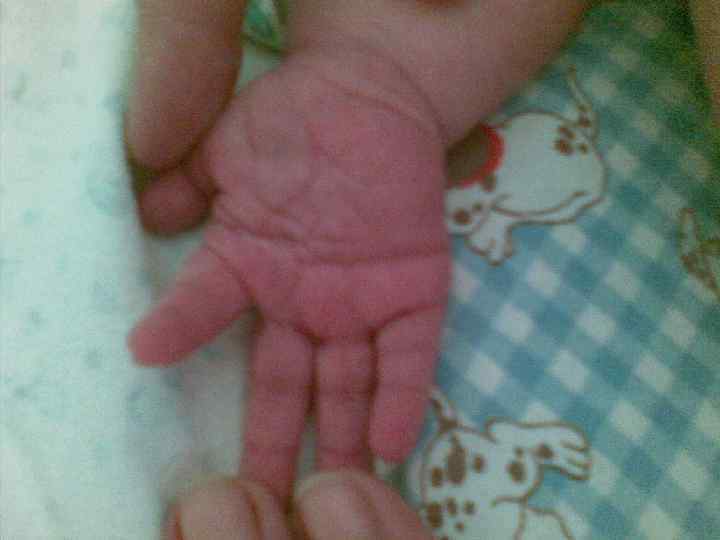

 Зачарованный король С рождения (6 ноября 1661 года) он был инвалидом, пораженным Король Испании Карл II, поражающий пронзительным ощущением одиночества и бремени власти. Природа наградила его уродством и болячками, а люди прозвищем Зачарованный. самыми разнообразными заболеваниями, начиная от эпилепсии и заканчивая врожденными уродствами: длинные нижняя челюсть и язык впоследствии мешали ему членораздельно разговаривать. Скорее всего, такой набор недугов был вызван многочисленными близкородственными браками между испанской и австрийской ветвями Габсбургов. Его мать и придворные заботились только о том, чтобы следить за его здоровьем, и то это сводилось не столько к лечению, сколько к снятию порчи. В результате беспрестанной «трясучки» над болезненным Карлом II до десяти лет с ним обращались, как с младенцем, и затем еще долго ничему не обучали. Это сказалось на его умственном развитии. Когда ему исполнилось четыре года, он вступил на престол, а вся Европа замерла в ожидании войны между различными претендентами на испанский престол. Никто не сомневался в том, что столь слабый и уродливый малыш долго не проживет. Говорили, что ему «причинял вред малейший сквозняк.
Зачарованный король С рождения (6 ноября 1661 года) он был инвалидом, пораженным Король Испании Карл II, поражающий пронзительным ощущением одиночества и бремени власти. Природа наградила его уродством и болячками, а люди прозвищем Зачарованный. самыми разнообразными заболеваниями, начиная от эпилепсии и заканчивая врожденными уродствами: длинные нижняя челюсть и язык впоследствии мешали ему членораздельно разговаривать. Скорее всего, такой набор недугов был вызван многочисленными близкородственными браками между испанской и австрийской ветвями Габсбургов. Его мать и придворные заботились только о том, чтобы следить за его здоровьем, и то это сводилось не столько к лечению, сколько к снятию порчи. В результате беспрестанной «трясучки» над болезненным Карлом II до десяти лет с ним обращались, как с младенцем, и затем еще долго ничему не обучали. Это сказалось на его умственном развитии. Когда ему исполнилось четыре года, он вступил на престол, а вся Европа замерла в ожидании войны между различными претендентами на испанский престол. Никто не сомневался в том, что столь слабый и уродливый малыш долго не проживет. Говорили, что ему «причинял вред малейший сквозняк.
 было вызвано многочисленными близкородственными браками между испанской и австрийской ветвями Габсбургов — его коэффициент инбридинга был 25 %: такой же показатель у детей, родившихся в результате настоящего инцеста). Страдал от диареи, частой рвоты, преждевременной эякуляции и импотенции. Очень поздно научился ходить, говорить и писать. Как утверждают современные исследователи, четвёртая часть генома монарха была гомозиготной, что делало короля более уязвимым к болезням. Прожил до 39 лет, что является большим сроком жизни для инвалида в ту эпоху.
было вызвано многочисленными близкородственными браками между испанской и австрийской ветвями Габсбургов — его коэффициент инбридинга был 25 %: такой же показатель у детей, родившихся в результате настоящего инцеста). Страдал от диареи, частой рвоты, преждевременной эякуляции и импотенции. Очень поздно научился ходить, говорить и писать. Как утверждают современные исследователи, четвёртая часть генома монарха была гомозиготной, что делало короля более уязвимым к болезням. Прожил до 39 лет, что является большим сроком жизни для инвалида в ту эпоху.
 Женщина, которая родила 10. 10, 09. 09 и 08. 08
Женщина, которая родила 10. 10, 09. 09 и 08. 08
 Спасибо за внимание ВОПРОСЫ
Спасибо за внимание ВОПРОСЫ


