Шалина ФУВ4.ppt
- Количество слайдов: 160
 Кафедра акушерства и гинекологии педиатрического факультета Российского Государственного Медицинского Университета Центр планирования семьи и репродукции Гестоз: диагностика, профилактика, лечение, ведение родов Р. И. Шалина Москва, 2007
Кафедра акушерства и гинекологии педиатрического факультета Российского Государственного Медицинского Университета Центр планирования семьи и репродукции Гестоз: диагностика, профилактика, лечение, ведение родов Р. И. Шалина Москва, 2007
 Частота гестоза в мире, по данным большинства зарубежных источников – 2 -10 % Частота гестоза 2004 25, 2 % 2005 27, 7% (Москва) 2006 20, 9 % 2007 20 % 2008 19, 7 % 9, 3 % 8, 3 % 10, 5 % 8, 3 % общее количество родов гестоз тяжелый гестоз 2
Частота гестоза в мире, по данным большинства зарубежных источников – 2 -10 % Частота гестоза 2004 25, 2 % 2005 27, 7% (Москва) 2006 20, 9 % 2007 20 % 2008 19, 7 % 9, 3 % 8, 3 % 10, 5 % 8, 3 % общее количество родов гестоз тяжелый гестоз 2
 Частота гестоза в РФ 3
Частота гестоза в РФ 3
 Материнская смертность согласно МКБ Х (Москва) Заболевания, осложняющие беременность, деторождение, послеродовый период 2004 2005 2006 2007 2008 2 11 3 6 13 Аборт медицинский Аборты, начатые и начавшиеся вне лечебного учреждения - 3 - - - 3 1 2 - 1 Другие осложнения беременности, родов и послеродового периода 4 1 - - - Акушерская эмболия Внематочная беременность 3 1 4 2 2 1 1 Кровотечение в связи с отслойкой и предлежанием плаценты 2 1 3 2 2 Отеки, протеинурия, гипертензивные расстройства 1 1 2 3 1 Разрыв матки Сепсис 2 - 1 1 2 1 Осложнения анестезии 2 - 3 - - Кровотечение в родах, последовом и послеродовом периоде 1 - - Акушерская смерть по неуточненным причинам Итого - - 1 21 26 17 15 21 4
Материнская смертность согласно МКБ Х (Москва) Заболевания, осложняющие беременность, деторождение, послеродовый период 2004 2005 2006 2007 2008 2 11 3 6 13 Аборт медицинский Аборты, начатые и начавшиеся вне лечебного учреждения - 3 - - - 3 1 2 - 1 Другие осложнения беременности, родов и послеродового периода 4 1 - - - Акушерская эмболия Внематочная беременность 3 1 4 2 2 1 1 Кровотечение в связи с отслойкой и предлежанием плаценты 2 1 3 2 2 Отеки, протеинурия, гипертензивные расстройства 1 1 2 3 1 Разрыв матки Сепсис 2 - 1 1 2 1 Осложнения анестезии 2 - 3 - - Кровотечение в родах, последовом и послеродовом периоде 1 - - Акушерская смерть по неуточненным причинам Итого - - 1 21 26 17 15 21 4
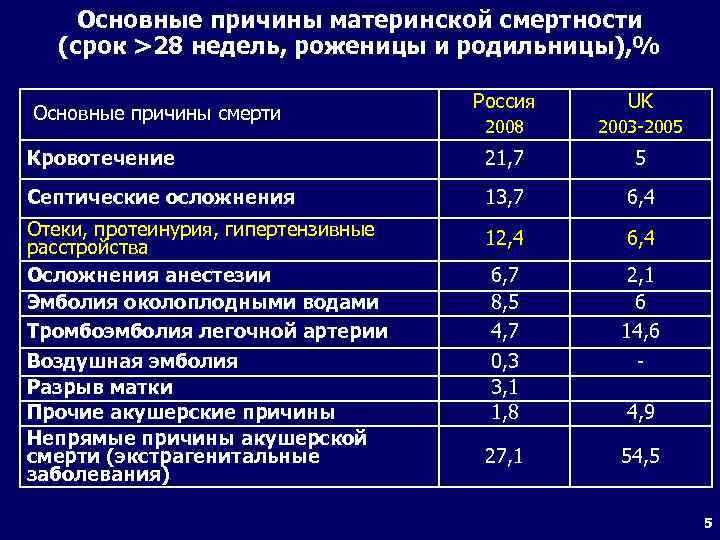 Основные причины материнской смертности (срок >28 недель, роженицы и родильницы), % Россия UK 2008 2003 -2005 Кровотечение 21, 7 5 Септические осложнения 13, 7 6, 4 Отеки, протеинурия, гипертензивные расстройства Осложнения анестезии Эмболия околоплодными водами Тромбоэмболия легочной артерии Воздушная эмболия Разрыв матки Прочие акушерские причины Непрямые причины акушерской смерти (экстрагенитальные заболевания) 12, 4 6, 7 8, 5 4, 7 0, 3 3, 1 1, 8 2, 1 6 14, 6 - 27, 1 54, 5 Основные причины смерти 4, 9 5
Основные причины материнской смертности (срок >28 недель, роженицы и родильницы), % Россия UK 2008 2003 -2005 Кровотечение 21, 7 5 Септические осложнения 13, 7 6, 4 Отеки, протеинурия, гипертензивные расстройства Осложнения анестезии Эмболия околоплодными водами Тромбоэмболия легочной артерии Воздушная эмболия Разрыв матки Прочие акушерские причины Непрямые причины акушерской смерти (экстрагенитальные заболевания) 12, 4 6, 7 8, 5 4, 7 0, 3 3, 1 1, 8 2, 1 6 14, 6 - 27, 1 54, 5 Основные причины смерти 4, 9 5
 Количество погибших пациенток с гестозом в России и Москве 2007 г. Россия – 65 чел. Москва – 3 чел. 6
Количество погибших пациенток с гестозом в России и Москве 2007 г. Россия – 65 чел. Москва – 3 чел. 6
 Гестоз (Москва, погибло пациенток в 2005 -2008 гг. ) 2006 2 2007 3 2008 1 7
Гестоз (Москва, погибло пациенток в 2005 -2008 гг. ) 2006 2 2007 3 2008 1 7
 Гестационная гипертензия Англия, Индия, Канада, Польша, США Преэклампсия, эклампсия Англия, Болгария, Испания, Италия, Китай, Польша, Россия, США, Япония Терминология Токсемия США , Япония Гестоз Германия, Польша, Россия, Украина Поздний токсикоз Россия 8
Гестационная гипертензия Англия, Индия, Канада, Польша, США Преэклампсия, эклампсия Англия, Болгария, Испания, Италия, Китай, Польша, Россия, США, Япония Терминология Токсемия США , Япония Гестоз Германия, Польша, Россия, Украина Поздний токсикоз Россия 8
 Классификация 9
Классификация 9
 Американская ассоциация акушеров и гинекологов Классификация гипертензивных состояний у беременных Хроническая гипертензия - гипертензия, существовавшая до беременности; - гестационная гипертензия, сохраняющаяся через 12 недель после родов; Гестационная гипертензия - гипертензия, впервые выявленная после 20 недели беременности и исчезающая через 12 недель после родов; отсутствие протеинурии; Преэклампсия - АД 140/90 в 2 -х измерениях в течение 6 часов; - протеинурия 0, 3 мг/дл; Преэклампсия на фоне хронической гипертензии - хроническая гипертензия с возникновением протеинурии или других симптомов преэклампсии. 10
Американская ассоциация акушеров и гинекологов Классификация гипертензивных состояний у беременных Хроническая гипертензия - гипертензия, существовавшая до беременности; - гестационная гипертензия, сохраняющаяся через 12 недель после родов; Гестационная гипертензия - гипертензия, впервые выявленная после 20 недели беременности и исчезающая через 12 недель после родов; отсутствие протеинурии; Преэклампсия - АД 140/90 в 2 -х измерениях в течение 6 часов; - протеинурия 0, 3 мг/дл; Преэклампсия на фоне хронической гипертензии - хроническая гипертензия с возникновением протеинурии или других симптомов преэклампсии. 10
 Американская ассоциация акушеров и гинекологов Классификация преэклампсии • Умеренная преэклампсия - артериальное давление 140/90 мм рт. ст. ; - протеинурия 300 мг за 24 часа; • Тяжелая преэклампсия - артериальное давление 160/110 мм рт. ст. ; - протеинурия 5 г за 24 часа; - олигурия; - церебральные нарушения (головная боль, гиперрефлексия, нарушения зрения); - отек легких; - задержка роста плода; - тромбоцитопения; - нарушение функции печени; • Эклампсия -развитие судорожного синдрома на фоне преэклампсии. 11
Американская ассоциация акушеров и гинекологов Классификация преэклампсии • Умеренная преэклампсия - артериальное давление 140/90 мм рт. ст. ; - протеинурия 300 мг за 24 часа; • Тяжелая преэклампсия - артериальное давление 160/110 мм рт. ст. ; - протеинурия 5 г за 24 часа; - олигурия; - церебральные нарушения (головная боль, гиперрефлексия, нарушения зрения); - отек легких; - задержка роста плода; - тромбоцитопения; - нарушение функции печени; • Эклампсия -развитие судорожного синдрома на фоне преэклампсии. 11
 Канадское общество гипертензии Классификация гипертензивных состояний у беременных А. Хроническая артериальная гипертензия: артериальная гипертензия, существовавшая до беременности или диагностированная до 20 недели беременности или сохраняющаяся по прошествии 42 дней после родов. 1. 2. Эссециальная (первичная); Вторичная: является проявлением заболеваний почек, надпочечников, щитовидной железы; Б. Гестационная гипертензия: артериальная гипертензия, возникшая после 20 недели беременности; исчезает по прошествии 42 дней после родов. 1. Без протеинурии: суточная потеря белка с мочой < 0, 3 г/л. а. без неблагоприятных условий; б. с неблагоприятными условиями: диастолическое АД > 110 мм рт. ст. , гиперальбуминемия, тромбоцитопения, олигурия, задержка роста плода, отек легких, неврологическая симптоматика, HELLP – синдром, эклампсия. 2. С протеинурией: экскреция белка с мочой ≥ 0, 3 г/л в сутки. а. без неблагоприятных условий б. с неблагоприятными условиями (1 б + суточная потеря белка > 3 г/л). В. Гестационная артериальная гипертензия с протеинурией на фоне хронической артериальной гипертензии. Г. Артериальная гипертензия, не поддающаяся классификации в антенатальном периоде: гипертензия с или без системных проявлений, впервые выявленная после 20 недели беременности. Пересмотр диагноза необходим в течение или после 42 дней после родов. Если гипертензия исчезла к тому времени, то состояние повторно классифицируется как гестационная артериальная гипертензия с или без протеинурии; если не исчезла – состояние повторно классифицируется как хроническая артериальная гипертензия. CAN MED ASSOC J • SEPT. 15, 1997; 157 (6) 12
Канадское общество гипертензии Классификация гипертензивных состояний у беременных А. Хроническая артериальная гипертензия: артериальная гипертензия, существовавшая до беременности или диагностированная до 20 недели беременности или сохраняющаяся по прошествии 42 дней после родов. 1. 2. Эссециальная (первичная); Вторичная: является проявлением заболеваний почек, надпочечников, щитовидной железы; Б. Гестационная гипертензия: артериальная гипертензия, возникшая после 20 недели беременности; исчезает по прошествии 42 дней после родов. 1. Без протеинурии: суточная потеря белка с мочой < 0, 3 г/л. а. без неблагоприятных условий; б. с неблагоприятными условиями: диастолическое АД > 110 мм рт. ст. , гиперальбуминемия, тромбоцитопения, олигурия, задержка роста плода, отек легких, неврологическая симптоматика, HELLP – синдром, эклампсия. 2. С протеинурией: экскреция белка с мочой ≥ 0, 3 г/л в сутки. а. без неблагоприятных условий б. с неблагоприятными условиями (1 б + суточная потеря белка > 3 г/л). В. Гестационная артериальная гипертензия с протеинурией на фоне хронической артериальной гипертензии. Г. Артериальная гипертензия, не поддающаяся классификации в антенатальном периоде: гипертензия с или без системных проявлений, впервые выявленная после 20 недели беременности. Пересмотр диагноза необходим в течение или после 42 дней после родов. Если гипертензия исчезла к тому времени, то состояние повторно классифицируется как гестационная артериальная гипертензия с или без протеинурии; если не исчезла – состояние повторно классифицируется как хроническая артериальная гипертензия. CAN MED ASSOC J • SEPT. 15, 1997; 157 (6) 12
 Австралийское общество по изучению гипертензии у беременных Классификация преэклампсии • Гестационная гипертензия (впервые выявленное систолическое АД≥ 140 мм рт. ст. и/или диастолическое АД≥ 90 мм рт. ст) и один из следующих симптомов: • Протеинурия: ≥ 300 мг/24 ч-1 или соотношение белок/креатинин≥ 30 мг ммоль-1 в моче; • Почечная недостаточность: креатинин в сыворотке крови>0, 09 ммоль-1 или олигурия; • Поражение печени: боли в эпигастрии или в правом подреберье и/или повышение печеночных трансаминаз; • Неврологическая симптоматика: судороги (эклампсия), гиперрефлексия или клонус, выраженная головная боль и гиперрефлексия, стойкое нарушение зрения (скотомы); • Гематологические нарушения: тромбоцитопения, ДВС-синдром, гемолиз) • Задержка роста плода 13
Австралийское общество по изучению гипертензии у беременных Классификация преэклампсии • Гестационная гипертензия (впервые выявленное систолическое АД≥ 140 мм рт. ст. и/или диастолическое АД≥ 90 мм рт. ст) и один из следующих симптомов: • Протеинурия: ≥ 300 мг/24 ч-1 или соотношение белок/креатинин≥ 30 мг ммоль-1 в моче; • Почечная недостаточность: креатинин в сыворотке крови>0, 09 ммоль-1 или олигурия; • Поражение печени: боли в эпигастрии или в правом подреберье и/или повышение печеночных трансаминаз; • Неврологическая симптоматика: судороги (эклампсия), гиперрефлексия или клонус, выраженная головная боль и гиперрефлексия, стойкое нарушение зрения (скотомы); • Гематологические нарушения: тромбоцитопения, ДВС-синдром, гемолиз) • Задержка роста плода 13
 Классификация, используемая в настоящее время в отчетных формах министерства здравоохранения и социального развития РФ Ø Отеки, протеинурия, гипертензивные расстройства Ø Преэклампсия, эклампсия 14
Классификация, используемая в настоящее время в отчетных формах министерства здравоохранения и социального развития РФ Ø Отеки, протеинурия, гипертензивные расстройства Ø Преэклампсия, эклампсия 14
 Классификация гестоза, используемая в лечебных учреждениях 1. Водянка беременных. 2. Гестоз: а) лёгкая степень* б) средняя степень* в) тяжёлая степень* 3. Преэклампсия. 4. Эклампсия. * Для оценки степени тяжести гестоза используется шкала Goecke в модификации Г. М. Савельевой и соавт. 15
Классификация гестоза, используемая в лечебных учреждениях 1. Водянка беременных. 2. Гестоз: а) лёгкая степень* б) средняя степень* в) тяжёлая степень* 3. Преэклампсия. 4. Эклампсия. * Для оценки степени тяжести гестоза используется шкала Goecke в модификации Г. М. Савельевой и соавт. 15
 Оценка степени тяжести гестоза беременных в баллах Баллы Симптомы 0 1 2 3 Отеки Нет На голенях или патологическая прибавка веса На голенях, передней брюшной стенке Генерализованные Протеинурия, г/л Нет 0, 033 – 0, 132 0, 133 – 1, 0 более 1, 0 < 130 – 150 – 170 более 170 Диастолическое АД, мм рт. ст. < 85 85 – 90 – 110 более 110 Срок появления гестоза (нед) Нет 36 – 40 или в родах 30 – 35 24 – 30 или ранее нет Отставание на 1 -2 недели Отставание на 3 и более недель Проявились до беременности Во время беременности Вне и во время беременности Систолическое АД, мм рт. ст. Хроническая гипоксия, внутриутробная задержка роста плода Нет Фоновые заболевания Нет 16
Оценка степени тяжести гестоза беременных в баллах Баллы Симптомы 0 1 2 3 Отеки Нет На голенях или патологическая прибавка веса На голенях, передней брюшной стенке Генерализованные Протеинурия, г/л Нет 0, 033 – 0, 132 0, 133 – 1, 0 более 1, 0 < 130 – 150 – 170 более 170 Диастолическое АД, мм рт. ст. < 85 85 – 90 – 110 более 110 Срок появления гестоза (нед) Нет 36 – 40 или в родах 30 – 35 24 – 30 или ранее нет Отставание на 1 -2 недели Отставание на 3 и более недель Проявились до беременности Во время беременности Вне и во время беременности Систолическое АД, мм рт. ст. Хроническая гипоксия, внутриутробная задержка роста плода Нет Фоновые заболевания Нет 16
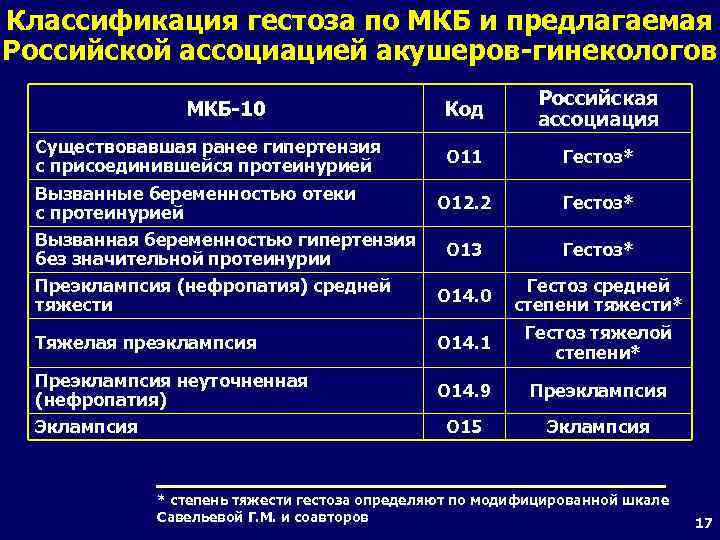 Классификация гестоза по МКБ и предлагаемая Российской ассоциацией акушеров-гинекологов МКБ-10 Существовавшая ранее гипертензия с присоединившейся протеинурией Код Российская ассоциация О 11 Гестоз* Вызванные беременностью отеки О 12. 2 с протеинурией Вызванная беременностью гипертензия О 13 без значительной протеинурии Преэклампсия (нефропатия) средней О 14. 0 тяжести Тяжелая преэклампсия Преэклампсия неуточненная (нефропатия) Эклампсия Гестоз* Гестоз средней степени тяжести* О 14. 1 Гестоз тяжелой степени* О 14. 9 Преэклампсия О 15 Эклампсия * степень тяжести гестоза определяют по модифицированной шкале Савельевой Г. М. и соавторов 17
Классификация гестоза по МКБ и предлагаемая Российской ассоциацией акушеров-гинекологов МКБ-10 Существовавшая ранее гипертензия с присоединившейся протеинурией Код Российская ассоциация О 11 Гестоз* Вызванные беременностью отеки О 12. 2 с протеинурией Вызванная беременностью гипертензия О 13 без значительной протеинурии Преэклампсия (нефропатия) средней О 14. 0 тяжести Тяжелая преэклампсия Преэклампсия неуточненная (нефропатия) Эклампсия Гестоз* Гестоз средней степени тяжести* О 14. 1 Гестоз тяжелой степени* О 14. 9 Преэклампсия О 15 Эклампсия * степень тяжести гестоза определяют по модифицированной шкале Савельевой Г. М. и соавторов 17
 Симптомы преэклампсии настолько характерны, что могут быть собраны в определенную группу и составить особую клиническую картину, называемую эклампсизмом, preeclampsia, status preeclampticus. (Bar) Критерии преэклампсии: • Триада Цангемейстера; • Церебральные нарушения (головная боль, нарушение зрения, гиперрефлексия, моторное беспокойство; расстройство памяти, бессонница или, наоборот, сонливость); • Боль в эпигастрии, тошнота, рвота. 18
Симптомы преэклампсии настолько характерны, что могут быть собраны в определенную группу и составить особую клиническую картину, называемую эклампсизмом, preeclampsia, status preeclampticus. (Bar) Критерии преэклампсии: • Триада Цангемейстера; • Церебральные нарушения (головная боль, нарушение зрения, гиперрефлексия, моторное беспокойство; расстройство памяти, бессонница или, наоборот, сонливость); • Боль в эпигастрии, тошнота, рвота. 18
 П р е э к л а м п с и я ? Непродолжительная стадия гестоза, предшествующая эклампсии Все формы гестоза, предшествующие эклампсии 19
П р е э к л а м п с и я ? Непродолжительная стадия гестоза, предшествующая эклампсии Все формы гестоза, предшествующие эклампсии 19
 Частота эклампсии Страны Частота Годы Марокко 1: 100 2004 Франция 1: 1235 2009 Австралия 1: 1786 1996 Швеция 1: 3030 2002 США 1: 3250 1998 Великобритания 1: 3703 2007 Финляндия Сингапур 1: 4166 1: 5000 1999 2006 Москва (ЛПУ ДЗ г. Москвы 2006 - 2008 гг. ) 1 : 7190 Россия преэклампсия и эклампсия 29, 6/1000 родов 20
Частота эклампсии Страны Частота Годы Марокко 1: 100 2004 Франция 1: 1235 2009 Австралия 1: 1786 1996 Швеция 1: 3030 2002 США 1: 3250 1998 Великобритания 1: 3703 2007 Финляндия Сингапур 1: 4166 1: 5000 1999 2006 Москва (ЛПУ ДЗ г. Москвы 2006 - 2008 гг. ) 1 : 7190 Россия преэклампсия и эклампсия 29, 6/1000 родов 20
 Материнская смертность при эклампсии ØВ развитых странах – 0 -1, 8 % ØВ развивающихся странах - до 14 % ØРоссия (преэклампсия и эклампсия) – 12, 4% 21
Материнская смертность при эклампсии ØВ развитых странах – 0 -1, 8 % ØВ развивающихся странах - до 14 % ØРоссия (преэклампсия и эклампсия) – 12, 4% 21
 Причины смерти • Поражение головного мозга (ишемия, отек, Miguil M. Москва 2001 -2004 2006 -2008 (n=23) (n=6) 10 2 - 2 кровоизлияние) • Острая почечнопеченочная недостаточность • Кровотечение, ДВС-синдром • Сепсис 7 - 6 2 22
Причины смерти • Поражение головного мозга (ишемия, отек, Miguil M. Москва 2001 -2004 2006 -2008 (n=23) (n=6) 10 2 - 2 кровоизлияние) • Острая почечнопеченочная недостаточность • Кровотечение, ДВС-синдром • Сепсис 7 - 6 2 22
 Легкие. Абсцедирующая пневмония 23
Легкие. Абсцедирующая пневмония 23
 Осложнения эклампсии Данные литературы и наши наблюдения • Поражение головного мозга (ишемия, отек, кровоизлияние) • Острая почечная недостаточность • ПОНРП • Отек легких • ДВС-синдром • HELLP-синдром • Субкапсулярная гематома печени • Сепсис Miguil M. Москва 2001 -2004 2006 -2008 (n=342) (n=51) 28 % 50 % 19, 3 % 14, 3 % 8, 2 % 14, 3 % 7, 9 % 21, 4 % 5, 6 % - 4, 7 % 7, 1 % 7, 6 % - 2, 0 % 14, 3 % 24
Осложнения эклампсии Данные литературы и наши наблюдения • Поражение головного мозга (ишемия, отек, кровоизлияние) • Острая почечная недостаточность • ПОНРП • Отек легких • ДВС-синдром • HELLP-синдром • Субкапсулярная гематома печени • Сепсис Miguil M. Москва 2001 -2004 2006 -2008 (n=342) (n=51) 28 % 50 % 19, 3 % 14, 3 % 8, 2 % 14, 3 % 7, 9 % 21, 4 % 5, 6 % - 4, 7 % 7, 1 % 7, 6 % - 2, 0 % 14, 3 % 24
 Особенности клинического проявления эклампсии 25
Особенности клинического проявления эклампсии 25
 Эклампсия Москва 2006 - 2008 Наблюдение пациенток с эклампсией в женской консультации Москва 2006 - 2008 Место появления эклампсии 26
Эклампсия Москва 2006 - 2008 Наблюдение пациенток с эклампсией в женской консультации Москва 2006 - 2008 Место появления эклампсии 26
 Время появления эклампсии Москва Douglas, Redman N=383 Mattar, Sibai Chames et al 2006 -2008 N=399 N=89 N=51 До родов 38 % 53 % 67 % 43, 75 % Во время родов 18 % 19 % - 28, 13 % После родов 44 % 28 % 33 % 28, 12 % < 48 часов 39 % 11 % 7% - > 48 часов 5% 17 % 26 % - 27
Время появления эклампсии Москва Douglas, Redman N=383 Mattar, Sibai Chames et al 2006 -2008 N=399 N=89 N=51 До родов 38 % 53 % 67 % 43, 75 % Во время родов 18 % 19 % - 28, 13 % После родов 44 % 28 % 33 % 28, 12 % < 48 часов 39 % 11 % 7% - > 48 часов 5% 17 % 26 % - 27
 Эклампсия: возраст пациенток 37 % Москва, 2006 -2008 2 3 1 1 Автор Страна Год Возраст Ducarme G et al Франция 2009 27, 8 (18 -36) Miguil M et al Марокко 2008 27 Mairigia AC Нигерия 2009 27, 8 (14 -44) (16 -48) 28 28
Эклампсия: возраст пациенток 37 % Москва, 2006 -2008 2 3 1 1 Автор Страна Год Возраст Ducarme G et al Франция 2009 27, 8 (18 -36) Miguil M et al Марокко 2008 27 Mairigia AC Нигерия 2009 27, 8 (14 -44) (16 -48) 28 28
 Эклампсия: паритет Москва, 2006 -2008 70, 4 % 6 Автор Страна Год Первородящие Ducarme G et al Miguil M et al Франция Марокко 2009 2008 87, 5 % 62, 5 % Moodley J ЮАР 2004 51 % 29 29
Эклампсия: паритет Москва, 2006 -2008 70, 4 % 6 Автор Страна Год Первородящие Ducarme G et al Miguil M et al Франция Марокко 2009 2008 87, 5 % 62, 5 % Moodley J ЮАР 2004 51 % 29 29
 Эклампсия: срок гестации Москва, 2006 -2008 недель Автор Год Mattar F, Sibai BM (n=399) 2000 Miguil M, Chekairi A (n=89) 2008 Срок беременности, нед ≥ 28 ≤ 20 21 -27 28 -36 37 -40 1, 5 % 7, 5 % 91 % 41, 5 % 58, 5 % 30
Эклампсия: срок гестации Москва, 2006 -2008 недель Автор Год Mattar F, Sibai BM (n=399) 2000 Miguil M, Chekairi A (n=89) 2008 Срок беременности, нед ≥ 28 ≤ 20 21 -27 28 -36 37 -40 1, 5 % 7, 5 % 91 % 41, 5 % 58, 5 % 30
 Эклампсия: отеки Ø Анасарка Ø Отеки Москва, 2006 -2008 43, 7% 9, 4% Ø Отеки голеней Ø Патологическая прибавка массы тела 6, 25% 9, 4% Ø Не указано наличие или отсутствие 37, 5% üУ 74 % пациенток с эклампсией определялись отеки Mattar F, Sibai BM, США, 2000 г. (399 наблюдений) 31
Эклампсия: отеки Ø Анасарка Ø Отеки Москва, 2006 -2008 43, 7% 9, 4% Ø Отеки голеней Ø Патологическая прибавка массы тела 6, 25% 9, 4% Ø Не указано наличие или отсутствие 37, 5% üУ 74 % пациенток с эклампсией определялись отеки Mattar F, Sibai BM, США, 2000 г. (399 наблюдений) 31
 Эклампсия: цифры АД Москва 2006 – 2008 (n=51) ≤ 130/90 погибли 4 (7, 8 %) 130/90 – 150/100 34 (66, 7 %) 160/110 – 170/120 5 (9, 8 %) 180/120 и выше 2 4 8 (15, 7 %) Douglas and Redman (1994 г. ), Mattar and Sibai (2000 г. ), Ducarme (2009 г. ) - в общей сложности 798 наблюдений. üУ 20 -38 % пациенток до приступа эклампсии величина АД составляла менее 140/90 мм рт. ст. 32
Эклампсия: цифры АД Москва 2006 – 2008 (n=51) ≤ 130/90 погибли 4 (7, 8 %) 130/90 – 150/100 34 (66, 7 %) 160/110 – 170/120 5 (9, 8 %) 180/120 и выше 2 4 8 (15, 7 %) Douglas and Redman (1994 г. ), Mattar and Sibai (2000 г. ), Ducarme (2009 г. ) - в общей сложности 798 наблюдений. üУ 20 -38 % пациенток до приступа эклампсии величина АД составляла менее 140/90 мм рт. ст. 32
 Эклампсия: протеинурия Москва, 2006 -2008 Автор Mattar F, Sibai BM N=399 Miguil M, Chekairi A N=89 Год Величина протеинурии нет 2000 14 % 2009 30, 7 % 1+ 2+ 38 % 19, 9 % ≥ 3+ 48 % 49, 3 % 33
Эклампсия: протеинурия Москва, 2006 -2008 Автор Mattar F, Sibai BM N=399 Miguil M, Chekairi A N=89 Год Величина протеинурии нет 2000 14 % 2009 30, 7 % 1+ 2+ 38 % 19, 9 % ≥ 3+ 48 % 49, 3 % 33
 Эклампсия: отеки, артериальная гипертензия и протеинурия 3 симптома – 58, 5 % 2 симптома – 24, 7 % 1 симптом – 16, 8 % 34
Эклампсия: отеки, артериальная гипертензия и протеинурия 3 симптома – 58, 5 % 2 симптома – 24, 7 % 1 симптом – 16, 8 % 34
 Дифференциальный диагноз при тяжелых формах гестоза Пре- и эклампсия Клиника: Симптомы, характерные для тяжелого гестоза Лабораторные данные: Протеинурия Соотношение белок/креатинин мочи >0, 35 35
Дифференциальный диагноз при тяжелых формах гестоза Пре- и эклампсия Клиника: Симптомы, характерные для тяжелого гестоза Лабораторные данные: Протеинурия Соотношение белок/креатинин мочи >0, 35 35
 HELLP синдром Лабораторные данные: Подъем уровня АЛТ, АСТ, билирубина Снижения уровня тромбоцитов < 100 тыс. Симптомы: Слабость Желтуха, зуд Боль в эпигастрии, в правом подреберье Тошнота и рвота Анасарка 36
HELLP синдром Лабораторные данные: Подъем уровня АЛТ, АСТ, билирубина Снижения уровня тромбоцитов < 100 тыс. Симптомы: Слабость Желтуха, зуд Боль в эпигастрии, в правом подреберье Тошнота и рвота Анасарка 36
 Время появления эклампсии и масса плода Москва, 2006 -2008 37
Время появления эклампсии и масса плода Москва, 2006 -2008 37
 Симптомы, предшествующие эклампсии Москва 2006 -2008 Douglas, Redman N=383 Mattar, Sibai N=399 Chames et al Головная боль 50 % 64 % 70 % Тошнота, рвота, боли в эпигастрии 19 % Нарушение зрения 19 % 32 % 30 % Симптомы отсутствовали 41 % не указано 25 % Симптомы не указано N=89 12 % 38
Симптомы, предшествующие эклампсии Москва 2006 -2008 Douglas, Redman N=383 Mattar, Sibai N=399 Chames et al Головная боль 50 % 64 % 70 % Тошнота, рвота, боли в эпигастрии 19 % Нарушение зрения 19 % 32 % 30 % Симптомы отсутствовали 41 % не указано 25 % Симптомы не указано N=89 12 % 38
 Характерные особенности эклампсии в зависимости от времени ее проявления ~75 % Во время беременности Во время родов ~25 % • Отсутствие выраженных • Появление отеков, гипертензии и/или протеинурии на ранних • Молодой возраст (16 -20 лет); сроках беременности; • Первые роды; • Высокие цифры Крупный плод. АД ≥ 160/110 мм рт. ст. • Длительные роды; • Протеинурия ≥ 5 г/24 часа; • Отсутствие адекватного • Диурез < 500 мл/24 часа; обезболивания родов; • Симптомы, предшествующие эклампсии (головная боль, боли в эпигастрии); • ЗРП ü В странах Европы и США у 20 – 38 % пациенток с эклампсией развитие судорог было неожиданным при отсутствии предшествующих симптомов гестоза. Sibai BM, 2005 39
Характерные особенности эклампсии в зависимости от времени ее проявления ~75 % Во время беременности Во время родов ~25 % • Отсутствие выраженных • Появление отеков, гипертензии и/или протеинурии на ранних • Молодой возраст (16 -20 лет); сроках беременности; • Первые роды; • Высокие цифры Крупный плод. АД ≥ 160/110 мм рт. ст. • Длительные роды; • Протеинурия ≥ 5 г/24 часа; • Отсутствие адекватного • Диурез < 500 мл/24 часа; обезболивания родов; • Симптомы, предшествующие эклампсии (головная боль, боли в эпигастрии); • ЗРП ü В странах Европы и США у 20 – 38 % пациенток с эклампсией развитие судорог было неожиданным при отсутствии предшествующих симптомов гестоза. Sibai BM, 2005 39
 Эклампсию или ее осложнения ожидать у каждой пациентки с гестозом Стремиться к профилактике Ø Оценка состояния Ø Адекватное лечение Ø Своевременное родоразрешение Ø Оптимальное обезболивание родов 40
Эклампсию или ее осложнения ожидать у каждой пациентки с гестозом Стремиться к профилактике Ø Оценка состояния Ø Адекватное лечение Ø Своевременное родоразрешение Ø Оптимальное обезболивание родов 40
 Метод обезболивания родов при развитии эклампсии во время родоразрешения через естественные пути Москва, 2006 -2008 гг. Наркотические анальгетики 14, 4 % 42, 8 % Без обезболивания 42, 8 % Эпидуральная анестезия 41
Метод обезболивания родов при развитии эклампсии во время родоразрешения через естественные пути Москва, 2006 -2008 гг. Наркотические анальгетики 14, 4 % 42, 8 % Без обезболивания 42, 8 % Эпидуральная анестезия 41
 Что мешало предотвратить эклампсию? Sibai et al, ü Недооценка симптомов, предшествующих эклампсии и неадекватная терапия ü Развитие эклампсии, несмотря на терапию Mg. SO 4 (недостаточная доза Mg. SO 4) ü Срок гестации < 20 недель ü Эклампсия через > 48 часов после родов Москва, n=179 n=51 19 % 36 % 23, 5 % 35, 3 % 13 % 5, 9 % 3 % - 12 % 11, 8 % 42
Что мешало предотвратить эклампсию? Sibai et al, ü Недооценка симптомов, предшествующих эклампсии и неадекватная терапия ü Развитие эклампсии, несмотря на терапию Mg. SO 4 (недостаточная доза Mg. SO 4) ü Срок гестации < 20 недель ü Эклампсия через > 48 часов после родов Москва, n=179 n=51 19 % 36 % 23, 5 % 35, 3 % 13 % 5, 9 % 3 % - 12 % 11, 8 % 42
 Акушерская тактика при гестозе различной степени тяжести (недооценка состояния) неправильный диагноз неправильная тактика Преэклампсия Классическое понятие Экстренное родоразрешение – Преэклампсия – все формы гестоза Экстренное 85, 8% Необоснованное пролонгирование - Тяжелый гестоз родоразрешение - 41, 7% Пролонгирование 14, 2% беременности - 48, 3% беременности 43
Акушерская тактика при гестозе различной степени тяжести (недооценка состояния) неправильный диагноз неправильная тактика Преэклампсия Классическое понятие Экстренное родоразрешение – Преэклампсия – все формы гестоза Экстренное 85, 8% Необоснованное пролонгирование - Тяжелый гестоз родоразрешение - 41, 7% Пролонгирование 14, 2% беременности - 48, 3% беременности 43
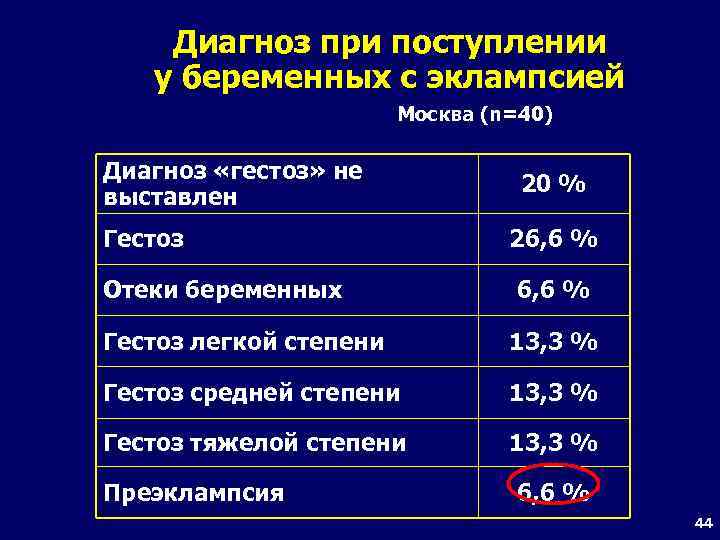 Диагноз при поступлении у беременных с эклампсией Москва (n=40) Диагноз «гестоз» не выставлен Гестоз Отеки беременных 20 % 26, 6 % Гестоз легкой степени 13, 3 % Гестоз средней степени 13, 3 % Гестоз тяжелой степени 13, 3 % Преэклампсия 6, 6 % 44
Диагноз при поступлении у беременных с эклампсией Москва (n=40) Диагноз «гестоз» не выставлен Гестоз Отеки беременных 20 % 26, 6 % Гестоз легкой степени 13, 3 % Гестоз средней степени 13, 3 % Гестоз тяжелой степени 13, 3 % Преэклампсия 6, 6 % 44
 Этиология и патогенез гестоза 45
Этиология и патогенез гестоза 45
 Неполноценная миграция цитотрофобласта Отсутствие гестационной перестройки эндо- и миометральных сегментов маточно-плацентарных артерий Нарушение формирования плаценты Исходные нарушения маточной гемодинамики Несоответствие между объемом кровотока и формирующейся массой плаценты 46
Неполноценная миграция цитотрофобласта Отсутствие гестационной перестройки эндо- и миометральных сегментов маточно-плацентарных артерий Нарушение формирования плаценты Исходные нарушения маточной гемодинамики Несоответствие между объемом кровотока и формирующейся массой плаценты 46
 Дефицит 2 макроглобулина Дистрофические изменения эндотелия Активация ПОЛ 1. Нарушение эндотелийзависимой дилятации (снижение синтеза простациклина, NO 2) 2. Снижение тромборезистивных свойств сосудов 3. Повышение активности сосудов к вазоактивным веществам 4. Повышение проницаемости сосудистой стенки Тромбоциты, прилипшие к стенке сосудов в зоне повреждения эндотелиального слоя 47
Дефицит 2 макроглобулина Дистрофические изменения эндотелия Активация ПОЛ 1. Нарушение эндотелийзависимой дилятации (снижение синтеза простациклина, NO 2) 2. Снижение тромборезистивных свойств сосудов 3. Повышение активности сосудов к вазоактивным веществам 4. Повышение проницаемости сосудистой стенки Тромбоциты, прилипшие к стенке сосудов в зоне повреждения эндотелиального слоя 47
 НАРУШЕНИЯ МИКРОЦИРКУЛЯЦИИ ПРИ ГЕСТОЗАХ Сосуды - вазоспазм Внутрисосудистое звено Ткани, окружающие сосуды - нарушение текучести крови - гипоксия § повышение вязкости крови, агрегации тромбоцитов и эритроцитов - повышение гидрофильности § снижение деформируемости клеточных мембран § коагуляционные нарушения (ДВС) § снижение ОЦК - нарушение структурнофункцио-нальных свойств клеточных мембран 48
НАРУШЕНИЯ МИКРОЦИРКУЛЯЦИИ ПРИ ГЕСТОЗАХ Сосуды - вазоспазм Внутрисосудистое звено Ткани, окружающие сосуды - нарушение текучести крови - гипоксия § повышение вязкости крови, агрегации тромбоцитов и эритроцитов - повышение гидрофильности § снижение деформируемости клеточных мембран § коагуляционные нарушения (ДВС) § снижение ОЦК - нарушение структурнофункцио-нальных свойств клеточных мембран 48
 Патогенез мембранных нарушений при гестозе Активация перекисного окисления липидов Снижение активности антиоксидантов Активация фосфолипаз Нарушение функций клеточных мембран Барьерной Матричной Повышение ионной проницаемости мембран (Ка+, Na+, Ca+, Mg++, H-, OH-) Энергетический голод клетки Гибель клетки Повышение гидрофильности клеток Контрактура миофибил Вазоспазм 49
Патогенез мембранных нарушений при гестозе Активация перекисного окисления липидов Снижение активности антиоксидантов Активация фосфолипаз Нарушение функций клеточных мембран Барьерной Матричной Повышение ионной проницаемости мембран (Ка+, Na+, Ca+, Mg++, H-, OH-) Энергетический голод клетки Гибель клетки Повышение гидрофильности клеток Контрактура миофибил Вазоспазм 49
 Принципы терапии гестоза 50
Принципы терапии гестоза 50
 Основные задачи, решаемые при лечении тяжелого гестоза: • Профилактика приступов эклампсии; • Гипотензивная терапия; • Восстановление адекватного диуреза и постепенная регидратация; • Профилактика РДС-плода. 51
Основные задачи, решаемые при лечении тяжелого гестоза: • Профилактика приступов эклампсии; • Гипотензивная терапия; • Восстановление адекватного диуреза и постепенная регидратация; • Профилактика РДС-плода. 51
 Создание «лечебно-охранительного режима» Лечение в условиях отделения интенсивной терапии совместно с анестезиологами Наличие мониторинга за а) сердечно-сосудистой деятельностью б) метаболизмом Наличие а) инфузоматов для дозированного применения лекарственных препаратов б) экспресс-лаборатории Медикаментозная нормализация функции ЦНС - психотропные - снотворные - седативные 52
Создание «лечебно-охранительного режима» Лечение в условиях отделения интенсивной терапии совместно с анестезиологами Наличие мониторинга за а) сердечно-сосудистой деятельностью б) метаболизмом Наличие а) инфузоматов для дозированного применения лекарственных препаратов б) экспресс-лаборатории Медикаментозная нормализация функции ЦНС - психотропные - снотворные - седативные 52
 Профилактика приступов эклампсии Лечение в условиях отделения интенсивной терапии совместно с анестезиологами-реаниматологами Наличие мониторинга за а) Сердечно-сосудистой деятельностью; б) Метаболизмом; в) Состоянием плода. Наличие: а) Инфузоматов для дозированного применения лекарственных препаратов; б) Экспресс-лаборатории. Медикаментозная нормализация функции ЦНС: - Седуксен Сульфат магния: - Баралгин а) 4 -6 г. за 10 -15 мин. - Дроперидол б) инфузии 1 -3 г. /ч. ? 53
Профилактика приступов эклампсии Лечение в условиях отделения интенсивной терапии совместно с анестезиологами-реаниматологами Наличие мониторинга за а) Сердечно-сосудистой деятельностью; б) Метаболизмом; в) Состоянием плода. Наличие: а) Инфузоматов для дозированного применения лекарственных препаратов; б) Экспресс-лаборатории. Медикаментозная нормализация функции ЦНС: - Седуксен Сульфат магния: - Баралгин а) 4 -6 г. за 10 -15 мин. - Дроперидол б) инфузии 1 -3 г. /ч. ? 53
 «Из медикаментов, применяемых при преэклампсии, наилучшим бесспорно является сернокислая магнезия (Magnesium Sulfuricum). » Проф. Г. Г. Гентер. Учебник Акушерства. 1937 год. 54
«Из медикаментов, применяемых при преэклампсии, наилучшим бесспорно является сернокислая магнезия (Magnesium Sulfuricum). » Проф. Г. Г. Гентер. Учебник Акушерства. 1937 год. 54
 The Internatonal Multicentre Collaborative Eclampsia Trial Сравнение Mg. SO 4 , диазепама, фенитоина (n = 1680) • Mg. SO 4 – преимущество в лечении эклампсии. • Mg. SO 4 – меньше риск повторения судорог в 2 раза по сравнению с диазепамом и 1, 7 раза по сравнению с фенитоином. Lancet 341: 1451 -1454, 1993 55
The Internatonal Multicentre Collaborative Eclampsia Trial Сравнение Mg. SO 4 , диазепама, фенитоина (n = 1680) • Mg. SO 4 – преимущество в лечении эклампсии. • Mg. SO 4 – меньше риск повторения судорог в 2 раза по сравнению с диазепамом и 1, 7 раза по сравнению с фенитоином. Lancet 341: 1451 -1454, 1993 55
 Этапы лечения гестоза лечение гестоза в отделении патологии беременных ٠ Магнезиальная терапия; ٠ Голод, жажда 20 -30 гг. ٠ Люмбальная пункция, кристаллоиды, ХХ века ٠ Эфирный наркоз ٠ Диазепам, дроперидол, аминазин; ٠ Маннитол, Гемодез, Сухая плазма, глюкозо 70 -90 гг. ХХ века новокаиновая смесь, Реополиглюкин, ГЭК, СЗП ٠ Магнезиальная терапия; ХХI век ٠ Ограничение инфузий, предпочтение кристаллоидов 56
Этапы лечения гестоза лечение гестоза в отделении патологии беременных ٠ Магнезиальная терапия; ٠ Голод, жажда 20 -30 гг. ٠ Люмбальная пункция, кристаллоиды, ХХ века ٠ Эфирный наркоз ٠ Диазепам, дроперидол, аминазин; ٠ Маннитол, Гемодез, Сухая плазма, глюкозо 70 -90 гг. ХХ века новокаиновая смесь, Реополиглюкин, ГЭК, СЗП ٠ Магнезиальная терапия; ХХI век ٠ Ограничение инфузий, предпочтение кристаллоидов 56
 Протокол применения Mg. SO 4 (недостаточная противосудорожная терапия - 85 % ) • Нагрузочная доза 4 -6 г за 15 -30 мин; • Повторная доза 2 г за 3 -5 мин; • Поддерживающая инфузия 1 -3 г/час (инфузомат); • Мониторинг дыхания (>12/мин), сухожильных рефлексов, диуреза; • Снижение инфузии до 0, 15 г/час при диурезе <100 мл/4 часа; • Остановка инфузии при потере рефлексов и/или депрессии дыхания 57
Протокол применения Mg. SO 4 (недостаточная противосудорожная терапия - 85 % ) • Нагрузочная доза 4 -6 г за 15 -30 мин; • Повторная доза 2 г за 3 -5 мин; • Поддерживающая инфузия 1 -3 г/час (инфузомат); • Мониторинг дыхания (>12/мин), сухожильных рефлексов, диуреза; • Снижение инфузии до 0, 15 г/час при диурезе <100 мл/4 часа; • Остановка инфузии при потере рефлексов и/или депрессии дыхания 57
 "Скорая помощь" I этап терапии у пациенток, перенесших эклампсию или до припадка Ø Реланиум + Магния сульфат Ø Закись азота + Реланиум + Дроперидол + Магния сульфат Ø Магния сульфат + Реланиум Ø Реланиум + Дроперидол + Магния сульфат Ø Магния сульфат + Дроперидол +Реланиум 58
"Скорая помощь" I этап терапии у пациенток, перенесших эклампсию или до припадка Ø Реланиум + Магния сульфат Ø Закись азота + Реланиум + Дроперидол + Магния сульфат Ø Магния сульфат + Реланиум Ø Реланиум + Дроперидол + Магния сульфат Ø Магния сульфат + Дроперидол +Реланиум 58
 " Приемное отделение" Ø Магния сульфат + Дормикум + Реланиум Ø Промедол + Реланиум + Эуфиллин Ø Магния сульфат + Реланиум +Дроперидол Ø Реланиум + Магния сульфат " Стационар" Ø Магния сульфат Ø Дроперидол + Димедрол 59
" Приемное отделение" Ø Магния сульфат + Дормикум + Реланиум Ø Промедол + Реланиум + Эуфиллин Ø Магния сульфат + Реланиум +Дроперидол Ø Реланиум + Магния сульфат " Стационар" Ø Магния сульфат Ø Дроперидол + Димедрол 59
 Дозировка Магния сульфата От 0 -5 г/час До 4 г/час 60
Дозировка Магния сульфата От 0 -5 г/час До 4 г/час 60
 Дроперидол Вводить или нет Если вводить, то когда ? Транспортировка Как осуществлять ? 61
Дроперидол Вводить или нет Если вводить, то когда ? Транспортировка Как осуществлять ? 61
 Динамика цифр АД при введении в комплексную терапию Mg. SO 4 и седуксена Мм рт. ст. Исход Seduxen + Mg. SO 4 ---- Mg. SO 4 Систолическое АД Диастолическое АД Часы лечения 62
Динамика цифр АД при введении в комплексную терапию Mg. SO 4 и седуксена Мм рт. ст. Исход Seduxen + Mg. SO 4 ---- Mg. SO 4 Систолическое АД Диастолическое АД Часы лечения 62
 Восстановление функции жизненноважных органов нормализация: Тонуса сосудистой стенки антигипертензивные Волемических параметров крови Реологических и коагу-ляционных свойств крови Структуры и функции клеточных мембран инфузионная онкоосмотерапия Водно-солевого обмена препараты K, Mg, диуретики, панангин Дезинтоксикационная терапия Нормализация маточноплацентарного кровообращения дезагреганты, гепарин антиоксиданты, мембранстабилизаторы экстракорпоральные методы детоксикации Дополнительно b - миметики 63
Восстановление функции жизненноважных органов нормализация: Тонуса сосудистой стенки антигипертензивные Волемических параметров крови Реологических и коагу-ляционных свойств крови Структуры и функции клеточных мембран инфузионная онкоосмотерапия Водно-солевого обмена препараты K, Mg, диуретики, панангин Дезинтоксикационная терапия Нормализация маточноплацентарного кровообращения дезагреганты, гепарин антиоксиданты, мембранстабилизаторы экстракорпоральные методы детоксикации Дополнительно b - миметики 63
 Как избежать полипрагмазии? Лабораторно-контролируемое назначение препаратов 64
Как избежать полипрагмазии? Лабораторно-контролируемое назначение препаратов 64
 Антигипертензивная терапия • Назначение препаратов с учетом звеньев патогенеза гестоза • Выбор препаратов с учетом их безопасности для плода по FDA • Создание регионарных стандартов антигипертензивной терапии 65
Антигипертензивная терапия • Назначение препаратов с учетом звеньев патогенеза гестоза • Выбор препаратов с учетом их безопасности для плода по FDA • Создание регионарных стандартов антигипертензивной терапии 65
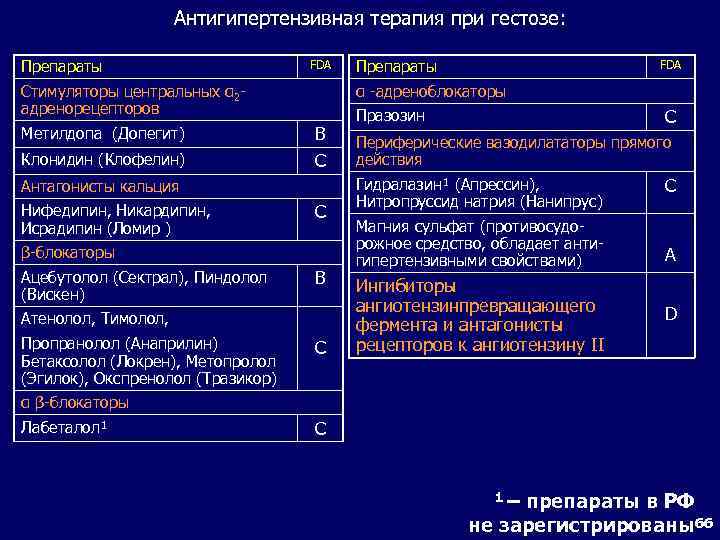 Антигипертензивная терапия при гестозе: Препараты FDA Стимуляторы центральных α 2 адренорецепторов Метилдопа (Допегит) Клонидин (Клофелин) В С С β-блокаторы Ацебутолол (Сектрал), Пиндолол (Вискен) В Атенолол, Тимолол, Пропранолол (Анаприлин) Бетаксолол (Локрен), Метопролол (Эгилок), Окспренолол (Тразикор) FDA α -адреноблокаторы Антагонисты кальция Нифедипин, Никардипин, Исрадипин (Ломир ) Препараты С С Празозин Периферические вазодилататоры прямого действия Гидралазин¹ (Апрессин), Нитропруссид натрия (Нанипрус) Магния сульфат (противосудорожное средство, обладает антигипертензивными свойствами) Ингибиторы ангиотензинпревращающего фермента и антагонисты рецепторов к ангиотензину II С А D α β-блокаторы Лабеталол¹ С 1 – препараты в РФ не зарегистрированы66
Антигипертензивная терапия при гестозе: Препараты FDA Стимуляторы центральных α 2 адренорецепторов Метилдопа (Допегит) Клонидин (Клофелин) В С С β-блокаторы Ацебутолол (Сектрал), Пиндолол (Вискен) В Атенолол, Тимолол, Пропранолол (Анаприлин) Бетаксолол (Локрен), Метопролол (Эгилок), Окспренолол (Тразикор) FDA α -адреноблокаторы Антагонисты кальция Нифедипин, Никардипин, Исрадипин (Ломир ) Препараты С С Празозин Периферические вазодилататоры прямого действия Гидралазин¹ (Апрессин), Нитропруссид натрия (Нанипрус) Магния сульфат (противосудорожное средство, обладает антигипертензивными свойствами) Ингибиторы ангиотензинпревращающего фермента и антагонисты рецепторов к ангиотензину II С А D α β-блокаторы Лабеталол¹ С 1 – препараты в РФ не зарегистрированы66
 Гипотензивные препараты применяемые при эклампсии ? Эуфиллин Нифедипин Изокет Дибазол Допегит Коринфар Папаверин Эгилок Клофелин 67
Гипотензивные препараты применяемые при эклампсии ? Эуфиллин Нифедипин Изокет Дибазол Допегит Коринфар Папаверин Эгилок Клофелин 67
 Гипотензивная терапия - антагонисты кальция (магния сульфат, веропамил, норвакс) - спазмолитики(папаверин, дибазол, эуфиллин) - блокаторы и стимуляторы адренэргетических рецепторов (атенолол, клофелин) - вазодилятаторы (гидралазин, прозазин, нитропрусид натрия) - ганглиоблокаторы гестоз Легкой степени тяжести Средней степени тяжести эффективность Монотерапия (антагонисты Ка, стимуляторы a 87 % адренорецепторов, спазмолитики Комплексная терапия (5 – 7 суток) Монотерапия 91 % Комплексная терапия: Тяжелой степени тяжести 75 % клофелин, антагонисты кальция 85 % вазодилятаторы, клофелин 85 % клофелин, спазмолитики 75 % 68
Гипотензивная терапия - антагонисты кальция (магния сульфат, веропамил, норвакс) - спазмолитики(папаверин, дибазол, эуфиллин) - блокаторы и стимуляторы адренэргетических рецепторов (атенолол, клофелин) - вазодилятаторы (гидралазин, прозазин, нитропрусид натрия) - ганглиоблокаторы гестоз Легкой степени тяжести Средней степени тяжести эффективность Монотерапия (антагонисты Ка, стимуляторы a 87 % адренорецепторов, спазмолитики Комплексная терапия (5 – 7 суток) Монотерапия 91 % Комплексная терапия: Тяжелой степени тяжести 75 % клофелин, антагонисты кальция 85 % вазодилятаторы, клофелин 85 % клофелин, спазмолитики 75 % 68
 Эффективность гипотензивной терапии Гестоз тяжелой степени 1 этап Магнезиальная терапия Эффективность 60% 2 этап Агонисты -адренорецепторов (гипокинетический, эукинетический тип ЦМГ) или селективные -блокаторы (гиперкинетический тип ЦМГ) Эффективность 85% Создание регионарных стандартов, учитывающих влияние гипотензивных препаратов на плод ! 69
Эффективность гипотензивной терапии Гестоз тяжелой степени 1 этап Магнезиальная терапия Эффективность 60% 2 этап Агонисты -адренорецепторов (гипокинетический, эукинетический тип ЦМГ) или селективные -блокаторы (гиперкинетический тип ЦМГ) Эффективность 85% Создание регионарных стандартов, учитывающих влияние гипотензивных препаратов на плод ! 69
 Суточное мониторирование АД Преимущества СМАД над традиционными измерениями АД в стационаре • Многократные измерения более достоверно отражают истинный уровень АД в течение суток • АД в периоды сна и бодрствования • Отсутствие феномена «белого халата» 70
Суточное мониторирование АД Преимущества СМАД над традиционными измерениями АД в стационаре • Многократные измерения более достоверно отражают истинный уровень АД в течение суток • АД в периоды сна и бодрствования • Отсутствие феномена «белого халата» 70
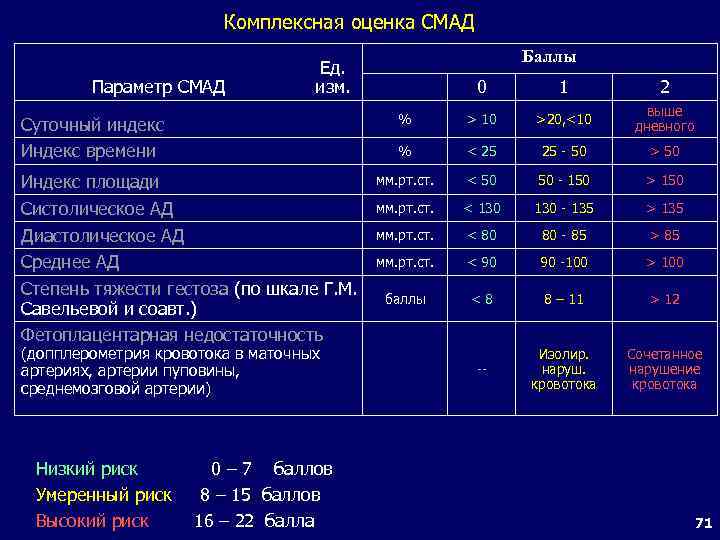 Комплексная оценка СМАД Индекс площади Систолическое АД Диастолическое АД Среднее АД Степень тяжести гестоза (по шкале Г. М. Савельевой и соавт. ) Фетоплацентарная недостаточность (допплерометрия кровотока в маточных артериях, артерии пуповины, среднемозговой артерии) 0 – 7 баллов 8 – 15 баллов 16 – 22 балла 1 2 > 10 >20, <10 выше дневного % Суточный индекс Индекс времени 0 % Параметр СМАД Низкий риск Умеренный риск Высокий риск Баллы Ед. изм. < 25 25 - 50 > 50 мм. рт. ст. < 50 50 - 150 > 150 мм. рт. ст. < 130 - 135 > 135 мм. рт. ст. < 80 80 - 85 > 85 мм. рт. ст. < 90 90 -100 > 100 баллы <8 8 – 11 > 12 -- Изолир. наруш. кровотока Сочетанное нарушение кровотока 71
Комплексная оценка СМАД Индекс площади Систолическое АД Диастолическое АД Среднее АД Степень тяжести гестоза (по шкале Г. М. Савельевой и соавт. ) Фетоплацентарная недостаточность (допплерометрия кровотока в маточных артериях, артерии пуповины, среднемозговой артерии) 0 – 7 баллов 8 – 15 баллов 16 – 22 балла 1 2 > 10 >20, <10 выше дневного % Суточный индекс Индекс времени 0 % Параметр СМАД Низкий риск Умеренный риск Высокий риск Баллы Ед. изм. < 25 25 - 50 > 50 мм. рт. ст. < 50 50 - 150 > 150 мм. рт. ст. < 130 - 135 > 135 мм. рт. ст. < 80 80 - 85 > 85 мм. рт. ст. < 90 90 -100 > 100 баллы <8 8 – 11 > 12 -- Изолир. наруш. кровотока Сочетанное нарушение кровотока 71
 Инфузионно – трансфузионная терапия - объема циркулирующей крови Цель - коллоидно-осмотического давления плазмы - реологических и коагуляционных свойств крови - макро- и микрогемодинамика Инфузионные - коллоиды (свежезамороженная плазма, альбумин – 10%, 6 и 10% раствор крахмала) растворы - кристаллоиды (глюкоза, раствор Гартмана, хлосол, лактосол, мафусол и т. д. ) 72
Инфузионно – трансфузионная терапия - объема циркулирующей крови Цель - коллоидно-осмотического давления плазмы - реологических и коагуляционных свойств крови - макро- и микрогемодинамика Инфузионные - коллоиды (свежезамороженная плазма, альбумин – 10%, 6 и 10% раствор крахмала) растворы - кристаллоиды (глюкоза, раствор Гартмана, хлосол, лактосол, мафусол и т. д. ) 72
 Инфузионно – трансфузионная терапия - гематокрит - центральное венозное 0, 27 -0, 35 л/л 4 -6 см. вод. ст. давление - содержание белка в крови - центральная гемодинамика AD, PS - диурез Контроль не менее 50 г/л 50 -100 мл/час - показатели гемостаза Am III 70 -100%, эн. гепарин - 0, 07 -0, 12 ед/мл - печеночные трансаминазы - концентрация билирубина - состояние глазного дна в пределах физио-логич. нормы - // - - гипертензия (21%) Осложнения - нефроз (9%) - гипергидратация (5%) 73
Инфузионно – трансфузионная терапия - гематокрит - центральное венозное 0, 27 -0, 35 л/л 4 -6 см. вод. ст. давление - содержание белка в крови - центральная гемодинамика AD, PS - диурез Контроль не менее 50 г/л 50 -100 мл/час - показатели гемостаза Am III 70 -100%, эн. гепарин - 0, 07 -0, 12 ед/мл - печеночные трансаминазы - концентрация билирубина - состояние глазного дна в пределах физио-логич. нормы - // - - гипертензия (21%) Осложнения - нефроз (9%) - гипергидратация (5%) 73
 Инфузионная терапия < 50 г/л <30 - 50 мл/ч ³ 50 -70 мл/ч Диурез Коллоиды, кристаллоиды до нормал. диуреза (50 -70 мл/ч). Концентр. белка в крови. Коллоиды, кристаллоиды до 400 -800 мл. ³ 60 г/л < 30 -50 мл/ч ³ 50 -70 мл/ч Диурез Кристаллоиды до нормал. диуреза. Кристаллоиды до 400 -800 мл. Диурез < 30 -50 мл/ч в течении 2 -3 час. ? ЦВД ³ 50 -80 мм. в. с. - Катетеризация центральнойй вены, - ЦВД. Инфузионная терапия. Лазикс, допамин. при отсутствии эффекта ЦВД < 40 мм. в. с. Гемодиализ, ультрафильтрация. при отсутствии эффекта
Инфузионная терапия < 50 г/л <30 - 50 мл/ч ³ 50 -70 мл/ч Диурез Коллоиды, кристаллоиды до нормал. диуреза (50 -70 мл/ч). Концентр. белка в крови. Коллоиды, кристаллоиды до 400 -800 мл. ³ 60 г/л < 30 -50 мл/ч ³ 50 -70 мл/ч Диурез Кристаллоиды до нормал. диуреза. Кристаллоиды до 400 -800 мл. Диурез < 30 -50 мл/ч в течении 2 -3 час. ? ЦВД ³ 50 -80 мм. в. с. - Катетеризация центральнойй вены, - ЦВД. Инфузионная терапия. Лазикс, допамин. при отсутствии эффекта ЦВД < 40 мм. в. с. Гемодиализ, ультрафильтрация. при отсутствии эффекта
 Инфузионная терапия ? До родоразрешения После родоразрешения (1 сутки) 400 -550 мл физ. раствор 400 СЗП 600 инфукол 500 Полиглюкин 400 Глюкоза 5%-400 Трисоль 400 Волювен 400 Инфукол 100 Влажные хрипы Физ. раствор 1500 СЗП 700 ЦВД 50 -80 -100 -80 мм. рт. ст 75
Инфузионная терапия ? До родоразрешения После родоразрешения (1 сутки) 400 -550 мл физ. раствор 400 СЗП 600 инфукол 500 Полиглюкин 400 Глюкоза 5%-400 Трисоль 400 Волювен 400 Инфукол 100 Влажные хрипы Физ. раствор 1500 СЗП 700 ЦВД 50 -80 -100 -80 мм. рт. ст 75
 Состав и объем инфузионной терапии Перед родоразрешением Кристаллоиды: - Хлорид натрия до 500 мл 500– 1000 мл 1000– 1500 мл 95, 0% 8, 5% Коллоиды: - Альбумин 10% - Альбумин 20% - Волювен 6% Во время родоразрешения Кесарево сечение 500– 1200 мл Роды 500– 800 мл - 81, 0 % - 12, 9 % - 4, 4 % – кристаллоиды – коллоиды + кристаллоиды – диуретики Ограничение объема инфузионной терапии ! 76
Состав и объем инфузионной терапии Перед родоразрешением Кристаллоиды: - Хлорид натрия до 500 мл 500– 1000 мл 1000– 1500 мл 95, 0% 8, 5% Коллоиды: - Альбумин 10% - Альбумин 20% - Волювен 6% Во время родоразрешения Кесарево сечение 500– 1200 мл Роды 500– 800 мл - 81, 0 % - 12, 9 % - 4, 4 % – кристаллоиды – коллоиды + кристаллоиды – диуретики Ограничение объема инфузионной терапии ! 76
 Нормализация реологических и коагуляционных свойств крови Дезагреганты: - трентал - курантил - аспирин Показания: Антикоагулянты: - гепарин - фраксипарин Врожденные дефекты гемостаза Снижение эндогенного гепарина до 0, 07 – 0, 04 ед. мл. и ниже Антитромбина III до 85, 0 – 60, 0 % Хронометрическая и структуная гиперкоагуляция Повышение агрегации тромбоцитов до 60% и выше Методы введения: подкожно внутривенно ингаляционно 77
Нормализация реологических и коагуляционных свойств крови Дезагреганты: - трентал - курантил - аспирин Показания: Антикоагулянты: - гепарин - фраксипарин Врожденные дефекты гемостаза Снижение эндогенного гепарина до 0, 07 – 0, 04 ед. мл. и ниже Антитромбина III до 85, 0 – 60, 0 % Хронометрическая и структуная гиперкоагуляция Повышение агрегации тромбоцитов до 60% и выше Методы введения: подкожно внутривенно ингаляционно 77
 Применение антиоксидантов и мембранстабилизаторов § о дефиците ПНЖК свидетельствуют следующие коэффициенты - а)линолевая (С 18: 2)/олеиновая (С 18: 1) < 1, 6 б)эйкозатриеновая (С 20: 3)/арахидоновая (С 20: 4) > 0, 5 § комплексное применение антиоксидантов и мембранстабилизаторов § длительность применения: 3 -4 недели § препараты: мембранстабилизаторы: антиоксиданты: - эссенциале-форте - витамин Е - липостабил - солкосерил - липофундин - актовегин - аскорбиновая к-та - глютаминовая к-та § показания к внутривенному введению - средне-тяжёлая степень тяжести гестоза - наличие ЗРП - срок гестации 30 – 32 недели § солкосерил, актовегин - сочетанная экстрагенитальная патология - наличие ВЗРП - РО 2 исх. в тканях 24, 0 - 27, 1 мм. рт. ст. 78
Применение антиоксидантов и мембранстабилизаторов § о дефиците ПНЖК свидетельствуют следующие коэффициенты - а)линолевая (С 18: 2)/олеиновая (С 18: 1) < 1, 6 б)эйкозатриеновая (С 20: 3)/арахидоновая (С 20: 4) > 0, 5 § комплексное применение антиоксидантов и мембранстабилизаторов § длительность применения: 3 -4 недели § препараты: мембранстабилизаторы: антиоксиданты: - эссенциале-форте - витамин Е - липостабил - солкосерил - липофундин - актовегин - аскорбиновая к-та - глютаминовая к-та § показания к внутривенному введению - средне-тяжёлая степень тяжести гестоза - наличие ЗРП - срок гестации 30 – 32 недели § солкосерил, актовегин - сочетанная экстрагенитальная патология - наличие ВЗРП - РО 2 исх. в тканях 24, 0 - 27, 1 мм. рт. ст. 78
 Нормализация диуреза Эффектив. Гестоз лёгкой степени: Постельный режим Мочегонные фитосборы 20 % 70 % Калийсберегающие диуретики (триампур) 10 % Гестоз средней степени: Мочегонные фитосборы Калийсберегающие диуретики (триампур) Салуретики (после восстановления ОЦК, лазикс) 25 % 60 % 10 % Гестоз тяжёлой степени: Салуретики (лазикс) При: 1) восстановлении- ЦВД; 2) белка в крови, диурезе; 3) гипергидратации; 15 % до 5 – 6 см. вд. ст. до 60 г/л < 30 мл/г 79
Нормализация диуреза Эффектив. Гестоз лёгкой степени: Постельный режим Мочегонные фитосборы 20 % 70 % Калийсберегающие диуретики (триампур) 10 % Гестоз средней степени: Мочегонные фитосборы Калийсберегающие диуретики (триампур) Салуретики (после восстановления ОЦК, лазикс) 25 % 60 % 10 % Гестоз тяжёлой степени: Салуретики (лазикс) При: 1) восстановлении- ЦВД; 2) белка в крови, диурезе; 3) гипергидратации; 15 % до 5 – 6 см. вд. ст. до 60 г/л < 30 мл/г 79
 Эффективность лечения гестоза 84, 7% Легкая степень 15, 3% Средняя степень 65, 5% - полный эффект - частичный эффект - отсутствие эффекта 22, 0% 12, 5% Тяжелая степень 80
Эффективность лечения гестоза 84, 7% Легкая степень 15, 3% Средняя степень 65, 5% - полный эффект - частичный эффект - отсутствие эффекта 22, 0% 12, 5% Тяжелая степень 80
 Факторы, влияющие на эффективность проводимой терапии: • длительное течение и раннее начало гестоза; • наличие длительнотекущей экстрагенитальной патологии; • фетоплацентарная недостаточность; • быстрое (в течении недели) прогрессирование симптомов нефропатии; • олигурия; • тромбоцитопения; • угнетение перикисного окисления липидов; • гипофибриногенемия. 81
Факторы, влияющие на эффективность проводимой терапии: • длительное течение и раннее начало гестоза; • наличие длительнотекущей экстрагенитальной патологии; • фетоплацентарная недостаточность; • быстрое (в течении недели) прогрессирование симптомов нефропатии; • олигурия; • тромбоцитопения; • угнетение перикисного окисления липидов; • гипофибриногенемия. 81
 Продолжительность терапии у беременных с гестозом различной степени тяжести Степень тяжести легкая средняя тяжелая 14 дней 14 – 20 дней до родоразрешения Место проведения стационар женская консультация антиоксиданты, дезагреганты, мембранстабитиза-торы, фитотерапия, постоянно до родоразрешения не допускается 82
Продолжительность терапии у беременных с гестозом различной степени тяжести Степень тяжести легкая средняя тяжелая 14 дней 14 – 20 дней до родоразрешения Место проведения стационар женская консультация антиоксиданты, дезагреганты, мембранстабитиза-торы, фитотерапия, постоянно до родоразрешения не допускается 82
 Продолжительность терапии до родоразрешения Положительный эффект ? Погибшие от терапии Эклампсия: От 18 час. до 6 суток от 5 мин. до 2 час. Антенатальная гибель плода: 15 мин. HELLP синдром: от 3 час. до 24 час. 83
Продолжительность терапии до родоразрешения Положительный эффект ? Погибшие от терапии Эклампсия: От 18 час. до 6 суток от 5 мин. до 2 час. Антенатальная гибель плода: 15 мин. HELLP синдром: от 3 час. до 24 час. 83
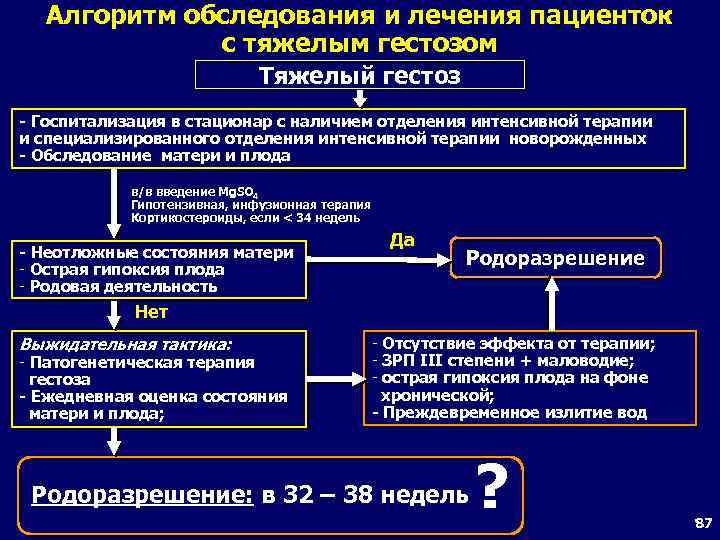
 Алгоритм обследования и лечения пациенток с тяжелым гестозом Тяжелый гестоз - Госпитализация в стационар с наличием отделения интенсивной терапии и специализированного отделения интенсивной терапии новорожденных - Обследование матери и плода в/в введение Mg. SO 4 Гипотензивная, инфузионная терапия Кортикостероиды, если < 34 недель - Неотложные состояния матери - Острая гипоксия плода - Родовая деятельность Да Родоразрешение Нет Выжидательная тактика: - Патогенетическая терапия гестоза - Ежедневная оценка состояния матери и плода; - Отсутствие эффекта от терапии; - ЗРП III степени + маловодие; - острая гипоксия плода на фоне хронической; - Преждевременное излитие вод Родоразрешение: в 32 – 38 недель ? 84
Алгоритм обследования и лечения пациенток с тяжелым гестозом Тяжелый гестоз - Госпитализация в стационар с наличием отделения интенсивной терапии и специализированного отделения интенсивной терапии новорожденных - Обследование матери и плода в/в введение Mg. SO 4 Гипотензивная, инфузионная терапия Кортикостероиды, если < 34 недель - Неотложные состояния матери - Острая гипоксия плода - Родовая деятельность Да Родоразрешение Нет Выжидательная тактика: - Патогенетическая терапия гестоза - Ежедневная оценка состояния матери и плода; - Отсутствие эффекта от терапии; - ЗРП III степени + маловодие; - острая гипоксия плода на фоне хронической; - Преждевременное излитие вод Родоразрешение: в 32 – 38 недель ? 84
 Показания к родоразрешению Неотложные состояния матери: - Не купирующиеся симптомы преэклампсии (2 -6 часов), эклампсия, HELLP-синдром; - Артериальная гипертензия, не поддающаяся терапии; - Олигурия (<30 мл за 2 часа) или уровень креатинина плазмы ≥ 1, 5 мг/дл; - Затруднённое дыхание и/или снижение сатурации крови < 94% или отёк легких; - Прогрессирующее снижение количества тромбоцитов < 100000/мм³; - ПОНРП 85
Показания к родоразрешению Неотложные состояния матери: - Не купирующиеся симптомы преэклампсии (2 -6 часов), эклампсия, HELLP-синдром; - Артериальная гипертензия, не поддающаяся терапии; - Олигурия (<30 мл за 2 часа) или уровень креатинина плазмы ≥ 1, 5 мг/дл; - Затруднённое дыхание и/или снижение сатурации крови < 94% или отёк легких; - Прогрессирующее снижение количества тромбоцитов < 100000/мм³; - ПОНРП 85
 Показания к родоразрешению Неотложные состояния плода - Острая гипоксия плода (повторяющиеся поздние или вариабельные децелерации); - Выраженное маловодие (индекс амниотической жидкости < 5 см); - Задержка роста плода III степени. 86
Показания к родоразрешению Неотложные состояния плода - Острая гипоксия плода (повторяющиеся поздние или вариабельные децелерации); - Выраженное маловодие (индекс амниотической жидкости < 5 см); - Задержка роста плода III степени. 86
 Алгоритм обследования и лечения пациенток с тяжелым гестозом Тяжелый гестоз - Госпитализация в стационар с наличием отделения интенсивной терапии и специализированного отделения интенсивной терапии новорожденных - Обследование матери и плода в/в введение Mg. SO 4 Гипотензивная, инфузионная терапия Кортикостероиды, если < 34 недель - Неотложные состояния матери - Острая гипоксия плода - Родовая деятельность Да Родоразрешение Нет Выжидательная тактика: - Патогенетическая терапия гестоза - Ежедневная оценка состояния матери и плода; - Отсутствие эффекта от терапии; - ЗРП III степени + маловодие; - острая гипоксия плода на фоне хронической; - Преждевременное излитие вод Родоразрешение: в 32 – 38 недель ? 87
Алгоритм обследования и лечения пациенток с тяжелым гестозом Тяжелый гестоз - Госпитализация в стационар с наличием отделения интенсивной терапии и специализированного отделения интенсивной терапии новорожденных - Обследование матери и плода в/в введение Mg. SO 4 Гипотензивная, инфузионная терапия Кортикостероиды, если < 34 недель - Неотложные состояния матери - Острая гипоксия плода - Родовая деятельность Да Родоразрешение Нет Выжидательная тактика: - Патогенетическая терапия гестоза - Ежедневная оценка состояния матери и плода; - Отсутствие эффекта от терапии; - ЗРП III степени + маловодие; - острая гипоксия плода на фоне хронической; - Преждевременное излитие вод Родоразрешение: в 32 – 38 недель ? 87
 Протокол ведения пациенток с эклампсией Национальное руководство. Интенсивная терапия, 2008 Ø Ø Ø Ø Ø Предотвратить повреждение пациентки; Оценить проходимость дыхательных путей (давление на перстневидный хрящ для предотвращения аспирации желудочного содержимого), положение на левом боку или прием Селлика; Оксигенация; Инфузионная терапия 40 -80 мл/ч (кристаллоиды); Антигипертензивная терапия; Магнезиальная терапия 4 -6 г в/в за 5 -10 мин, далее 1 -3 г/ час; Дополнительно Mg. SO 4 2 г в/в; Диазепам 10 мг; Тиопентал 100 -300 мг; Миорелаксанты, ИВЛ; Эклампсия ИВЛ 88
Протокол ведения пациенток с эклампсией Национальное руководство. Интенсивная терапия, 2008 Ø Ø Ø Ø Ø Предотвратить повреждение пациентки; Оценить проходимость дыхательных путей (давление на перстневидный хрящ для предотвращения аспирации желудочного содержимого), положение на левом боку или прием Селлика; Оксигенация; Инфузионная терапия 40 -80 мл/ч (кристаллоиды); Антигипертензивная терапия; Магнезиальная терапия 4 -6 г в/в за 5 -10 мин, далее 1 -3 г/ час; Дополнительно Mg. SO 4 2 г в/в; Диазепам 10 мг; Тиопентал 100 -300 мг; Миорелаксанты, ИВЛ; Эклампсия ИВЛ 88
 Показания к ИВЛ при эклампсии • Некупирующийся приступ эклампсии; • Кома; • Аспирационный синдром; • Оперативное родоразрешение при тромбоцитопении < 75 -80 000/мм 3 89
Показания к ИВЛ при эклампсии • Некупирующийся приступ эклампсии; • Кома; • Аспирационный синдром; • Оперативное родоразрешение при тромбоцитопении < 75 -80 000/мм 3 89
 Эклампсия: метод обезболивания при кесаревом сечении Москва, 2006 -2008 гг. Общая анестезия 71, 4 % 28, 6 % Регионарная анестезия Автор Страна Год общая Анестезия регионарная Lee W et al Великобритания 2004 26 % 74 % Miguil M et al Марокко 2008 100 % 90
Эклампсия: метод обезболивания при кесаревом сечении Москва, 2006 -2008 гг. Общая анестезия 71, 4 % 28, 6 % Регионарная анестезия Автор Страна Год общая Анестезия регионарная Lee W et al Великобритания 2004 26 % 74 % Miguil M et al Марокко 2008 100 % 90
 Эклампсия: компьютерная томография Miguil M, n = 192 КТ проводили продолжающейся коме, повторных приступах судорог, сохраняющихся моторных нарушениях 91
Эклампсия: компьютерная томография Miguil M, n = 192 КТ проводили продолжающейся коме, повторных приступах судорог, сохраняющихся моторных нарушениях 91
 Эклампсия: магнитно-резонансная томография ü МРТ изменения головного мозга после эклампсии у 75 % обратимы или не приводят к неврологическому дефициту 92
Эклампсия: магнитно-резонансная томография ü МРТ изменения головного мозга после эклампсии у 75 % обратимы или не приводят к неврологическому дефициту 92
 Факторы, влияющие на материнские исходы при эклампсии Факторы Ближайшие исходы Отдаленные исходы Протеинурия >5 г/сут Не влияет HELLP-синдром материнская смертность хроническая (3 -28%) эклампсия (50%) почечная недостаточность (866%) коагулопатия (30 -38%) артериальная гипертензия (33%) рецидив пре- эклампсии (37%) рецидив HELLP синдрома (3 -5%) отслойка плаценты (20%) Высокие показатели инсульт, НМК АД 93
Факторы, влияющие на материнские исходы при эклампсии Факторы Ближайшие исходы Отдаленные исходы Протеинурия >5 г/сут Не влияет HELLP-синдром материнская смертность хроническая (3 -28%) эклампсия (50%) почечная недостаточность (866%) коагулопатия (30 -38%) артериальная гипертензия (33%) рецидив пре- эклампсии (37%) рецидив HELLP синдрома (3 -5%) отслойка плаценты (20%) Высокие показатели инсульт, НМК АД 93
 Факторы, влияющие на материнские исходы при эклампсии Острая почечная недостаточность Срок гестации < 28 недель материнская смертность (34%) - гемодиализ (1020%) рецидив (2050%) хроническая артериальная гипертензия (18%) ПОНРП материнская смертность (24%), особенно среди возрастных, многорожавших пациенток - 94
Факторы, влияющие на материнские исходы при эклампсии Острая почечная недостаточность Срок гестации < 28 недель материнская смертность (34%) - гемодиализ (1020%) рецидив (2050%) хроническая артериальная гипертензия (18%) ПОНРП материнская смертность (24%), особенно среди возрастных, многорожавших пациенток - 94
 Оптимальные сроки родоразрешения 95
Оптимальные сроки родоразрешения 95
 Показания к досрочному родоразрешению • эклампсия и ее осложнения; • тяжелый гестоз, преэклампсия при отсутствии эффекта от интенсивной терапии в течение 3 -12 часов; • гестоз средней тяжести при отсутствии эффекта от лечения в течение 5 -7 дней; • гестоз, сопровождающаяся ВЗРП, при отсутствии роста плода под влиянием терапии. 96
Показания к досрочному родоразрешению • эклампсия и ее осложнения; • тяжелый гестоз, преэклампсия при отсутствии эффекта от интенсивной терапии в течение 3 -12 часов; • гестоз средней тяжести при отсутствии эффекта от лечения в течение 5 -7 дней; • гестоз, сопровождающаяся ВЗРП, при отсутствии роста плода под влиянием терапии. 96
 Показания к кесареву сечению 1. Эклампсия и её осложнения. 2. Осложнения гестоза: кома, кровоизлияние в мозг, острая почечная недостаточность, HELLP-синдром, ОЖГБ, отслойка сетчатки и кровоизлияние в неё, преждевременная отслойка нормально расположенной плаценты и т. д. 3. Тяжёлый гестоз и преэклампсия при неподготовленной шейке матки и наличии показаний к досрочному родоразрешению. 4. Сочетание гестоза с другой акушерской патологией. 97
Показания к кесареву сечению 1. Эклампсия и её осложнения. 2. Осложнения гестоза: кома, кровоизлияние в мозг, острая почечная недостаточность, HELLP-синдром, ОЖГБ, отслойка сетчатки и кровоизлияние в неё, преждевременная отслойка нормально расположенной плаценты и т. д. 3. Тяжёлый гестоз и преэклампсия при неподготовленной шейке матки и наличии показаний к досрочному родоразрешению. 4. Сочетание гестоза с другой акушерской патологией. 97
 Частота РДС у детей при тяжелом гестозе (%) Сроки гестации Частота РДС Тяжелый РДС ИВЛ до 28 нед. 100 100 29 -32 нед. 88, 5 57, 5 50, 0 33 -34 нед. 52, 9 11, 8 23, 5 35 -36 нед. 34, 0 11, 5 7, 7 37 нед. и > 0 0 0 98
Частота РДС у детей при тяжелом гестозе (%) Сроки гестации Частота РДС Тяжелый РДС ИВЛ до 28 нед. 100 100 29 -32 нед. 88, 5 57, 5 50, 0 33 -34 нед. 52, 9 11, 8 23, 5 35 -36 нед. 34, 0 11, 5 7, 7 37 нед. и > 0 0 0 98
 Перинатальные исходы при различных сроках гестации 99
Перинатальные исходы при различных сроках гестации 99
 Отдаленные результаты (к 1 году жизни) при различных сроках гестации 100
Отдаленные результаты (к 1 году жизни) при различных сроках гестации 100
 Рекомендуемые сроки родоразрешения при тяжелом гестозе Год Выжидательная Родоразрешение, тактика, нед. Railton et al (S. Af. ) 1987 26– 32 Moodley et al (S. Af. ) 1993 26– 32 32 Olah et al (UK) 1993 24– 32 32 Sibai et al (USA) 1994 28– 32 32 Banias et al (USA) 2000 26– 32 32 Chammas et al (USA) 2000 24– 33 33 Haddad et al (Fr) 2004 24– 34 34 Gregg (USA) Oettle et al (Fr) Shear et al (Canada) Sibai et al (USA) 2004 2005 2007 28– 34 24– 34 34 34 101
Рекомендуемые сроки родоразрешения при тяжелом гестозе Год Выжидательная Родоразрешение, тактика, нед. Railton et al (S. Af. ) 1987 26– 32 Moodley et al (S. Af. ) 1993 26– 32 32 Olah et al (UK) 1993 24– 32 32 Sibai et al (USA) 1994 28– 32 32 Banias et al (USA) 2000 26– 32 32 Chammas et al (USA) 2000 24– 33 33 Haddad et al (Fr) 2004 24– 34 34 Gregg (USA) Oettle et al (Fr) Shear et al (Canada) Sibai et al (USA) 2004 2005 2007 28– 34 24– 34 34 34 101
 Сроки родоразрешения при гестозах тяжелой степени Годы 1970– 1980 2000– 2004 2005– 2006 Сроки родоразрешения (%) - До 28 - 2, 9 0, 8 - 28– 32 3, 2 14, 7 12 - 33– 34 6, 4 14, 4 8, 8 - 34– 36 9, 51 27, 7 17, 6 - 37– 39 65, 7 40, 3 58, 4 - 40 и более 17, 4 - 2, 4 102
Сроки родоразрешения при гестозах тяжелой степени Годы 1970– 1980 2000– 2004 2005– 2006 Сроки родоразрешения (%) - До 28 - 2, 9 0, 8 - 28– 32 3, 2 14, 7 12 - 33– 34 6, 4 14, 4 8, 8 - 34– 36 9, 51 27, 7 17, 6 - 37– 39 65, 7 40, 3 58, 4 - 40 и более 17, 4 - 2, 4 102
 HELLP-синдром - термин впервые предложен в 1982 году L. Weinstein Данный акроним включает: • Hemolysis - свободный гемоглобин в сыворотке и моче. • Elevated Liver enzimes - повышение уровня АСТ, АЛТ, ЩФ, билирубина. • Low Platelets – Тромбоцитопения • ELLP и LP – парциальные формы Weinstein L. Syndrome of hemolysis, elevated liver enzymes, and low platelet count: a severe consequence of hypertension in pregnancy. Am J Obstet Gynecol 1982; 142: 159 -67. Collinet P, Delemer-Lefebvre M, Dharancy S, The HELLP syndrome: diagnosis and therapeutic burden Gynecol Obstet Fertil. 2006 Feb; 34(2): 94 -100. 103
HELLP-синдром - термин впервые предложен в 1982 году L. Weinstein Данный акроним включает: • Hemolysis - свободный гемоглобин в сыворотке и моче. • Elevated Liver enzimes - повышение уровня АСТ, АЛТ, ЩФ, билирубина. • Low Platelets – Тромбоцитопения • ELLP и LP – парциальные формы Weinstein L. Syndrome of hemolysis, elevated liver enzymes, and low platelet count: a severe consequence of hypertension in pregnancy. Am J Obstet Gynecol 1982; 142: 159 -67. Collinet P, Delemer-Lefebvre M, Dharancy S, The HELLP syndrome: diagnosis and therapeutic burden Gynecol Obstet Fertil. 2006 Feb; 34(2): 94 -100. 103
 HELLP-синдром • Частота в общей популяции 0, 5 -0, 9% при тяжелой преэклампсии и эклампсии – 10 -20% • Во • • • время беременности : до 27 недели – 10% в сроке 27 -37 – 70% после 37 недели – 20% • В 30% развивается в течение 48 ч после родов. • В 10 -20% нет артериальной гипертензии и протеинурии • Избыточная прибавка массы тела и отеки - 50% • Перинатальная смертность до 34% • Летальность до 25% Weinstein L. Syndrome of hemolysis, elevated liver enzymes, and low platelet count: a severe consequence of hypertension in pregnancy. Am J Obstet Gynecol 1982; 142: 159 -67. Collinet P, Delemer-Lefebvre M, Dharancy S, The HELLP syndrome: diagnosis and therapeutic burden Gynecol Obstet Fertil. 2006 Feb; 34(2): 94 -100. Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 104
HELLP-синдром • Частота в общей популяции 0, 5 -0, 9% при тяжелой преэклампсии и эклампсии – 10 -20% • Во • • • время беременности : до 27 недели – 10% в сроке 27 -37 – 70% после 37 недели – 20% • В 30% развивается в течение 48 ч после родов. • В 10 -20% нет артериальной гипертензии и протеинурии • Избыточная прибавка массы тела и отеки - 50% • Перинатальная смертность до 34% • Летальность до 25% Weinstein L. Syndrome of hemolysis, elevated liver enzymes, and low platelet count: a severe consequence of hypertension in pregnancy. Am J Obstet Gynecol 1982; 142: 159 -67. Collinet P, Delemer-Lefebvre M, Dharancy S, The HELLP syndrome: diagnosis and therapeutic burden Gynecol Obstet Fertil. 2006 Feb; 34(2): 94 -100. Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 104
 HELLP-синдром - симптомы Клинические: • Симптомы преэклампсии (артериальная гипертензия, протеинурия) • Боли в животе • Тошнота, рвота • Желтуха • Олигурия • Нарушения сознания Weinstein L. Syndrome of hemolysis, elevated liver enzymes, and low platelet count: a severe consequence of hypertension in pregnancy. Am J Obstet Gynecol 1982; 142: 159 -67. Collinet P, Delemer-Lefebvre M, Dharancy S, The HELLP syndrome: diagnosis and therapeutic burden Gynecol Obstet Fertil. 2006 Feb; 34(2): 94 -100. 105
HELLP-синдром - симптомы Клинические: • Симптомы преэклампсии (артериальная гипертензия, протеинурия) • Боли в животе • Тошнота, рвота • Желтуха • Олигурия • Нарушения сознания Weinstein L. Syndrome of hemolysis, elevated liver enzymes, and low platelet count: a severe consequence of hypertension in pregnancy. Am J Obstet Gynecol 1982; 142: 159 -67. Collinet P, Delemer-Lefebvre M, Dharancy S, The HELLP syndrome: diagnosis and therapeutic burden Gynecol Obstet Fertil. 2006 Feb; 34(2): 94 -100. 105
 HELLP-синдром - симптомы Лабораторные: • Гемолиз: • Свободный гемоглобин в сыворотке и моче (макроскопически виден только у 10%), • увеличение уровня непрямого билирубина, ЛДГ • обнаружение обломков эритроцитов (шизоциты) в мазке крови • низкое содержание гаптоглобина (менее 1, 0 г/л). • Метаболический ацидоз. • Анемия. 106
HELLP-синдром - симптомы Лабораторные: • Гемолиз: • Свободный гемоглобин в сыворотке и моче (макроскопически виден только у 10%), • увеличение уровня непрямого билирубина, ЛДГ • обнаружение обломков эритроцитов (шизоциты) в мазке крови • низкое содержание гаптоглобина (менее 1, 0 г/л). • Метаболический ацидоз. • Анемия. 106
 HELLP-синдром - симптомы Лабораторные: • Поражение печени: • Повышение уровня АСТ, АЛТ, билирубина, глутатион Sтрансферазаы (GST-a 1 или α-GST) • Тромбоцитопения • Коагулопатия: • Увеличение ПДФФ, МНО и АПТВ • Снижение концентрации фибриногена • Поражение почек: • Протеинурия • Увеличение концентрации мочевины и креатинина. 107
HELLP-синдром - симптомы Лабораторные: • Поражение печени: • Повышение уровня АСТ, АЛТ, билирубина, глутатион Sтрансферазаы (GST-a 1 или α-GST) • Тромбоцитопения • Коагулопатия: • Увеличение ПДФФ, МНО и АПТВ • Снижение концентрации фибриногена • Поражение почек: • Протеинурия • Увеличение концентрации мочевины и креатинина. 107
 Классификация HELLP-синдрома Класс HELLP Классификация Mississippi Классификация Tennessee Тромбоциты < 500009/л АСТ, АЛТ > 70 ЕД/л АСТ > 70 ЕД/л ЛДГ > 600 ЕД/л I Тромбоциты < 1000009/л ЛДГ > 600 ЕД/л Тромбоциты 50000 -1000009/л II АСТ, АЛТ > 70 ЕД/л ЛДГ > 600 ЕД/л Тромбоциты 100000 -1500009/л III АСТ, АЛТ > 40 ЕД/л ЛДГ > 600 ЕД/л Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 108
Классификация HELLP-синдрома Класс HELLP Классификация Mississippi Классификация Tennessee Тромбоциты < 500009/л АСТ, АЛТ > 70 ЕД/л АСТ > 70 ЕД/л ЛДГ > 600 ЕД/л I Тромбоциты < 1000009/л ЛДГ > 600 ЕД/л Тромбоциты 50000 -1000009/л II АСТ, АЛТ > 70 ЕД/л ЛДГ > 600 ЕД/л Тромбоциты 100000 -1500009/л III АСТ, АЛТ > 40 ЕД/л ЛДГ > 600 ЕД/л Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 108
 Дифференциальный диагноз HELLP синдрома. • • • • Гестационная тромбоцитопения Острая жировая дистрофия печени (AFLP) Вирусный гепатит Холангит Холецистит Инфекция мочевых путей Гастрит Язва желудка Острый панкреатит Иммунная тромбоцитопения (ITP) Дефицит фолиевой кислоты Системная красная волчанка (SLE) Антифосфолипидный синдром (APS) Тромботическая тромбоцитопеническая пурпура (TTP) Гемолитико-уремический синдром (HUS) Синдром Бадда-Киари 109
Дифференциальный диагноз HELLP синдрома. • • • • Гестационная тромбоцитопения Острая жировая дистрофия печени (AFLP) Вирусный гепатит Холангит Холецистит Инфекция мочевых путей Гастрит Язва желудка Острый панкреатит Иммунная тромбоцитопения (ITP) Дефицит фолиевой кислоты Системная красная волчанка (SLE) Антифосфолипидный синдром (APS) Тромботическая тромбоцитопеническая пурпура (TTP) Гемолитико-уремический синдром (HUS) Синдром Бадда-Киари 109
 Дифференциальная диагностика связанных с беременностью микроангиопатий Клинические проявления Преэклампсия HELLP ГУС ТТП СКВ АФС ОЖАП Микроангиопат. гемолитическая анемия + ++ ++ +++ От ± до +++ -± + Тромбоцитопения + +++ + + ± Коагулопатия ± + ± ± +++ Артериальная гипертензия +++ ± ± ± Почечная недостаточность + + ++ ± ± Церебральная недостаточность + ± ± +++ ± + + Время развития III трим. После родов II трим. любое III трим. ГУС -гемолитико-уремический синдром; ТТП – тромботическая тромбоцитопеническая пурпура; СКВ –системная красная волчанка; АФС –антифосфолипидный синдром; ОЖАП – острая жировая дистрофия печени. 110
Дифференциальная диагностика связанных с беременностью микроангиопатий Клинические проявления Преэклампсия HELLP ГУС ТТП СКВ АФС ОЖАП Микроангиопат. гемолитическая анемия + ++ ++ +++ От ± до +++ -± + Тромбоцитопения + +++ + + ± Коагулопатия ± + ± ± +++ Артериальная гипертензия +++ ± ± ± Почечная недостаточность + + ++ ± ± Церебральная недостаточность + ± ± +++ ± + + Время развития III трим. После родов II трим. любое III трим. ГУС -гемолитико-уремический синдром; ТТП – тромботическая тромбоцитопеническая пурпура; СКВ –системная красная волчанка; АФС –антифосфолипидный синдром; ОЖАП – острая жировая дистрофия печени. 110
 Исследования «PIERS» of Ri. Sk) (Preeclampsia Integrated Estimate • Достоверная прогностическая значимость в отношении неблагоприятного исхода • Для матери • Боль в груди • Одышка • Отек легких • Тромбоцитопения • Повышение уровня печеночных ферментов • HELLP-синдром • Уровень креатинина более 110 мкмоль/л • Перинатальный результат: • АДдиастол. более 110 мм рт. ст. • Отслойка плаценты Menzies J, Magee LA, Macnab YC, e al/ Current CHS and NHBPEP criteria for severe preeclampsia do not uniformly predict adverse maternal or perinatal outcomes. Hypertens Pregnancy. 2007; 26(4): 447 -62. 111
Исследования «PIERS» of Ri. Sk) (Preeclampsia Integrated Estimate • Достоверная прогностическая значимость в отношении неблагоприятного исхода • Для матери • Боль в груди • Одышка • Отек легких • Тромбоцитопения • Повышение уровня печеночных ферментов • HELLP-синдром • Уровень креатинина более 110 мкмоль/л • Перинатальный результат: • АДдиастол. более 110 мм рт. ст. • Отслойка плаценты Menzies J, Magee LA, Macnab YC, e al/ Current CHS and NHBPEP criteria for severe preeclampsia do not uniformly predict adverse maternal or perinatal outcomes. Hypertens Pregnancy. 2007; 26(4): 447 -62. 111
 Осложнения HELLP-синдрома Материнские осложнения (%) Эклампсия 4 -9 Отслойка плаценты 9 -20 ДВС-синдром 5 -56 Острая почечная недостаточность 7 -36 Массивный асцит 4 -11 Отек головного мозга 1 -8 Отек легких 3 -10 Подкапсульная гематома печени Разрыв печени Внутримозговое кровоизлияние 0, 9 -2, 0 1, 8 1, 5 -40 Ишемический инсульт Ед. Материнская летальность 1 -25 Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 112
Осложнения HELLP-синдрома Материнские осложнения (%) Эклампсия 4 -9 Отслойка плаценты 9 -20 ДВС-синдром 5 -56 Острая почечная недостаточность 7 -36 Массивный асцит 4 -11 Отек головного мозга 1 -8 Отек легких 3 -10 Подкапсульная гематома печени Разрыв печени Внутримозговое кровоизлияние 0, 9 -2, 0 1, 8 1, 5 -40 Ишемический инсульт Ед. Материнская летальность 1 -25 Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 112
 Изменения печени при HELLP-синдроме Подкапсульная гематома при HELLP-синдроме (указана стрелкой) Очаговый некроз печени при HELLP-cиндроме (указан стрелкой) Casillas J. , Amendola А. , Gascue А. Imaging of Nontraumatic Casillas J. , Amendola А. , Gascue А Hemorrhagic Hepatic Lesions Radiographics. 2000; 20: 367 -378 Ferrer-Márquez M, Rico-Morales MM, Belda-Lozano R, Yagüe-Martín E. [Hepatic rupture associated with HELLP syndrome]. Cir Esp. 2008 Mar; 83(3): 155 -6. 113
Изменения печени при HELLP-синдроме Подкапсульная гематома при HELLP-синдроме (указана стрелкой) Очаговый некроз печени при HELLP-cиндроме (указан стрелкой) Casillas J. , Amendola А. , Gascue А. Imaging of Nontraumatic Casillas J. , Amendola А. , Gascue А Hemorrhagic Hepatic Lesions Radiographics. 2000; 20: 367 -378 Ferrer-Márquez M, Rico-Morales MM, Belda-Lozano R, Yagüe-Martín E. [Hepatic rupture associated with HELLP syndrome]. Cir Esp. 2008 Mar; 83(3): 155 -6. 113
 Осложнения HELLP-синдрома Перинатальные осложнения (%) Перинатальная смертность 7, 4 -34 Задержка развития плода 38 -61 Преждевременные роды 70 Тромбоцитопения новорожденных 15 -50 Респираторный дистресс-синдром 5, 7 -40 Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 114
Осложнения HELLP-синдрома Перинатальные осложнения (%) Перинатальная смертность 7, 4 -34 Задержка развития плода 38 -61 Преждевременные роды 70 Тромбоцитопения новорожденных 15 -50 Респираторный дистресс-синдром 5, 7 -40 Haram K. , Svendsen E. , Abildgaard U. The HELLP syndrome: Clinical issues and management. A BMC Pregnancy Childbirth. 2009; 9: 8. 114
 Тактика лечения 1. При сроке беременности менее 27 недель и отсутствии угрожающих жизни признаков (кровотечение, ОПН, внутримозговое кровоизлияние, ДВС-синдром, тяжелая преэклампсия, эклампсия) возможно пролонгирование беременности до 48 -72 ч. 2. При сроке беременности 27 -34 недели при отсутствии угрожающих жизни признаков (кровотечение, ОПН, внутримозговое кровоизлияние, ДВС-синдром, тяжелая преэклампсия, эклампсия) возможно пролонгирование беременности до 48 ч для стабилизации состояния женщины и подготовки легких плода кортикостеройдами. 3. При сроке беременности более 34 недель или угрожающих жизни признаках – срочное родоразрешение. Выбор способа родоразрешения определяется акушерской ситуацией. Пролонгировать более 24 ч - опасно! 115
Тактика лечения 1. При сроке беременности менее 27 недель и отсутствии угрожающих жизни признаков (кровотечение, ОПН, внутримозговое кровоизлияние, ДВС-синдром, тяжелая преэклампсия, эклампсия) возможно пролонгирование беременности до 48 -72 ч. 2. При сроке беременности 27 -34 недели при отсутствии угрожающих жизни признаков (кровотечение, ОПН, внутримозговое кровоизлияние, ДВС-синдром, тяжелая преэклампсия, эклампсия) возможно пролонгирование беременности до 48 ч для стабилизации состояния женщины и подготовки легких плода кортикостеройдами. 3. При сроке беременности более 34 недель или угрожающих жизни признаках – срочное родоразрешение. Выбор способа родоразрешения определяется акушерской ситуацией. Пролонгировать более 24 ч - опасно! 115
 Интенсивная терапия HELLP-синдрома с массивным внутрисосудистым гемолизом • При сохраненном диурезе (более 0, 5 мл/кг/ч) 1. Коррекция метаболического ацидоза 4% гидрокарбонатом натрия 200 мл 2. Инфузионная терапия желатин). 3. Стимуляция диуреза (салуретики): темп 200 -250 мл/ч – 3, 0 мл/кг/ч 4. Индикатором эффективности проводимой терапии будет снижение уровня свободного гемоглобина в крови и моче. Либо – немедленное начало гемодиализа 5. • 80 -90 мл/кг массы тела (кристаллойды, В случае развития анурии сокращение объема инфузионной терапии до 600 мл, проведение сеансов почечной заместительной терапии. 116
Интенсивная терапия HELLP-синдрома с массивным внутрисосудистым гемолизом • При сохраненном диурезе (более 0, 5 мл/кг/ч) 1. Коррекция метаболического ацидоза 4% гидрокарбонатом натрия 200 мл 2. Инфузионная терапия желатин). 3. Стимуляция диуреза (салуретики): темп 200 -250 мл/ч – 3, 0 мл/кг/ч 4. Индикатором эффективности проводимой терапии будет снижение уровня свободного гемоглобина в крови и моче. Либо – немедленное начало гемодиализа 5. • 80 -90 мл/кг массы тела (кристаллойды, В случае развития анурии сокращение объема инфузионной терапии до 600 мл, проведение сеансов почечной заместительной терапии. 116
 Кортикостероиды в терапии HELLP-синдрома • Используется терапия бетаметазоном 12 мг через 24 ч, дексаметазоном – 6 мг через 12 ч, или режим большой дозы дексаметазона -10 мг через 12 ч до и после родоразрешения • Терапия кортикостеройдами не показала своей эффективности для предотвращения материнских и перинатальных осложнений HELLPсиндрома. • Кортикостеройды – только для подготовки легких плода и при тромбоцитопении менее 500009/л Matchaba P. T. , Moodley J. WITHDRAWN: Corticosteroids for HELLP syndrome in pregnancy. Cochrane Database Syst Rev. 2009 Jul 8; (3): CD 002076. Beucher G, Simonet T, Dreyfus M. Management of the HELLP syndrome. Gynecol Obstet Fertil. 2008 Dec; 36(12): 1175 -90. Magee LA, Helewa M, Moutquin JM, von Dadelszen P, Hypertension Guideline Committee, Society of Obstetricians and Gynaecologists of Canada. Treatment of the hypertensive disorders of pregnancy. In: Diagnosis, evaluation, and management of the hypertensive disorders of pregnancy. J Obstet Gynaecol Can 2008 Mar; 30(3 Suppl 1): S 24 -36. 117
Кортикостероиды в терапии HELLP-синдрома • Используется терапия бетаметазоном 12 мг через 24 ч, дексаметазоном – 6 мг через 12 ч, или режим большой дозы дексаметазона -10 мг через 12 ч до и после родоразрешения • Терапия кортикостеройдами не показала своей эффективности для предотвращения материнских и перинатальных осложнений HELLPсиндрома. • Кортикостеройды – только для подготовки легких плода и при тромбоцитопении менее 500009/л Matchaba P. T. , Moodley J. WITHDRAWN: Corticosteroids for HELLP syndrome in pregnancy. Cochrane Database Syst Rev. 2009 Jul 8; (3): CD 002076. Beucher G, Simonet T, Dreyfus M. Management of the HELLP syndrome. Gynecol Obstet Fertil. 2008 Dec; 36(12): 1175 -90. Magee LA, Helewa M, Moutquin JM, von Dadelszen P, Hypertension Guideline Committee, Society of Obstetricians and Gynaecologists of Canada. Treatment of the hypertensive disorders of pregnancy. In: Diagnosis, evaluation, and management of the hypertensive disorders of pregnancy. J Obstet Gynaecol Can 2008 Mar; 30(3 Suppl 1): S 24 -36. 117
 Коррекция коагулопатии при HELLP-синдроме (требуется в 32 -93%): • Заместительная терапия для восстановления факторов протромбинового комплекса: • СЗП 15 -20 мл/кг, • Криопреципитат 1 доза/10 кг м. т. • Витамин К 2 -4 мл • Концентрат протромбинового комплекса • Рекомбинантный аf. VII • Антифибринолитики (т. к. снижены PAI-1) : • Транексамовая кислота (Транексам) 10 - 15 мг/кг и инфузия 1 -5 мг/кг в час до остановки кровотечения 118
Коррекция коагулопатии при HELLP-синдроме (требуется в 32 -93%): • Заместительная терапия для восстановления факторов протромбинового комплекса: • СЗП 15 -20 мл/кг, • Криопреципитат 1 доза/10 кг м. т. • Витамин К 2 -4 мл • Концентрат протромбинового комплекса • Рекомбинантный аf. VII • Антифибринолитики (т. к. снижены PAI-1) : • Транексамовая кислота (Транексам) 10 - 15 мг/кг и инфузия 1 -5 мг/кг в час до остановки кровотечения 118
 Коррекция коагулопатии при HELLP-синдроме (требуется в 32 -93%): • Тромбоциты более 500009/л и отсутствует кровотечение профилактически тромбоцитарная масса не переливается. • Тромбоциты менее 200009/л и предстоит родоразрешение показание к трансфузии тромбоцитарной массы 1 доза на 10 кг м. т. • Кортикостеройды назначаются при количестве тромбоцитов менее 500009/л • Гепарин противопоказан • Нет достаточных доказательств эффективности плазмафереза 119
Коррекция коагулопатии при HELLP-синдроме (требуется в 32 -93%): • Тромбоциты более 500009/л и отсутствует кровотечение профилактически тромбоцитарная масса не переливается. • Тромбоциты менее 200009/л и предстоит родоразрешение показание к трансфузии тромбоцитарной массы 1 доза на 10 кг м. т. • Кортикостеройды назначаются при количестве тромбоцитов менее 500009/л • Гепарин противопоказан • Нет достаточных доказательств эффективности плазмафереза 119
 Интенсивная терапия HELLP-синдрома (В и С). • Метод анестезии при родоразрешении. При коагулопатии: тромбоцитопении (менее 100*109), дефиците плазменных факторов свертывания (МНО более 1, 5, фибриноген менее 1, 0 г/л, АПТВ более 1, 5 от нормы) операция - в условиях общей анестезии. • Для проведения общей анестезии при операции кесарева сечения могут быть использованы такие препараты как кетамин, фентанил, севофлюран. • Антибактериальная терапия: цефалоспорины III-IV пок. , карбапенемы. Исключаются аминогликозиды • Нутритивная поддержка: «Нутрикомп гепа» • Профилактика острых язв ЖКТ: ингибиторы протонной помпы 120
Интенсивная терапия HELLP-синдрома (В и С). • Метод анестезии при родоразрешении. При коагулопатии: тромбоцитопении (менее 100*109), дефиците плазменных факторов свертывания (МНО более 1, 5, фибриноген менее 1, 0 г/л, АПТВ более 1, 5 от нормы) операция - в условиях общей анестезии. • Для проведения общей анестезии при операции кесарева сечения могут быть использованы такие препараты как кетамин, фентанил, севофлюран. • Антибактериальная терапия: цефалоспорины III-IV пок. , карбапенемы. Исключаются аминогликозиды • Нутритивная поддержка: «Нутрикомп гепа» • Профилактика острых язв ЖКТ: ингибиторы протонной помпы 120
 Выбор метода родоразрешения Роды: через естественные родовые пути или кесарево сечение 121
Выбор метода родоразрешения Роды: через естественные родовые пути или кесарево сечение 121
 Методы родоразрешения при тяжелом гестозе определяются: • Эффективностью терапии; • Сроком гестации; • Состоянием плода; • Зрелостью шейки матки; • Самопроизвольным началом родовой деятельности. 122
Методы родоразрешения при тяжелом гестозе определяются: • Эффективностью терапии; • Сроком гестации; • Состоянием плода; • Зрелостью шейки матки; • Самопроизвольным началом родовой деятельности. 122
 Сроки гестации и частота кесарева сечения у беременных с тяжелым гестозом Частота кесарева сечения при тяжелом гестозе – 68, 2– 77, 1% 123
Сроки гестации и частота кесарева сечения у беременных с тяжелым гестозом Частота кесарева сечения при тяжелом гестозе – 68, 2– 77, 1% 123
 Частота кесарева сечения при тяжелом гестозе • Magee et al (2004, USA) – 64, 5% • Fontenot et al. (2005, USA) – 62% • Shear et al (2005, USA) (ЗРП) – 93, 1% • Sibai et al (2007, USA) – 66– 96% 124
Частота кесарева сечения при тяжелом гестозе • Magee et al (2004, USA) – 64, 5% • Fontenot et al. (2005, USA) – 62% • Shear et al (2005, USA) (ЗРП) – 93, 1% • Sibai et al (2007, USA) – 66– 96% 124
 Структура показаний к кесареву сечению при тяжелом гестозе в ЦПСи. Р (2005– 2006 гг. ) • Отсутствие эффекта от терапии – 38, 3 % • Задержка роста плода III степени + выраженное маловодие – 13, 6 % • Острая гипоксия на фоне хронической – 8, 6 % • ПОНРП, предлежание плаценты – 4, 9 % • Эклампсия – 1, 23 % Сочетанные показания: • Рубец на матке – 11, 1% • Неподготовленность родовых путей + преждевременное излитие вод – 1, 23 % • Двойни, ЭКО • Тазовое предлежание – 11, 1 % • Слабость родовой деятельности – 3, 7 % – 6, 2 % 125
Структура показаний к кесареву сечению при тяжелом гестозе в ЦПСи. Р (2005– 2006 гг. ) • Отсутствие эффекта от терапии – 38, 3 % • Задержка роста плода III степени + выраженное маловодие – 13, 6 % • Острая гипоксия на фоне хронической – 8, 6 % • ПОНРП, предлежание плаценты – 4, 9 % • Эклампсия – 1, 23 % Сочетанные показания: • Рубец на матке – 11, 1% • Неподготовленность родовых путей + преждевременное излитие вод – 1, 23 % • Двойни, ЭКО • Тазовое предлежание – 11, 1 % • Слабость родовой деятельности – 3, 7 % – 6, 2 % 125
 Выбор метода обезболивания при кесаревом сечении • Спинальная (СА) и эпидуральная (ЭА) одинаково применимы при тяжелом гестозе, возможны после неосложненной эклампсии; • Преимущества СА – быстрота и надежность; • ЭА меньше влияет на гемодинамику, обеспечивает послеоперационную анальгезию; • Комбинированная спинально-эпидуральная анестезия объединяет преимущества СА и ЭА – скорость, надежность, возможность пролонгирования анестезии; • Общая анестезия – при экламптической коме, противопоказаниях к регионарной анестезии. 126
Выбор метода обезболивания при кесаревом сечении • Спинальная (СА) и эпидуральная (ЭА) одинаково применимы при тяжелом гестозе, возможны после неосложненной эклампсии; • Преимущества СА – быстрота и надежность; • ЭА меньше влияет на гемодинамику, обеспечивает послеоперационную анальгезию; • Комбинированная спинально-эпидуральная анестезия объединяет преимущества СА и ЭА – скорость, надежность, возможность пролонгирования анестезии; • Общая анестезия – при экламптической коме, противопоказаниях к регионарной анестезии. 126
 Условия ведения родов через естественные родовые пути: • Отсутствие симптомов преэклампсии и эклампсии; • Положительный диурез; • АД в пределах 140/90 – 150/100 мм рт. ст. 160/105 мм рт. ст. • Срок гестации 34– 36 нед. и более; ? • Головное предлежание плода; • Зрелая шейка матки; • Нормальное состояние плода; • Возможность обезболивания – эпидуральная анестезия ! ? 127
Условия ведения родов через естественные родовые пути: • Отсутствие симптомов преэклампсии и эклампсии; • Положительный диурез; • АД в пределах 140/90 – 150/100 мм рт. ст. 160/105 мм рт. ст. • Срок гестации 34– 36 нед. и более; ? • Головное предлежание плода; • Зрелая шейка матки; • Нормальное состояние плода; • Возможность обезболивания – эпидуральная анестезия ! ? 127
 При гестозе тяжелой степени необходимо дополнительно учитывать: • наличие стабилизации АД на фоне терапии (возможность контролируемого снижения АД до 160/110 мм рт. ст. и ниже), • уровень протеинурии не более 1 г/л, • величина диуреза перед родоразрешением более 30 - 50 мл/час, • повышение уровня трансаминаз в. сыворотке крови не более чем в 2 раза от нормальных значений, • «зрелая» шейка матки к моменту родоразрешения; • самопроизвольное развитие регулярной родовой деятельности; • возможность проведением обезболивания родов методом КПЭА. 128
При гестозе тяжелой степени необходимо дополнительно учитывать: • наличие стабилизации АД на фоне терапии (возможность контролируемого снижения АД до 160/110 мм рт. ст. и ниже), • уровень протеинурии не более 1 г/л, • величина диуреза перед родоразрешением более 30 - 50 мл/час, • повышение уровня трансаминаз в. сыворотке крови не более чем в 2 раза от нормальных значений, • «зрелая» шейка матки к моменту родоразрешения; • самопроизвольное развитие регулярной родовой деятельности; • возможность проведением обезболивания родов методом КПЭА. 128
 Программированные роды при гестозе 129
Программированные роды при гестозе 129
 Эпидуральная анестезия в родах при гестозе • Уменьшает концентрацию катехоламинов в плазме; • Предотвращает развитие эклампсии; • Нормализует АД; • Умеренно увеличивает маточноплацентарный кровоток. 130
Эпидуральная анестезия в родах при гестозе • Уменьшает концентрацию катехоламинов в плазме; • Предотвращает развитие эклампсии; • Нормализует АД; • Умеренно увеличивает маточноплацентарный кровоток. 130
 Брадикардия во время резкого снижения АД применении гипотензивной терапии на фоне эпидуральной анестезии АД 160/100 мм рт. ст. АД 116/60 мм рт. ст. АД 136/80 мм рт. ст. 131
Брадикардия во время резкого снижения АД применении гипотензивной терапии на фоне эпидуральной анестезии АД 160/100 мм рт. ст. АД 116/60 мм рт. ст. АД 136/80 мм рт. ст. 131
 Особенности применения эпидуральной анестезии в родах • Относительно низкий объем водной преднагрузки (300 – 500 мл); • Начало в латентную фазу родов; • Необходимость применения во II периоде родов; • Введение небольших доз окситоцина с целью профилактики слабости родовой деятельности. 132
Особенности применения эпидуральной анестезии в родах • Относительно низкий объем водной преднагрузки (300 – 500 мл); • Начало в латентную фазу родов; • Необходимость применения во II периоде родов; • Введение небольших доз окситоцина с целью профилактики слабости родовой деятельности. 132
 Медикаментозное обезболивание родов при гестозе тяжелой степени 50% 91% 50% 133
Медикаментозное обезболивание родов при гестозе тяжелой степени 50% 91% 50% 133
 Партограмма роженицы с гестозом тяжелой степени применении в родах фракционной эпидуральной анестезии 134
Партограмма роженицы с гестозом тяжелой степени применении в родах фракционной эпидуральной анестезии 134
 Партограмма роженицы с гестозом тяжелой степени применении в родах контролируемой пациенткой эпидуральной анестезии 135
Партограмма роженицы с гестозом тяжелой степени применении в родах контролируемой пациенткой эпидуральной анестезии 135
 Фракционная и контролируемая пациенткой эпидуральная анальгезия при гестозе Состояние новорожденных при использовании ФЭА и КПЭА 13, 5 7, 7 82, 5 92, 3 здоровые новорожденные гипоксически-ишемическое поражение ЦНС 136
Фракционная и контролируемая пациенткой эпидуральная анальгезия при гестозе Состояние новорожденных при использовании ФЭА и КПЭА 13, 5 7, 7 82, 5 92, 3 здоровые новорожденные гипоксически-ишемическое поражение ЦНС 136
 Избирательное назначение утеротоников 137
Избирательное назначение утеротоников 137
 Артериальное давление у беременных с тяжелым гестозом при родоактивации на фоне эпидуральной анестезии Окситоцин Эпидуральная анестезия Окситоцин 5 -10 ед в/в Системная вазодилатация АД ЧСС Сердечный выброс Давление легочной артерии ↓ 40% ↑ 30% ↑ 50 % ↑ 30% 138
Артериальное давление у беременных с тяжелым гестозом при родоактивации на фоне эпидуральной анестезии Окситоцин Эпидуральная анестезия Окситоцин 5 -10 ед в/в Системная вазодилатация АД ЧСС Сердечный выброс Давление легочной артерии ↓ 40% ↑ 30% ↑ 50 % ↑ 30% 138
 Артериальное давление при введении метилэргометрина метилэргометрин клофелин о сх И д д ио ер в I п до ро д о ри е п ов II д ро д о ри е I п ов II д ро ез н. ер ми Ч 30 Метилэргометрин противопоказан при тяжелом гестозе ! 139
Артериальное давление при введении метилэргометрина метилэргометрин клофелин о сх И д д ио ер в I п до ро д о ри е п ов II д ро д о ри е I п ов II д ро ез н. ер ми Ч 30 Метилэргометрин противопоказан при тяжелом гестозе ! 139
 Простагландины F 2α • возможно повышение ОПС, легочного сосудистого сопротивления, сердечного выброса • возможны внутрилегочное шунтирование, бронхоспазм 140
Простагландины F 2α • возможно повышение ОПС, легочного сосудистого сопротивления, сердечного выброса • возможны внутрилегочное шунтирование, бронхоспазм 140
 Профилактические мероприятия должны проводиться: • У пациенток с экстрагенитальной патологией; • При наличии гестоза в предыдущие беременности; • При многоплодии; • У "юных" первородящих и беременных старше 30 лет; • При выявлении ранних лабораторных признаков доклинической стадии. 141
Профилактические мероприятия должны проводиться: • У пациенток с экстрагенитальной патологией; • При наличии гестоза в предыдущие беременности; • При многоплодии; • У "юных" первородящих и беременных старше 30 лет; • При выявлении ранних лабораторных признаков доклинической стадии. 141
 профилактика гестоза Клинические факторы риска • Возраст • Генетические: < 20 > 35 лет § § § гестоз у матери- 20 -25% гестоз у сестры- 35 -40% гестоз в предыдущих браках мужа-15 -20% • Акушерские: § § § гестоз в анамнезе-10 -15% первобеременная-15 -20% многоплодная беременность-30 -45% большой промежуток времени между родами-10 -15% динамика массы тела • Экстрагенитальная патология(n=601): § § § Гипертензия-10 -15% Нарушение жирового обмена-15 -20% Заболевания почек-35 -40% Сахарный диабет-75 -95% Наследственная тромбофилия, АФС Сочетанная патология – 75 -80% 142
профилактика гестоза Клинические факторы риска • Возраст • Генетические: < 20 > 35 лет § § § гестоз у матери- 20 -25% гестоз у сестры- 35 -40% гестоз в предыдущих браках мужа-15 -20% • Акушерские: § § § гестоз в анамнезе-10 -15% первобеременная-15 -20% многоплодная беременность-30 -45% большой промежуток времени между родами-10 -15% динамика массы тела • Экстрагенитальная патология(n=601): § § § Гипертензия-10 -15% Нарушение жирового обмена-15 -20% Заболевания почек-35 -40% Сахарный диабет-75 -95% Наследственная тромбофилия, АФС Сочетанная патология – 75 -80% 142
 Доклиническая стадия 550 беременных Ø Ø Ø Ø Ø Наличие экстрагенитальной патологии (гломерулонефрит, эндокринопатии, гипертонии и т. д. ); прогрессирующее снижение тромбоцитов; гиперкоагуляция в плазменном и клеточном звеньях гемостаза; повышение агрегации тромбоцитов до 76%; снижение АЧТВ менее 20 сек. ; гиперфибриногенемия (до 4 -5 г/л и более); снижение эндогенного гепарина (до 0, 7 ед. /м); снижение антитромбина III до 63%; изменение двух-трех признаков - доклиническая стадия. 143
Доклиническая стадия 550 беременных Ø Ø Ø Ø Ø Наличие экстрагенитальной патологии (гломерулонефрит, эндокринопатии, гипертонии и т. д. ); прогрессирующее снижение тромбоцитов; гиперкоагуляция в плазменном и клеточном звеньях гемостаза; повышение агрегации тромбоцитов до 76%; снижение АЧТВ менее 20 сек. ; гиперфибриногенемия (до 4 -5 г/л и более); снижение эндогенного гепарина (до 0, 7 ед. /м); снижение антитромбина III до 63%; изменение двух-трех признаков - доклиническая стадия. 143
 Начальные клинические симптомы гестоза (у 200 беременных с гестозом) Неравномерная или патологическая прибавка массы тела 85, 0% Лабильность цифр артериального давления 82, 0% Никтурия 72, 0% Снижение диуреза 65, 0% 144
Начальные клинические симптомы гестоза (у 200 беременных с гестозом) Неравномерная или патологическая прибавка массы тела 85, 0% Лабильность цифр артериального давления 82, 0% Никтурия 72, 0% Снижение диуреза 65, 0% 144
 Динамика изменения массы тела у здоровых беременных и при наличии клинических симптомов гестоза гр. недели 145
Динамика изменения массы тела у здоровых беременных и при наличии клинических симптомов гестоза гр. недели 145
 Методы прогнозирования гестоза ü Специфичность ИМТ (>34) > 90 % C. A. Meads et al. 2008 Великобритания 146
Методы прогнозирования гестоза ü Специфичность ИМТ (>34) > 90 % C. A. Meads et al. 2008 Великобритания 146
 Гемодинамические факторы • динамика цифр артериального давления в I триместре беременности • СМАД • допплерометрические показатели кровотока в маточных артериях на 11 -13 неделях гестации 147
Гемодинамические факторы • динамика цифр артериального давления в I триместре беременности • СМАД • допплерометрические показатели кровотока в маточных артериях на 11 -13 неделях гестации 147
 Динамика систолического АД у здоровых беременных и при наличии клинических симптомов гестоза мм. рт. ст. 148 недели
Динамика систолического АД у здоровых беременных и при наличии клинических симптомов гестоза мм. рт. ст. 148 недели
 Динамика диастолического АД у здоровых беременных и при наличии клинических симптомов гестоза мм. рт. ст. 90 Сочетанная экстрагенитальная патология "Чистый гестоз" Здоровые беременные 80 70 60 50 8 10 12 14 16 18 20 22 24 26 28 30 недели 149
Динамика диастолического АД у здоровых беременных и при наличии клинических симптомов гестоза мм. рт. ст. 90 Сочетанная экстрагенитальная патология "Чистый гестоз" Здоровые беременные 80 70 60 50 8 10 12 14 16 18 20 22 24 26 28 30 недели 149
 Лабильность цифр АД в I триместре у беременной, у которой впоследствии развился гестоз 150
Лабильность цифр АД в I триместре у беременной, у которой впоследствии развился гестоз 150
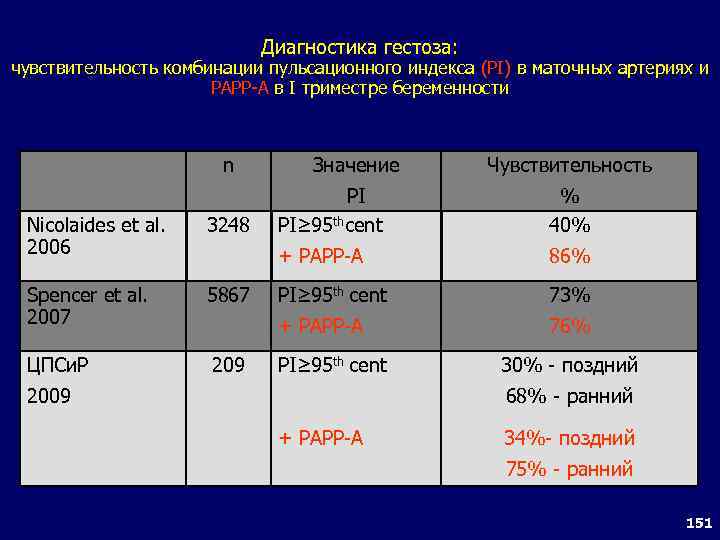 Диагностика гестоза: чувствительность комбинации пульсационного индекса (PI) в маточных артериях и PAPP-A в I триместре беременности n Значение Чувствительность Spencer et al. 2007 5867 ЦПСи. Р 209 86% PI≥ 95 th cent 73% + PAPP-A 3248 % 40% + PAPP-A Nicolaides et al. 2006 PI PI≥ 95 thcent 76% PI≥ 95 th cent 2009 30% - поздний 68% - ранний + PAPP-A 34%- поздний 75% - ранний 151
Диагностика гестоза: чувствительность комбинации пульсационного индекса (PI) в маточных артериях и PAPP-A в I триместре беременности n Значение Чувствительность Spencer et al. 2007 5867 ЦПСи. Р 209 86% PI≥ 95 th cent 73% + PAPP-A 3248 % 40% + PAPP-A Nicolaides et al. 2006 PI PI≥ 95 thcent 76% PI≥ 95 th cent 2009 30% - поздний 68% - ранний + PAPP-A 34%- поздний 75% - ранний 151
 профилактика гестоза Методы профилактики гестоза Наиболее эффективны и экономически выгодны методы : • bed-rest • низкие дозы кальция • малые дозы аспирина (C. A. Meads et al. 2008), Великобритания 152
профилактика гестоза Методы профилактики гестоза Наиболее эффективны и экономически выгодны методы : • bed-rest • низкие дозы кальция • малые дозы аспирина (C. A. Meads et al. 2008), Великобритания 152
 профилактика гестоза Профилактические и лечебные мероприятия в ранние сроки гестации • Диета • bed-rest • Комплекс витаминов • Фитосборы с седативным, улучшающим функцию почек и печени, свойством • Антиоксиданты • Антикоагулянты • Дезагреганты • Мембранстабилизаторы • Лечение экстрагенитальной патологии Изменение лабораторноконтролируемых показателей (по показаниям) 153
профилактика гестоза Профилактические и лечебные мероприятия в ранние сроки гестации • Диета • bed-rest • Комплекс витаминов • Фитосборы с седативным, улучшающим функцию почек и печени, свойством • Антиоксиданты • Антикоагулянты • Дезагреганты • Мембранстабилизаторы • Лечение экстрагенитальной патологии Изменение лабораторноконтролируемых показателей (по показаниям) 153
 Доклиническая стадия Профилактические и лечебные мероприятия с 16 недель при экстрагенитальной патологии 1. 2. 3. 4. антиоксиданты; мембранстабилизаторы; дезагреганты (при гиперагрегации тромбоцитов и эритроци-тов, нарушении кровотока в сосудах маточно-плацентарно-го русла); антикоагулянты (снижении АЧТВ, гиперфибриногенемии, наличии растворимых комплексов фибриногена). Госпитализация в стационар. Ø появление начальных клинических симптомов гестоза у беременных с доклинической стадией. 154
Доклиническая стадия Профилактические и лечебные мероприятия с 16 недель при экстрагенитальной патологии 1. 2. 3. 4. антиоксиданты; мембранстабилизаторы; дезагреганты (при гиперагрегации тромбоцитов и эритроци-тов, нарушении кровотока в сосудах маточно-плацентарно-го русла); антикоагулянты (снижении АЧТВ, гиперфибриногенемии, наличии растворимых комплексов фибриногена). Госпитализация в стационар. Ø появление начальных клинических симптомов гестоза у беременных с доклинической стадией. 154
 Частота гестозов и его тяжелых форм в родах у беременных группы риска при различных видах профилактических мероприятиях % 150 220 190 о б с л е д о в а н о б е р е м е н н ы х 95 155
Частота гестозов и его тяжелых форм в родах у беременных группы риска при различных видах профилактических мероприятиях % 150 220 190 о б с л е д о в а н о б е р е м е н н ы х 95 155
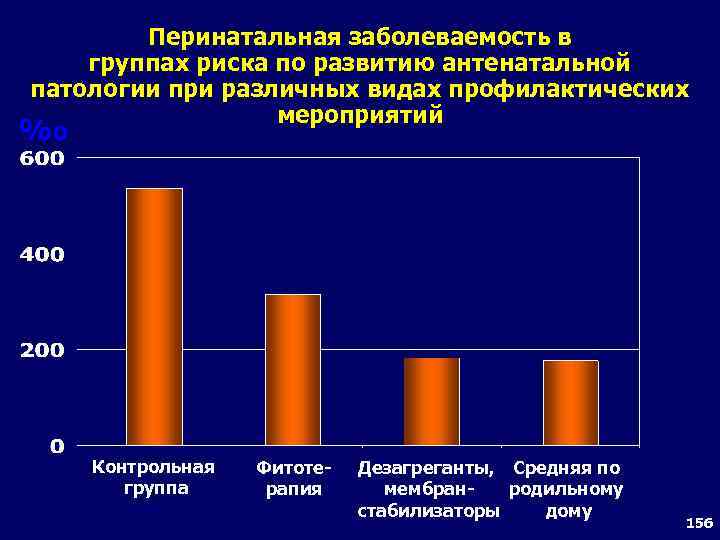 Перинатальная заболеваемость в группах риска по развитию антенатальной патологии при различных видах профилактических мероприятий %о Контрольная группа Фитотерапия Дезагреганты, Средняя по мембранродильному стабилизаторы дому 156
Перинатальная заболеваемость в группах риска по развитию антенатальной патологии при различных видах профилактических мероприятий %о Контрольная группа Фитотерапия Дезагреганты, Средняя по мембранродильному стабилизаторы дому 156
 Напряжение кислорода в тканях (РО 2) и выраженность отеков у беременных с гестозом 3 балла 2 балла 45, 1 35, 5 0, 89 27, 1 0, 7 1 балл 157
Напряжение кислорода в тканях (РО 2) и выраженность отеков у беременных с гестозом 3 балла 2 балла 45, 1 35, 5 0, 89 27, 1 0, 7 1 балл 157
 Суточное мониторирование АД Преимущества СМАД над традиционными измерениями АД в стационаре • Многократные измерения более достоверно отражают истинный уровень АД в течение суток • АД в периоды сна и бодрствования • Отсутствие феномена «белого халата» 158
Суточное мониторирование АД Преимущества СМАД над традиционными измерениями АД в стационаре • Многократные измерения более достоверно отражают истинный уровень АД в течение суток • АД в периоды сна и бодрствования • Отсутствие феномена «белого халата» 158
 Наиболее информативны Более 30 параметров СМАД Пу параметры СМАД АД мин льс АД м с ри Ва ь Вариаб ДАД акс Пул кс а м ДАД макс Д САД А ин р С АД м Ср АД макс С ДАД мин ДЕНЬ НОЧЬ ИВ САД ИВ ДАД Индекс Времени Д СИ Д АД Диастолическое АД ДАД 24 ДАД ИП СА Д СА СИИВ САДА Д Ср АД Д 24 Среднее АД 24 Д САД 24 24 А Ср Д А Суточный индекс СИ САД СИ ДАД Систолическое АД САД 24 ИВ Индекс площади ДАД ИП ИП САД Д СА аб за аб ри Ва Пул ин Д м ьс А акс ьс АД Пул Вариаб ДАДма м кс АД ДАД макс р мин С АД Ср АД С минмак с ДАД мин СУТКИ 159
Наиболее информативны Более 30 параметров СМАД Пу параметры СМАД АД мин льс АД м с ри Ва ь Вариаб ДАД акс Пул кс а м ДАД макс Д САД А ин р С АД м Ср АД макс С ДАД мин ДЕНЬ НОЧЬ ИВ САД ИВ ДАД Индекс Времени Д СИ Д АД Диастолическое АД ДАД 24 ДАД ИП СА Д СА СИИВ САДА Д Ср АД Д 24 Среднее АД 24 Д САД 24 24 А Ср Д А Суточный индекс СИ САД СИ ДАД Систолическое АД САД 24 ИВ Индекс площади ДАД ИП ИП САД Д СА аб за аб ри Ва Пул ин Д м ьс А акс ьс АД Пул Вариаб ДАДма м кс АД ДАД макс р мин С АД Ср АД С минмак с ДАД мин СУТКИ 159
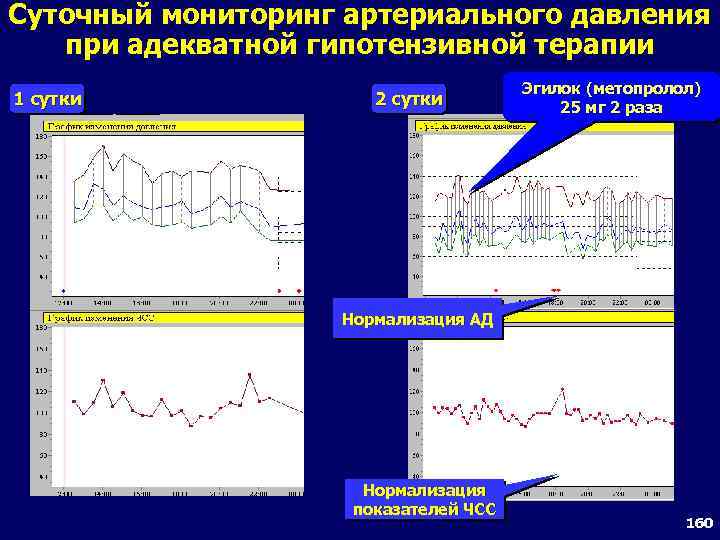 Суточный мониторинг артериального давления при адекватной гипотензивной терапии 1 сутки 2 сутки Эгилок (метопролол) 25 мг 2 раза Нормализация АД Нормализация показателей ЧСС 160
Суточный мониторинг артериального давления при адекватной гипотензивной терапии 1 сутки 2 сутки Эгилок (метопролол) 25 мг 2 раза Нормализация АД Нормализация показателей ЧСС 160


