Кафедра акушерства и гинекологии № 1 Лектор: доцент
































Акуш. кровотечения 16.10.09.ppt
- Количество слайдов: 39
 Кафедра акушерства и гинекологии № 1 Лектор: доцент А. Б. Кудаманова Акушерские кровотечения
Кафедра акушерства и гинекологии № 1 Лектор: доцент А. Б. Кудаманова Акушерские кровотечения
 Содержание n Актуальность акушерских кровотечений n Кровотечения во II половине беременности (предлежание плаценты, ПОНРП).
Содержание n Актуальность акушерских кровотечений n Кровотечения во II половине беременности (предлежание плаценты, ПОНРП).
 Актуальность n Кровотечения во время беременности, в родах и послеродовом периоде являются одним из тяжелых осложнений, при которых возможна гибель матери и плода. n Врачи любой специальности должны знать о причинах такой патологии, заподозрить ее и в ряде случаев оказать неотложную помощь.
Актуальность n Кровотечения во время беременности, в родах и послеродовом периоде являются одним из тяжелых осложнений, при которых возможна гибель матери и плода. n Врачи любой специальности должны знать о причинах такой патологии, заподозрить ее и в ряде случаев оказать неотложную помощь.
 Классификация кровотечений по времени возникновения n Акушерские кровотечения: - в I половине беременности - во II половине беременности - в родах: в I периоде, во II периоде - в последовом периоде - в раннем послеродовом периоде - в позднем послеродовом периоде
Классификация кровотечений по времени возникновения n Акушерские кровотечения: - в I половине беременности - во II половине беременности - в родах: в I периоде, во II периоде - в последовом периоде - в раннем послеродовом периоде - в позднем послеродовом периоде
 Причины кровотечений во II половине беременности n Предлежание плаценты; n Преждевременная отслойка нормально расположенной плаценты (ПОНРП); n Разрыв сосуда при оболочечном прикреплении пуповины n Пузырный занос n Разрыв матки n Варикозное расширение вен влагалища
Причины кровотечений во II половине беременности n Предлежание плаценты; n Преждевременная отслойка нормально расположенной плаценты (ПОНРП); n Разрыв сосуда при оболочечном прикреплении пуповины n Пузырный занос n Разрыв матки n Варикозное расширение вен влагалища
 Причины кровянистых выделений/кровотечения, связанные с беременностью: n Предлежание плаценты (ПП) n Преждевременная отслойка нормально расположенной плаценты (ПОНРП) n Другие (редкие) причины: цервицит, полипы, рак шейки матки и др.
Причины кровянистых выделений/кровотечения, связанные с беременностью: n Предлежание плаценты (ПП) n Преждевременная отслойка нормально расположенной плаценты (ПОНРП) n Другие (редкие) причины: цервицит, полипы, рак шейки матки и др.
 ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ (PLACENTA PRAEVIA) n В норме плацента прикрепляется в области боковых стенок матки, реже в области дна ее. n PLACENTA PRAEVIA – впереди дороги n Частота 0, 1 – 1% по отношению ко всем родам: полное предлежание - 51, 2%, неполное предлежание – 48, 8%
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ (PLACENTA PRAEVIA) n В норме плацента прикрепляется в области боковых стенок матки, реже в области дна ее. n PLACENTA PRAEVIA – впереди дороги n Частота 0, 1 – 1% по отношению ко всем родам: полное предлежание - 51, 2%, неполное предлежание – 48, 8%
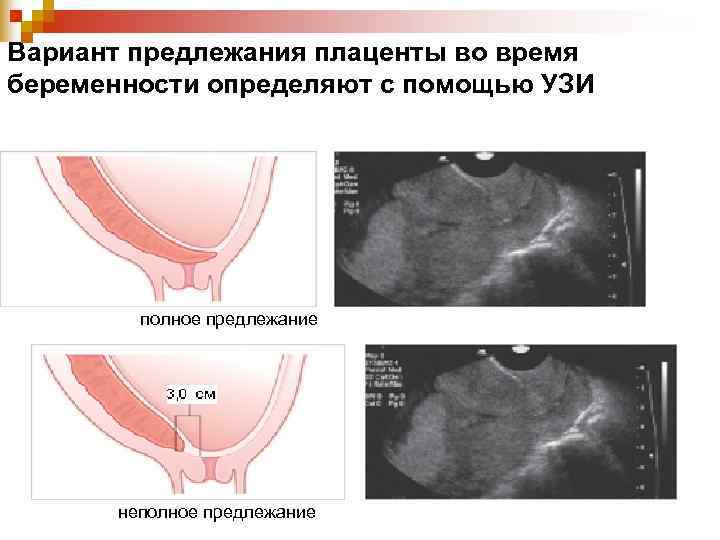
 Предлежание плаценты Во время беременности различают: n Полное – плацента полностью перекрывает врутренний зев n Неполное (частичное) – внутренний зев прикрыт частично или плацента нижним краем доходит до него n Низкое предлежание - плацента расположена на расстоянии 7, 0 см и менее от внутреннего зева
Предлежание плаценты Во время беременности различают: n Полное – плацента полностью перекрывает врутренний зев n Неполное (частичное) – внутренний зев прикрыт частично или плацента нижним краем доходит до него n Низкое предлежание - плацента расположена на расстоянии 7, 0 см и менее от внутреннего зева
 Вариант предлежания плаценты во время беременности определяют с помощью УЗИ полное предлежание неполное предлежание
Вариант предлежания плаценты во время беременности определяют с помощью УЗИ полное предлежание неполное предлежание
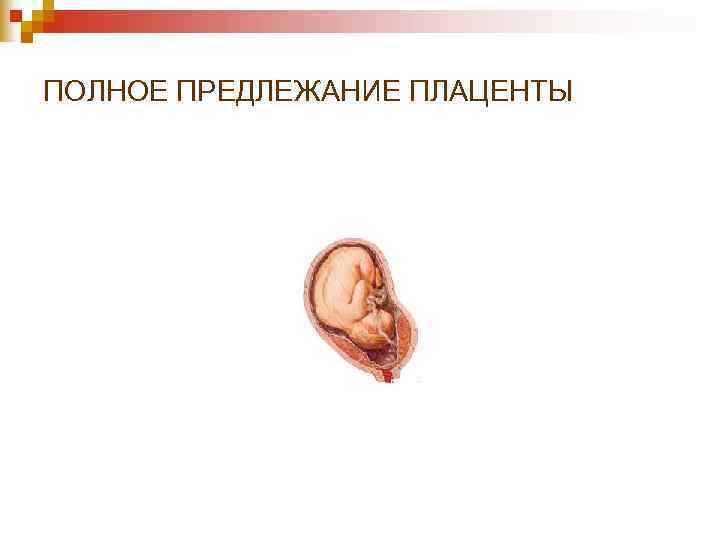
 ПОЛНОЕ ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
ПОЛНОЕ ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
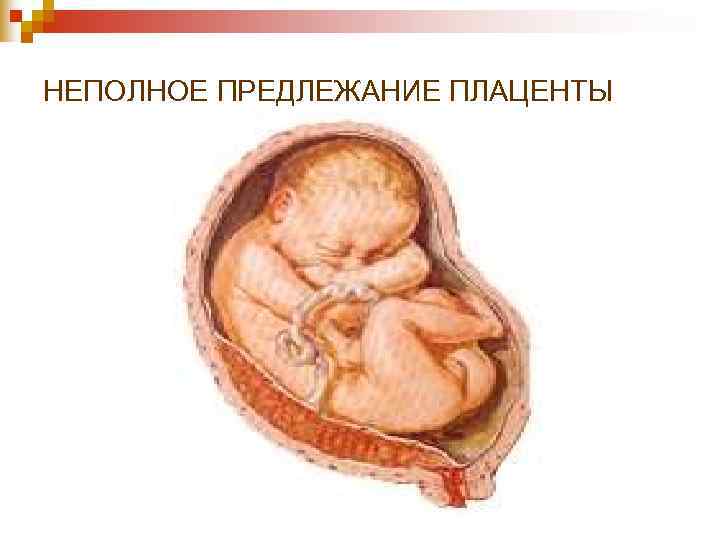
 НЕПОЛНОЕ ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
НЕПОЛНОЕ ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
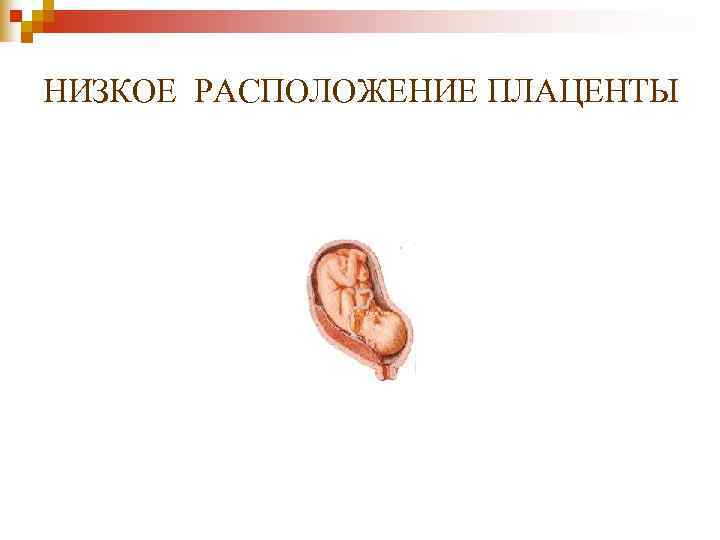
 НИЗКОЕ РАСПОЛОЖЕНИЕ ПЛАЦЕНТЫ
НИЗКОЕ РАСПОЛОЖЕНИЕ ПЛАЦЕНТЫ
 Причины предлежания плаценты n 1. Маточный фактор n 2. Плодовый фактор
Причины предлежания плаценты n 1. Маточный фактор n 2. Плодовый фактор
 Причины, приводящие к имплантации плодного яйца в области нижнего сегмента и внутреннего маточного зева - Дистрофические - Атрофические изменения слизистой матки
Причины, приводящие к имплантации плодного яйца в области нижнего сегмента и внутреннего маточного зева - Дистрофические - Атрофические изменения слизистой матки
 К предполагающим причинам ПП относятся: n Чрезмерное выскабливание слизистой полости матки при операциях искусственного прерывания беременности; n Изменение эндометрия вследствие воспалительных заболеваний разной этиологии; n Изменения эндометрия в результате различных внутриматочных вмешательств (ВМС); n Атрофические изменения эндометрия в результате общего или генитального инфантилизма.
К предполагающим причинам ПП относятся: n Чрезмерное выскабливание слизистой полости матки при операциях искусственного прерывания беременности; n Изменение эндометрия вследствие воспалительных заболеваний разной этиологии; n Изменения эндометрия в результате различных внутриматочных вмешательств (ВМС); n Атрофические изменения эндометрия в результате общего или генитального инфантилизма.
 n Причины, приводящие к предлежанию плаценты n Вышеперечисленные причины приводят к недостаточной децидуальной реакции слизистой оболочки матки n при наступлении беременности оплодотворенное яйцо, не найдя в полости матки благоприятной почвы для имплантации прикрепляется в области внутреннего зева или над ним.
n Причины, приводящие к предлежанию плаценты n Вышеперечисленные причины приводят к недостаточной децидуальной реакции слизистой оболочки матки n при наступлении беременности оплодотворенное яйцо, не найдя в полости матки благоприятной почвы для имплантации прикрепляется в области внутреннего зева или над ним.
 Клиника предлежания плаценты (ПП) 1. Кровотечение n Кровотечение возникает всегда внезапно, без видимой причины, всегда повторяется, имеет волнообразный характер, интенсивность не зависит от вида предлежания. n Причина кровотечения при ПП – это нарушение целостности межворсинчатых пространств. n Рост матки во время беременности происходит за счет нижнего сегмента, однако плацентарная площадка не растягивается вслед за нижним сегментом, межворсинчатые пространства и краевые синусы вскрываются.
Клиника предлежания плаценты (ПП) 1. Кровотечение n Кровотечение возникает всегда внезапно, без видимой причины, всегда повторяется, имеет волнообразный характер, интенсивность не зависит от вида предлежания. n Причина кровотечения при ПП – это нарушение целостности межворсинчатых пространств. n Рост матки во время беременности происходит за счет нижнего сегмента, однако плацентарная площадка не растягивается вслед за нижним сегментом, межворсинчатые пространства и краевые синусы вскрываются.
 n Несмотря на то, что плод не теряет ни капли своей крови, кровопотеря у матери и отслойка плаценты от стенок матки нарушает нормальный газообмен плода и приводит к острой внутриутробной гипоксии плода.
n Несмотря на то, что плод не теряет ни капли своей крови, кровопотеря у матери и отслойка плаценты от стенок матки нарушает нормальный газообмен плода и приводит к острой внутриутробной гипоксии плода.
 2. Анемия n В результате повторных кровотечений падает концентрация гемоглобина; n Нужно помнить, что наружное кровотечение не отражает полный объем теряемой крови; n Развивается стойкая гипотензия при исходной нормотонии у 1/3 – ¼ беременных.
2. Анемия n В результате повторных кровотечений падает концентрация гемоглобина; n Нужно помнить, что наружное кровотечение не отражает полный объем теряемой крови; n Развивается стойкая гипотензия при исходной нормотонии у 1/3 – ¼ беременных.
 Диагностика 1. Анамнез: - воспалительные заболевания матки, - частые внутриматочные вмешательства, - длительное ношение ВМС.
Диагностика 1. Анамнез: - воспалительные заболевания матки, - частые внутриматочные вмешательства, - длительное ношение ВМС.
 2. При наружном акушерском исследовании определяется: n Высокое стояние предлежащей части плода над входом в малый таз; n Наличие косого или поперечного положения плода (16%); n Или тазового предлежания плода (10%).
2. При наружном акушерском исследовании определяется: n Высокое стояние предлежащей части плода над входом в малый таз; n Наличие косого или поперечного положения плода (16%); n Или тазового предлежания плода (10%).
 3. При влагалищном исследовании через своды влагалища пальпируется мягкая ткань, а в родах – на пространстве, доступном исследованию – плацентарная ткань. Следует помнить, что при влагалищном исследовании существует опасность развития кровотечения, поэтому при подозрении на ПП влагалищное исследование не производят !!! Необходимо произвести УЗИ!
3. При влагалищном исследовании через своды влагалища пальпируется мягкая ткань, а в родах – на пространстве, доступном исследованию – плацентарная ткань. Следует помнить, что при влагалищном исследовании существует опасность развития кровотечения, поэтому при подозрении на ПП влагалищное исследование не производят !!! Необходимо произвести УЗИ!
 4. УЗИ n Объективный и безопасный метод диагностики ПП.
4. УЗИ n Объективный и безопасный метод диагностики ПП.
 Дифференциальная диагностика ПП n ПОНРП; n Разрыв матки; n Шеечная беременность; n Рак шейки матки; n Разрыв варикозных узлов влагалища.
Дифференциальная диагностика ПП n ПОНРП; n Разрыв матки; n Шеечная беременность; n Рак шейки матки; n Разрыв варикозных узлов влагалища.
 Осложнения 1. Угроза прерывания беременности (60% преждевременные роды); 2. Геморрагический шок; 3. ДВС 4. Гипо- и атонические кровотечения в раннем послеродовом периоде за счет атонии нижнего сегмента матки и повреждения обширной сосудистой сети шейки матки 5. Послеродовые септические заболевания 6. Высокая перинатальная смертность; 7. Материнская смертность
Осложнения 1. Угроза прерывания беременности (60% преждевременные роды); 2. Геморрагический шок; 3. ДВС 4. Гипо- и атонические кровотечения в раннем послеродовом периоде за счет атонии нижнего сегмента матки и повреждения обширной сосудистой сети шейки матки 5. Послеродовые септические заболевания 6. Высокая перинатальная смертность; 7. Материнская смертность
 Лечение 1. Соблюдение постельного режима; 2. Применение спазмолитиков, обеспечивающих постепенный характер растяжения нижнего сегмента; 3. Лечение анемии; 4. Улучшение маточно-плацентарного кровообращения; 5. Седативная терапия; 6. Антигистаминные препараты.
Лечение 1. Соблюдение постельного режима; 2. Применение спазмолитиков, обеспечивающих постепенный характер растяжения нижнего сегмента; 3. Лечение анемии; 4. Улучшение маточно-плацентарного кровообращения; 5. Седативная терапия; 6. Антигистаминные препараты.
 При поступлении в стационар беременной с подозрением на предлежание плаценты и кровотечением необходимо одновременно: n позвать на помощь свободный персонал n на каталке доставить женщину в операционно-родовой блок n развернуть операционную n оценить величину кровопотери n оценить состояние матери (пульс, АД, ЧДД, Т тела) n катетеризировать одну (или две) кубитальных вены катетерами большого G 14 или 16 размера) n начать инфузию физиологического раствора в объеме 3: 1 предположительной кровопотери n определить группу крови и Rh-принадлежность n провести прикроватный тест При сильном и продолжающемся кровотечении родоразрешить оперативным путем.
При поступлении в стационар беременной с подозрением на предлежание плаценты и кровотечением необходимо одновременно: n позвать на помощь свободный персонал n на каталке доставить женщину в операционно-родовой блок n развернуть операционную n оценить величину кровопотери n оценить состояние матери (пульс, АД, ЧДД, Т тела) n катетеризировать одну (или две) кубитальных вены катетерами большого G 14 или 16 размера) n начать инфузию физиологического раствора в объеме 3: 1 предположительной кровопотери n определить группу крови и Rh-принадлежность n провести прикроватный тест При сильном и продолжающемся кровотечении родоразрешить оперативным путем.
 При легком или остановившемся кровотечении: n если плод живой, гестационный срок < 34 недель – консервативная тактика, начать профилактику РДС глюкокортикоидами по принятому в стационаре протоколу n если плод живой, гестационный срок 34 -37 недель - консервативная тактика n если плод живой, доношенный – подготовка к плановому оперативному родоразрешению n плод мертвый или с явными аномалиями развития при любом сроке гестации – подготовка к родоразрешению, при полном предлежании оперативным путем
При легком или остановившемся кровотечении: n если плод живой, гестационный срок < 34 недель – консервативная тактика, начать профилактику РДС глюкокортикоидами по принятому в стационаре протоколу n если плод живой, гестационный срок 34 -37 недель - консервативная тактика n если плод живой, доношенный – подготовка к плановому оперативному родоразрешению n плод мертвый или с явными аномалиями развития при любом сроке гестации – подготовка к родоразрешению, при полном предлежании оперативным путем
 Показания к операции кесарева сечения n Полное ПП независимо от степени кровопотери является абсолютным показанием к операции кесарево сечение, которое должно быть произведено немедленно при кровотечении; n При неполном ПП, если после вскрытия плодного пузыря кровотечение при доношенном сроке беременности прекратилось – возможны роды через естественные родовые пути при развернутой операционной.
Показания к операции кесарева сечения n Полное ПП независимо от степени кровопотери является абсолютным показанием к операции кесарево сечение, которое должно быть произведено немедленно при кровотечении; n При неполном ПП, если после вскрытия плодного пузыря кровотечение при доношенном сроке беременности прекратилось – возможны роды через естественные родовые пути при развернутой операционной.
 ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ (SEPARATIO PLAECENTAE NORMALITER INSERTAE SPONTANEA) n ПОД ПОНРП ПОДРАЗУМЕВАЕТСЯ ТАКАЯ ПАТОЛОГИЯ, ПРИ КОТОРОЙ ПЛАЦЕНТА БУДУЧИ РАСПОЛОЖЕННОЙ НА ОБЫЧНОМ МЕСТЕ, ОТСЛАИВАЕТСЯ РАНЬШЕ РОЖДЕНИЯ ПЛОДА. n ПОНРП МОЖЕТ ПРОИЗОЙТИ НЕ ТОЛЬКО В I И II ПЕРИОДАХ РОДОВ, НО И ВО ВРЕМЯ БЕРЕМЕННОСТИ. n ПОНРП ОСЛОЖНЯЕТ РОДЫ ОТ 0, 5% ДО 2% И ЯВЛЯЕТСЯ ПРИЧИНОЙ ПЕРИНАТАЛЬНОЙ СМЕРТНОСТИ ОТ 17, 5 ДО 62, 2% (ЗАЙДИЕВА З. Н. ).
ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ (SEPARATIO PLAECENTAE NORMALITER INSERTAE SPONTANEA) n ПОД ПОНРП ПОДРАЗУМЕВАЕТСЯ ТАКАЯ ПАТОЛОГИЯ, ПРИ КОТОРОЙ ПЛАЦЕНТА БУДУЧИ РАСПОЛОЖЕННОЙ НА ОБЫЧНОМ МЕСТЕ, ОТСЛАИВАЕТСЯ РАНЬШЕ РОЖДЕНИЯ ПЛОДА. n ПОНРП МОЖЕТ ПРОИЗОЙТИ НЕ ТОЛЬКО В I И II ПЕРИОДАХ РОДОВ, НО И ВО ВРЕМЯ БЕРЕМЕННОСТИ. n ПОНРП ОСЛОЖНЯЕТ РОДЫ ОТ 0, 5% ДО 2% И ЯВЛЯЕТСЯ ПРИЧИНОЙ ПЕРИНАТАЛЬНОЙ СМЕРТНОСТИ ОТ 17, 5 ДО 62, 2% (ЗАЙДИЕВА З. Н. ).
 Преждевременная отслойка нормально расположенной плаценты n – это итог длительно развивающегося процесса, возможно запускаемый еще в первом триместре. n За это говорят похожие изменения в плаценте при отслойке и преэклампсии, частое сочетание нарушения маточно-плацентарного кровообращения и отслойки плаценты, n а так же то, что при патогистологическом исследовании плацент значительно чаще находят признаки хронических деструктивных процессов после отслойки, чем в случае нормальных родов.
Преждевременная отслойка нормально расположенной плаценты n – это итог длительно развивающегося процесса, возможно запускаемый еще в первом триместре. n За это говорят похожие изменения в плаценте при отслойке и преэклампсии, частое сочетание нарушения маточно-плацентарного кровообращения и отслойки плаценты, n а так же то, что при патогистологическом исследовании плацент значительно чаще находят признаки хронических деструктивных процессов после отслойки, чем в случае нормальных родов.
 Факторы риска отслойки PL n отслойка плаценты во время предыдущих беременностей (ОР - 15. 0 -20. 0) n наркомания (ОР – 5. 0 -10. 0) n маловодие (ОР – 2. 5 -10. 0) n присоединившаяся преэклампсия на фоне хронический гипертензии (ОР – 7. 8) n хроническая гипертензия (ОР- 1. 8 -5. 1) n высокий материнский возраст и паритет (ОР – 1. 1 - 3. 7) n многоплодная беременность (ОР – 1. 5 -3. 0) n курение (ОР – 1. 4 -2. 5) n дородовое излитие вод при недоношенной беременности (ОР – 1. 8 -2. 5) n хориоамнионит (ОР - 2. 0 -2. 5) n К другим факторам риска относятся: травма, тромбофилии, многоводие, эпизоды кровотечений в первую половину беременности
Факторы риска отслойки PL n отслойка плаценты во время предыдущих беременностей (ОР - 15. 0 -20. 0) n наркомания (ОР – 5. 0 -10. 0) n маловодие (ОР – 2. 5 -10. 0) n присоединившаяся преэклампсия на фоне хронический гипертензии (ОР – 7. 8) n хроническая гипертензия (ОР- 1. 8 -5. 1) n высокий материнский возраст и паритет (ОР – 1. 1 - 3. 7) n многоплодная беременность (ОР – 1. 5 -3. 0) n курение (ОР – 1. 4 -2. 5) n дородовое излитие вод при недоношенной беременности (ОР – 1. 8 -2. 5) n хориоамнионит (ОР - 2. 0 -2. 5) n К другим факторам риска относятся: травма, тромбофилии, многоводие, эпизоды кровотечений в первую половину беременности
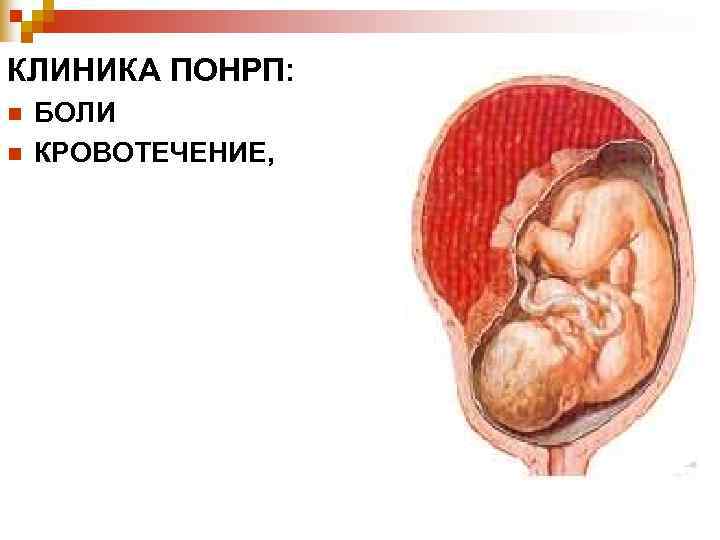
 КЛИНИКА ПОНРП: n БОЛИ n КРОВОТЕЧЕНИЕ,
КЛИНИКА ПОНРП: n БОЛИ n КРОВОТЕЧЕНИЕ,
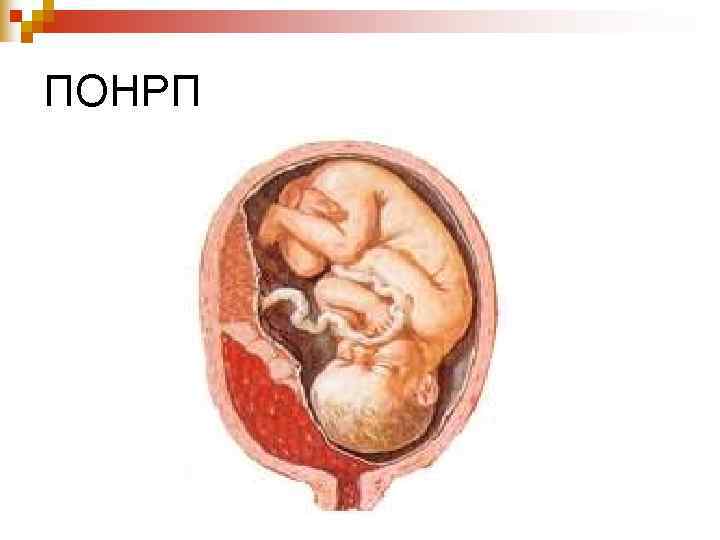
 ПОНРП
ПОНРП
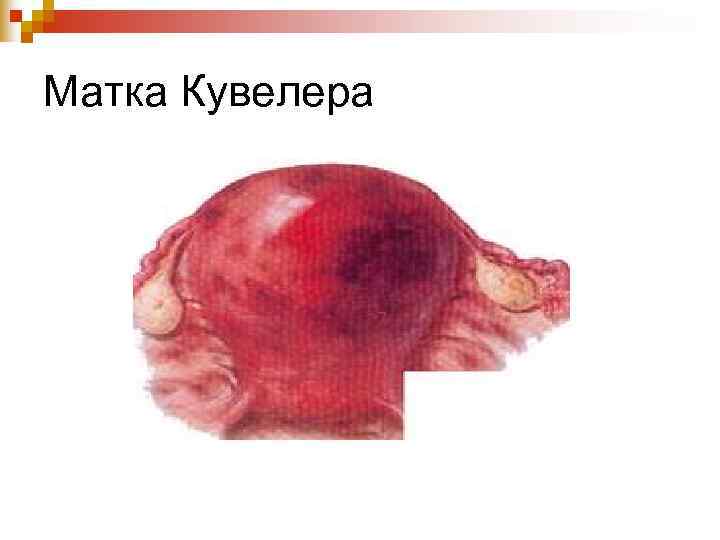
 Матка Кувелера
Матка Кувелера
 n ОСЛОЖНЕНИЯ: ¨ ДВС– СИНДРОМ ¨ ГИПО- АТОНИЧЕСКОЕ КРОВОТЕЧЕНИЕ В ПОСЛЕДОВОМ И РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ. ¨ ГЕМОРРАГИЧЕСКИЙ И ГИПОВОЛЕМИЧЕСКИЙ ШОК. ¨ ПЕРИНАТАЛЬНАЯ СМЕРТНОСТЬ (50%) ¨ МАТЕРИНСКАЯ СМЕРТНОСТЬ (0, 8%) ¨ ЭМБОЛИЯ ОКОЛОПЛОДНЫМИ ВОДАМИ. ¨ ПРЕЖДЕВРЕМЕННЫЕ РОДЫ (42, 1%)
n ОСЛОЖНЕНИЯ: ¨ ДВС– СИНДРОМ ¨ ГИПО- АТОНИЧЕСКОЕ КРОВОТЕЧЕНИЕ В ПОСЛЕДОВОМ И РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ. ¨ ГЕМОРРАГИЧЕСКИЙ И ГИПОВОЛЕМИЧЕСКИЙ ШОК. ¨ ПЕРИНАТАЛЬНАЯ СМЕРТНОСТЬ (50%) ¨ МАТЕРИНСКАЯ СМЕРТНОСТЬ (0, 8%) ¨ ЭМБОЛИЯ ОКОЛОПЛОДНЫМИ ВОДАМИ. ¨ ПРЕЖДЕВРЕМЕННЫЕ РОДЫ (42, 1%)
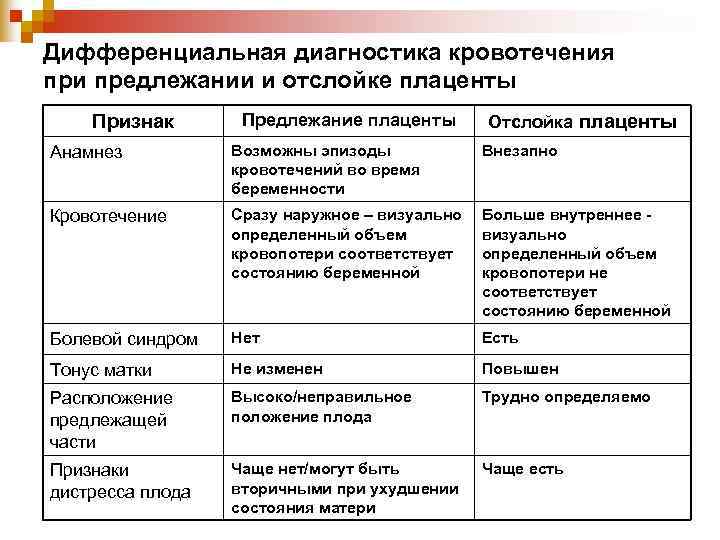
 Дифференциальная диагностика кровотечения при предлежании и отслойке плаценты Признак Предлежание плаценты Отслойка плаценты Анамнез Возможны эпизоды Внезапно кровотечений во время беременности Кровотечение Сразу наружное – визуально Больше внутреннее - определенный объем визуально кровопотери соответствует определенный объем состоянию беременной кровопотери не соответствует состоянию беременной Болевой синдром Нет Есть Тонус матки Не изменен Повышен Расположение Высоко/неправильное Трудно определяемо предлежащей положение плода части Признаки Чаще нет/могут быть Чаще есть дистресса плода вторичными при ухудшении состояния матери
Дифференциальная диагностика кровотечения при предлежании и отслойке плаценты Признак Предлежание плаценты Отслойка плаценты Анамнез Возможны эпизоды Внезапно кровотечений во время беременности Кровотечение Сразу наружное – визуально Больше внутреннее - определенный объем визуально кровопотери соответствует определенный объем состоянию беременной кровопотери не соответствует состоянию беременной Болевой синдром Нет Есть Тонус матки Не изменен Повышен Расположение Высоко/неправильное Трудно определяемо предлежащей положение плода части Признаки Чаще нет/могут быть Чаще есть дистресса плода вторичными при ухудшении состояния матери
 Лечение ПОНРП Оперативное родоразрешение: n КС при беременности, I периоде родов n Во II-м периоде родов – акушерские щипцы
Лечение ПОНРП Оперативное родоразрешение: n КС при беременности, I периоде родов n Во II-м периоде родов – акушерские щипцы
 СПАСИБО ЗА ВНИМАНИЕ!!!
СПАСИБО ЗА ВНИМАНИЕ!!!

