ХрТ,АД.студ 2013-2014.ppt
- Количество слайдов: 59
 К. м. н. , доцент КАФЕДРЫ ОТОРИНОЛАРИНГОЛОГИИ С КУРСОМ ИПО ГУСЕВА Е. Д. 2013 -2014
К. м. н. , доцент КАФЕДРЫ ОТОРИНОЛАРИНГОЛОГИИ С КУРСОМ ИПО ГУСЕВА Е. Д. 2013 -2014
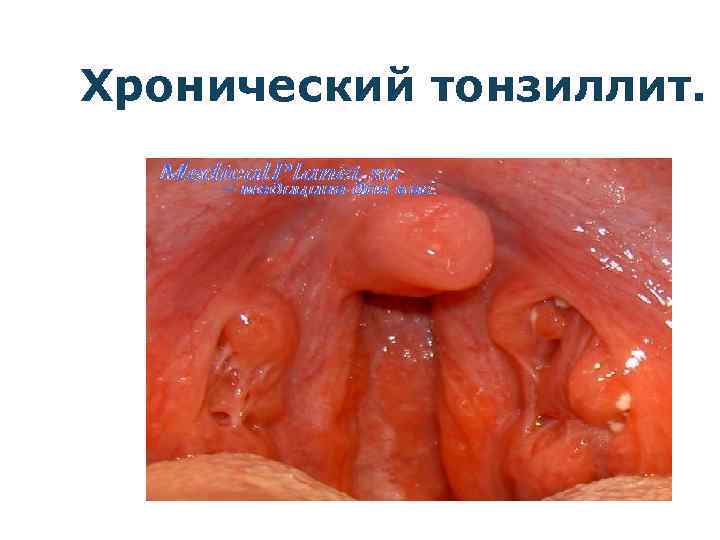 Хронический тонзиллит.
Хронический тонзиллит.
 Хронический тонзиллит И. Б. Солдатов, 1997 инфекционно – аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции миндалин, морфологически выражающейся альтерацией, экссудацией, пролиферацией
Хронический тонзиллит И. Б. Солдатов, 1997 инфекционно – аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции миндалин, морфологически выражающейся альтерацией, экссудацией, пролиферацией
 КЛАССИФИКАЦИЯ ХРОНИЧЕСКИХ ТОНЗИЛЛИТОВ И. Б. Солдатов, 1974 г. 1. Неспецифические • компенсированная форма • декомпенсированная форма 2. Специфические: • при инфекционных гранулемах – туберкулезе, сифилисе, склероме
КЛАССИФИКАЦИЯ ХРОНИЧЕСКИХ ТОНЗИЛЛИТОВ И. Б. Солдатов, 1974 г. 1. Неспецифические • компенсированная форма • декомпенсированная форма 2. Специфические: • при инфекционных гранулемах – туберкулезе, сифилисе, склероме
 КЛАССИФИКАЦИЯ ХРОНИЧЕСКИХ ТОНЗИЛЛИТОВ по Преображенскому Б. С. , Пальчуну В. Т. • Простая форма • Токсико-аллергическая 1 степени • Токсико-аллергическая 2 степени
КЛАССИФИКАЦИЯ ХРОНИЧЕСКИХ ТОНЗИЛЛИТОВ по Преображенскому Б. С. , Пальчуну В. Т. • Простая форма • Токсико-аллергическая 1 степени • Токсико-аллергическая 2 степени
 Этиология хронического тонзиллита • Доминирующая роль – В-гемолитический стрептококк и его ассоциация с со стафилококком, аденовирусами • внутриклеточные возбудители-хламидии и микоплазмы • герпес -вирусы -: ВГ 1 и 2 типа, ВЭБ, ЦМВ
Этиология хронического тонзиллита • Доминирующая роль – В-гемолитический стрептококк и его ассоциация с со стафилококком, аденовирусами • внутриклеточные возбудители-хламидии и микоплазмы • герпес -вирусы -: ВГ 1 и 2 типа, ВЭБ, ЦМВ
 ПАТОГЕНЕЗ • ГЕНЕТИЧЕСКАЯ ОБУСЛОВЛЕННОСТЬ (А. В. Черныш, 1996) Фенотипирование HLA – антигеном • АУТОИММУННЫЙ КОМПОНЕНТ: III тип – ИК вариант IV тип – ГЗТ
ПАТОГЕНЕЗ • ГЕНЕТИЧЕСКАЯ ОБУСЛОВЛЕННОСТЬ (А. В. Черныш, 1996) Фенотипирование HLA – антигеном • АУТОИММУННЫЙ КОМПОНЕНТ: III тип – ИК вариант IV тип – ГЗТ
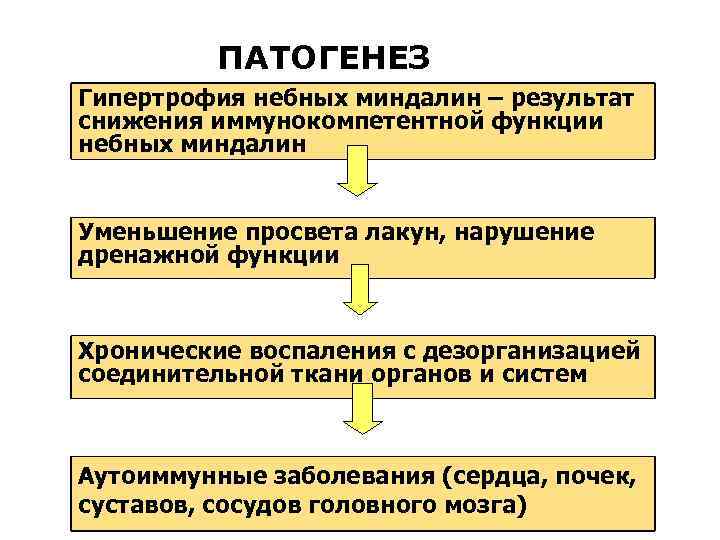 ПАТОГЕНЕЗ Гипертрофия небных миндалин – результат снижения иммунокомпетентной функции небных миндалин Уменьшение просвета лакун, нарушение дренажной функции Хронические воспаления с дезорганизацией соединительной ткани органов и систем Аутоиммунные заболевания (сердца, почек, суставов, сосудов головного мозга)
ПАТОГЕНЕЗ Гипертрофия небных миндалин – результат снижения иммунокомпетентной функции небных миндалин Уменьшение просвета лакун, нарушение дренажной функции Хронические воспаления с дезорганизацией соединительной ткани органов и систем Аутоиммунные заболевания (сердца, почек, суставов, сосудов головного мозга)
 При компенсированной форме • имеются только местные признаки хронического воспаления миндалин. Барьерная функция миндалин при этом и реактивность организма еще таковы, что уравновешивают, уравнивают местное воспаление, т. е. компенсируют его, и поэтому выраженной общей воспалительной реакции не возникает.
При компенсированной форме • имеются только местные признаки хронического воспаления миндалин. Барьерная функция миндалин при этом и реактивность организма еще таковы, что уравновешивают, уравнивают местное воспаление, т. е. компенсируют его, и поэтому выраженной общей воспалительной реакции не возникает.
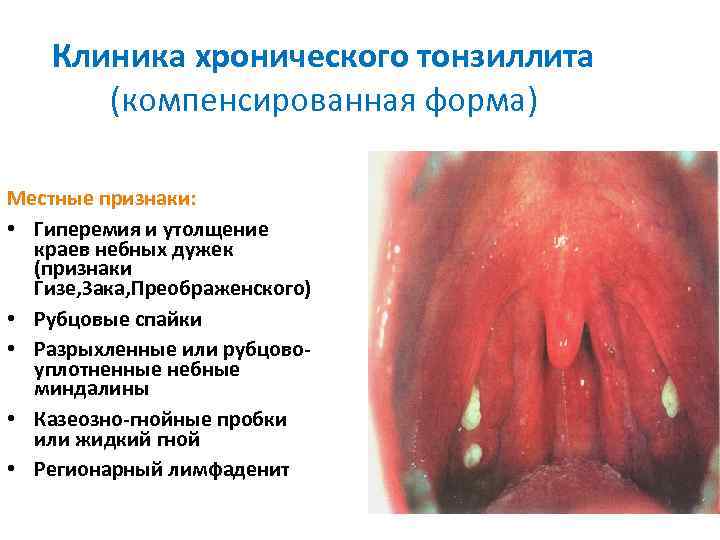 Клиника хронического тонзиллита (компенсированная форма) Местные признаки: • Гиперемия и утолщение краев небных дужек (признаки Гизе, Зака, Преображенского) • Рубцовые спайки • Разрыхленные или рубцовоуплотненные небные миндалины • Казеозно-гнойные пробки или жидкий гной • Регионарный лимфаденит
Клиника хронического тонзиллита (компенсированная форма) Местные признаки: • Гиперемия и утолщение краев небных дужек (признаки Гизе, Зака, Преображенского) • Рубцовые спайки • Разрыхленные или рубцовоуплотненные небные миндалины • Казеозно-гнойные пробки или жидкий гной • Регионарный лимфаденит
 Лечение хронического тонзиллита КОМПЕНСИРОВАННАЯ ФОРМА 1. МЕСТНОЕ ЛЕЧЕНИЕ: Промывание лакун небных миндалин (фурациллин, мирамистин, настой шалфея, календулы, хлорофиллипта, коры дуба) 2. ФИЗИОТЕРАПИЯ: СМВ, УФО небных миндалин, УВЧ на боковые поверхности шеи в области проекции лимфоузлов, ультразвуковая терапия в области боковой поверхности шеи в проекции небных миндалин Лазеротерапия небных миндалин 3. Общие методы Иммунокоррекция, бактерильные лизаты местные и системные Системные антибактериальные препараты, противовирусные препараты Обязательные условия лечения: Цикличность, комплексное использование местных и общих методов.
Лечение хронического тонзиллита КОМПЕНСИРОВАННАЯ ФОРМА 1. МЕСТНОЕ ЛЕЧЕНИЕ: Промывание лакун небных миндалин (фурациллин, мирамистин, настой шалфея, календулы, хлорофиллипта, коры дуба) 2. ФИЗИОТЕРАПИЯ: СМВ, УФО небных миндалин, УВЧ на боковые поверхности шеи в области проекции лимфоузлов, ультразвуковая терапия в области боковой поверхности шеи в проекции небных миндалин Лазеротерапия небных миндалин 3. Общие методы Иммунокоррекция, бактерильные лизаты местные и системные Системные антибактериальные препараты, противовирусные препараты Обязательные условия лечения: Цикличность, комплексное использование местных и общих методов.
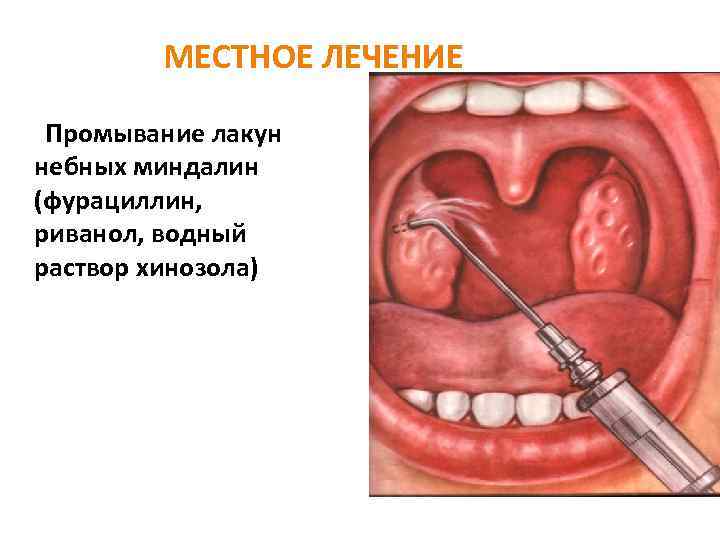 МЕСТНОЕ ЛЕЧЕНИЕ Промывание лакун небных миндалин (фурациллин, риванол, водный раствор хинозола)
МЕСТНОЕ ЛЕЧЕНИЕ Промывание лакун небных миндалин (фурациллин, риванол, водный раствор хинозола)
 Хронический тонзиллит (декомпенсированная форма) ТОНЗИЛЛОГЕННЫЕ ПОРАЖЕНИЯ МЕСТНЫЕ: паратонзиллит Почек: инфекционно-токсические аутоиммунные реакции СИСТЕМНЫЕ: Тонзиллогенный сепсис Сердца: • • • нервно-рефлекторный компонент (ТКР) инфекционно-токсический (миокардит) аллергический (ревматизм)
Хронический тонзиллит (декомпенсированная форма) ТОНЗИЛЛОГЕННЫЕ ПОРАЖЕНИЯ МЕСТНЫЕ: паратонзиллит Почек: инфекционно-токсические аутоиммунные реакции СИСТЕМНЫЕ: Тонзиллогенный сепсис Сердца: • • • нервно-рефлекторный компонент (ТКР) инфекционно-токсический (миокардит) аллергический (ревматизм)
 Системные инфекционно-аллергические заболевания, связанные с хроническим тонзиллитом: • • • ревматизм; гломерулонефрит, очаговый нефрит инфекционно-аллергический артрит пустулезный псориаз; хроническую крапивницу; эндо-, мио-и перикардит; полисерозит; полиневрит, иридоциклит; заболевания сосудов (рецидивирующий тромбангиит, узелковый периартериит)
Системные инфекционно-аллергические заболевания, связанные с хроническим тонзиллитом: • • • ревматизм; гломерулонефрит, очаговый нефрит инфекционно-аллергический артрит пустулезный псориаз; хроническую крапивницу; эндо-, мио-и перикардит; полисерозит; полиневрит, иридоциклит; заболевания сосудов (рецидивирующий тромбангиит, узелковый периартериит)
 Метатонзиллярные осложнения Токсико-дистрофические и нервнотрофические поражения внутренних органов ( миокардиодистрофия, расстройства функции почек, печени) При идиопатической аритмии: • у 69% пациентов в анамнезе рецидивы ангин • У 38% тонзиллэктомия в анамнезе
Метатонзиллярные осложнения Токсико-дистрофические и нервнотрофические поражения внутренних органов ( миокардиодистрофия, расстройства функции почек, печени) При идиопатической аритмии: • у 69% пациентов в анамнезе рецидивы ангин • У 38% тонзиллэктомия в анамнезе
 Развитие хронических заболеваний токсико-иммунологического характера: • Острая ревматическая лихорадка и ревматизм. • Острый гломерулонефрит • Инфекционный полиартрит
Развитие хронических заболеваний токсико-иммунологического характера: • Острая ревматическая лихорадка и ревматизм. • Острый гломерулонефрит • Инфекционный полиартрит
 Механизмы развития сопряженных с ХТ заболеваний • Постоянная активация лимфоидных клеток стрептококковым белком М 5 приводит к гиперпродукции цитокина. TGF-beta и ИГ А – развитие нефропатии. • Пустулезное поражение кожи обусловлено миграцией тонзиллярных лимфоцитов в кожу (выроботка антитела против кератина кожи.
Механизмы развития сопряженных с ХТ заболеваний • Постоянная активация лимфоидных клеток стрептококковым белком М 5 приводит к гиперпродукции цитокина. TGF-beta и ИГ А – развитие нефропатии. • Пустулезное поражение кожи обусловлено миграцией тонзиллярных лимфоцитов в кожу (выроботка антитела против кератина кожи.
 Лабораторная диагностика: • в общем анализе крови могут определяться полихромная анемия, нейтрофильный лейкоцитоз, моноцитопения, лейкопения, увеличение СОЭ. Однако чаще XT не сопровождается изменениями в периферической крови; • бактериологическое исследование мазков с поверхности НМ; • • цитоморфологическое исследование отделяемого лакун. • методы специфической диагностики инфекции, вызванной S. pyogenes группы А: • иммуносерологические тесты (определение титров антистрептолизина, анти. ЛНКазы В, антистрептэкиназы • При развитии системных инфекционно-аллергических заболеваний проводится дополнительное обследование у кардиолога, или ревматолога.
Лабораторная диагностика: • в общем анализе крови могут определяться полихромная анемия, нейтрофильный лейкоцитоз, моноцитопения, лейкопения, увеличение СОЭ. Однако чаще XT не сопровождается изменениями в периферической крови; • бактериологическое исследование мазков с поверхности НМ; • • цитоморфологическое исследование отделяемого лакун. • методы специфической диагностики инфекции, вызванной S. pyogenes группы А: • иммуносерологические тесты (определение титров антистрептолизина, анти. ЛНКазы В, антистрептэкиназы • При развитии системных инфекционно-аллергических заболеваний проводится дополнительное обследование у кардиолога, или ревматолога.
 Лечение хронического тонзиллита ДЕКОМПЕНСИРОВАННАЯ ФОРМА ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ – тонзиллэктомия, лазерная лакунотомия, вапоризация небных миндалин. • Общее обезболивание • Местная анестезия
Лечение хронического тонзиллита ДЕКОМПЕНСИРОВАННАЯ ФОРМА ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ – тонзиллэктомия, лазерная лакунотомия, вапоризация небных миндалин. • Общее обезболивание • Местная анестезия
 Показания к тонзиллэктомии: 1. Рецидивы ангин до 5 раз в год; 2. Рецидивы паратонзиллитов; 3. Осложнения в виде нагноившегося шейного лимфоаденита, флегмоны шеи; 4. Тонзилогенная интоксикация; 5. Острый гломерулонефрит и ревматическая лихорадка, обусловленные стрептококковым тонзиллитом.
Показания к тонзиллэктомии: 1. Рецидивы ангин до 5 раз в год; 2. Рецидивы паратонзиллитов; 3. Осложнения в виде нагноившегося шейного лимфоаденита, флегмоны шеи; 4. Тонзилогенная интоксикация; 5. Острый гломерулонефрит и ревматическая лихорадка, обусловленные стрептококковым тонзиллитом.
 Специфические поражения глотки • туберкулез глотки • сифилис глотки • Поражения глотки при ВИЧ-инфекции
Специфические поражения глотки • туберкулез глотки • сифилис глотки • Поражения глотки при ВИЧ-инфекции
 ТУБЕРКУЛЕЗ ГЛОТКИ может протекать в виде двух форм: острой хронической. При острой форме характерна гиперемия с утолщением слизистой оболочки дужек, мягкого неба, язычка, напоминающая ангину, температура тела может достигать 38°С и выше. Наблюдаются резкие боли при глотании, появление на слизистой оболочки серых бугорков, затем их изъязвление, характерный анамнез, наличие других форм туберкулеза помогает в диагнозе.
ТУБЕРКУЛЕЗ ГЛОТКИ может протекать в виде двух форм: острой хронической. При острой форме характерна гиперемия с утолщением слизистой оболочки дужек, мягкого неба, язычка, напоминающая ангину, температура тела может достигать 38°С и выше. Наблюдаются резкие боли при глотании, появление на слизистой оболочки серых бугорков, затем их изъязвление, характерный анамнез, наличие других форм туберкулеза помогает в диагнозе.
 Поражение глотки при туберкулезе • Из хронических форм туберкулеза чаще бывает язвенная, развивающаяся из инфильтраций, часто протекающая без симптомов. Края язвы приподняты над поверхностью, дно покрыто серым налетом, после его удаления обнаруживаются сочные грануляции. Чаще всего язвы наблюдаются на задней стенке глотки.
Поражение глотки при туберкулезе • Из хронических форм туберкулеза чаще бывает язвенная, развивающаяся из инфильтраций, часто протекающая без симптомов. Края язвы приподняты над поверхностью, дно покрыто серым налетом, после его удаления обнаруживаются сочные грануляции. Чаще всего язвы наблюдаются на задней стенке глотки.
 СИФИЛИС ГЛОТКИ Первичный сифилис чаще всего поражает небные миндалины, как правило, протекает безболезненно. Обычно на красном ограниченном фоне верхней части миндалин образуется безболезненный твердый инфильтрат, затем эрозия, переходящая в язву, поверхность ее имеет хрящевую плотность (твердый шанкр). Отмечаются увеличенные шейные лимфоузлы на стороне поражения, безболезненные при пальпации. Развивается первичный сифилис медленно, неделями, обычно на одной миндалине.
СИФИЛИС ГЛОТКИ Первичный сифилис чаще всего поражает небные миндалины, как правило, протекает безболезненно. Обычно на красном ограниченном фоне верхней части миндалин образуется безболезненный твердый инфильтрат, затем эрозия, переходящая в язву, поверхность ее имеет хрящевую плотность (твердый шанкр). Отмечаются увеличенные шейные лимфоузлы на стороне поражения, безболезненные при пальпации. Развивается первичный сифилис медленно, неделями, обычно на одной миндалине.
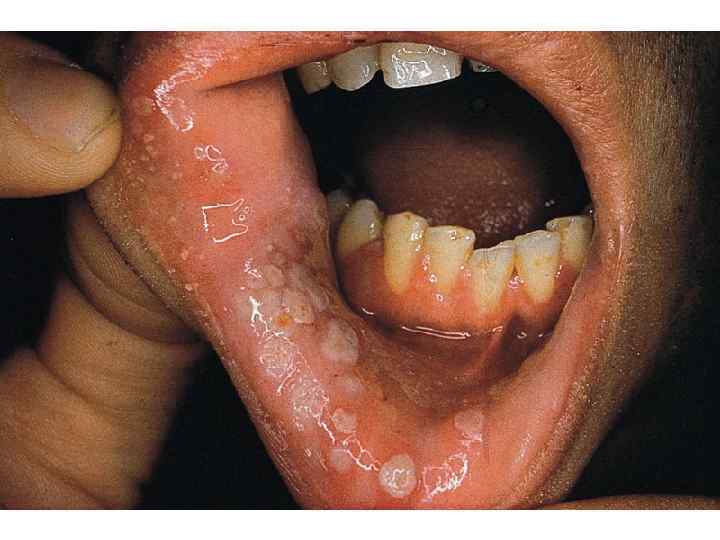
 Вторичный сифилис появляется через два месяца - полгода - после заражения в виде эритемы, папул. Эритема в глотке захватывает мягкое небо, дужки, миндалины, губы, поверхность щек, языка. Диагноз сифилиса на этой стадии труден до появления папул от чечевичного зерна до боба, поверхность их покрыта налетом с оттенком сального блеска, окружность гиперемирована. Чаще всего папулы локализуются на поверхности миндалин и на дужках.
Вторичный сифилис появляется через два месяца - полгода - после заражения в виде эритемы, папул. Эритема в глотке захватывает мягкое небо, дужки, миндалины, губы, поверхность щек, языка. Диагноз сифилиса на этой стадии труден до появления папул от чечевичного зерна до боба, поверхность их покрыта налетом с оттенком сального блеска, окружность гиперемирована. Чаще всего папулы локализуются на поверхности миндалин и на дужках.
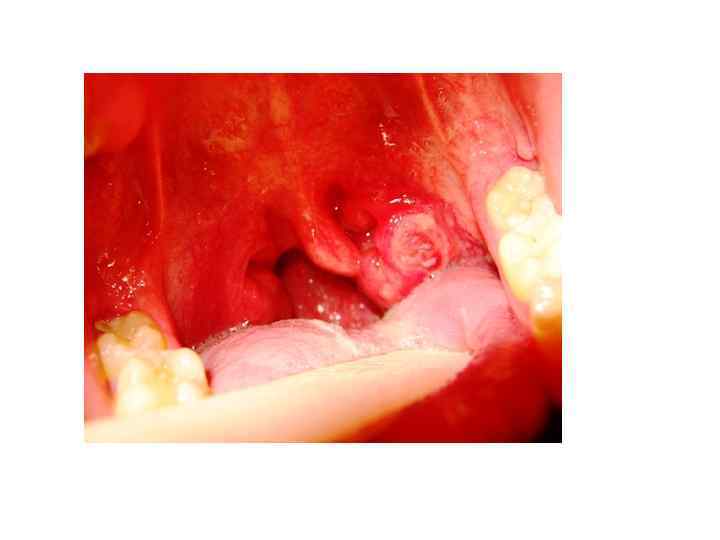
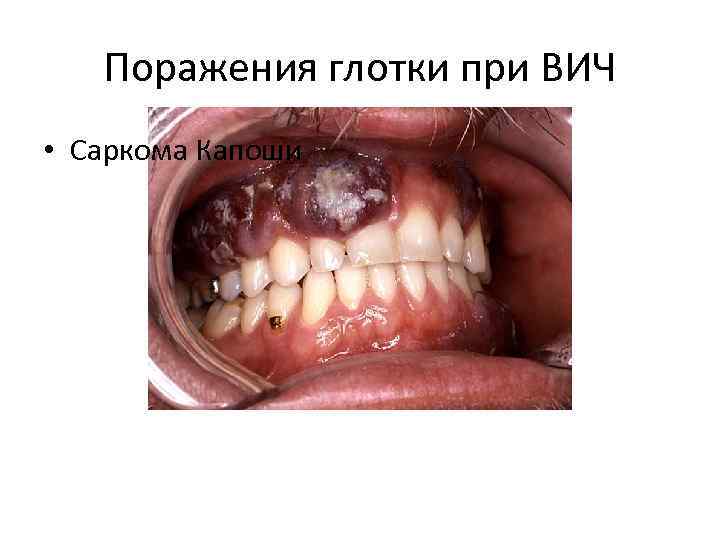 Поражения глотки при ВИЧ • Саркома Капоши
Поражения глотки при ВИЧ • Саркома Капоши
 Аденоиды и хронический аденоидит Назальные симптомы : обструкция, выделения из носоглотки, синуситы, носовые кровотечения, изменения голоса. Симптомы поражения среднего уха: обструкция слуховой трубы, рецидивирующие острые средние отиты, экссудативный средний отит, хронический гнойный средний отит Общие симптомы: аденоидное лицо, готическое нёбо, легочное сердце, легочная гипертензия.
Аденоиды и хронический аденоидит Назальные симптомы : обструкция, выделения из носоглотки, синуситы, носовые кровотечения, изменения голоса. Симптомы поражения среднего уха: обструкция слуховой трубы, рецидивирующие острые средние отиты, экссудативный средний отит, хронический гнойный средний отит Общие симптомы: аденоидное лицо, готическое нёбо, легочное сердце, легочная гипертензия.
 Основные причины гиперплазии лимфоглоточного кольца 1. Физиологическая гиперплазия в возрасте 3 -6 лет 2. Острая вирусная инфекция 3. Хронические вирусные инфекции (герпес –группа. ЦМВ, ЭБ, герпес 1, 2, 6 типа, аденовирусы, RS-вирусы) 4. Внутриклеточные (атипичные) инфекции респираторного тракта (хламидия, микоплазма) 5. Инфицирование носоглотки микрофлорой ЖКТ и урогенитального тракта (рефлюксный эзофагит – кампилобактерии+грибковая микрофлора E. Coli и др. , уреаплазма с развитием дисбиоза носоглотки)
Основные причины гиперплазии лимфоглоточного кольца 1. Физиологическая гиперплазия в возрасте 3 -6 лет 2. Острая вирусная инфекция 3. Хронические вирусные инфекции (герпес –группа. ЦМВ, ЭБ, герпес 1, 2, 6 типа, аденовирусы, RS-вирусы) 4. Внутриклеточные (атипичные) инфекции респираторного тракта (хламидия, микоплазма) 5. Инфицирование носоглотки микрофлорой ЖКТ и урогенитального тракта (рефлюксный эзофагит – кампилобактерии+грибковая микрофлора E. Coli и др. , уреаплазма с развитием дисбиоза носоглотки)
 Основные причины гиперплазии 6. Высокая степень обсеменения патогенной и условноглоточной миндалины(продолжение) патогенной микрофлорой респираторного тракта- постоянный контакт с носителями (детские ясли, дет. сад, школа) Str. Pn, H. inf. , M. cat. , B-гем. Str. , Sta. Aur 7. Неадекватные (короткие или узконаправленные ) курсы лечения 8. Аллергические аденоидиты у детей с персистирующими КАР; среднетяжелое и тяжелое течение персистирующих АР (атопический диатез) 9. Конституционально обусловленная гиперплазия глоточной, небной миндалин– проявления иммунных диатезов (лимфатический, гипоиммунный, аутоиммуный) 10. Новообразования миндалин
Основные причины гиперплазии 6. Высокая степень обсеменения патогенной и условноглоточной миндалины(продолжение) патогенной микрофлорой респираторного тракта- постоянный контакт с носителями (детские ясли, дет. сад, школа) Str. Pn, H. inf. , M. cat. , B-гем. Str. , Sta. Aur 7. Неадекватные (короткие или узконаправленные ) курсы лечения 8. Аллергические аденоидиты у детей с персистирующими КАР; среднетяжелое и тяжелое течение персистирующих АР (атопический диатез) 9. Конституционально обусловленная гиперплазия глоточной, небной миндалин– проявления иммунных диатезов (лимфатический, гипоиммунный, аутоиммуный) 10. Новообразования миндалин
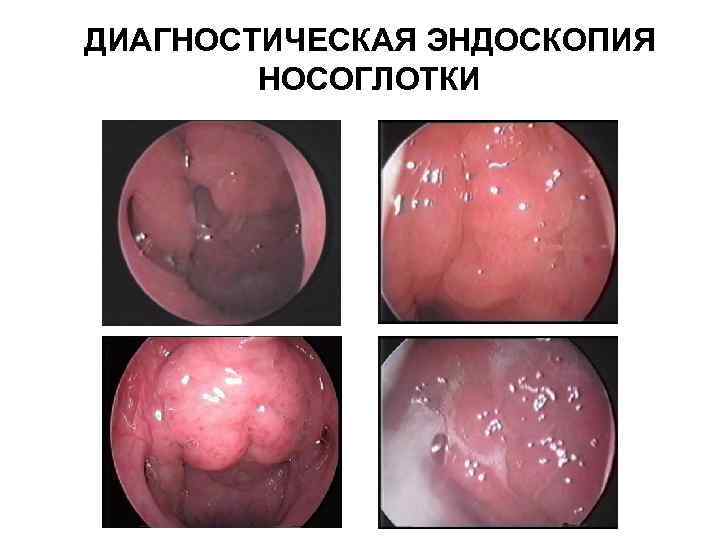 ДИАГНОСТИЧЕСКАЯ ЭНДОСКОПИЯ НОСОГЛОТКИ
ДИАГНОСТИЧЕСКАЯ ЭНДОСКОПИЯ НОСОГЛОТКИ
 Основные направления терапии заболеваний лимфоидно-глоточного кольца 1. 2. 3. 4. 5. 6. 7. 8. 9. Элиминационная терапия* Антимикробная терапия, топическая* и системная Противоаллергическая терапия Противовоспалительная терапия Мукорегулирующие препараты* Бактериальные иммунокорректоры и вакцинация* Иммунорегулирующие препараты* Пробиотики* Регулирующая терапия средствами природного происхождения (гомеопатия, гомотокситология, фитотерапия)* 10. Физические методы лечения * - нет или недостаточно представлены препараты в списке ЖНВЛ
Основные направления терапии заболеваний лимфоидно-глоточного кольца 1. 2. 3. 4. 5. 6. 7. 8. 9. Элиминационная терапия* Антимикробная терапия, топическая* и системная Противоаллергическая терапия Противовоспалительная терапия Мукорегулирующие препараты* Бактериальные иммунокорректоры и вакцинация* Иммунорегулирующие препараты* Пробиотики* Регулирующая терапия средствами природного происхождения (гомеопатия, гомотокситология, фитотерапия)* 10. Физические методы лечения * - нет или недостаточно представлены препараты в списке ЖНВЛ
 Хирургическое лечение • Аденотомия – стандартное хирургическое вмешательство при аденоидной гипертрофии 2 -3 степени • Риск при оперативном лечении – Рецидив гипертрофии (10%-20%) – Кровотечение – Негативное влияние на общую систему иммунной защиты
Хирургическое лечение • Аденотомия – стандартное хирургическое вмешательство при аденоидной гипертрофии 2 -3 степени • Риск при оперативном лечении – Рецидив гипертрофии (10%-20%) – Кровотечение – Негативное влияние на общую систему иммунной защиты
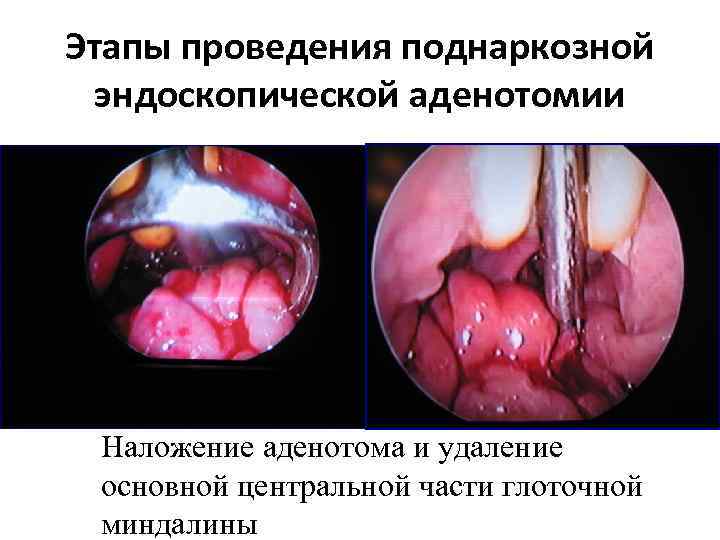 Этапы проведения поднаркозной эндоскопической аденотомии Наложение аденотома и удаление основной центральной части глоточной миндалины
Этапы проведения поднаркозной эндоскопической аденотомии Наложение аденотома и удаление основной центральной части глоточной миндалины
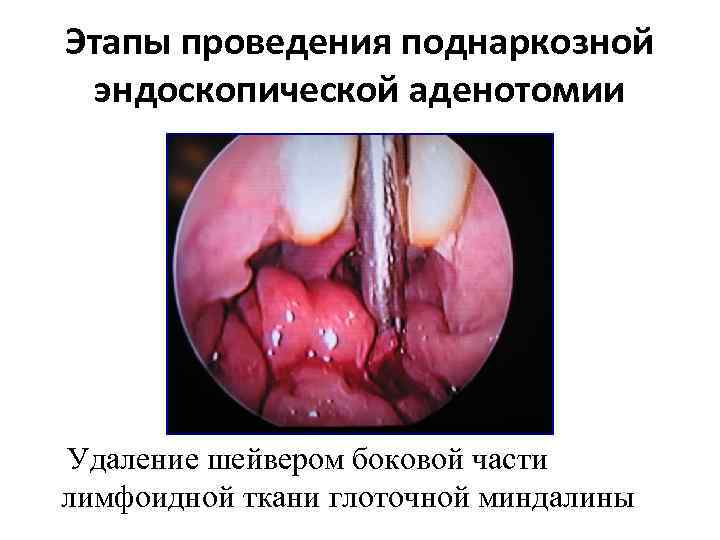 Этапы проведения поднаркозной эндоскопической аденотомии Удаление шейвером боковой части лимфоидной ткани глоточной миндалины
Этапы проведения поднаркозной эндоскопической аденотомии Удаление шейвером боковой части лимфоидной ткани глоточной миндалины
 ТОНЗИЛЯРНЫЕ ОСЛОЖНЕНИЯ к местным осложнениям тонзиллитов относят: ► острый паратонзиллит ► парафарингит ►заглоточный абсцесс
ТОНЗИЛЯРНЫЕ ОСЛОЖНЕНИЯ к местным осложнениям тонзиллитов относят: ► острый паратонзиллит ► парафарингит ►заглоточный абсцесс
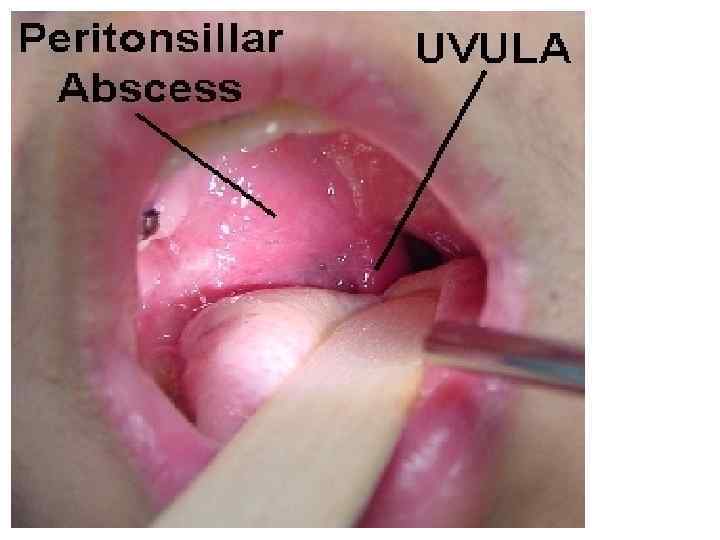
 ПАРАТОНЗИЛЛИТ ОСТРОЕ ВОСПАЛЕНИЕ ПАРАТОНЗИЛЛЯРНОЙ КЛЕТЧАТКИ, ВОЗНИКАЮЩЕЕ ВСЛЕДСТВИЕ АКТИВАЦИИ ФЛОРЫ МИНДАЛИН ПРИ ИХ ХРОНИЧЕСКОМ ИНФИЦИРОВАНИИ
ПАРАТОНЗИЛЛИТ ОСТРОЕ ВОСПАЛЕНИЕ ПАРАТОНЗИЛЛЯРНОЙ КЛЕТЧАТКИ, ВОЗНИКАЮЩЕЕ ВСЛЕДСТВИЕ АКТИВАЦИИ ФЛОРЫ МИНДАЛИН ПРИ ИХ ХРОНИЧЕСКОМ ИНФИЦИРОВАНИИ
 Пути проникновения инфекции в паратонзиллярную клетчатку • • • Тонзиллогенный – 50% Одонтогенный – 25% Травматический – 10% Метастатический – 10% Ятрогенный – 5%
Пути проникновения инфекции в паратонзиллярную клетчатку • • • Тонзиллогенный – 50% Одонтогенный – 25% Травматический – 10% Метастатический – 10% Ятрогенный – 5%
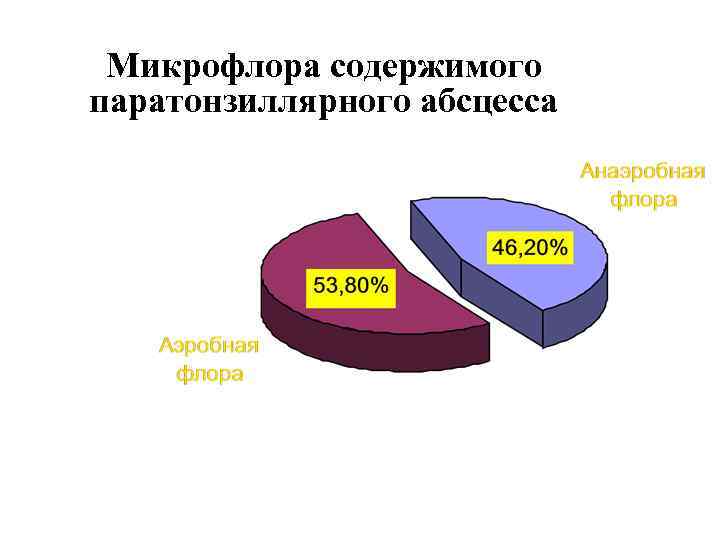 Микрофлора содержимого паратонзиллярного абсцесса
Микрофлора содержимого паратонзиллярного абсцесса
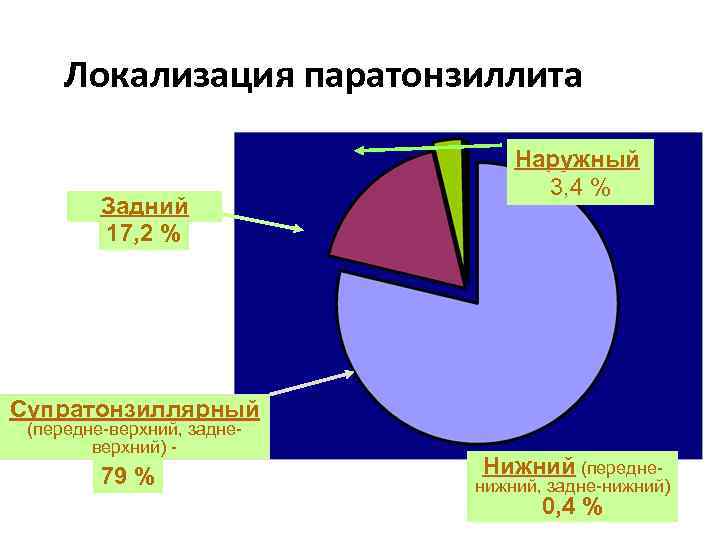 Локализация паратонзиллита Задний 17, 2 % Наружный 3, 4 % Супратонзиллярный (передне-верхний, задневерхний) - 79 % Нижний (передне- нижний, задне-нижний) 0, 4 %
Локализация паратонзиллита Задний 17, 2 % Наружный 3, 4 % Супратонзиллярный (передне-верхний, задневерхний) - 79 % Нижний (передне- нижний, задне-нижний) 0, 4 %
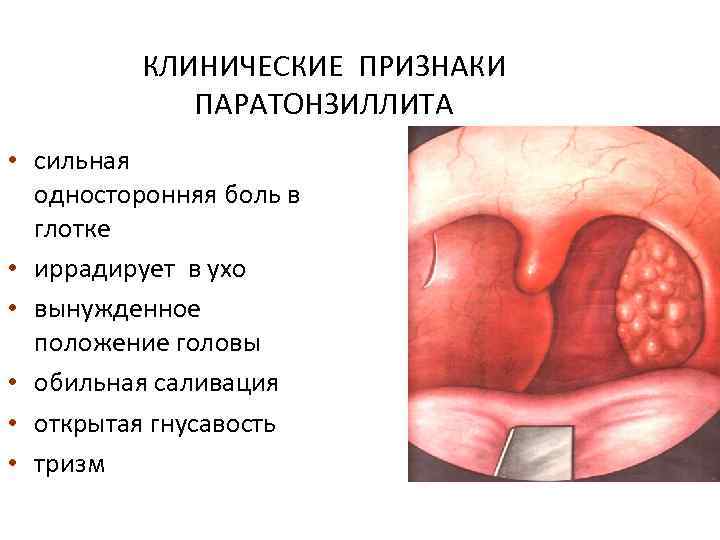 КЛИНИЧЕСКИЕ ПРИЗНАКИ ПАРАТОНЗИЛЛИТА • сильная односторонняя боль в глотке • иррадирует в ухо • вынужденное положение головы • обильная саливация • открытая гнусавость • тризм
КЛИНИЧЕСКИЕ ПРИЗНАКИ ПАРАТОНЗИЛЛИТА • сильная односторонняя боль в глотке • иррадирует в ухо • вынужденное положение головы • обильная саливация • открытая гнусавость • тризм
 По клинико-морфологическим формам выделяют: • отечную 5% • инфильтративную 20% • абссцедирующую 75%
По клинико-морфологическим формам выделяют: • отечную 5% • инфильтративную 20% • абссцедирующую 75%
 СТАДИИ I стадия отека и инфильтрации II стадия сформировавшегося абсцесса III стадия обратного развития
СТАДИИ I стадия отека и инфильтрации II стадия сформировавшегося абсцесса III стадия обратного развития
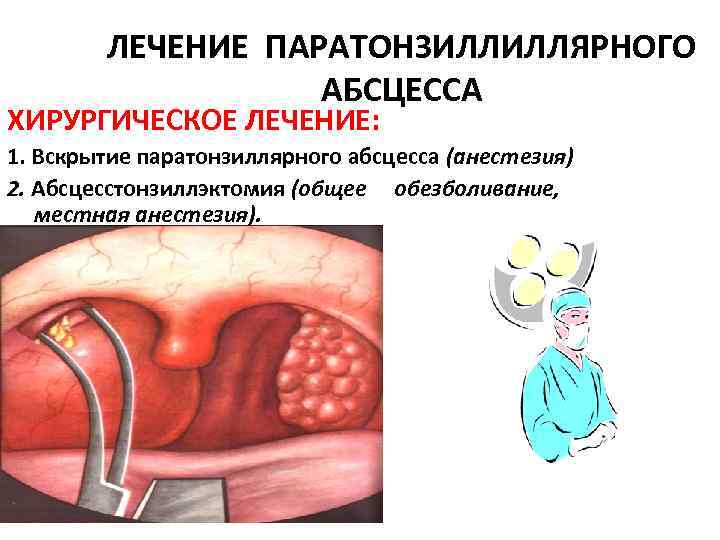 ЛЕЧЕНИЕ ПАРАТОНЗИЛЛИЛЛЯРНОГО АБСЦЕССА ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ: 1. Вскрытие паратонзиллярного абсцесса (анестезия) 2. Абсцесстонзиллэктомия (общее обезболивание, местная анестезия).
ЛЕЧЕНИЕ ПАРАТОНЗИЛЛИЛЛЯРНОГО АБСЦЕССА ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ: 1. Вскрытие паратонзиллярного абсцесса (анестезия) 2. Абсцесстонзиллэктомия (общее обезболивание, местная анестезия).
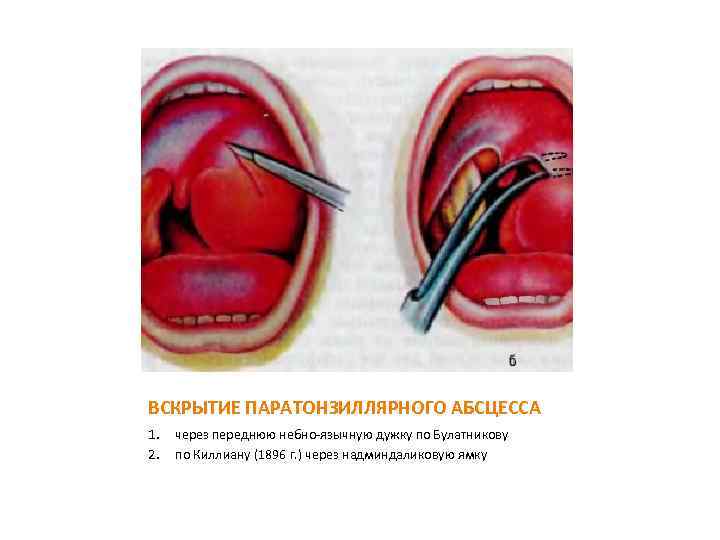 ВСКРЫТИЕ ПАРАТОНЗИЛЛЯРНОГО АБСЦЕССА 1. 2. через переднюю небно-язычную дужку по Булатникову по Киллиану (1896 г. ) через надминдаликовую ямку
ВСКРЫТИЕ ПАРАТОНЗИЛЛЯРНОГО АБСЦЕССА 1. 2. через переднюю небно-язычную дужку по Булатникову по Киллиану (1896 г. ) через надминдаликовую ямку
 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ: Системная антибактериальная терапия • амоксициллин/клавуланат (аугментин), • цефтриаксон (цедекс и др. ), • респираторные фторхинолоны (таваник и др. ) • Комбинированная терапия: анальгетики и нпвс, местная терапия (мирамистин, хлорофиллипт, бетадин)
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ: Системная антибактериальная терапия • амоксициллин/клавуланат (аугментин), • цефтриаксон (цедекс и др. ), • респираторные фторхинолоны (таваник и др. ) • Комбинированная терапия: анальгетики и нпвс, местная терапия (мирамистин, хлорофиллипт, бетадин)
 ТИПИЧНЫЕ ОШИБКИ ПРИ ЛЕЧЕНИИ ПАРАТОНЗИЛЛИТОВ • Неадекватная антибактериальная терапия • Недооценка показаний к вскрытию паратонзиллярного абсцесса • Недостаточное дренирование абсцесса
ТИПИЧНЫЕ ОШИБКИ ПРИ ЛЕЧЕНИИ ПАРАТОНЗИЛЛИТОВ • Неадекватная антибактериальная терапия • Недооценка показаний к вскрытию паратонзиллярного абсцесса • Недостаточное дренирование абсцесса
 Парафарингит • воспалительный процесс в ткани окологлоточного пространства, очень быстро приводящий к ее гнойному «расплавлению» с формированием окологлоточного абсцесса
Парафарингит • воспалительный процесс в ткани окологлоточного пространства, очень быстро приводящий к ее гнойному «расплавлению» с формированием окологлоточного абсцесса
 Распространение инфекции • возможно при ангине, особенно осложненной наружным (боковым) паратонзиллитом; • при травматическом поражении слизистой оболочки глотки; одонтогенным путем; • из сосцевидного отростка через incisura mastoidea.
Распространение инфекции • возможно при ангине, особенно осложненной наружным (боковым) паратонзиллитом; • при травматическом поражении слизистой оболочки глотки; одонтогенным путем; • из сосцевидного отростка через incisura mastoidea.
 Клиника • ухудшение общего состояния, дальнейшее повышение температуры, нарастание боли в горле, усиливающееся при глотании. • более выраженный тризм жевательной мускулатуры, появляется болезненная припухлость в области угла нижней челюсти, и сзади от нее. При осмотре бывает видна сглаженность подчелюстной области и в проекции угла нижней челюсти, в дальнейшем здесь может появиться и быстро увеличиваться болезненный при пальпации инфильтрат.
Клиника • ухудшение общего состояния, дальнейшее повышение температуры, нарастание боли в горле, усиливающееся при глотании. • более выраженный тризм жевательной мускулатуры, появляется болезненная припухлость в области угла нижней челюсти, и сзади от нее. При осмотре бывает видна сглаженность подчелюстной области и в проекции угла нижней челюсти, в дальнейшем здесь может появиться и быстро увеличиваться болезненный при пальпации инфильтрат.
 Лечение • При развитии парафарингеальной флегмоны необходимо экстренно произвести вскрытие окологлоточного пространства через боковую стенку глотки (при абсцесс-тонзиллэктомии) либо наружным подходом. • Осложнения: прорыв гноя в средостение и развитие медиастинита, чаще переднего.
Лечение • При развитии парафарингеальной флегмоны необходимо экстренно произвести вскрытие окологлоточного пространства через боковую стенку глотки (при абсцесс-тонзиллэктомии) либо наружным подходом. • Осложнения: прорыв гноя в средостение и развитие медиастинита, чаще переднего.
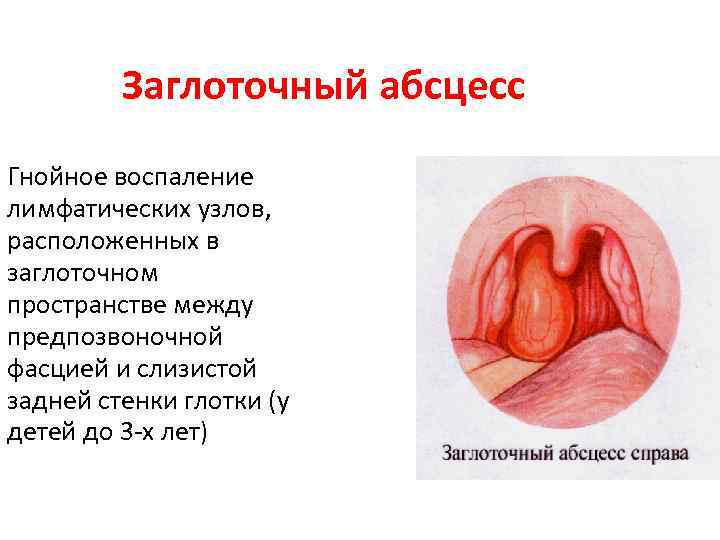 Заглоточный абсцесс Гнойное воспаление лимфатических узлов, расположенных в заглоточном пространстве между предпозвоночной фасцией и слизистой задней стенки глотки (у детей до 3 -х лет)
Заглоточный абсцесс Гнойное воспаление лимфатических узлов, расположенных в заглоточном пространстве между предпозвоночной фасцией и слизистой задней стенки глотки (у детей до 3 -х лет)
 ЭТИОЛОГИЯ Наличие воспалительного процесса: • в полости носа и пазухах • в носоглотке • слуховой трубе ПАТОГЕНЕЗ Инфицирование лимфатических узлов в заглоточном пространстве
ЭТИОЛОГИЯ Наличие воспалительного процесса: • в полости носа и пазухах • в носоглотке • слуховой трубе ПАТОГЕНЕЗ Инфицирование лимфатических узлов в заглоточном пространстве
 КЛИНИКА • Шумное дыхание (нарушение вдоха и выдоха), гнусавость • Улучшение дыхания в горизонтальном положении ребенка • Интоксикационный синдром • Наличие шарообразного выпячивания, флюктуирующего при пальпации на задней стенке глотки
КЛИНИКА • Шумное дыхание (нарушение вдоха и выдоха), гнусавость • Улучшение дыхания в горизонтальном положении ребенка • Интоксикационный синдром • Наличие шарообразного выпячивания, флюктуирующего при пальпации на задней стенке глотки
 Осложнения • Аспирационная пневмония • Задний медиастенит • Летальный исход Дифференциальная диагностика • С туберкулезным спондиллитом (болезнь Потта)холодный абсцесс, не бывает флюктуации • С остеомиелитом позвонков шейного отдела
Осложнения • Аспирационная пневмония • Задний медиастенит • Летальный исход Дифференциальная диагностика • С туберкулезным спондиллитом (болезнь Потта)холодный абсцесс, не бывает флюктуации • С остеомиелитом позвонков шейного отдела
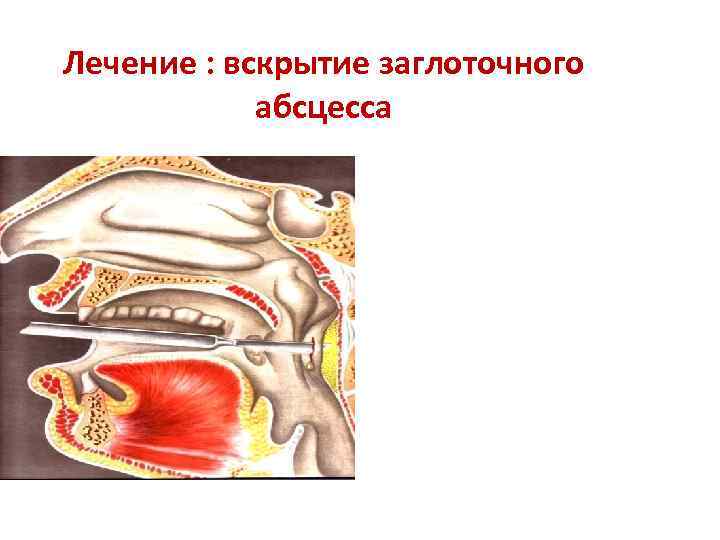 Лечение : вскрытие заглоточного абсцесса
Лечение : вскрытие заглоточного абсцесса



