Виразкова хвороба.ppt
- Количество слайдов: 39

Івано-Франківський національний медичний університет Виразкова хвороба шлунка та дванадцятипалої кишки Вишиванюк Віра Юріївна Кафедра внутрішньої медицини № 1 ІФНМУ
Виразкова хвороба хронічне поліетіологічне рецидивуюче захворювання гастродуоденальної зони, яке характеризується утворенням хронічної виразки

Виразка – глибокий дефект слизової оболонки з обов’язковим руйнуванням власної м'язової пластинки, заживлення якого відбувається з утворенням сполучнотканинного рубця Види дефектів слизової оболонки гастродуоденальної зони: 1. Ерозія – дефект епітеліального шару слизової оболонки, який не досягає власної пластинки 2. Гостра виразка (стресові виразки Сельє, опікові виразки Крювельє) 3. Хронічна виразка (власне ВХ) – особливий морфологічний утвір ерозія гостра хронічна епітелій власна пл. підслизова м'язова сероза

Історія вивчення ВХ Як причина смерті, гастродуоденальні звиразкування спостерігаються ще в давніх єгиптян, але лише з часів Гіппократа, Цельса та Авіцени з'являються повідомлення про успішне лікування таких пацієнтів. n n n Лише в 1586 році вперше Марселло Донату в процесі вскриття трупа виявив і описав виразку шлунка. Через 100 років 1688 році Джон ван Мюре зробив першу доповідь про виразку дванадцятипалої кишки (ДПК). Науковий підхід до проблеми ВХ починається з 1856 року з оригінального опису та узагальнення Жаном Крювельє результатів 30 -річних спостережень за хворими з виразкою шлунка. В подальшому ці дані лише деталізувалися та уточнювалися Практично до середини ХХ ст. вважалося, що за допомогою лише правильно та ретельно зібраного анамнезу можна з практично 100% точністю встановити діагноз ВХ. Поступово в медичну практику почали входити нові методи прижиттєвої діагностики захворювань ШКТ і виявилося, що на ВХ хворіють набагато частіше, ніж вважалося раніше Жан Крювельє 1791 -1874

Особливості поширення ВХ ВХ є найбільш одним з найбільш поширених захворювань ШКТ (15 -18% всіх захворювань ШКТ) На ВХ хворіє 7 -14% дорослого населення земної кулі Чоловіки хворіють в 3 -4 рази частіше, ніж жінки Найвища захворюваність серед осіб 21 -40 років Міські жителі хворіють в 2 -3 рази частіше, ніж сільські За даними різних років у США на лікування ВХ витрачається від 3, 1 до 5, 7 млрд. доларів!

Етіологія ВХ 4 причини пептичних виразок (Український консенсус з діагностики і лікування ВХ, травень 2000): 1. Інфекція Нelicobacter pylori (Нр-асоційована ВХ) 2. Пептичні виразки внаслідок прийому медикаментів, в першу чергу аспірину та нестероїдних протизапальних препаратів 3. Виразки внаслідок патологічної гіперсекреції (при гастриномі, гіперкальціємії) 4. Змішані (при хворобі Крона, саркоїдозі) симптоматичні

Сприяючі фактори 1. Можливо модифікувати а) аліментарний фактор (механічна теорія L. Aschoff, 1912) б) шкідливі звички (зловживання алкоголем, кавою, куріння спричиняють хронічну ішемію слизової оболонки) в) психо-емоційні фактори (кортико-вісцеральна теорія К. М. Бикова, І. Т. Курцина, 1949) г) професійні фактори (нервово-психічні та фізичні перевантаження в поєднанні з неповноцінним відпочинком та порушенням режиму харчування) д) черепно-мозкові травми д) супутні захворювання (гастрит, дуоденіт, гастродуоденіт)

Сприяючі фактори 2. Не можливо модифікувати а) стать та вік б) генетичні фактори - збільшення кількості обкладових клітин - генетично зумовлений дефіцит фукоглікопротеїдів (основні гастропротектори) в шлунковому слизу - високий рівень пепсиногену І та ІІ - посилене вивільнення гастрину у відповідь на їжу - 0 (І) група крові - порушення продукції секреторного Ig. A - зниження активності α 1 -антитрипсину та вмісту α 2 макроглобуліну (інгібітори протеолітичних ферментів)
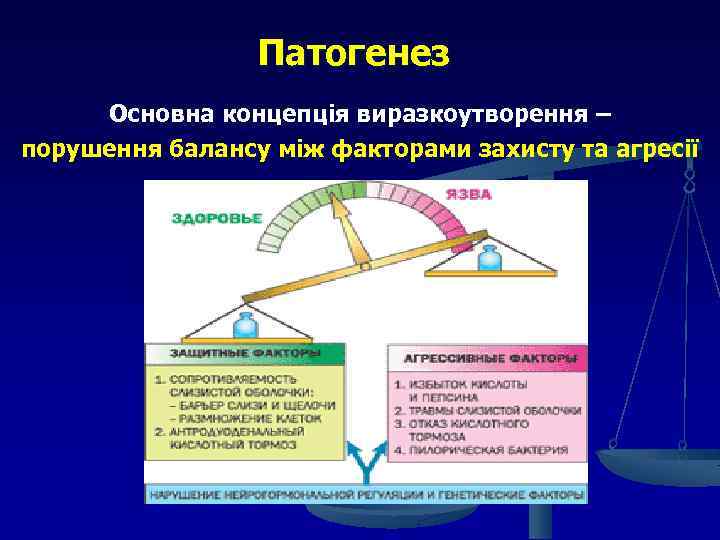
Патогенез Основна концепція виразкоутворення – порушення балансу між факторами захисту та агресії
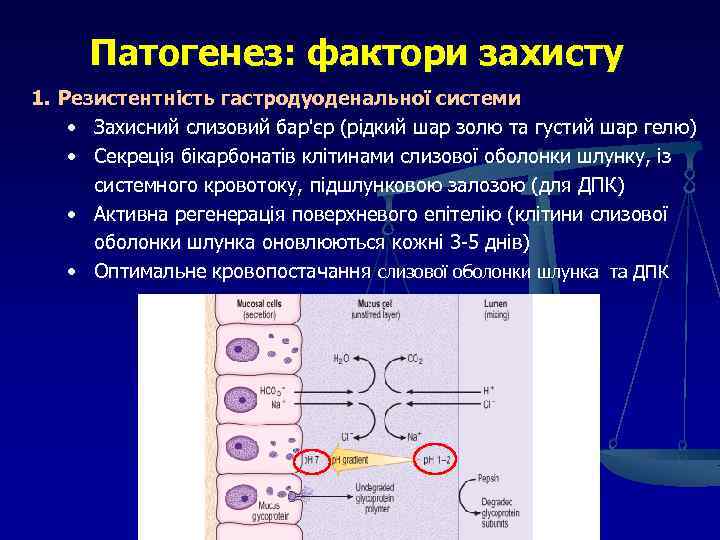
Патогенез: фактори захисту 1. Резистентність гастродуоденальної системи • Захисний слизовий бар'єр (рідкий шар золю та густий шар гелю) • Секреція бікарбонатів клітинами слизової оболонки шлунку, із системного кровотоку, підшлунковою залозою (для ДПК) • Активна регенерація поверхневого епітелію (клітини слизової оболонки шлунка оновлюються кожні 3 -5 днів) • Оптимальне кровопостачання слизової оболонки шлунка та ДПК

Патогенез: фактори захисту 2. Антробульбарне гальмування синтезу HCl за механізмом зворотного зв'язку (соматостатин, секретин, ентерогастрон + спазм пілоруса) 3. Локальний синтез захисних простагландинів, енкефалінів Простагландини (особливо Е 2) здійснюють цитопротекцію шляхом: • Пригнічення активності парієтальних клітин • Стимуляція синтезу слизу та бікарбонатів слизовою оболонкою • Зниження зворотної дифузії іонів Н+ • Збільшення інтенсивності кровотоку до слизової оболонки • Посилення процесів регенерації епітелію 4. Протиульцерогенні аліментарні фактори – харчові волокна (гречана, вівсяна крупи, кукурудзяна мука), сир, молоко

Патогенез: фактори агресії 1. Кислото-пептичний фактор (гіперпродукція HCl та пепсину) • Гіперплазія парієтальних (обкладових) клітин • Гіперплазія головних клітин • Ваготонія • Підвищення чутливості шлункових залоз до нервової та гуморальної регуляції 2. Гастродуоденальна дисмоторика • Прискорення моторно-евакуаторної функції шлунка • Дуоденогастральний рефлюкс • Гастродуоденостаз 3. Зворотна дифузія іонів Н+ 4. Проульцерогенні аліментарні фактори (гостра, гаряча їжа, спеції, нерегулярний режим харчування) 5. Аутоімунні фактори 6. Хелікобактерна інфекція

Helicobacter pylori 1983 – австралійські вчені Р. Уорен та Б. Маршал відкрили Campylobacter pyloridis (Helicobacter pylori) 2005 – присудження Нобелівської премії в галузі медицини ”за відкриття бактерії Helicobacter pylori та її ролі у виникненні гастриту та ВХ” J. Robin Warren, нар. 1937 Barry J. Marshall, нар. 1951 Н. рylori – основна причина 95 -98% дуоденальних виразок та 80% виразок шлунку

Helicobacter pylori Грамнегативна мікроаерофільна вигнута S-подібна чи спіралевидна бактерія довжиною 2, 5 -3, 5 мкм з 2 -6 джгутиками. Оптимальне р. Н для неї 6, 5 -7, 5 Н. рylori продукує: • уреаза • муциназа • фосфоліпаза • супероксиддисмутаза • гемолізин • вакуолізуючий цитотоксин • білки-адгезини
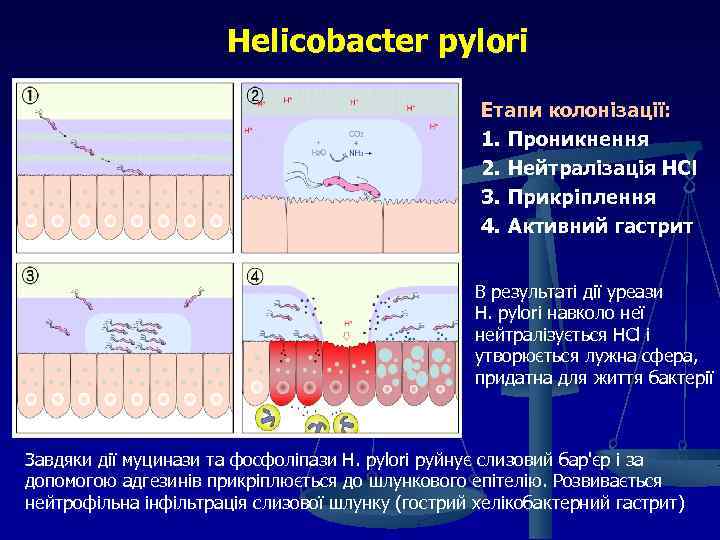
Helicobacter pylori Етапи колонізації: 1. Проникнення 2. Нейтралізація HCl 3. Прикріплення 4. Активний гастрит В результаті дії уреази Н. рylori навколо неї нейтралізується HCl і утворюється лужна сфера, придатна для життя бактерії Завдяки дії муцинази та фосфоліпази Н. рylori руйнує слизовий бар'єр і за допомогою адгезинів прикріплюється до шлункового епітелію. Розвивається нейтрофільна інфільтрація слизової шлунку (гострий хелікобактерний гастрит)
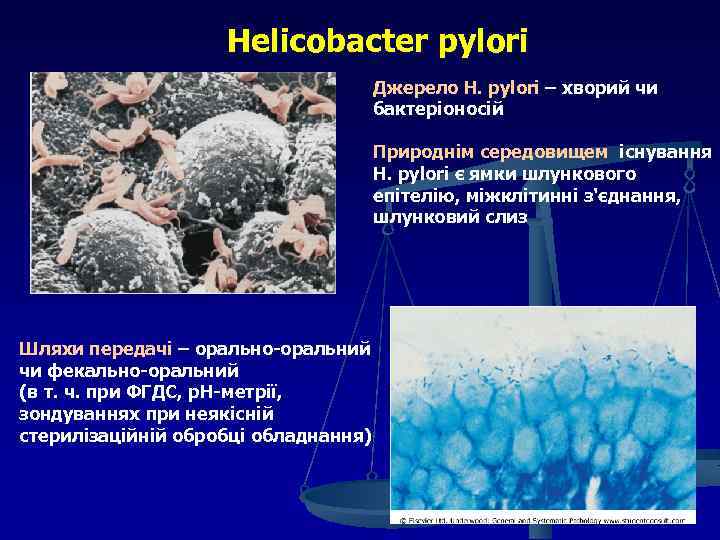
Helicobacter pylori Джерело Н. рylori – хворий чи бактеріоносій Природнім середовищем існування Н. рylori є ямки шлункового епітелію, міжклітинні з'єднання, шлунковий слиз Шляхи передачі – орально-оральний чи фекально-оральний (в т. ч. при ФГДС, р. Н-метрії, зондуваннях при неякісній стерилізаційній обробці обладнання)
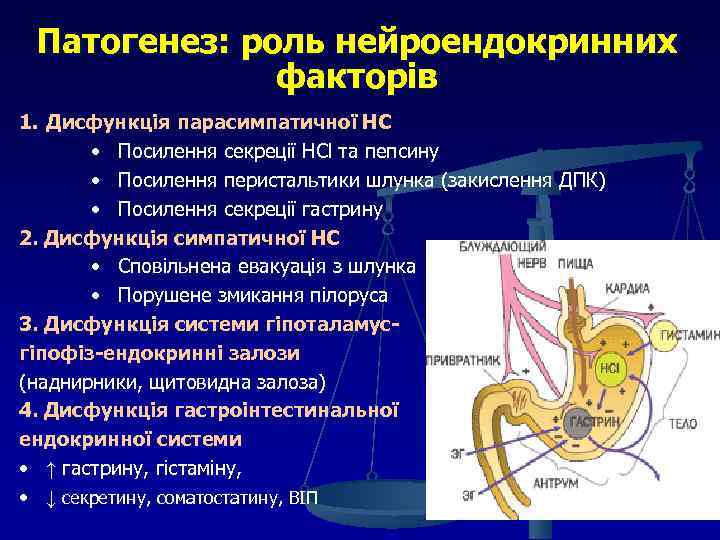
Патогенез: роль нейроендокринних факторів 1. Дисфункція парасимпатичної НС • Посилення секреції HCl та пепсину • Посилення перистальтики шлунка (закислення ДПК) • Посилення секреції гастрину 2. Дисфункція симпатичної НС • Сповільнена евакуація з шлунка • Порушене змикання пілоруса 3. Дисфункція системи гіпоталамусгіпофіз-ендокринні залози (наднирники, щитовидна залоза) 4. Дисфункція гастроінтестинальної ендокринної системи • ↑ гастрину, гістаміну, • ↓ секретину, соматостатину, ВІП
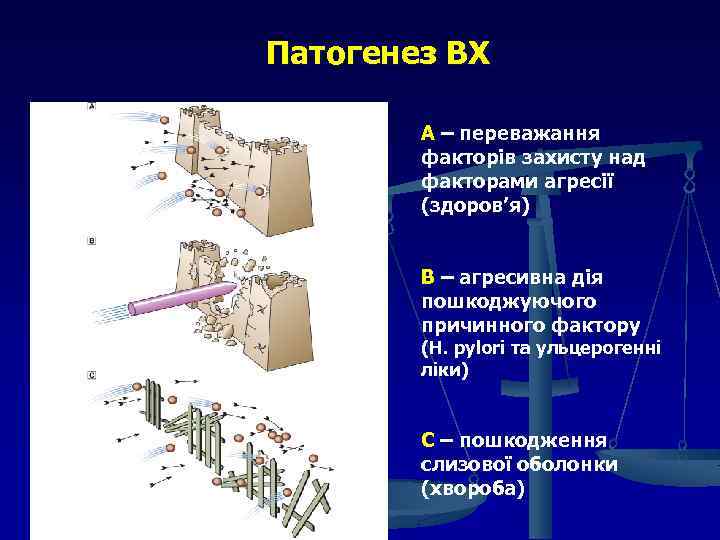
Патогенез ВХ А – переважання факторів захисту над факторами агресії (здоров’я) В – агресивна дія пошкоджуючого причинного фактору (Н. рylori та ульцерогенні ліки) С – пошкодження слизової оболонки (хвороба)
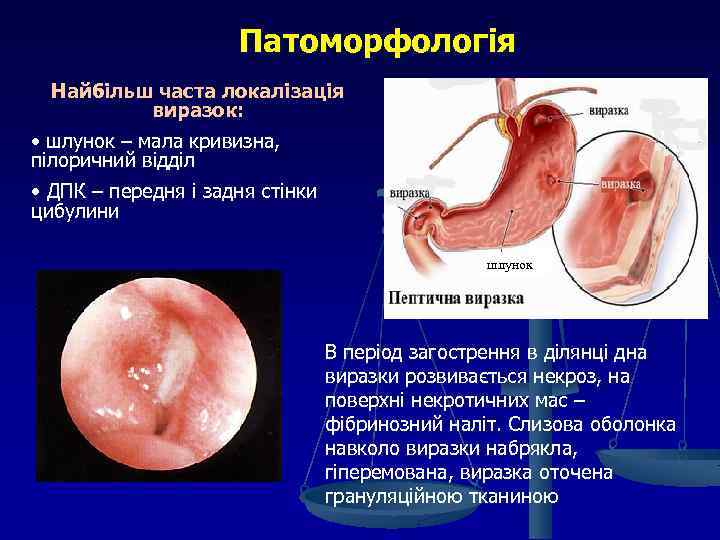
Патоморфологія Найбільш часта локалізація виразок: • шлунок – мала кривизна, пілоричний відділ • ДПК – передня і задня стінки цибулини шлунок В період загострення в ділянці дна виразки розвивається некроз, на поверхні некротичних мас – фібринозний наліт. Слизова оболонка навколо виразки набрякла, гіперемована, виразка оточена грануляційною тканиною
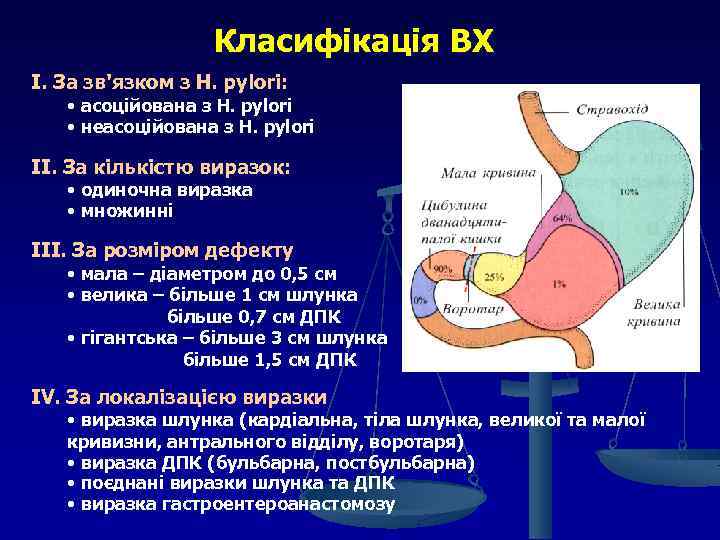
Класифікація ВХ І. За зв'язком з H. pylori: • асоційована з H. pylori • неасоційована з H. pylori ІІ. За кількістю виразок: • одиночна виразка • множинні ІІІ. За розміром дефекту • мала – діаметром до 0, 5 см • велика – більше 1 см шлунка більше 0, 7 см ДПК • гігантська – більше 3 см шлунка більше 1, 5 см ДПК ІV. За локалізацією виразки • виразка шлунка (кардіальна, тіла шлунка, великої та малої кривизни, антрального відділу, воротаря) • виразка ДПК (бульбарна, постбульбарна) • поєднані виразки шлунка та ДПК • виразка гастроентероанастомозу

Класифікація ВХ V. За характером перебігу: • вперше виявлена • легкий перебіг • перебіг середньої тяжкості • тяжкий перебіг (ускладнений) МКХ-10: К 25 – виразка шлунку К 26 – виразка ДПК VІ. Фази перебігу: • загострення • ремісія VІІ. За характером шлункової секреції: • зі збереженою секреторною функцією • з підвищеною • зі зниженою VІІІ. Стадії рубцювання • фаза ”червоного” рубця • фаза ”білого” рубця
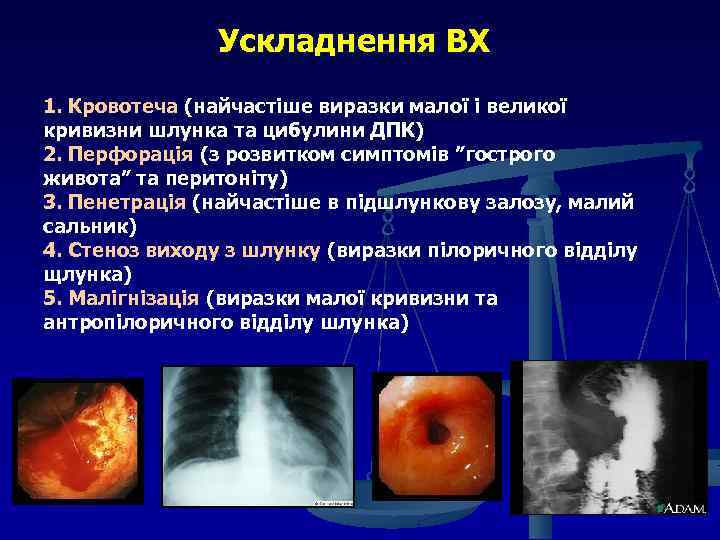
Ускладнення ВХ 1. Кровотеча (найчастіше виразки малої і великої кривизни шлунка та цибулини ДПК) 2. Перфорація (з розвитком симптомів ”гострого живота” та перитоніту) 3. Пенетрація (найчастіше в підшлункову залозу, малий сальник) 4. Стеноз виходу з шлунку (виразки пілоричного відділу щлунка) 5. Малігнізація (виразки малої кривизни та антропілоричного відділу шлунка)

Клінічна картина: скарги Больовий синдром Локалізація – найчастіше епігастральна ділянка під мечевидним відростком. Переважно хворий чітко вказує на одну точку, рідше – дифузний біль Іррадіація – не характерна. Виникнення її свідчить про пенетрацію виразки (найчастіше в підшлункову залозу) Інтенсивність – частіше тупий, ниючий, важкість в епігастрії; рідше – переймоподібний, інтенсивний, супроводжується блюванням (поява гострого болю вказує на виникнення перфорації, раптове зникнення гострого болю характерне для кровотечі) Зв’язок з прийомом їжі: • Ранній (через 20 -30 хв) – виразка кардії і тіла шлунка • Пізній (через 1, 5 -2 год) – виразка тіла та антрального відділу • Голодний, нічний біль (через 6 -7 год) – виразка пілоричного відділу та ДПК (минає після прийому їжі) Полегшення болю – прийом соди, молока, антацидів, спазмолітиків Сезонність – весняно-осінні загострення

Клінічна картина: скарги Диспепсичний синдром Печія – характерна для гіперацидного стану Відрижка – кислим (гіперацидітас), найчастіше при виразках кардії Нудота – в результаті підвищення дуоденального тиску та дуоденогастрального рефлюксу Блювання – на висоті болю, приносить полегшення Апетит – при гіперацидності посилений, при зниженій секреції знижений • сітофобія – відмова від їжі через страх виникнення болю Зміни стільця • закрепи – дуже характерні для гіперацидності в результаті спастичної дискінезії товстої кишки на фоні дієти, ліжкового режиму, прийому ліків • проноси – при виникненні реактивного панкреатиту Астеновегетативний синдром Підвищена втомлюваність, слабкість, зниження працездатності Іпохондричний синдром: поганий настрій, дратівливість, розлади сну

Клінічна картина: об'єктивні дані Вимушене положення – можливе при глибокій виразці з втягненням очеревини (перигастрит) Язик – обкладений білим налетом, сосочки гіпертрофовані при гіперацидному стані, атрофовані – при гіпоацидному стані Огляд – живіт частіше втягнутий Перкусія – позитивний симптом Менделя Поверхнева пальпація – можливе локальне напруження м'язів передньої черевної стінки Глибока пальпація – болючість в епігастральній ділянці: більше справа при виразці ДПК, зліва – при виразці шлунку

План обстеження 1. Загальний аналіз крові (зниження вмісту гемоглобіну і еритроцитів) 2. Біохімічний аналіз крові (загальний білок, його фракції, білірубін, амінотрансферази, глюкоза, електроліти, α-амілаза) 3. Аналіз калу на приховану кров 4. Фіброгастродуоденоскопія з біопсією 5. Рентгенологічне обстеження 6. Вивчення секреторної функції шлунка (фракційне зондування та р. Н-метрія) 7. Діагностика хелікобактерної інфекції 8. Морфологічне дослідження біоптатів 9. УЗД органів черевної порожнини
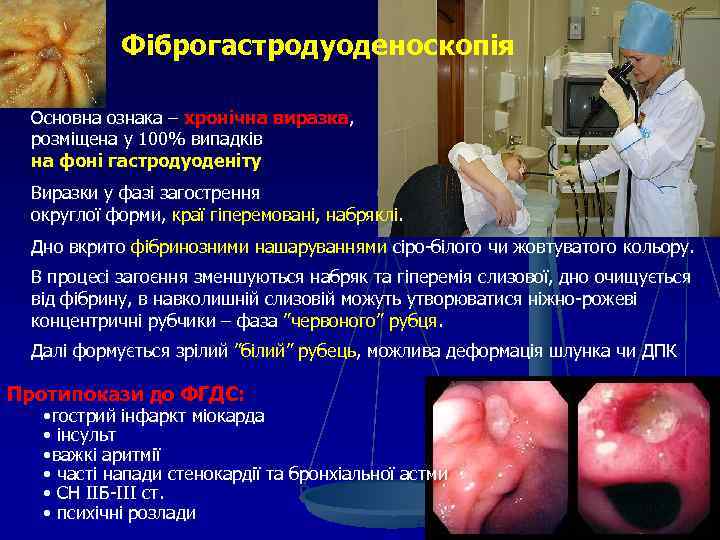
Фіброгастродуоденоскопія Основна ознака – хронічна виразка, розміщена у 100% випадків на фоні гастродуоденіту Виразки у фазі загострення округлої форми, краї гіперемовані, набряклі. Дно вкрито фібринозними нашаруваннями сіро-білого чи жовтуватого кольору. В процесі загоєння зменшуються набряк та гіперемія слизової, дно очищується від фібрину, в навколишній слизовій можуть утворюватися ніжно-рожеві концентричні рубчики – фаза ”червоного” рубця. Далі формується зрілий ”білий” рубець, можлива деформація шлунка чи ДПК Протипокази до ФГДС: • гострий інфаркт міокарда • інсульт • важкі аритмії • часті напади стенокардії та бронхіальної астми • СН ІІБ-ІІІ ст. • психічні розлади

Рентгенологічне обстеження шлунка та ДПК Прямий рентгенологічний симптом: • Симптом ”ніші” Непрямі рентгенонологічні ознаки виразки: • Конвергенція складок • Запальний вал навколо виразки • Симптом де Кервена (”вказівного пальця”) • Гіперсекреція натще • Локальне порушення перистальтики • Дуоденогастральний рефлюкс • Деформація шлунка/цибулини ДПК (перигастрит, перидуоденіт) Протипокази до Rtg-скопії: • • вагітність підозра на кровотечу підозра на перфорацію ранній постгеморагічний період

Інтрагастральна топографічна р. Н-метрія Режими: • експрес-р. Н-метрія • р. Н-моніторинг Функціональні інтервали: р. Н р. Н 7, 0 -7, 5 3, 6 -6, 9 2, 3 -3, 5 1, 6 -2, 2 1, 3 -1, 5 0, 9 -1, 2 (ФІ (ФІ (ФІ р. Н 0 р. Н 1 р. Н 2 р. Н 3 р. Н 4 р. Н 5 − анацидність) − гіпоацидність виражена) – гіпоацидність помірна) − нормоацидність) – гіперацидність помірна) – гіперацидність виражена) Розподіл за вираженістю: • мінімальна (до 25% загальної кількості вимірювань р. Н) • селективна (26 -50%); • абсолютна (51 -75%) • субтотальна (76 -99%) • тотальна (100%)
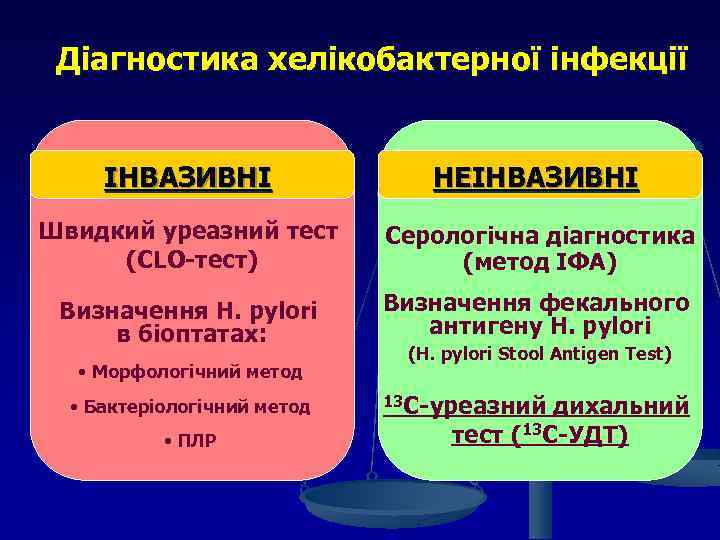
Діагностика хелікобактерної інфекції ІНВАЗИВНІ НЕІНВАЗИВНІ Швидкий уреазний тест (CLO-тест) Серологічна діагностика (метод ІФА) Визначення H. pylori в біоптатах: Визначення фекального антигену H. pylori • Морфологічний метод • Бактеріологічний метод • ПЛР (H. pylori Stool Antigen Test) 13 C-уреазний дихальний тест (13 С-УДТ)

13 С-уреазний дихальний тест – ”золотий” стандарт діагностики H. pylori Переваги: • неінвазивність • відсутність протипоказів • швидкість отримання результату • точність (чутливість – 98%, специфічність – 98%) Інфрачервоний спектральний аналізатор IRIS (Wagner, Німеччина) Негативним є результат до 2, 5‰, 2, 5 -3, 5‰ – сумнівний, більше 3, 5‰ – позитивний • 3, 5 -20‰ – слабкий ступінь обсіменіння • 20 -40‰ – середній • більше 40‰ - високий Мішечки з видихуваним повітрям та мундштуки для тесту

Диференційний діагноз 1. Функціональна диспепсія 2. ГЕРХ 3. Хронічний гастродуоденіт 4. Виразка шлунка/ДПК 5. Специфічні ураження шлунка (туберкульоз, сифіліс) 6. Рак шлунка 7. Гострий та хронічний холецистит 8. Гострий та хронічний панкреатит 9. Абдомінальна форма інфаркту міокарда

Лікування ВХ Немедикаментозна терапія 1. Усунення дії шкідливих факторів (ульцерогенні ліки, куріння, алкоголь) 2. Дієта – механічно, термічно, хімічно щадна їжа (перші 3 дні 3. стіл 1 а, 1 б, далі – стіл 1) 4. 3. Лікувальний режим – нестрогий ліжковий режим 7 -10 днів + ЛФК Фармакотерапія 1. Антисекреторні засоби 2. Антациди 3. Гастроцитопротектори 4. Репаранти 5. Засоби, що нормалізують моторику 6. Препарати центральної дії 7. Ерадикація хелікобактерної інфекції

І. Антисекреторні засоби 1. М-холінолітичні засоби А) неселективні - Атропіну сульфат – по 0, 1%-1 мл п/шк - Метацин – 2 мг 3 р/д - Платифіліну гідротартрат – 1 -2 мл 0, 2% 2 -3 р/д Б) селективні М 1 -холінолітики - Гастроцепін 25 -50 мг 3 р/д або 2 мл в/м 2 -3 р/д 2. Н 2 -гістаміноблокатори - Циметидин – знято з виробництва Ранітидин – 150 мг 2 р/д Фамотидин (квамател) – 20 -40 мг 2 р/д РО, в/в Нізатидин – 150 мг 2 р/д Роксатидин – 75 мг 2 р/д 3. Антагоністи гастринових рецеторів - Проглумід по 20 -40 мг 4 -5 р/д 4. Інгібітори протонної помпи (Н+К+-АТФази) - Омепразол (лосек, омеп, омез) 20 мг 2 р/д Лансопразол (ланцерол, ланзап) 30 мг 2 р/д Пантопразол (контролок) 40 мг 2 р/д Рабепразол (парієт) 40 мг 2 р/д Езомепразол (нексіум) 20 мг 2 р/д або 40 мг 1 р/д

ІІ. Антациди і адсорбенти 1. Антациди, які всмоктуються Діють швидко, але короткочасно - Натрію гідрокарбонат - Магнію оксид 0, 5 -1, 0 через 1 і 3 год після їжі і на ніч - Кальцію карбонат - Ренні (680 мг Ca. CO 3 і 80 мг Mg. CO 3) 1 -2 таб. 4 р/д 2. Антациди, які не всмоктуються Діють більш тривало, можуть спричиняти закрепи - Альмагель (алюмінію і магнію гідрооксид) - Альмагель А (альмагель з анестезином) - Маалокс – гель, таблетки, пакетики 1 ст. л. 3 р/д між їжею і на ніч - Фосфалюгель – пакетики по 16 г 3. Адсорбенти - Де-нол (вісмуту субцитрат колоїдний) 120 мг 4 р/д – утворює захисну плівку на пошкодженому епітелії, має антихелікобактерні властивості - Гастронорм - Вікалін (вісмуту нітрат основний+ Mg. CO 3+Na. HCO 3) - Вікаїр Забарвлюють кал в чорний колір

ІІІ. Гастроцитопротертори 1. Синтетичні аналоги простагландинів (ПГ Е 2) (посилюють синтез бікарбонатів, слизу, фосфоліпідів, нормалізують кровообіг слизової) - Мізопростол (сайтотек) 0, 2 -0, 4 4 р/д 4 -8 тиж. - Енпростил 35 мг 3 р/д 2. Вентер (сукральфат) – 1, 0 3 р/д через 1 год після їжі і на ніч Зв'язує білки пошкодженої слизової з утворенням захисної плівки. Не впливає на кислотність 3. Смекта (діоктаедричний смектид) – стабілізатор слизової – 1 пакетик 3 р/д ІV. Засоби, що нормалізують моторику - Метоклопрамід (церукал) – блокатор дофамінових рецепторів 10 мг 2 р/д в/м - Домперідон (мотиліум) – антагоніст дофаміну – 10 мг 2 р/д V. Репаранти - Солкосерил – 2 мл 2 -3 р/д в/м - Калефлон 0, 1 -0, 2 3 р/д - Обліпихова олія 0, 5 ст. л. 3 р/д 3 -4 тижні VІ. Засоби центральної дії - Сульпірид (еглоніл) – центральний холінолітик з нейролептичною дією – 100 мг 2 р/д РО або в/м - Даларгін 1 мг 2 р/д в/в або в/м

VІІ. Антихелікобактерна терапія Проводиться згідно рекомендацій the Maastricht Consensus 1997 – Маастрихтський консенсус-1 (Маастрихт) вперше офіційно регламентував необхідність ерадикації H. pylori, розробив перші схеми лікування, покази та протипокази до нього 2000 – Маастрихтський консенсус-2 (Рим) на основі отриманого досвіду доповнив покази до ерадикації, розробив рекомендації щодо ерадикації першої та другої лінії 2005 – Маастрихтський консенсус-3 (Флоренція) звузив контингент осіб, яким потрібно проводити ерадикацію. При цьому підходи до лікування не змінилися

Антихелікобактерна терапія Ерадикація H. pylori обов'язково повинна проводитись: • усім хворим на ВХ, асоційовану з H. pylori • хворим з MALT-лімфомою • хворі на атрофічний гастрит • після резекції шлунка з приводу ранньої стадії раку шлунка Терапія першої лінії (7 днів): • інгібітор протонної помпи в стандартній дозі 2 р/д • кларитроміцин по 500 мг 2 р/д • амоксицилін по 1000 мг 2 р/д (або метронідазол по 500 мг 2 р/д) Терапія другої лінії (10 -14 днів): • інгібітор протонної помпи в стандартній дозі 2 р/д • вісмуту субцитрат по 120 мг 4 р/д • метронідазол по 500 мг 3 р/д • тетрациклін по 500 мг 4 р/д Контроль ерадикації через 4 тижні після закінчення лікування з допомогою 13 С-УДТ

Виразка виникає не від того, що ми їмо, . . . а від того, що з'їдає нас. Марі Монтегю
Виразкова хвороба.ppt