GASTROINTESTINAL_NYJ_RAK_Golotyuk_V_V_ukr.ppt
- Количество слайдов: 119
 Івано-Франківський національний медичний університет Курс онкології РАК СТРАВОХОДУ, ШЛУНКА, ГУБИ І СЛИЗОВОЇ РОТА Доцент Голотюк В. В.
Івано-Франківський національний медичний університет Курс онкології РАК СТРАВОХОДУ, ШЛУНКА, ГУБИ І СЛИЗОВОЇ РОТА Доцент Голотюк В. В.
 РАК СТРАВОХОДУ
РАК СТРАВОХОДУ
 Рак стравоходу (РС) n n n n в структурі онкозахворюваності РС займає 6 місце; 5% РС від усіх пухлин гастроінтестинального тракту; чоловіки хворіють в 5 -10 разів частіше, ніж жінки; пік захворюваності - в 50 -60 років; в Західній Європі і США відзначається щорічний 5% приріст захворюваності; найвища (5, 4 - 6, 7) захворюваність у Вінницькій, Чернігівській, Житомирській, Кіровоградській, Черкаській, Сумській областях; більш низька захворюваність (менше 4, 0) у східному та південному регіонах і мінімальна (2, 6) - на заході країни, у Закарпатській та Івано-Франківській областях; показники 5 -річного виживання хворих на РС 3, 5 - 13%.
Рак стравоходу (РС) n n n n в структурі онкозахворюваності РС займає 6 місце; 5% РС від усіх пухлин гастроінтестинального тракту; чоловіки хворіють в 5 -10 разів частіше, ніж жінки; пік захворюваності - в 50 -60 років; в Західній Європі і США відзначається щорічний 5% приріст захворюваності; найвища (5, 4 - 6, 7) захворюваність у Вінницькій, Чернігівській, Житомирській, Кіровоградській, Черкаській, Сумській областях; більш низька захворюваність (менше 4, 0) у східному та південному регіонах і мінімальна (2, 6) - на заході країни, у Закарпатській та Івано-Франківській областях; показники 5 -річного виживання хворих на РС 3, 5 - 13%.
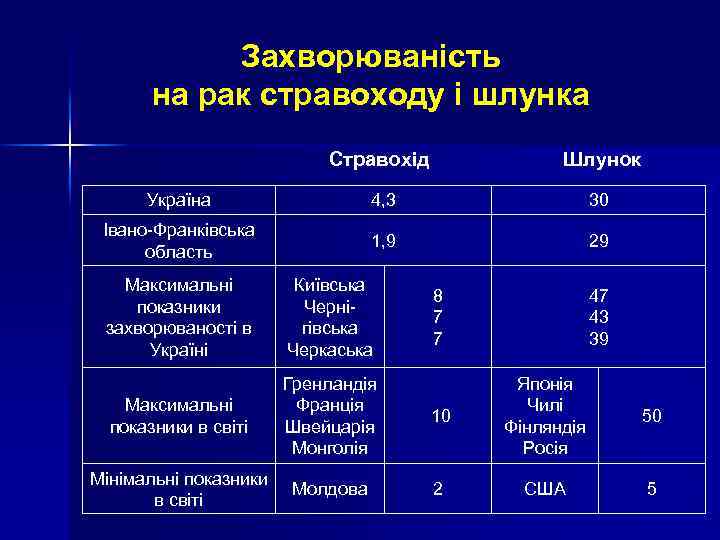 Захворюваність на рак стравоходу і шлунка Стравохід Шлунок Україна 4, 3 30 Івано-Франківська область 1, 9 29 Максимальні показники захворюваності в Україні Київська Чернігівська Черкаська Максимальні показники в світі Гренландія Франція 10 Швейцарія Монголія Мінімальні показники в світі Молдова 8 7 7 2 47 43 39 Японія Чилі Фінляндія Росія 50 США 5
Захворюваність на рак стравоходу і шлунка Стравохід Шлунок Україна 4, 3 30 Івано-Франківська область 1, 9 29 Максимальні показники захворюваності в Україні Київська Чернігівська Черкаська Максимальні показники в світі Гренландія Франція 10 Швейцарія Монголія Мінімальні показники в світі Молдова 8 7 7 2 47 43 39 Японія Чилі Фінляндія Росія 50 США 5
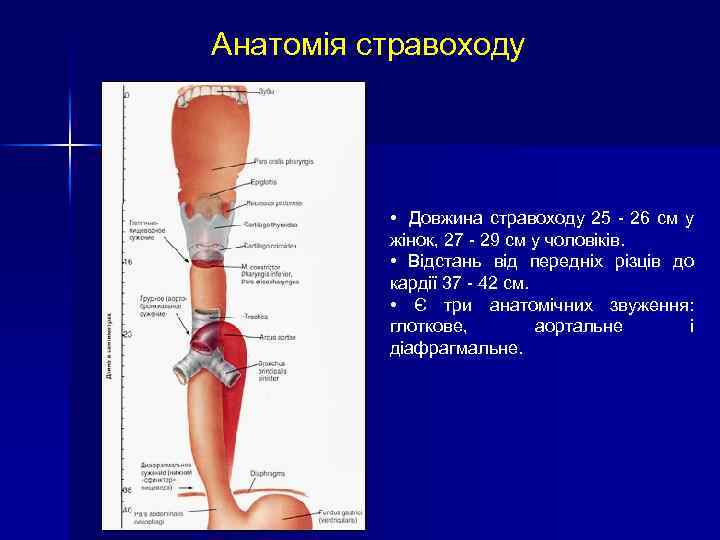 Анатомія стравоходу • Довжина стравоходу 25 - 26 см у жінок, 27 - 29 см у чоловіків. • Відстань від передніх різців до кардії 37 - 42 см. • Є три анатомічних звуження: глоткове, аортальне і діафрагмальне.
Анатомія стравоходу • Довжина стравоходу 25 - 26 см у жінок, 27 - 29 см у чоловіків. • Відстань від передніх різців до кардії 37 - 42 см. • Є три анатомічних звуження: глоткове, аортальне і діафрагмальне.
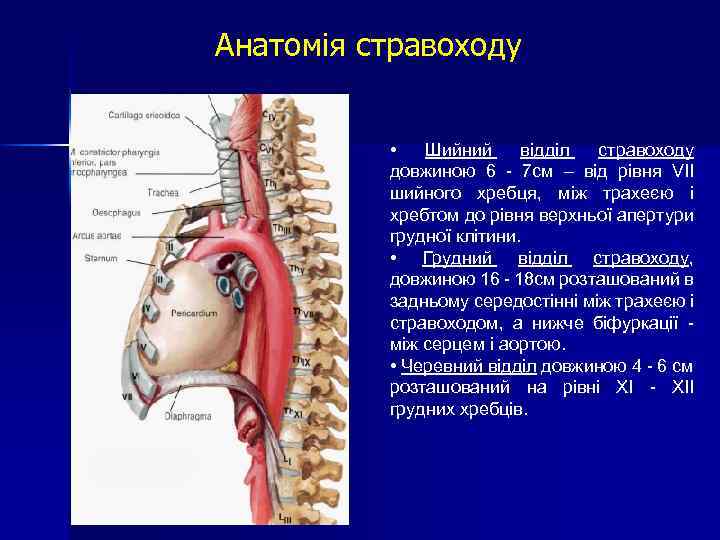 Анатомія стравоходу • Шийний відділ стравоходу довжиною 6 - 7 см – від рівня VII шийного хребця, між трахеєю і хребтом до рівня верхньої апертури грудної клітини. • Грудний відділ стравоходу, довжиною 16 - 18 см розташований в задньому середостінні між трахеєю і стравоходом, а нижче біфуркації - між серцем і аортою. • Черевний відділ довжиною 4 - 6 см розташований на рівні ХI - ХII грудних хребців.
Анатомія стравоходу • Шийний відділ стравоходу довжиною 6 - 7 см – від рівня VII шийного хребця, між трахеєю і хребтом до рівня верхньої апертури грудної клітини. • Грудний відділ стравоходу, довжиною 16 - 18 см розташований в задньому середостінні між трахеєю і стравоходом, а нижче біфуркації - між серцем і аортою. • Черевний відділ довжиною 4 - 6 см розташований на рівні ХI - ХII грудних хребців.
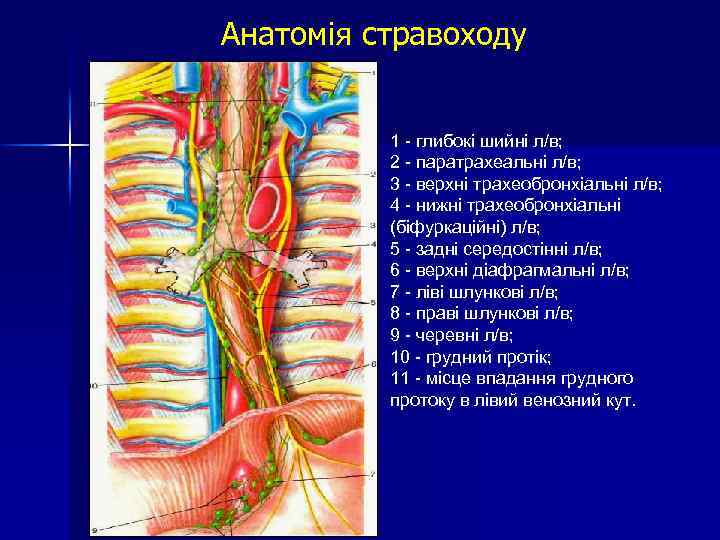 Анатомія стравоходу 1 - глибокі шийні л/в; 2 - паратрахеальні л/в; 3 - верхні трахеобронхіальні л/в; 4 - нижні трахеобронхіальні (біфуркаційні) л/в; 5 - задні середостінні л/в; 6 - верхні діафрагмальні л/в; 7 - ліві шлункові л/в; 8 - праві шлункові л/в; 9 - черевні л/в; 10 - грудний протік; 11 - місце впадання грудного протоку в лівий венозний кут.
Анатомія стравоходу 1 - глибокі шийні л/в; 2 - паратрахеальні л/в; 3 - верхні трахеобронхіальні л/в; 4 - нижні трахеобронхіальні (біфуркаційні) л/в; 5 - задні середостінні л/в; 6 - верхні діафрагмальні л/в; 7 - ліві шлункові л/в; 8 - праві шлункові л/в; 9 - черевні л/в; 10 - грудний протік; 11 - місце впадання грудного протоку в лівий венозний кут.
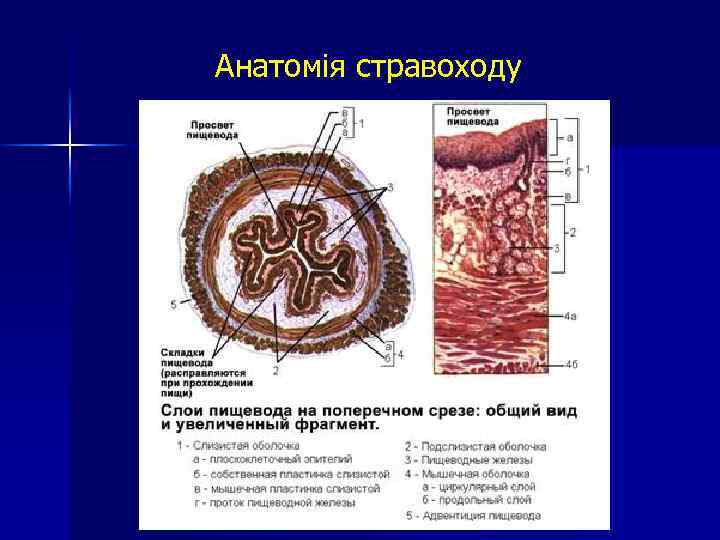 Анатомія стравоходу
Анатомія стравоходу
 Фактори ризику для раку стравоходу n n Куріння Алкоголь Ожиріння - підвищена маса тіла і малорухливий спосіб життя ведуть до збільшення внутрішньочеревного тиску, що, відповідно, на тлі переїдання викликає рефлюксну хворобу Дієта: вживання надмірно гарячої або холодної їжі, гострої їжі, сирої риби
Фактори ризику для раку стравоходу n n Куріння Алкоголь Ожиріння - підвищена маса тіла і малорухливий спосіб життя ведуть до збільшення внутрішньочеревного тиску, що, відповідно, на тлі переїдання викликає рефлюксну хворобу Дієта: вживання надмірно гарячої або холодної їжі, гострої їжі, сирої риби
 Передракові захворювання стравоходу • Лейкоплакія, папіломавірусна інфекція; • Хронічний езофагіт; • Стравохід Барретта; • Синдром Пламмера-Вінсона: хронічний езофагіт, зумовлений недостатністю заліза, фіброзні зміни стінки стравоходу, дисфагія і глосит. • Ахалазія: дилятація нижньогрудного відділу стравоходу внаслідок порушення моторики і дисфункції кардіального жому в 16 - 20 разів підвищує ризик розвитку раку. • Рубці і стриктури: постійна травма на тлі хронічного езофагіту, малігнізація відбувається через 20 - 30 років після опіку. • Тілоз: локальна пальмарно-плантарна кератодермія – рідкісне спадкове захворювання, що передається аутосомнодомінантним шляхом. Відзначається гіперкератоз долонь і стоп, який супроводжується папіломами слизової стравоходу.
Передракові захворювання стравоходу • Лейкоплакія, папіломавірусна інфекція; • Хронічний езофагіт; • Стравохід Барретта; • Синдром Пламмера-Вінсона: хронічний езофагіт, зумовлений недостатністю заліза, фіброзні зміни стінки стравоходу, дисфагія і глосит. • Ахалазія: дилятація нижньогрудного відділу стравоходу внаслідок порушення моторики і дисфункції кардіального жому в 16 - 20 разів підвищує ризик розвитку раку. • Рубці і стриктури: постійна травма на тлі хронічного езофагіту, малігнізація відбувається через 20 - 30 років після опіку. • Тілоз: локальна пальмарно-плантарна кератодермія – рідкісне спадкове захворювання, що передається аутосомнодомінантним шляхом. Відзначається гіперкератоз долонь і стоп, який супроводжується папіломами слизової стравоходу.
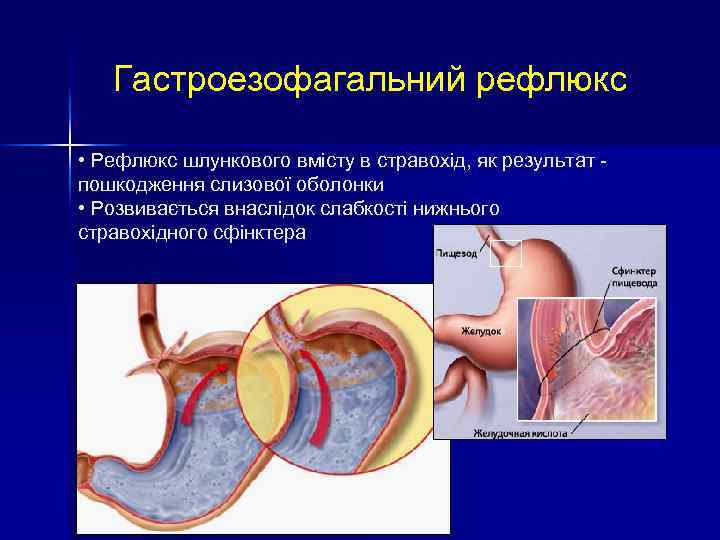 Гастроезофагальний рефлюкс • Рефлюкс шлункового вмісту в стравохід, як результат - пошкодження слизової оболонки • Розвивається внаслідок слабкості нижнього стравохідного сфінктера
Гастроезофагальний рефлюкс • Рефлюкс шлункового вмісту в стравохід, як результат - пошкодження слизової оболонки • Розвивається внаслідок слабкості нижнього стравохідного сфінктера
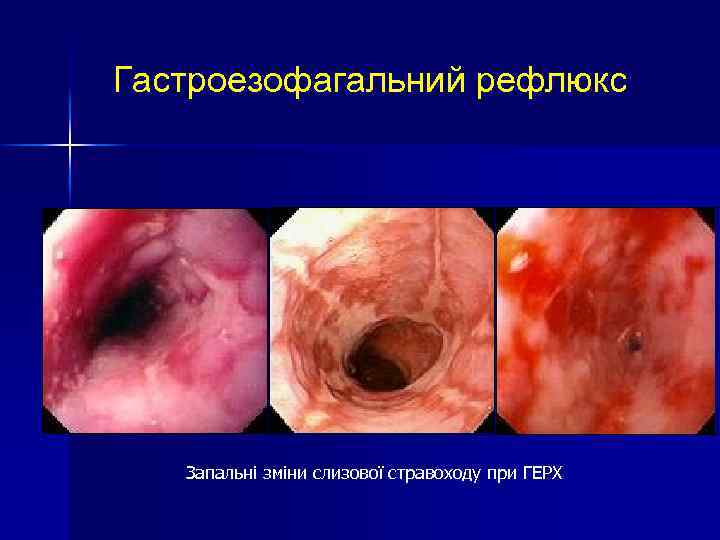 Гастроезофагальний рефлюкс Запальні зміни слизової стравоходу при ГЕРХ
Гастроезофагальний рефлюкс Запальні зміни слизової стравоходу при ГЕРХ
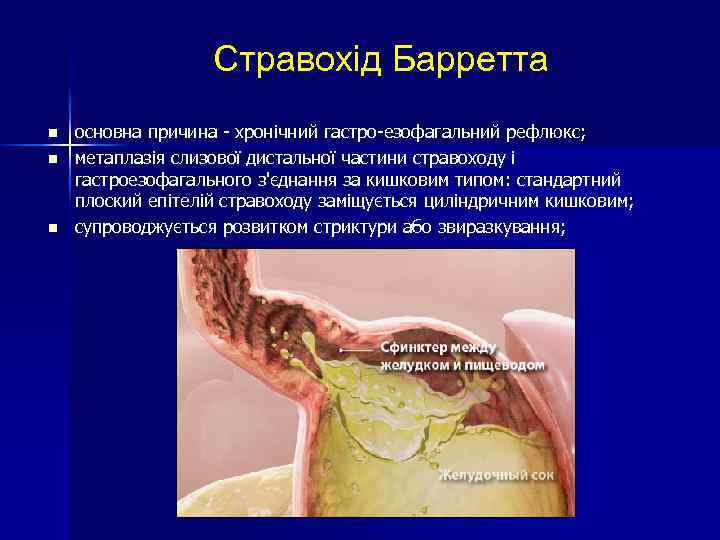 Стравохід Барретта n n n основна причина - хронічний гастро-езофагальний рефлюкс; метаплазія слизової дистальної частини стравоходу і гастроезофагального з'єднання за кишковим типом: стандартний плоский епітелій стравоходу заміщується циліндричним кишковим; супроводжується розвитком стриктури або звиразкування;
Стравохід Барретта n n n основна причина - хронічний гастро-езофагальний рефлюкс; метаплазія слизової дистальної частини стравоходу і гастроезофагального з'єднання за кишковим типом: стандартний плоский епітелій стравоходу заміщується циліндричним кишковим; супроводжується розвитком стриктури або звиразкування;
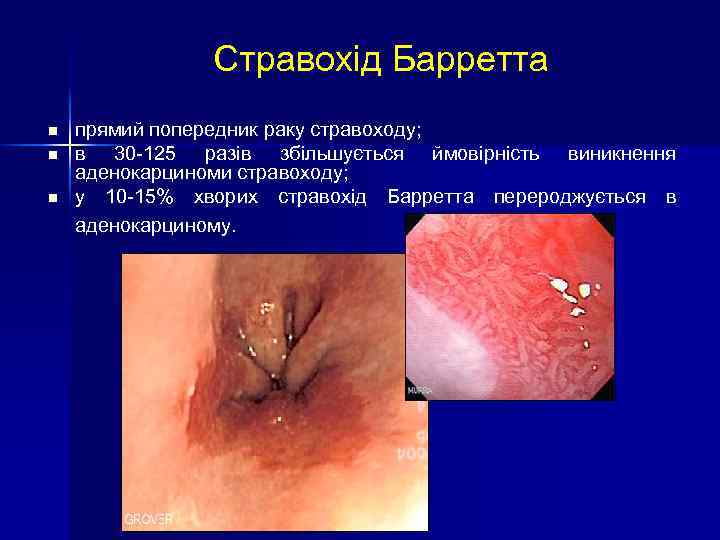 Стравохід Барретта n n n прямий попередник раку стравоходу; в 30 -125 разів збільшується ймовірність виникнення аденокарциноми стравоходу; у 10 -15% хворих стравохід Барретта перероджується в аденокарциному.
Стравохід Барретта n n n прямий попередник раку стравоходу; в 30 -125 разів збільшується ймовірність виникнення аденокарциноми стравоходу; у 10 -15% хворих стравохід Барретта перероджується в аденокарциному.
 Стравохід Барретта Клінічні прояви СБ: - печія, - дискомфорт за грудиною після їжі і натщесерце, - дисфагія. Перебудова епітелію носить захисний характер, тому на початку захворювання клініка буває більш вираженою, а по мірі перебудови епітелію її прояви вщухають.
Стравохід Барретта Клінічні прояви СБ: - печія, - дискомфорт за грудиною після їжі і натщесерце, - дисфагія. Перебудова епітелію носить захисний характер, тому на початку захворювання клініка буває більш вираженою, а по мірі перебудови епітелію її прояви вщухають.
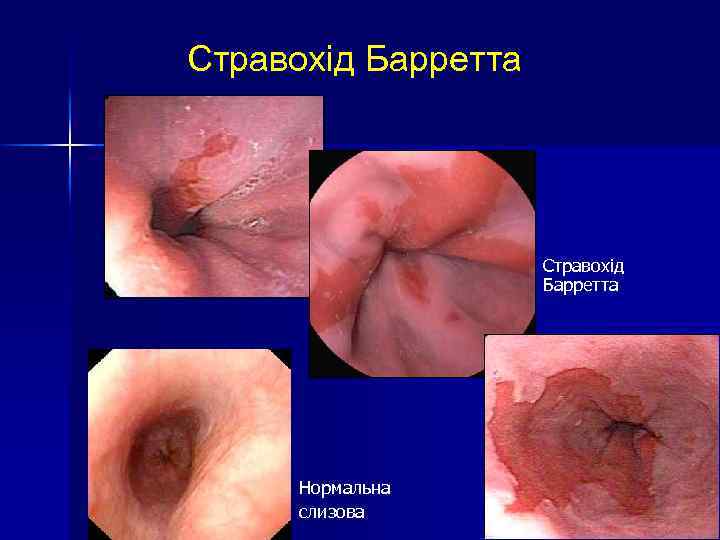 Стравохід Барретта Нормальна слизова
Стравохід Барретта Нормальна слизова
 Гістологічні форми РС Два види: n плоскоклітинний рак - найбільш поширений РП і становить 55 -90% пухлин стравоходу в світі; n аденокарцинома - 10 -15 років тому становила 5% - 25%, зараз вона становить до половини випадків раку стравоходу; ці зміни пов'язані з підвищенням частоти захворюваності на стравохід Барретта, що обумовлено поширенням ожиріння і рефлюкс-езофагіту.
Гістологічні форми РС Два види: n плоскоклітинний рак - найбільш поширений РП і становить 55 -90% пухлин стравоходу в світі; n аденокарцинома - 10 -15 років тому становила 5% - 25%, зараз вона становить до половини випадків раку стравоходу; ці зміни пов'язані з підвищенням частоти захворюваності на стравохід Барретта, що обумовлено поширенням ожиріння і рефлюкс-езофагіту.
 Гістологічні форми РС Плоскоклітинний рак Аденокарцинома дистальної частини стравоходу Рак кардії Субкардіальний рак Рак тіла шлунка
Гістологічні форми РС Плоскоклітинний рак Аденокарцинома дистальної частини стравоходу Рак кардії Субкардіальний рак Рак тіла шлунка
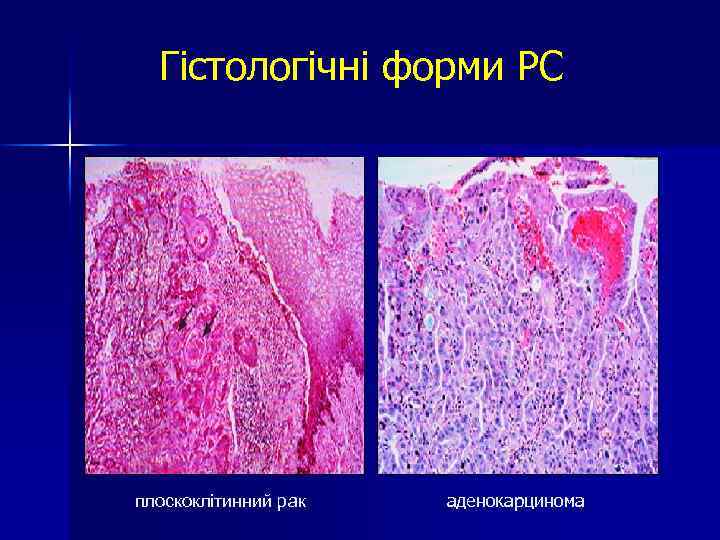 Гістологічні форми РС плоскоклітинний рак аденокарцинома
Гістологічні форми РС плоскоклітинний рак аденокарцинома
 Макроскопічні форми РС • Екзофітна форма - поліпоподібний, вузловий, бляшкоподібний рак; • Ендофітна форма - дифузний, інфільтративний рак (скірр); • Мезофітна форма - виразковий рак.
Макроскопічні форми РС • Екзофітна форма - поліпоподібний, вузловий, бляшкоподібний рак; • Ендофітна форма - дифузний, інфільтративний рак (скірр); • Мезофітна форма - виразковий рак.
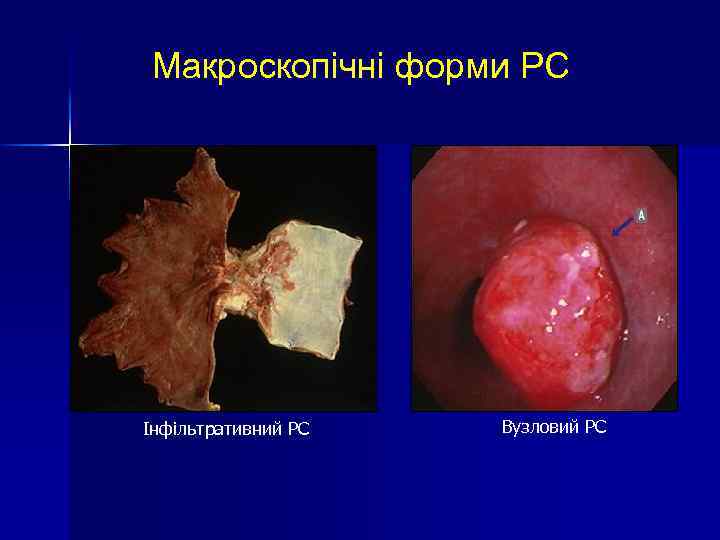 Макроскопічні форми РС Інфільтративний РС Вузловий РС
Макроскопічні форми РС Інфільтративний РС Вузловий РС
 Клінічні прояви РС Дисфагія (90%) - відчуття тиску і болю за грудиною після ковтання їжі: - Функціональна – рак стравоходу, розташовуючись в межах слизово -підслизового шару, не створює перешкоди для проходження їжі, але є подразником, достатнім для виникнення езофагоспазму під час їжі; - Органічна - настає при ураженні 2/3 окружності стінки стравоходу і звуженні його просвіту на 50%-75%. Розрізняють 4 ступеня дисфагії (за А. І. Савіцьким): - 1 ступінь - затруднене проходження грубої їжі; - 2 ступінь - затруднене проходження напіврідкої їжі; - 3 ступінь - затруднене проходження рідкої їжі і води; - 4 ступінь - повна відсутність прохідності їжі по стравоходу.
Клінічні прояви РС Дисфагія (90%) - відчуття тиску і болю за грудиною після ковтання їжі: - Функціональна – рак стравоходу, розташовуючись в межах слизово -підслизового шару, не створює перешкоди для проходження їжі, але є подразником, достатнім для виникнення езофагоспазму під час їжі; - Органічна - настає при ураженні 2/3 окружності стінки стравоходу і звуженні його просвіту на 50%-75%. Розрізняють 4 ступеня дисфагії (за А. І. Савіцьким): - 1 ступінь - затруднене проходження грубої їжі; - 2 ступінь - затруднене проходження напіврідкої їжі; - 3 ступінь - затруднене проходження рідкої їжі і води; - 4 ступінь - повна відсутність прохідності їжі по стравоходу.
 Клінічні прояви РС Симптоми раннього раку: n n одинофагія (біль при проходженні їжі по стравоходу) - 50%; зміна голосу (захриплість), порушення акту ковтання (поперхування) - внаслідок ураження n. recurrens; гематемезис (кривава блювота); гіперсалівація.
Клінічні прояви РС Симптоми раннього раку: n n одинофагія (біль при проходженні їжі по стравоходу) - 50%; зміна голосу (захриплість), порушення акту ковтання (поперхування) - внаслідок ураження n. recurrens; гематемезис (кривава блювота); гіперсалівація.
 Клінічні прояви РС Симптоми поширеного ракового процесу: n n n запах з рота; неприємний присмак у роті; відрижка, нудота, регургітація; біль за грудиною, в міжлопатковій ділянці, в ділянці серця; погіршення апетиту, поперхування їжею, кашель під час їжі; аліментарна дистрофія - різке схуднення внаслідок ракової інтоксикації і недостатності харчування.
Клінічні прояви РС Симптоми поширеного ракового процесу: n n n запах з рота; неприємний присмак у роті; відрижка, нудота, регургітація; біль за грудиною, в міжлопатковій ділянці, в ділянці серця; погіршення апетиту, поперхування їжею, кашель під час їжі; аліментарна дистрофія - різке схуднення внаслідок ракової інтоксикації і недостатності харчування.
 Класифікація TNM Т - первинна пухлина ТX - недостатньо даних для оцінки первинної пухлини. Т 0 - первинна пухлина не визначається. Тis - преінвазивна карцинома, інтраепітеліальна пухлина без інвазії базальної мембрани. Т 1 - пухлина інфільтрує слизову і підслизовий шар стінки стравоходу. Т 2 - пухлина інфільтрує м'язовий шар стінки стравоходу. Т 3 - пухлина інфільтрує всі шари стінки стравоходу і адвентицію. Т 4 - пухлина поширюється на структури середостіння. N - реґіонарні лімфатичні вузли Nx - недостатньо даних для оцінки стану реґіонарних лімфатичних вузлів. N 0 - немає ознак метастатичного ураження реґіонарних лімфатичних вузлів. N 1 - метастатичне ураження реґіонарних лімфатичних вузлів.
Класифікація TNM Т - первинна пухлина ТX - недостатньо даних для оцінки первинної пухлини. Т 0 - первинна пухлина не визначається. Тis - преінвазивна карцинома, інтраепітеліальна пухлина без інвазії базальної мембрани. Т 1 - пухлина інфільтрує слизову і підслизовий шар стінки стравоходу. Т 2 - пухлина інфільтрує м'язовий шар стінки стравоходу. Т 3 - пухлина інфільтрує всі шари стінки стравоходу і адвентицію. Т 4 - пухлина поширюється на структури середостіння. N - реґіонарні лімфатичні вузли Nx - недостатньо даних для оцінки стану реґіонарних лімфатичних вузлів. N 0 - немає ознак метастатичного ураження реґіонарних лімфатичних вузлів. N 1 - метастатичне ураження реґіонарних лімфатичних вузлів.
 Класифікація TNM М - віддалені метастази Мx - недостатньо даних для визначення віддалених метастазів. М 0 - немає ознак віддалених метастазів. М 1 - є віддалені метастази Карциноми нижньогрудного відділу стравоходу М 1 а - метастази в черевних лімфовузлах. М 1 б - інші віддалені метастази. Карциноми середньогрудного відділу стравоходу. М 1 а - не застосовується. М 1 б - нерегіонарні лімфатичні вузли таабо віддалені метастази. Карциноми верхньогрудного відділу стравоходу М 1 а - метастази в шийних лімфовузлах. М 1 б - інші віддалені метастази. Примітка: для грудного відділу стравоходу лімфовузли не є реґіонарними і позначаються - М 1 а. Для шийного відділу стравоходу реґіонарними вважаються тільки шийні лімфовузли - N 1.
Класифікація TNM М - віддалені метастази Мx - недостатньо даних для визначення віддалених метастазів. М 0 - немає ознак віддалених метастазів. М 1 - є віддалені метастази Карциноми нижньогрудного відділу стравоходу М 1 а - метастази в черевних лімфовузлах. М 1 б - інші віддалені метастази. Карциноми середньогрудного відділу стравоходу. М 1 а - не застосовується. М 1 б - нерегіонарні лімфатичні вузли таабо віддалені метастази. Карциноми верхньогрудного відділу стравоходу М 1 а - метастази в шийних лімфовузлах. М 1 б - інші віддалені метастази. Примітка: для грудного відділу стравоходу лімфовузли не є реґіонарними і позначаються - М 1 а. Для шийного відділу стравоходу реґіонарними вважаються тільки шийні лімфовузли - N 1.
 Стадіювання РС Рак in situ, 0 -стадія, при якій пухлина розташовується тільки в слизовій оболонці. I стадія - пухлина локалізується в слизовій оболонці і підслизовому шарі. IІ стадія - пухлина займає всю стінку органу, але не виходить за її межі. III стадія - пухлина проростає стінку органу та навколостравохідну клітковину. При цьому можливе поширення на медіастинальну плевру, спаювання її з трахеєю, бронхом або аортою, але під час хірургічного втручання пухлину таки вдається відділити від навколишніх органів в межах здорових тканин. Ця стадія супроводжується метастазуванням в реґіонарні лімфатичні вузли. IV стадія - проростання раку в сусідні органи і виникнення віддалених метастазів.
Стадіювання РС Рак in situ, 0 -стадія, при якій пухлина розташовується тільки в слизовій оболонці. I стадія - пухлина локалізується в слизовій оболонці і підслизовому шарі. IІ стадія - пухлина займає всю стінку органу, але не виходить за її межі. III стадія - пухлина проростає стінку органу та навколостравохідну клітковину. При цьому можливе поширення на медіастинальну плевру, спаювання її з трахеєю, бронхом або аортою, але під час хірургічного втручання пухлину таки вдається відділити від навколишніх органів в межах здорових тканин. Ця стадія супроводжується метастазуванням в реґіонарні лімфатичні вузли. IV стадія - проростання раку в сусідні органи і виникнення віддалених метастазів.
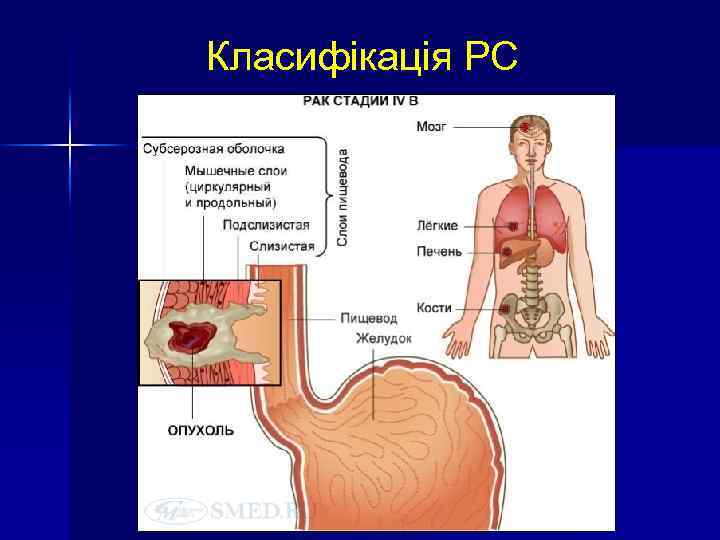 Класифікація РС
Класифікація РС
 Діагностика РС І етап: виявлення пухлини: n n n Rtg-графія стравоходу з барієм: найбільш точний метод при великих ураженнях - може використовуватися, як первинний тест у хворих з дисфагією Ендоскопія з біопсією Гістологічне дослідження біоптату II етап: уточнення стадії захворювання і поширення пухлини: n n n Ендоскопічна ультрасонографія УЗД органів черевної порожнини КT, ПЕТ-КТ Фібробронхоскопія Рентгенографія органів грудної клітки
Діагностика РС І етап: виявлення пухлини: n n n Rtg-графія стравоходу з барієм: найбільш точний метод при великих ураженнях - може використовуватися, як первинний тест у хворих з дисфагією Ендоскопія з біопсією Гістологічне дослідження біоптату II етап: уточнення стадії захворювання і поширення пухлини: n n n Ендоскопічна ультрасонографія УЗД органів черевної порожнини КT, ПЕТ-КТ Фібробронхоскопія Рентгенографія органів грудної клітки
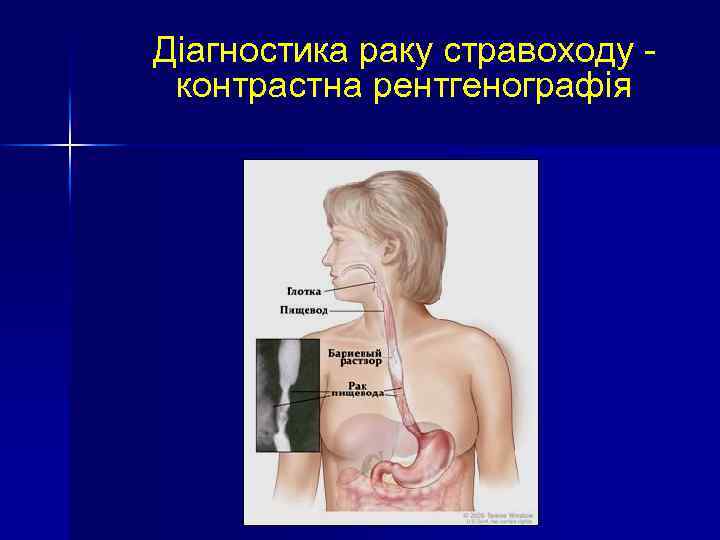 Діагностика раку стравоходу контрастна рентгенографія
Діагностика раку стравоходу контрастна рентгенографія
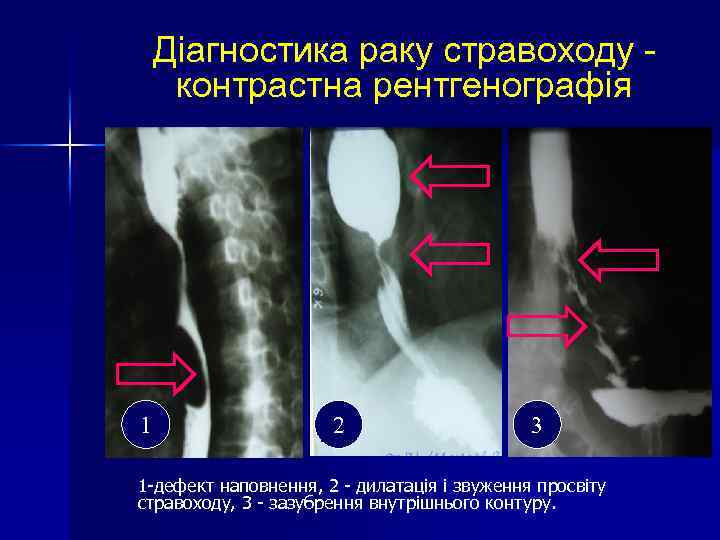 Діагностика раку стравоходу контрастна рентгенографія 1 2 3 1 -дефект наповнення, 2 - дилатація і звуження просвіту стравоходу, 3 - зазубрення внутрішнього контуру.
Діагностика раку стравоходу контрастна рентгенографія 1 2 3 1 -дефект наповнення, 2 - дилатація і звуження просвіту стравоходу, 3 - зазубрення внутрішнього контуру.
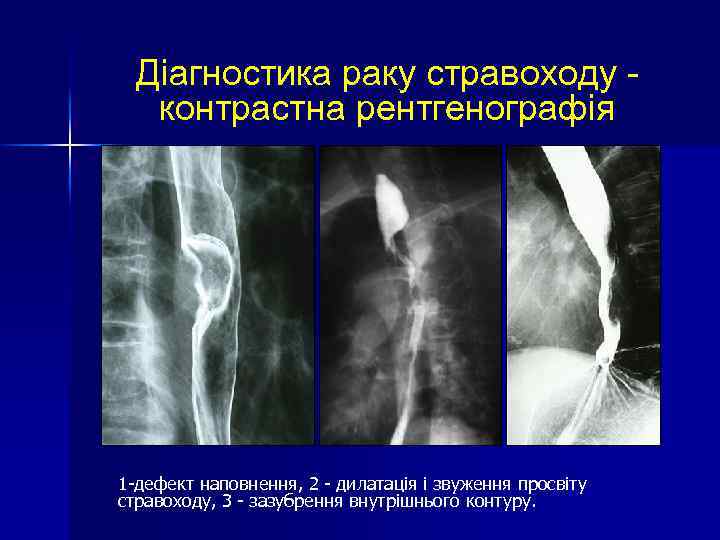 Діагностика раку стравоходу контрастна рентгенографія 1 -дефект наповнення, 2 - дилатація і звуження просвіту стравоходу, 3 - зазубрення внутрішнього контуру.
Діагностика раку стравоходу контрастна рентгенографія 1 -дефект наповнення, 2 - дилатація і звуження просвіту стравоходу, 3 - зазубрення внутрішнього контуру.
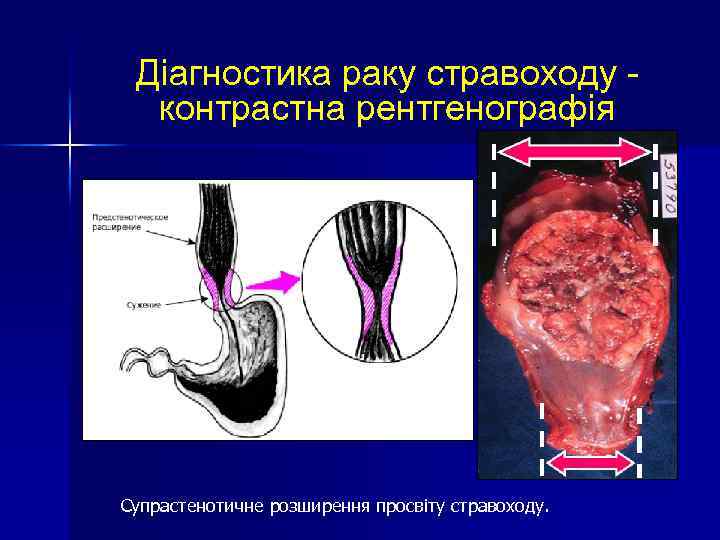 Діагностика раку стравоходу контрастна рентгенографія Супрастенотичне розширення просвіту стравоходу.
Діагностика раку стравоходу контрастна рентгенографія Супрастенотичне розширення просвіту стравоходу.
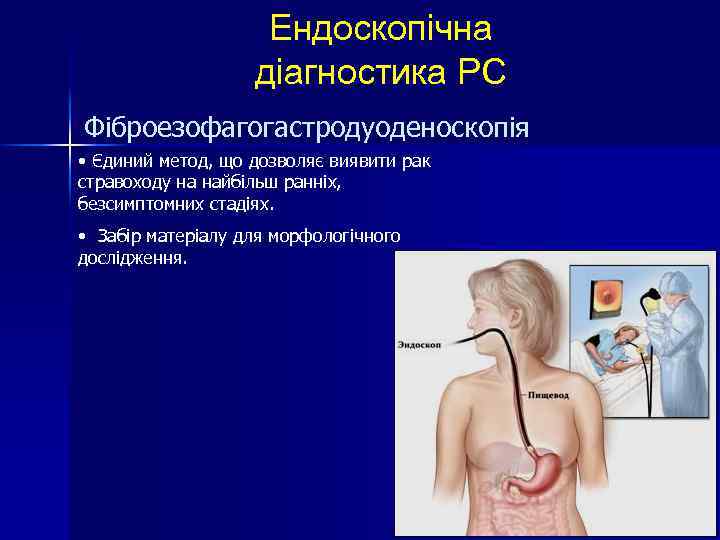 Ендоскопічна діагностика РС Фіброезофагогастродуоденоскопія • Єдиний метод, що дозволяє виявити рак стравоходу на найбільш ранніх, безсимптомних стадіях. • Забір матеріалу для морфологічного дослідження.
Ендоскопічна діагностика РС Фіброезофагогастродуоденоскопія • Єдиний метод, що дозволяє виявити рак стравоходу на найбільш ранніх, безсимптомних стадіях. • Забір матеріалу для морфологічного дослідження.
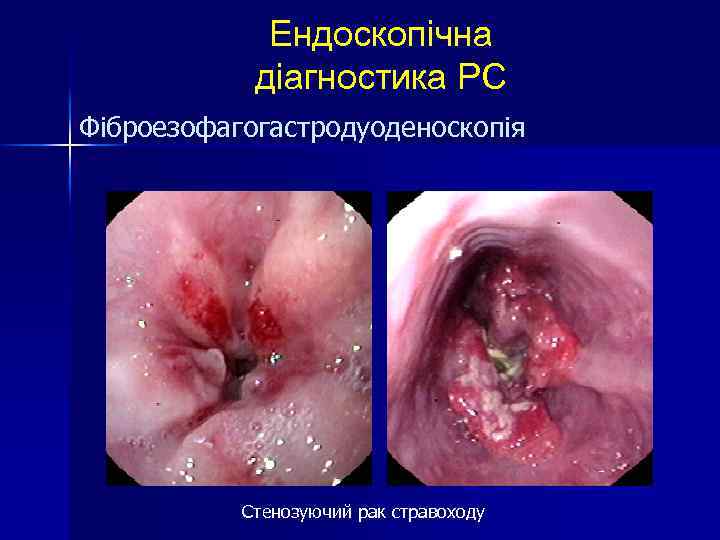 Ендоскопічна діагностика РС Фіброезофагогастродуоденоскопія Стенозуючий рак стравоходу
Ендоскопічна діагностика РС Фіброезофагогастродуоденоскопія Стенозуючий рак стравоходу
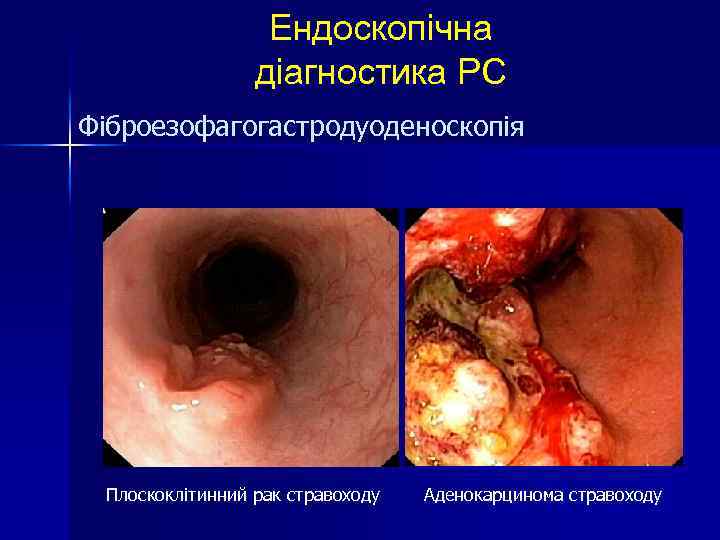 Ендоскопічна діагностика РС Фіброезофагогастродуоденоскопія Плоскоклітинний рак стравоходу Аденокарцинома стравоходу
Ендоскопічна діагностика РС Фіброезофагогастродуоденоскопія Плоскоклітинний рак стравоходу Аденокарцинома стравоходу
 Ендоскопічна діагностика РС Хроматоскопія із застосуванням розчину Люголя: Стравохід Барретта
Ендоскопічна діагностика РС Хроматоскопія із застосуванням розчину Люголя: Стравохід Барретта
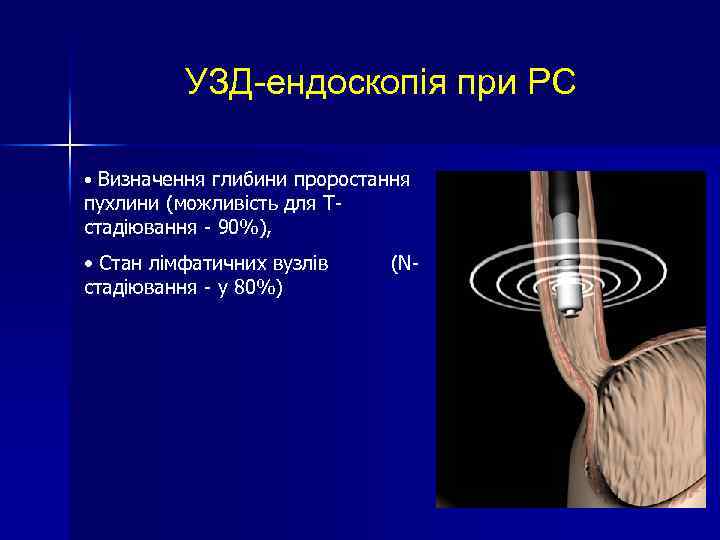 УЗД-ендоскопія при РС • Визначення глибини проростання пухлини (можливість для Tстадіювання - 90%), • Стан лімфатичних вузлів (Nстадіювання - у 80%)
УЗД-ендоскопія при РС • Визначення глибини проростання пухлини (можливість для Tстадіювання - 90%), • Стан лімфатичних вузлів (Nстадіювання - у 80%)
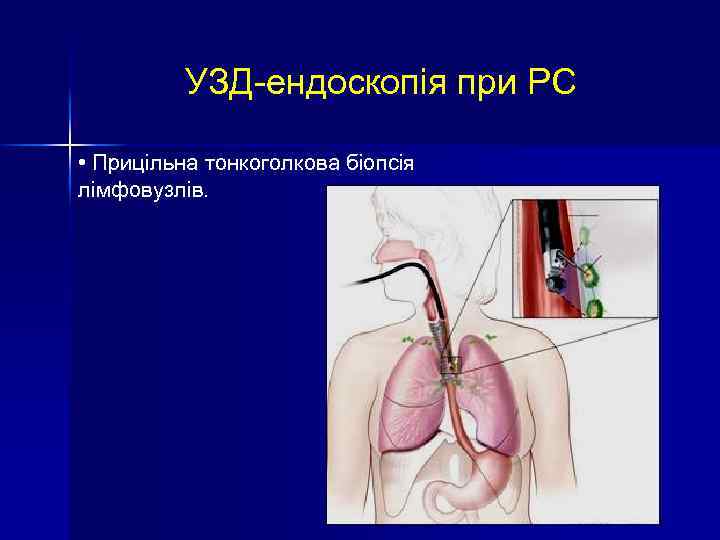 УЗД-ендоскопія при РС • Прицільна тонкоголкова біопсія лімфовузлів.
УЗД-ендоскопія при РС • Прицільна тонкоголкова біопсія лімфовузлів.
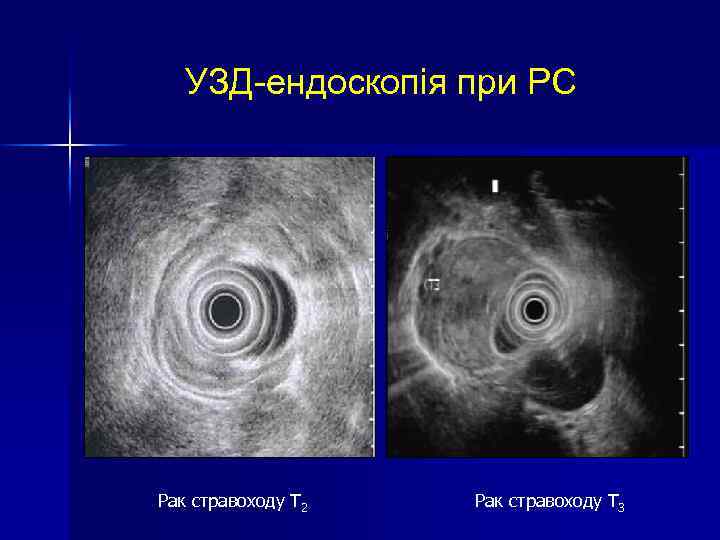 УЗД-ендоскопія при РС Рак стравоходу Т 2 Рак стравоходу Т 3
УЗД-ендоскопія при РС Рак стравоходу Т 2 Рак стравоходу Т 3
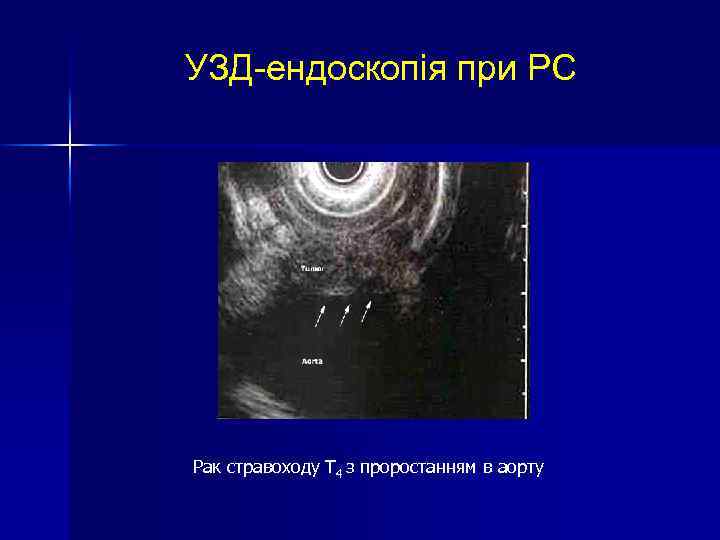 УЗД-ендоскопія при РС Рак стравоходу Т 4 з проростанням в аорту
УЗД-ендоскопія при РС Рак стравоходу Т 4 з проростанням в аорту
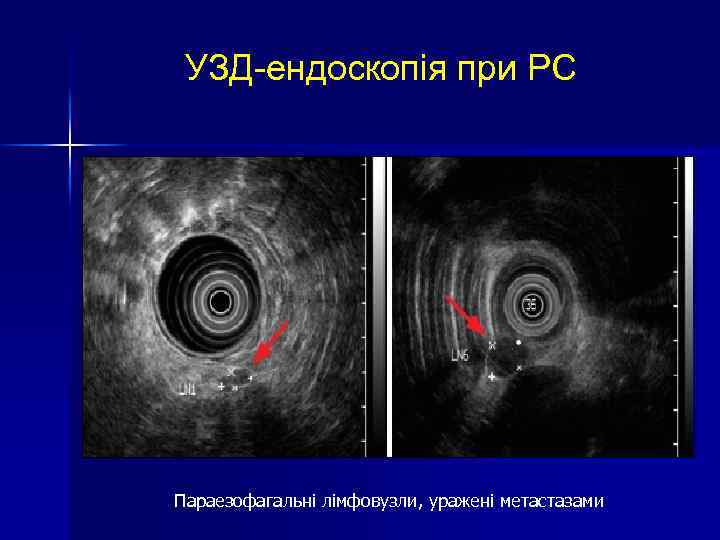 УЗД-ендоскопія при РС Параезофагальні лімфовузли, уражені метастазами
УЗД-ендоскопія при РС Параезофагальні лімфовузли, уражені метастазами
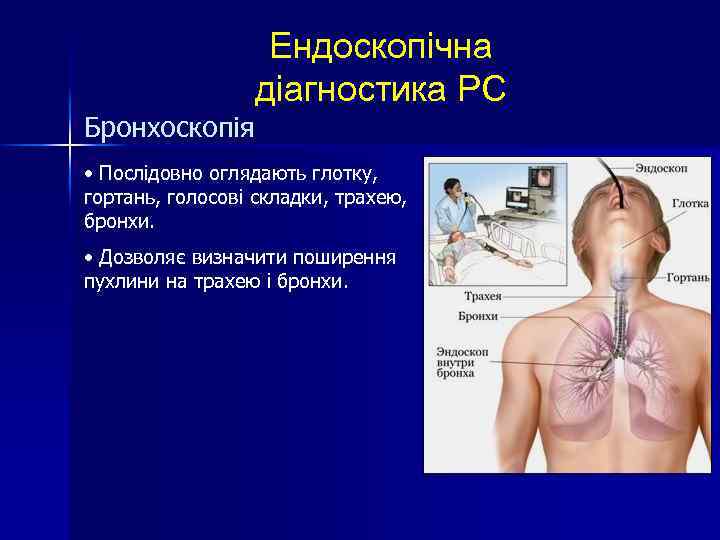 Бронхоскопія Ендоскопічна діагностика РС • Послідовно оглядають глотку, гортань, голосові складки, трахею, бронхи. • Дозволяє визначити поширення пухлини на трахею і бронхи.
Бронхоскопія Ендоскопічна діагностика РС • Послідовно оглядають глотку, гортань, голосові складки, трахею, бронхи. • Дозволяє визначити поширення пухлини на трахею і бронхи.
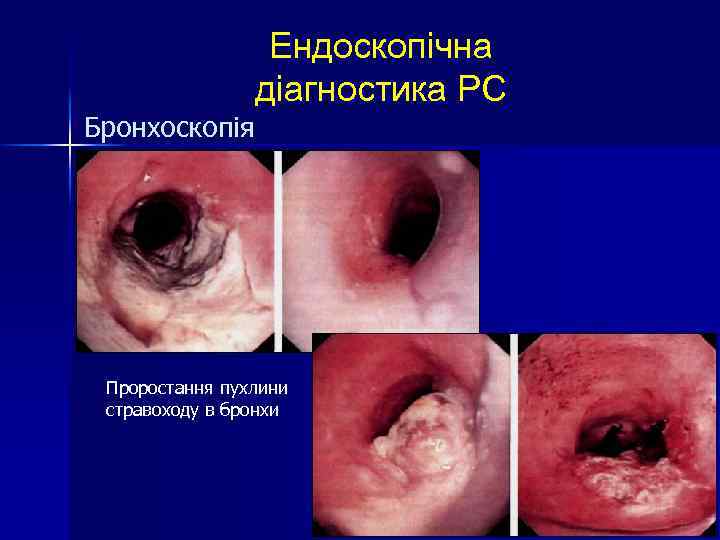 Бронхоскопія Ендоскопічна діагностика РС Проростання пухлини стравоходу в бронхи
Бронхоскопія Ендоскопічна діагностика РС Проростання пухлини стравоходу в бронхи
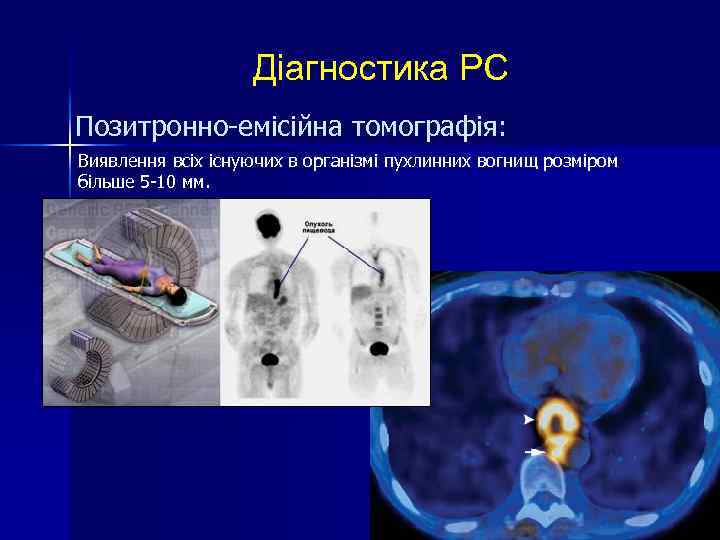 Діагностика РС Позитронно-емісійна томографія: Виявлення всіх існуючих в організмі пухлинних вогнищ розміром більше 5 -10 мм.
Діагностика РС Позитронно-емісійна томографія: Виявлення всіх існуючих в організмі пухлинних вогнищ розміром більше 5 -10 мм.
 Стандарти лікування раку шийного та верхньогрудного відділів стравоходу Стадії захворювання Обсяг стандартного лікування Стадії I-IV без вираженої дисфагії а) променева терапія; б) хіміотерапія; в) хіміопроменева терапія. Стадії I-IV з вираженою дисфагією а) симптоматична операція; б) променева терапія; в) хіміотерапія; г) хіміопроменева терапія. Стадії II-IV зі стравохідною норицею а) симптоматична операція;
Стандарти лікування раку шийного та верхньогрудного відділів стравоходу Стадії захворювання Обсяг стандартного лікування Стадії I-IV без вираженої дисфагії а) променева терапія; б) хіміотерапія; в) хіміопроменева терапія. Стадії I-IV з вираженою дисфагією а) симптоматична операція; б) променева терапія; в) хіміотерапія; г) хіміопроменева терапія. Стадії II-IV зі стравохідною норицею а) симптоматична операція;
 Стандарти лікування раку грудного та абдомінального відділів стравоходу Стадії захворювання Стадії I-III, резектабельні Стадії I-III, IV, нерезектабельні з/без дисфагії Стадії III-IV, наявність нориці Обсяг стандартного лікування Хірургічне лікування а) променева терапія; б) хірургічне лікування. Резекція стравоходу: за Гарлоком, за Льюісом; субтотальна езофагэктомія. а) паліативна/ симптоматична операція; б) променева терапія; в) хіміотерапія. Паліативні резекції стравоходу, ентеро/ гастростомія, стентування. а) паліативна/ симптоматична операція. Ентеро/гастростомія, стентування.
Стандарти лікування раку грудного та абдомінального відділів стравоходу Стадії захворювання Стадії I-III, резектабельні Стадії I-III, IV, нерезектабельні з/без дисфагії Стадії III-IV, наявність нориці Обсяг стандартного лікування Хірургічне лікування а) променева терапія; б) хірургічне лікування. Резекція стравоходу: за Гарлоком, за Льюісом; субтотальна езофагэктомія. а) паліативна/ симптоматична операція; б) променева терапія; в) хіміотерапія. Паліативні резекції стравоходу, ентеро/ гастростомія, стентування. а) паліативна/ симптоматична операція. Ентеро/гастростомія, стентування.
 Лікування РС Хіміотерапія: ефективність незначна. - Цисплатин - 5 -Фторурацил - Таксани - Іринотекан. Променева терапія - основний метод лікування для раку шийного та верхньогрудного відділів стравоходу. При інших локалізаціях застосовують в комплексі комбінованого лікування (перед операцією), в якості паліативного методу, для полегшення дисфагії. ТГТ: РД = 2 Гр (дрібні фракції) СД = 50 -60 Гр.
Лікування РС Хіміотерапія: ефективність незначна. - Цисплатин - 5 -Фторурацил - Таксани - Іринотекан. Променева терапія - основний метод лікування для раку шийного та верхньогрудного відділів стравоходу. При інших локалізаціях застосовують в комплексі комбінованого лікування (перед операцією), в якості паліативного методу, для полегшення дисфагії. ТГТ: РД = 2 Гр (дрібні фракції) СД = 50 -60 Гр.
 Лікування РС Хірургічний метод: n n Ендоскопічне лікування - T 1 ураження - фотодинамічна терапія; Операція типу Льюїса: основна операція при РС - розширена субтотальна резекція з одномоментною пластикою стравоходу широким шлунковим стеблом комбінованим лапаротомним і правостороннім торакотомним доступом. При неможливості використання шлунка (резекції в анамнезі, пухлинна інфільтрація), в якості трансплантата використовується товста кишка (операція Добромислова. Торека). Такий метод пластики виконується багатоетапно - спочатку виконується екстирпація стравоходу з езофагостомою і гастростомія, а потім через 3 -6 місяців відновлюється безперервність за рахунок товстої кишки. Операція Гарлока – при локалізації пухлини в наддіафрагмальному або абдомінальному відділі стравоходу (через лівий торакоабдомінальний доступ).
Лікування РС Хірургічний метод: n n Ендоскопічне лікування - T 1 ураження - фотодинамічна терапія; Операція типу Льюїса: основна операція при РС - розширена субтотальна резекція з одномоментною пластикою стравоходу широким шлунковим стеблом комбінованим лапаротомним і правостороннім торакотомним доступом. При неможливості використання шлунка (резекції в анамнезі, пухлинна інфільтрація), в якості трансплантата використовується товста кишка (операція Добромислова. Торека). Такий метод пластики виконується багатоетапно - спочатку виконується екстирпація стравоходу з езофагостомою і гастростомія, а потім через 3 -6 місяців відновлюється безперервність за рахунок товстої кишки. Операція Гарлока – при локалізації пухлини в наддіафрагмальному або абдомінальному відділі стравоходу (через лівий торакоабдомінальний доступ).
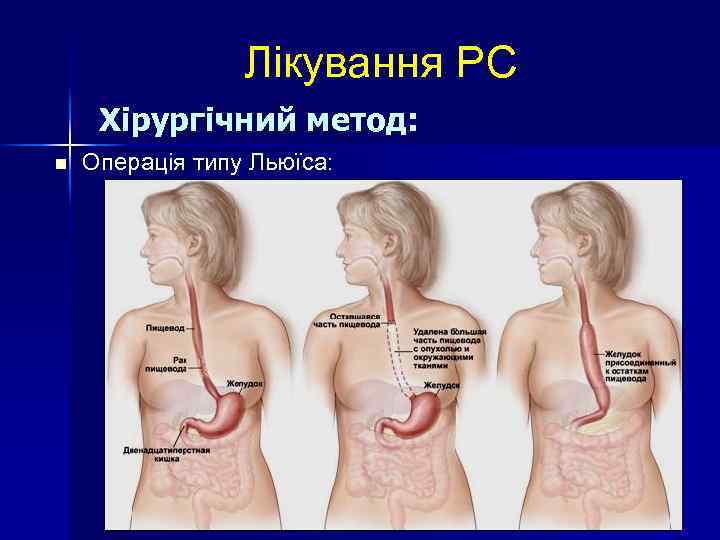 Лікування РС Хірургічний метод: n Операція типу Льюїса:
Лікування РС Хірургічний метод: n Операція типу Льюїса:
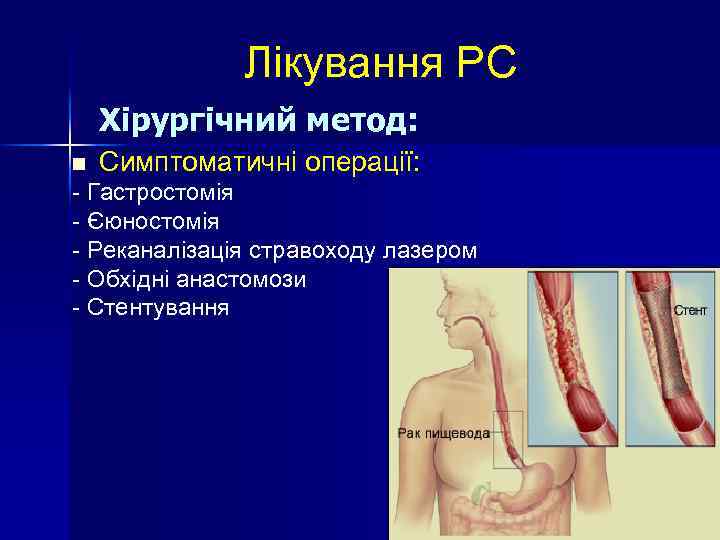 Лікування РС Хірургічний метод: n Симптоматичні операції: - Гастростомія - Єюностомія - Реканалізація стравоходу лазером - Обхідні анастомози - Стентування
Лікування РС Хірургічний метод: n Симптоматичні операції: - Гастростомія - Єюностомія - Реканалізація стравоходу лазером - Обхідні анастомози - Стентування
 РАК ШЛУНКА
РАК ШЛУНКА
 Рак шлунка (РШ) n n n РШ належить до найбільш поширених пухлинних захворювань людини; щорічно у світі на цю патологію хворіють 700 тисяч осіб; питома вага РШ досягає 50% від усіх пухлин шлунково-кишкового тракту і 15% всіх пухлин; чоловіки хворіють у два рази частіше, ніж жінки; пік захворюваності припадає на віковий період 7579 років; 40% хворих на РШ реєструють у Китаї.
Рак шлунка (РШ) n n n РШ належить до найбільш поширених пухлинних захворювань людини; щорічно у світі на цю патологію хворіють 700 тисяч осіб; питома вага РШ досягає 50% від усіх пухлин шлунково-кишкового тракту і 15% всіх пухлин; чоловіки хворіють у два рази частіше, ніж жінки; пік захворюваності припадає на віковий період 7579 років; 40% хворих на РШ реєструють у Китаї.
 Рак шлунка – одне з найбільш поширених онкозахворювань
Рак шлунка – одне з найбільш поширених онкозахворювань
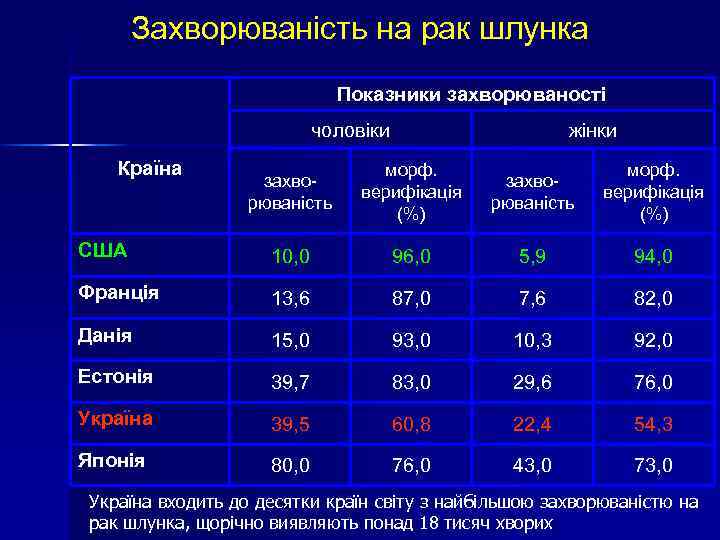 Захворюваність на рак шлунка Показники захворюваності чоловіки Країна жінки захворюваність морф. верифікація (%) США 10, 0 96, 0 5, 9 94, 0 Франція 13, 6 87, 0 7, 6 82, 0 Данія 15, 0 93, 0 10, 3 92, 0 Естонія 39, 7 83, 0 29, 6 76, 0 Україна 39, 5 60, 8 22, 4 54, 3 Японія 80, 0 76, 0 43, 0 73, 0 Україна входить до десятки країн світу з найбільшою захворюваністю на рак шлунка, щорічно виявляють понад 18 тисяч хворих
Захворюваність на рак шлунка Показники захворюваності чоловіки Країна жінки захворюваність морф. верифікація (%) США 10, 0 96, 0 5, 9 94, 0 Франція 13, 6 87, 0 7, 6 82, 0 Данія 15, 0 93, 0 10, 3 92, 0 Естонія 39, 7 83, 0 29, 6 76, 0 Україна 39, 5 60, 8 22, 4 54, 3 Японія 80, 0 76, 0 43, 0 73, 0 Україна входить до десятки країн світу з найбільшою захворюваністю на рак шлунка, щорічно виявляють понад 18 тисяч хворих
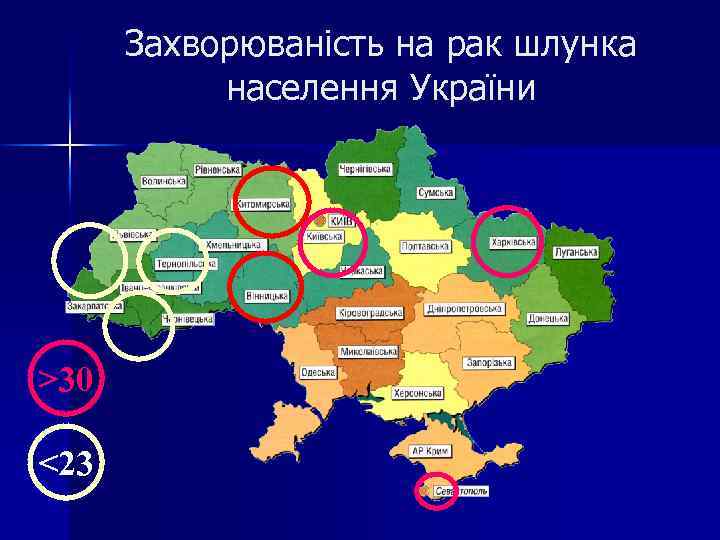 Захворюваність на рак шлунка населення України >30 <23
Захворюваність на рак шлунка населення України >30 <23
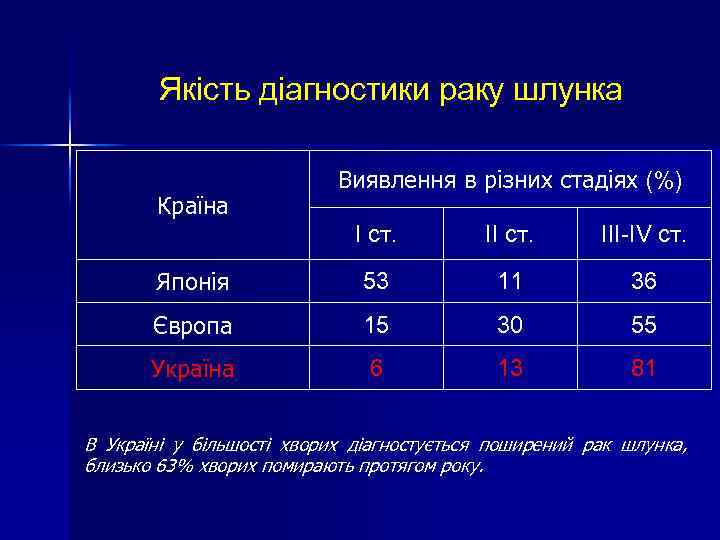 Якість діагностики раку шлунка Країна Виявлення в різних стадіях (%) І ст. ІІ ст. III-IV ст. Японія 53 11 36 Європа 15 30 55 Україна 6 13 81 В Україні у більшості хворих діагностується поширений рак шлунка, близько 63% хворих помирають протягом року.
Якість діагностики раку шлунка Країна Виявлення в різних стадіях (%) І ст. ІІ ст. III-IV ст. Японія 53 11 36 Європа 15 30 55 Україна 6 13 81 В Україні у більшості хворих діагностується поширений рак шлунка, близько 63% хворих помирають протягом року.
 Фактори ризику РШ n n n n Харчовий фактор – переїдання, вживання жирних, смажених, солоних страв, маринованих овочів, копченої та в'яленої риби, міцних алкогольних напоїв; Високий вміст нітратів у ґрунті, воді та їжі; Куріння, особливо починаючи з молодого віку; Генетичний фактор – Lynch syndrome II; Перніціозна анемія – аутоімунний атрофічний гастрит збільшує ризик в 2 -3 рази; Хелікобактеріоз; Рівень життя хворого: у осіб з низьким соціально- економічним рівнем життя рак шлунка зустрічається в 5 разів частіше, ніж в осіб з благополучними умовами життя. У таких людей часто має місце поширення хелікобактеріоза з раннього віку.
Фактори ризику РШ n n n n Харчовий фактор – переїдання, вживання жирних, смажених, солоних страв, маринованих овочів, копченої та в'яленої риби, міцних алкогольних напоїв; Високий вміст нітратів у ґрунті, воді та їжі; Куріння, особливо починаючи з молодого віку; Генетичний фактор – Lynch syndrome II; Перніціозна анемія – аутоімунний атрофічний гастрит збільшує ризик в 2 -3 рази; Хелікобактеріоз; Рівень життя хворого: у осіб з низьким соціально- економічним рівнем життя рак шлунка зустрічається в 5 разів частіше, ніж в осіб з благополучними умовами життя. У таких людей часто має місце поширення хелікобактеріоза з раннього віку.
 Передракові захворювання шлунка n n n n Хронічний антацидний гастрит з метаплазією - гастрит перебудови (13%); Хронічний ригідний антральний гастрит (7%); Хронічна кальозна виразка шлунка, особливо кардіального і субкардіального відділів (20%); Гіпертрофічний гастрит (хвороба Менетріє) (8 -40%); Перніціозна анемія (10 -20%); Аденоматозні поліпи та поліпоз шлунка (27 -38%); Оперований шлунок (субтотальна резекція) - через 1520 років (20%);
Передракові захворювання шлунка n n n n Хронічний антацидний гастрит з метаплазією - гастрит перебудови (13%); Хронічний ригідний антральний гастрит (7%); Хронічна кальозна виразка шлунка, особливо кардіального і субкардіального відділів (20%); Гіпертрофічний гастрит (хвороба Менетріє) (8 -40%); Перніціозна анемія (10 -20%); Аденоматозні поліпи та поліпоз шлунка (27 -38%); Оперований шлунок (субтотальна резекція) - через 1520 років (20%);
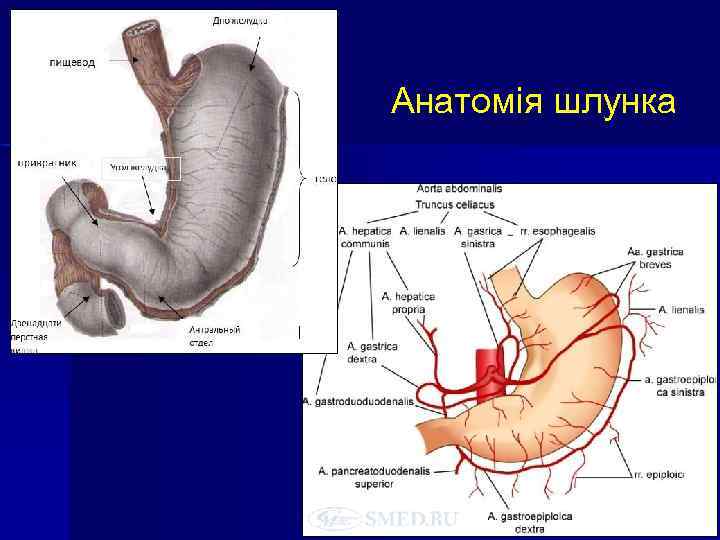 Анатомія шлунка
Анатомія шлунка
 Функції шлунка: - секреторна - резервуарна - моторно евакуаторна - захисна - кровотворна - всмоктувальна - екскреторна
Функції шлунка: - секреторна - резервуарна - моторно евакуаторна - захисна - кровотворна - всмоктувальна - екскреторна
 Гістологічна класифікація РШ Аденокарцинома - 90 -95% випадків усіх злоякісних утворів шлунка. - тубулярна; - папілярна; - муциноїдна; - персневидноклітинна; - недиференційована. Залозисто-плоскоклітинний рак. Плоскоклітинний рак. Недиференційований рак. Некласифікований рак.
Гістологічна класифікація РШ Аденокарцинома - 90 -95% випадків усіх злоякісних утворів шлунка. - тубулярна; - папілярна; - муциноїдна; - персневидноклітинна; - недиференційована. Залозисто-плоскоклітинний рак. Плоскоклітинний рак. Недиференційований рак. Некласифікований рак.
 Форми росту раку шлунка Макроскопічна класифікація за Боррманом. 1 тип - грибоподібний або поліповідний, 2 тип - виразковий з чітко окресленими краями, 3 тип - виразково-інфільтративний, 4 тип - дифузно-інфільтративний (linitis plastica), 5 тип - некласифіковані пухлини. Більш злоякісні інфільтративні форми - швидше ростуть і активніше метастазують. Улюбленою локалізацією РШ є антральний відділ (45% всіх спостережень). Нижня третина шлунка - 50%, середня - 15%, верхня 25% РШ.
Форми росту раку шлунка Макроскопічна класифікація за Боррманом. 1 тип - грибоподібний або поліповідний, 2 тип - виразковий з чітко окресленими краями, 3 тип - виразково-інфільтративний, 4 тип - дифузно-інфільтративний (linitis plastica), 5 тип - некласифіковані пухлини. Більш злоякісні інфільтративні форми - швидше ростуть і активніше метастазують. Улюбленою локалізацією РШ є антральний відділ (45% всіх спостережень). Нижня третина шлунка - 50%, середня - 15%, верхня 25% РШ.
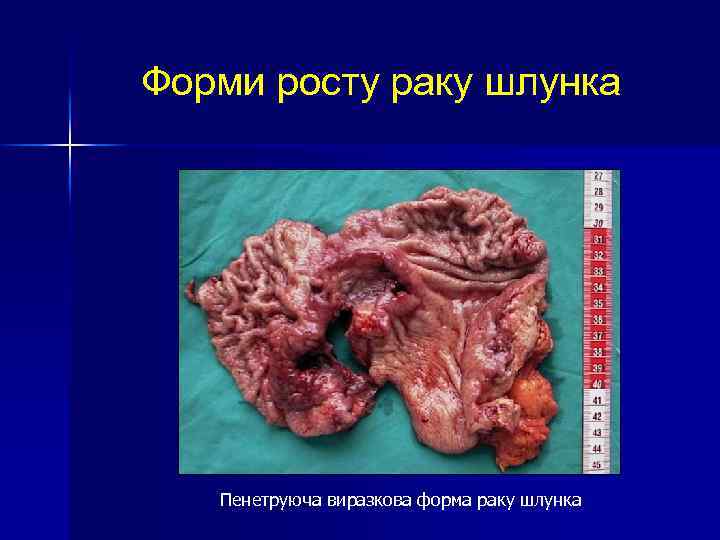 Форми росту раку шлунка Пенетруюча виразкова форма раку шлунка
Форми росту раку шлунка Пенетруюча виразкова форма раку шлунка
 Форми росту раку шлунка Інфільтративна форма раку шлунка
Форми росту раку шлунка Інфільтративна форма раку шлунка
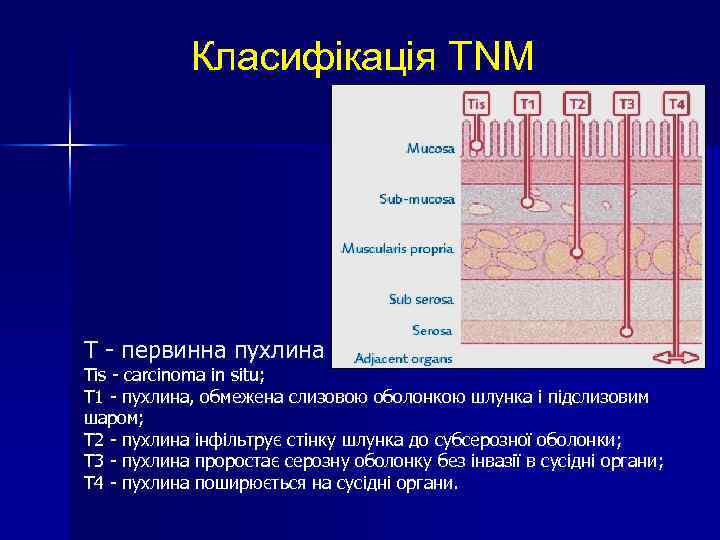 Класифікація TNM Т - первинна пухлина Тis - carcinoma in situ; Т 1 - пухлина, обмежена слизовою оболонкою шлунка і підслизовим шаром; Т 2 - пухлина інфільтрує стінку шлунка до субсерозної оболонки; Т 3 - пухлина проростає серозну оболонку без інвазії в сусідні органи; Т 4 - пухлина поширюється на сусідні органи.
Класифікація TNM Т - первинна пухлина Тis - carcinoma in situ; Т 1 - пухлина, обмежена слизовою оболонкою шлунка і підслизовим шаром; Т 2 - пухлина інфільтрує стінку шлунка до субсерозної оболонки; Т 3 - пухлина проростає серозну оболонку без інвазії в сусідні органи; Т 4 - пухлина поширюється на сусідні органи.
 Класифікація TNM N - реґіонарні лімфатичні вузли N 0 - немає ознак метастатичного ураження. N 1 - є метастази в 1 -6 реґіонарних л/в. N 2 - є метастази в 7 -15 реґіонарних л/в. N 1 - є метастази більш ніж в 15 реґіонарних л/в. Nx - недостатньо даних для оцінки л/в. М - віддалені метастази М 0 - немає ознак віддалених метастазів. М 1 - є клінічні, рентгенологічні або операційні дані про наявність віддалених метастазів, включаючи л/в, крім реґіонарних.
Класифікація TNM N - реґіонарні лімфатичні вузли N 0 - немає ознак метастатичного ураження. N 1 - є метастази в 1 -6 реґіонарних л/в. N 2 - є метастази в 7 -15 реґіонарних л/в. N 1 - є метастази більш ніж в 15 реґіонарних л/в. Nx - недостатньо даних для оцінки л/в. М - віддалені метастази М 0 - немає ознак віддалених метастазів. М 1 - є клінічні, рентгенологічні або операційні дані про наявність віддалених метастазів, включаючи л/в, крім реґіонарних.
 Метастазування раку шлунка Регіонарні лімфатичні вузли: • за ходом лівої і правої шлункових артерій, правої і лівої шлунково-сальникових, селезінкової - реґіонарні вузли першого етапу лімфовідтоку; • черевні вузли (другого етапу лімфовідтоку); • парааортальні, паракавальні.
Метастазування раку шлунка Регіонарні лімфатичні вузли: • за ходом лівої і правої шлункових артерій, правої і лівої шлунково-сальникових, селезінкової - реґіонарні вузли першого етапу лімфовідтоку; • черевні вузли (другого етапу лімфовідтоку); • парааортальні, паракавальні.
 Метастазування раку шлунка Гематогенні метастази: - Печінка, - Легені, - Наднирники, - Кістки, - Підшкірна клітковина. Імплантаційні метастази: - Карциноматоз очеревини, що супроводжується асцитом.
Метастазування раку шлунка Гематогенні метастази: - Печінка, - Легені, - Наднирники, - Кістки, - Підшкірна клітковина. Імплантаційні метастази: - Карциноматоз очеревини, що супроводжується асцитом.
 Метастазування раку шлунка Метастаз Вірхова: ураження лімфовузлів в лівій надключичній ділянці через грудну лімфатичну протоку; Метастаз сестри Жозеф - метастаз в пупок. Метастаз Крукенберга - у жінок метастази раку в яєчники; Метастаз Шніцлера - в параректальну клітковину дна тазу, іноді вони можуть викликати кишкову непрохідність, і тоді буде потрібно накладення протиприродного заднього проходу. Метастаз Шніцлера може бути виявлений при пальцевому дослідженні прямої кишки. Зазначені метастази - лімфогенні, але класифікуються як віддалені ( «М» ), вони виникають у міру блокування лімфовузлів метастазами раку внаслідок появи ретроградного лімфотоку.
Метастазування раку шлунка Метастаз Вірхова: ураження лімфовузлів в лівій надключичній ділянці через грудну лімфатичну протоку; Метастаз сестри Жозеф - метастаз в пупок. Метастаз Крукенберга - у жінок метастази раку в яєчники; Метастаз Шніцлера - в параректальну клітковину дна тазу, іноді вони можуть викликати кишкову непрохідність, і тоді буде потрібно накладення протиприродного заднього проходу. Метастаз Шніцлера може бути виявлений при пальцевому дослідженні прямої кишки. Зазначені метастази - лімфогенні, але класифікуються як віддалені ( «М» ), вони виникають у міру блокування лімфовузлів метастазами раку внаслідок появи ретроградного лімфотоку.
 Клінічні прояви РШ З метою ранньої діагностики РШ початкові клінічні прояви об'єднують в синдром «малих ознак» : n n n невмотивована загальна слабкість, зниження працездатності, швидка стомлюваність, безпричинне схуднення; анорексія - невмотивоване стійке зниження апетиту аж до відрази до їжі, переважно м'ясної; явища «шлункового дискомфорту» - відчуття переповнення шлунка, відчуття тиску, тяжкості і болю в епігастрії; психічна депресія, апатія, втрата інтересу до навколишнього; при раку кардіального відділу шлунку приєднується дисфагія, біль за грудиною, що нагадує стенокардію.
Клінічні прояви РШ З метою ранньої діагностики РШ початкові клінічні прояви об'єднують в синдром «малих ознак» : n n n невмотивована загальна слабкість, зниження працездатності, швидка стомлюваність, безпричинне схуднення; анорексія - невмотивоване стійке зниження апетиту аж до відрази до їжі, переважно м'ясної; явища «шлункового дискомфорту» - відчуття переповнення шлунка, відчуття тиску, тяжкості і болю в епігастрії; психічна депресія, апатія, втрата інтересу до навколишнього; при раку кардіального відділу шлунку приєднується дисфагія, біль за грудиною, що нагадує стенокардію.
 Клінічні прояви РШ З часом до «малих ознак» і загальним симптомів приєднуються: Біль в епігастрії: не вщухає після прийому їжі і погано піддається медикаментозної корекції. При проростанні заочеревинної клітковини біль іррадіює в спину; n Шлунково-кишкові кровотечі (кривава блювота, мелена); n Стеноз воротаря → порушення евакуаторної функції шлунка і розлади водно - сольового обміну; n Стеноз кардіального відділу шлунку → дисфагія, блювота; n Анемія; n Поганий запах з рота; n Відрижка тухлим; n Асоційовані паранеопластичні синдроми: - чорний акантоз, - венозний тромбоз (синдром Trousseau's). n
Клінічні прояви РШ З часом до «малих ознак» і загальним симптомів приєднуються: Біль в епігастрії: не вщухає після прийому їжі і погано піддається медикаментозної корекції. При проростанні заочеревинної клітковини біль іррадіює в спину; n Шлунково-кишкові кровотечі (кривава блювота, мелена); n Стеноз воротаря → порушення евакуаторної функції шлунка і розлади водно - сольового обміну; n Стеноз кардіального відділу шлунку → дисфагія, блювота; n Анемія; n Поганий запах з рота; n Відрижка тухлим; n Асоційовані паранеопластичні синдроми: - чорний акантоз, - венозний тромбоз (синдром Trousseau's). n
 Діагностика РШ n Контрастна рентгенографія може бути первинним тестом при невиразних симптомах; n Ендоскопія; n КT - надійний метод для визначення поширення хвороби; n Ендоскопічна ультрасонографія - більш точний метод для T та N стадіювання, ніж КT.
Діагностика РШ n Контрастна рентгенографія може бути первинним тестом при невиразних симптомах; n Ендоскопія; n КT - надійний метод для визначення поширення хвороби; n Ендоскопічна ультрасонографія - більш точний метод для T та N стадіювання, ніж КT.
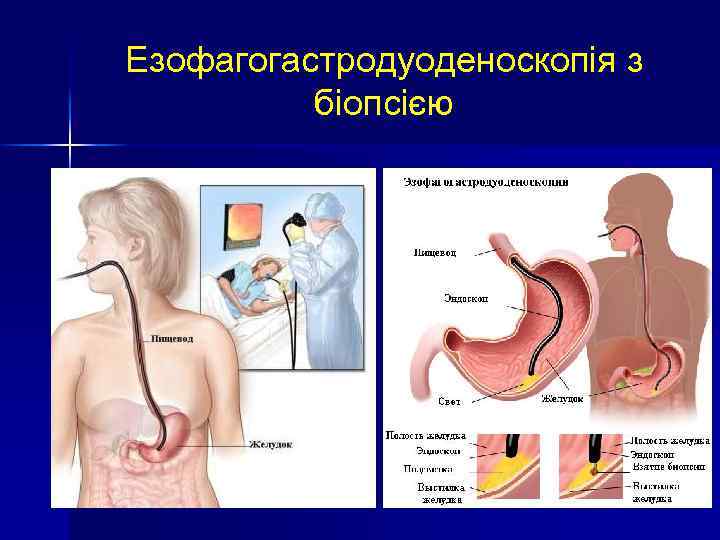 Езофагогастродуоденоскопія з біопсією
Езофагогастродуоденоскопія з біопсією
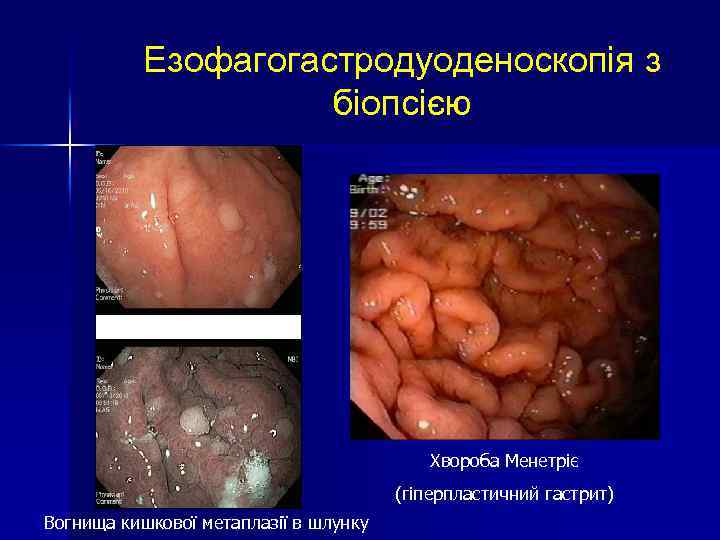 Езофагогастродуоденоскопія з біопсією Хвороба Менетріє (гіперпластичний гастрит) Вогнища кишкової метаплазії в шлунку
Езофагогастродуоденоскопія з біопсією Хвороба Менетріє (гіперпластичний гастрит) Вогнища кишкової метаплазії в шлунку
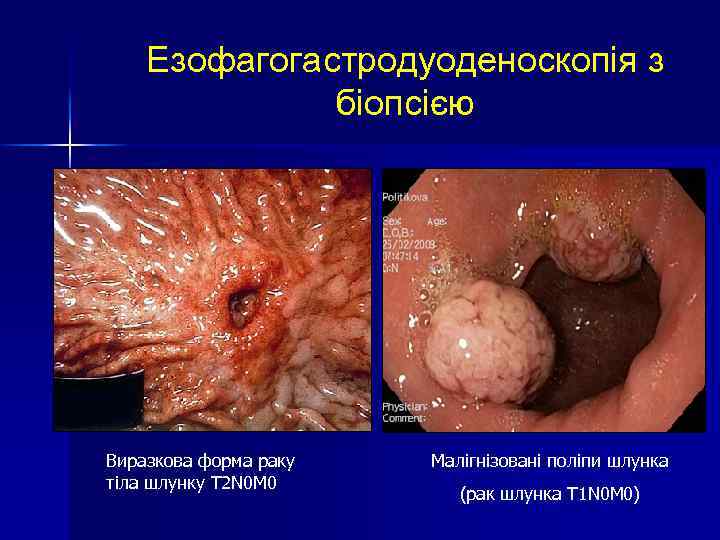 Езофагогастродуоденоскопія з біопсією Виразкова форма раку тіла шлунку T 2 N 0 M 0 Малігнізовані поліпи шлунка (рак шлунка Т 1 N 0 M 0)
Езофагогастродуоденоскопія з біопсією Виразкова форма раку тіла шлунку T 2 N 0 M 0 Малігнізовані поліпи шлунка (рак шлунка Т 1 N 0 M 0)
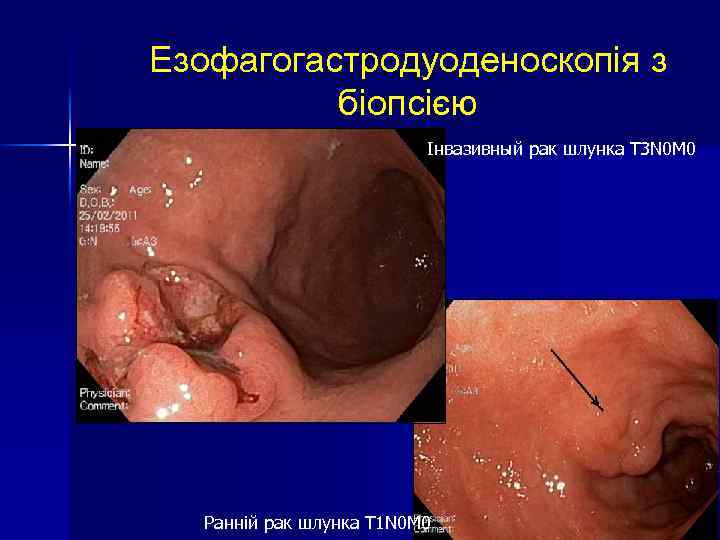 Езофагогастродуоденоскопія з біопсією Інвазивный рак шлунка T 3 N 0 M 0 Ранній рак шлунка T 1 N 0 M 0
Езофагогастродуоденоскопія з біопсією Інвазивный рак шлунка T 3 N 0 M 0 Ранній рак шлунка T 1 N 0 M 0
 Рентгенографія шлунка • Важко виявити пухлини до 2 см і інфільтративні форми раку; • Екзофітні форми → «дефект наповнення» ; • Рак-виразка → симптом «ніші» ; • Інфільтративні форми → обрив і відсутність складок слизової, ригідність стінки, відсутність перистальтики.
Рентгенографія шлунка • Важко виявити пухлини до 2 см і інфільтративні форми раку; • Екзофітні форми → «дефект наповнення» ; • Рак-виразка → симптом «ніші» ; • Інфільтративні форми → обрив і відсутність складок слизової, ригідність стінки, відсутність перистальтики.
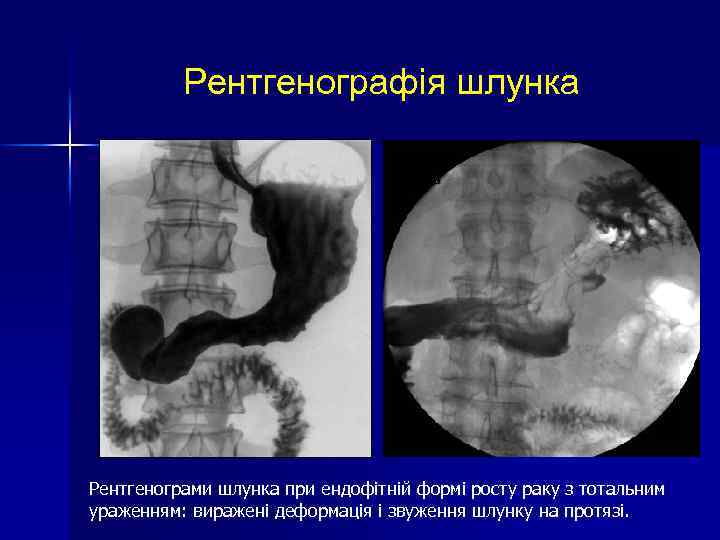 Рентгенографія шлунка Рентгенограми шлунка при ендофітній формі росту раку з тотальним ураженням: виражені деформація і звуження шлунку на протязі.
Рентгенографія шлунка Рентгенограми шлунка при ендофітній формі росту раку з тотальним ураженням: виражені деформація і звуження шлунку на протязі.
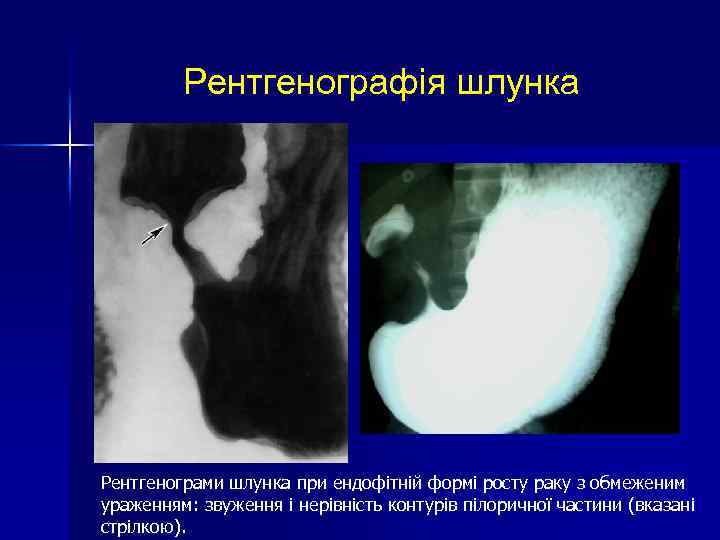 Рентгенографія шлунка Рентгенограми шлунка при ендофітній формі росту раку з обмеженим ураженням: звуження і нерівність контурів пілоричної частини (вказані стрілкою).
Рентгенографія шлунка Рентгенограми шлунка при ендофітній формі росту раку з обмеженим ураженням: звуження і нерівність контурів пілоричної частини (вказані стрілкою).
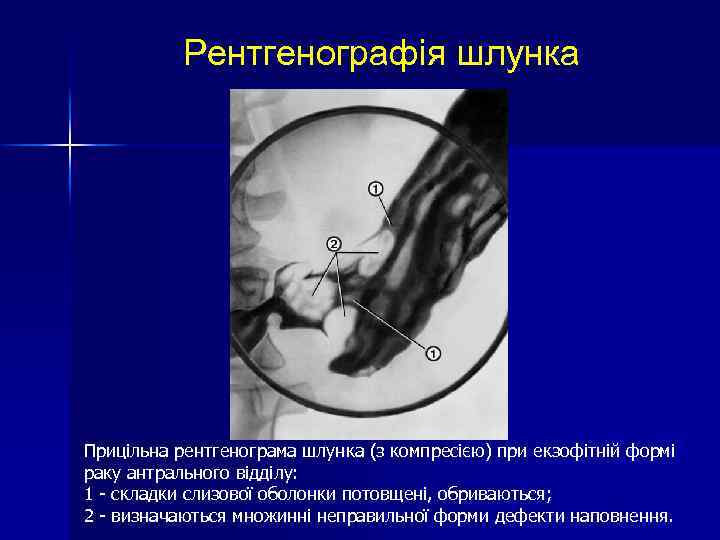 Рентгенографія шлунка Прицільна рентгенограма шлунка (з компресією) при екзофітній формі раку антрального відділу: 1 - складки слизової оболонки потовщені, обриваються; 2 - визначаються множинні неправильної форми дефекти наповнення.
Рентгенографія шлунка Прицільна рентгенограма шлунка (з компресією) при екзофітній формі раку антрального відділу: 1 - складки слизової оболонки потовщені, обриваються; 2 - визначаються множинні неправильної форми дефекти наповнення.
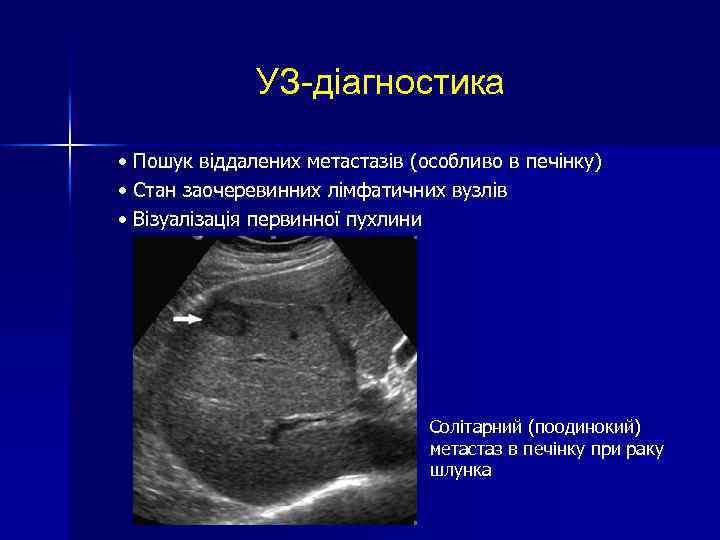 УЗ-діагностика • Пошук віддалених метастазів (особливо в печінку) • Стан заочеревинних лімфатичних вузлів • Візуалізація первинної пухлини Солітарний (поодинокий) метастаз в печінку при раку шлунка
УЗ-діагностика • Пошук віддалених метастазів (особливо в печінку) • Стан заочеревинних лімфатичних вузлів • Візуалізація первинної пухлини Солітарний (поодинокий) метастаз в печінку при раку шлунка
 Ендо-УЗД при РШ
Ендо-УЗД при РШ
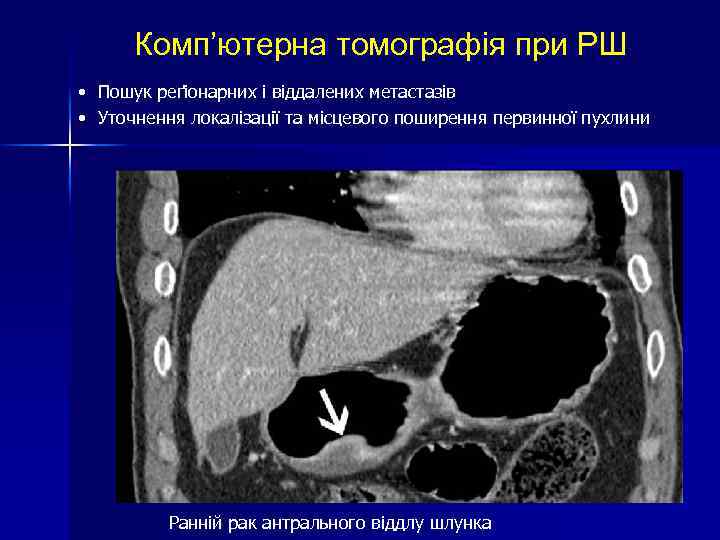 Комп’ютерна томографія при РШ • Пошук реґіонарних і віддалених метастазів • Уточнення локалізації та місцевого поширення первинної пухлини Ранній рак антрального віддлу шлунка
Комп’ютерна томографія при РШ • Пошук реґіонарних і віддалених метастазів • Уточнення локалізації та місцевого поширення первинної пухлини Ранній рак антрального віддлу шлунка
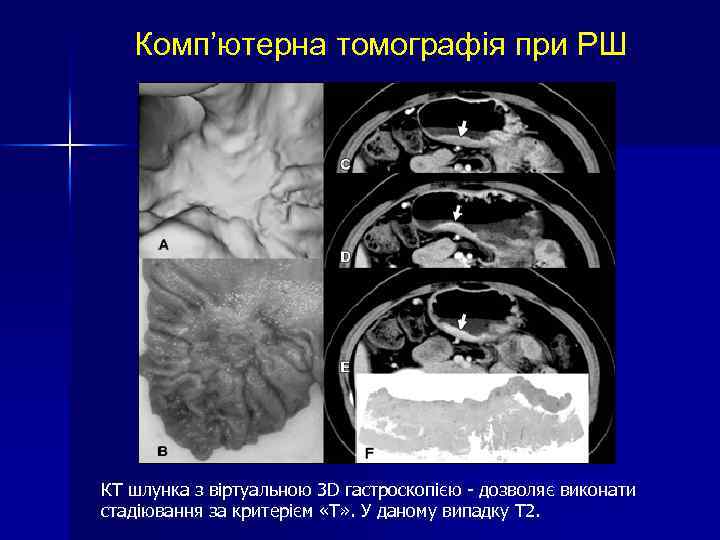 Комп’ютерна томографія при РШ КТ шлунка з віртуальною 3 D гастроскопією - дозволяє виконати стадіювання за критерієм «Т» . У даному випадку Т 2.
Комп’ютерна томографія при РШ КТ шлунка з віртуальною 3 D гастроскопією - дозволяє виконати стадіювання за критерієм «Т» . У даному випадку Т 2.
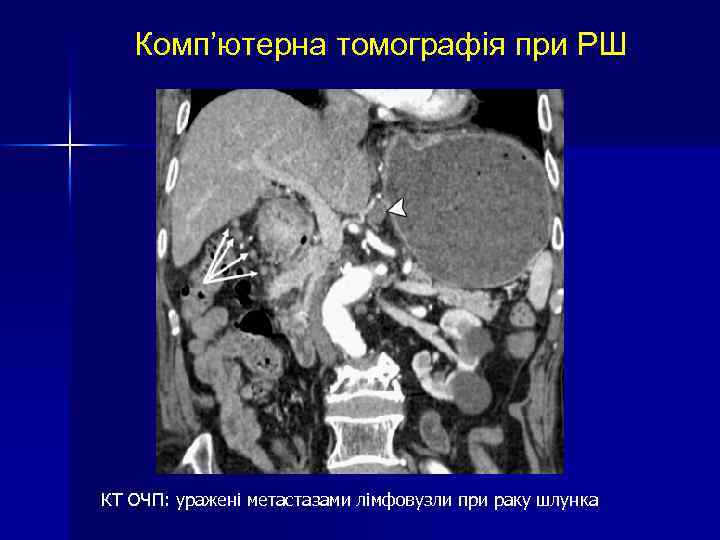 Комп’ютерна томографія при РШ КТ ОЧП: уражені метастазами лімфовузли при раку шлунка
Комп’ютерна томографія при РШ КТ ОЧП: уражені метастазами лімфовузли при раку шлунка
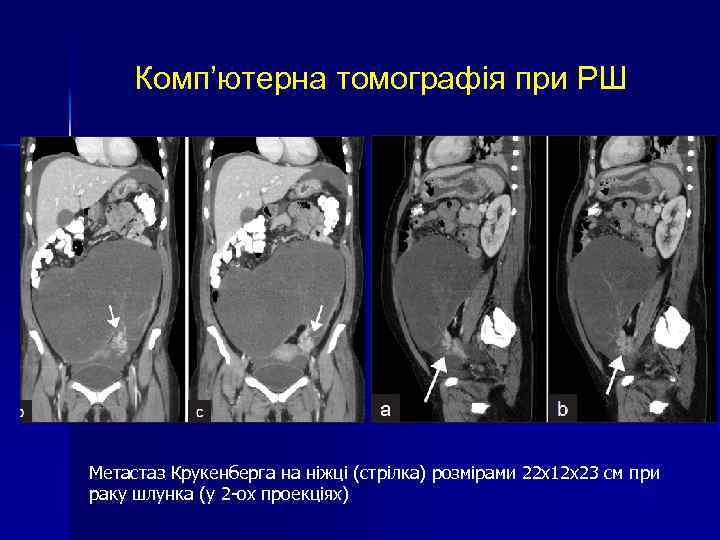 Комп’ютерна томографія при РШ Метастаз Крукенберга на ніжці (стрілка) розмірами 22 х12 х23 см при раку шлунка (у 2 -ох проекціях)
Комп’ютерна томографія при РШ Метастаз Крукенберга на ніжці (стрілка) розмірами 22 х12 х23 см при раку шлунка (у 2 -ох проекціях)
 Діагностика РШ • Клінічний аналіз крові: анемія, прискорення ШОЕ. • Рентгенографія легенів - допомагає виключити наявність метастазів в легенях. • Діагностична лапаротомія. • Ректальне дослідження з метою виключення метастазів у параректальну клітковину (Шніцлерівські метастази). • Вагінальне дослідження та УЗД яєчників. З метою виключення метастатичних пухлин Крукенберга. • Визначення онкомаркерів в крові: - РЕА підвищується в 45 -50% випадків. - СА-19 -9 підвищується в 20% випадків.
Діагностика РШ • Клінічний аналіз крові: анемія, прискорення ШОЕ. • Рентгенографія легенів - допомагає виключити наявність метастазів в легенях. • Діагностична лапаротомія. • Ректальне дослідження з метою виключення метастазів у параректальну клітковину (Шніцлерівські метастази). • Вагінальне дослідження та УЗД яєчників. З метою виключення метастатичних пухлин Крукенберга. • Визначення онкомаркерів в крові: - РЕА підвищується в 45 -50% випадків. - СА-19 -9 підвищується в 20% випадків.
 Лікування РШ n n хірургічна резекція і лімфаденектомія - єдиний шанс вилікувати РЖ; 66% хворих на РШ звертаються з місцево-поширеним захворюванням, в таких випадках недостатньо тільки хірургічного лікування - показане комбіноване або комплексне лікування.
Лікування РШ n n хірургічна резекція і лімфаденектомія - єдиний шанс вилікувати РЖ; 66% хворих на РШ звертаються з місцево-поширеним захворюванням, в таких випадках недостатньо тільки хірургічного лікування - показане комбіноване або комплексне лікування.
 Лікування РШ Радикальними вважаються 3 типи операцій: - субтотальна дистальна резекція шлунка; - субтотальна проксимальна резекція шлунка; - гастректомія.
Лікування РШ Радикальними вважаються 3 типи операцій: - субтотальна дистальна резекція шлунка; - субтотальна проксимальна резекція шлунка; - гастректомія.
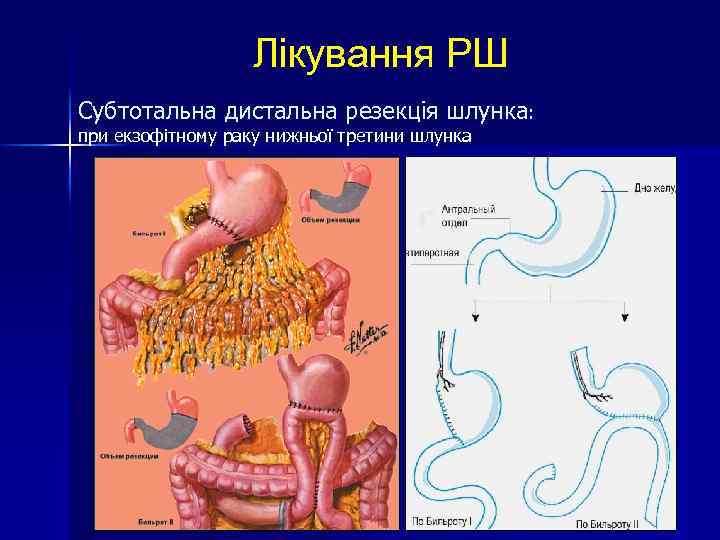 Лікування РШ Субтотальна дистальна резекція шлунка: при екзофітному раку нижньої третини шлунка
Лікування РШ Субтотальна дистальна резекція шлунка: при екзофітному раку нижньої третини шлунка
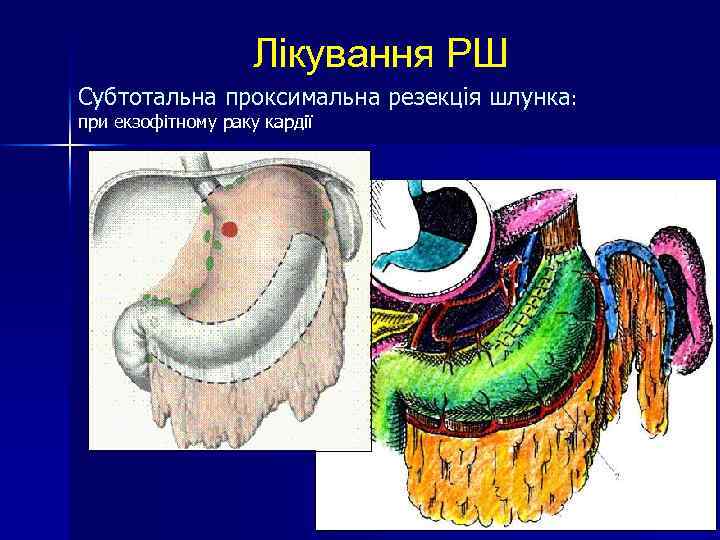 Лікування РШ Субтотальна проксимальна резекція шлунка: при екзофітному раку кардії
Лікування РШ Субтотальна проксимальна резекція шлунка: при екзофітному раку кардії
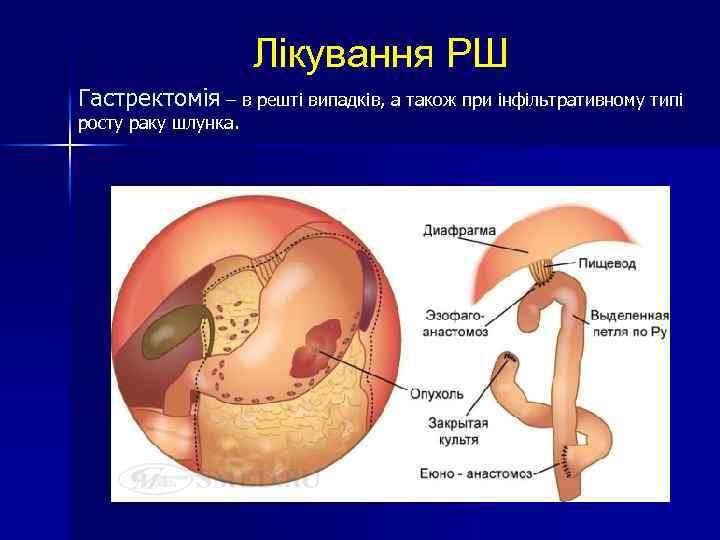 Лікування РШ Гастректомія – в решті випадків, а також при інфільтративному типі росту раку шлунка.
Лікування РШ Гастректомія – в решті випадків, а також при інфільтративному типі росту раку шлунка.
 Лікування РШ У деяких випадках виправдані паліативні резекції шлунка, які не впливають на прогноз, але сприяють більш задовільній якісті життя. При ускладненому нерезектабельному раку шлунка показані симптоматичні втручання: - гастроентеростомія, - гастростомія, - операція Майдля (еюностомія) та ін.
Лікування РШ У деяких випадках виправдані паліативні резекції шлунка, які не впливають на прогноз, але сприяють більш задовільній якісті життя. При ускладненому нерезектабельному раку шлунка показані симптоматичні втручання: - гастроентеростомія, - гастростомія, - операція Майдля (еюностомія) та ін.
 Лікування РШ Хіміотерапія: n n використовується з метою радіосенсибілізації та запобігання системних метастазів. Окреме проведення хіміотерапії малоефективне. питання про призначення ад'ювантної хіміотерапії вирішується індивідуально з урахуванням несприятливих прогностичних факторів (ІІІ стадія захворювання, молодий вік, низька ступінь диференціювання пухлини, наявність метастазів у реґіонарних лімфовузлах та ін). В якості монотерапії або в комбінації використовують: - 5 -фторурацил - доксорубіцин - етопозид - цисплатин - адріабластін - мітоміцін - метотрексат n
Лікування РШ Хіміотерапія: n n використовується з метою радіосенсибілізації та запобігання системних метастазів. Окреме проведення хіміотерапії малоефективне. питання про призначення ад'ювантної хіміотерапії вирішується індивідуально з урахуванням несприятливих прогностичних факторів (ІІІ стадія захворювання, молодий вік, низька ступінь диференціювання пухлини, наявність метастазів у реґіонарних лімфовузлах та ін). В якості монотерапії або в комбінації використовують: - 5 -фторурацил - доксорубіцин - етопозид - цисплатин - адріабластін - мітоміцін - метотрексат n
 Лікування РШ Променева терапія: в більшості випадків застосовується в якості паліативної терапії для стабілізації процесу при нерезектабельних формах захворювання. В якості симптоматичної терапії – для зменшення больового синдрому при метастазах в кістки.
Лікування РШ Променева терапія: в більшості випадків застосовується в якості паліативної терапії для стабілізації процесу при нерезектабельних формах захворювання. В якості симптоматичної терапії – для зменшення больового синдрому при метастазах в кістки.
 Прогноз РШ n n Ранній рак шлунка - 5 -ти річне виживання становить 80 -90%; 5 -ти річне виживання для III - IV стадій захворювання складає 5 -20%.
Прогноз РШ n n Ранній рак шлунка - 5 -ти річне виживання становить 80 -90%; 5 -ти річне виживання для III - IV стадій захворювання складає 5 -20%.
 Профілактика рака шлунка Принципи правильного харчування: - Регулярне, помірне харчування; - Відмова від міцних алкогольних напоїв і куріння; - Обмеження гострих, солоних, смажених, копчених і маринованих продуктів; - Регулярне вживання свіжих овочів і фруктів, натуральних соків, кисломолочних продуктів; - Ерадикація хелікобактерної інфекції; - Прийом вітамінів - антиоксидантів (віт. А, Е, С).
Профілактика рака шлунка Принципи правильного харчування: - Регулярне, помірне харчування; - Відмова від міцних алкогольних напоїв і куріння; - Обмеження гострих, солоних, смажених, копчених і маринованих продуктів; - Регулярне вживання свіжих овочів і фруктів, натуральних соків, кисломолочних продуктів; - Ерадикація хелікобактерної інфекції; - Прийом вітамінів - антиоксидантів (віт. А, Е, С).
 Рак губи (РГ) – досить часте захворювання, складає 3 -8% від усіх злоякісних пухлин. Захворюваність в Україні становить 5 випадків на 100 тисяч населення. Вона є вищою в південних регіонах країни – до 9%ооо в Одеській і Херсонській областях.
Рак губи (РГ) – досить часте захворювання, складає 3 -8% від усіх злоякісних пухлин. Захворюваність в Україні становить 5 випадків на 100 тисяч населення. Вона є вищою в південних регіонах країни – до 9%ооо в Одеській і Херсонській областях.
 Рак губи Анатомічні особливості будови червоної облямівки нижньої губи, які сприяють виникненню рака: • роговий і блискучий шари плоского епітелію червоної облямівки стоншені; • клітини зернистого шару замість кератогіаліну синтезують елеїдін, що сприяє просвічуванню капілярів сосчкового шару. Цим і пояснюється відмінність кольору облямівки від кольору шкіри; • в облямівці відсутні волосяні фолікули, потові залози, а також жирова клітковина.
Рак губи Анатомічні особливості будови червоної облямівки нижньої губи, які сприяють виникненню рака: • роговий і блискучий шари плоского епітелію червоної облямівки стоншені; • клітини зернистого шару замість кератогіаліну синтезують елеїдін, що сприяє просвічуванню капілярів сосчкового шару. Цим і пояснюється відмінність кольору облямівки від кольору шкіри; • в облямівці відсутні волосяні фолікули, потові залози, а також жирова клітковина.
 Фактори ризику виникнення раку губи і слизової порожнини рота (РСПР) фізичні: - постійна робота під дією сонця і вітру; - механічна травма каріознозміненими зубами; - незадовільне протезування; - захворювання парадонту; - термічні опіки (склодуви, металургійне виробництво, куріння, гаряча їжа), - вживання міцного алкоголю. хімічні: - жування тютюну, бетелю, насу; - вплив ПАВ та інших канцерогенів; - паління тютюну.
Фактори ризику виникнення раку губи і слизової порожнини рота (РСПР) фізичні: - постійна робота під дією сонця і вітру; - механічна травма каріознозміненими зубами; - незадовільне протезування; - захворювання парадонту; - термічні опіки (склодуви, металургійне виробництво, куріння, гаряча їжа), - вживання міцного алкоголю. хімічні: - жування тютюну, бетелю, насу; - вплив ПАВ та інших канцерогенів; - паління тютюну.
 Передпухлинні захворювання губи Продуктивні: - лейкоплакія; - папілома (дрібні сосочкові розростання із зроговілими верхівками); - шкіряний ріг; - кератоакантома. Деструктивні: - еритроплакія – це вогнища виразкування червоної облямівки, які не мають схильності до загоювання; - тріщини; - дифузний гіперкератоз – червона смуга губить блиск, стає сухою, тріскається, ерозується. Деструктивні виразки, еритроплакія, продуктивна лейкоплакія і папілома відносяться до облігатних передраків, тобто таких, коли вірогідність їх малігнізації є високою
Передпухлинні захворювання губи Продуктивні: - лейкоплакія; - папілома (дрібні сосочкові розростання із зроговілими верхівками); - шкіряний ріг; - кератоакантома. Деструктивні: - еритроплакія – це вогнища виразкування червоної облямівки, які не мають схильності до загоювання; - тріщини; - дифузний гіперкератоз – червона смуга губить блиск, стає сухою, тріскається, ерозується. Деструктивні виразки, еритроплакія, продуктивна лейкоплакія і папілома відносяться до облігатних передраків, тобто таких, коли вірогідність їх малігнізації є високою
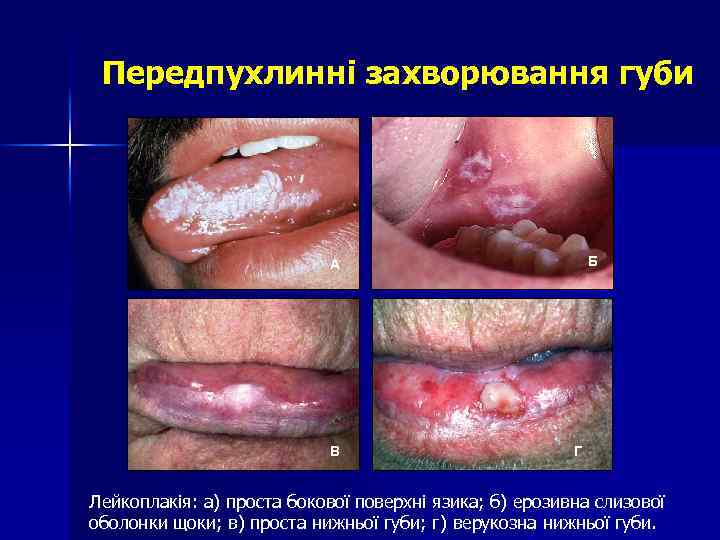 Передпухлинні захворювання губи Б А В Г Лейкоплакія: а) проста бокової поверхні язика; б) ерозивна слизової оболонки щоки; в) проста нижньої губи; г) верукозна нижньої губи.
Передпухлинні захворювання губи Б А В Г Лейкоплакія: а) проста бокової поверхні язика; б) ерозивна слизової оболонки щоки; в) проста нижньої губи; г) верукозна нижньої губи.
 Лікування передпухлинних захворювань губи: 1. усунення шкідливих факторів впливу, 2. припиненням куріння, 3. змащування губи вітаміном А і солкосерілом. 4. 5. Папіломи, кератоакантоми і шкірний ріг підлягають хірургічному лікуванню, а лейкоплакія кріодеструкції.
Лікування передпухлинних захворювань губи: 1. усунення шкідливих факторів впливу, 2. припиненням куріння, 3. змащування губи вітаміном А і солкосерілом. 4. 5. Папіломи, кератоакантоми і шкірний ріг підлягають хірургічному лікуванню, а лейкоплакія кріодеструкції.
 Рак губи Клінічні форми РГ: - екзофітні: - папілярна; - бородавчата - ендофітні: - виразкова; - вразково-інфільтративна. • Характерною ознакою папілярної форми раку є наявність безболісної пухлини, яка підвищується над рівнем червоної облямівки неправильної форми, щільної на дотик з інфільтрацією основи. • При виразковій формі раку НГ є неболюча пухлинна виразка з нерівними краями, яка підвищуються над поверхнею червоної облямівки у вигляді валика. • При виразково-інфільтративній формі, крім ознак, характерних для виразкової форми наявна більш виражена інфільтрація тканин. Метастазує РГ лімфогенно – підборідні, підщелепні (N 2), і шийні лімфовузли (N 3).
Рак губи Клінічні форми РГ: - екзофітні: - папілярна; - бородавчата - ендофітні: - виразкова; - вразково-інфільтративна. • Характерною ознакою папілярної форми раку є наявність безболісної пухлини, яка підвищується над рівнем червоної облямівки неправильної форми, щільної на дотик з інфільтрацією основи. • При виразковій формі раку НГ є неболюча пухлинна виразка з нерівними краями, яка підвищуються над поверхнею червоної облямівки у вигляді валика. • При виразково-інфільтративній формі, крім ознак, характерних для виразкової форми наявна більш виражена інфільтрація тканин. Метастазує РГ лімфогенно – підборідні, підщелепні (N 2), і шийні лімфовузли (N 3).
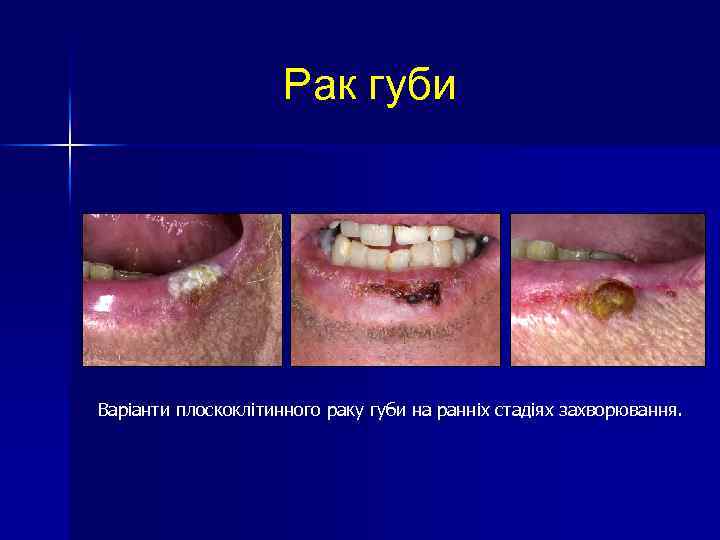 Рак губи Варіанти плоскоклітинного раку губи на ранніх стадіях захворювання.
Рак губи Варіанти плоскоклітинного раку губи на ранніх стадіях захворювання.
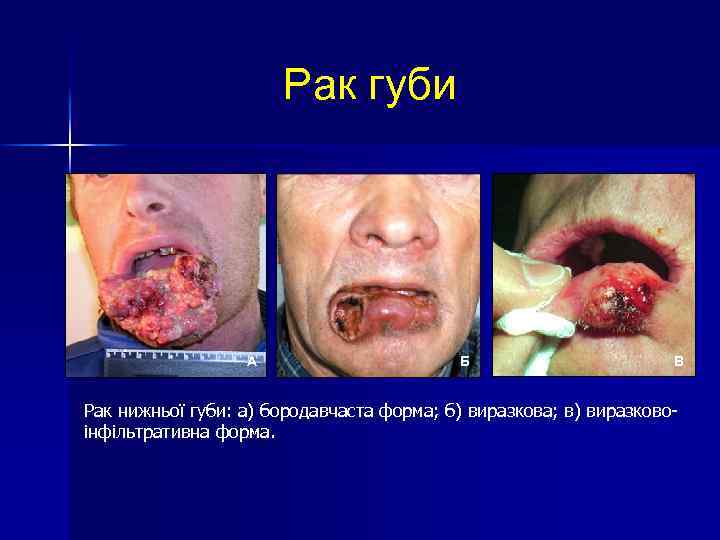 Рак губи А Б В Рак нижньої губи: а) бородавчаста форма; б) виразкова; в) виразковоінфільтративна форма.
Рак губи А Б В Рак нижньої губи: а) бородавчаста форма; б) виразкова; в) виразковоінфільтративна форма.
 Рак губи Вирішує діагностику інцизійна біопсія - видалення шматочка опухової тканини на межі із здоровою з дотриманням принципу абластики (найкраще на фоні попереднього заморожування пухлини рідким азотом або проведення попереднього біопсії сеансу БФ рентгентерапії (400 рентген).
Рак губи Вирішує діагностику інцизійна біопсія - видалення шматочка опухової тканини на межі із здоровою з дотриманням принципу абластики (найкраще на фоні попереднього заморожування пухлини рідким азотом або проведення попереднього біопсії сеансу БФ рентгентерапії (400 рентген).
 Лікування раку губи І стадія: - кріодеструкція (КД); - близькофокусна рентгентерапія – 7000 рентген; - резекція губи як виняток ( завідомо невиправдане анатомічне спотворення). ІІ і ІІІ стадії: - перший етап - поєднана променева терапія; - другий етап - КД або резекція губи за Брунцом; - третій етап - операція Ванаха – футлярнофасціальна шийна лімфаденектомія або операція Крайля при N 3 ІV стадія: - на першому етапі хіміопроменеве лікування (катетеризація скроневої або зовнішньої сонної артерії на стороні ураження) + 40 Гр; - наступні два етапи, подібно до лікування ІІІ стадії, проводиться за умов регресії пухлини більше як на 50%.
Лікування раку губи І стадія: - кріодеструкція (КД); - близькофокусна рентгентерапія – 7000 рентген; - резекція губи як виняток ( завідомо невиправдане анатомічне спотворення). ІІ і ІІІ стадії: - перший етап - поєднана променева терапія; - другий етап - КД або резекція губи за Брунцом; - третій етап - операція Ванаха – футлярнофасціальна шийна лімфаденектомія або операція Крайля при N 3 ІV стадія: - на першому етапі хіміопроменеве лікування (катетеризація скроневої або зовнішньої сонної артерії на стороні ураження) + 40 Гр; - наступні два етапи, подібно до лікування ІІІ стадії, проводиться за умов регресії пухлини більше як на 50%.

 Рак слизової порожнини рота. • Захворюваність в Україні складає 7 вип. на 100 тис. населення. • Найвищий показник захворюваності 24%ооо реєструється в Одеській області і 5%ооо в Івано. Франківській області. Частота ураження різних відділів СПР: - язик – 5 - дно ПР – 20%, - щічні ділянки СПР – 12%.
Рак слизової порожнини рота. • Захворюваність в Україні складає 7 вип. на 100 тис. населення. • Найвищий показник захворюваності 24%ооо реєструється в Одеській області і 5%ооо в Івано. Франківській області. Частота ураження різних відділів СПР: - язик – 5 - дно ПР – 20%, - щічні ділянки СПР – 12%.
 Передракові захворювання Продуктивні: - лейкоплакія; - лейкокератоз; - папіломатоз. Деструктивні: - декубітальні виразки; - червоний плоский лишай. • Рідкісна форма передраку – хвороба Боуена – це практично рак in situ. • Лейкоплакія – це плоскі білясті ділянки слизової оболонки, гладкі і м”які при пальпації. • Лейкокератоз – це розростання плоского епітелію, поверхневі шари якого мають тенденцію до ороговіння, а глибокі – до розростання поліморфних клітин з мітозами. Клінічно лейкокератоз являє собою різні за розміром і формою білясті ділянки, що виступають над поверхнею слизової, має бородавчатий вигляд, пізніше на поверхні з”являються тріщини і ерозії. • Папіломатоз - це сосочкові розростання сполучної тканини, вкриті багатошаровим плоским епітелієм. Епітелій папілом схильний до ороговіння і також має білястий колір, вони часто виразкуються.
Передракові захворювання Продуктивні: - лейкоплакія; - лейкокератоз; - папіломатоз. Деструктивні: - декубітальні виразки; - червоний плоский лишай. • Рідкісна форма передраку – хвороба Боуена – це практично рак in situ. • Лейкоплакія – це плоскі білясті ділянки слизової оболонки, гладкі і м”які при пальпації. • Лейкокератоз – це розростання плоского епітелію, поверхневі шари якого мають тенденцію до ороговіння, а глибокі – до розростання поліморфних клітин з мітозами. Клінічно лейкокератоз являє собою різні за розміром і формою білясті ділянки, що виступають над поверхнею слизової, має бородавчатий вигляд, пізніше на поверхні з”являються тріщини і ерозії. • Папіломатоз - це сосочкові розростання сполучної тканини, вкриті багатошаровим плоским епітелієм. Епітелій папілом схильний до ороговіння і також має білястий колір, вони часто виразкуються.
 РАК ЯЗИКА • В 75% випадків виникає в середній третині бокової поверхні язика. • Ураження кореня язика спостерігається майже у кожного четвертого хворого на РЯ.
РАК ЯЗИКА • В 75% випадків виникає в середній третині бокової поверхні язика. • Ураження кореня язика спостерігається майже у кожного четвертого хворого на РЯ.
 РАК ЯЗИКА Клінічні форми: - папілярна, - виразкова, - інфільтративна. Симптоми: ранні: - відчуття стороннього тіла, - печія, - біль, - підсилення слиновиділення. пізні: - затруднення ковтання, - затруднення мови, - неприємний запах з рота, - іррадіація болю у висок.
РАК ЯЗИКА Клінічні форми: - папілярна, - виразкова, - інфільтративна. Симптоми: ранні: - відчуття стороннього тіла, - печія, - біль, - підсилення слиновиділення. пізні: - затруднення ковтання, - затруднення мови, - неприємний запах з рота, - іррадіація болю у висок.
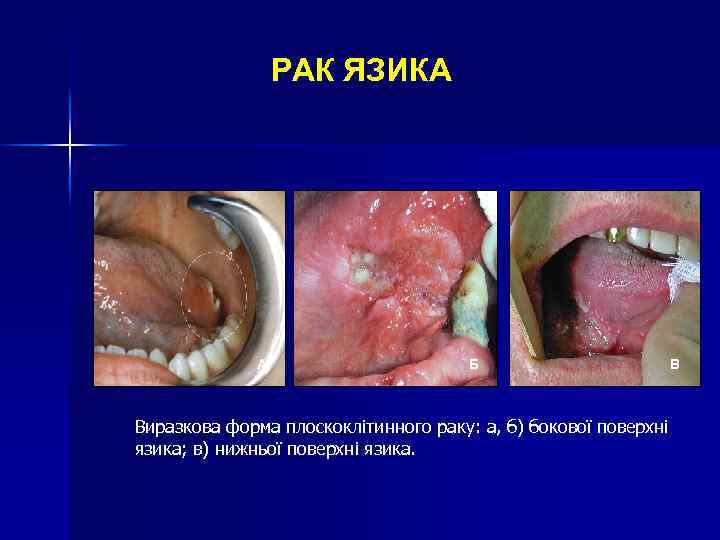 РАК ЯЗИКА А Б В Виразкова форма плоскоклітинного раку: а, б) бокової поверхні язика; в) нижньої поверхні язика.
РАК ЯЗИКА А Б В Виразкова форма плоскоклітинного раку: а, б) бокової поверхні язика; в) нижньої поверхні язика.
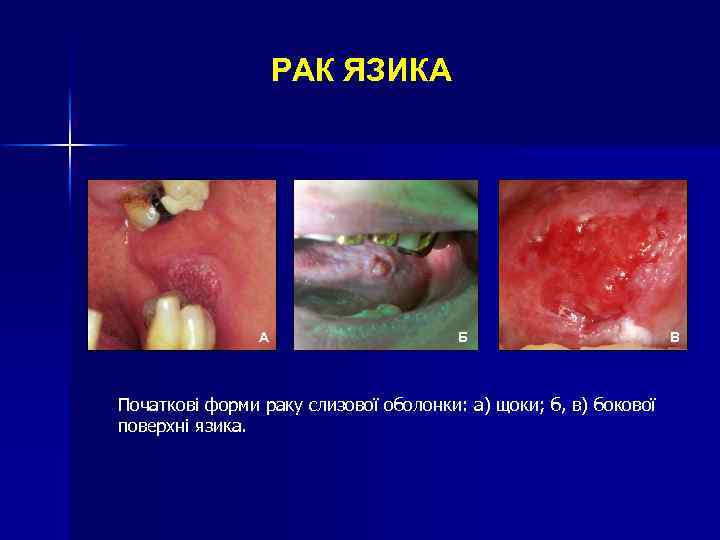 РАК ЯЗИКА А Б Початкові форми раку слизової оболонки: а) щоки; б, в) бокової поверхні язика. В
РАК ЯЗИКА А Б Початкові форми раку слизової оболонки: а) щоки; б, в) бокової поверхні язика. В
 ДІАГНОСТИКА РСПР: - Анамнез з виясненням факторів ризику та динаміки симптомів. - Огляд СПР із дотриманням послідовності обстеження. - Опис пухлинного процесу, вказавши локалізацію, розміри та відношення до оточуючих тканин із застосуванням шпаделя та пальцевого бімануального дослідження. - Обстеження підщелепних та шийних груп лімфатичних вузлів. - Забір маеріалу для цитологічного дослідження при виразковій формі (мазки- відбитки, зішкреби). - Інцизійна біопсія при папілярній формі раку. - Ларингоскопія - проводиться частіше із застосуванням фіброларингоскопа. - Рентгенологічне дослідження щелепно-лицевої ділянки і в т. ч. томографія.
ДІАГНОСТИКА РСПР: - Анамнез з виясненням факторів ризику та динаміки симптомів. - Огляд СПР із дотриманням послідовності обстеження. - Опис пухлинного процесу, вказавши локалізацію, розміри та відношення до оточуючих тканин із застосуванням шпаделя та пальцевого бімануального дослідження. - Обстеження підщелепних та шийних груп лімфатичних вузлів. - Забір маеріалу для цитологічного дослідження при виразковій формі (мазки- відбитки, зішкреби). - Інцизійна біопсія при папілярній формі раку. - Ларингоскопія - проводиться частіше із застосуванням фіброларингоскопа. - Рентгенологічне дослідження щелепно-лицевої ділянки і в т. ч. томографія.
 Лікування РСПР ( в т. ч. язика) • Вибір методу лікування раку СПР визначається локалізацією пухлини та стадією. • Початку лікування повинна передувати санація порожнини рота. Металічні коронки, які попадають в зону опромінення необхідно зняти. • Лікування РСПР, незалежно від локалізації і стадії повинно бути комбінованим. Лікування у всіх випадках необхідно починати з променевої терапії – дистанційна, а при Т 1 поєднана променева терапія. СВД опромінення при цьому повинна складати 50 -60 грей. Після перерви 3 -4 тижні оцінюють можливість виконання операції або кріодеструкції при Т 1 -Т 2 пухлинах. • При РСПР ІІІ-ІV стадії необхідно застосовувати внутрішньоартеріальну регіонарну хіміотерапію (цисплатин, 5 -ФУ, блеоміцин, проспідін) в поєднанні з променевою терапією, перервою і наступним вирішенням питання проведення розширених операцій (іноді з резекцією щелепи) та операції Крайля.
Лікування РСПР ( в т. ч. язика) • Вибір методу лікування раку СПР визначається локалізацією пухлини та стадією. • Початку лікування повинна передувати санація порожнини рота. Металічні коронки, які попадають в зону опромінення необхідно зняти. • Лікування РСПР, незалежно від локалізації і стадії повинно бути комбінованим. Лікування у всіх випадках необхідно починати з променевої терапії – дистанційна, а при Т 1 поєднана променева терапія. СВД опромінення при цьому повинна складати 50 -60 грей. Після перерви 3 -4 тижні оцінюють можливість виконання операції або кріодеструкції при Т 1 -Т 2 пухлинах. • При РСПР ІІІ-ІV стадії необхідно застосовувати внутрішньоартеріальну регіонарну хіміотерапію (цисплатин, 5 -ФУ, блеоміцин, проспідін) в поєднанні з променевою терапією, перервою і наступним вирішенням питання проведення розширених операцій (іноді з резекцією щелепи) та операції Крайля.
 Прогноз при РСПР залежить від локалізації пухлини, стадії і форми росту. • Найбільш сприятливий прогноз при папілярній формі раку 1 -2 ст. • Розташування пухлини в корені язика завжди має несприятливий прогноз незалежно від методу лікування, що зв”язано із безпосереднім і швидким поширенням раку на внутрішньояремні лімфатичні вузли.
Прогноз при РСПР залежить від локалізації пухлини, стадії і форми росту. • Найбільш сприятливий прогноз при папілярній формі раку 1 -2 ст. • Розташування пухлини в корені язика завжди має несприятливий прогноз незалежно від методу лікування, що зв”язано із безпосереднім і швидким поширенням раку на внутрішньояремні лімфатичні вузли.


