Рак легеньАКгол.ppt
- Количество слайдов: 95
 Івано-Франківський національний медичний університет Курс онкології РАК ЛЕГЕНЬ Доц. Голотюк Сергій Іванович
Івано-Франківський національний медичний університет Курс онкології РАК ЛЕГЕНЬ Доц. Голотюк Сергій Іванович
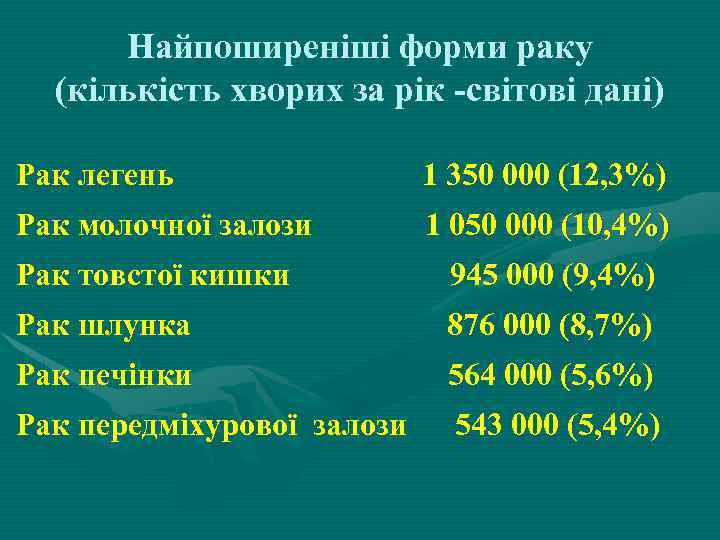 Найпоширеніші форми раку (кількість хворих за рік -світові дані) Рак легень 1 350 000 (12, 3%) Рак молочної залози 1 050 000 (10, 4%) Рак товстої кишки 945 000 (9, 4%) Рак шлунка 876 000 (8, 7%) Рак печінки 564 000 (5, 6%) Рак передміхурової залози 543 000 (5, 4%)
Найпоширеніші форми раку (кількість хворих за рік -світові дані) Рак легень 1 350 000 (12, 3%) Рак молочної залози 1 050 000 (10, 4%) Рак товстої кишки 945 000 (9, 4%) Рак шлунка 876 000 (8, 7%) Рак печінки 564 000 (5, 6%) Рак передміхурової залози 543 000 (5, 4%)

 Актуальність РЛ характеризується: 1. Високим рівнем захворюваності і смертності 2. Ураженням найбільш працездатного контингенту населення 3. Агресивним перебігом 4. Затрудненням діагностики в ранньому (доклінічному) періоді 5. Недостатньою ефективністю лікування.
Актуальність РЛ характеризується: 1. Високим рівнем захворюваності і смертності 2. Ураженням найбільш працездатного контингенту населення 3. Агресивним перебігом 4. Затрудненням діагностики в ранньому (доклінічному) періоді 5. Недостатньою ефективністю лікування.
 Відомі люди С. Параджанов Вацлав Гавел
Відомі люди С. Параджанов Вацлав Гавел
 Діячі культури М. Казаков О. Абдулов
Діячі культури М. Казаков О. Абдулов
 Фактори, які впливають на виникнення РЛ. 1. Паління тютюну - основна причина РЛ. РЛ 2. Професійні чинники (40%) - Забруднення повітря хімічними канцерогенами, зокрема ПАВ ( працівники нафтопереробки, асфальтового виробництва …). працівники газової, металургійної, алюмінієвої, гірничовидобувної галузі. Контакт із азбестом. У хворих з азбестозом РЛ спостерігається в 10 разів частіше. 3. Радіоактивні чинники – уранові, аварії на АЕС 4. Хронічні запальниі процеси – , пневмосклероз, наслідки перенесеного ТБС, неспецифічні хронічні пневмонії.
Фактори, які впливають на виникнення РЛ. 1. Паління тютюну - основна причина РЛ. РЛ 2. Професійні чинники (40%) - Забруднення повітря хімічними канцерогенами, зокрема ПАВ ( працівники нафтопереробки, асфальтового виробництва …). працівники газової, металургійної, алюмінієвої, гірничовидобувної галузі. Контакт із азбестом. У хворих з азбестозом РЛ спостерігається в 10 разів частіше. 3. Радіоактивні чинники – уранові, аварії на АЕС 4. Хронічні запальниі процеси – , пневмосклероз, наслідки перенесеного ТБС, неспецифічні хронічні пневмонії.
 Фактори ризику виникнення раку легень Генетичні: первинна множинність пухлин, при наявності в сім’ї злоякісної пухлини ризик РЛ збільшується в 3 -4 рази. Модифікуючі : а) екзогенні – паління, забруднення середовища, професійні шкідливості; б) ендогенні – вік старше 45 років, хронічні захворювання легень. Групи підвищеного ризику: - тривалі хронічні захворювання бронхо-легеневої системи; - шкідливі чинники на виробництві; - спадковість. - тривале інтенсиве паління, вік > 45 років
Фактори ризику виникнення раку легень Генетичні: первинна множинність пухлин, при наявності в сім’ї злоякісної пухлини ризик РЛ збільшується в 3 -4 рази. Модифікуючі : а) екзогенні – паління, забруднення середовища, професійні шкідливості; б) ендогенні – вік старше 45 років, хронічні захворювання легень. Групи підвищеного ризику: - тривалі хронічні захворювання бронхо-легеневої системи; - шкідливі чинники на виробництві; - спадковість. - тривале інтенсиве паління, вік > 45 років
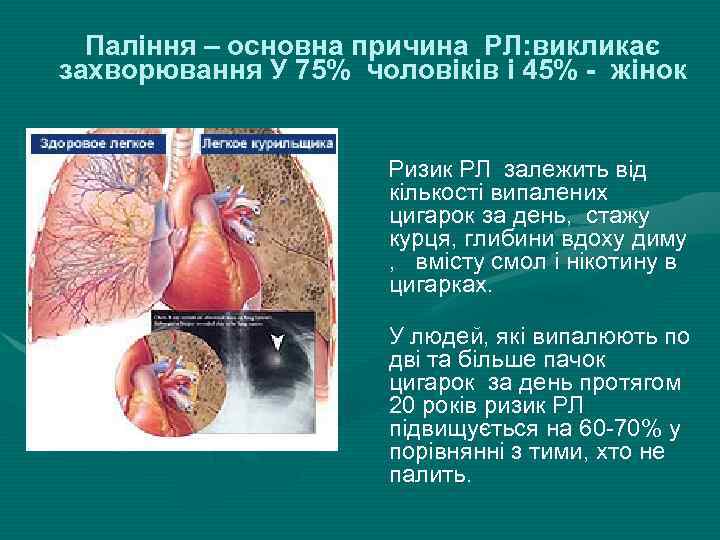 Паління – основна причина РЛ: викликає захворювання У 75% чоловіків і 45% - жінок Ризик РЛ залежить від кількості випалених цигарок за день, стажу курця, глибини вдоху диму , вмісту смол і нікотину в цигарках. У людей, які випалюють по дві та більше пачок цигарок за день протягом 20 років ризик РЛ підвищується на 60 -70% у порівнянні з тими, хто не палить.
Паління – основна причина РЛ: викликає захворювання У 75% чоловіків і 45% - жінок Ризик РЛ залежить від кількості випалених цигарок за день, стажу курця, глибини вдоху диму , вмісту смол і нікотину в цигарках. У людей, які випалюють по дві та більше пачок цигарок за день протягом 20 років ризик РЛ підвищується на 60 -70% у порівнянні з тими, хто не палить.
 Паління - основна причина раку легень: «Пасивне паління» також небезпечне, оскільки людина, яка палить вдихає лише 15% тютюнового диму, а 85% розсіюється в повітрі, і згубно впливає на оточуючих людей.
Паління - основна причина раку легень: «Пасивне паління» також небезпечне, оскільки людина, яка палить вдихає лише 15% тютюнового диму, а 85% розсіюється в повітрі, і згубно впливає на оточуючих людей.
 Сучасні механізми канцерогенезу в легенях. Бластомогенні фактори пошкоджують геном клітини, що порушує внутріклітинну репарацію і звільняє онкогени – стадія ініціації, триває 10 -15 років - Стадія промоції (пришвидшення), яка триває також 10 -15 років, перебігає в 4 фази, а саме: І – атипова метаплазія; 2 – вогнищева проліферація епітелію бронха – дисплазія, 3 – мікропапіломатоз 4 – внутрішньо-епітеліальний рак. • фаза промоції - формування передракових станів.
Сучасні механізми канцерогенезу в легенях. Бластомогенні фактори пошкоджують геном клітини, що порушує внутріклітинну репарацію і звільняє онкогени – стадія ініціації, триває 10 -15 років - Стадія промоції (пришвидшення), яка триває також 10 -15 років, перебігає в 4 фази, а саме: І – атипова метаплазія; 2 – вогнищева проліферація епітелію бронха – дисплазія, 3 – мікропапіломатоз 4 – внутрішньо-епітеліальний рак. • фаза промоції - формування передракових станів.
 Основні періоди розвитку злоякісної пухлини легень • Латентний період – час від дії канцерогенів до появи пухлини, яка діагностується, триває 10 – 17 років, • безсимптомний доклінічний період розвитку пухлини, • клінічний період - із появою симптомів. • РЛ - довготривалий процес. Час подвоєння маси пухлини - 590 днів. • Для розвитку пухлини діаметром 1 -2 мм (1 -2 млн. клітин) необхідно біля 20 подвоєнь пухлинної маси. У 50% випадків РЛ пухлина росте до 1 см (1 міліард пухл. клітин) - 7 і більше років.
Основні періоди розвитку злоякісної пухлини легень • Латентний період – час від дії канцерогенів до появи пухлини, яка діагностується, триває 10 – 17 років, • безсимптомний доклінічний період розвитку пухлини, • клінічний період - із появою симптомів. • РЛ - довготривалий процес. Час подвоєння маси пухлини - 590 днів. • Для розвитку пухлини діаметром 1 -2 мм (1 -2 млн. клітин) необхідно біля 20 подвоєнь пухлинної маси. У 50% випадків РЛ пухлина росте до 1 см (1 міліард пухл. клітин) - 7 і більше років.
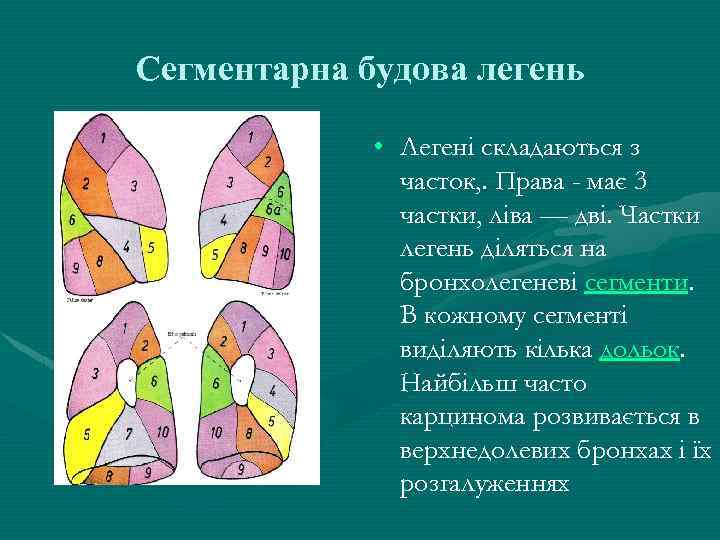 Сегментарна будова легень • Легені складаються з часток, . Права - має 3 частки, ліва — дві. Частки легень діляться на бронхолегеневі сегменти. В кожному сегменті виділяють кілька дольок. Найбільш часто карцинома розвивається в верхнедолевих бронхах і їх розгалуженнях
Сегментарна будова легень • Легені складаються з часток, . Права - має 3 частки, ліва — дві. Частки легень діляться на бронхолегеневі сегменти. В кожному сегменті виділяють кілька дольок. Найбільш часто карцинома розвивається в верхнедолевих бронхах і їх розгалуженнях
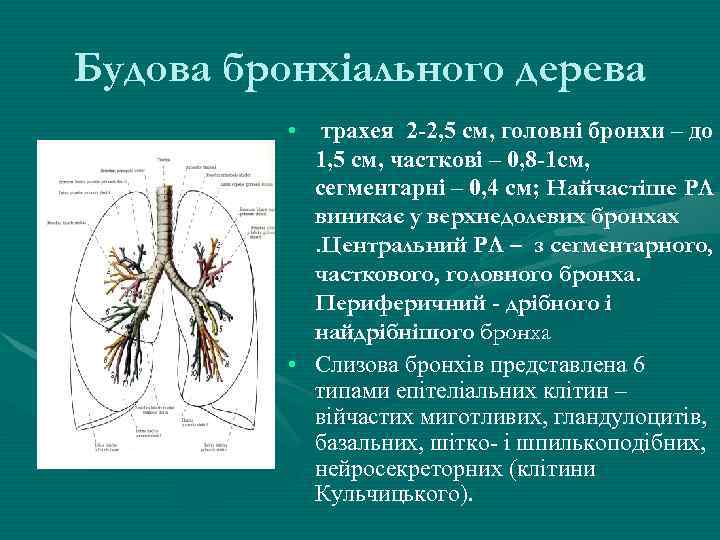 Будова бронхіального дерева • трахея 2 -2, 5 см, головні бронхи – до 1, 5 см, часткові – 0, 8 -1 см, сегментарні – 0, 4 см; Найчастіше РЛ виникає у верхнедолевих бронхах. Центральний РЛ – з сегментарного, часткового, головного бронха. Периферичний - дрібного і найдрібнішого бронха • Слизова бронхів представлена 6 типами епітеліальних клітин – війчастих миготливих, гландулоцитів, базальних, шітко- і шпилькоподібних, нейросекреторних (клітини Кульчицького).
Будова бронхіального дерева • трахея 2 -2, 5 см, головні бронхи – до 1, 5 см, часткові – 0, 8 -1 см, сегментарні – 0, 4 см; Найчастіше РЛ виникає у верхнедолевих бронхах. Центральний РЛ – з сегментарного, часткового, головного бронха. Периферичний - дрібного і найдрібнішого бронха • Слизова бронхів представлена 6 типами епітеліальних клітин – війчастих миготливих, гландулоцитів, базальних, шітко- і шпилькоподібних, нейросекреторних (клітини Кульчицького).
 Трьохвимірна структура будови поверхневого епітелію бронха 1 2 3 6 4 5 1 - війчасті клітини; 2 – клітини, що продукують слиз; 3 - базальні клітини; 4 - базальна мембрана; 5 - кровоносні судини; 6 – гладкі м’язи
Трьохвимірна структура будови поверхневого епітелію бронха 1 2 3 6 4 5 1 - війчасті клітини; 2 – клітини, що продукують слиз; 3 - базальні клітини; 4 - базальна мембрана; 5 - кровоносні судини; 6 – гладкі м’язи
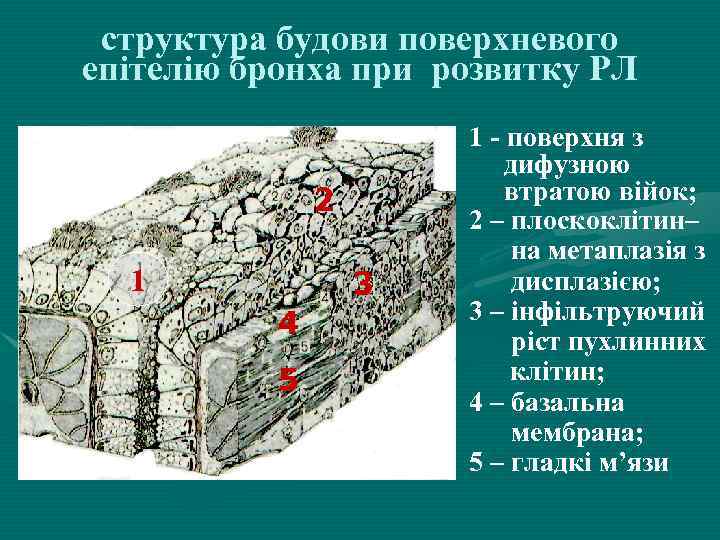 структура будови поверхневого епітелію бронха при розвитку РЛ 2 1 3 4 5 1 - поверхня з дифузною втратою війок; 2 – плоскоклітин– на метаплазія з дисплазією; 3 – інфільтруючий ріст пухлинних клітин; 4 – базальна мембрана; 5 – гладкі м’язи
структура будови поверхневого епітелію бронха при розвитку РЛ 2 1 3 4 5 1 - поверхня з дифузною втратою війок; 2 – плоскоклітин– на метаплазія з дисплазією; 3 – інфільтруючий ріст пухлинних клітин; 4 – базальна мембрана; 5 – гладкі м’язи
 Процес метаплазії бронхіального епітелію може бути фізіологічним і патологічним • Вікова метаплазія (фізіологічна) розпочинається у чоловіків у віці 45 -50 років, у жінок – у 55 -60 років. Слід відзначити, що цей вид ендотелію активно працює при багаторазовій зміні вологості і температури повітря протягом доби. • Патологічні процеси в легенях – хронічний бронхіт , рецидивуючі пневмонії, пневмосклерози, наслідки перенесеного ТБС супроводжуються метаплазією бронхіального епітелію.
Процес метаплазії бронхіального епітелію може бути фізіологічним і патологічним • Вікова метаплазія (фізіологічна) розпочинається у чоловіків у віці 45 -50 років, у жінок – у 55 -60 років. Слід відзначити, що цей вид ендотелію активно працює при багаторазовій зміні вологості і температури повітря протягом доби. • Патологічні процеси в легенях – хронічний бронхіт , рецидивуючі пневмонії, пневмосклерози, наслідки перенесеного ТБС супроводжуються метаплазією бронхіального епітелію.
 Морфологічна класифікація РЛ Плоскоклітинний рак (30 %): із метаплазованного бронхіального епітелію Аденокарцинома 30, 7 % - периферична субплевральна - із залозистих клітин слизової , з ТВСрубців. Агресивніша плоскоклітинного. Інтенсивні «М» в регіонарні л. вузли, кістки і ГМ, імплантаційні «М» і плеврит. Дрібноклітинний РЛ (18, 2 %)
Морфологічна класифікація РЛ Плоскоклітинний рак (30 %): із метаплазованного бронхіального епітелію Аденокарцинома 30, 7 % - периферична субплевральна - із залозистих клітин слизової , з ТВСрубців. Агресивніша плоскоклітинного. Інтенсивні «М» в регіонарні л. вузли, кістки і ГМ, імплантаційні «М» і плеврит. Дрібноклітинний РЛ (18, 2 %)
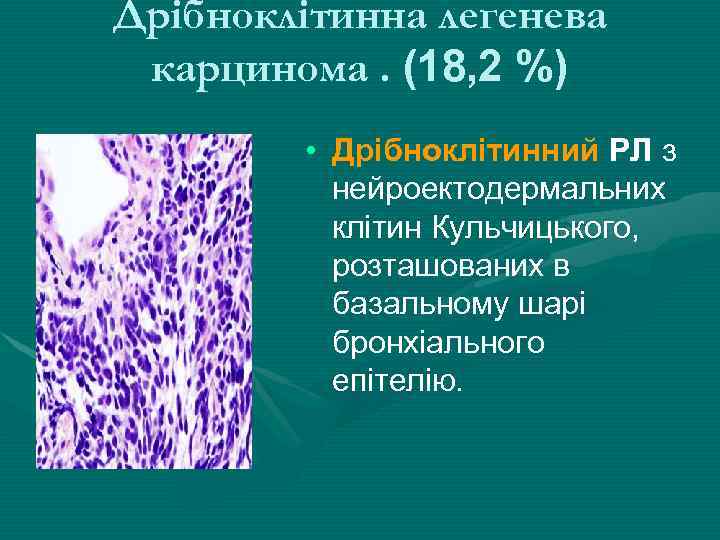 Дрібноклітинна легенева карцинома. (18, 2 %) • Дрібноклітинний РЛ з нейроектодермальних клітин Кульчицького, розташованих в базальному шарі бронхіального епітелію.
Дрібноклітинна легенева карцинома. (18, 2 %) • Дрібноклітинний РЛ з нейроектодермальних клітин Кульчицького, розташованих в базальному шарі бронхіального епітелію.
 • Бронхіолоальвеолярний рак - з пневмоцитів, завжди в легеневій паренхімі , не пов'язаний з бронхами. Виділяють солітарну і мультицентричну форми. • Крупноклітинний рак(9%) недиференційований з високою злоякісністю. Існує два варіанти : гіганто- і світлоклітинний рак. Останній за будовою нагадує нирково-клітинну карциному. Рак плейоморфний і карциносаркоматозний. Карциноїдні (нейроендокринні)- (1, 0 %).
• Бронхіолоальвеолярний рак - з пневмоцитів, завжди в легеневій паренхімі , не пов'язаний з бронхами. Виділяють солітарну і мультицентричну форми. • Крупноклітинний рак(9%) недиференційований з високою злоякісністю. Існує два варіанти : гіганто- і світлоклітинний рак. Останній за будовою нагадує нирково-клітинну карциному. Рак плейоморфний і карциносаркоматозний. Карциноїдні (нейроендокринні)- (1, 0 %).
 Клінічні форми раку легень Центральний рак легень (40 -60 %) – пухлина, яка розвивається в слизовій) бронха і супроводжується розвитком бронхообтураційного синдрому: Найчастіше розвивається У верхньодолевих бронхах Периферичний рак легень (40 -50 %) – пухлина розвивається в слизовій дрібного і дрібнішого бронха і росте у вигляді вузла, який розміщений в периферійних відділах легень: вузловий рак; пневмонієподібний рак; рак верхівки легень (рак Панкоста). Атипові форми раку легень (5 -10 %):
Клінічні форми раку легень Центральний рак легень (40 -60 %) – пухлина, яка розвивається в слизовій) бронха і супроводжується розвитком бронхообтураційного синдрому: Найчастіше розвивається У верхньодолевих бронхах Периферичний рак легень (40 -50 %) – пухлина розвивається в слизовій дрібного і дрібнішого бронха і росте у вигляді вузла, який розміщений в периферійних відділах легень: вузловий рак; пневмонієподібний рак; рак верхівки легень (рак Панкоста). Атипові форми раку легень (5 -10 %):
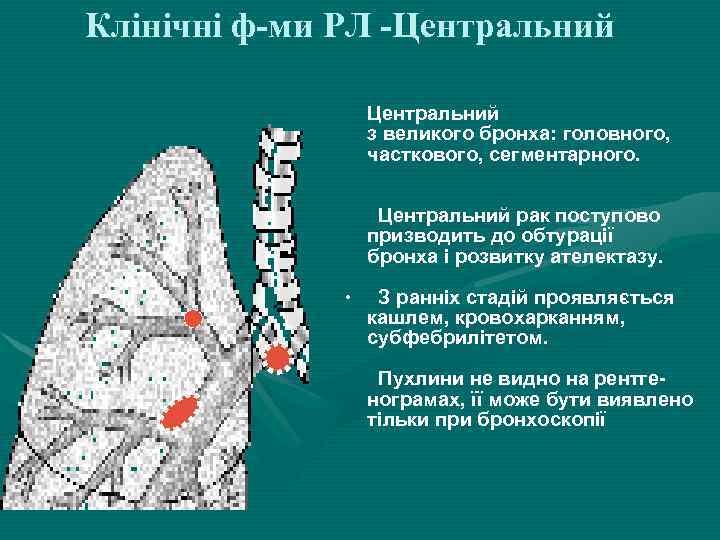 Клінічні ф-ми РЛ -Центральний з великого бронха: головного, часткового, сегментарного. Центральний рак поступово призводить до обтурації бронха і розвитку ателектазу. . З ранніх стадій проявляється кашлем, кровохарканням, субфебрилітетом. Пухлини не видно на рентгенограмах, її може бути виявлено тільки при бронхоскопії
Клінічні ф-ми РЛ -Центральний з великого бронха: головного, часткового, сегментарного. Центральний рак поступово призводить до обтурації бронха і розвитку ателектазу. . З ранніх стадій проявляється кашлем, кровохарканням, субфебрилітетом. Пухлини не видно на рентгенограмах, її може бути виявлено тільки при бронхоскопії
 Форми росту центрального раку легень 1 – ендобронхіальний 2 – ендо-перибронхіальний 3 – перибронхіальний 1 3 2
Форми росту центрального раку легень 1 – ендобронхіальний 2 – ендо-перибронхіальний 3 – перибронхіальний 1 3 2
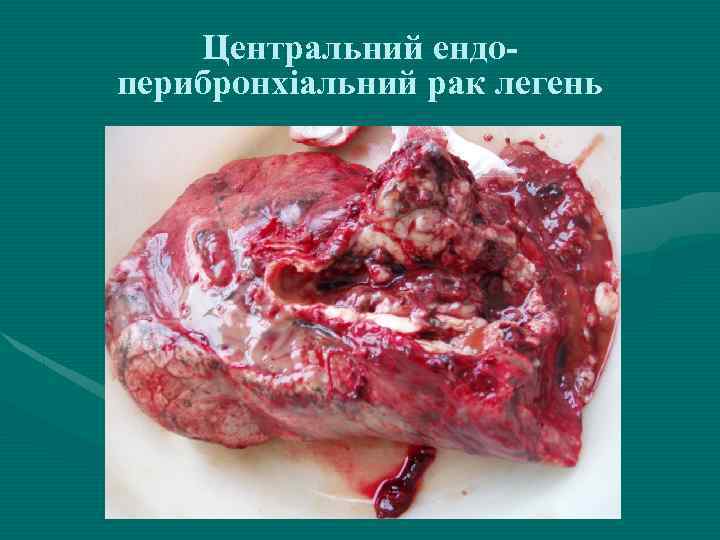 Центральний ендоперибронхіальний рак легень
Центральний ендоперибронхіальний рак легень
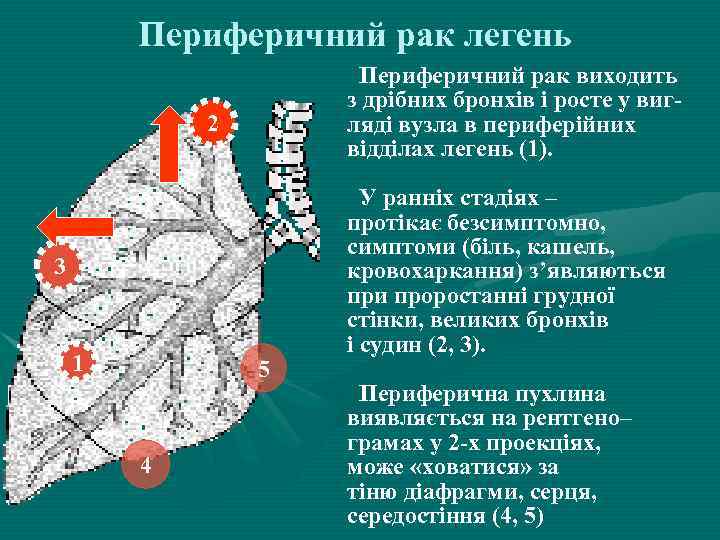 Периферичний рак легень Периферичний рак виходить з дрібних бронхів і росте у вигляді вузла в периферійних відділах легень (1). 2 3 1 5 4 У ранніх стадіях – протікає безсимптомно, симптоми (біль, кашель, кровохаркання) з’являються при проростанні грудної стінки, великих бронхів і судин (2, 3). Периферична пухлина виявляється на рентгено– грамах у 2 -х проекціях, може «ховатися» за тіню діафрагми, серця, середостіння (4, 5)
Периферичний рак легень Периферичний рак виходить з дрібних бронхів і росте у вигляді вузла в периферійних відділах легень (1). 2 3 1 5 4 У ранніх стадіях – протікає безсимптомно, симптоми (біль, кашель, кровохаркання) з’являються при проростанні грудної стінки, великих бронхів і судин (2, 3). Периферична пухлина виявляється на рентгено– грамах у 2 -х проекціях, може «ховатися» за тіню діафрагми, серця, середостіння (4, 5)
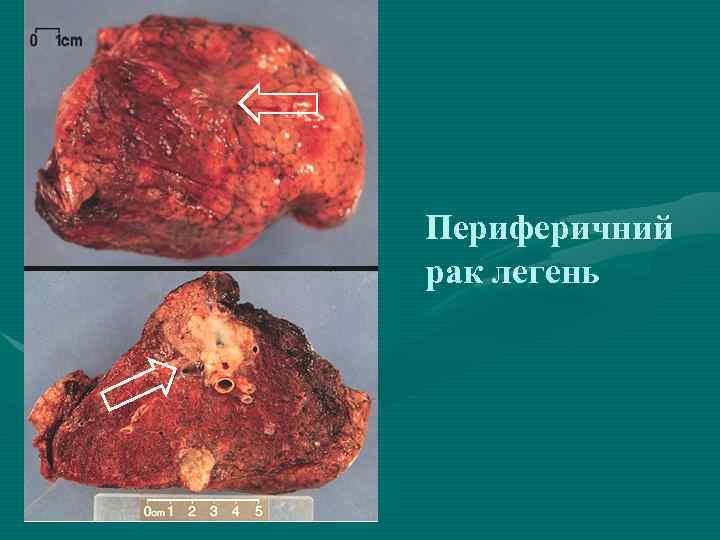 Периферичний рак легень
Периферичний рак легень
 Атипові форми РЛ (5 -10 %): 1. медіастінальна –характеризується метастазуванням в л. вузли середостіння с розвитком синдрому верхньої порожнистої вени. При обстеженні первинний осередок виявити не вдається ; 2. кісткова - обширне «М» ураження кісток 3. ; мозкова форма - метастатичне ураження головного мозку з розвитком неврологічної симптоматики. 4. Рак Пенкоста -поширюється на I-II ребра, хребці, нерви шийного і плечового сплетення, симпатичний стовбур і підключичні судини. 3. Первинний карциноматоз - рідка форма РЛ з мультифокальним, часто двостороннім ураженням.
Атипові форми РЛ (5 -10 %): 1. медіастінальна –характеризується метастазуванням в л. вузли середостіння с розвитком синдрому верхньої порожнистої вени. При обстеженні первинний осередок виявити не вдається ; 2. кісткова - обширне «М» ураження кісток 3. ; мозкова форма - метастатичне ураження головного мозку з розвитком неврологічної симптоматики. 4. Рак Пенкоста -поширюється на I-II ребра, хребці, нерви шийного і плечового сплетення, симпатичний стовбур і підключичні судини. 3. Первинний карциноматоз - рідка форма РЛ з мультифокальним, часто двостороннім ураженням.
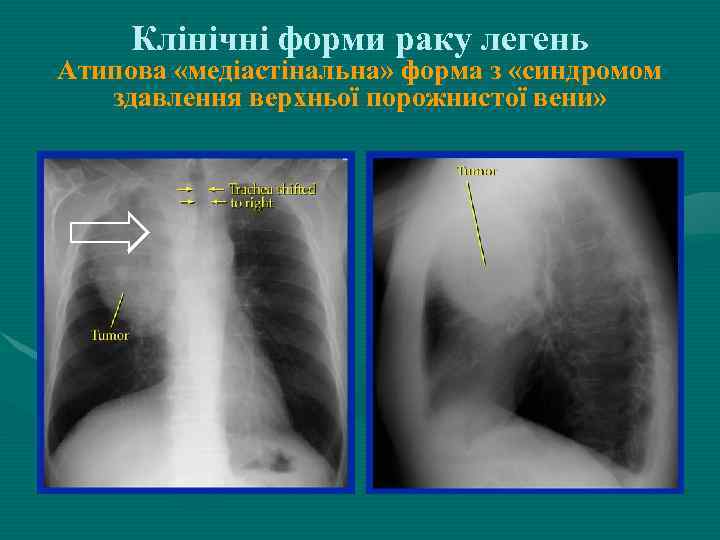 Клінічні форми раку легень Атипова «медіастінальна» форма з «синдромом здавлення верхньої порожнистої вени»
Клінічні форми раку легень Атипова «медіастінальна» форма з «синдромом здавлення верхньої порожнистої вени»
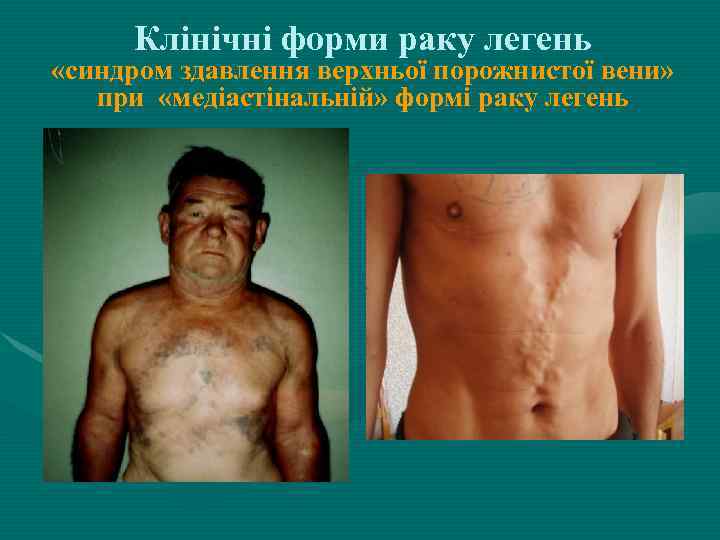 Клінічні форми раку легень «синдром здавлення верхньої порожнистої вени» при «медіастінальній» формі раку легень
Клінічні форми раку легень «синдром здавлення верхньої порожнистої вени» при «медіастінальній» формі раку легень
 Клінічні форми раку легень Рак верхівки легень - Пенкоста, синдром Горнера (птоз, міоз, енофтальм) справа • Синдром Горнера – внаслідок ураження симпатичного стовбура, є складовою синдрому Пенкоста, коли в процес втягуються I і II ребра, хребці, підключичні судини, нерви плечового сплетення (CVII-Th 1). Клінічно - синдром Пенкоста проявляється інтенсивними болями в плечовому поясі, парестезіями, атрофією м'язів в. кінцівки на стороні пухлини.
Клінічні форми раку легень Рак верхівки легень - Пенкоста, синдром Горнера (птоз, міоз, енофтальм) справа • Синдром Горнера – внаслідок ураження симпатичного стовбура, є складовою синдрому Пенкоста, коли в процес втягуються I і II ребра, хребці, підключичні судини, нерви плечового сплетення (CVII-Th 1). Клінічно - синдром Пенкоста проявляється інтенсивними болями в плечовому поясі, парестезіями, атрофією м'язів в. кінцівки на стороні пухлини.
 Метастазування раку легень гематогенне метастазування: • печінку - у 40 % хворих, • мозок 25 -40 %, • кістки 15 -20 %, • наднирники - 25 -30%, • нирки 15 -20 %. .
Метастазування раку легень гематогенне метастазування: • печінку - у 40 % хворих, • мозок 25 -40 %, • кістки 15 -20 %, • наднирники - 25 -30%, • нирки 15 -20 %. .
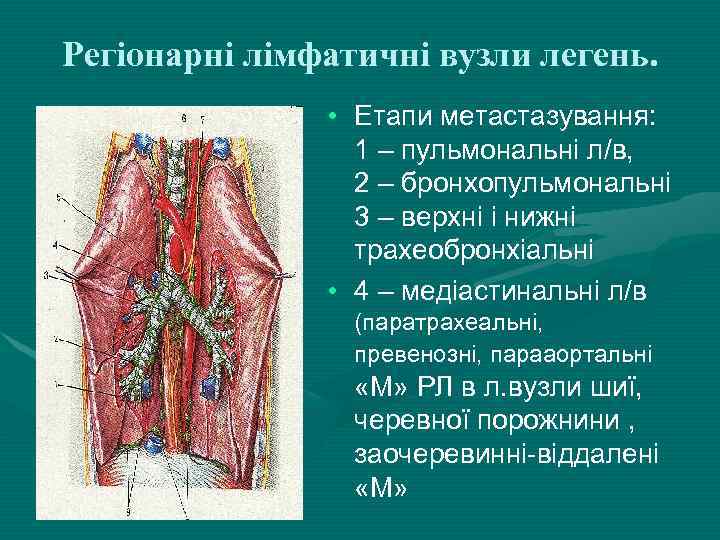 Регіонарні лімфатичні вузли легень. • Етапи метастазування: 1 – пульмональні л/в, 2 – бронхопульмональні 3 – верхні і нижні трахеобронхіальні • 4 – медіастинальні л/в (паратрахеальні, превенозні, парааортальні «М» РЛ в л. вузли шиї, черевної порожнини , заочеревинні-віддалені «М»
Регіонарні лімфатичні вузли легень. • Етапи метастазування: 1 – пульмональні л/в, 2 – бронхопульмональні 3 – верхні і нижні трахеобронхіальні • 4 – медіастинальні л/в (паратрахеальні, превенозні, парааортальні «М» РЛ в л. вузли шиї, черевної порожнини , заочеревинні-віддалені «М»
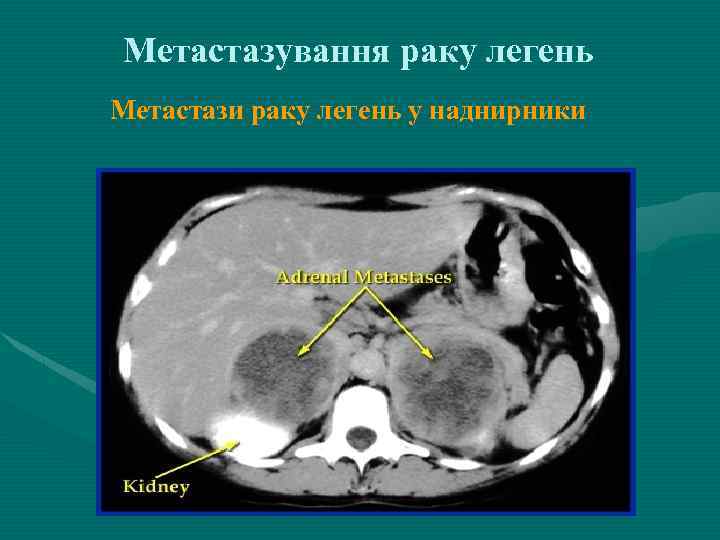 Метастазування раку легень Метастази раку легень у наднирники
Метастазування раку легень Метастази раку легень у наднирники
 Симптоми віддалених метастазів • виявляються у більшості хворих первинним РЛ. «М» ураження ЦНС до моменту встановлення діагнозу у 10% хворих. У 1520% «М» развиваються в різні терміни після лікування. Клініка залежить від локалізаціі і кількості метастазів. Солітарні «М» спостерігаються рідко. • Метастази в ЦНС підрозділяються на внутрішньочерепні, менінгіальні і спінальні (епідуральні і інтрамедулярні).
Симптоми віддалених метастазів • виявляються у більшості хворих первинним РЛ. «М» ураження ЦНС до моменту встановлення діагнозу у 10% хворих. У 1520% «М» развиваються в різні терміни після лікування. Клініка залежить від локалізаціі і кількості метастазів. Солітарні «М» спостерігаються рідко. • Метастази в ЦНС підрозділяються на внутрішньочерепні, менінгіальні і спінальні (епідуральні і інтрамедулярні).
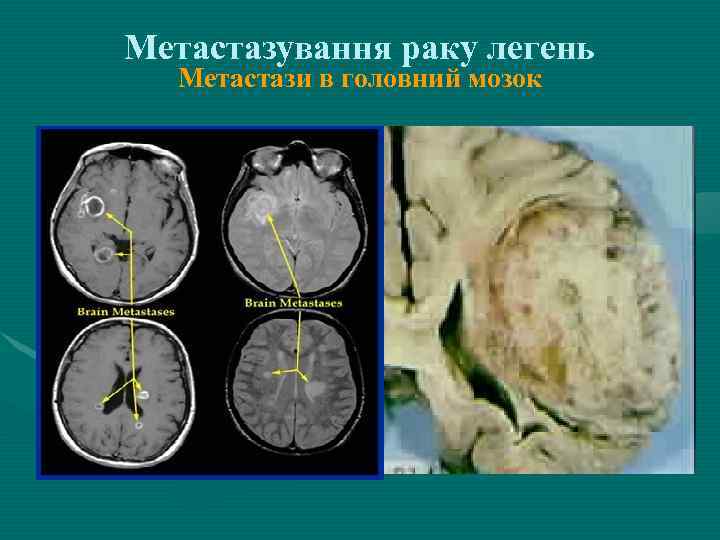 Метастазування раку легень Метастази в головний мозок
Метастазування раку легень Метастази в головний мозок
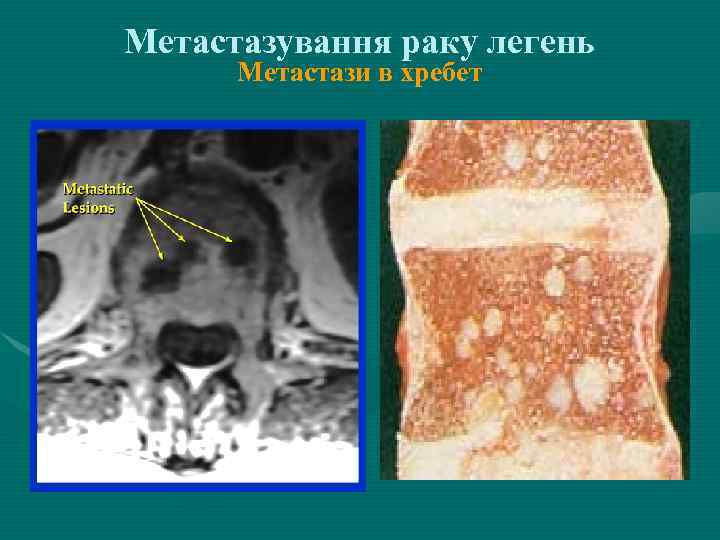 Метастазування раку легень Метастази в хребет
Метастазування раку легень Метастази в хребет
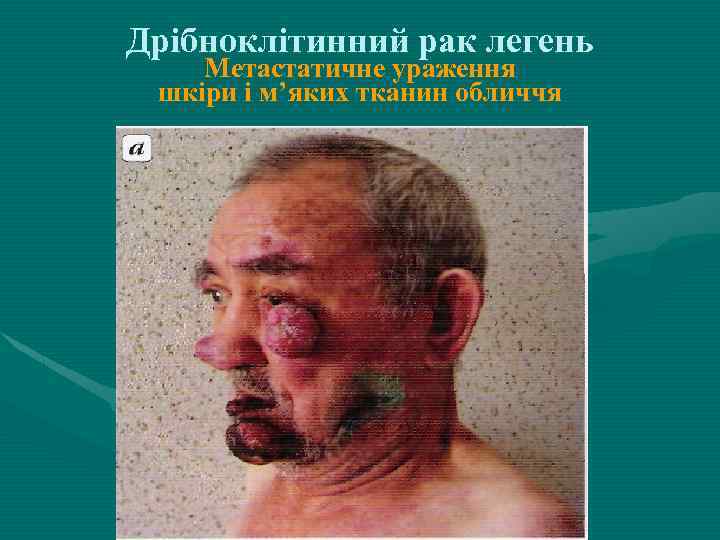 Дрібноклітинний рак легень Метастатичне ураження шкіри і м’яких тканин обличчя
Дрібноклітинний рак легень Метастатичне ураження шкіри і м’яких тканин обличчя
 Клініка раку легень • залежить від локалізації, форми росту пухлини і стадії • 3 періоди розвитку захворювання: 1 – біологічний період, час від виникнення пухлини до появи мінімальних рентгенологічних проявів; 2 – доклінічний період (безсимптомний перебіг захворювання) при наявності мінімальних рентгенологічних та ендоскопічних ознак пухлини; 3 – клінічний період.
Клініка раку легень • залежить від локалізації, форми росту пухлини і стадії • 3 періоди розвитку захворювання: 1 – біологічний період, час від виникнення пухлини до появи мінімальних рентгенологічних проявів; 2 – доклінічний період (безсимптомний перебіг захворювання) при наявності мінімальних рентгенологічних та ендоскопічних ознак пухлини; 3 – клінічний період.
 Патогенез симптомів раку легень Симптоми пов’язані з первинною пухлиною • кашель – подразнення рецепторів слизової бронха пухлиною, що росте і місцевим запальним процесом; • виділення мокроти – розвиток місцевого запального процесу, затримка мокроти дистальніше пухлини; • кровохаркання – деструкція поверхні пухлини внаслідок розвитку запального процесу і порушення трофіки; • субфебрилітет – розвиток місцевого запального процесу; біль – проростання пухлини в грудну стінку, діафрагму, великі судини і нерви; • паранеопластичні симптоми – пов’язані з гормональною активністю первинної пухлини.
Патогенез симптомів раку легень Симптоми пов’язані з первинною пухлиною • кашель – подразнення рецепторів слизової бронха пухлиною, що росте і місцевим запальним процесом; • виділення мокроти – розвиток місцевого запального процесу, затримка мокроти дистальніше пухлини; • кровохаркання – деструкція поверхні пухлини внаслідок розвитку запального процесу і порушення трофіки; • субфебрилітет – розвиток місцевого запального процесу; біль – проростання пухлини в грудну стінку, діафрагму, великі судини і нерви; • паранеопластичні симптоми – пов’язані з гормональною активністю первинної пухлини.
 Паранеопластичні синдроми при РЛ • Системні синдроми: • Неврологічні синдроми: периферична нейропатія, • анорексія, кахексія, міастенічний синдром лихоманка, ендокардит, Ламперта–Ітона, червоний вовчак. некротична мієлопатія, • Шкірні синдроми: церебральна нейропатія. гіпертрихоз, акрокератоз, • Ендокринні і метаболічні дерматоміозит, акантоз, синдроми: остеоартропатія, васкуліт, синдром Кушинга, герпетиформний кератит. гіперкальційемія, гіпонатрійемія, • Гематологічні синдроми: гіперглікемія, гіпертензія, анемія, поліцитемія, акромегалія, гіперкоагуляція, тромбогіпертиреоїдизм, цитопенія, диспротеїнемія , гіперкальцитонінемія, лейкоцитоз, еозинофільоз. гінекомастія, галакторея, карциноїдний синдром, • Ниркові синдроми: гіпоглікемія, гломерулопатії, тубулогіпофосфатемія, інтерстиціальні порушення. молочнокислий ацидоз.
Паранеопластичні синдроми при РЛ • Системні синдроми: • Неврологічні синдроми: периферична нейропатія, • анорексія, кахексія, міастенічний синдром лихоманка, ендокардит, Ламперта–Ітона, червоний вовчак. некротична мієлопатія, • Шкірні синдроми: церебральна нейропатія. гіпертрихоз, акрокератоз, • Ендокринні і метаболічні дерматоміозит, акантоз, синдроми: остеоартропатія, васкуліт, синдром Кушинга, герпетиформний кератит. гіперкальційемія, гіпонатрійемія, • Гематологічні синдроми: гіперглікемія, гіпертензія, анемія, поліцитемія, акромегалія, гіперкоагуляція, тромбогіпертиреоїдизм, цитопенія, диспротеїнемія , гіперкальцитонінемія, лейкоцитоз, еозинофільоз. гінекомастія, галакторея, карциноїдний синдром, • Ниркові синдроми: гіпоглікемія, гломерулопатії, тубулогіпофосфатемія, інтерстиціальні порушення. молочнокислий ацидоз.
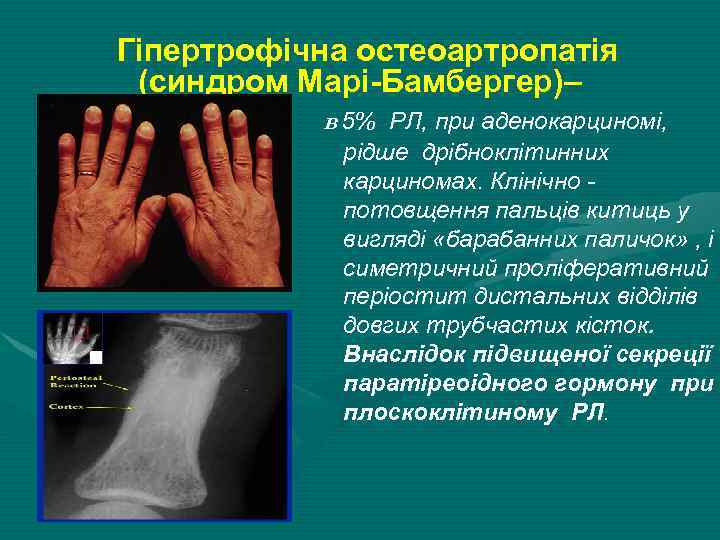 Гіпертрофічна остеоартропатія (синдром Марі-Бамбергер)– в 5% РЛ, при аденокарциномі, рідше дрібноклітинних карциномах. Клінічно потовщення пальців китиць у вигляді «барабанних паличок» , і симетричний проліферативний періостит дистальних відділів довгих трубчастих кісток. Внаслідок підвищеної секреції паратіреоідного гормону при плоскоклітиному РЛ.
Гіпертрофічна остеоартропатія (синдром Марі-Бамбергер)– в 5% РЛ, при аденокарциномі, рідше дрібноклітинних карциномах. Клінічно потовщення пальців китиць у вигляді «барабанних паличок» , і симетричний проліферативний періостит дистальних відділів довгих трубчастих кісток. Внаслідок підвищеної секреції паратіреоідного гормону при плоскоклітиному РЛ.
 Паранеопластичний синдром при раку легень – синдром Іценка–Кушинга • диспластичне ожиріння з переважним відкладанням жиру в ділянці обличчя, Обличчя округле, місяцеподібне, багряночервоне. виникає внаслідок ектопічної продукції АКТГ, зазвичай у хворих на дрібноклітинний рак. Класичний синдром розвивається рідко.
Паранеопластичний синдром при раку легень – синдром Іценка–Кушинга • диспластичне ожиріння з переважним відкладанням жиру в ділянці обличчя, Обличчя округле, місяцеподібне, багряночервоне. виникає внаслідок ектопічної продукції АКТГ, зазвичай у хворих на дрібноклітинний рак. Класичний синдром розвивається рідко.
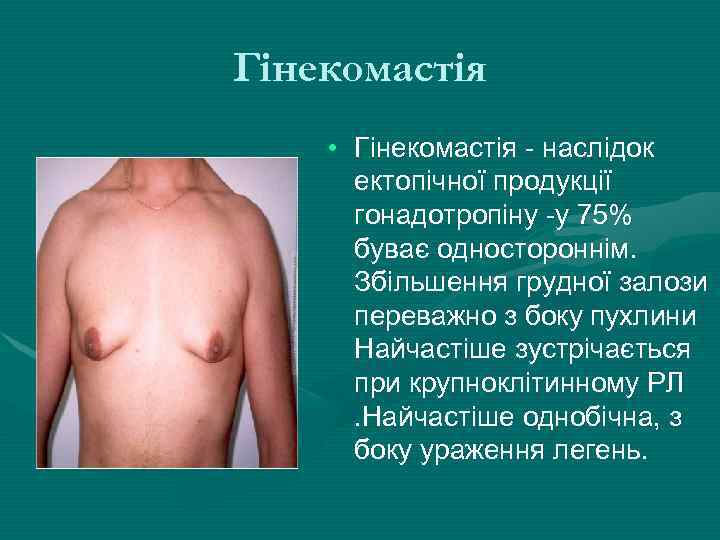 Гінекомастія • Гінекомастія - наслідок ектопічної продукції гонадотропіну -у 75% буває одностороннім. Збільшення грудної залози переважно з боку пухлини Найчастіше зустрічається при крупноклітинному РЛ. Найчастіше однобічна, з боку ураження легень.
Гінекомастія • Гінекомастія - наслідок ектопічної продукції гонадотропіну -у 75% буває одностороннім. Збільшення грудної залози переважно з боку пухлини Найчастіше зустрічається при крупноклітинному РЛ. Найчастіше однобічна, з боку ураження легень.
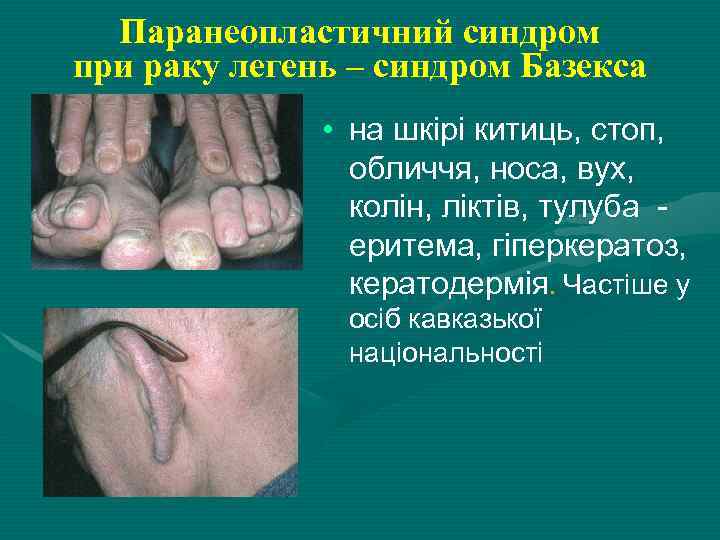 Паранеопластичний синдром при раку легень – синдром Базекса • на шкірі китиць, стоп, обличчя, носа, вух, колін, ліктів, тулуба еритема, гіперкератоз, кератодермія. Частіше у осіб кавказької національності
Паранеопластичний синдром при раку легень – синдром Базекса • на шкірі китиць, стоп, обличчя, носа, вух, колін, ліктів, тулуба еритема, гіперкератоз, кератодермія. Частіше у осіб кавказької національності
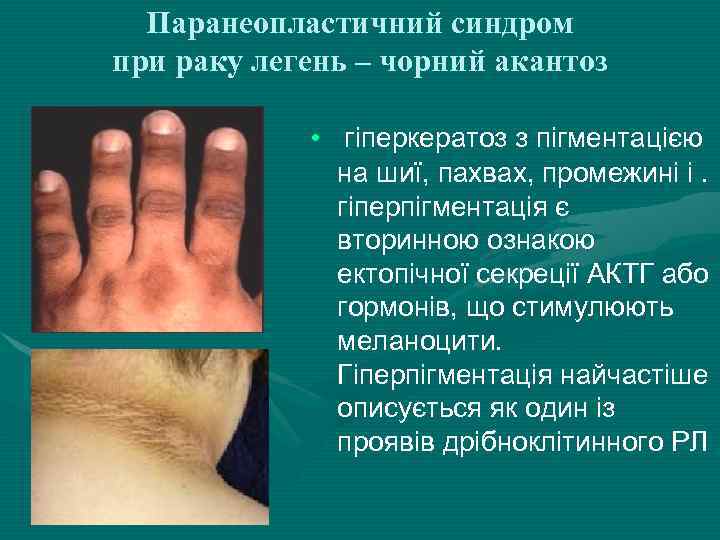 Паранеопластичний синдром при раку легень – чорний акантоз • гіперкератоз з пігментацією на шиї, пахвах, промежині і. гіперпігментація є вторинною ознакою ектопічної секреції АКТГ або гормонів, що стимулюють меланоцити. Гіперпігментація найчастіше описується як один із проявів дрібноклітинного РЛ
Паранеопластичний синдром при раку легень – чорний акантоз • гіперкератоз з пігментацією на шиї, пахвах, промежині і. гіперпігментація є вторинною ознакою ектопічної секреції АКТГ або гормонів, що стимулюють меланоцити. Гіперпігментація найчастіше описується як один із проявів дрібноклітинного РЛ
 Патогенез симптомів центрального ендобронхіального раку легень • Початковий ріст ендобронхіальної пухлини: кашель, виділення мокроти, кровохаркання, субфебрилітет – наслідок розвитку місцевого запального процесу і подразнення рецепторів слизової бронха пухлиною, що росте. • Розвиток стенозу бронха: посилення кашлю, поява і посилення задишки (порушення газообміну). • Порушення вентиляції (гіповентиляція, ателектаз) і розвиток обтураційного пневмоніту (пневмонії): задишка, спочатку субфебрилітет, а потім періодичні підвищення температури до 38, 0– 39, 0.
Патогенез симптомів центрального ендобронхіального раку легень • Початковий ріст ендобронхіальної пухлини: кашель, виділення мокроти, кровохаркання, субфебрилітет – наслідок розвитку місцевого запального процесу і подразнення рецепторів слизової бронха пухлиною, що росте. • Розвиток стенозу бронха: посилення кашлю, поява і посилення задишки (порушення газообміну). • Порушення вентиляції (гіповентиляція, ателектаз) і розвиток обтураційного пневмоніту (пневмонії): задишка, спочатку субфебрилітет, а потім періодичні підвищення температури до 38, 0– 39, 0.
 Клініка центрального раку легень схема розвитку бронхообтураційного синдрому Центральний рак легень поступово призводить до обтурацїї ураженого бронха: спочатку розвивається фаза вентильного стенозу – повітря тільки на вдосі проходить через звужений просвіт бронха, розвивається емфізема ураженої частини легені; повна обтурація бронха приводить до гіповентиляції і потім до повної відсутності повітря в частині легені - ателектазу.
Клініка центрального раку легень схема розвитку бронхообтураційного синдрому Центральний рак легень поступово призводить до обтурацїї ураженого бронха: спочатку розвивається фаза вентильного стенозу – повітря тільки на вдосі проходить через звужений просвіт бронха, розвивається емфізема ураженої частини легені; повна обтурація бронха приводить до гіповентиляції і потім до повної відсутності повітря в частині легені - ателектазу.
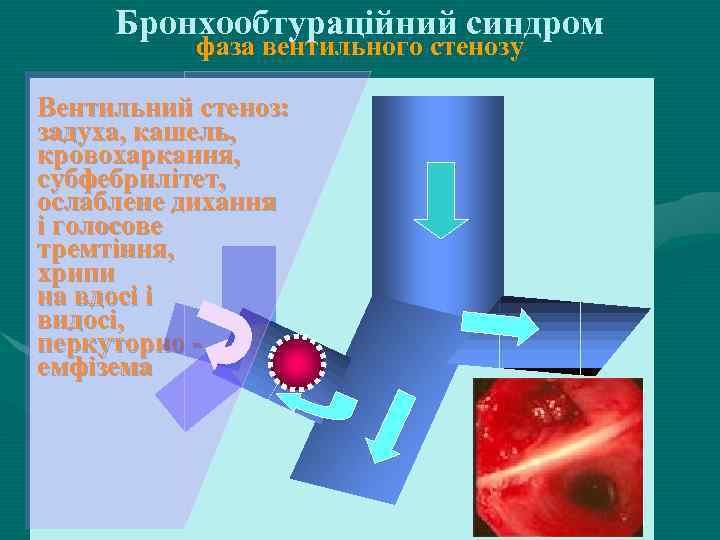 Бронхообтураційний синдром фаза вентильного стенозу Вентильний стеноз: задуха, кашель, кровохаркання, субфебрилітет, ослаблене дихання і голосове тремтіння, хрипи на вдосі і видосі, перкуторно емфізема
Бронхообтураційний синдром фаза вентильного стенозу Вентильний стеноз: задуха, кашель, кровохаркання, субфебрилітет, ослаблене дихання і голосове тремтіння, хрипи на вдосі і видосі, перкуторно емфізема
 Бронхообтураційний синдром ателектаз - синдром «німої» легені Ателектаз: задуха, кашель, підвищення температури тіла; відсутність дихання, голосового тремтіння і хрипів
Бронхообтураційний синдром ателектаз - синдром «німої» легені Ателектаз: задуха, кашель, підвищення температури тіла; відсутність дихання, голосового тремтіння і хрипів
 Клініка центрального раку легень бронхообтураційний синдром • Бронхообтураційний синдром розвивається на фоні повної обтурації бронха пухлиною. • Обтураційний пневмоніт: посилення кашлю; підвищення температури; задишка; біль у грудній клітці, заг. слабість. • Аускультативно – відсутність дихання, хрипів і голосового тремтіння (синдром «німої» легені). • Протизапальна терапія ефективна: відновлює прохідність бронха – клінічні прояви зменшуються (період уявного виздоровлення). • Неминуче виникає повторна обтурація - рецидивуючий пневмоніт. • РТГ ранніх стадій неінформативна - діагноз може бути поставлений при бронхоскопії. • Через 12 -22 місяці розвивається ателектаз із типовою рентгенологічною картиною.
Клініка центрального раку легень бронхообтураційний синдром • Бронхообтураційний синдром розвивається на фоні повної обтурації бронха пухлиною. • Обтураційний пневмоніт: посилення кашлю; підвищення температури; задишка; біль у грудній клітці, заг. слабість. • Аускультативно – відсутність дихання, хрипів і голосового тремтіння (синдром «німої» легені). • Протизапальна терапія ефективна: відновлює прохідність бронха – клінічні прояви зменшуються (період уявного виздоровлення). • Неминуче виникає повторна обтурація - рецидивуючий пневмоніт. • РТГ ранніх стадій неінформативна - діагноз може бути поставлений при бронхоскопії. • Через 12 -22 місяці розвивається ателектаз із типовою рентгенологічною картиною.
 Первинна діагностика раку легень визначення клініко-анатомічної форми, гістологічної структури і ступеню диференціювання пухлини Методи первинної діагностики 1. Повне клінічне обстеження: фізикальний огляд, клінічний і біохімічний аналізи крові. 2. Рентгенологічне дослідження грудної клітки. 3. Бронхологічне дослідження з біопсією. 4. Трансторакальна пункція периферичної пухлини. 5. Патоморфологічна верифікація.
Первинна діагностика раку легень визначення клініко-анатомічної форми, гістологічної структури і ступеню диференціювання пухлини Методи первинної діагностики 1. Повне клінічне обстеження: фізикальний огляд, клінічний і біохімічний аналізи крові. 2. Рентгенологічне дослідження грудної клітки. 3. Бронхологічне дослідження з біопсією. 4. Трансторакальна пункція периферичної пухлини. 5. Патоморфологічна верифікація.
 МЕТОДИ ДІАГНОСТИКИ ПРИ ПІДОЗРІ НА РЛ: 1. РТГ ОГК У 2 -х ПРОЕКЦІЯХ; 2. ЦИТОЛОГІЧНЕ ДОСЛІДЖЕННЯ МОКРОТИННЯ; 2. ФІБРОБРОНХОСКОПІЯ ІЗ БІОПСІЄЮ ПУХЛИНИ ; 3. ЦИТОЛОГІЧНЕ ДОСЛІДЖЕННЯ ЗІШКРЕБІВ З БРОНХІВ; 4. ГІСТОЛОГІЧНЕ ДОСЛІДЖЕННЯ БІОПТАТІВ З БРОНХІВ; 5. УЗД ПЕЧІНКИ; 6. КТ ОГК ТА ЧЕРЕПА ПРИ НАЯВНОСТІ «МОЗКОВИХ СИМПТОМІВ» ; 7. ТРАНСТОРАКАЛЬНА ПУНКЦІЯ ПУХЛИНИ ІЗ ЦИТОЛОГІЧНИМ ДОСЛІДЖЕННЯМ ПУНКТАТУ; 8. ТОРАКОСКОПІЯ ПРИ НАЯВНОСТІ ОЗНАК ПЛЕВРИТУ 9. ДІАГНОСТИЧНА ТОРАКОТОМІЯ ЯК ВИКЛЮЧЕННЯ
МЕТОДИ ДІАГНОСТИКИ ПРИ ПІДОЗРІ НА РЛ: 1. РТГ ОГК У 2 -х ПРОЕКЦІЯХ; 2. ЦИТОЛОГІЧНЕ ДОСЛІДЖЕННЯ МОКРОТИННЯ; 2. ФІБРОБРОНХОСКОПІЯ ІЗ БІОПСІЄЮ ПУХЛИНИ ; 3. ЦИТОЛОГІЧНЕ ДОСЛІДЖЕННЯ ЗІШКРЕБІВ З БРОНХІВ; 4. ГІСТОЛОГІЧНЕ ДОСЛІДЖЕННЯ БІОПТАТІВ З БРОНХІВ; 5. УЗД ПЕЧІНКИ; 6. КТ ОГК ТА ЧЕРЕПА ПРИ НАЯВНОСТІ «МОЗКОВИХ СИМПТОМІВ» ; 7. ТРАНСТОРАКАЛЬНА ПУНКЦІЯ ПУХЛИНИ ІЗ ЦИТОЛОГІЧНИМ ДОСЛІДЖЕННЯМ ПУНКТАТУ; 8. ТОРАКОСКОПІЯ ПРИ НАЯВНОСТІ ОЗНАК ПЛЕВРИТУ 9. ДІАГНОСТИЧНА ТОРАКОТОМІЯ ЯК ВИКЛЮЧЕННЯ
 МЕТОДИКА ЗАБОРУ МОКРОТИННЯ • ПОПЕРЕДНЬО ПАЦІЄНТИ ЧИСТЯТЬ ЗУБИ, ПОЛОЩУТЬ РОТ; • ЗАБИРАЮТЬ МОКРОТИННЯ ПРИ ВІДКАШЛЮВАННІ, А НЕ СЛИНУ, СЛИЗ ІЗ НОСОГЛОТКИ; • МАТЕРІАЛ НЕ ПІЗНІШЕ ЯК ЧЕРЕЗ 2 ГОДИНИ, ДОСТАВЛЯЮТЬ В ЦИТОЛОГІЧНУ ЛАБОРАТОРІЮ; • В НАПРАВЛЕННІ ВКАЗУЮТЬ ПАСПОРТНІ ДАНІ , ПОПЕРЕДНІЙ КЛІНІЧНИЙ Д-З, ПРІЗВИЩЕ ЛІКАРЯКУРАТОРА; • Особливо актуальне дослідження мокротиння після бронхоскопії
МЕТОДИКА ЗАБОРУ МОКРОТИННЯ • ПОПЕРЕДНЬО ПАЦІЄНТИ ЧИСТЯТЬ ЗУБИ, ПОЛОЩУТЬ РОТ; • ЗАБИРАЮТЬ МОКРОТИННЯ ПРИ ВІДКАШЛЮВАННІ, А НЕ СЛИНУ, СЛИЗ ІЗ НОСОГЛОТКИ; • МАТЕРІАЛ НЕ ПІЗНІШЕ ЯК ЧЕРЕЗ 2 ГОДИНИ, ДОСТАВЛЯЮТЬ В ЦИТОЛОГІЧНУ ЛАБОРАТОРІЮ; • В НАПРАВЛЕННІ ВКАЗУЮТЬ ПАСПОРТНІ ДАНІ , ПОПЕРЕДНІЙ КЛІНІЧНИЙ Д-З, ПРІЗВИЩЕ ЛІКАРЯКУРАТОРА; • Особливо актуальне дослідження мокротиння після бронхоскопії
 Діагностика раку легень Методи і вибір лікування 1. КТ ОГК і наднирників. 2. УЗД ОЧП і грудної клітки. 3. Сканування скелету. 4. Рентгенографія скелету. 5. КТ/МРТ головного мозку. 6. Функціональне дослідження легень і серця. 7. За показаннями – торако- і медіастіноскопія.
Діагностика раку легень Методи і вибір лікування 1. КТ ОГК і наднирників. 2. УЗД ОЧП і грудної клітки. 3. Сканування скелету. 4. Рентгенографія скелету. 5. КТ/МРТ головного мозку. 6. Функціональне дослідження легень і серця. 7. За показаннями – торако- і медіастіноскопія.
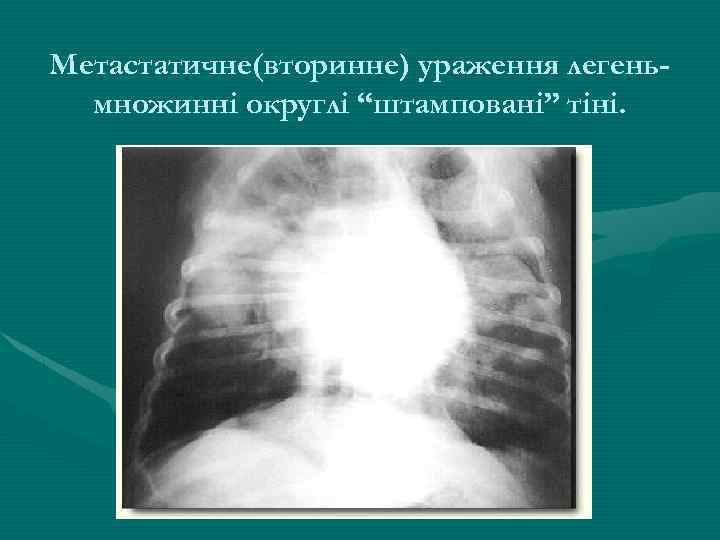 Метастатичне(вторинне) ураження легеньмножинні округлі “штамповані” тіні.
Метастатичне(вторинне) ураження легеньмножинні округлі “штамповані” тіні.
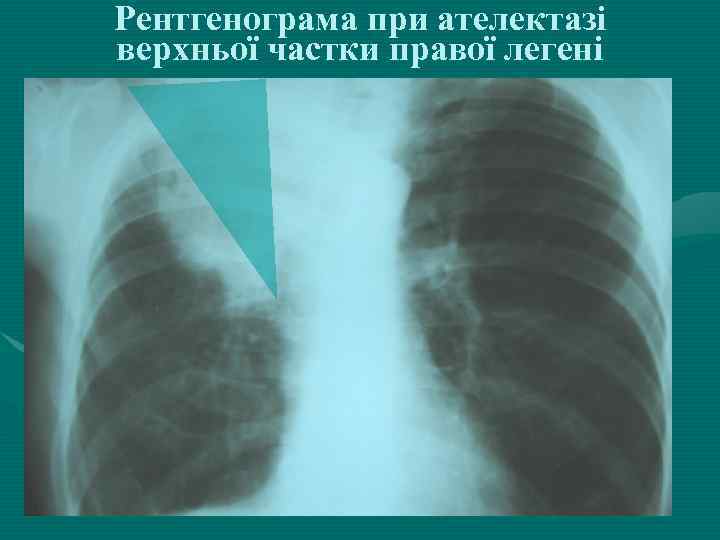 Рентгенограма при ателектазі верхньої частки правої легені
Рентгенограма при ателектазі верхньої частки правої легені
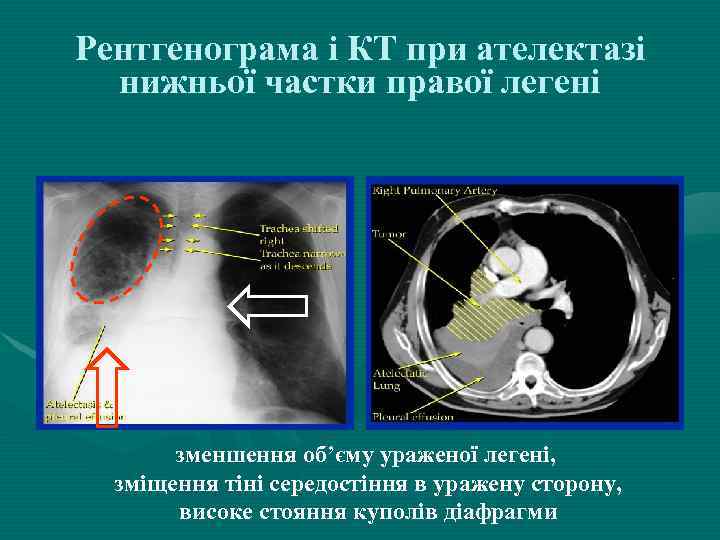 Рентгенограма і КТ при ателектазі нижньої частки правої легені зменшення об’єму ураженої легені, зміщення тіні середостіння в уражену сторону, високе стояння куполів діафрагми
Рентгенограма і КТ при ателектазі нижньої частки правої легені зменшення об’єму ураженої легені, зміщення тіні середостіння в уражену сторону, високе стояння куполів діафрагми
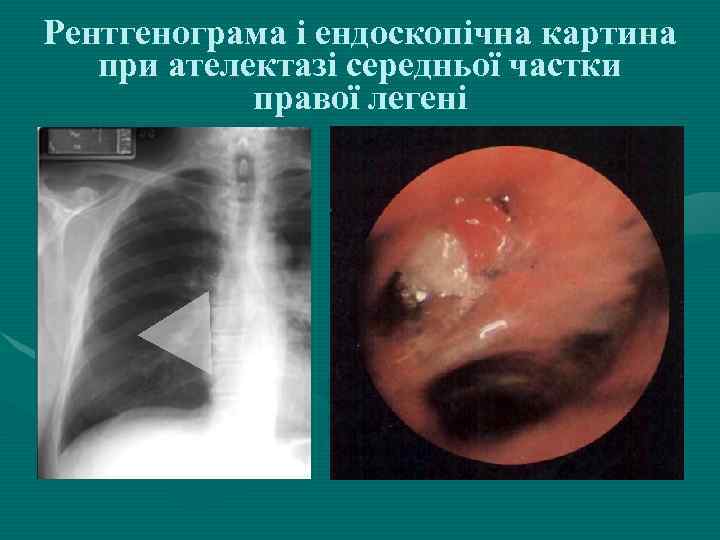 Рентгенограма і ендоскопічна картина при ателектазі середньої частки правої легені
Рентгенограма і ендоскопічна картина при ателектазі середньої частки правої легені
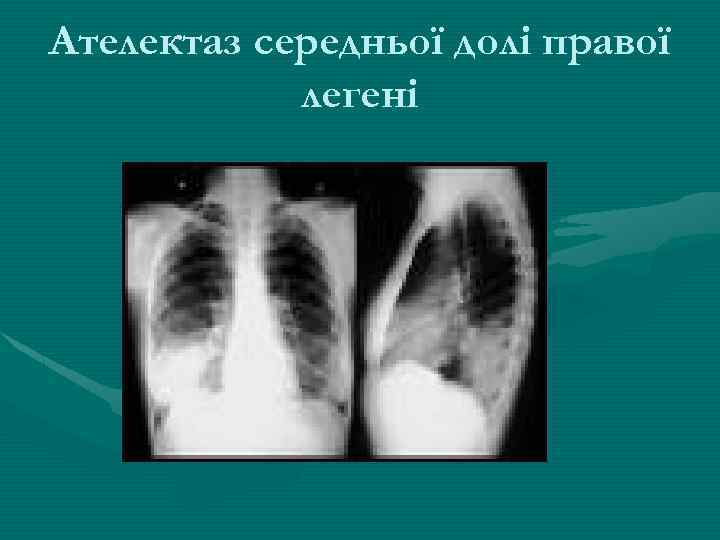 Ателектаз середньої долі правої легені
Ателектаз середньої долі правої легені
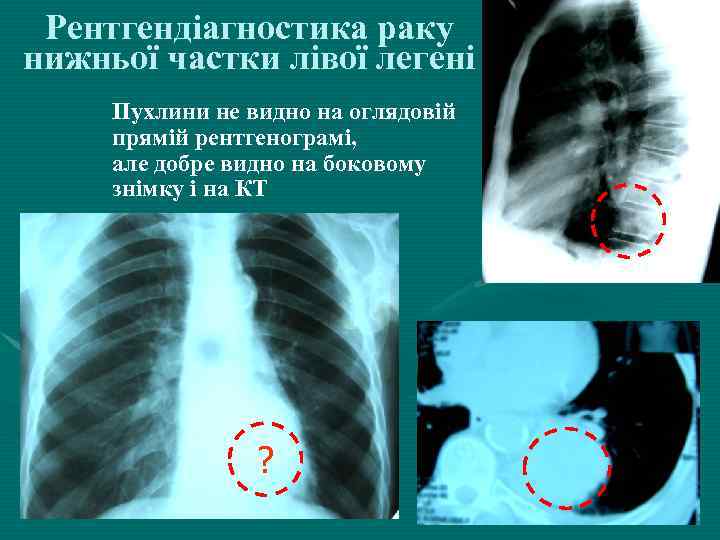 Рентгендіагностика раку нижньої частки лівої легені Пухлини не видно на оглядовій прямій рентгенограмі, але добре видно на боковому знімку і на КТ ?
Рентгендіагностика раку нижньої частки лівої легені Пухлини не видно на оглядовій прямій рентгенограмі, але добре видно на боковому знімку і на КТ ?
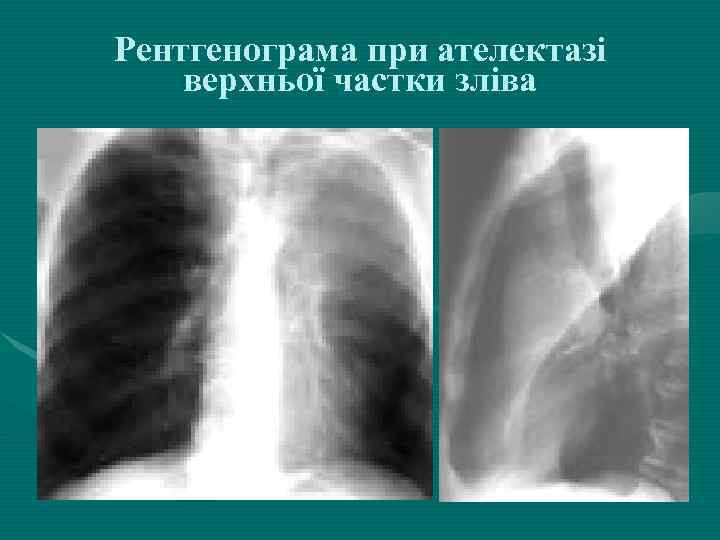 Рентгенограма при ателектазі верхньої частки зліва
Рентгенограма при ателектазі верхньої частки зліва

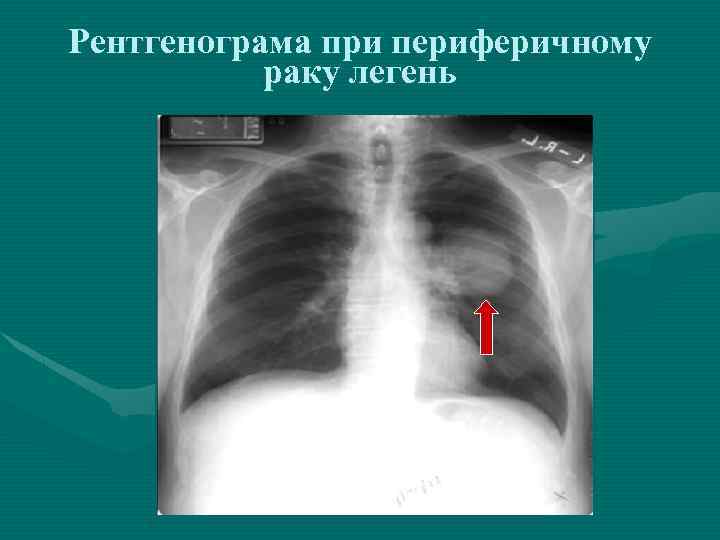 Рентгенограма при периферичному раку легень
Рентгенограма при периферичному раку легень
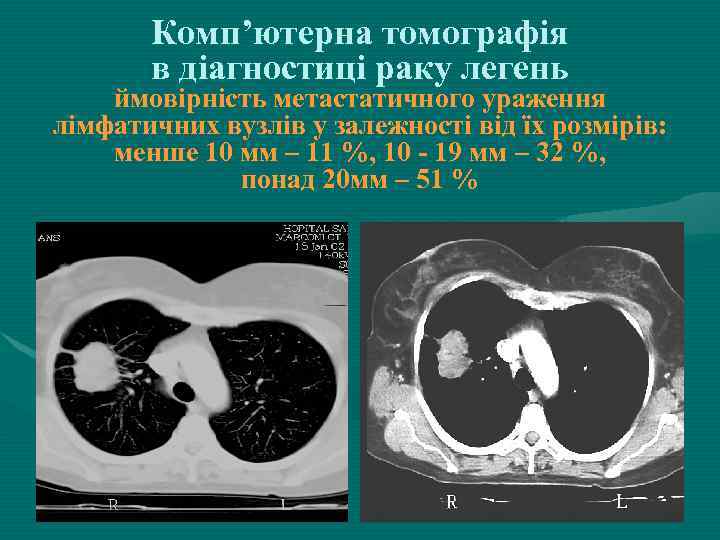 Комп’ютерна томографія в діагностиці раку легень ймовірність метастатичного ураження лімфатичних вузлів у залежності від їх розмірів: менше 10 мм – 11 %, 10 - 19 мм – 32 %, понад 20 мм – 51 %
Комп’ютерна томографія в діагностиці раку легень ймовірність метастатичного ураження лімфатичних вузлів у залежності від їх розмірів: менше 10 мм – 11 %, 10 - 19 мм – 32 %, понад 20 мм – 51 %
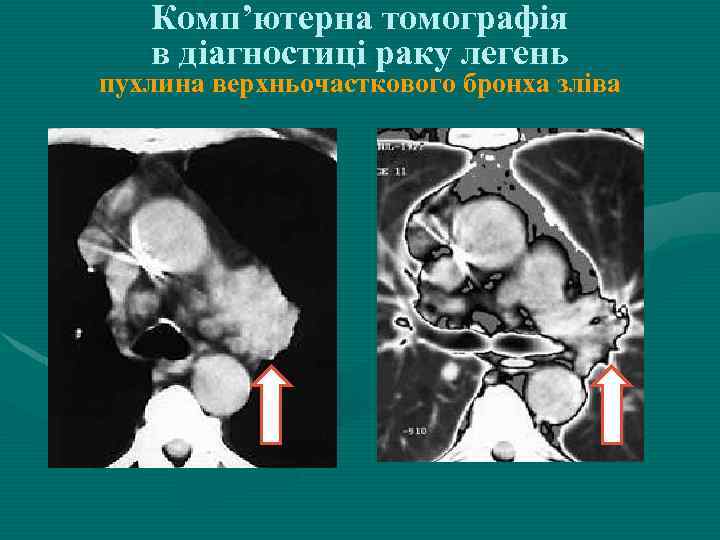 Комп’ютерна томографія в діагностиці раку легень пухлина верхньочасткового бронха зліва
Комп’ютерна томографія в діагностиці раку легень пухлина верхньочасткового бронха зліва
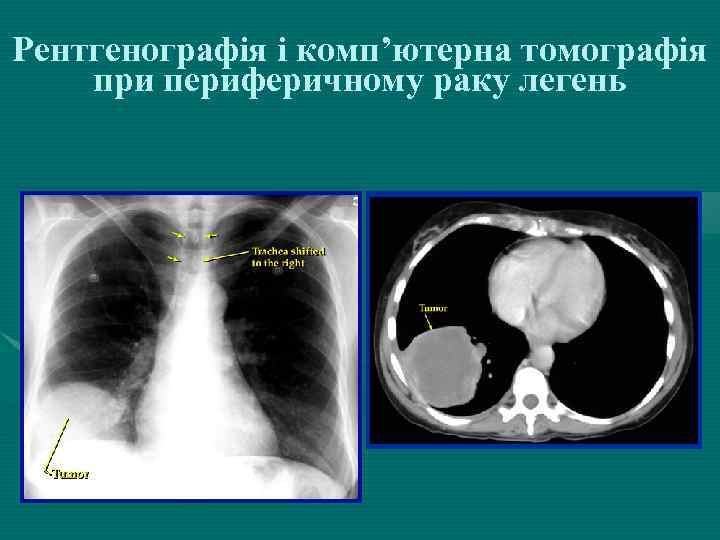 Рентгенографія і комп’ютерна томографія при периферичному раку легень
Рентгенографія і комп’ютерна томографія при периферичному раку легень
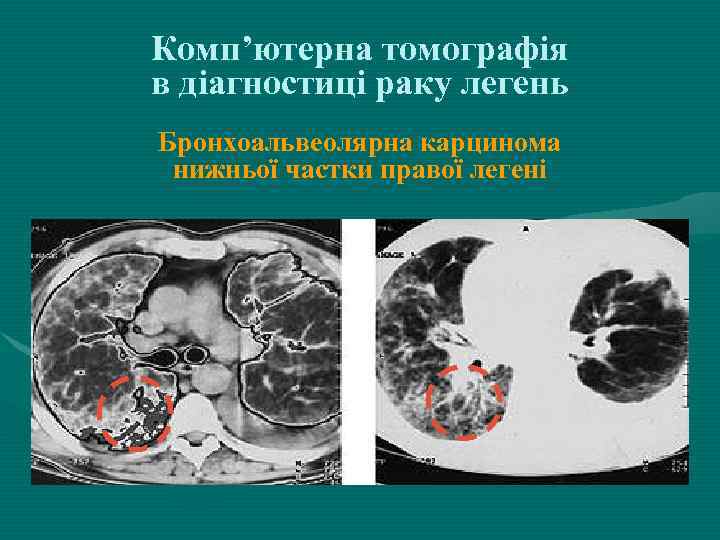 Комп’ютерна томографія в діагностиці раку легень Бронхоальвеолярна карцинома нижньої частки правої легені
Комп’ютерна томографія в діагностиці раку легень Бронхоальвеолярна карцинома нижньої частки правої легені
 БРОНХОСКОПІЯ
БРОНХОСКОПІЯ
 Бронхоскоп
Бронхоскоп
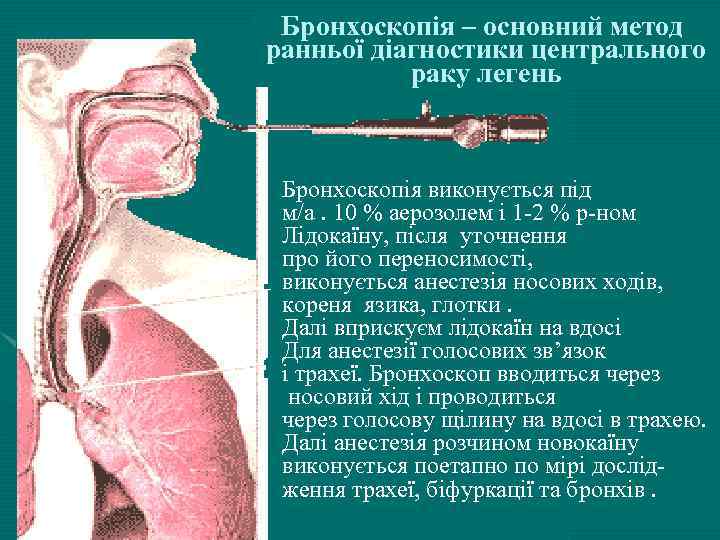 Бронхоскопія – основний метод ранньої діагностики центрального раку легень • Докторna. by Бронхоскопія виконується під м/а. 10 % аерозолем і 1 -2 % р-ном Лідокаїну, після уточнення про його переносимості, виконується анестезія носових ходів, кореня язика, глотки. Далі вприскуєм лідокаїн на вдосі Для анестезії голосових зв’язок і трахеї. Бронхоскоп вводиться через носовий хід і проводиться через голосову щілину на вдосі в трахею. Далі анестезія розчином новокаїну виконується поетапно по мірі дослідження трахеї, біфуркації та бронхів.
Бронхоскопія – основний метод ранньої діагностики центрального раку легень • Докторna. by Бронхоскопія виконується під м/а. 10 % аерозолем і 1 -2 % р-ном Лідокаїну, після уточнення про його переносимості, виконується анестезія носових ходів, кореня язика, глотки. Далі вприскуєм лідокаїн на вдосі Для анестезії голосових зв’язок і трахеї. Бронхоскоп вводиться через носовий хід і проводиться через голосову щілину на вдосі в трахею. Далі анестезія розчином новокаїну виконується поетапно по мірі дослідження трахеї, біфуркації та бронхів.
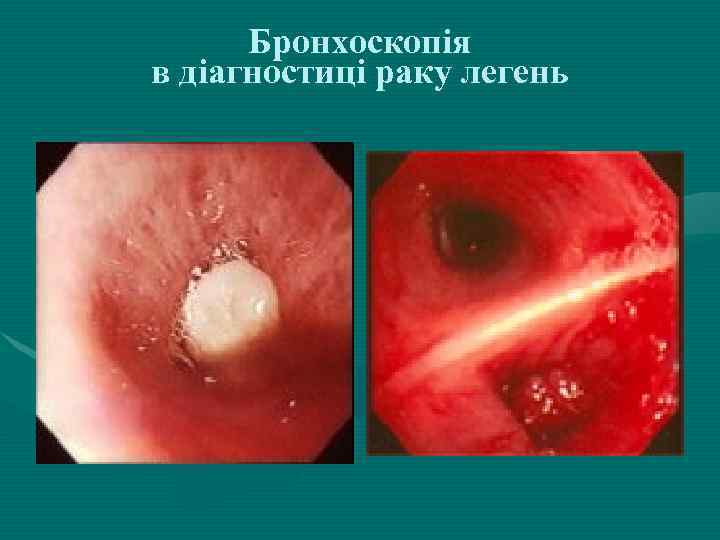 Бронхоскопія в діагностиці раку легень
Бронхоскопія в діагностиці раку легень
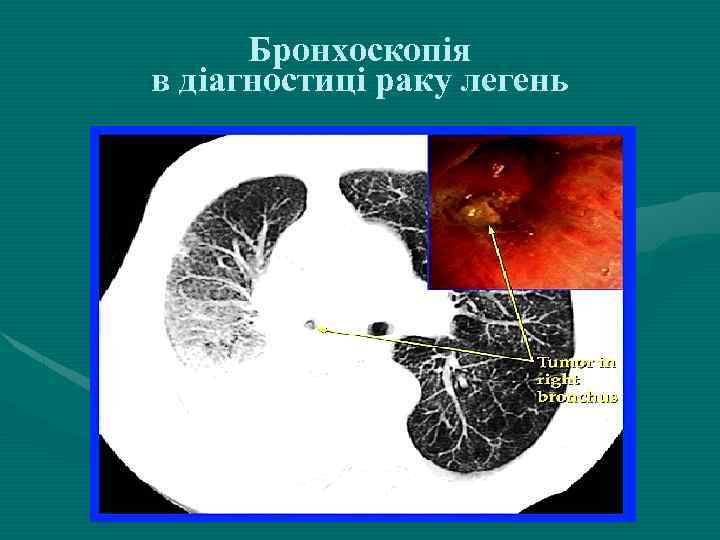 Бронхоскопія в діагностиці раку легень
Бронхоскопія в діагностиці раку легень
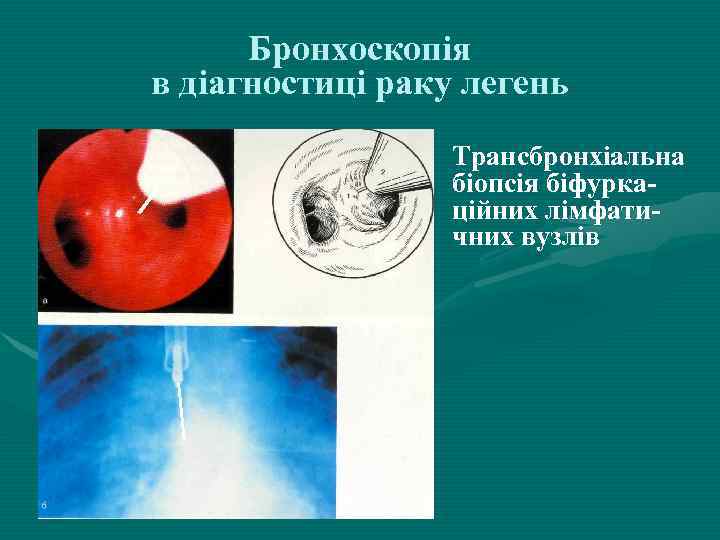 Бронхоскопія в діагностиці раку легень Трансбронхіальна біопсія біфуркаційних лімфатичних вузлів
Бронхоскопія в діагностиці раку легень Трансбронхіальна біопсія біфуркаційних лімфатичних вузлів
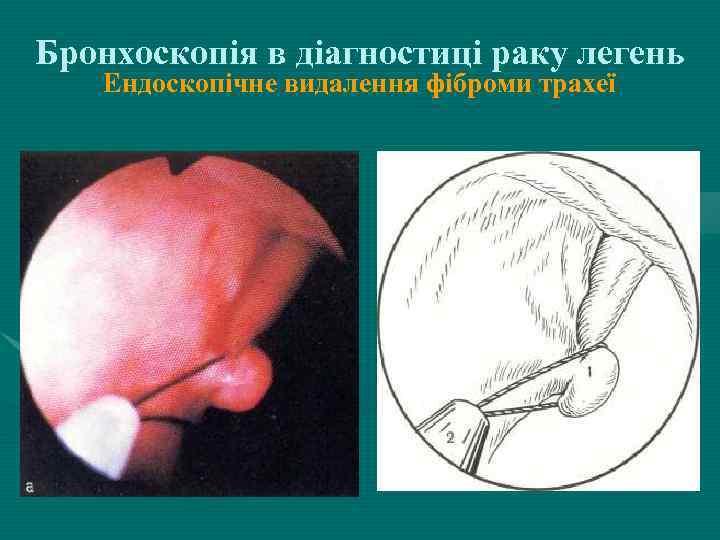 Бронхоскопія в діагностиці раку легень Ендоскопічне видалення фіброми трахеї
Бронхоскопія в діагностиці раку легень Ендоскопічне видалення фіброми трахеї
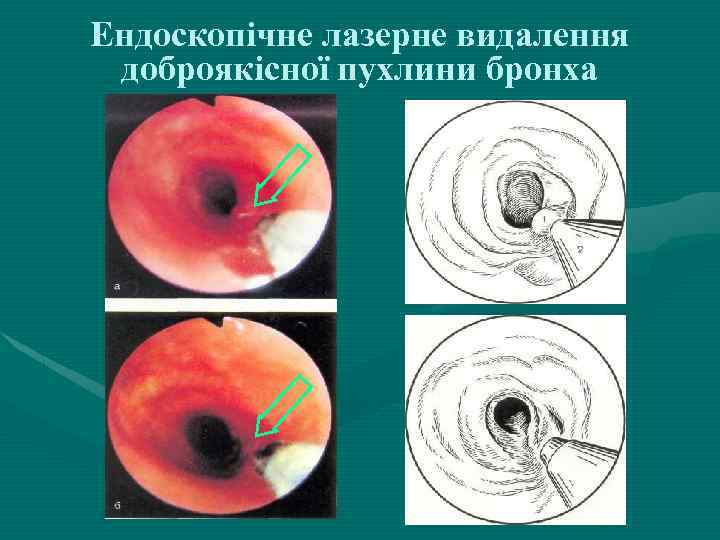 Ендоскопічне лазерне видалення доброякісної пухлини бронха
Ендоскопічне лазерне видалення доброякісної пухлини бронха
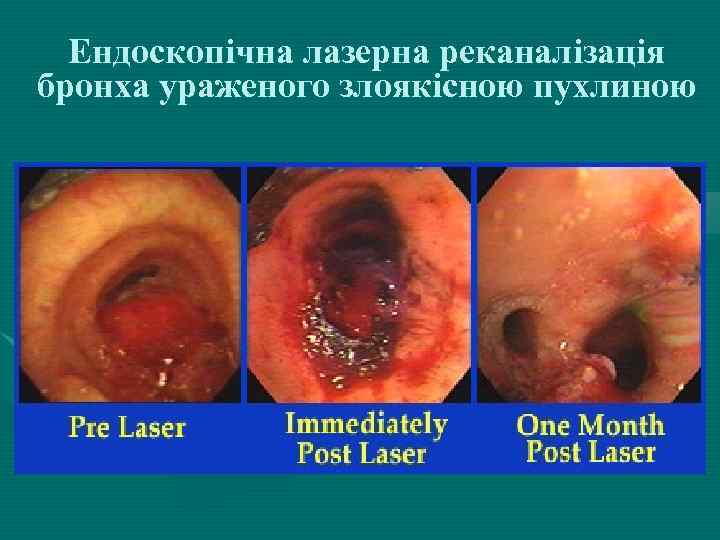 Ендоскопічна лазерна реканалізація бронха ураженого злоякісною пухлиною
Ендоскопічна лазерна реканалізація бронха ураженого злоякісною пухлиною
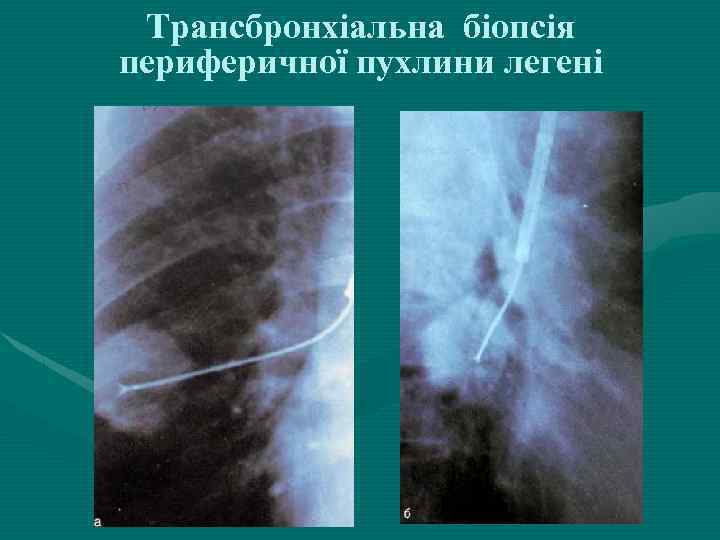 Трансбронхіальна біопсія периферичної пухлини легені
Трансбронхіальна біопсія периферичної пухлини легені
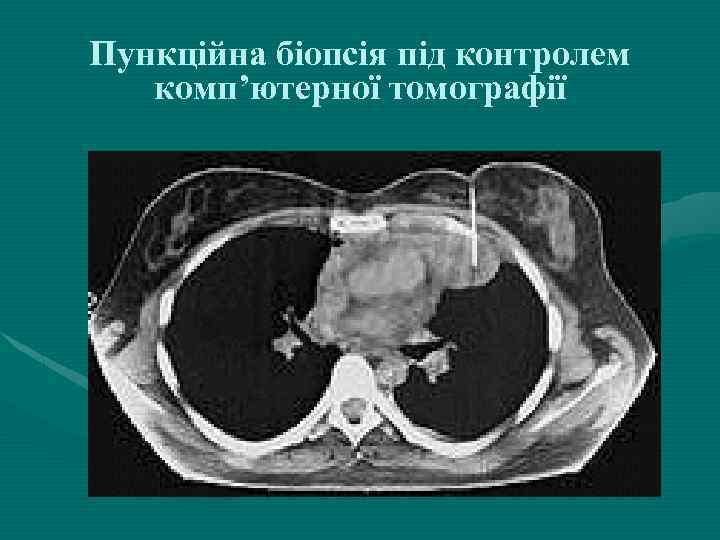 Пункційна біопсія під контролем комп’ютерної томографії
Пункційна біопсія під контролем комп’ютерної томографії
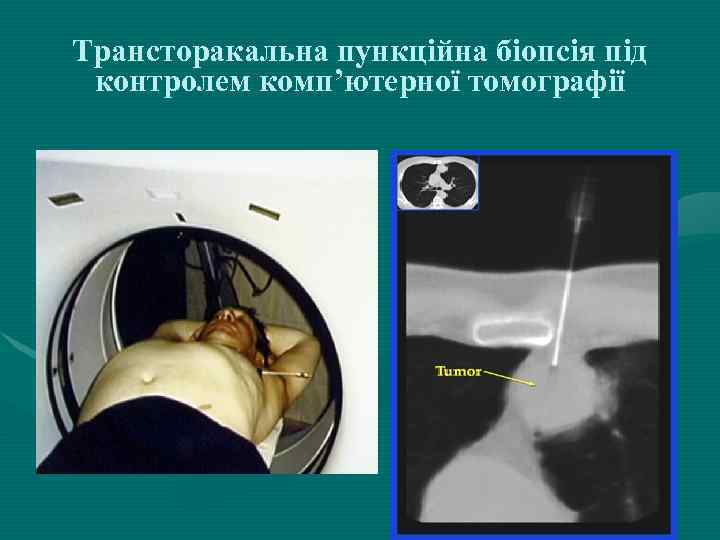 Трансторакальна пункційна біопсія під контролем комп’ютерної томографії
Трансторакальна пункційна біопсія під контролем комп’ютерної томографії
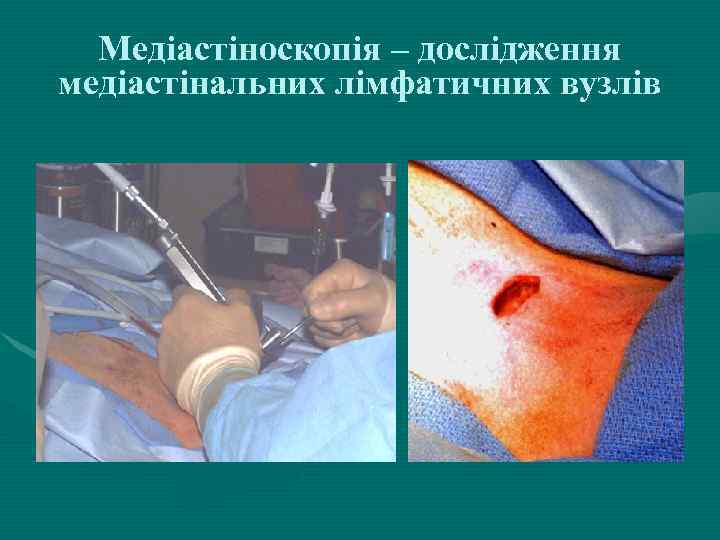 Медіастіноскопія – дослідження медіастінальних лімфатичних вузлів
Медіастіноскопія – дослідження медіастінальних лімфатичних вузлів
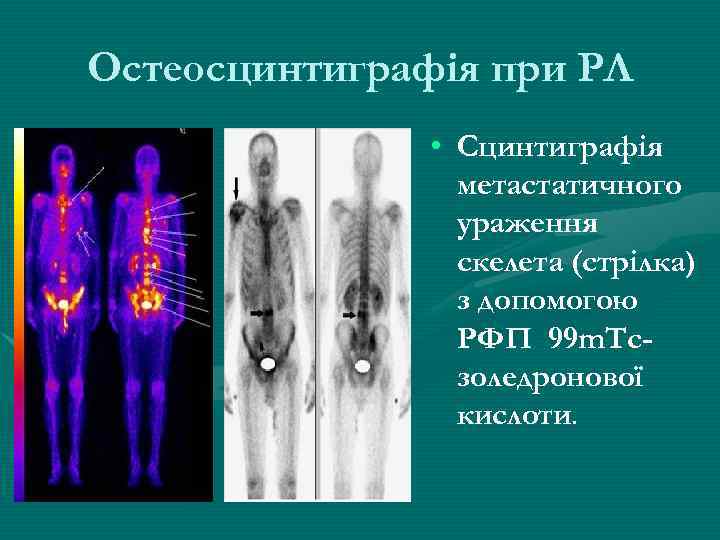 Остеосцинтиграфія при РЛ • Сцинтиграфія метастатичного ураження скелета (стрілка) з допомогою РФП 99 m. Tcзоледронової кислоти.
Остеосцинтиграфія при РЛ • Сцинтиграфія метастатичного ураження скелета (стрілка) з допомогою РФП 99 m. Tcзоледронової кислоти.
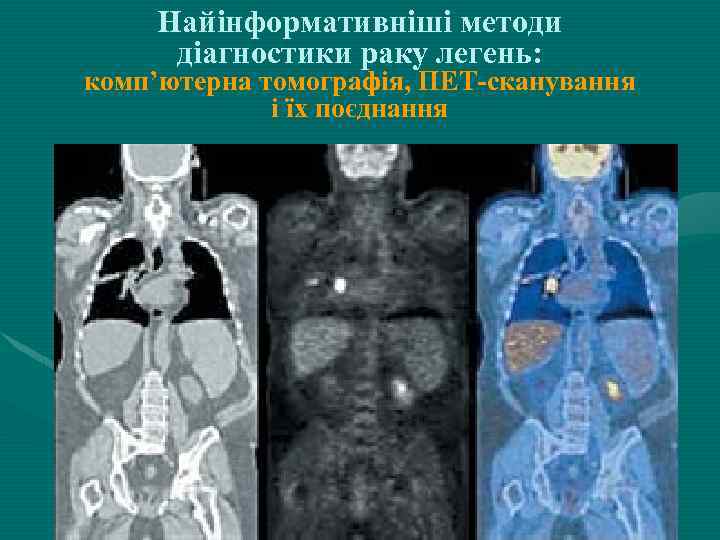 Найінформативніші методи діагностики раку легень: комп’ютерна томографія, ПЕТ-сканування і їх поєднання
Найінформативніші методи діагностики раку легень: комп’ютерна томографія, ПЕТ-сканування і їх поєднання
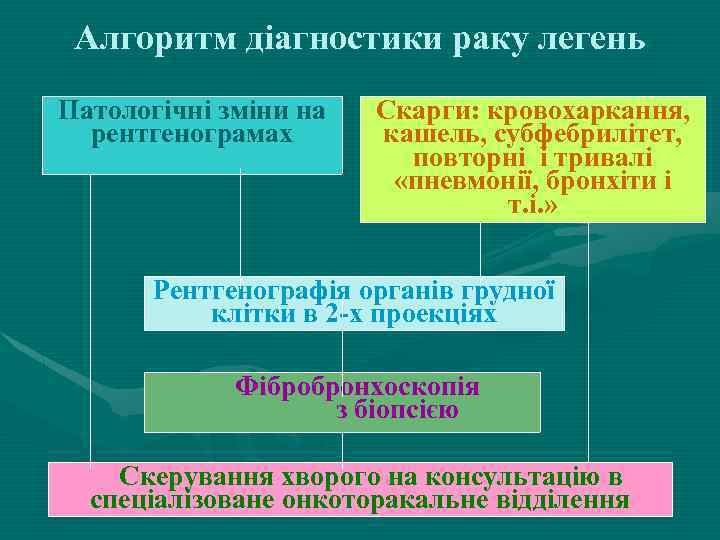 Алгоритм діагностики раку легень Патологічні зміни на рентгенограмах Скарги: кровохаркання, кашель, субфебрилітет, повторні і тривалі «пневмонії, бронхіти і т. і. » Рентгенографія органів грудної клітки в 2 -х проекціях Фібробронхоскопія з біопсією Скерування хворого на консультацію в спеціалізоване онкоторакальне відділення
Алгоритм діагностики раку легень Патологічні зміни на рентгенограмах Скарги: кровохаркання, кашель, субфебрилітет, повторні і тривалі «пневмонії, бронхіти і т. і. » Рентгенографія органів грудної клітки в 2 -х проекціях Фібробронхоскопія з біопсією Скерування хворого на консультацію в спеціалізоване онкоторакальне відділення
 Своєчасна діагностика раку легень необхідні: - онконастороженість; - щорічні рентгенологічні дослідження пацієнтів похилого віку і груп ризику; - скерування хворого з підозрінням на РЛ для обстеження в спеціалізовані відділення минуючи всі проміжні етапи; - ендоскопічні дослідження при кровохарканні, ателектазі, тривалих і повторних запальних захворюваннях легень.
Своєчасна діагностика раку легень необхідні: - онконастороженість; - щорічні рентгенологічні дослідження пацієнтів похилого віку і груп ризику; - скерування хворого з підозрінням на РЛ для обстеження в спеціалізовані відділення минуючи всі проміжні етапи; - ендоскопічні дослідження при кровохарканні, ателектазі, тривалих і повторних запальних захворюваннях легень.
 Причини пізньої діагностики раку легень - відсутність програм скринінгу; - нерегулярні рентгенологічні дослідження пацієнтів похилого віку і груп ризику; - помилки рентгенологів, необгрунтоване перебільшення можливостей рентгенографії; - неповний об’єм обстежень; - несвоєчасне виконання бронхоскопії; - тривале протизапальне лікування під спостереженням терапевта чи пульмонолога; - необгрунтоване «пробне» протитуберкульозне лікування; - недооцінка клінічних проявів раннього раку легень; - пізнє звернення хворого до лікаря
Причини пізньої діагностики раку легень - відсутність програм скринінгу; - нерегулярні рентгенологічні дослідження пацієнтів похилого віку і груп ризику; - помилки рентгенологів, необгрунтоване перебільшення можливостей рентгенографії; - неповний об’єм обстежень; - несвоєчасне виконання бронхоскопії; - тривале протизапальне лікування під спостереженням терапевта чи пульмонолога; - необгрунтоване «пробне» протитуберкульозне лікування; - недооцінка клінічних проявів раннього раку легень; - пізнє звернення хворого до лікаря
 Стандарти лікування недрібноклітинного раку легень I-II стадії • Стадія 0 (Тis. N 0 М 0) – сегментектомія чи лобектомія, допустима фізична деструкція пухлини (лазерна, кріогенна, термічна), можлива брахітерапія. • Стадія IА–IВ (Т 1 -2 N 0 М 0) – лобектомія, пульмонектомія. Зменшення об’єму операції не виправдано, так як у 30 % хворих виявляються «М» в регіонарні л. вузли. • Стадія IIА–IIВ (Т 1 -2 N 1 М 0, Т 3 N 0 М 0) – лобектомія, пульмонектомія або бронхо-пластична операція з лімфодисекцією. При N+ і недиференційованому раку – ад’ювантна хіміо-променева терапія. • Променева терапія застосовується після паліативних операцій , при наявності протипоказань до хірургічного лікування, при відмові хворого.
Стандарти лікування недрібноклітинного раку легень I-II стадії • Стадія 0 (Тis. N 0 М 0) – сегментектомія чи лобектомія, допустима фізична деструкція пухлини (лазерна, кріогенна, термічна), можлива брахітерапія. • Стадія IА–IВ (Т 1 -2 N 0 М 0) – лобектомія, пульмонектомія. Зменшення об’єму операції не виправдано, так як у 30 % хворих виявляються «М» в регіонарні л. вузли. • Стадія IIА–IIВ (Т 1 -2 N 1 М 0, Т 3 N 0 М 0) – лобектомія, пульмонектомія або бронхо-пластична операція з лімфодисекцією. При N+ і недиференційованому раку – ад’ювантна хіміо-променева терапія. • Променева терапія застосовується після паліативних операцій , при наявності протипоказань до хірургічного лікування, при відмові хворого.
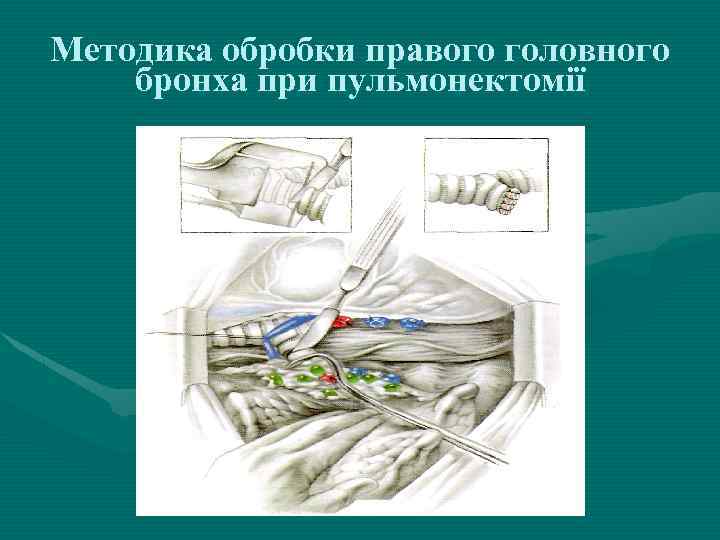 Методика обробки правого головного бронха при пульмонектомії
Методика обробки правого головного бронха при пульмонектомії
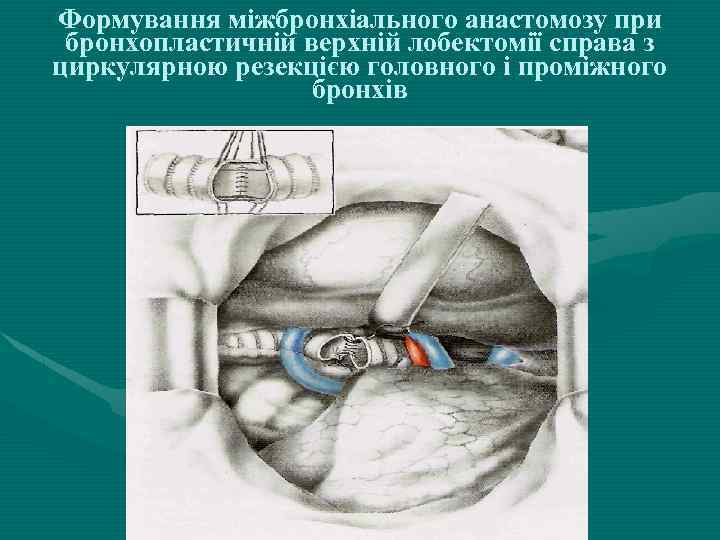 Формування міжбронхіального анастомозу при бронхопластичній верхній лобектомії справа з циркулярною резекцією головного і проміжного бронхів
Формування міжбронхіального анастомозу при бронхопластичній верхній лобектомії справа з циркулярною резекцією головного і проміжного бронхів
 Лікування РЛ з допомогою Кібер Ножа (Cyber. Knife)
Лікування РЛ з допомогою Кібер Ножа (Cyber. Knife)
 У системі Кібер Ніж застосовується компактний лінійний прискорювач, що прикріплений до керованої комп'ютером роботизованої руки , щоб гарантувати точне наведення певної кількості радіаційних пучків в пухлину з безлічі різноманітних напрямів. Для точного націлювання кожного пучка проводиться контроль під час сеансу опромінювання і заздалегідь завантажені КТзображення пухлини і тканини, що оточує її. Вартість лікування до 15 тис у. о.
У системі Кібер Ніж застосовується компактний лінійний прискорювач, що прикріплений до керованої комп'ютером роботизованої руки , щоб гарантувати точне наведення певної кількості радіаційних пучків в пухлину з безлічі різноманітних напрямів. Для точного націлювання кожного пучка проводиться контроль під час сеансу опромінювання і заздалегідь завантажені КТзображення пухлини і тканини, що оточує її. Вартість лікування до 15 тис у. о.
 Стандартилікуваннянедрібноклітинного раку легень IIIА стадії Стадія IIIА (Т 1 -2 N 2 М 0, Т 3 N 1– 2 М 0) – передопераційна (індукційна) поліхіміотерапія, операція –лобектоміїя чи пульмонектомія з розширеною медіастінальною лімфодисекцією, виправдано застосування розширених і комбінованих операцій, після операції ад’ювантна хіміо–променева терапія. Стадії IIIВ – IV (Т 1 -4 N 3 М 0, Т 1 -4 N 1 -3 М 1) – при поширеному раку легень хіміотерапія чи хіміопроменеве лікування дають можливість контролювати розвиток симптомів, підтримка якості життя і покращення виживаності хворих.
Стандартилікуваннянедрібноклітинного раку легень IIIА стадії Стадія IIIА (Т 1 -2 N 2 М 0, Т 3 N 1– 2 М 0) – передопераційна (індукційна) поліхіміотерапія, операція –лобектоміїя чи пульмонектомія з розширеною медіастінальною лімфодисекцією, виправдано застосування розширених і комбінованих операцій, після операції ад’ювантна хіміо–променева терапія. Стадії IIIВ – IV (Т 1 -4 N 3 М 0, Т 1 -4 N 1 -3 М 1) – при поширеному раку легень хіміотерапія чи хіміопроменеве лікування дають можливість контролювати розвиток симптомів, підтримка якості життя і покращення виживаності хворих.
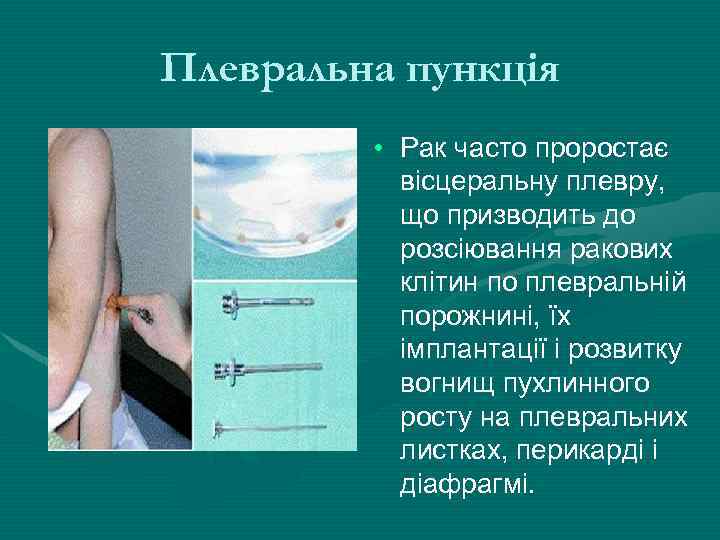 Плевральна пункція • Рак часто проростає вісцеральну плевру, що призводить до розсіювання ракових клітин по плевральній порожнині, їх імплантації і розвитку вогнищ пухлинного росту на плевральних листках, перикарді і діафрагмі.
Плевральна пункція • Рак часто проростає вісцеральну плевру, що призводить до розсіювання ракових клітин по плевральній порожнині, їх імплантації і розвитку вогнищ пухлинного росту на плевральних листках, перикарді і діафрагмі.
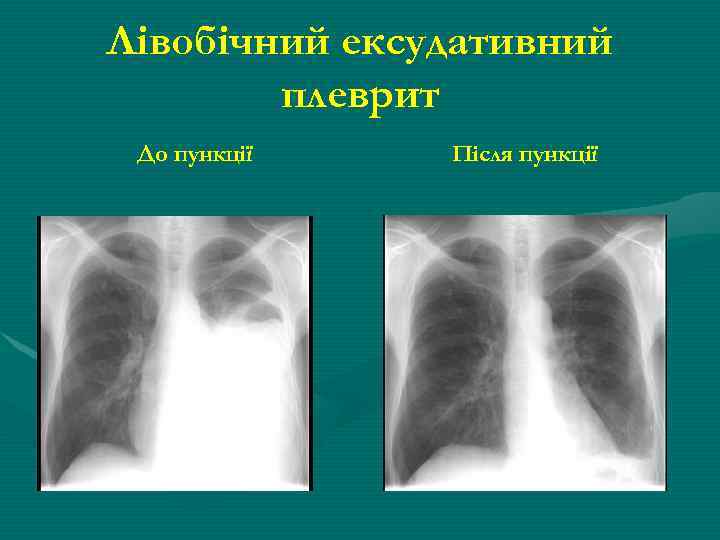 Лівобічний ексудативний плеврит До пункції Після пункції
Лівобічний ексудативний плеврит До пункції Після пункції
 Виживаність хворих раком легень в залежності від стадії захворювання • Ефективність лікування РЛ (5 -ти річне виживання) • А- хірургічного – 25%, (плоскоклітинний РЛ – 30%; залозистий – 25%; дрібноклітинний – 0%. ) • Б-Комбінованого- 45% • В- променевого – 5%, хіміотерапії – 0%. • Г- Хірургічного від стадії РЛ: І стадії – 80%; ІІ-ї – 50%; в ІІІ – 20%.
Виживаність хворих раком легень в залежності від стадії захворювання • Ефективність лікування РЛ (5 -ти річне виживання) • А- хірургічного – 25%, (плоскоклітинний РЛ – 30%; залозистий – 25%; дрібноклітинний – 0%. ) • Б-Комбінованого- 45% • В- променевого – 5%, хіміотерапії – 0%. • Г- Хірургічного від стадії РЛ: І стадії – 80%; ІІ-ї – 50%; в ІІІ – 20%.



