Невро - интенсивная терапия ком.ppt
- Количество слайдов: 53
 IV курс Интенсивная терапия ком
IV курс Интенсивная терапия ком
 Кома – синдром тяжелого поражения Головного Мозга, одним из главных клинических проявлений которого является утрата сознания Плам и Познер (1986): кома – состояние, при котором больного нельзя разбудить, а внешние признаки, характеризующие психическую деятельность, отсутствуют. Маневич З. А. : кома – тяжелая, финальная стадия многих заболеваний, травм, экзогенных и эндогенных интоксикаций. Она характеризуется общим или очаговым поражением ЦНС: нарушением сознания вплоть до полной его утраты, угнетением (вплоть до полного отсутствия) всех рефлексов, нарушением жизненно важных функций. Улитовский Д. А. : кома – бессознательное состояние с диффузным выключением функций различных уровней мозга.
Кома – синдром тяжелого поражения Головного Мозга, одним из главных клинических проявлений которого является утрата сознания Плам и Познер (1986): кома – состояние, при котором больного нельзя разбудить, а внешние признаки, характеризующие психическую деятельность, отсутствуют. Маневич З. А. : кома – тяжелая, финальная стадия многих заболеваний, травм, экзогенных и эндогенных интоксикаций. Она характеризуется общим или очаговым поражением ЦНС: нарушением сознания вплоть до полной его утраты, угнетением (вплоть до полного отсутствия) всех рефлексов, нарушением жизненно важных функций. Улитовский Д. А. : кома – бессознательное состояние с диффузным выключением функций различных уровней мозга.
 Классификация ком Первичная церебральная кома - в основе этого вида ком лежит угнетение функции ЦНС с первичным поражением ГМ. : Травматическая; Эпилептическая; Апоплектическая; Менингиальная; Апоплектиформаная; Опухолевая 2. Эндокринная кома - кома обусловленная нарушением метаболизма вследствие недостаточного синтеза гормонов, избыточной их продукции или передозировки гормональных препаратов А. Недостатком гормонов: Диабетическая (гипергликемическая, кетоацидотическая); Гипокортикоидная; Гипопитуитарная; Гипотиреоидная ; Б. Передозировкой гормональных препаратов: Тиреотоксическая; Гипогликемическая 3. Токсическая кома: экзо- или эндогенный агент: Алкогольная; Барбитуровая; Угарная; Холерная; Экламптическая; Гиперосмолярная; Гиперкетонемическая; Гиперлактацидемическая; Печеночная; Уремическая 4. Гипоксическая кома: угнетение клеточного дыхания вследствие недостаточного поступления кислорода в ткани или блокирования дых. Ферментов: Гипоксемическая; Анемическая; Астматическая; Респираторная. 5. Кома, связанная с потерей электролитов, воды и энергетических веществ: Кома голодная; Кома гемолитическая; Кома малярийная; Хлорпеническая 6. Термическая кома: Гипертермическая 1.
Классификация ком Первичная церебральная кома - в основе этого вида ком лежит угнетение функции ЦНС с первичным поражением ГМ. : Травматическая; Эпилептическая; Апоплектическая; Менингиальная; Апоплектиформаная; Опухолевая 2. Эндокринная кома - кома обусловленная нарушением метаболизма вследствие недостаточного синтеза гормонов, избыточной их продукции или передозировки гормональных препаратов А. Недостатком гормонов: Диабетическая (гипергликемическая, кетоацидотическая); Гипокортикоидная; Гипопитуитарная; Гипотиреоидная ; Б. Передозировкой гормональных препаратов: Тиреотоксическая; Гипогликемическая 3. Токсическая кома: экзо- или эндогенный агент: Алкогольная; Барбитуровая; Угарная; Холерная; Экламптическая; Гиперосмолярная; Гиперкетонемическая; Гиперлактацидемическая; Печеночная; Уремическая 4. Гипоксическая кома: угнетение клеточного дыхания вследствие недостаточного поступления кислорода в ткани или блокирования дых. Ферментов: Гипоксемическая; Анемическая; Астматическая; Респираторная. 5. Кома, связанная с потерей электролитов, воды и энергетических веществ: Кома голодная; Кома гемолитическая; Кома малярийная; Хлорпеническая 6. Термическая кома: Гипертермическая 1.
 В ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКЕ КОМЫ НЕОБХОДИМО РАЗЛИЧАТЬ ТРИ ОСНОВНЫХ ТИПА ПРИЧИН КОМЫ: A. 1. 2. 3. B. 1. 2. C. СУПРАТЕНТОРИАЛЬНЫЕ ПОРАЖЕНИЯ МОЗГА Диффузные двусторонние поражения коры больших полушарий и белого вещества без нарушения стволовых функций Двусторонние подкорковые повреждения обонятельного мозга Локальные объемные и деструктивные процессы в полушариях головного мозга (при повреждении глубинных диэнцефальных структур или при вторичном сдавлении оных в результате транстенториального вклинения). СУБТЕНТОРИАЛЬНЫЕ ПОРАЖЕНИЯ МОЗГА При разрушении парамедианных структур ретикулярной формации ствола мозга При сдавлении пармедианных структур ретикулярной формации извне МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ
В ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКЕ КОМЫ НЕОБХОДИМО РАЗЛИЧАТЬ ТРИ ОСНОВНЫХ ТИПА ПРИЧИН КОМЫ: A. 1. 2. 3. B. 1. 2. C. СУПРАТЕНТОРИАЛЬНЫЕ ПОРАЖЕНИЯ МОЗГА Диффузные двусторонние поражения коры больших полушарий и белого вещества без нарушения стволовых функций Двусторонние подкорковые повреждения обонятельного мозга Локальные объемные и деструктивные процессы в полушариях головного мозга (при повреждении глубинных диэнцефальных структур или при вторичном сдавлении оных в результате транстенториального вклинения). СУБТЕНТОРИАЛЬНЫЕ ПОРАЖЕНИЯ МОЗГА При разрушении парамедианных структур ретикулярной формации ствола мозга При сдавлении пармедианных структур ретикулярной формации извне МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ
 Основные механизмы нарушений сознания 1. 2. 3. Двустороннее диффузное поражение коры головного мозга при сохранности механизмов активации – чаще при диффузной гипоксии мозга или в терминальной стадии дегенеративных заболеваний Первичное или вторичное поражение ствола головного мозга с нарушением механизмов активации – чаще при НМК, травмах опухолях ГМ Сочетание стволового и двустороннего поражения коры – при отравлениях и метаболических энцефалопатиях
Основные механизмы нарушений сознания 1. 2. 3. Двустороннее диффузное поражение коры головного мозга при сохранности механизмов активации – чаще при диффузной гипоксии мозга или в терминальной стадии дегенеративных заболеваний Первичное или вторичное поражение ствола головного мозга с нарушением механизмов активации – чаще при НМК, травмах опухолях ГМ Сочетание стволового и двустороннего поражения коры – при отравлениях и метаболических энцефалопатиях
 Диагностика ком Анамнез Уровень сознания Дыхание Зрачки Движения глаз Двигательные реакции Менингиальная симптоматика Очаговая симптоматика Кровообращение
Диагностика ком Анамнез Уровень сознания Дыхание Зрачки Движения глаз Двигательные реакции Менингиальная симптоматика Очаговая симптоматика Кровообращение
 Шкала GLASGOW COMA ( Teasdale G. , Jennett B. , 1974; Виленский Б. С. , 1986) I. РЕЧЕВАЯ РЕАКЦИЯ: Баллы: РЕЧЕВАЯ РЕАКЦИЯ У ДЕТЕЙ ДО 5 ЛЕТ: • правильная речь. . . . 5 • адекватная речь. . . . . 5 • спутанная речь. . . . 4 • отдельные слова. . . . . 4 • членораздельная речь. . . . . 3 • голосовые звуки. . . . . 3 • нечленораздельная речь. . . . 2 • крик в отве т на боль. . . . 2 • отсутствие реакции на боль. . . . 1 II. ДВИГАТЕЛЬНАЯ РЕАКЦИЯ: БАЛЬНАЯ ОЦЕНКА (1+II+III) • по команде или просьбе. . . . 6 НОРМА • отталкивание раздражителя. . 5 • 0 - 6 месяцев. . . . 10 баллов • отдергивание конечности. . . 4 • 6 - 12 месяцев. . . 11 баллов • аномальное сгибание. . . . . 3 • 1 - 2 года. . . . . 12 баллов • аномальное разгибание. . . . 2 • 2 - 5 лет. . . . 13 баллов • отсутствие реакции на боль. . . . 1 • 5 - 1 5 лет . . . . 15 баллов • Взpocлые. . . . 15 баллов III. ОТКРЫВАНИЕ ЕЛАЗ: • произвольное. . . . 4 ПАТОЛОГИЯ • по просьбе, на оклик. . . . . 3 СОМНОЛЕНЦИЯ. . . 12 баллов • на болевое раздражение. . . . 2 СОПОР (ПРЕКОМА). . . . 7 - 9 баллов • отсутствие реакции на боль. . 1 КОМА. . . . . 3 -4 балла
Шкала GLASGOW COMA ( Teasdale G. , Jennett B. , 1974; Виленский Б. С. , 1986) I. РЕЧЕВАЯ РЕАКЦИЯ: Баллы: РЕЧЕВАЯ РЕАКЦИЯ У ДЕТЕЙ ДО 5 ЛЕТ: • правильная речь. . . . 5 • адекватная речь. . . . . 5 • спутанная речь. . . . 4 • отдельные слова. . . . . 4 • членораздельная речь. . . . . 3 • голосовые звуки. . . . . 3 • нечленораздельная речь. . . . 2 • крик в отве т на боль. . . . 2 • отсутствие реакции на боль. . . . 1 II. ДВИГАТЕЛЬНАЯ РЕАКЦИЯ: БАЛЬНАЯ ОЦЕНКА (1+II+III) • по команде или просьбе. . . . 6 НОРМА • отталкивание раздражителя. . 5 • 0 - 6 месяцев. . . . 10 баллов • отдергивание конечности. . . 4 • 6 - 12 месяцев. . . 11 баллов • аномальное сгибание. . . . . 3 • 1 - 2 года. . . . . 12 баллов • аномальное разгибание. . . . 2 • 2 - 5 лет. . . . 13 баллов • отсутствие реакции на боль. . . . 1 • 5 - 1 5 лет . . . . 15 баллов • Взpocлые. . . . 15 баллов III. ОТКРЫВАНИЕ ЕЛАЗ: • произвольное. . . . 4 ПАТОЛОГИЯ • по просьбе, на оклик. . . . . 3 СОМНОЛЕНЦИЯ. . . 12 баллов • на болевое раздражение. . . . 2 СОПОР (ПРЕКОМА). . . . 7 - 9 баллов • отсутствие реакции на боль. . 1 КОМА. . . . . 3 -4 балла
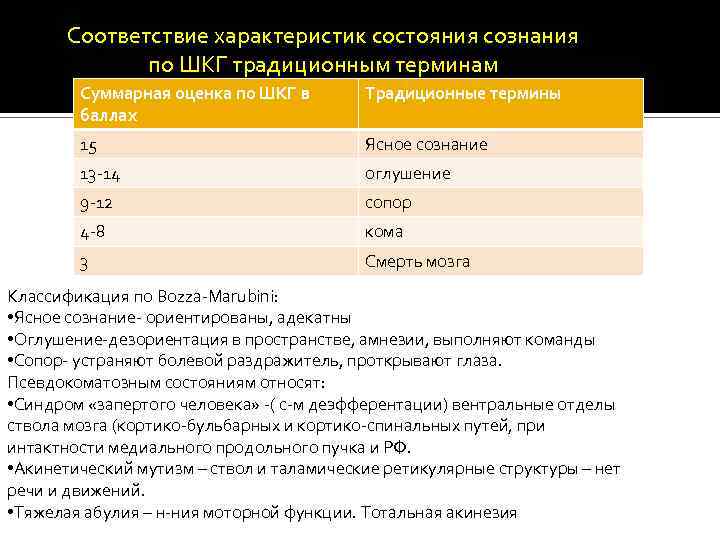 Соответствие характеристик состояния сознания по ШКГ традиционным терминам Суммарная оценка по ШКГ в баллах Традиционные термины 15 Ясное сознание 13 -14 оглушение 9 -12 сопор 4 -8 кома 3 Смерть мозга Классификация по Bozza-Marubini: • Ясное сознание- ориентированы, адекатны • Оглушение-дезориентация в пространстве, амнезии, выполняют команды • Сопор- устраняют болевой раздражитель, проткрывают глаза. Псевдокоматозным состояниям относят: • Синдром «запертого человека» -( с-м деэфферентации) вентральные отделы ствола мозга (кортико-бульбарных и кортико-спинальных путей, при интактности медиального продольного пучка и РФ. • Акинетический мутизм – ствол и таламические ретикулярные структуры – нет речи и движений. • Тяжелая абулия – н-ния моторной функции. Тотальная акинезия
Соответствие характеристик состояния сознания по ШКГ традиционным терминам Суммарная оценка по ШКГ в баллах Традиционные термины 15 Ясное сознание 13 -14 оглушение 9 -12 сопор 4 -8 кома 3 Смерть мозга Классификация по Bozza-Marubini: • Ясное сознание- ориентированы, адекатны • Оглушение-дезориентация в пространстве, амнезии, выполняют команды • Сопор- устраняют болевой раздражитель, проткрывают глаза. Псевдокоматозным состояниям относят: • Синдром «запертого человека» -( с-м деэфферентации) вентральные отделы ствола мозга (кортико-бульбарных и кортико-спинальных путей, при интактности медиального продольного пучка и РФ. • Акинетический мутизм – ствол и таламические ретикулярные структуры – нет речи и движений. • Тяжелая абулия – н-ния моторной функции. Тотальная акинезия
 Классификации ком по А. Н. Коновалову (1982) Умеренная : неразбудимость, т. е. отсутствие периодов бодрствования, не открывает глаза при сильных болевых и звуковых раздражениях, защитные реакции могут быть либо координированными, либо в форме генерализованных движений и формирования патологической позы, чаще позы декортикации, сохранность стволовых и спинальных рефлексов, возможно появление 2 -х стороннего рефлекса Бабинского, достаточно стабильные витальные функции – дыхание и кровообращение. II. Глубокая: неразбудимость, генерализованные с развитием декортикационной или децеребрационной позы защитные реакции или отсутствие защитных реакций, возможны мышечная гипотония и гипорефлексия, выраженные нарушения витальных функций – дыхания и кровообращения. III. Запредельная: неразбудимость, 2 -сторонний мидриаз, атония, арефлексия, катастрофическое состояние витальных функций. Выход из комы: Вегетативное состояние (Jennett B. , Plum F. , 1972) персистирующее (периоды сна и бодрствования, сохранность витальных функций) и перманентное (хроническое) более 1 месяца. I.
Классификации ком по А. Н. Коновалову (1982) Умеренная : неразбудимость, т. е. отсутствие периодов бодрствования, не открывает глаза при сильных болевых и звуковых раздражениях, защитные реакции могут быть либо координированными, либо в форме генерализованных движений и формирования патологической позы, чаще позы декортикации, сохранность стволовых и спинальных рефлексов, возможно появление 2 -х стороннего рефлекса Бабинского, достаточно стабильные витальные функции – дыхание и кровообращение. II. Глубокая: неразбудимость, генерализованные с развитием декортикационной или децеребрационной позы защитные реакции или отсутствие защитных реакций, возможны мышечная гипотония и гипорефлексия, выраженные нарушения витальных функций – дыхания и кровообращения. III. Запредельная: неразбудимость, 2 -сторонний мидриаз, атония, арефлексия, катастрофическое состояние витальных функций. Выход из комы: Вегетативное состояние (Jennett B. , Plum F. , 1972) персистирующее (периоды сна и бодрствования, сохранность витальных функций) и перманентное (хроническое) более 1 месяца. I.
 Дыхание типы Поражения переднего мозга Эпилептогенное торможение дыхания Апраксия глубокого дыхания Постгипервентиляционное апноэ Дыхание Чейна-Стокса Повреждения гипоталамуса-среднего мозга Центральное рефлекторное гиперпноэ (нейрогенный отек легких) Поражения моста Апнейстическое дыхание (длительный инспираторный спазм с паузой при полном вдохе) – чаще встречается при инфарктах моста, редко наблюдается при прогрессирующих вторичных нарушениях стволовых функций в результате транстенториального вклинения Групповое периодическое дыхание Атактическое дыхание (Биота) Поражение продолговатого мозга Атактическое дыхание Медленное регулярное дыхание Гаспинг (дыхание агонального типа)
Дыхание типы Поражения переднего мозга Эпилептогенное торможение дыхания Апраксия глубокого дыхания Постгипервентиляционное апноэ Дыхание Чейна-Стокса Повреждения гипоталамуса-среднего мозга Центральное рефлекторное гиперпноэ (нейрогенный отек легких) Поражения моста Апнейстическое дыхание (длительный инспираторный спазм с паузой при полном вдохе) – чаще встречается при инфарктах моста, редко наблюдается при прогрессирующих вторичных нарушениях стволовых функций в результате транстенториального вклинения Групповое периодическое дыхание Атактическое дыхание (Биота) Поражение продолговатого мозга Атактическое дыхание Медленное регулярное дыхание Гаспинг (дыхание агонального типа)
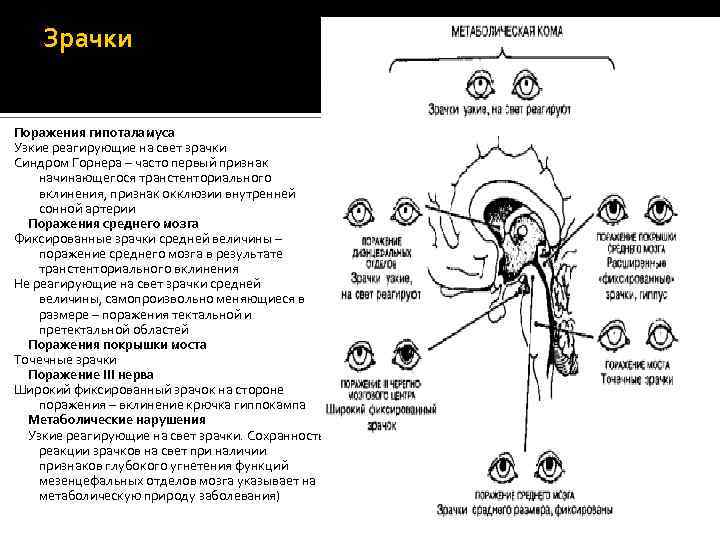 Зрачки Поражения гипоталамуса Узкие реагирующие на свет зрачки Синдром Горнера – часто первый признак начинающегося транстенториального вклинения, признак окклюзии внутренней сонной артерии Поражения среднего мозга Фиксированные зрачки средней величины – поражение среднего мозга в результате транстенториального вклинения Не реагирующие на свет зрачки средней величины, самопроизвольно меняющиеся в размере – поражения тектальной и претектальной областей Поражения покрышки моста Точечные зрачки Поражение III нерва Широкий фиксированный зрачок на стороне поражения – вклинение крючка гиппокампа Метаболические нарушения Узкие реагирующие на свет зрачки. Сохранность реакции зрачков на свет при наличии признаков глубокого угнетения функций мезенцефальных отделов мозга указывает на метаболическую природу заболевания)
Зрачки Поражения гипоталамуса Узкие реагирующие на свет зрачки Синдром Горнера – часто первый признак начинающегося транстенториального вклинения, признак окклюзии внутренней сонной артерии Поражения среднего мозга Фиксированные зрачки средней величины – поражение среднего мозга в результате транстенториального вклинения Не реагирующие на свет зрачки средней величины, самопроизвольно меняющиеся в размере – поражения тектальной и претектальной областей Поражения покрышки моста Точечные зрачки Поражение III нерва Широкий фиксированный зрачок на стороне поражения – вклинение крючка гиппокампа Метаболические нарушения Узкие реагирующие на свет зрачки. Сохранность реакции зрачков на свет при наличии признаков глубокого угнетения функций мезенцефальных отделов мозга указывает на метаболическую природу заболевания)
 Движения глаз Асимметричное нарушение глазодвигательных функций при бессознательных состояниях чаще сопутствует структурным поражениям мозга, чем нарушениям его метаболизма
Движения глаз Асимметричное нарушение глазодвигательных функций при бессознательных состояниях чаще сопутствует структурным поражениям мозга, чем нарушениям его метаболизма
 Двигательные реакции Паратония – пластичное увеличение мышечного сопротивления при пассивных движениях конкчностей, головы или туловища, наблюдается при патологии переднего мозга. Рефлекс Бабинского – возникает при патологии переднего мозга. Патологические сгибательные реакции рук с разгибанием ног (декортикационная ригидность) – возникает при супратенториальных процессах (поражения полушарий, диэнцефальной области). Патологические разгибательные реакции рук и ног (децеребрационная ригидность, горметония) – возникает при субтенториальных процессах (поражения среднего мозга, моста) или прогрессировании транстенториального вклинения при супратенториальных процесах, метаболических нарушениях (гипогликемия, печеночная кома). Патологические разгибательные реакции рук с гипо- или атонией ног – возникает при поражениях покрышки моста, прогрессировании транстенториального вклинения. Мышечная атония – повреждение нижних отделов моста – продолговатого мозга, прогрессирование транстенториального вклинения.
Двигательные реакции Паратония – пластичное увеличение мышечного сопротивления при пассивных движениях конкчностей, головы или туловища, наблюдается при патологии переднего мозга. Рефлекс Бабинского – возникает при патологии переднего мозга. Патологические сгибательные реакции рук с разгибанием ног (декортикационная ригидность) – возникает при супратенториальных процессах (поражения полушарий, диэнцефальной области). Патологические разгибательные реакции рук и ног (децеребрационная ригидность, горметония) – возникает при субтенториальных процессах (поражения среднего мозга, моста) или прогрессировании транстенториального вклинения при супратенториальных процесах, метаболических нарушениях (гипогликемия, печеночная кома). Патологические разгибательные реакции рук с гипо- или атонией ног – возникает при поражениях покрышки моста, прогрессировании транстенториального вклинения. Мышечная атония – повреждение нижних отделов моста – продолговатого мозга, прогрессирование транстенториального вклинения.
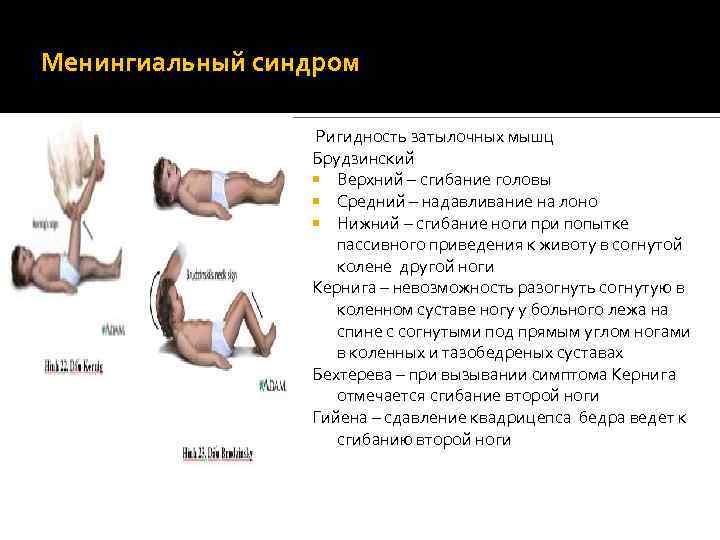 Менингиальный синдром Ригидность затылочных мышц Брудзинский Верхний – сгибание головы Средний – надавливание на лоно Нижний – сгибание ноги при попытке пассивного приведения к животу в согнутой колене другой ноги Кернига – невозможность разогнуть согнутую в коленном суставе ногу у больного лежа на спине с согнутыми под прямым углом ногами в коленных и тазобедреных суставах Бехтерева – при вызывании симптома Кернига отмечается сгибание второй ноги Гийена – сдавление квадрицепса бедра ведет к сгибанию второй ноги
Менингиальный синдром Ригидность затылочных мышц Брудзинский Верхний – сгибание головы Средний – надавливание на лоно Нижний – сгибание ноги при попытке пассивного приведения к животу в согнутой колене другой ноги Кернига – невозможность разогнуть согнутую в коленном суставе ногу у больного лежа на спине с согнутыми под прямым углом ногами в коленных и тазобедреных суставах Бехтерева – при вызывании симптома Кернига отмечается сгибание второй ноги Гийена – сдавление квадрицепса бедра ведет к сгибанию второй ноги
 Определение очаговых симптомов (Богополепов Н. К. 1959, 1962) Пассивно поднятое веко опускается медленнее и закрывает глаз меньше чем на «здоровой» ; Поднимают или сгибают в локте обе руки и отпускают, на стороне паралича рука падает более пассивно; Сгибают ноги в бедре и колене; на стороне паралича нога падает быстрее и больше отклоняется кнаружи; Обе стопы пассивно поворачиваются кнаружи и отпускают; на парализованной стороне нога полностью не возвращается на место (симптом ротированной стопы) Оценка патологических рефлексов 1. Характер подошвенных рефлексов сгибательные или разгибательные (Бабинского, Оппенгейма, Гордона, Россолимо, Жуковского), оценивая их симметричность (поражение пирамидного тракта) 2. Наличие хватательных рефлексов (поражение лобных долей или пирамидного тракта)
Определение очаговых симптомов (Богополепов Н. К. 1959, 1962) Пассивно поднятое веко опускается медленнее и закрывает глаз меньше чем на «здоровой» ; Поднимают или сгибают в локте обе руки и отпускают, на стороне паралича рука падает более пассивно; Сгибают ноги в бедре и колене; на стороне паралича нога падает быстрее и больше отклоняется кнаружи; Обе стопы пассивно поворачиваются кнаружи и отпускают; на парализованной стороне нога полностью не возвращается на место (симптом ротированной стопы) Оценка патологических рефлексов 1. Характер подошвенных рефлексов сгибательные или разгибательные (Бабинского, Оппенгейма, Гордона, Россолимо, Жуковского), оценивая их симметричность (поражение пирамидного тракта) 2. Наличие хватательных рефлексов (поражение лобных долей или пирамидного тракта)
 Модифицированная шкала Ashworth (1964) для клинической оценки мышечного тонуса Степень Характеристика изменений 0 Нет увеличения мышечного тонуса 1 Незначительное увеличение мышечного тонуса, проявляющееся хватанием, напряжением и расслаблением при минимальном сопротивлении в конце движения, когда пораженная часть (части) совершает движение в сгибателях или разгибателях Незначительное увеличение мышечного тонуса, проявляющееся напряжением, за которым следует минимальное сопротивление при совершении оставшегося (меньше половины) объема движения Более заметное увеличение мышечного тонуса практически во всем объеме движения, но движения производятся легко Значительное увеличение мышечного тонуса, пассивные движения затруднены Пораженные части ригидны при сгибании и разгибании 1+ 2 3 4
Модифицированная шкала Ashworth (1964) для клинической оценки мышечного тонуса Степень Характеристика изменений 0 Нет увеличения мышечного тонуса 1 Незначительное увеличение мышечного тонуса, проявляющееся хватанием, напряжением и расслаблением при минимальном сопротивлении в конце движения, когда пораженная часть (части) совершает движение в сгибателях или разгибателях Незначительное увеличение мышечного тонуса, проявляющееся напряжением, за которым следует минимальное сопротивление при совершении оставшегося (меньше половины) объема движения Более заметное увеличение мышечного тонуса практически во всем объеме движения, но движения производятся легко Значительное увеличение мышечного тонуса, пассивные движения затруднены Пораженные части ригидны при сгибании и разгибании 1+ 2 3 4
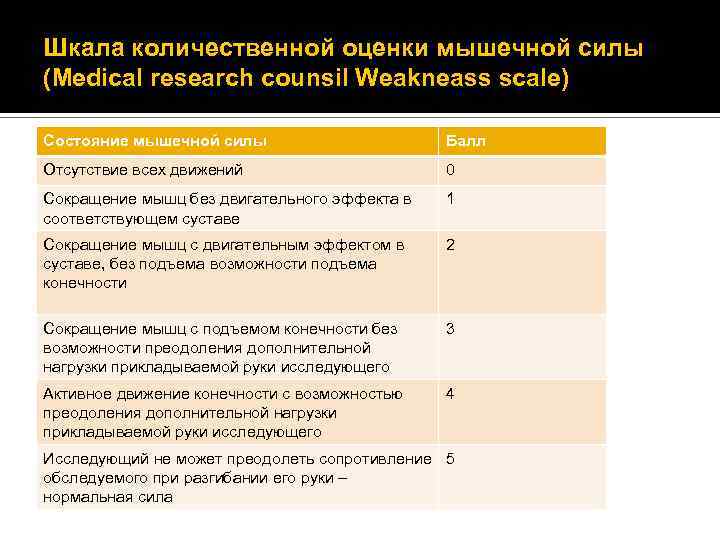 Шкала количественной оценки мышечной силы (Medical research counsil Weakneass scale) Состояние мышечной силы Балл Отсутствие всех движений 0 Сокращение мышц без двигательного эффекта в соответствующем суставе 1 Сокращение мышц с двигательным эффектом в суставе, без подъема возможности подъема конечности 2 Сокращение мышц с подъемом конечности без возможности преодоления дополнительной нагрузки прикладываемой руки исследующего 3 Активное движение конечности с возможностью преодоления дополнительной нагрузки прикладываемой руки исследующего 4 Исследующий не может преодолеть сопротивление 5 обследуемого при разгибании его руки – нормальная сила
Шкала количественной оценки мышечной силы (Medical research counsil Weakneass scale) Состояние мышечной силы Балл Отсутствие всех движений 0 Сокращение мышц без двигательного эффекта в соответствующем суставе 1 Сокращение мышц с двигательным эффектом в суставе, без подъема возможности подъема конечности 2 Сокращение мышц с подъемом конечности без возможности преодоления дополнительной нагрузки прикладываемой руки исследующего 3 Активное движение конечности с возможностью преодоления дополнительной нагрузки прикладываемой руки исследующего 4 Исследующий не может преодолеть сопротивление 5 обследуемого при разгибании его руки – нормальная сила
 Комплекс исследований для выявления этиологии комы Общие: 1. Термометрия 2. ЭКГ 3. Рентгенография черепа 4. Глюкоза крови 5. Консультация реаниматолога 6. КАК и КАМ По показаниям: 1. ЭЭГ 2. МРТ и/или СКТ (голова и 1 -2 шейный позвонки) 3. Биохимия крови (аммиак, мочевина, креатинин, моч. кислоты) 4. Кровь на этанол 5. кровь на яды и лек. средства 6. ЛП и исследование ЦСЖ (цитология и бактериологическое исследование) 7. Моча (белок, глюкоза, кетоны, креатинин) 8. КЩС (р. Н, р. О 2, р. СО 2) 9. электролиты
Комплекс исследований для выявления этиологии комы Общие: 1. Термометрия 2. ЭКГ 3. Рентгенография черепа 4. Глюкоза крови 5. Консультация реаниматолога 6. КАК и КАМ По показаниям: 1. ЭЭГ 2. МРТ и/или СКТ (голова и 1 -2 шейный позвонки) 3. Биохимия крови (аммиак, мочевина, креатинин, моч. кислоты) 4. Кровь на этанол 5. кровь на яды и лек. средства 6. ЛП и исследование ЦСЖ (цитология и бактериологическое исследование) 7. Моча (белок, глюкоза, кетоны, креатинин) 8. КЩС (р. Н, р. О 2, р. СО 2) 9. электролиты
 Нейрофизиология Ликвор образуется в хориоидальных сплетениях БЖ ГМ 70%, интерстициальное пространство мозга 30% - 500 - 600 мл в день. В ЦССА пространстве циркулирует -130 -150 мл: в Ж мозга -20 -25 мл. Реадсорбция ликвора в верхний продольный синус -90%, В дуральные синусы дорсальных нервных корешков – 10 -15%. Объем мозга 80 -85% , основная часть объема вода 1000 -1200 мл. Экстрацеллюлярное пространство ГМ -300 мл и непосредственно связано с Ж ГМ и лимфатической системой. Обмен между внеклеточной жидкостью и капиллярами ограничен проницаемостью ГЭБ. МК – 3 -7 мл/100 г/мин. Тотальный МК: 50 мл/100 г/мин. СВ – 80 мл/100 г/мин и БВ 20 мл/100 г/мин. Внутричерепной объем: артериях, капиллярах, венах, синусах. Изменения ПДМ от 50 до 150 мм рт. Ст. – плато ауторегуляции МК ПДМ = САД – ВЧД В экстренной ситуации ориентируйтесь на величину АД ср: АДср = (АД сист + 2 АД диаст) / 3
Нейрофизиология Ликвор образуется в хориоидальных сплетениях БЖ ГМ 70%, интерстициальное пространство мозга 30% - 500 - 600 мл в день. В ЦССА пространстве циркулирует -130 -150 мл: в Ж мозга -20 -25 мл. Реадсорбция ликвора в верхний продольный синус -90%, В дуральные синусы дорсальных нервных корешков – 10 -15%. Объем мозга 80 -85% , основная часть объема вода 1000 -1200 мл. Экстрацеллюлярное пространство ГМ -300 мл и непосредственно связано с Ж ГМ и лимфатической системой. Обмен между внеклеточной жидкостью и капиллярами ограничен проницаемостью ГЭБ. МК – 3 -7 мл/100 г/мин. Тотальный МК: 50 мл/100 г/мин. СВ – 80 мл/100 г/мин и БВ 20 мл/100 г/мин. Внутричерепной объем: артериях, капиллярах, венах, синусах. Изменения ПДМ от 50 до 150 мм рт. Ст. – плато ауторегуляции МК ПДМ = САД – ВЧД В экстренной ситуации ориентируйтесь на величину АД ср: АДср = (АД сист + 2 АД диаст) / 3
 ВЧД является результатом взаимодействия трех объемов: вещества мозга(80 -85%), СМЖ (7 -10%), объем крови (5 -8%). Понижение или повышение ВЧД является следствием уменьшения или увеличения одного из внутричерепных объемов (гипотеза Монро-Келли)
ВЧД является результатом взаимодействия трех объемов: вещества мозга(80 -85%), СМЖ (7 -10%), объем крови (5 -8%). Понижение или повышение ВЧД является следствием уменьшения или увеличения одного из внутричерепных объемов (гипотеза Монро-Келли)
 ВЧД 1. 2. 3. 4. Норма ВЧД – 5 -15 мм рт. Ст. Умеренная ВЧГ – 15 -25 мм рт. Ст ВЧГ средней тяжести – 25 - 40 мм рт. ст. Тяжелая ВЧГ – более 40 мм рт. Ст. Следствия повышения ВЧД (Зотов Ю. В. 1999): 1. Уменьшение МК за счет снижения ЦПДМ 2. Различные виды смещения ГМ с последующим его ущемлением в естественных и противоестественных отверстиях.
ВЧД 1. 2. 3. 4. Норма ВЧД – 5 -15 мм рт. Ст. Умеренная ВЧГ – 15 -25 мм рт. Ст ВЧГ средней тяжести – 25 - 40 мм рт. ст. Тяжелая ВЧГ – более 40 мм рт. Ст. Следствия повышения ВЧД (Зотов Ю. В. 1999): 1. Уменьшение МК за счет снижения ЦПДМ 2. Различные виды смещения ГМ с последующим его ущемлением в естественных и противоестественных отверстиях.
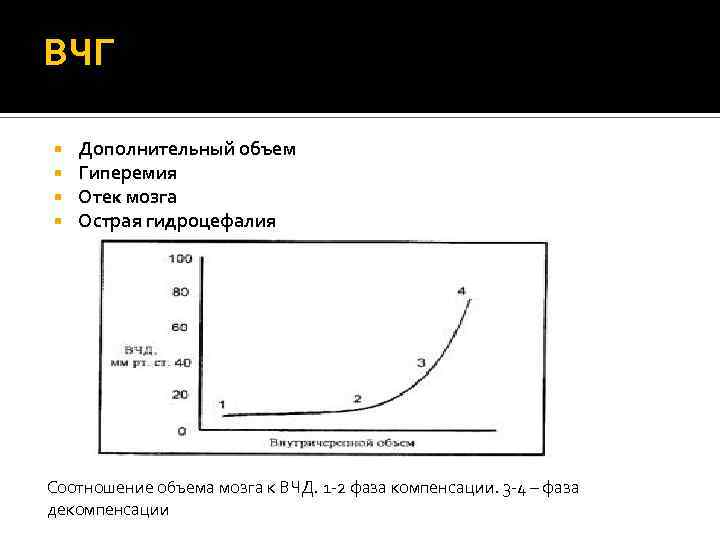 ВЧГ Дополнительный объем Гиперемия Отек мозга Острая гидроцефалия Соотношение объема мозга к ВЧД. 1 -2 фаза компенсации. 3 -4 – фаза декомпенсации
ВЧГ Дополнительный объем Гиперемия Отек мозга Острая гидроцефалия Соотношение объема мозга к ВЧД. 1 -2 фаза компенсации. 3 -4 – фаза декомпенсации
 Отек мозга- увеличение количества внутриклеточной и/или внеклеточной жидкости, что увеличивает объем мозга и ведет к повышению ВЧД По Зотову Ю. В. (1999) Вазогенный – увеличение объема внеклеточной жидкости. Нарушение функции ГЭБ. Зона накопления белое в-во ГМ. Причины: метаболические нарушения транспортных систем эндотелиальных клеток, структурные повреждения эндотелия капилляров. Осмотический - увеличение объема внеклеточной жидкости, только при сохранности ГЭБ. Причины: чрезмерная секреция АДГ, инфузия гипоосмолярных р-ров, неадекватный гемодиализ у пациентов с печеноч. н-тью, изобилие питья у пациентов с псих. р-вами. Цитотоксический - воздействие ядов, вирусов, интоксикаций Ишемический –первично в коре ГМ с внутриклеточным накоплением воды и натрия, выход калия из клеток позднее. Недостаточность Na-K насоса обусловленная энергет. дефицитом. Гидроцефалический (интерстициальный) – блокада путей, соединяющих интерстициальное пространство с макроскопическими ликворосодержащими пространствами. Гибель астроцитов.
Отек мозга- увеличение количества внутриклеточной и/или внеклеточной жидкости, что увеличивает объем мозга и ведет к повышению ВЧД По Зотову Ю. В. (1999) Вазогенный – увеличение объема внеклеточной жидкости. Нарушение функции ГЭБ. Зона накопления белое в-во ГМ. Причины: метаболические нарушения транспортных систем эндотелиальных клеток, структурные повреждения эндотелия капилляров. Осмотический - увеличение объема внеклеточной жидкости, только при сохранности ГЭБ. Причины: чрезмерная секреция АДГ, инфузия гипоосмолярных р-ров, неадекватный гемодиализ у пациентов с печеноч. н-тью, изобилие питья у пациентов с псих. р-вами. Цитотоксический - воздействие ядов, вирусов, интоксикаций Ишемический –первично в коре ГМ с внутриклеточным накоплением воды и натрия, выход калия из клеток позднее. Недостаточность Na-K насоса обусловленная энергет. дефицитом. Гидроцефалический (интерстициальный) – блокада путей, соединяющих интерстициальное пространство с макроскопическими ликворосодержащими пространствами. Гибель астроцитов.
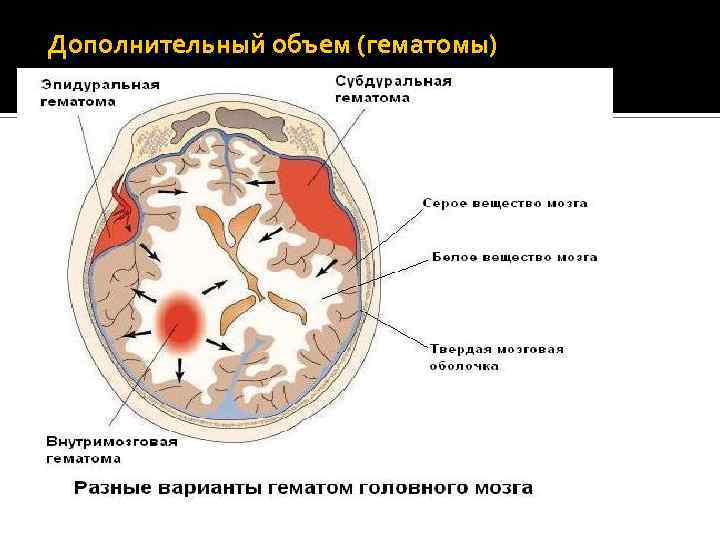 Дополнительный объем (гематомы)
Дополнительный объем (гематомы)
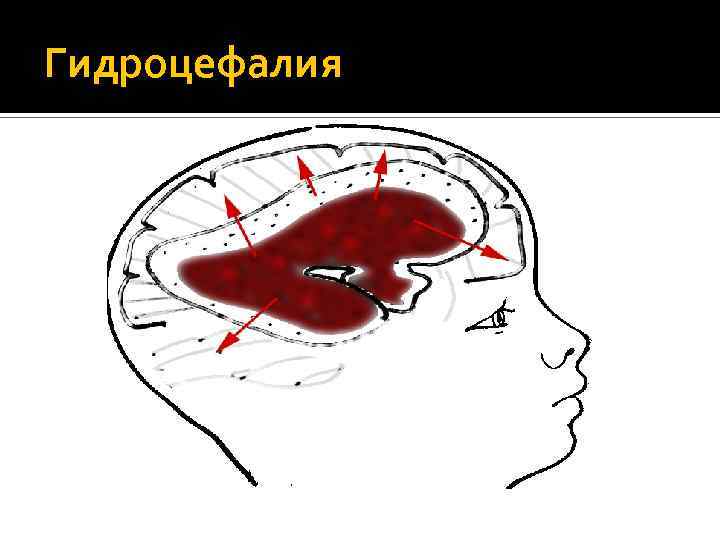 Гидроцефалия
Гидроцефалия
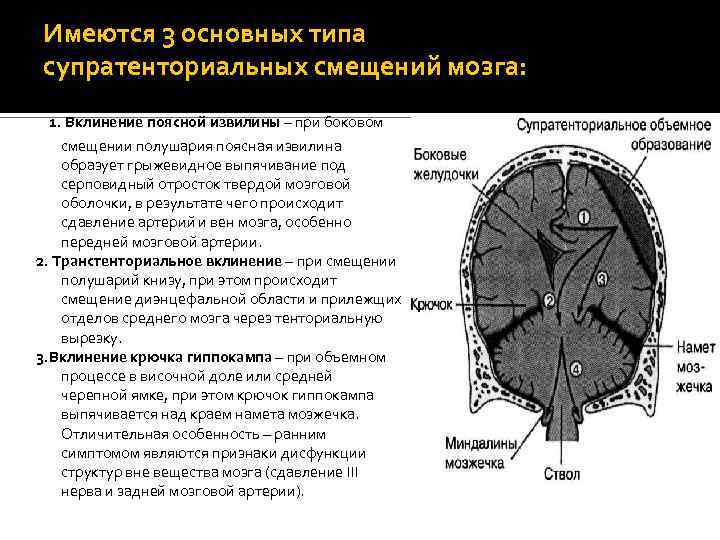 Имеются 3 основных типа супратенториальных смещений мозга: 1. Вклинение поясной извилины – при боковом смещении полушария поясная извилина образует грыжевидное выпячивание под серповидный отросток твердой мозговой оболочки, в результате чего происходит сдавление артерий и вен мозга, особенно передней мозговой артерии. 2. Транстенториальное вклинение – при смещении полушарий книзу, при этом происходит смещение диэнцефальной области и прилежщих отделов среднего мозга через тенториальную вырезку. 3. Вклинение крючка гиппокампа – при объемном процессе в височной доле или средней черепной ямке, при этом крючок гиппокампа выпячивается над краем намета мозжечка. Отличительная особенность – ранним симптомом являются признаки дисфункции структур вне вещества мозга (сдавление III нерва и задней мозговой артерии).
Имеются 3 основных типа супратенториальных смещений мозга: 1. Вклинение поясной извилины – при боковом смещении полушария поясная извилина образует грыжевидное выпячивание под серповидный отросток твердой мозговой оболочки, в результате чего происходит сдавление артерий и вен мозга, особенно передней мозговой артерии. 2. Транстенториальное вклинение – при смещении полушарий книзу, при этом происходит смещение диэнцефальной области и прилежщих отделов среднего мозга через тенториальную вырезку. 3. Вклинение крючка гиппокампа – при объемном процессе в височной доле или средней черепной ямке, при этом крючок гиппокампа выпячивается над краем намета мозжечка. Отличительная особенность – ранним симптомом являются признаки дисфункции структур вне вещества мозга (сдавление III нерва и задней мозговой артерии).
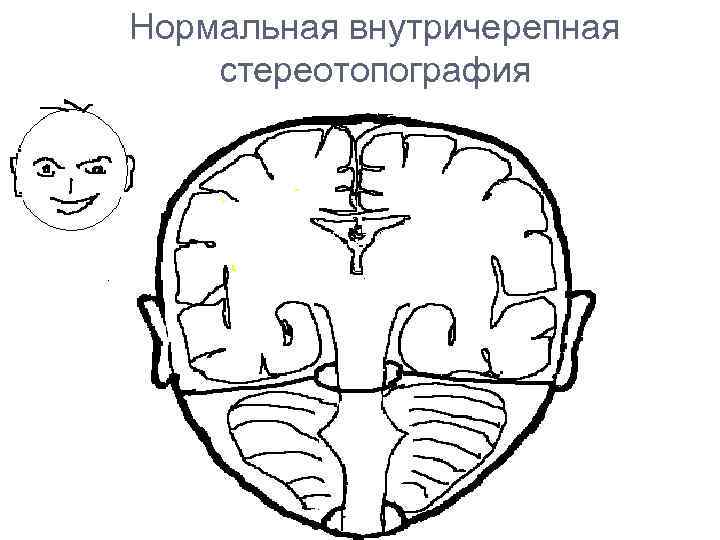 Нормальная внутричерепная стереотопография
Нормальная внутричерепная стереотопография
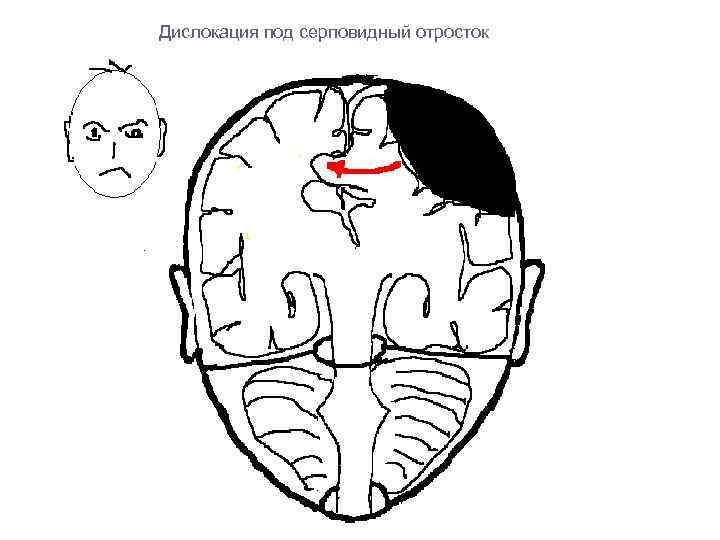 Дислокация под серповидный отросток
Дислокация под серповидный отросток
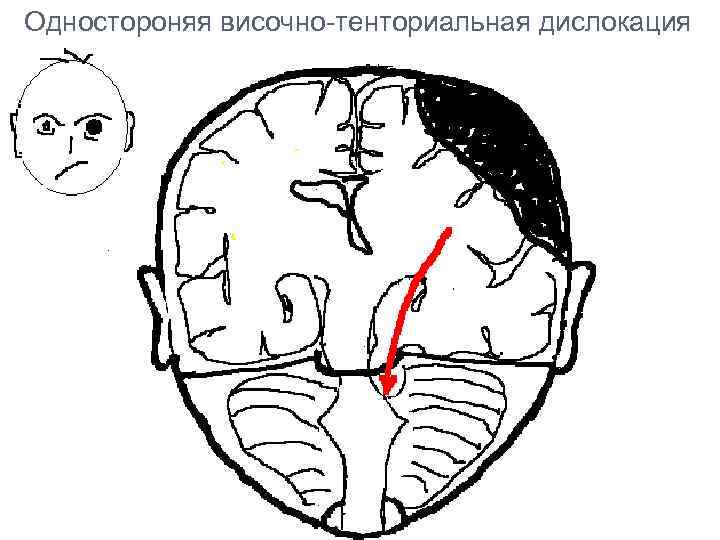 Одностороняя височно-тенториальная дислокация
Одностороняя височно-тенториальная дислокация
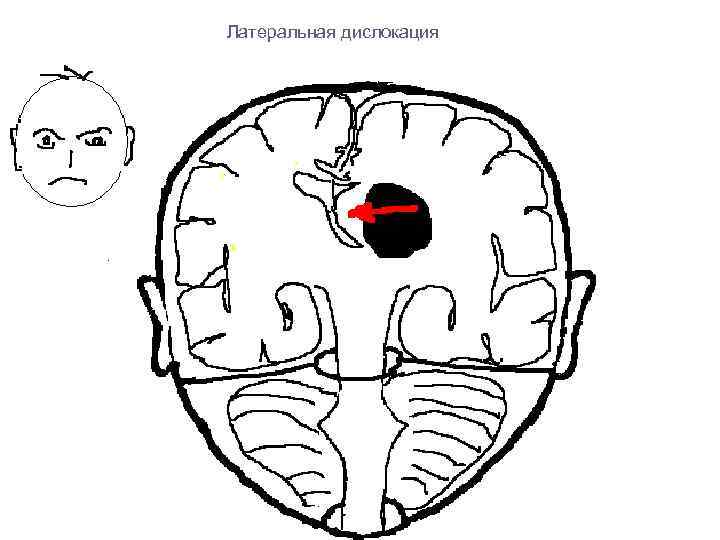 Латеральная дислокация
Латеральная дислокация
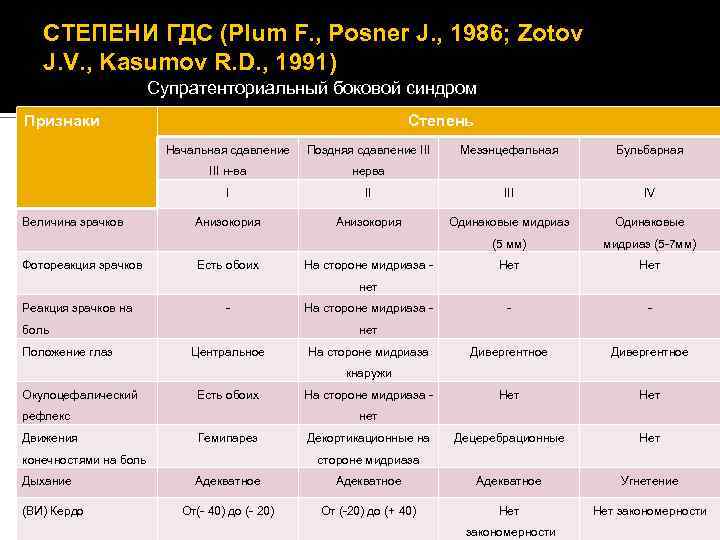 СТЕПЕНИ ГДС (Plum F. , Posner J. , 1986; Zotov J. V. , Kasumov R. D. , 1991) Супратенториальный боковой синдром Признаки Степень Начальная сдавление III н-ва Анизокория Есть обоих Мезэнцефальная Бульбарная II IV Анизокория Одинаковые мидриаз Одинаковые (5 мм) Фотореакция зрачков нерва I Величина зрачков Поздняя сдавление III мидриаз (5 -7 мм) Нет - - Дивергентное Нет Децеребрационные Нет На стороне мидриаза нет Реакция зрачков на - боль Положение глаз На стороне мидриаза нет Центральное На стороне мидриаза кнаружи Окулоцефалический Есть обоих рефлекс Движения нет Гемипарез конечностями на боль Дыхание (ВИ) Кердо На стороне мидриаза Декортикационные на стороне мидриаза Адекватное Угнетение От(- 40) до (- 20) От (-20) до (+ 40) Нет закономерности
СТЕПЕНИ ГДС (Plum F. , Posner J. , 1986; Zotov J. V. , Kasumov R. D. , 1991) Супратенториальный боковой синдром Признаки Степень Начальная сдавление III н-ва Анизокория Есть обоих Мезэнцефальная Бульбарная II IV Анизокория Одинаковые мидриаз Одинаковые (5 мм) Фотореакция зрачков нерва I Величина зрачков Поздняя сдавление III мидриаз (5 -7 мм) Нет - - Дивергентное Нет Децеребрационные Нет На стороне мидриаза нет Реакция зрачков на - боль Положение глаз На стороне мидриаза нет Центральное На стороне мидриаза кнаружи Окулоцефалический Есть обоих рефлекс Движения нет Гемипарез конечностями на боль Дыхание (ВИ) Кердо На стороне мидриаза Декортикационные на стороне мидриаза Адекватное Угнетение От(- 40) до (- 20) От (-20) до (+ 40) Нет закономерности
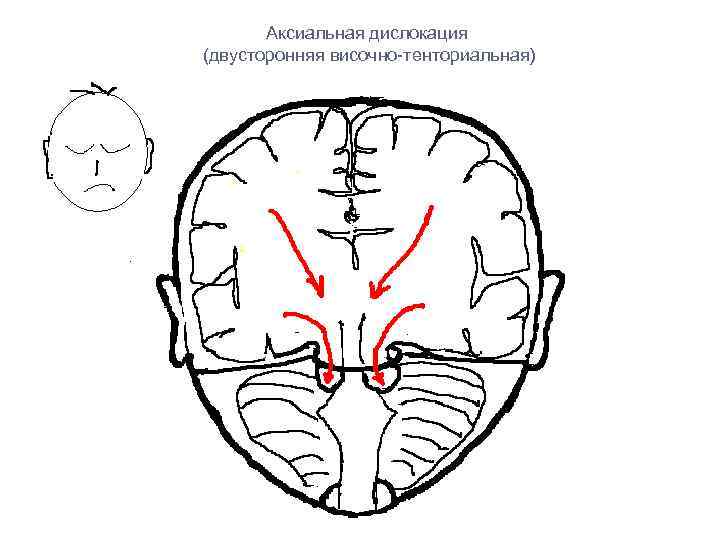 Аксиальная дислокация (двусторонняя височно-тенториальная)
Аксиальная дислокация (двусторонняя височно-тенториальная)
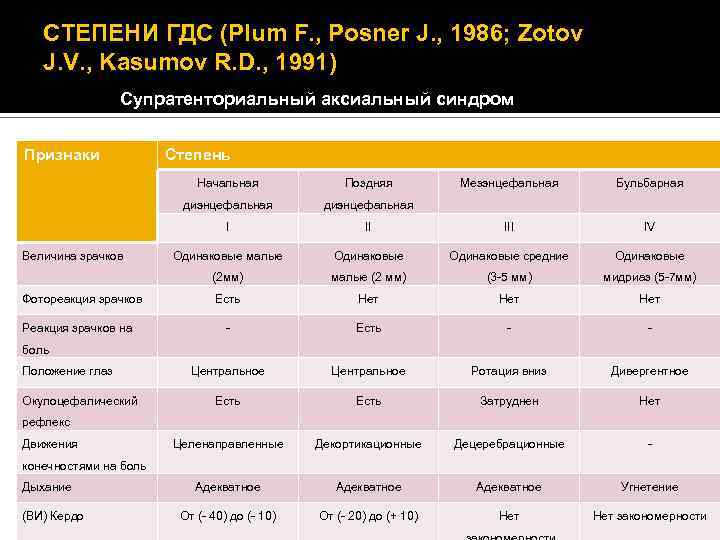 СТЕПЕНИ ГДС (Plum F. , Posner J. , 1986; Zotov J. V. , Kasumov R. D. , 1991) Супратенториальный аксиальный синдром Признаки Степень Начальная диэнцефальная Реакция зрачков на Мезэнцефальная Бульбарная II IV Одинаковые малые Одинаковые средние Одинаковые (2 мм) Фотореакция зрачков диэнцефальная I Величина зрачков Поздняя малые (2 мм) (3 -5 мм) мидриаз (5 -7 мм) Есть Нет Нет - Есть - - Центральное Ротация вниз Дивергентное Есть Затруднен Нет Целенаправленные Декортикационные Децеребрационные - Адекватное Угнетение От (- 40) до (- 10) От (- 20) до (+ 10) Нет закономерности боль Положение глаз Окулоцефалический рефлекс Движения конечностями на боль Дыхание (ВИ) Кердо
СТЕПЕНИ ГДС (Plum F. , Posner J. , 1986; Zotov J. V. , Kasumov R. D. , 1991) Супратенториальный аксиальный синдром Признаки Степень Начальная диэнцефальная Реакция зрачков на Мезэнцефальная Бульбарная II IV Одинаковые малые Одинаковые средние Одинаковые (2 мм) Фотореакция зрачков диэнцефальная I Величина зрачков Поздняя малые (2 мм) (3 -5 мм) мидриаз (5 -7 мм) Есть Нет Нет - Есть - - Центральное Ротация вниз Дивергентное Есть Затруднен Нет Целенаправленные Декортикационные Децеребрационные - Адекватное Угнетение От (- 40) до (- 10) От (- 20) до (+ 10) Нет закономерности боль Положение глаз Окулоцефалический рефлекс Движения конечностями на боль Дыхание (ВИ) Кердо
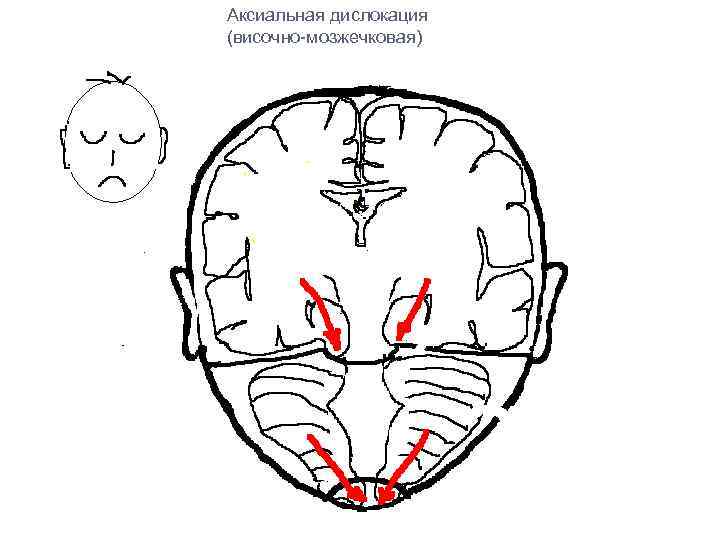 Аксиальная дислокация (височно-мозжечковая)
Аксиальная дислокация (височно-мозжечковая)
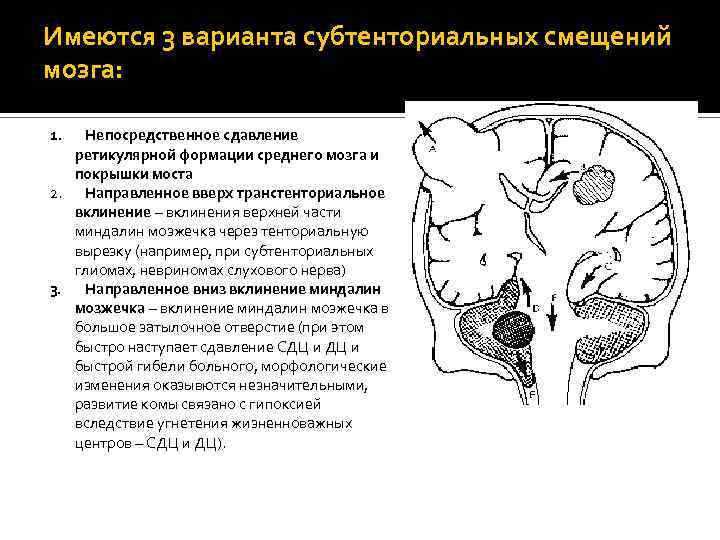 Имеются 3 варианта субтенториальных смещений мозга: 1. Непосредственное сдавление ретикулярной формации среднего мозга и покрышки моста 2. Направленное вверх транстенториальное вклинение – вклинения верхней части миндалин мозжечка через тенториальную вырезку (например, при субтенториальных глиомах, невриномах слухового нерва) 3. Направленное вниз вклинение миндалин мозжечка – вклинение миндалин мозжечка в большое затылочное отверстие (при этом быстро наступает сдавление СДЦ и быстрой гибели больного, морфологические изменения оказывются незначительными, развитие комы связано с гипоксией вследствие угнетения жизненноважных центров – СДЦ и ДЦ).
Имеются 3 варианта субтенториальных смещений мозга: 1. Непосредственное сдавление ретикулярной формации среднего мозга и покрышки моста 2. Направленное вверх транстенториальное вклинение – вклинения верхней части миндалин мозжечка через тенториальную вырезку (например, при субтенториальных глиомах, невриномах слухового нерва) 3. Направленное вниз вклинение миндалин мозжечка – вклинение миндалин мозжечка в большое затылочное отверстие (при этом быстро наступает сдавление СДЦ и быстрой гибели больного, морфологические изменения оказывются незначительными, развитие комы связано с гипоксией вследствие угнетения жизненноважных центров – СДЦ и ДЦ).
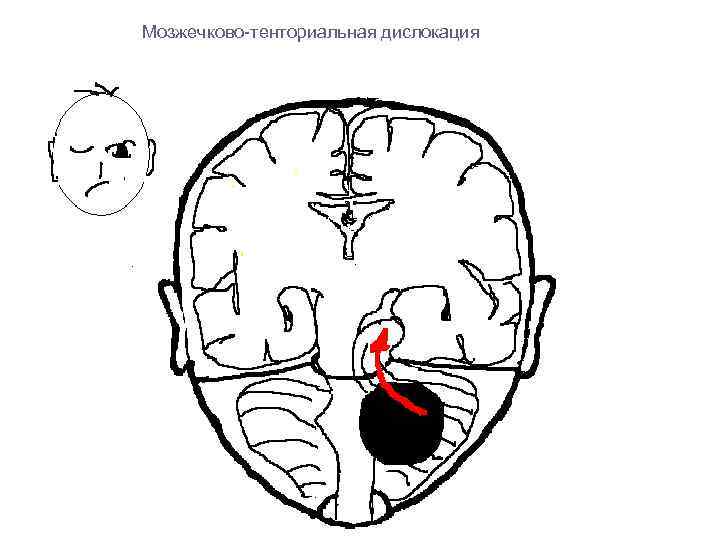 Мозжечково-тенториальная дислокация
Мозжечково-тенториальная дислокация
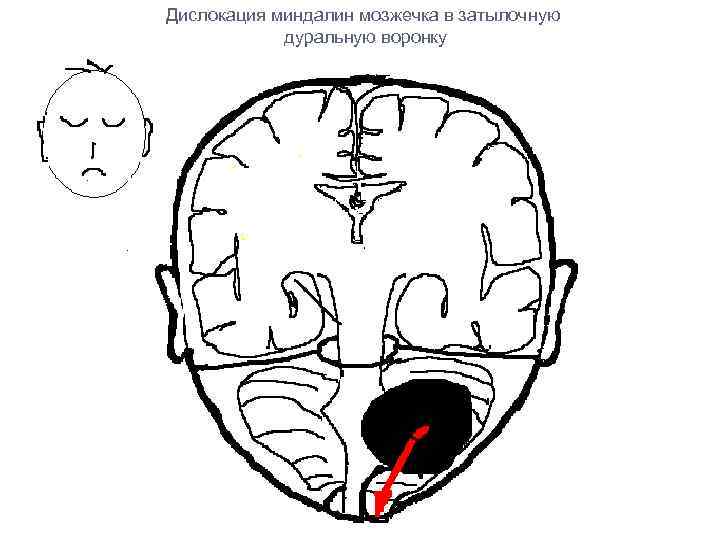 Дислокация миндалин мозжечка в затылочную дуральную воронку
Дислокация миндалин мозжечка в затылочную дуральную воронку
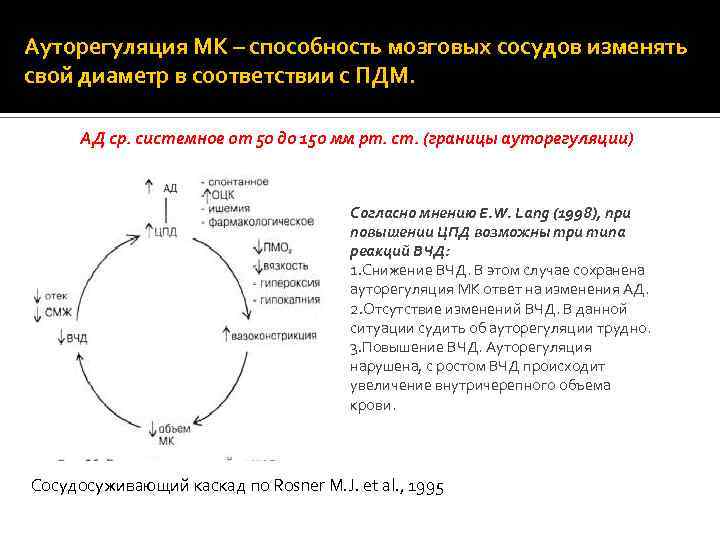 Ауторегуляция МК – способность мозговых сосудов изменять свой диаметр в соответствии с ПДМ. АД ср. системное от 50 до 150 мм рт. ст. (границы ауторегуляции) Согласно мнению E. W. Lang (1998), при повышении ЦПД возможны три типа реакций ВЧД: 1. Снижение ВЧД. В этом случае сохранена ауторегуляция МК ответ на изменения АД. 2. Отсутствие изменений ВЧД. В данной ситуации судить об ауторегуляции трудно. 3. Повышение ВЧД. Ауторегуляция нарушена, с ростом ВЧД происходит увеличение внутричерепного объема крови. Сосудосуживающий каскад по Rosner M. J. et al. , 1995
Ауторегуляция МК – способность мозговых сосудов изменять свой диаметр в соответствии с ПДМ. АД ср. системное от 50 до 150 мм рт. ст. (границы ауторегуляции) Согласно мнению E. W. Lang (1998), при повышении ЦПД возможны три типа реакций ВЧД: 1. Снижение ВЧД. В этом случае сохранена ауторегуляция МК ответ на изменения АД. 2. Отсутствие изменений ВЧД. В данной ситуации судить об ауторегуляции трудно. 3. Повышение ВЧД. Ауторегуляция нарушена, с ростом ВЧД происходит увеличение внутричерепного объема крови. Сосудосуживающий каскад по Rosner M. J. et al. , 1995
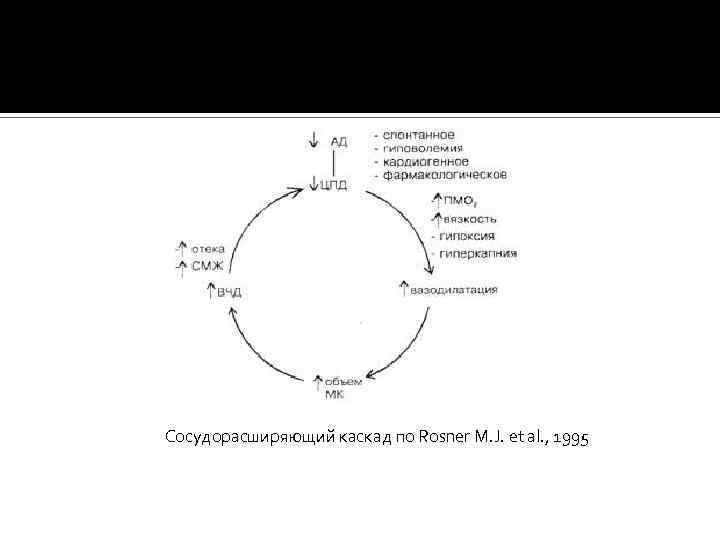 Сосудорасширяющий каскад по Rosner M. J. et al. , 1995
Сосудорасширяющий каскад по Rosner M. J. et al. , 1995
 Теория Лунда избыточное давление крови в ГМ может быть опасным. необходимо не повышение ПДМ, а ограничение ЦПД величиной 60 мм рт. ст. Авторы концепции рассматривают АГ как пусковой фактор вазогенного отека мозга из-за развития феномена «роскошной перфузии» и избыточного гидростатического давления в сосудах мозга. Эти исследователи предполагают, что избыточный кровоток в церебральных сосудах может приводить к транскапиллярному переходу жидкой части крови в интерстициальное пространство, развитию отека и дислокации мозга. С целью снижения гидростатического капиллярного давления и транскапиллярной фильтрации концепция Лунда предполагает применение гипотензивных средств – Бетта 1 -блокатора метопролола и Альфа 2 -агониста клонидина (Elf K. , Nilsson P. , Enblad P. , 2002).
Теория Лунда избыточное давление крови в ГМ может быть опасным. необходимо не повышение ПДМ, а ограничение ЦПД величиной 60 мм рт. ст. Авторы концепции рассматривают АГ как пусковой фактор вазогенного отека мозга из-за развития феномена «роскошной перфузии» и избыточного гидростатического давления в сосудах мозга. Эти исследователи предполагают, что избыточный кровоток в церебральных сосудах может приводить к транскапиллярному переходу жидкой части крови в интерстициальное пространство, развитию отека и дислокации мозга. С целью снижения гидростатического капиллярного давления и транскапиллярной фильтрации концепция Лунда предполагает применение гипотензивных средств – Бетта 1 -блокатора метопролола и Альфа 2 -агониста клонидина (Elf K. , Nilsson P. , Enblad P. , 2002).
 В настоящее время неясно, какая из гипотез, Rosner или Lund, ближе к истине. Более того, непонятно, имеют ли они обе клиническое значение. но Поддержание стабильного уровня системной гемодинамики позволяет избежать резких колебаний АД с последующими колебаниями ВОК и ВЧД. Нормальный уровень АД среднего системного уменьшает ВОМ и ВЧД. Обеспечивает хороший клинический эффект
В настоящее время неясно, какая из гипотез, Rosner или Lund, ближе к истине. Более того, непонятно, имеют ли они обе клиническое значение. но Поддержание стабильного уровня системной гемодинамики позволяет избежать резких колебаний АД с последующими колебаниями ВОК и ВЧД. Нормальный уровень АД среднего системного уменьшает ВОМ и ВЧД. Обеспечивает хороший клинический эффект
 Коррекция ВЧГ 1. 2. 3. 4. 5. 3. 4. 5. 6. 7. 8. 9. 10. Поддержание САД и ПДМ (нормо- или ум. гиповолемии) Оксигенация (сопор –кома: интубация, ВИВЛ под контролем газ. состава крови) Коррекция повышения внутригрудного давления (синхронизация с аппаратом, «ранняя трахеостомия» ) Коррекция повышения внутрибрюшного давления (работающая кишка) Поддержание нормокапнии или умеренной гипокапнии Стабилизация венозного оттока (гол. конец приподнять 35 -40°С если субтенториальное то 15°С), катетеризация v. subclavia, легкая экстензия головы – запрокидывание затылка ( «поза чихающего человека» ). Терапия гипертермии т. к. вызывает «роскошную перфузию» (пипольфен (не более 150 мг/сут, дроперидол, физ. методы охлаждения) Управляемая гипотермия до 34°С Избегать гипонатриемии введение (гипертонических растворов натрия хлорида через кишку), поддерживать нормоосмию (осмолярность плазмы не более 300) Терапия судорожного синдрома Стабилизация адренергической активности (бета 1 -блокаторы, альфа 2 - адреноагониста (клонидин) a-адреноблокирующее д-ие -пророксан) для предупреждения «роскошной перфузии» Декомпрессия наружняя (Д чаще РТЧ с устранением костного бортика) Декомпрессия внутренняя (тенториотомия и фальксотомия – недоказана эффективность) Уменьшение объемов одного из внутричерепных компонентов: удаление гематом, очагов размозжения, гидром, опухоли и наружный желудочковый дренаж (по Арендту)
Коррекция ВЧГ 1. 2. 3. 4. 5. 3. 4. 5. 6. 7. 8. 9. 10. Поддержание САД и ПДМ (нормо- или ум. гиповолемии) Оксигенация (сопор –кома: интубация, ВИВЛ под контролем газ. состава крови) Коррекция повышения внутригрудного давления (синхронизация с аппаратом, «ранняя трахеостомия» ) Коррекция повышения внутрибрюшного давления (работающая кишка) Поддержание нормокапнии или умеренной гипокапнии Стабилизация венозного оттока (гол. конец приподнять 35 -40°С если субтенториальное то 15°С), катетеризация v. subclavia, легкая экстензия головы – запрокидывание затылка ( «поза чихающего человека» ). Терапия гипертермии т. к. вызывает «роскошную перфузию» (пипольфен (не более 150 мг/сут, дроперидол, физ. методы охлаждения) Управляемая гипотермия до 34°С Избегать гипонатриемии введение (гипертонических растворов натрия хлорида через кишку), поддерживать нормоосмию (осмолярность плазмы не более 300) Терапия судорожного синдрома Стабилизация адренергической активности (бета 1 -блокаторы, альфа 2 - адреноагониста (клонидин) a-адреноблокирующее д-ие -пророксан) для предупреждения «роскошной перфузии» Декомпрессия наружняя (Д чаще РТЧ с устранением костного бортика) Декомпрессия внутренняя (тенториотомия и фальксотомия – недоказана эффективность) Уменьшение объемов одного из внутричерепных компонентов: удаление гематом, очагов размозжения, гидром, опухоли и наружный желудочковый дренаж (по Арендту)
 ОСНОВНЫЕ ПРИЧИНЫ ВТОРИЧНОГО ПОСТТРАВМАТИЧЕСКОГО ПОВРЕЖДЕНИЯ ГОЛОВНОГО МОЗГА Дислокация и ущемление в естественных и противоестественных отверстиях 2. внутричерепные гематомы 3. фокальный отек 4. Церебральная ишемия 5. снижение ПДМ (артериальная гипотензия, внутричерепная гипертнезия) 6. гипертермия 7. гипоксемия, анемия 8. церебральный вазоспазм 9. судорожные припадки 10. инфекционные осложнения 11. Гипонатриемия J. D. Miller, I. R. Piper, P. A. Jones 1996 1.
ОСНОВНЫЕ ПРИЧИНЫ ВТОРИЧНОГО ПОСТТРАВМАТИЧЕСКОГО ПОВРЕЖДЕНИЯ ГОЛОВНОГО МОЗГА Дислокация и ущемление в естественных и противоестественных отверстиях 2. внутричерепные гематомы 3. фокальный отек 4. Церебральная ишемия 5. снижение ПДМ (артериальная гипотензия, внутричерепная гипертнезия) 6. гипертермия 7. гипоксемия, анемия 8. церебральный вазоспазм 9. судорожные припадки 10. инфекционные осложнения 11. Гипонатриемия J. D. Miller, I. R. Piper, P. A. Jones 1996 1.
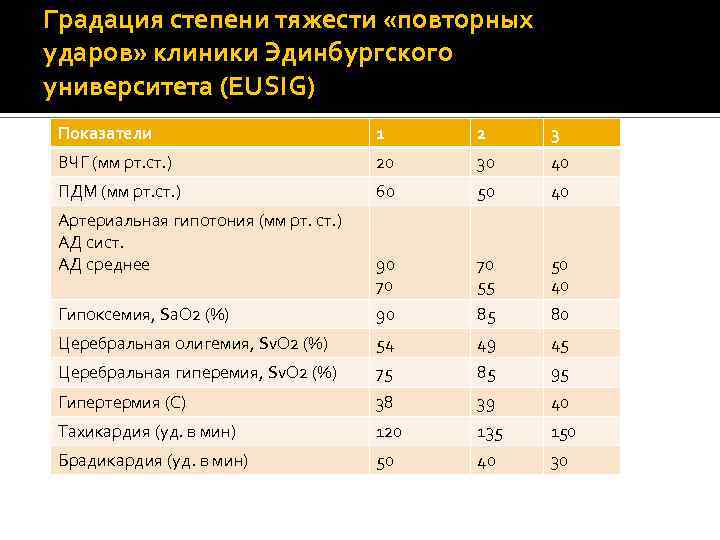 Градация степени тяжести «повторных ударов» клиники Эдинбургского университета (EUSIG) Показатели 1 2 3 ВЧГ (мм рт. ст. ) 20 30 40 ПДМ (мм рт. ст. ) 60 50 40 90 70 70 55 50 40 Гипоксемия, Sa. O 2 (%) 90 85 80 Церебральная олигемия, Sv. O 2 (%) 54 49 45 Церебральная гиперемия, Sv. O 2 (%) 75 85 95 Гипертермия (С) 38 39 40 Тахикардия (уд. в мин) 120 135 150 Брадикардия (уд. в мин) 50 40 30 Артериальная гипотония (мм рт. ст. ) АД сист. АД среднее
Градация степени тяжести «повторных ударов» клиники Эдинбургского университета (EUSIG) Показатели 1 2 3 ВЧГ (мм рт. ст. ) 20 30 40 ПДМ (мм рт. ст. ) 60 50 40 90 70 70 55 50 40 Гипоксемия, Sa. O 2 (%) 90 85 80 Церебральная олигемия, Sv. O 2 (%) 54 49 45 Церебральная гиперемия, Sv. O 2 (%) 75 85 95 Гипертермия (С) 38 39 40 Тахикардия (уд. в мин) 120 135 150 Брадикардия (уд. в мин) 50 40 30 Артериальная гипотония (мм рт. ст. ) АД сист. АД среднее
 ИТ ком Базисная терапия 1. Регуляция функции внешнего дыхания 2. Регуляция функции с. с. с. 3. Регуляция водно-солевого и КОС 4. Борьба с отеком и профилактика повышения ВЧД 5. Уход за больным, профилактика осложнений Этиотропная терапия ( в зависимости от вида ком) 1. Экстракорпоральная детоксикация (гемодиализ и ультрафильтрация) 2. Коррекция гипо- и гипергликемии 3. Коррекция гемодинамики (медикаментозная терапия и внутриаотальная баллонная контрпульсация, чрескожная транслюминальная коронарная ангиопластика) 4. Коррекция судорожного синдрома (медикаментозная терапия и хирургические методы) 5. Антибактериальная и противовирусная терапия и т. д.
ИТ ком Базисная терапия 1. Регуляция функции внешнего дыхания 2. Регуляция функции с. с. с. 3. Регуляция водно-солевого и КОС 4. Борьба с отеком и профилактика повышения ВЧД 5. Уход за больным, профилактика осложнений Этиотропная терапия ( в зависимости от вида ком) 1. Экстракорпоральная детоксикация (гемодиализ и ультрафильтрация) 2. Коррекция гипо- и гипергликемии 3. Коррекция гемодинамики (медикаментозная терапия и внутриаотальная баллонная контрпульсация, чрескожная транслюминальная коронарная ангиопластика) 4. Коррекция судорожного синдрома (медикаментозная терапия и хирургические методы) 5. Антибактериальная и противовирусная терапия и т. д.
 Гипокапния и гипероксия изменения в диапазоне Ра СО 2 от 20 до 80 мм рт. Ст. имеют прямо пропорциональная зависимость. ↓ Ра СО 2 на 1 мм рт. ст. ↓ВЧД на 5%, тогда как ↑ Ра СО 2 ↑ВОК на 0, 05 мл/100 г. МК ↓на 2 мл/100 г/мин на каждый мм снижения Ра СО 2. Гипервентилляция работает в зонах с сохранным морфофункциональным состоянием (реактивностью) сосудистого русла. Не более 4 часов (25 мм рт. ст), постепенный в течении суток возврат к нормокапнии. Гипервентилляция – может вызвать снижение МК до критического уровня. Поддержание нормокапнии или умеренной гипокапнии не ниже 35 мм рт. ст. Царенко С. В. 2002 высокая оксигенация мозга (насыщение кислородом гемоглобина в оттекающей от мозга крови не менее 60%). Такая оксигенация достигается у большинства больных при величине ра. О 2 арт 150 -200 мм рт. ст. и выше. Для этого используют высокое содержание кислорода в дыхательной смеси – не менее 0, 40, 5.
Гипокапния и гипероксия изменения в диапазоне Ра СО 2 от 20 до 80 мм рт. Ст. имеют прямо пропорциональная зависимость. ↓ Ра СО 2 на 1 мм рт. ст. ↓ВЧД на 5%, тогда как ↑ Ра СО 2 ↑ВОК на 0, 05 мл/100 г. МК ↓на 2 мл/100 г/мин на каждый мм снижения Ра СО 2. Гипервентилляция работает в зонах с сохранным морфофункциональным состоянием (реактивностью) сосудистого русла. Не более 4 часов (25 мм рт. ст), постепенный в течении суток возврат к нормокапнии. Гипервентилляция – может вызвать снижение МК до критического уровня. Поддержание нормокапнии или умеренной гипокапнии не ниже 35 мм рт. ст. Царенко С. В. 2002 высокая оксигенация мозга (насыщение кислородом гемоглобина в оттекающей от мозга крови не менее 60%). Такая оксигенация достигается у большинства больных при величине ра. О 2 арт 150 -200 мм рт. ст. и выше. Для этого используют высокое содержание кислорода в дыхательной смеси – не менее 0, 40, 5.
 ИТ ком Гиперосмолярные растворы Экстренная мера -Маннитол - rebound effect поэтому -только болюсом при нормальной осмолярности плазмы. Гипертонический Na. Cl только болюсом при нормальной осмолярности плазмы, хороший эффект с параллельным введением волювен 6% (Петриков док. Дисс. ) Глюкокортикоиды Только при опухолях, абсцессах мозга периоперационно так как уменьшают вазогенный отек или с целью коррекции ПДМ при шоке (экстренно, разово) Терапия судорожного синдрома возникает двигательное возбуждение и нарушается синхронность дыхательных попыток и работы респиратора. ↑ВЧД до 60 -80 мм рт. Ст. гипоксия гиперемия мозга, так как известно, что судороги активизируют церебральный метаболизм. Многочисленными исследованиями показано, что профилактическое применение антиконвульсантов не снижает частоты судорожного синдрома (Manaka S. , 1992; Mc. Queen J. K. et al. , 1983). Первичной профилактикой судорог являются своевременное хирургическое лечение и предупреждение вторичного повреждения мозга. Показание к противосудорожной терапии - наличие ЭЭГ-признаков судорожного синдрома (регистрация так называемых комплексов пик-волна) и выявление клинических симптомов – парциальных припадков, развернутых судорожных припадков, серии судорог и эпистатуса.
ИТ ком Гиперосмолярные растворы Экстренная мера -Маннитол - rebound effect поэтому -только болюсом при нормальной осмолярности плазмы. Гипертонический Na. Cl только болюсом при нормальной осмолярности плазмы, хороший эффект с параллельным введением волювен 6% (Петриков док. Дисс. ) Глюкокортикоиды Только при опухолях, абсцессах мозга периоперационно так как уменьшают вазогенный отек или с целью коррекции ПДМ при шоке (экстренно, разово) Терапия судорожного синдрома возникает двигательное возбуждение и нарушается синхронность дыхательных попыток и работы респиратора. ↑ВЧД до 60 -80 мм рт. Ст. гипоксия гиперемия мозга, так как известно, что судороги активизируют церебральный метаболизм. Многочисленными исследованиями показано, что профилактическое применение антиконвульсантов не снижает частоты судорожного синдрома (Manaka S. , 1992; Mc. Queen J. K. et al. , 1983). Первичной профилактикой судорог являются своевременное хирургическое лечение и предупреждение вторичного повреждения мозга. Показание к противосудорожной терапии - наличие ЭЭГ-признаков судорожного синдрома (регистрация так называемых комплексов пик-волна) и выявление клинических симптомов – парциальных припадков, развернутых судорожных припадков, серии судорог и эпистатуса.
 Эпилептический статус
Эпилептический статус
 СЕДАЦИЯ Требования к идеальному седативному средству, используемому при лечении нейрореанимационных больных, можно сформулировать следующим образом: Оно должно обладать коротким действием, чтобы не исключать надолго возможность динамического контроля неврологического статуса. Оно не должно вызывать серьезных гемодинамических расстройств. Седация 1. Пропофол, фентанил+клонидин Мидазолам ( «Дормикум» ) или диазепам ( «Реланиум» , «Сибазон» ) в сочетании с кетамином. Кетамин может повышать ВЧД (Cold E. G. , Dhal B. L. , 2002. ). Однако до настоящего времени известно только, что, обладая симпатомиметическим действием, кетамин повышает мозговой кровоток. 3. Дроперидол в сочетании с кетамином 4. Барбитураты – тиопентал или гексенал в сочетании кетамином 5. Промедол в сочетании с мидазоламом (или диазепамом) 2.
СЕДАЦИЯ Требования к идеальному седативному средству, используемому при лечении нейрореанимационных больных, можно сформулировать следующим образом: Оно должно обладать коротким действием, чтобы не исключать надолго возможность динамического контроля неврологического статуса. Оно не должно вызывать серьезных гемодинамических расстройств. Седация 1. Пропофол, фентанил+клонидин Мидазолам ( «Дормикум» ) или диазепам ( «Реланиум» , «Сибазон» ) в сочетании с кетамином. Кетамин может повышать ВЧД (Cold E. G. , Dhal B. L. , 2002. ). Однако до настоящего времени известно только, что, обладая симпатомиметическим действием, кетамин повышает мозговой кровоток. 3. Дроперидол в сочетании с кетамином 4. Барбитураты – тиопентал или гексенал в сочетании кетамином 5. Промедол в сочетании с мидазоламом (или диазепамом) 2.
 БАРБИТУРОВАЯ КОМА И ЛЕЧЕБНЫЙ НАРКОЗ Вчера Нейровегетативная блокада по Лабори (аминазина и дроперидола) или барбитуровая кома (4 -8 Гр/сут) использовалась только тогда, когда неэффективны все перечисленные методики (включая гипотермию и гипервентиляцию). Сегодня 1. Упреждающая Барбитуровая кома с использованием субнаркотических доз барбитуратов 134 -27 мг/ч (Щеголев А. В. 2008) под контролем ЭЭГ и при ВЧД 25 мм рт. Ст. 0, 05 -0, 35 мг/кг/ч от 2 до 4 суток 2. НВБ – лечебный наркоз: пропофола+фентанил+клонидин + павулон (Кондратьев А. Н. 2004) Поддержание: Пропофол -1, 5 -1, 0 мг/кг/ч Клофелин -1, 5 - 0, 3 мкг/кг/ч Фентанил -1, 4 -0, 3 мкг/кг/ч 4 часа и более с выходом в «диагностическое окно»
БАРБИТУРОВАЯ КОМА И ЛЕЧЕБНЫЙ НАРКОЗ Вчера Нейровегетативная блокада по Лабори (аминазина и дроперидола) или барбитуровая кома (4 -8 Гр/сут) использовалась только тогда, когда неэффективны все перечисленные методики (включая гипотермию и гипервентиляцию). Сегодня 1. Упреждающая Барбитуровая кома с использованием субнаркотических доз барбитуратов 134 -27 мг/ч (Щеголев А. В. 2008) под контролем ЭЭГ и при ВЧД 25 мм рт. Ст. 0, 05 -0, 35 мг/кг/ч от 2 до 4 суток 2. НВБ – лечебный наркоз: пропофола+фентанил+клонидин + павулон (Кондратьев А. Н. 2004) Поддержание: Пропофол -1, 5 -1, 0 мг/кг/ч Клофелин -1, 5 - 0, 3 мкг/кг/ч Фентанил -1, 4 -0, 3 мкг/кг/ч 4 часа и более с выходом в «диагностическое окно»
 Контролируемая индуцированная гипотермия или нормотермия А также клинические рекомендательные протоколы: Ассоциации Нейрохирургов России Применение умеренной терапевтическая гипотермии, для снижения рисков возникновения необратимых изменений в мозге, рекомендуется при следующих патологических состояниях: 1. Энцефалопатии новорожденных 2. Остановка сердца 3. Инсульты 4. Травматических поражений головного или спинного мозга без лихорадки 5. Травмы головного мозга с нейрогенной лихорадкой Методология терапевтической гипотермии Температура тела больного снижается до 32— 34°С градусов и поддерживается на таком уровне 24 часа. Врачи должны избегать уменьшения температуры ниже целевого значения. Принятые медицинские стандарты устанавливают, что температура пациента не должна падать ниже порога в 32 °C. Затем температуру тела постепенно поднимают до нормального уровня в течение 12 часов, под контролем компьютера блока управления системы охлаждения / согревания. Согревание пациента должно происходить со скоростью не менее 0, 2 -0, 3°С в час, чтобы избежать осложнений, а именно: аритмии, снижения порога коагуляции, повышения риска инфекции и увеличения риска нарушения баланса электролитов.
Контролируемая индуцированная гипотермия или нормотермия А также клинические рекомендательные протоколы: Ассоциации Нейрохирургов России Применение умеренной терапевтическая гипотермии, для снижения рисков возникновения необратимых изменений в мозге, рекомендуется при следующих патологических состояниях: 1. Энцефалопатии новорожденных 2. Остановка сердца 3. Инсульты 4. Травматических поражений головного или спинного мозга без лихорадки 5. Травмы головного мозга с нейрогенной лихорадкой Методология терапевтической гипотермии Температура тела больного снижается до 32— 34°С градусов и поддерживается на таком уровне 24 часа. Врачи должны избегать уменьшения температуры ниже целевого значения. Принятые медицинские стандарты устанавливают, что температура пациента не должна падать ниже порога в 32 °C. Затем температуру тела постепенно поднимают до нормального уровня в течение 12 часов, под контролем компьютера блока управления системы охлаждения / согревания. Согревание пациента должно происходить со скоростью не менее 0, 2 -0, 3°С в час, чтобы избежать осложнений, а именно: аритмии, снижения порога коагуляции, повышения риска инфекции и увеличения риска нарушения баланса электролитов.
 Методы осуществления терапевтической гипотермии: • Инвазивный метод Охлаждение осуществляют через катетер введенный в бедренную вену. Жидкость, циркулирующая в катетере, выводит тепло наружу, не попадая в пациента. Метод позволяет контролировать скорость охлаждения, устанавливать температуру тела в пределах 1 °C от целевого значения. Основным недостатком методики являются серьезные осложнения - кровотечения, тромбоз глубоких вен, инфекции, коагулопатии. • Неинвазивный метод Для неинвазивного метода терапевтической гипотермии сегодня используются специализированные аппараты, состоящие из блока системы охлаждения / согревания на водной основе и теплообменного одеяла. Вода циркулирует через специальное теплообменное одеяло или облегающий жилет на торсе с аппликаторами на ноги. Для снижения температуры с оптимальной скоростью необходимо покрыть теплообменными одеялами не менее 70 % площади поверхности тела пациента. Для локального снижения температуры мозга используют специальный шлем.
Методы осуществления терапевтической гипотермии: • Инвазивный метод Охлаждение осуществляют через катетер введенный в бедренную вену. Жидкость, циркулирующая в катетере, выводит тепло наружу, не попадая в пациента. Метод позволяет контролировать скорость охлаждения, устанавливать температуру тела в пределах 1 °C от целевого значения. Основным недостатком методики являются серьезные осложнения - кровотечения, тромбоз глубоких вен, инфекции, коагулопатии. • Неинвазивный метод Для неинвазивного метода терапевтической гипотермии сегодня используются специализированные аппараты, состоящие из блока системы охлаждения / согревания на водной основе и теплообменного одеяла. Вода циркулирует через специальное теплообменное одеяло или облегающий жилет на торсе с аппликаторами на ноги. Для снижения температуры с оптимальной скоростью необходимо покрыть теплообменными одеялами не менее 70 % площади поверхности тела пациента. Для локального снижения температуры мозга используют специальный шлем.
 Спасибо за внимание
Спасибо за внимание


