Преждевременные роды кон.ppt
- Количество слайдов: 39

Итоги работы Городского перинатального центра в условиях перехода на критерии живорождения ВОЗ Мартиросян С. В. Ксенофонтова О. Л.

Городской перинатальный центр
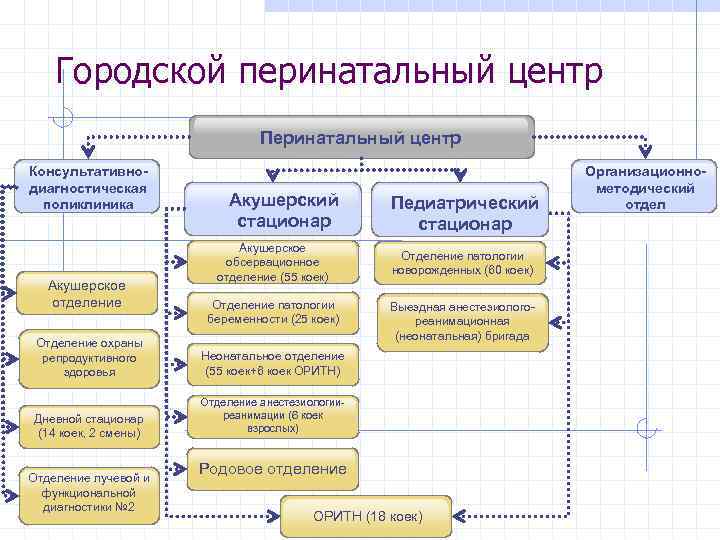
Городской перинатальный центр Перинатальный центр Консультативнодиагностическая поликлиника Акушерское отделение Акушерский стационар Педиатрический стационар Акушерское обсервационное отделение (55 коек) Отделение патологии новорожденных (46 коек) новорожденных (60 коек) Отделение патологии беременности (25 коек) Выездная анестезиологореанимационная (неонатальная) бригада Отделение охраны репродуктивного здоровья Неонатальное отделение (55 коек+6 коек ОРИТН) Дневной стационар (14 коек, 2 смены) Отделение анестезиологииреанимации (6 коек взрослых) Отделение лучевой и функциональной диагностики № 2 Родовое отделение ОРИТН (18 коек) Организационнометодический отдел
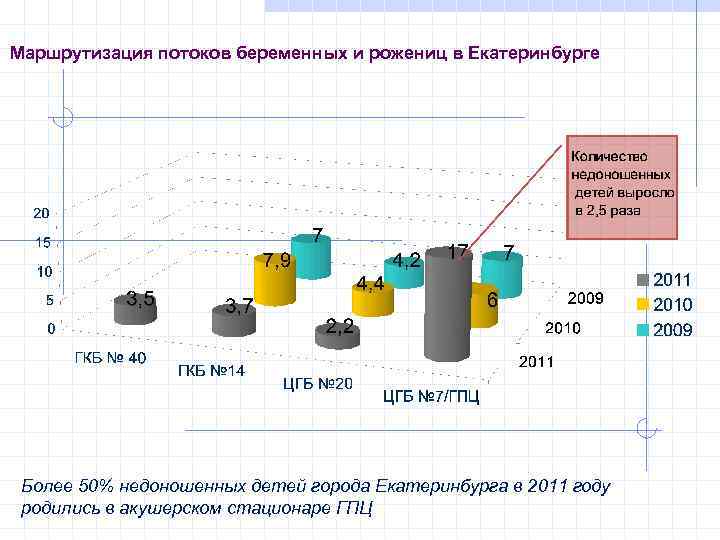
Маршрутизация потоков беременных и рожениц в Екатеринбурге Более 50% недоношенных детей города Екатеринбурга в 2011 году родились в акушерском стационаре ГПЦ
Основные направления развития Внедрение эффективных доказательных практик Качественное консультирован ие Инфекционная безопасность

Реализация основных направлений в 2011 -2012 годах В ГПЦ были внедрены клинические протоколы: Ведение нормальных родов Ведение преждевременных родов Дородовое излитие вод до начала преждевременных родов и до начала срочных родов Ведение беременности в сроке 41+ 0 недель. Переношенная беременность Родовозбуждение. Индукция родов Профилактика гипотермии новорожденных в родах Базовый протокол ухода за новорож денными Протокол по АГ, преэклампсии

Основные показатели перинатального центра (за 2011 г. ) Всего родов 3842 Родилось живыми Текст 3997 Умерло 22 (от 500 г. и более) Недоношенных 656 17 % от всех живорожденных Детей с массой тела < 1500 г. 130 24, 3% от всех преждевременных родов
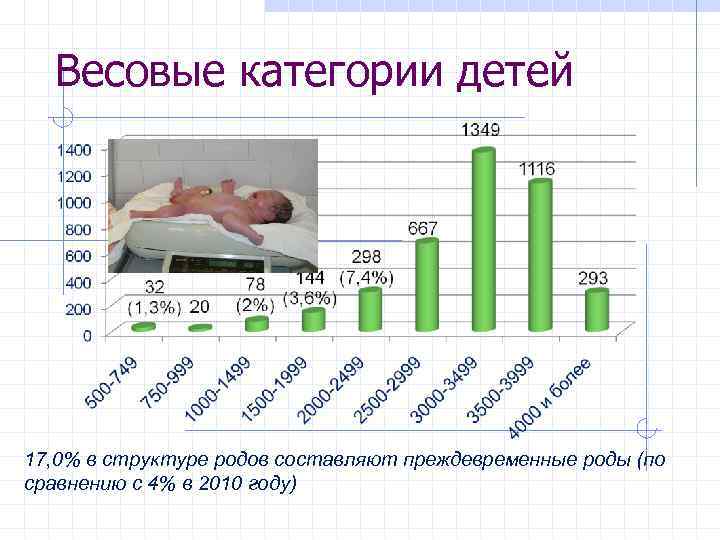
Весовые категории детей 17, 0% в структуре родов составляют преждевременные роды (по сравнению с 4% в 2010 году)
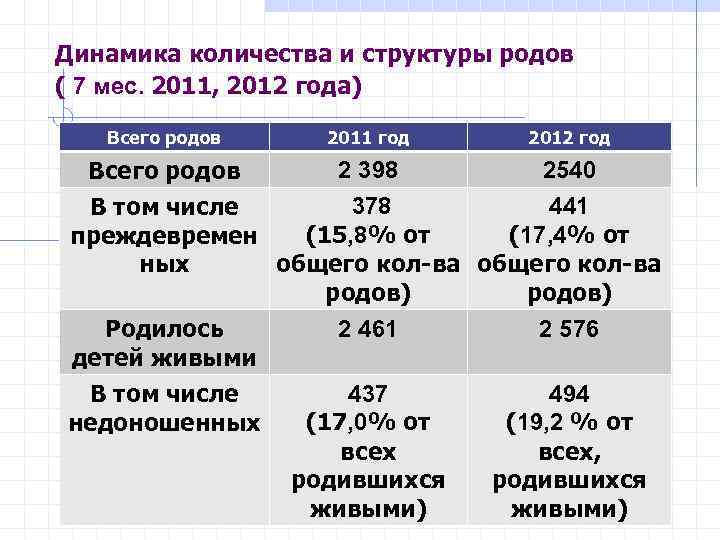
Динамика количества и структуры родов ( 7 мес. 2011, 2012 года) Всего родов 2011 год 2012 год 2 398 2540 Всего родов 378 441 В том числе (15, 8% от (17, 4% от преждевремен ных общего кол-ва родов) 2 461 2 576 Родилось детей живыми 437 494 В том числе (17, 0% от (19, 2 % от недоношенных всех, родившихся живыми)
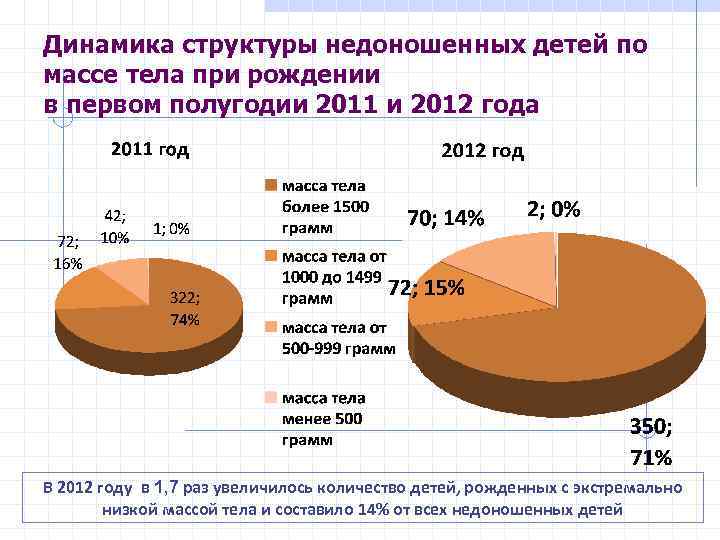
Динамика структуры недоношенных детей по массе тела при рождении в первом полугодии 2011 и 2012 года В 2012 году в 1, 7 раз увеличилось количество детей, рожденных с экстремально низкой массой тела и составило 14% от всех недоношенных детей
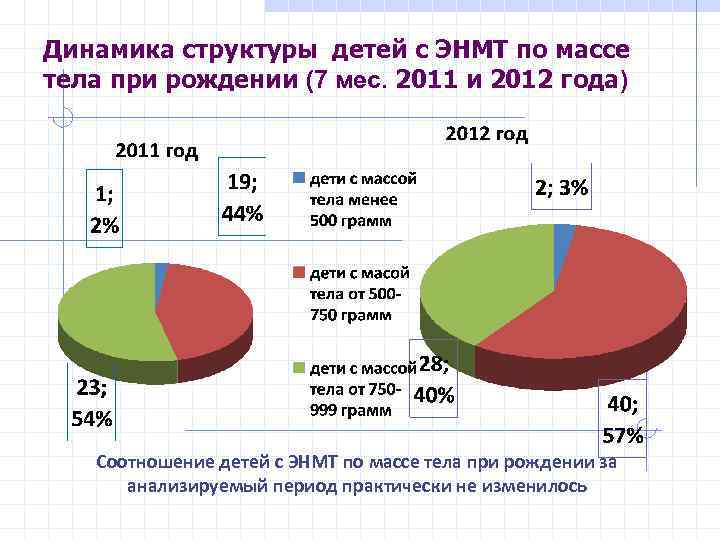
Динамика структуры детей с ЭНМТ по массе тела при рождении (7 мес. 2011 и 2012 года) Соотношение детей с ЭНМТ по массе тела при рождении за анализируемый период практически не изменилось
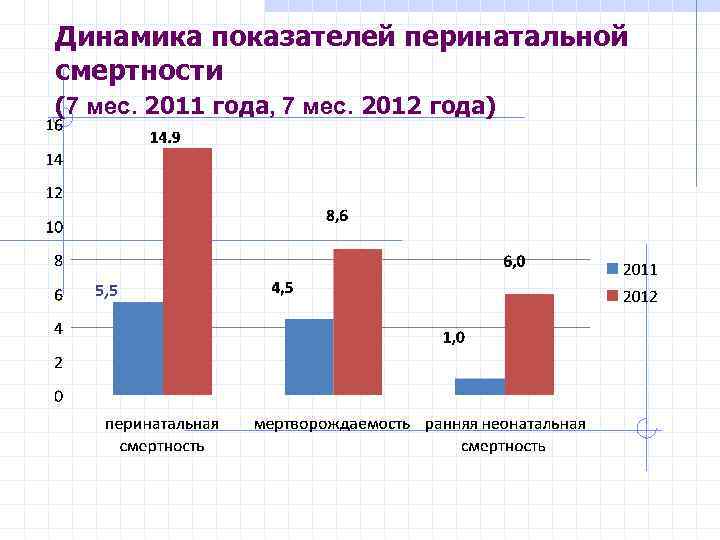
Динамика показателей перинатальной смертности (7 мес. 2011 года, 7 мес. 2012 года) 5, 5
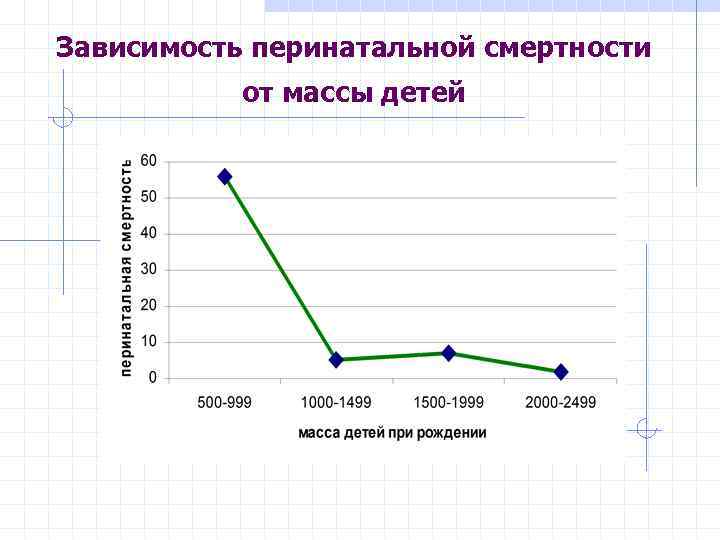
Зависимость перинатальной смертности от массы детей
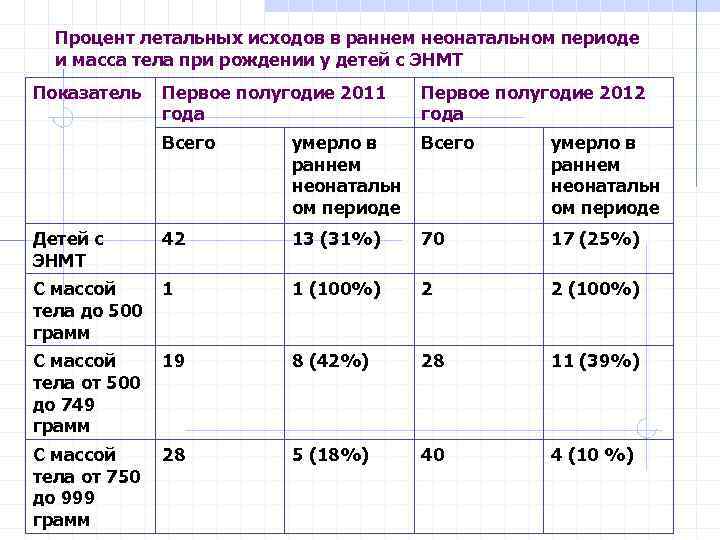
Процент летальных исходов в раннем неонатальном периоде и масса тела при рождении у детей с ЭНМТ Показатель Первое полугодие 2011 года Первое полугодие 2012 года Всего умерло в Всего раннем неонатальн ом периоде умерло в раннем неонатальн ом периоде 42 13 (31%) 70 17 (25%) С массой 1 тела до 500 грамм 1 (100%) 2 2 (100%) С массой 19 тела от 500 до 749 грамм 8 (42%) 28 11 (39%) С массой 28 тела от 750 до 999 грамм 5 (18%) 40 4 (10 %) Детей с ЭНМТ
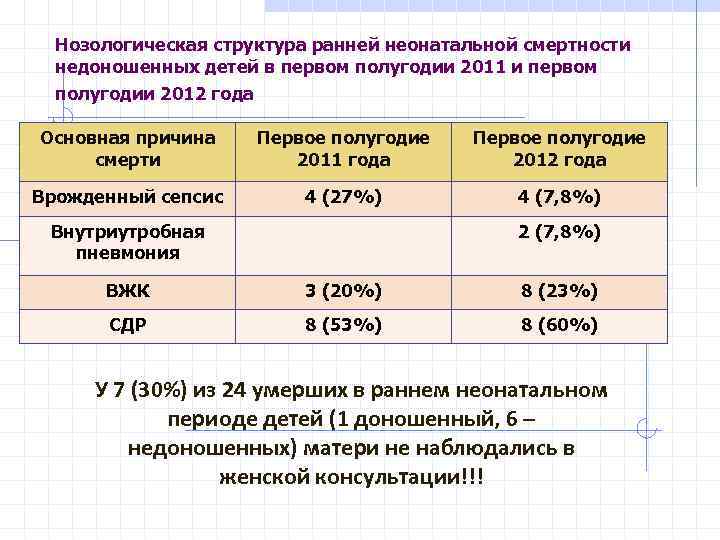
Нозологическая структура ранней неонатальной смертности недоношенных детей в первом полугодии 2011 и первом полугодии 2012 года Основная причина смерти Первое полугодие 2011 года Первое полугодие 2012 года Врожденный сепсис 4 (27%) 4 (7, 8%) Внутриутробная пневмония 2 (7, 8%) ВЖК 3 (20%) 8 (23%) СДР 8 (53%) 8 (60%) У 7 (30%) из 24 умерших в раннем неонатальном периоде детей (1 доношенный, 6 – недоношенных) матери не наблюдались в женской консультации!!!
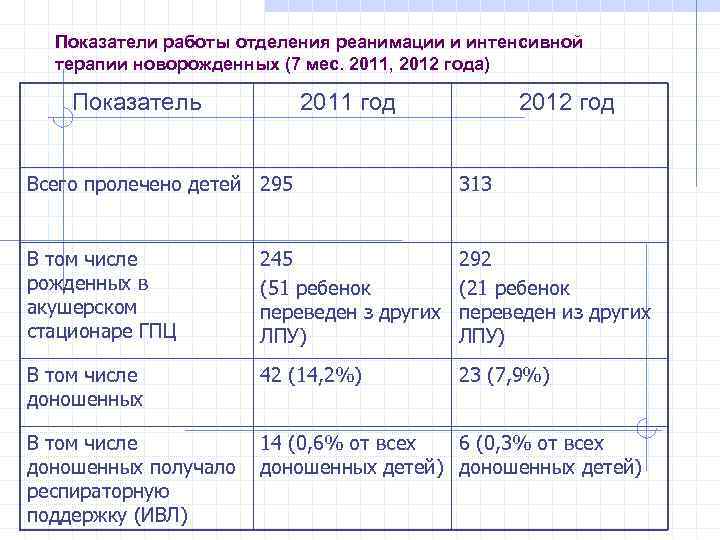
Показатели работы отделения реанимации и интенсивной терапии новорожденных (7 мес. 2011, 2012 года) Показатель 2011 год 2012 год Всего пролечено детей 295 313 В том числе рожденных в акушерском стационаре ГПЦ 245 (51 ребенок переведен з других ЛПУ) 292 (21 ребенок переведен из других ЛПУ) В том числе доношенных 42 (14, 2%) 23 (7, 9%) В том числе 14 (0, 6% от всех 6 (0, 3% от всех доношенных получало доношенных детей) респираторную поддержку (ИВЛ)

Отдельные методы профилактики в группе беременных высокого риска преждевременных родов: Швы на шейку матки. Неэффективно наложение швов при короткой шейке матки всем беременным, кроме женщин из группы высокого риска преждевременных родов (A-1 b) [44, 45]. При длине шейки матки 25 мм и менее при дополнительном интравагинальном введении прогестерона частота преждевременных родов уменьшается (A-1 b) [46]. N. B. При беременности двойней наложение швов на укороченную шейку матки, наоборот, повышает риск преждевременных родов (B-3 a) [47].

Производные прегнена. эффективно назначение интравагинального микронизированного прогестерона в группе высокого риска (прежде всего среди женщин, в анамнезе которых имеются преждевременные роды) снижает риск повторных преждевременных родов на 35 % (A-1 a) [49, 50, 51, 52, 53, 54]. N. B. Следует отметить, что прогестерон и его производные неэффективны при многоплодной беременности (A-1 b) [55].



Диагностика угрожающих преждевременных родов трансвагинальное УЗИ с измерением длины шейки матки (основной метод диагностики угрожающих преждевременных родов) Изменения в протокол ПР с 2012 года – измерение длины шейки матки для определения группы пациентов нуждающихся в профилактическом назначении вагинального микронизированного прогестерона. определение фибронектина плода в шеечно-влагалищном секрете [66]. В целях определения риска преждевременных родов используют доступные экспресс-тест-системы для определения фосфорилированного протеина-1, связывающего инсулиноподобный фактор роста (ПСИФР-1) в цервикальном секрете [67].


Диагностика активных преждевременных родов регулярные схватки (не менее 4 за 20 мин наблюдения) динамические изменения шейки матки (укорочение и сглаживание). N. B. Изменения шейки матки являются более объективным показателем, чем оценка родовой деятельности. При длине шейки матки более 3 см, вероятность начала родов в течение ближайшей недели составляет около 1 %. Такая пациентка не подлежит госпитализации или может быть выписана из стационара (B-2 a).

Врачебная тактика при преждевременных родах Общие положения Врачебная тактика при преждевременных родах зависит от гестационного срока, клинической картины (угрожающие или начавшиеся (активные) преждевременные роды), целости плодного пузыря и должна придерживаться следующих основных направлений: 1. Прогнозирование и профилактика наступления преждевременных родов. 2. Повышение жизнеспособности плода (профилактика РДС плода, сернокислая магнезия). 3. Пролонгирование беременности для перевода матери в учреждение соответствующей группы, проведения профилактики РДС, подготовки к рождению недоношенного ребенка. 4. Профилактика и лечение инфекционных осложнений, в том числе при преждевременном разрыве плодных оболочек.

Прогнозирование · определение длины шейки матки с помощью гинекологического исследования или УЗИ. Чаще всего используют показатели: < 2, 5 см [69], < 3 см [70]. При неосложненной беременности эти методы позволяют выявить женщин с повышенным риском преждевременных родов (например, при длине шейки 2, 5 см и менее риск преждевременных родов повышается в 6 раз по сравнению с таковым в популяции). тест на определение фосфорилированного протеина-1, связывающего инсулиноподобный фактор роста (ПСИФР-1) в цервикальном секрете для оценки зрелости шейки матки. Отрицательный результат указывает на низкий риск преждевременных родов в течение 7 дней после проведения теста. Прогностическая ценность отрицательного результата – 94 %.

Стратегия 2. Повышение жизнеспособности Профилактика РДС плода Применение сернокислой магнезии для профилактики ВЖК

Профилактика РДС плода АКТ высокоэффективна в снижении риска развития РДС, ВЖК и неонатальной смерти недоношенных новорожденных при сроке беременности 24– 34 полные недели (34 недель 0 дней) (A-1 a) [76]. Курсовая доза АКТ составляет 24 мг. Схемы применения: 2 дозы бетаметазона в/м по 12 мг с интервалом 24 часов (наиболее часто используемая схема в РКИ, вошедших в систематический обзор); или 4 дозы дексаметазона в/м по 6 мг с интервалом 12 часов; или 3 дозы дексаметазона в/м по 8 мг через 8 часов. Показания для проведения профилактики РДС: · преждевременный разрыв плодных оболочек; · клинические признаки преждевременных родов (см. выше) в 24– 34 полные (34 недель 0 дней) недели * беременные, нуждающиеся в досрочном родоразрешении из-за осложнений беременности или декомпенсации ЭГЗ (гипертензивные состояния, СЗРП, предлежание плаценты, сахарный диабет, гломерулонефрит и т. д).

Профилактика ВЖК (31+6 нед) Р-р сернокислой магнезии 25% внутривенно болюс 5 г сухого вещества (20 мл) в течение 15 -20 мин. , затем 1 -2 г сухого вещества в час в активную фазу родов до завершения или в течение 4 часов перед элективным родоразрешением

Стратегия 3. Пролонгирование беременности. Токолиз позволяет выиграть время для проведения профилактики РДС у плода и перевода беременной в перинатальный центр, таким образом, косвенно способствует подготовке недоношенного плода к рождению. Общие противопоказания к проведению токолиза: Акушерские противопоказания: · хориоамнионит; · отслойка нормально или низко расположенной плаценты (опасность развития матки Кювелера); · состояния, когда пролонгирование беременности нецелесообразно (эклампсия, преэклампсия, тяжелая экстрагенитальная патология матери). Противопоказания со стороны плода: · пороки развития, несовместимые с жизнью; антенатальная гибель плода.

Выбор токолитика β 2 -адреномиметики Противопоказания для использования β-адреномиметиков: · сердечно-сосудистые заболевания матери (стеноз устья аорты, миокардит, тахиаритмии, врожденные и приобретенные пороки сердца, нарушения сердечного ритма); · гипертиреоз; · закрытоугольная форма глаукомы; · инсулинзависимый сахарный диабет; · дистресс плода, не связанный с гипертонусом матки. Побочные эффекты: · со стороны матери: тошнота, рвота, головные боли, гипокалиемия, повышение уровня глюкозы крови, нервозность/беспокойство, тремор, тахикардия, одышка, боли в груди, отек легких; · со стороны плода: тахикардия, гипербилирубинемия, гипокальциемия. N. B. Частота побочных эффектов зависит от дозы β-адреномиметиков. При появлении тахикардии, гипотонии скорость введения препарата должна быть снижена, при появлении загрудинных болей введение препарата необходимо прекратить.

Блокаторы кальциевых каналов – Предпочтительны. На сегодняшний день перспективными препаратами для токолитической терапии вследствие меньшей выраженности побочных эффектов со стороны беременной являются блокаторы кальциевых каналов. Чаще используется нифедипин, поскольку доказаны его преимущества по сравнению с другими токолитическими препаратами (A-1 a) [81]: · меньшая частота побочных эффектов; · увеличение пролонгирования беременности (снижение неонатальных осложнений – некротизирующего энтероколита, ВЖК и неонатальной желтухи). N. B. В России нифедипин не зарегистрирован в качестве токолитического средства, поэтому перед его применением необходимо получить письменное информированное согласие пациентки на его использование. Схемы применения нифедипина: 20 мг per os; далее – если сокращения матки сохраняются – через 30 минут 20 мг повторно, затем по 20 мг каждые 3– 8 часов в течение 48 часов по показаниям. Максимальная доза 160 мг/сутки;

Стратегия 4. Профилактика инфекционных осложнений Во время преждевременных родов антибиотики должны быть назначены с профилактической целью. Первую дозу следует вводить как минимум за 4 часа до рождения ребенка (B-2 a) [90]. Схема применения: · ампициллин – начальная доза 2 грамма в/в сразу после диагностики преждевременных родов, затем по 1 грамму каждые 4 часа до родоразрешения; или · цефалоспорины 1 -го поколения – начальная доза 1 грамм в/в, затем каждые 6 часов до родоразрешения; или при положительном результате посева на стрептококк группы В (БГС) начальная доза 3 г пенициллина в/в, затем по 1, 5 г каждые 4 часа до родоразрешения [91].

Признаки хориоамнионита: · лихорадка матери (выше 38°C); · тахикардия плода (> 160 уд/мин); · тахикардия матери (> 100 уд/мин) — все три симптома не являются патогномоничными; · выделения из влагалища с гнилостным запахом; · повышение тонуса матки (оба последних симптома являются поздними признаками инфекции). N. B. Лейкоцитоз (> 18∙ 109 мл) и нейтрофильный сдвиг лейкоцитарной формулы обладают низкой прогностической ценностью для подтверждения наличия инфекции. Необходимо определение этих показателей в динамике (1 раз в 1– 2 сутки). Хориоамнионит — абсолютное показание к быстрому родоразрешению и не является противопоказанием к кесареву сечению. В случае отсутствия активной родовой деятельности и шансов быстрого рождения ребенка метод выбора – КС
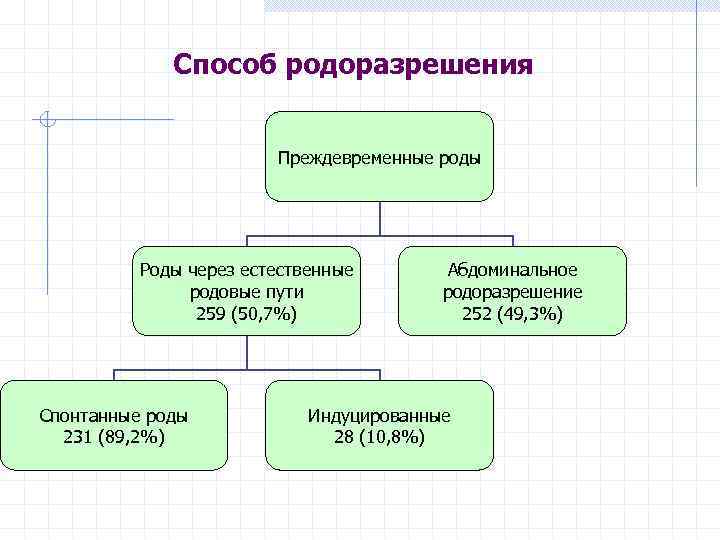
Способ родоразрешения Преждевременные роды Роды через естественные родовые пути 259 (50, 7%) Спонтанные роды 231 (89, 2%) Абдоминальное родоразрешение 252 (49, 3%) Индуцированные 28 (10, 8%)

Общая стратегия улучшения результатов у детей с ЭНМТ Ведение в специализированном (перинатальном) центре (регионализация) Регионализированная система транспортировки – трансфер (для матерей и новорожденных) Перинатологи (акушеры) Реаниматологи, неонатологи Медицинские сестры ОРИТН (1 медицинская сестра на 2 -х пациентов), неонатальные сестры Специализированное оборудование

Изменения в постнатальном уходе, необходимые для улучшения результатов у детей, родившихся в ГВ ≤ 28 недель Пренатальная помощь Улучшение помощи в родильном зале Поддержание температурного режима в начальный период Дыхательная поддержка в начальный период Профилактика инфекций, ассоциированных с центральным катетером Ведение открытого артериального протока Оптимизация питания Профилактика БЛД Профилактика ВЖК

Основные цели ведения детей с ГВ ≤ 28 недель в родильном зале 1. Снижение гипотермии Улучшает выживаемость 2. Дыхательная поддержка с минимальным повреждением легких Обеспечение непрерывного положительного давления в дыхательных путях (Continuous Positive Airway Pressure - CPAP) Применение кислорода

Проблемы Отсутствие единообразия подходов, основанных на доказательствах Низкий уровень подготовки кадров (среднего и врачебного персонала) и отсутствие понимания у медицинских работников необходимости постоянного непрерывного профессионального обучения на рабочем месте Отсутствие навыков и недооценка важности качественного консультирования пациентов с преждевременными родами и членов их семей Низкий уровень сотрудничества и обмена опытом работы и результатами между клиниками специализирующимися на ведении преждевременных родов и выхаживании недоношенных детей

Проблемы Низкий уровень медицинской грамотности населения и индекса здоровья Плохое качество пренатального ухода, в том числе в части прогнозирования и профилактики преждевременных родов Отсутствие готовности общества к качественной реабилитации и социализации детей, родившихся с ЭНМТ и ОНМТ
Преждевременные роды кон.ppt