Особенности хирургии д возраста.ppt
- Количество слайдов: 104

ИСТОРИЯ РАЗВИТИЯ И ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Кафедра детской хирургии СГМА

История развития Хирургия детского возраста возникла из хирургии и педиатрии и по сути является общей и частной хирургии смещенной в детский возраст. Прогресс медицинской науки выделил многие нозологические единицы, требующие хирургического лечения. Созданы новые диагностические возможности, а достижения анестезиологии и реаниматологии и смежных дисциплин обеспечили возможность выполнения самых сложных операций у детей любого возраста и даже в утробе матери.

История развития - - В 19 веке хирургическую помощь детям оказывали в детских терапевтических и хирургических отделениях больниц для взрослых. В первых русских руководствах по хирургии (И. В. Буш, 1807) и педиатрии (С. Ф. Хотовицкий, 1847) имеются главы, посвященные описанию ряда хирургических заболеваний и способов их лечения у детей.

История развития Ø - Наиболее распространенными были операции при камнях мочевого пузыря, фимозе, парафимозе, синдактилии и др. Ø - Большой вклад в хирургию детского возраста внес Н. И. Пирогов: он изучал особенности анатомии на замороженных трупах, выполнил более 200 операций у детей.

История развития - В 1869 году в Петербурге открыто первое хирургической отделение Ø - В Москве были открыты детские хирургические отделения в 1876 г. Во Владимирской больнице (ныне им. И. В. Русакова); в 1897 г. – в Софийской больнице (ныне им. Н. Ф. Филатова) Ø -Самые большие отделения располагали 1520 койками. В год оперировали всего 5— 300 детей Ø - Операции чаще всего проводились под хлороформом и хлорэтилом Ø

История развития В 1922 г. В Петрограде на базе больницы им. К. А. Раухфуса в Советском клиническом институте для усовершенствования врачей была организована кафедра детской хирургии, которой заведовал Ф. К. Вебер, а затем проф. Н. В. Шварц. Ø В 1925 г. Там же создан научноисследовательский институт охраны материнства и младенчества. В 1935 г. Институт переименовали в Ленинградский педиатрический институт. Ø

История развития Ø - В 1931 г. Во 2 -ом Московском мединституте открыта кафедра детской хирургии, которую возглавил проф. К. Д. Есипов. В дальнейшем заведовали В. П. Вознесенский, С. Д. Терновский, И. К. Мурашев, с 1966 г. Ю. Ф. Исаков. Ø Сегодня кафедру возглавляет Алексей Вячеславович Гераськин.

История развития В целях улучшения оказания медицинской помощи детям с хирургическими заболеваниями приказом министра здравоохранения СССР за № 400 от 11 июля 1964 г. развернута сеть детских хирургических и травматологических отделений, центров детской хирургии в краевых и областных центрах крупных городов. Созданы кафедры и курсы для преподавания хирургии детского возраста на лечебных и педиатрических факультетах.

История развития Ø Первый учебник на русском языке «Хирургия детского возраста» написанный Н. В. Шварцем, был издан в 1935 году. Ø Сейчас Вы будете заниматься по учебнику, автором которого является Ю. Ф. Исаков с коллективом.

История развития В Смоленске на базе СОКБ в 1969 году было открыто детское хирургическое отделение на 60 коек. Ø В 1970 году на базе отделения открыт самостоятельные курс детской хирургии, зав. Доцент Курликов Е. В. Ø В 1970 году курс реорганизован в кафедру детской хирургии. До 2002 года (30 лет) кафедрой заведовал профессор И. Н. Ломаченко Ø

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Для чего нужно изучение детской хирургии ? На этот вопрос можно ответить следующим образом.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Знания в области диагностик, принципов и тактики лечения хирургических заболеваний у детей чрезвычайно нужны каждому врачу и эта чрезвычайная важность определяется многими аспектами:

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 1. В решающей степени успех в лечении у детей хирургических заболеваний (особенно требующих экстренных вмешательств) зависит не столько от детских хирургов, сколько от врачей так называемого первичного звена, то есть тех медицинских работников, к которым ребенок и его родители обращаются с заболеванием впервые.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Если этот специалист сразу поставил правильный диагноз или хотя бы его заподозрил и своевременно направил пациента к детскому хирургу, успех лечения обычно обеспечен. 2. Поставить правильный диагноз хирургического заболевания или заподозрить его для обеспечения успеха в лечении мало. Важно правильно ориентироваться в вопросах тактики этого лечения.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 3. В российской медицине экстренная хирургическая помощь детям на 50% оказывается не детскими специалистами, а хирургами общего профиля, не имеющими достаточной подготовки в вопросах детской хирургии. Особенно это касается сельских районов.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА В этих условиях особенно важны знания работающего в районе педиатра. Здесь должно неукоснительно исполняться следующее требование: к лечению любого ребенка в общем хирургическом отделении при отсутствии детского хирурга должен быть привлечен педиатр.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Практический опыт показывает, что дети врачей и медицинских работников, как правило, поступают к нам более запущенными. Дело в том, что врачи при первых признаках хирургического заболевания у своего ребенка из-за недостатков знаний в детской хирургии и психологически обьяснимой жалости к ребенку, страха за него часто сами начинают лечить его с ошибочно установленным ими диагнозом.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Детская хирургия имеет немало отличий от хирургии взрослых. Они связаны с анатомофизиологическими особенностями организма только что родившегося, растущего и развивающегося ребенка. Основными отличительными чертами детского организма являются: - морфологическая незрелость и - функциональное несовершенство

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Наиболее выражены они у новорожденных и грудных детей, но в различной степени отмечаются в течение всего периода развития и роста. Деление детства на периоды базируется на совокупности возрастных анатомофизиологических признаков. Выделяют два этапа развития – внутриутробный и внеутробный. В настоящее время выделяют еще проэмбриональный этап развития половых клеток

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Внутриутробному (антенатальному) этапу развивающегося организма присущ внутриплодовый обмен. Внутренняя среда материнского организма служит в то же время внешней средой для плода, поэтому вредные внешние и внутренние факторы воздействия могут отражаться на его состоянии.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА В зависимости от гестационного возраста период внутриутробного развития делится на 5 стадий: - Зародышевая – от момента оплодотворения до 8 -го дня. Повреждения определяются как гаметопатии, в том числе хромосомные и генные

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА - эмбриональная – с 8 дня до 9 -10 недель. Повреждения классифицируются как эмбриопатии. - эмбрио-фетальная – 11 -12 неделя. Формируется плацента, созревают внутренние органы. - Фетальная – с 12 недели до рождения. Повреждения проявляются задержкой роста, нарушением дифференцировки органов, недоношенностью – ранние фетопатии.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Внеутробный этап развития – от момента рождения до 15 лет. Он включает в себя следующие периоды: - Неонотальный – от рождения до 29 суток; - Постнатальный период или грудной возраст – от 28 суток до 1 года; - Ранний детский период – от 1 года до 3 лет; - Дошкольный период – от 3 до 7 лет; - Школьный период – от 7 до 15 лет

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Нервная система: имеет место склонность к резким генерализованным реакциям в ответ на инфекцию, интоксикацию, болевую и психическую травму, при одновременной неспособности оценить и выразить собственные ощущения. Поэтому ребенок может и вовсе не предьявлять жалоб, или они могут носить общий, неконкретный характер.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Незрелость нервной системы может привести к возникновению спазма привратника и зиянию кардиального сфинктера. Кроме того, вследствие упорного гастроэзофагального рефлюкса может развиться рубцевание слизистой пищевода с образованием приобретенной грыжи пищеводного отверстия диафрагмы.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Сердечно-сосудистая система из функциональных особенностей у новорожденных и детей младшего возраста является склонность к развитию централизации кровообращения. Вследствие незрелости баррорецепторов дети младшей возрастной группы очень чувствительны к кровопотере и ортостатическим изменениям

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Система дыхания – у детей гораздо легче возникает нарушение проходимости дыхательных путей, особенно при раздражении слизистой ингаляционными анестетиками. Незрелость дыхательного центра приводит к быстрому развитию процессов торможения (апное), повышенной чувствительности к анестетикам и аналгетикам.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Обобщая имеющие научные и практические данные можно сделать вывод, что отклонения в развитии у новорожденных могут быть в 3 -х вариантах: - Пороки развития, сопровождающиеся функциональными и косметическими нарушениями (незаращение нёба и губы, лобарная эмфизема;

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Аномалии развития, вызывающие нарушения функции, но могущие и не вызывать их (удвоение почек, сегментарная гипоплазия и др. ); - Варианты развития, не вызывающие ни функциональных, ни косметических дефектов (варианты формы позвоночника, слияние легочных вен в магистральные стволы и т. д. ) -

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА Так в чем же состоят конкретно эти особенности ? 1. У детей встречаются хирургические заболевания, которые не бывают у взрослых. Это: - пороки развития новорожденных детей, требующие экстренной хирургической коррекции (атрезии пищевода, различные виды врожденной кишечной непроходимости, атрезии анального отверстия, эмбриональные грыжи пупочного канатика и др. );

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА - хирургические заболевания перида новорожденности (например, пилоростеноз); - заболевания, характерные для растущего организма (в частности, гематогенный остеомиелит).

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 2. У детей не встречаются или встречаются казуистически редко некоторые заболевания, часто наблюдаемые у взрослых (и потому общие хирурги нередко диагностируют эти заболевания детям там, где их нет). Примером может служить деструктивный холецистит ( у взрослых часто, у детей редко и симулирует острый аппендицит)

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 3. Многие хирургические заболевания, встречающиеся у детей, требуют иных приемов диагностики и методов лечения. Этих особенностей тем больше, чем меньше возраст ребенка. (Примером может служить все тот же аппендицит)

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 4. Планирование хирургического лечения у детей, производится с учетом возраста и необходимости обеспечить не только жизнь, но и дальнейшее полноценное развитие ребенка. Если хирургия взрослых носит в основном «ампутационный» характер, то хирургия детей – реконструктивно-восстановительный.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 5. Незрелость психики ребенка заставляет все хирургические операции и большинство манипуляций проводить под общим обезболиванием. 6. Малые размеры органов, меньшая толщина их стенки, большая ранимость повышают требовательность к технике операции: атравматично с применением специального инструментария и шовного материала.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 7. Чем меньше возраст ребенка, тем выше требования к предоперационной подготовки и послеоперационного ведения больного. Речь идет о строгом подборе соответствующих возрасту медикаментов и их дозировок, точном расчете обьема внутривенных инфузий.

ОСОБЕННОСТИ ХИРУРГИИ ДЕТСКОГО ВОЗРАСТА 8. Юридическая недееспособность ребенка в сочетании с незрелостью его психики требуют от детских хирургов, а также от руководства иных, по сравнению со взрослыми, деонтологических принципов и подходов.

ОРГАНИЗАЦИЯ ЛЕЧЕБНОДИАГНОСТИЧЕСКОГО ПРОЦЕССА ПРИ НЕОТЛОЖНЫХ ХИРУРГИЧЕСКИХ СОСТОЯНИЯХ У ДЕТЕЙ

Дети, нуждающиеся в экстренной и срочной помощи хирурга, составляют 25 -30% больных в общем детском хирургическом стационаре и 15 -18% в таких же отделениях ЦРБ для взрослых Первичная диагностика острой хирургической патологии у детей везде, включая даже самые крупные города, почти на 100% зависит от неспециалистов – педиатров поликлиник, школ, дошкольных детских учреждений, врачей скорой помощи.

Детский хирург является конечной инстанцией в сложном лечебнодиагностическом процессе, к сожалению, только у 40% больных. В 60% случаев окончательную точку в диагнозе и лечении у детей ставит общий хирург. В итоге – каждый третий ребенок с острым аппендицитом имеет неправильный первичный диагноз, при инвагинации эта цифра достигает 85%, у новорожденных – примерно 90%.

Анализ имеющихся ошибок при острой хирургической патологии у детей позволил выявить наиболее уязвимые зоны в работе неспециалистов и выделить этапы в диагностическом процессе: - Первый этап – догоспитальный (диагностический), целесообразно назвать его «неспециализированным» ; - Второй этап – хирургический стационар.

На первом этапе больной осматривается врачом первичного звена – участковым или школьным педиатром, врачом скорой помощи. Задачи врача на 1 этапе можно сформулировать следующим образом: 1. Выявить ведущий клинический синдром острой хирургической патологии

2. В течение первых 6 часов организовать консультацию специалиста по хирургическим заболеваниям (лучше детского хирурга). 3. Провести простейшие методы дополнительного обследования, необходимые при данном синдроме. 4. Оказать первую врачебную помощь больному, если он в ней нуждается.

5. Осуществить правильную транспортировку больного в хирургический (лучше в детский) стационар. Задачи врача на втором этапе: 1. Установить диагноз конкретного хирургического заболевания, его форму, стадию и вызванные им осложнения в интервале 6 -8 часов.

2. Выявить сопутствующую патологию, которая оказывает или может оказать влияние на ход лечебного процесса. 3. Составить индивидуальную программу лечения данного больного и приступить к ее выполнению.

Учитывая разный опыт и квалификацию хирургов ЦРБ в вопросах детской хирургии, были разработаны показания к консультации детей при следующих обстоятельствах: - При неясном диагнозе у ребенка любого возраста, если с момента поступления прошло более 6 часов; - При поступлении ребенка в возрасте до 3 -х лет, даже если диагноз ясен и хирург собирается приступить к лечебным действиям;

При поступлении ребенка любого возраста с острой хирургической патологией, если его состояние оценивается как тяжелое; - При негладком послеоперационном периоде в течение 48 -72 часов. -

Абдоминальный синдром у детей. Ø Для острых хирургических заболеваний брюшной полости у детей характерно наличие нескольких основных симптомов: боли, рвоты, изменения характера стула. Ø Боли в животе – одна из наиболее частых жалоб, с которой обращаются дети или их родители к врачам различных специальностей.

Абдоминальный синдром у детей. Ø Исходя из данных различных исследований, можно сказать, что 1025% детей и подростков испытывают периодические боли в животе, чаще всего это девочки 9 -10 лет. Ø Примерно у 50% детей с периодическими болями в животе обычно находят проблемы соматического генеза.

Абдоминальный синдром у детей. Ø БОЛЬ – это спонтанное субьективное ощущение, возникающее вследствие поступления в центральную нервную систему патологических импульсов с периферии, в отличие от болезненности, которая определяется при обследовании (пальпации).

Абдоминальный синдром у детей. За этой жалобой «скрываются» более 100150 хирургических заболеваний, большинство из которых вынуждают к оказанию срочной или экстренной помощи. Все они обьединяются в группу с собирательным диагнозом «острый живот» . Подсчитано, что примерно 10 -15% детей, которые обращаются к врачу с острой болью в животе, имеют острую хирургическую патологию

Абдоминальный синдром у детей. Существует приказ МЗ СССР № 320 от 23. 03. 84 г. , госпитализации подлежат все дети в возрасте до 3 лет с болями в животе.

Абдоминальный синдром у детей (этиология абдоминальных болей) Ø Интраабдоминальные причины: перитонит, развивающийся в результате перфорации полого органа, или первичный; - Воспаление определенных органов: аппендицит, холецистит, дивертикулит, гастроэнтерит, колит, пиелонефрит, гепатит, лимфаденит -

Абдоминальный синдром у детей (этиология абдоминальных болей Обструкция полого органа: кишечника, желчных или мочевыводящих путей; Ø Ишемические нарушения: мезентериальная ишемия, инфаркты кишечника, селезенки, печени, перекруты органов; Ø Другие: синдром раздраженного кишечника (хроническое патологическое состояние, которое характеризуется наличием болей в животе, сочетающихся с расстройствами функции кишечника – понос, запор) Ø

Абдоминальный синдром у детей (этиология абдоминальных болей Ø Экстраабдоминальные причины: Заболевания органов грудной полости: пневмония, заболевания пищевода; - Неврогенные: herpes zoster, заболевания позвоночника, сифилис; - Метаболические нарушения: сахарный диабет, порфирия. -

Абдоминальный синдром у детей Ø В настоящее время отношение врачей догоспитального этапа к болям в животе выражается двумя крайностями – хирург приглашается на консультацию при любых болях в животе - или врач самостоятельно пытается поставить точный диагноз и только после этого направляет ребенка к специалисту.

Абдоминальный синдром у детей В тоже время заболевания у детей с диагнозом «острый живот» чаще всего обусловлены развитием трех патологических процессов: - острым воспалением одного или нескольких органов брюшной полости; - непроходимостью различных отделов пищеварительного тракта; - кровотечением в свободную брюшную полость или в просвет желудочно-кишечного тракта. Ø

Абдоминальный синдром у детей При этом все клинические проявления заболеваний состоят из двух групп симптомов – общих и местных. Общие – беспокойство или вялость, лихорадка, рвота, расстройства стула, тахикардия и др. Общие симптомы неспецифичны и наблюдаются в различных сочетаниях не только при хирургических заболеваниях у детей.

Абдоминальный синдром у детей Ø Местные - болезненность при пальпации передней брюшной стенки, напряжение мышц живота, симптомы раздражения брюшины, вздутие живота, видимая перистальтика кишечника, притупление в отлогих местах живота, исчезновение печеночной тупости, пальпируемое опухолевидное образование, видимое кровотечение при рвоте или со стулом.

Абдоминальный синдром у детей В связи с этим на догоспитальном этапе разработаны схемы, упрощающие поиск синдрома «острого живота» . Ниже представлена одна из схем (И. Н. Григович, 1996) В нее вошли 13 наиболее просто выявляемых признаков, отражающих все процессы острых хирургических заболеваний, определена врачебная тактика.
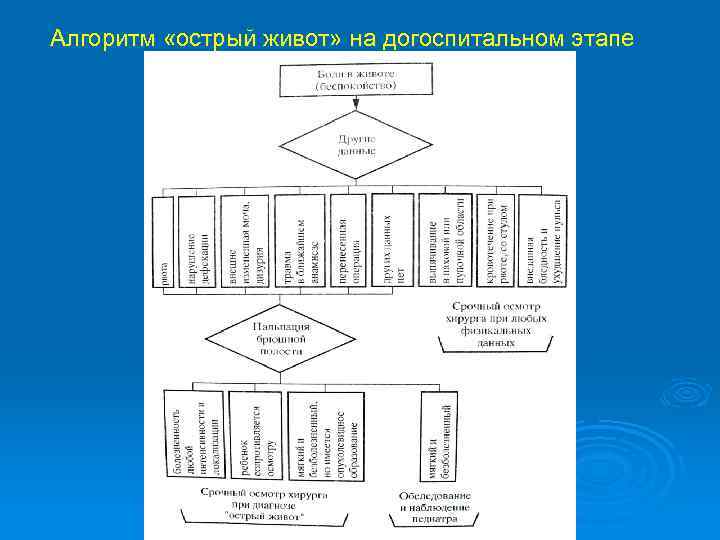
Алгоритм «острый живот» на догоспитальном этапе

Абдоминальный синдром у детей Рвота – является спутником многих детских заболеваний, в том числе 89% острых хирургических. Нарушение акта дефекации – может происходить в виде задержки отхождения стула и газов или жидкого стула. Макроскопические изменения мочи. Перенесенные операции на брюшной полости. Травма живота или поясничной области (в анамнезе).

Абдоминальный синдром у детей Выпячивание в области пупка и паховомошоночной области. Кровотечение при рвоте или со стулом, внезапное нарушение гемодинамики. При жалобах на боли в животе с особой тщательностью проводится пальпация брюшной полости: -локальная болезненность, -напряжение мышц живота, -симптомы раздражения брюшины

Абдоминальный синдром у детей Врач-педиатр может отказаться от консультации хирурга только в одном случае – когда все названные симптомы не выявляются при спокойном поведении ребенка. Во всех остальных случаях ребенок с диагнозом «острый живот» должен сразу напрявляться к хирургу. Время прохождения догоспитального диагностического этапа не должно превышать 6 -8 часов.

Госпитальный этап Ø В приемном или хирургическом отделении стационара начинается 2 этап лечебнодиагностического процесса. Ø По времени он не должен превышать 6 часов Ø Диагностический процесс в хир. стационаре должен состоять из решения ряда задач, первой из которых является определение характера патологического процесса

Абдоминальный синдром у детей Каждое из заболеваний, входящих в группу «острый живот» , может быть обусловлено любым из трех патологических процессов или их комбинацией: инфекционновоспалительным процессом; Ø Непроходимостью пищеваритльного тракта; Ø Кровотечением в просвет ЖКТ или в свободную брюшную полость Ø

Абдоминальный синдром у детей Ø Следовательно, выявление ведущего патологического процесса сразу же после поступления больного является отправной точкой в определении диагноза
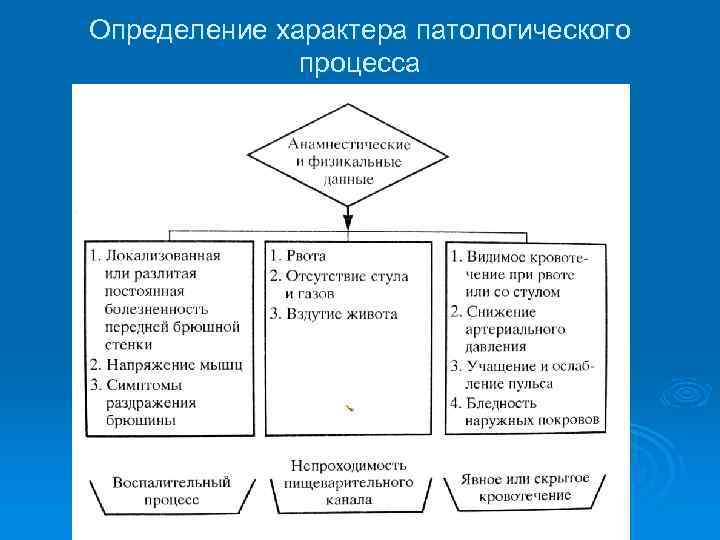
Определение характера патологического процесса

Диагностические алгоритмы для госпитального этапа у больных с диагнозом «острый живот»
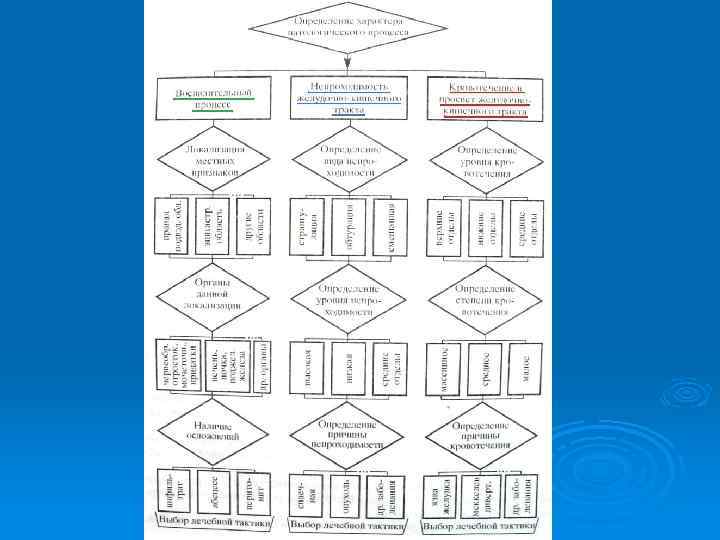

Абдоминальный синдром у детей На 2 этапе диагностика острых хир. заболеваний органов брюшной полости включает следующие методы: Ø 1. общее клиническое обследование Ø 2. специальное клиническое обследование Ø 3. дополнительные методы обследования: лабораторные, рентгенологические, УЗИ, эндоскопические Ø 4. привлечение для консультации врачей других специальностей. Ø

Абдоминальный синдром у детей Ø ДАЛЬНЕЙШИЕ ДЕЙСТВИЯ ХИРУРГА ПРОДИКТОВАНЫ ХАРАКТЕРОМ ПРЕДПОЛАГАЕМОГО ПАТОЛОГИЧЕСКОГО ПРОЦЕССА

Абдоминальный синдром у детей Таким образом, обнаружение у ребенка с болями в животе таких симптомов, как: Ø -постоянная локализованная болезненность; Ø - непроизвольное напряжение мышц передней брюшной стенки и раздражение брюшины; Ø - а также плотного, болезненного, неподвижного (малоподвижного) образования Ø Свидетельствуют о хирургических осложнениях воспалительного процесса Ø

ОСТРЫЙ АППЕНДИЦИТ О. А. у детей, как и у взрослых – самый частый повод для экстренных оперативных вмешательств на органах брюшной полости. Ø Подавляющее число операций от 30 до 40% в детском возрасте производится по поводу О. А. Ø По данным Л. М. Рошаля ежегодно в стране производится около 230 тысяч аппендэктомий у детей. Ø Аппендэктомия составляет до 75% экстренных оперативных вмешательств у детей. Ø

ОСТРЫЙ АППЕНДИЦИТ О. А. в детском возрасте имеет ряд особенностей по сравнению со взрослыми: Ø - течение его более тяжелое, Ø - а диагностика значительно сложнее. Ø Это обьясняется прежде всего большим числом заболеваний, протекающих с псевдоабдоминальным синдромом, трудностью обследования и выявления местных симптомов, особенно у маленьких детей. Ø

ОСТРЫЙ АППЕНДИЦИТ Ø На сегодняшний день известно более 100 болезней у детей, сопровождающихся болями в животе ( Bain, 1974) Ø Летальность от О. А. у детей в среднем составляет 0, 2 -0, 4%, однако у детей младшей возрастной группы (дети до 3 х лет) значительно превышает средний уровень и составляет от 20 до 37%.

ОСТРЫЙ АППЕНДИЦИТ Ø Вопрос о том, что дети, страдающие О. А. подлежат хирургическому, а не терапевтическому лечению, был решен только в 30 -х годах 20 столетия, т. е. больше чем через 30 лет после решения соответствующей проблемы у взрослых.

ОСТРЫЙ АППЕНДИЦИТ У ребенка впервые в России удалил червеобразный отросток П. И. Дьяконов в 1894 году. Ø Особая заслуга в развитии учения об О. А. у детей принадлежит основоположнику детской хирургии в нашей стране Т. П. Краснобаеву. Он раньше других хирургов стал на позицию раннего активного хирургического вмешательства при О. А. Все дети должны оперироваться в любой день заболевания. Ø

ОСТРЫЙ АППЕНДИЦИТ Ø Этиология и патогенез Ø Этиологической причиной заболевания надо считать гноеродных микробов. Возбудителем О. А. может быть кокковая флора (энтеро-, пневмо-, стрепто-, либо стафилококк), бациллярная (кишечная, дифтерийная), однако в практической работе чаще встречается полимикробная флора.

ОСТРЫЙ АППЕНДИЦИТ Ø Механизм развития патологического процесса в червеобразном отростке остается до конца не выясненным. Существует несколько теорий патогенеза заболевания: Ø - застоя; - «замкнутых полостей» (Dienlafoy, 1898); - паразитарной глистной инвазии (Reindorf, 1920); - нервно-сосудистая (Давыдовский И. В. , 1938); - инфекционная (Aschof, 1908); - гематогенная (Kretz, 1913); - баугиниоспазма (Греков И. И. 1926). Ø Ø Ø

ОСТРЫЙ АППЕНДИЦИТ На сегодняшний день ведущее место занимает полиэтиологическая теория (В. И. Колесов, 1959), согласно которой острое воспаление в червеобразном отростке связано с неспецифической гноеродной инфекцией, размножению и усилению вирулентности которой способствуют следующие факторы: Ø - изменение реактивности организма под влиянием перенесенных ранее заболеваний (ангина, грипп и др. ); Ø

ОСТРЫЙ АППЕНДИЦИТ - условия питания: обильная белковая пища способствует атонии кишечника, возникновению запоров и застоя; Ø - застой в червеобразном отростке; Острым аппендицитом заболевают дети всех возрастных групп. До 1 года о. а. встречается очень редко, далее заболеваемость нарастает. На младший возраст приходится около 5% случаев, на дошкольный – 15%, на младший школьный – 20 -25% и на средний школьный – 55% всех случаев о. а. Наиболее часто болеют в возрасте 9 -12 лет Ø

ОСТРЫЙ АППЕНДИЦИТ Редкость заболевания О. А. новорожденных и грудных детей обьясняется: Ø - характером пищи (преимущественно жидкая молочная); Ø - малым числом фолликулов в слизистой оболочке отростка, создающим фон для развития инфекции. Ø l Также это связано с возрастными особенностями строения слепой кишки и червеобразного отростка.
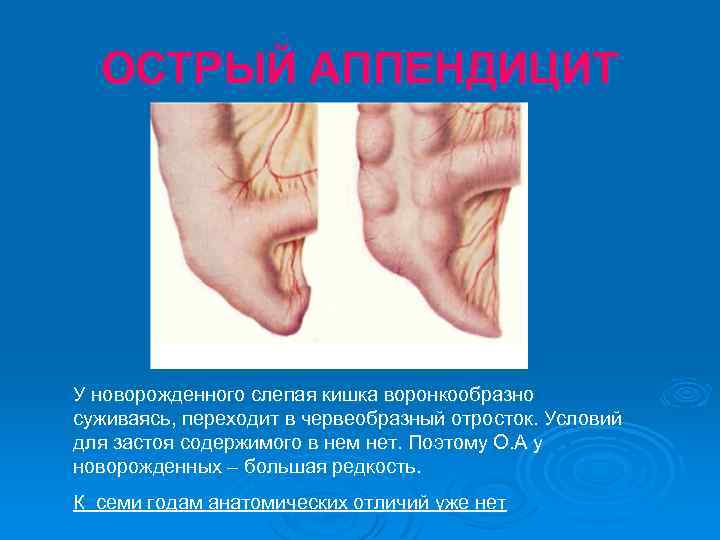
ОСТРЫЙ АППЕНДИЦИТ У новорожденного слепая кишка воронкообразно суживаясь, переходит в червеобразный отросток. Условий для застоя содержимого в нем нет. Поэтому О. А у новорожденных – большая редкость. К семи годам анатомических отличий уже нет

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Наиболее существенными моментами, влияющими на характер клинической картины, являются: Ø - возраст и Ø - анатомическое положение червеобразного отростка. Ø l Положение отростка зависит прежде всего от расположения слепой кишки, по отношению к которой он может иметь следующие основные варианты локализации:
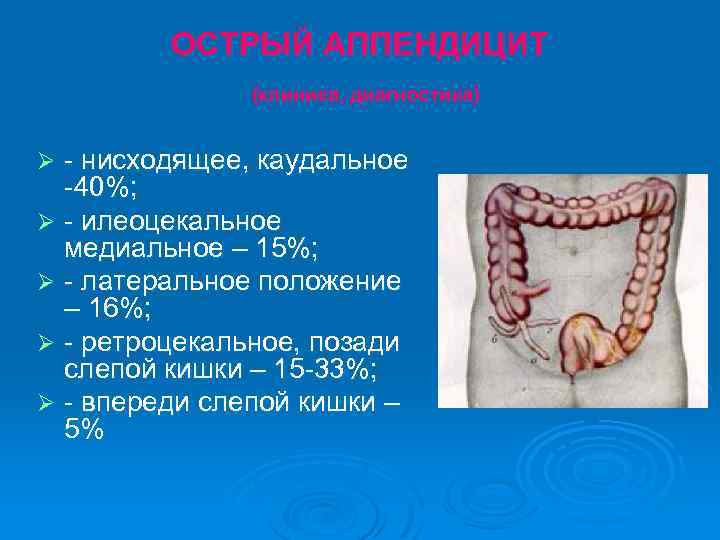
ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) - нисходящее, каудальное -40%; Ø - илеоцекальное медиальное – 15%; Ø - латеральное положение – 16%; Ø - ретроцекальное, позади слепой кишки – 15 -33%; Ø - впереди слепой кишки – 5% Ø

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Главной особенностью клиники О. А. у детей младшей возрастной группы является преобладание общих признаков заболевания над местными (у старших детей и взрослых – наоборот). У ребенка тяжелое состояние он высоко лихорадит, у него многократная рвота. Очень часто у маленьких детей любое неблагополучие в животе сопровождается жидким стулом. Все это наводит на мысль о кишечной инфекции. И ребенок, к сожалению оказывается в инфекционном стационаре, где лечится с ошибочным диагнозом до наступления серьезных осложнений.

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) С другой стороны, многие соматические и инфекционные заболевания у маленьких детей протекают с болями в животе – так называемым абдоминальным синдромом. Он бывает при пневмонии, ОРВИ, скарлатине и др. Ø Трудности диагностики усугубляются возрастными особенностями психомоторного развития ребенка: он не умеет говорить, не может рассказать, где и как у него болит, а реакция на все неприятные для него ощущения однотипна – он плачет. Плачет от болей в животе и ухе, оттого, что его раздели в холодном помещении, оттого, что кругом белые халаты и тревожные больничные запахи и т. д. Ø

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Ø Указанные выше особенности ребенка заставляют и осматривать его по-особенному: Ø - жалобы и анамнез болезни приходится выяснять у родителей или сопровождающих лиц; Ø - начало заболевания у маленьких детей родителями часто просматриваются. Первоначальные боли маленький ребенок не может точно обьяснить и локализовать, а легкое недомогание при этом расценивается иногда как каприз.

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Чаще всего заболевание фиксируется на высоте приступа, когда боли становятся интенсивными. Клиническая картина О. А. у маленьких детей нередко затушевывается тем, что локализация болей вначале может быть неопределенной, часто в области пупка. Ø Осматривать ребенка нужно всегда в теплом помещении. Ваши руки должны быть тоже теплыми, прикосновение холодных рук к животу вызовет напряжение его мышц. Ø

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Обратите внимание на поведение ребенка – при О. А. он спокоен, лежит на спине или правом боку с приведенными к животу ногами, но всякое движение, попытки взять его на руки отдают болями в животе и потому вызывают сопротивление. Ø Возьмите за правило: смотреть нужно не только живот, а всего ребенка ( живот осматривать в последнюю очередь) Ø

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Оцените размеры живота и степень участия брюшной стенки в дыхании. Ø Для неосложненного А. характерно легкое и умеренное вздутие живота, а также отставание брюшной стенки в акте дыхания. Ø У маленьких детей преобладает брюшной тип дыхания, преобладание грудного – символ неблагополучия в животе. У них возможно волнообразное или двухфазное течение О. А. , характерное для деструктивных форм. Ø По окончании осмотра живота можно проверить симптом Воскресенского и Щеткина. Последним этапом клинического обследования ребенка, при наличии сомнений, является осмотр живота во сне.

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) l Особенностью клинической картины О. А. , связанной с патоморфологическими изменениями в отростке, является развитие в ее течении так называемого светлого промежутка – с момента наступления деструкции отростка. При этом в нем погибают нервные окончания, исчезают боли и все клинические признаки. Если врач приходит к ребенку как раз в этот промежуток, то ошибится в диагнозе и пропустить О. А. чрезвычайно легко.

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Ø Исключительно редко О. А. встречается у новорожденных. В мировой литературе описано всего около 60 случаев этого заболевания в период новорожденности. Ø Очень редко диагноз О. А. у новорожденных ставиться до операции.

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Ø Первым симптомом А. у детей старшего возраста является: l l Боль –возникает постепенно и носит постоянный характер. Отмечен интересный факт, что дети в большинстве случаев хуже всего спят в первую ночь от начала заболевания. Рвота – довольно постоянный симптом. Она наблюдается в 70 -90% больных. Нарушение перистальтики кишечника наблюдается не у всех больных. У большинства больных наблюдается задержка стула. Иногда имеет место понос (диарея). Ускорение пульса, несоизмеримое с температурой тела

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Пассивное мышечное напряжение, которое может исчезнуть на определенном этапе болезни в результате некроза и гибели нервных волокон и рецепторов. Ø При пальпации можно отметить усиление болезненности при пальпации в правой подвздошной области (симптом Филатова) – «локальная болезненность. Ø Симптомы – Щеткина, Ровзсинга, Воскресенского, Ситковского. Ø l Многие авторы считают, что перфорация отростка наблюдается чаще всего приблизительно через 36 часов после появления болей.

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Ø Для диагностики большая роль отводится дополнительным методам: l l l l l Осмотр в физиологическом сне; Осмотр под наркозом; Медикаментозный сон; Клизма; Термография (под мышкой и ректальная); Ректальное исследование; Миография; Тепловидение; Лапароскопия.

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Ø Дифференциальная диагностика. l - - В старшем возрасте: желудочно-кишечные заболевания (25%) –коли инфекция, сальмонеллез, энтероколиты, дизентерия, лямблиоз и др. Заболевания желчевыделительной системы (20%). У детей более чем в 70% случаев выявляют дискенезию желчных путей. Заболевания мочевыделительной системы (15%) – патологическая подвижность почек, инфравезикальная обструкция, МКБ, пиелонефрит, гидронефроз и др. Копростаз; Заболевания гениталей у девочек (8%) –гематокольпос, апоплексия яичника, перекручивание ножки кисты ;

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) - - Врожденные и приобретенные заболевания илеоцекального угла (6%) – дивертикул Меккеля, недостаточность Баугиниевой заслонки, мембрана Джексона, спайки Лейна, мезаденит, трминальный илеит и др. ОРВИ (6%); Пневмонии (4%); Глистная инвазия

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Ø В младшем возрасте: l l l l ОРВИ (30%); Копростаз (15%); Заболевания мочевыделительной системы (15%); Желудочно-кишечные инфекции (10%); Отит (8%); Пневмонии (8%); Инвагинация (2%); Детские инфекционные заболевания (2%) – корь, скарлатина, ветряная оспа, паротит, б. Боткина

ОСТРЫЙ АППЕНДИЦИТ (клиника, диагностика) Подводя итог особенностям О. А. у детей, необходимо остановиться на двух организационных моментах – директивных указаниях МЗ РФ по улучшению организации хирургической помощи детям: Ø 1. Все дети в возрасте до 3 -х лет с болями в животе должны быть госпитализированы для наблюдения и решения вопроса диагноза (ОА) в детское хирургическое отделение Ø 2. Длительность наблюдения ограничена сроком в 12 часов. Ø

ОСТРЫЙ АППЕНДИЦИТ (классификация, лечение) Ø Классификация клинических форм О. А. у детей (Ю. Ф. Исаков, 1988): Ø - деструктивные формы воспаления (флегмонозный, гангренозно-перфоративный) Ø - недеструктивные формы (катаральный -простой, хронический аппендицит, обостерние хронического аппендицита

ОСТРЫЙ АППЕНДИЦИТ (классификация, лечение) Ø Лечение О. А. у детей, такое же , что и у взрослых – срочная аппендэктомия, с момента установления диагноза. Ø Однако несколько другое отношение к необходимомти и способам погружения культи отростка: Ø - лигатурный способ; Ø - погружной или лигатурно-погружной; Ø - контузионно-инвагинационный.

ОСТРЫЙ АППЕНДИЦИТ (осложнения) Ø Ø Ø 1. До операции: - перфорация отростка, - развитие перитонита 2. Во время операции 3. Послеоперационные осложнения: -ранние послеоперационные осложнения (6%): Со стороны операционной раны (инфильтрат, нагноение, гематома, лигатурный свищ) l Со стороны брюшной полости(инфильтрат, абсцесс, непроходимость кишечника, перитони т, кровотечение, кишечный свищ) l Не связанные с операционной областью (бронхит, пневмония, миокардит, пиелонефрит) - Поздние послеоперационные осложнения (2, 2%) - теже l
Особенности хирургии д возраста.ppt