Ішемічна хвороба серця. Підготував доц. Атаман Ю. О.

Ішемічна хвороба серця. Підготував доц. Атаман Ю. О.

Згідно рекомендацій Нью – Йоркської кардіологічної асоціації, повний діагноз захворювання серця може бути встановлено на підставі визначення: • Етіології захворювання • Анатомічного субстрату патологічного процесу • Порушення функції серця • Ступеню порушення функціонального стану організму в цілому

Термін “ішемічна хвороба серця” запропонований комітетом експертів ВООЗ в 1962 році для позначення гострих і хронічних захворювань серця, що викликані недостатнім постачанням крові до серця
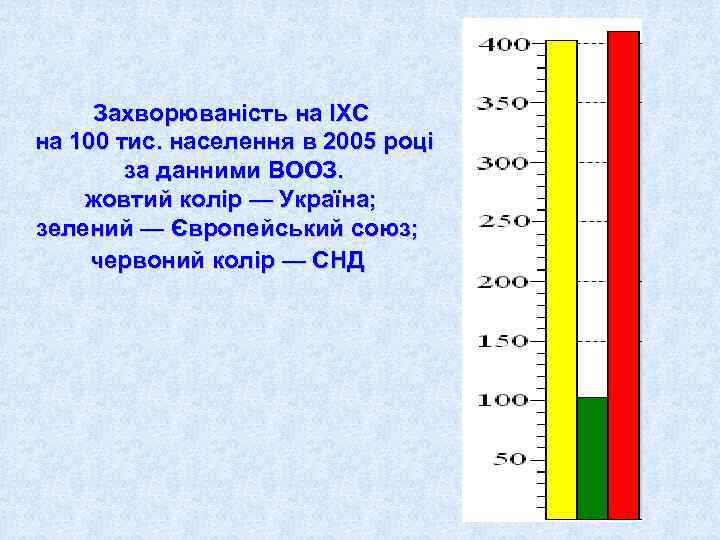
Захворюваність на ІХС на 100 тис. населення в 2005 році за данними ВООЗ. жовтий колір — Україна; зелений — Європейський союз; червоний колір — СНД

Етіологічні фактори ІХС • Атеросклероз вінцевих артерій (90%) • Коронароспазм • Коронарит • Розшаровуюча аневризма грудного відділу аорти • Емболія коронарних артерій • Вроджені аномалії вінцевих судин
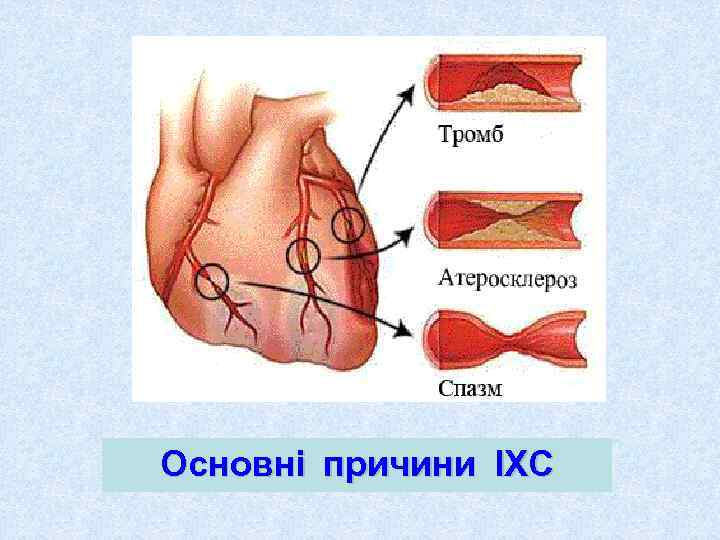
Основні причини ІХС

Фактори ризику Біологічні фактори: • Похилий вік • Чоловіча стать • Генетичні фактори, що сприяють виникненню дисліпідемії, артеріальної гіпертензії, цукровому діабету і ожирінню

Фактори ризику Анатомічні, фізіологічні і метаболічні особливості : • Дисліпідемія • Артеріальна гіпертензія • Ожиріння і характер розподілу жиру в організмі • Цукровий діабет

Фактори ризику Поведінкові (біхевіоральні фактори) : • Особливості харчування • Паління • Недостатня рухова активність, або фізичне навантаження яке перевищує адаптаційні можливості організму • Вживання надмірної кількості алкоголю

Heart disease and stroke can be prevented through healthy diet, regular physical activity and avoiding tobacco smoke

Патогенетичні ланки вінцевої недостатності

Виявлення ішемії міокарда Принцип Метод Симптом

Роль катехоламінів у розвитку ішемії міокарду

Класифікація ІХС (ВООЗ 1979 р. ) • Стенокардія А. Стабільна стенокардія напруги Б. Коронарний синдром Х В. Вазоспастична стенокардія Д. Нестабільна стенокардія (прогресуюча стенокардія; рання післяінфарктна стенокардія; стенокардія, яка вперше виникла) • Інфаркт міокарда • Кардіосклероз • Раптова серцева смерть • Порушення серцевого ритму • Безбольова ішемія міокарда

Стенокардія – клінічний синдром, який характеризується дискомфортом в ділянці грудної клітини, щелепі, плечі, спині або руці, який типово виникає після напруження і купується в спокої або після вживання нітрогліцерину (ефективність оцінюють через 5 хвилин)

Клінічна характеристика загрудинного болю • Типовий – всі три характеристики визначення стенокардії • Атиповий - наявні дві з характеристик визначення • Нестенокардитичний біль – наявна одна або ні одної з вищеперерахованих характеристик

Ознаки типового нападу стенокардії

Канадська класифікація стенокардії I ФК Напади стенокардії виникають рідко, звичайна фізична активність не порушена (ДФН>100 Вт) II ФК Напади стенокардії виникають при ході по рівній місцевості больше 500 м, подйомі по сходах на декілька поверхів (ДФН = 75 -100 Вт) III ФК Болі з’являються при повільній ході по рівній місцевості в межах 100 -500 м, подйомі на перший поверх (ДФН = 50 -75 Вт) IV ФК Напади виникають при мінімальному фізичному навантаженні (ДФН < 50 Вт)

Атипові прояви стенокардії • Еквіваленти болю • Зміна локалізації болю • Збільшення тривалості болю

Найчастіші еквіваленти болю • Задишка • Покашлювання • Перхотіння в горлі • Тиснення в грудях • Відчуття в ділянці серця, які важко пояснити • Печія

Можлива атипова локалізація больових відчуттів • Біль з максимумом в місцях типової ірадіації • Права рука, лопатка • Епігастральна ділянка

Збільшення тривалості нападу • Напади стенокардії напруги зі збереженою напругою • Дестабілізація перебігу стенокардії • Збільшення толерантності до нітрогліцерину, або його непридатність

Хронічні захворювання з больовим синдромом і стенокардія • Остеохондроз, міозит, невралгія, артрити • Хрон. холецистит, хрон. панкреатит, дискінезії жовчних шляхів • Рефлюкс-езофагіт, гастрити, виразкова хвороба шлунка і 12 -палої кишки • Сечокам’яна хвороба

Диференціація нестабільного перебігу – головне питання лікаря на етапі діагностики Дестабілізація наявна в трьох випадках: • Типовий біль в типовому місці, але виникає в стані спокою і триває до 20 хвилин (стенокардія спокою) або більше • Стенокардія попередньо стабільна з прогресуванням протягом 4 тижнів і менше • До 2 -х місяців з моменту виникнення

Диференційна діагностика стенокардії • Неангінозні кардіалгії • Захворювання інших органів грудної клітини • Захворювання з переважною локалізацією патології в інших ділянках тіла

Неангінозні кардіалгії • Запальні захворювання серця і великих судин • Подразнення механорецепторів при гіпертонічному кризі, аортальному стенозі • Пролапс мітрального клапану • Невроз серця • Дисгормональні, токсичні кардіоміопатії

Болі позакардіального походження • Захворювання кістково-м’язового апарату грудної клітини, ПНС • Захворювання плеври, медіастенальних органів • Захворювання діафрагми • Захворювання черевної порожнини • Захворювання заочеревинного простору
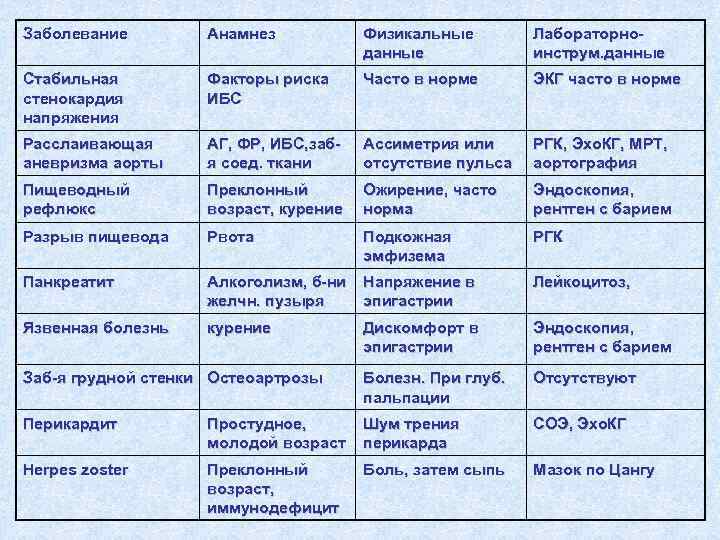
Заболевание Анамнез Физикальные Лабораторно- данные инструм. данные Стабильная Факторы риска Часто в норме ЭКГ часто в норме стенокардия ИБС напряжения Расслаивающая АГ, ФР, ИБС, заб- Ассиметрия или РГК, Эхо. КГ, МРТ, аневризма аорты я соед. ткани отсутствие пульса аортография Пищеводный Преклонный Ожирение, часто Эндоскопия, рефлюкс возраст, курение норма рентген с барием Разрыв пищевода Рвота Подкожная РГК эмфизема Панкреатит Алкоголизм, б-ни Напряжение в Лейкоцитоз, желчн. пузыря эпигастрии Язвенная болезнь курение Дискомфорт в Эндоскопия, эпигастрии рентген с барием Заб-я грудной стенки Остеоартрозы Болезн. При глуб. Отсутствуют пальпации Перикардит Простудное, Шум трения СОЭ, Эхо. КГ молодой возраст перикарда Herpes zoster Преклонный Боль, затем сыпь Мазок по Цангу возраст, иммунодефицит

Обов’язкові дослідження • збір скарг та анамнезу, клінічний огляд • лабораторне обстеження (загальні аналізи крові та сечі, визначення в сироватці крові рівня глюкози крові, загального холестерину, тригліцеридів, калію та натрію, креатиніну, АЛТ, АСТ, білірубіну) • ЕКГ у 12 відведеннях • Ехо. КГ • Rö ОГК • тест з дозованим фізичним навантаженням (ВЕМ або тредміл) • Коронаровентрикулографія

Додаткові методи обстеження • Лабораторні • Неінвазивні інструментальні • Інвазивні інструментальні

Обов’язкові лабораторні дослідження • Загальний аналіз крові, сечі • Визначення рівня глюкози крові • Креатинін плазми крові • Ліпідний профіль • С-реактивний протеїн

Правило п’ятірки (норми ліпідного профілю сироватки крові) 1. Загальний холестерин повинен бути нижчим 5 ммоль/л 2. Індекс атерогенності нижче 4 3. ЛПНГ < 3 ммоль/л 4. Тригліцериди < 2 ммоль/л 5. ЛПВГ > 1 ммоль/л

Інші лабораторні дослідження Мають бути направлені на: • Виявлення і оцінки факторів ризику ІХС (виявлення порушення толерантності до глюкози, виявлення порушень електролітного обміну…) • Сприяючих появі нападу стенокардії факторів (оцінка роботи щитоподібної залози, кисневого резерву крові…) • Виключення гострої коронарної патології міокарду (виявлення кардіоспецифічних ферментів, тропонинів…)

Електрокардіографічне обстеження • ЕКГ в спокої • ЕКГ при навантаженні • ЕКГ під час нападу стенокардії • ЕКГ під час амбулаторного моніторування • ЕКГ при повторних зверненнях до лікаря
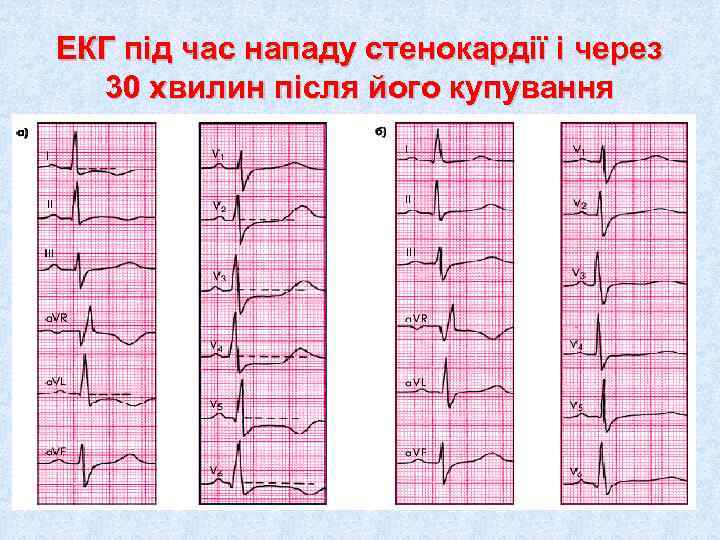
ЕКГ під час нападу стенокардії і через 30 хвилин після його купування
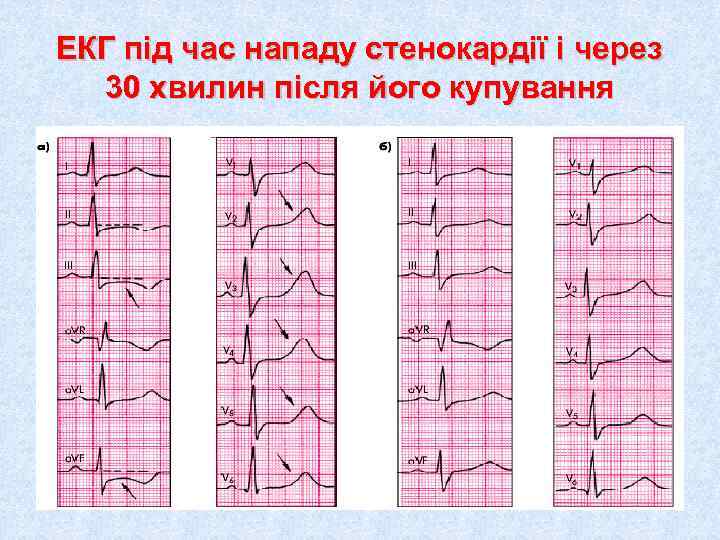
ЕКГ під час нападу стенокардії і через 30 хвилин після його купування

ЕКГ ознаки стенокардії • Різноманітні порушення реполяризації, найчастіше у вигляді депресії сегмента ST, згладження або інверсії зубця Т • Поява порушень ритму і провідності • Швидке поновлення вихідної ЕКГ після купування нападу

Холтерівське моніторування ЕКГ Дозволяє співставляти данні ЕКГ з фізичним і емоціональним навантаженням протягом дня

ЕКГ стрес-тестування • Велоергометрія, тредміл-тестування • Електрокардіостимуляція • Фармакологічні проби (дипірідамолова, нітрогліцеринова, добутамінова) Критерії припинення: виникнення лімітуючих симптомів (задишки, стомлення, болю в ногах), болю в серці і значних змін ЕКГ, при виникненні депресії ST > 1 мм, елевації ST від 1 мм і більше, аритмії, гіпертензії (>250 мм САТ, >115 мм ДАТ), досягнення максимально допустимої ЧСС у пацієнтів з відмінною толерантністю до навантаження
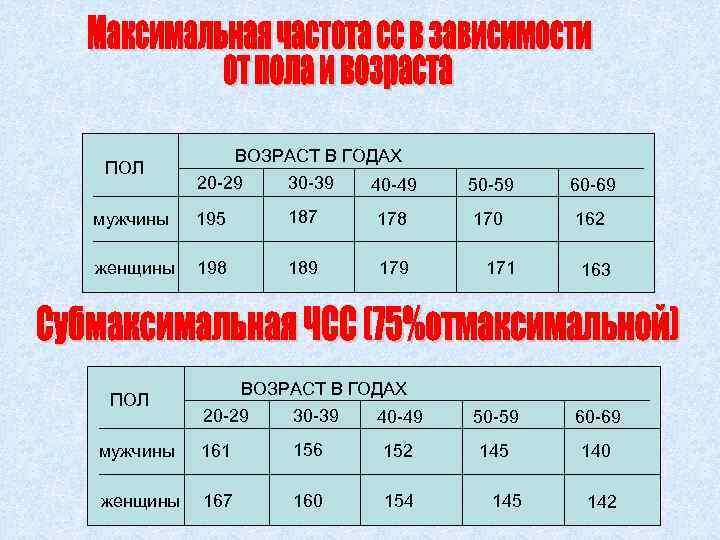
ВОЗРАСТ В ГОДАХ ПОЛ 20 -29 30 -39 40 -49 50 -59 60 -69 мужчины 195 187 178 170 162 женщины 198 189 171 163 ВОЗРАСТ В ГОДАХ ПОЛ 20 -29 30 -39 40 -49 50 -59 60 -69 мужчины 161 156 152 145 140 женщины 167 160 154 145 142

Ознаки ішемії при проведенні тестів з дозованим фізичним навантаженням: 1. Поява типового ангінозного нападу 2. Депресія або елевація сегменту ST ≥ 1 мм за ішемічнім типом

Рентгенографія грудної клітини Характерними є ознаки розширення камер серця, легеневої гіпертензії, застою у малому колі кровообігу. Дослідження корисне при диф. діагностиці стенокардії з патологією аорти, діафрагми, легенів і плеври.
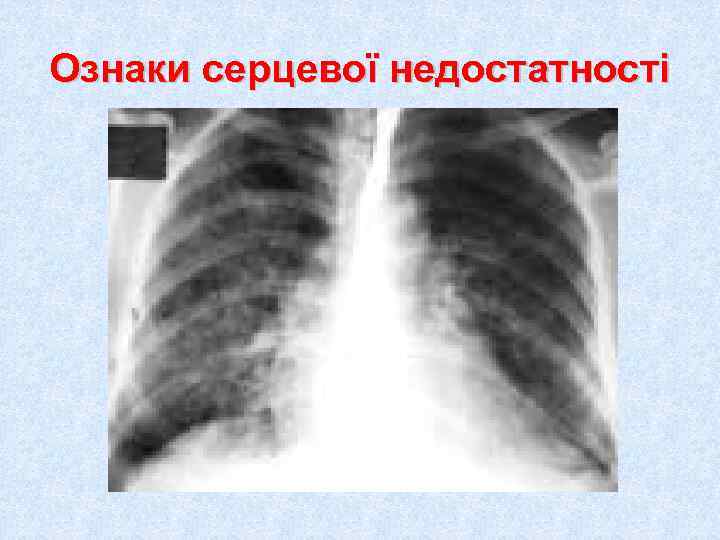
Ознаки серцевої недостатності

Ехокардіографія Використовують для: • Виявлення можливої серцевої недостатності • Оцінки роботи клапанного апарату та виявлення гіпертрофічної кардіоміопатії • Обстеження пацієнтів, які перенесли інфаркт міокарда • Обстеження пацієнтів з БЛНПГ, хвилями патологічного Q, ознаками ГЛШ
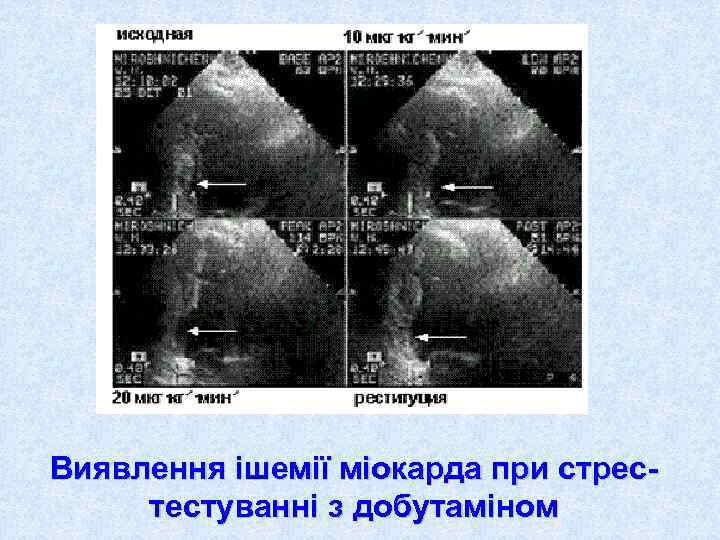
Виявлення ішемії міокарда при стрес- тестуванні з добутаміном
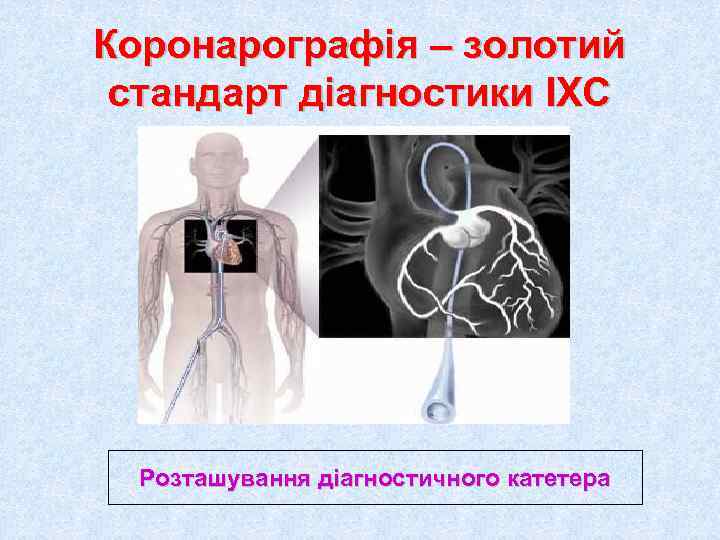
Коронарографія – золотий стандарт діагностики ІХС Розташування діагностичного катетера
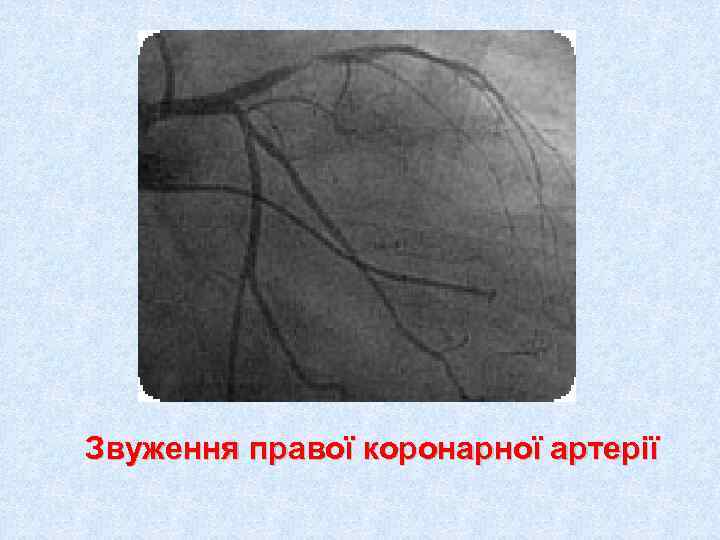
Звуження правої коронарної артерії

Діагноз стабільної стенокардії, як форми ІХС, ставиться на підставі: • Характерного больового синдрому • Зворотній депресії або елевації ST (рідше) > 1 мм • Позитивних навантажувальних пробах • При незмінному рівні тропонинів і МВ КФК Діагноз підтверджується на підставі даних коронарографії

Ускладнення стабільної стенокардії • Нестабільна стенокардія і інфаркт міокарда • Порушення ритму і провідності • Лівошлуночкова недостатність • Раптова коронарна смерть

Особливості стенокардії вазоспастичної • Напади турбують в спокої, частіше під час сну • Добра переносимість фізичного навантаження • Частіше супроводжуються порушеннями ритму і провідності • Купуються найкраще блокаторами кальцієвих каналів дигідропирідинового ряду • Характерним є підйом ST, незмінний рівень кардіоспецифічних ферментів, стійкість до стрес-тестів, незначні зміни, або їх відсутність при коронарографії

Діагностичні критерії синдрому Х • Наявність типового ангінозного болю (стенокардії) у відповідь на навантаження • Позитивна відповідь при проведенні тесту з фізичним навантаженням • Ангіографічно нормальні коронарні артерії

Цілі лікування стабільної стенокардії • Лікування має бути направленим на покращення прогнозу виживання • Лікування повинно забезпечувати зменшення кількості, тривалості і інтенсивності больових симптомів стабільної стенокардії (покращення якості життя хворих)

Умови в яких повинна надаватись медична допомога (1 - 2 Ф. К. ) Хворі з стенокардією напруги І та ІІ Ф. К. підлягають амбулаторному обстеженню та лікуванню за місцем проживання. Обстеження може проводитись в районних поліклініках, а при необхідності додаткових обстежень за допомогою міських кардіологічних диспансерів та діагностичних центрів.

Умови в яких повинна надаватись медична допомога (3 - 4 Ф. К. ) Хворі з стенокардією напруги ІІІ ФК підлягають амбулаторному обстеженню та лікуванню за місцем проживання з залученням кардіолога. Хворі ІV ФК зі стенокардією спокою потребують стаціонарного лікування. Обстеження може проводитись в районних поліклініках, а при необхідності додаткових обстежень за допомогою міських кардіологічних диспансерів та діагностичних центрів. Після встановлення діагнозу хворі потребують направлення на коронарографію з метою визначення подальшої тактики лікування.

Характеристика кінцевого очікуваного результату лікування Зменшення чи усунення нападів стенокардії, попередження гострих коронарних синдромів, підвищення толерантності до фізичного навантаження.

Тривалість лікування При медикаментозному лікуванні хворі потребують пожиттєвого щоденного застосування препаратів.

ABCDE-принцип лікування стенокардії А – Aspirin and Antianginal therapy B – Beta-blockers and Blood pressure C – Cigarette smoking and Cholesterol D – Diet and Diabetes E – Education and Exercise

Фармакологічне лікування хворих на стенокардію • Антиатеросклеротична терапія • Антитромбоцитарна терапія • Антиангінальна терапія • Метаболічна (цитопротекторна) терапія • Лікування ускладнень ІХС

Вимоги до дієтичних призначень і обмежень Хворі повинні отримувати дієту із обмеженням солі до 5 г на добу, тваринних жирів, та інших продуктів з великим змістом холестерину. Рекомендується дієта збагачена рослинними волокнами та ω-3 поліненасиченими жирними кислотами. При зайвій вазі обмежується енергетична цінність їжі.

Антиатеросклеротична дієта • Лімітування калорійності їжі • Обмеження цукру, алкоголю, жирів, солі, продуктів в яких міститься холестерин, яєчних жовтків, жирних молокопродуктів, картоплі, ікри, шоколаду • Акцент в харчуванні на овочі і фрукти, ненасичені рослинні жири, морську рибу, нежирну птицю, горіхи • Ефективною є “середземноморська” дієта

Середземноморська дієта Застосування дієти, яка включала рапсову олію, велику кількість овочів і фруктів, риби, хліба протягом 27 місяців знизило коронарну смертність на 73%, а загальну – на 50% (LHT, 1992)
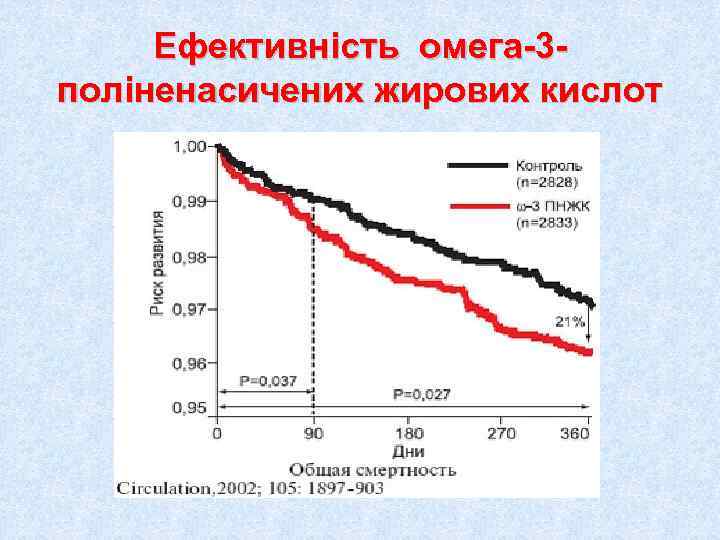
Ефективність омега-3 - поліненасичених жирових кислот

Ліпідознижуючі засоби Ефективність зумовлена: • Поліпшенням функції ендотелію • Стабілізацією атеросклеротичної бляшки • Активацією регресії атеросклерозу Використовуються секвестранти жовчних кислот, похідні нікотинової кислоти, фібрати і статини
Ліпідознижуючі препарати

Статини Покази: дисліпопротеїнемія і гіперліпопротеїнемія при стабільній стенокардії, в ранньому госпітальному періоді нестабільної стенокардії і інфаркті міокарда, після оперативних втручань на коронарних судинах Протипокази: тяжкі захворювання печінки, алергія, вагітність, лактація
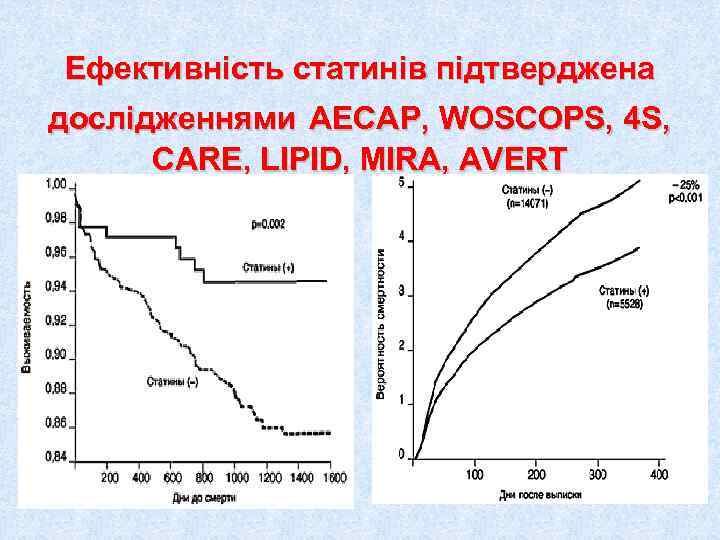
Ефективність статинів підтверджена дослідженнями AECAP, WOSCOPS, 4 S, CARE, LIPID, MIRA, AVERT

Призначення антитромбоцитарної терапії попереджує розвиток тромботичних ускладнень і є обов’язковим для всіх хворих зі стабільною стенокардією при відсутності протипоказів
Основні антитромбоцитарні препарати ü Аспірин ü Тиклопідин ü Клопідогрель ü Дипіридамол
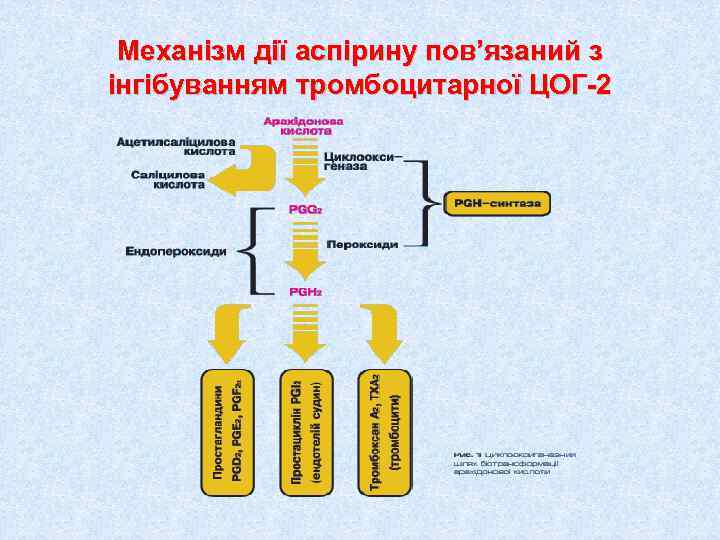
Механізм дії аспірину пов’язаний з інгібуванням тромбоцитарної ЦОГ-2

Позитивний ефект аспірину добре задокументований • SAPAT • CURE • USPHS • ISIS-2 • CAPRIE • HOT • PPP

Побічні ефекти аспірину § Невеликі больові відчуття в ділянці епігастрія § Диспептичні явища § Шлунково-кишкові та інші кровотечі § Бронхоспазм § Гіперчутливість до препарату

Протипокази до прийому аспірину • При загостренні виразкової хвороби шлунка • При геморагічному діатезі • У віці до 12 років • При вагітності (останній триместр) • При підвищеній чутливості до саліцилатів
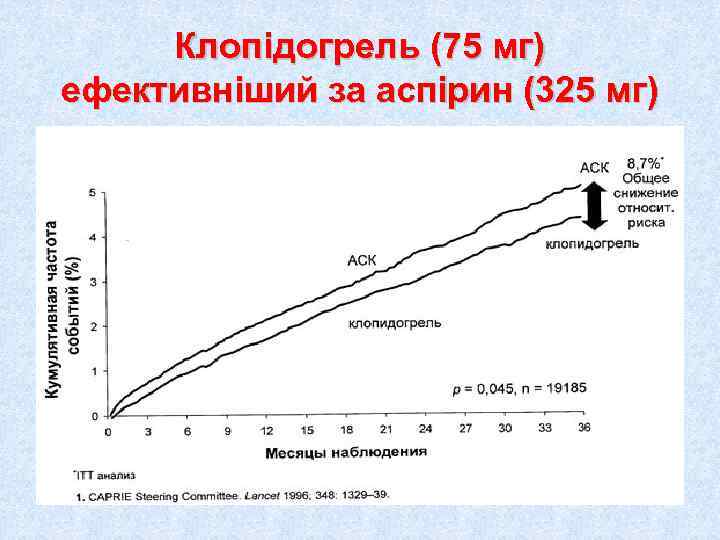
Клопідогрель (75 мг) ефективніший за аспірин (325 мг)

Побічні дії тієнопіридинів • Підвищена кровоточивість • Панцитопенія • Біль в епігастрії • Холестатична жовтяниця • Алергічні реакції

Увага ! В перші 3 місяці лікування необхідно слідкувати не менше 1 разу на місяць за показниками периферійної крові. Особливо небезпечним препаратом в плані розвитку агранулоцитозу є тіклопідин.

Особливості призначення дипіридамола при ІХС При ІХС дипіридамол показаний тільки у випадку проведеного попередньо аорто-коронарного шунтування або стентування, при протипоказах до призначення інших антиагрегантів. При наявності ангінозних нападів дипіридамол не показаний (ризик розвитку синдрому обкрадання, низька антиагрегантна активність)

Антикоагулянти При стабільній стенокардії не показані, якщо не має особливих обставин (фібриляції передсердь, аневризми серця, вад серця…)

Основні групи антиангінальних препаратів До антиангінальних відносять препарати, які попереджують напади стенокардії (всі групи) і можуть збільшувати тривалість життя хворих (бета-блокатори). Відносять нітрати, сидноніміни, бета- адреноблокатори, інгібітори if каналів синусного вузла, активатори калієвих каналів і блокатори кальцієвих каналів

Напрямки дії нітратів • Відновлюють регуляцію коронарних артерій • Зменшують навантаження на серце • Перешкоджають тромбоутворенню
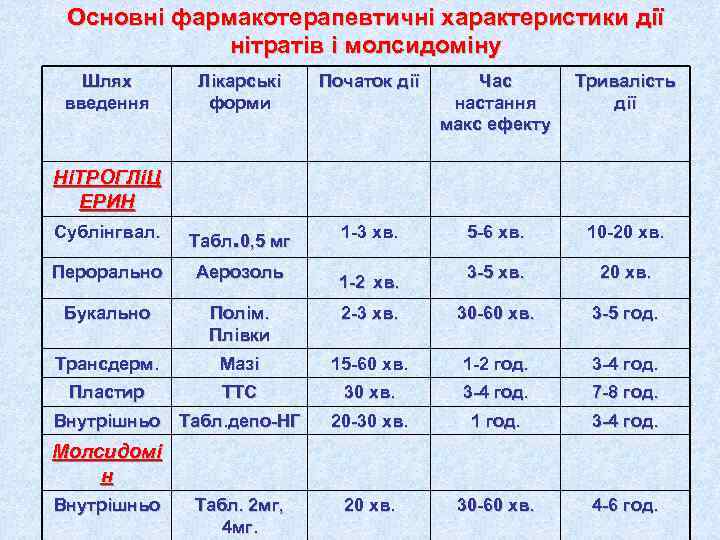
Основні фармакотерапевтичні характеристики дії нітратів і молсидоміну Шлях Лікарські Початок дії Час Тривалість введення форми настання дії макс ефекту НіТРОГЛіЦ ЕРИН Сублінгвал. 1 -3 хв. 5 -6 хв. 10 -20 хв. Табл. 0, 5 мг Перорально Аерозоль 3 -5 хв. 20 хв. 1 -2 хв. Букально Полім. 2 -3 хв. 30 -60 хв. 3 -5 год. Плівки Трансдерм. Мазі 15 -60 хв. 1 -2 год. 3 -4 год. Пластир ТТС 30 хв. 3 -4 год. 7 -8 год. Внутрішньо Табл. депо-НГ 20 -30 хв. 1 год. 3 -4 год. Молсидомі н Внутрішньо Табл. 2 мг, 20 хв. 30 -60 хв. 4 -6 год. 4 мг.
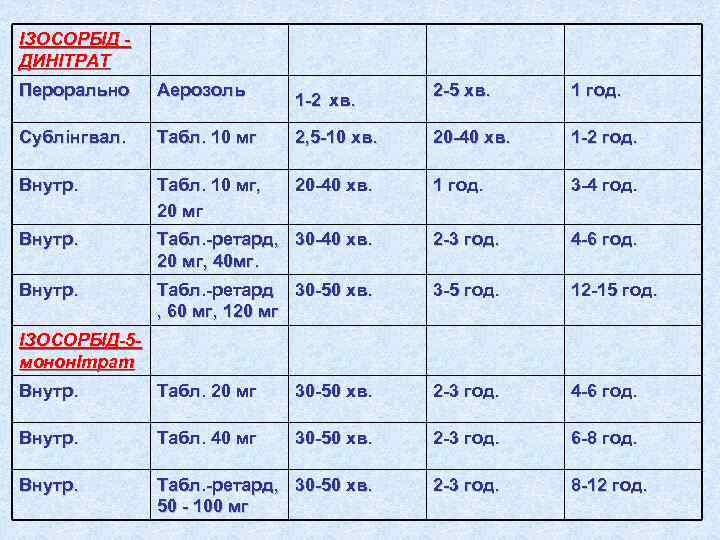
ІЗОСОРБІД - ДИНІТРАТ Перорально Аерозоль 2 -5 хв. 1 год. 1 -2 хв. Сублінгвал. Табл. 10 мг 2, 5 -10 хв. 20 -40 хв. 1 -2 год. Внутр. Табл. 10 мг, 20 -40 хв. 1 год. 3 -4 год. 20 мг Внутр. Табл. -ретард, 30 -40 хв. 2 -3 год. 4 -6 год. 20 мг, 40 мг. Внутр. Табл. -ретард 30 -50 хв. 3 -5 год. 12 -15 год. , 60 мг, 120 мг ІЗОСОРБІД-5 - мононІтрат Внутр. Табл. 20 мг 30 -50 хв. 2 -3 год. 4 -6 год. Внутр. Табл. 40 мг 30 -50 хв. 2 -3 год. 6 -8 год. Внутр. Табл. -ретард, 30 -50 хв. 2 -3 год. 8 -12 год. 50 - 100 мг
Лікарські форми нітрогліцерину

Покази до прийому нітратів Короткотривалі показані для купування нападів стенокардії, а також для ситуаційної профілактики. Довготривалі: • Для лікування на час погіршення перебігу стенокардії • Профілактичними курсами в період сезонних загострень (як правило 3 Ф. Кл) • Профілактично перед навантаженнями, які більші за звичні • В ряді випадків постійно (стенокардія спокою, при серцевій недостатності. . . ) • Деякі препарати можна вживати для того, щоб купувати напад стенокардії (ізокет аерозоль, нітросорбід)

Протипокази до призначення нітратів: • Артеріальна гіпотензія (АТ<90/60 мрс) • Гіповолемія • Шок • Тампонада серця • Інфаркт міокарда правого шлуночка • Лівошлуночкова недостатність з низьким тиском наповнення • Гіперчутливість до нітратів

Обережно слід призначати нітрати при: • Підвищеному внутрішньочерепному тиску • Порушеннях мозкового кровообігу, психічних розладах • Гіпертрофічній кардіоміопатії, стенозі гирла аорти • Схильності до ортостатичної гіпотензії • Закритовугольній формі глаукоми

Особливості антиангінального препарату - молсидоміну Не розвивається толерантність Не виражена дія на головний мозок Можна вживати при закритій глаукомі Середня терапевтична доза 4 мг 3 рази на день внутрішньо

Sir James Black Лауреат Нобелівської премії з медицини (1988 року) за вивчення бета-адреноблокаторів
Б-блокатори – препарати першого ряду при лікуванні стенокардії (APSIS, ASIST)

Напрямки дії бета-адреноболокаторів ü Зниження вживання кисню за рахунок зменшення ЧСС ü Збільшення постачання кисню до міокарда в зв'язку зі збільшенням колатерального кровообігу і перерозподілом коронарного кровотоку на користь ішемізованих ділянок ü Антиаритмічна активність ü Послаблення кардіотоксичних метаболічних ефектів катехоламінів ü Зменшення накопичення кальцію в ішемізованих клітинах
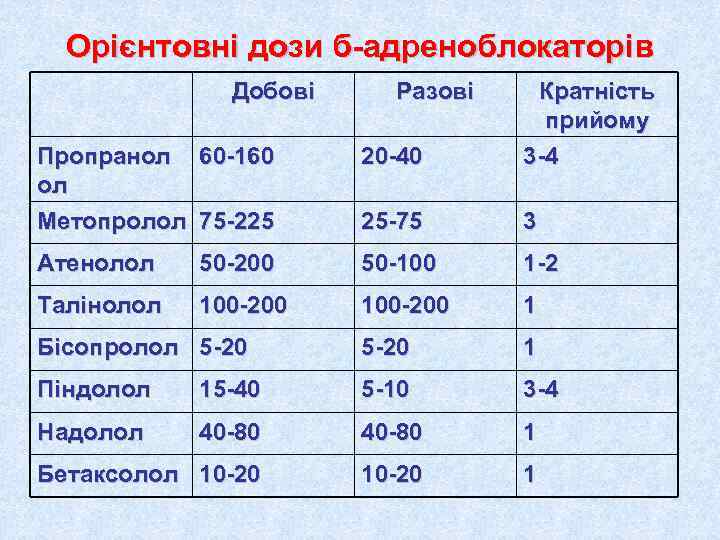
Орієнтовні дози б-адреноблокаторів Добові Разові Кратність прийому Пропранол 60 -160 20 -40 3 -4 ол Метопролол 75 -225 25 -75 3 Атенолол 50 -200 50 -100 1 -2 Талінолол 100 -200 1 Бісопролол 5 -20 1 Піндолол 15 -40 5 -10 3 -4 Надолол 40 -80 1 Бетаксолол 10 -20 1

Особливості прийому бета-блокаторів • Не викликають толерантності при тривалому прийомі • Знижують частоту розвитку фатальних ускладнень, летальності • При супутній серцевій недостатності перевагу слід віддавати метопрололу, карведилолу, бісопрололу і, особливо, небівололу • У хворих з вираженими ознаками периферійного атеросклерозу, тяжкою АГ слід призначати б- блокатори з вазодилятуючими властивостями (карведилол, лабеталол, небіволол) • Хворим з порушенням толерантності до глюкози, чоловікам до 50 років перевагу слід віддавати небівололу

Особливості прийому бета- блокаторів • Дози бета-блокаторів слід підбирати індивідуально, орієнтуючись на клінічний ефект, можливі побічні дії, ЧСС і рівень АТ. ЧСС в спокої в вертикальному положенні повинна бути в межах 55 -60 за хв. , систолічний АТ не менше 100 мм рт. ст. • Бета-блокатори не можна відміняти раптово після тривалої терапії – можливий синдром відміни • При заміні одного блокатора на інший слід використовувати еквівалентні дози

Бета-блокатори особливо показані при поєднанні стенокардії напруги з наступними станами: • Синусовою тахікардією, особливо при фізичному навантаженні • Тахісистолічною формою фібриляції передсердь зі збереженою фракцією викиду • Артеріальною гіпертензією • Глаукомою • Шлунково-стравохідним рефлюксом • Закрепами

Побічні реакції бета-блокаторів з боку серцево-судинної системи • Брадикардія (пригнічення автоматизму, погіршення АV-провідності) • Зниження скоротливої функції міокарда • Значне зниження артеріального тиску (особливо прийомі великих доз і парентерально) • Периферійна вазоконстрикція • Зменшення ниркового кровотоку

Побічні реакції бета-блокаторів з боку дихальної системи • Порушення бронхіальної прохідності (значно більше виражений ефект у кардіонеселективних препаратів) • При лікуванні великими дозами можливий розвиток апное • Бета-блокатори потяжчують перебіг анафілактичних алергічних реакцій

Неврологічні порушення • Головокружіння, порушення сну, погіршення пам'яті • Депресії, інколи психотичні стани • При передозуваннях можливі судоми і кома • Сексуальна дисфункція

Метаболічні побічні ефекти бета- блокаторів • Зниження толерантності до глюкози, порушення мобілізації глюкози з печінки при гіпоглікемічних станах • Підвищення рівня тригліцеридів і ЛПДНЩ, зменшення ЛПВЩ в крові

Інші можливі побічні реакції • Поява свербіжі, еритеми, псоріазу, висипки, алопеції, стоматитів • Агранулоцитоз, тромбоцитопенічна пурпура • Синдром відміни бета-блокаторів • Посилюють синдром відміни клофеліну

Абсолютні протипокази до призначення бета-блокаторів Гостра серцева недостатність Артеріальний тиск менший за 100/60 мм рт. ст. ЧСС<52 за хвилину Серцева недостатність 3 Ф. Кл. і вище Синдром слабкості синусового вузла, АV- блокада 2 ст. Бронхіальна астма і 2 ст. обструктивної дихальної недостатності, ХОЗЛ Лабільний інсулінзалежний цукровий діабет
ИБС.ppt
- Количество слайдов: 99

