Ишемический инсульт Кафедра фундаментальной и








































Ишемический_инсульт_Шамалов.ppt
- Количество слайдов: 100
 Ишемический инсульт Кафедра фундаментальной и клинической неврологии
Ишемический инсульт Кафедра фундаментальной и клинической неврологии
 Основные типы инсультов ИИ: ГИ ишемический инсульт 4: 1 геморрагический инсульт субарахноидальное кровоизлияние
Основные типы инсультов ИИ: ГИ ишемический инсульт 4: 1 геморрагический инсульт субарахноидальное кровоизлияние
 Актуальность проблемы инсульта в России > 600 000 новых случаев ежегодно 300 000 смертей выживших >1 000 после инсульта >800 000 - Каждые 1, 5 минуты в с инвалидизацией России КТО-ТО заболевает инсультом! Лишь 20% выживших возвращаются к прежней работе
Актуальность проблемы инсульта в России > 600 000 новых случаев ежегодно 300 000 смертей выживших >1 000 после инсульта >800 000 - Каждые 1, 5 минуты в с инвалидизацией России КТО-ТО заболевает инсультом! Лишь 20% выживших возвращаются к прежней работе
 Церебральный инсульт Заболеваемость Смертность (на 100 тыс. населения) – 349, (на 100 тыс. населения) – 175, в том числе: повторным – 68 трудоспособного возраста – 41 Летальность за год – 48 % Структура исходов инсульта Умирают в течение первого года (по окончании острого периода) Полностью 13, 4% восстановлены 8% Ограничено трудоспособны 56% Требуют постоянного ухода 20% Умирают в течение острого периода 34, 6% больных Выживают после острого периода 65, 4 % больных
Церебральный инсульт Заболеваемость Смертность (на 100 тыс. населения) – 349, (на 100 тыс. населения) – 175, в том числе: повторным – 68 трудоспособного возраста – 41 Летальность за год – 48 % Структура исходов инсульта Умирают в течение первого года (по окончании острого периода) Полностью 13, 4% восстановлены 8% Ограничено трудоспособны 56% Требуют постоянного ухода 20% Умирают в течение острого периода 34, 6% больных Выживают после острого периода 65, 4 % больных
 Первичное отделение для лечения острых нарушений мозгового кровообращения 1. Развертывается из расчета 30 профильных коек на 200 тыс. взрослого населения 2. Создается на базе многопрофильного стационара муниципального подчинения (ЦРБ), имеющего: • неврологическое отделение, • кардиологическое отделение, • общую реанимацию, • хирургическую службу (операционная), • лабораторно-диагностическую службу, • подстанцию скорой медицинской помощи (СМП) или тесную связь со СМП
Первичное отделение для лечения острых нарушений мозгового кровообращения 1. Развертывается из расчета 30 профильных коек на 200 тыс. взрослого населения 2. Создается на базе многопрофильного стационара муниципального подчинения (ЦРБ), имеющего: • неврологическое отделение, • кардиологическое отделение, • общую реанимацию, • хирургическую службу (операционная), • лабораторно-диагностическую службу, • подстанцию скорой медицинской помощи (СМП) или тесную связь со СМП
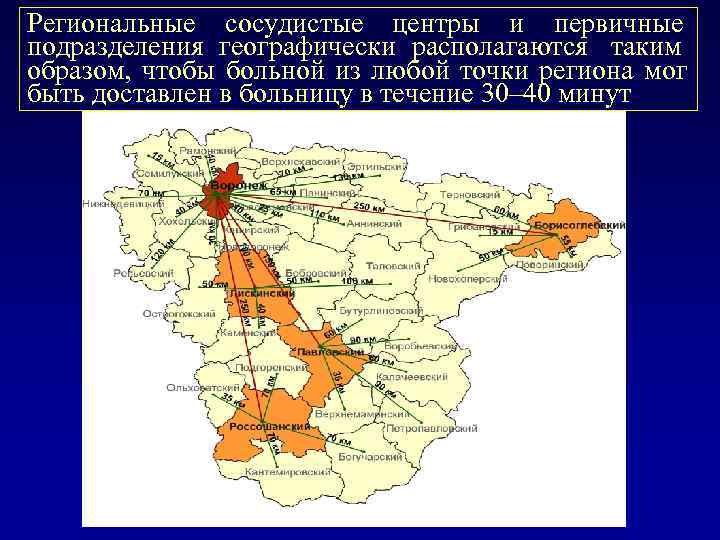
 Региональные сосудистые центры и первичные подразделения географически располагаются таким образом, чтобы больной из любой точки региона мог быть доставлен в больницу в течение 30– 40 минут
Региональные сосудистые центры и первичные подразделения географически располагаются таким образом, чтобы больной из любой точки региона мог быть доставлен в больницу в течение 30– 40 минут
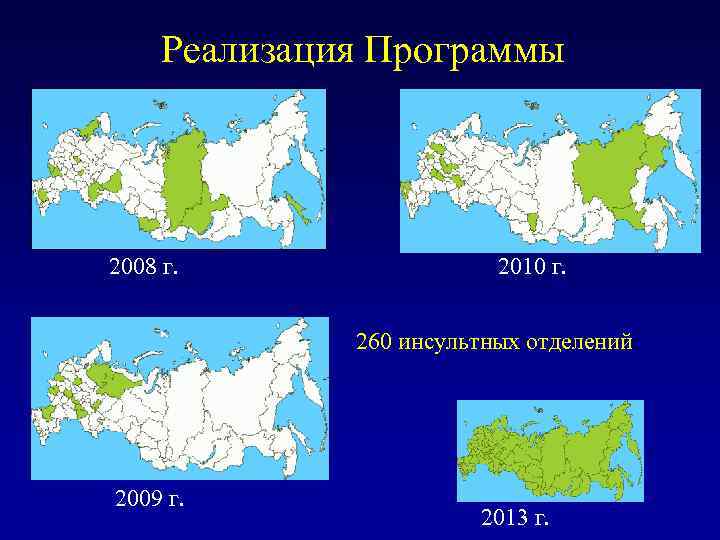
 Реализация Программы 2008 г. 2010 г. 260 инсультных отделений 2009 г. 2013 г.
Реализация Программы 2008 г. 2010 г. 260 инсультных отделений 2009 г. 2013 г.
 ОПРЕДЕЛЕНИЕ ИНСУЛЬТА Ишемический инсульт - это острое нарушение мозгового кровообращения по ишемическому типу с образованием стойкого неврологического (более 24 ч) и морфологического дефекта Транзиторная ишемическая атака (ТИА) – продолжительность симптомов менее 24 часов, без морфологического дефекта «Малый» инсульт - > 24 час < 21 суток
ОПРЕДЕЛЕНИЕ ИНСУЛЬТА Ишемический инсульт - это острое нарушение мозгового кровообращения по ишемическому типу с образованием стойкого неврологического (более 24 ч) и морфологического дефекта Транзиторная ишемическая атака (ТИА) – продолжительность симптомов менее 24 часов, без морфологического дефекта «Малый» инсульт - > 24 час < 21 суток
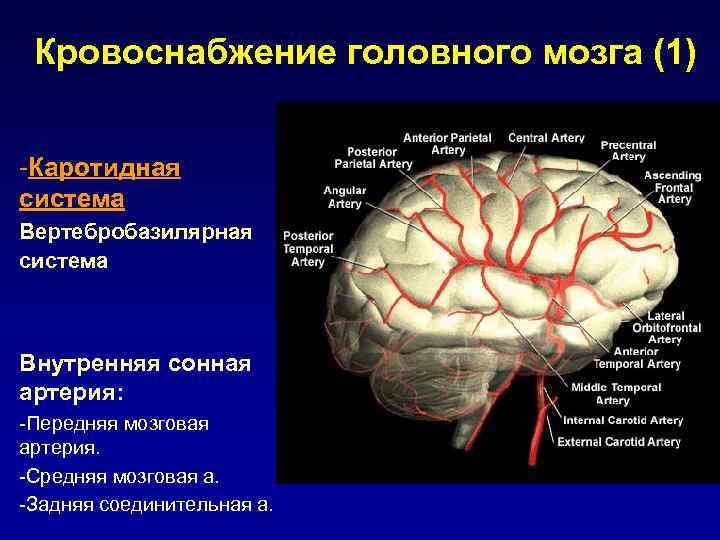
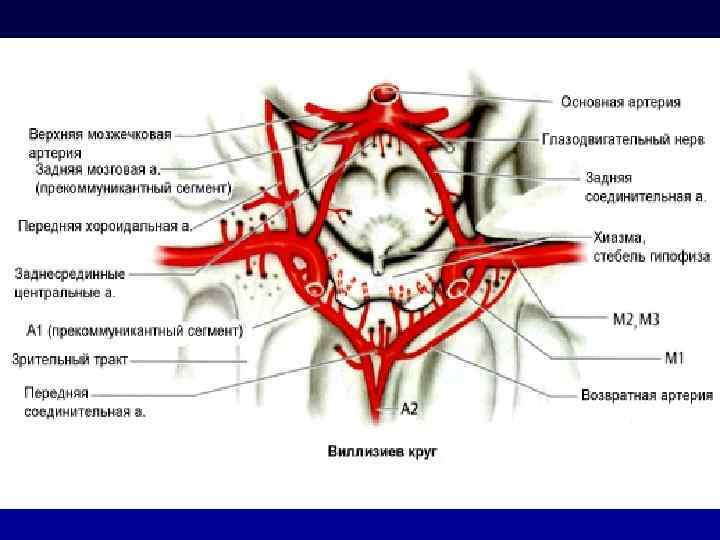
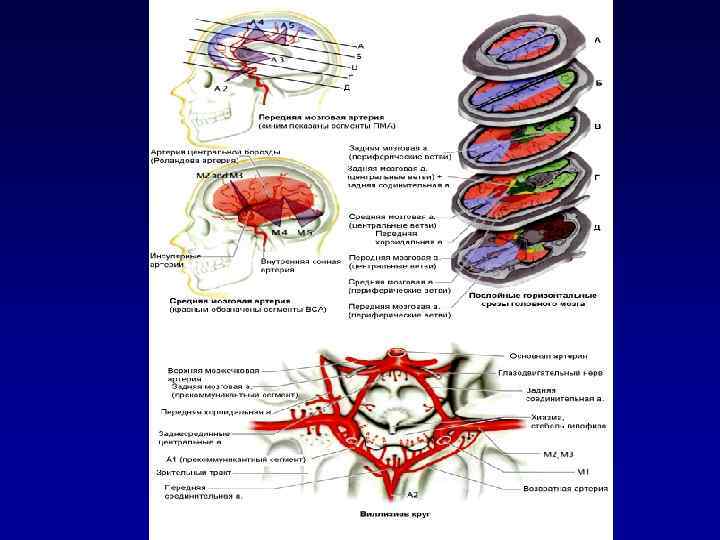
 Кровоснабжение головного мозга (1) -Каротидная система Вертебробазилярная система Внутренняя сонная артерия: -Передняя мозговая артерия. -Средняя мозговая а. -Задняя соединительная а.
Кровоснабжение головного мозга (1) -Каротидная система Вертебробазилярная система Внутренняя сонная артерия: -Передняя мозговая артерия. -Средняя мозговая а. -Задняя соединительная а.
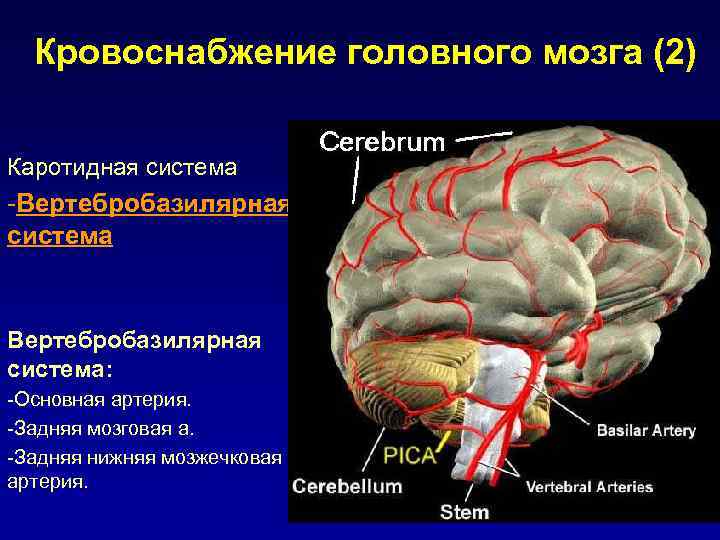
 Кровоснабжение головного мозга (2) Каротидная система -Вертебробазилярная система Вертебробазилярная система: -Основная артерия. -Задняя мозговая а. -Задняя нижняя мозжечковая артерия.
Кровоснабжение головного мозга (2) Каротидная система -Вертебробазилярная система Вертебробазилярная система: -Основная артерия. -Задняя мозговая а. -Задняя нижняя мозжечковая артерия.
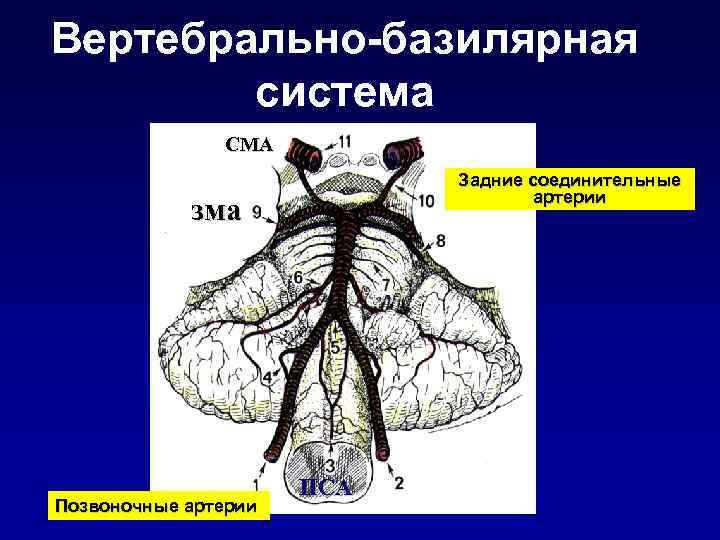
 Вертебрально-базилярная система СМА Задние соединительные артерии зма ПСА Позвоночные артерии
Вертебрально-базилярная система СМА Задние соединительные артерии зма ПСА Позвоночные артерии
 Факторы риска инсульта • Наследственная предрасположенность • Возраст немодифицируемые • Пол • Раса • Артериальная гипертония • Атеросклероз • Курение • ИБС, аритмии модифицируемые • Дислипидемия • Повышенная масса тела • Злоупотребление алкоголем • Недостаток физической активности • Антифосфолипидный синдром и др.
Факторы риска инсульта • Наследственная предрасположенность • Возраст немодифицируемые • Пол • Раса • Артериальная гипертония • Атеросклероз • Курение • ИБС, аритмии модифицируемые • Дислипидемия • Повышенная масса тела • Злоупотребление алкоголем • Недостаток физической активности • Антифосфолипидный синдром и др.
 Основные патогенетические факторы ОНМК по ишемическому типу морфологические изменения сосудов стенозы, окклюзии, расслоение стенки аномалии развития нарушение формы и конфигурации несостоятельность коллатерного кровотока нарушения системной гемодинамики изменения физико-химических свойств крови повышение коагуляционного потенциала крови гиперфибриногенемия изменения агрегационной способности клеток крови изменения вязкости крови изменениия белкового и электролитного профиля повышение чувствительности ткани мозга к ишемии
Основные патогенетические факторы ОНМК по ишемическому типу морфологические изменения сосудов стенозы, окклюзии, расслоение стенки аномалии развития нарушение формы и конфигурации несостоятельность коллатерного кровотока нарушения системной гемодинамики изменения физико-химических свойств крови повышение коагуляционного потенциала крови гиперфибриногенемия изменения агрегационной способности клеток крови изменения вязкости крови изменениия белкового и электролитного профиля повышение чувствительности ткани мозга к ишемии
 КРИТЕРИИ TOAST 1) Атеротромботический (поражение крупных артерий – 45 – 50 %) = Острая тромботическая окклюзия in situ; = Снижение кровотока дистальнее окклюзии или выраженного стеноза артерии; = Артерио-артериальная эмболия 2) Кардиоэмболия – 20 -30 % 3) Лакунарный инфаркт – 10 -25 % (атеросклероз или липогиалинолиз мелких артерий) 4) Инсульт другой известной этиологии 5) Инсульт неизвестной этиологии
КРИТЕРИИ TOAST 1) Атеротромботический (поражение крупных артерий – 45 – 50 %) = Острая тромботическая окклюзия in situ; = Снижение кровотока дистальнее окклюзии или выраженного стеноза артерии; = Артерио-артериальная эмболия 2) Кардиоэмболия – 20 -30 % 3) Лакунарный инфаркт – 10 -25 % (атеросклероз или липогиалинолиз мелких артерий) 4) Инсульт другой известной этиологии 5) Инсульт неизвестной этиологии
 Причины тромбообразования • деструктивные процессы в бляшке; • дисфункция эндотелия с развитием резкого снижения антитромбогенных свойств сосудистой стенки; • нарушения реологических свойств крови; • гемодинамические расстройства Эндотелиальная дисфункция
Причины тромбообразования • деструктивные процессы в бляшке; • дисфункция эндотелия с развитием резкого снижения антитромбогенных свойств сосудистой стенки; • нарушения реологических свойств крови; • гемодинамические расстройства Эндотелиальная дисфункция
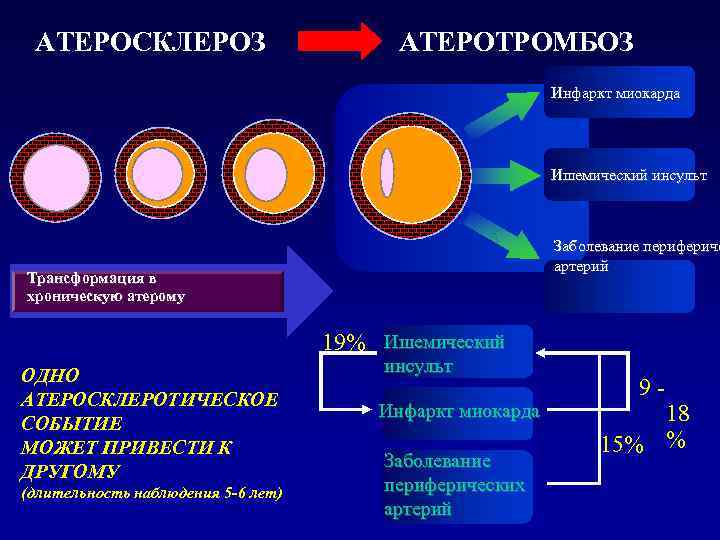
 АТЕРОСКЛЕРОЗ АТЕРОТРОМБОЗ Инфаркт миокарда Ишемический инсульт Заболевание перифериче артерий Трансформация в хроническую атерому 19% Ишемический ОДНО инсульт АТЕРОСКЛЕРОТИЧЕСКОЕ 9 - Инфаркт миокарда 18 СОБЫТИЕ МОЖЕТ ПРИВЕСТИ К 15% % Заболевание ДРУГОМУ (длительность наблюдения 5 -6 лет) периферических артерий
АТЕРОСКЛЕРОЗ АТЕРОТРОМБОЗ Инфаркт миокарда Ишемический инсульт Заболевание перифериче артерий Трансформация в хроническую атерому 19% Ишемический ОДНО инсульт АТЕРОСКЛЕРОТИЧЕСКОЕ 9 - Инфаркт миокарда 18 СОБЫТИЕ МОЖЕТ ПРИВЕСТИ К 15% % Заболевание ДРУГОМУ (длительность наблюдения 5 -6 лет) периферических артерий
 АТЕРОСКЛЕРОЗ КРУПНЫХ АРТЕРИЙ ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ l Наличие в анамнезе стенокардии, перемежающейся хромоты, транзиторных ишемических приступов в том же сосудистом бассейне l Пациент старше 60 лет l Полный каротидный синдром с развитием ишемии и инфаркта l Ишемия или инфаркт в бассейне ЗМА l Ишемия или инфаркт в зоне смежного кровообращения l Ишемия или инфаркт мозжечка
АТЕРОСКЛЕРОЗ КРУПНЫХ АРТЕРИЙ ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ l Наличие в анамнезе стенокардии, перемежающейся хромоты, транзиторных ишемических приступов в том же сосудистом бассейне l Пациент старше 60 лет l Полный каротидный синдром с развитием ишемии и инфаркта l Ишемия или инфаркт в бассейне ЗМА l Ишемия или инфаркт в зоне смежного кровообращения l Ишемия или инфаркт мозжечка
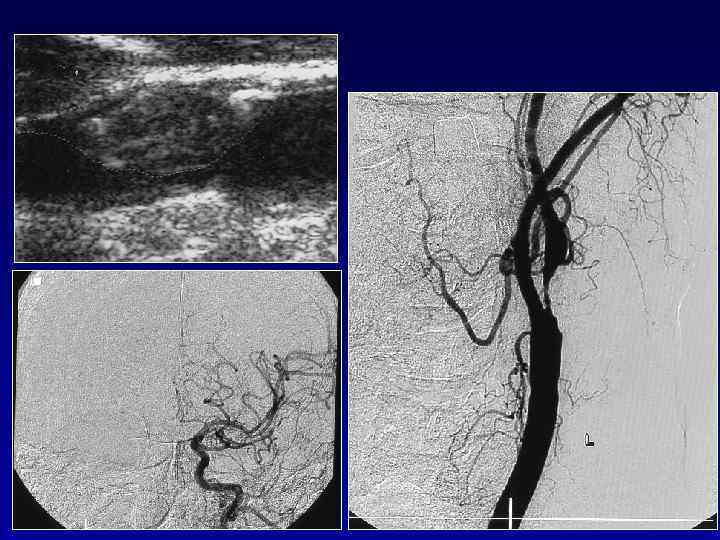
 АТЕРОСКЛЕРОЗ КРУПНЫХ АРТЕРИЙ ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ l Наличие шума над магистральными артериями (сонной, подключичной, позвоночной) или снижение пульса на сонных, лучевых артериях l УЗ признаки стеноза (> 50 %) «симптомной» артерии l Инфаркты, превышающие 1, 5 см в диаметре (по данным КТ или МРТ), рассматриваются как потенциально имеющие в основе атеросклероз крупной артерии l Исключение кардиоэмболии
АТЕРОСКЛЕРОЗ КРУПНЫХ АРТЕРИЙ ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ l Наличие шума над магистральными артериями (сонной, подключичной, позвоночной) или снижение пульса на сонных, лучевых артериях l УЗ признаки стеноза (> 50 %) «симптомной» артерии l Инфаркты, превышающие 1, 5 см в диаметре (по данным КТ или МРТ), рассматриваются как потенциально имеющие в основе атеросклероз крупной артерии l Исключение кардиоэмболии
 Клиническая картина атеротромботического инсульта • Постепенное (прогредиентное) развитие • Нарастание симптоматики • Часто развивается ночью или утром • Сочетается со стенозом магистральных артерий головы • ТИА в анамнезе • Очаги более 15 мм на МРТ (КТ) • Преобладает очаговый синдром
Клиническая картина атеротромботического инсульта • Постепенное (прогредиентное) развитие • Нарастание симптоматики • Часто развивается ночью или утром • Сочетается со стенозом магистральных артерий головы • ТИА в анамнезе • Очаги более 15 мм на МРТ (КТ) • Преобладает очаговый синдром
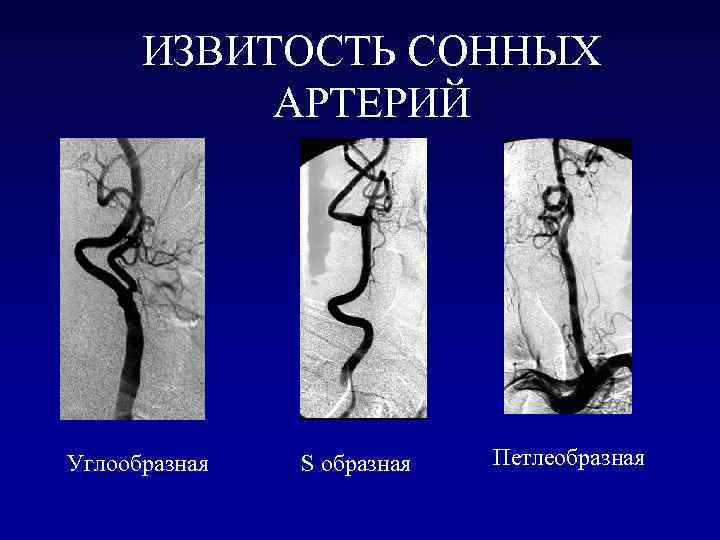
 ИЗВИТОСТЬ СОННЫХ АРТЕРИЙ Углообразная S образная Петлеобразная
ИЗВИТОСТЬ СОННЫХ АРТЕРИЙ Углообразная S образная Петлеобразная
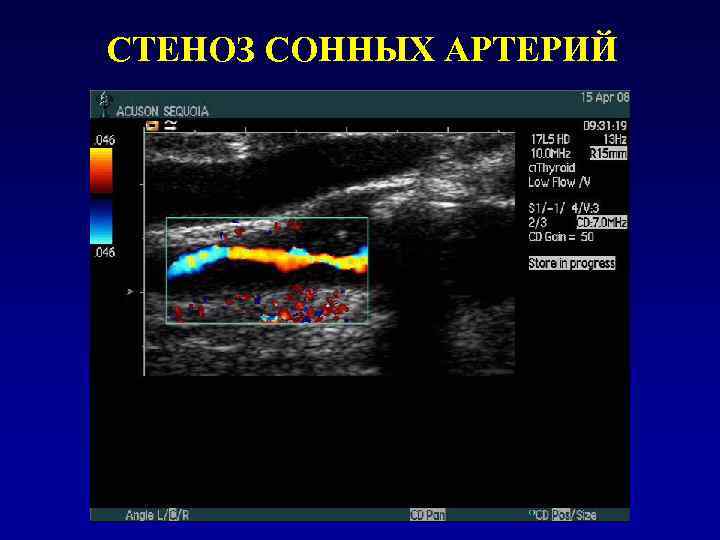
 СТЕНОЗ СОННЫХ АРТЕРИЙ
СТЕНОЗ СОННЫХ АРТЕРИЙ
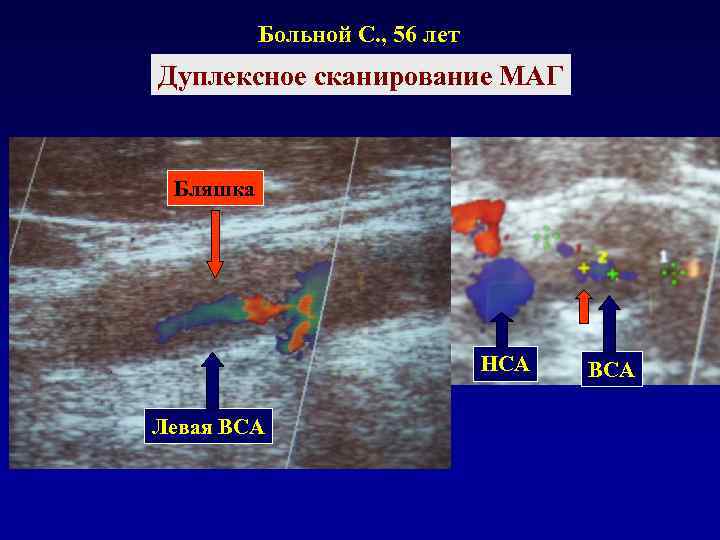
 Больной С. , 56 лет Дуплексное сканирование МАГ Бляшка НСА ВСА Левая ВСА
Больной С. , 56 лет Дуплексное сканирование МАГ Бляшка НСА ВСА Левая ВСА
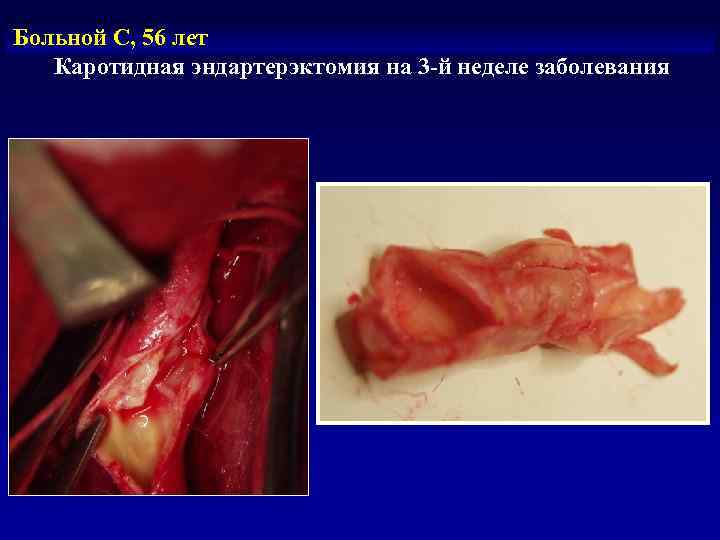
 Больной С, 56 лет Каротидная эндартерэктомия на 3 -й неделе заболевания
Больной С, 56 лет Каротидная эндартерэктомия на 3 -й неделе заболевания
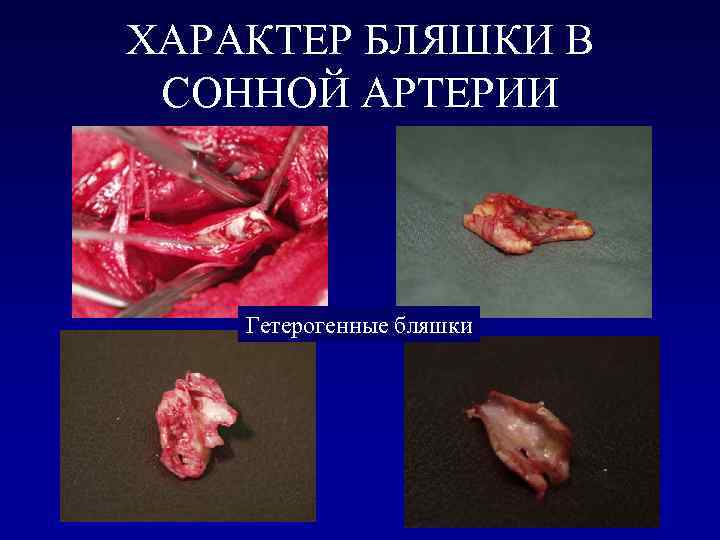
 ХАРАКТЕР БЛЯШКИ В СОННОЙ АРТЕРИИ Гетерогенные бляшки
ХАРАКТЕР БЛЯШКИ В СОННОЙ АРТЕРИИ Гетерогенные бляшки
 КАРДИОЭМБОЛИЯ l Как минимум один источник кардиогенной эмболии l Наличие в анамнезе транзиторного ишемического приступа, инсульта более чем в одном сосудистом бассейне или системной эмболии
КАРДИОЭМБОЛИЯ l Как минимум один источник кардиогенной эмболии l Наличие в анамнезе транзиторного ишемического приступа, инсульта более чем в одном сосудистом бассейне или системной эмболии
 Клиническая картина кардиоэмболического инсульта • Внезапное начало • Быстрое появление и нарастание симптоматики
Клиническая картина кардиоэмболического инсульта • Внезапное начало • Быстрое появление и нарастание симптоматики
 Источники кардиоэмболии l Шунтирование из правых отделов сердца в левые (парадоксальные венозные эмболии) = незаращенное овальное окно (19 -36 %) = дефект межпредсердной перегородки (МПП) = дефект межжелудочковой перегородки (МЖП) = легочная артерио-венозная мальформация l Левое предсердие = тромб (мерцательная аритмия, слабость синусового узла, аневризма МПП) = миксома и др. опухоли l Аортальный клапан = ревматический или инфекционный эндокардит = небактериальный (тромботический) эндокардит = эндокардит Либмана-Сакса = кальцинация клапана со стенозом / склерозом = сифилис = антифосфолипидный синдром = искусственный клапан сердца
Источники кардиоэмболии l Шунтирование из правых отделов сердца в левые (парадоксальные венозные эмболии) = незаращенное овальное окно (19 -36 %) = дефект межпредсердной перегородки (МПП) = дефект межжелудочковой перегородки (МЖП) = легочная артерио-венозная мальформация l Левое предсердие = тромб (мерцательная аритмия, слабость синусового узла, аневризма МПП) = миксома и др. опухоли l Аортальный клапан = ревматический или инфекционный эндокардит = небактериальный (тромботический) эндокардит = эндокардит Либмана-Сакса = кальцинация клапана со стенозом / склерозом = сифилис = антифосфолипидный синдром = искусственный клапан сердца
 Источники кардиоэмболии l Митральный клапан = ревматический или инфекционный эндокардит = небактериальный (тромботический) эндокардит = эндокардит Либмана-Сакса = кальцинация кольца = пролапс (2, 4 %) = антифосфолипидный синдром = искусственный клапан сердца (2 %) = фиброэластома папиллярных мышц l Левый желудочек = пристеночный тромбоз: острый инфаркт миокарда за несколько недель до инсульта, аневризма и участок акинезии, дилатационная кардиомиопатия, контузия миокарда (тупая травма грудной клетки), искусственное» сердце = миксома и др. опухоли = первичный оксалоз = паразитарная киста
Источники кардиоэмболии l Митральный клапан = ревматический или инфекционный эндокардит = небактериальный (тромботический) эндокардит = эндокардит Либмана-Сакса = кальцинация кольца = пролапс (2, 4 %) = антифосфолипидный синдром = искусственный клапан сердца (2 %) = фиброэластома папиллярных мышц l Левый желудочек = пристеночный тромбоз: острый инфаркт миокарда за несколько недель до инсульта, аневризма и участок акинезии, дилатационная кардиомиопатия, контузия миокарда (тупая травма грудной клетки), искусственное» сердце = миксома и др. опухоли = первичный оксалоз = паразитарная киста
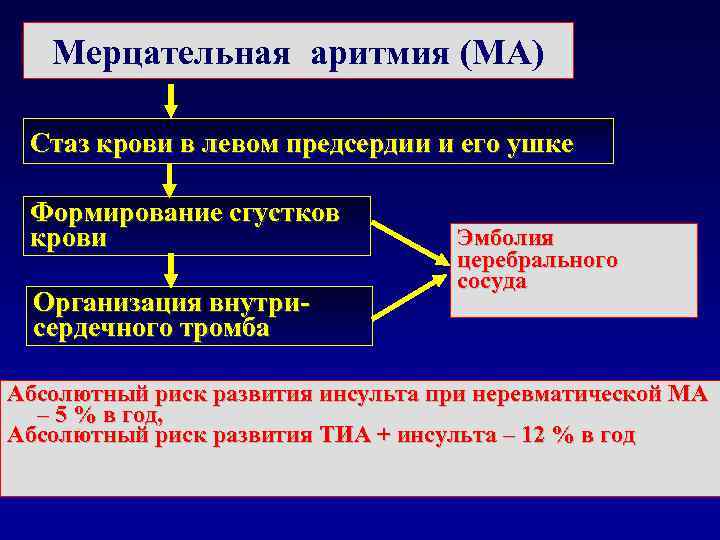
 Мерцательная аритмия (МА) Стаз крови в левом предсердии и его ушке Формирование сгустков крови Эмболия церебрального сосуда Организация внутри- сердечного тромба Абсолютный риск развития инсульта при неревматической МА – 5 % в год, Абсолютный риск развития ТИА + инсульта – 12 % в год
Мерцательная аритмия (МА) Стаз крови в левом предсердии и его ушке Формирование сгустков крови Эмболия церебрального сосуда Организация внутри- сердечного тромба Абсолютный риск развития инсульта при неревматической МА – 5 % в год, Абсолютный риск развития ТИА + инсульта – 12 % в год
 ЛАКУНАРНЫЙ ИНФАРКТ l Клинические проявления лакунарных синдромов l Отсутствие признаков поражения коры больших полушарий l Клинический диагноз подтверждает наличие в анамнезе сахарного диабета или гипертензии l По данным КТ или МРТ отсутствие отклонений от нормы или наличие очага поражения ствола мозга или субкортикального инфаркта диаметром менее 1, 5 см в одном полушарии l Отсутствие потенциальных источников эмболии l При обследовании крупных внечерепных артерий не должен быть обнаружен стеноз ипсилатеральной артерии, превышающий 50%
ЛАКУНАРНЫЙ ИНФАРКТ l Клинические проявления лакунарных синдромов l Отсутствие признаков поражения коры больших полушарий l Клинический диагноз подтверждает наличие в анамнезе сахарного диабета или гипертензии l По данным КТ или МРТ отсутствие отклонений от нормы или наличие очага поражения ствола мозга или субкортикального инфаркта диаметром менее 1, 5 см в одном полушарии l Отсутствие потенциальных источников эмболии l При обследовании крупных внечерепных артерий не должен быть обнаружен стеноз ипсилатеральной артерии, превышающий 50%
 ОСТРЫЙ ИНСУЛЬТ ДРУГОЙ ОПРЕДЕЛЕННОЙ ЭТИОЛОГИИ l Пациенты, у которых инсульт развился по одной из более редких причин, например: неатеросклеротические васкулопатии, артерииты, расслоение стенки артерии, тромбофилии l По данным КТ или МРТ – признаки острого ишемического инсульта любого размера и в любой области мозга
ОСТРЫЙ ИНСУЛЬТ ДРУГОЙ ОПРЕДЕЛЕННОЙ ЭТИОЛОГИИ l Пациенты, у которых инсульт развился по одной из более редких причин, например: неатеросклеротические васкулопатии, артерииты, расслоение стенки артерии, тромбофилии l По данным КТ или МРТ – признаки острого ишемического инсульта любого размера и в любой области мозга
 ОСТРЫЙ ИНСУЛЬТ ДРУГОЙ ОПРЕДЕЛЕННОЙ ЭТИОЛОГИИ l При диагностических исследованиях (анализ крови, артериография) должна быть выявлена одна из вышеперечисленных необычных причин инсульта l С помощью других методов исследования должны быть исключены вероятность сердечных источников эмболии и атеросклероз крупных артерий
ОСТРЫЙ ИНСУЛЬТ ДРУГОЙ ОПРЕДЕЛЕННОЙ ЭТИОЛОГИИ l При диагностических исследованиях (анализ крови, артериография) должна быть выявлена одна из вышеперечисленных необычных причин инсульта l С помощью других методов исследования должны быть исключены вероятность сердечных источников эмболии и атеросклероз крупных артерий
 Диссекция артерии Трещина интимы или срединной оболочки стенки артерии Кровотечение из стенки артерии Расслоение стенки артерии по длиннику и окружности Закупорка артерии ложным просветом или образующимся тромбом
Диссекция артерии Трещина интимы или срединной оболочки стенки артерии Кровотечение из стенки артерии Расслоение стенки артерии по длиннику и окружности Закупорка артерии ложным просветом или образующимся тромбом
 Причины диссекции артерии l СПОНТАННАЯ: = наследственные дефекты коллагена = точковая мутация в гене проколлагена = синдром Марфана, l ТРАВМАТИЧЕСКАЯ = спортивная и хлыстовая травма, = резкие повороты и запрокидывание головы, = ятрогения (ангиография, мануальная терапия)
Причины диссекции артерии l СПОНТАННАЯ: = наследственные дефекты коллагена = точковая мутация в гене проколлагена = синдром Марфана, l ТРАВМАТИЧЕСКАЯ = спортивная и хлыстовая травма, = резкие повороты и запрокидывание головы, = ятрогения (ангиография, мануальная терапия)
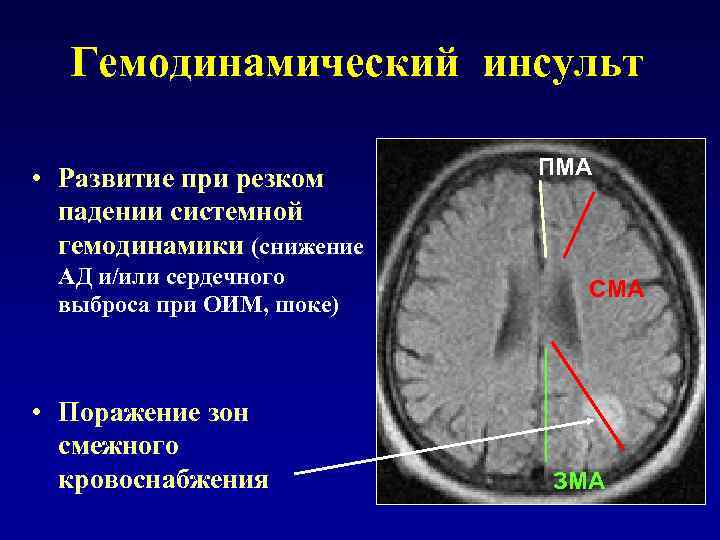
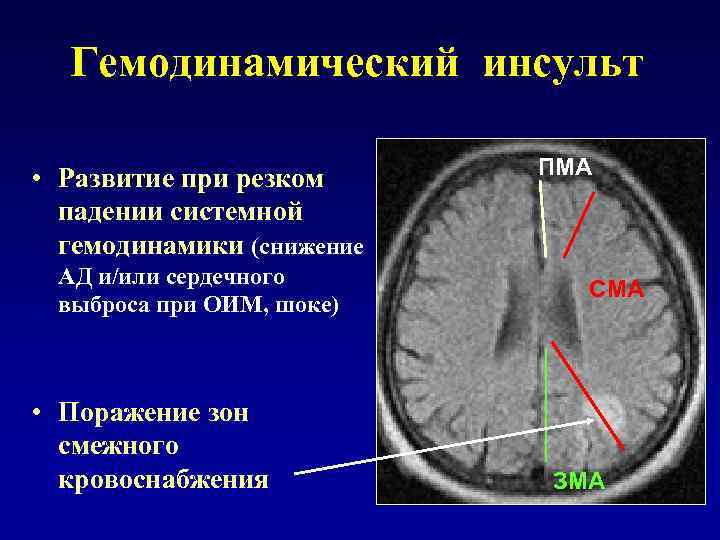
 Гемодинамический инсульт • Развитие при резком ПМА падении системной гемодинамики (снижение АД и/или сердечного СМА выброса при ОИМ, шоке) • Поражение зон смежного кровоснабжения ЗМА
Гемодинамический инсульт • Развитие при резком ПМА падении системной гемодинамики (снижение АД и/или сердечного СМА выброса при ОИМ, шоке) • Поражение зон смежного кровоснабжения ЗМА
 Гемодинамический инсульт • Развитие при резком ПМА падении системной гемодинамики (снижение АД и/или сердечного СМА выброса при ОИМ, шоке) • Поражение зон смежного кровоснабжения ЗМА
Гемодинамический инсульт • Развитие при резком ПМА падении системной гемодинамики (снижение АД и/или сердечного СМА выброса при ОИМ, шоке) • Поражение зон смежного кровоснабжения ЗМА
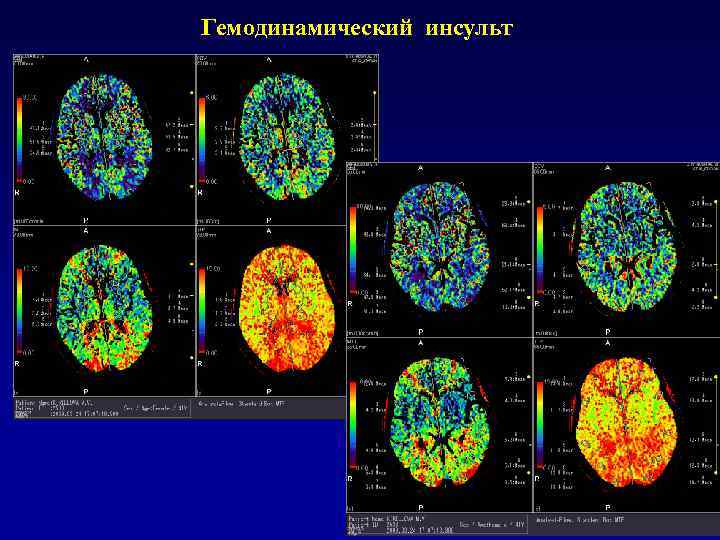
 Гемодинамический инсульт
Гемодинамический инсульт
 ТРОМБОФИЛИИ – группа заболеваний крови, при которых характерны повторные тромбозы вен, реже – артерий, т. е. имеется предрасположенность к гиперкоагуляции
ТРОМБОФИЛИИ – группа заболеваний крови, при которых характерны повторные тромбозы вен, реже – артерий, т. е. имеется предрасположенность к гиперкоагуляции
 Причины тромбофилий l Антифосфолипидный синдром, l Наследственная недостаточность естественных ингибиторов свертывания (антитромбина III, протеина С, протеина S), l Мутации в генах факторов свертывания: = фактора Лейдена V (1691 G/A) – резистентность к активированному протеину С, = протромбина (фактора II; 20210 G/A), l Наследственные нарушения фибринолиза (дефицит или патология плазминогена, PAI, TAFI), l Истинная полицитемия, l Эссенциальная тромбоцитопения, l Гепарин-индуцированная тромбоцитопения, l Серповидноклеточная анемия, l Парапротеинемии, l Тромботическая тромбоцитопеническая пурпура, l Рак, l Нефротический синдром, l Беременность и роды.
Причины тромбофилий l Антифосфолипидный синдром, l Наследственная недостаточность естественных ингибиторов свертывания (антитромбина III, протеина С, протеина S), l Мутации в генах факторов свертывания: = фактора Лейдена V (1691 G/A) – резистентность к активированному протеину С, = протромбина (фактора II; 20210 G/A), l Наследственные нарушения фибринолиза (дефицит или патология плазминогена, PAI, TAFI), l Истинная полицитемия, l Эссенциальная тромбоцитопения, l Гепарин-индуцированная тромбоцитопения, l Серповидноклеточная анемия, l Парапротеинемии, l Тромботическая тромбоцитопеническая пурпура, l Рак, l Нефротический синдром, l Беременность и роды.
 ИНСУЛЬТ НЕИЗВЕСТНОЙ ЭТИОЛОГИИ К этой категории относятся пациенты с двумя или более возможными причинами инсульта, когда врач не может поставить окончательный диагноз. Например, пациент с фибрилляцией предсердий и ипсилатеральным стенозом, превышающим 50%.
ИНСУЛЬТ НЕИЗВЕСТНОЙ ЭТИОЛОГИИ К этой категории относятся пациенты с двумя или более возможными причинами инсульта, когда врач не может поставить окончательный диагноз. Например, пациент с фибрилляцией предсердий и ипсилатеральным стенозом, превышающим 50%.
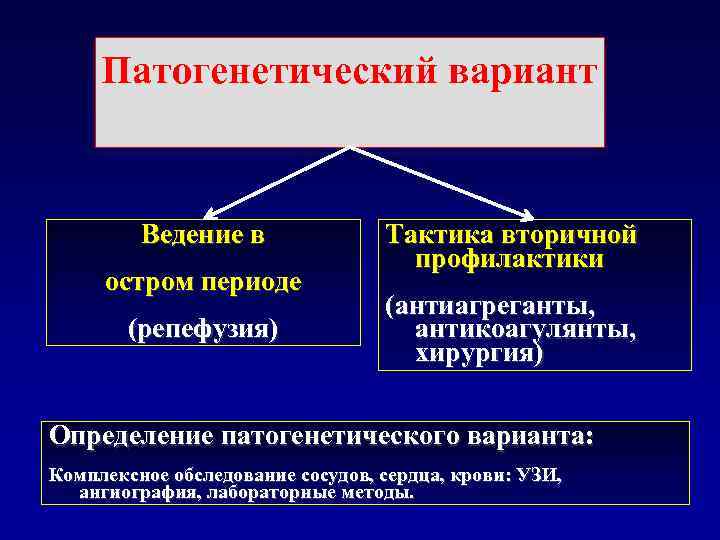
 Патогенетический вариант Ведение в Тактика вторичной профилактики остром периоде (антиагреганты, (репефузия) антикоагулянты, хирургия) Определение патогенетического варианта: Комплексное обследование сосудов, сердца, крови: УЗИ, ангиография, лабораторные методы.
Патогенетический вариант Ведение в Тактика вторичной профилактики остром периоде (антиагреганты, (репефузия) антикоагулянты, хирургия) Определение патогенетического варианта: Комплексное обследование сосудов, сердца, крови: УЗИ, ангиография, лабораторные методы.
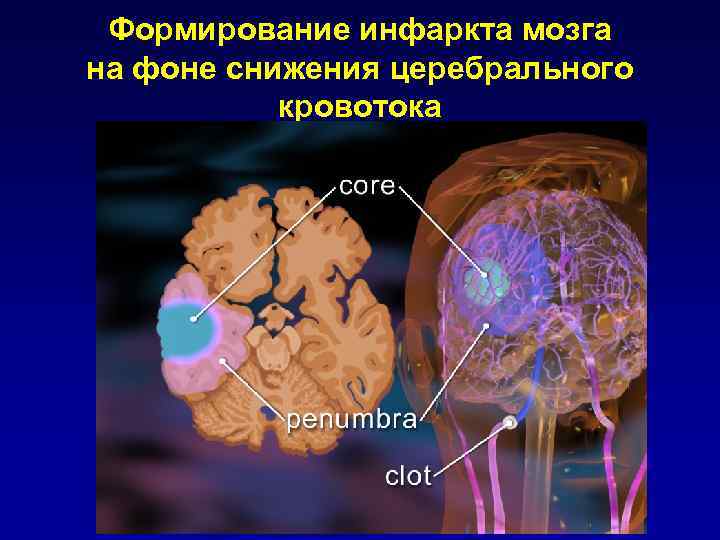
 Формирование инфаркта мозга на фоне снижения церебрального кровотока
Формирование инфаркта мозга на фоне снижения церебрального кровотока
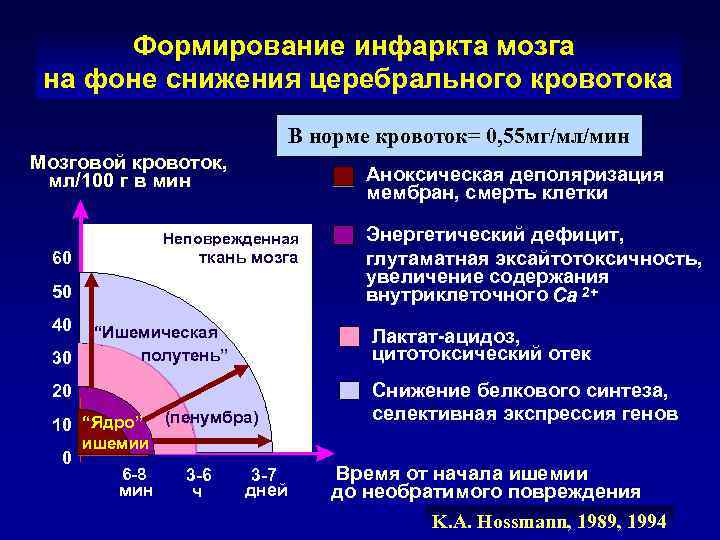
 Формирование инфаркта мозга на фоне снижения церебрального кровотока В норме кровоток= 0, 55 мг/мл/мин Мозговой кровоток, мл/100 г в мин Аноксическая деполяризация мембран, смерть клетки Неповрежденная Энергетический дефицит, 60 ткань мозга глутаматная эксайтотоксичность, увеличение содержания 50 внутриклеточного Са 2+ 40 “Ишемическая Лактат-ацидоз, 30 полутень” цитотоксический отек 20 Снижение белкового синтеза, (пенумбра) селективная экспрессия генов 10 “Ядро” ишемии 0 6 -8 3 -6 3 -7 Время от начала ишемии мин ч дней до необратимого повреждения K. A. Hossmann, 1989, 1994
Формирование инфаркта мозга на фоне снижения церебрального кровотока В норме кровоток= 0, 55 мг/мл/мин Мозговой кровоток, мл/100 г в мин Аноксическая деполяризация мембран, смерть клетки Неповрежденная Энергетический дефицит, 60 ткань мозга глутаматная эксайтотоксичность, увеличение содержания 50 внутриклеточного Са 2+ 40 “Ишемическая Лактат-ацидоз, 30 полутень” цитотоксический отек 20 Снижение белкового синтеза, (пенумбра) селективная экспрессия генов 10 “Ядро” ишемии 0 6 -8 3 -6 3 -7 Время от начала ишемии мин ч дней до необратимого повреждения K. A. Hossmann, 1989, 1994
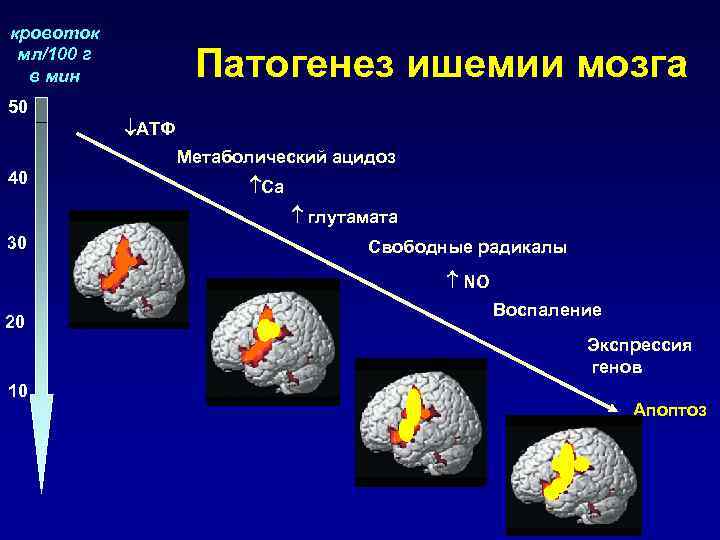
 кровоток мл/100 г в мин Патогенез ишемии мозга 50 АТФ Метаболический ацидоз 40 Ca глутамата 30 Свободные радикалы NO Воспаление 20 Экспрессия генов 10 Апоптоз
кровоток мл/100 г в мин Патогенез ишемии мозга 50 АТФ Метаболический ацидоз 40 Ca глутамата 30 Свободные радикалы NO Воспаление 20 Экспрессия генов 10 Апоптоз
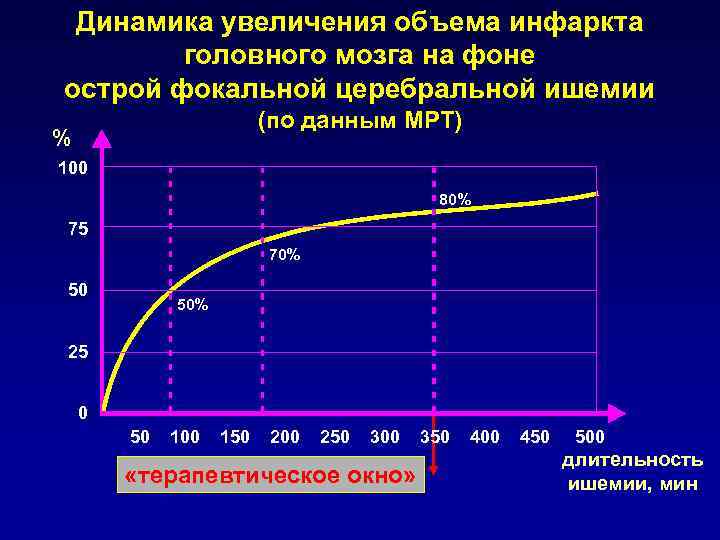
 Динамика увеличения объема инфаркта головного мозга на фоне острой фокальной церебральной ишемии (по данным МРТ) % 100 80% 75 70% 50 50% 25 0 50 100 150 200 250 300 350 400 450 500 длительность «терапевтическое окно» ишемии, мин
Динамика увеличения объема инфаркта головного мозга на фоне острой фокальной церебральной ишемии (по данным МРТ) % 100 80% 75 70% 50 50% 25 0 50 100 150 200 250 300 350 400 450 500 длительность «терапевтическое окно» ишемии, мин
 Клиническая картина ишемического инсульта - ОБЩЕМОЗГОВЫЕ СИМПТОМЫ (нарушение сознания, головная боль, головокружение, тошнота, рвота, судороги) - МЕНИНГЕАЛЬНЫЙ СИНДРОМ (симптомы раздражения мозговых оболочек) - ОЧАГОВЫЕ СИМПТОМЫ (парезы, параличи, нарушение чувствительности и координаторных функций…)
Клиническая картина ишемического инсульта - ОБЩЕМОЗГОВЫЕ СИМПТОМЫ (нарушение сознания, головная боль, головокружение, тошнота, рвота, судороги) - МЕНИНГЕАЛЬНЫЙ СИНДРОМ (симптомы раздражения мозговых оболочек) - ОЧАГОВЫЕ СИМПТОМЫ (парезы, параличи, нарушение чувствительности и координаторных функций…)
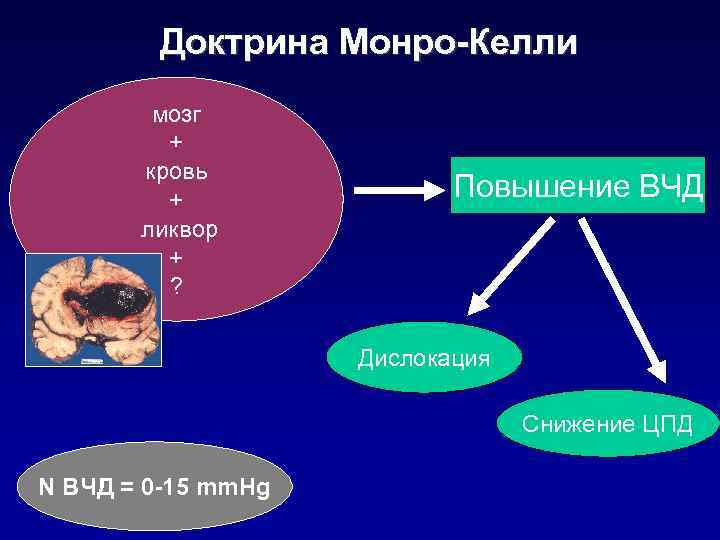
 Доктрина Монро-Келли мозг + кровь + Повышение ВЧД ликвор + ? Дислокация Снижение ЦПД N ВЧД = 0 -15 mm. Hg
Доктрина Монро-Келли мозг + кровь + Повышение ВЧД ликвор + ? Дислокация Снижение ЦПД N ВЧД = 0 -15 mm. Hg
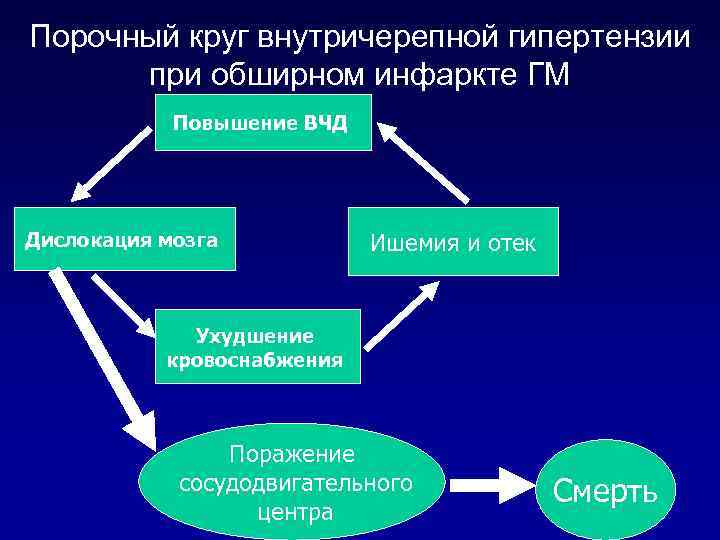
 Порочный круг внутричерепной гипертензии при обширном инфаркте ГМ Повышение ВЧД Дислокация мозга Ишемия и отек Ухудшение кровоснабжения Поражение сосудодвигательного Смерть центра
Порочный круг внутричерепной гипертензии при обширном инфаркте ГМ Повышение ВЧД Дислокация мозга Ишемия и отек Ухудшение кровоснабжения Поражение сосудодвигательного Смерть центра
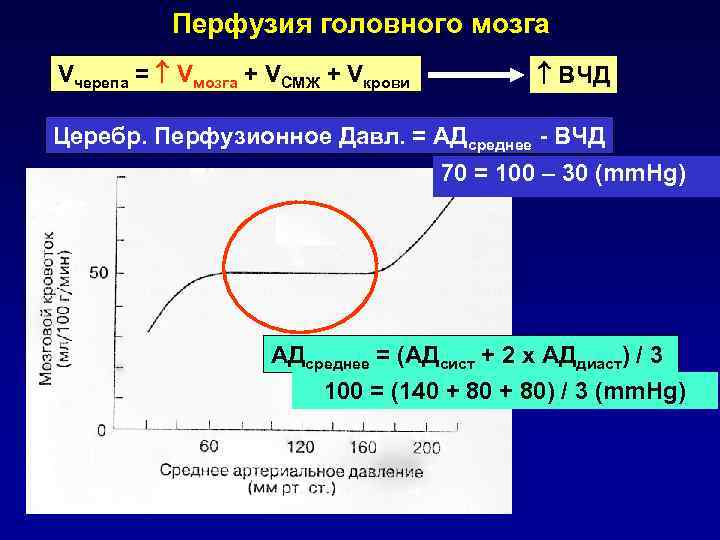
 Перфузия головного мозга Vчерепа = Vмозга + VСМЖ + Vкрови ВЧД Церебр. Перфузионное Давл. = АДсреднее - ВЧД 70 = 100 – 30 (mm. Hg) АДсреднее = (АДсист + 2 х АДдиаст) / 3 100 = (140 + 80) / 3 (mm. Hg)
Перфузия головного мозга Vчерепа = Vмозга + VСМЖ + Vкрови ВЧД Церебр. Перфузионное Давл. = АДсреднее - ВЧД 70 = 100 – 30 (mm. Hg) АДсреднее = (АДсист + 2 х АДдиаст) / 3 100 = (140 + 80) / 3 (mm. Hg)
 Классификация расстройств уровня сознания по А. Н. Коновалову – Оглушение • Умеренное • Глубокое – Сопор – Кома • Умеренная • Глубокая • Запредельная
Классификация расстройств уровня сознания по А. Н. Коновалову – Оглушение • Умеренное • Глубокое – Сопор – Кома • Умеренная • Глубокая • Запредельная
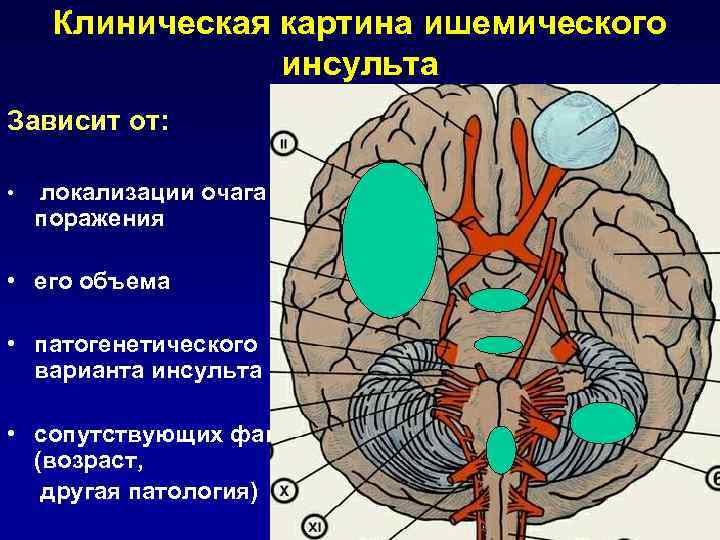
 Клиническая картина ишемического инсульта Зависит от: • локализации очага поражения • его объема • патогенетического варианта инсульта • сопутствующих факторов (возраст, другая патология)
Клиническая картина ишемического инсульта Зависит от: • локализации очага поражения • его объема • патогенетического варианта инсульта • сопутствующих факторов (возраст, другая патология)
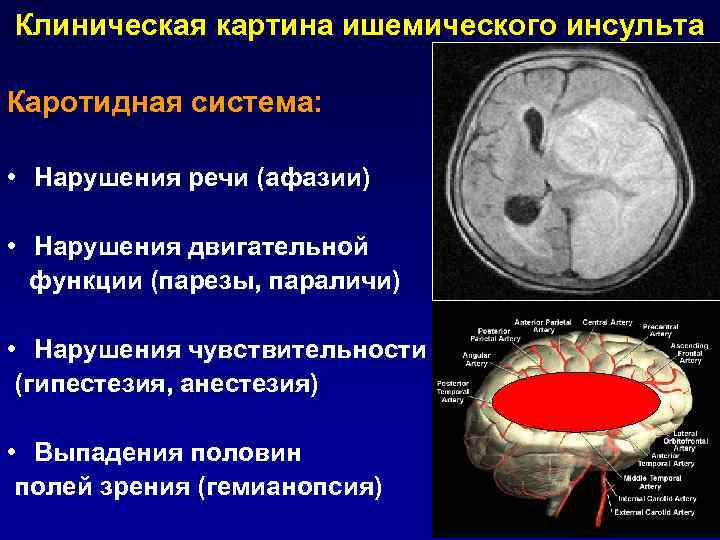
 Клиническая картина ишемического инсульта Каротидная система: • Нарушения речи (афазии) • Нарушения двигательной функции (парезы, параличи) • Нарушения чувствительности (гипестезия, анестезия) • Выпадения половин полей зрения (гемианопсия)
Клиническая картина ишемического инсульта Каротидная система: • Нарушения речи (афазии) • Нарушения двигательной функции (парезы, параличи) • Нарушения чувствительности (гипестезия, анестезия) • Выпадения половин полей зрения (гемианопсия)
 Клиническая картина ишемического инсульта Очаговые симптомы: Каротидная система Инсульт в бассейне средней мозговой артерии Поза Вернике-Манна ( «рука просит, нога косит» )
Клиническая картина ишемического инсульта Очаговые симптомы: Каротидная система Инсульт в бассейне средней мозговой артерии Поза Вернике-Манна ( «рука просит, нога косит» )
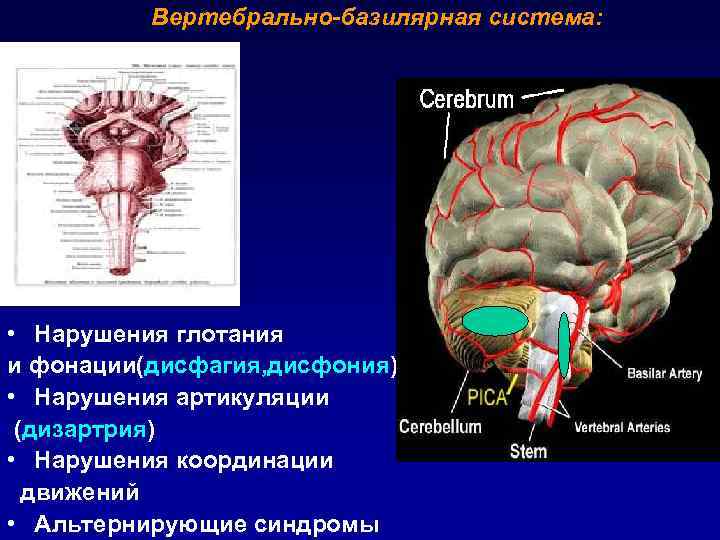
 Вертебрально-базилярная система: • Нарушения глотания и фонации(дисфагия, дисфония) • Нарушения артикуляции (дизартрия) • Нарушения координации движений • Альтернирующие синдромы
Вертебрально-базилярная система: • Нарушения глотания и фонации(дисфагия, дисфония) • Нарушения артикуляции (дизартрия) • Нарушения координации движений • Альтернирующие синдромы
 л. ЗМА Р 1 ОА ПА V 2
л. ЗМА Р 1 ОА ПА V 2
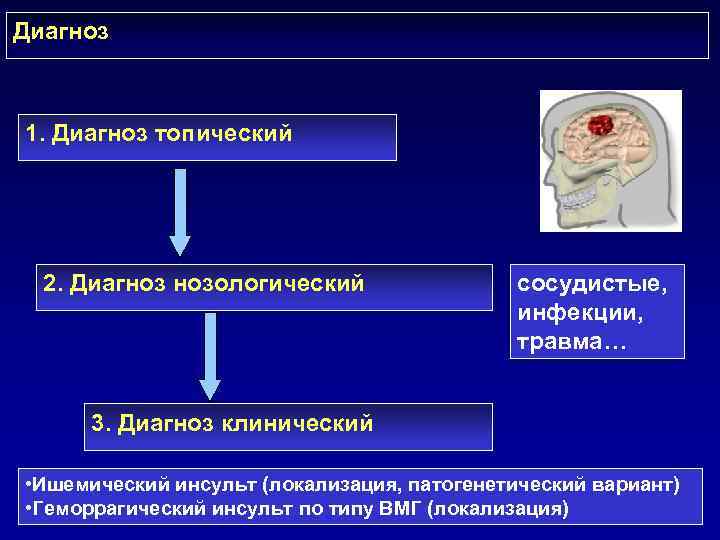
 Диагноз 1. Диагноз топический 2. Диагноз нозологический сосудистые, инфекции, травма… 3. Диагноз клинический • Ишемический инсульт (локализация, патогенетический вариант) • Геморрагический инсульт по типу ВМГ (локализация)
Диагноз 1. Диагноз топический 2. Диагноз нозологический сосудистые, инфекции, травма… 3. Диагноз клинический • Ишемический инсульт (локализация, патогенетический вариант) • Геморрагический инсульт по типу ВМГ (локализация)
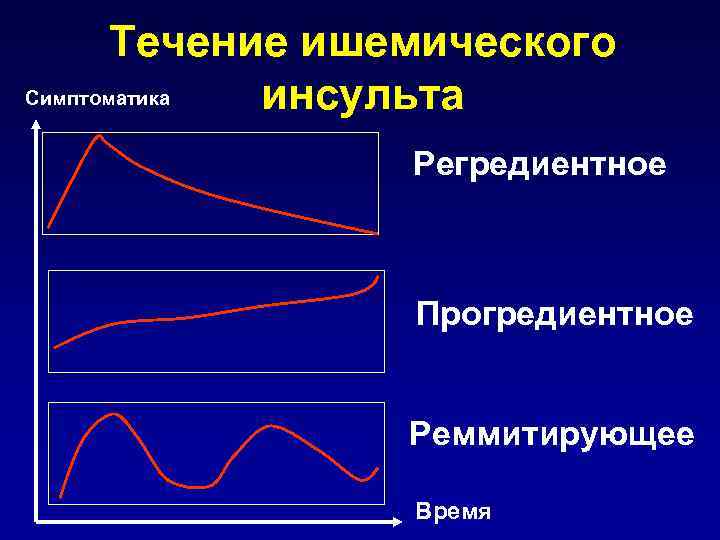
 Течение ишемического Симптоматика инсульта Регредиентное Прогредиентное Реммитирующее Время
Течение ишемического Симптоматика инсульта Регредиентное Прогредиентное Реммитирующее Время
 ТЕЧЕНИЕ ИНСУЛЬТА • Острейший период – 3 -7 дней • Острый период – до 21 -х суток • Ранний восстановительный период – 21 сут. – 6 мес. • Поздний восстановительный период – 6 мес. – 2 года
ТЕЧЕНИЕ ИНСУЛЬТА • Острейший период – 3 -7 дней • Острый период – до 21 -х суток • Ранний восстановительный период – 21 сут. – 6 мес. • Поздний восстановительный период – 6 мес. – 2 года
 Диагностика ишемического инсульта I. Лабораторная диагностика • ОАК, б/х крови • Коагулограмма (МНО, АЧТВ, фибриноген) • Агрегация тромбоцитов; • Исследование липидного спектра крови; • Исследования уровня глюкозы крови; • Определение антифосфолипидных АТ и т. д.
Диагностика ишемического инсульта I. Лабораторная диагностика • ОАК, б/х крови • Коагулограмма (МНО, АЧТВ, фибриноген) • Агрегация тромбоцитов; • Исследование липидного спектра крови; • Исследования уровня глюкозы крови; • Определение антифосфолипидных АТ и т. д.
 Диагностика ишемического инсульта Инструментальная диагностика • Нейровизуализация (КТ; МРТ) – золотой стандарт инструментальной диагностики! II. Сосудистые методы: • Цифровая R-контрастная ангиография • КТА • МРА • Дуплексное сканирование МАГ; • ТКДГ МАГ; III. Исследование сердца: • ЭКГ; холтер-ЭКГ • Эхо-КГ (вкл. чреспищеводное иссл. ); Эхо-ЭГ;
Диагностика ишемического инсульта Инструментальная диагностика • Нейровизуализация (КТ; МРТ) – золотой стандарт инструментальной диагностики! II. Сосудистые методы: • Цифровая R-контрастная ангиография • КТА • МРА • Дуплексное сканирование МАГ; • ТКДГ МАГ; III. Исследование сердца: • ЭКГ; холтер-ЭКГ • Эхо-КГ (вкл. чреспищеводное иссл. ); Эхо-ЭГ;
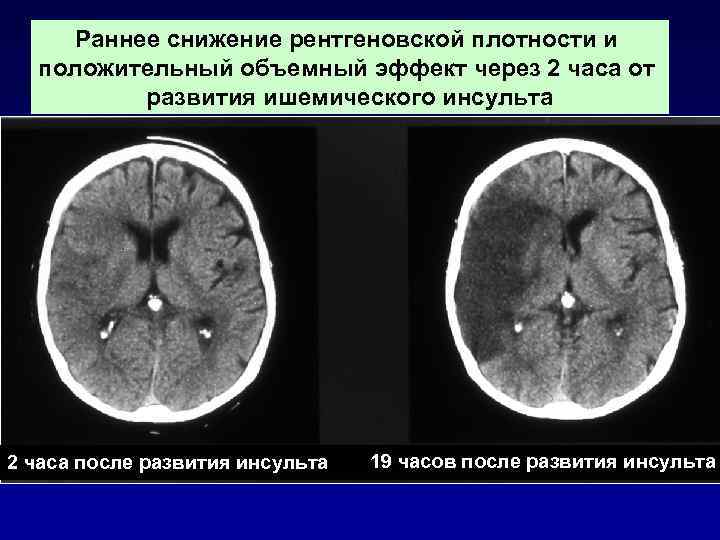
 Раннее снижение рентгеновской плотности и положительный объемный эффект через 2 часа от развития ишемического инсульта 2 часа после развития инсульта 19 часов после развития инсульта
Раннее снижение рентгеновской плотности и положительный объемный эффект через 2 часа от развития ишемического инсульта 2 часа после развития инсульта 19 часов после развития инсульта
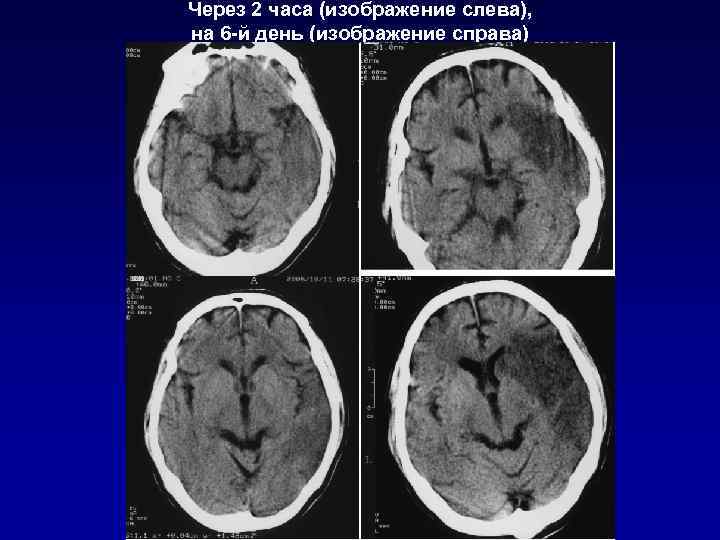
 Через 2 часа (изображение слева), на 6 -й день (изображение справа)
Через 2 часа (изображение слева), на 6 -й день (изображение справа)
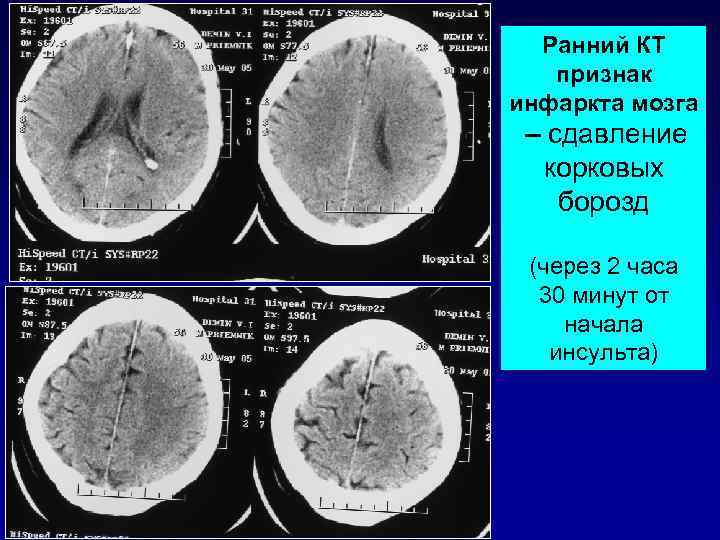
 Ранний КТ признак инфаркта мозга – сдавление корковых борозд (через 2 часа 30 минут от начала инсульта)
Ранний КТ признак инфаркта мозга – сдавление корковых борозд (через 2 часа 30 минут от начала инсульта)
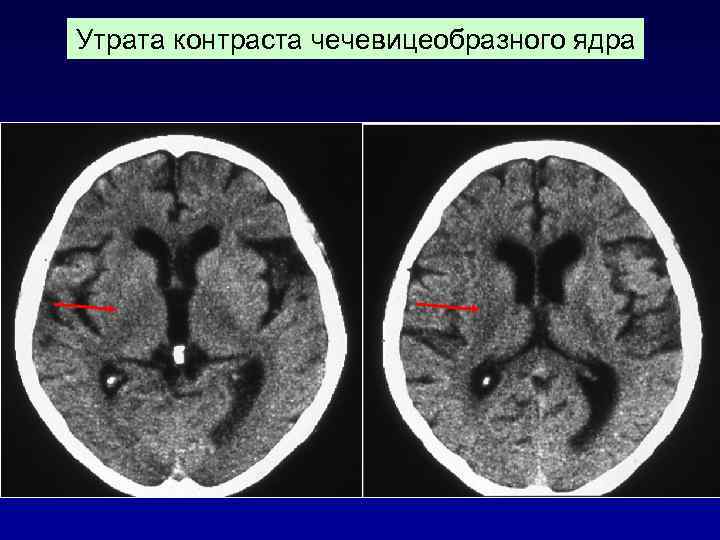
 Утрата контраста чечевицеобразного ядра
Утрата контраста чечевицеобразного ядра
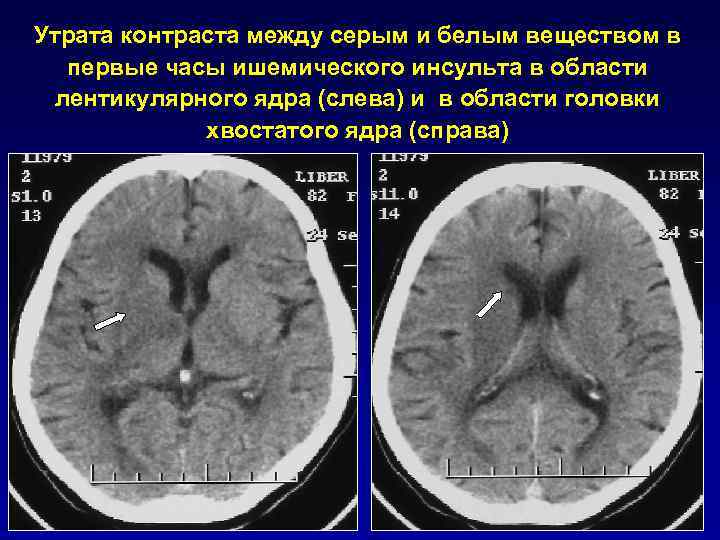
 Утрата контраста между серым и белым веществом в первые часы ишемического инсульта в области лентикулярного ядра (слева) и в области головки хвостатого ядра (справа)
Утрата контраста между серым и белым веществом в первые часы ишемического инсульта в области лентикулярного ядра (слева) и в области головки хвостатого ядра (справа)
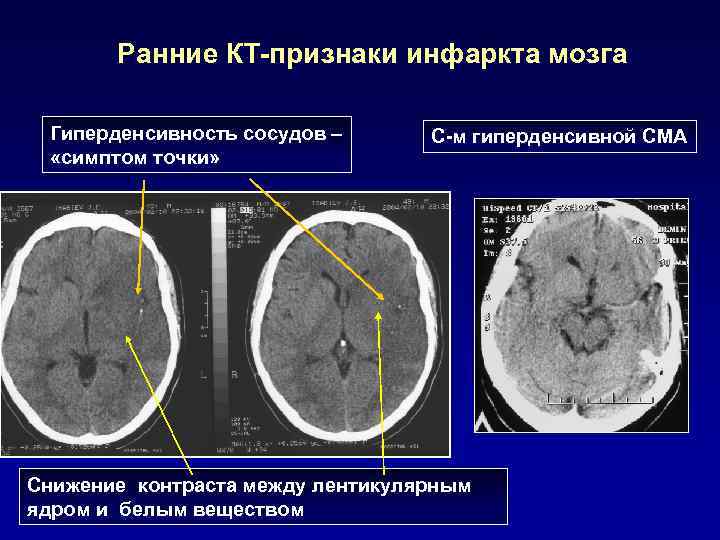
 Ранние КТ-признаки инфаркта мозга Гиперденсивность сосудов – С-м гиперденсивной СМА «симптом точки» Снижение контраста между лентикулярным ядром и белым веществом
Ранние КТ-признаки инфаркта мозга Гиперденсивность сосудов – С-м гиперденсивной СМА «симптом точки» Снижение контраста между лентикулярным ядром и белым веществом
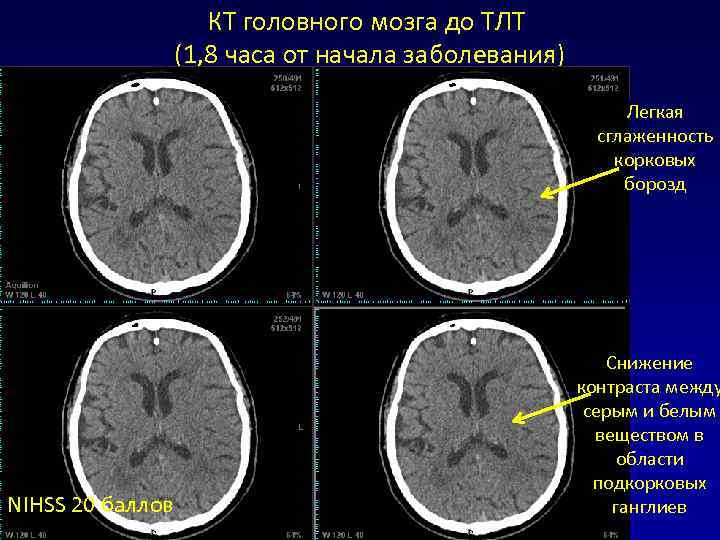
 КТ головного мозга до ТЛТ (1, 8 часа от начала заболевания) Легкая сглаженность корковых борозд Снижение контраста между серым и белым веществом в области подкорковых NIHSS 20 баллов ганглиев
КТ головного мозга до ТЛТ (1, 8 часа от начала заболевания) Легкая сглаженность корковых борозд Снижение контраста между серым и белым веществом в области подкорковых NIHSS 20 баллов ганглиев
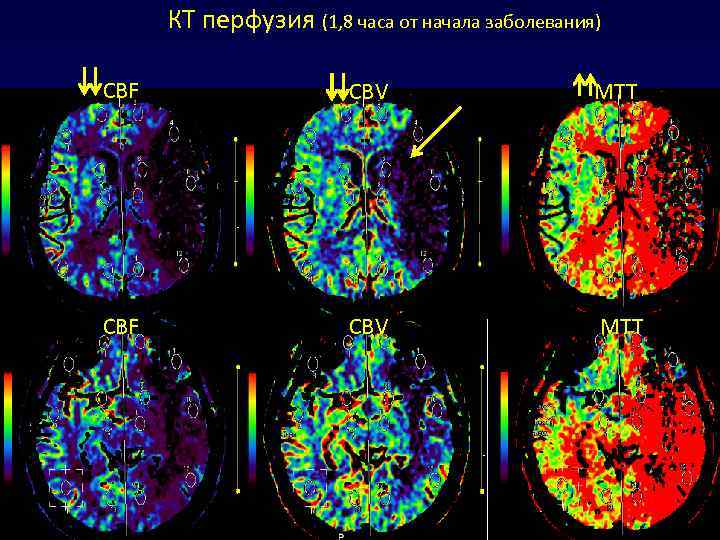
 КТ перфузия (1, 8 часа от начала заболевания) CBF CBV MTT
КТ перфузия (1, 8 часа от начала заболевания) CBF CBV MTT
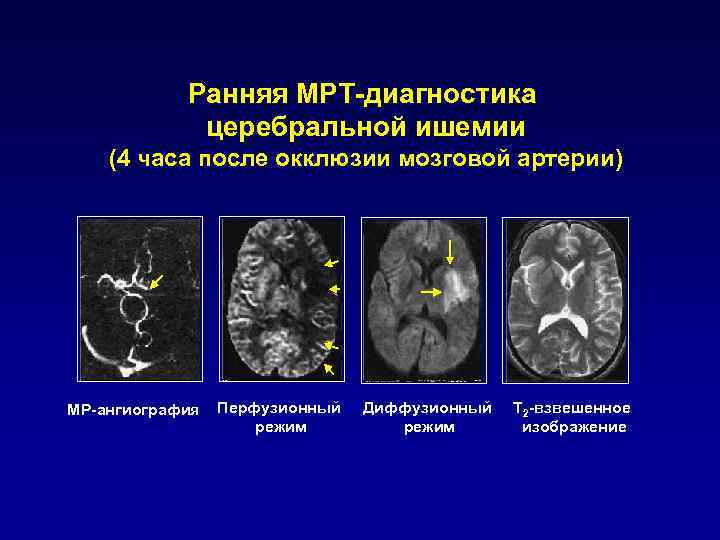
 Ранняя МРТ-диагностика церебральной ишемии (4 часа после окклюзии мозговой артерии) МР-ангиография Перфузионный Диффузионный Т 2 -взвешенное режим изображение
Ранняя МРТ-диагностика церебральной ишемии (4 часа после окклюзии мозговой артерии) МР-ангиография Перфузионный Диффузионный Т 2 -взвешенное режим изображение
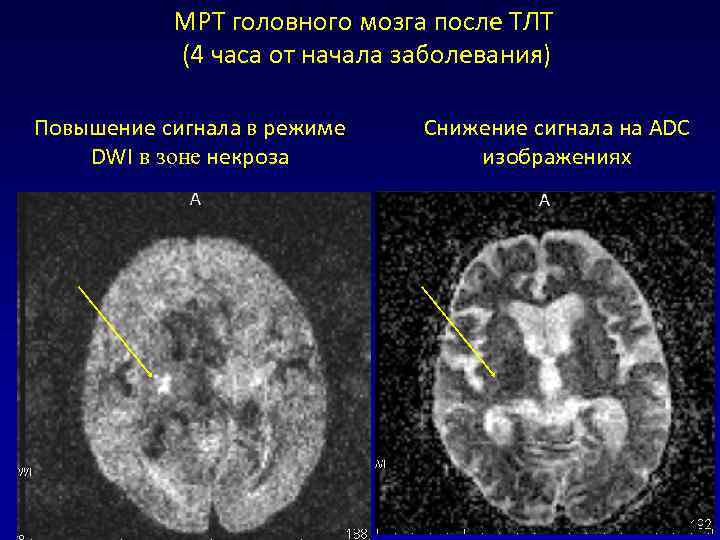
 МРТ головного мозга после ТЛТ (4 часа от начала заболевания) Повышение сигнала в режиме Снижение сигнала на ADC DWI в зоне некроза изображениях
МРТ головного мозга после ТЛТ (4 часа от начала заболевания) Повышение сигнала в режиме Снижение сигнала на ADC DWI в зоне некроза изображениях
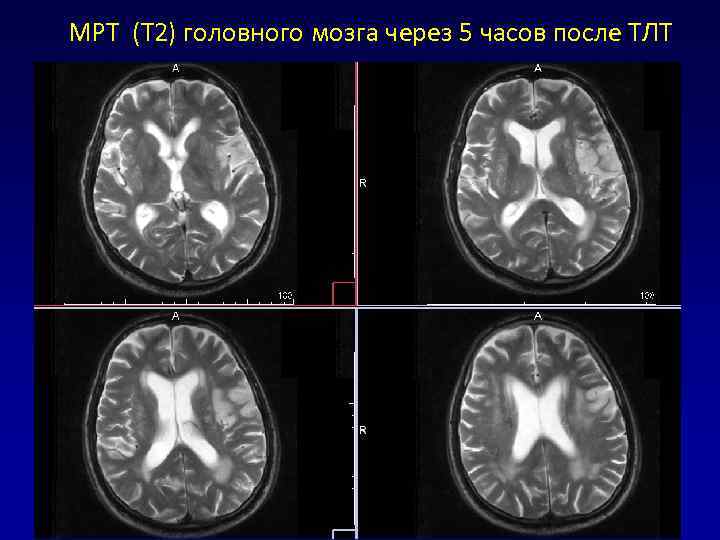
 МРТ (Т 2) головного мозга через 5 часов после ТЛТ
МРТ (Т 2) головного мозга через 5 часов после ТЛТ
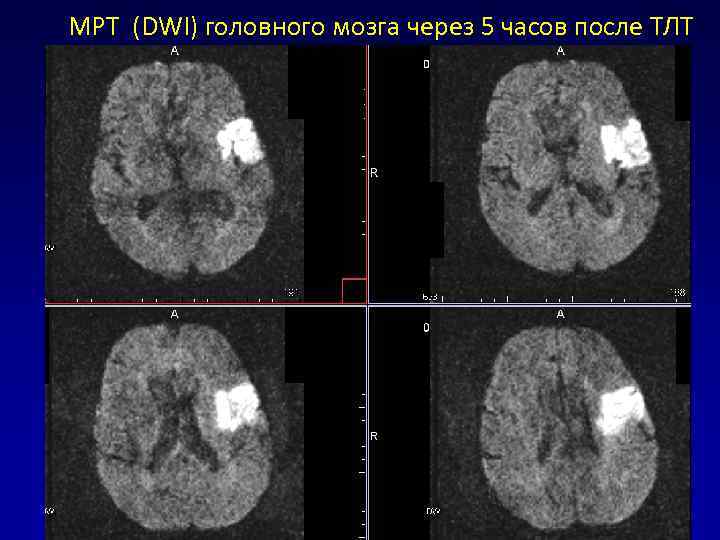
 МРТ (DWI) головного мозга через 5 часов после ТЛТ
МРТ (DWI) головного мозга через 5 часов после ТЛТ
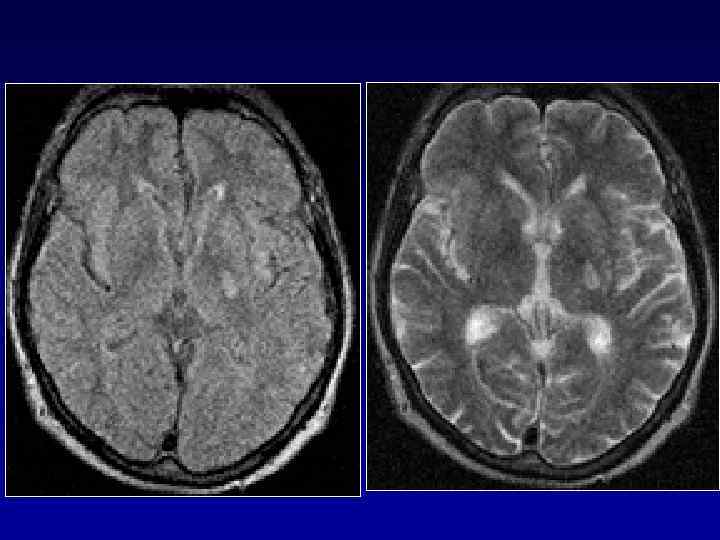
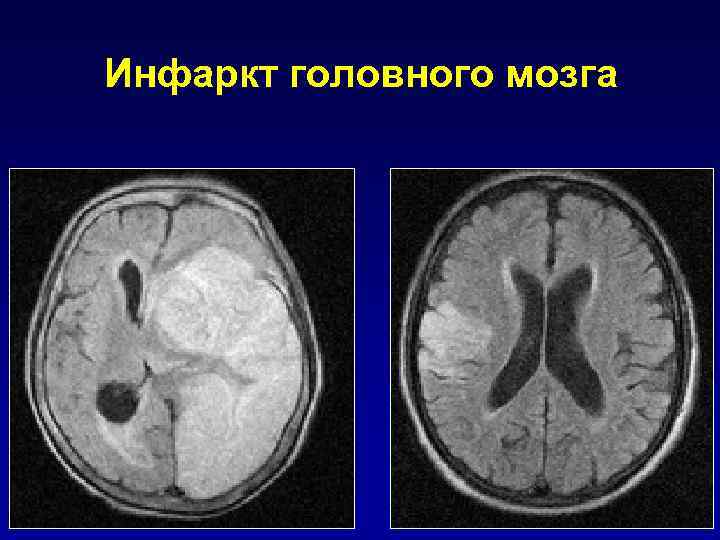
 Инфаркт головного мозга
Инфаркт головного мозга
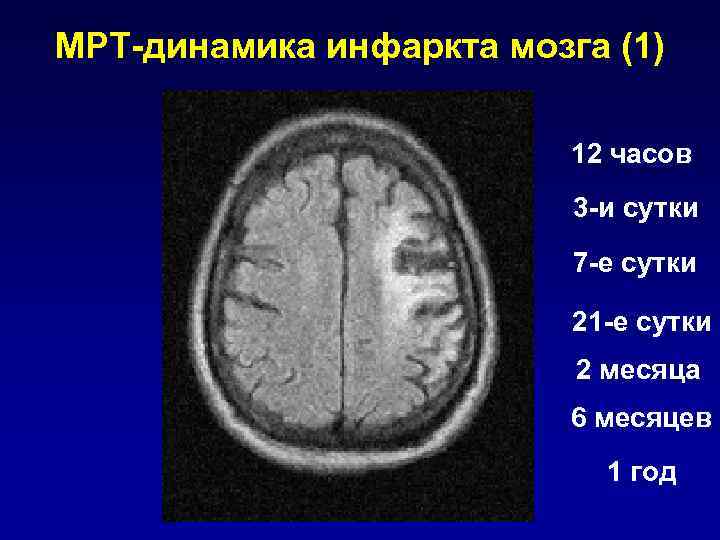
 МРТ-динамика инфаркта мозга (1) 12 часов 3 -и сутки 7 -е сутки 21 -е сутки 2 месяца 6 месяцев 1 год
МРТ-динамика инфаркта мозга (1) 12 часов 3 -и сутки 7 -е сутки 21 -е сутки 2 месяца 6 месяцев 1 год
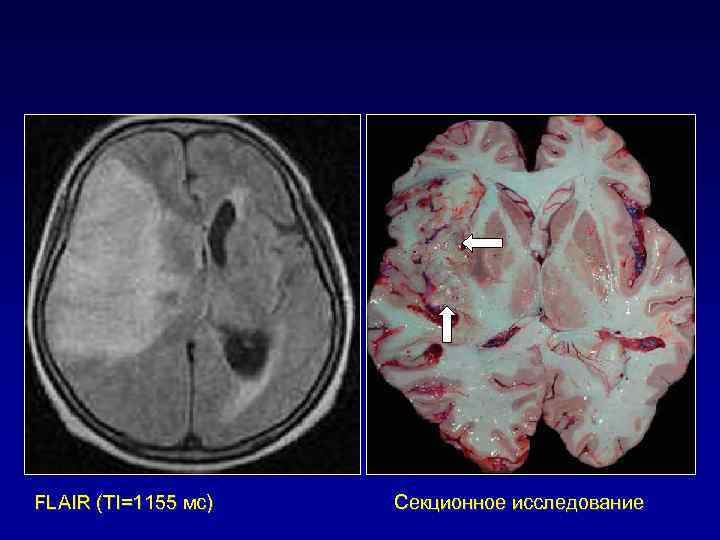
 FLAIR (TI=1155 мс) Секционное исследование
FLAIR (TI=1155 мс) Секционное исследование
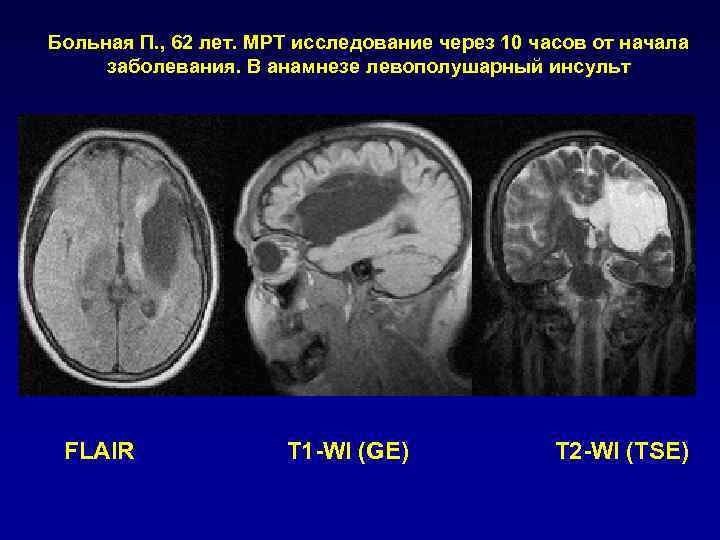
 Больная П. , 62 лет. МРТ исследование через 10 часов от начала заболевания. В анамнезе левополушарный инсульт FLAIR T 1 -WI (GE) T 2 -WI (TSE)
Больная П. , 62 лет. МРТ исследование через 10 часов от начала заболевания. В анамнезе левополушарный инсульт FLAIR T 1 -WI (GE) T 2 -WI (TSE)
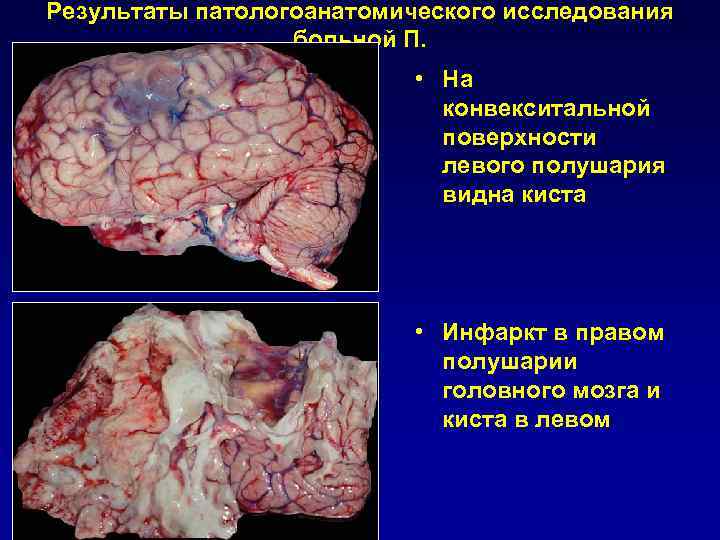
 Результаты патологоанатомического исследования больной П. • На конвекситальной поверхности левого полушария видна киста • Инфаркт в правом полушарии головного мозга и киста в левом
Результаты патологоанатомического исследования больной П. • На конвекситальной поверхности левого полушария видна киста • Инфаркт в правом полушарии головного мозга и киста в левом
 Диагностика ишемического инсульта Инструментальная диагностика • Нейровизуализация (КТ; МРТ) – золотой стандарт инструментальной диагностики! II. Сосудистые методы: • Цифровая R-контрастная ангиография • КТА • МРА • Дуплексное сканирование МАГ; • ТКДГ МАГ; III. Исследование сердца: • ЭКГ; холтер-ЭКГ • Эхо-КГ (вкл. чреспищеводное иссл. ); Эхо-ЭГ;
Диагностика ишемического инсульта Инструментальная диагностика • Нейровизуализация (КТ; МРТ) – золотой стандарт инструментальной диагностики! II. Сосудистые методы: • Цифровая R-контрастная ангиография • КТА • МРА • Дуплексное сканирование МАГ; • ТКДГ МАГ; III. Исследование сердца: • ЭКГ; холтер-ЭКГ • Эхо-КГ (вкл. чреспищеводное иссл. ); Эхо-ЭГ;
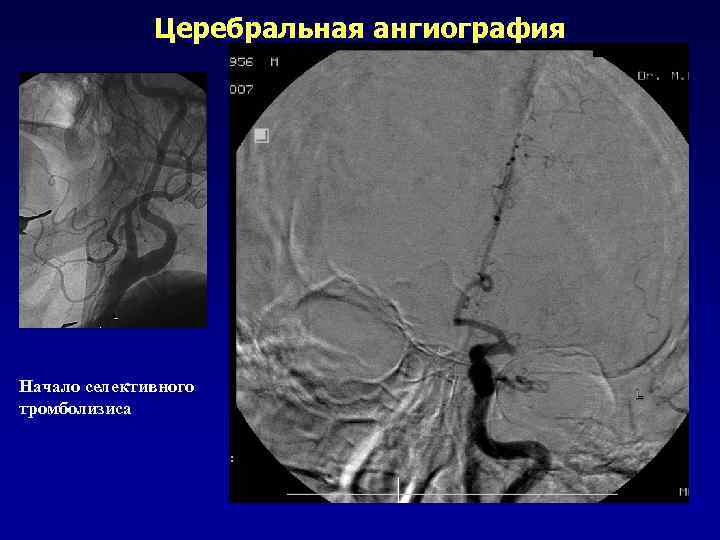
 Церебральная ангиография Начало селективного тромболизиса
Церебральная ангиография Начало селективного тромболизиса
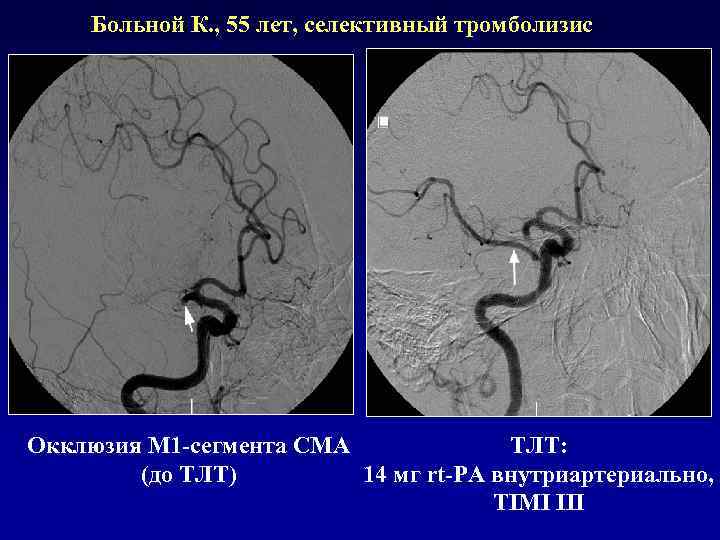
 Больной К. , 55 лет, селективный тромболизис Окклюзия М 1 -сегмента СМА ТЛТ: (до ТЛТ) 14 мг rt-PA внутриартериально, TIMI III
Больной К. , 55 лет, селективный тромболизис Окклюзия М 1 -сегмента СМА ТЛТ: (до ТЛТ) 14 мг rt-PA внутриартериально, TIMI III
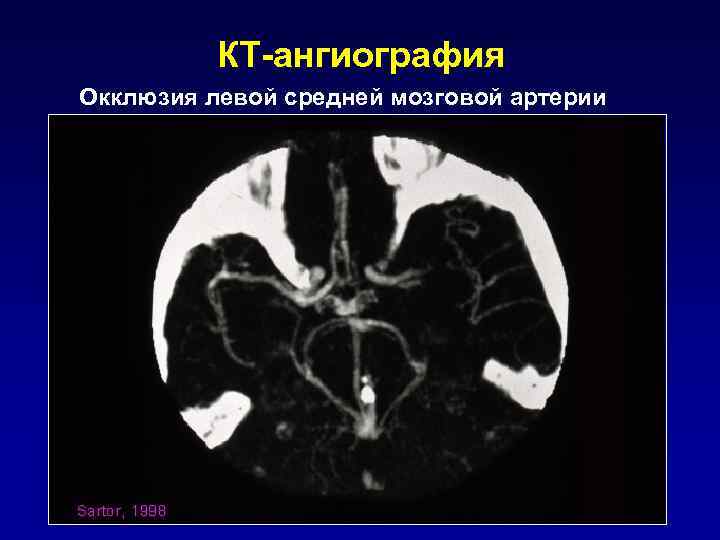
 КТ-ангиография Окклюзия левой средней мозговой артерии
КТ-ангиография Окклюзия левой средней мозговой артерии
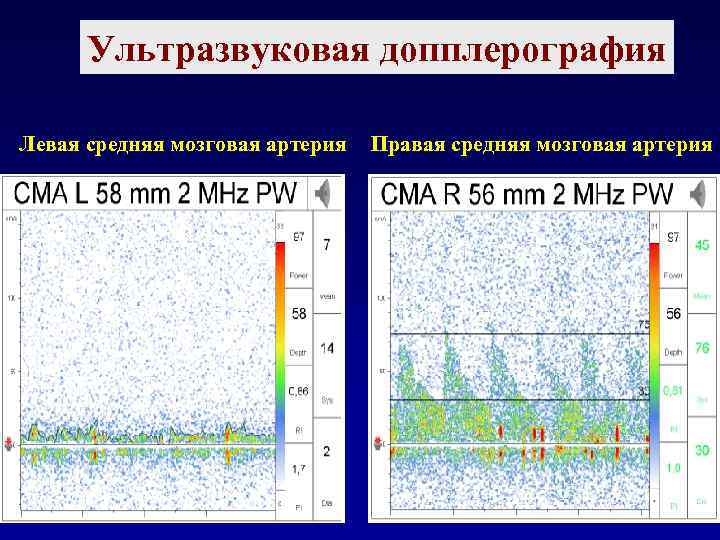
 Ультразвуковая допплерография Левая средняя мозговая артерия Правая средняя мозговая артерия
Ультразвуковая допплерография Левая средняя мозговая артерия Правая средняя мозговая артерия
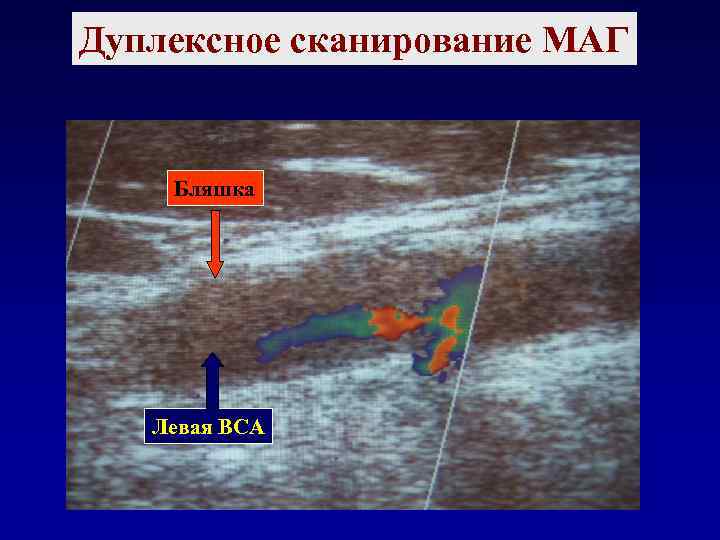
 Дуплексное сканирование МАГ Бляшка Левая ВСА
Дуплексное сканирование МАГ Бляшка Левая ВСА
 Лечение ишемического инсульта
Лечение ишемического инсульта
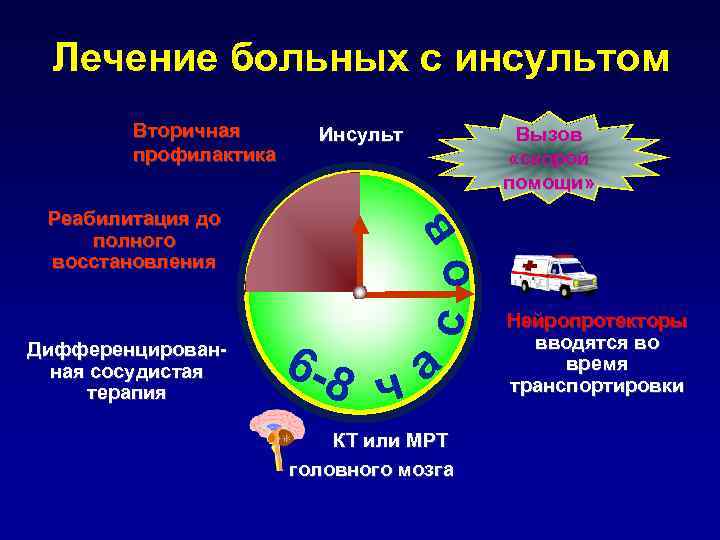
 Лечение больных с инсультом Вторичная Инсульт Вызов профилактика «скорой помощи» Реабилитация до с о в полного восстановления Нейропротекторы 6 -8 Дифференцирован- вводятся во ная сосудистая терапия ч а время транспортировки КТ или МРТ головного мозга
Лечение больных с инсультом Вторичная Инсульт Вызов профилактика «скорой помощи» Реабилитация до с о в полного восстановления Нейропротекторы 6 -8 Дифференцирован- вводятся во ная сосудистая терапия ч а время транспортировки КТ или МРТ головного мозга
 Лечение инсульта I. Базисная терапия • Нормализация функций ВД и кровообращения; • Поддержание АД: у гипертоников 180/100 -105 мм. рт. ст; без гипертонии – 160 -180/90 -100 мм. рт. ст (ингибиторы АПФ) • Контроль температуры тела ( t - объема очага поражения) • Контроль гликемии (>10 ммоль/л – инсулин; <2, 8 ммоль/л – инфузия глюкозы)
Лечение инсульта I. Базисная терапия • Нормализация функций ВД и кровообращения; • Поддержание АД: у гипертоников 180/100 -105 мм. рт. ст; без гипертонии – 160 -180/90 -100 мм. рт. ст (ингибиторы АПФ) • Контроль температуры тела ( t - объема очага поражения) • Контроль гликемии (>10 ммоль/л – инсулин; <2, 8 ммоль/л – инфузия глюкозы)
 Основные направления терапии ишемического инсульта II. Дифференцированная терапия • Реперфузия (восстановление кровотока в окклюзированном сосуде) • Нейропротекция • Предотвращение реокклюзии (-эмболии)
Основные направления терапии ишемического инсульта II. Дифференцированная терапия • Реперфузия (восстановление кровотока в окклюзированном сосуде) • Нейропротекция • Предотвращение реокклюзии (-эмболии)
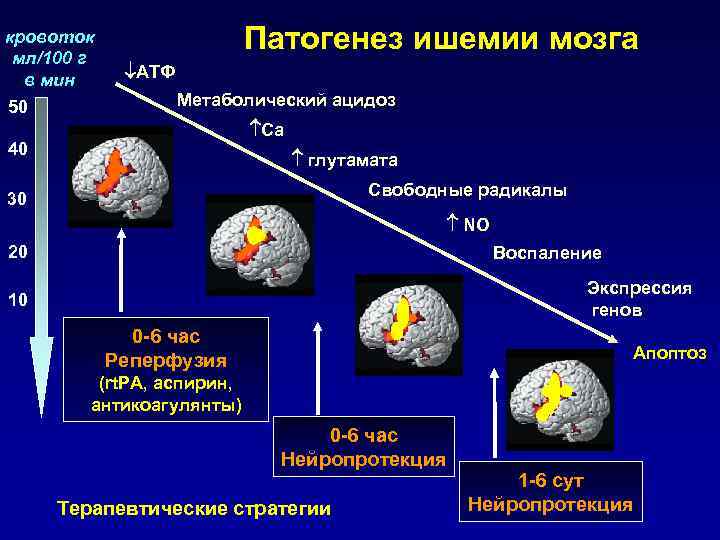
 кровоток мл/100 г Патогенез ишемии мозга в мин АТФ 50 Метаболический ацидоз Ca 40 глутамата 30 Свободные радикалы NO 20 Воспаление Экспрессия 10 генов 0 -6 час Реперфузия Апоптоз (rt. PA, аспирин, антикоагулянты) 0 -6 час Нейропротекция 1 -6 сут Терапевтические стратегии Нейропротекция
кровоток мл/100 г Патогенез ишемии мозга в мин АТФ 50 Метаболический ацидоз Ca 40 глутамата 30 Свободные радикалы NO 20 Воспаление Экспрессия 10 генов 0 -6 час Реперфузия Апоптоз (rt. PA, аспирин, антикоагулянты) 0 -6 час Нейропротекция 1 -6 сут Терапевтические стратегии Нейропротекция
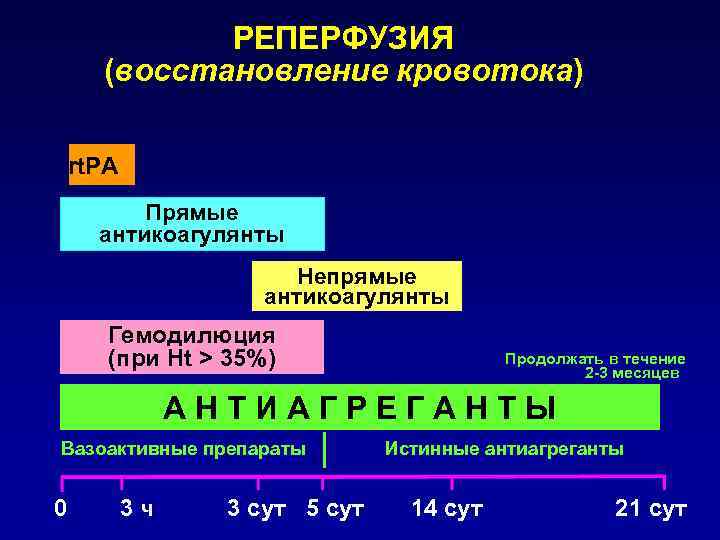
 РЕПЕРФУЗИЯ (восстановление кровотока) rt. PA Прямые антикоагулянты Непрямые антикоагулянты Гемодилюция (при Ht > 35%) Продолжать в течение 2 -3 месяцев АНТИАГРЕГАНТЫ Вазоактивные препараты Истинные антиагреганты 0 3 ч 3 сут 5 сут 14 сут 21 сут
РЕПЕРФУЗИЯ (восстановление кровотока) rt. PA Прямые антикоагулянты Непрямые антикоагулянты Гемодилюция (при Ht > 35%) Продолжать в течение 2 -3 месяцев АНТИАГРЕГАНТЫ Вазоактивные препараты Истинные антиагреганты 0 3 ч 3 сут 5 сут 14 сут 21 сут
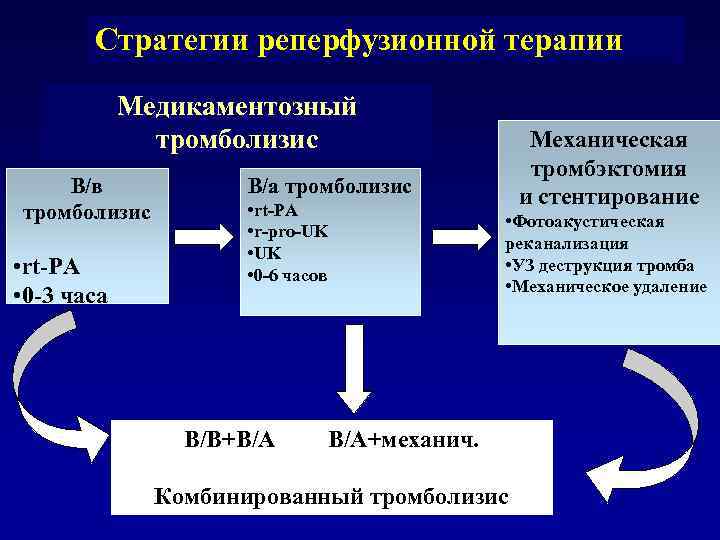
 Стратегии реперфузионной терапии Медикаментозный тромболизис Механическая тромбэктомия В/в В/а тромболизис • rt-PA и стентирование тромболизис • Фотоакустическая • r-pro-UK реканализация • UK • rt-PA • 0 -6 часов • УЗ деструкция тромба • Механическое удаление • 0 -3 часа В/В+В/А В/А+механич. Комбинированный тромболизис
Стратегии реперфузионной терапии Медикаментозный тромболизис Механическая тромбэктомия В/в В/а тромболизис • rt-PA и стентирование тромболизис • Фотоакустическая • r-pro-UK реканализация • UK • rt-PA • 0 -6 часов • УЗ деструкция тромба • Механическое удаление • 0 -3 часа В/В+В/А В/А+механич. Комбинированный тромболизис
 Показания к тромболизису • Ишемический инсульт • Возраст 18 -80 лет • Время начала терапии не >3 часов от начала заболевания • Продолжительность симптоматики не менее 30 мин, отсутствие значительного клинического улучшения перед началом тромболизиса
Показания к тромболизису • Ишемический инсульт • Возраст 18 -80 лет • Время начала терапии не >3 часов от начала заболевания • Продолжительность симптоматики не менее 30 мин, отсутствие значительного клинического улучшения перед началом тромболизиса
 Противопоказания к ТЛТ при ишемическом инсульте (1) 1. Наличие признаков внутричерепного кровоизлияния при КТ- исследовании 2. Более 3 часов от начала заболевания или те больные, у которых точное время заболевания неизвестно. 3. Малый неврологический дефицит или значительное клиническое улучшение перед началом терапии 4. Тяжелый инсульт (клинически – более 25 баллов по шкале NIH) 5. Судорожный припадок в дебюте инсульта. 6. Клинические признаки субарахноидального кровоизлияния, даже если нет данных за него при КТ/МРТ. 7. Применение гепарина в предшествующие 48 часов до инсульта 8. Больные с любым инсультом в анамнезе и сопутствующим сахарным диабетом. 9. Предшествующий инсульт в течение 3 месяцев. 10. Количество тромбоцитов менее 100 000. 11. Систолическое АД > 185 мм. рт. ст. или диастолическое АД > 105 мм. рт. ст. 12. Гликемия менее или более 3, 5 -22 ммоль/л.
Противопоказания к ТЛТ при ишемическом инсульте (1) 1. Наличие признаков внутричерепного кровоизлияния при КТ- исследовании 2. Более 3 часов от начала заболевания или те больные, у которых точное время заболевания неизвестно. 3. Малый неврологический дефицит или значительное клиническое улучшение перед началом терапии 4. Тяжелый инсульт (клинически – более 25 баллов по шкале NIH) 5. Судорожный припадок в дебюте инсульта. 6. Клинические признаки субарахноидального кровоизлияния, даже если нет данных за него при КТ/МРТ. 7. Применение гепарина в предшествующие 48 часов до инсульта 8. Больные с любым инсультом в анамнезе и сопутствующим сахарным диабетом. 9. Предшествующий инсульт в течение 3 месяцев. 10. Количество тромбоцитов менее 100 000. 11. Систолическое АД > 185 мм. рт. ст. или диастолическое АД > 105 мм. рт. ст. 12. Гликемия менее или более 3, 5 -22 ммоль/л.
 Противопоказания к ТЛТ при ишемическом инсульте (2) 13. Известный геморрагический диатез. 14. Больные, получающие оральные антикоагулянты, такие как варфарин. 15. Недавнее или проявляющееся выраженное кровотечение 16. Такие заболевания ЦНС в анамнезе, как опухоль, аневризма, состояние после оперативных вмешательств на головном или спинном мозге. 17. геморрагическая ретинопатия. 18. недавний (менее чем за 10 дней) перенесенный наружный массаж сердца, состояние после абортов, состояние после пункции центральных вен. 19. Бактериальный эндокардит, перикардит, острый панкреатит. 20. Документально подтвержденные язвенная болезнь желудка за последние 3 месяца, эрозии пищевода, артериальные аневризмы, артерио-венозные мальформации. 21. Тяжелые заболевания печени, включая цирроз печени, печеночную недостаточность, портальную гипертензию, варикозное расширение вен пищевода и активный гепатит. 22. Серьезное хирургическое вмешательство или тяжелая травма в течение последних 3 месяцев. 23. Беременность.
Противопоказания к ТЛТ при ишемическом инсульте (2) 13. Известный геморрагический диатез. 14. Больные, получающие оральные антикоагулянты, такие как варфарин. 15. Недавнее или проявляющееся выраженное кровотечение 16. Такие заболевания ЦНС в анамнезе, как опухоль, аневризма, состояние после оперативных вмешательств на головном или спинном мозге. 17. геморрагическая ретинопатия. 18. недавний (менее чем за 10 дней) перенесенный наружный массаж сердца, состояние после абортов, состояние после пункции центральных вен. 19. Бактериальный эндокардит, перикардит, острый панкреатит. 20. Документально подтвержденные язвенная болезнь желудка за последние 3 месяца, эрозии пищевода, артериальные аневризмы, артерио-венозные мальформации. 21. Тяжелые заболевания печени, включая цирроз печени, печеночную недостаточность, портальную гипертензию, варикозное расширение вен пищевода и активный гепатит. 22. Серьезное хирургическое вмешательство или тяжелая травма в течение последних 3 месяцев. 23. Беременность.
 Внутривенный тромболизис Актилизе (альтеплаза, r. TPA) • 0, 9 мг/кг массы тела • 10% болюс, 60 мин. инфузия • макс. доза 90 мг
Внутривенный тромболизис Актилизе (альтеплаза, r. TPA) • 0, 9 мг/кг массы тела • 10% болюс, 60 мин. инфузия • макс. доза 90 мг
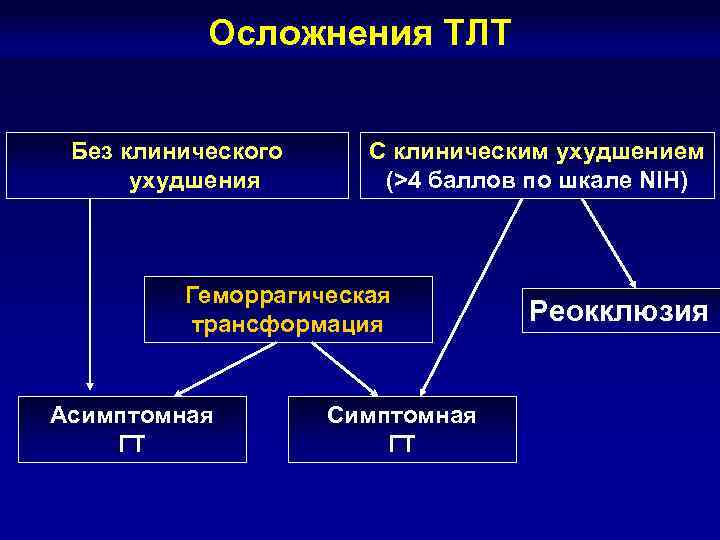
 Осложнения ТЛТ Без клинического С клиническим ухудшением ухудшения (>4 баллов по шкале NIH) Геморрагическая трансформация Реокклюзия Асимптомная Симптомная ГТ
Осложнения ТЛТ Без клинического С клиническим ухудшением ухудшения (>4 баллов по шкале NIH) Геморрагическая трансформация Реокклюзия Асимптомная Симптомная ГТ
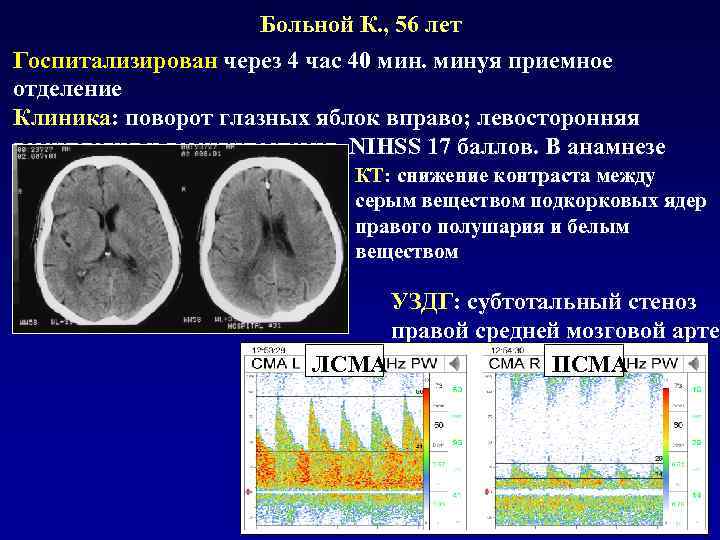
 Больной К. , 56 лет Госпитализирован через 4 час 40 минуя приемное отделение Клиника: поворот глазных яблок вправо; левосторонняя гемиплегия и гемигипестезия, NIHSS 17 баллов. В анамнезе пароксизмальная форма МА КТ: снижение контраста между серым веществом подкорковых ядер правого полушария и белым веществом УЗДГ: субтотальный стеноз правой средней мозговой артер ЛСМА ПСМА
Больной К. , 56 лет Госпитализирован через 4 час 40 минуя приемное отделение Клиника: поворот глазных яблок вправо; левосторонняя гемиплегия и гемигипестезия, NIHSS 17 баллов. В анамнезе пароксизмальная форма МА КТ: снижение контраста между серым веществом подкорковых ядер правого полушария и белым веществом УЗДГ: субтотальный стеноз правой средней мозговой артер ЛСМА ПСМА





