Ишемическая (коронарная) болезнь сердца.ppt
- Количество слайдов: 54

Ишемическая (коронарная) болезнь сердца

Классификация ИБС (ВНОК - 2004, ECS - 2007) • • • Стабильная стенокардия (I-IV ФК) Нестабильная стенокардия Бессимптомная ишемия миокарда Инфаркт миокарда Сердечная недостаточность Внезапная смерть

Основной синдром • Боль в грудной клетке обусловлена преходящей ишемией миокарда, развивается при несоответствии между потребностью миокарда в кислороде и его доставкой коронарным кровотоком

Факторы риска Возраст Мужчины > 45 лет Женщины > 55 лет или с ранней менопаузой Раннее начало ИБС у ближайших родственников ИМ или внезапная смерть у мужчин < 55, у женщин < 65 лет Курение Вне зависимости от типа курения АГ АД > 140/90 mm Hg или прием антигипертензивных препаратов Гиперхолестеринемия ОХС > 5 ммоль/л (200 мг/дл) ГТГ, низкий уровень ХС ЛПВП ТГ > 1, 7 ммоль/л (180 мг/дл), ХС ЛПВП < 0, 9 ммоль/л (35 мг/дл) СД 2 типа Глюкоза натощак > 7 ммоль/л (125 мг/дл) Абдоминальное ожирение ОТ у мужчин > 102 см, у женщин > 88 см

Атеросклеротическая бляшка
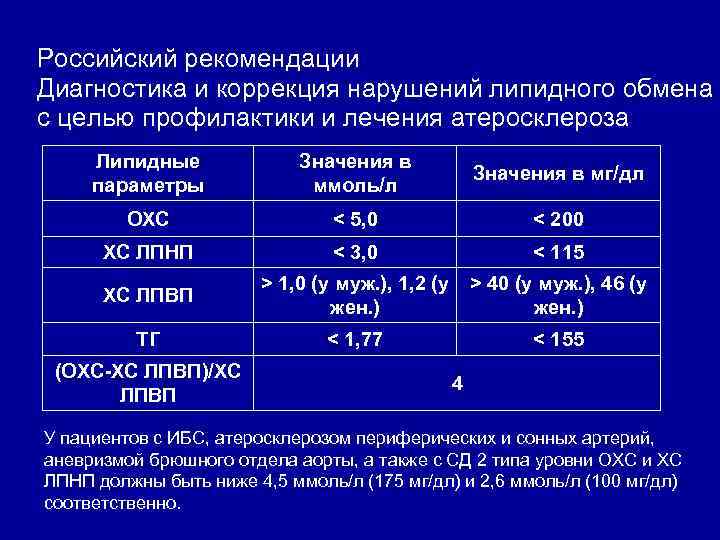
Российский рекомендации Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза Липидные параметры Значения в ммоль/л Значения в мг/дл OXC < 5, 0 < 200 ХС ЛПНП < 3, 0 < 115 ХС ЛПВП > 1, 0 (у муж. ), 1, 2 (у жен. ) > 40 (у муж. ), 46 (у жен. ) ТГ < 1, 77 < 155 (ОХС-ХС ЛПВП)/ХС ЛПВП 4 У пациентов с ИБС, атеросклерозом периферических и сонных артерий, аневризмой брюшного отдела аорты, а также с СД 2 типа уровни ОХС и ХС ЛПНП должны быть ниже 4, 5 ммоль/л (175 мг/дл) и 2, 6 ммоль/л (100 мг/дл) соответственно.

СТЕНОКАРДИЯ

Определение • Стенокардия — клинический синдром, проявляющийся чувством стеснения или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастрий. Боль провоцируется ФН, выходом на холод, обильным приемом пищи, эмоциональным стрессом, проходит в покое, устраняется приемом нитроглицерина в течение нескольких секунд или минут.

Классификация • Стабильная стенокардия напряжения • Нестабильная стенокардия (впервые возникшая, прогрессирующая) • Вариантная стенокардия (вазоспастическая, стенокардия Принцметала)

Канадская классификация стабильной стенокардии Класс Признак I «Обычная повседневная физическая активность» (ходьба или подъем по лестнице) не вызывает приступов стенокардии. Приступ стенокардии возникает при выполнении очень интенсивной, или очень быстрой, или продолжительной ФН. II «Небольшое ограничение обычной физической активности» , что означает возникновение стенокардии в результате быстрой ходьбы или быстрого подъема по лестнице, после еды или на холоде, или в ветреную погоду, или под влиянием эмоционального стресса, или в первые несколько часов после подъема с постели; во время ходьбы на расстояние больше 200 м (двух кварталов) по ровной местности или во время подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях. III «Выраженное ограничение обычной физической активности» – приступ стенокардии возникает в результате ходьбы на расстояние от одного до двух кварталов (100 -200 м) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях. IV «Невозможность выполнять любой вид физической деятельности без возникновения неприятных ощущений» – приступ стенокардии может возникнуть в покое.

Критерии нестабильной стенокардии • Впервые возникшая тяжелая стенокардия • Быстрое нарастание тяжести и интенсивности стенокардии, ограничение обычной активности

Жалобы • Условия возникновения НАГРУЗКА Физическая Эмоциональная
Жалобы • Локализация
Жалобы • Иррадиация

Жалобы • Условия купирования

Жалобы • Продолжительность До 20 минут Более 20 минут

Сбор анамнеза • Anmnesis morbi: – Описание развития настоящего заболевания с момента его возникновения до момента настоящего осмотра – Обязательное указание госпитализаций – Прогрессирование симптомов – Лечение заболевания

Сбор анамнеза • Anamnesis vitae – Семейный анамнез – Выяснение наличия факторов риска развития сердечно-сосудистых заболеваний

Осмотр пациента • Кожные покровы: – обычной окраски – бледность – цианоз – ксантомы и ксантелазмы – сенильная дуга на роговице

Пальпация, перкуссия, аускультация Пульс на лучевой артерии: учащен или нормальный Пульс на артерии тыла стопы Артериальное давление: нормальное или повышенное Границы относительной тупости сердца: нормальные или расширены влево Тоны сердца: приглушены или нормальные ослабление I тона, систолический шум на верхушке сердца

Необходимо оценить: Объем талии в см Индекс массы тела – вес (кг)/рост (м)2 Нормальный ИМТ = 19, 0 – 25, 0 кг/м 2

Лабораторная диагностика • Необходимо определение уровня: – Общего холестерина (ОХС) – Холестерина липопротеидов высокой плотности (ХС ЛПВП) – Холестерина липопротеидов низкой плотности (ХС ЛПНП) – Триглицеридов (ТГ) – Глюкозы

Инструментальная диагностика • Основные – Электрокардиография (ЭКГ), Холтеровское мониторирование ЭКГ – Велоэргометрия (ВЭМ) – Эхокардиография (Эхо. КГ) – Коронарная ангиография (КАГ) • Дополнительные – перфузионная сцинтиграфия – однофотонная эмиссионная томография миокарда
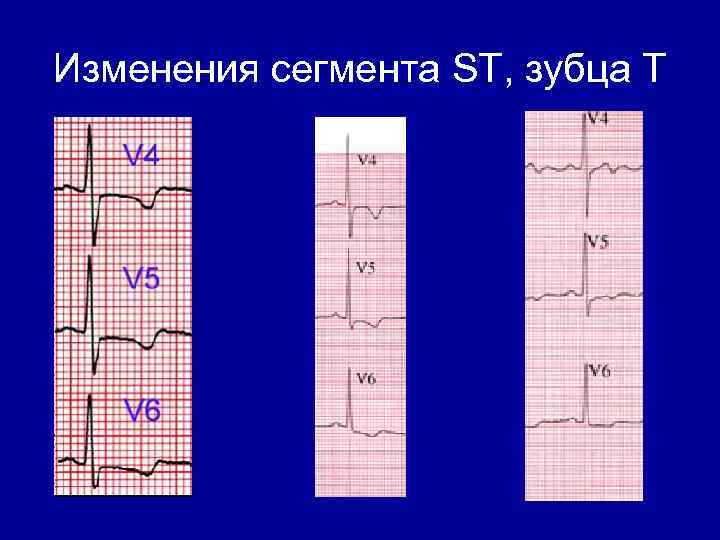
Изменения сегмента ST, зубца Т
Велоэргометрия
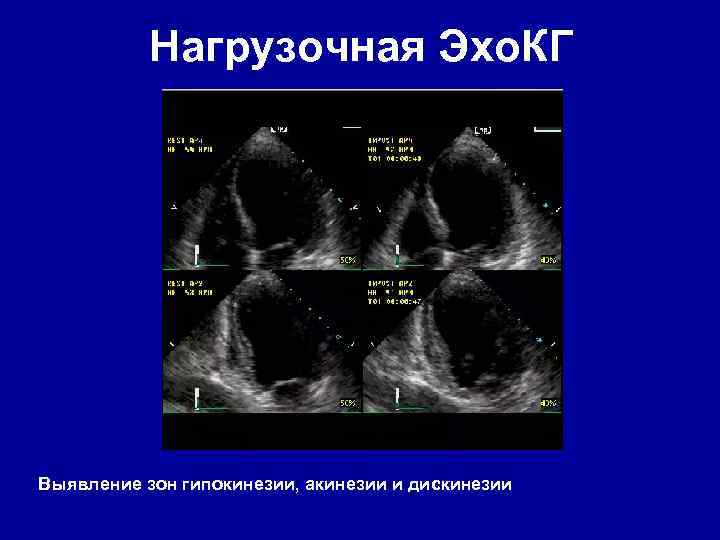
Нагрузочная Эхо. КГ Выявление зон гипокинезии, акинезии и дискинезии
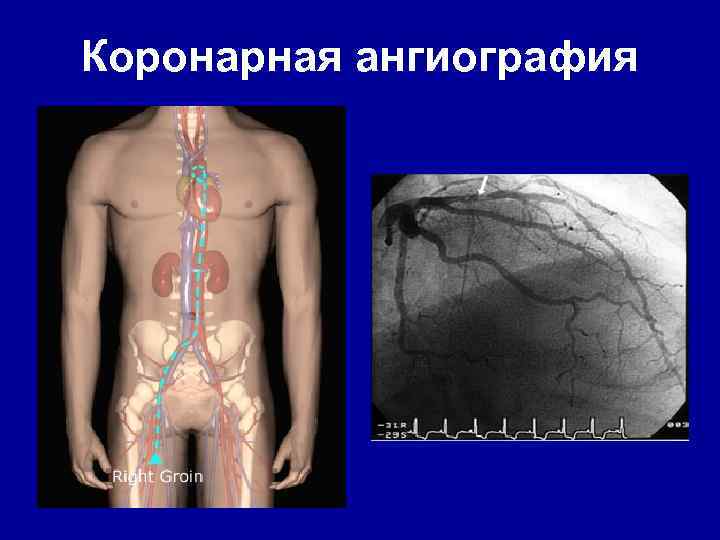
Коронарная ангиография
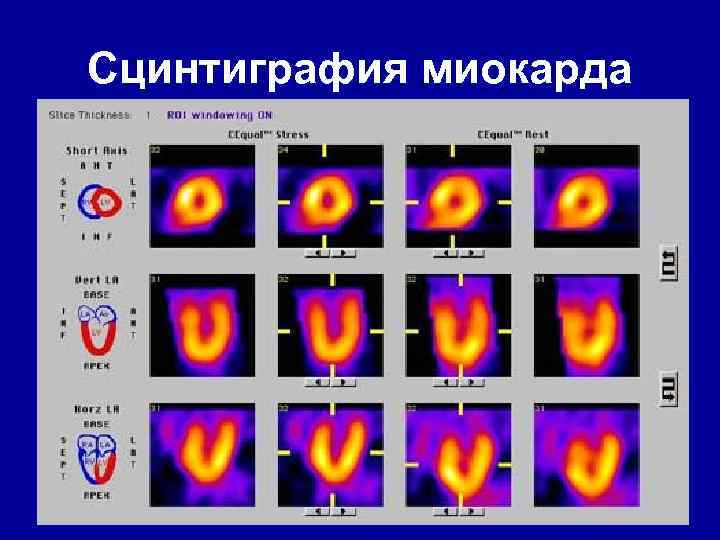
Сцинтиграфия миокарда
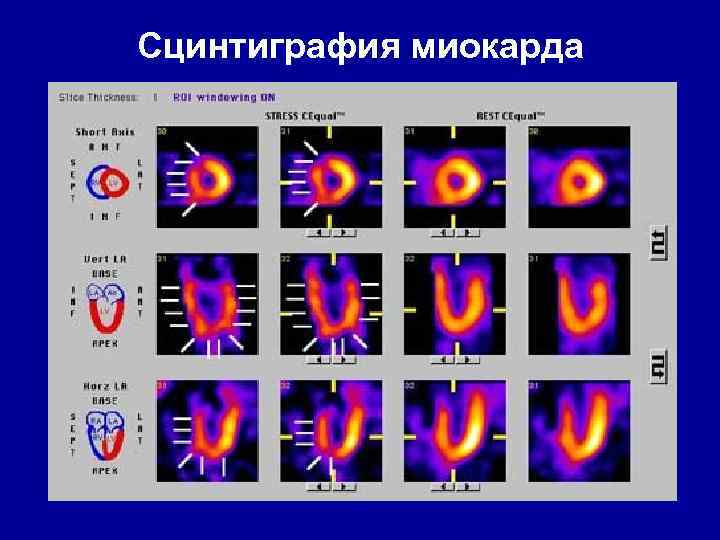
Сцинтиграфия миокарда

Лечение стенокардии • Устранение факторов риска - снижение АД <130/85 мм рт. ст. , отказ от курения, контроль гликемии (Hb. A 1 c <7%), снижение и поддержание оптимального веса тела, физические нагрузки • Нормализация липидного обмена - статины • Нитраты: нитроглицерин, изосорбита динитрат, изосорбита мононитрат • Бета-адреноблокаторы • Противотромботические препараты - аспирин, клопидогрель • Хирургические методы лечения - аорто-коронарное шунтирование, баллонная ангиопластика, стентирование

Хирургические методы лечения

Хирургические методы лечения
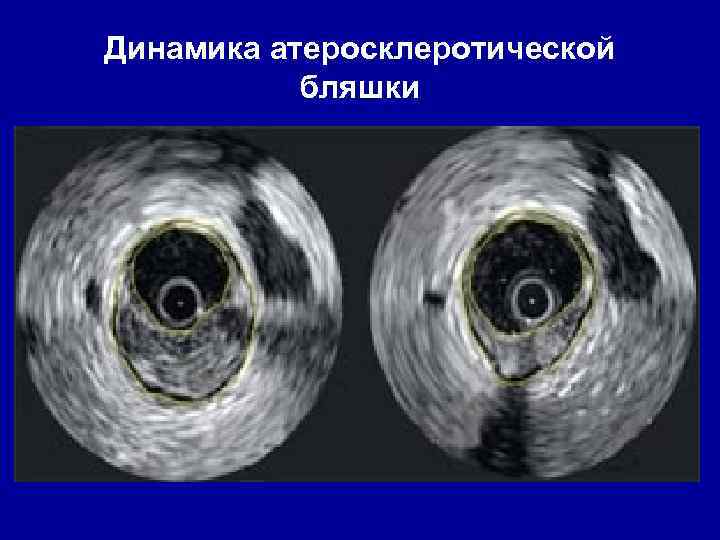
Динамика атеросклеротической бляшки

Инфаркт миокарда

Острый коронарный синдром • Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию (НС)

Этиология и патогенез • Атеросклеротическое поражение коронарного сосуда • Разрыв нестабильной атросклеротической бляшки • Формирование тромба с окклюзией просвета сосуда

Классификация инфаркта миокарда • По стадиям развития: • • Острейший период Острый период Подострый период Период рубцевания • По объему поражения: • Крупноочаговый с патологическим зубцом Q • Мелкоочаговый, без зубца Q • По анатомии поражения: • • Трансмуральный Интрамуральный Субэндокардиальный Субэпикардиальный

Диагностика • Типичные боли в грудной клетке: – Возникшие в ответ на нагрузку (физическую, эмоциональную) – Не купирующиеся в покое или после приема нитроглицерина – Длящиеся более 20 минут – Боль локализуется за грудиной, может сопровождаться тошнотой, рвотой Болевой синдром может отсутствовать – безболевой инфаркт миокарда

Диагностика • • Больной беспокоен АД повышается, затем снижается Кожные покровы бледные, влажные Тоны сердца глухие, ослабление I тона, ритм галопа • Систолический шум при поражении сосочковых мышц
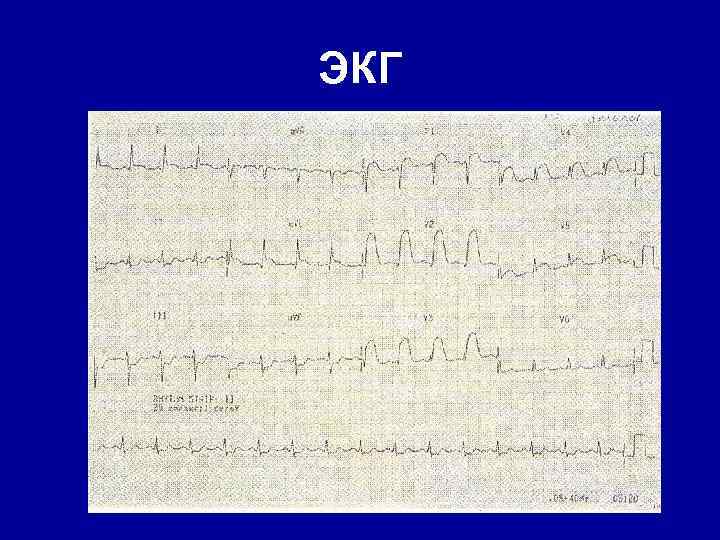
ЭКГ

Лабораторная диагностика 1. Нейтрофильный лейкоцитоз со сдвигом влево, анэозинофилия на 2 -3 день болезни 2. Увеличение СОЭ на 3 -4 день болезни 3. «Ножницы» в конце 1 недели (рост СОЭ, уменьшение лейкоцитов) 4. Повышение уровня С-реактивного белка

Биохимические маркеры • МВ КФК – повышается через 3 -6 часов, достигает максимума через 24 часа, нормализуется через 3 -4 дня • Тропонины I и Т – повышаются через 3 -12 часов, максимум – через 12 -48 часов, нормализация через 5 -14 дней • АСТ, АЛТ – активность повышается через 612 часов, нормализуется через 3 -5 дней • ЛДГ-1 – повышается через 1 -2 суток и нормализуется через неделю и позже

Сцинтиграфия миокарда

Диагноз инфаркта миокарда • Подтвержден, если имеются: – типичная боль – изменения ЭКГ – динамика кардиоферментов • Присутствуют 2 критерия из 3

Лечение • Купирование болевого синдрома • Тромболитическая терапия • Реваскуляризация (коронароангиопластика, аорто-коронарное шунтирование) • Предупреждение повторного тромбоза – Аспирин – Гепарин • Профилактика и лечение ранних и отдаленных осложнений течения ОИМ • ИАПФ и бета-адреноблокаторы

Осложнения инфаркта миокарда • • • Кардиогенный шок Острая и хроническая аневризма Разрыв сердца Нарушения ритма и проводимости Отек легких Синдром Дресслера

• Кардиогенный шок (КШ) – это острая недостаточность насосной функции сердца, приводящая к невозможности обеспечения метаболизма в организме больного.

Кардиогенный шок • • • Клиническая картина: больной бледен, покрыт холодным потом, часто цвет кожных покровов пепельно-серый с цианотичным оттенком и мраморным рисунком (периферический вазоспазм); нарушения кожной чувствительности, похолодание конечностей, пониженная температура тела, пульс слабого наполнения и напряжения (нитевидный), больной заторможен. Гемодинамические признаки: систолическое АД (САД) ниже 90– 80 мм рт. ст. (однако у больных с сопутствующей артериальной гипертонией САД может быть несколько выше – до 100 мм рт. ст. ). Диурез менее 20– 30 мл/ч (клубочковая фильтрация часто снижена при САД менее 70 мм рт. ст. ).

Разрыв миокарда • Разрыв папиллярной мышцы. Разрывы папиллярной мышцы чаще встречаются при задних инфарктах миокарда на 3 -7 день. Часто одновременно с разрывом папиллярной мышцы возникает отек легких. • Разрыв межжелудочковой перегородки. Появляется вся клиника дефекта межжелудочковой перегородки со сбросом крови слева направо. • Полный разрыв миокарда и внезапная смерть.

Острая аневризма • Острая аневризма сердца – это патологическое ограниченное выбухание истонченной стенки желудочка, образующееся обычно на 2– 3 -й нед трансмурального инфаркта миокарда • На ЭКГ в нескольких отведениях как при острой, так и при хронической аневризме регистрируется комплекс QS, характерный для трансмурального поражения сердца. Кроме того, на ЭКГ фиксируется подъем сегмента S–T выше изолинии и нередко отрицательный зубец Т

Синдром Дресслера (1955 г. ) • Аутоиммунное поражение перикарда, плевры и легких, возникающее обычно на 2– 6 -й неделе от начала ИМ. Типичная триада, характерная для постинфарктного синдрома (перикардит, плеврит, пневмонит), иногда сочетается с аутоиммунным поражением синовиальных оболочек суставов. Постинфарктный синдром связывают с обнаружением в организме больных ИМ аутоантител к миокардиальным и перикардиальным антигенам.

Синдром Дресслера • Перикардит при синдроме Дресслера обычно протекает нетяжело. На 2– 6 -й неделе заболевания появляются боли в области сердца, которые носят постоянный, неострый характер и не купируются нитроглицерином. Их продолжительность достигает 30– 40 мин и больше. Одновременно повышается температура тела до субфебрильных цифр, появляется слабость. Болевой синдром и лихорадка, как правило, исчезают через несколько дней. • Количество экссудата, накапливающегося в полости перикарда, невелико и не приводит к нарушениям гемодинамики. Изменения ЭКГ обычно мало выражены.

Синдром Дресслера • Плеврит как односторонним, так и двусторонним. Появляются боли в грудной клетке, усиливающиеся при дыхании, выслушивается шум трения плевры. Когда в плевральной полости накапливается экссудат, боли прекращаются, и шум трения не выслушивается. При объективном исследовании обнаруживают притупление перкуторного звука и ослабление дыхания на стороне поражения. • Следует помнить, что при развитии междолевого плеврита физикальные изменения в легких могут быть очень скудными. Диагноз подтверждается только при рентгенологическом исследовании.

Синдром Дресслера • Аутоиммунный пневмонит выявляется несколько реже, чем перикардит и плеврит. Субъективно пневмонит проявляется усугублением одышки, что нередко расценивается как признак левожелудочковой недостаточности. • При объективном исследовании в легких выявляется ограниченный участок, в котором на фоне несколько ослабленного дыхания на высоте вдоха выслушивается крепитация. Иногда могут появляться мелкопузырчатые влажные хрипы. Лишь изредка, если очаг иммунного воспаления достаточно велик, можно выявить небольшое притупление перкуторного звука.
Ишемическая (коронарная) болезнь сердца.ppt