ИБС фельдшера.ppt
- Количество слайдов: 193

Ишемическая болезнь сердца

Определение ИБС или АБС? n Поражение миокарда, связанное с нарушением равновесия между коронарным кровотоком и метаболическими потребностями сердечной мышцы и обусловленное расстройствами коронарного кровообращения, морфологические и прижизненные коронарографические данные убедительно свидетельствуют, что ИБС развивается на фоне поражения коронарных артерий атеросклерозом (96%)

Коронарное кровообращение состоит из трех сосудистых систем, расположенных последовательно: n система артерий транспортирует кровь из аорты в клетки миокарда, где происходят газообмен и метаболические процессы, и обеспечивает большую сопротивляемость току крови; n система капилляров контролирует региональное микрораспределение потока крови и обмен веществами между кровью и тканью; n венозная система контролирует интрамиокардиальный объем крови в конце диастолы, таким образом оказывая влияние на конечно-диастолическую длину волокон миокардиоцитов

ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ ПОТРЕБНОСТЬ МИОКАРДА В КИСЛОРОДЕ n работа сердца (ЧСС), в несокращающемся сердце потребление кислорода меньше n Сердечный ритм n Давление в аорте (поглощение кислорода миокардом почти удваивается, как только давление в аорте повышается от 75 до 175 мм рт. ст. при постоянной ЧСС и УО) n Инотропизм миокарда n Ударный объем

Нарушение равновесия Снижение кровотока n n n n атеросклероз тромбоз спазм расстройства МЦ гиперкоагуляция гипотония брадикардия ХСН Увеличение потребности n активация СНС n физические нагрузки n АГ n тахикардия n тахиаритмия n гипертрофия миокарда n лихорадка
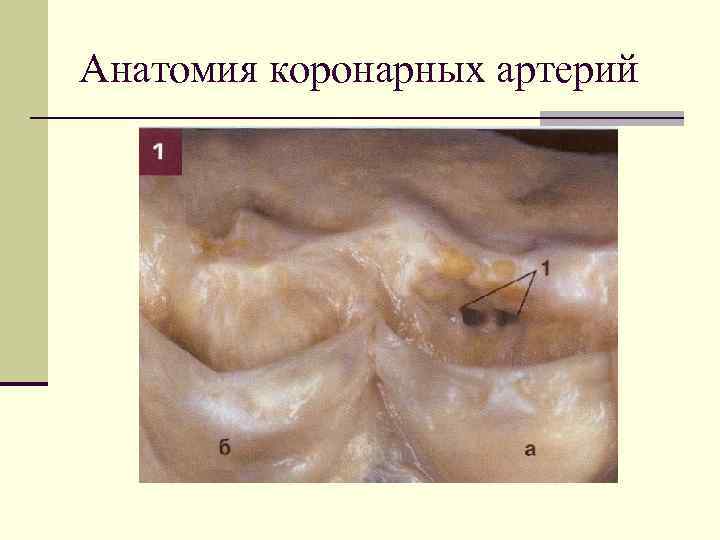
Анатомия коронарных артерий
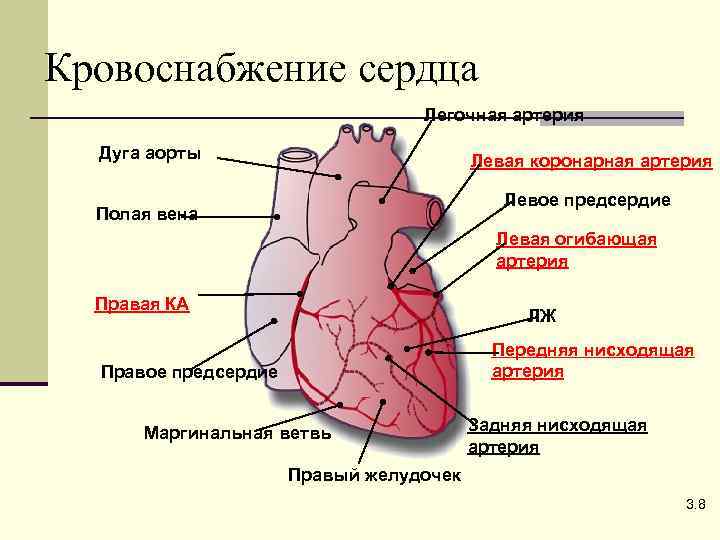
Кровоснабжение сердца Легочная артерия Дуга аорты Левая коронарная артерия Левое предсердие Полая вена Левая огибающая артерия Правая КА ЛЖ Передняя нисходящая артерия Правое предсердие Маргинальная ветвь Задняя нисходящая артерия Правый желудочек 3. 8

Анатомические варианты n равномерный (сбалансированный тип, 24 - 68%) – правая и левая артерии равномерно участвуют в кровоснабжении передней и задней стенок n левовенечный тип (13 -27%) - левая артерия кровоснабжает всю заднюю поверхность сердца n правовенечный (50 -63%) – правая артерия кровоснабжает ПЖ и предсердие, заднюю поверхность ЛЖ, МЖП

К снижению кровотока приводят n анатомические особенности n тип кровоснабжения n ЛКА поражается раньше, чаще, быстрее n коллатеральное кровообращение n спазм (на фоне атеросклероза извращается реактивность артерии)

Коллатеральное кровообращение n Коллатерали развиваются из ранее существовавших анатомических каналов (тонкостенные структуры с диаметром от 20 до 200 нм) n Стимулы развития: n n образование градиента давления между их началом и окончанием (градиент давления около 10 мм рт. ст. достаточен для развития коллатерального кровотока) химические медиаторы, высвобождаемые во время гипоксии тканей n Процесс называется артериогенезом

Артериогенез происходит в три этапа n первая стадия (первые 24 ч) характеризуется пассивным расширением уже существовавших каналов и активацией эндотелия после секреции протеолитических ферментов, которые разрушают экстрацелюллярный матрикс n вторая стадия (от 1 дня до 3 нед) характеризуется миграцией моноцитов в стенку сосудов после секреции цитокинов и факторов роста, которые запускают пролиферацию эндотелиальных и гладкомышечных клеток и фибробластов; n третья фаза (3 нед до 3 мес) характеризуется утолщением сосудистой стенки в результате отложения экстрацеллюлярного матрикса

Классификация ИБС ВОЗ 1979 г. , 1995 г. ) 1. Внезапная коронарная смерть 2. Стенокардия n n n Стабильная (с указанием ФК) Спонтанная Нестабильная 3. Инфаркт миокарда n n С зубцом Q (крупноочаговый) Без зубца Q (мелкоочаговый) 4. Постинфарктный кардиосклероз 5. Нарушения ритма с указанием формы аритмии 6. Сердечная недостаточность (ишемическая кардиомиопатия) 7. Безболевая ишемия миокарда

Классификация ИБС Острые формы n ВКС n ОИМ n нестабильная стенокардия Хронические формы n стабильная стенокардия n спонтанная стенокардия n постинфарктный кардиосклероз n нарушения ритма n ХСН

Классификация ИБС n Слева - «стабильная бляшка» - прочная фиброзная капсула, липидное ядро. n Справа - поврежденная бляшка - растрескивание фиброзной покрышки, глубокий дефект, сердцевина бляшки некротизирована

«Нестабильная» бляшка n n n n n большое липидное ядро со скоплением липидов тонкая фиброзная покрышка высокое содержание воспалительных клеточных элементов (Т–лимфоциты, моноциты, макрофаги, тучные клетки) повышенная выработка маркеров воспаления сниженное содержание коллагена повышенная васкуляризация сниженное содержание ГМК повышенная секреция металлопротеиназ слабый барьер между кровью с ее свертывающими факторами и тромбогенными составляющими (например, тканевой фактор) липидного ядра

Повреждение «нестабильной бляшки» n контакт крови с ядром бляшки n образование тромба в пределах бляшки n адгезия тромбоцитов n активация тромбоцитов n увеличение тромба, он «выходит» за пределы бляшки, может перекрыть просвет сосуда n тромбоэмболия в дистальное русло

Активация тромбоцитов n n n изменение метаболизма клеток изменение формы клеток экспрессия рецепторов на поверхности переориентация фосфолипидов мембран продукция БАВ
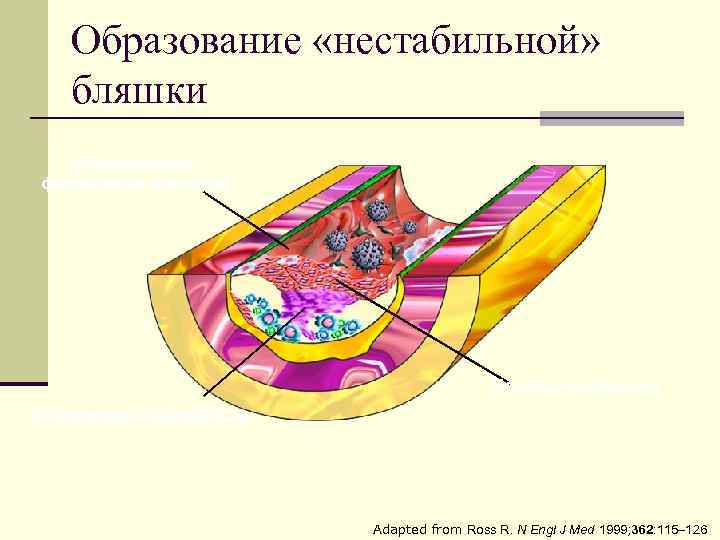
Образование «нестабильной» бляшки Образование фиброзной капсулы Некроз покрышки Скопление макрофагов Adapted from Ross R. N Engl J Med 1999; 362: 115– 126
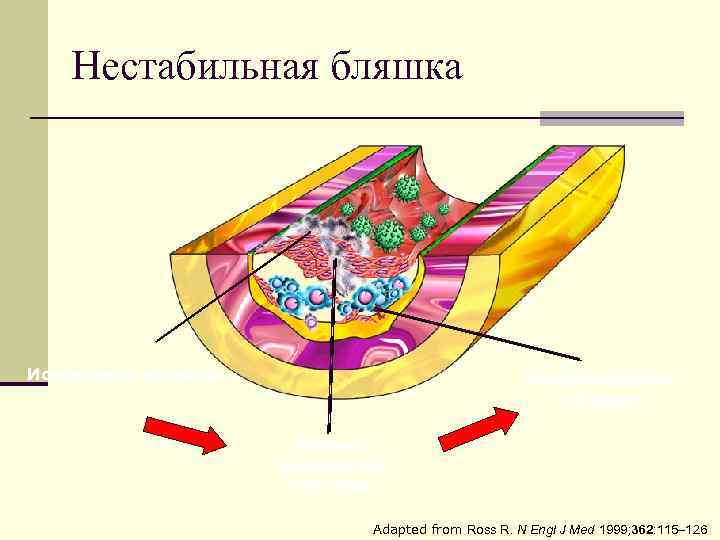
Нестабильная бляшка Истончение капсулы Кровоизлияние в бляшку Разрыв фиброзной капсулы Adapted from Ross R. N Engl J Med 1999; 362: 115– 126
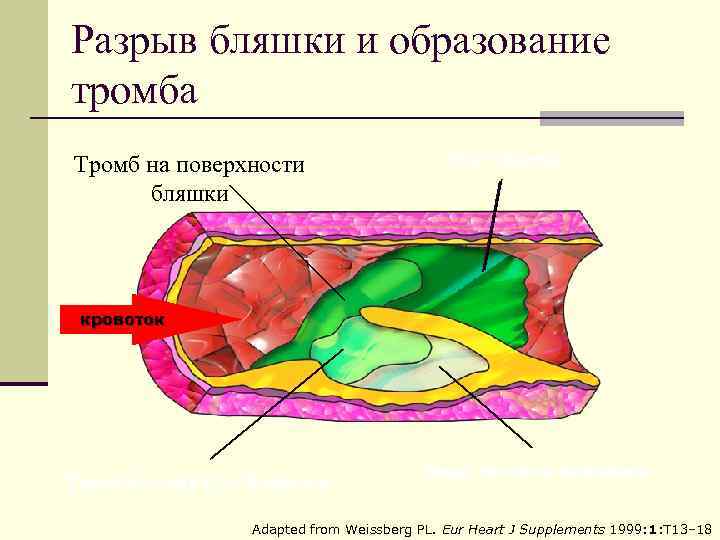
Разрыв бляшки и образование тромба Тромб на поверхности бляшки Рост тромба кровоток Тромбоз внутри бляшки Ядро, богатое липидами Adapted from Weissberg PL. Eur Heart J Supplements 1999: 1: T 13– 18
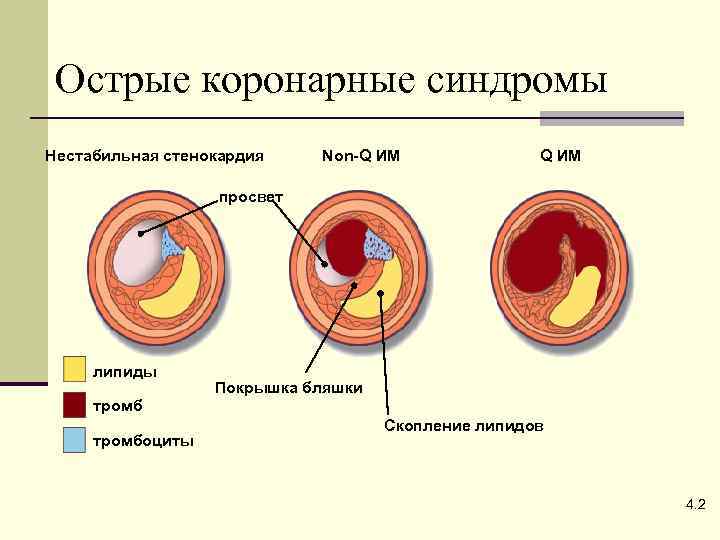
Острые коронарные синдромы Нестабильная стенокардия Non-Q ИМ просвет липиды Покрышка бляшки тромбоциты Скопление липидов 4. 2

Безболевая ишемия миокарда БИМ – преходящее нарушение перфузии, метаболизма, функции или электрической активности миокарда, которое не сопровождается приступом стенокардии или его эквивалентом. Выявляется от 40 до 100% больных стенокардией в 30% при постинфарктном кардиосклерозе в 20 -79% при АГ 30% при СД

Причины отсутствия болей n “механическая” теория - зависимость от степени n n n n растяжения миокарда желудочков “химическая” – различная чувствительность рецепторов к алгогенным веществам чаще при поражении ПКА, связывают с тем, что в задней стенке больше вагусных рецепторов, возбуждение афферентных волокон влияет на болевую чувствительность вовлекается меньшая мышечная масса повреждение афферентных волокон перенесенным ОИМ, при диабетической полинейропатии нарушение формирования потока импульсов от ишемизированного миокарда модулирующее действие эндогенных опиатов психологические особенности пациента

Классификация ИБС ВОЗ (1979 г. , 1995 г. ) 1. Внезапная коронарная смерть 2. Стенокардия n Стабильная (с указанием ФК) n Спонтанная n Нестабильная 3. Инфаркт миокарда С зубцом Q (крупноочаговый) Без зубца Q (мелкоочаговый) 4. Постинфарктный кардиосклероз 5. Нарушения ритма с указанием формы аритмии 6. Сердечная недостаточность (ишемическая кардиомиопатия) 7. Безболевая ишемия миокарда n n

Стенокардия (Руководство ЕОК) n Стабильная n Ишемия в результате фиксированной обструкции венечных артерий n Микроваскулярная (синдром Х) n микрососудистая коронарная дисфункция у больных без ангиографических признаков атеросклеротического поражения эпикардиальных венечных артерий при отсутствии других заболеваний сердца. n Вазоспастическая n транзиторная ишемия развивается в результате спазма венечных артерий

Стабильная стенокардия

Распространенность Зависимость от возраста n Моложе 35 лет – крайне редко n 45 лет – 54 года Мужчины – 2– 5% n Женщины – 0, 5– 1% n n 65 лет – 74 года n Мужчины – 11– 20% n Женщины – 10– 14% n Старше 75 лет – 20%
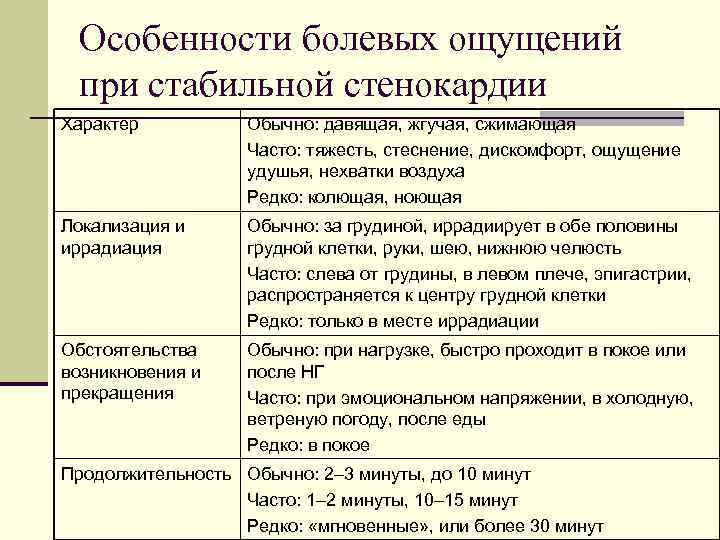
Особенности болевых ощущений при стабильной стенокардии Характер Обычно: давящая, жгучая, сжимающая Часто: тяжесть, стеснение, дискомфорт, ощущение удушья, нехватки воздуха Редко: колющая, ноющая Локализация и иррадиация Обычно: за грудиной, иррадиирует в обе половины грудной клетки, руки, шею, нижнюю челюсть Часто: слева от грудины, в левом плече, эпигастрии, распространяется к центру грудной клетки Редко: только в месте иррадиации Обстоятельства возникновения и прекращения Обычно: при нагрузке, быстро проходит в покое или после НГ Часто: при эмоциональном напряжении, в холодную, ветреную погоду, после еды Редко: в покое Продолжительность Обычно: 2– 3 минуты, до 10 минут Часто: 1– 2 минуты, 10– 15 минут Редко: «мгновенные» , или более 30 минут

Клиническая классификация болей в грудной клетке (Diamond AG, 1983) n Типичная стенокардия n загрудинная боль характерного качества и продолжительности n возникает при физической нагрузке или стрессе n проходит в покое или после приема НГ n Атипичная стенокардия n 2 признака n Несердечная боль n один или ни одного признака

Заболевания, имитирующие приступы стенокардии n Другие болезни сердца (перикардит, стеноз устья аорты, ГКМП, ПМК) n Легочная гипертензия, ТЭЛА n Пневмония, плеврит, пневмоторакс n Заболевания ЖКТ (ГЭРБ, заболевания пищевода, язвенная болезнь, холецистит, грыжа ПОД, панкреатит) n Заболевания костно–мышечной системы n Остеохондроз n Психогенные боли

Функциональные классы n ФК 1 - обычная повседневная активность не вызывает приступов стенокардии: только при интенсивной, очень быстрой, продолжительной ФН n ФК 2 - небольшое ограничение физической активности: стенокардия при быстрой ходьбе, быстром подъеме, ходьбе по ровному месту более 200 м, подъем выше 1 -го этажа, в гору, в холодную погоду, против ветра, при эмоциональном напряжении, в утренние часы n ФК 3 - выраженное ограничение физической активности: стенокардия при ходьбе в нормальном темпе по ровному месту 100 - 200 метров, подъем на 1 -й этаж n ФК 4 - невозможность выполнять любой вид физической деятельности без возникновения неприятных ощущений: приступы в покое, при перемене положения тела, ночная

Спонтанная стенокардия (Майрон Принцметал, 1956 г. ) n Типичный приступ стенокардии, но возникающий в покое, n n часто ночью и в утренние часы, более продолжительный, интенсивный, хуже уступает действию нитроглицерина, сопровождается гемодинамическими сдвигами - падением артериального давления, сердечного выброса, иногда - потерей сознания, может сопровождаться появлением шума митральной регургитации). На ЭКГ чаще выявляют преходящий подъем сегмента ST во время приступа, с нормализацией ЭКГ после прекращения боли, но может быть и ишемическая депрессия ST. В основе возникновения данного приступа лежит спазм (генетическая предрасположенность, эндотелиальная дисфункция, повышенная чувствительность к вазоконстрикторам, повышение уровня фермента Rhoкиназа, в результате чего повышается чувствительность гладких миоцитов к ионам Са 2+). Подтверждение диагноза – СМ ЭКГ, коронароангиография и тест с эргоновином (эргометрином) Прогноз благоприятный – 5 -ти летняя смертность не превышает 10%.

Нестабильная стенокардия n Впервые возникшая n Прогрессирование симптомов n Острый период инфаркта

n Впервые возникшей следует считать стенокардию, продолжительность существования которой 4 недели n Это может быть как стенокардия напряжения, так и стенокардия покоя n Возможные исходы может исчезнуть n перейти в стабильную определенного ФК n может быть предвестником ОИМ n

Прогрессирование увеличение частоты, тяжести, продолжительности приступов в течение ближайшего месяца, появление их при меньшей физической нагрузке, в покое, они не купируются обычными средствами

Ранняя постинфарктная n После перенесенного инфаркта миокарда (позже 24 часов) в течение 1 месяца n Типичные приступы, которые объясняются ишемией вследствие n n коронарного атеросклероза других, не связанных с зоной инфаркта артерий отсутствием коллатералей сохраняющимся тромбозом повышением потребности миокарда в кислороде

E. Braunwald По классам тяжести n Класс 1 – недавнее начало тяжелой или прогрессирующей стенокардии напряжения в период менее 1 месяца n Класс 2 – стенокардия покоя подострая – один или несколько приступов в покое, но не в течение 48 часов n Класс 3 – стенокардия покоя – в течение 48 ч. По условиям появления n Класс А – вторичная НС – на фоне некоронарного фактора – анемия, лихорадка, инфекция, гипотония, неконтролируемая гипертония, тахиаритмия, стресс, тиреотоксикоз, гипоксемия при ДН n Класс В – первичная нестабильная n Класс С – постинфарктная НС (в первые 2 недели ОИМ)

Новые ишемические синдромы n Кардиальный синдром Х n «Спящий» (гибернирующий) миокард n «Оглушенный миокард» n Ишемическое прекондиционирование

Кардиальный синдром Х Болезнь “малых сосудов” Наличие классических приступов стенокардии, положительного нагрузочного теста при ангиографически интактных крупных сосудах Причина – снижение вазодилатирующего резерва коронарных артерий на уровне интрамуральных сосудов Особенности – атипичная локализация, часто – провокация холодом и стрессом, чаще у женщин молодого и среднего возраста, благоприятный прогноз. Не показаны нитраты, назначают БКК, БАБ, триметазидин, эуфиллин

Гибернирующий миокард Состояние дисфункции миокарда в покое, вызванное его длительной гипоперфузией, может исчезнуть после реваскуляризации Это приспособительная реакция, заключающаяся в снижении функции до степени, при которой достигается нарушенное равновесие между потребностью и доставкой кислорода

Оглушенный миокард Состояние обратимой постишемической дисфункции ЛЖ, которое сохраняется после реперфузии, несмотря на восстановление коронарного кровотока и отсутствие необратимых изменений в миокарде. Ранний тромболизис, НС, ангиоспазм, ангиопластика

Ишемическое прекондиционирование n Адаптивный феномен, возникающий после коротких циклов ишемии – реперфузии n Повышает устойчивость кардиомиоцитов к повреждающему действию ишемии n В основе торможение натриевого трансмембранного канала, блокада переноса через мембраны кальция n Проявляется улучшением переносимости физической нагрузки при стенозировании коронарных артерий, ограничением размеров ОИМ, уменьшении тяжести реперфузионных аритмий

Диагностика стенокардии n Клиника n Состояния, провоцирующие ишемию n Физикальное обследование n Лабораторные n Инструментальные

Состояния, повышающие потребление кислорода n Несердечные: АГ, лихорадка, гипертиреоз, интоксикация симпатомиметиками (кокаин), возбуждение, а-в фистула n Сердечные: ГКМП, аортальные пороки, тахикардия

Состояния, снижающие поступление кислорода n Несердечные: n анемия n гипоксемия n пневмония n бронхиальная астма n ХОБЛ n легочная гипертензия n синдром ночного апноэ n гиперкоагуляция n полицитемия n лейкемия n тромбоцитоз n Сердечные: n Врожденные и приобретенные пороки сердца n Систолическая и диастолическая дисфункция ЛЖ

Диагностика стенокардии Клиника Состояния, провоцирующие ишемию Физикальное обследование Лабораторные (липидный спектр, Нв, глюкоза, АСТ, АЛТ, креатинин) n При наличии показаний – маркеры повреждения, показатели функции щитовидной железы n Класс 2 А – пероральная проба с нагрузкой глюкозой n Класс 2 В – вч СРБ, ЛП (а), Апо. А и Апо. В, гликированный Нв, МНУП n Инструментальные n n

Диагностика стенокардии n n n Клиника Состояния, провоцирующие ишемию Физикальное обследование Лабораторные Инструментальные n ЭКГ n Стресс-тесты n СМ ЭКГ n ЭХО КС n Рентгенограмма грудной полости n Нагрузочные визуализирующие исследования n Коронарная ангиография n Сцинтиграфия миокарда n ОПЭКТ n Компьютерная томография
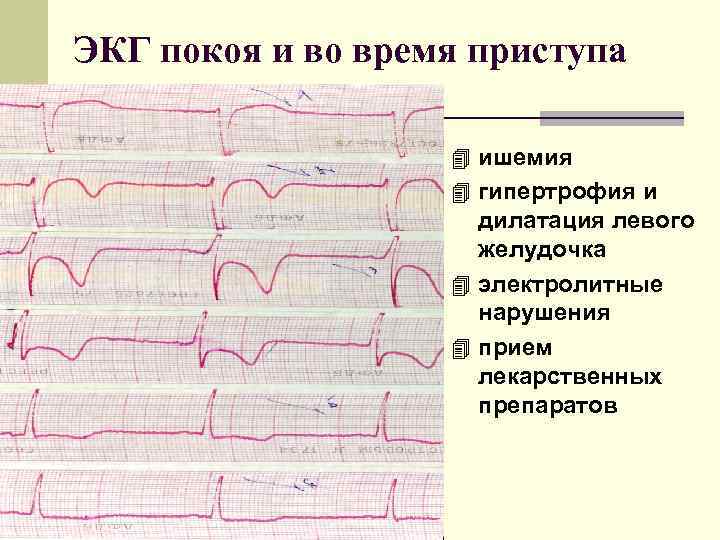
ЭКГ покоя и во время приступа 4 ишемия 4 гипертрофия и дилатация левого желудочка 4 электролитные нарушения 4 прием лекарственных препаратов

Рентгенограмма грудной полости n При наличии симптомов ХСН n При наличии признаков поражения легких

Суточное мониторирование ЭКГ n Верификация диагноза и оценка тяжести n n n стабильной стенокардии Оценка коронарного резерва (с помощью индекса пульс-давление: ЧССх. САД/100) Выявление безболевой ишемии Оценка наличия и характера нарушений ритма и проводимости Оценка циркадных ритмов транзиторной ишемии Уточнение тактики приема лекарственных препаратов: ритма, противопоказаний и т. д.
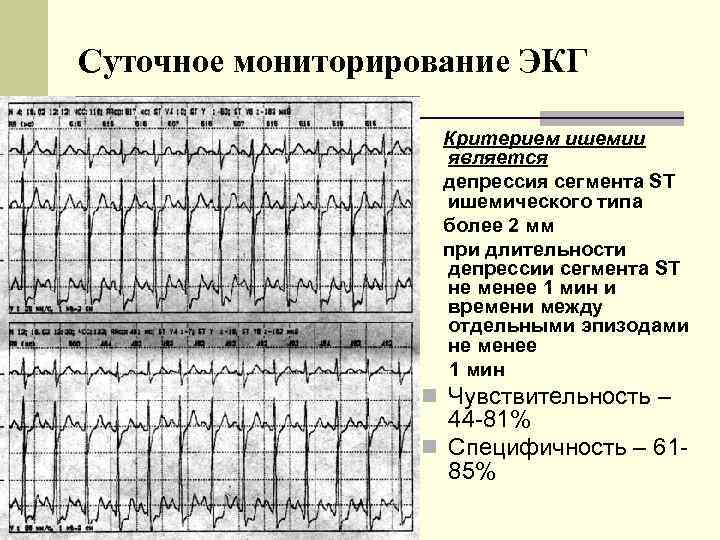
Суточное мониторирование ЭКГ Критерием ишемии является депрессия сегмента ST ишемического типа более 2 мм при длительности депрессии сегмента ST не менее 1 мин и времени между отдельными эпизодами не менее 1 мин n Чувствительность – 44 -81% n Специфичность – 6185%
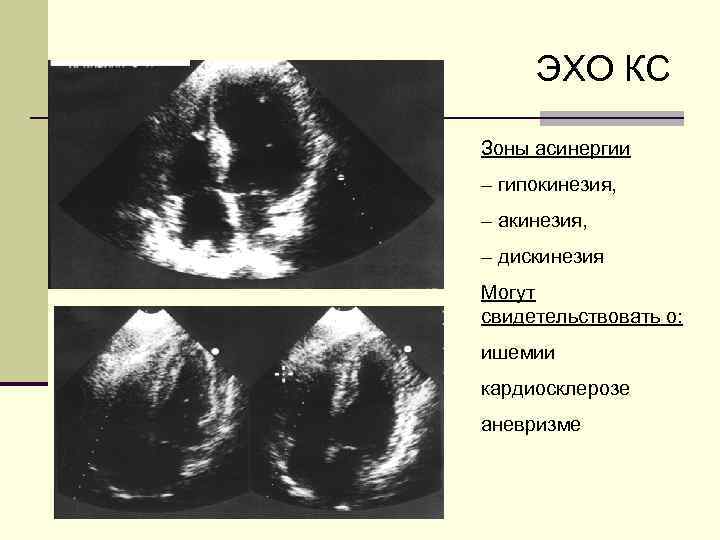
ЭХО КС Зоны асинергии – гипокинезия, – акинезия, – дискинезия Могут свидетельствовать о: ишемии кардиосклерозе аневризме


Стресс-тесты. Показания n Уточнение диагноза n Определение толерантности n Оценка прогноза n Оценка эффективности терапии n Экспертиза трудоспособности n Подбор антиангинальных препаратов

Стресс–тесты n n n Виды нагрузок Физическая (ВЭМ, тредмил–тест) ЧПЭС Лекарственные пробы Возможности визуализации ишемии ЭКГ ЭХО КС Перфузионная сцинтиграфия

Абсолютные противопоказания n Острая стадия ОИМ (7 суток) n Нестабильная стенокардия n ОНМК n Острый тромбофлебит n ТЭЛА n ХСН 3 -4 ФК n Легочная недостаточность n Лихорадка

Признаки ишемии миокарда по данным пробы с нагрузкой n Депрессия ST горизонтального или косонисходящего типа на 1 -2 мм и более n Подъем сегмента ST на 1 -2 мм и более n Возникновение типичного приступа стенокардии n Бессимптомное снижение ST более 3 мм у больных со стенокардией можно рассматривать как безболевую ишемию

Три разных типа депрессии сегмента ST Горизонтальное (пологое) Восходящее Нисходящее Величина депрессии ≥ 1, 0 мм обычно рассматривается как пороговое значение для диагностики обструктивной болезни венечных артерий n нисходящая депрессия представляется более специфичным признаком n восходящая депрессия менее специфична для заболевания венечных артерий, но восходящая депрессия сегмента ST ≥ 2, 0 или ≥ 1, 5 мм на 0, 08 с от точки J имеет достаточную специфичность n n

Показания к коронарографии при решении вопроса о хирургическом лечении n n n 3 -4 функциональный класс (ФК) при неэффективности консервативной антиангинальной терапии. Показатели высокого риска по данным стресстестов, для ВЭМ Прогрессирование ФК стенокардии и/или снижение толерантности к нагрузкам по данным стресс-тестов при динамическом наблюдении на фоне консервативной терапии. Внезапная клиническая смерть или документированные эпизоды стойкой желудочковой тахикардии в анамнезе. Категории лиц, от работы которых зависит жизнь и безопасность других людей (летчики, водители общественного транспорта, и т. д. ).

Плановая КАГ n Объективные признаки ишемии миокарда n Положительная проба с ФН n Приступы стенокардии напряжения и покоя на фоне терапии n Перед операцией на клапанном аппарате после 40 лет n Дифференциальная диагностика n После трансплантации сердца
Коронарография
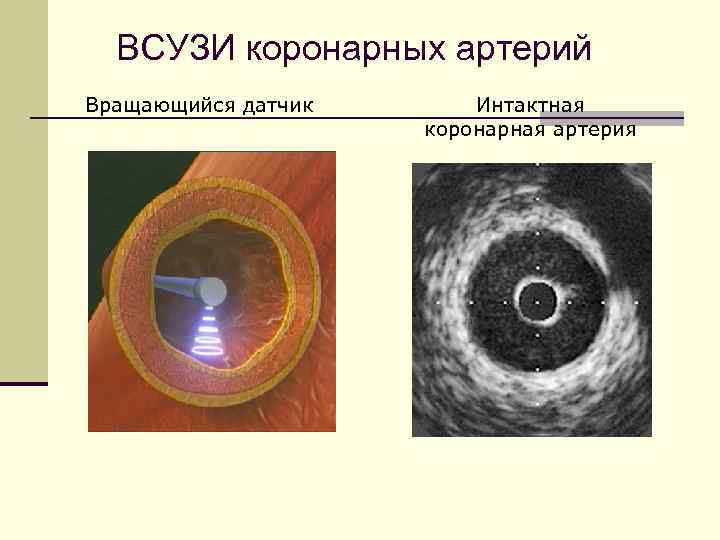
ВСУЗИ коронарных артерий Вращающийся датчик Интактная коронарная артерия
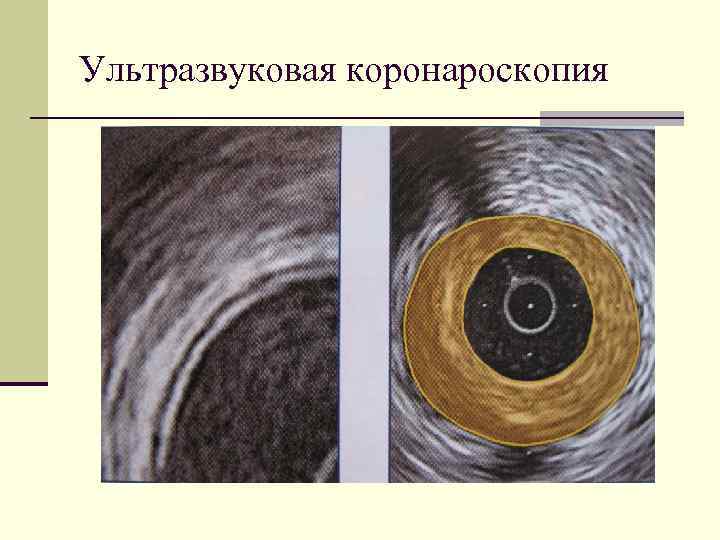
Ультразвуковая коронароскопия
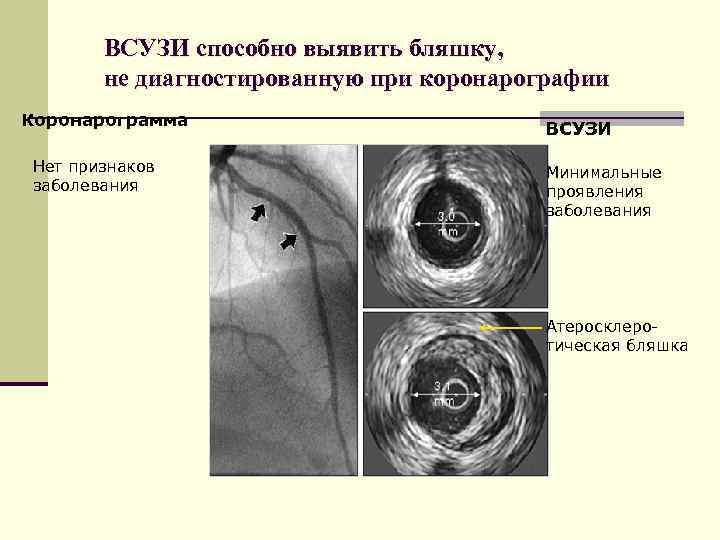
ВСУЗИ способно выявить бляшку, не диагностированную при коронарографии Коронарограмма Нет признаков заболевания ВСУЗИ Минимальные проявления заболевания Атеросклеротическая бляшка

Медикаментозная терапия COURAGE n Антитромбоцитарные n Аспирин n Клопидогрель n Гиполипидемические n Статины или комбинация n Блокада РААС n Лизиноприл или лозартан n Бета АБ n Метопролол n Антагонист кальция n Амлодипин n Нитрат n Изосорбида 5 мононитрат

Лечение тринитраты Нитраты-донаторы оксида азота (нитроминт)-снижают потребление в О 2, снижают пред, и постнагузку n динитраты изокет, кардикет (действие 4 - 6 ч. n мононитраты моночинкве(6 -8 ч. )

В-блокаторы n Снижают ЧСС, АД, сократимость миокарда, потребность миокарда в О 2 n Бетолок, метопролол, конкор

Антагонисты Са каналов n Замедляют вход Са в кл-ки. n Амлодипин, нифидипин n В следствие вазодилятации учащение ритма, увеличение сократимости n Предпочтительнее при БА, ХОБЛ.

Улучшение прогноза n 1. Аспирин n 2. Клоподогрель n 3. Статины n 4. и-АПФ, БРА,

Внезапная смерть Стратификация риска и профилактика

Внезапная остановка сердца Дом 60 -80% всех ВОС Улица Больница 50 -330 на 100 000 поступивших 50 -66 на 100 000 населения

Основные пути профилактики и улучшения прогноза n Выявление групп риска n Обучение персонала и создание бригад быстрого реагирования – улучшение выживаемости после ВОС в стационаре (выживаемость 20%!) n Обучение населения – улучшение прогноза после ВОС на улице и дома

Определение n Внезапная сердечная смерть – естественная кардиальная смерть, неожиданная по характеру и времени даже в случае установленного ранее заболевания сердца, первым проявлением которой стала потеря сознания в пределах 1 часа с момента возникновения симптомов n Европейское общество кардиологов, 2001 г.

Этиология n ИБС – 85 -90% n Другие заболевания сердца n Непосредственная причина n 85% - фибрилляция желудочков, предшествовавшая ЖТ, ЖЭС высоких градаций n 15% - брадикардия

ВС в спорте n Смерть, наступившая непосредственно во время физических нагрузок, а так же в течение 24 -х часов с момента появления первых симптомов, заставивших атлета изменить или прекратить спортивную деятельность n Частота ВС у спортсменов – 2, 6 (м) 1, 1 (ж) на 100 тыс. /год (это в 2, 4 раза выше, чем в популяции)

Наиболее опасные виды спорта n Футбол (примерно 30 -35% всех случаев ВС) n Баскетбол n Велогонки n Контактные виды

Основные причины сердечной смерти в спорте (по частоте) n ГКМП и недифференцированная ГЛЖ n Коронарные причины (атеросклероз, аномалии) n Миокардит n Диагноз не установлен n АДПЖ n Пролапс митрального клапана

Патогенез n 40 -е гг. – Wiggers C. – электрогенная концепция n Фон – доброкачественные НР, которые отражают существование электрической нестабильности n Развитие данной концепции – наличие анатомо-электрофизиологического субстрата аритмогенеза – структурноизмененная ткань миокарда

Патогенез n Повышенная эктопическая активность n Преходящая ишемия n Реперфузия n Метаболический или электрический дисбаланс n Нарушение контрактильных свойств миокарда n Нарушение автономной регуляции сердца n Воздействие эндогенных и экзогенных токсических субстанций (в т. ч. лекарств)
Треугольник Кумела Структурные изменения Функциональные нарушения Электрофизиологические механизмы

Стратификация риска n Анамнез n Данные осмотра n Данные обследования n Формирование диагноза n Определение риска ВС

Анамнез n Возраст, пол n Традиционные ФР атеросклероза v Возраст v Семейный анамнез v Повышение ЛПНП v АГ v Курение v Сахарный диабет n Шкалы риска

Анамнез Возраст, пол n Традиционные ФР атеросклероза n Шкалы риска n n Неполноценное питание (недостаток ПНЖК, n n калия, магния, злоупотребление алкоголя) Отягощенный семейный анамнез по ВС Депрессия, социальная изоляция Применение антиаритмических препаратов Электролитные нарушения (гипокалиемия)

Анамнез заболевания, клиника n Анамнез ВС n Пароксизмы ЖТ n Перенесенный ОИМ n ГЛЖ n ГКМП n ДКМП n ХСН

Методы обследования n ЭКГ n ЭХО КС n Суточное мониторирование ЭКГ n СУ – ЭКГ n Оценка вариабельности ритма сердца n Оценка интервала QT n Стресс-тесты (ВЭМ) n Внутрисердечное ЭФИ n Коронароангиография

Лекарственные препараты в СЛР n Адреналин 1 мг (период полувыведения 90 сек) n Вазопрессин n Сульфат магния n Бикарбонат натрия Нет данных, подтверждающих эффективность n Асистолия – результат первичной патологии миокарда, а не чрезмерного тонуса блуждающего нерва Атропин?
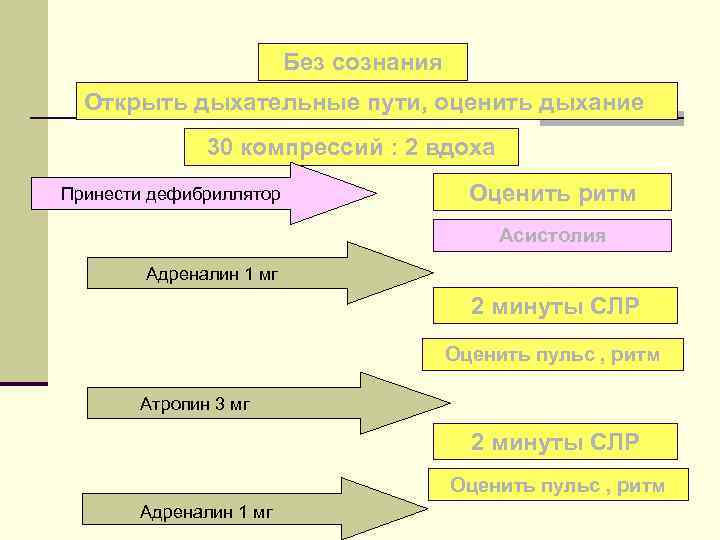
Без сознания Открыть дыхательные пути, оценить дыхание 30 компрессий : 2 вдоха Принести дефибриллятор Оценить ритм Асистолия Адреналин 1 мг 2 минуты СЛР Оценить пульс , ритм Атропин 3 мг 2 минуты СЛР Оценить пульс , ритм Адреналин 1 мг

2010 год Без сознания Открыть дыхательные пути, оценить дыхание 30 компрессий : 2 вдоха Принести дефибриллятор Оценить ритм Асистолия Адреналин 1 мг 2 минуты СЛР Оценить пульс , ритм Адреналин 1 мг
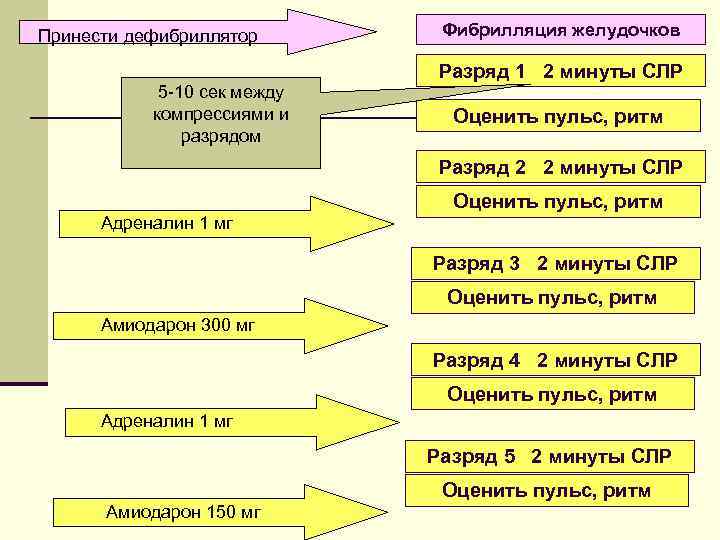
Принести дефибриллятор Фибрилляция желудочков Разряд 1 2 минуты СЛР 5 -10 сек между компрессиями и разрядом Оценить пульс, ритм Разряд 2 2 минуты СЛР Оценить пульс, ритм Адреналин 1 мг Разряд 3 2 минуты СЛР Оценить пульс, ритм Амиодарон 300 мг Разряд 4 2 минуты СЛР Оценить пульс, ритм Адреналин 1 мг Разряд 5 2 минуты СЛР Оценить пульс, ритм Амиодарон 150 мг
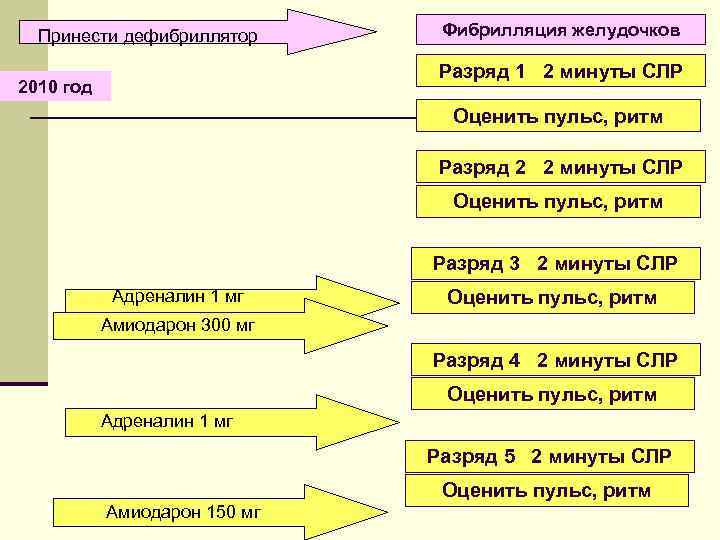
Принести дефибриллятор Фибрилляция желудочков Разряд 1 2 минуты СЛР 2010 год Оценить пульс, ритм Разряд 2 2 минуты СЛР Оценить пульс, ритм Разряд 3 2 минуты СЛР Адреналин 1 мг Оценить пульс, ритм Амиодарон 300 мг Разряд 4 2 минуты СЛР Оценить пульс, ритм Адреналин 1 мг Разряд 5 2 минуты СЛР Оценить пульс, ритм Амиодарон 150 мг
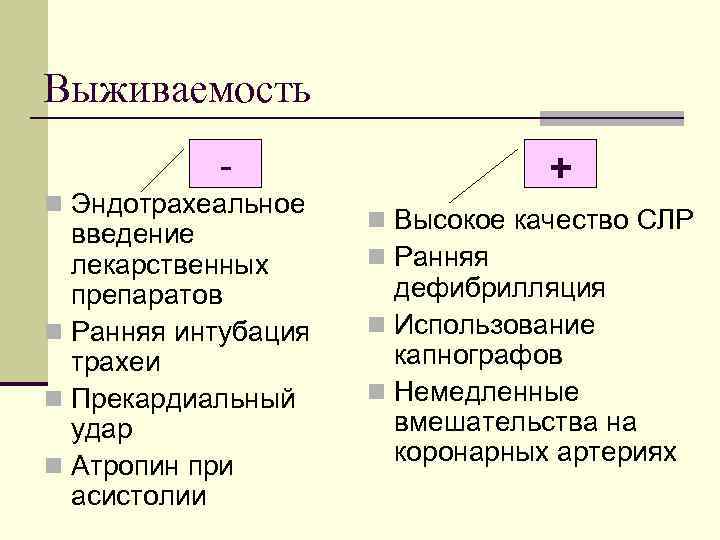
Выживаемость n Эндотрахеальное введение лекарственных препаратов n Ранняя интубация трахеи n Прекардиальный удар n Атропин при асистолии + n Высокое качество СЛР n Ранняя дефибрилляция n Использование капнографов n Немедленные вмешательства на коронарных артериях

Профилактика ВС

Лекарственные препараты, использующиеся для снижения риска ВСС n Аспирин, другие антитромбоцитарные n Бета АБ n и. АПФ n Статины n Антагонисты альдостерона n Др…
В 1970 г. Michel Mirowski и Morton Mower, потрясенные внезапной смертью своего коллеги, предложили концепцию создания имплантируемого прибора, который мог бы автоматически проводить неотложную терапию в случае развития жизнеугрожающих желудочковых тахиаритмий. В 1980 г. Michel Mirowski осуществил первую в мире успешную операцию по имплантации кардиовертерадефибриллятора.

Применение ИКД n Показание – аритмический механизм ВСС (ФЖ, ЖТ) n Восстановление ритма с помощью нанесения электрического разряда, электрических стимулов. n 6 -8 лет службы (от 2 до 4 разрядов в год)

ОКС
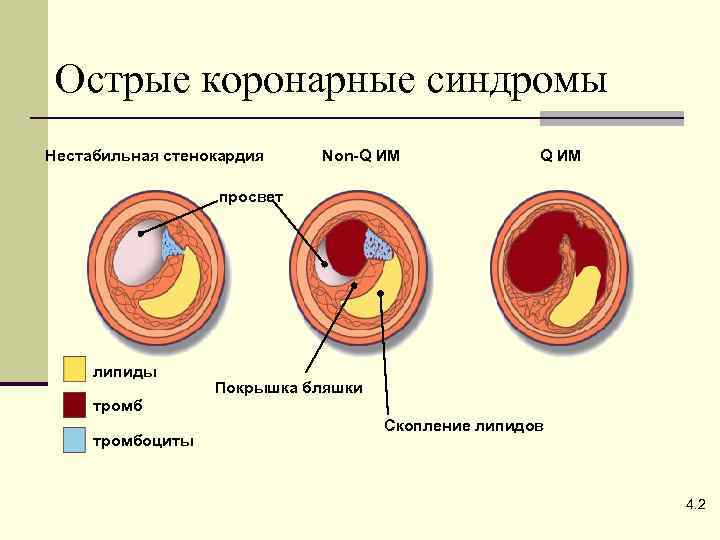
Острые коронарные синдромы Нестабильная стенокардия Non-Q ИМ просвет липиды Покрышка бляшки тромбоциты Скопление липидов 4. 2

Определение Острый коронарный синдром - любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию ОКС – это НЕ диагноз Это собирательное понятие, существующее для того, чтобы можно было сначала выделить группу больных, которым угрожает ОИМ, ВКС, и насколько велика эта угроза

ОКС включает в себя n ОИМ n ИМ с подъемом ST (ИМП ST) n ИМ без подъема ST (ИМБП ST) n ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ -признакам n Нестабильную стенокардию

Что объединяет эти заболевания? Общность анатомического субстрата: в виде поврежденной атеросклеротической бляшки с разрывами ее поверхности и формированием внутрикоронарного тромбоза
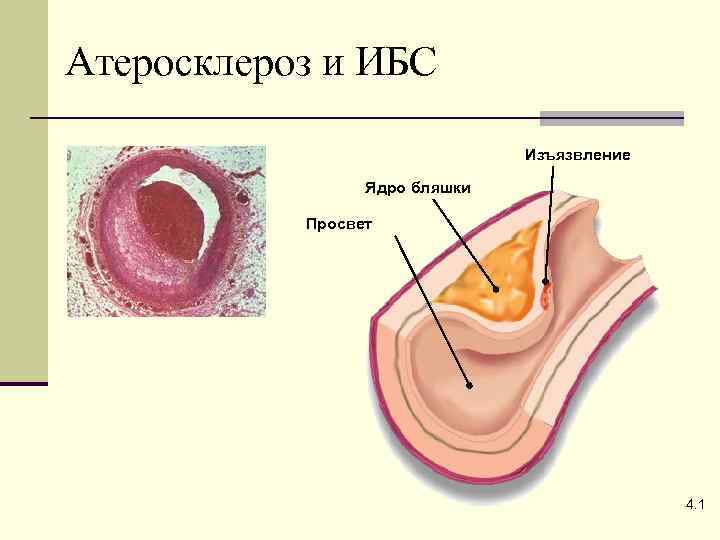
Атеросклероз и ИБС Изъязвление Ядро бляшки Просвет 4. 1

Клинические группы при ОКС n затяжной приступ (более 15 -20 минут) n впервые возникшая (28 -30 дней) n дестабилизация ранее существующей n постинфарктная (первые 2 недели ОИМ)

Затянувшийся приступ n типичный приступ стенокардии, но длящийся более 20 минут, не купирующийся нитроглицерином, требующий иногда введения наркотических анальгетиков

Нестабильная стенокардия Неокклюзирующий тромб, который привел к ишемии, но не тяжелой, без нарушения проницаемости КМЦ

n Впервые возникшей следует считать стенокардию, продолжительность существования которой 4 недели

Дестабилизация ранее существующей увеличение частоты, тяжести, продолжительности приступов в течение ближайшего месяца, появление их при меньшей физической нагрузке, в покое, они не купируются обычными средствами.

Ранняя постинфарктная n После перенесенного инфаркта миокарда (позже 24 часов) в течение 1 месяца.

E. Braunwald По классам тяжести n Класс 1 – недавнее начало тяжелой или прогрессирующей стенокардии напряжения в период менее месяца n Класс 2 – стенокардия покоя подострая – один или несколько приступов в покое, но не в течение 48 часов n Класс 3 – стенокардия покоя – в течение 48 ч.

E. Braunwald По условиям появления n Класс А – вторичная НС – на фоне некоронарного фактора, вызывающего дисбаланс притока и потребности – анемия, лихорадка, инфекция, гипотония, неконтролируемая гипертония, тахиаритмия, стресс, тиреотоксикоз, гипоксемия при ДН n Класс В – первичная нестабильная – нет явных факторов, способствующих ишемии, в основе – «ранимая бляшка» n Класс С – постинфарктная НС (в первые 2 недели ОИМ)
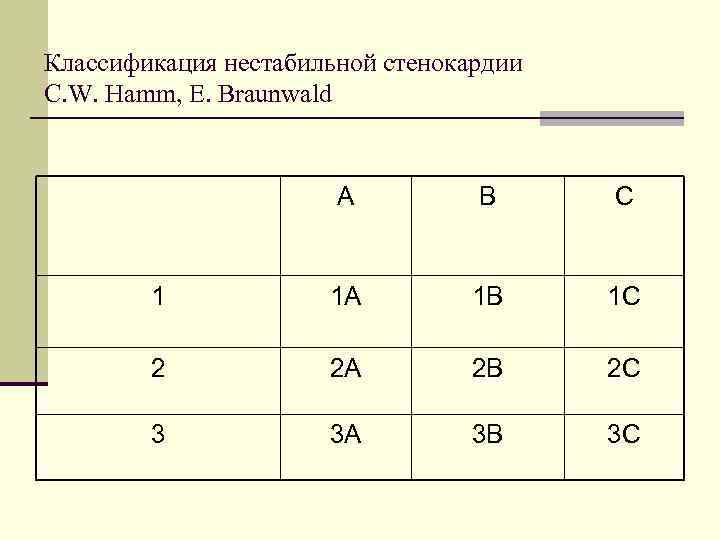
Классификация нестабильной стенокардии C. W. Hamm, E. Braunwald А В С 1 1 А 1 В 1 С 2 2 А 2 В 2 С 3 3 А 3 В 3 С

Дифференциальный диагноз болей в грудной клетке n Сердечно-сосудистые неишемические: Ø Расслаивающая аневризма аорты Ø Перикардит Ø ГКМП Ø Аортальный стенох Ø ТЭЛА

Дифференциальный диагноз болей в грудной клетке n Легочные: Ø Плеврит Ø Пневмоторакс Ø Пневмония Ø Рак легкого

Дифференциальный диагноз болей в грудной клетке n Желудочно-кишечные: Ø Ø Заболевания пищевода: v Эзофагит v Спазм пищевода v Рефлюкс-эзофагит Желудочно-кишечные и билиарные заболевания: v ЯБ v Кишечная колика v Холецистит v Панкреатит v Печеночная колика

Дифференциальный диагноз болей в грудной клетке n Другие: Ø Остеохондроз грудного отдела позвоночника Ø Фиброзит Ø Травмы ребе и грудины Ø Грудино-ключичный артрит Ø Межреберная невралгия Ø Опоясывающий лишай

Дифференциальный диагноз болей в грудной клетке n Психические: Ø Состояния беспокойства: v НЦД v Гипервентиляция v Панические расстройства Ø Аффектные состояния: v Соматогенный невроз v Психические расстройства v депрессия

Острая боль в груди n Расслоение аорты n Острый перикардит n ТЭЛА
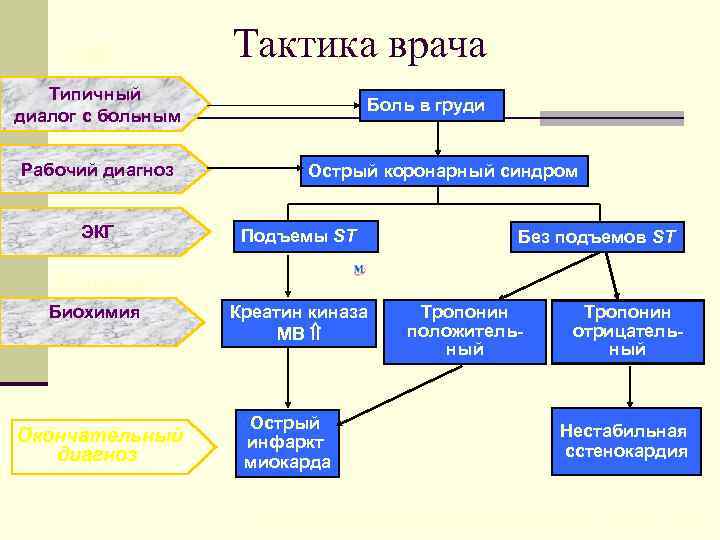
СМП Тактика врача Типичный диалог с больным Рабочий диагноз ЭКГ Боль в груди Острый коронарный синдром Подъемы ST Без подъемов ST Стационар Биохимия Окончательный диагноз Креатин киназа МВ Острый инфаркт миокарда Тропонин положительный Тропонин отрицательный Нестабильная сстенокардия Hamm CW, Bertrand M. , Braunwald E. Lancet 2001; 358: 1533 -1538

Лечение n 1. Лечение начинают с приема аспирина (разжёвывание 325 -500 мг препарата). n Антитромбоцитарный эффект наступает через 1015 минут. n Противотромботическое действие аспирина основано на необратимом ингибировании циклооксигеназы тромбоцитов, которые теряют способность синтезировать тромбоксан А 2, индуцирующий агрегацию тромбоцитов и обладает сосудосуживающим действием.

Лечение n 2 Клопидогрель Первая (нагрузочная) доза клопидогреля - 300 мг, последующие - 75 мг, 1 раз в сут.

n Нефракционирован Гепарин 5000 -10000 Ед внутривенно струйно

n Нитраты Введение начинают со скорости 5 -10 мкг/мин, увеличивая ее каждые 5 -10 минут до исчезновения симптомов или появления побочных эффектов (головная боль, гипотензия с систолическим давлением менее 90 мм. рт. ст. или снижение АД более чем на 30% у лиц с артериальной гипертензией). n Рекомендуется не допускать снижения систолического давления ниже 90 мм рт. ст. и увеличения частоты сердечных сокращений больше 110 ударов в минуту.

n В-блокаторы—Анаприлин n Метопролол назначают внутривенно медленно в 3 дозах по 5 мг с интервалом по 5 минут с последующим переходом на прием 50 -100 мг/сут. n

Противопоказаниями для терапии бета-блокаторами являются: n - P-Q интервал более 0, 24 сек. - частота сердечных сокращений менее 50 в 1 мин. - систолическое АД менее 90 мм рт. ст. - левожелудочковая или застойная сердечная n недостаточность - бронхопазм. n При интенсивной терапии бета-блокаторами необходимо постоянное мониторирование ЭКГ (желательная ЧСС составляет 50 -60 в мин. ), контроль АД, наблюдение за возможным развитием симптомов сердечной недостаточности и бронхоспазма.

Острый инфаркт миокарда

ОИМ n ОИМ-некроз части сердечной мышцы в результате острой окклюзии коронарной артерии

Определение ОИМ n Подъем и последующее снижение уровня биохимических маркеров некроза миокарда (предпочтительно сердечных тропонинов), в сочетании с хотя бы одним из следующих признаков:

Определение ОИМ Подъем и последующее снижение уровня биохимических маркеров некроза миокарда (предпочтительно сердечных тропонинов), в сочетании с хотя бы одним из следующих признаков: n Клиническими симптомами ишемии n ЭКГ-признаками ишемии миокарда (новая динамика ST-T, или новая БЛНПГ) n Формированием патологических зубцов Q на ЭКГ n Признаками новой потери жизнеспособного миокарда при визуализации, или новых локальных зон асинергии по ЭХО КС

Причины ОИМ n Тромбоз (нестабильная бляшка) n Острый дисбаланс между потребностями в О 2 и кровоснабжением (спазм, эмболия, анемия, подъем АД, гипотония и т. д. ) n ТБА, тромбоз стента n Периоперационный после АКШ

причины n 1)тромботическая окклюзия ОИМ как симптом n 2)эмболии n 3)коранорит n 4)ДВС-синдром n 5)Cr n 6)MTS n 7)травма n 8)спазм КА-кокаин, амфитомины

Клиническая классификация типов ОИМ n Тип 1 – развившийся без видимых причин в результате первичного нарушения коронарного кровотока n Тип 2 – развившийся в результате ишемии, связанной с повышением потребности миокарда в кислороде, или уменьшении его доставки (спазм, эмболия, анемия, гипотония)

Клиническая классификация типов ОИМ n Тип 3 – непредвиденная ВСС, включая остановку сердца, часто на фоне симптомов, позволяющих заподозрить ишемию миокарда, с предположительно остро возникшим подъемом сегмента ST, остро возникшей БЛПНГ, или образованием свежего тромба. При этом смерть наступила до появления возможности забора образцов крови или раньше, чем отмечается повышение уровня маркеров

Клиническая классификация типов ОИМ n Тип 4 а – связанный с процедурой ТБА n Тип 4 б – тромбоз коронарного стента, документированный при КАГ или патологоанатомическом исследовании n Тип 5 – связанный с операцией КШ

Классификация по размеру n микроскопический (фокальный некроз) n маленький (<10% левого желудочка) n средний (от 10 до 30% ЛЖ) n обширный (>30% левого желудочка)

Патаморфология n 1. острейший-от момента критической ишимии до возникновения морфологических признаков(30 мин. -2 часа) n 2. острый-формирование некрозаи миомаляции(2 -10 дн. ) n 3. подострый-замещение некротических масс грануляционной тк. , начало формирование рубца(4 -8 нед) n 4. ПИКС консолидация рубца и адаптация к новым условиям функционирования(до 6 мес)

Периодика ОИМ n Развивающийся – 0 -6 часов n Острый – от 6 часов до 7 суток n Заживающий (рубцующийся) – 7 -28 суток n Заживший – 29 сутки

классификация n От временных характеристик: n первичный n повторный, через 29 суток от предыдущего ИМ

Терминология при ОИМ n Крупноочаговый n Трансмуральный (МКБ) n Инфаркт с Q n Проникающий n Мелкоочаговый n Субэндокардиальный (МКБ) n Интрамуральный n Непроникающий n Инфаркт без Q

Q –образующий ИМ окклюзирующий тромб привел к выраженному повреждению миокарда, некрозу
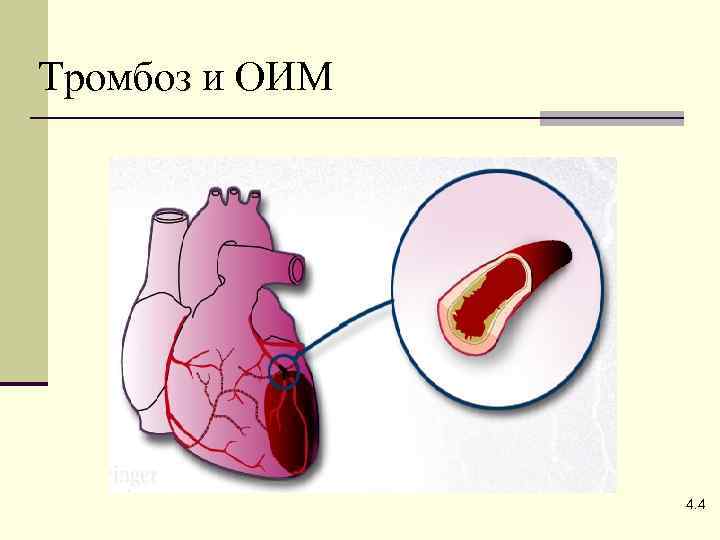
Тромбоз и ОИМ 4. 4

Не-Q ИМ Тромб, перекрывший просвет сосуда, чаще неокклюзирующий, он привел к повреждению и тяжелой ишемии миокарда, кардиомиоциты при этом меняют проницаемость, в кровь поступают ферменты, но это состояние обратимо

Варианты начала ОИМ n Типичный ангинозный приступ (75 -80%) n Астматический вариант n Абдоминальный вариант n Аритмический вариант n Цереброваскулярный вариант n Малосимптомная (безболевая) форма

Атипичные варианты ИМ (в острый период) n абдоминальный (st. gastralgicus) - абдоминальный дискомфорт, боли в эпигастрии, тошнота, рвота n астматический (st. astmaticus) - остро возникший приступ одышки, удушья (у пожилых) n аритмический - учащенное сердцебиение, ощущение перебоев в работе сердца n церебральный - потеря сознания n безболевой (малосимптомный) - болевой синдром отсутствует (чаще наблюдаются: в возрасте до 40 лет, лиц старше 75 лет, женщин и больных СД)

Клиника ОИМ n Типичные ЭКГ признаки ОИМ – 68, 6%, при этом типичная n n n n n клиника 58%, нетипичная – 10% ЭКГ сомнительна, но ферменты положительны – 11%, при этом клиника типичная 6%, нетипичная 5% Диагноз при вскрытии, но ЭКГ и ферменты не показывали – 17%, типичная клиника 8, 4%, нетипичная 9% Типичный болевой синдром – 81% Нетипичная боль – 6, 5% (эпигастральная область 1, 2%, грудная клетка – 5, 3%). Астматический вариант – 3, 9% Аритмический 0, 6% Церебральный 3% Прогрессирующая стенокардия – 1, 6% Впервые возникшая стенокардия – 2, 1% Малосимптомная форма – 0, 9%

Диагноз ОИМ n 1 типичная боль за грудиной более 30 мин, либо атипичные проявление ОИМ n 2 типичные изменения на ЭКГ n 3 гиперферментемия

ЭКГ диагностика n ЭКГ – норма – лучший прогноз n Отрицательный Т – прогноз уже хуже, чем при ЭКГ-норма n Депрессия ST – еще более неблагоприятный прогноз, и зависит от степени депрессии и количества отведений n n Депрессия более 0, 1 м. В – 11% смерть от ОИМ в течение года Депрессия более 0, 2 м. В – риск смерти увеличивается в 6 раз n Подъем ST – наименее благоприятный прогноз, свидетельство субокклюзии, поражении ствола ЛКА, трехсосудистого поражения и т. д.

Ранние ЭКГ признаки «возможного» ОИМ n n Новый подъем сегмента ST в точке J в двух и более последовательных отведениях ЭКГ ≥ 0, 2 m. V у мужчин и ≥ 0, 15 м. В у женщин в V 2 -V 3, и /или новый подъем сегмента ST в точке J в двух и более последовательных других отведениях ЭКГ ≥ 0, 1 m. V Новая полная блокада левой ножки пучка Гиса Новая депрессия ST в двух и более последовательных отведениях ЭКГ. Новые изменения зубца Т (симметричная инверсия более или равно 1 мм в двух и более отведениях).

Локализация n 1)передне-перегородочный: 1 a. VL V 1 -V 3 n 2)передне-перегородочно-верушечный 1 av. L V 1 -V 4 n 3)передне-перегородочно-верушечныйбоковой 1 av. L V 1 -V 6 n 4)нижний 11, 111, Avf n 5)нижнебоковой 11, 111, Avf V 5 -V 6

не-Q-ИМ n 1)субэндокардиальный-при локализации к эндокарду n 2)субэпикардиальный-ближе к эндокарду n 3)интромуральный-в толще миокарда

не-Q-ИМ n Изминения ST-T n Изминения з. T (двухфазность, инверсия) n Динамика амплитуды з. R(не всегда) n В диагностике лабораторная диагностика

Лечение определяется Этапом оказания помощи n Догоспитальный n Стационарный n n С возможностью проведения ЧКВ Без возможности проведения ЧКВ n Амбулаторная реабилитация ЭКГ картиной n Есть подъем сегмента ST (окклюзия КА!) n Нет подъема сегмента ST (нет окклюзии КА!)

Задачи неотложной терапии n Купирование болевого синдрома n Воздействие на тромбообразование в коронарной артерии n Поддержка дыхания n Профилактика жизнеугрожающих аритмий n Ограничение ремоделирования миокарда

Обезболивание n Задачи неотложной терапии

Обезболивание n Нитраты n нитроглицерин 0, 4 мг под язык (спрей) при САД более 90 мм рт. ст. n Рекомендовать нитраты необходимо, если больной знает об их хорошей переносимости

Обезболивание n Нитраты внутривенно n Показания для в/в при АД более 90 мм рт. ст. n сохраняющиеся боли n АГ n ОСН (застой в легких) n Обширный передний ИМ n Повторный ИМ

Нитраты для внутривенного введения n 10 мл 1% раствора растворить в 100 мл n n изотонического раствора хлорида натрия (20 мл в 200 мл и т. д. ) 1 мл раствора содержит 100 мкг, 1 капля – 5 мкг препарата Начало инфузии – 100 мкг/мин, увеличение дозы через 5 -10 минут на 10 -15 мкг АД должно снизиться на 10 -20% от исходного при нормотензии, на 20 -30% при гипертензии, но не ниже 100 мм рт. ст. Продолжительность инфузии 24 -48 часов

Противопоказания к применению нитратов при ОКС n САД менее 90 мм рт. ст. n Выраженная брадикардия менее 50 в минуту или тахикардия более 100 в минуту у больных без выраженного застоя в малом круге n ИМ правого желудочка n Прием ингибиторов фосфодиэстеразы (силденафила, варденафила в предыдущие 24 часа, тадалафила – 48 часов)

Обезболивание n Наркотические анальгетики n Морфин 2 -4 мг + 2 -8 мг каждые 5 -15 минут или + 2 мг каждые 5 минут до купирования боли

Побочные эффекты морфина n n Гипотония Брадикардия Тошнота, рвота Угнетение дыхания n Для сглаживания вагомиметических эффектов - в/в 0, 5 мг атропина n Метоклопрамид – при тошноте и рвоте n Угнетение дыхания – налоксон – 0, 1 -0, 2 мг внутривенно

Другие наркотические анальгетики n Промедол – меньшая по сравнению с морфином обезболивающая активность n Омнопон – содержит в себе 50% морфина, доза недостаточна n Фентанил – превосходит морфин в 50 -150 раз, но – кратковременное действие (20 минут), более высокая опасность апноэ n Добавление дроперидола – при ОКС потенциальная опасность за счет альфаблокирующих свойств вызывать феномен «обкрадывания» и ишемию, и усугубить гипотонию

Обезболивание n Реперфузия n Устранение гипоксемии n Бета-адреноблокаторы

Решение вопроса о назначении бета-адреноблокаторов n Чем раньше начата терапия – тем больше польза n Способствуют купированию боли n Уменьшению размеров ОИМ n Подавляют ЖНР n Уменьшают риск разрыва миокарда n Улучшают выживаемость n Увеличивают время для более эффективного тромболизиса (позволяют отсрочить гибель кардиомиоцитов)

n Показаны всем при отсутствии противопоказаний n Противопоказания n Кардиогенный шок n Обострение тяжелой бронхообструктивной болезни n Аллергия n Признаки СН (? ) n ЧСС менее 60, САД менее 90 n А-в блокада 2 -3 ст.

n Показания к внутривенному введению: n Упорный болевой синдром после введения наркотических n n n n n анальгетиков и другие признаки сохраняющейся ишемии (ЭКГ) Тахикардия без СН АГ в первые 2 -4 часа заболевания Сомнительные противопоказания в бета АБ Внутривенно метопролол 5 мг с интервалом минимум 2 минуты 2 -3 раза, пропранолол 5 -10 мг (1 мг – повтор через 2 минуты – до общей дозы 0, 1 мг/кг), эсмолол Прекращение внутривенного введения ЧСС менее 50 САД менее 100 мм рт. ст. Интервал PQ более 0, 22 с или а-а блокада 2 -3 степени Появление признаков СН

Аспирин при ОКС n Механизм действия: в процессе метаболизма арахидоновой кислоты ингибирует циклооксигеназу 1, и блокирует образование тромбоксана А 2 n На догоспитальном этапе – разжевать таблетку не покрытую оболочкой 250 – 500 мг n Далее 75 мг – 150 мг n при отсутствии противопоказаний

Противопоказания к аспирину n Повышенная чувствительность n Эрозивно-язвенное поражение ЖКТ в фае обострения n Продолжающееся тяжелое кровотечение n Геморрагический диатез n Кормление грудью

Тиенопиридины n Механизм действия: угнетают агрегацию тромбоцитов за счет селективной блокады АДФ-рецепторов и АДФ-зависимых механизмов агрегации n Препараты n Тиклопидин – только для вторичной профилактики (250 мг 2 раза в сутки), не для ОКС n Клопидогрель – при острых формах ИБС - 300 (600) мг, далее 75 мг 1 раз в сутки, в возрасте после 75 лет нагрузочная доза не изучалась

гепарин n Внутривенно струйно 5000 ЕД (ОКС с ПST до 4000), потом – постоянное вливание со скоростью 800 – 1000 ЕД/час n Скорость вливания подбирают по АЧТВ (в 1, 5 -2, 5 раза выше нормы, ОКС с ПST 1, 5 -2 р. ). Определение через 6 часов после начала вливания (ОКС с ПST через 3 часа), и далее каждые 6 часов, коррекция дозы. n При передозировке – период полувыведения – 90 мин, антикоагулянтный эффект сохраняется 4 -6 часов. Антагонист – протамин сульфат – 1 мг нейтрализует 100 ЕД гепарина. n Побочные эффекты: гиперкалиемия, иммунная тромбоцитопения (через 7 -10 дней)

Тромболитическая терапия n Показания n болевой приступ более 30 минут, n подъем ST ≥ 0, 1 м. V, как минимум в двух последовательных грудных отведениях или в двух от конечностей n вновь появившаяся блокада левой н. п. Гиса n Истинно задний ОИМ (высокие R, депрессия ST в V 1 -V 4 n Не более 12 часов болевого синдрома

Абсолютные противопоказания n геморрагический инсульт любой давности/ОНМК n n n n неизвестной этиологии ишемический инсульт в течение 3 месяцев внутричерепное новообразование закрытые травмы головы в последние 3 месяца наличие признаков кровотечения (не менструальное) подозрение на расслоение аорты геморрагический диатез изменение структуры мозговых сосудов (а-в мальформация, артериальные аневризмы)
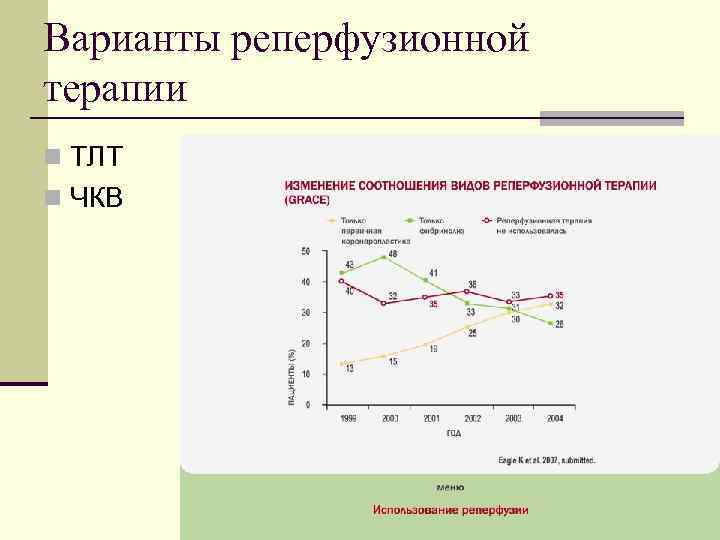
Варианты реперфузионной терапии n ТЛТ n ЧКВ

Тромболитическая терапия n Суть ТЛТ– ферментативное разрушение нитей фибрина, составляющих каркас тромба n ТЛП переводят плазминоген из неактивного состояния в активное – плазмин. Плазмин разрушает фибрин
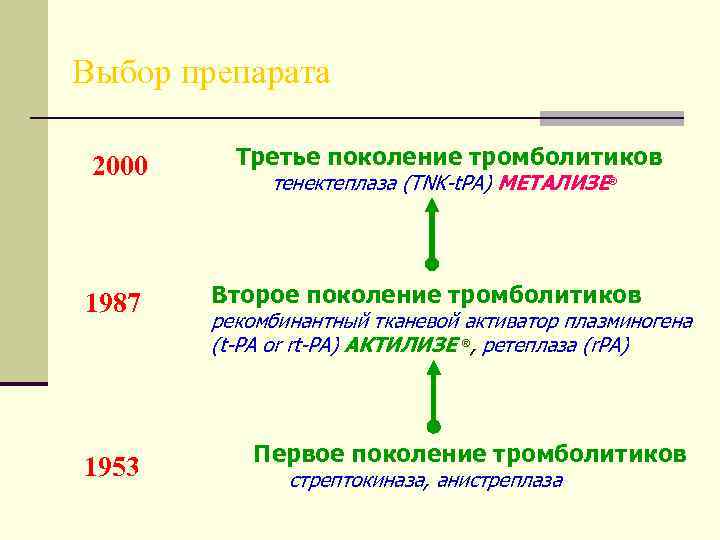
Выбор препарата 2000 1987 1953 Третье поколение тромболитиков тенектеплаза (TNK-t. PA) МЕТАЛИЗЕ® Второе поколение тромболитиков рекомбинантный тканевой активатор плазминогена (t-PA or rt-PA) АКТИЛИЗЕ ®, ретеплаза (r. PA) Первое поколение тромболитиков стрептокиназа, анистреплаза

Стрептокиназа n Механизм действия - при соединении с плазминогеном образует комплекс, активирующий переход плазминогена в плазмин – фермент, растворяющий фибрин n Дозировка: 1500000 МЕ на 100 мл 0, 9% хлорида натрия за 30 -60 минут n Осложнения: чужеродный белок, возможны аллергические реакции

Альтеплаза n Рекомбинантный ТАП – эндогенный активатор плазминогена n Селективный препарат к фибрину, в силу чего препарат преимущественно действует на плазминоген, связанный с фибрином, т. е. на тромб n Не является чужеродным белком n Введение: 10 -15 мг в/в болюсом, далее – 50 мг в/в капельно в течение часа, возможно продлить введение еще на 1 час (30 -40 мг). За 2 часа необходимо ввести от 60 до 100 мг (но не больше).

Тенектоплаза (Метализе) n Рекомбинантный ТАП (замена трех аминокислот) n Увеличение времени полувыведения в 4 -6 раз n Увеличение селективности к фибрину

Клинические признаки восстановления коронарного кровотока Прекращение боли через 30 -60 минут после ТЛТ Стабилизация гемодинамики Исчезновение признаков ОЛЖН Появление реперфузионных аритмий (ЖЭС, идиовентрикулярный ритм) n Быстрая динамика ЭКГ (сегмент ST приближается к изолинии более чем на 50% от исходного уровня в течение 90 минут) – несколько часов n Быстрая динамика МВ КФК (резкое повышение активности, с последующим быстрым снижением) – несколько часов n n

Виды ЧКВ n Первичное – в первые 12 часов без ТЛТ n Спасительное – в ИСКА, оставшейся окклюзированной после ТЛТ n Плановое ЧКВ

ЧКВ n При условии равной доступности с ТЛТ первичное ЧКВ предпочтительно при возможности незамедлительного выполнения 7 дней в неделю, 24 часа в сутки

Возможные схемы лечения n ТЛТ (нет возможности ЧКВ, или время до 3 -х часов) n Незамедлительный перевод в «инвазивный центр» (возможность начала ЧКВ через 90 минут после первого контакта с врачом) n Проведение ТЛТ (до 3 -х часов), перевод в «ИЦ» для спасительного ЧКВ

Кислородотерапия при ОИМ ЗА n В основе патофизиологических механизмов ишемии – дисбалланс между притоком кислорода и его потребностью n n ПРОТИВ Артериальная вазоконстрикция, спровоцированная О 2 Уменьшение кровотока в левой КА на фоне лечения О 2 На 25% увеличивается сопротивляемость КА на фоне терапии О 2 Снижается СВ и УО (эксперимент)

Неотложная помощь на догоспитальном этапе n Кислородотерапия показана при n n n Сохраняющейся ишемии Застое в малом круге Гипоксемии (сатурация кислорода менее 90%) n Через носовые катетеры n Не более 2 л/мин первые 6 часов для всех (? ) n 2 -8 л/мин, если есть необходимость n n n Насыщение О 2 менее 90% Ишемия Застой в легких n Вспомогательная, инвазивная ИВЛ n Тяжелая СН

ОСЛОЖНЕНИЯ ОИМ

§ ранние осложнения ИМ 1. 2. 3. 4. острая сердечная недостаточность кардиогенный шок (3 -7%) нарушения сердечного ритма ранняя постинфарктная стенокардия § промежуточные осложнения 1. 2. 3. разрыв стенки ЛЖ , отрыв сосочковой мышцы (в 1 -6 дни) фибринозный (эпистенокардитический) перикардит (2 -3 сут. ) тромбэндокардит § поздние осложнения 1. 2. 3. 4. истинная аневризма ЛЖ ложная аневризма ЛЖ синдром Дресслера (через 2 -4 недели после ИМ) ХСН

1. Острая сердечная недостаточность (50 -60%) § впервые возникшая ОСН или острая декомпенсация ХСН § оценивать состояние функции ЛЖ по Т. Килипп § общие принципы лечения ОСН: – положение ортопное – оксигенотерапия ( сатурация О 2 > 90%) – нитроглицерин или нитропруссид натрия – петлевые диуретики в/в болюс – морфина сульфат в/в – восстановление коронарного кровотока (ЧКВ или тромболизис) – устранение нарушений, провоцирующих или отягчающих течение ОСН – и. АПФ для предотвращения повторных эпизодов ОСН – использование препаратов с положительным инотропным действием

ПРЕПАРАТЫ С ПОЛОЖИТЕЛЬНЫМ ИНОТРОПНЫМ ДЕЙСТВИЕМ ДЛЯ ЛЕЧЕНИЯ ОСТРОЙ ЛЕВОЖЕЛУДОЧКОВОЙ НЕДОСТАТОЧНОСТИ ПРЕПАРАТ ИНФУЗИЯ ДОБУТАМИН 2 -20 мкг/кг в мин. ДОПАМИН - < 3 мкг/(кг в 1 мин. ) – почечный эффект - 3 -5 мкг/кг в 1 мин. – инотропное действие - > 10 мкг/кг в 1 мин. – вазопрессорное действие

2. Кардиогенный шок летальность составляет 50 -70% Ø причины: § истинный кардиогенный шок – обширное поражение миокарда (> 40% массы ЛЖ) – разрывы сердца (внутренние или внешние, в 2 -6% случаев, чаще в 1 -е и 3 -5 сутки) § тахи-, брадиаритмии – аритмогенный § реакция на боль – рефлекторный § исключить кровотечение Ø критерии диагностики кардиогенного шока: – стойкая артериальная гипотензия (сист. АД < 90 мм рт. ст. пульсовое <20 -25 мм рт. ст. в течение 30 мин) – признаки гипоперфузии периферических тканей: - бледность и похолодание кожных покровов, - нарушение сознания, - олигурия (<30 мл/час)

Лечение кардиогенного шока § основная задача – восстановление кровотока в окклюзированной КА : тромболитическая терапия, ЧКВ или АКШ (в течение 48 ч. после возникновения ИМ и до 18 часов шока) § тактика ведения при кардиогенном шоке: – – – купирование болевого синдрома инотропная поддержка коррекция нарушений сердечного ритма: тахиаритмии - ЭИТ, брадикардия – трансвенозная эндокардиальная ЭС сердца оксигенотерапия, при необходимости ИВЛ при неадекватном давлении заполнения желудочков (↓ ЗДЛА или ↓ ЦВД) - вв введение жидкости (в неясных случаях возможно пробное введение 250 мл физ. р-ра за 5 -10 мин) Эхо. КГ: оценка показателей внутрисердечной гемодинамики, возможных осложнений ИМ, как причины кардиогенного шока

3. ранняя постинфарктная стенокардия § ангинозный болевой синдром возникший позже до 2 недель после развития ОИМ 24 часов и ранняя постинфарктная стенокардия (особенно стенокардия покоя) → ↑ вероятность рецидива ИМ или внезапной смерти § причина → рецидив расстройств коронарного кровообращения: § - ретромбоз инфарктсвязанной КА расстройства кровообращения в не связанных с зоной инфаркта артериях § Показана КАГ для выбора дальнейшей тактики лечения

4. нарушения сердечного ритма (у 90% больных ИМ) Ø Ø § мониторирование ЭКГ течение первых 1 -3 суток при оценке нарушений ритма, учитывать: их опасность для жизни больного → требуют немедленного вмешательства: – – – полная А-В блокада, асистолия → - ЭИТ трансвенозная эндокардиальная ЭС сердца возможную роль в качестве предвестника или провокатора жизненноопасных нарушений ритма: «пробежки” желудочковой тахикардии частые, парные ранние полиморфные желудочковые э/систолы А-В блокада II степени Мобитц-2 – § фибрилляция желудочковая тахикардия

нарушения сердечного ритма § – – § отрицательное влияние на системный и коронарный кровоток: резкая синусовая и иная брадикардия резкая синусовая тахикардия мерцание и трепетание предсердий паркосизмальная наджелудочковая тахикардия препаратами выбора для лечения нарушений ритма являются бета-блокаторы, возможно применение кордарона профилактическое применение лидокаина не показано лидокаин - для неотложной терапии при желудочковой тахикардии § применение антиаритмических препаратов 1 класса у больных с ИМ сопровождается увеличением смертности § – § у всех больных поддерживать нормальный уровень электролитов (К, магний, Са) в крови

Брадиаритмии § синусовая брадикадия или АВ блокада 2 ст. Мобитц-1, + -артериальной гипотензии, -ОСН, -выскальзывающие желудочковые аритмии § → начальная тактика - атропин (вв 0, 3 -0, 5 мг, при необходимости повторно с интервалами 5 -10 мин. до СД 1, 5 -2 мг) § электрокардиостимуляция → – – – при асистолии клинически выраженной брадикардии А-В блокаде 2 степени Мобитц-1 + артериальная гипотензия двух или трехпучковой блокаде АВ-блокаде 2 степени Мобитц-2 полной поперечной блокаде

5. Перикардит n Сроки развития от 1 -х суток до нескольких недель – аутоиммунный (синдром Дресслера) n Лечение – отмена антикоагулянтов – аспирин 0, 5 г каждые 4 -6 часов – КГ – препараты резерва (неблагоприятное влияние на рубцевание, ↑ риск разрыва миокарда)

ИБС фельдшера.ppt