01f895fb47e35d6b10b9b8e1de8f2ad2.ppt
- Количество слайдов: 53

Introduzione L’ HTA ha l’obiettivo di informare coloro che devono prendere decisioni sulla scelta di tecnologie, avvalendosi delle migliori evidenze scientifiche sull’impatto e le implicazioni mediche, sociali, economiche ed etiche degli investimenti in sanità. Rappresenta, pertanto, il ponte tra il mondo tecnico-scientifico e quello dei decisori. L’ HTA non è semplicemente un insieme di metodi, ma una vera e propria filosofia di governo per un sistema sanitario efficiente. Dr. Giorgio Battaglia

“Nella storia umana non è mai esistita un’epoca in cui siano state disponibili risorse sufficienti per soddisfare il generale e costante desiderio di migliorare la qualità e la durata della vita” H. E. Klarman


DICHIARAZIONE DI INTENTI tra SIN (Società Italiana di Nefrologia) e SIHTA (Società Italiana di Health Technology Assessment) Roma, 20 aprile 2010

La storia del technology assessment inizia da molto lontano 5

Nel 1967, nel decidere se inviare un uomo sulla luna… …un Deputato americano disse: “Technical information needed by policymakers is frequently not available, or not in the right form. A policymaker cannot judge the merits or consequences of a technological program within a strictly technical context. He has to consider social, economic, and legal implication of any course of action…” (U. S. Congress, House of Representatives, Congressman Emilio Daddario, 1967) 6
Il cambiamento nel Sistema Sanita’ Più pazienti anziani Più offerta di cura (tecnologie) Più attese da parte dei pazienti I costi globali della salute stanno aumentando più rapidamente del P. I. L. nella maggior parte dei Paesi

La spesa sanitaria nei Paesi OCSE Ø La spesa sanitaria nei Paesi più sviluppati occupa dal 7% all’ 15% del Pil su base annua. Ø La componente pubblica oscilla tra il 70% e l’ 80% se si esclude il 40% degli USA. Ø Ogni 10. 000 abitanti i posti letto disponibili sono 31 e i medici 26.

La spesa sanitaria nei i Paesi Africani Ø La spesa sanitaria nei Paesi più poveri in Africa occupa dal 4% al 13% del Pil su base annua. Ø La componente pubblica raggiunge al massimo il 70% in Malawi. Ø Ogni 10. 000 abitanti i posti letto disponibili sono al massimo 1 e i medici 16.

LE “LEGGI” DELL’ ECONOMIA

LA SPESA PER LA SALUTE E’ GIUSTIFICATA SOLO PER IL SUO VALORE UMANITARIO ?

IL COSTO DELLA SALUTE E’ UNA SPESA O UN INVESTIMENTO ?
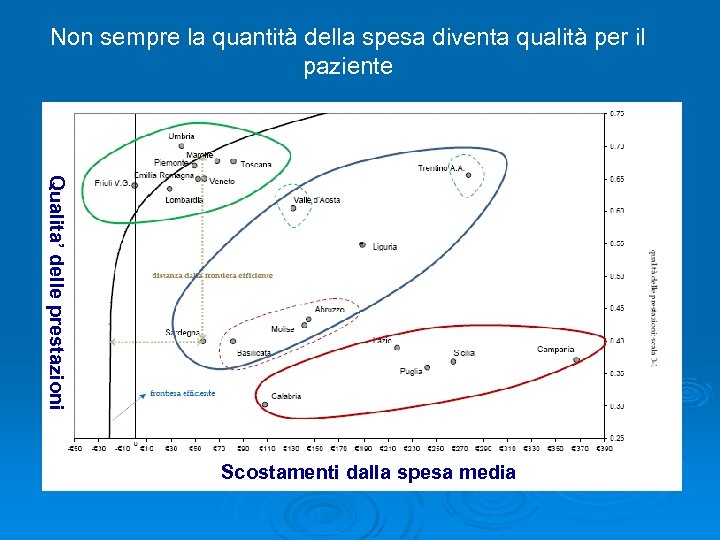
Non sempre la quantità della spesa diventa qualità per il paziente Qualita’ delle prestazioni Scostamenti dalla spesa media

Approcci al problema Razionare (contenimento della spesa) Ø Ø vs Razionalizzare (outcome vs risorse disponibili) Razionare: obiettivo monodimensionale poiché unica variabile è la spesa. Razionalizzare: obiettivo bidimensionale poiché la spesa viene rapportata all’outcome sanitario ottenibile.

Valutazione della tecnologia sanitaria (HTA) Complessiva e sistematica valutazione multidisciplinare delle conseguenze assistenziali, economiche, sociali ed etiche provocate in modo diretto e indiretto, nel breve e nel lungo periodo, dalle tecnologie sanitarie esistenti e da quelle di nuova introduzione. 15
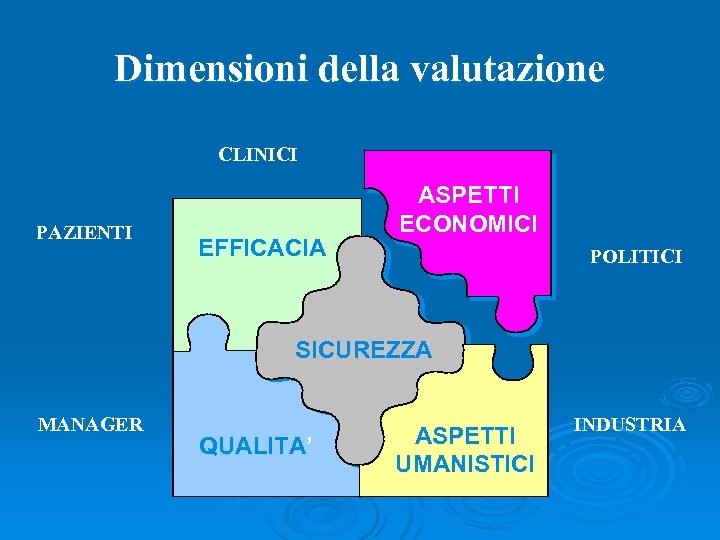
Dimensioni della valutazione CLINICI PAZIENTI EFFICACIA ASPETTI ECONOMICI POLITICI SICUREZZA MANAGER QUALITA’ ASPETTI UMANISTICI INDUSTRIA

La valutazione economica in Sanita’ applica principi economici e tecniche di analisi Øper ottimizzare l’uso delle scarse risorse disponibili Øper orientare la scelta tra usi alternativi delle risorse disponibili Øper massimizzare la redditività degli investimenti in ambito sanitario

L’orientamento “politico” A differenza della ricerca legata alla malattia e alla salute, l’HTA mira alla produzione e alla diffusione di informazioni che rispecchiano il contributo della scienza alla formulazione delle politiche 18

Il carattere interdisciplinare Il carattere peculiare e la forza della valutazione delle tecnologie sanitarie nasce dall’integrazione degli sforzi provenienti da diverse discipline 19

La sintesi delle informazioni Nasce dalla esigenza di classificare e distinguere in relazione alla validità e raccogliere in forma utilizzabile gli innumerevoli dati che la letteratura scientifica internazionale produce 20

Valutazione delle tecnologie sanitarie

Analisi costo-utilità Ø Consente di correlare l’incremento di costo generato da un programma o da un trattamento sanitario con il miglioramento dello stato di salute attribuibile allo stesso Ø I costi sono definiti in termini monetari Ø L’outcome è definito in termini di effetti singoli o multipli non necessariamente comuni alle diverse alternative; incorpora il concetto di valore ed è misurato in Q. A. L. Y. (Quality Adjusted Life Years)

Sostenibilità La sostenibilità è la caratteristica di un processo o di uno stato che può essere mantenuto ad un certo livello indefinitamente. Dal punto di vista sociale, il termine indica un equilibrio tra il soddisfacimento delle esigenze del presente senza compromettere la possibilità delle future generazioni di sopperire alle proprie (Rapporto Brundtland, 1987).

1990 2000 Interventi di Budget per il contenimento dei costi (‘Imperativo economico’) Riforme per il contenimento dei costi attraverso il recupero di efficacia, appropriatezza ed efficienza “Tutti i trattamenti efficaci dovrebbero essere gratuiti” Archie Cochrane, 1971 “Tutti i trattamenti costo-efficacia dovrebbero essere gratuiti” Alan Williams, 1997

LA VALUTAZIONE DELLA TECNOLOGIA SANITARIA è il concetto base per il GOVERNO DELL’INNOVAZIONE la SOSTENIBILITA’ DEL SISTEMA SANITARIO ACCOUNTABILITY

HTA in Italia: soggetti coinvolti § Ministero della Salute § Agenzia Italiana del Farmaco – AIFA § Agenzia Nazionale per i Servizi Sanitari Regionali. Age. na. s. (già ASSR) § Istituto Superiore di Sanità § Tecno-strutture regionali § Aziende sanitarie 26

Come coniugare l’etica in Nefrologia con la ristrettezza delle risorse economiche ed umane Insufficienza renale Acuta e Insufficienza renale Cronica

Insufficienza renale Acuta

Critical Care Nephrology Literature Review
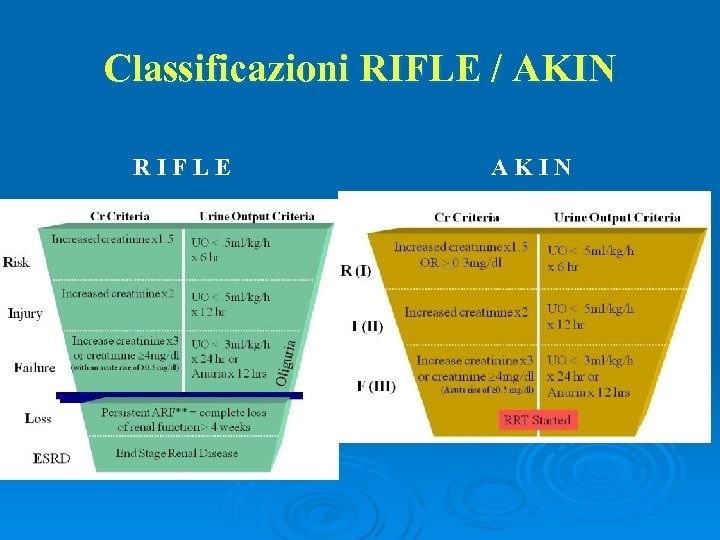
Classificazioni RIFLE / AKIN RIFLE AKIN
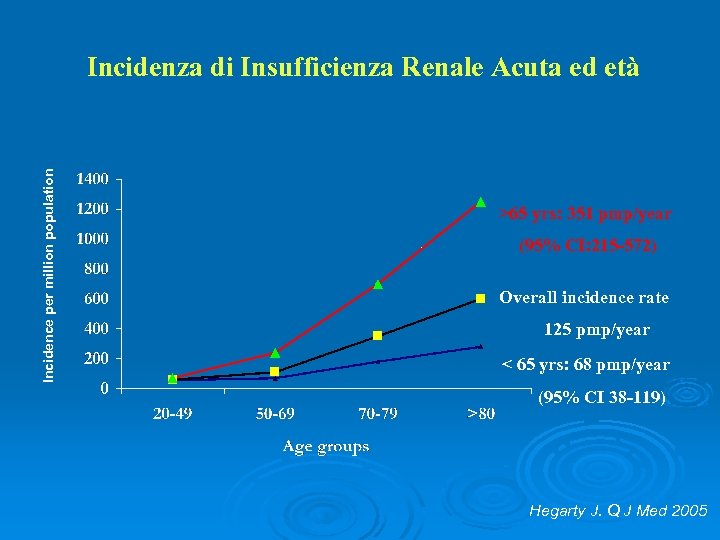
Incidence per million population Incidenza di Insufficienza Renale Acuta ed età >65 yrs: 351 pmp/year (95% CI: 215 -572) Overall incidence rate 125 pmp/year < 65 yrs: 68 pmp/year (95% CI 38 -119) Hegarty J. Q J Med 2005
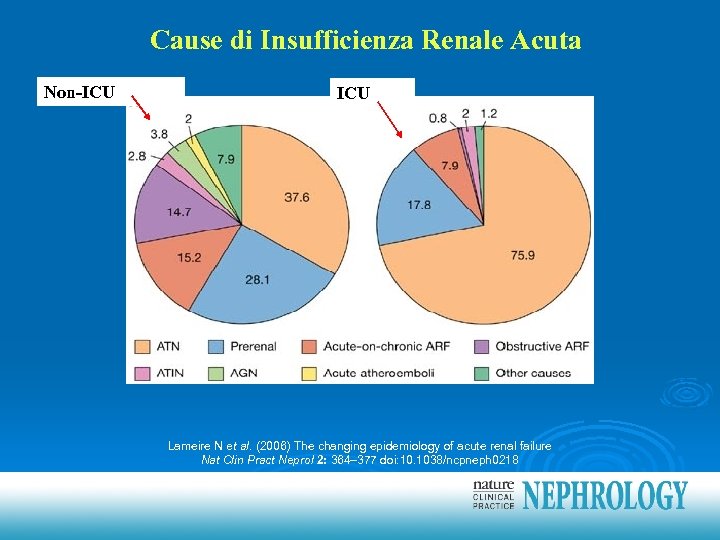
Cause di Insufficienza Renale Acuta Non-ICU Lameire N et al. (2006) The changing epidemiology of acute renal failure Nat Clin Pract Neprol 2: 364– 377 doi: 10. 1038/ncpneph 0218

Fattori influenzanti l’outcome clinico Ø Timing Ø Dose Ø Tipo di trattamento

Timing Per Timing si definisce il tempo al quale iniziare il trattamento sostitutivo nel paziente con insufficienza renale acuta. Mentre nel passato questo elemento è stato ampiamente descritto dai criteri qualitativi (early versus late start), attualmente vi è un consenso sulla maggior caratterizzazione del timing secondo classificazioni quali RIFLE e/o AKI staging system, il numero e la severità di comorbidità, il tasso dei cambiamenti biochimici (trends) e l’evoluzione clinica del paziente (illness trajectory).

Parallelamente alla problematica delle indicazioni e del timing si affianca il problema della dose ottimale da somministrare
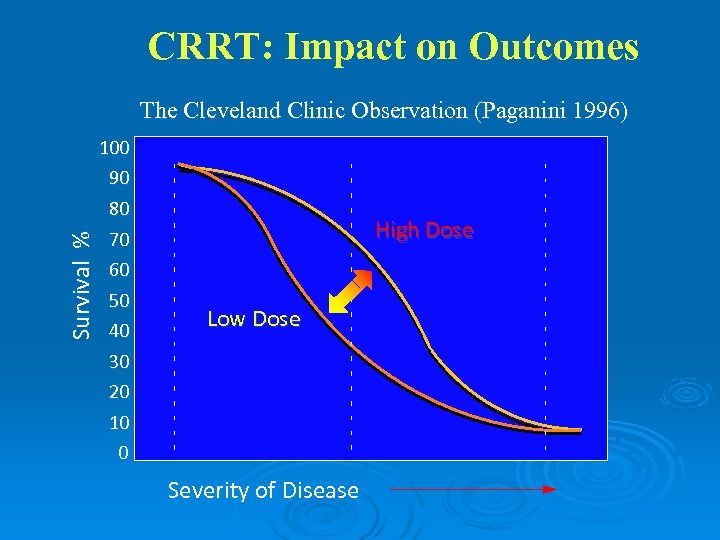
CRRT: Impact on Outcomes The Cleveland Clinic Observation (Paganini 1996) Survival % 100 90 80 70 60 50 40 30 High Dose Low Dose 20 10 0 Severity of Disease
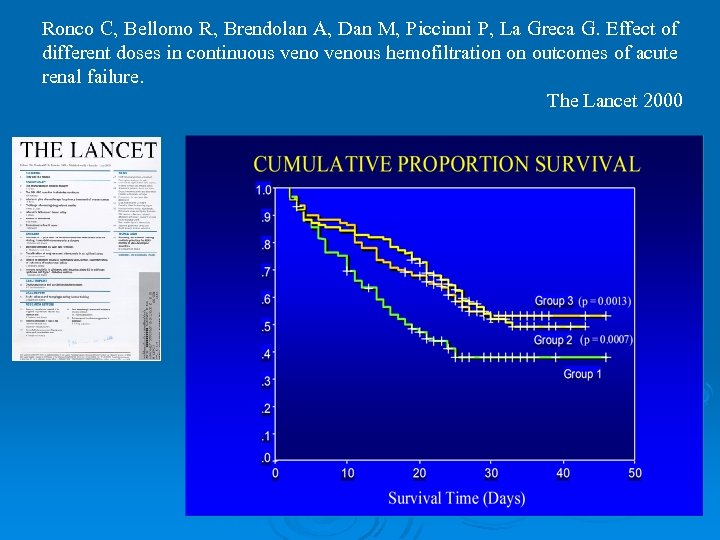
Ronco C, Bellomo R, Brendolan A, Dan M, Piccinni P, La Greca G. Effect of different doses in continuous venous hemofiltration on outcomes of acute renal failure. The Lancet 2000

DO-RE-MI Study Group Non ci sono evidenze per un maggior beneficio sulla sopravvivenza determinato dalle alte dosi dialitiche, comunque dosi maggiori sono state associate ad un effetto favorevole sulla permanenza in terapia intensiva e sulla durata della ventilazione meccanica tra i sopravvissuti.

Insufficienza renale Cronica

SIN-RIDT 2005 Pazienti uremici 999 pmp 87, 7% Pazienti in dialisi circa 40. 000 (prevalenza 722 pmp Incidenza 159 casi all’anno) Costo della dialisi: 1250 milioni di euro all’anno 2% della spesa sanitaria totale 12, 3%

Standard Haemodialysis (3 times weekly, 4 h per session, low flux membranes) . . it is far from ideal in that it supports life but it fails to restore the patient to full functional normality and longevity
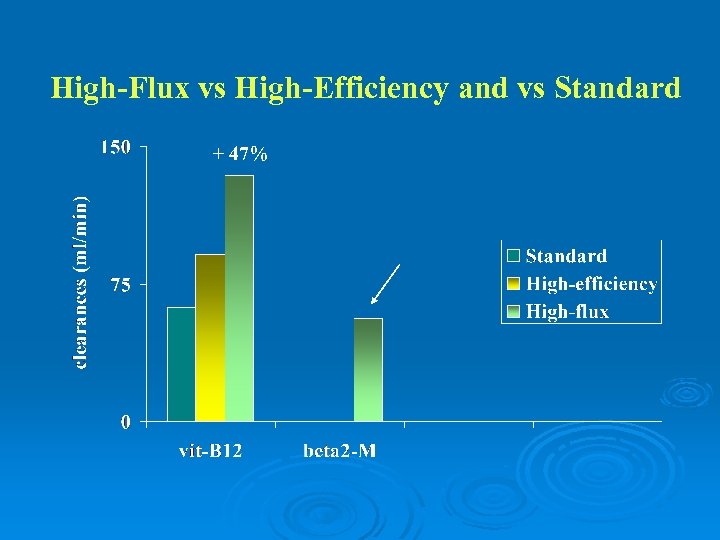
High-Flux vs High-Efficiency and vs Standard + 47%

Editorial Comment to: Locatelli F et al. J Am Soc Neprol 20: 645 – 654, 2009 The results of the MPO Study can be interpreted as a supporting rationale for the use of high-flux dialysis membranes if they are financially affordable A K Cheung T Green J Am Soc Nephrol 20: 462 -464, 2009

European Best Practice Guidelines (EBPG) on dialysis strategies 2007 Guideline 2. 1: “The use of synthetic high-flux membranes should be considered to delay long-term complications of haemodialysis therapy” Tattersall J, Martin-Malo A, Pedrini L, Basci A, Canaud B, Fouque D, Haage P, Konner K, Kooman J, Pizzarelli F, Tordoir J, Vennegoor M, Wanner C, ter Wee P, Vanholder R. Nephrol Dial Transplant 2007; 22: ii 5 -ii 21

The European Renal Best Practice (ERBP) position statement 2010 n n MPO study provides sufficient evidence to upgrade the strength of guideline 2. 1 to a level 1 A (strong recommendation, based on high-quality evidence): high-flux HD should be used to delay long-term complications of haemodialysis in the case of high-risk patients (comparable to the low-albumin group of the MPO study) Because the substantial reduction of an intermediate marker (beta 2 -microglobulin) in the high-flux group of the MPO study, synthetic high-flux membranes should be recommended even in low-risk patients (level 2 b: weak recommendation, low quality evidence) Tattersal J. et al. High-flux or low-flux dialysis: a position statement following publication of the Membrane Permeability Outcome study. Nephrol Dial Transplant 2010; 25(4): 1230 -1232

Haemodiafiltration: promise for the future? < Haemodiafiltration with online production of substitution fluid is possible and can be performed safely on a considerable scale in everyday clinical practice. < Online haemodiafiltration provides a measurable reduction in various substances suspected to be clinically relevant “uraemic” toxins, not cleared by standard low-flux haemodialysis. < We need properly designed randomized trials to establish whether online heamodiafiltration reduces cardiovascular morbidity and all-cause mortality. Van der Weerd and Blankestijn Nephrol Dial Transplant (2008) 23: 438 -443
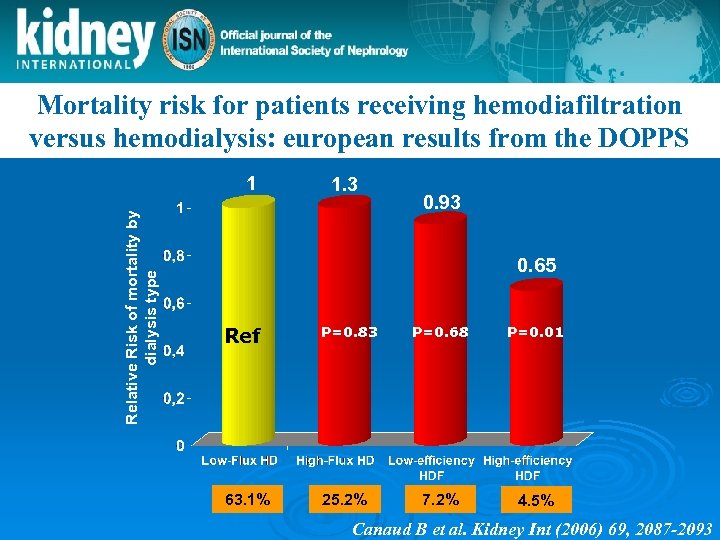
Mortality risk for patients receiving hemodiafiltration versus hemodialysis: european results from the DOPPS Relative Risk of mortality by dialysis type 1 1. 3 0. 93 0. 65 Ref P=0. 83 63. 1% 25. 2% P=0. 68 P=0. 01 7. 2% 4. 5% Canaud B et al. Kidney Int (2006) 69, 2087 -2093
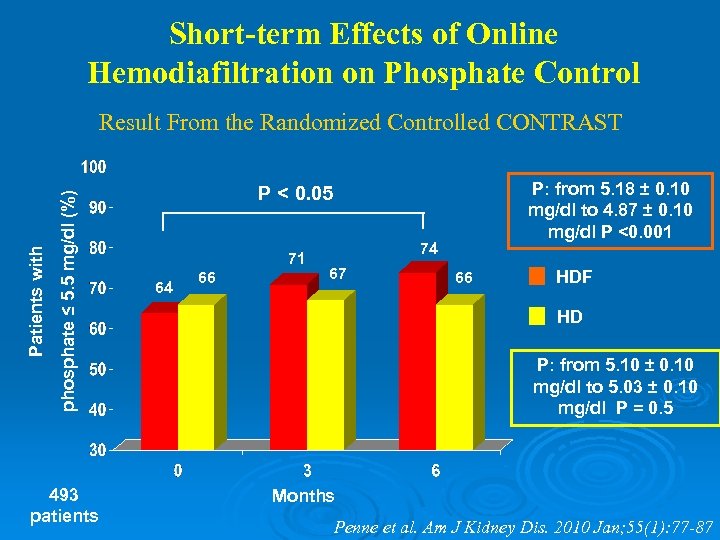
Short-term Effects of Online Hemodiafiltration on Phosphate Control phosphate ≤ 5. 5 mg/dl (%) Patients with Result From the Randomized Controlled CONTRAST 493 patients P: from 5. 18 ± 0. 10 mg/dl to 4. 87 ± 0. 10 mg/dl P <0. 001 P < 0. 05 71 64 66 74 67 66 HDF HD P: from 5. 10 ± 0. 10 mg/dl to 5. 03 ± 0. 10 mg/dl P = 0. 5 Months Penne et al. Am J Kidney Dis. 2010 Jan; 55(1): 77 -87
Global guidelines WHY?

Kidney International Volume 66 Issue 4 Page 1310 - October 2004 NEW INITIATIVE The burden of kidney disease: Improving global outcomes Garabed Eknoyan, Norbert Lameire, Rashad Barsoum, Kai-Uwe Eckardt, Adeera Levin, Nathan Levin, Francesco Locatelli, Alison Mac. Leod, Raymond Vanholder, Rowan Walker, and Haiyan Wang · CKD is a worldwide public health problem · There is an increasing incidence and prevalence of patients with kidney failure requiring RRT, with poor outcomes and high cost · There is an even higher prevalence of patients in earlier stages of CKD, with adverse outcomes such as kidney failure, cardiovascular disease, and premature death

KIDNEY DISEASE GLOBAL OUTCOMES


A position statement from Kidney Disease: Improving Global Outcomes (KDIGO) CONCLUSIONS AND RECOMMENDATIONS n n The next clinical practice guidelines on anemia in CKD, including the new evidence review process, would be a coordinated effort undertaken by KDIGO Adoption and implementation of the guidelines will remain a regional decision based on the evidence tables of the new KDIGO guidelines Locatelli et al. Kidney Int 2008; July
01f895fb47e35d6b10b9b8e1de8f2ad2.ppt