Интерстициальный.pptx
- Количество слайдов: 29
 ИНТЕРСТИЦИАЛЬНЫЙ НЕФРИТ
ИНТЕРСТИЦИАЛЬНЫЙ НЕФРИТ
 Определение Интерстициальный нефрит — воспалительное заболевание почек с локализацией патологического процесса в межуточной (интерстициальной) ткани, поражением канальцев, кровеносных и лимфатических сосудов почечной стромы. Поскольку при этом заболевании в патологический процесс всегда вовлекаются интерстициальная ткань и канальцы почек, наряду с термином «Интерстициальный нефрит» используется термин «Тубулоинтерстициальный нефрит» .
Определение Интерстициальный нефрит — воспалительное заболевание почек с локализацией патологического процесса в межуточной (интерстициальной) ткани, поражением канальцев, кровеносных и лимфатических сосудов почечной стромы. Поскольку при этом заболевании в патологический процесс всегда вовлекаются интерстициальная ткань и канальцы почек, наряду с термином «Интерстициальный нефрит» используется термин «Тубулоинтерстициальный нефрит» .
 Классификация: 1. 2. 3. - острый и хронический первичный лекарственный инфекционный иммуноопосредованный метаболический наследственный при гематологических болезнях Балканская нефропатия вторичный гломерулярные заболевания сосудистые заболевания кистозные заболевания обструктивные нефропатии рефлюкс-нефропатии
Классификация: 1. 2. 3. - острый и хронический первичный лекарственный инфекционный иммуноопосредованный метаболический наследственный при гематологических болезнях Балканская нефропатия вторичный гломерулярные заболевания сосудистые заболевания кистозные заболевания обструктивные нефропатии рефлюкс-нефропатии
 Острый тубулоинтерстициальный (интерстициальный) нефрит ОТИНпредставляет собой острое заболевание почек, развивающееся в ответ на воздействие экзо- и эндогенных факторов и проявляющееся воспалительными изменениями тубулоинтерстициальной ткани почек с частым развитием острого почечного повреждения.
Острый тубулоинтерстициальный (интерстициальный) нефрит ОТИНпредставляет собой острое заболевание почек, развивающееся в ответ на воздействие экзо- и эндогенных факторов и проявляющееся воспалительными изменениями тубулоинтерстициальной ткани почек с частым развитием острого почечного повреждения.
 Эпидемиология Вопрос распространённости ОТИН является одним из самых сложных. Существенные различия в распространённости нефритов микробного и лекарственного генеза в России и за рубежом определяется несовершенством технологий выявления и регистрации этой патологии, несогласованностью диагностических критериев, а иногда неспецифичностью клинических проявлений некоторых форм интерстициальных нефритов. По данным ряда центров при проведении пункционной нефробиопсии ОТИН регистрируется в 2, 3 -9% случаев. Безусловно, биопсия выполняется в том случае, когда клиническая картина не позволяет в полной мере определиться с диагнозом ОТИН и большинству пациентов с ОТИН биопсия не выполняется.
Эпидемиология Вопрос распространённости ОТИН является одним из самых сложных. Существенные различия в распространённости нефритов микробного и лекарственного генеза в России и за рубежом определяется несовершенством технологий выявления и регистрации этой патологии, несогласованностью диагностических критериев, а иногда неспецифичностью клинических проявлений некоторых форм интерстициальных нефритов. По данным ряда центров при проведении пункционной нефробиопсии ОТИН регистрируется в 2, 3 -9% случаев. Безусловно, биопсия выполняется в том случае, когда клиническая картина не позволяет в полной мере определиться с диагнозом ОТИН и большинству пациентов с ОТИН биопсия не выполняется.
 Этиология и патогенез Причинами, приводящими к развитию ОТИН, могут быть инфекционные процессы, вызванные бактериями, вирусами, метаболические нарушения, тяжелые металлы, заболевания с иммунным генезом, неопластические заболевания, радиация, наследственные болезни почек. В половине случаев этиологией острого интерстициального нефрита являются лекарственные препараты. Наиболее часто интерстициальный нефрит развивается в ответ на приём антибиотиков и нестероидных противовоспалительных средств (НПВС). НПВС являются причиной 44 -75% случаев ОТИН, антибиотики – 33 -45% случаев. Относительный риск развития ОТИН приеме НПВС составляет 1, 6 -2, 2%, а в возрасте старше 66 лет возрастает до 13, 3%.
Этиология и патогенез Причинами, приводящими к развитию ОТИН, могут быть инфекционные процессы, вызванные бактериями, вирусами, метаболические нарушения, тяжелые металлы, заболевания с иммунным генезом, неопластические заболевания, радиация, наследственные болезни почек. В половине случаев этиологией острого интерстициального нефрита являются лекарственные препараты. Наиболее часто интерстициальный нефрит развивается в ответ на приём антибиотиков и нестероидных противовоспалительных средств (НПВС). НПВС являются причиной 44 -75% случаев ОТИН, антибиотики – 33 -45% случаев. Относительный риск развития ОТИН приеме НПВС составляет 1, 6 -2, 2%, а в возрасте старше 66 лет возрастает до 13, 3%.
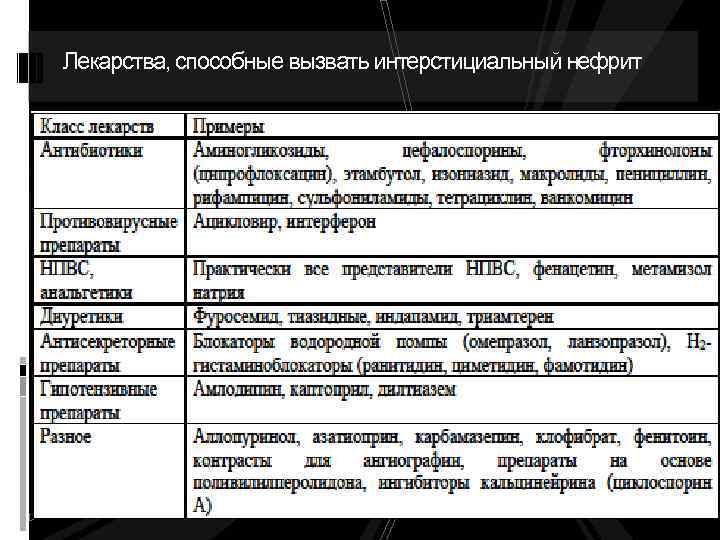 Лекарства, способные вызвать интерстициальный нефрит
Лекарства, способные вызвать интерстициальный нефрит
 В патогенезе ОТИН выделяют несколько звеньев: • интраренальная вазоконстрикция; • блокада микроциркуляции за счет отека интерстиция, развития • тромботической микроангиопатии; • прямая тубулотоксичность; • острое воспаление интерстиция. Воздействие причинного фактора приводит к лимфогистиоцитарной инфильтрации и отёку тубулоинтерстициальной ткани, дистрофии и некрозу эпителия канальцев. В процессе разрешения ОТИН наблюдается нарастание репаративных явлений в виде тубулоинтерстициального фиброза, что может приводить к формированию ХПН.
В патогенезе ОТИН выделяют несколько звеньев: • интраренальная вазоконстрикция; • блокада микроциркуляции за счет отека интерстиция, развития • тромботической микроангиопатии; • прямая тубулотоксичность; • острое воспаление интерстиция. Воздействие причинного фактора приводит к лимфогистиоцитарной инфильтрации и отёку тубулоинтерстициальной ткани, дистрофии и некрозу эпителия канальцев. В процессе разрешения ОТИН наблюдается нарастание репаративных явлений в виде тубулоинтерстициального фиброза, что может приводить к формированию ХПН.
 Клиническая картина Облигатными проявлениями ОТИН является мочевой синдром, синдром ОПП. Мочевой синдром проявляется протеинурией менее 1 г/сут (9195%), эритроцитурией (21 -40%), абактериальной лейкоцитурией (4147%), в т. ч. эозинофилурией (21 -34%). ОПП наблюдается у всех пациентов. Нередко регистрируются количественные изменения мочи. Могут наблюдаться как полиурия, так и олигурия или анурия. Последние два симптома свидетельствуют о более тяжелом поражении почек. У 3045% пациентов наблюдается острый гипертензионный синдром или ухудшение течения предсуществующей АГ. Из экстраренальных проявлений при ОТИН наиболее часто встречаются артралгия (20 -45%), лейкоцитоз (20 -39%), эозинофилия (14 -18%), боль в пояснице (21%), сыпь (13 -17%), лихорадка (14 -17%), причем при лекарственном генезе ОТИН эти симптомы встречаются чаще.
Клиническая картина Облигатными проявлениями ОТИН является мочевой синдром, синдром ОПП. Мочевой синдром проявляется протеинурией менее 1 г/сут (9195%), эритроцитурией (21 -40%), абактериальной лейкоцитурией (4147%), в т. ч. эозинофилурией (21 -34%). ОПП наблюдается у всех пациентов. Нередко регистрируются количественные изменения мочи. Могут наблюдаться как полиурия, так и олигурия или анурия. Последние два симптома свидетельствуют о более тяжелом поражении почек. У 3045% пациентов наблюдается острый гипертензионный синдром или ухудшение течения предсуществующей АГ. Из экстраренальных проявлений при ОТИН наиболее часто встречаются артралгия (20 -45%), лейкоцитоз (20 -39%), эозинофилия (14 -18%), боль в пояснице (21%), сыпь (13 -17%), лихорадка (14 -17%), причем при лекарственном генезе ОТИН эти симптомы встречаются чаще.
 Клиническая картина Одним из возможных проявлений поражения почек, чаще наблюдаемых при анальгетическом ОТИН, является сосочковый некроз. Сосочковый некроз обусловлен капиллярным некрозом сосочковой зоны почек. В клинической картине наблюдается почечная колика (мутиляция сосочка вызывает блокаду мочевыделения в области лоханки, лоханочномочеточникового сегмента или мочеточника), микро- и макрогематурия. Факторами риска развития ОТИН, повышающими вероятность повреждения почек при воздействии экзогенных факторов, являются возраст старше 60 лет, сахарный диабет, ХБП, сосудистые заболевания, гипоальбуминемия, множественная миелома, сердечная и печеночная недостаточность, дегидратация, сепсис, операции на сердце, трансплантация органов.
Клиническая картина Одним из возможных проявлений поражения почек, чаще наблюдаемых при анальгетическом ОТИН, является сосочковый некроз. Сосочковый некроз обусловлен капиллярным некрозом сосочковой зоны почек. В клинической картине наблюдается почечная колика (мутиляция сосочка вызывает блокаду мочевыделения в области лоханки, лоханочномочеточникового сегмента или мочеточника), микро- и макрогематурия. Факторами риска развития ОТИН, повышающими вероятность повреждения почек при воздействии экзогенных факторов, являются возраст старше 60 лет, сахарный диабет, ХБП, сосудистые заболевания, гипоальбуминемия, множественная миелома, сердечная и печеночная недостаточность, дегидратация, сепсис, операции на сердце, трансплантация органов.
 Диагностика 1. Наличие мочевого синдрома и ОПП являются неотъемлемыми клиническими проявлениями ОТИН. Установление этиологического фактора способствует постановке правильного диагноза. Ведущим при проведении дифференциальной диагностики в большинстве случаев следует считать синдром ОПП (НГD). 2. Специфических признаков ОТИН вследствие НПВС или анальгетического воздействия не существует, в данном случае применение НПВС или анальгетиков принимается за причину ОТИН на основании только анамнестических данных, причем большая доза препарата, комбинированное применение нескольких НПВС и/или анальгетиков, а также наличие при этом факторов риска развития ОТИН делают суждение об этиологии ОТИН более обоснованным (НГD).
Диагностика 1. Наличие мочевого синдрома и ОПП являются неотъемлемыми клиническими проявлениями ОТИН. Установление этиологического фактора способствует постановке правильного диагноза. Ведущим при проведении дифференциальной диагностики в большинстве случаев следует считать синдром ОПП (НГD). 2. Специфических признаков ОТИН вследствие НПВС или анальгетического воздействия не существует, в данном случае применение НПВС или анальгетиков принимается за причину ОТИН на основании только анамнестических данных, причем большая доза препарата, комбинированное применение нескольких НПВС и/или анальгетиков, а также наличие при этом факторов риска развития ОТИН делают суждение об этиологии ОТИН более обоснованным (НГD).
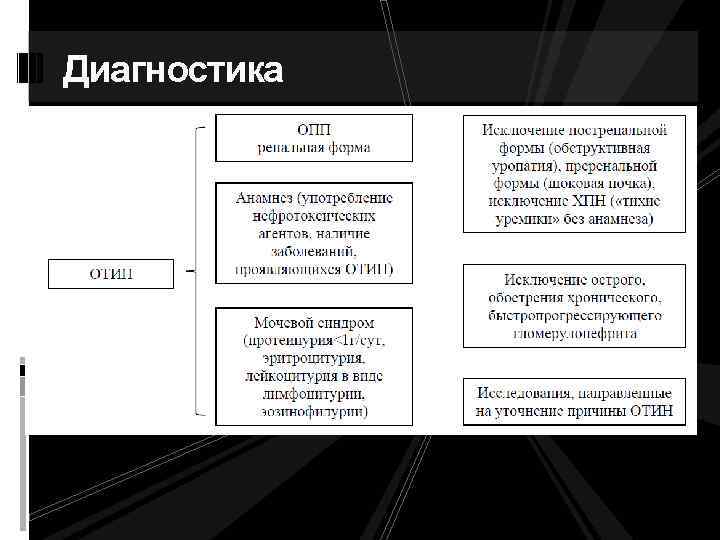 Диагностика
Диагностика
 Дифференциальная диагностика проводится обычно с выделением ведущего синдрома – ОПП. Необходимо исключить обструктивные уропатии (чаще всего, мочекаменная болезнь, врожденные аномалии развития верхних мочевых путей), пиелонефрит на фоне рефлюкснефропатии, протекающие с явлениями обструкции, диагностируемой в виде расширения чашечно-лоханочной системы с помощью УЗИ, реже КТ или МРТ. Необходимо помнить о том, что обструкция может наблюдаться и при ОТИН анальгетического генеза (сосочковый некроз с отторжением сосочка). Необходимо исключить преренальные причины ОПП в виде шока различной этиологии. Ренальные формы ОПП предполагают дифференциальную диагностику с острым гломерулонефритом, быстропрогрессирующим гломерулонефритом или обострением хроинческого гломерулонефрита, а также ОТИН инфекционного генеза (острый пиелонефрит, ОТИН вирусного генеза), тромботической микроангиопатией (ТМА) с поражением почек (гемолитико-уремический синдром, атипичный гемолитико-уремический синдром, тромботическая тромбоцитопеническая пурпура, антифосфолипидный синдром, вторичная ТМА при системных васкулитах и др. ), ОТИН лекарственного, токсического и иного генеза.
Дифференциальная диагностика проводится обычно с выделением ведущего синдрома – ОПП. Необходимо исключить обструктивные уропатии (чаще всего, мочекаменная болезнь, врожденные аномалии развития верхних мочевых путей), пиелонефрит на фоне рефлюкснефропатии, протекающие с явлениями обструкции, диагностируемой в виде расширения чашечно-лоханочной системы с помощью УЗИ, реже КТ или МРТ. Необходимо помнить о том, что обструкция может наблюдаться и при ОТИН анальгетического генеза (сосочковый некроз с отторжением сосочка). Необходимо исключить преренальные причины ОПП в виде шока различной этиологии. Ренальные формы ОПП предполагают дифференциальную диагностику с острым гломерулонефритом, быстропрогрессирующим гломерулонефритом или обострением хроинческого гломерулонефрита, а также ОТИН инфекционного генеза (острый пиелонефрит, ОТИН вирусного генеза), тромботической микроангиопатией (ТМА) с поражением почек (гемолитико-уремический синдром, атипичный гемолитико-уремический синдром, тромботическая тромбоцитопеническая пурпура, антифосфолипидный синдром, вторичная ТМА при системных васкулитах и др. ), ОТИН лекарственного, токсического и иного генеза.
 Лечение 1. Необходимо немедленное прекращение воздействия причинного фактора, если это возможно (отмена лекарственного препарата, биодобавки, фитопрепарата, вызвавшего ОТИН, прекращение действия токсических факторов) или ослабление его влияния на организм; 2. В процессе лечения обратить особое внимание на поддержание водно-электролитного гомеостаза, кислотно-щелочного равновесия крови, артериального давления. В связи с этим возможно применение кристаллоидных изоосмолярных растворов, содержащих хлорид натрия или глюкозу, раствора гидрокарбоната натрия, петлевых диуретиков, антигипертензивных препаратов. Ограничить применение блокаторов РААС на время развития ОПП;
Лечение 1. Необходимо немедленное прекращение воздействия причинного фактора, если это возможно (отмена лекарственного препарата, биодобавки, фитопрепарата, вызвавшего ОТИН, прекращение действия токсических факторов) или ослабление его влияния на организм; 2. В процессе лечения обратить особое внимание на поддержание водно-электролитного гомеостаза, кислотно-щелочного равновесия крови, артериального давления. В связи с этим возможно применение кристаллоидных изоосмолярных растворов, содержащих хлорид натрия или глюкозу, раствора гидрокарбоната натрия, петлевых диуретиков, антигипертензивных препаратов. Ограничить применение блокаторов РААС на время развития ОПП;
 Лечение Для экстренной коррекции гиперкалиемии необходимо ввести раствор кальция хлорида ( 3 -5 мл 10% в течение 2 мин) или кальция глюконата (10 мл 10% в течение 2 мин). Более продолжительный антигиперкалиемический эффект достигается инфузией раствора глюкозы с инсулином, которую следует начинать после введения глюконата кальция. Обычно с этой целью используется 40% раствор глюкозы в количестве до 300 мл, добавляя 8– 12 ЕД инсулина на каждые 100 мл 40% раствора глюкозы. Действие глюконата кальция начинается через 1– 2 мин после введения и продолжается в течение 30– 60 мин. Введение глюкозы с инсулином обеспечивает переход калия из плазмы крови в клетку, ее антигиперкалиемический эффект начинается через 5– 10 мин после начала инфузии и продолжается до 4– 6 часов.
Лечение Для экстренной коррекции гиперкалиемии необходимо ввести раствор кальция хлорида ( 3 -5 мл 10% в течение 2 мин) или кальция глюконата (10 мл 10% в течение 2 мин). Более продолжительный антигиперкалиемический эффект достигается инфузией раствора глюкозы с инсулином, которую следует начинать после введения глюконата кальция. Обычно с этой целью используется 40% раствор глюкозы в количестве до 300 мл, добавляя 8– 12 ЕД инсулина на каждые 100 мл 40% раствора глюкозы. Действие глюконата кальция начинается через 1– 2 мин после введения и продолжается в течение 30– 60 мин. Введение глюкозы с инсулином обеспечивает переход калия из плазмы крови в клетку, ее антигиперкалиемический эффект начинается через 5– 10 мин после начала инфузии и продолжается до 4– 6 часов.
 Лечение 3. Назначение патогенетической терапии, направленной на прекращение или ослабление воздействия эндогенных факторов проводится с учетом известной этиологии заболевания; 4. Применение глюкокортикоидов в лечении ОТИН не продемонстрировало эффективности в отношении восстановления почечной функции, в связи с чем в большинстве случаев не рекомендуется. Исключение составляют клинические случаи развития ОТИН вследствие диффузных заболеваний соединительной ткани аутоиммунного генеза, а также отсутствие улучшения почечной функции после прекращения воздействия причинных факторов; 5. Решение о проведении ЗПТ должно приниматься своевременно с учетом абсолютных и «внепочечных» показаний, единых для ОПП различной этиологии.
Лечение 3. Назначение патогенетической терапии, направленной на прекращение или ослабление воздействия эндогенных факторов проводится с учетом известной этиологии заболевания; 4. Применение глюкокортикоидов в лечении ОТИН не продемонстрировало эффективности в отношении восстановления почечной функции, в связи с чем в большинстве случаев не рекомендуется. Исключение составляют клинические случаи развития ОТИН вследствие диффузных заболеваний соединительной ткани аутоиммунного генеза, а также отсутствие улучшения почечной функции после прекращения воздействия причинных факторов; 5. Решение о проведении ЗПТ должно приниматься своевременно с учетом абсолютных и «внепочечных» показаний, единых для ОПП различной этиологии.
 Хронический тубулоинтерстициальный нефрит
Хронический тубулоинтерстициальный нефрит
 Определение Хронический тубулоинтерстициальный (интерстициальный) нефрит (ХТИН) представляет собой хроническое заболевание почек, развивающееся в ответ на длительное воздействие экзо- и/или эндогенных факторов и проявляющееся воспалительными изменениями тубулоинтерстициальной ткани с развитием интерстициального фиброза и тубулярной атрофии с частым развитием хронической почечной недостаточности.
Определение Хронический тубулоинтерстициальный (интерстициальный) нефрит (ХТИН) представляет собой хроническое заболевание почек, развивающееся в ответ на длительное воздействие экзо- и/или эндогенных факторов и проявляющееся воспалительными изменениями тубулоинтерстициальной ткани с развитием интерстициального фиброза и тубулярной атрофии с частым развитием хронической почечной недостаточности.
 Эпидемиология По данным ряда центров при проведении пункционной нефробиопсии ХТИН регистрируется в 1, 8 -2, 5% случаев. Однако по данным клинических исследований удельный вес ХТИН выше и колеблется от 4 до 12%. При анализе причин хронической интерстициальной патологии почек было показано, что в 63, 4% случаях нефрит развился вследствие хронического лекарственного воздействия (НПВС, анальгетики, фуросемид и др. ), в 14, 6% случаях – вследствие бактериального воздействия, в 10, 8% - обструктивного воздействия, в т. ч. Мочекаменной болезни, пиело-ренального рефлюкса, стриктуры мочеточника, аберрантных сосудов, в 3, 2% – вследствие длительного экзогенного токсического воздействия, в 8% – неясного генеза.
Эпидемиология По данным ряда центров при проведении пункционной нефробиопсии ХТИН регистрируется в 1, 8 -2, 5% случаев. Однако по данным клинических исследований удельный вес ХТИН выше и колеблется от 4 до 12%. При анализе причин хронической интерстициальной патологии почек было показано, что в 63, 4% случаях нефрит развился вследствие хронического лекарственного воздействия (НПВС, анальгетики, фуросемид и др. ), в 14, 6% случаях – вследствие бактериального воздействия, в 10, 8% - обструктивного воздействия, в т. ч. Мочекаменной болезни, пиело-ренального рефлюкса, стриктуры мочеточника, аберрантных сосудов, в 3, 2% – вследствие длительного экзогенного токсического воздействия, в 8% – неясного генеза.
 Этиология и патогенез Причинами, приводящими к развитию ХТИН, могут быть инфекционные процессы, вызванные бактериями, вирусами, метаболические нарушения, тяжелые металлы, заболевания с иммунным генезом, неопластические заболевания, радиация, наследственные болезни почек. Крайне редко наблюдаются наследственные формы ТИН, связанные в частности с мутацией генов муцина-1, уромодулина, семейная хроническая интерстициальная нефропатия с гиперурикемией и др. Анальгетики и НПВС являются наиболее частыми причинами развития лекарственного ХТИН лекарственного генеза страдают преимущественно лица старше 40 -45 лет. 65% лиц с анальгетической нефропатией составили лица трудоспособного возраста. Многие исследователи отмечают, что у женщин лекарственная патология почек развивается чаще, что обусловлено более частым применением анальгетиков и НПВС.
Этиология и патогенез Причинами, приводящими к развитию ХТИН, могут быть инфекционные процессы, вызванные бактериями, вирусами, метаболические нарушения, тяжелые металлы, заболевания с иммунным генезом, неопластические заболевания, радиация, наследственные болезни почек. Крайне редко наблюдаются наследственные формы ТИН, связанные в частности с мутацией генов муцина-1, уромодулина, семейная хроническая интерстициальная нефропатия с гиперурикемией и др. Анальгетики и НПВС являются наиболее частыми причинами развития лекарственного ХТИН лекарственного генеза страдают преимущественно лица старше 40 -45 лет. 65% лиц с анальгетической нефропатией составили лица трудоспособного возраста. Многие исследователи отмечают, что у женщин лекарственная патология почек развивается чаще, что обусловлено более частым применением анальгетиков и НПВС.
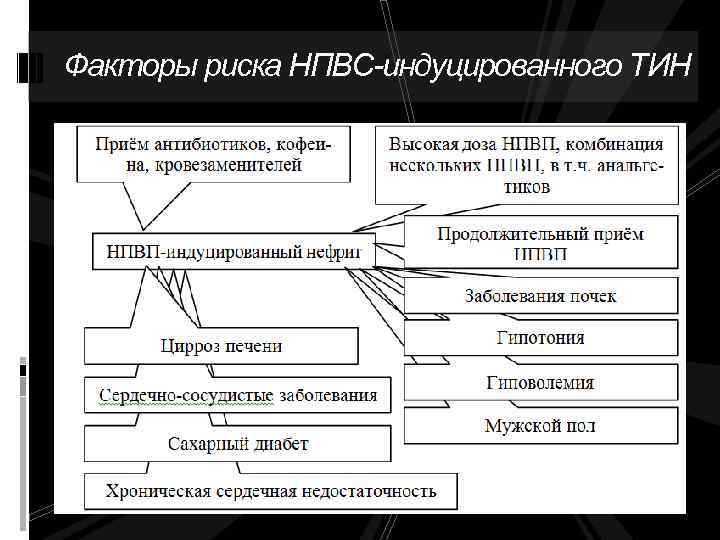 Факторы риска НПВС-индуцированного ТИН
Факторы риска НПВС-индуцированного ТИН
 Патогенез Основными факторами патогенеза хронического интерстициального нефрита являются: • повреждение каналыдевого аппарата нефронов под влиянием лекарственных средств или их метаболитов; • подавление активности ряда ферментов канальцев, что способствует метаболическим нарушениям и гипоксии в интерстициальной ткани и стойким изменениям в структуре и функции тубулярного аппарата; • ишемия почек, возникающая в результате вазоконстрикции (под влиянием аналгетиков и нестероидных противовоспалительных средств угнетается синтез простагландинов, снижающих артериальное давление); • развитие папилярного некроза; • развитие иммуновоспалительного процесса с формированием воспалительного инфильтрата и продукцией цитокинов аналогично острому интерстициальному нефриту.
Патогенез Основными факторами патогенеза хронического интерстициального нефрита являются: • повреждение каналыдевого аппарата нефронов под влиянием лекарственных средств или их метаболитов; • подавление активности ряда ферментов канальцев, что способствует метаболическим нарушениям и гипоксии в интерстициальной ткани и стойким изменениям в структуре и функции тубулярного аппарата; • ишемия почек, возникающая в результате вазоконстрикции (под влиянием аналгетиков и нестероидных противовоспалительных средств угнетается синтез простагландинов, снижающих артериальное давление); • развитие папилярного некроза; • развитие иммуновоспалительного процесса с формированием воспалительного инфильтрата и продукцией цитокинов аналогично острому интерстициальному нефриту.
 Клиническая картина ХТИН однотипна и состоит из гипертензионного, мочевого синдромов и синдрома почечной дисфункции. При ХТИН может наблюдаться полиурия, обусловленная нарушением концентрационной способности почек, что можно рассматривать в рамках почечной формы несахарного диабета. Частота гипертензионного синдрома составляет 33, 3 - 60%, а по некоторым данным повышение САД наблюдается у 81%, ДАД – у 90, 5% лиц с гистологически верифицированным ХТИН, развившимся на фоне длительного приёма анальгетиков. ХПН развивается у 40 -64% пациентов с лекарственным ХТИН. Мочевой синдром представлен гематурией и/или невысокой протеинурией. При гистологически подтверждённом ХТИН гематурия выявляется у 81% пациентов, протеинурия - у 90, 5%. При постановке диагноза без привлечения нефробиопсии частота протеинурии колеблется от 13% до 40%. В моче у больных с лекарственным ХТИН нередко наблюдается лейкоцитурия, которая представлена лимфоцитурией и эозинофилурией (60 -70% случаев). Полиурия встречается в 47, 6% случаев ХТИН вследствие приёма НПВС. Морфологические изменения, характерные для хронического интерстициального нефрита как правило не имеют этиологической метки и в большинстве случаев не способствуют установлению причины их развития. Исключение могут составить интерстициальные изменения при подагре, миеломе, парвовирусной инфекции в случае её идентификации в ткани биоптата у лиц с иммунодепрессией.
Клиническая картина ХТИН однотипна и состоит из гипертензионного, мочевого синдромов и синдрома почечной дисфункции. При ХТИН может наблюдаться полиурия, обусловленная нарушением концентрационной способности почек, что можно рассматривать в рамках почечной формы несахарного диабета. Частота гипертензионного синдрома составляет 33, 3 - 60%, а по некоторым данным повышение САД наблюдается у 81%, ДАД – у 90, 5% лиц с гистологически верифицированным ХТИН, развившимся на фоне длительного приёма анальгетиков. ХПН развивается у 40 -64% пациентов с лекарственным ХТИН. Мочевой синдром представлен гематурией и/или невысокой протеинурией. При гистологически подтверждённом ХТИН гематурия выявляется у 81% пациентов, протеинурия - у 90, 5%. При постановке диагноза без привлечения нефробиопсии частота протеинурии колеблется от 13% до 40%. В моче у больных с лекарственным ХТИН нередко наблюдается лейкоцитурия, которая представлена лимфоцитурией и эозинофилурией (60 -70% случаев). Полиурия встречается в 47, 6% случаев ХТИН вследствие приёма НПВС. Морфологические изменения, характерные для хронического интерстициального нефрита как правило не имеют этиологической метки и в большинстве случаев не способствуют установлению причины их развития. Исключение могут составить интерстициальные изменения при подагре, миеломе, парвовирусной инфекции в случае её идентификации в ткани биоптата у лиц с иммунодепрессией.
 Диагностика Обязательными методами диагностики являются общий анализ мочи или анализ мочи с помощью тест-полоски и количественные методы оценки мочевого осадка (анализ по Нечиперенко или Аддису-Каковскому или Амбурже), а также оценка уровня креатинина крови с определением СКФ, УЗИ почек. Также показано проведение исследований, направленных на исключение других форм почечной патологии, урологической патологии, проявляющейся гематурией (простатит, опухоль предстательной железы, мочевого пузыря, почки, мочекаменная болезнь, нефроптоз, врожденные аномалии верхних мочевых путей обструктивного типа и др. ). Важным методом ранней диагностики ХТИН лекарственного генеза является регулярный мониторинг анализа мочи и СКФ.
Диагностика Обязательными методами диагностики являются общий анализ мочи или анализ мочи с помощью тест-полоски и количественные методы оценки мочевого осадка (анализ по Нечиперенко или Аддису-Каковскому или Амбурже), а также оценка уровня креатинина крови с определением СКФ, УЗИ почек. Также показано проведение исследований, направленных на исключение других форм почечной патологии, урологической патологии, проявляющейся гематурией (простатит, опухоль предстательной железы, мочевого пузыря, почки, мочекаменная болезнь, нефроптоз, врожденные аномалии верхних мочевых путей обструктивного типа и др. ). Важным методом ранней диагностики ХТИН лекарственного генеза является регулярный мониторинг анализа мочи и СКФ.
 Диагностика 1. Больным с синдромом хронической боли, получающим НПВС и/или анальгетики, необходимо оценивать СКФ и мочевой осадок не реже одного раза в год вне зависимости от кратности и дозы принимаемых препаратов. 2. При постановке диагноза НПВС/анальгетик-ассоциированного ХТИН следует учитывать основные и дополнительные критерии. При этом обязательно учитывается продолжительность терапии препаратом и рассчитывается примерная суммарная доза приема препарата за весь период его приема.
Диагностика 1. Больным с синдромом хронической боли, получающим НПВС и/или анальгетики, необходимо оценивать СКФ и мочевой осадок не реже одного раза в год вне зависимости от кратности и дозы принимаемых препаратов. 2. При постановке диагноза НПВС/анальгетик-ассоциированного ХТИН следует учитывать основные и дополнительные критерии. При этом обязательно учитывается продолжительность терапии препаратом и рассчитывается примерная суммарная доза приема препарата за весь период его приема.
 Лечение 1. Больным с ХБП 3 стадии, а также хроническими заболеваниями почек в ассоциации с сердечно-сосудистыми заболеваниями или без терапия НПВС противопоказана, за исключением особых ситуаций (когда польза от применения НПВС превышает вред). В случае их назначения следует избегать более высоких доз, чем те, которые обычно рекомендованы. При ХБП 4 -5 стадий терапия НПВС противопоказана, за исключением эпизодического приема по неотложным показаниям; 2. Необходимо по возможности установить причинный фактор, длительное воздействие которого вызвало развитие ХТИН, и устранить или ослабить его воздействие на организм. В частности, отмена НПВП и анальгетиков сопровождается замедлением прогрессирования ХПН; 3. Терапия ингибиторами АПФ или блокаторами рецепторов к АТ II может рекомендоваться для лечения АГ на фоне ХТИН наравне с бета-блокаторами, диуретиками и блокаторами медленных кальциевых каналов, однако учитывая ее ренопротективный потенциал, она имеет преимущества перед другими классами;
Лечение 1. Больным с ХБП 3 стадии, а также хроническими заболеваниями почек в ассоциации с сердечно-сосудистыми заболеваниями или без терапия НПВС противопоказана, за исключением особых ситуаций (когда польза от применения НПВС превышает вред). В случае их назначения следует избегать более высоких доз, чем те, которые обычно рекомендованы. При ХБП 4 -5 стадий терапия НПВС противопоказана, за исключением эпизодического приема по неотложным показаниям; 2. Необходимо по возможности установить причинный фактор, длительное воздействие которого вызвало развитие ХТИН, и устранить или ослабить его воздействие на организм. В частности, отмена НПВП и анальгетиков сопровождается замедлением прогрессирования ХПН; 3. Терапия ингибиторами АПФ или блокаторами рецепторов к АТ II может рекомендоваться для лечения АГ на фоне ХТИН наравне с бета-блокаторами, диуретиками и блокаторами медленных кальциевых каналов, однако учитывая ее ренопротективный потенциал, она имеет преимущества перед другими классами;
 Лечение 4. Необходимо осуществлять коррекцию модифицируемых факторов риска прогрессирования ХПН и смерти больных с ХПН (артериальная гипертензия, гипергликемия, дислипидемия, гиперфосфатемия, гиперурикемия), что будет способствовать замедлению прогрессирования ХПН у больных с ХТИН; 5. Терапия глюкокортикоидами при ХТИН не проводится, исключение составляют клинические ситуации, при которых показана терапия глюкокортикоидами заболевания, в рамках которого развивается ХТИН; 6. Возможно применение в терапии ХТИН препаратов, улучшающих почечную микроциркуляцию (пентоксифиллин, ацетилсалициловая кислота, сулодексид, тиоктовая кислота и др. ), что может замедлять темпы прогрессирования ХПН.
Лечение 4. Необходимо осуществлять коррекцию модифицируемых факторов риска прогрессирования ХПН и смерти больных с ХПН (артериальная гипертензия, гипергликемия, дислипидемия, гиперфосфатемия, гиперурикемия), что будет способствовать замедлению прогрессирования ХПН у больных с ХТИН; 5. Терапия глюкокортикоидами при ХТИН не проводится, исключение составляют клинические ситуации, при которых показана терапия глюкокортикоидами заболевания, в рамках которого развивается ХТИН; 6. Возможно применение в терапии ХТИН препаратов, улучшающих почечную микроциркуляцию (пентоксифиллин, ацетилсалициловая кислота, сулодексид, тиоктовая кислота и др. ), что может замедлять темпы прогрессирования ХПН.
 Течение и прогноз У больных с ХТИН примерно в половине случаев регистрируется ХПН. Постепенно наблюдается снижение почечной функции с развитием ХБП 5 стадии. Прогрессирование ХПН при ХТИН обычно происходит меньшими темпами, чем при хронических гломерулонефритах, однако и методы терапевтического сдерживания при данной патологии весьма ограничены. В случае развития ХБП 5 стадии больному осуществляется ЗПТ в соответствии с общепринятыми подходами. Поскольку ХТИН чаще развивается в пожилом и старческом возрасте при ведении больных необходимо учитывать сопутствующую сердечно-сосудистую патологию и сахарный диабет, часто наблюдаемые у пациентов этой возрастной группы.
Течение и прогноз У больных с ХТИН примерно в половине случаев регистрируется ХПН. Постепенно наблюдается снижение почечной функции с развитием ХБП 5 стадии. Прогрессирование ХПН при ХТИН обычно происходит меньшими темпами, чем при хронических гломерулонефритах, однако и методы терапевтического сдерживания при данной патологии весьма ограничены. В случае развития ХБП 5 стадии больному осуществляется ЗПТ в соответствии с общепринятыми подходами. Поскольку ХТИН чаще развивается в пожилом и старческом возрасте при ведении больных необходимо учитывать сопутствующую сердечно-сосудистую патологию и сахарный диабет, часто наблюдаемые у пациентов этой возрастной группы.
 Спасибо за внимание
Спасибо за внимание


