2. Интерстициальные болезни легких (29.09.14).pptx
- Количество слайдов: 36

Интерстициальные болезни легких Выполнила: Орлова Д. Д 6 курс, 71 группа

Анатомия легкого • Легкое состоит из последовательно уменьшающихся анатомических единиц, имеющих сходное строение: доля, сегмент, вторичная долька, ацинус • На каждом уровне анатомическая единица организована вокруг своеобразного корня – бронха и артерии, расположенных в центре, и окружена висцеральной плеврой или соединительнотканной перегородкой
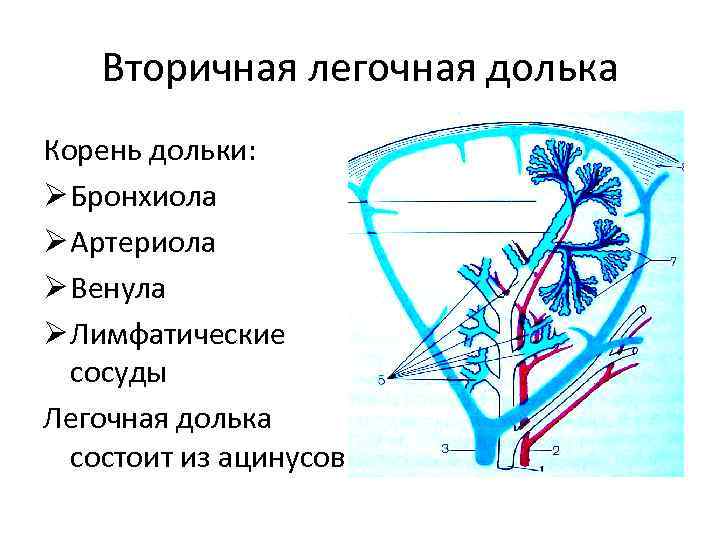
Вторичная легочная долька Корень дольки: Ø Бронхиола Ø Артериола Ø Венула Ø Лимфатические сосуды Легочная долька состоит из ацинусов
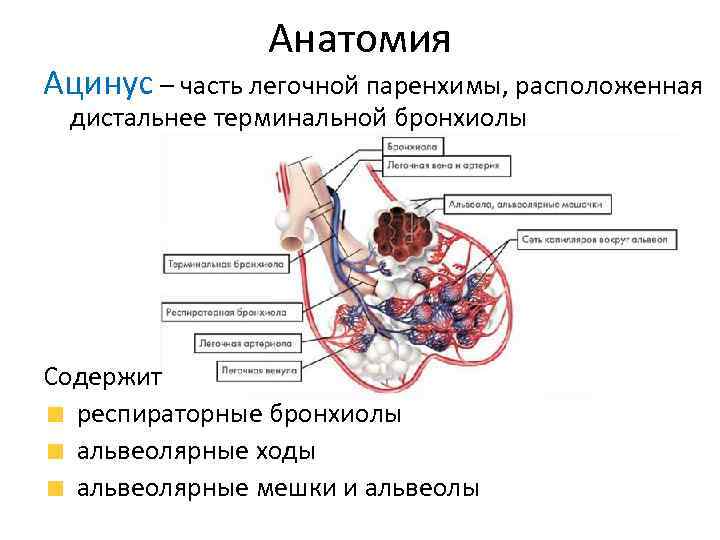
Анатомия Ацинус – часть легочной паренхимы, расположенная дистальнее терминальной бронхиолы Содержит респираторные бронхиолы альвеолярные ходы альвеолярные мешки и альвеолы

Легочный интерстиций • Центральный – волокна, окружающие сосуды и бронхи • Периферический – непосредственное продолжение волокон висцеральной плевры, образует междольковые перегородки • Септальный – образует перегородки между ацинусами внутри вторичных легочных долек Эти три части формируют своеобразный скелет легкого, который поддерживает легкое от корней до плевральных листков

Интерстициальные заболевания легких - неоднородная группа болезней, характеризующихся воспалением и диффузным изменением интерстициальной ткани легких с последующим развитием распространенного фиброза.
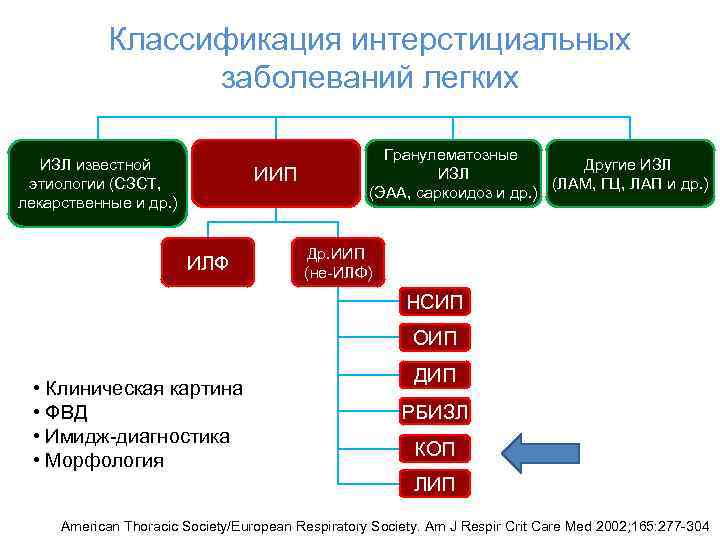
Классификация интерстициальных заболеваний легких ИЗЛ известной этиологии (СЗСТ, лекарственные и др. ) ИИП ИЛФ Гранулематозные Другие ИЗЛ (ЛАМ, ГЦ, ЛАП и др. ) (ЭАА, саркоидоз и др. ) Др. ИИП (не-ИЛФ) НСИП ОИП • Клиническая картина • ФВД • Имидж-диагностика • Морфология ДИП РБИЗЛ КОП ЛИП American Thoracic Society/European Respiratory Society. Am J Respir Crit Care Med 2002; 165: 277 -304
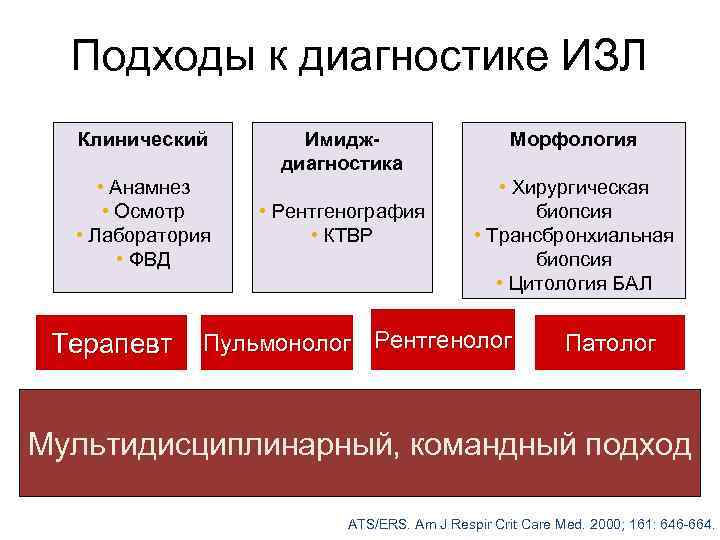
Подходы к диагностике ИЗЛ Клинический • Анамнез • Осмотр • Лаборатория • ФВД Терапевт Имидждиагностика • Рентгенография • КТВР Морфология • Хирургическая биопсия • Трансбронхиальная биопсия • Цитология БАЛ Пульмонолог Рентгенолог Патолог Мультидисциплинарный, командный подход ATS/ERS. Am J Respir Crit Care Med. 2000; 161: 646 -664.

Криптогенная организующаяся пневмония

ЭТИОЛОГИЯ - НЕИЗВЕСТНА

Факторы риска КОП • Экологическая агрессия – чаще болеют жители города ü Автомобильные и производственные выхлопы (газы, дым, неорганические частицы) ü Органические частицы ü Радиоактивные частицы • Сигаретный дым • Лекарства • Наследственность • Вирусы – частые респираторные инфекции • Сопутствующие заболевания

Курение • Табачный дым повышение содержания оксидантов в дыхательных путях альфа 1 – антитрипсин переходит в сульфоксид и теряет способность ингибировать эластазу.

Вирусы Вероятные инфекционные факторы, влияющие на патогенез КОП: • Вирус Эпштейн-Барра • Цитомегаловирус • Вирус простого герпеса • Аденовирусы • Вирус парагриппа • Вирусы гепатита В, С
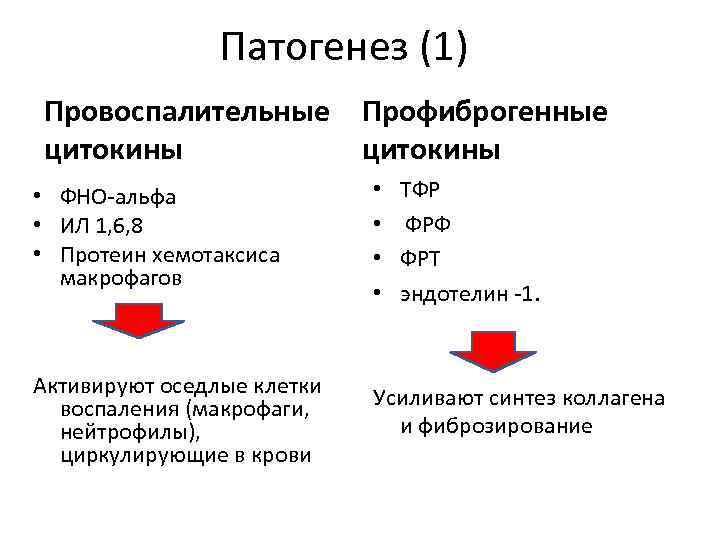
Патогенез (1) Провоспалительные Профиброгенные цитокины ТФР ФРФ ФРТ эндотелин -1. • ФНО-альфа • ИЛ 1, 6, 8 • Протеин хемотаксиса макрофагов • • Активируют оседлые клетки воспаления (макрофаги, нейтрофилы), циркулирующие в крови Усиливают синтез коллагена и фиброзирование

Патогенез (2) • При заболеваниях, связанных с поражением легочного интерстиция, происходят дегенеративные изменения в эндотелии сосудов • Деградация базальной мембраны из-за воздействия протеолитических ферментов • Миграция эндотелиальных клеток • Макрофаги и нейтрофилы выделяют эндотелиальный сосудистый фактор роста • неоангиогенез
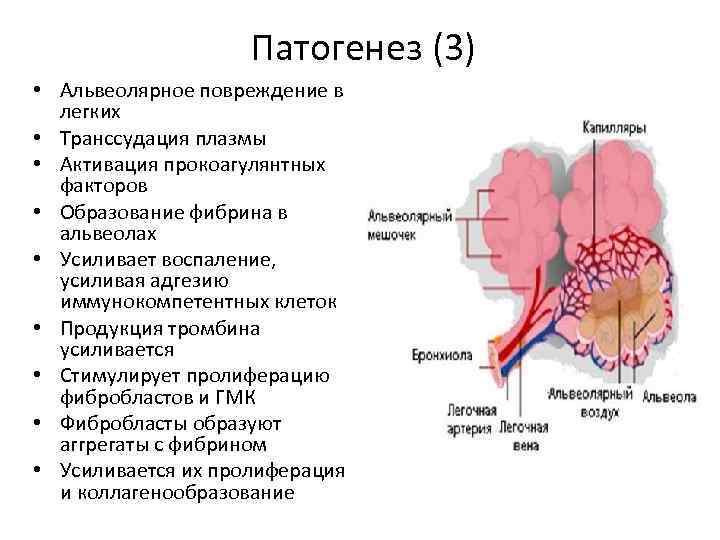
Патогенез (3) • Альвеолярное повреждение в легких • Транссудация плазмы • Активация прокоагулянтных факторов • Образование фибрина в альвеолах • Усиливает воспаление, усиливая адгезию иммунокомпетентных клеток • Продукция тромбина усиливается • Стимулирует пролиферацию фибробластов и ГМК • Фибробласты образуют аггрегаты с фибрином • Усиливается их пролиферация и коллагенообразование

Клинические проявления Возраст 50 -60 лет Подострое начало лихорадка, слабость, Персистирующий непродуктивный кашель Прогрессирующая одышка – «чувство неполного вдоха» ) Снижение веса более 4 кг (50%) Крепитация (75%)

Осмотр • Цианоз Постепенно распространяющийся на кожных покровах • Изменение концевых фаланг пальцев и ногтей «барабанные палочки» , «часовые стекла»

Диагностика • Диагностика сопряжена со значительными трудностями. • Острое начало расценивается как ОРВИ, осложненное пневмонией • В качестве наиболее частых диагнозов фигурируют: ü пневмония - 93% ü туберкулез - 40% ü онкологические заболевания - 4 -10% ü пневмокониозы, саркоидоз, экзогенный аллергический альвеолит (легкое фермера) <5%

Диагностика • Лабораторные анализы Острофазовые показатели Лейкоцитоз, повышение СОЭ, повышение СРБ, альфа 2 - глобулина

ФВД Ø Рестриктивный тип вентиляционных нарушений Ø Снижение ЖЕЛ, ФЖЕЛ Ø Снижение показателей форсированного выдоха Вследствие снижения эластических свойств легочной ткани
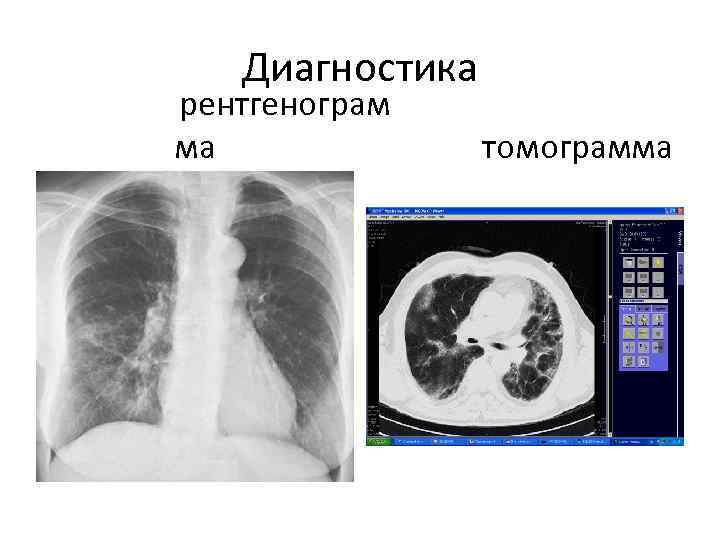
Диагностика рентгенограм ма томограмма

Рентгенологические изменения • Усиление и деформация легочного рисунка за счет интерстициального компонента • Множественные очаговые тени, имеющие тенденцию к слияниюи формирующие картину «матового стекла» . • При быстром прогрессировании преобладает утолощение междолькового интерстиция с фиброзоми формирование участков кистознобуллезной трансформации и эмфиземы – «сотовое легкое»

Рентгенологические изменения • Изменения располагаются преимущественно субплеврально в средних и нижне-базальных отделах легких. • Долго сохраняется стадия матового стекла и позже появляются признаки сотового легкого (в отличие от идиопатического легочного фиброза).

Компьютерная томография • Двусторонние альвеолярные инфильтраты (консолидация и матовое стекло) • Периферическая локализация – 90% • Рецидивирующие и мигрирующие инфильтраты
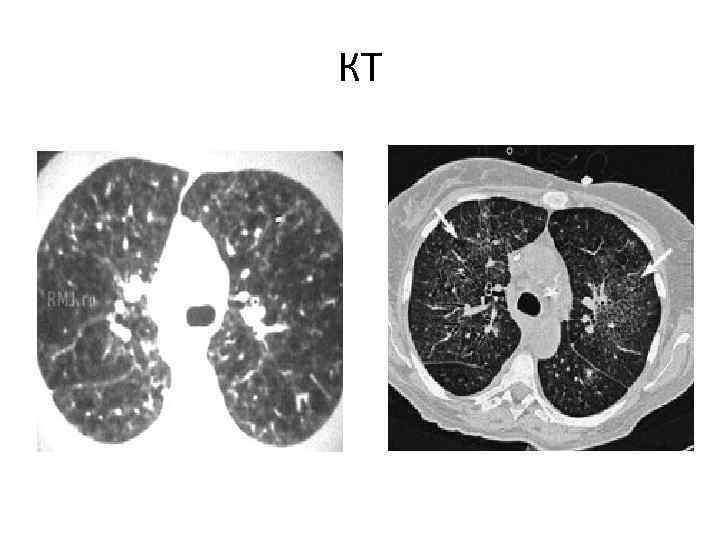
КТ
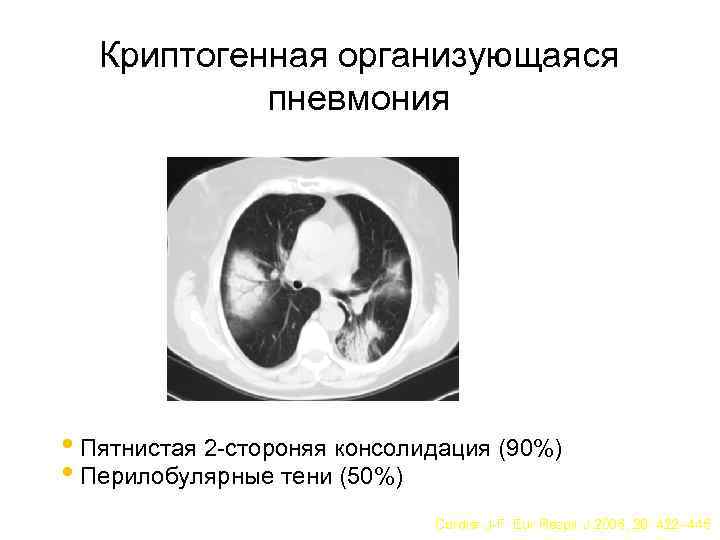
Криптогенная организующаяся пневмония • Пятнистая 2 -стороняя консолидация (90%) • Перилобулярные тени (50%) Cordier J-F. Eur Respir J 2006; 28: 422– 446

Диагностика • Сцинтиграфия легких с изотопом галлия-67, • Который накапливается в клетках воспалительного инфильтрата. • Интенсивность накопления изотопа коррелирует с активностью интерстициального воспаления

Цитологическое исследование жидкости бронхоальвеолярного лаважа • Увеличение количества лимфоцитов в период высокой активности воспаления • Увеличение процентного содержания лимфоцитов – положительная реакция на лечение • Увеличение нейтрофилов и эозинофилов - неблагоприятное
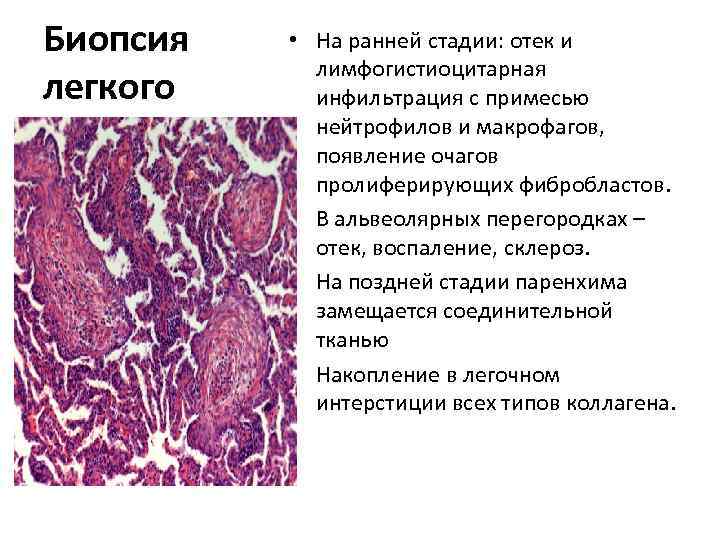
Биопсия легкого • На ранней стадии: отек и лимфогистиоцитарная инфильтрация с примесью нейтрофилов и макрофагов, появление очагов пролиферирующих фибробластов. • В альвеолярных перегородках – отек, воспаление, склероз. • На поздней стадии паренхима замещается соединительной тканью • Накопление в легочном интерстиции всех типов коллагена.

Сочетание интерстициального фиброза и воспалительной лимфогистиоцитарной инфильтрацией интерстиция.

Лечение 1. ГКС Преднизолон Начало – 0, 5 -1 мг/кг в сочетании с 800 -1000 мг метилпреднизолона Поддерживающая доза – 20 -40 мг/сут Осложнение: увеличение веса, задержка жидкости, НТГ и СД, язвенное поражение ЖКТ, депрессия, остеопороз, оппортунистические инфекции.

Лечение 2. Антифибротические препараты – колхицин Ингибирует экспрессию генов, кодирующих коллаген и пролиферацию фибробластов. 1 -2 мг ежедневно Единого мнения доказывающего эффективность не существует.

Лечение 3. Циклофосфан При резистентности к ГКС 2 мг/кг в сутки Циклофосфан + ГКС П/Э – лейкопения Азатиоприн 100 -200 мг/сут. Метатрексат 2, 5 -7, 5 мг Циклоспорин

Новое в лечении • Простагландин Е 1 (алпростадил, вазапростан) ü Положительно влияет на легочную гипертензию ü Положительно влияет на состояние коагулологических нарушений Доступна ингаляционная форма – илопрост ü доказана эффективность влияния на состояние легочной гемодинамики

Спасибо за внимание
2. Интерстициальные болезни легких (29.09.14).pptx