Сердце Аритмии-серт.ppt
- Количество слайдов: 79
 Интенсивная терапия пациентов с аритмиями О. В. Военнов
Интенсивная терапия пациентов с аритмиями О. В. Военнов
 Аритмия сердца ¡– это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты и регулярности ритма сердца.
Аритмия сердца ¡– это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты и регулярности ритма сердца.
 Этиология аритмий связана с: ¡ ¡ ¡ экстракардиальными причинами (дисфункция ВНС и ЦНС, рефлекторные воздействия на сердце, эндокринные заболевания, нарушения КОС, ВЭБ, физические воздействия, химические воздействия); кардиальными причинами (ИБС, миокардиты, кардиомиопатии, гемодинамическая перегрузка сердца); идиопатические нарушения ритма (первичная электрическая болезнь сердца).
Этиология аритмий связана с: ¡ ¡ ¡ экстракардиальными причинами (дисфункция ВНС и ЦНС, рефлекторные воздействия на сердце, эндокринные заболевания, нарушения КОС, ВЭБ, физические воздействия, химические воздействия); кардиальными причинами (ИБС, миокардиты, кардиомиопатии, гемодинамическая перегрузка сердца); идиопатические нарушения ритма (первичная электрическая болезнь сердца).
 Причины аритмий - нарушением процессов возбуждения в миокарде и автоматизма (нарушение образования импульса); 2. - нарушением проводимости в сердце. Нарушение образование импульса происходит в виде: ¡ - изменения нормального автоматизма ¡ - возникновение патологического автоматизма ¡ - развитие триггерной активности. 1.
Причины аритмий - нарушением процессов возбуждения в миокарде и автоматизма (нарушение образования импульса); 2. - нарушением проводимости в сердце. Нарушение образование импульса происходит в виде: ¡ - изменения нормального автоматизма ¡ - возникновение патологического автоматизма ¡ - развитие триггерной активности. 1.
 Вопросы терминологии ¡ ¡ Брадикардия – 3 и более последовательных сердечных цикла с ЧСС менее 60 в мин. Пробежки тахикардии – эпизоды тахикардии сменяющиеся нормальным ритмом. Пароксизм – приступ с четким началом и концом. Устойчивая тахикардия – приступ с длительностью более 30 сек.
Вопросы терминологии ¡ ¡ Брадикардия – 3 и более последовательных сердечных цикла с ЧСС менее 60 в мин. Пробежки тахикардии – эпизоды тахикардии сменяющиеся нормальным ритмом. Пароксизм – приступ с четким началом и концом. Устойчивая тахикардия – приступ с длительностью более 30 сек.
 Вопросы терминологии ¡ Хроническая аритмия – длительно существующая (постоянная или пароксизмальная). ¡ Острая аритмия – пароксизм или изменение характера постоянной аритмии. ¡ Тахикардия – 3 и более последовательных сердечных цикла с ЧСС более 100 в мин. ¡ Ургентная (гемодинамически значимая) аритмия – приводящая к нарушению кровообращения
Вопросы терминологии ¡ Хроническая аритмия – длительно существующая (постоянная или пароксизмальная). ¡ Острая аритмия – пароксизм или изменение характера постоянной аритмии. ¡ Тахикардия – 3 и более последовательных сердечных цикла с ЧСС более 100 в мин. ¡ Ургентная (гемодинамически значимая) аритмия – приводящая к нарушению кровообращения
 В зависимости от источника ритма выделяют: ¡ суправентрикулярные аритмии; ¡ узловые ритмы; ¡ а-в блокады
В зависимости от источника ритма выделяют: ¡ суправентрикулярные аритмии; ¡ узловые ритмы; ¡ а-в блокады
 Классификация аритмий (В. Л. Дощицин, 1993 Нарушение образования импульса ¡ 1. 1. Синусовая тахикардия ¡ 1. 2. Синусовая брадикардия ¡ 1. 3. Синусовая аритмия ¡ 1. 4. Миграция водителя ритма ¡ 1. 5. Экстрасистолия ¡ а) суправентрикулярная, вентрикулярная ¡ б) единичная, групповая, аллоритмическая (политопная)
Классификация аритмий (В. Л. Дощицин, 1993 Нарушение образования импульса ¡ 1. 1. Синусовая тахикардия ¡ 1. 2. Синусовая брадикардия ¡ 1. 3. Синусовая аритмия ¡ 1. 4. Миграция водителя ритма ¡ 1. 5. Экстрасистолия ¡ а) суправентрикулярная, вентрикулярная ¡ б) единичная, групповая, аллоритмическая (политопная)
 Нарушение образования импульса ¡ 1. 6. Пароксизмальная тахикардия ¡ а) суправентрикулярная, вентрикулярная ¡ б) приступообразная, постоянно-возвратная ¡ 1. 7. Непароксизмальные тахикардии, ускоренные эктопические ритмы
Нарушение образования импульса ¡ 1. 6. Пароксизмальная тахикардия ¡ а) суправентрикулярная, вентрикулярная ¡ б) приступообразная, постоянно-возвратная ¡ 1. 7. Непароксизмальные тахикардии, ускоренные эктопические ритмы
 Нарушение образования импульса ¡ ¡ ¡ ¡ 1. 8. Трепетание предсердий а) приступообразное, стойкое б) правильной и неправильной формы 1. 9. Мерцание (фибрилляция) предсердий а) приступообразное, стойкое б) тахисистолия, брадисистолия 1. 10. Трепетание и мерцание (фибрилляция) желудочков
Нарушение образования импульса ¡ ¡ ¡ ¡ 1. 8. Трепетание предсердий а) приступообразное, стойкое б) правильной и неправильной формы 1. 9. Мерцание (фибрилляция) предсердий а) приступообразное, стойкое б) тахисистолия, брадисистолия 1. 10. Трепетание и мерцание (фибрилляция) желудочков
 Нарушения проводимости 2. 1. Синоатриальная блокада ¡ 2. 2. Внутрипредсердные блокады ¡ 2. 3. Атриовентрикулярные блокады ¡ а) 1, 2, 3 ст ¡ б) проксимальные, дистальные ¡ 2. 4. Внутрижелудочковые блокады ¡ а) моно-, би-, трифасцикулярные ¡ б) неполные, полные ¡
Нарушения проводимости 2. 1. Синоатриальная блокада ¡ 2. 2. Внутрипредсердные блокады ¡ 2. 3. Атриовентрикулярные блокады ¡ а) 1, 2, 3 ст ¡ б) проксимальные, дистальные ¡ 2. 4. Внутрижелудочковые блокады ¡ а) моно-, би-, трифасцикулярные ¡ б) неполные, полные ¡
 Комбинированные аритмии ¡ 3. 1. СССУ ¡ 3. 2. Выскальзывающие ¡ 3. 3 ритмы Синдром преждевременного возбуждения желудочков ¡ 3. 4. Парасистолии ¡ 3. 5. Синдром удлиненного QT
Комбинированные аритмии ¡ 3. 1. СССУ ¡ 3. 2. Выскальзывающие ¡ 3. 3 ритмы Синдром преждевременного возбуждения желудочков ¡ 3. 4. Парасистолии ¡ 3. 5. Синдром удлиненного QT
 «Утилитарная» классификация нарушений ритма Нарушения ритма и проводимости, требующие неотложной терапии ¡ ¡ ¡ 1. 1. Пароксизмальная СВТ 1. 2. Пароксизмальное мерцание предсердий, трепетание предсердий 2: 1 1. 3. Желудочковая тахикардия 1. 4. Политопные или парные экстрасистолы в острейшей стадии ИМ 1. 5. Брадиаритмии с развитием приступов МАС 1. 6. Полная а-в блокада, а-в блокада 2 степени с редким ритмом
«Утилитарная» классификация нарушений ритма Нарушения ритма и проводимости, требующие неотложной терапии ¡ ¡ ¡ 1. 1. Пароксизмальная СВТ 1. 2. Пароксизмальное мерцание предсердий, трепетание предсердий 2: 1 1. 3. Желудочковая тахикардия 1. 4. Политопные или парные экстрасистолы в острейшей стадии ИМ 1. 5. Брадиаритмии с развитием приступов МАС 1. 6. Полная а-в блокада, а-в блокада 2 степени с редким ритмом
 Нарушения ритма и проводимости, не требующие неотложной терапии ¡ 2. 1. Синусовые тахикардия, брадикардия, аритмия при их удовлетворительной переносимости ¡ 2. 2. Постоянная форма мерцания или трепетания предсердий, не сопровождающаяся выраженной сердечной тахисистолией и/или признаками декомпенсации сердечной деятельности
Нарушения ритма и проводимости, не требующие неотложной терапии ¡ 2. 1. Синусовые тахикардия, брадикардия, аритмия при их удовлетворительной переносимости ¡ 2. 2. Постоянная форма мерцания или трепетания предсердий, не сопровождающаяся выраженной сердечной тахисистолией и/или признаками декомпенсации сердечной деятельности
 Нарушения ритма и проводимости, не требующие неотложной терапии ¡ ¡ 2. 3. Экстрасистолия при ее удовлетворительной переносимости 2. 4. Замещающие ритмы, не сопровождающиеся серьезными нарушениями гемодинамики 2. 5. А-в блокады 1 и 2 ст у лиц без ОИМ и без приступов МАС 2. 6. Блокады ножек пучка Гиса.
Нарушения ритма и проводимости, не требующие неотложной терапии ¡ ¡ 2. 3. Экстрасистолия при ее удовлетворительной переносимости 2. 4. Замещающие ритмы, не сопровождающиеся серьезными нарушениями гемодинамики 2. 5. А-в блокады 1 и 2 ст у лиц без ОИМ и без приступов МАС 2. 6. Блокады ножек пучка Гиса.
 Прогностически неблагоприятные факторы: Этиология (ИБС, СН, обмороки, связь с нагрузкой и стенокардией, быстрота и выраженность нарушений гемодинамики во время приступа, осложнения при проведении антиаритмической терапии); ¡ Семейный анамнез (внезапная смерть у кровных родственников, наследственные синдромы, ИБС и АГ у родственников); ¡
Прогностически неблагоприятные факторы: Этиология (ИБС, СН, обмороки, связь с нагрузкой и стенокардией, быстрота и выраженность нарушений гемодинамики во время приступа, осложнения при проведении антиаритмической терапии); ¡ Семейный анамнез (внезапная смерть у кровных родственников, наследственные синдромы, ИБС и АГ у родственников); ¡
 Прогностически неблагоприятные факторы: ¡ ¡ Объективные симптомы (СН, увеличение полостей сердца, дефицит пульса, колебания АДс, патологические шумы сердца); Инструментальные данные (СВ менее 30 -40%, дилатация полостей сердца, гипертрофия миокарда, дискинезия, аневризмы, пролапс митрального клапана с регургитацией, дисплазия ПЖ).
Прогностически неблагоприятные факторы: ¡ ¡ Объективные симптомы (СН, увеличение полостей сердца, дефицит пульса, колебания АДс, патологические шумы сердца); Инструментальные данные (СВ менее 30 -40%, дилатация полостей сердца, гипертрофия миокарда, дискинезия, аневризмы, пролапс митрального клапана с регургитацией, дисплазия ПЖ).
 Диагностика тахикардий: 1) Характер ритма предсердий и форма предсердной волны; ¡ 2) Взаимосвязь ритма предсердий и желудочков; ¡ 3)Характер ритма желудочков и форма желудочкового комплекса. ¡
Диагностика тахикардий: 1) Характер ритма предсердий и форма предсердной волны; ¡ 2) Взаимосвязь ритма предсердий и желудочков; ¡ 3)Характер ритма желудочков и форма желудочкового комплекса. ¡
 с узким QRS, регулярными RR ¡ ¡ 1. Предсердная очаговая тахикардия ЧСС 100 -170 в мин, однообразно измененный Р 2. Синусовая пароксизмальная тахикардия ЧСС 140 -150 в мин, ритм регулярный, Р не изменен 3. Трепетание предсердий с регулярным проведением (регулярной активацией желудочков) Пилообразные волны F с ЧСП 250 -350, ЧСЖ 150 -160 в мин. 4. АВ тахикардия
с узким QRS, регулярными RR ¡ ¡ 1. Предсердная очаговая тахикардия ЧСС 100 -170 в мин, однообразно измененный Р 2. Синусовая пароксизмальная тахикардия ЧСС 140 -150 в мин, ритм регулярный, Р не изменен 3. Трепетание предсердий с регулярным проведением (регулярной активацией желудочков) Пилообразные волны F с ЧСП 250 -350, ЧСЖ 150 -160 в мин. 4. АВ тахикардия
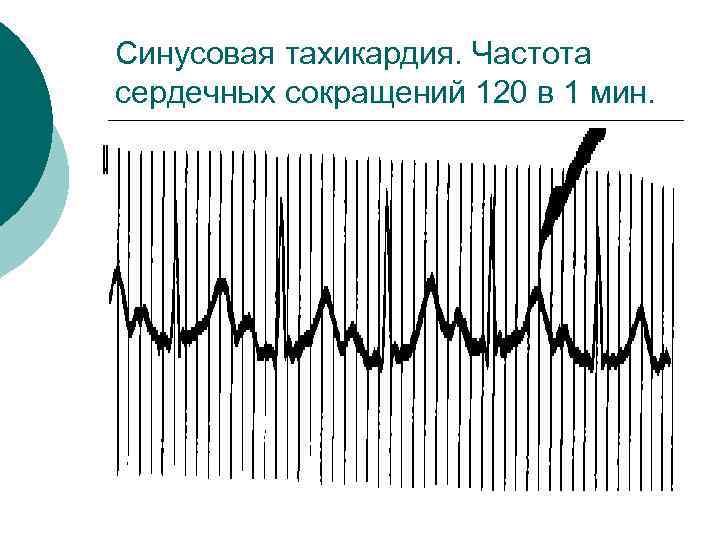 Синусовая тахикардия. Частота сердечных сокращений 120 в 1 мин.
Синусовая тахикардия. Частота сердечных сокращений 120 в 1 мин.
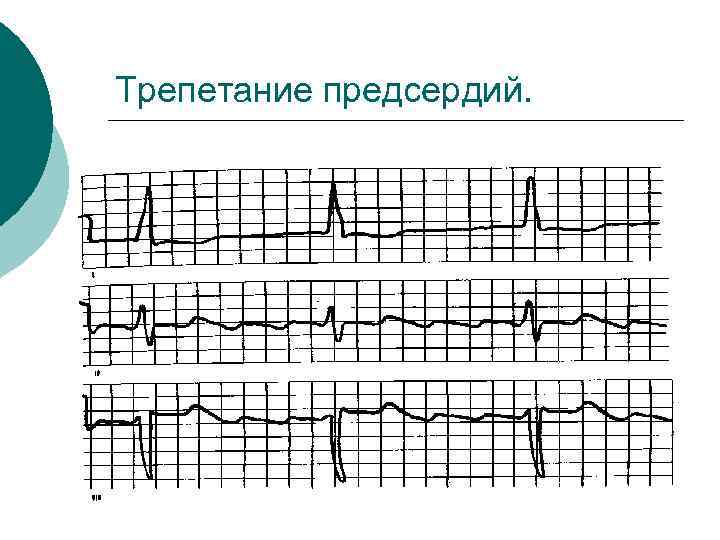 Трепетание предсердий.
Трепетание предсердий.
 нерегулярными RR 1. Фибрилляция предсердий Отсутствуют волны Р, наличие волн. f ¡ 2. Трепетание предсердий с нерегулярным АВ проведением ЧСП более 250 в мин, нерегулярный ритм, волны F ¡ 3. Полифокусная предсердная тахикардия Зубцы Р разной формы, вариабельные Р-Р, PQ, нерегулярный ритм 4. ПРЕДСЕРДНАЯ ЭС ¡
нерегулярными RR 1. Фибрилляция предсердий Отсутствуют волны Р, наличие волн. f ¡ 2. Трепетание предсердий с нерегулярным АВ проведением ЧСП более 250 в мин, нерегулярный ритм, волны F ¡ 3. Полифокусная предсердная тахикардия Зубцы Р разной формы, вариабельные Р-Р, PQ, нерегулярный ритм 4. ПРЕДСЕРДНАЯ ЭС ¡
 Экстрасистолия. а — наджелудочковая экстрасистолия; б — желудочковая экстрасистолия.
Экстрасистолия. а — наджелудочковая экстрасистолия; б — желудочковая экстрасистолия.
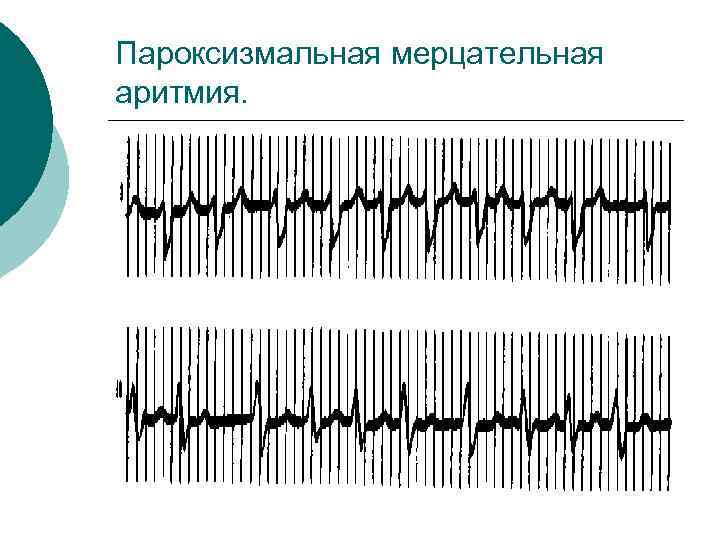 Пароксизмальная мерцательная аритмия.
Пароксизмальная мерцательная аритмия.
 с широким QRS регулярными RR 1. Желудочковая тахикардия Начинается с предвестника – желудочковой экстрасистолии, ЧСЖ 120 -200 в мин, независимый синусовый ритм; ¡ 2. Суправентрикулярная тахикардия с БНПГ QRS не более 0. 12 сек; ¡ 3. АВ тахикардия при синдроме WPW Наличие дельта-волны 4. ФЖ ¡
с широким QRS регулярными RR 1. Желудочковая тахикардия Начинается с предвестника – желудочковой экстрасистолии, ЧСЖ 120 -200 в мин, независимый синусовый ритм; ¡ 2. Суправентрикулярная тахикардия с БНПГ QRS не более 0. 12 сек; ¡ 3. АВ тахикардия при синдроме WPW Наличие дельта-волны 4. ФЖ ¡
 нерегулярными RR ¡ ¡ ¡ 1. Мерцательная аритмия при синдроме WPW; 2. Мерцательная аритмия с БНПГ; 3. Полиморфная желудочковая тахикардия; 4. Постоянно-возвратная желудочковая тахикардия (пробежки желудочковой тахикардии) 5. ЖЭС
нерегулярными RR ¡ ¡ ¡ 1. Мерцательная аритмия при синдроме WPW; 2. Мерцательная аритмия с БНПГ; 3. Полиморфная желудочковая тахикардия; 4. Постоянно-возвратная желудочковая тахикардия (пробежки желудочковой тахикардии) 5. ЖЭС
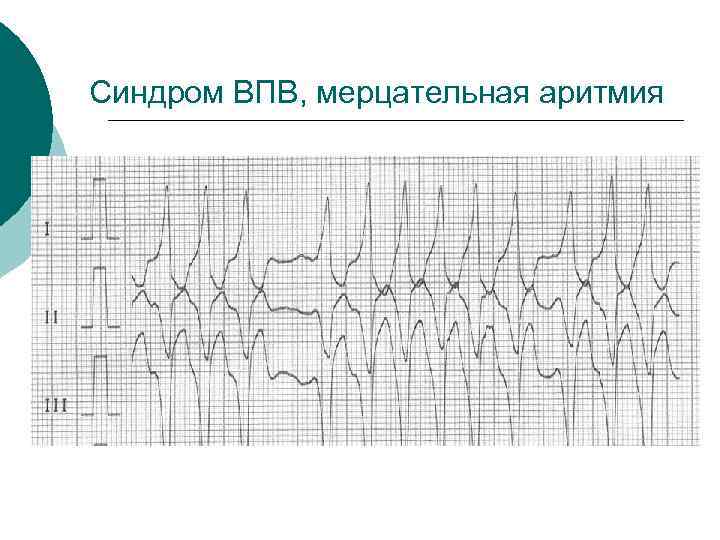 Синдром ВПВ, мерцательная аритмия
Синдром ВПВ, мерцательная аритмия
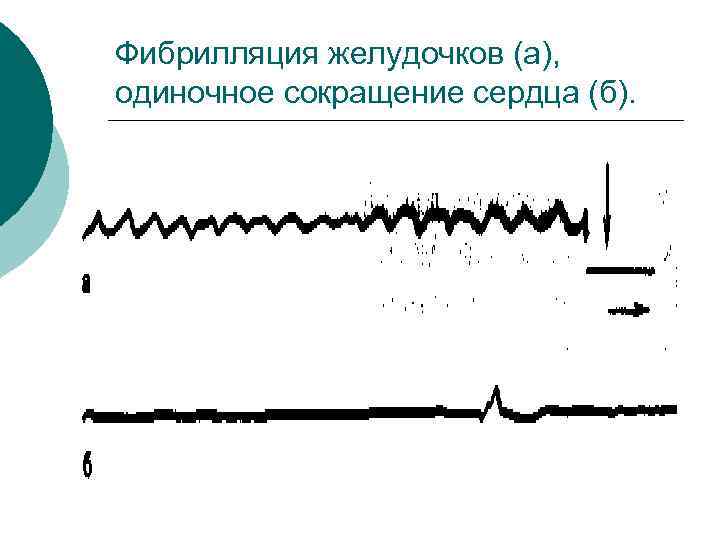 Фибрилляция желудочков (а), одиночное сокращение сердца (б).
Фибрилляция желудочков (а), одиночное сокращение сердца (б).
 Показания для госпитализации больных с аритмиями Неотложная госпитализация: ¡ 1. При впервые возникшем пароксизме – для лечения и выявления причин аритмии; ¡ 2. При пароксизмах, которые сопровождаются тяжелыми гемодинамическими нарушениями и плохо купируются на дому; ¡ 3. При прогрессирующих пароксизмах (часто рецидивируют, длительно не купируются). Плановая госпитализация: ¡ 1. Неургентная, но резистентная к проводимому на дому лечению; ¡ 2. Хирургическое лечение аритмии.
Показания для госпитализации больных с аритмиями Неотложная госпитализация: ¡ 1. При впервые возникшем пароксизме – для лечения и выявления причин аритмии; ¡ 2. При пароксизмах, которые сопровождаются тяжелыми гемодинамическими нарушениями и плохо купируются на дому; ¡ 3. При прогрессирующих пароксизмах (часто рецидивируют, длительно не купируются). Плановая госпитализация: ¡ 1. Неургентная, но резистентная к проводимому на дому лечению; ¡ 2. Хирургическое лечение аритмии.
 Лечение аритмий Принципы терапии ¡ Лечение основного заболевания; ¡ Коррекция электролитного баланса, КОС, гипоксемии, дезинтоксикация, ликвидация всех рефлекторных влияний на сердце; ¡ Антиаритмическая терапия.
Лечение аритмий Принципы терапии ¡ Лечение основного заболевания; ¡ Коррекция электролитного баланса, КОС, гипоксемии, дезинтоксикация, ликвидация всех рефлекторных влияний на сердце; ¡ Антиаритмическая терапия.
 Показания для антиаритмической терапии: субъективно плохо переносимые аритмии; ¡ гемодинамические нарушения; ¡ наличие кардиомегалии, синдрома удлиненного QT, ПИКС, АС; ¡ хроническая рецидивирующая аритмия ¡
Показания для антиаритмической терапии: субъективно плохо переносимые аритмии; ¡ гемодинамические нарушения; ¡ наличие кардиомегалии, синдрома удлиненного QT, ПИКС, АС; ¡ хроническая рецидивирующая аритмия ¡
 Методы интенсивной терапии ЭИТ (ЭДС или кардиоверсия). ¡ Показания к экстренной ЭИТ: вызванный аритмией шок, отек легких. ¡ Оснащение: дефибриллятор, монитор или ЭКГ, аппарат для ИВЛ, кислород, воздуховоды, маска, набор для проведения интубации трахеи, лекарственные средства для реанимации. Обязательно – надежный венозный доступ, преоксигенация.
Методы интенсивной терапии ЭИТ (ЭДС или кардиоверсия). ¡ Показания к экстренной ЭИТ: вызванный аритмией шок, отек легких. ¡ Оснащение: дефибриллятор, монитор или ЭКГ, аппарат для ИВЛ, кислород, воздуховоды, маска, набор для проведения интубации трахеи, лекарственные средства для реанимации. Обязательно – надежный венозный доступ, преоксигенация.
 Кардиоверсия (отбор больных) Определение показаний (некупируемая медикаментозно аритмия) ¡ Отсутствие противопоказаний (ЭХОКС) ¡ Информированное согласие ¡ Превентивное насыщение антиаритмиками ¡
Кардиоверсия (отбор больных) Определение показаний (некупируемая медикаментозно аритмия) ¡ Отсутствие противопоказаний (ЭХОКС) ¡ Информированное согласие ¡ Превентивное насыщение антиаритмиками ¡
 Обезболивание и седация: анальгетик (метамизол, трамал, фентанил), ¡ гипнотик короткого действия – пропофол 1 мг/кг, или мидазолам - 0, 05 -0, 1 мг/кг или тиопентал натрия 2, 5 -3, 0 мг/кг. ¡
Обезболивание и седация: анальгетик (метамизол, трамал, фентанил), ¡ гипнотик короткого действия – пропофол 1 мг/кг, или мидазолам - 0, 05 -0, 1 мг/кг или тиопентал натрия 2, 5 -3, 0 мг/кг. ¡
 Разряд ¡ ¡ ¡ 50 Дж при трепетании предсердий; - 100 Дж при мерцании предсердий и ЖТ; - 200 Дж при полиморфной ЖТ и ФЖ. Последовательное увеличение силы разряда до 360/250 Дж. После достижения максимального разряда манипуляцию прекращают
Разряд ¡ ¡ ¡ 50 Дж при трепетании предсердий; - 100 Дж при мерцании предсердий и ЖТ; - 200 Дж при полиморфной ЖТ и ФЖ. Последовательное увеличение силы разряда до 360/250 Дж. После достижения максимального разряда манипуляцию прекращают
 Осложнения Постконверсионные аритмии (ЭС, СВТ, ЖТ, ФЖ); ¡ ТЭЛА (у пациентов с тромбом в полости сердца); ¡ Гиповентиляция; ¡ Ожоги кожных покровов. ¡
Осложнения Постконверсионные аритмии (ЭС, СВТ, ЖТ, ФЖ); ¡ ТЭЛА (у пациентов с тромбом в полости сердца); ¡ Гиповентиляция; ¡ Ожоги кожных покровов. ¡
 Классификация антиаритмических средств (E. Vaugham, Williams, 1984) Препараты 1 класса – блокаторы натриевых каналов. Замедляют скорость деполяризации и снижают реакцию клеток на возбуждение. ¡ 1 А – удлиняют эффективный рефрактерный период – хинидин, прокаинамид, ¡ 1 В – укорачивают эффективный рефрактерный период – лидокаин ¡ 1 С – не изменяют эффективный рефрактерный период – пропафенон ¡
Классификация антиаритмических средств (E. Vaugham, Williams, 1984) Препараты 1 класса – блокаторы натриевых каналов. Замедляют скорость деполяризации и снижают реакцию клеток на возбуждение. ¡ 1 А – удлиняют эффективный рефрактерный период – хинидин, прокаинамид, ¡ 1 В – укорачивают эффективный рефрактерный период – лидокаин ¡ 1 С – не изменяют эффективный рефрактерный период – пропафенон ¡
 Классификация антиаритмических средств (E. Vaugham, Williams, 1984) Препараты 2 класса – БАБ Ограничивают симпатическое влияние на сердце, угнетают синусовый автоматизм, замедляют а-в проведение. ¡ Препараты 3 класса – блокаторы калиевых каналов – амиодарон. Равномерно удлиняют все фазы реполяризации и потенциал действия в целом. ¡
Классификация антиаритмических средств (E. Vaugham, Williams, 1984) Препараты 2 класса – БАБ Ограничивают симпатическое влияние на сердце, угнетают синусовый автоматизм, замедляют а-в проведение. ¡ Препараты 3 класса – блокаторы калиевых каналов – амиодарон. Равномерно удлиняют все фазы реполяризации и потенциал действия в целом. ¡
 Классификация антиаритмических средств (E. Vaugham, Williams, 1984 Препараты 4 класса – антагонисты кальция (верапамил, дилтиазем). Удлиняют время проведения и рефрактерность в а-в соединении, замедляют автоматизм синусового узла. ¡ Также в качестве антиаритмических средств могут применяться АТФ, сердечные гликозиды, соли калия и магния. ¡
Классификация антиаритмических средств (E. Vaugham, Williams, 1984 Препараты 4 класса – антагонисты кальция (верапамил, дилтиазем). Удлиняют время проведения и рефрактерность в а-в соединении, замедляют автоматизм синусового узла. ¡ Также в качестве антиаритмических средств могут применяться АТФ, сердечные гликозиды, соли калия и магния. ¡
 Прокаинамид ¡ ¡ ¡ Может использоваться для неотложного лечения как СВ, так и желудочковых аритмий (мерцание, трепетание предсердий, ЖТ, ЖЭС). Вв 500 -1000 мг. Побочные эффекты: - желудочковые аритмии; - замедление а-в проводимости; - гипотензия; - галлюцинации, бред. Противопоказания: - выраженная гипотензия; - шок; - ЖТ в анамнезе; - а-в блокада; - СКВ.
Прокаинамид ¡ ¡ ¡ Может использоваться для неотложного лечения как СВ, так и желудочковых аритмий (мерцание, трепетание предсердий, ЖТ, ЖЭС). Вв 500 -1000 мг. Побочные эффекты: - желудочковые аритмии; - замедление а-в проводимости; - гипотензия; - галлюцинации, бред. Противопоказания: - выраженная гипотензия; - шок; - ЖТ в анамнезе; - а-в блокада; - СКВ.
 Ксилокаин Cнижает возбудимость желудочков, повышает порог фибрилляции, не влияет на проведение импульса в предсердиях и а-в соединении, не удлиняет интервал QT, в терапевтических дозах не вызывает отрицательного инотропного эффекта. ¡ Показан при ФЖ и ЖТ (0, 5 -1, 5 мг/кг, до 3 мг/кг) ¡
Ксилокаин Cнижает возбудимость желудочков, повышает порог фибрилляции, не влияет на проведение импульса в предсердиях и а-в соединении, не удлиняет интервал QT, в терапевтических дозах не вызывает отрицательного инотропного эффекта. ¡ Показан при ФЖ и ЖТ (0, 5 -1, 5 мг/кг, до 3 мг/кг) ¡
 Пропранолол ¡ ¡ ¡ ¡ Показан при СВТ, а также для урежения ЧСЖ при МА, для профилактики ФЖ. По 5 мг в/в. Побочные эффекты: - гипотензия, брадикардия, ОЛЖН; - бронхоспазм. Противопоказан: СССУ, а-в блокада 2 и 3 ст, КШ, ОЛЖН; БА, обструктивный бронхит; с-м Рейно.
Пропранолол ¡ ¡ ¡ ¡ Показан при СВТ, а также для урежения ЧСЖ при МА, для профилактики ФЖ. По 5 мг в/в. Побочные эффекты: - гипотензия, брадикардия, ОЛЖН; - бронхоспазм. Противопоказан: СССУ, а-в блокада 2 и 3 ст, КШ, ОЛЖН; БА, обструктивный бронхит; с-м Рейно.
 Эсмолол ¡ БАБ ультракороткого действия. Применяют по 0, 5 мг/кг в течении 1 минуты, затем инфузия 50 -100 мкг/кг в мин.
Эсмолол ¡ БАБ ультракороткого действия. Применяют по 0, 5 мг/кг в течении 1 минуты, затем инфузия 50 -100 мкг/кг в мин.
 Амиодарон ¡ йодсодержащее соединение, по структуре близок к тироксину. Ослабляет адренергические влияния на сердце, угнетает проведение в предсердиях, АВсоединении, желудочках, в дополнительных путях, снижает синусовый автоматизм, уменьшает потребность миокарда в кислороде, улучшает коронарный кровоток, в небольших дозах не оказывает отрицательного инотропного эффекта.
Амиодарон ¡ йодсодержащее соединение, по структуре близок к тироксину. Ослабляет адренергические влияния на сердце, угнетает проведение в предсердиях, АВсоединении, желудочках, в дополнительных путях, снижает синусовый автоматизм, уменьшает потребность миокарда в кислороде, улучшает коронарный кровоток, в небольших дозах не оказывает отрицательного инотропного эффекта.
 Амиодарон ¡ ¡ ¡ Показан при мерцании предсердий, при синдроме WPW, при желудочковой тахикардии, ФЖ. Вводят до суммарной дозы 900 -1200 мг/сут. Противопоказан: при СА, АВ, внутрижелудочковых блокадах, бронхиальной астме, повышенной чувствительности к йоду, гипотиреозе, беременности.
Амиодарон ¡ ¡ ¡ Показан при мерцании предсердий, при синдроме WPW, при желудочковой тахикардии, ФЖ. Вводят до суммарной дозы 900 -1200 мг/сут. Противопоказан: при СА, АВ, внутрижелудочковых блокадах, бронхиальной астме, повышенной чувствительности к йоду, гипотиреозе, беременности.
 Верапамил При СВТ является одним из способов лечения. При мерцании и трепетании урежает ЧСЖ, а в 25% случаев – купирует фибрилляцию предсердий. ¡ Не показан при расширенном QRS. ¡ При желудочковых аритмиях – не эффективен. ¡ Вводится в/в 5 - 10 мг в течении 1020 сек ¡
Верапамил При СВТ является одним из способов лечения. При мерцании и трепетании урежает ЧСЖ, а в 25% случаев – купирует фибрилляцию предсердий. ¡ Не показан при расширенном QRS. ¡ При желудочковых аритмиях – не эффективен. ¡ Вводится в/в 5 - 10 мг в течении 1020 сек ¡
 Верапамил ¡ ¡ Побочные эффекты: - брадикардия (вплоть до асистолии) – при быстром введении; - АВ-блокада – при быстром введении; - гипотензия (вплоть до коллапса) – при быстром введении; преходящая ЖЭС – купируется самостоятельно; - сердечная недостаточность (ОЛЖН). Противопоказания: - выраженная брадикардия, СССУ, а-в блокада 2 -3 ст, КШ, ОЛЖН, аллергия на верапамил, предварительный прием большой дозы БАБ, тахикардия с расширенным QRS.
Верапамил ¡ ¡ Побочные эффекты: - брадикардия (вплоть до асистолии) – при быстром введении; - АВ-блокада – при быстром введении; - гипотензия (вплоть до коллапса) – при быстром введении; преходящая ЖЭС – купируется самостоятельно; - сердечная недостаточность (ОЛЖН). Противопоказания: - выраженная брадикардия, СССУ, а-в блокада 2 -3 ст, КШ, ОЛЖН, аллергия на верапамил, предварительный прием большой дозы БАБ, тахикардия с расширенным QRS.
 Дигоксин угнетает автоматизм СА-узла, замедляет АВ и предсердную проводимость. ¡ Болюс до 0, 25 мг (1 мл 0, 025% р-ра) в 20 мл физ. р-ра. ¡ Побочные эффекты: брадикардия или предсердная тахикардия и ЖЭС, тошнота, головная боль, депрессия, синкопальное состояние. ¡
Дигоксин угнетает автоматизм СА-узла, замедляет АВ и предсердную проводимость. ¡ Болюс до 0, 25 мг (1 мл 0, 025% р-ра) в 20 мл физ. р-ра. ¡ Побочные эффекты: брадикардия или предсердная тахикардия и ЖЭС, тошнота, головная боль, депрессия, синкопальное состояние. ¡
 Дигоксин ¡ Противопоказания: Гликозидная интоксикация; Выраженная брадикардия и а-в блокада; Сочетание митрального стеноза и брадикардии; Субаортальный стеноз; Нестабильная стенокардия и ОИМ; ЖЭС, ЖТ. тахикардия с расширенным QRS.
Дигоксин ¡ Противопоказания: Гликозидная интоксикация; Выраженная брадикардия и а-в блокада; Сочетание митрального стеноза и брадикардии; Субаортальный стеноз; Нестабильная стенокардия и ОИМ; ЖЭС, ЖТ. тахикардия с расширенным QRS.
 Пропафенон Обладает свойствами антиаритмика 1, 2 и 4 классов ¡ Используется при лечении фибрилляции предсердий для купирования пароксизма, но не для удержания ритма ¡ Табл. 150 мг (450 мг/сут) ¡
Пропафенон Обладает свойствами антиаритмика 1, 2 и 4 классов ¡ Используется при лечении фибрилляции предсердий для купирования пароксизма, но не для удержания ритма ¡ Табл. 150 мг (450 мг/сут) ¡
 Суправентрикулярная тахикардия «Вагусные пробы» ¡ Верапамил ¡ Прокаинамид ¡ БАБ ¡ Амиодарон ¡ Сердечные гликозиды ¡
Суправентрикулярная тахикардия «Вагусные пробы» ¡ Верапамил ¡ Прокаинамид ¡ БАБ ¡ Амиодарон ¡ Сердечные гликозиды ¡
 Суправентрикулярная тахикардия ¡ Верапамил. Болюс 2, 5 -5 мг за 2 -4 мин, при отсутствии эффекта в течение 15 -20 мин – повторно 5 - 10 мг.
Суправентрикулярная тахикардия ¡ Верапамил. Болюс 2, 5 -5 мг за 2 -4 мин, при отсутствии эффекта в течение 15 -20 мин – повторно 5 - 10 мг.
 Суправентрикулярная тахикардия ¡ Прокаинамид. Можно использовать через 15 минут после предварительного введения верапамила. Эффективен при синдроме ВПВ. Болюс 17 мг/кг в течении 8 -10 минут под контролем АД, ЧСС. В момент восстановления ритма введение прекращают. При низком давлении вводится одновременно с 20 -30 мкг фенилэфрина (0, 2 -0, 3 мл). При нормальном АД предварительно во второй шприц набирают 0. 1 мг фенилэфрина – для возможной коррекции гипотонии.
Суправентрикулярная тахикардия ¡ Прокаинамид. Можно использовать через 15 минут после предварительного введения верапамила. Эффективен при синдроме ВПВ. Болюс 17 мг/кг в течении 8 -10 минут под контролем АД, ЧСС. В момент восстановления ритма введение прекращают. При низком давлении вводится одновременно с 20 -30 мкг фенилэфрина (0, 2 -0, 3 мл). При нормальном АД предварительно во второй шприц набирают 0. 1 мг фенилэфрина – для возможной коррекции гипотонии.
 Суправентрикулярная тахикардия Вв инфузия пропранолола 0, 15 мг/кг со скоростью 1 мг/мин под контролем АД, ЧСС, ритма. Чаще позволяет уредить ритм при синусовой тахикардии через 1 -3 минуты. ¡ Метопролол по 5 мг до 15 мг. ¡ Эсмолол 0, 5 мг/кг. ¡
Суправентрикулярная тахикардия Вв инфузия пропранолола 0, 15 мг/кг со скоростью 1 мг/мин под контролем АД, ЧСС, ритма. Чаще позволяет уредить ритм при синусовой тахикардии через 1 -3 минуты. ¡ Метопролол по 5 мг до 15 мг. ¡ Эсмолол 0, 5 мг/кг. ¡
 Суправентрикулярная тахикардия Амиодарон. ¡ В/в инфузия 15 мг/мин в течение 10 минут далее 2, 5 мг/мин до суммарной дозы 300 -450 мг (иногда до 600 -1200 мг/сут). ¡ У пациентов с синдромом ВПВ – препарат выбора – амиодарон 300 -450 мг или новокаинамид 1 г.
Суправентрикулярная тахикардия Амиодарон. ¡ В/в инфузия 15 мг/мин в течение 10 минут далее 2, 5 мг/мин до суммарной дозы 300 -450 мг (иногда до 600 -1200 мг/сут). ¡ У пациентов с синдромом ВПВ – препарат выбора – амиодарон 300 -450 мг или новокаинамид 1 г.
 Суправентрикулярная тахикардия Резюме: ¡ Из практических соображений целесообразно выделять СВТ с узким и широким комплексами QRS. ¡ У пациентов с узким комплексом QRS (АТФ, верапамил, БАБ, дигоксин, прокаинамид, амиордарон). ¡ У пациентов с широким QRS (АТФ, БАБ, прокаинамид, амиордарон).
Суправентрикулярная тахикардия Резюме: ¡ Из практических соображений целесообразно выделять СВТ с узким и широким комплексами QRS. ¡ У пациентов с узким комплексом QRS (АТФ, верапамил, БАБ, дигоксин, прокаинамид, амиордарон). ¡ У пациентов с широким QRS (АТФ, БАБ, прокаинамид, амиордарон).
 Экстрасистолия ¡ ¡ ¡ Экстраситолия – преждевременное возбуждение сердца в результате риентри или постдепорляризации, а также вследствии патологического автоматизма и десинхронизации восстановления возбудимости в миокарде. Источник ЭС – предсердные, желудочковые, из АВ-узла. Монотопны- из одного источника; Политопные, (полиморфные)- из разных источников. Аллоритмия – правильное чередование основного и эктопического ритма (бигеминия, тригеминия).
Экстрасистолия ¡ ¡ ¡ Экстраситолия – преждевременное возбуждение сердца в результате риентри или постдепорляризации, а также вследствии патологического автоматизма и десинхронизации восстановления возбудимости в миокарде. Источник ЭС – предсердные, желудочковые, из АВ-узла. Монотопны- из одного источника; Политопные, (полиморфные)- из разных источников. Аллоритмия – правильное чередование основного и эктопического ритма (бигеминия, тригеминия).
 Косметические и опасные для жизни ЭС. Прогностическое значение ЖЭС (Лаун, Вольф, Риан, 1971, 1975) 1 – до 30 в час; 2 – свыше 30 в час; 3 - полиморфные 4 - мономорфные или полиморфные парные 5 - 3 и более ЭС подряд числом более 100 в мин ¡
Косметические и опасные для жизни ЭС. Прогностическое значение ЖЭС (Лаун, Вольф, Риан, 1971, 1975) 1 – до 30 в час; 2 – свыше 30 в час; 3 - полиморфные 4 - мономорфные или полиморфные парные 5 - 3 и более ЭС подряд числом более 100 в мин ¡
 Лечение жизнеопасных ЖЭС (3 -5 классы по Лауну): Амиодарон 150 мг инфузия 15 мг/мин ¡ Ксилокаин 80 -120 мг в/в стр медленно ¡ Прокаинамид 500 мг в/в стр медленно ¡ Соли калия и магния. ¡
Лечение жизнеопасных ЖЭС (3 -5 классы по Лауну): Амиодарон 150 мг инфузия 15 мг/мин ¡ Ксилокаин 80 -120 мг в/в стр медленно ¡ Прокаинамид 500 мг в/в стр медленно ¡ Соли калия и магния. ¡
 Фибрилляция предсердий ¡ Мерцание (фибрилляция) предсердий – частая, хаотическая деятельность предсердных миокардиальных волокон. Частота предсердных импульсов может составлять от 350 до 600 в 1 минуту. Большая часть этих импульсов не достигает желудочков, задерживаясь в а -в соединении, но часть их доходит до желудочков, вызывая, как правило неритмичное их возбуждение.
Фибрилляция предсердий ¡ Мерцание (фибрилляция) предсердий – частая, хаотическая деятельность предсердных миокардиальных волокон. Частота предсердных импульсов может составлять от 350 до 600 в 1 минуту. Большая часть этих импульсов не достигает желудочков, задерживаясь в а -в соединении, но часть их доходит до желудочков, вызывая, как правило неритмичное их возбуждение.
 Фибрилляция предсердий ¡ ФП может быть пароксизмальной или стойкой (хронической), также возможна преходящая мерцательная аритмия, при которой эпизоды ФП давностью до 2 недель могут спонтанно меняться синусовым ритмом, с последующими пароксизмами ФП.
Фибрилляция предсердий ¡ ФП может быть пароксизмальной или стойкой (хронической), также возможна преходящая мерцательная аритмия, при которой эпизоды ФП давностью до 2 недель могут спонтанно меняться синусовым ритмом, с последующими пароксизмами ФП.
 Причины развития и предраспологающие факторы ¡ ¡ ¡ ¡ ¡ ИБС, АСКС, ревматические (митральные) пороки сердца, миокардиты, тиреотоксикоз, кардиодистрофии (алкогольные), легочное сердце, кардиомиопатии, врожденные пороки сердца. гипоксия, гипокалийемия, гиперкатехоламинемия, перенапряжение, алкоголь, кофе, дилатация полостей сердца, интоксикации.
Причины развития и предраспологающие факторы ¡ ¡ ¡ ¡ ¡ ИБС, АСКС, ревматические (митральные) пороки сердца, миокардиты, тиреотоксикоз, кардиодистрофии (алкогольные), легочное сердце, кардиомиопатии, врожденные пороки сердца. гипоксия, гипокалийемия, гиперкатехоламинемия, перенапряжение, алкоголь, кофе, дилатация полостей сердца, интоксикации.
 Пароксизм МА ¡ Лечение должно быть направлено: l l на купирование пароксизма (восстановление синусового ритма) и удержание его у лиц с пароксизмальной МА; на урежение ритма при стойкой длительно существующей МА.
Пароксизм МА ¡ Лечение должно быть направлено: l l на купирование пароксизма (восстановление синусового ритма) и удержание его у лиц с пароксизмальной МА; на урежение ритма при стойкой длительно существующей МА.
 Купирование пароксизма (восстановление синусового ритма): Пароксизм – давность приступа не более 7(14) суток ¡ Амиодарон 15 мг/мин в течении 10 мин, далее инфузи 5 мг/мин до суммарной дозы 450 -1200 мг/сутки. ¡ Соли калия и магния. в/в ¡ Пропафенон 150 мг каждый час до 450 мг/сут ¡ Прокаинамид 1 г вв стр
Купирование пароксизма (восстановление синусового ритма): Пароксизм – давность приступа не более 7(14) суток ¡ Амиодарон 15 мг/мин в течении 10 мин, далее инфузи 5 мг/мин до суммарной дозы 450 -1200 мг/сутки. ¡ Соли калия и магния. в/в ¡ Пропафенон 150 мг каждый час до 450 мг/сут ¡ Прокаинамид 1 г вв стр
 Для урежения сердечного ритма: Пропранолол 5 -10 мг инфузия ¡ Дигоксин 0, 25 мг в/в стр ¡ Соли калия и магния. в/в ¡
Для урежения сердечного ритма: Пропранолол 5 -10 мг инфузия ¡ Дигоксин 0, 25 мг в/в стр ¡ Соли калия и магния. в/в ¡
 Трепетание предсердий ¡ более редкий вариант мерцательной аритмии, чем ФП. Эта аритмия характеризуется ритмичным возбуждением предсердий с частотой до 250 -350 в мин, с характерными волнами F (пилы). При этом лишь часть импульсов возбуждения предсердий проводится в желудочки. ЧСЖ при трепетании предсердий как правило 100 -150 в мин.
Трепетание предсердий ¡ более редкий вариант мерцательной аритмии, чем ФП. Эта аритмия характеризуется ритмичным возбуждением предсердий с частотой до 250 -350 в мин, с характерными волнами F (пилы). При этом лишь часть импульсов возбуждения предсердий проводится в желудочки. ЧСЖ при трепетании предсердий как правило 100 -150 в мин.
 Трепетание предсердий может быть правильной формы (4: 1, 3: 1, 2: 1, 1: 1), с регулярным проведением импульсов из предсердия в желудочки. ¡ При неправильной форме трепетания предсердий – ритм желудочков нерегулярный, а количество волн F перед желудочковым комплексом может быть различным. ¡
Трепетание предсердий может быть правильной формы (4: 1, 3: 1, 2: 1, 1: 1), с регулярным проведением импульсов из предсердия в желудочки. ¡ При неправильной форме трепетания предсердий – ритм желудочков нерегулярный, а количество волн F перед желудочковым комплексом может быть различным. ¡
 Лечение: ¡ ¡ ¡ Трепетание предсердий плохо поддается медикаментозной коррекции. При относительно стабильном состоянии рекомендуют уредить ЧСЖ с помощью дигоксина и пропранолола (у пациентов с узкими QRS), а после этого в плановом порядке насыщать амиодароном и провести плановую кардиоверсию. В экстренных случаях можно пытаться использовать новокаинамид или проводить ЭДС 50 -100 Дж.
Лечение: ¡ ¡ ¡ Трепетание предсердий плохо поддается медикаментозной коррекции. При относительно стабильном состоянии рекомендуют уредить ЧСЖ с помощью дигоксина и пропранолола (у пациентов с узкими QRS), а после этого в плановом порядке насыщать амиодароном и провести плановую кардиоверсию. В экстренных случаях можно пытаться использовать новокаинамид или проводить ЭДС 50 -100 Дж.
 ЭИТ пароксизма ФП или тахисистолической формы трепетания предсердий ¡ ЧЭПС
ЭИТ пароксизма ФП или тахисистолической формы трепетания предсердий ¡ ЧЭПС
 Противопоказания для восстановления синусового ритма: ¡ ¡ ¡ ¡ - длительно существующая МА (более 1 года); - наличие частых пароксизмов в анамнезе; - активный воспалительный процесс в миокарде; - кардиомегалия; - дилатация левого предсердия; - НК 2 Б-3 ст; - наличие тромба в полостях сердца, тромбоэмболии в анамнезе.
Противопоказания для восстановления синусового ритма: ¡ ¡ ¡ ¡ - длительно существующая МА (более 1 года); - наличие частых пароксизмов в анамнезе; - активный воспалительный процесс в миокарде; - кардиомегалия; - дилатация левого предсердия; - НК 2 Б-3 ст; - наличие тромба в полостях сердца, тромбоэмболии в анамнезе.
 Желудочковая тахикардия Причины: ¡ у больных острым инфарктом миокарда, ¡ при иных ситуациях, приводящих к развитию выраженной локальной ишемии в миокарде и развитием электролитного дисбаланса, сопровождаемого гипокалий- и гипомагнийгистией в сердце,
Желудочковая тахикардия Причины: ¡ у больных острым инфарктом миокарда, ¡ при иных ситуациях, приводящих к развитию выраженной локальной ишемии в миокарде и развитием электролитного дисбаланса, сопровождаемого гипокалий- и гипомагнийгистией в сердце,
 Желудочковая тахикардия ¡ ¡ ¡ у пациентов с ПИКС, АС, диффузными миокардитами, пороками сердца, кардиомиопатиями, токсическим поражением миокарда, на фоне применения ингибиторов фосфодиэстеразы и симпатомиметических аминов, возможно развитие ЖТ без выявления признаков органического поражения сердца
Желудочковая тахикардия ¡ ¡ ¡ у пациентов с ПИКС, АС, диффузными миокардитами, пороками сердца, кардиомиопатиями, токсическим поражением миокарда, на фоне применения ингибиторов фосфодиэстеразы и симпатомиметических аминов, возможно развитие ЖТ без выявления признаков органического поражения сердца
 Лечение: В случае потери сознания – ЭИТ 50100 Дж. ¡ Лидокаин 1 мг/кг внутривенно струйно за 2 -3 минуты. При отсутствии эффекта каждые 5 минут повторяют введение лидокаина в дозе 0, 5 мг/кг до максимальной дозы 3 мг/кг. При восстановлении синусового ритма переходят на внутривенную инфузию 1 -4 мг/мин. ¡
Лечение: В случае потери сознания – ЭИТ 50100 Дж. ¡ Лидокаин 1 мг/кг внутривенно струйно за 2 -3 минуты. При отсутствии эффекта каждые 5 минут повторяют введение лидокаина в дозе 0, 5 мг/кг до максимальной дозы 3 мг/кг. При восстановлении синусового ритма переходят на внутривенную инфузию 1 -4 мг/мин. ¡
 Лечение: Новокаинамид 1 г в течение 10 мин в/в струйно, поддерживающая доза 17 мг/кг в мин. ¡ Амиодарон 300 мг (5 мг/кг) внутривенно струйно за 10 минут (30 мг/мин), поддерживающая доза 3 -20 мг/мин. ¡ Во всех случаях полезно введение 2, 5 г сульфата магния. ¡
Лечение: Новокаинамид 1 г в течение 10 мин в/в струйно, поддерживающая доза 17 мг/кг в мин. ¡ Амиодарон 300 мг (5 мг/кг) внутривенно струйно за 10 минут (30 мг/мин), поддерживающая доза 3 -20 мг/мин. ¡ Во всех случаях полезно введение 2, 5 г сульфата магния. ¡
 Неотложная помощь при «ургентных» брадиаритмиях 1. Брадиаритмии с развитием приступов МАС (СССУ, С-м Фредерика) 2. Полная а-в блокада 3. а-в блокада 2 степени с редким ритмом
Неотложная помощь при «ургентных» брадиаритмиях 1. Брадиаритмии с развитием приступов МАС (СССУ, С-м Фредерика) 2. Полная а-в блокада 3. а-в блокада 2 степени с редким ритмом
 Признаки СССУ постоянная или эпизодически выраженная синусовая брадикардия (менее 50 в мин); - эпизоды асистолии; - АВ-блокада; - Чередование синусовой брадикардии с мерцанием, трепетанием предсердий или предсердной тахикардией; - Медленное восстановление синусового ритма после ЭКС (более 1400 мсек). -
Признаки СССУ постоянная или эпизодически выраженная синусовая брадикардия (менее 50 в мин); - эпизоды асистолии; - АВ-блокада; - Чередование синусовой брадикардии с мерцанием, трепетанием предсердий или предсердной тахикардией; - Медленное восстановление синусового ритма после ЭКС (более 1400 мсек). -
 Лечение 1. Атропин по 0, 5 -1 мг в/в струйно медленно под контролем ЧСС до достижения необходимой ЧСС или до суммарной дозы 0, 04 мг/кг ¡ 2. Изадрин 1 -5 мкг/кг в мин / Эуфиллин 240 -480 мг вв струйно медлено ¡ 3. Дофамин 5 -10 мкг/кг в мин ¡ 4. Адреналин 1 -10 мкг/мин ¡ 5. ЭКС ¡
Лечение 1. Атропин по 0, 5 -1 мг в/в струйно медленно под контролем ЧСС до достижения необходимой ЧСС или до суммарной дозы 0, 04 мг/кг ¡ 2. Изадрин 1 -5 мкг/кг в мин / Эуфиллин 240 -480 мг вв струйно медлено ¡ 3. Дофамин 5 -10 мкг/кг в мин ¡ 4. Адреналин 1 -10 мкг/мин ¡ 5. ЭКС ¡
 ВЭКС
ВЭКС
 За синусовый ритм!
За синусовый ритм!


