ИТ АКУШЕРСКОГО КРОВОТЕЧЕНИЯ ИЛ+205 Маш.pptx
- Количество слайдов: 44

Интенсивная терапия акушерских кровотечений Проф. Буднюк А. А. Доц. Басенко И. Л. Воецкая М. Д.

Акушерские кровотечения Ежегодно по данным ВОЗ (2008 г. ) акушерские кровотечения(АК) возникают у 14 млн. женщин, из них 128 тыс. умирают от этого осложнения в первые 4 часа после родов, это составляет 1, 7 на 1000 родов. В структуре причин материнской смертности АК занимают одну из первых позиций, а их частота колеблется от 2, 5 до 8% по отношению к общему количеству родов, при этом 2 -4% связаны с атонией матки в последовом и раннем послеродовом периодах, а 1% с преждевременной отслойкой плаценты и предлежанием плаценты. В Украине за последние 20 лет частота массивных акушерских кровотечений (МАК) остается высокой. В течении последних 5 лет они стойко занимают второе место в структуре причин материнской смертности. (Согласно данным Протокола АК № 205 от 24. 03. 2014) 2 N

Факторы риска возникновения геморрагического шока в акушерстве (согласно протоколу по АК № 205 от 24. 03. 2014) 1. «Фоновые» или преморбидные: - гиповолемия беременных; - врожденные пороки гемостаза; - приобретенные нарушения гемостаза; 2. В ранние сроки беременности: - аборт; - внематочная беременность; - пузырный занос; 3. В поздние сроки беременности или в родах: - предлежание плаценты (не сопровождается болевым синдромом); - преждевременная отслойка нормально или низко расположенной плаценты (сопровождается болью в низу живота или в спине); - разрыв матки; - оболочечное прикрепление пуповины; 4. После родов: - гипо- или атония матки; - дефекты плаценты; 3 N
Продолжение - тесное прикрепление или вростание плаценты; - травма родовых путей; - выворот матки; 5. Печеночная недостаточность. 6. Почечная недостаточность. 4 N

Характерная особенность акушерских кровотечений n Внезапность n Массивность n Быстрое развитие геморрагического шока n Раннее присоединение коагулопатического синдрома (В. И. Черний, Т. П. Кабанько, Н. Н. Смирнова 2004 г. ) NB! Акушерско-анестезиологическая тактика должна быть агрессивной!!! 5

Классификация кровопотери по Брюссову П. Г. 1998 n По быстроте развития: - молниеносная (несколько минут) - острая ( более 7% ОЦК в час) - подострая 5 – 7 % ОЦК в час - хроническая менее 5% в час Прим. : Должное ОЦК Ж. 60 мл/кг. МТ, М. 70 мл/кг. МТ, беременные 75 мл/кг. МТ. 6

Классификация кровопотери по Брюссову П. Г. 1998 n По объему: - малая 0, 5 – 10 % ОЦК - средняя 10 – 20% ОЦК - большая 21 – 40% ОЦК - массивная 41 – 70% ОЦК - смертельная более 70% ОЦК NB: В акушерстве массивная кровопотеря – 30% ОЦК! 7

Синдром массивной кровопотери (СМК) n СМК развивается на патологическом преморбидном фоне (гиповолемия беременных, нарушение гемостаза) при объеме кровопотери более 30% ОЦК и характеризуется шоком с развитием СПОН и острым ДВС синдромом. 8

Ятрогенные факторы, предрасполагаюшие к МК n Ошибки в проведении ИТТ - недооценка тяжести состояния - позднее начало инфузии - низкий темп и объем - неправильный качественный и количественный состав - ошибки коррекции гемостаза 9

Факторы, снижающие толерантность к кровопотере n 1. Первичная и вторичная гиповолемия: - Экстрагенитальная патология Возраст беременной Анемии Применение диуретиков 10

Факторы, снижающие толерантность к кровопотере n 2. Неуправляемая гипотензия: - анафилаксия - применение ганглиоблокаторов - перидуральная анестезия - гестоз - применение гипотензивных средств 11

Факторы, снижающие толерантность к кровопотере n 3. Анестезиологические осложнения: - гипоксический отек мозга - аспирация - гемо- и пневмоторакс - неправильный выбор анестетика (тиопентал, пропофол!) 12

Клиника акушерского геморрагического шока (АГШ) n АГШ (Черний В. И. 2004) I ст. (компенсированный геморрагический) 15 -20% ОЦК Сознание сохранено, бледность, гипотермия кожи, пульс учащен, слабого наполнения, АД больше 90 мм. рт. ст. , индекс Альговера – 1 (100/100), умеренное снижение ЦВД, умеренная олигурия, Hb ≤ 90 г/л 13

Клиника акушерского геморрагического шока (АГШ) (Черний В. И. 2004) АГШ II ст. (субкомпенсированный) – 21 – 30% ОЦК Состояние тяжелое, заторможена, слабость, головокружение, потемнение в глазах. Бледность кожи, акроцианоз, холодные конечности. Одышка, тахикардия, гипотензия, олигурия, анурия. ЧСС 110 – 120 в мин. , АД 90 – 70 мм. рт. ст. , инд. Альговера 1, 0 -1, 5, ЦВД ниже 60 мм. вод. ст. , Hb ≤ 80 г/л n 14

Клиника акушерского геморрагического шока (АГШ) n АГШ (Черний В. И. 2004) III ст. (декомпенсированный, обратимый) 31 – 40% ОЦК Состояние крайне тяжелое, спутанность сознания, ступор. Выраженная бледность кожи, периферический цианоз, пульс 120 – 140, АД 70 – 50 мм. рт. ст. и ниже, инд. Альговера – 1, 52, ЦВД ≤ 20 мм. вод. ст. , олигоурия. 15

Клиника акушерского геморрагического шока (АГШ) (Черний В. И. 2004) АГШ IV ст. (необратимый геморрагический) более 40% ОЦК Сознание отсутствует, кома, АД не определяется. Гипостатические кожные изменения, пульс нитевидный более 140 в мин. , на периферии не определяется, дыхание поверхностное, тахипноэ, ЦВД – отрицательное. Градиент температуры кожа/ректум – 10 - 14°С. n 16

Индекс Альговера (шоковый индекс) 130 ЧСС с. АД 120 110 100 0 10 20 30 40 50 60 70 (%ОЦК) 90 80 70 17

Зависимость объема кровопотери (в % от ОЦК) от шокового индекса Альговера n Шоковый индекс Альговера = ЧСС/АД с. Инд. Альговера Объем кровопотери 0, 8 10% 0, 9 – 1, 2 20% 1, 3 – 1, 4 30% 1. 5 и ≥ 40% В норме индекс Альговера-0. 54 18

Взаимосвязь ЦВД и дефицита ОЦК (В. П. Слепушкин 1998) ЦВД (мм. вод. ст. ) +40 +20 0 - 20 - 40 Дефицит ОЦК (%) до 10 до 25 30 более 40 19

Определение величины кровопотери n по Либову М. А. 1960 г. - взвешивание салфеток, пропитанных кровью Объем кровопотери = В/2 × 15% (при кровопотере менее 1000 мл. ) Объем кровопотери = В/2 × 30% (при кровопотере более 1000 мл. ) В – вес салфеток, 15 и 30% припуск на околоплодные воды, дез. растворы. 20

Геморрагический шок – это острая сердечнососудистая недостаточность возникающая вследствие акушерского кровотечения, и приводящая к несоответствию ОЦК к ёмкости сосудистого русла и к дисбалансу между потребностью тканей в О 2 и его реальной доставкой. Физиологическая кровопотеря в родах в норме не превышает 300 -500 мл (0, 5% от массы тела). При кесаревом сечении она увеличивается до 750 -1000 мл. Кровопотеря считается массивной когда: - теряется более 50% ОЦК за 20 минут; - скорость кровотечения превышает 150 мл в минуту; - одномоментно теряется более 1500 -2000 мл крови или 25 -30% ОЦК. 21 N
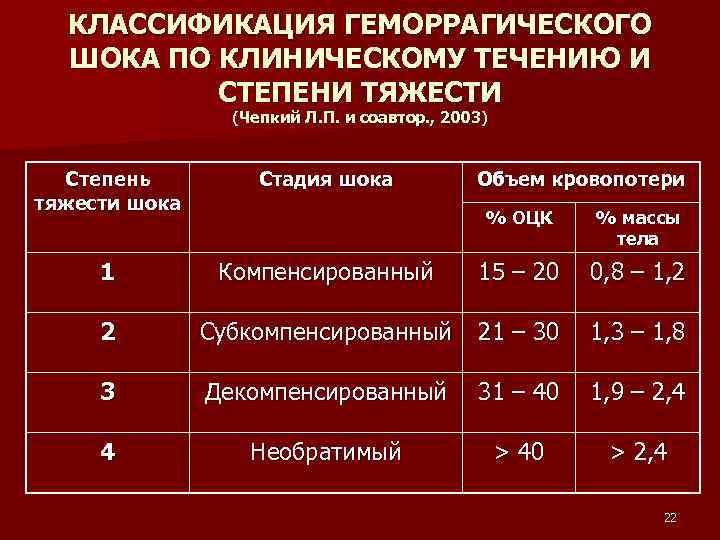
КЛАССИФИКАЦИЯ ГЕМОРРАГИЧЕСКОГО ШОКА ПО КЛИНИЧЕСКОМУ ТЕЧЕНИЮ И СТЕПЕНИ ТЯЖЕСТИ (Чепкий Л. П. и соавтор. , 2003) Степень тяжести шока Стадия шока 1 Объем кровопотери % ОЦК % массы тела Компенсированный 15 – 20 0, 8 – 1, 2 2 Субкомпенсированный 21 – 30 1, 3 – 1, 8 3 Декомпенсированный 31 – 40 1, 9 – 2, 4 4 Необратимый > 40 > 2, 4 22
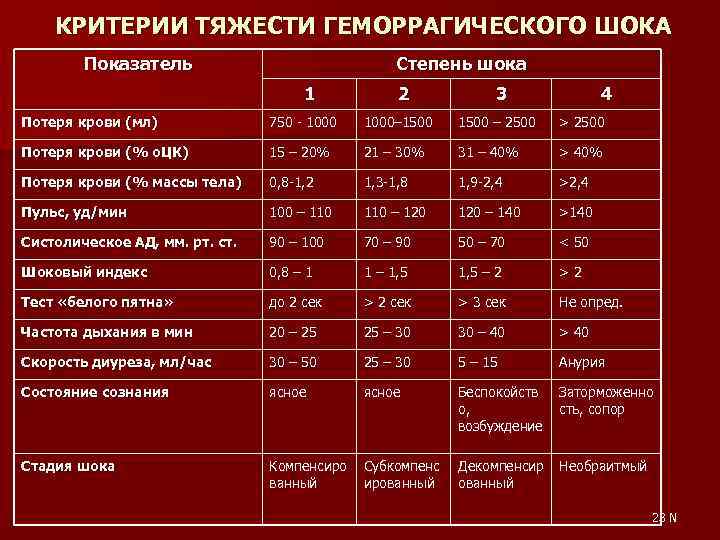
КРИТЕРИИ ТЯЖЕСТИ ГЕМОРРАГИЧЕСКОГО ШОКА Показатель Степень шока 1 2 3 4 Потеря крови (мл) 750 - 1000– 1500 – 2500 > 2500 Потеря крови (% о. ЦК) 15 – 20% 21 – 30% 31 – 40% > 40% Потеря крови (% массы тела) 0, 8 -1, 2 1, 3 -1, 8 1, 9 -2, 4 >2, 4 Пульс, уд/мин 100 – 110 – 120 – 140 >140 Систолическое АД, мм. рт. ст. 90 – 100 70 – 90 50 – 70 < 50 Шоковый индекс 0, 8 – 1 1 – 1, 5 – 2 >2 Тест «белого пятна» до 2 сек > 3 сек Не опред. Частота дыхания в мин 20 – 25 25 – 30 30 – 40 > 40 Скорость диуреза, мл/час 30 – 50 25 – 30 5 – 15 Анурия Состояние сознания ясное Беспокойств о, возбуждение Заторможенно сть, сопор Стадия шока Компенсиро ванный Субкомпенс ированный Декомпенсир ованный Необраитмый 23 N

Комбинация гипотензии, гипотермии, коагулопатии и ацидоза является постоянным синдромом при шоке, который поддерживает порочный круг, если его не разорвать – результат будет неблагоприятным. В лечении акушерских кровотечений на первое место выходят вопросы организации интенсивной терапии и строгое соблюдение алгоритма восполнения дефицита ОЦК 24

Обеспечение венозного доступа при ИТТ акушерских кровотечений начать как можно раньше, в 3 – 4 вены (из них одна центральная). n Скорость инфузии через периферический катетер Vasofix Розовый G 20 - 61 мл/мин Зеленый G 18 - 96 мл/мин Белый G 17 - 128 мл/мин Серый G 16 - 196 мл/мин n 25

ИТ геморрагического шока (Согласно протоколу АК № 205 от24. 03. 2015) Общие принципы лечения острой кровопотери: 1. Немедленная остановка кровотечения консервативными или хирургическими методами; 2. Обеспечение адекватного газообмена; 3. Восполнение дефицита ОЦК; 4. Профилактика и лечение коагулопатии; 5. Лечение органной дисфункции и профилактика полиорганной недостаточности: -Лечение сердечной недостаточности; -Профилактика почечной недостаточности; -Коррекция метаболического ацидоза; -Стабилизация обмена в клетках. 6. Ранняя профилактика инфекции. 26 N

Первоочередные действия при возникновении геморрагического шока 1. Оценка жизненно важных функций (пульс, АД, частота и характер дыхания, психический статус). 2. Сообщают ответственному дежурному акушеру-гинекологу и заместителю главного врача по лечебной работе про возникновение кровотечения и развитие геморрагического шока, мобилизируют персонал. 3. Начать ингаляцию О 2 через интраназальные катетеры или назолицевую маску (10 -15 л/мин). 4. Если возможно поднимают ноги пациентки или ножной конец кровати(положение Транделенбурга) на 15 -20 градусов для увеличения венозного возврата к сердцу. 5. Поворачивают беременную на левый бок для предотвращения развития аорто-кавального синдрома, уменьшения риска аспирации при рвоте и обеспечения свободной проходимости дыхательных путей. 27 N
Продолжение 6. Катетеризируют две периферические вены катетерами большого диаметра. 7. Набирают 20 мл крови для определения групповой и резуспринадлежности, перекрестную совместимость, содержание гемоглобина и гематокрита, прикроватный тест, исходных параметров коагулограммы(протромбиновое и тромбиновое время, фибриноген, АЧТВ, МНО) выполняют тест Ли-Уайта и параллельно начинают инфузию сбалансированных кристаллоидов. 8. Выполняют катетеризацию мочевого пузыря и устанавливают минимальный мониторинг гемодинамических показателей: пульсоксиметрия, АД, пульс. Все измерения должны быть задокументированы. 28 N

Прикроватный тест 2 мл крови из локтевой вены набирают в небольшую, сухую стеклянную пробирку(приблизительно 10 мм х 75 мм). Пробирку держат в зажатом кулаке для поддержания температуры тела. Через 4 минуты пробирку осторожно наклоняют что бы определить образовался ли кровяной сгусток. Затем повторяют этот процесс каждую минуту до момента формирования свертка, когда пробирку можно полностью перевернуть вверх дном. Регистрируют время начала и полного формирования сгустка. После этого, пробирку располагают в штативе и переворачивают каждые 30 минут. Лизис свертка раньше 2 часов указывает на активацию фибринолиза. Отсутствие формирования свертка через 7 минут или образование мягкого, разрушающегося, свертка указывает на возможную недостаточность количества факторов свертывания 29 N крови.

Дальнейшие действия для ликвидации геморрагического шока 1. Сообщают областным специалистам по специальностям «акушерство и гинекология» и «анестезиология» о наличии больной (не позже, чем через 10 минут от начала кровотечения). 2. Продолжают струйную внутривенную инфузию сбалансированных по электролитному составу кристаллоидов (стерофундин – sterofundin iso, р-ры Рингера – solutio Ringeri или Хартмана – Hatrmann’s solution) и коллоидов(гелофузин Gelofusine). Инфузионную терапию начинают с кристаллоидов, параллельно через второй венозный катетер вводят искусственные коллоиды (цель – компенсация дефицита объема). В это время необходимо заказать и разморозить одногрупповую плазму, начать подготовку эритроцитарной массы к введению. 3. Темп, объем и состав инфузионной терапии определяется степенью шока и величиной кровопотери. При кровопотере более 30% и развитии шока II-III ст. , темп инфузии может достигать до 200 -300 мл/мин, но должен быть не меньше 100 мл/мин. 30 N

Продолжение После стабилизации АД на безопасном уровне (не ниже 80 мм. рт. ст. ) последующую инфузию проводят под контролем степени волемии (ЦВД, PVI - индекс). Не рекомендуется использовать в программе инфузионно-трансфузионной терапии декстраны, ГЭКИ с молекулярной массой >200 k. Da, гиперонкотические растворы и растворы глюкозы. 4. Свежезамороженную плазму необходимо вводить как можно раньше!! Показаниями к трансфузии являются: - наличие излишней капиллярной кровоточивости тканей (коагулопатия); - увеличение нормы ПВ в 1, 5 раза, АЧТВ в 2 раза; - коррекция избыточной капиллярной кровоточивости, вторичной по отношению к дефициту факторов свертываемости при потере больше 1 ОЦК (приблизительно 70 мл/кг) или когда ПВ, АЧТВ не могут быть определены своевременно; - немедленная реверсия терапии Варфарином; - коррекция известного дефицита факторов коагуляции; - стойкость к Гепарину (дефицит АТ III); 31 N

Продолжение Свежезамороженная плазма не должна использоваться для коррекции повышенного времени свертываемости у пациенток ОАИТ(коррекция вит. К). 5. Рекомендуется введение криопреципитата при условии снижения фибриногена менее 1 г/л. Его вводят в/в в расчёте 1 доза на 10 кг веса пациентки. 6. Не рекомендуется проводить гемотрансфузию, если кровопотеря менее 1, 5% от массы тела. Трансфузию крови проводят при кровопотере более 1500 мл, признаках геморрагического шока или профузного кровотечения, или при наличии анемии. 7. Для уменьшения перегрузки объемом и других побочных эффектов массивной инфузионной терапии(МИТ), трансфузия СЗП может быть уменьшена или заменена введением плазматических факторов свертываемости крови – концентрата протромбинового комплекса, это позволяет повысить эффективность проведенной терапии и снизить риск развития побочных эффектов МИТ. Ведение препарата следует начинать при повышении МНО >1, 6 или снижении ПТИ <60%. 32 N

Продолжение Стартовая дозировка – 20 ЕД/кг или, в среднем 1000 -1500 ЕД препарата (2 -3 флакона). Через 30 минут – проверка параметров коагуляции и при отсутствии клинического и лабораторного эффекта – повторное введение 500 -1000 ЕД, но не более 3000 МЕ в сутки. Рекомендованная скорость введения КПК 25 -75 ЕД в минуту. Перед переливанием эритроцитарной массы необходимо определить её пригодность к трансфузии, проверить группу и совместимость донора и реципиента. При тяжелой, крайне тяжелой или смертельной кровопотере соотношение СЗП и ЭР-массы должно составлять 1: 1. В случае профузного неконтролируемого кровотечения и при отсутствии ЭР-массы необходимой групповой принадлежности возможно использование О(I)Rh(-) негативной ЭР-массы или донорской крови соответствующей группы. В случае гипопротеинемии (общий белок менее 50 г/л) показано введение альбумина. 8. Если гипотония имеет стойкий характер и не поддается коррекции инфузионной терапией, используются вазоактивные и инотропные 33 N препараты:

Продолжение Дофамин(Dopamine)(5 -20 мкг/кг/мин) или Добутамин(2 -20 мкг/кг/мин), или Адреналин (0, 02 -0, 2 мкг/кг/мин) или Норадреналин (0, 020, 5 мкг/кг/мин), или их комбинации. 9. Если женщина находится в шоковом состоянии, жидкость перорально не назначают. 10. Целевые показатели противошоковой инфузионно-трансфузионной терапии: - Гемоглобин более 90 г/л - Тромбоциты более 75 Г/л - Фибриноген более 2 г/л - Са++ более 1, 0 ммоль/л - р. Н более 7, 2 - Лактат менее 2, 5 ммоль/л - Температура тела более 35 С - Систолическое АД более 90 мм. рт. ст. - Системное АД более 65 мм. рт. ст. - ЦВД более 6 мм. вод. ст. 34 N

Продолжение - Сатурация О 2 венозной крови более 70% - Диурез более 0, 5 мл/кг/час 11. Останавливают кровотечение консервативными или хирургическими методами в зависимости от причины его развития. 12. Согревают женщину, но не перегревают её, так как при этом улучшается периферическая микроциркуляция, а это может привести к ухудшению кровоснабжения жизненно важных органов. Учитывая большой объем вводимых растворов, их также подогревают до 36 градусов. 13. Продолжают ингаляцию 100% кислородом, ИВЛ – по показаниям. Показания к ИВЛ : - гипоксемия (Ра. О 2 < 60 мм. рт. ст. при Fi. O 2 > 0, 5); - ЧД более 40/мин; - низкое инспираторное усилие (пациентка не способна создать отрицательное давление в дыхательных путях более 15 см. вод. ст. при максимальном усилии); - кровопотеря 3% от массы тела или более 35 мл/кг. 35 N
Продолжение 14. Лабораторное наблюдение: ОАК, подсчет количества тромбоцитов, время свертываемости, коагулограмма(АЧТВ, фибриноген, ПТИ), электролитный состав крови. Повозможности КОС и газы крови – повторять каждый час до стабилизации гемостаза. 15. Мониторинг: неинвазивное определение АД, ЧСС, пульсоксиметрия, сатурация капиллярной крови, ЭКГ, термометрия, контроль почасового диуреза. При развитии шока 3 -4 ст. – контроль ЦВД. 36 N

Инфузионно-трансфузионная терапия при акушерском геморрагическом шоке Объём кровопотери Коллоиды Сбалансированны Препараты крови е кристаллоиды в % (Стерофундин, р- Гела ГЭК Свеж ЭР Кри Степень в мл в % мас о от от р Рингерафузи 130/ е кровопотери 0, 42 замор са пре масс ОЦК лактата) н о жен цип ы ная и тела плазм тат а Лёгкая Умеренная Тяжелая Крайне тяжелая Смертельная 500, 0 - 1000, 0 1 -1, 5% Аль бум ин 10% Тро мбо кон цен тра т Общий объём трансфуз ии (в % к дефицит у ОЦК или в мл) 10 - 20% 10 - 15 мл/кг 10 мл/кг - - - 200 -300 мл (до 2, 5 л) 1000, 0 - 1, 5 - 1500, 0 2, 0% 21 - 30% 10 мл/кг - 5 -10 мл/кг - - 200 (до 3 л) 1500, 0 - 2, 0 - 2000, 0 2, 5% 31 - 40% 7 мл/кг 5 10 -15 мл/кг 10 -20 мл - 200 мл - 180 (до 4 л) 2500, 0 - 2, 5 - 3000, 0 3, 6% 41 -70% 7 мл/кг 10 мл/кг 5 мл/кг 15 -20 мл/кг 20 -30 7 -10 мл доз 300 мл До 4 ед 170 (до 5 л) Более 3000, 0 Более 70% 10 мл/кг До 30 Более 4 - 10 30 10 доз 300 мл ед 150 (более 6 л) Более 3, 6% До 10 мл/кг 37

Переливание необследованной донорской крови «прямое» n Приказ 5. 09. 05/671 МОЗ Украины от 26. 11. 98. «В крайних неотложных состояниях (дальнейшее прогрессирование гипокоагуляции, кровотечения, Hb ≤ 60 г/л, Ht ≤ 0, 25 – только по жизненным показаниям, в соответствии с решением консилиума, согласия больной или ее родственников (законных представителей) и при отсутствии препаратов или компонентов крови на СПК, мед. Учреждении, возможно введение теплой донорской крови в половинной дозе от объема кровопотери) 38

ОПРЕДЕЛЕНИЕ ОБЪЕМА КРОВОПОТЕРИ МОДИФИЦИРОВАННАЯ ФОРМУЛА MOORE: Кровопотеря = Мт * 75 * 0, 42 – Htф/0, 42, Мт – масса тела, Htф – фактический гематокрит больной 39

CРАТЕГИЯ ГЕМОТРАНСФУЗИИ Hebert et al. , 1999: n Либеральная: показания - Нв < 100 – 110 г/л; n Рестриктивная (ограничительная): показания Нв < 70 – 90 г/л n Украина- Нв < 80 г/л, Нt <25% 40

Показания к гемотрансфузии Клинические наблюдения за больными с острой анемией, которые по религиозным убеждениям не позволяли переливать себе донорскую кровь, определили уровень Нв = 30 г/л как критический при острой кровопотере, который уже достоверно увеличивал летальность. Однако сейчас превалирует точка зрения, что уровень Нв и Ht не может быть единственным критерием для определения показаний к гемотрансфузии. n Оптимальный уровень гемоглобина у критических больных остается неизвестным и не может быть единственным критерием определяющим показания к гемотрансфузии (Corwin HL, Hampers MD, Surgenor SD; 2003). n 41

НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ОШИБКИ n недооценка тяжести гемоppагического шока пpи его сочетании с тяжелыми фоpмами позднего гестоза; n недооценка тяжести суммиpования патогенетических механизмов гемоppагического шока и тяжелых фоpм позднего гестоза или экстрагенитальной патологии: пеpеход в стадию декомпенсации и полиоpганной недостаточности пpоисходит чpезвычайно быстpо; 42

Продолжение n Неадекватное по скорости и объему восстановление дефицита ОЦК запоздалое и неадекватное восполнение кислородной ёмкости крови NB! Артериальная гипотензия считается поздним и надежным клиническим симптомом акушерского кровотечения!!!!! 43

Благодарю за внимание! 44
ИТ АКУШЕРСКОГО КРОВОТЕЧЕНИЯ ИЛ+205 Маш.pptx