Гемолитическая болезнь новорожденных.pptx
- Количество слайдов: 24

Интеллектуальное недоразвитие вследствие гемолитической болезни новорожденных Работу выполнили: Студентки 3 курса 32 группы Харлан Ольга Иванова Алена

Определение: Гемолитическая болезнь новорожденныхэто врожденное заболевание , характеризующееся усиленным распадом эритроцитов (гемолиз) и симптомами, обусловленными токсическим действием продуктов гемолиза на организм.

Этимология : В основе заболевания лежит иммунологическая несовместимость крови матери и плода по различным антигенам: чаще по резус- фактору или по группам крови.
Частота гемолитической болезни новорожденных, обусловленной резус-несовместимостью, составляет 1 на 250 — 300 родов.

Патогенез: В свете учения о резус-факторе патогенез гемолитической болезни новорожденных представляется в следующем виде: у резус-отрицательной женщины в период беременности с резусположительным плодом (получившим резус-фактор от резусположительного отца) образуются антирезус-агглютинины.
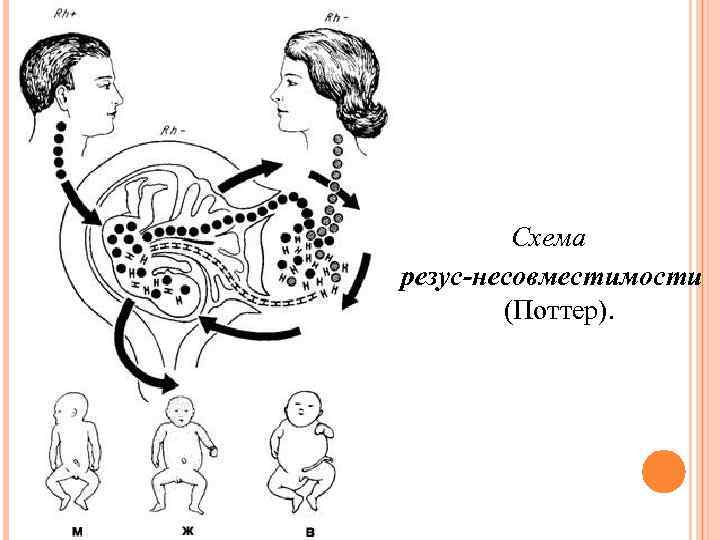
Схема резус-несовместимости (Поттер).

Гемолитическая болезнь новорожденных развивается в результате разрушения эритроцитов под влиянием антител, что ведет к нарушению билирубинового обмена и накоплению непрямого билирубина. Последствия токсико-аноксического поражения мозга при гемолитической болезни принято называть билирубиновой энцефалопатией. Для клинических проявлений билирубиновой энцефалопатии характерна триада симптомов: v экстрапирамидные двигательные расстройства; v дефекты слуха; v ЗПР или умственная отсталость. Однако в ряде случаев клиническая картина может быть представлена одним или двумя симптомами.

3 клинические формы заболевания: Отечная форма; Желтушная форма; Анемическая форма.

Отечная форма: Наиболее тяжелая и характеризуется общим отеком при рождении, накоплением жидкости в полостях (плевральной, сердечной сумке, брюшной), резкой бледностью с желтизной, увеличением печени, селезенки. В анализах крови резкая анемия, значительное количество нормо- и эритробластов. Сочетание резкой анемии и гипопротеинемии способствует развитию сердечной недостаточности, которая и приводит к смерти (внутриутробно или сразу после рождения в течении 3 -5 суток).

Желтушная форма: Самая частая клиническая форма, С желтухой ребенок сразу рождается. Ярким призраком является увеличенное содержание непрямого билирубина в крови (100— 265— 342 мкмоль/л и более). В дальнейшем может наблюдаться повышенное содержание и прямого билирубина. Билирубиновая интоксикация характеризуется вялостью, срыгиваниями, рвотой, патологическим зеванием, снижением мышечного тонуса. Среди поздних проявлений – глухота, параличи, умственная отсталость.
Затем появляются классические признаки ядерной желтухи: мышечный гипертонус; ригидность затылочных мышц; резкий «мозговой» крик; гиперестезия; выбухание большого родничка; подергивание мышц; судорги; положительный симптом «заходящего солнца» ; нистагм; полная остановка дыхания.

Анемическая форма: Наиболее доброкачественная, встречается в 10— 15% случаев. Проявляется: бледностью; плохим аппетитом; вялостью; увеличением печени и селезенки; анемией; нормобластозом; умеренным повышением билирубина.

Диагноз: Основывается на данных анамнеза и клинических симптомов, определения группы крови и резус принадлежности матери и ребенка, анализа крови ребенка, определения, уровня билирубина, резус антител или а- и р-агглютининов в крови и молоке матери. С целью антенатальной диагностики определяют уровень билирубина в околоплодных водах и резус антител.

Течение и прогноз: Течение и прогноз заболевания зависят от формы. При уровне билирубина 257— 342 мкмоль/л и более, даже если не развилась ядерная желтуха, почти у 1/3 детей имеют место отклонения в нервно-психическом статусе. Симптомы у вылечившихся сохраняются на всю жизнь: v Повышенная чувствительность; v Резкая рефлекторная возбудимость; v Лабильность эмоционально-волевой сферы; v Эмоциональная возбудимость сочетается с психической инертностью.

Лечение: Наиболее эффективным методом лечения гемолитической болезни новорожденных является обменное переливание крови, проводимое в первые сутки жизни ребенка в объеме 120— 150 мл на 1 кг массы тела. Фототерапия; Введение препаратов (фенобарбитал, сорбенты, раствор глюкозы – помогает спасти печеночные клетки).

Профилактика: В осуществлении профилактики гемолитической болезни новорожденных ведущая роль принадлежит женской консультации. 1. У всех женщин, обращающихся в консультацию, исследовать кровь на резус-фактор и всех лиц, у которых кровь окажется резус-отрицательной, взять на особый учет. Это даст возможность заблаговременно решить вопрос о необходимости при наличии беременности профилактического лечения и предохранить от сенсибилизации путем переливания резусположительной крови.

2. У беременных женщин с резусотрицательной кровью исследовать на резус-фактор кровь мужа, учитывая, что при наличии: у него крови, также резусотрицательной, резус-конфликт исключается. 3. При всех разновидностях гемотерапии (введении внутривенном, внутримышечном, в клизме) учитывать возможность у женщины крови резусотрицательной, что исключает введение ей крови резус-положительной.

4. Учитывая, что при изосерологической несовместимости крови матери и плода по резусфактору и при отсутствии сенсибилизации переливанием резус-положительной крови гемолитическая болезнь у ребенка обычно может возникнуть лишь со второй и последующих беременностей, настойчиво предостерегать женщину от прерывания первой беременности. 5. Учитывая, что при наличии сопутствующих беременности заболеваний, особенно хронических инфекционных, часто латентно протекающих, чаще возникает и тяжелее протекает гемолитическая болезнь новорожденных, следует своевременно их выявлять и проводить соответствующее лечение.

6. При установлении у беременной женщины признаков возможной сенсибилизации (наличие антител, переливание в прошлом резус-положительной крови, особенности акушерского анамнеза) начинать проведение соответствующего профилактического лечения. 7. Своевременно госпитализировать беременную на дородовую конку родильного дома, имея в виду возможную необходимость в интересах плода досрочного прерывания беременности.

ПРОФИЛАКТИКА ВО ВРЕМЯ БЕРЕМЕННОСТИ ОСУЩЕСТВЛЯЕТСЯ В ДВУХ НАПРАВЛЕНИЯХ: 1) профилактика сенсибилизации женщины с резус-отрицательной кровью: а) неспецифическая - осторожное проведение гемотрансфузий, предупреждение абортов; б) специфическая - введение иммуноглобулина анти-D в первые 48 ч после родов, а также после абортов;

2) предупреждение тяжелых форм заболевания при выявлении изоиммунизации у беременной: а) неспецифическая десенсибилизация - введение растворов глюкозы с кокарбоксилазой и аскорбиновой кислотой, витаминов и антигистаминных средств; б) специфическая - с целью нейтрализации антител производится пересадка кожного лоскута от мужа.

Профилактика: В целях профилактики всех беременных женщин обследуют на резус-принадлежность. Рекомендуется сохранение первой беременности и перерыв 4— 5 лет перед последующей. Дети, перенесшие гемолитическую болезнь новорожденных, находятся на диспансерном учете с ежемесячным осмотром невропатолога, ортопеда, окулиста. Дается отвод от прививок продолжительностью до 1 года

СПИСОК ЛИТЕРАТУРЫ И ИНТЕРНЕТ ИСТОЧНИКОВ Шалимов В. Ф. Клиника интеллектуальных нарушений: Учеб. Пособие для студ. высш. пед. учеб. заведений. – М. 2003 г. http: //www. medchitalka. ru – схема резуснесовместимости по Поттеру. Black. Pantera. ru›Младенцы›…_of_the_newborn/ 24998 - Мероприятия по профилактике гемолитической болезни новорожденного medmoon. ru›Ребенок›deti 27. html Течение гемолитической болезни новорожденных

Спасибо за внимание !
Гемолитическая болезнь новорожденных.pptx