INFEKTsIYa_ispr.ppt
- Количество слайдов: 104
 Инфекция мочевых путей
Инфекция мочевых путей
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ - G термин, охватывающий широкий круг заболеваний, при которых имеется микробная колонизация в моче – свыше 104 колониеобразующих единиц (КОЕ) микроорганизмов в 1 мл мочи и/или микробная инвазия с развитием инфекционного процесса в какой-либо части мочеполового тракта от наружного отверстия уретры до коркового вещества почек.
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ - G термин, охватывающий широкий круг заболеваний, при которых имеется микробная колонизация в моче – свыше 104 колониеобразующих единиц (КОЕ) микроорганизмов в 1 мл мочи и/или микробная инвазия с развитием инфекционного процесса в какой-либо части мочеполового тракта от наружного отверстия уретры до коркового вещества почек.
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ ЭПИДЕМИОЛОГИЯ Инфекции мочевыводящих путей – ежегодно в мире заболевают 150 млн человек Ø в среднем 1% людей на земле ежегодно заболевает пиелонефритом. Ø причина обращения к врачу в США 7 млн пациентов в год, Ø 1 млн пациентов требуют госпитализации Ø
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ ЭПИДЕМИОЛОГИЯ Инфекции мочевыводящих путей – ежегодно в мире заболевают 150 млн человек Ø в среднем 1% людей на земле ежегодно заболевает пиелонефритом. Ø причина обращения к врачу в США 7 млн пациентов в год, Ø 1 млн пациентов требуют госпитализации Ø
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ ЭПИДЕМИОЛОГИЯ Пиелонефрит – самое частое заболевание почек во всех возрастных группах.
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ ЭПИДЕМИОЛОГИЯ Пиелонефрит – самое частое заболевание почек во всех возрастных группах.
 диагностика инфекций мочевых путей Чувствительность бактериального посева высока (при бактериурии более 105 КОЕ/мл), однако она снижается при меньшем количестве бактерий. То же самое можно сказать о микроскопическом исследовании мочи, которое обычно позволяет выявить бактерии только в том случае, если их число превышает 105 КОЕ/мл l
диагностика инфекций мочевых путей Чувствительность бактериального посева высока (при бактериурии более 105 КОЕ/мл), однако она снижается при меньшем количестве бактерий. То же самое можно сказать о микроскопическом исследовании мочи, которое обычно позволяет выявить бактерии только в том случае, если их число превышает 105 КОЕ/мл l
 Диагностические критерии значимой бактериурии
Диагностические критерии значимой бактериурии
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ ПО ЛОКАЛИЗАЦИИ Ø Бессимптомная бактериурия Ø Цистит Ø Уретрит Простатит Пиелонефрит Ø Ø ПО ХАРАКТЕРУ ТЕЧЕНИЯ Ø Ø неосложненные
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ ПО ЛОКАЛИЗАЦИИ Ø Бессимптомная бактериурия Ø Цистит Ø Уретрит Простатит Пиелонефрит Ø Ø ПО ХАРАКТЕРУ ТЕЧЕНИЯ Ø Ø неосложненные
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ На сегодня в современной нефрологии и урологии (европейской и американской) термин (или понятие) «хронический» по отношению к инфекции мочевых путей и мочеполовой сферы по возможности не используется; исключение делается лишь в отношении – хронического простатита.
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ На сегодня в современной нефрологии и урологии (европейской и американской) термин (или понятие) «хронический» по отношению к инфекции мочевых путей и мочеполовой сферы по возможности не используется; исключение делается лишь в отношении – хронического простатита.
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Вместо термина «хроническая инфекция мочевых путей» применяются понятия: Персистенция ИМП – рецидив ИМП: Ü с тем же возбудителем; Ü из того же очага в мочеполовом тракте (т. е. очаг бактериальной персистенции – мочевые пути, почка и пр. ) Реинфекция МП – рецидив ИМП: Ü с другим видом возбудителя; Ü из очага вне мочевого тракта (путь: толстая кишка – аногенитальная зона – мочеиспускательный канал и т. д. ), но не из почки и мочевых путей
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Вместо термина «хроническая инфекция мочевых путей» применяются понятия: Персистенция ИМП – рецидив ИМП: Ü с тем же возбудителем; Ü из того же очага в мочеполовом тракте (т. е. очаг бактериальной персистенции – мочевые пути, почка и пр. ) Реинфекция МП – рецидив ИМП: Ü с другим видом возбудителя; Ü из очага вне мочевого тракта (путь: толстая кишка – аногенитальная зона – мочеиспускательный канал и т. д. ), но не из почки и мочевых путей
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ G При неосложненных инфекциях отсутствуют какие-либо нарушения оттока мочи из почек или мочевого пузыря и структурные изменения в почках или мочевыводящих путях
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ G При неосложненных инфекциях отсутствуют какие-либо нарушения оттока мочи из почек или мочевого пузыря и структурные изменения в почках или мочевыводящих путях
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ К осложненным инфекциям мочевых путей относят заболевания, объединенные наличием функциональных или анатомических аномалий верхних или нижних мочевых путей или протекающие на фоне патологии, снижающей резистентность организма. G
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ К осложненным инфекциям мочевых путей относят заболевания, объединенные наличием функциональных или анатомических аномалий верхних или нижних мочевых путей или протекающие на фоне патологии, снижающей резистентность организма. G
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ В возрасте от 2 до 15 лет девочки болеют в 6 раз чаще мальчиков. l l Почти такое же соотношение отмечается между мужчинами и женщинами в молодом и среднем возрасте
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ В возрасте от 2 до 15 лет девочки болеют в 6 раз чаще мальчиков. l l Почти такое же соотношение отмечается между мужчинами и женщинами в молодом и среднем возрасте
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Ø В молодом возрасте симптомы инфекций мочевыводящих путей отмечают примерно у 20% женщин, в то время как у мужчин они составляют доли процента. Ø К 65 годам по крайней мере один эпизод мочевой инфекции наблюдается у каждой третьей женщины. Ø В целом женщины преобладают среди больных с инфекцией мочевыводящих путей.
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Ø В молодом возрасте симптомы инфекций мочевыводящих путей отмечают примерно у 20% женщин, в то время как у мужчин они составляют доли процента. Ø К 65 годам по крайней мере один эпизод мочевой инфекции наблюдается у каждой третьей женщины. Ø В целом женщины преобладают среди больных с инфекцией мочевыводящих путей.
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ В пожилом возрастает частота инфекций мочевыводящих путей у мужчин и к 50– 60 годам сравнивается с таковой у женщин. Ø Частота пиелонефрита нарастает с каждым десятилетием жизни, достигая к 100 годам 45% у мужчин и 40% у женщин Ø
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ В пожилом возрастает частота инфекций мочевыводящих путей у мужчин и к 50– 60 годам сравнивается с таковой у женщин. Ø Частота пиелонефрита нарастает с каждым десятилетием жизни, достигая к 100 годам 45% у мужчин и 40% у женщин Ø
 ФАКТОРЫ, СПОСОБСТВУЮЩИЕ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ
ФАКТОРЫ, СПОСОБСТВУЮЩИЕ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ
 l У здорового человека мочевой пузырь освобождается от бактерий в течение 2– 3 дней l Местные защитные механизмы: Ø удаление бактерий при мочеиспускании Ø присутствие в моче бактериостатических субстанций Ø защитные особенности слизистой пузыря
l У здорового человека мочевой пузырь освобождается от бактерий в течение 2– 3 дней l Местные защитные механизмы: Ø удаление бактерий при мочеиспускании Ø присутствие в моче бактериостатических субстанций Ø защитные особенности слизистой пузыря
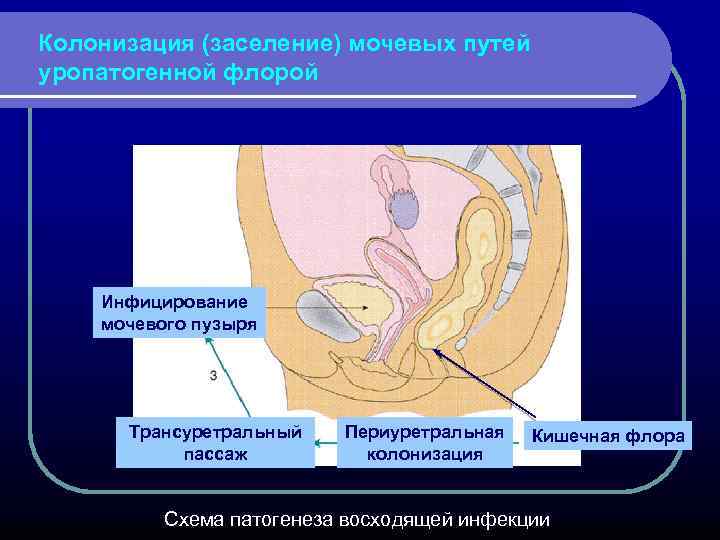 Колонизация (заселение) мочевых путей уропатогенной флорой Инфицирование мочевого пузыря Трансуретральный пассаж Периуретральная колонизация Кишечная флора Схема патогенеза восходящей инфекции
Колонизация (заселение) мочевых путей уропатогенной флорой Инфицирование мочевого пузыря Трансуретральный пассаж Периуретральная колонизация Кишечная флора Схема патогенеза восходящей инфекции
 Колонизация (заселение) мочевых путей уропатогенной флорой из толстой кишки (фекальной флорой), с кожи аногенитальной зоны (контаминированной фекальной флорой), из вульвы (той же флорой + некоторыми возбудителями заболеваний, передающихся половым путем (ЗППП): Chlamydia trachomatis, Candida albicans); из предстательной железы, мочеиспускательного канала (той же флорой + некоторыми возбудителями ЗППП, в частности, Chlamydia trachomatis);
Колонизация (заселение) мочевых путей уропатогенной флорой из толстой кишки (фекальной флорой), с кожи аногенитальной зоны (контаминированной фекальной флорой), из вульвы (той же флорой + некоторыми возбудителями заболеваний, передающихся половым путем (ЗППП): Chlamydia trachomatis, Candida albicans); из предстательной железы, мочеиспускательного канала (той же флорой + некоторыми возбудителями ЗППП, в частности, Chlamydia trachomatis);
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: q анатомо-физиологическими особенностями уретры – мочеиспускательного канала (короткая и широкая уретра, близость к естественным резервуарам инфекции – заднепроходное отверстие, влагалище); q способностью микроорганизмов, вызывающих инфекционный процесс в уретре и мочевом пузыре к адгезии к клеткам эпителия; q отсутствие в секретах групповых антигенов крови ( «липкий» уроэпителий)
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: q анатомо-физиологическими особенностями уретры – мочеиспускательного канала (короткая и широкая уретра, близость к естественным резервуарам инфекции – заднепроходное отверстие, влагалище); q способностью микроорганизмов, вызывающих инфекционный процесс в уретре и мочевом пузыре к адгезии к клеткам эпителия; q отсутствие в секретах групповых антигенов крови ( «липкий» уроэпителий)
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: q применение диафрагмы и спермицидов в качестве противозачаточных средств q редкое мочеиспускание q методы персональной гигиены q применение детергентов?
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: q применение диафрагмы и спермицидов в качестве противозачаточных средств q редкое мочеиспускание q методы персональной гигиены q применение детергентов?
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: частые сопутствующие гинекологические заболевания – воспалительный процесс во влагалище, в предверии влагалища, гормональные нарушения, приводящие к дисбактериозу влагалища и размножению в нем патогенной микрофлоры; q генетической предрасположенностью q
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: частые сопутствующие гинекологические заболевания – воспалительный процесс во влагалище, в предверии влагалища, гормональные нарушения, приводящие к дисбактериозу влагалища и размножению в нем патогенной микрофлоры; q генетической предрасположенностью q
 ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: У женщин в постменопаузе причиной развития урогенитальных расстройств часто является эстрогенный дефицит, ведущий Ø к атрофии слизистой, Ø снижению концентрации лактобактерий во влагалище, Ø повышению значений р. Н вагинального секрета, что ведет к преобладанию факультативно-анаэробных микроорганизмов, Ø предрасположенности к ИМП. l
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ЖЕНЩИН обусловлены: У женщин в постменопаузе причиной развития урогенитальных расстройств часто является эстрогенный дефицит, ведущий Ø к атрофии слизистой, Ø снижению концентрации лактобактерий во влагалище, Ø повышению значений р. Н вагинального секрета, что ведет к преобладанию факультативно-анаэробных микроорганизмов, Ø предрасположенности к ИМП. l
 ФАКТОРЫ, УВЕЛИЧИВАЮЩИЕ ЗАГРЯЗНЕНИЕ В ОБЛАСТИ УРЕТРЫ недержание кала; q атрофические изменения слизистых; q старческое слабоумие (несоблюдение правил личной гигиены); q половой акт; q выпадение матки; q недержание мочи любого происхождения. q
ФАКТОРЫ, УВЕЛИЧИВАЮЩИЕ ЗАГРЯЗНЕНИЕ В ОБЛАСТИ УРЕТРЫ недержание кала; q атрофические изменения слизистых; q старческое слабоумие (несоблюдение правил личной гигиены); q половой акт; q выпадение матки; q недержание мочи любого происхождения. q
 ДОПОЛНИТЕЛЬНЫЕ ФАКТОРЫ У ПОЖИЛЫХ несостоятельность эпителия мочевыводящих путей; q уменьшение образования слизи; q ослабление местного иммунитета; q нарушения микроциркуляции. q
ДОПОЛНИТЕЛЬНЫЕ ФАКТОРЫ У ПОЖИЛЫХ несостоятельность эпителия мочевыводящих путей; q уменьшение образования слизи; q ослабление местного иммунитета; q нарушения микроциркуляции. q
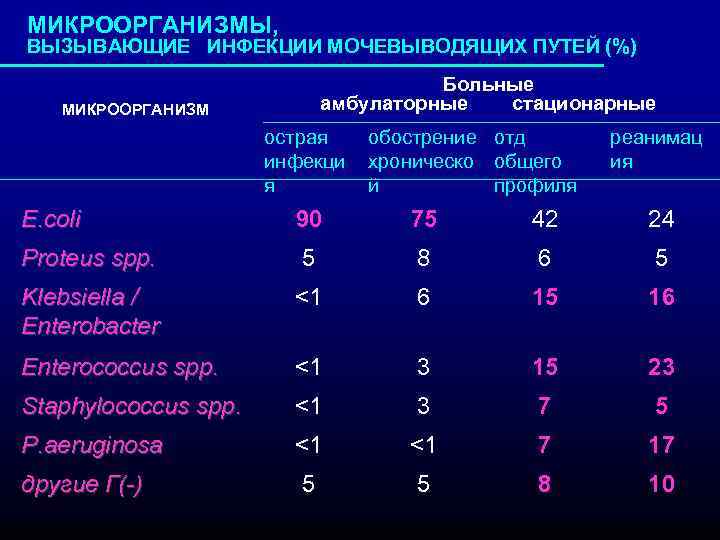 МИКРООРГАНИЗМЫ, ВЫЗЫВАЮЩИЕ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ (%) Больные амбулаторные стационарные МИКРООРГАНИЗМ острая инфекци я обострение отд хроническо общего й профиля реанимац ия E. coli 90 75 42 24 Proteus spp. 5 8 6 5 Klebsiella / Enterobacter <1 6 15 16 Enterococcus spp. <1 3 15 23 Staphylococcus spp. <1 3 7 5 P. aeruginosa <1 <1 7 17 дpyгиe Г(-) 5 5 8 10
МИКРООРГАНИЗМЫ, ВЫЗЫВАЮЩИЕ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ (%) Больные амбулаторные стационарные МИКРООРГАНИЗМ острая инфекци я обострение отд хроническо общего й профиля реанимац ия E. coli 90 75 42 24 Proteus spp. 5 8 6 5 Klebsiella / Enterobacter <1 6 15 16 Enterococcus spp. <1 3 15 23 Staphylococcus spp. <1 3 7 5 P. aeruginosa <1 <1 7 17 дpyгиe Г(-) 5 5 8 10
 ЭТИОЛОГИЯ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Помимо "обычной" бактериальной флоры, инфекции мочевыводящих путей нередко вызываются протопластами и L-формами бактерий. l При пиелонефрите хроническая инфекция может поддерживаться протопластами многие годы. l
ЭТИОЛОГИЯ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Помимо "обычной" бактериальной флоры, инфекции мочевыводящих путей нередко вызываются протопластами и L-формами бактерий. l При пиелонефрите хроническая инфекция может поддерживаться протопластами многие годы. l
 ЭТИОЛОГИЯ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Chlamydia trachomatis и Ureaplasma urealyticum – основные причины острого уретрального синдрома, реже – Мycoplasma hominis Ø Аденовирусы 11 и 21 типов ответственны за 1/4 -1/2 часть геморрагического цистита у детей школьного возраста Ø Обсуждается роль BK polyomavirus в повреждении почки и мочевых путей, особенно у больных с трансплантированной почкой (виремия + уретеральный стеноз) Ø
ЭТИОЛОГИЯ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ Chlamydia trachomatis и Ureaplasma urealyticum – основные причины острого уретрального синдрома, реже – Мycoplasma hominis Ø Аденовирусы 11 и 21 типов ответственны за 1/4 -1/2 часть геморрагического цистита у детей школьного возраста Ø Обсуждается роль BK polyomavirus в повреждении почки и мочевых путей, особенно у больных с трансплантированной почкой (виремия + уретеральный стеноз) Ø
 ЭТИОЛОГИЯ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ l В то же время такие микроорганизмы, как S. epidermidis, Gardnerella vaginalis, дифтероиды, лактобациллы, анаэробы, практически не вызывают инфекции МВП, хотя также колонизуют прямую кишку, влагалище и кожные покровы
ЭТИОЛОГИЯ ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ l В то же время такие микроорганизмы, как S. epidermidis, Gardnerella vaginalis, дифтероиды, лактобациллы, анаэробы, практически не вызывают инфекции МВП, хотя также колонизуют прямую кишку, влагалище и кожные покровы
 пути проникновения инфекции l уриногенный l гематогенный
пути проникновения инфекции l уриногенный l гематогенный
 ГЕМАТОГЕННЫЙ ПУТЬ Ø Одновременное обнаружение E. coli в крови и моче определяет почку как источник сепсиса Ø Одновременное обнаружение золотистого стафилококка, сальмонеллы (или кандиды у некатетеризированных больных) в крови и моче исключает почку как источник сепсиса Ø При одновременном обнаружении в крови и моче протея и синегнойной палочки сделать вывод об источнике септицемии сделать нельзя
ГЕМАТОГЕННЫЙ ПУТЬ Ø Одновременное обнаружение E. coli в крови и моче определяет почку как источник сепсиса Ø Одновременное обнаружение золотистого стафилококка, сальмонеллы (или кандиды у некатетеризированных больных) в крови и моче исключает почку как источник сепсиса Ø При одновременном обнаружении в крови и моче протея и синегнойной палочки сделать вывод об источнике септицемии сделать нельзя
 G Никаких подтверждений гипотезы о гематогенном заносе инфекции в почку из гнойного очага (вне мочевого тракта), вызывающем хронический пиелонефрит, до настоящего времени не получено (Schaeffer A. J. Infection of urinary tract. Campbell’s Urology, 7–th Edition, 1998, v. 1, P. 533– 614)
G Никаких подтверждений гипотезы о гематогенном заносе инфекции в почку из гнойного очага (вне мочевого тракта), вызывающем хронический пиелонефрит, до настоящего времени не получено (Schaeffer A. J. Infection of urinary tract. Campbell’s Urology, 7–th Edition, 1998, v. 1, P. 533– 614)
 ФАКТОРЫ РИСКА ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ НАРУШЕНИЯ УРОДИНАМИКИ
ФАКТОРЫ РИСКА ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ НАРУШЕНИЯ УРОДИНАМИКИ
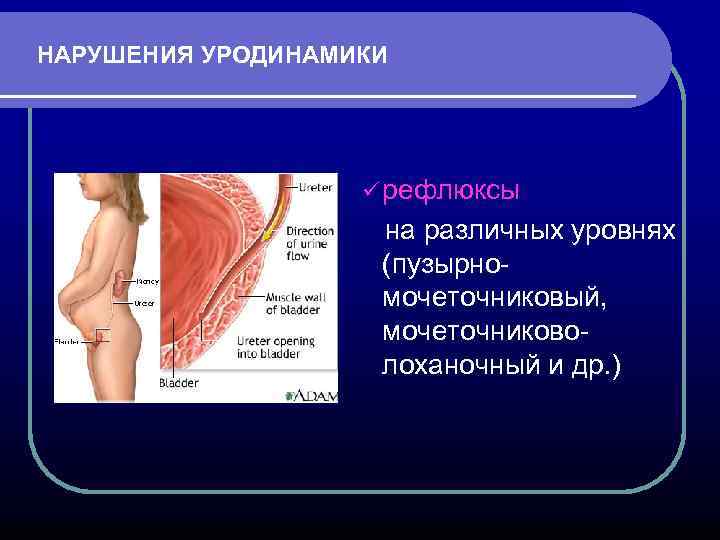 НАРУШЕНИЯ УРОДИНАМИКИ ü рефлюксы на различных уровнях (пузырномочеточниковый, мочеточниковолоханочный и др. )
НАРУШЕНИЯ УРОДИНАМИКИ ü рефлюксы на различных уровнях (пузырномочеточниковый, мочеточниковолоханочный и др. )
 НАРУШЕНИЯ УРОДИНАМИКИ дисфункция мочевого пузыря "нейрогенный мочевой пузырь" при сахарном диабете, радикулите l l функциональная недостаточность сфинктера (после беременности иногда изменяются угол наклона мочевого пузыря и функция сфинктра развивается недержание мочи)
НАРУШЕНИЯ УРОДИНАМИКИ дисфункция мочевого пузыря "нейрогенный мочевой пузырь" при сахарном диабете, радикулите l l функциональная недостаточность сфинктера (после беременности иногда изменяются угол наклона мочевого пузыря и функция сфинктра развивается недержание мочи)
 НАРУШЕНИЯ УРОДИНАМИКИ нарушения сократительной способности верхних мочевых путей, приводящие к уростазу, ослаблению и угасанию уродинамики у пожилых больных l нарушение анатомического строения l почек (удвоение и др. )
НАРУШЕНИЯ УРОДИНАМИКИ нарушения сократительной способности верхних мочевых путей, приводящие к уростазу, ослаблению и угасанию уродинамики у пожилых больных l нарушение анатомического строения l почек (удвоение и др. )
 НАРУШЕНИЯ УРОДИНАМИКИ l аденома предстательной железы l опухоли мочевых путей; l мочекаменная болезнь (в том числе при подагре); l нефроптоз, дистопия почек, гиперподвижность почек;
НАРУШЕНИЯ УРОДИНАМИКИ l аденома предстательной железы l опухоли мочевых путей; l мочекаменная болезнь (в том числе при подагре); l нефроптоз, дистопия почек, гиперподвижность почек;
 НАРУШЕНИЯ УРОДИНАМИКИ педункулит (воспалительно-склеротический процесс в l l клетчатке почечного синуса, в воротах почки) беременность l быстрое похудание l недостаточное потребление жидкости (дигидратация) l олигоурия (острая почечная недостаточность, сердечная недостаточность)
НАРУШЕНИЯ УРОДИНАМИКИ педункулит (воспалительно-склеротический процесс в l l клетчатке почечного синуса, в воротах почки) беременность l быстрое похудание l недостаточное потребление жидкости (дигидратация) l олигоурия (острая почечная недостаточность, сердечная недостаточность)
 ИММУНОДЕФИЦИТНЫЕ СОСТОЯНИЯ l l l лечение цитостатиками; лечение преднизолоном; дефекты клеточного и гуморального иммунитета; инволютивные неспецифические иммунодефициты; нарушения иммунитета при сахарном диабете
ИММУНОДЕФИЦИТНЫЕ СОСТОЯНИЯ l l l лечение цитостатиками; лечение преднизолоном; дефекты клеточного и гуморального иммунитета; инволютивные неспецифические иммунодефициты; нарушения иммунитета при сахарном диабете
 БЕССИМПТОМНАЯ БАКТЕРИУРИЯ G Персистирующая бактериальная колонизация мочевыводящих путей без клинических проявлений
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ G Персистирующая бактериальная колонизация мочевыводящих путей без клинических проявлений
 БЕССИМПТОМНАЯ БАКТЕРИУРИЯ G Критерий бессимптомной бактериурии рост (105 КОЕ/мл) одного и того же микроорганизма в двух посевах средней порции мочи, взятой с интервалом не менее 24 ч. , собранной с соблюдением правил асептики, при отсутствии каких-либо клинических проявлений инфекции мочевыводящих путей.
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ G Критерий бессимптомной бактериурии рост (105 КОЕ/мл) одного и того же микроорганизма в двух посевах средней порции мочи, взятой с интервалом не менее 24 ч. , собранной с соблюдением правил асептики, при отсутствии каких-либо клинических проявлений инфекции мочевыводящих путей.
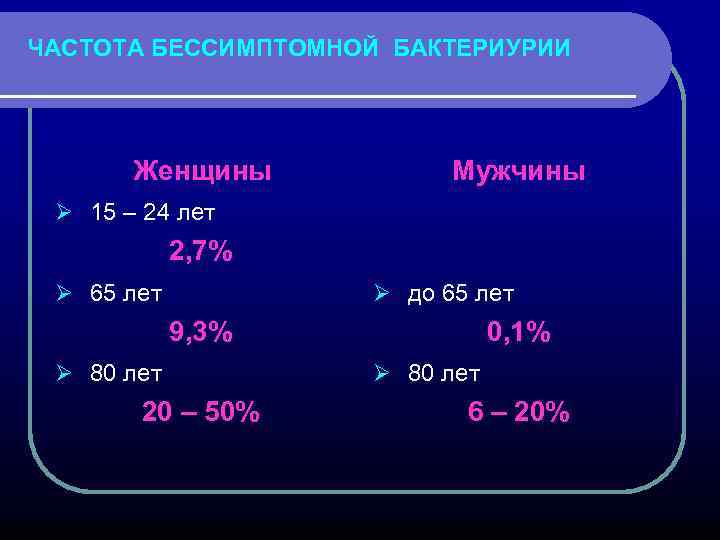 ЧАСТОТА БЕССИМПТОМНОЙ БАКТЕРИУРИИ Женщины Мужчины Ø 15 – 24 лет 2, 7% Ø 65 лет Ø до 65 лет 9, 3% Ø 80 лет 20 – 50% 0, 1% Ø 80 лет 6 – 20%
ЧАСТОТА БЕССИМПТОМНОЙ БАКТЕРИУРИИ Женщины Мужчины Ø 15 – 24 лет 2, 7% Ø 65 лет Ø до 65 лет 9, 3% Ø 80 лет 20 – 50% 0, 1% Ø 80 лет 6 – 20%
 ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНОЙ БАКТЕРИУРИИ l Возможной причиной персистирования бактерий в моче при отсутствии явных признаков воспалительного ответа считают нарушение взаимодействия между микроорганизмом и хозяином, которое может быть связано с особенностями как первого, так и второго.
ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНОЙ БАКТЕРИУРИИ l Возможной причиной персистирования бактерий в моче при отсутствии явных признаков воспалительного ответа считают нарушение взаимодействия между микроорганизмом и хозяином, которое может быть связано с особенностями как первого, так и второго.
 ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНО БАКТЕРИУРИИ l Фактором “хозяина” могут служить дефекты местных защитных механизмов, например недостаточная выработка нейтрализующих антител, дефицит локального секреторного Ig. A l Развитию бессимптомной бактериурии способствуют особенности самих микроорганизмов.
ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНО БАКТЕРИУРИИ l Фактором “хозяина” могут служить дефекты местных защитных механизмов, например недостаточная выработка нейтрализующих антител, дефицит локального секреторного Ig. A l Развитию бессимптомной бактериурии способствуют особенности самих микроорганизмов.
 ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНО БАКТЕРИУРИИ q Развитию бессимптомной бактериурии способствуют особенности самих микроорганизмов ü способность жить в моче, ü колонизировать мочевой тракт, ü вызывать клинически явную инфекцию мочевых путей
ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНО БАКТЕРИУРИИ q Развитию бессимптомной бактериурии способствуют особенности самих микроорганизмов ü способность жить в моче, ü колонизировать мочевой тракт, ü вызывать клинически явную инфекцию мочевых путей
 ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНО БАКТЕРИУРИИ q Штаммы E. coli обладают определенным набором факторов вирулентности, которые способствуют выживанию бактерий и определяют их способность вызывать инфекцию (адгезины, гемолизин, аэробактин, К 1 -антиген и др. )
ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К БЕССИМПТОМНО БАКТЕРИУРИИ q Штаммы E. coli обладают определенным набором факторов вирулентности, которые способствуют выживанию бактерий и определяют их способность вызывать инфекцию (адгезины, гемолизин, аэробактин, К 1 -антиген и др. )
 БЕССИМПТОМНАЯ БАКТЕРИУРИЯ – ЛЕЧИТЬ ИЛИ НЕ ЛЕЧИТЬ?
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ – ЛЕЧИТЬ ИЛИ НЕ ЛЕЧИТЬ?
 БЕССИМПТОМНАЯ БАКТЕРИУРИЯ G При отсутствии отягчающих факторов, таких как иммуносупрессия или структурные изменения мочевыводящих путей, бессимптомная бактериурия не имеет существенного клинического значения и не требует лечения.
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ G При отсутствии отягчающих факторов, таких как иммуносупрессия или структурные изменения мочевыводящих путей, бессимптомная бактериурия не имеет существенного клинического значения и не требует лечения.
 БЕССИМПТОМНАЯ БАКТЕРИУРИЯ l Более того, антимикробная терапия по крайней мере теоретически может привести к эрадикации менее вирулентных микроорганизмов и инвазии более патогенных бактерий.
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ l Более того, антимикробная терапия по крайней мере теоретически может привести к эрадикации менее вирулентных микроорганизмов и инвазии более патогенных бактерий.
 БЕССИМПТОМНАЯ БАКТЕРИУРИЯ l Тем более не следует заниматься лечением “бессимптомной лейкоцитурии” (особенно в одном анализе мочи), т. к. при отсутствии бактериологического исследования в таких случаях вообще нельзя говорить об инфекции мочевыводящих путей.
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ l Тем более не следует заниматься лечением “бессимптомной лейкоцитурии” (особенно в одном анализе мочи), т. к. при отсутствии бактериологического исследования в таких случаях вообще нельзя говорить об инфекции мочевыводящих путей.
 БЕЗОПАСНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У БЕРЕМЕННЫХ Все лекарственные препараты распределяются на 5 групп по степени эмбриотоксичности, тератогенности и других неблагоприятных последствий для плода. А - абсолютно безвредны Другие имеют риск повреждения плода В – при исследовании на животных не было риска для плода, но адекватных исследований у беременных женщин не проводили С - исследование на животных выявили неблагоприятное действие на плод, но адекватных исследований у беременных женщин не проводили D и X – тератогенны
БЕЗОПАСНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У БЕРЕМЕННЫХ Все лекарственные препараты распределяются на 5 групп по степени эмбриотоксичности, тератогенности и других неблагоприятных последствий для плода. А - абсолютно безвредны Другие имеют риск повреждения плода В – при исследовании на животных не было риска для плода, но адекватных исследований у беременных женщин не проводили С - исследование на животных выявили неблагоприятное действие на плод, но адекватных исследований у беременных женщин не проводили D и X – тератогенны
 БЕЗОПАСНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У БЕРЕМЕННЫХ G В настоящее время не существует антимикробных препаратов, которые можно было бы отнести к категории А.
БЕЗОПАСНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У БЕРЕМЕННЫХ G В настоящее время не существует антимикробных препаратов, которые можно было бы отнести к категории А.
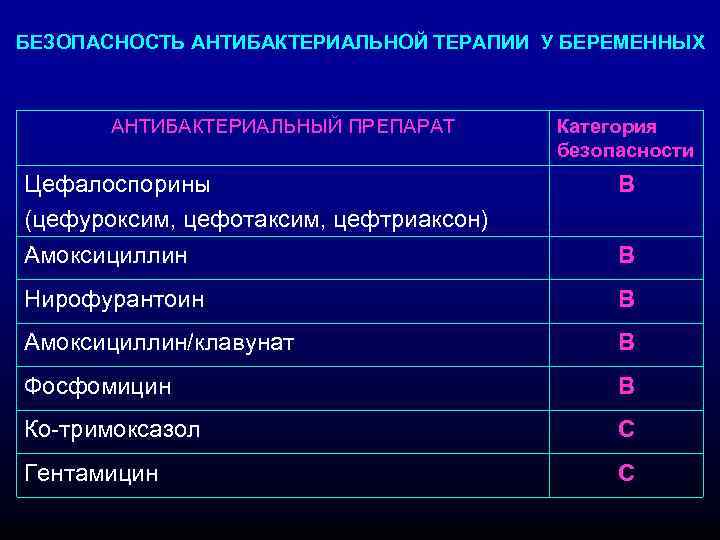 БЕЗОПАСНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У БЕРЕМЕННЫХ АНТИБАКТЕРИАЛЬНЫЙ ПРЕПАРАТ Категория безопасности Цефалоспорины (цефуроксим, цефотаксим, цефтриаксон) В Амоксициллин В Нирофурантоин В Амоксициллин/клавунат В Фосфомицин В Ко-тримоксазол С Гентамицин С
БЕЗОПАСНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У БЕРЕМЕННЫХ АНТИБАКТЕРИАЛЬНЫЙ ПРЕПАРАТ Категория безопасности Цефалоспорины (цефуроксим, цефотаксим, цефтриаксон) В Амоксициллин В Нирофурантоин В Амоксициллин/клавунат В Фосфомицин В Ко-тримоксазол С Гентамицин С
 БЕССИМПТОМНАЯ БАКТЕРИУРИЯ У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ l У женщин с сахарным диабетом бессимптомная бактериурия повышала риск развития явной инфекции мочевых путей. l В связи с этим рекомендуют проводить скрининг бессимптомной бактериурии у женщин с сахарным диабетом и назначать антимикробную терапию при ее наличии, хотя данные, обосновывающие подобную рекомендацию, ограничены
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ l У женщин с сахарным диабетом бессимптомная бактериурия повышала риск развития явной инфекции мочевых путей. l В связи с этим рекомендуют проводить скрининг бессимптомной бактериурии у женщин с сахарным диабетом и назначать антимикробную терапию при ее наличии, хотя данные, обосновывающие подобную рекомендацию, ограничены
 l Показаниями к лечению считают также развитие бактериурии после трансплантации почки и перед урологическими вмешательствами.
l Показаниями к лечению считают также развитие бактериурии после трансплантации почки и перед урологическими вмешательствами.
 ЦИСТИТ Циститом называется воспаление в слизистой оболочке мочевого пузыря (реже поражается вся его стенка). Alain Meyrier
ЦИСТИТ Циститом называется воспаление в слизистой оболочке мочевого пузыря (реже поражается вся его стенка). Alain Meyrier
 ЦИСТИТ l Заболеваемость в России 500– 700 : 1000 женщин (ежегодно 26– 36 млн случаев); 6– 8 : 1000 мужчин в возрасте 21– 50 лет
ЦИСТИТ l Заболеваемость в России 500– 700 : 1000 женщин (ежегодно 26– 36 млн случаев); 6– 8 : 1000 мужчин в возрасте 21– 50 лет
 ЦИСТИТ FБольшинство циститов имеет инфекционную природу. FСреди неинфекционных причин можно выделить термический, лекарственный химический лучевой аллергический обменный цистит FРазличают первичный неосложненный и рецидивирующий циститы
ЦИСТИТ FБольшинство циститов имеет инфекционную природу. FСреди неинфекционных причин можно выделить термический, лекарственный химический лучевой аллергический обменный цистит FРазличают первичный неосложненный и рецидивирующий циститы
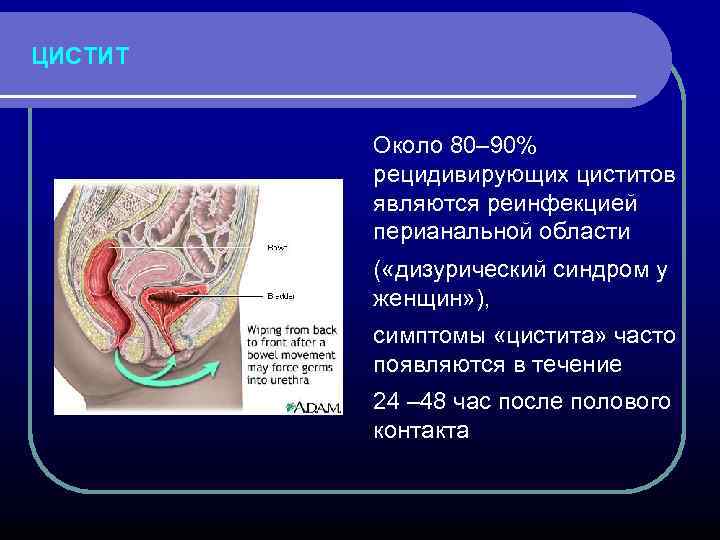 ЦИСТИТ Около 80– 90% рецидивирующих циститов являются реинфекцией перианальной области ( «дизурический синдром у женщин» ), симптомы «цистита» часто появляются в течение 24 – 48 час после полового контакта
ЦИСТИТ Около 80– 90% рецидивирующих циститов являются реинфекцией перианальной области ( «дизурический синдром у женщин» ), симптомы «цистита» часто появляются в течение 24 – 48 час после полового контакта
 ЭТИОЛОГИЯ ЦИСТИТА ü E. coli (70– 95%), ü Staphylococcus saprophyticus (5– 20%), ü Proteus mirabilis, ü Klebsiella spp.
ЭТИОЛОГИЯ ЦИСТИТА ü E. coli (70– 95%), ü Staphylococcus saprophyticus (5– 20%), ü Proteus mirabilis, ü Klebsiella spp.
 ФАКТОРЫ РИСКА НЕОСЛОЖНЕННОГО ЦИСТИТА üвозраст старше 65 лет üцистит у мужчин üсохранение симптомов более 7 дней üрецидив инфекции üиспользование влагалищных диафрагм и спермицидов üсахарный диабет
ФАКТОРЫ РИСКА НЕОСЛОЖНЕННОГО ЦИСТИТА üвозраст старше 65 лет üцистит у мужчин üсохранение симптомов более 7 дней üрецидив инфекции üиспользование влагалищных диафрагм и спермицидов üсахарный диабет
 КЛИНИКА ЦИСТИТА L Основные симптомы – болезненные частые мочеиспускания, боли внизу живота, пиурия (лейкоцитурия). Боль может быть постоянной, но чаще связана с актом мочеиспускания и возникает в начале, в конце или на протяжении всего акта мочеиспускания. В связи с учащенными императивными позывами к мочеиспусканию больные не в состоянии удерживать мочу. Моча может становиться мутной, иногда – с кровянистым оттенком. Функция почек всегда остается сохранной
КЛИНИКА ЦИСТИТА L Основные симптомы – болезненные частые мочеиспускания, боли внизу живота, пиурия (лейкоцитурия). Боль может быть постоянной, но чаще связана с актом мочеиспускания и возникает в начале, в конце или на протяжении всего акта мочеиспускания. В связи с учащенными императивными позывами к мочеиспусканию больные не в состоянии удерживать мочу. Моча может становиться мутной, иногда – с кровянистым оттенком. Функция почек всегда остается сохранной
 При исследовании мочи обнаруживают большое количество лейкоцитов, эритроцитов и бактерий. Посев мочи, как правило, не требуется, т. к. основным возбудителем инфекции является E. coli l В особых случаях могут быть назначены цистоскопия и цистография для определения степени поражения мочевого пузыря, наличие опухолей, камней и инородных тел, свищей и т. п. l
При исследовании мочи обнаруживают большое количество лейкоцитов, эритроцитов и бактерий. Посев мочи, как правило, не требуется, т. к. основным возбудителем инфекции является E. coli l В особых случаях могут быть назначены цистоскопия и цистография для определения степени поражения мочевого пузыря, наличие опухолей, камней и инородных тел, свищей и т. п. l
 l При неосложненных инфекционных поражениях нижних мочевых путей у женщин необходимо определить причину так называемого синдрома “острой дизурии”, маскирующего различные заболевания мочевого пузыря, уретры и влагалища.
l При неосложненных инфекционных поражениях нижних мочевых путей у женщин необходимо определить причину так называемого синдрома “острой дизурии”, маскирующего различные заболевания мочевого пузыря, уретры и влагалища.
 l Причиной острой дизурии у женщин также могут быть заболевания, когда нарушается колонизационная резистентность и микробиоценоз влагалища: ü бактериальный вагиноз, ü урогенитальный кандидоз ü вагиниты.
l Причиной острой дизурии у женщин также могут быть заболевания, когда нарушается колонизационная резистентность и микробиоценоз влагалища: ü бактериальный вагиноз, ü урогенитальный кандидоз ü вагиниты.
 УРЕТРИТ клиническая симптоматика схожа с острым циститом, возбудителями в большинстве случаев, кроме типичных уропатогенов, являются хламидии, микоплазмы, уреаплазмы, гонококки и вирус простого генитального герпеса – т. е. микроорганизмы, передающиеся половым путем. l
УРЕТРИТ клиническая симптоматика схожа с острым циститом, возбудителями в большинстве случаев, кроме типичных уропатогенов, являются хламидии, микоплазмы, уреаплазмы, гонококки и вирус простого генитального герпеса – т. е. микроорганизмы, передающиеся половым путем. l
 При бактериальном вагинозе появляются так называемые БВ-ассоциированные микроорганизмы. При урогенитальном кандидозе уменьшение (исчезновение) эндогенной микрофлоры влагалища и изменение р. Н вагинального секрета способствуют адгезии грибов Candida к эпителию влагалища. Нарушения микроценоза влагалища могут быть при колонизации патогенными микроорганизмами, такими как Trichomonas vaginalis, Neisseria gonorrhoeae, Chlamydia trachomatis.
При бактериальном вагинозе появляются так называемые БВ-ассоциированные микроорганизмы. При урогенитальном кандидозе уменьшение (исчезновение) эндогенной микрофлоры влагалища и изменение р. Н вагинального секрета способствуют адгезии грибов Candida к эпителию влагалища. Нарушения микроценоза влагалища могут быть при колонизации патогенными микроорганизмами, такими как Trichomonas vaginalis, Neisseria gonorrhoeae, Chlamydia trachomatis.
 ЛЕЧЕНИЕ ЦИСТИТА Ø Постельный режим. Ø Обильное питье (2– 3 литра в день - способствует интенсивному вымыванию микроорганизмов из мочевого пузыря). Ø Диета с исключением острых, соленых блюд, соусов, приправ, не рекомендуются алкогольные напитки, шоколад, кофе. Полезна диета с преобладанием овощей, фруктов, молочных продуктов. Ø Тепловые процедуры (теплые ванны) с целью уменьшения болей назначают только при установленной причине дизурии. От них следует воздержаться при неустановленном диагнозе.
ЛЕЧЕНИЕ ЦИСТИТА Ø Постельный режим. Ø Обильное питье (2– 3 литра в день - способствует интенсивному вымыванию микроорганизмов из мочевого пузыря). Ø Диета с исключением острых, соленых блюд, соусов, приправ, не рекомендуются алкогольные напитки, шоколад, кофе. Полезна диета с преобладанием овощей, фруктов, молочных продуктов. Ø Тепловые процедуры (теплые ванны) с целью уменьшения болей назначают только при установленной причине дизурии. От них следует воздержаться при неустановленном диагнозе.
 ЛЕЧЕНИЕ ЦИСТИТА Ø Симптоматическая терапия цистита заключается в назначении спазмолитических средств: папаверин, дротаверин, атропин. Ø При выраженных симптомах проводят новокаиновые блокады.
ЛЕЧЕНИЕ ЦИСТИТА Ø Симптоматическая терапия цистита заключается в назначении спазмолитических средств: папаверин, дротаверин, атропин. Ø При выраженных симптомах проводят новокаиновые блокады.
 ЛЕЧЕНИЕ ИМП l Для лечения острого неосложненного цистита рекомендуются следующие препараты: • фторхинолоны; • амоксициллин/клавуланат; • фосфомицин трометамол; • нитрофурантоин, налидиксовая кислота; • ко-тримоксазол
ЛЕЧЕНИЕ ИМП l Для лечения острого неосложненного цистита рекомендуются следующие препараты: • фторхинолоны; • амоксициллин/клавуланат; • фосфомицин трометамол; • нитрофурантоин, налидиксовая кислота; • ко-тримоксазол
 Лечение острого неосложненного цистита Метод выбора – применение фторхинолонов в течение 3 суток F Норфлоксацин – 400 мг 2 раза в день (нолицин) F Ципрофлоксацин – 100 мг 2 раза в день F Офлоксацин – 100 мг 2 раза в день F Пефлоксацин – 800 мг один раз в день F Ломефлоксацин – 400 мг один раз в день (максаквин)
Лечение острого неосложненного цистита Метод выбора – применение фторхинолонов в течение 3 суток F Норфлоксацин – 400 мг 2 раза в день (нолицин) F Ципрофлоксацин – 100 мг 2 раза в день F Офлоксацин – 100 мг 2 раза в день F Пефлоксацин – 800 мг один раз в день F Ломефлоксацин – 400 мг один раз в день (максаквин)
 Альтернативные режимы лечения острого неосложненного цистита Ø однократный прием 3, 0 г фосфомицина трометамола Ø пециллинзащитные -лактамные антибиотики (амоксициллин/клавуналат) Ø оральные цефалоспорины II–III поколения (цефуроксим, аксетил, цефаклор, цефиксим, цефтибутен) Ø нитрофураны – препараты второй очереди нитрофурантоин 4 раза в сутки Ø бисептол не рекомендуется в связи с высокой устойчивостью к нему возбудителей и частым развитием аллергических реакций
Альтернативные режимы лечения острого неосложненного цистита Ø однократный прием 3, 0 г фосфомицина трометамола Ø пециллинзащитные -лактамные антибиотики (амоксициллин/клавуналат) Ø оральные цефалоспорины II–III поколения (цефуроксим, аксетил, цефаклор, цефиксим, цефтибутен) Ø нитрофураны – препараты второй очереди нитрофурантоин 4 раза в сутки Ø бисептол не рекомендуется в связи с высокой устойчивостью к нему возбудителей и частым развитием аллергических реакций
 ЛЕЧЕНИЕ ИМП Применение ко-тримоксазола для лечения инфекций мочевых путей считается допустимым только в тех регионах, где частота резистентности E. coli не превышает 20%. Если сведения о локальной антибиотикорезистентности отсутствуют, то применять этот препарат не следует. l В России наблюдается высокий уровень резистентности различных возбудителей к ко-тримоксазолу, поэтому роль его в лечении инфекционных заболеваний значительно снизилась l
ЛЕЧЕНИЕ ИМП Применение ко-тримоксазола для лечения инфекций мочевых путей считается допустимым только в тех регионах, где частота резистентности E. coli не превышает 20%. Если сведения о локальной антибиотикорезистентности отсутствуют, то применять этот препарат не следует. l В России наблюдается высокий уровень резистентности различных возбудителей к ко-тримоксазолу, поэтому роль его в лечении инфекционных заболеваний значительно снизилась l
 ЛЕЧЕНИЕ ЦИСТИТА У БЕРЕМЕННЫХ üПоказано лечение цефалоспоринами II–III поколения (цефалексин, цефиксим, цефуроксим). üМожно использовать фосфомицин трометамол. üАльтернативные препараты – амоксициллин/клавуланат, нитрофурантоин.
ЛЕЧЕНИЕ ЦИСТИТА У БЕРЕМЕННЫХ üПоказано лечение цефалоспоринами II–III поколения (цефалексин, цефиксим, цефуроксим). üМожно использовать фосфомицин трометамол. üАльтернативные препараты – амоксициллин/клавуланат, нитрофурантоин.
 РЕЦИДИВИРУЮЩИЙ ЦИСТИТ l При часто рецидивирующем цистите (более 2 обострений в течение 6 мес. или 3 обострений в год) применяют те же антимикробные препараты, что и при неосложненном остром цистите, однако длительность терапии увеличивают до 7– 14 дней. Срок лечения зависит от тяжести инфекции и ответа на прием антимикробных препаратов. В более легких случаях обычно достаточно 7 -дневного курса лечения.
РЕЦИДИВИРУЮЩИЙ ЦИСТИТ l При часто рецидивирующем цистите (более 2 обострений в течение 6 мес. или 3 обострений в год) применяют те же антимикробные препараты, что и при неосложненном остром цистите, однако длительность терапии увеличивают до 7– 14 дней. Срок лечения зависит от тяжести инфекции и ответа на прием антимикробных препаратов. В более легких случаях обычно достаточно 7 -дневного курса лечения.
 РЕЦИДИВИРУЮЩИЙ ЦИСТИТ l Рекомендуется продолжительный профилактический прием низких доз препаратов (фторхинолоны, фосфомицин, нитрофурантоин, триметоприм); в течение 6– 12 мес (например, 1 таблетка фторхинолона на ночь),
РЕЦИДИВИРУЮЩИЙ ЦИСТИТ l Рекомендуется продолжительный профилактический прием низких доз препаратов (фторхинолоны, фосфомицин, нитрофурантоин, триметоприм); в течение 6– 12 мес (например, 1 таблетка фторхинолона на ночь),
 РЕЦИДИВИРУЮЩИЙ ЦИСТИТ При часто рецидивирующем цистите, связанном с сексуальными отношениями, – однократный прием антибактериального препарата после полового акта l или одна доза фосфомицина трометамола (3 г) каждые 10 дней в течение 3 мес.
РЕЦИДИВИРУЮЩИЙ ЦИСТИТ При часто рецидивирующем цистите, связанном с сексуальными отношениями, – однократный прием антибактериального препарата после полового акта l или одна доза фосфомицина трометамола (3 г) каждые 10 дней в течение 3 мес.
 l У женщин в постменопаузе причиной развития урогенитальных расстройств часто является эстрогенный дефицит, ведущий к атрофии слизистой, снижению концентрации лактобактерий во влагалище, повышению значений р. Н вагинального секрета, что ведет к преобладанию факультативно-анаэробных микроорганизмов, предрасположенности к ИМП.
l У женщин в постменопаузе причиной развития урогенитальных расстройств часто является эстрогенный дефицит, ведущий к атрофии слизистой, снижению концентрации лактобактерий во влагалище, повышению значений р. Н вагинального секрета, что ведет к преобладанию факультативно-анаэробных микроорганизмов, предрасположенности к ИМП.
 l По поводу урогенитальных расстройств используют системную или местную терапию эстриолом (свечи Овестин). l При наличии выраженных атрофических изменений кожи наружных половых органов целесообразно использование крема Овестин с дополнительным увлажняющим эффектом.
l По поводу урогенитальных расстройств используют системную или местную терапию эстриолом (свечи Овестин). l При наличии выраженных атрофических изменений кожи наружных половых органов целесообразно использование крема Овестин с дополнительным увлажняющим эффектом.
 При фармакотерапии бактериального вагиноза эффективны антимикробные средства группы нитроимидазолов, обладающие антианаэробной активностью. l При выборе терапии больных с кандидозной инфекцией (острый урогенитальный кандидоз; рецидивирующий урогенитальный кандидоз и кандидоносительство) наиболее эффективными являются препараты из группы азолов, большинство из которых предназначено для местной терапии. l Наиболее эффективным препаратом является флуконазол (по 150 мг однократно при остром кандидозе или 1 раз в 3 дня при рецидивирующем течении, всего 450 мг), обладающий фунгицидным действием, высокой биодоступностью, хорошей переносимостью. l
При фармакотерапии бактериального вагиноза эффективны антимикробные средства группы нитроимидазолов, обладающие антианаэробной активностью. l При выборе терапии больных с кандидозной инфекцией (острый урогенитальный кандидоз; рецидивирующий урогенитальный кандидоз и кандидоносительство) наиболее эффективными являются препараты из группы азолов, большинство из которых предназначено для местной терапии. l Наиболее эффективным препаратом является флуконазол (по 150 мг однократно при остром кандидозе или 1 раз в 3 дня при рецидивирующем течении, всего 450 мг), обладающий фунгицидным действием, высокой биодоступностью, хорошей переносимостью. l
 Ø При лечении уретрита, возбудителями которого являются Neisseria gonorrhoeae, Сhlamydia trachomatis, Mycoplasma genitalium, Trichomonas vaginalis, Ureaplasma urealyticum, эффективны фторхинолоны (офлоксацин 800 мг/сут, левофлоксацин 500 мг/сут, моксифлоксацин 400 мг/сут)
Ø При лечении уретрита, возбудителями которого являются Neisseria gonorrhoeae, Сhlamydia trachomatis, Mycoplasma genitalium, Trichomonas vaginalis, Ureaplasma urealyticum, эффективны фторхинолоны (офлоксацин 800 мг/сут, левофлоксацин 500 мг/сут, моксифлоксацин 400 мг/сут)
 урогенитальный хламидиоз Ø Препаратами выбора являются азитромицин (1 г внутрь однократно) или доксициклин (100 мг внутрь 2 раза в сутки в течение 7 дней). Можно также использовать другие макролиды, офлоксацин
урогенитальный хламидиоз Ø Препаратами выбора являются азитромицин (1 г внутрь однократно) или доксициклин (100 мг внутрь 2 раза в сутки в течение 7 дней). Можно также использовать другие макролиды, офлоксацин
 l В ситуациях частой возвратной инфекции нижних мочевых путей, рецидива заболевания, когда вновь выделяется первоначальный возбудитель, необходимо урологическое обследование на предмет выявления аномалий развития или выявления сопутствующих заболеваний, соответствующая их коррекция и подбор адекватного антибиотика.
l В ситуациях частой возвратной инфекции нижних мочевых путей, рецидива заболевания, когда вновь выделяется первоначальный возбудитель, необходимо урологическое обследование на предмет выявления аномалий развития или выявления сопутствующих заболеваний, соответствующая их коррекция и подбор адекватного антибиотика.
 Определение l Пиелонефрит – неспецифический инфекционно- воспалительный процесс с преимущественным поражением интерстициальной ткани почек и чашечно-лоханочной системы
Определение l Пиелонефрит – неспецифический инфекционно- воспалительный процесс с преимущественным поражением интерстициальной ткани почек и чашечно-лоханочной системы
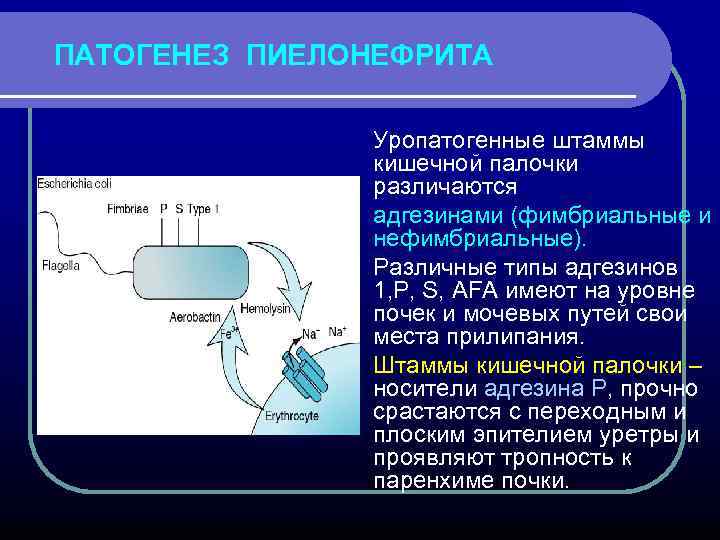 ПАТОГЕНЕЗ ПИЕЛОНЕФРИТА Уропатогенные штаммы кишечной палочки различаются адгезинами (фимбриальные и нефимбриальные). Различные типы адгезинов 1, Р, S, AFA имеют на уровне почек и мочевых путей свои места прилипания. Штаммы кишечной палочки – носители адгезина Р, прочно срастаются с переходным и плоским эпителием уретры и проявляют тропность к паренхиме почки.
ПАТОГЕНЕЗ ПИЕЛОНЕФРИТА Уропатогенные штаммы кишечной палочки различаются адгезинами (фимбриальные и нефимбриальные). Различные типы адгезинов 1, Р, S, AFA имеют на уровне почек и мочевых путей свои места прилипания. Штаммы кишечной палочки – носители адгезина Р, прочно срастаются с переходным и плоским эпителием уретры и проявляют тропность к паренхиме почки.
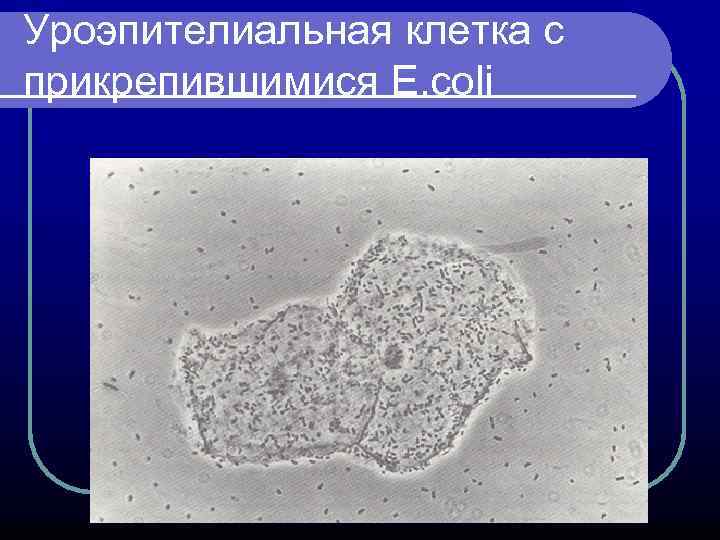 Уроэпителиальная клетка с прикрепившимися E. coli
Уроэпителиальная клетка с прикрепившимися E. coli
 ПАТОГЕНЕЗ ИНФЕКЦИИ МОЧЕВЫДЕЛИТЕЛЬНЫХ ПУТЕЙ Один штамм уропатогенной E. coli может синтезировать генетически разные адгезины. Фимбриальная клетка может переходить в нефимбриальную форму, менять количество “ресничек” в соответствии с генетически контролируемым явлением. Со стороны макроорганизма существуют генетические факторы, обусловливающие предрасположенность к рецидивирующей инфекции мочевых путей, наличие специфических рецепторов на слизистых оболочках для различных микроорганизмов.
ПАТОГЕНЕЗ ИНФЕКЦИИ МОЧЕВЫДЕЛИТЕЛЬНЫХ ПУТЕЙ Один штамм уропатогенной E. coli может синтезировать генетически разные адгезины. Фимбриальная клетка может переходить в нефимбриальную форму, менять количество “ресничек” в соответствии с генетически контролируемым явлением. Со стороны макроорганизма существуют генетические факторы, обусловливающие предрасположенность к рецидивирующей инфекции мочевых путей, наличие специфических рецепторов на слизистых оболочках для различных микроорганизмов.
 ПАТОГЕНЕЗ ИНФЕКЦИИ МОЧЕВЫДЕЛИТЕЛЬНЫХ ПУТЕЙ Посредством фимбрий (длинные и тонкие экстрафлексии тела бактерии) микроорганизмы связываются друг с другом и передают плазмиды – экстрахромосомный генетический материал. Они способны кодировать и затем передавать другим бактериям различные факторы вирулентности: устойчивость к антибиотикам, выработку фактора колонизации, выработку токсинов, мембранных белков и др. Межбактериальное скопление (коагрегация) может образовать плотный слой на поверхности клетки или искусственных материалах (катетерах).
ПАТОГЕНЕЗ ИНФЕКЦИИ МОЧЕВЫДЕЛИТЕЛЬНЫХ ПУТЕЙ Посредством фимбрий (длинные и тонкие экстрафлексии тела бактерии) микроорганизмы связываются друг с другом и передают плазмиды – экстрахромосомный генетический материал. Они способны кодировать и затем передавать другим бактериям различные факторы вирулентности: устойчивость к антибиотикам, выработку фактора колонизации, выработку токсинов, мембранных белков и др. Межбактериальное скопление (коагрегация) может образовать плотный слой на поверхности клетки или искусственных материалах (катетерах).
 Фимбрии E. coli
Фимбрии E. coli
 ПАТОГЕНЕЗ ИНФЕКЦИИ МОЧЕВЫДЕЛИТЕЛЬНЫХ ПУТЕЙ Многообразие защитных свойств бактерий обусловливает возможность персистенции микроорганизмов в мочеполовой системе человека.
ПАТОГЕНЕЗ ИНФЕКЦИИ МОЧЕВЫДЕЛИТЕЛЬНЫХ ПУТЕЙ Многообразие защитных свойств бактерий обусловливает возможность персистенции микроорганизмов в мочеполовой системе человека.
 КЛИНИКА ПИЕЛОНЕФРИТА СИНДРОМЫ Ø ТОКСИКО-ИНФЕКЦИОННЫЙ (высокая лихорадка, ознобы, выраженная интоксикация) Ø ОБЩЕВОСПАЛИТЕЛЬНЫЙ (лейкоцитоз/нейтрофилез со сдвигом формулы влево, ускорение СОЭ) Ø МЕСТНОГО ВОСПАЛЕНИЯ Ø МОЧЕВОЙ Ø БОЛЕВОЙ (боли в пояснице, усиливающиеся при ходьбе, пальпации, поколачивании) Ø АСИММЕТРИЧНОГО ПОРАЖЕНИЯ ПОЧЕК
КЛИНИКА ПИЕЛОНЕФРИТА СИНДРОМЫ Ø ТОКСИКО-ИНФЕКЦИОННЫЙ (высокая лихорадка, ознобы, выраженная интоксикация) Ø ОБЩЕВОСПАЛИТЕЛЬНЫЙ (лейкоцитоз/нейтрофилез со сдвигом формулы влево, ускорение СОЭ) Ø МЕСТНОГО ВОСПАЛЕНИЯ Ø МОЧЕВОЙ Ø БОЛЕВОЙ (боли в пояснице, усиливающиеся при ходьбе, пальпации, поколачивании) Ø АСИММЕТРИЧНОГО ПОРАЖЕНИЯ ПОЧЕК
 Группы риска хронического пиелонефрита l l l l Больные сахарным диабетом Больные подагрой, нефролитиазом Больные на иммунодепрессантах Больные с иммунодефицитом Больные хроническим алкоголизмом Беременные Дети младше 3 -х лет Мужчины старше 60 лет
Группы риска хронического пиелонефрита l l l l Больные сахарным диабетом Больные подагрой, нефролитиазом Больные на иммунодепрессантах Больные с иммунодефицитом Больные хроническим алкоголизмом Беременные Дети младше 3 -х лет Мужчины старше 60 лет
 Хронический пиелонефрит при сахарном диабете l l l l Чаще вызван E. Coli ( 90% ), Proteus ( 5% ) При малосимптомном течении проявляется необъяснимой декомпенсацией диабета с кетоацидозом Тяжело протекает на фоне нейрогенной дисфункции мочевого пузыря Высокий риск ОПН и острого сепсиса за счет: - некротического папиллита - перинефрального абсцесса - эмфизематозного пиелонефрита - эмфизематозного пиелита
Хронический пиелонефрит при сахарном диабете l l l l Чаще вызван E. Coli ( 90% ), Proteus ( 5% ) При малосимптомном течении проявляется необъяснимой декомпенсацией диабета с кетоацидозом Тяжело протекает на фоне нейрогенной дисфункции мочевого пузыря Высокий риск ОПН и острого сепсиса за счет: - некротического папиллита - перинефрального абсцесса - эмфизематозного пиелонефрита - эмфизематозного пиелита
 Формы хронического пиелонефрита l l l l Первичный Вторичный ( обструктивный ) Обструктивный с коралловидным нефролитиазом Гестационный При диабете ( в т. ч. – эмфизематозный ) Сенильный Пиелонефрит единственной почки Фокальный ксантогранулематозный
Формы хронического пиелонефрита l l l l Первичный Вторичный ( обструктивный ) Обструктивный с коралловидным нефролитиазом Гестационный При диабете ( в т. ч. – эмфизематозный ) Сенильный Пиелонефрит единственной почки Фокальный ксантогранулематозный
 Лабораторное обследование l l l l Анализ мочи –количественная оценка лейкоцитурии, концентрационной функции, анализ мочи по Нечипоренко Лейкоцитурия (нейтрофильная) –чувствительность 91 %, специфичность 50%) Бактериурия Нитриты моче Протеинурия выражена минимально Гипостенурия Микрогематурия Щелочная реакция мочи (при инфицировании протеем, клебсиеллами)
Лабораторное обследование l l l l Анализ мочи –количественная оценка лейкоцитурии, концентрационной функции, анализ мочи по Нечипоренко Лейкоцитурия (нейтрофильная) –чувствительность 91 %, специфичность 50%) Бактериурия Нитриты моче Протеинурия выражена минимально Гипостенурия Микрогематурия Щелочная реакция мочи (при инфицировании протеем, клебсиеллами)
 Лабораторное обследование Анализ крови l Повышение СОЭ, нейтрофильный лейкоцитоз, сдвиг лейкроцитарной формулы влево, анемия) l СРБ ( особенно при отсутствии лихорадки и лейкоцитоза)
Лабораторное обследование Анализ крови l Повышение СОЭ, нейтрофильный лейкоцитоз, сдвиг лейкроцитарной формулы влево, анемия) l СРБ ( особенно при отсутствии лихорадки и лейкоцитоза)
 Причины ОПН при хроническом пиелонефрите l l l Апостематозный нефрит Бактериемический шок при обструктивном пиелонефрите Уросепсис Гнойный некротический папиллит Острый тромбоз почечных вен при гнойном паранефрите Лекарственная нефротоксичность
Причины ОПН при хроническом пиелонефрите l l l Апостематозный нефрит Бактериемический шок при обструктивном пиелонефрите Уросепсис Гнойный некротический папиллит Острый тромбоз почечных вен при гнойном паранефрите Лекарственная нефротоксичность
 Исход в ХПН при хроническом пиелонефрите l l l Двусторонний хронический пиелонефрит ХП с неконтролируемой гипертонией: - пиелонефритическое сморщивание - атеросклероз почечных артерий ХП с коралловидным нефролитиазом
Исход в ХПН при хроническом пиелонефрите l l l Двусторонний хронический пиелонефрит ХП с неконтролируемой гипертонией: - пиелонефритическое сморщивание - атеросклероз почечных артерий ХП с коралловидным нефролитиазом
 Профилактика хронического пиелонефрита l l l l Лечение ИМП: - при беременности - при сахарном диабете - при длительной иммунодепрессивной терапии - при ХПН - при единственной почке - у реципиента почечного трансплантата Устранение обструкции мочевых путей: - нефролитиаза - пузырно-мочеточникового рефлюкса - нейрогенной дисфункции мочевого пузыря - ДГПЖ - ретроперитонеального фиброза
Профилактика хронического пиелонефрита l l l l Лечение ИМП: - при беременности - при сахарном диабете - при длительной иммунодепрессивной терапии - при ХПН - при единственной почке - у реципиента почечного трансплантата Устранение обструкции мочевых путей: - нефролитиаза - пузырно-мочеточникового рефлюкса - нейрогенной дисфункции мочевого пузыря - ДГПЖ - ретроперитонеального фиброза
 Задачи лечения хронического пиелонефрита l l l l Купирование обстрения и лечение острых инфекционных осложнений Профилактика рецидивов и недопущение хронизации пиелонефрита Замедление прогресссирования ХПН Коррекция обменных нарушений: - водно-электролитного дисбаланса - почечной анемии - уремического гиперпаратиреоза - дислипидемии
Задачи лечения хронического пиелонефрита l l l l Купирование обстрения и лечение острых инфекционных осложнений Профилактика рецидивов и недопущение хронизации пиелонефрита Замедление прогресссирования ХПН Коррекция обменных нарушений: - водно-электролитного дисбаланса - почечной анемии - уремического гиперпаратиреоза - дислипидемии
 Не рекомендуемые для лечения ИПМ и пиелонефрита препараты Причины низкого эффекта Ампициллин, амоксициллин, Резистентность у E. Coli ампиокс цефалоспорины I превышает 20% ряда, нитроксолин, сульфаниламиды Тетрациклины, хлорамфениколы, нитрофураны, нефторированные хинолоны Не создают высокой концентрации в крови и в ткани почки
Не рекомендуемые для лечения ИПМ и пиелонефрита препараты Причины низкого эффекта Ампициллин, амоксициллин, Резистентность у E. Coli ампиокс цефалоспорины I превышает 20% ряда, нитроксолин, сульфаниламиды Тетрациклины, хлорамфениколы, нитрофураны, нефторированные хинолоны Не создают высокой концентрации в крови и в ткани почки
 Лечение пиелонефрита - у амбулаторных больных Этиология E. Coli, протей, клебсиелла Средства I ряда Внутрь: левофлоксацин, ципрофлоксацин, норфлоксацин, ломефлоксацин, амоксиклав Средства II ряда Внутрь: цефуроксим, цефтибутен
Лечение пиелонефрита - у амбулаторных больных Этиология E. Coli, протей, клебсиелла Средства I ряда Внутрь: левофлоксацин, ципрофлоксацин, норфлоксацин, ломефлоксацин, амоксиклав Средства II ряда Внутрь: цефуроксим, цефтибутен
 Лечение пиелонефрита в блоке интенсивной терапии Этиология Средства I ряда Энтерококк, В/венно: cтафилококк, цефтазидим или пcевдомонас, цефоперазон или энтеробакте цефепим + аминогликозиды, р фторхинолоны, ванкомицин Средства II ряда В/венно: тикарциллин / клавунат, имипенем, меропенем, линезолид
Лечение пиелонефрита в блоке интенсивной терапии Этиология Средства I ряда Энтерококк, В/венно: cтафилококк, цефтазидим или пcевдомонас, цефоперазон или энтеробакте цефепим + аминогликозиды, р фторхинолоны, ванкомицин Средства II ряда В/венно: тикарциллин / клавунат, имипенем, меропенем, линезолид
 Фитотерапия при хроническом пиелонефрите Растение Механизм действия Брусн. лист Зверобой Клюква Крапива Мать-мачеха Петрушка Подорожник Ромашка Толокнянка Хвощ полевой Чеснок Шиповник Фиалка противовосп. , диуретическое, антисептическое, мочегонное антисептическое, регенерирующее антисептическое диуретическое антисептическое противовосп. , антисепт. , анальгетическое противовосп. , антисептическое, диуретическое антисепт. , диуретич. , дезинтоксикационное антисепт. , дезагрегантное диуретическое противовосп. , диуретическое
Фитотерапия при хроническом пиелонефрите Растение Механизм действия Брусн. лист Зверобой Клюква Крапива Мать-мачеха Петрушка Подорожник Ромашка Толокнянка Хвощ полевой Чеснок Шиповник Фиалка противовосп. , диуретическое, антисептическое, мочегонное антисептическое, регенерирующее антисептическое диуретическое антисептическое противовосп. , антисепт. , анальгетическое противовосп. , антисептическое, диуретическое антисепт. , диуретич. , дезинтоксикационное антисепт. , дезагрегантное диуретическое противовосп. , диуретическое
 Иммуномодуляторы при ИМП l Дибазол 0, 2 мг по 1 табл 2 раза в день 1 мес. l Галавит 0, 1 мг свечи ректальные 1 -й, 2 -й день вечером, далее через день № 10 -20 l Уро-ваксом 0, 6 мг по 1 капс 1 раз в день 90 дней.
Иммуномодуляторы при ИМП l Дибазол 0, 2 мг по 1 табл 2 раза в день 1 мес. l Галавит 0, 1 мг свечи ректальные 1 -й, 2 -й день вечером, далее через день № 10 -20 l Уро-ваксом 0, 6 мг по 1 капс 1 раз в день 90 дней.


