Инфекция мочевой системы у детей.ppt
- Количество слайдов: 48
 Инфекция мочевой системы у детей Лукушкина Е. Ф. зав. кафедрой факультетской и поликлинической педиатрии Ниж. ГМА
Инфекция мочевой системы у детей Лукушкина Е. Ф. зав. кафедрой факультетской и поликлинической педиатрии Ниж. ГМА
 Инфекция мочевой системы (ИМС) • острый инфекционный процесс в мочевых путях при отсутствии лабораторных и инструментальных признаков поражения тубулоинтерстициальной ткани почек, четких клинических признаков локальности процесса (цистита, уретрита и пр. )
Инфекция мочевой системы (ИМС) • острый инфекционный процесс в мочевых путях при отсутствии лабораторных и инструментальных признаков поражения тубулоинтерстициальной ткани почек, четких клинических признаков локальности процесса (цистита, уретрита и пр. )
 Термин ИМС может применяться при следующих ситуациях • обобщающее понятие (вся инфекционная патология МВС) • в качестве рабочего диагноза при случайном обнаружении патологии мочевого осадка (ЛЕЙКОЦИТУРИИ, БАКТЕРИУРИИ), когда отсутствуют другие признаки поражения мочевой системы • при выявлении лейкоцитурии и бактериурии на фоне вирусной и/или бактериальной инфекции
Термин ИМС может применяться при следующих ситуациях • обобщающее понятие (вся инфекционная патология МВС) • в качестве рабочего диагноза при случайном обнаружении патологии мочевого осадка (ЛЕЙКОЦИТУРИИ, БАКТЕРИУРИИ), когда отсутствуют другие признаки поражения мочевой системы • при выявлении лейкоцитурии и бактериурии на фоне вирусной и/или бактериальной инфекции
 Ведущим критерием ИМС является бактериурия
Ведущим критерием ИМС является бактериурия
 Значимая бактериурия Кишечная палочка • 100000 микробных тел в 1 мл мочи • 10000 микробных тел в 1 мл мочи, взятой катетером • любое, количество микробных тел в моче, взятой путем надлобковой пункции У новорожденных – 1000 микробных тел кишечной палочки в 1 мл Протей – 1000 микробных тел в 1 мл Синегнойная палочка, клебсиелла – любой титр микробных тел
Значимая бактериурия Кишечная палочка • 100000 микробных тел в 1 мл мочи • 10000 микробных тел в 1 мл мочи, взятой катетером • любое, количество микробных тел в моче, взятой путем надлобковой пункции У новорожденных – 1000 микробных тел кишечной палочки в 1 мл Протей – 1000 микробных тел в 1 мл Синегнойная палочка, клебсиелла – любой титр микробных тел
 Следует выделять т. н. симптомокомплекс ИМС, который характеризуется • наличием синдрома интоксикации (немотивированный подъем температуры, бледность кожи, снижение аппетита, адинамия, диспепсические расстройства) • дизурия • болевой абдоминальный синдром
Следует выделять т. н. симптомокомплекс ИМС, который характеризуется • наличием синдрома интоксикации (немотивированный подъем температуры, бледность кожи, снижение аппетита, адинамия, диспепсические расстройства) • дизурия • болевой абдоминальный синдром
 Инфекция мочевой системы • Симптоматическая - присутствие в моче микроорганизмов в сочетании с клинической симптоматикой ИМС • Асимптоматическая - бактериурия без клинической манифестации, протекает скрыто, являясь случайной находкой при диспансеризации детей
Инфекция мочевой системы • Симптоматическая - присутствие в моче микроорганизмов в сочетании с клинической симптоматикой ИМС • Асимптоматическая - бактериурия без клинической манифестации, протекает скрыто, являясь случайной находкой при диспансеризации детей
 Классификация инфекций мочевой системы • 1. Неосложненная ИМС -асимптоматическая -симптоматическая • 2. Осложненная ИМС - асимптоматическая -симптоматическая • 3. Уровень инфицирования и поражения -пиелонефрит -цистит -уретрит
Классификация инфекций мочевой системы • 1. Неосложненная ИМС -асимптоматическая -симптоматическая • 2. Осложненная ИМС - асимптоматическая -симптоматическая • 3. Уровень инфицирования и поражения -пиелонефрит -цистит -уретрит
 • Осложненная форма ИМС инфицирование, возникающее на фоне нарушений уродинамики (органической или функциональной) • Неосложненная ИМС - возникает без нарушений уродинамики
• Осложненная форма ИМС инфицирование, возникающее на фоне нарушений уродинамики (органической или функциональной) • Неосложненная ИМС - возникает без нарушений уродинамики
 Инфекция мочевой системы • Внебольничная • Госпитальная - чаще при инструментальном обследовании
Инфекция мочевой системы • Внебольничная • Госпитальная - чаще при инструментальном обследовании
 Пиелонефрит • Неспецифическое острое или хроническое микробное воспаление в интерстициальной ткани почек и чашечно-лоханочной системе с вовлечением в патологический процесс канальцев, кровеносных и лимфатических сосудов
Пиелонефрит • Неспецифическое острое или хроническое микробное воспаление в интерстициальной ткани почек и чашечно-лоханочной системе с вовлечением в патологический процесс канальцев, кровеносных и лимфатических сосудов
 • В МКБ 10 пересмотра ПН называется «бактериальный или микробновоспалительный тубулоинтерстициальный нефрит» . В структуре всей нефрологической патлологии острый ПН составляется 10 -15%, регистрируется у 2, 1 -4% девочек и у 1, 5% мальчиков.
• В МКБ 10 пересмотра ПН называется «бактериальный или микробновоспалительный тубулоинтерстициальный нефрит» . В структуре всей нефрологической патлологии острый ПН составляется 10 -15%, регистрируется у 2, 1 -4% девочек и у 1, 5% мальчиков.
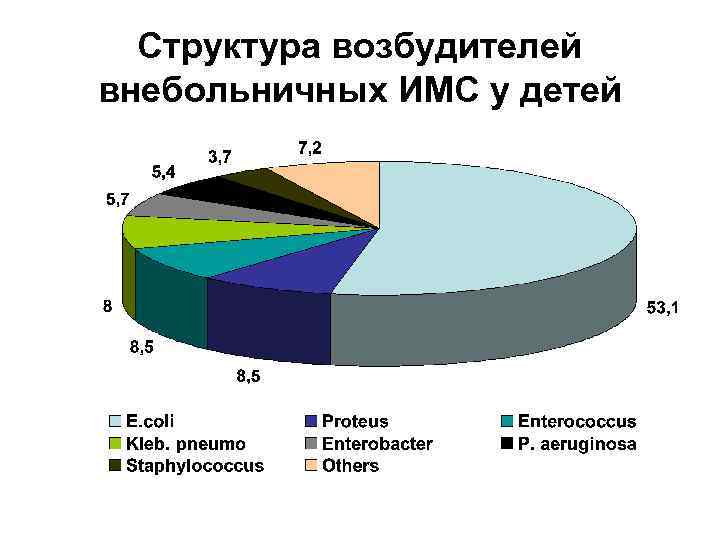 Структура возбудителей внебольничных ИМС у детей
Структура возбудителей внебольничных ИМС у детей
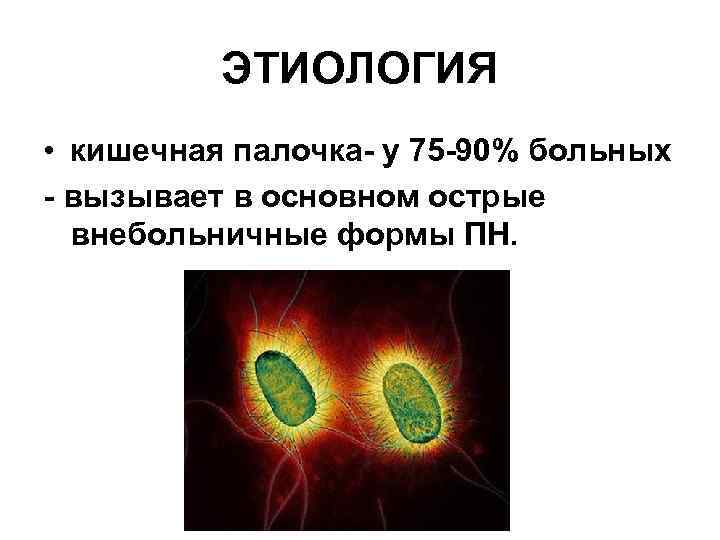 ЭТИОЛОГИЯ • кишечная палочка- у 75 -90% больных - вызывает в основном острые внебольничные формы ПН.
ЭТИОЛОГИЯ • кишечная палочка- у 75 -90% больных - вызывает в основном острые внебольничные формы ПН.
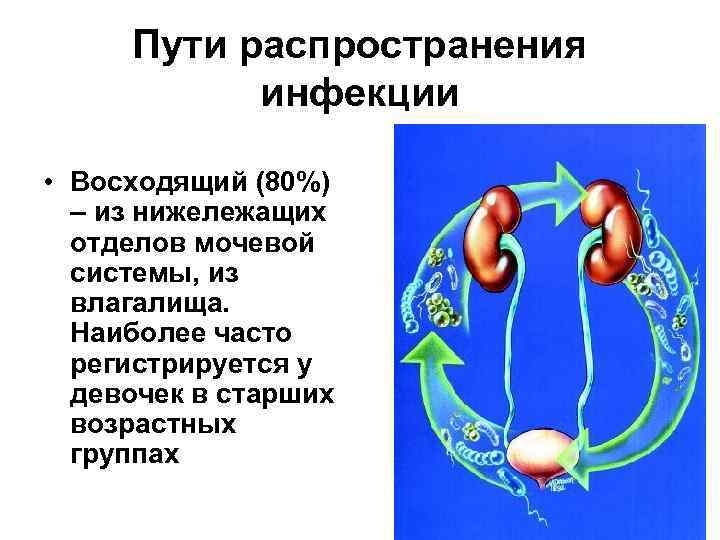 Пути распространения инфекции • Восходящий (80%) – из нижележащих отделов мочевой системы, из влагалища. Наиболее часто регистрируется у девочек в старших возрастных группах
Пути распространения инфекции • Восходящий (80%) – из нижележащих отделов мочевой системы, из влагалища. Наиболее часто регистрируется у девочек в старших возрастных группах
 Пути распространения инфекции • Гематогенный – при сепсисе, чаще у детей первых месяцев жизни, но возможно и в более старшие возрастные периоды при бактериальном эндокардите, фурункулезе, карбункуле и пр. При этом с максимальной частотой встречается грам+ флора.
Пути распространения инфекции • Гематогенный – при сепсисе, чаще у детей первых месяцев жизни, но возможно и в более старшие возрастные периоды при бактериальном эндокардите, фурункулезе, карбункуле и пр. При этом с максимальной частотой встречается грам+ флора.
 Пути распространения инфекции • Лимфогенный путь - связан с наличием тесной коммуникации между кишечником, почками и мочевым пузырем. Возможно проникновение инфекции при колите, запорах, дисбиоценозе
Пути распространения инфекции • Лимфогенный путь - связан с наличием тесной коммуникации между кишечником, почками и мочевым пузырем. Возможно проникновение инфекции при колите, запорах, дисбиоценозе
 Классификация пиелонефрита Формы по патогенезу • Первичный • Вторичный - Обструктивный (при анатомических аномалиях МВС - указать каких) - Необструктивный: При дизэмбриогенезе почечной ткани При дизметаболических нефропатиях
Классификация пиелонефрита Формы по патогенезу • Первичный • Вторичный - Обструктивный (при анатомических аномалиях МВС - указать каких) - Необструктивный: При дизэмбриогенезе почечной ткани При дизметаболических нефропатиях
 Классификация пиелонефрита По течению • Острый • Хронический А – манифестная рецидивирующая форма Б - латентная форма
Классификация пиелонефрита По течению • Острый • Хронический А – манифестная рецидивирующая форма Б - латентная форма
 Классификация пиелонефрита По периоду болезни • Обострения (активный) • Обратного развития (частичная ремиссия) • Ремиссия (полная клинико-лабораторная) По функции почек • без нарушения функции почек • с нарушением функции почек • ХПН
Классификация пиелонефрита По периоду болезни • Обострения (активный) • Обратного развития (частичная ремиссия) • Ремиссия (полная клинико-лабораторная) По функции почек • без нарушения функции почек • с нарушением функции почек • ХПН
 Первичный ПН • микробно - воспалительный процесс в интерстиции и чашечнолоханочной системе почки, при котором в современных условиях не выявляются причины, способствующие его развитию.
Первичный ПН • микробно - воспалительный процесс в интерстиции и чашечнолоханочной системе почки, при котором в современных условиях не выявляются причины, способствующие его развитию.
 Вторичный ПН микробно - воспалительный процесс в интерстиции и чашечнолоханочной системе почки, развивающийся на фоне аномалии развития органов мочевой системы, функциональных и органических уродинамических нарушений, метаболических нарушений, дисплазии почечной ткани
Вторичный ПН микробно - воспалительный процесс в интерстиции и чашечнолоханочной системе почки, развивающийся на фоне аномалии развития органов мочевой системы, функциональных и органических уродинамических нарушений, метаболических нарушений, дисплазии почечной ткани
 • Вторичный обструктивный ПН – микробно-воспалительный процесс в почечной ткани, развивающийся при наличии органических (врожденных, наследственных или приобретенных) или функциональных нарушений уродинамики
• Вторичный обструктивный ПН – микробно-воспалительный процесс в почечной ткани, развивающийся при наличии органических (врожденных, наследственных или приобретенных) или функциональных нарушений уродинамики
 • Вторичный необструктивный ПН – микробно-воспалительный процесс в почечной ткани, возникающий на фоне обменных нарушений (оксалатурия, уратурии, фосфатурии и пр. ), врожденных или приобретенных иммунодефицитных состояний эндокринных дисфункций
• Вторичный необструктивный ПН – микробно-воспалительный процесс в почечной ткани, возникающий на фоне обменных нарушений (оксалатурия, уратурии, фосфатурии и пр. ), врожденных или приобретенных иммунодефицитных состояний эндокринных дисфункций
 • Форма ПН идентифицируется на основании результатов полного клинико-лабораторного и инструментального методов обследования
• Форма ПН идентифицируется на основании результатов полного клинико-лабораторного и инструментального методов обследования
 Острый ПН • Первое манифестное проявление микробно-воспалительного процесса в интерстиции и чашечно-лоханочной системе почки, имеющий циклическое течение с обратным развитием симптомов и клинико-лабораторной ремиссией. • ПН обычно первичный, но может быть и вторичным на фоне остро возникших функциональных нарушений уродинамики. Заканчивается обычно через 1 -2 месяца полной клиниколабораторной ремиссией ( в 80 -90%)
Острый ПН • Первое манифестное проявление микробно-воспалительного процесса в интерстиции и чашечно-лоханочной системе почки, имеющий циклическое течение с обратным развитием симптомов и клинико-лабораторной ремиссией. • ПН обычно первичный, но может быть и вторичным на фоне остро возникших функциональных нарушений уродинамики. Заканчивается обычно через 1 -2 месяца полной клиниколабораторной ремиссией ( в 80 -90%)
 Хронический ПН • Микробно-воспалительный процесс в интерстиции и чашечно-лоханочной системе почек, характеризующийся затяжным и рецидивирующим течением • Хронический ПН диагностируют при сохранении признаков болезни более 6 месяцев от ее начала или наличием за этот период не менее 2 рецидивов процесса • Хронический ПН характерен для вторичного ПН.
Хронический ПН • Микробно-воспалительный процесс в интерстиции и чашечно-лоханочной системе почек, характеризующийся затяжным и рецидивирующим течением • Хронический ПН диагностируют при сохранении признаков болезни более 6 месяцев от ее начала или наличием за этот период не менее 2 рецидивов процесса • Хронический ПН характерен для вторичного ПН.
 ОБЩИЕ КЛИНИЧЕСКИЕ СИНДРОМЫ ПИЕЛОНЕФРИТА • Синдром интоксикации • Синдром водно-электролитных нарушений • Болевой синдром • Синдром нарушенного мочеиспускания • Мочевой синдром
ОБЩИЕ КЛИНИЧЕСКИЕ СИНДРОМЫ ПИЕЛОНЕФРИТА • Синдром интоксикации • Синдром водно-электролитных нарушений • Болевой синдром • Синдром нарушенного мочеиспускания • Мочевой синдром
 ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ДЕТЕЙ ПЕРИОДА НОВОРОЖДЕННОСТИ • ПРЕОБЛАДАЕТ ГЕМАТОГЕННЫЙ ПУТЬ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ ПРИ СЕПТИКОПИЕМИИ • ПРЕОБЛАДАЕТ КОККОВАЯ ФЛОРА (стафилококковая) И ГОСПИТАЛЬНЫЕ ШТАММЫ ИНФЕКЦИЙ • ВЫРАЖЕН СИНДРОМ ИНТОКСИКАЦИИ (гипо-или гипертермия, рвота, частые срыгивания, повышенная возбудимость, судороги, диарея) • ВЫРАЖЕНЫ ЭЛЕКТРОЛИТНЫЕ НАРУШЕНИЯ
ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ДЕТЕЙ ПЕРИОДА НОВОРОЖДЕННОСТИ • ПРЕОБЛАДАЕТ ГЕМАТОГЕННЫЙ ПУТЬ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ ПРИ СЕПТИКОПИЕМИИ • ПРЕОБЛАДАЕТ КОККОВАЯ ФЛОРА (стафилококковая) И ГОСПИТАЛЬНЫЕ ШТАММЫ ИНФЕКЦИЙ • ВЫРАЖЕН СИНДРОМ ИНТОКСИКАЦИИ (гипо-или гипертермия, рвота, частые срыгивания, повышенная возбудимость, судороги, диарея) • ВЫРАЖЕНЫ ЭЛЕКТРОЛИТНЫЕ НАРУШЕНИЯ
 ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ДЕБЮТ ЧАЩЕ В 4 -5 МЕСЯЦЕВ (половых различий практически нет) • ЛИХОРАДКА – ФЕБРИЛЬНАЯ (В ДЕБЮТЕ), РЕЖЕ СУБФЕБРИЛЬНАЯ, ВОЗМОЖНЫ «БЕСПРИЧИННЫЕ» ПОДЪЕМЫ То • В ДЕБЮТЕ ЗАБОЛЕВАНИЯ ПРЕОБЛАДАЮТ СИМПТОМЫ ОБЩЕИНФЕКЦИОННОГО ХАРАКТЕР
ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ДЕБЮТ ЧАЩЕ В 4 -5 МЕСЯЦЕВ (половых различий практически нет) • ЛИХОРАДКА – ФЕБРИЛЬНАЯ (В ДЕБЮТЕ), РЕЖЕ СУБФЕБРИЛЬНАЯ, ВОЗМОЖНЫ «БЕСПРИЧИННЫЕ» ПОДЪЕМЫ То • В ДЕБЮТЕ ЗАБОЛЕВАНИЯ ПРЕОБЛАДАЮТ СИМПТОМЫ ОБЩЕИНФЕКЦИОННОГО ХАРАКТЕР
 ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ПРЕОБЛАДАЮТ ТРИ ВОЗМОЖНЫХ ВАРИАНТА ТЕЧЕНИЯ, СВЯЗАННЫХ СО СКЛОННОСТЬЮ ДЕТЕЙ К ГЕНЕРАЛИЗАЦИИ ВОСПАЛИТЕЛЬНОГО ПРОЦЕССА 1. МАСКА КИШЕЧНОГО ТОКСИКОЗА 2. ТОКСИКОЗ ПРИ РЕСПИРАТОРНЫХ ЗАБОЛЕВАНИЯХ 3. ТОКСИКОЗ С ПРЕОБЛАДАНИЕМ НЕВРОЛОГИЧЕСКОЙ СИМПТОМАТИКИ
ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ПРЕОБЛАДАЮТ ТРИ ВОЗМОЖНЫХ ВАРИАНТА ТЕЧЕНИЯ, СВЯЗАННЫХ СО СКЛОННОСТЬЮ ДЕТЕЙ К ГЕНЕРАЛИЗАЦИИ ВОСПАЛИТЕЛЬНОГО ПРОЦЕССА 1. МАСКА КИШЕЧНОГО ТОКСИКОЗА 2. ТОКСИКОЗ ПРИ РЕСПИРАТОРНЫХ ЗАБОЛЕВАНИЯХ 3. ТОКСИКОЗ С ПРЕОБЛАДАНИЕМ НЕВРОЛОГИЧЕСКОЙ СИМПТОМАТИКИ
 ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ЧАСТЫ АНОРЕКСИЯ, МАЛАЯ ПРИБАВКА В МАССЕ ТЕЛА, ДИСПЕПТИЧЕСКИЕ РАССТРОЙСТВА (СРЫГИВАНИЯ. РВОТА, УЧАЩЕННЫЙ ИЛИ УРЕЖЕННЫЙ СТУЛ) С РАЗВИТИЕМ ТОКСИКОЗА • СУХОСТЬ И СЕРО-ЖЕЛТЫЙ КОЛОРИТ КОЖИ, ДРЯБЛЫЙ ТУРГОР
ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ЧАСТЫ АНОРЕКСИЯ, МАЛАЯ ПРИБАВКА В МАССЕ ТЕЛА, ДИСПЕПТИЧЕСКИЕ РАССТРОЙСТВА (СРЫГИВАНИЯ. РВОТА, УЧАЩЕННЫЙ ИЛИ УРЕЖЕННЫЙ СТУЛ) С РАЗВИТИЕМ ТОКСИКОЗА • СУХОСТЬ И СЕРО-ЖЕЛТЫЙ КОЛОРИТ КОЖИ, ДРЯБЛЫЙ ТУРГОР
 ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ПРИ МАНИФЕСТНОМ ТЕЧЕНИИ – ЧАСТА НЕВРОЛОГИЧЕСКАЯ СИМПТОМАТИКА (МЕНИНГЕАЛЬНЫЕ СИМПТОМЫ, СУДОРОГИ) • ПРИ МАНИФЕСТНОМ ТЕЧЕНИИ БЫСТРО НАРУШАЕТСЯ ВОДНО-ЭЛЕКТРОЛИТНЫЙ ОБМЕН И ДРУГИЕ ВИДЫ ОБМЕНА ВЕЩЕСТВ И ПОЯВЛЯЮТСЯ ПРИЗНАКИ НАРУШЕНИЯ ФУНКЦИИ СЕРДЕЧНО-СОСУДИСТОЙ (тахикардия), БРОНХОЛЕГОЧНОЙ СИСТЕМ, ГЕПАТОЛИЕНАЛЬНЫЙ СИНГДРОМ И ДР. • ЭКВИВАЛЕНТОМ БОЛЕЙ – БЕСПОКОЙСТВО
ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ • ПРИ МАНИФЕСТНОМ ТЕЧЕНИИ – ЧАСТА НЕВРОЛОГИЧЕСКАЯ СИМПТОМАТИКА (МЕНИНГЕАЛЬНЫЕ СИМПТОМЫ, СУДОРОГИ) • ПРИ МАНИФЕСТНОМ ТЕЧЕНИИ БЫСТРО НАРУШАЕТСЯ ВОДНО-ЭЛЕКТРОЛИТНЫЙ ОБМЕН И ДРУГИЕ ВИДЫ ОБМЕНА ВЕЩЕСТВ И ПОЯВЛЯЮТСЯ ПРИЗНАКИ НАРУШЕНИЯ ФУНКЦИИ СЕРДЕЧНО-СОСУДИСТОЙ (тахикардия), БРОНХОЛЕГОЧНОЙ СИСТЕМ, ГЕПАТОЛИЕНАЛЬНЫЙ СИНГДРОМ И ДР. • ЭКВИВАЛЕНТОМ БОЛЕЙ – БЕСПОКОЙСТВО
 ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ: • УЧАЩЕННОЕ ИЛИ РЕДКОЕ ВПЛОТЬ ДО ОСТРОЙ ЗАДЕРЖКИ МОЧИ • «ПРЕРЫВИСТОЕ МОЧЕИСПУСКАНИЕ» • ИЗМЕНЕНИЯ ПОВЕДЕНИЯ И СОСТОЯНИЯ РЕБЕНКА В МОМЕНТ МИКЦИИ (НАТУЖИВАНИЕ, ПОКАРАСНЕНИЕ ЛИЦА, ПЛАЧ)
ОСОБЕННОСТИ ПИЕЛОНЕФРИТА У ГРУДНЫХ ДЕТЕЙ НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ: • УЧАЩЕННОЕ ИЛИ РЕДКОЕ ВПЛОТЬ ДО ОСТРОЙ ЗАДЕРЖКИ МОЧИ • «ПРЕРЫВИСТОЕ МОЧЕИСПУСКАНИЕ» • ИЗМЕНЕНИЯ ПОВЕДЕНИЯ И СОСТОЯНИЯ РЕБЕНКА В МОМЕНТ МИКЦИИ (НАТУЖИВАНИЕ, ПОКАРАСНЕНИЕ ЛИЦА, ПЛАЧ)
 ГЕМАТУРИЯ при пиелонефрите • наличие острого воспаления и как следствие - сдавление сосочков почки – происходит нарушение оттока в его венозных сплетениях и их разрыв • следствие изменений в строении почек при обструкции и ПМР, аномалии сосудистой системы мочеточника, мочевого пузыря • сопутствующие дизметаболические нефропатии • патология гемостаза
ГЕМАТУРИЯ при пиелонефрите • наличие острого воспаления и как следствие - сдавление сосочков почки – происходит нарушение оттока в его венозных сплетениях и их разрыв • следствие изменений в строении почек при обструкции и ПМР, аномалии сосудистой системы мочеточника, мочевого пузыря • сопутствующие дизметаболические нефропатии • патология гемостаза
 Главными задачами при лечении ИМВП являются • Ликвидация или уменьшение воспалительного процесса в почечной ткани и мочевых путях • Нормализация обменных нарушений и функционального состояния почек • Стимуляция регенераторных процессов • Уменьшение склеротических процессов в интерстиции почек
Главными задачами при лечении ИМВП являются • Ликвидация или уменьшение воспалительного процесса в почечной ткани и мочевых путях • Нормализация обменных нарушений и функционального состояния почек • Стимуляция регенераторных процессов • Уменьшение склеротических процессов в интерстиции почек
 Общие принципы диетотерапии при ПН в активной фазе • Ограничить поступление продуктов, содержащих белок и экстрактивные вещества • Исключение или ограничение продуктов, для метаболизма которых требуется большие энергетические затраты • Лечебное питание при ХПН должно быть максимально щадящим для тубулярного аппарата почек.
Общие принципы диетотерапии при ПН в активной фазе • Ограничить поступление продуктов, содержащих белок и экстрактивные вещества • Исключение или ограничение продуктов, для метаболизма которых требуется большие энергетические затраты • Лечебное питание при ХПН должно быть максимально щадящим для тубулярного аппарата почек.
 ТРЕБОВАНИЯ К АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПРИ ЛЕЧЕНИИ ПИЕЛОНЕФРИТА • Антибиотики должны быть активны к наиболее часто встречающимся возбудителям, то есть действовать на грам «-» флору • Не быть нефротоксичными • При выборе препарата предпочтение следует отдавать бактерицидным антибиотикам • Создавать высокие терапевтические концентрации в крови, моче, интерстициальной ткани
ТРЕБОВАНИЯ К АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПРИ ЛЕЧЕНИИ ПИЕЛОНЕФРИТА • Антибиотики должны быть активны к наиболее часто встречающимся возбудителям, то есть действовать на грам «-» флору • Не быть нефротоксичными • При выборе препарата предпочтение следует отдавать бактерицидным антибиотикам • Создавать высокие терапевтические концентрации в крови, моче, интерстициальной ткани
 Дифференцированный подход к антибактериальной терапии при ИМВП у детей
Дифференцированный подход к антибактериальной терапии при ИМВП у детей
 Длительность АБТ 7 -10 дней без последующей противорецидиной терапии • Проводится только при первом эпизоде ИМВС при • следующих условиях: • колибацилярная этиология заболевания • отсутствие проявлений инфекционнотоксического синдрома (температура не более 38 о ) • положительный лечебный эффект через 24 -48 часов от начала АБТ • отсутствие клиники НДМП • нормальная картина при УЗИ
Длительность АБТ 7 -10 дней без последующей противорецидиной терапии • Проводится только при первом эпизоде ИМВС при • следующих условиях: • колибацилярная этиология заболевания • отсутствие проявлений инфекционнотоксического синдрома (температура не более 38 о ) • положительный лечебный эффект через 24 -48 часов от начала АБТ • отсутствие клиники НДМП • нормальная картина при УЗИ
 Исключения из данного протокола • ИМВП у мальчиков • ИМВП у детей до 2 -5 лет • Используют АБ внутрь или вм (возможна ступенчатая терапия)
Исключения из данного протокола • ИМВП у мальчиков • ИМВП у детей до 2 -5 лет • Используют АБ внутрь или вм (возможна ступенчатая терапия)
 Рекомендуемые препараты • Защищенные аминопенициллины (аугментин, амоксиклав внутрь 40 мг/кг/с в 3 приема) • цефалоспорины II • цеклор 30 -40 мг/кг в 2 -3 приема внутрь • цефуроксим аксетил (зиннат) 125 мг х 2 раза внутрь (30 мг/кг/с) • цефуроксим (зинацеф) 50 -75 мг/кг/с в/м • цефамандол (мандол) 50 -10 мг/кг/с в/м • цефалоспорины III (цедекс 9 мг/кг 1 раз в день)
Рекомендуемые препараты • Защищенные аминопенициллины (аугментин, амоксиклав внутрь 40 мг/кг/с в 3 приема) • цефалоспорины II • цеклор 30 -40 мг/кг в 2 -3 приема внутрь • цефуроксим аксетил (зиннат) 125 мг х 2 раза внутрь (30 мг/кг/с) • цефуроксим (зинацеф) 50 -75 мг/кг/с в/м • цефамандол (мандол) 50 -10 мг/кг/с в/м • цефалоспорины III (цедекс 9 мг/кг 1 раз в день)
 Анализ мочи на бактериурию проводится (Н. А. Коровина с соавт. 2007 г) 1. 2. 3. 4. до начала антибактериальной терапии через 5 дней через 14 дней 2 раза в год в период ремиссии
Анализ мочи на бактериурию проводится (Н. А. Коровина с соавт. 2007 г) 1. 2. 3. 4. до начала антибактериальной терапии через 5 дней через 14 дней 2 раза в год в период ремиссии
 Показания для в/в введения антибиотиков • Фебрильные формы ПН • Осложненные формы ИМВП, при неэффективности ранее проводимой АБТ
Показания для в/в введения антибиотиков • Фебрильные формы ПН • Осложненные формы ИМВП, при неэффективности ранее проводимой АБТ
 Показания для назначения комбинированной АБТ • Тяжелое септическое течение инфекции с целью повышения синергизма действия АБ • Тяжелое течение ИМВС, обусловленное микробной ассоциацией • Для преодоления полирезистентности микробов к АБ ( особенно при терапии «проблемной» инфекции, вызванной синегнойной палочкой, клебсиелой) • Для воздействия на внутриклеточную флору (хламидии, микоплазмы, уреаплазма) • Чаще всего комбинация АБ используется для расширения спектра антимикробного действия, что особенно важно при отсутствии данных о возбудителе
Показания для назначения комбинированной АБТ • Тяжелое септическое течение инфекции с целью повышения синергизма действия АБ • Тяжелое течение ИМВС, обусловленное микробной ассоциацией • Для преодоления полирезистентности микробов к АБ ( особенно при терапии «проблемной» инфекции, вызванной синегнойной палочкой, клебсиелой) • Для воздействия на внутриклеточную флору (хламидии, микоплазмы, уреаплазма) • Чаще всего комбинация АБ используется для расширения спектра антимикробного действия, что особенно важно при отсутствии данных о возбудителе
 Ступенчатая терапия • Амоксиклав вв → амоксиклав внутрь • Цефуроксим (зинацеф) вв, вм →цефуроксим аксетил (зиннат) внутрь • Цефамандол вв, вм → цеклор внутрь
Ступенчатая терапия • Амоксиклав вв → амоксиклав внутрь • Цефуроксим (зинацеф) вв, вм →цефуроксим аксетил (зиннат) внутрь • Цефамандол вв, вм → цеклор внутрь
 • После нормализации анализов мочи (в том числе и количественными методами), отсутствии бактериурии – переход на месячный противорецидивный курс уросептиков
• После нормализации анализов мочи (в том числе и количественными методами), отсутствии бактериурии – переход на месячный противорецидивный курс уросептиков
 Схемы противорецидивной терапии при пиелонефрите • Фурагин 6 -8 мгкг (полная доза) в течение 2 -3 недель; далее при нормализации анализов мочи и крови переходят на 12 -13 от максимальной лечебной дозы в течение 2 -4 -8 недель • Ко-тримоксазол (Бисептол) из расчета 2 мгкг) по триметоприму) внутрь 1 раз в сутки в течение 4 недель • Один из препаратов налидиксовой кислоты ( неграм, невиграман); пипемидиновой кислоты (пимидель, палин, пипегал и др. ), 8 - оксихинолина (нитроксолина, 5 –НОК) – по 10 дней каждого месяца в течение 3 -4 месяцев в возрастной дозе.
Схемы противорецидивной терапии при пиелонефрите • Фурагин 6 -8 мгкг (полная доза) в течение 2 -3 недель; далее при нормализации анализов мочи и крови переходят на 12 -13 от максимальной лечебной дозы в течение 2 -4 -8 недель • Ко-тримоксазол (Бисептол) из расчета 2 мгкг) по триметоприму) внутрь 1 раз в сутки в течение 4 недель • Один из препаратов налидиксовой кислоты ( неграм, невиграман); пипемидиновой кислоты (пимидель, палин, пипегал и др. ), 8 - оксихинолина (нитроксолина, 5 –НОК) – по 10 дней каждого месяца в течение 3 -4 месяцев в возрастной дозе.


