Инфекционный эндокардит (ИЭ) Профессор Макаревич А. Э.







































Инфекционный эндокардит.ppt
- Количество слайдов: 42
 Инфекционный эндокардит (ИЭ) Профессор Макаревич А. Э.
Инфекционный эндокардит (ИЭ) Профессор Макаревич А. Э.
 ИЭ — самостоятельное тяжелое заболевание сердечно-сосудистой системы , возникающее в результате микробной инфекции клапанов сердца. На поврежденном эндокарде клапанов или эндотелии чаще вследствие дефектов сердца (врожденных или приобретенных пороков) оседают бактериальные колонии, формируются вегетации (характерное проявление воспаления) разного размера. Генерализация процесса наступает вследствие позднего или малоэффективного лечения высоковирулентной инфекции. В зависимости от локализации очага инфекции возможны клапанные (чаще), хордальные, пристеночные и смешанные варианты ИЭ.
ИЭ — самостоятельное тяжелое заболевание сердечно-сосудистой системы , возникающее в результате микробной инфекции клапанов сердца. На поврежденном эндокарде клапанов или эндотелии чаще вследствие дефектов сердца (врожденных или приобретенных пороков) оседают бактериальные колонии, формируются вегетации (характерное проявление воспаления) разного размера. Генерализация процесса наступает вследствие позднего или малоэффективного лечения высоковирулентной инфекции. В зависимости от локализации очага инфекции возможны клапанные (чаще), хордальные, пристеночные и смешанные варианты ИЭ.
 Распространенность ИЭ Частота ИЭ ~3100000 населения и ~11000 госпитализированных в стационар. В США регистрируют ИЭ до 20000 случаев (14 -60 случаев на 1 млн населения) в год (из них умирают ~2500 человек). В 10% случаев ИЭ возникает повторно. В развитых странах больные с протезами клапанов сердца, лица с атеросклеротическим поражением АК или ПМК, «инъекционные наркоманы» составляют большинство заболевших ИЭ. С 1970 -х гг. отмечается четкий рост ИЭ в терапевтических стационарах и числа больных ИЭ среди лиц старших возрастных групп (20% всех больных ИЭ старше 60 лет), средний возраст умерших от ИЭ удлинился на 15 лет. ИЭ поражает все возрастные группы, но чаще встречается в зрелом возрасте (20— 40 лет) и у лиц, употребляющих наркотики. Мужчины болеют ИЭ чаще, чем женщины (в молодом возрасте соотношение - 2: 1, а в пожилом — 4: 1). Несмотря на современное консервативное и хирургическое лечение, летальность от ИЭ составляет ~ 20%, как в случае нативных, так и искусственных клапанов. В РФ за последние 10 лет она выросла втрое.
Распространенность ИЭ Частота ИЭ ~3100000 населения и ~11000 госпитализированных в стационар. В США регистрируют ИЭ до 20000 случаев (14 -60 случаев на 1 млн населения) в год (из них умирают ~2500 человек). В 10% случаев ИЭ возникает повторно. В развитых странах больные с протезами клапанов сердца, лица с атеросклеротическим поражением АК или ПМК, «инъекционные наркоманы» составляют большинство заболевших ИЭ. С 1970 -х гг. отмечается четкий рост ИЭ в терапевтических стационарах и числа больных ИЭ среди лиц старших возрастных групп (20% всех больных ИЭ старше 60 лет), средний возраст умерших от ИЭ удлинился на 15 лет. ИЭ поражает все возрастные группы, но чаще встречается в зрелом возрасте (20— 40 лет) и у лиц, употребляющих наркотики. Мужчины болеют ИЭ чаще, чем женщины (в молодом возрасте соотношение - 2: 1, а в пожилом — 4: 1). Несмотря на современное консервативное и хирургическое лечение, летальность от ИЭ составляет ~ 20%, как в случае нативных, так и искусственных клапанов. В РФ за последние 10 лет она выросла втрое.
 Факторы (состояния), способствующие развитию ИЭ: • ОРВИ, грипп, пневмония и распространенный кариес зубов (уменьшающие резистентность организма к инфекциям); • различные медицинские манипуляции, на фоне очагов хронической инфекции [инфицированные дёсны и пиорея (пародонтоз), кариозные зубы; легкие; ЖКТ; мочеполовые органы] с проникновением микробов в кровь (эпизоды бактериемии), операции в полости рта (удаление зубов, тонзиллэктомия). Эпизоды транзиторной бактериемии могут быть при: удалении зубов — в 60— 80% случаев; лечении их (снятии зубных камней или лечении каналов) — в 30— 60%; тонзиллэктомии (30%); интубации трахеи (16%), эндоскопии (8%); манипуляциях на желчных ходах; сигмоскопии (10%), склеротерапии вен, катетеризации уретры (8— 30%); цистоскопии с биопсией, особенно в случае воспаления мочевых путей; аденомэктомии на фоне инфицированной мочи (60% случаев); • «мелкие» кожные инфекции (в том числе, рожа и постинъекционные абсцессы ягодицы); • увеличение числа операций на сердечно-сосудистой системе (АКШ, протезирование клапанов — искусственные клапаны менее резистентны к воспалению, чем нативные, и могут быть заражены редкими бактериями и грибами). У этих больных имеется высокий риск развития ИЭ (создаются хорошие условия для адгезии микробов и вегетаций на клапанах). Так, эндокардит протеза клапана развивается в течение первого года у 3% больных и у 0, 5% — каждый следующий год;
Факторы (состояния), способствующие развитию ИЭ: • ОРВИ, грипп, пневмония и распространенный кариес зубов (уменьшающие резистентность организма к инфекциям); • различные медицинские манипуляции, на фоне очагов хронической инфекции [инфицированные дёсны и пиорея (пародонтоз), кариозные зубы; легкие; ЖКТ; мочеполовые органы] с проникновением микробов в кровь (эпизоды бактериемии), операции в полости рта (удаление зубов, тонзиллэктомия). Эпизоды транзиторной бактериемии могут быть при: удалении зубов — в 60— 80% случаев; лечении их (снятии зубных камней или лечении каналов) — в 30— 60%; тонзиллэктомии (30%); интубации трахеи (16%), эндоскопии (8%); манипуляциях на желчных ходах; сигмоскопии (10%), склеротерапии вен, катетеризации уретры (8— 30%); цистоскопии с биопсией, особенно в случае воспаления мочевых путей; аденомэктомии на фоне инфицированной мочи (60% случаев); • «мелкие» кожные инфекции (в том числе, рожа и постинъекционные абсцессы ягодицы); • увеличение числа операций на сердечно-сосудистой системе (АКШ, протезирование клапанов — искусственные клапаны менее резистентны к воспалению, чем нативные, и могут быть заражены редкими бактериями и грибами). У этих больных имеется высокий риск развития ИЭ (создаются хорошие условия для адгезии микробов и вегетаций на клапанах). Так, эндокардит протеза клапана развивается в течение первого года у 3% больных и у 0, 5% — каждый следующий год;
 • бактериемия вследствие использования инвазивных инструментальных методик : длительное нахождение катетера в вене, имплантация ИВР, катетеров Свана—Ганца и гемодиализ; • в/в введение наркотиков (рост числа «инъекционных наркоманов» ) с элементарным игнорированием правил асептики. Поражение клапанов сердца при "ИЭ наркоманов" : ТК (~80%) → МК (~25%) → АК (~10%); • ИЭ чаще (в ~ 70%) развивается у больных с имеющейся структурной патологией сердца : ПМК с выраженной митральной регургитацией (возвратной волной), что создает идеальные условия для развития тромбоэндокардита; дегенеративным атеросклеротическим поражением клапанов; постинфарктными аневризмами; приобретенными ревматическими пороками (у 1/3 развивается ИЭ) или врожденными пороками сéрдца (ответственны за ~20% случаев ИЭ); и в меньшей степени -- с аномалиями крупных сосудов (у ~20% развивается ИЭ), ДМЖП, тетрадой Фалло и др. ; • перенесенный ранее ИЭ; • интоксикации, беременность, роды; плохие условия труда; большие психические и физические перегрузки; СД (ускоренное развитие атеросклероза стимулирует восприимчивость к ИЭ); длительный прием ГКС и цитостатиков; • рост вирулентности, резистентности микробов и плохая профилактика ИЭ. В последние годы ИЭ стал все чаще развиваться без
• бактериемия вследствие использования инвазивных инструментальных методик : длительное нахождение катетера в вене, имплантация ИВР, катетеров Свана—Ганца и гемодиализ; • в/в введение наркотиков (рост числа «инъекционных наркоманов» ) с элементарным игнорированием правил асептики. Поражение клапанов сердца при "ИЭ наркоманов" : ТК (~80%) → МК (~25%) → АК (~10%); • ИЭ чаще (в ~ 70%) развивается у больных с имеющейся структурной патологией сердца : ПМК с выраженной митральной регургитацией (возвратной волной), что создает идеальные условия для развития тромбоэндокардита; дегенеративным атеросклеротическим поражением клапанов; постинфарктными аневризмами; приобретенными ревматическими пороками (у 1/3 развивается ИЭ) или врожденными пороками сéрдца (ответственны за ~20% случаев ИЭ); и в меньшей степени -- с аномалиями крупных сосудов (у ~20% развивается ИЭ), ДМЖП, тетрадой Фалло и др. ; • перенесенный ранее ИЭ; • интоксикации, беременность, роды; плохие условия труда; большие психические и физические перегрузки; СД (ускоренное развитие атеросклероза стимулирует восприимчивость к ИЭ); длительный прием ГКС и цитостатиков; • рост вирулентности, резистентности микробов и плохая профилактика ИЭ. В последние годы ИЭ стал все чаще развиваться без
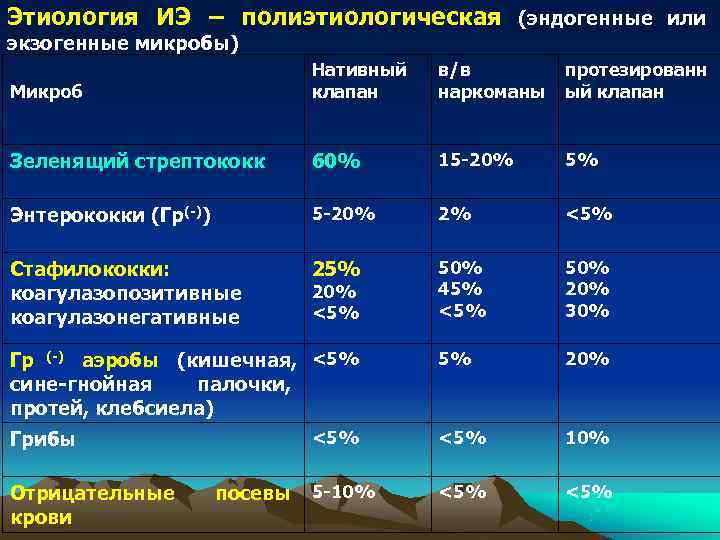
 Этиология ИЭ – полиэтиологическая (эндогенные или экзогенные микробы) Нативный в/в протезированн Микроб клапан наркоманы ый клапан Зеленящий стрептококк 60% 15 -20% 5% Энтерококки (Гр(-)) 5 -20% 2% <5% Стафилококки: 25% 50% коагулазопозитивные 20% 45% 20% коагулазонегативные <5% 30% Гр (-) аэробы (кишечная, <5% 20% сине-гнойная палочки, протей, клебсиела) Грибы <5% 10% Отрицательные посевы 5 -10% <5% крови
Этиология ИЭ – полиэтиологическая (эндогенные или экзогенные микробы) Нативный в/в протезированн Микроб клапан наркоманы ый клапан Зеленящий стрептококк 60% 15 -20% 5% Энтерококки (Гр(-)) 5 -20% 2% <5% Стафилококки: 25% 50% коагулазопозитивные 20% 45% 20% коагулазонегативные <5% 30% Гр (-) аэробы (кишечная, <5% 20% сине-гнойная палочки, протей, клебсиела) Грибы <5% 10% Отрицательные посевы 5 -10% <5% крови
 Ведущие возбудители ИЭ, в зависимости от ряда факторов Процедура Микроб Примечание Стоматологическ Зеленящий ие манипуляции стрептококк Инфекции Энтерококки, Чаще у пожилых мужчин мочевых путей Гр(-) бактерии с аденомой простаты или у женщин с хроническим пиелонефритом Алкоголизм Гемофильная палочка, Аспирационная пневмококк пневмония Рак прямой Стрептококки кишки Флебиты из-за Золотистый и эпидер- катетера мальный стафилококки, Гр(-) флора Протезирование Гр(-) флора, кандида, Может быть раннее клапанов сердца стафилококк начало инфекции (резистентна к профилактике ИЭ) или
Ведущие возбудители ИЭ, в зависимости от ряда факторов Процедура Микроб Примечание Стоматологическ Зеленящий ие манипуляции стрептококк Инфекции Энтерококки, Чаще у пожилых мужчин мочевых путей Гр(-) бактерии с аденомой простаты или у женщин с хроническим пиелонефритом Алкоголизм Гемофильная палочка, Аспирационная пневмококк пневмония Рак прямой Стрептококки кишки Флебиты из-за Золотистый и эпидер- катетера мальный стафилококки, Гр(-) флора Протезирование Гр(-) флора, кандида, Может быть раннее клапанов сердца стафилококк начало инфекции (резистентна к профилактике ИЭ) или
 В настоящее время часто (до 50% случаев) определяются стерильные (негативные) культуры венозной крови при ИЭ. Причины этого: • частое и широкое назначение АБ при любом лихорадочном состоянии (по поводу «гриппа или пневмонии» ) врачами в поликлиниках до посевов крови. Это «смазывает» клинику ИЭ и резко снижает высеваемость микроба (более чем на половину). Даже малые дозы АБ могут «очищать» кровяное русло от бактерий; • рост бактерий на питательных средах при бактериемии можно получить, когда их число >501 мл крови. У больных ИЭ (несмотря на относительно постоянную бактериемию) число микробов в 1 мл крови колеблется от 5 до 300, поэтому посев крови не всегда позитивный; • несовершенство микробиологической техники. Так, ряд микробов (из группы НАСЕК) требует специальных сред, которыми лаборатории не располагают или длительной инкубация (до 4 -х недель). Патогенные грибы, анаэробы и ряд культур (группа НАСЕК) высеваются плохо; • «глубинная» локализация микробов в тканях; • изменение обмена веществ, химического состава и формы микробов — переход (мутация) в L-формы (без оболочки) (форма адаптации микроба к неблагоприятным условиям), не высеваемые обычными методами. Потом (в более благоприятных условиях) эти «мутанты» принимают свою первоначальную форму, но увеличивают резистентность к АБ; • поражение правых отделов сердца.
В настоящее время часто (до 50% случаев) определяются стерильные (негативные) культуры венозной крови при ИЭ. Причины этого: • частое и широкое назначение АБ при любом лихорадочном состоянии (по поводу «гриппа или пневмонии» ) врачами в поликлиниках до посевов крови. Это «смазывает» клинику ИЭ и резко снижает высеваемость микроба (более чем на половину). Даже малые дозы АБ могут «очищать» кровяное русло от бактерий; • рост бактерий на питательных средах при бактериемии можно получить, когда их число >501 мл крови. У больных ИЭ (несмотря на относительно постоянную бактериемию) число микробов в 1 мл крови колеблется от 5 до 300, поэтому посев крови не всегда позитивный; • несовершенство микробиологической техники. Так, ряд микробов (из группы НАСЕК) требует специальных сред, которыми лаборатории не располагают или длительной инкубация (до 4 -х недель). Патогенные грибы, анаэробы и ряд культур (группа НАСЕК) высеваются плохо; • «глубинная» локализация микробов в тканях; • изменение обмена веществ, химического состава и формы микробов — переход (мутация) в L-формы (без оболочки) (форма адаптации микроба к неблагоприятным условиям), не высеваемые обычными методами. Потом (в более благоприятных условиях) эти «мутанты» принимают свою первоначальную форму, но увеличивают резистентность к АБ; • поражение правых отделов сердца.
 Вторичный ИЭ (на фоне хронической ревматической болезни, атеросклероза, врожденных пороков сердца) дает 2/3 всех случаев. Если имеются приобретенные ревматические пороки, то частота ИЭ составляет ~40— 50%. Поражения клапанов располагаются по убывающей следующим образом: АК → МК → ТК → ЛА. Частота ИЭ при врожденных пороках -- доходит до 50% (при ДМЖП — ~20%, при коарктации аорты и стенозе ЛА — ~10%), а частота ИЭ имплантированного клапана составляет 4— 8%. Первичный ИЭ -- менее частый вариант (1/3 всех случаев), возникает на не измененных клапанах сердца. В н. вр. отмечена четкая тенденция к увеличению первичного ИЭ (до 12 случаев). Патогенез ИЭ 3 ведущих фактора: • бактериемия и вирулентность микроба; • повреждение эндотелия; • ослабление (нарушение) защиты макроорганизма на фоне сопутствующей патологии
Вторичный ИЭ (на фоне хронической ревматической болезни, атеросклероза, врожденных пороков сердца) дает 2/3 всех случаев. Если имеются приобретенные ревматические пороки, то частота ИЭ составляет ~40— 50%. Поражения клапанов располагаются по убывающей следующим образом: АК → МК → ТК → ЛА. Частота ИЭ при врожденных пороках -- доходит до 50% (при ДМЖП — ~20%, при коарктации аорты и стенозе ЛА — ~10%), а частота ИЭ имплантированного клапана составляет 4— 8%. Первичный ИЭ -- менее частый вариант (1/3 всех случаев), возникает на не измененных клапанах сердца. В н. вр. отмечена четкая тенденция к увеличению первичного ИЭ (до 12 случаев). Патогенез ИЭ 3 ведущих фактора: • бактериемия и вирулентность микроба; • повреждение эндотелия; • ослабление (нарушение) защиты макроорганизма на фоне сопутствующей патологии
 Патогенетически значимые процессы в организме при ИЭ : • поступление микроба в кровяное русло с: развитием эпизодов бактериемии, появлением симптоматики (усталость, анемия, снижение массы тела и аппетита, лихорадка), метастатической инфекции и увеличением размеров селезенки (вследствие удаления микробов из крови ее ретикуло-эндотелиальной системой); • локальное развитие микробно-тромботических вегетаций (этому предшествует изменение ткани клапанов и формирование пристеночного эндокардита) на клапанах и эндокарде желудочков и предсердий сердца и нарушение функционирования сердца (абсцессы фиброзного кольца клапана и его перфорация); • отрыв фрагментов микробных вегетаций (размер эмболов может быть различным) из правых или левых камер сердца с развитием эмболий и последующих септических инфарктов; • одновременное присутствие в системе кровотока фиксированных на клапанах сердца антигена микроба и антител к нему приводит к стимуляции иммунной системы (клеточного и гуморального иммунитета ): повышается титр антител к микробам, формируются ЦИК (содержащие иммуноглобулины -- Ig. G , Ig. A , Ig. M и комплемент), которые откладываются в разных органах и тканях, повреждая их. Впоследствии формируются нефрит, миокардит, васкулит, артрит. Только при поздней диагностике ИЭ и отсутствии адекватной АБ- терапии выявляется клиника генерализованного сепсиса.
Патогенетически значимые процессы в организме при ИЭ : • поступление микроба в кровяное русло с: развитием эпизодов бактериемии, появлением симптоматики (усталость, анемия, снижение массы тела и аппетита, лихорадка), метастатической инфекции и увеличением размеров селезенки (вследствие удаления микробов из крови ее ретикуло-эндотелиальной системой); • локальное развитие микробно-тромботических вегетаций (этому предшествует изменение ткани клапанов и формирование пристеночного эндокардита) на клапанах и эндокарде желудочков и предсердий сердца и нарушение функционирования сердца (абсцессы фиброзного кольца клапана и его перфорация); • отрыв фрагментов микробных вегетаций (размер эмболов может быть различным) из правых или левых камер сердца с развитием эмболий и последующих септических инфарктов; • одновременное присутствие в системе кровотока фиксированных на клапанах сердца антигена микроба и антител к нему приводит к стимуляции иммунной системы (клеточного и гуморального иммунитета ): повышается титр антител к микробам, формируются ЦИК (содержащие иммуноглобулины -- Ig. G , Ig. A , Ig. M и комплемент), которые откладываются в разных органах и тканях, повреждая их. Впоследствии формируются нефрит, миокардит, васкулит, артрит. Только при поздней диагностике ИЭ и отсутствии адекватной АБ- терапии выявляется клиника генерализованного сепсиса.
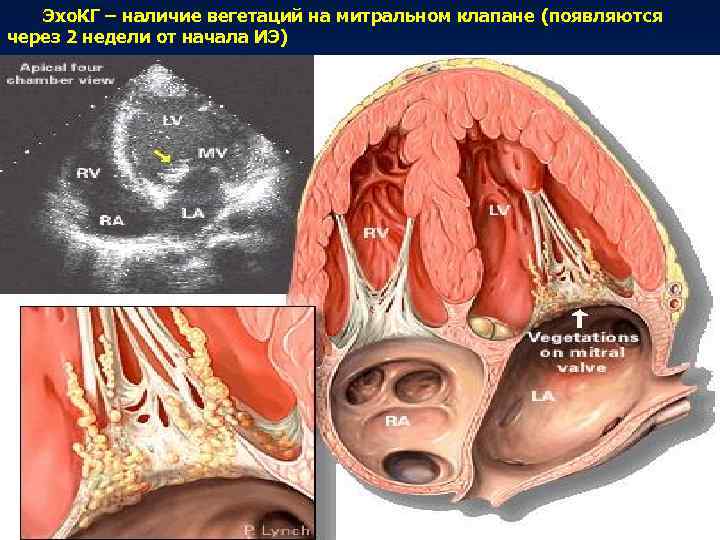
 Эхо. КГ – наличие вегетаций на митральном клапане (появляются через 2 недели от начала ИЭ)
Эхо. КГ – наличие вегетаций на митральном клапане (появляются через 2 недели от начала ИЭ)
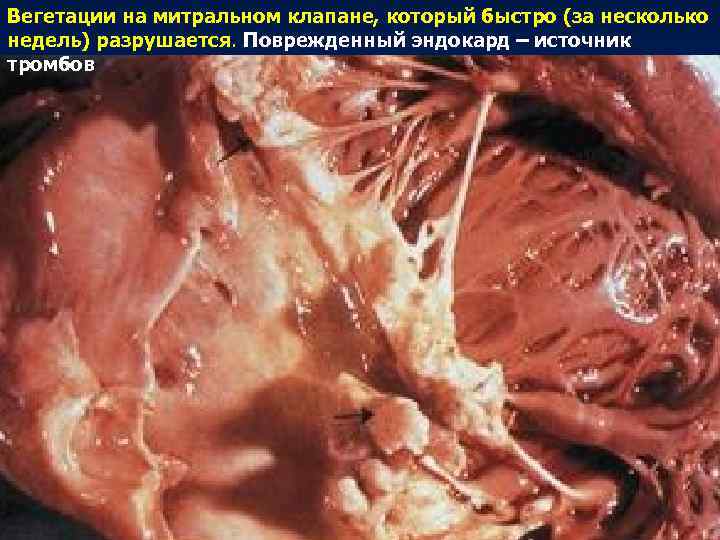
 Вегетации на митральном клапане, который быстро (за несколько недель) разрушается. Поврежденный эндокард – источник тромбов
Вегетации на митральном клапане, который быстро (за несколько недель) разрушается. Поврежденный эндокард – источник тромбов
 4 патогенетические фазы ИЭ в организме: • доклиническая — имеется патогенная инфекция в организме, изменена реактивность эндокарда, формируется интерстициальный вальвулит и тромботические вегетации на клапанах; • инфекционно-токсическая (чаще имеются лишь признаки неспецифической инфекции и изменения сердечно-сосудистой системы) — бактериальное поражение клапанов с микробными тромботическими вегетациями (может появиться шум в сердце, если ранее не было порока сердца), эндокардит с бактериемией, лихорадкой, тромбоэмболиями, инфарктами, абсцессами внутренних органов. Нередко больные в эту фазу «лечат» себя сами от ОРВИ, гриппа или других болезней; • иммунно-воспалительная ( с развернутой клиникой ИЭ) — формируется иммунная генерализация процесса (развитие иммунокомплексной патологии с откладыванием иммунных комплексов в разных тканях и ораганах) с экстракардиальными проявлениями (иммунокомплексный нефрит, миокардит, гепатит, синовит), поражениями легких (инфаркт с пневмонией), ЦНС (менингоэнцефалит), крови, костного мозга (панцитопения, лейкемоидные реакции) и мелких артерий с развитием некроза (узелки ослера); • дистрофическая — тяжелые, необратимые, дистрофические изменения во внутренних органах и формирование их функциональной недостаточности (например, прогрессирует ХСН на фоне сформировавшегося порока сердца или формируется ХПН).
4 патогенетические фазы ИЭ в организме: • доклиническая — имеется патогенная инфекция в организме, изменена реактивность эндокарда, формируется интерстициальный вальвулит и тромботические вегетации на клапанах; • инфекционно-токсическая (чаще имеются лишь признаки неспецифической инфекции и изменения сердечно-сосудистой системы) — бактериальное поражение клапанов с микробными тромботическими вегетациями (может появиться шум в сердце, если ранее не было порока сердца), эндокардит с бактериемией, лихорадкой, тромбоэмболиями, инфарктами, абсцессами внутренних органов. Нередко больные в эту фазу «лечат» себя сами от ОРВИ, гриппа или других болезней; • иммунно-воспалительная ( с развернутой клиникой ИЭ) — формируется иммунная генерализация процесса (развитие иммунокомплексной патологии с откладыванием иммунных комплексов в разных тканях и ораганах) с экстракардиальными проявлениями (иммунокомплексный нефрит, миокардит, гепатит, синовит), поражениями легких (инфаркт с пневмонией), ЦНС (менингоэнцефалит), крови, костного мозга (панцитопения, лейкемоидные реакции) и мелких артерий с развитием некроза (узелки ослера); • дистрофическая — тяжелые, необратимые, дистрофические изменения во внутренних органах и формирование их функциональной недостаточности (например, прогрессирует ХСН на фоне сформировавшегося порока сердца или формируется ХПН).
 Клинические симптомы ИЭ -- результат: • интоксикации (из-за инфекции); • локального внутрисердечного инфекционного процесса и его осложнений (перфорация клапанов, разрыв хорд, межжелудочковой перегородки, сосочковых мышц); • нарушения гемодинамики (из-за поражения клапанов); • специфических осложнений (васкулиты, тромбоэмболии , септические эмболизации фрагментами вегетаций в разные органы); • постоянной бактериемией с отсевами и формированием периферических фокусов; • формирования ЦИК, их отложения в разных органах (и их заболевания).
Клинические симптомы ИЭ -- результат: • интоксикации (из-за инфекции); • локального внутрисердечного инфекционного процесса и его осложнений (перфорация клапанов, разрыв хорд, межжелудочковой перегородки, сосочковых мышц); • нарушения гемодинамики (из-за поражения клапанов); • специфических осложнений (васкулиты, тромбоэмболии , септические эмболизации фрагментами вегетаций в разные органы); • постоянной бактериемией с отсевами и формированием периферических фокусов; • формирования ЦИК, их отложения в разных органах (и их заболевания).
 Варианты начала ИЭ: • по типу острого инфекционного заболевания ( нередко как бы среди полного здоровья и без причины); • постепенное (типичное) начало (чаще при вторичном ИЭ на фоне поражения клапанов); • появление немотивированных тромбоэмболий (в мозг, почки, селезенку), вследствие чего больные обращаются к разным врачам (психиатру, невропатологу, нефрологу, хирургу); • появление симптомов диффузного гломерулонефрита (гематурия, протеинурия, отеки, повышение АД).
Варианты начала ИЭ: • по типу острого инфекционного заболевания ( нередко как бы среди полного здоровья и без причины); • постепенное (типичное) начало (чаще при вторичном ИЭ на фоне поражения клапанов); • появление немотивированных тромбоэмболий (в мозг, почки, селезенку), вследствие чего больные обращаются к разным врачам (психиатру, невропатологу, нефрологу, хирургу); • появление симптомов диффузного гломерулонефрита (гематурия, протеинурия, отеки, повышение АД).
 Ведущие классические клинические синдромы ИЭ: • инфекционно-токсический — непостоянная лихорадка, ночная потливость, головная боль, общее недомогание и слабость (практически постоянно), изменения кожных покровов, снижение трудоспособности, артралгии и артриты, анорексия; • поражения сердца — повреждение эндокарда (формирование пороков, потом появление симптомов ЛЖ и ПЖ недостаточности), миокарда вследствие распространения инфекции (возможен эмболический ИМ) и нарушения проводимости сердца, вплоть до развития полной АВ блокады (из-за поражения проводящей системы); • поражения сосудов -- васкулиты, в том числе и тромбоэмболические поражения (мозга, миокарда, селезенки, почек, кишечника). Инфекционные эмболы могут приводить к формированию абсцессов, воспалению мозговых оболочек, миокарда и почек; • поражения почек (инфаркт, воспаление клубочков — диффузный нефрит; протеинурия, гематурия, почечная недостаточность); • поражения селезенки и печени (гепатолиенальный); церебральный (от астено-вегетативных изменений до менингоэнцефалита); • ишемический (или с доминированием СН); • кардиогепаторенальный; • поражение кожи и глаз; • лабораторный (острофазовые сдвиги, (+) культура крови).
Ведущие классические клинические синдромы ИЭ: • инфекционно-токсический — непостоянная лихорадка, ночная потливость, головная боль, общее недомогание и слабость (практически постоянно), изменения кожных покровов, снижение трудоспособности, артралгии и артриты, анорексия; • поражения сердца — повреждение эндокарда (формирование пороков, потом появление симптомов ЛЖ и ПЖ недостаточности), миокарда вследствие распространения инфекции (возможен эмболический ИМ) и нарушения проводимости сердца, вплоть до развития полной АВ блокады (из-за поражения проводящей системы); • поражения сосудов -- васкулиты, в том числе и тромбоэмболические поражения (мозга, миокарда, селезенки, почек, кишечника). Инфекционные эмболы могут приводить к формированию абсцессов, воспалению мозговых оболочек, миокарда и почек; • поражения почек (инфаркт, воспаление клубочков — диффузный нефрит; протеинурия, гематурия, почечная недостаточность); • поражения селезенки и печени (гепатолиенальный); церебральный (от астено-вегетативных изменений до менингоэнцефалита); • ишемический (или с доминированием СН); • кардиогепаторенальный; • поражение кожи и глаз; • лабораторный (острофазовые сдвиги, (+) культура крови).
 Частые варианты лихорадки: • внезапное повышение температуры до 40 O C по типу острого инфекционного заболевания ( характерно для стафилококкового ИЭ) с лихорадкой гектического типа. Определяются: озноб — ее «спутник» (частый, но не постоянный симптом), прострация, слабость, разбитость, артралгии, интенсивное проффузное потоотделение; • субфебрильное повышение температуры с волнообразной лихорадкой (сопровождающейся неадекватной профузной потливостью после понижения температуры и выраженными ознобами при повышении температуры). Температура повышается на несколько дней (и даже часов). Это более характерно для вторичного ИЭ или стрептококкового. На фоне повышения температуры прощупываются увеличенные печень и «мягкая» селезенка; • безлихорадочное течение (в 15% случаев) -- у пожилых больных с тяжелой ХСН на фоне старых пороков сердца или хронической патологией почек с выраженной ХПН или при иммунодефицитных состояниях. • 2 -3 недели повышенная температура тела (38 -39 O C ), потом 1 -2 недели нормальная; • температурные «свечи» до 40 O C на фоне постоянного субфебрилитета в течение 1 -2 недель; • длящееся 1 -2 суток повышение температуры до 39 -40 O C на фоне нормальной или субфебрильной.
Частые варианты лихорадки: • внезапное повышение температуры до 40 O C по типу острого инфекционного заболевания ( характерно для стафилококкового ИЭ) с лихорадкой гектического типа. Определяются: озноб — ее «спутник» (частый, но не постоянный симптом), прострация, слабость, разбитость, артралгии, интенсивное проффузное потоотделение; • субфебрильное повышение температуры с волнообразной лихорадкой (сопровождающейся неадекватной профузной потливостью после понижения температуры и выраженными ознобами при повышении температуры). Температура повышается на несколько дней (и даже часов). Это более характерно для вторичного ИЭ или стрептококкового. На фоне повышения температуры прощупываются увеличенные печень и «мягкая» селезенка; • безлихорадочное течение (в 15% случаев) -- у пожилых больных с тяжелой ХСН на фоне старых пороков сердца или хронической патологией почек с выраженной ХПН или при иммунодефицитных состояниях. • 2 -3 недели повышенная температура тела (38 -39 O C ), потом 1 -2 недели нормальная; • температурные «свечи» до 40 O C на фоне постоянного субфебрилитета в течение 1 -2 недель; • длящееся 1 -2 суток повышение температуры до 39 -40 O C на фоне нормальной или субфебрильной.
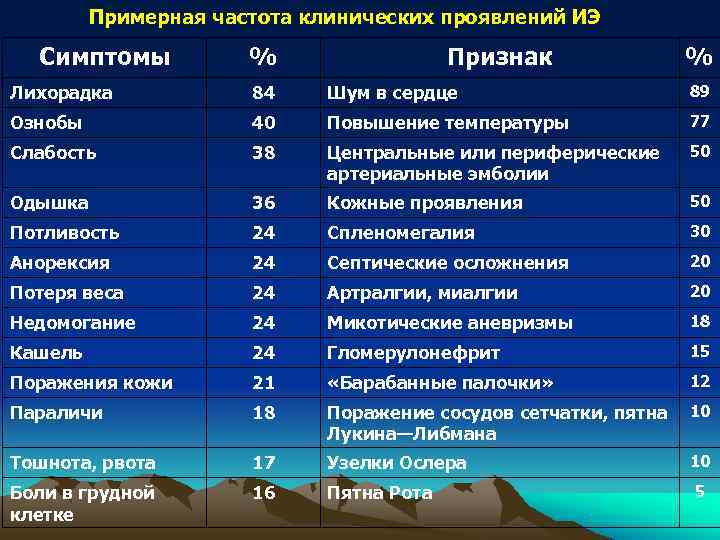
 Примерная частота клинических проявлений ИЭ Симптомы % Признак % Лихорадка 84 Шум в сердце 89 Ознобы 40 Повышение температуры 77 Слабость 38 Центральные или периферические 50 артериальные эмболии Одышка 36 Кожные проявления 50 Потливость 24 Спленомегалия 30 Анорексия 24 Септические осложнения 20 Потеря веса 24 Артралгии, миалгии 20 Недомогание 24 Микотические аневризмы 18 Кашель 24 Гломерулонефрит 15 Поражения кожи 21 «Барабанные палочки» 12 Параличи 18 Поражение сосудов сетчатки, пятна 10 Лукина—Либмана Тошнота, рвота 17 Узелки Ослера 10 Боли в грудной 16 Пятна Рота 5 клетке
Примерная частота клинических проявлений ИЭ Симптомы % Признак % Лихорадка 84 Шум в сердце 89 Ознобы 40 Повышение температуры 77 Слабость 38 Центральные или периферические 50 артериальные эмболии Одышка 36 Кожные проявления 50 Потливость 24 Спленомегалия 30 Анорексия 24 Септические осложнения 20 Потеря веса 24 Артралгии, миалгии 20 Недомогание 24 Микотические аневризмы 18 Кашель 24 Гломерулонефрит 15 Поражения кожи 21 «Барабанные палочки» 12 Параличи 18 Поражение сосудов сетчатки, пятна 10 Лукина—Либмана Тошнота, рвота 17 Узелки Ослера 10 Боли в грудной 16 Пятна Рота 5 клетке
 Большие клинические проявления ИЭ Проявле- Анамнез Осмотр Обследования Системная Лихорадка, ознобы, пот- Повышение темпе- Анемия, инфекция ливость, недомогание, ратуры тела, похуде- лейкоцитоз, головная боль, снижение ние, астения, спле- повышение СОЭ. аппетита и веса, боли в номегалия Позитивная спине суставах. Источник культура крови, ИЭ: ротоглотка, кожа, изменения мочевые пути, ЛС, нозо- спинномозговой комиальная бактериемия жидкости Внутрисо- Одышка, боли в грудной Шумы на сердце или Гематурия, Эхо. КГ, судистые клетке или животе, проявления СН, пете- Рентге-нография пораже-ния локальная слабость, хии на коже, слизис- легких, КТ холодные и болезненные той, пятна Рота, печени, селе- конечности узелки Ослера, пятна зенки, легких, Джэнуэя, микотичес- мозга; кие аневризмы, ише- гистология, мия или инфаркт культура эмбола органов Иммунные Артралгия, миалгия, Апртриты, симп-томы Протеинурия, реакции тендосиновиит ХПН, сосу-дистые гемаурия, уре- феномены, мия, ацидоз, рост баоабанные палочки J-глобу-линов, РФ, ЦИК
Большие клинические проявления ИЭ Проявле- Анамнез Осмотр Обследования Системная Лихорадка, ознобы, пот- Повышение темпе- Анемия, инфекция ливость, недомогание, ратуры тела, похуде- лейкоцитоз, головная боль, снижение ние, астения, спле- повышение СОЭ. аппетита и веса, боли в номегалия Позитивная спине суставах. Источник культура крови, ИЭ: ротоглотка, кожа, изменения мочевые пути, ЛС, нозо- спинномозговой комиальная бактериемия жидкости Внутрисо- Одышка, боли в грудной Шумы на сердце или Гематурия, Эхо. КГ, судистые клетке или животе, проявления СН, пете- Рентге-нография пораже-ния локальная слабость, хии на коже, слизис- легких, КТ холодные и болезненные той, пятна Рота, печени, селе- конечности узелки Ослера, пятна зенки, легких, Джэнуэя, микотичес- мозга; кие аневризмы, ише- гистология, мия или инфаркт культура эмбола органов Иммунные Артралгия, миалгия, Апртриты, симп-томы Протеинурия, реакции тендосиновиит ХПН, сосу-дистые гемаурия, уре- феномены, мия, ацидоз, рост баоабанные палочки J-глобу-линов, РФ, ЦИК
 4 клинико-лабораторных синдрома ИЭ: • токсико-септический ( у ~90% больных): лихорадка (85%), потливость (58%), потеря веса (50%), ознобы (45%), головная боль, апатия (может быть симптом инфекционно- токсической энцефалопатии) плюс органные септические поражения — гепатит (25%), пневмония (15%), спленомегалия (15%), менингит (2%) и абсцессы внутренних органов (2%); • иммунный дисбаланс (у 60% больных): лейкопения (50%), нарушения клеточно-гуморального иммунитета, уменьшение Т- и В-лимфоцитов, повышение Ig. G, Ig. A; • тромбоэмболические осложнения (у трети больных) — в мозг (12%), легкие (12%), почки (9%), селезенку (6%) и мезентериальные артерии (3%); • иммунокомплексные поражения внутренних органов (у 70% больных) — артриты, артралгии, гломерулонефриты (45%), миокардит (50%), полисерозиты (25%) (плеврит, перикардит).
4 клинико-лабораторных синдрома ИЭ: • токсико-септический ( у ~90% больных): лихорадка (85%), потливость (58%), потеря веса (50%), ознобы (45%), головная боль, апатия (может быть симптом инфекционно- токсической энцефалопатии) плюс органные септические поражения — гепатит (25%), пневмония (15%), спленомегалия (15%), менингит (2%) и абсцессы внутренних органов (2%); • иммунный дисбаланс (у 60% больных): лейкопения (50%), нарушения клеточно-гуморального иммунитета, уменьшение Т- и В-лимфоцитов, повышение Ig. G, Ig. A; • тромбоэмболические осложнения (у трети больных) — в мозг (12%), легкие (12%), почки (9%), селезенку (6%) и мезентериальные артерии (3%); • иммунокомплексные поражения внутренних органов (у 70% больных) — артриты, артралгии, гломерулонефриты (45%), миокардит (50%), полисерозиты (25%) (плеврит, перикардит).
 Классификация ИЭ Критерий Возможные варианты Этиология Бактериальный, вирусный, грибковый Патогенетическая фаза Инфекционно-токсическая, иммунно-воспалительная, дистрофическая Характеристика течения Острый (<2 месяцев), подострый (>2 месяцев и <1 года), рецидивирующий после излечения и вылеченный Клинико- Первичный, вторичный морфологическая форма Достоверность Явный, подозрительный или диагностики возможный (+) Стадии (клапанного порока, СН); осложнения
Классификация ИЭ Критерий Возможные варианты Этиология Бактериальный, вирусный, грибковый Патогенетическая фаза Инфекционно-токсическая, иммунно-воспалительная, дистрофическая Характеристика течения Острый (<2 месяцев), подострый (>2 месяцев и <1 года), рецидивирующий после излечения и вылеченный Клинико- Первичный, вторичный морфологическая форма Достоверность Явный, подозрительный или диагностики возможный (+) Стадии (клапанного порока, СН); осложнения
 Осложнения ИЭ (чаще встречаются при остром варианте): • сердечные — повреждение (разрушение) АК и МК (или тканей возле клапанов с развитием абсцессов и фистул); развитие стеноза клапана в ходе заживления; разрывы хорд или сосочковых мышц с формированием ОЛЖН (вплоть до ОЛ), СН (главная причина смерти); абсцессы миокарда (с их разрывом, перфорацией межжелудочковой перегородки и тампонадой сердца); микотические аневризмы (протекающие часто без симптоматики); нарушения ритма и проводимости сердца (из-за поражения около клапанных структур); • внесердечные — системные тромбозы и эмболии , вызывающие инсульт, инфаркт почек, селезенки и ишемию конечностей (самые частые внесердечные осложнения, при остром ИЭ они выявляются у 60% больных), септический шок (бактериемия) и ДВС-синдром; микотические аневризмы крупных и средних артерий (чаще, в 20% случаев при подостром ИЭ); поражение клубочков почек вследствие откладывания ЦИК (с формированием ОПН или ХПН); абсцессы легких. Тромбоэмболии вегетациями могут быть причиной появления: симптоматики со стороны ЦНС, болей в легких, животе или конечностях. К осложнениям (следствиям закупорки артерий) относят: ишемию мозга, конечностей, инфаркт кишечника и мелкие изменения кожи (чаще узелки Ослера, пятна Джейнуэя и Рота). • рецидивирование ИЭ.
Осложнения ИЭ (чаще встречаются при остром варианте): • сердечные — повреждение (разрушение) АК и МК (или тканей возле клапанов с развитием абсцессов и фистул); развитие стеноза клапана в ходе заживления; разрывы хорд или сосочковых мышц с формированием ОЛЖН (вплоть до ОЛ), СН (главная причина смерти); абсцессы миокарда (с их разрывом, перфорацией межжелудочковой перегородки и тампонадой сердца); микотические аневризмы (протекающие часто без симптоматики); нарушения ритма и проводимости сердца (из-за поражения около клапанных структур); • внесердечные — системные тромбозы и эмболии , вызывающие инсульт, инфаркт почек, селезенки и ишемию конечностей (самые частые внесердечные осложнения, при остром ИЭ они выявляются у 60% больных), септический шок (бактериемия) и ДВС-синдром; микотические аневризмы крупных и средних артерий (чаще, в 20% случаев при подостром ИЭ); поражение клубочков почек вследствие откладывания ЦИК (с формированием ОПН или ХПН); абсцессы легких. Тромбоэмболии вегетациями могут быть причиной появления: симптоматики со стороны ЦНС, болей в легких, животе или конечностях. К осложнениям (следствиям закупорки артерий) относят: ишемию мозга, конечностей, инфаркт кишечника и мелкие изменения кожи (чаще узелки Ослера, пятна Джейнуэя и Рота). • рецидивирование ИЭ.
 Общий анализ крови: • умеренная гипохромная (чаще железодефицитная) анемия ( Hb <90 г/л) у ~80% больных, усиливающаяся с прогрессированием ИЭ (из-за наличия гемолитического фактора и почечной недостаточности, угнетающих кроветворение); пойкилоцитоз, анизоцитоз, ретикулоцитоз, базофильная зернистость эритроцитов и падение уровня сывороточного железа (в 13 случаев); • число лейкоцитов варьирует: может быть в норме (но со сдвигом влево) или уменьшаться или - чаще (в 70%) увеличиваться (обычно в инфекционно- токсической фазе, почти всегда при остром или стафилококковом ИЭ, при развитии осложнений). Нередко лейкоцитоз сменяется лейкопенией (до 3 ∙ 109/л); • повышена СОЭ в 90% случаев (в различной степени, иногда до 80 мм/час) и может оставаться высокой даже через несколько недель после успешной терапии АБ; Биохимический анализ крови: • диспротеинемия , положительные осадочные пробы, могут повышаться билирубин и СРП (у 1/4 больных). Рост уровня мочевины и креатинина указывают на поражение почек; • рост сывороточных Ig и титр ЦИК (у 80% больных), особенно при подостром ИЭ; • возможна ложноположительная RW (из-за изменения белкового спектра сыворотки) и положительный ревматоидный фактор (у трети больных с подострым ИЭ) за счет антигенной стимуляции организма из вегетаций.
Общий анализ крови: • умеренная гипохромная (чаще железодефицитная) анемия ( Hb <90 г/л) у ~80% больных, усиливающаяся с прогрессированием ИЭ (из-за наличия гемолитического фактора и почечной недостаточности, угнетающих кроветворение); пойкилоцитоз, анизоцитоз, ретикулоцитоз, базофильная зернистость эритроцитов и падение уровня сывороточного железа (в 13 случаев); • число лейкоцитов варьирует: может быть в норме (но со сдвигом влево) или уменьшаться или - чаще (в 70%) увеличиваться (обычно в инфекционно- токсической фазе, почти всегда при остром или стафилококковом ИЭ, при развитии осложнений). Нередко лейкоцитоз сменяется лейкопенией (до 3 ∙ 109/л); • повышена СОЭ в 90% случаев (в различной степени, иногда до 80 мм/час) и может оставаться высокой даже через несколько недель после успешной терапии АБ; Биохимический анализ крови: • диспротеинемия , положительные осадочные пробы, могут повышаться билирубин и СРП (у 1/4 больных). Рост уровня мочевины и креатинина указывают на поражение почек; • рост сывороточных Ig и титр ЦИК (у 80% больных), особенно при подостром ИЭ; • возможна ложноположительная RW (из-за изменения белкового спектра сыворотки) и положительный ревматоидный фактор (у трети больных с подострым ИЭ) за счет антигенной стимуляции организма из вегетаций.
 Клинические критерии высокого подозрения на ИЭ: • новое повреждение клапана или появление шума недостаточности клапана; • сепсис неясного генеза; • гематурия или инфаркт почек; • лихорадка (+) : наличие инфекционного материала в сердце или других его болезней, предрасполагающих к ИЭ; появление желудочковых нарушений ритма, проводимости или симптомов СН; • положительные результаты посевов крови (если микроб — типичный для ИЭ); • кожные симптомы (Ослера, Джейнуэя) и глазные (Рота); • многофокусная либо быстро изменяющаяся инфильтрация в легких (ИЭ правых отделов сердца); • периферические абсцессы (почки, селезенка и др. ); • недавняя манипуляция, предрасполагающая к бактериемии. В последующем проводится Эхо. КГ для верификации диагноза ИЭ.
Клинические критерии высокого подозрения на ИЭ: • новое повреждение клапана или появление шума недостаточности клапана; • сепсис неясного генеза; • гематурия или инфаркт почек; • лихорадка (+) : наличие инфекционного материала в сердце или других его болезней, предрасполагающих к ИЭ; появление желудочковых нарушений ритма, проводимости или симптомов СН; • положительные результаты посевов крови (если микроб — типичный для ИЭ); • кожные симптомы (Ослера, Джейнуэя) и глазные (Рота); • многофокусная либо быстро изменяющаяся инфильтрация в легких (ИЭ правых отделов сердца); • периферические абсцессы (почки, селезенка и др. ); • недавняя манипуляция, предрасполагающая к бактериемии. В последующем проводится Эхо. КГ для верификации диагноза ИЭ.
 Критерии ИЭ университета Дьюка (США, 1994): • патологические (морфологические) — положительный посев крови из 2 -х раздельных проб (либо гистологическое выявление микроба в вегетациях или во внутрисердечных абсцессах); патологические повреждения (вегетации или абсцессы внутри сердца, подтвержденные гистологически и указывающие на активный эндокардит); • «большие» клинические критерии — в 2 -х пробах (взятых с более чем 12 -ч интервалом) или в трех пробах (с интервалами >1 ч) присутствует устойчивая позитивная культура крови (выявлены типичные микробные возбудители ИЭ, доказательства поражения эндокарда (на Эхо. КГ) — подвижные вегетации на клапанах, абсцесс, повреждение искусственного клапана, новая и быстро нарастающая клапанная регургитация; • «малые» клинические критерии — наличие предрасполагающих факторов (патология сердца — приобретенные и врожденные пороки или в/в введение наркотиков); лихорадка с температурой тела >38 O C ; патологические сосудистые проявлени (эмболии больших aртерий, инфицированные инфаркты легких, микотические аневризмы, внутричерепные кровоизлияния или в коньюктиву, пятна Джэнуэя); патологические иммунологические феномены (гломеролонефрит, узелки Ослера, пятна Рота, ревматоидный фактор); увеличение размеров селезенки; наличие анемии;
Критерии ИЭ университета Дьюка (США, 1994): • патологические (морфологические) — положительный посев крови из 2 -х раздельных проб (либо гистологическое выявление микроба в вегетациях или во внутрисердечных абсцессах); патологические повреждения (вегетации или абсцессы внутри сердца, подтвержденные гистологически и указывающие на активный эндокардит); • «большие» клинические критерии — в 2 -х пробах (взятых с более чем 12 -ч интервалом) или в трех пробах (с интервалами >1 ч) присутствует устойчивая позитивная культура крови (выявлены типичные микробные возбудители ИЭ, доказательства поражения эндокарда (на Эхо. КГ) — подвижные вегетации на клапанах, абсцесс, повреждение искусственного клапана, новая и быстро нарастающая клапанная регургитация; • «малые» клинические критерии — наличие предрасполагающих факторов (патология сердца — приобретенные и врожденные пороки или в/в введение наркотиков); лихорадка с температурой тела >38 O C ; патологические сосудистые проявлени (эмболии больших aртерий, инфицированные инфаркты легких, микотические аневризмы, внутричерепные кровоизлияния или в коньюктиву, пятна Джэнуэя); патологические иммунологические феномены (гломеролонефрит, узелки Ослера, пятна Рота, ревматоидный фактор); увеличение размеров селезенки; наличие анемии;
 изменения на Эхо. КГ, характерные для ИЭ, но не отвечающие «большим» критериям; микробиологические доказательства позитивной культуры крови (выявлены микробы иные, не те, что названы выше); дополнительные лабораторные критерии — увеличение СОЭ (>30 мм/час), лейкоцитоз со сдвигом влево (или лейкопения), положительный CРП. В пользу достоверного ИЭ будут свидетельствовать: • 2 «больших» критерия (чаще — в 60% случаев), • либо 1 «большой» и 3 «малых» , • либо 5 «малых» критериев.
изменения на Эхо. КГ, характерные для ИЭ, но не отвечающие «большим» критериям; микробиологические доказательства позитивной культуры крови (выявлены микробы иные, не те, что названы выше); дополнительные лабораторные критерии — увеличение СОЭ (>30 мм/час), лейкоцитоз со сдвигом влево (или лейкопения), положительный CРП. В пользу достоверного ИЭ будут свидетельствовать: • 2 «больших» критерия (чаще — в 60% случаев), • либо 1 «большой» и 3 «малых» , • либо 5 «малых» критериев.
 ИЭ должен подозреваться у больного: • со значительным шумом в сердце и повышением температуры на протяжении целой недели и больше; • без шумов в сердце, но с постоянно повышенной температурой, если ранее ему в/в вводились ЛС; • леченного АБ с положительной динамикой симптомов (спадом температуры и снижением недомогания), если после прекращения терапии АБ они возобновляются; • с появлением либо усилением шума в сердце на фоне лечения АБ (или после окончания курса).
ИЭ должен подозреваться у больного: • со значительным шумом в сердце и повышением температуры на протяжении целой недели и больше; • без шумов в сердце, но с постоянно повышенной температурой, если ранее ему в/в вводились ЛС; • леченного АБ с положительной динамикой симптомов (спадом температуры и снижением недомогания), если после прекращения терапии АБ они возобновляются; • с появлением либо усилением шума в сердце на фоне лечения АБ (или после окончания курса).
 ИЭ дифференцируют с: абсцессом мозга или воспалением мозговых оболочек, инсультом (особенно у молодых лиц), мозговым кровотечением с лихорадкой, рядом ДБСТ, ОРЛ, ЛНГ, воспалением почечных клубочков, ИМ, перикардитом, ТВС и септическим ИМ. Чаще проводят дифференциальный диагноз ИЭ с • ОРЛ (особенно в период повторной атаки), • СКВ , особенно на фоне наличия сыпи, артралгий и миалгий (точнее, с сопутствующим ей волчаночным эндокардитом, он же — острый абактериальный бородавчатый эндокардит Либмана— Сакса, вследствие образования антител к эндотелию); • УПА. Реже — снеспецифическим аортоаортитом, злокачественными опухолями (раком толстой кишки и поджелудочной железы; «скрытыми» гипернефромой и лимфогранулематозом) и миеломной болезнью, сопровождающимися высокой лихорадкой.
ИЭ дифференцируют с: абсцессом мозга или воспалением мозговых оболочек, инсультом (особенно у молодых лиц), мозговым кровотечением с лихорадкой, рядом ДБСТ, ОРЛ, ЛНГ, воспалением почечных клубочков, ИМ, перикардитом, ТВС и септическим ИМ. Чаще проводят дифференциальный диагноз ИЭ с • ОРЛ (особенно в период повторной атаки), • СКВ , особенно на фоне наличия сыпи, артралгий и миалгий (точнее, с сопутствующим ей волчаночным эндокардитом, он же — острый абактериальный бородавчатый эндокардит Либмана— Сакса, вследствие образования антител к эндотелию); • УПА. Реже — снеспецифическим аортоаортитом, злокачественными опухолями (раком толстой кишки и поджелудочной железы; «скрытыми» гипернефромой и лимфогранулематозом) и миеломной болезнью, сопровождающимися высокой лихорадкой.
 АБ терапия ИЭ -- должна быть: • этиотропной (по возможности), иметь вид монотерапии (направлена на конкретного микроба) и начинаться максимально рано (в лечении наиболее значимы первые 2 недели); • бактериостатические АБ не эффективны , - микроб находится ( «замурован» ) в слоях фибрина эндокардиальных вегетаций и отчасти защищен от воздействия АБ. Эти АБ могут использоваться только в конце лечения, если возникает необходимость в смене ЛС; • агрессивной (не агрессивное лечение не эффективно) — парентеральной (в/в, в/м), частой (чтобы микроб не размножался в промежутках между введениями АБ), длительной, с высокой дозой бактерицидного АБ. Максимальная бактерицидная концентрация АБ достигается лишь с помощью больших доз. Успешность АБ-терапии требует постоянно высокого уровня АБ на протяжении 4— 6 недель; • проводится с учетом минимальной подавляющей концентрации АБ, минимальной бактерицидной концентрации и максимального разведения сыворотки, которая убивает 99, 9% бактерий; • продолжительной — лечение АБ проводят до полной нормализации показателей (как правило, не менее 1, 5 мес). При поздно начатом лечении его время удлиняется (>2, 5 ме); • зависящей от вида микроба и его чувствительности (и резистентности) к АБ.
АБ терапия ИЭ -- должна быть: • этиотропной (по возможности), иметь вид монотерапии (направлена на конкретного микроба) и начинаться максимально рано (в лечении наиболее значимы первые 2 недели); • бактериостатические АБ не эффективны , - микроб находится ( «замурован» ) в слоях фибрина эндокардиальных вегетаций и отчасти защищен от воздействия АБ. Эти АБ могут использоваться только в конце лечения, если возникает необходимость в смене ЛС; • агрессивной (не агрессивное лечение не эффективно) — парентеральной (в/в, в/м), частой (чтобы микроб не размножался в промежутках между введениями АБ), длительной, с высокой дозой бактерицидного АБ. Максимальная бактерицидная концентрация АБ достигается лишь с помощью больших доз. Успешность АБ-терапии требует постоянно высокого уровня АБ на протяжении 4— 6 недель; • проводится с учетом минимальной подавляющей концентрации АБ, минимальной бактерицидной концентрации и максимального разведения сыворотки, которая убивает 99, 9% бактерий; • продолжительной — лечение АБ проводят до полной нормализации показателей (как правило, не менее 1, 5 мес). При поздно начатом лечении его время удлиняется (>2, 5 ме); • зависящей от вида микроба и его чувствительности (и резистентности) к АБ.
 Зеленящий стрептококк (фон: неизмененные клапаны, неосложненное течение, больные моложе 65 лет, слух и функция почек не нарушены). Вводят: малотоксичный, но «жесткий» бензилпенициллин в/в (иногда в/м), дробно (через 6 ч) по 12— 20 млн. ЕД/сут на протяжении 4 -х недель или цефтриаксон (2 г/сут, в/м или в/в) + гентамицин (альтернатива — бруломицин, гарамицин) в/м или в/в, 2 - 3 р/сут с суммарной суточной дозой 1, 5 -3 мг/кг массы тела больного (максимальная — 240 мг/сут) в течение 2 -4 недель. У больных ИЭ натуральных клапанов старше 65 лет или с повреждением почек или VIII нерва – проводится только терапия бензилпенициллином в течение 4 недель (без гентамицина). Если зеленящий стрептококк высокочувствителен к пенициллину, то последний — АБ выбора. После ответа на данное лечение (нормализация температуры) больной может быть выписан из больницы и получать цефтриаксон (по 2 г, 1 р/сут) в течение 4 недель. При относительной резистентности зеленящего стрептококка к бензилпенициллину (минимальная подавляющая концентрация -- МПК находится в интервале 0, 1— 0, 5 мг/мл) вводят: цефазолин (в/в по 2 г, каждые 6— 8 ч в течение 4 недель), ампициллин (в/в каждые 4 ч, в суточной дозе 8— 12 г).
Зеленящий стрептококк (фон: неизмененные клапаны, неосложненное течение, больные моложе 65 лет, слух и функция почек не нарушены). Вводят: малотоксичный, но «жесткий» бензилпенициллин в/в (иногда в/м), дробно (через 6 ч) по 12— 20 млн. ЕД/сут на протяжении 4 -х недель или цефтриаксон (2 г/сут, в/м или в/в) + гентамицин (альтернатива — бруломицин, гарамицин) в/м или в/в, 2 - 3 р/сут с суммарной суточной дозой 1, 5 -3 мг/кг массы тела больного (максимальная — 240 мг/сут) в течение 2 -4 недель. У больных ИЭ натуральных клапанов старше 65 лет или с повреждением почек или VIII нерва – проводится только терапия бензилпенициллином в течение 4 недель (без гентамицина). Если зеленящий стрептококк высокочувствителен к пенициллину, то последний — АБ выбора. После ответа на данное лечение (нормализация температуры) больной может быть выписан из больницы и получать цефтриаксон (по 2 г, 1 р/сут) в течение 4 недель. При относительной резистентности зеленящего стрептококка к бензилпенициллину (минимальная подавляющая концентрация -- МПК находится в интервале 0, 1— 0, 5 мг/мл) вводят: цефазолин (в/в по 2 г, каждые 6— 8 ч в течение 4 недель), ампициллин (в/в каждые 4 ч, в суточной дозе 8— 12 г).
 Лицам старше 65 лет, со снижением слуха и нарушением функции почек назначают: бензилпенициллин (или цефтриаксон) в дозе, зависящей от функции почек, в течение 4 недель. Резерв — Цеф3 п (цефтриаксон в/в 2 г, 1 р/сут) + гентамицин , либо (в виде монотерапии) ванкомицин, действующий бактерицидно на многие грамположительные микробы (в/в 2 р/сут, по 15— 30 мг на 1 кг массы тела пациента, но не более 1 г в течение 4 недель), либо тиенам (в/в по 1 г 3 р/сут). Если у больного ранее отмечалась аллергическая реакция на пенициллин – назначают вм или вв цефазолин (по 1 г, каждые 8 ч) или цефтриаксон (по 2 г, каждые 24 ч). Если же ранее была опасная аллергия на бензилпенициллин (по типу немедленной реакции), то эти АБ назначать нельзя -- вводят ванкомицин (вв, по 15 мгкг) 4 недели (6 недель - при поражении искусственных клапанов). Нередко его сочетают с гентамицином (в/в 2 -3 мг/кг, 1 р/сут). При аллергии к Цеф проводят монотерапию ванкомицином в течение 2 недель. При низкой чувствительности (резистетности) микроба к бензилпенициллину используют те же схемы, что и для лечения
Лицам старше 65 лет, со снижением слуха и нарушением функции почек назначают: бензилпенициллин (или цефтриаксон) в дозе, зависящей от функции почек, в течение 4 недель. Резерв — Цеф3 п (цефтриаксон в/в 2 г, 1 р/сут) + гентамицин , либо (в виде монотерапии) ванкомицин, действующий бактерицидно на многие грамположительные микробы (в/в 2 р/сут, по 15— 30 мг на 1 кг массы тела пациента, но не более 1 г в течение 4 недель), либо тиенам (в/в по 1 г 3 р/сут). Если у больного ранее отмечалась аллергическая реакция на пенициллин – назначают вм или вв цефазолин (по 1 г, каждые 8 ч) или цефтриаксон (по 2 г, каждые 24 ч). Если же ранее была опасная аллергия на бензилпенициллин (по типу немедленной реакции), то эти АБ назначать нельзя -- вводят ванкомицин (вв, по 15 мгкг) 4 недели (6 недель - при поражении искусственных клапанов). Нередко его сочетают с гентамицином (в/в 2 -3 мг/кг, 1 р/сут). При аллергии к Цеф проводят монотерапию ванкомицином в течение 2 недель. При низкой чувствительности (резистетности) микроба к бензилпенициллину используют те же схемы, что и для лечения
 Энтерококк (на фоне нативных клапанов сердца) Практическое значение имеют фекальный энтерококк, большая часть штаммов которого чувствительна к бензилпенициллину или ампициллину (они – АБ выбора при данной инфекции в комбинации с гентамицином) и фэциум (резистентный ко многим АБ, кроме ванкомицина, линезолида). Предварительно следует оценить резистентность выявленных энтерококков к гентамицину. Если длительность наличия симптоматики: • <3 -х месяцев , то 1 -й выбор — бензилпенициллин : в/в, в/м по 20 -40 млн. ЕД/сутки в 6 введениях; 4 недели (6 недель -- при искусственном клапане) + гентамицин в большей дозе, чем при зеленящем стрептококке (в/в по 3 мг/кг каждые 8 часов; 4 -6 недель ). Может быть эффективной и монотерапия ампициллином в больших дозах (в/в по 12— 20 г/сут, в 6 дозах). Если микроб устойчив к ним, то 2 -й выбор — ванкомицин (в/в по 15 мг/кг, 2 р/сут) плюс гентамицин (в/в по 15 мг/кг, 2 р/сут) в течение 4 -6 недель (6 недель при поражении искусственных клапанов); • >3 -х месяцев , то бензилпенициллин (6 недель ) + гентамицин (4 недели).
Энтерококк (на фоне нативных клапанов сердца) Практическое значение имеют фекальный энтерококк, большая часть штаммов которого чувствительна к бензилпенициллину или ампициллину (они – АБ выбора при данной инфекции в комбинации с гентамицином) и фэциум (резистентный ко многим АБ, кроме ванкомицина, линезолида). Предварительно следует оценить резистентность выявленных энтерококков к гентамицину. Если длительность наличия симптоматики: • <3 -х месяцев , то 1 -й выбор — бензилпенициллин : в/в, в/м по 20 -40 млн. ЕД/сутки в 6 введениях; 4 недели (6 недель -- при искусственном клапане) + гентамицин в большей дозе, чем при зеленящем стрептококке (в/в по 3 мг/кг каждые 8 часов; 4 -6 недель ). Может быть эффективной и монотерапия ампициллином в больших дозах (в/в по 12— 20 г/сут, в 6 дозах). Если микроб устойчив к ним, то 2 -й выбор — ванкомицин (в/в по 15 мг/кг, 2 р/сут) плюс гентамицин (в/в по 15 мг/кг, 2 р/сут) в течение 4 -6 недель (6 недель при поражении искусственных клапанов); • >3 -х месяцев , то бензилпенициллин (6 недель ) + гентамицин (4 недели).
 Стафилококковый ИЭ 1 -й выбор — оксациллин (10— 20 г/сут, в/в или в/м, равными дозами каждые 4— 6 ч) либо метициллин или нафцилин (в/в по 2 г каждые 4 ч) в течение 6 недель (при ИЭ натуральных, так и искусственных клапанов). Можно добавить гентамицин (по 1 мкг/кг, в 3 приема) на протяжении первых 5 дней - 4 недель. Если нет эффекта, то резерв — Цеф 1 -4 п. Например, цефазолин (в/в или в/м по 2 г, 3 р/сут, курс 4— 6 недель) + гентамицин (в первые 5 дней). При аллергии к β-лактамам, вводят в течение 4 -6 недель клиндамицин или ванкомицин (30 мг/кг/сут; в двух введениях; время вливания >1 ч). Быстрое введение последнего может вызвать «синдром красной шеи» (связанный с высвобождением гистамина, но не с аллергической реакцией). Эти проявления уменьшаются по мере замедления скорости введения этого АБ. При резистентности к метициллину или аллергии к Цеф -- назначают ванкомицин + гентамицин (лучше нетилмицин). Мониторирование уровня гентамицина в крови должно проводиться у больных, принимающих его более 5 дней или имеющих нарушение функции почек. В ходе лечения гентамицином, также следует оценивать 2 раза в неделю и уровень креатинина в крови.
Стафилококковый ИЭ 1 -й выбор — оксациллин (10— 20 г/сут, в/в или в/м, равными дозами каждые 4— 6 ч) либо метициллин или нафцилин (в/в по 2 г каждые 4 ч) в течение 6 недель (при ИЭ натуральных, так и искусственных клапанов). Можно добавить гентамицин (по 1 мкг/кг, в 3 приема) на протяжении первых 5 дней - 4 недель. Если нет эффекта, то резерв — Цеф 1 -4 п. Например, цефазолин (в/в или в/м по 2 г, 3 р/сут, курс 4— 6 недель) + гентамицин (в первые 5 дней). При аллергии к β-лактамам, вводят в течение 4 -6 недель клиндамицин или ванкомицин (30 мг/кг/сут; в двух введениях; время вливания >1 ч). Быстрое введение последнего может вызвать «синдром красной шеи» (связанный с высвобождением гистамина, но не с аллергической реакцией). Эти проявления уменьшаются по мере замедления скорости введения этого АБ. При резистентности к метициллину или аллергии к Цеф -- назначают ванкомицин + гентамицин (лучше нетилмицин). Мониторирование уровня гентамицина в крови должно проводиться у больных, принимающих его более 5 дней или имеющих нарушение функции почек. В ходе лечения гентамицином, также следует оценивать 2 раза в неделю и уровень креатинина в крови.
 Эмпирическое лечение острого ИЭ нативных клапанов при неустановленном возбудителе • 1 -й этап (полусинтетические пенициллины, устойчивые к - лактамазе стафилококка) -- оксациллин (в/в по 2 г, 6 р/сут) или нафциллин (в/в 12 г/сут) + гентамицин (5— 7 дней). нет эффекта • 2 -й этап : полусинтетические пенициллины широкого спектра действия — амоксиклав или Цеф2 п (5— 7 дней). При отсутствии эффекта или подозрении на резистентность микроба к метициллину -- назначают ванкомицин. При подостром течении ИЭ нативных клапанов -- амоксициллин или амоксиклав ( в/в 3 г, 4 р/сут) + гентамицин (в стандартной дозе, 4 недели). В последующем (если положительный эффект так и не был получен) проводят хирургическое лечение (протезирование клапанов) для ликвидации очагов инфекции в сердце. При подостром течении ИЭ искусственных клапанов вводят в/в: ванкомицин (по 1 г, 2 р/сут)+ гентамицин (1 мг/кг, 3 р/сут)+ рифампицин (0, 3 г, 2 -3 р/сут) в течение 4 недель. Новые тенденции лечения ИЭ -- проводятся короткие 7 - дневные курсы АБ (дэскалационная терапия -- карбопенемы или Цеф4 п) в стационаре, в случае маловирулентной флоры и высокой ее
Эмпирическое лечение острого ИЭ нативных клапанов при неустановленном возбудителе • 1 -й этап (полусинтетические пенициллины, устойчивые к - лактамазе стафилококка) -- оксациллин (в/в по 2 г, 6 р/сут) или нафциллин (в/в 12 г/сут) + гентамицин (5— 7 дней). нет эффекта • 2 -й этап : полусинтетические пенициллины широкого спектра действия — амоксиклав или Цеф2 п (5— 7 дней). При отсутствии эффекта или подозрении на резистентность микроба к метициллину -- назначают ванкомицин. При подостром течении ИЭ нативных клапанов -- амоксициллин или амоксиклав ( в/в 3 г, 4 р/сут) + гентамицин (в стандартной дозе, 4 недели). В последующем (если положительный эффект так и не был получен) проводят хирургическое лечение (протезирование клапанов) для ликвидации очагов инфекции в сердце. При подостром течении ИЭ искусственных клапанов вводят в/в: ванкомицин (по 1 г, 2 р/сут)+ гентамицин (1 мг/кг, 3 р/сут)+ рифампицин (0, 3 г, 2 -3 р/сут) в течение 4 недель. Новые тенденции лечения ИЭ -- проводятся короткие 7 - дневные курсы АБ (дэскалационная терапия -- карбопенемы или Цеф4 п) в стационаре, в случае маловирулентной флоры и высокой ее
 ИЭ можно считать излеченным, если в течение 2 мес после отмены АБ сохраняются: нормальная температура, СОЭ и стерильность 2 -кратного посева крови. У ~15% больных могут быть рецидивы ИЭ, чаще через 4 недели после прекращения АБ-терапии. В этих случаях ее возобновляют после повторного определения флоры. • ранние рецидивы (в 5— 30% случаев) возникают через 4 -5 недель и «говорят» о неадекватности проведенного АБ- лечения (раннее прекращение, недостаточные дозы, смена микробов или развитие резистентности к АБ, персистирование L - форм) или о нужде в проведении операции. Всегда предпочтительнее вылечить ИЭ антибиотиками (без протезирования клапана), но клиническая ремиссия должна быть достигнута достаточно быстро. • поздние рецидивы (фиксируемые спустя более, чем 1 год после окончания лечения) зависят чаще от особенностей порока сердца и иммунной устойчивости больного к внедренному микробу. Рецидивы ИЭ указывают на худший прогноз.
ИЭ можно считать излеченным, если в течение 2 мес после отмены АБ сохраняются: нормальная температура, СОЭ и стерильность 2 -кратного посева крови. У ~15% больных могут быть рецидивы ИЭ, чаще через 4 недели после прекращения АБ-терапии. В этих случаях ее возобновляют после повторного определения флоры. • ранние рецидивы (в 5— 30% случаев) возникают через 4 -5 недель и «говорят» о неадекватности проведенного АБ- лечения (раннее прекращение, недостаточные дозы, смена микробов или развитие резистентности к АБ, персистирование L - форм) или о нужде в проведении операции. Всегда предпочтительнее вылечить ИЭ антибиотиками (без протезирования клапана), но клиническая ремиссия должна быть достигнута достаточно быстро. • поздние рецидивы (фиксируемые спустя более, чем 1 год после окончания лечения) зависят чаще от особенностей порока сердца и иммунной устойчивости больного к внедренному микробу. Рецидивы ИЭ указывают на худший прогноз.
 Осложнения ИЭ: • внутрисердечный абсцесс с вовлечением корня аорты, кольца клапанов или миокарда; • диссеминация инфекции (обычно при стафилококковой этиологии) с развитием гнойного перикардита, воспаления мозговых оболочек (или абсцесса мозга) или клубочков почек (с формированием ОПН); • микотическая аневризма с разрывами; • устойчивая к терапии лихорадка; • эмболические инфаркты внутренних органов (селезенки, легких); • ХСН; • ишемия и ИМ (вследствие эмболии коронарной артерии) и связанные с ним аритмии; • нарушения гемостаза (ДВС-синдром и развитие тромбогеморрагических осложнений).
Осложнения ИЭ: • внутрисердечный абсцесс с вовлечением корня аорты, кольца клапанов или миокарда; • диссеминация инфекции (обычно при стафилококковой этиологии) с развитием гнойного перикардита, воспаления мозговых оболочек (или абсцесса мозга) или клубочков почек (с формированием ОПН); • микотическая аневризма с разрывами; • устойчивая к терапии лихорадка; • эмболические инфаркты внутренних органов (селезенки, легких); • ХСН; • ишемия и ИМ (вследствие эмболии коронарной артерии) и связанные с ним аритмии; • нарушения гемостаза (ДВС-синдром и развитие тромбогеморрагических осложнений).
 Абсолютные показания к хирургическому лечению: • быстро прогрессирующая (не контролируемая) ХСH , резистентная к терапевтическому лечению вследствие поражения клапана (особенно АК) и гемодинамически значимой его острой деструкции или клапанов на фоне рационального лечения АБ и кардиальной терапии; • нестабильность протеза клапана; • отсутствие эффекта от адекватной этиотропной терапии АБ (использованы все основные группы) в течение 10— 20 сут. Сохраняется активный ИЭ (неконтролируемая инфекция) со стойкой высокой лихорадкой и бактериемией (постоянно положительной гемокультурой-тяжелое септическое состояние). С помощью АБ невозможно ликвидировать в ряде случаев определенную инфекцию (например, синегнойную палочку, патогенные грибы, некоторые штаммы стафилококка и анаэробов резистентные к АБ). Так, грибковый ИЭ при консервативном лечении имеет 100%-ный летальный исход; • рецидив ИЭ, гемодинамическая дисфункция (нестабильность) или парапротезная фистула на протезированном клапане на фоне адекватной терапии АБ; • рецидивирующие, множественные, системные и периферические артериальные тромбоэмболии (не менее двух в период адекватной терапии АБ) при наличии вегетаций, особенно растущих или размером >10 мм (на Эхо. КГ). Одиночная эмболия во многих случаях предшествует множественной;
Абсолютные показания к хирургическому лечению: • быстро прогрессирующая (не контролируемая) ХСH , резистентная к терапевтическому лечению вследствие поражения клапана (особенно АК) и гемодинамически значимой его острой деструкции или клапанов на фоне рационального лечения АБ и кардиальной терапии; • нестабильность протеза клапана; • отсутствие эффекта от адекватной этиотропной терапии АБ (использованы все основные группы) в течение 10— 20 сут. Сохраняется активный ИЭ (неконтролируемая инфекция) со стойкой высокой лихорадкой и бактериемией (постоянно положительной гемокультурой-тяжелое септическое состояние). С помощью АБ невозможно ликвидировать в ряде случаев определенную инфекцию (например, синегнойную палочку, патогенные грибы, некоторые штаммы стафилококка и анаэробов резистентные к АБ). Так, грибковый ИЭ при консервативном лечении имеет 100%-ный летальный исход; • рецидив ИЭ, гемодинамическая дисфункция (нестабильность) или парапротезная фистула на протезированном клапане на фоне адекватной терапии АБ; • рецидивирующие, множественные, системные и периферические артериальные тромбоэмболии (не менее двух в период адекватной терапии АБ) при наличии вегетаций, особенно растущих или размером >10 мм (на Эхо. КГ). Одиночная эмболия во многих случаях предшествует множественной;
 Исходы ИЭ -- трудно предсказуемы, несмотря на применение «мощных» комбинаций АБ. Прогноз зависит от вирулентности микроба (ИЭ, вызванные Гр (-) бактериями, чаще осложняются летальным исходом) и состояния сердца. Основные причины летальности: ОСН или ХСН (постепенно развивающаяся вследствие прогрессирующей клапанной деструкции); неконтролируемая инфекция (гнойно-септические осложнения); множественные тромбоэмболии (у 20— 50% больных); ХПН ; неврологические осложнения (острое нарушение мозгового кровообращения – ОНМК и инфаркт мозга). Ближайшие результаты лечения: • полное выздоровление (стойкая нормализация температуры и самочувствия, нет высева микроба из крови и рецидивов за 6— 12 месяцев) без формирования клапанного порока сердца (на Эхо. КГ — очаговый фиброз клапана без выраженной регургитации), что бывает редко (6% случаев); • снижение активности процесса до минимальной с формированием порока (значительным изменением клапанов) — 20%; • летальные эмболии в жизненно важные органы (10— 20%); • смерть в ранний период от прогрессирующей инфекции и интоксикации (10%); • рецидивы ИЭ (чаще грибковой этиологии) до 10% случаев – ранние и поздние после завершения лечения по поводу ИЭ.
Исходы ИЭ -- трудно предсказуемы, несмотря на применение «мощных» комбинаций АБ. Прогноз зависит от вирулентности микроба (ИЭ, вызванные Гр (-) бактериями, чаще осложняются летальным исходом) и состояния сердца. Основные причины летальности: ОСН или ХСН (постепенно развивающаяся вследствие прогрессирующей клапанной деструкции); неконтролируемая инфекция (гнойно-септические осложнения); множественные тромбоэмболии (у 20— 50% больных); ХПН ; неврологические осложнения (острое нарушение мозгового кровообращения – ОНМК и инфаркт мозга). Ближайшие результаты лечения: • полное выздоровление (стойкая нормализация температуры и самочувствия, нет высева микроба из крови и рецидивов за 6— 12 месяцев) без формирования клапанного порока сердца (на Эхо. КГ — очаговый фиброз клапана без выраженной регургитации), что бывает редко (6% случаев); • снижение активности процесса до минимальной с формированием порока (значительным изменением клапанов) — 20%; • летальные эмболии в жизненно важные органы (10— 20%); • смерть в ранний период от прогрессирующей инфекции и интоксикации (10%); • рецидивы ИЭ (чаще грибковой этиологии) до 10% случаев – ранние и поздние после завершения лечения по поводу ИЭ.
 Профилактика ИЭ проводится в 3 -х группах риска : 1 -я группа (высокий риск развития) – больные: с наличием ИЭ в анамнезе, после протезирования клапанов сердца или постановки ИВР; со сложными врожденными «синими» пороками; 2 -я группа (умеренный риск) – приобретенные пороки сердца (аортальный стеноз или недостаточность, недостаточность митрального клапана); ПМК с выраженной регургитацией; сильного огрубления створок клапана; идиопатического гипертрофического субаортального стеноза и нахождение больного на хроническом гемодиализе. 3 -я группа – малый риск (не отличающийся существенно от популяционного): наличие ДМПП, ПМК без регургитации и состояние после коррекции ДМЖП или проведения АКШ, ПЧКА.
Профилактика ИЭ проводится в 3 -х группах риска : 1 -я группа (высокий риск развития) – больные: с наличием ИЭ в анамнезе, после протезирования клапанов сердца или постановки ИВР; со сложными врожденными «синими» пороками; 2 -я группа (умеренный риск) – приобретенные пороки сердца (аортальный стеноз или недостаточность, недостаточность митрального клапана); ПМК с выраженной регургитацией; сильного огрубления створок клапана; идиопатического гипертрофического субаортального стеноза и нахождение больного на хроническом гемодиализе. 3 -я группа – малый риск (не отличающийся существенно от популяционного): наличие ДМПП, ПМК без регургитации и состояние после коррекции ДМЖП или проведения АКШ, ПЧКА.
 Режимы АБ профилактики ИЭ: • максимальный – больные с патологией сердечно- сосудистой системы и высоким риском развития ИЭ, манипуляции на ЖКТ или мочевых путях, многократные вмешательства, госпитализированные больные; • минимальный – болезни сердечно-сосудистой системы с риском развития ИЭ, стоматологические процедуры, однократные вмешательства, амбулаторные больные, местная анестезия.
Режимы АБ профилактики ИЭ: • максимальный – больные с патологией сердечно- сосудистой системы и высоким риском развития ИЭ, манипуляции на ЖКТ или мочевых путях, многократные вмешательства, госпитализированные больные; • минимальный – болезни сердечно-сосудистой системы с риском развития ИЭ, стоматологические процедуры, однократные вмешательства, амбулаторные больные, местная анестезия.
 Схемы АБ профилактики ИЭ Ситуация АБ Дозы Операции: стоматологические, в области пищевода и верхних дыхательных путей Стандартная Амоксиллин, за 1 ч до манипуляции; профилактика 2, 0 г орально, Нет возможности ампициллин 2, 0 г в/в или в/м; орального приема АБ Аллергия на пенициллин Клиндамицин или 0, 6 г орально; цефалексин или 2, 0 г орально; азитромицин 0, 5 г орально Манипуляции на ЖКТ (кроме пищевода) или мочеполовых органах Больные с высоким Ампициллин (амокси -2, 0 г в/в или в/м риском ИЭ циллин)+гентамицин +1, 5 мг/кг в/в или в/м за 0, 5 -1 , 0 ч до начала (максимально 120 мг) манипуляции, через 6 ч ампициллин или 1, 0 г в/в или в/м; амоксициллин 1, 0 г орально Аллергия к Ванкомицин + 1, 0 г в/в в за 1 -2 ч + пенициллину, группа гентамицин в течение 1, 5 мг/кг в/в или в/м высокого риска 30 мин от начала (максимально 120 мг) манипуляции
Схемы АБ профилактики ИЭ Ситуация АБ Дозы Операции: стоматологические, в области пищевода и верхних дыхательных путей Стандартная Амоксиллин, за 1 ч до манипуляции; профилактика 2, 0 г орально, Нет возможности ампициллин 2, 0 г в/в или в/м; орального приема АБ Аллергия на пенициллин Клиндамицин или 0, 6 г орально; цефалексин или 2, 0 г орально; азитромицин 0, 5 г орально Манипуляции на ЖКТ (кроме пищевода) или мочеполовых органах Больные с высоким Ампициллин (амокси -2, 0 г в/в или в/м риском ИЭ циллин)+гентамицин +1, 5 мг/кг в/в или в/м за 0, 5 -1 , 0 ч до начала (максимально 120 мг) манипуляции, через 6 ч ампициллин или 1, 0 г в/в или в/м; амоксициллин 1, 0 г орально Аллергия к Ванкомицин + 1, 0 г в/в в за 1 -2 ч + пенициллину, группа гентамицин в течение 1, 5 мг/кг в/в или в/м высокого риска 30 мин от начала (максимально 120 мг) манипуляции
 Клиническая АБ Дозы ситуация Аллергия к Ванкомицин 1 г в/в или в/м в течение 1 пенициллину, -2 ч с окончанием группа вливания за 30 мин до умеренного начала манипуляции риска Больные с Амоксициллин 2 г орально, за 1 час до умеренным или манипуляции риском ИЭ Ампициллин в/в или в/м за 30 мин до начала манипуляции
Клиническая АБ Дозы ситуация Аллергия к Ванкомицин 1 г в/в или в/м в течение 1 пенициллину, -2 ч с окончанием группа вливания за 30 мин до умеренного начала манипуляции риска Больные с Амоксициллин 2 г орально, за 1 час до умеренным или манипуляции риском ИЭ Ампициллин в/в или в/м за 30 мин до начала манипуляции

