307 группа панариции (2) анимир.ppt
- Количество слайдов: 62
Инфекционные заболевания пальцев и кисти. Выполнено студентами 307 гр. лечебного факультета 2012 г

«Можно ли представить себе что-либо более банальное для хирурга, чем панариций? Уделяется ли какой – либо другой болезни больше внимания, чем панарициям? Не поручается ли везде и всюду лечение их самым младшим ординаторам? А между тем как важен, как мучителен для больного воспалительный процесс на пальце, и как редко, как поразительно редко можно увидеть сознательное и вполне правильное лечение флегмон пальцев среди практических врачей…» В. Ф. Войно-Ясенецкий
Актуальность инфекций кисти • Гнойные заболевания пальцев кисти занимают одно из лидирующих мест по частоте среди всей гнойно– воспалительной патологии конечностей; В структуре пациентов, находящихся на лечении в поликлинике по поводу гнойных заболеваний , различные виды панарициев составляют до 31 -46%

Этиология. Предпосылкой развития всех гнойных заболеваний пальцев и кисти (ГЗПК) чаще всего бывают мелкие повреждения кожи. • Ведущим представителем микрофлоры при ГЗПК является стафилококк (St. aureus, St. epidermidis). • Грамотрицательная флора представлена главным образом синегнойной палочкой(Pseudomonas aeruginosa), протеем (Proteus vulgaris, P. mirabilis) и кишечной палочкой(Escherichia coli).

Общий патогенез В дальнейшем в месте внедрения патогенной микрофлоры развиваются воспалительный процесс, который протекает в 3 этапа: 1. Альтерация – повреждение тканей и клеток с выделением медиаторов воспаления; 2. Реакция микрососудов – развитие экссудации , миграции лейкоцитов, очаг заполняется жидкостью; 3. Пролиферация клеток – фибробластов с восстановлением ткани и образованием рубца Многие авторы выделяют начальную (серозно – инфильтративную) и гнойную (гнойнонекротическую) стадии воспаления.
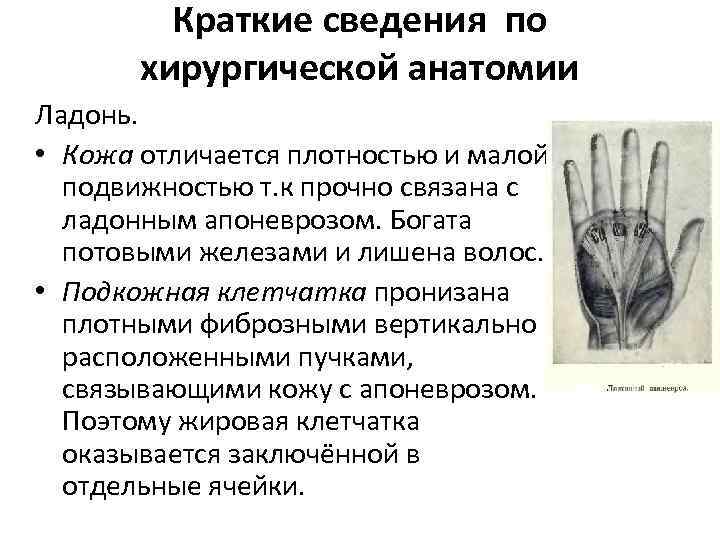
Краткие сведения по хирургической анатомии Ладонь. • Кожа отличается плотностью и малой подвижностью т. к прочно связана с ладонным апоневрозом. Богата потовыми железами и лишена волос. • Подкожная клетчатка пронизана плотными фиброзными вертикально расположенными пучками, связывающими кожу с апоневрозом. Поэтому жировая клетчатка оказывается заключённой в отдельные ячейки.

Особенность строения подкожной жировой клетчатки ладони обеспечивает распространение воспалительного процесса не по плоскости, а в глубину, т. е. переход его на кость, на синовиальные влагалища сухожилий сгибателей или межфаланговый сустав. На тыльной поверхности ладони кожа тоньше, покрыта волосами, подкожножировой слой развит слабо, вследствие этого возможен воспалительный процесс типа фурункул.

Фасциальные ложа ладони. Различают медиальное (ложе thenar), латеральное (ложе hypothenar) и среднее фасциальные ложа. В каждом из них находится свое клетчаточное пространство.

Кровоснабжение кисти осуществляется двумя артериями - лучевой и локтевой. На ладони артерии образуют две дуги - поверхностную и глубокую. Поверхностная ладонная дуга • Образована за счет локтевой артерии. Располагается под ладонным апоневрозом в подкожной клетчатке. • От дуги отходят общие ладонные пальцевые артерии, которые на уровне головок пястных костей соединяются с пястными артериями глубокой ладонной дуги и делятся на две ветви, участвующие в кровоснабжении ІІ-V пальцев. Локтевую сторону V пальца снабжает ветвь локтевой артерии.
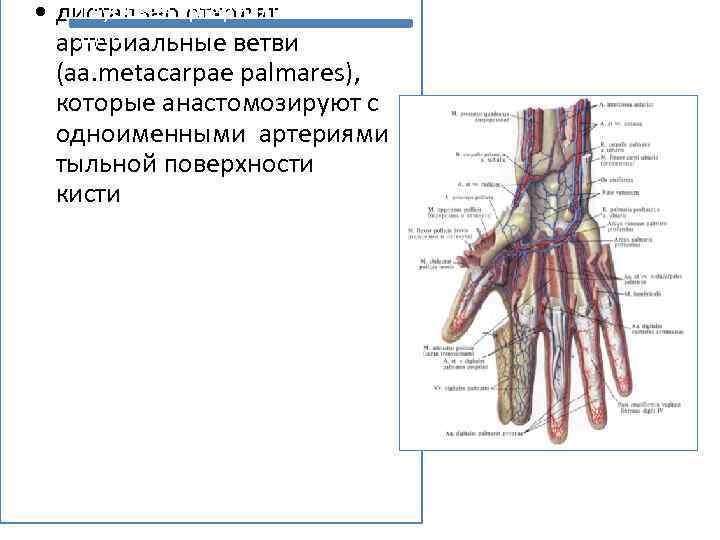
Глубокая артериальная • дистально отходят дуга артериальные ветви (aa. metacarpae palmares), которые анастомозируют с одноименными артериями тыльной поверхности кисти
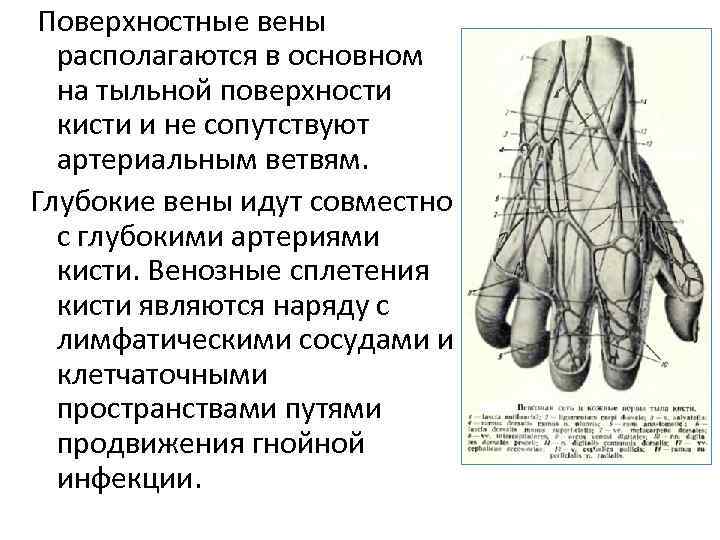
Поверхностные вены располагаются в основном на тыльной поверхности кисти и не сопутствуют артериальным ветвям. Глубокие вены идут совместно с глубокими артериями кисти. Венозные сплетения кисти являются наряду с лимфатическими сосудами и клетчаточными пространствами путями продвижения гнойной инфекции.
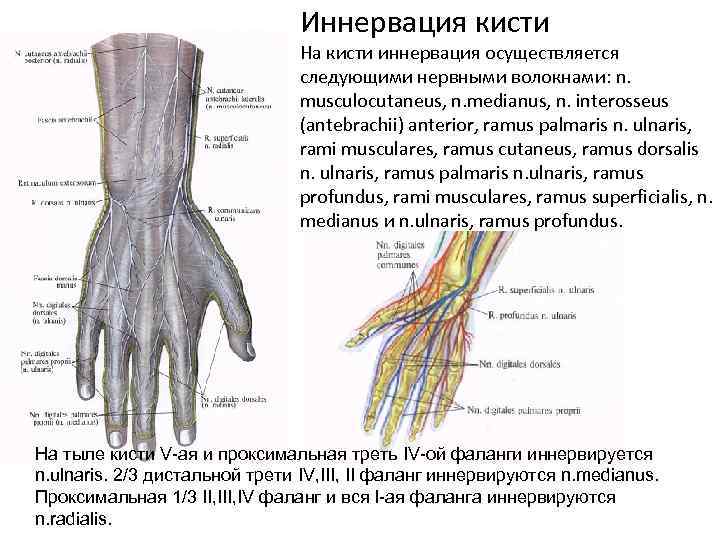
Иннервация кисти На кисти иннервация осуществляется следующими нервными волокнами: n. musculocutaneus, n. medianus, n. interosseus (antebrachii) anterior, ramus palmaris n. ulnaris, rami musculares, ramus cutaneus, ramus dorsalis n. ulnaris, ramus palmaris n. ulnaris, ramus profundus, rami musculares, ramus superficialis, n. medianus и n. ulnaris, ramus profundus. На тыле кисти V-ая и проксимальная треть IV-ой фаланги иннервируется n. ulnaris. 2/3 дистальной трети IV, III, II фаланг иннервируются n. medianus. Проксимальная 1/3 II, IV фаланг и вся I-ая фаланга иннервируются n. radialis.
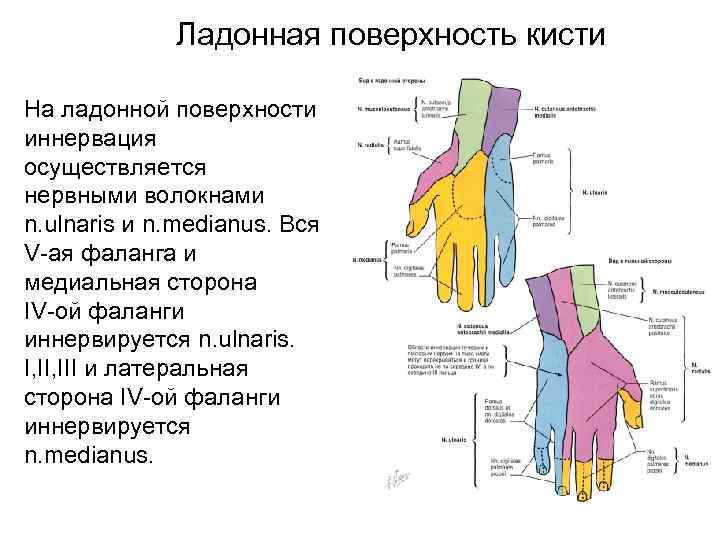
Ладонная поверхность кисти На ладонной поверхности иннервация осуществляется нервными волокнами n. ulnaris и n. medianus. Вся V-ая фаланга и медиальная сторона IV-ой фаланги иннервируется n. ulnaris. I, III и латеральная сторона IV-ой фаланги иннервируется n. medianus.
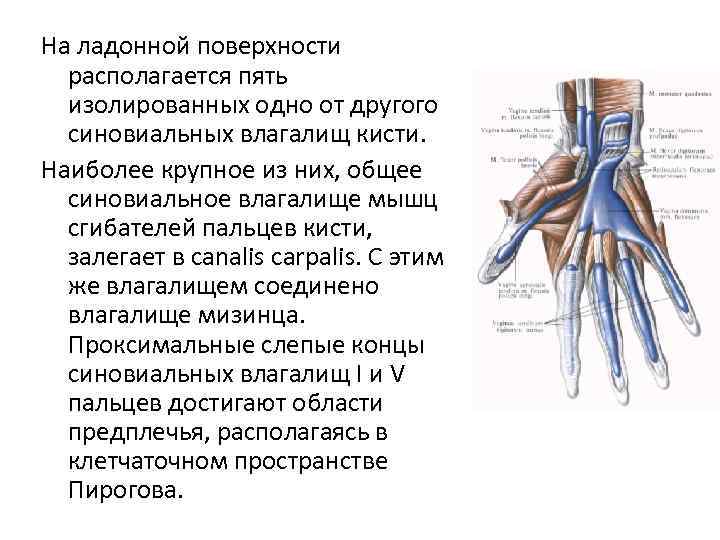
На ладонной поверхности располагается пять изолированных одно от другого синовиальных влагалищ кисти. Наиболее крупное из них, общее синовиальное влагалище мышц сгибателей пальцев кисти, залегает в canalis carpalis. С этим же влагалищем соединено влагалище мизинца. Проксимальные слепые концы синовиальных влагалищ I и V пальцев достигают области предплечья, располагаясь в клетчаточном пространстве Пирогова.

Сухожильное влагалище состоит из двух листков Внутренний листок Наружный листок Внутренний листок влагалища охватывает сухожилие со всех сторон, за исключением его задней поверхности, где образует брыжейку сухожилия, через которую к сухожилию проходят питающие сосуды. При воспалительных процессах, когда гнойный экссудат накапливается в полости сухожильных влагалищ, возникает опасность сдавления брыжейки, что грозит нарушением кровоснабжения сухожилий и их последующим омертвением.
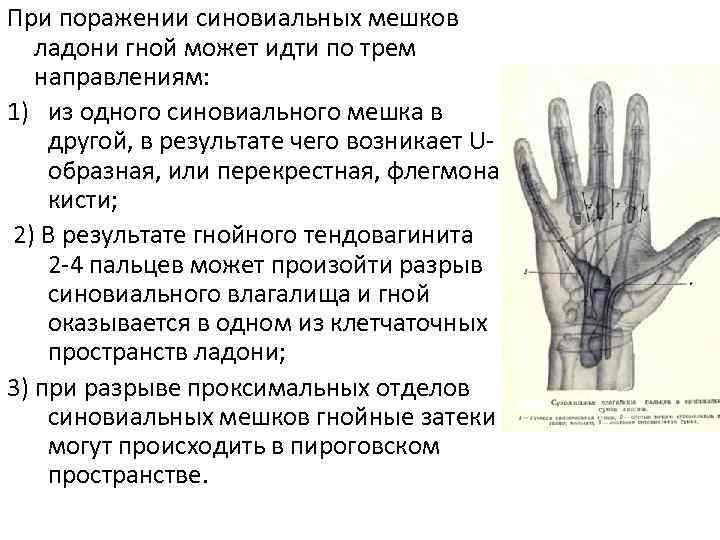
При поражении синовиальных мешков ладони гной может идти по трем направлениям: 1) из одного синовиального мешка в другой, в результате чего возникает Uобразная, или перекрестная, флегмона кисти; 2) В результате гнойного тендовагинита 2 -4 пальцев может произойти разрыв синовиального влагалища и гной оказывается в одном из клетчаточных пространств ладони; 3) при разрыве проксимальных отделов синовиальных мешков гнойные затеки могут происходить в пироговском пространстве.
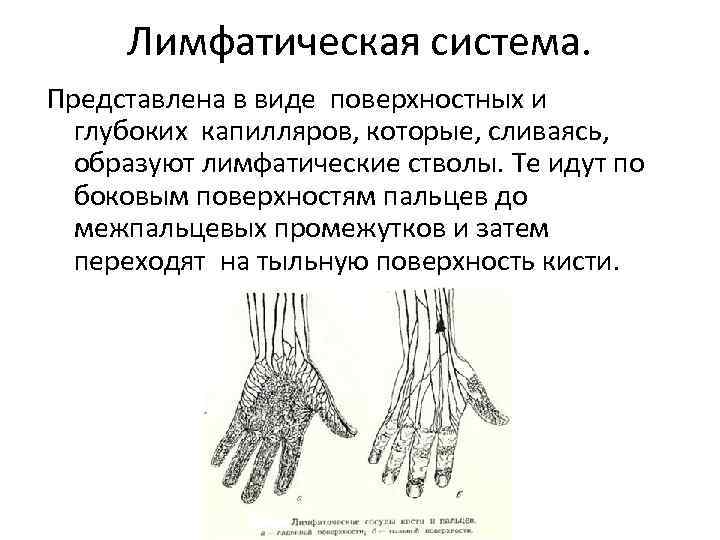
Лимфатическая система. Представлена в виде поверхностных и глубоких капилляров, которые, сливаясь, образуют лимфатические стволы. Те идут по боковым поверхностям пальцев до межпальцевых промежутков и затем переходят на тыльную поверхность кисти.

Отток лимфы непосредственно в лимфатические капилляры тыльной поверхности предплечья в области лучезапястного сустава через лимфатические сосуды ладони, впадающие в глубокую лимфатическую систему - далее в лимфатические сосуды тыльной поверхности кисти. Такое направленное движение лимфы с учетом строения подкожной клетчатки кожи кисти объясняет возникновение значительных отеков тыльной поверхности кисти при наличии воспалительного очага в области ладони.
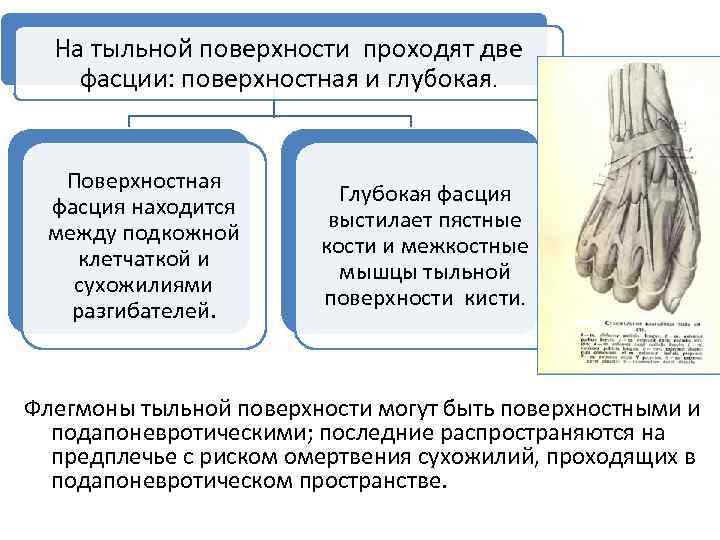
На тыльной поверхности проходят две фасции: поверхностная и глубокая. Поверхностная фасция находится между подкожной клетчаткой и сухожилиями разгибателей. Глубокая фасция выстилает пястные кости и межкостные мышцы тыльной поверхности кисти. Флегмоны тыльной поверхности могут быть поверхностными и подапоневротическими; последние распространяются на предплечье с риском омертвения сухожилий, проходящих в подапоневротическом пространстве.
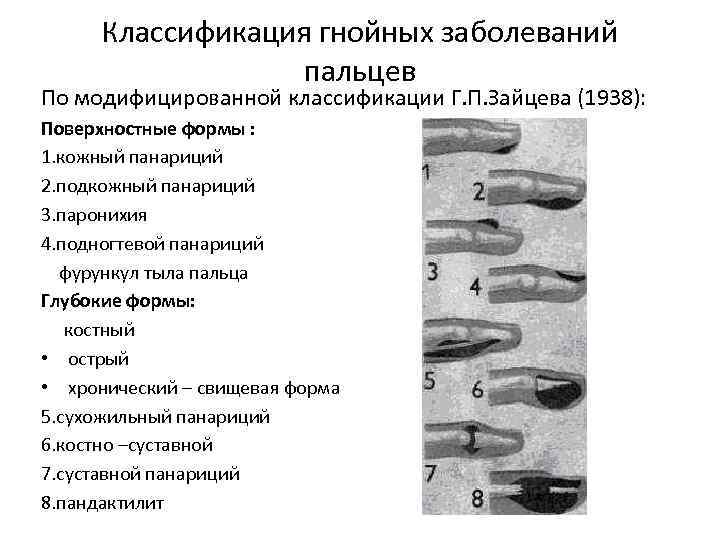
Классификация гнойных заболеваний пальцев По модифицированной классификации Г. П. Зайцева (1938): Поверхностные формы : 1. кожный панариций 2. подкожный панариций 3. паронихия 4. подногтевой панариций фурункул тыла пальца Глубокие формы: костный • острый • хронический – свищевая форма 5. сухожильный панариций 6. костно –суставной 7. суставной панариций 8. пандактилит
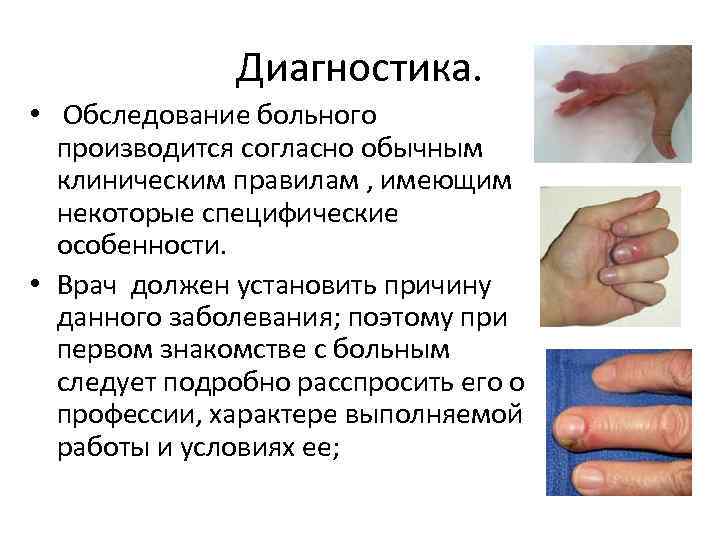
Диагностика. • Обследование больного производится согласно обычным клиническим правилам , имеющим некоторые специфические особенности. • Врач должен установить причину данного заболевания; поэтому при первом знакомстве с больным следует подробно расспросить его о профессии, характере выполняемой работы и условиях ее;

Осмотр. Условия осмотра: больной садится за стол с обнаженными до локтя обеими руками. Здоровая рука должна быть обнажена, как и больная и находиться рядом для постоянного сравнения. Осматривая пальцы и кисть, надо обследовать и предплечье Врач обращает внимание на: Положение пальцев и кисти. При патологических состояниях положение пальцев и кисти редко бывает нормальным. Иногда оно настолько характерно , что позволяет по внешнему виду поставить диагноз. Наличие отека, объем. Изменение цвета кожи. Припухлость в той или иной степени выражена всегда. Гиперемия кожных При далеко зашедшем покровов , характерная процессе припухлость может для воспалительных распространяться на весь процессов , при палец или на всю кисть, локализации причем на тыле кисти она патологического очага на более выражена, чем на ладонной поверхности. пальца слабо выражена.

Старое правило гласит: «Палец пальцем не пальпируется» , так как площадь кончика пальца слишком велика для исследования. • Ощупывание на пальце и ладони производится пуговчатым зондом, при помощи которого устанавливается болевая зона и место наибольшей болезненности, что имеет очень большое значение при выборе места операции. Исследование следует проводить методически, не спеша, повторяя несколько раз.

Своевременной диагностике и успешному лечению ГЗПК способствует: 1. Проведение рентгенологического исследования; 2. Идентификация высеваемой микрофлоры; 3. Обязательное определение ее чувствительности к антибиотикам ; 4. Цитологический контроль за течением раневого процесса в процессе лечения ;

Общие принципы лечения 1. Обеспечение покоя в начальном периоде в фазе воспалительной инфильтрации и отказ от операции в этот период. 2. Применить лечение антибиотиками для непосредственного воздействия на микробы , а оперативное вскрытие очага проводить в фазе нагноения при точной локализации гнойника. 3. Никогда не делать разрезов уверенности в наличии гнойного очага и без точного знания места его нахождения. Разрез на тыле кисти делать только после исключения всех возможных очагов на ладони.

4. Все операции на пальце и кисти производить совершенно безболезненно и при полном обескровливании операционного поля 5. Дренирование раны при некоторых видах ГЗПК с помощью перчаточных полосок, не допуская применения дренажных трубок на кисти и сквозных дренажей через межпястные промежутки 6. По заживлении ран проводить меры по скорейшему восстановлению функции пальца (лечебная физкультура, физиотерапия)

Усовершенствование метода лечения панарициев развивается по нескольким направлениям : 1. Преодоление антибиотикоустойчивой патогенной микрофлоры 2. Поиск новых антибактериальных препаратов, а также путей более эффективного их введения. 3. Кроме того, продолжают усовершенствоваться методы оперативного лечения панарициев.

Обезболивание. 1. Проводниковая анестезия по Оберсту — Лукашевичу (при подкожном панариции ногтевой и средней фаланг, при подногтевом панариции). • В области основной фаланги по задневнутреннему краю пальца по направлению к ладонной поверхности и к кости вводят по 2— 3 мл 1 — 2% раствора новокаина с каждой стороны. • С целью обескровливания предварительно на основание пальца может быть наложен резиновый жгутик, новокаин вводят дистальнее жгута.

2. При локализации патологического процесса на основной фаланге анастезия по Лукашевичу – Оберсту противопоказана и методом выбора является проводниковая инфильтрационная анастезия по Е. В. Усольцевой. 3. Анестезия межпальцевых промежутков по Брауну (при локализации воспалительного процесса на основной фаланге). • Внутривенно вводят 80 — 100 мл 0, 5% раствора новокаина с добавлением антибиотиков. 4. Флегмоны кисти следует оперировать под внутривенным тиопенталовым, эпонтоловым (сомбревиновым), гексеналовым наркозом.
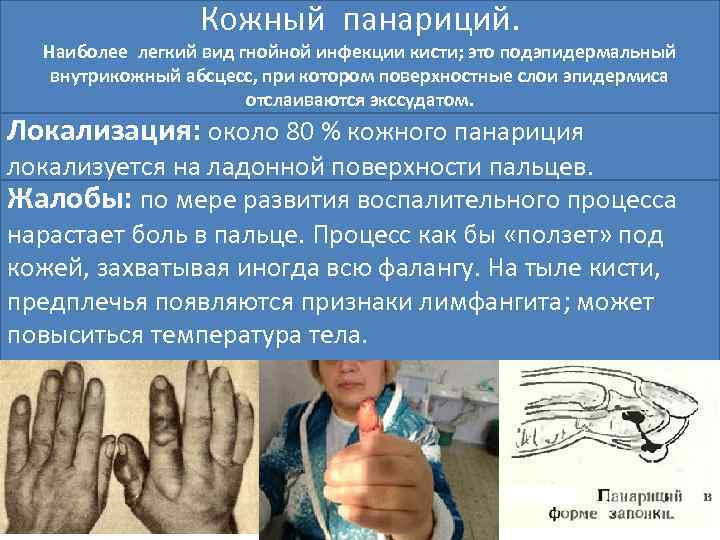
Кожный панариций. Наиболее легкий вид гнойной инфекции кисти; это подэпидермальный внутрикожный абсцесс, при котором поверхностные слои эпидермиса отслаиваются экссудатом. Локализация: около 80 % кожного панариция локализуется на ладонной поверхности пальцев. Жалобы: по мере развития воспалительного процесса нарастает боль в пальце. Процесс как бы «ползет» под кожей, захватывая иногда всю фалангу. На тыле кисти, предплечья появляются признаки лимфангита; может повыситься температура тела.

Осмотр: на пальце обнаруживается ограниченный гнойник, окруженный пояском гиперемии. Под приподнятым эпидермисом просвечивает прозрачный или мутный серозный, гнойный или геморрагический экссудат. Лечение: состоит в полном удалении ножницами (без анестезии) приподнятого эпидермиса. Палец смазывают йодной настойкой и приподнятый, отслоенный участок эпидермиса прокалывают скапелем или остроконечными ножницами. После того как через отверстие выделится содержимое, весь отслоенный участок эпидермиса отрезают по самому краю. Далее накладывают повязку с антисептической мазью

Кожный гнойник нередко встречается как осложнение подкожного панариция в форме «песочных часов» , о нем необходимо помнить. Различить их можно по следующим признакам: Кожный панариций Подкожный панариций воспалительный процесс медленнее, с периодом развивается быстро — «неудобства» , боли и иногда за несколько распирания в пальце. часов; Прорыв гноя под эпидермис приносит облегчение Прорыв гноя не приносит облегчения
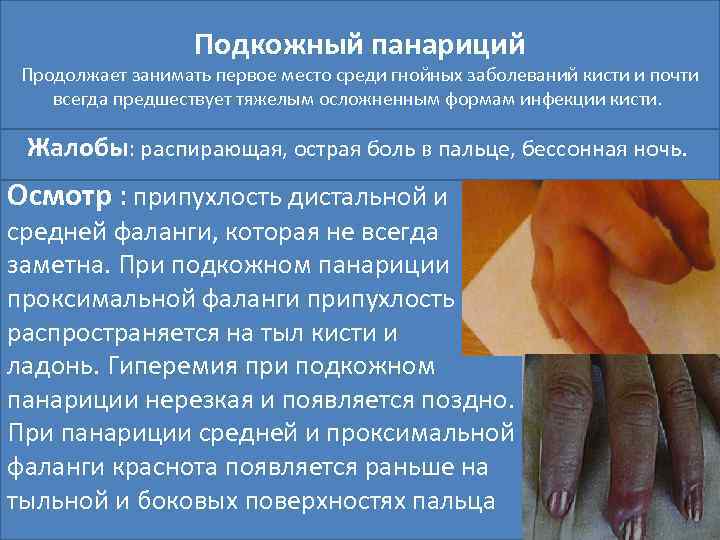
Подкожный панариций Продолжает занимать первое место среди гнойных заболеваний кисти и почти всегда предшествует тяжелым осложненным формам инфекции кисти. . Жалобы: распирающая, острая боль в пальце, бессонная ночь. Осмотр : припухлость дистальной и средней фаланги, которая не всегда заметна. При подкожном панариции проксимальной фаланги припухлость распространяется на тыл кисти и ладонь. Гиперемия при подкожном панариции нерезкая и появляется поздно. При панариции средней и проксимальной фаланги краснота появляется раньше на тыльной и боковых поверхностях пальца
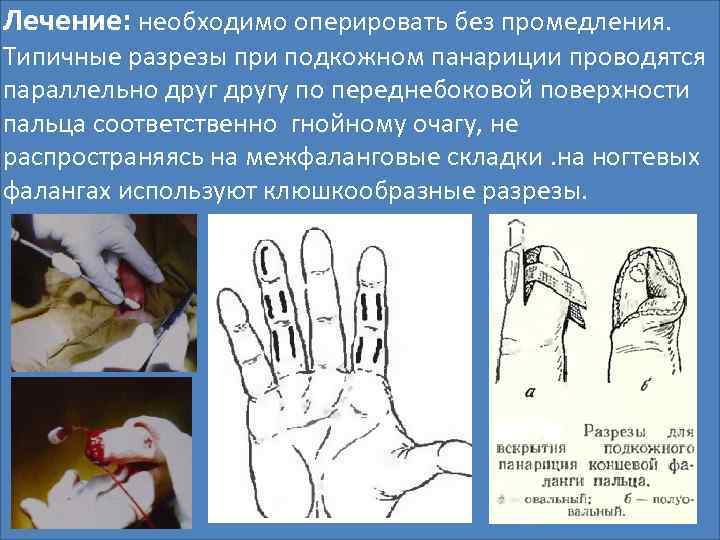
Лечение: необходимо оперировать без промедления. Типичные разрезы при подкожном панариции проводятся параллельно другу по переднебоковой поверхности пальца соответственно гнойному очагу, не распространяясь на межфаланговые складки. на ногтевых фалангах используют клюшкообразные разрезы.
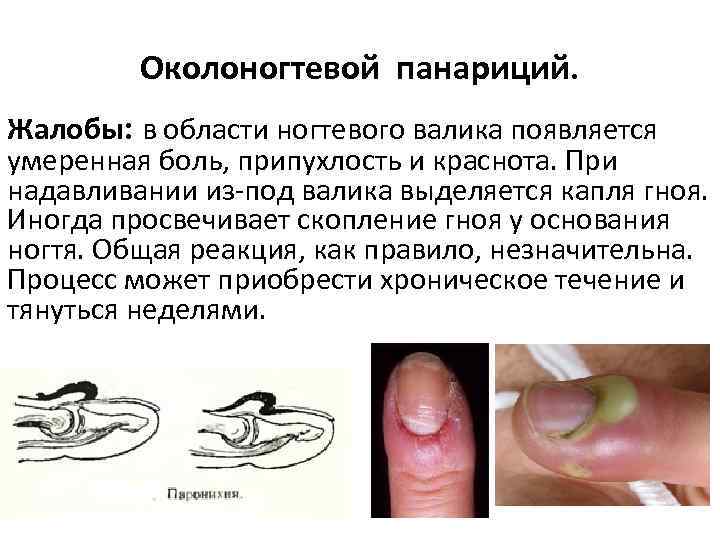
Околоногтевой панариций. Жалобы: в области ногтевого валика появляется умеренная боль, припухлость и краснота. При надавливании из-под валика выделяется капля гноя. Иногда просвечивает скопление гноя у основания ногтя. Общая реакция, как правило, незначительна. Процесс может приобрести хроническое течение и тянуться неделями.
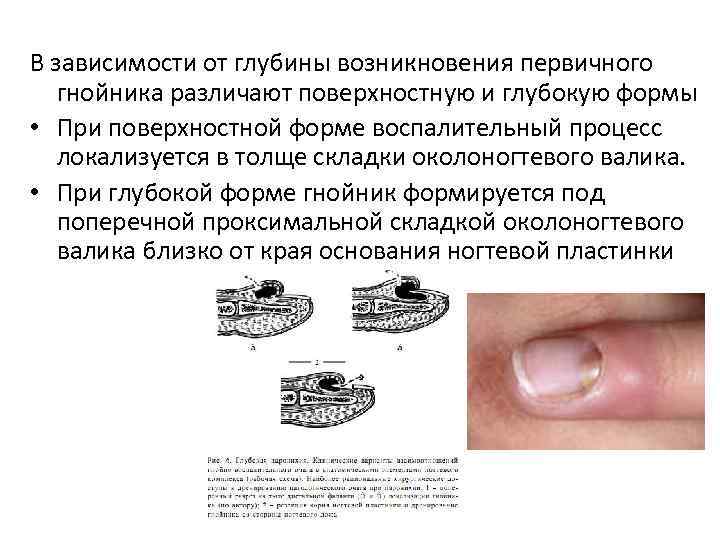
В зависимости от глубины возникновения первичного гнойника различают поверхностную и глубокую формы • При поверхностной форме воспалительный процесс локализуется в толще складки околоногтевого валика. • При глубокой форме гнойник формируется под поперечной проксимальной складкой околоногтевого валика близко от края основания ногтевой пластинки
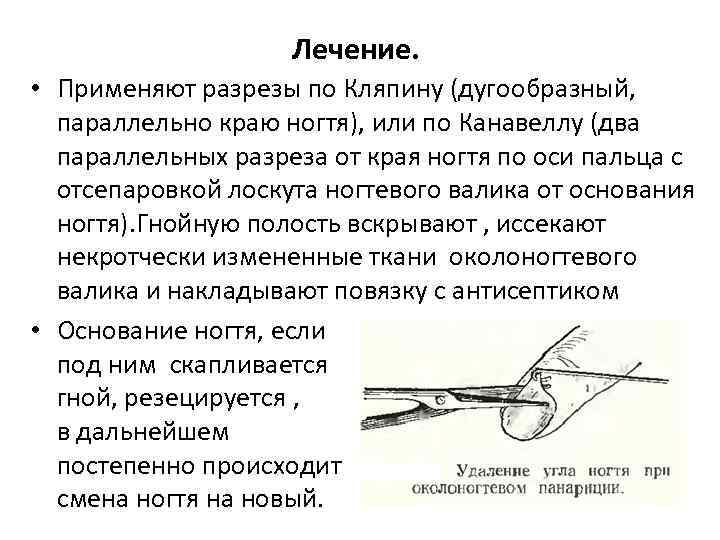
Лечение. • Применяют разрезы по Кляпину (дугообразный, параллельно краю ногтя), или по Канавеллу (два параллельных разреза от края ногтя по оси пальца с отсепаровкой лоскута ногтевого валика от основания ногтя). Гнойную полость вскрывают , иссекают некротчески измененные ткани околоногтевого валика и накладывают повязку с антисептиком • Основание ногтя, если под ним скапливается гной, резецируется , в дальнейшем постепенно происходит смена ногтя на новый.
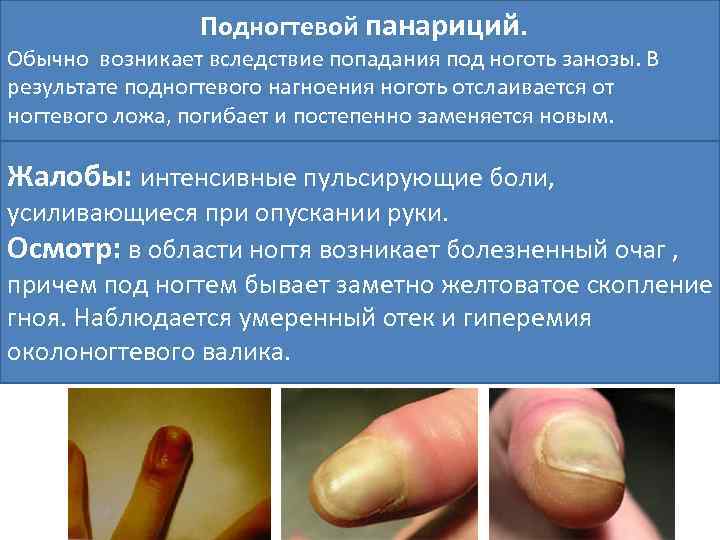
Подногтевой панариций. Обычно возникает вследствие попадания под ноготь занозы. В результате подногтевого нагноения ноготь отслаивается от ногтевого ложа, погибает и постепенно заменяется новым. Жалобы: интенсивные пульсирующие боли, усиливающиеся при опускании руки. Осмотр: в области ногтя возникает болезненный очаг , причем под ногтем бывает заметно желтоватое скопление гноя. Наблюдается умеренный отек и гиперемия околоногтевого валика.

Лечение. • При небольшом локальном скоплении гноя часть ногтя над гнойным очагом удаляют, после этого накладывают повязку с антисептическим раствором. • При распространении процесса на значительную часть подногтевого пространства удаляют весь ноготь и санируют ногтевое ложе. Если гнойный процесс перешел на околоногтевой валик , то после удаления ногтя его рассекают и частично иссекают.
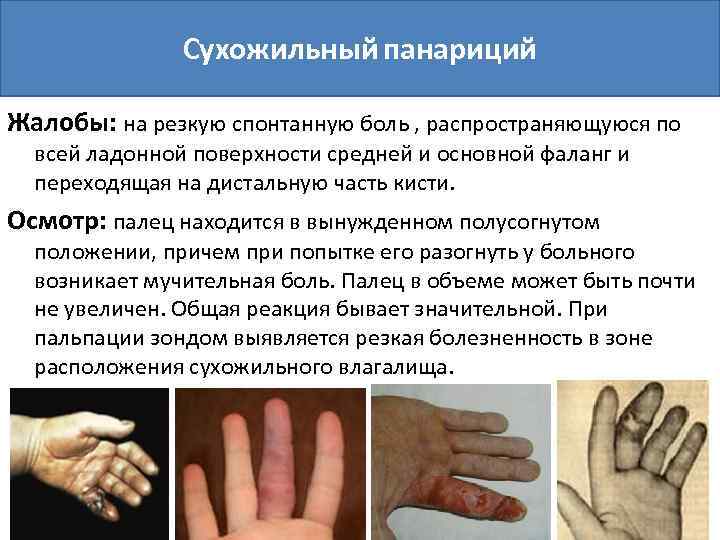
Сухожильный панариций Жалобы: на резкую спонтанную боль , распространяющуюся по всей ладонной поверхности средней и основной фаланг и переходящая на дистальную часть кисти. Осмотр: палец находится в вынужденном полусогнутом положении, причем при попытке его разогнуть у больного возникает мучительная боль. Палец в объеме может быть почти не увеличен. Общая реакция бывает значительной. При пальпации зондом выявляется резкая болезненность в зоне расположения сухожильного влагалища.

Лечение. В большинстве случаев, приходится прибегать к вскрытию сухожильного влагалища. Выполняют параллельные разрезы по ладонно–боковой поверхности пальца на основной и средней фалангах. После рассечения кожи и подкожно – жировой клетчатки также продольно вскрывают сухожильное влагалище; По введенному зажиму делают аналогичную контрапертуру, промывают рану и дренируют насквозь полосками перчаточной резины, проводить которые следует поверхностнее сухожилия, во избежание повреждения его брыжейки.
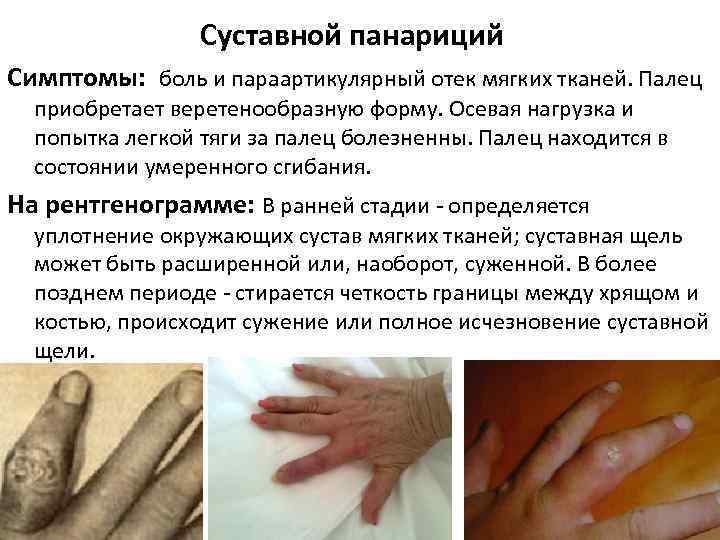
Суставной панариций Симптомы: боль и параартикулярный отек мягких тканей. Палец приобретает веретенообразную форму. Осевая нагрузка и попытка легкой тяги за палец болезненны. Палец находится в состоянии умеренного сгибания. На рентгенограмме: В ранней стадии - определяется уплотнение окружающих сустав мягких тканей; суставная щель может быть расширенной или, наоборот, суженной. В более позднем периоде - стирается четкость границы между хрящом и костью, происходит сужение или полное исчезновение суставной щели.

Лечение. • В начальных фазах заболевания, особенно при первичном поражении сустава, лечение может заключаться в ежедневных пункциях сустава с эвакуацией гноя и антибиотикотерапией • При выраженой деструкции суставных концов производят резекцию сустава с созданием в дальнейшем артродеза в функционально выгодном положении • При большом разрушении тканей пальца - очень редко - приходится прибегать к ампутации пальца
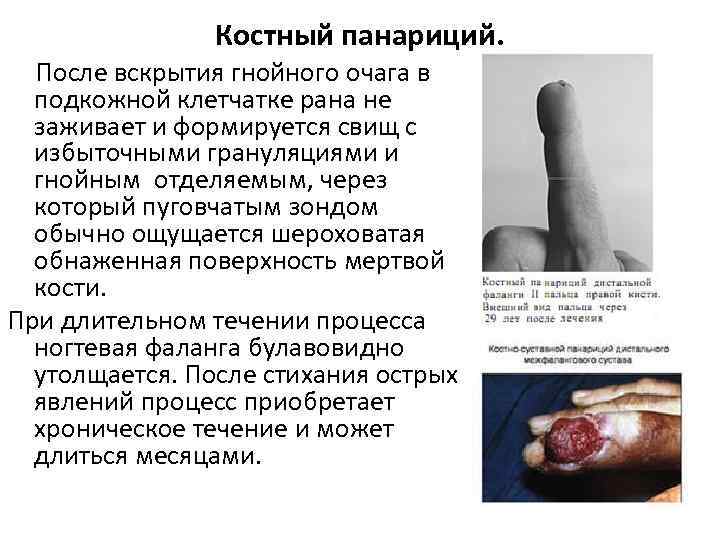
Костный панариций. После вскрытия гнойного очага в подкожной клетчатке рана не заживает и формируется свищ с избыточными грануляциями и гнойным отделяемым, через который пуговчатым зондом обычно ощущается шероховатая обнаженная поверхность мертвой кости. При длительном течении процесса ногтевая фаланга булавовидно утолщается. После стихания острых явлений процесс приобретает хроническое течение и может длиться месяцами.
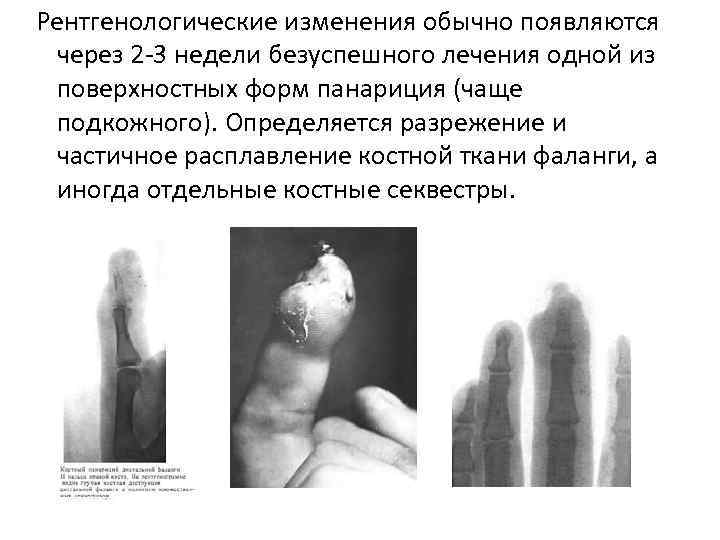
Рентгенологические изменения обычно появляются через 2 -3 недели безуспешного лечения одной из поверхностных форм панариция (чаще подкожного). Определяется разрежение и частичное расплавление костной ткани фаланги, а иногда отдельные костные секвестры.
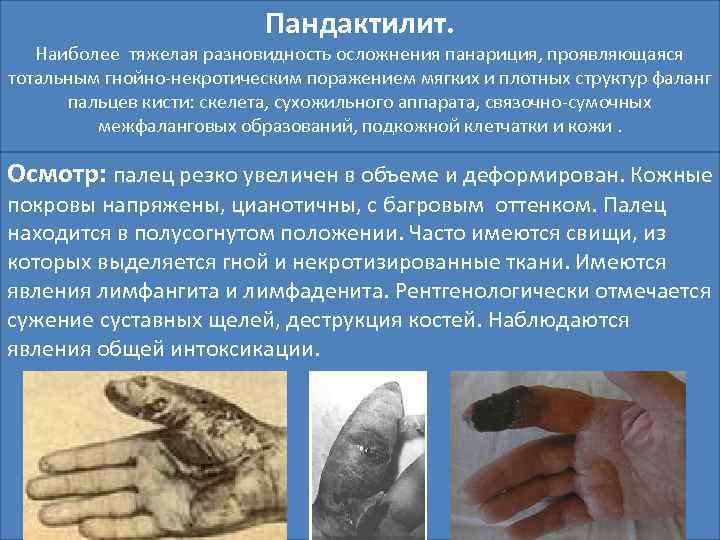
• Пандактилит. Наиболее тяжелая разновидность осложнения панариция, проявляющаяся тотальным гнойно-некротическим поражением мягких и плотных структур фаланг пальцев кисти: скелета, сухожильного аппарата, связочно-сумочных межфаланговых образований, подкожной клетчатки и кожи. Осмотр: палец резко увеличен в объеме и деформирован. Кожные покровы напряжены, цианотичны, с багровым оттенком. Палец находится в полусогнутом положении. Часто имеются свищи, из которых выделяется гной и некротизированные ткани. Имеются явления лимфангита и лимфаденита. Рентгенологически отмечается сужение суставных щелей, деструкция костей. Наблюдаются явления общей интоксикации.

Лечение. Пандактилит относится к заболеваниям, при которых хирурги вынуждены прибегать к ампутации пальца. В некоторых случаях можно попытаться сохранить палец. Для этого: 1. Производятся широкие дренирующие разрезы тканей, 2. Экономная резекция кости и хрящей, вскрытие карманов, затеков и их дренирование. 3. Применение в послеоперационном периоде протеолитических ферментов и антибиотиков; регулярные санирующие перевязки в сочетании с иммобилизацией кисти, физиотерапевтическое лечение.
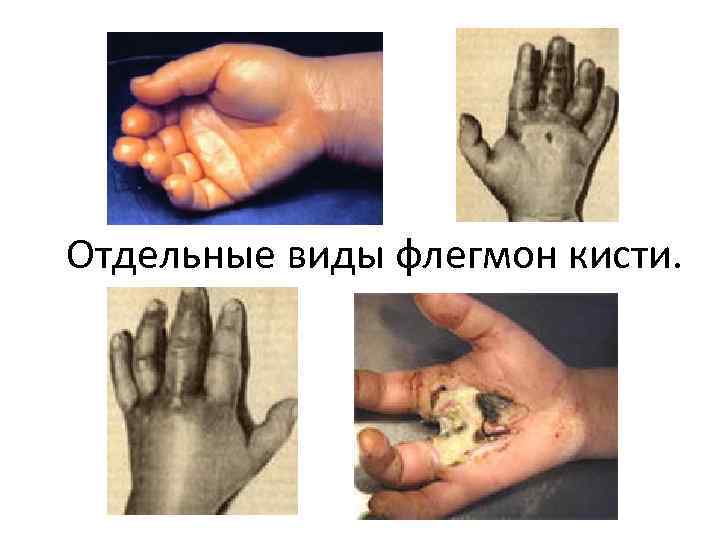
Отдельные виды флегмон кисти.
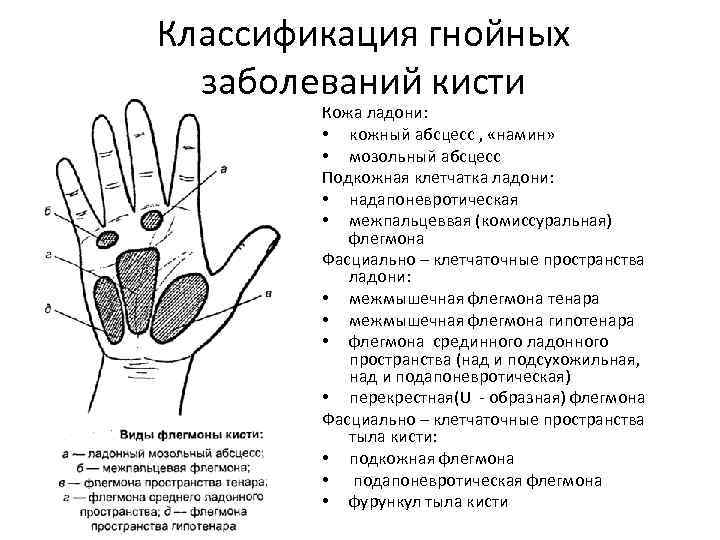
Классификация гнойных заболеваний кисти Кожа ладони: • кожный абсцесс , «намин» • мозольный абсцесс Подкожная клетчатка ладони: • надапоневротическая • межпальцеввая (комиссуральная) флегмона Фасциально – клетчаточные пространства ладони: • межмышечная флегмона тенара • межмышечная флегмона гипотенара • флегмона срединного ладонного пространства (над и подсухожильная, над и подапоневротическая) • перекрестная(U - образная) флегмона Фасциально – клетчаточные пространства тыла кисти: • подкожная флегмона • подапоневротическая флегмона • фурункул тыла кисти

Флегмона межфасциальных пространств тыла кисти Часто является осложнением гнойных процессов на ладони. Обычные симптомы воспаления достаточны для диагноза. Гной может скапливаться над или подфасциально : Для подфасциальной флегмоны При поверхностной характерны: синюшный оттенок флегмоне признаки гиперемии, более воспаления распространенный отек, проявляются более фиксирующий кожу и клетчатку к ярко, чем при подлежащим тканям, глубокой. распространение процесса на предплечье, реактивность лимфатических узлов и ограничение функции пальцев и кисти.
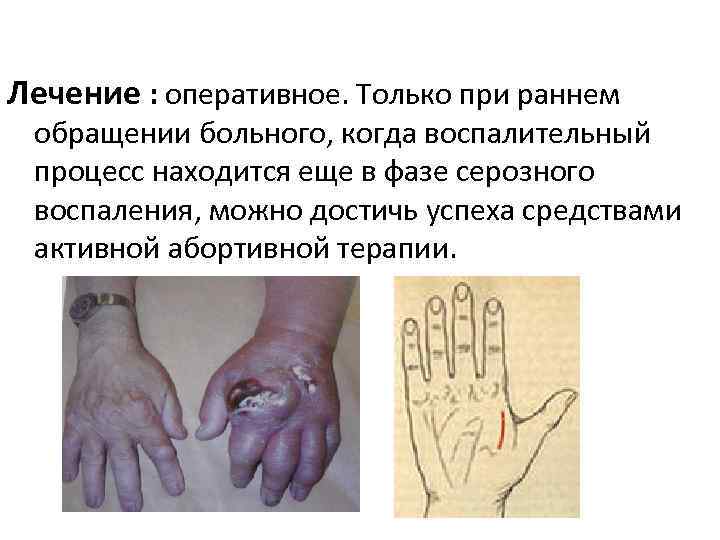
Лечение : оперативное. Только при раннем обращении больного, когда воспалительный процесс находится еще в фазе серозного воспаления, можно достичь успеха средствами активной абортивной терапии.

При флегмонах, распространяющихся на тыл кисти, иногда производится сквозной разрез, позволяющий дренировать межфасциальное пространство с ладони и тыла. Операция заканчивается осмотром, санацией полости, дренированием и иммобилизацией кисти. После операции — ведение в зависимости от клинической картины. Неправильно выбранный доступ влечет тяжелые последствия — распространение процесса вглубь, на предплечье, иногда и сепсис.

Флегмона пространства thenar • Осмотр: характеризуется отеком области возвышения большого пальца, шарообразной припухлостью неотчетливой краснотой и напряжением I межкостного пространства. Большой палец при этом отведен, полусогнут в пястно-фаланговом суставе. • При гнойном процессе в пространстве thenar опухоль дает ощущение тугого мяча с четкими границами. Больные нуждаются в госпитализации.
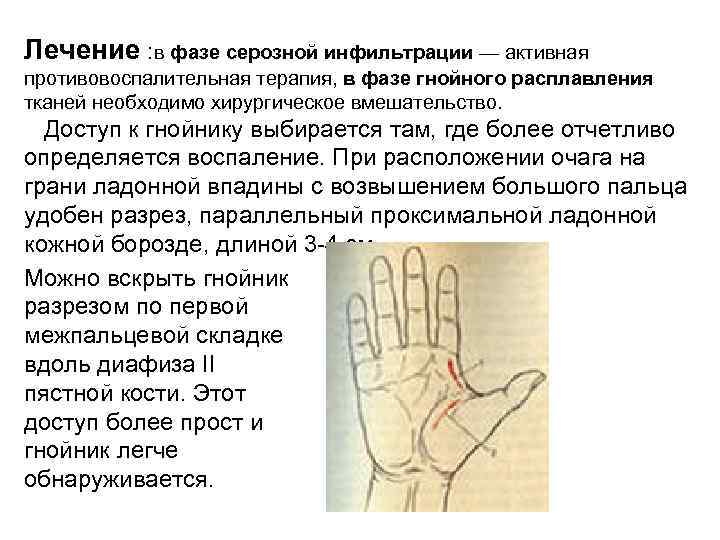
Лечение : в фазе серозной инфильтрации — активная противовоспалительная терапия, в фазе гнойного расплавления тканей необходимо хирургическое вмешательство. Доступ к гнойнику выбирается там, где более отчетливо определяется воспаление. При расположении очага на грани ладонной впадины с возвышением большого пальца удобен разрез, параллельный проксимальной ладонной кожной борозде, длиной 3 -4 см. Можно вскрыть гнойник разрезом по первой межпальцевой складке вдоль диафиза II пястной кости. Этот доступ более прост и гнойник легче обнаруживается.

Флегмона межфасциального пространства hypothenar Наблюдаются редко. Причиной заболевания являются глубокие раны этой области, или же они возникают как осложнение остеомиелита V пястной кости, тендобурсита локтевой синовиальной сумки и костно-суставного панариция. Осмотр: ограниченная краснота, припухлость и напряжение тканей в области возвышения мизинца, ограничение движений пальцев, особенно отведение и приведение V пальца, в меньшей степени — сгибание и разгибание. Отек ограничивается областью возвышения мизинца. Изредка он распространяется и на тыл кисти, соответственно V пястной кости.
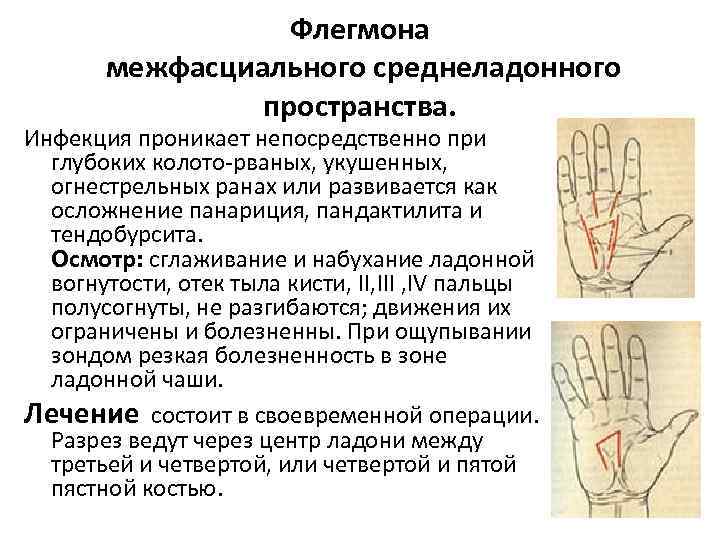
Флегмона межфасциального среднеладонного пространства. Инфекция проникает непосредственно при глубоких колото-рваных, укушенных, огнестрельных ранах или развивается как осложнение панариция, пандактилита и тендобурсита. Осмотр: сглаживание и набухание ладонной вогнутости, отек тыла кисти, III , IV пальцы полусогнуты, не разгибаются; движения их ограничены и болезненны. При ощупывании зондом резкая болезненность в зоне ладонной чаши. Лечение состоит в своевременной операции. Разрез ведут через центр ладони между третьей и четвертой, или четвертой и пятой пястной костью.
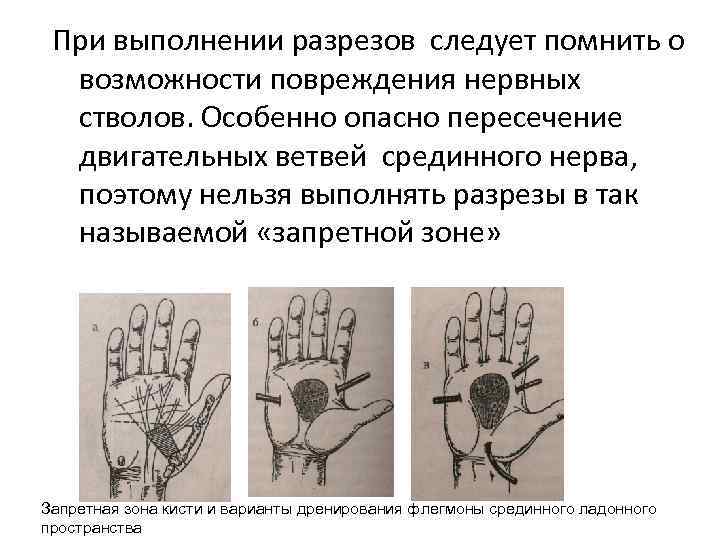
При выполнении разрезов следует помнить о возможности повреждения нервных стволов. Особенно опасно пересечение двигательных ветвей срединного нерва, поэтому нельзя выполнять разрезы в так называемой «запретной зоне» Запретная зона кисти и варианты дренирования флегмоны срединного ладонного пространства
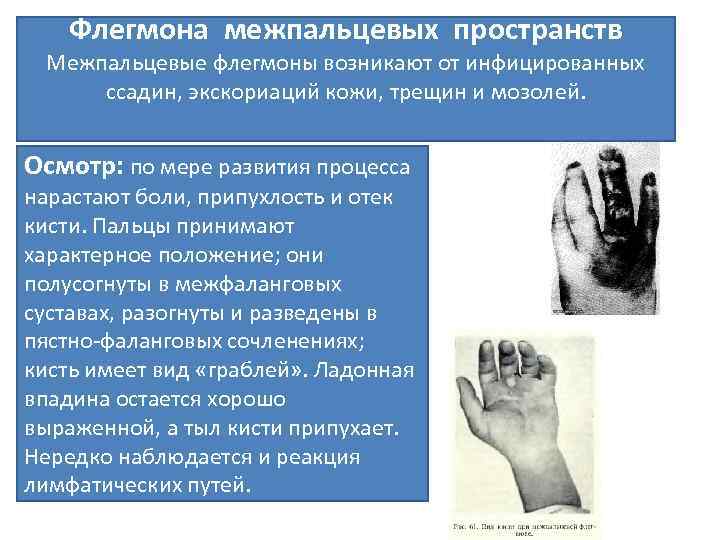
Флегмона межпальцевых пространств Межпальцевые флегмоны возникают от инфицированных ссадин, экскориаций кожи, трещин и мозолей. Осмотр: по мере развития процесса нарастают боли, припухлость и отек кисти. Пальцы принимают характерное положение; они полусогнуты в межфаланговых суставах, разогнуты и разведены в пястно-фаланговых сочленениях; кисть имеет вид «граблей» . Ладонная впадина остается хорошо выраженной, а тыл кисти припухает. Нередко наблюдается и реакция лимфатических путей.
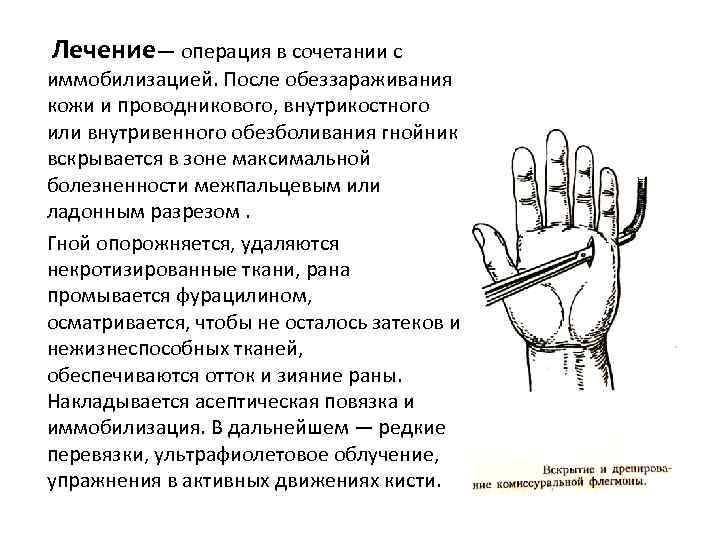
Лечение— операция в сочетании с иммобилизацией. После обеззараживания кожи и проводникового, внутрикостного или внутривенного обезболивания гнойник вскрывается в зоне максимальной болезненности межпальцевым или ладонным разрезом. Гной опорожняется, удаляются некротизированные ткани, рана промывается фурацилином, осматривается, чтобы не осталось затеков и нежизнеспособных тканей, обеспечиваются отток и зияние раны. Накладывается асептическая повязка и иммобилизация. В дальнейшем — редкие перевязки, ультрафиолетовое облучение, упражнения в активных движениях кисти.

Фурункулы и карбункулы на кисти Фурункулы: локализация на тыльной поверхности пальцев, пясти и запястья. В основе процесса лежит гнойное расплавление и секвестрирование ограниченного участка кожи и подкожной клетчатки в зоне волосяных луковиц. Для карбункула характерно распространение некротического процесса с вовлечением и секвестрацией нескольких сальных желез и волосяных луковиц. Фурункулы и особенно карбункулы тыла кисти сопровождаются разлитым отеком кисти и восходящим лимфангитом. Распознавание фурункула и карбункула на кисти затруднений не представляет. Течение фурункулов и карбункулов на кисти благоприятное.

Дефекты лечения. Неправильное оказание первичной хирургической помощи, несвоевременная госпитализация в хирургические отделения при возникновении осложнений являются основными дефектами при лечении гнойных заболеваний пальцев и кисти. Кроме того , к причинам, приводящим к осложнениям относятся: 1. Пренебрежение врача к простейшим методам обследования 2. Неправильная постановка диагноза 3. Неполное обследование больных 4. Неправильный выбор методов обезболивания 5. Неправильное дренирование ран

Спасибо за внимание!
307 группа панариции (2) анимир.ppt