инфекция.ppt
- Количество слайдов: 84

Инфекционные заболевания нервной системы

МЕНИНГИТ, МЕНИНГОЭНЦЕФАЛИТ n n n Менингит – острое инфекционное заболевание с преимущественным поражением паутинной и мягкой оболочек головного и спинного мозга. Возбудителями заболевания чаще являются бактерии и вирусы, реже – грибы, простейшие, микоплазмы, гельминты, риккетсии и амебы. Входными воротами в организм для бактерий и вирусов чаще всего служат носоглотка и кишечник. Отсюда они проникают в кровь (стадия бактериемии или вирусемии) и затем гематогенным путем заносятся в оболочки мозга.

В зависимости от характера воспалительного процесса в оболочках мозга и состава ЦСЖ различают гнойные и серозные менингиты. n гнойные менингиты вызываются бактериями, n серозные – вирусами. Исключения составляют туберкулезный, сифилитический менингиты. n

По темпу развития: острые, подострые, хронические менингиты. При некоторых формах, в частности при менингококковом менингите, возможно молниеносное течение. n Менингиты могут первичные и вторичные, которые могут быть как вирусной, так и бактериальной природы. n

Морфологические изменения n n при менингитах в основном отмечаются в паутинной и мягкой оболочках, но в процесс могут вовлекаться также эпендима и сосудистые сплетения желудочков мозга. В настоящее время принят синдромальный подход к диагностике рассматриваемой патологии и предполагает диагностику проявлений основных синдромов, характерных для развернутой клинической картины менингита (менингоэнцефалита), а также наиболее частых осложнений этих заболеваний.

Основные клинические синдромы n n Синдром общей инфекционной интоксикации Синдром повышенного внутричерепного давления Классическим его проявлением является головная боль, разлитая, распирающего характера, не купируемая ненаркотическими анальгетиками, тошнота и рвота на высоте боли, полным ртом ( «мозговая рвота» ), не приносящая облегчения, феномены гиперестезии, головокружение, изменение сознания – психомоторное возбуждение, бред, галлюцинации, судоороги. Осмотр глазного дна выявляет застой дисков зрительного нерва. При люмбальной пункции – повышение ВЧД.

Основные клинические синдромы n Синдром отека и набухания головного мозга. Выделяются три последовательные фазы развития синдрома отека и набухания головного мозга (ОНГМ) – 1 фаза – синдром повышенного ВЧД, дислокация головного мозга (2 фаза), вклинение головного мозга (3 фаза).

n n Менингеальный синдром , его клинические проявления обусловлены как синдромом повышения внутричерепного давления, так и собственного воспаления мягкой мозговой оболочки. (описано около 30 менингеальных симптомов). Энцефалитический синдром. Стойко сохраняющиеся в динамике, особенно на фоне разрешающейся интоксикации и угасающей оболочечной симптоматики, глубокие расстройства сознания, афазия, судорожный синдром, стойкие расстройства сердечно-сосудистой деятельности и дыхания центрального генеза, нарушение функции ЧМН, парезы, параличи – это наиболее типичные проявления энцефалитического синдрома. В тех случаях, когда на фоне проводимой терапии энцефалитические симптомы носят обратимый характер, целесообразно говорить об энцефалитической реакции.

n n n n Тяжелое и крайне тяжелое течение менингитов и менингоэнцефалитов обусловлено развитием целого ряда осложнений, являющихся причиной летальных исходов и резидуальных явлений, нередко приводящих к инвалидизации. К таковым относятся: Острые церебральные осложнения 1)Отек и набухание головного мозга (стадии отека, дислокации, вклинения). При височно-тенториальном вклинении дислокация ствола проявляется быстро прогрессирующей утратой сознания, нарушением функции III пары черепных нервов в сочетании с гемиплегией. Транстенториальное вклинение проявляется нарушением сознания до уровня глубокого сопора, наблюдается легкое расширение зрачков, плавающие глазные яблоки, диспноэ. Дислокация на уровне среднего мозга характеризуется симптомами децеребрационной ригидности, и отсутствием фотореакции, утратой окулоцефальных рефлексов, узкими зрачками, нарушением ритма и глубины дыхания до апноэ. Терминальная дислокация – сдавление продолговатого мозга миндалинами мозжечка в большом затылочном отверстии – проявляется арефлексией, тотальной мышечной атонией, остановкой дыхания и резким расширением зрачков без какой-либо их реакции.

Острые церебральные осложнения 2)Церебральный инфаркт n 3)Субдуральный выпот с исходом в эмпиему n 4)Окклюзия a. carotis interna n 5)Вентрикулит n 6)Синдром неадекватной экскреции АДГ n

n Церебральный инфаркт Это осложнение наиболее часто встречается у детей при менингитах, вызванных гемофильной палочкой, у взрослых причиной чаще являются пневмококковые менингиты. Воспалительный экссудат сдавливает сосуды, проходящие в подпаутинном пространстве, способствует тромбообразованию или спазму. Инфаркт мозга может быть как артериальным, так и венозным. Клинически это неблагоприятный прогностический признак.

Субдуральный выпот характерен для неонатальных менингитов и выявляется в 25 -50 % случаев и характерно для менингитов, вызванных гемофильной палочкой. Выпот может быть как односторонним, так и двусторонним, но у большинства больных не дает симптоматики, не требует вмешательства и самостоятельно рассасывается в течение нескольких недель. Но иногда выпот может быть причиной упорной рвоты, очаговой неврологической симптоматики, выбухания родничка, судорог. Большой выпот может привести к смещению мозгового ствола. В этих случаях необходима эвакуация выпота.

n Субдуральная эмпиема Анализ ЦСЖ позволяет дифференцировать эмпиему от субдурального выпота. Как выпот, так и эмпиема характеризуются повышением числа лейкоцитов и концентрации белка, но при эмпиеме жидкость имеет гнойный характер и содержит преимущественно нейтрофилы.

Острые экстрацеребральные осложнения n 1)Шок n 2)ДВС-синдром n 3)Геморрагический синдром n 4)Дегидратация n 5)Гипогликемия n 6)Органные поражения (пневмония, перикардит, артрит и другие) n 7)Стресс-поражения ЖКТ (острые язвы желудка и ДПК, геморрагический гастрит)

Поздние осложнения и резидуальные явления n 1)Гидроцефалия n 2)Кистозно-слипчивый арахноидит n 3)Эпилепт. припадки n 4)Глухота n 5)Атаксия n 6)Кортикальная слепота n 7)Атрофия зрительных нервов n 8)Дисфункция передней доли гипофиза n 9)Абсцесс головного мозга n 10)Неврологический дефицит n 11)Психический дефицит (от длительной цереброгенной астении до слабоумия) n 12)Несахарный диабет n 13)Нозокомиальные органные поражения

Течение бактериальной инфекции может осложниться развитием ИТШ, синдрома нарушений водно-электролитного баланса, геморрагическим синдромом, ДВС-синдромом, а также органными или полиорганными поражениями. n Другими, более поздними осложнениями менингитов и энцефалитов (после 7 -10 дня болезни), чаще бактериальных, являются: эпендиматит с исходом в вентрикулит (нередко в остром периоде заболевания единственными проявлениями которых являются сохраняющийся судорожный синдром и выраженная общая мышечная ригидность), формирование абсцесса или кисты головного мозга (например, после герпетических) и др.

Для своевременной и адекватной оценки состояния больного, поступающего в стационар с признаками менингита (энцефалита), обязательным является следующий комплекс клинико-инструментального обследования: n 1)Рентгенография органов грудной клетки, черепа и придаточных пазух носа n 2)Осмотр ЛОР-органов n 3)Осмотр глазного дна n 4)ЭХО-исследование головного мозга, при наличии показаний – осмотр нейрохирурга n 5)ЭКГ-исследование

Клинические формы менингококковой инфекции n Первично-локализованные формы: n а) менингококконосительство; n б) назофарингит n Генерализованные формы: n а)менингококцемия n б)менингит, менингоэнцефалит n в)сочетанная форма (менингококцемия + менингит, менингоэнцефалит) n Возможны: менингококковая пневмония, эндокардит, артрит, иридоциклит.

n Назофаригит – наиболее распространенная форма болезни. Основные симптомы – общая слабость, головная боль, боль в горле при глотании, сухой кашель, заложенность носа, у части больных – скудное слизисто-гнойное отделяемое из носа. Задняя стенка глотки отечна, гиперемирована, со 23 дня отмечается гиперплазия лимфоидных фолликулов. Заболевание обычно заканчивается выздоровлением в течение 3 -7 дней. Гиперплазия лимфоидных фолликулов может сохраняться до 2 -х недель. В отдельных случаях происходит генерализация инфекции.

Менингококцемия начинается остро, но возможен продромальный период в виде назофарингита. Симптомы озноб, сильная головная боль, боль в мышцах, : суставах, резко повышается температура. Характерный симптом- геморрагическая сыпь, появляющаяся через 6 -18 часов, редко на 2 -й недели болезни. Элементы сыпи неправильной звездчатой формы размером от мелких петехий до крупных экхимозов диаметром в несколько сантиметров. Элементы плотноваты на ощупь, слегка возвышаются над поверхностью кожи. В начальном периоде болезни сыпь может носить розеолезно-папулезный характер или сочетаться с геморрагической. Локализация сыпи – дистальные отделы конечностей, ягодицы, боковая поверхность туловища.

Часто - кровоизлияния в слизистые оболочки глаза, в тяжелых случаях – носовые, желудочно-кишечные, маточные, почечные кровотечения. Кровоизлияния в оболочки и вещество мозга, внутренние органы обуславливают соответствующую клиническую симптоматику. С первых дней болезней отмечается выраженная интоксикация. Нарушения деятельности сердца - глухота сердечных тонов, синусовая тахиаритмия, снижением артериального давления. Возможно развитие мио-, эндо-, перикардитов. Почки чаще всего поражаются по типу токсического нефроза. Суставы поражаются у 5 -8% больных менингококцемией. Наблюдаются моно- и полиартриты как серозные, так и гнойные Гемограмма характеризуется резко выраженным лейкоцитозом; нейтрофильным сдвигом влево до юных, иногда и до миелоцитов, анэозинофилией, увеличением СОЭ.

Менингококцемия протекает в легкой, среднетяжелой и тяжелой формах. Особого внимания заслуживает молниеносная форма менингококцемии, протекающая с инфекционнотоксическим шоком (ИТШ). n Первая фаза шока характеризуется эйфорией, чувством тревоги, двигательным беспокойством. У взрослых и детей старше 3 -х лет сознание ясное. Нередко гиперестезия. Одновременно тахикардия, одышка, цианоз губ, ногтевых пластинок, температура тела начинается снижаться. АД нормальное, иногда повышенное, ЦВД снижено. Существенных нарушений КОС не выявляется. Возможна умеренная гипокапния, гипокалиемия, при исследовании гемостаза – гиперкоагуляция.

n n Во второй фазе шока больные становятся адинамичными, появляется акроцианоз, температура тела снижается до нормы, АД падает до 50% нормы. Снижается диурез. Выявляется дальнейшее снижение ЦВД, субкомпенсированный метаболический ацидоз, гипоксемия, тенденция к гипокоагуляции, тромбоцитопения. В третьей фазе шока больные резко заторможены, болевая чувствительность снижена, тотальный цианоз, гипотермия, АД ниже 50% нормы, часто не определяется. Тоны сердца глухие, выраженная тахикардия и одышка, клинические признаки повышенной кровоточивости, олигурия, анурия. Полиорганная недостаточность. Ранним прогностически неблагоприятными признаками являются лекоцитоз крови менее 8 тыс/мкл и тромбоцитопения менее 80 тыс/мкл.

Лечение n n n На догоспитальном этапе больному с подозрением на менингит должна быть оказана неотложная помощь – вводится преднизолон в дозе 60 -90 мг, лазикс в дозе 40 мг, кардиотонические средства, по показаниям – противосудорожные препараты (реланиум). При подозрении на менингококкцемию следует ввести 1 г хлорамфеникола (левомицетина). Общий принцип лечения заключается в том, чтобы как можно раньше создать «антибиотическую защиту» . Не всегда известен конкретный возбудитель, а для лабораторной верификации необходимо определенное время. До получения результатов бактериологического исследования проводят эмпирическую антибактериальную терапию. Необходимым условием выбора антибиотика или антибактериальной схемы для лечения бактериального менингита является проницаемость ГЭБ и воздействие на те возбудители, которые наиболее вероятны в данном возрасте и клинической ситуации.

Проницаемость ГЭБ для антибактериальных препаратов Хорошо проникают Хорошо только при воспалении Плохо даже при воспалении Не проникают Метронидазол Изониазид Рифампицин Ко-тримоксазол Флуконазол Хлорамфеникол Этамбутол Амикацин Канамицин Азтреонам Амоксициллин Ванкомицин Меропенем Пенициллин Пефлоксацин ЦС III Цефуроксим Ципрофлоксацин Офлоксацин Азлоциллин Мезлоциллин Стрептомицин Амфотерицин В Гентамицин Клиндамицин Азлоциллин Линкомицин Макролиды Кетоконазол Ломефлоксацин Норфлоксацин

Эмпирическая стартовая антибиотикотерапия бактериального менингита в зависимости от клинической ситуации Возраст от 6 до 60 лет Вероятный возбудитель N. meningitides, S. pneumoniae, Hib, Препараты выбора Альтернативные препараты Возраст старше 60 лет Пенициллин Цефтриаксон или Цефотаксим Меропенем Вероятный возбудитель N. meningitides, S. pneumoniae, Hib, Enterococcus spp. , Listeria, Еnterobacteriacea e. и др Препараты выбора Альтернативные препараты Цефалоспорины III и IV поколений Ампициллин + Амикацин Меропенем

Лечение n Назначается один из препаратов. Основным является бензилпенициллин, применяемый в массивных дозах в связи с низким пассажем в субарахноидальное пространство. Антибиотик обладает бактерицидным действием, что обуславливает быструю гибель микробов, которая может усилить интоксикацию. n При молниеносных формах болезни, осложненных ИТШ и отеком-набуханием мозга, предпочтительнее использовать левомицетин-сукцинат. Левомицетин лучше других антибиотиков проникает в субарахноидальное пространство и медленней выводятся. В связи с бактериостатическим действием препарата клинический эффект выявляется в среднем на сутки позже, чем при лечении пенициллином. При позднем поступлении, наличии энцефалита и вентрикулита целесообразней назначение пенициллина.

n При первичных гнойных менингитах, этиология которых не установлена, этиотропную терапию следует проводить ампиоксом в дозе 200 -300 мг/кг в сутки, цефтриаксоном в дозе 100 мг/кг в сутки или цефотаксимом в дозе 150 -200 мг/кг в сутки. Цефтриаксон высоко эффективен и при менингококковой инфекции.

n Антибиотикотерапия у больных менингококцемией (без менингита) проводится в течение 4 -5 дней, при менингите – от 5 до 10 дней. Показанием для отмены антибактериальной терапии являются данные исследования ликвора (цитоз менее 0, 1 при содержании лимфоцитов не менее 80%). Контрольная пункция проводится на 6 -8 день лечения.

n При отсутствии заметного клинического эффекта в течение трех суток лечения необходимо исследование ликвора для решения вопроса о смене антибактериального препарата. Исследование с этой целью ликвора в более ранние сроки нецелесообразно, так как возможно ухудшение его состава по сравнению с исходным. При позднем поступлении больных, энцефалите, вентрикулите дозу пенициллина следует повышать до 400 -1 млн. ЕД/кг масмассы в сутки, при вентрикулитах рекомендуется сочетать внутримышечное введение препарата и внутривенное введение препарата.

n «Золотой диагностический стандарт» , предусматривающий проведение бактериологического исследования, постановку реакции ЛА с использованием ЦСЖ и проведение ПЦР – исследования, лишь в 85% случаев позволяет установить этиологическую природу возбудителя бактериального менингита. Это является основанием для назначения стартовой эмпирической антибиотикотерапии, основанной на анализе конкретной клиникоанамнестической ситуации.

n n В тех случаях, когда перечень имеющихся антибактериальных средств ограничен, в качестве стартовой антибактериальной терапии мы рекомендуем следующие схемы: для взрослых – «пенициллин + амикацин» или «пенициллин + гентамицин» , в случае сепсиса – «ампициллин + оксациллин + гентамицин» , для детей пенициллин или хлорамфеникол или ампициллин. Однако абсолютное большинство исследователей рекомендует назначение именно цефалоспоринов III - IV поколения, а также меропенема в качестве препаратов стартовой эмпирической антибиотикотерапии.
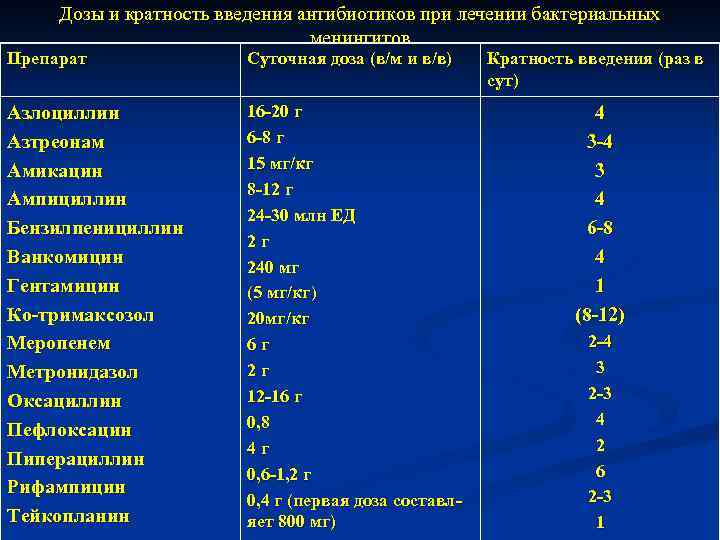
Дозы и кратность введения антибиотиков при лечении бактериальных менингитов Препарат Суточная доза (в/м и в/в) Кратность введения (раз в сут) Азлоциллин Азтреонам Амикацин Ампициллин Бензилпенициллин Ванкомицин Гентамицин Ко-тримаксозол Меропенем Метронидазол Оксациллин Пефлоксацин Пиперациллин Рифампицин Тейкопланин 16 -20 г 6 -8 г 15 мг/кг 8 -12 г 24 -30 млн ЕД 2 г 240 мг (5 мг/кг) 20 мг/кг 6 г 2 г 12 -16 г 0, 8 4 г 0, 6 -1, 2 г 0, 4 г (первая доза составляет 800 мг) 4 3 -4 3 4 6 -8 4 1 (8 -12) 2 -4 3 2 -3 4 2 6 2 -3 1
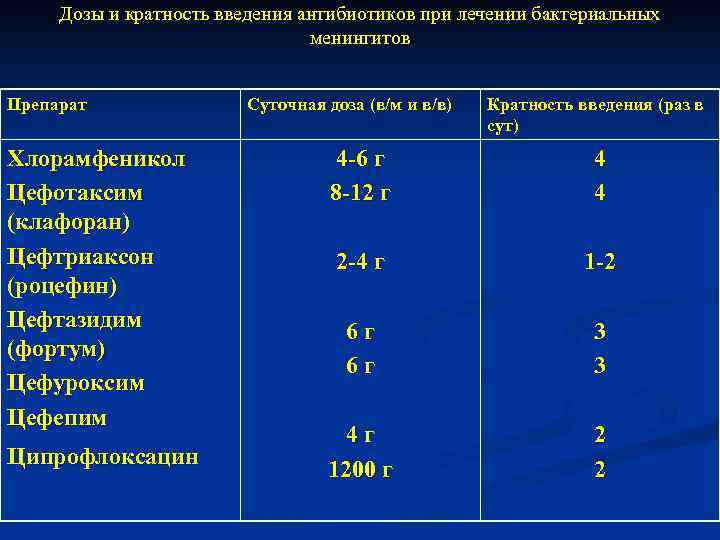
Дозы и кратность введения антибиотиков при лечении бактериальных менингитов Препарат Хлорамфеникол Цефотаксим (клафоран) Цефтриаксон (роцефин) Цефтазидим (фортум) Цефуроксим Цефепим Ципрофлоксацин Суточная доза (в/м и в/в) Кратность введения (раз в сут) 4 -6 г 8 -12 г 4 4 2 -4 г 1 -2 6 г 6 г 3 3 4 г 1200 г 2 2

Успех этиотропного лечения зависит также от выбора путей введения антибактериальных препаратов. В зависимости от клинической ситуации оптимальным является сочетание следующих путей введения: n n при среднетяжелом неосложненном первичном гнойном менингите – в/мышечный (основной) + в/венный (дополнительный); при среднетяжелом неосложненном вторичном гнойном менингите – в/мышечный (основной) + в/венный (дополнительный); при тяжелом осложненном (ОН ГМ, ИТШ и др. ) вторичном гнойном менингите – в/венный (основной) + в/мышечный (дополнительный) + в/артериальный (по показаниям) + эндолюмбальный (по показаниям); при угрозе развития или развитии нейрохирургических осложнейний – в/венный (основной) + в/артериальный (основной) + эндолюмбальный (по показаниям) + в/мышечный (дополнительный)

n n Проведение этиотропного лечения предусматривает соблюдение основных его правил – адекватности дозы, длительности и непрерывности курса, сочетаемости антибиотика с другими препаратами, в том числе антибактериальными и др. Однако в клинической практике может возникнуть необходимость изменения схемы анитибиотикотерапии. Показаниями для смены этиотропных препаратов являются: отрицательная клиническая и лабораторная динамика, в том числе ликворологическая; появление признаков токсического воздействия препарата (осложнения антибактериальной терапии); появление гиперчувствительности к препарату.

Критериями завершения антибактериальной терапии являются: n n n санация ЦСЖ (величина цитоза 100 кл в мкл, лимфоциты 95%); отсутствие других, помимо основного заболевания, показаний для продолжения антибактериальной терапии. В том случае, когда, несмотря на антибактериальную терапию, в течение нескольких дней сохраняются лихорадка, угнетение сознания, появляются эпилептические припадки, нарастают признаки внутричерепной гипертензии или очаговые симптомы, показаны МРТ или КТ, способные выявит осложнения менингита (абсцесс мозга, субдуральная эмпиема, гидроцефалия, тромбоз синусов твердой мозговой оболочки, инфаркт мозга).

Патогенетическая и симптоматическая терапия включает борьбу с гипоксией, противошоковую терапию, дезинтоксикационную терапию, борьбу с внутричерепной гипертензией, метаболическую и нейровегетативную защиту головного мозга, восполнение энерготрат организма.

n Антигипоксическая терапия (кислородная поддержка) при неосложненных формах заболевания заключается в ингаляции кислорода. В случае появления отека и набухания головного мозга (2 степень отека) – тахипноэ с ЧДД 38 -40 в 1 мин, длительностью более 2 часов, патологический тип дыхания, развиитие судорожного синдрома – показана интубация больного и перевод на ИВЛ в режиме умеренной гипервентиляции с парциальным давлением СО 2 не ниже 25 м рт. ст. В случае развития комы, прежде всего, адекватная ИВЛ способствует восстановлению кровообращения и перфузионных процессов в головном мозге. Для купирования судорожного синдрома применяются ГОМК (оксибутират натрия) до 200 мг/(кг сут), диазепам до 80 -100 мг/сут, при их неэффективности – натрия тиопентал, непрерывно в дозе 5 -10 мг/(кг сут) 0, 5% раствора, до купирования судорожного приступа, с последующей поддерживающей дозой до 4 мг/(кг сут) в течение 2 суток.

Противошоковая терапия поддержание нормальной ее цель гемодинамики, восстановление адекватного кровотока в органах, прежде всего в почках и легких. Это достигается инфузионной терапией в объеме 4 -6 л при соотношении кристаллоидов и коллоидов 3: 1, под контролем ЦВД, осмолярности и электролитного состава плазмы. Обязательным является введение кортикостероидов в дозах 300 -1000 мг/сут (в зависимости от тяжести состояния). Абсолютно обязательным является назначение гепарина (20 -80 тыс. МЕ/сут в 4 введения) или фраксипарина (доза 0, 2 -0, 6 мл/сут в зависимости от массы тела) в сочетании с ингибиторами протеаз – гордоксом (начальная доза 300 -500 тыс. ЕД в/в со скоростью 50 тыс. ЕД/мин, затем каждый час 50 тыс. ЕД – все дозы рассчитываются исходя из массы тела или контрикалом (20 -40 тыс. ЕД/сут) под контролем коагулограммы и времени свертывания крови.

Дезинтоксикационная терапия проводится с целью купирования системного воспалительного ответа, коррекции реологических нарушений и расстройств микроциркуляции. С этой целью в объем инфузий, определяемого с учетом водно-электролитного баланса больного, включают полиионные растворы, реополиглюкин, гемодез, свежезамороженную плазму, гепарин или фраксипарин, контрикал, трентал (в/в в суточной дозе до 0, 3 г). Длительность курса определяется состоянием больного, . При неосложненных формах менингита длительность дезинтоксикационной терапии не превышает, как правило, 3 -5 суток.

n Дегидратационная терапия направлена на купирование синдрома внутричерепной гипертензии и отека и набухания головного мозга, угрожающих жизни. Она проводится с использованием различных групп препаратов – осмодиуретиков, салуретиков, онкодегидротантов, глицерина. Маннитол – препарат экстренной дегидротации, осмодиуретик, 1015% раствор в/в из расчета 0, 5 -1 г/кг, первую дозу вводят капельно быстро (200 кпель в мин). Она составляет половину суточной, затем скорость введения уменьшается до 30 капель в мин. Действие препарата начинается через минуты, максимально – через 2 -3 ч и заканчивается через 6 -8 часов. В последующем каждые 4 часа в дозе 0, 25 г/кг (1/4 первоначальной дозы). Маннитол снижает ВЧД на 5090%. Следует помнить о необходимости постоянного контроля за осмолярностью плазмы. При осмолярности плазмы выше 290 мосм/л осмодиуретики не используют (возможен феномен отдачи). Введение салуретиков показано через 2 ч после маннитола. Глицерин назначается через зонд внутрь в дозе 1 г/кг 2 раза в сутки, не обладает феном отдачи.

n n Лазикс (группа салуретиков) является препаратом выбора для стартовой дегидратационной терапии (разовая доза 1 -2 мг/кг) эффективен в сочетании с эуфиллином (в дозе 2 мг/кг 2 раза в сутки). Длительное и неконтролируемое применение приводит к потере натрия, гиповолемии, потере калия и хлора (из-за метаболического ацидоза на фоне массивной дегидротации). Введение растворов глюкозы, особенно гипертонических, противопоказано из-за усиления метаболического ацидоза в головном мозге. С другой стороны введение растворов, содержащих много свободной воды (5% раствор глюкозы) способствуют повышению ВЧД.

Метаболическая и нейровегетативная защита мозга направлена на купирование оксидантного стресса и восполнение энергодефицита мозговой и оболочечной ткани. С этой целью, вне зависимости от тяжести состояния, показано назначение антиоксидантной схемы « унитиол + витамин Е + витамин С» , мексидол, реамберин, витаминов группы В, ноотропила (в/в до 4 -6 г/сут и затем внутрь в дозах 1, 8 -2, 4 г/сут). Для купирования расстройств микроциркуляции и улучшения агрегантных свойств крови назначают кавинтон (разовая доза 10 -20 мг, 1 -3 раза в сутки), трентал, актовегин (начальная доза 10 -20 мл, затем 3 -5 мл 1 раз в сутки).

Восполнение энерготраторганизма активация восстановительных процессов и являются обязательным условием борьбы с белково-катаболитными нарушениями, всегда осложняющими течение тяжелых инфекционных, в том числе нейроинфекционных, заболеваний. Основной пособ восполнения энерготрат – налаживание адекватного энтеральногои парентерального питания. Если в норме основной обмен составляет 1800 -2000 ккал/сут, то при тяжелых инфекциях суточная потребность повышается до 40 ккал/кг, т. е. до 4800 ккал/сут в среднем. Обычный пищевой рацион, даже при условии дополнительного питания, не в состоянии перекрыть эти потребности. Поэтому в случае длительно сохраняющихся итальных нарушений (ИВЛ, вторичный менингит на фоне сепсиса, СПОН различного происхождения) показано назначение специальных парентеральных аминокислотных смесей (мориамина, полиамина, аминофузина, аминостерила и других), жировых эмульсий (интралипида и липофундина). Показано проведение терапии, направленной на уменьшение стресс-поражений слизистой желудка и ДПК (блокаторы гистаминовых Н 2 рецепторов (циметедин, фамотидин и др. ) или блокаторов Н+ -К+ -АТФ-азы (омепразол) с одновременным назначением обволакивающих средств и сорбентов.

Герпетические менингиты и энцефалиты n n Этиология Нейропатогенными для человека являются 6 представителей семейства Herpersviridae: вирус простого герпеса 1 типа (ВПГ 1), вирус простого герпеса 2 типа (ВПГ 2), вирус varicella-zoster (BV-Z), вирус Эпштейна-Барр (ЭБВ) и неклассифированный вирус герпеса человека 6 типа (ВЧГ 6), вызывающий розеолу детскую или ложную краснуху, протекающую с поражением ЦНС в виде судорожного синдрома. Патогенез Основными путями передачи вирусов являются контактный, перинатальный, внутриутробный, воздушно-капельный (BV-Z, ЭБВ), половой, гемоконтактный, трансплантационный и др. Значимость каждого из путей передачи различна и зависит от вида вируса. Для первичного инфицирования ВПГ 1 необходима непосредственная инокуляция на слизистые оболочки, в эпителии которых вирусы размножаются. В последующем вирус гематогенно или лимфогенно мигрирует из очага первичной локализации в нервные ганглии, что обусловленно высокой нейротропностью герпесвирусов. В ЦНС ВПГ-1 проникает периневрально по аксонам тройничного нерва и обонятельным луковицам. В дальнейшем инфекция приобретает латентное течение, обусловленно бессимптомной генерацией вирусов в нейронах.

Серозные бактериальные менингиты n n n К этой группе относятся туберкулезный, лептоспирозный менингит и нейроборрелиоз. Общая характеристика развиваются, как правило, менее остро, протекают легче, чем гнойные менингиты, и отличаются обычно благоприятным исходом. Возбудители – бактерии. Изменения СМЖ носят серозный характер. СМЖ прозрачная, слегка опалесцирующая; цитоз (600 -700)106/л; преобладают лимфоциты; содержание белка повышено менее значительно, чем при гнойном менингите.

Туберкулезный менингит n n n Клиническая картина Наиболее опасная для жизни форма серозного менингита. Осложнение гематогеннодиссеминированного туберкулеза. Первичный очаг обнаруживается не всегда. Гематогенное обсеменение подпаутинного пространства приводит к высыпанию милиарных бугорков, выпоту серозно-фибринозного экссудата (особенно на основании головного мозга) и развитию васкулита в сосудах подпаутинной оболочки и вещества мозга. Характерно наличие продромального периода, длящегося от 5 дней до 2 нед с неспецифичной симптоматикой, напоминающей острое респираторное заболевание, грипп (общее недомогание, слабость, субфебрилитет, головная боль). Постепенно присоединяются непосредственные симптомы менингита - менингеальные симптомы, рвота, резко усиливается головная боль, температура тела повышается до 38 -39 С. Резкая гиперестезия, брадикардия или тахикардия. Угнетение сознания. На этом фоне выявляется очаговая симптоматика – поражение черепных нервов (III, VII пары). Иногда возникают судорожные припадки.

n n Обращают внимание особенности современного течения туберкулезного менингита: отсутствие продромального периода, возможное быстрое начало и течение, наличие первоначального нейтрофильного плеоцитоза в СМЖ. При запоздалой диагностике по мере прогрессирования патологического процесса возникают симптомы поражения вещества головного мозга (менингоэнцефалит). При активных формах туберкулеза менингит может развиваться быстро, без продромального периода.

n n n Диагностика При малейшем подозрении на туберкулезный менингит – экстренное исследование СМЖ. Исследование СМЖ – вытекает под повышенным давлением, прозрачная или слегка опалесцирующая. Цитоз до (100 -500) 106/л; 70 -89% лимфоцитов. Содержание белка 5 мг/л и больше. Дифференциально-диагностический признак, отличающий туберкулезный менингит от других серозных менингитов – раннее резкое снижение содержания глюкозы в СМЖ (норма 2 -3 ммоль/л). В пробирке с СМЖ через 12 часов после ЛП часто появляется «сеточка» фибрина, при микроскопии в ней могут обнаруживаться микобактерии туберкулеза. При бактериоскопии мазков крови возбудитель обнаруживается в 30 -40% случаев.

Нейрорентгенологические проявления туберкулезного менингита складываются из следующих основных проявлений: n - базальное менингеальное контрастное усиление n - гидроцефалия n - инфаркты мозга супратенториально и в стволе мозга n Накопление контрастного вещества в области базальных цистерн и менингеальных оболочек лучше определяется при МРТ. n
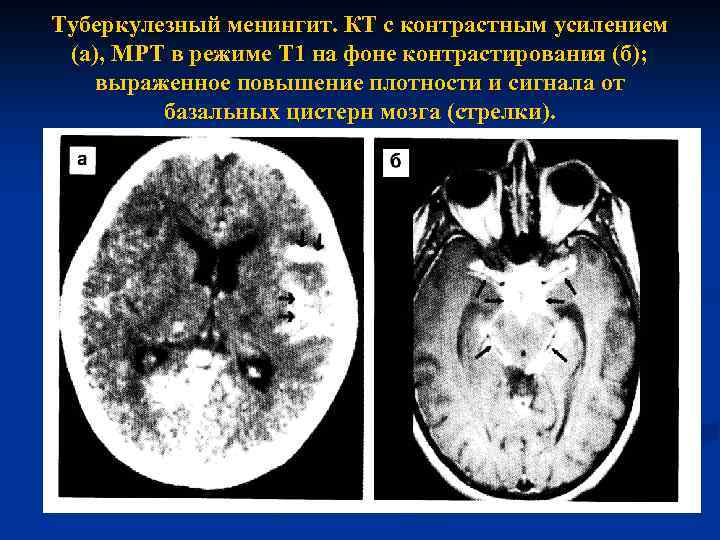
Туберкулезный менингит. КТ с контрастным усилением (а), МРТ в режиме Т 1 на фоне контрастирования (б); выраженное повышение плотности и сигнала от базальных цистерн мозга (стрелки).

n n n Лечение Используют «тройную терапию» изониазид в таблетках по 300 мг 2 раза в сутки + рифампицин в таблетках по 600 мг 1 раз в день до еды + пиразинамин в таблетках по 1 г 2 -3 раза в день. Кроме того, назначают витамин В 1 в таблетках по 80100 мг/сут. Лечение продолжается как минимум, в течение 10 мес. В каждом случае в результате клиникорентгенологического обследования фтизиатром и совместного с ним ведения больных схема лечения может быть изменена или дополнена. Прогноз Летальный исходы – в 15 -20% случаев.

Нейроборрелиоз (Лайм-боррелиоз) n n n Этиопатогенез Нейроборрелиоз является природно-очаговым трансмиссивным заболеванием. Возбудитель-спирохета. Заражение происходит при укусе клещом в лесах и городских лесопарках. Характерна весеннее-летняя сезонность – пик с апреля по октябрь. Клиническая картина Длительность персистенции возбудителя обусловливает 2 периода появления клинических проявлений. После инкубационного периода (в среднем 2 нед) наступает острый период продолжительностью около 1 мес. В этот период заболевание может протекать в 2 -х клинических вариантах. Первый вариант – на фоне общей интоксикации с ознобом, лихорадкой (иногда до 40 С), миалгиями и патогномоничным для нейроборрелиоза кольцевидной мигрирующей эритемой в месте присасывания клеща и в других участках тела выявляются симптомы менингоэнцефалита и угнетение сознания. Поражаются III, VII, реже IX-XII черепные нервы, возникают вялые восходящие параличи конечностей, радикулалгии, моно- или полиартрит. Одновременно может развиваться миокардит (предсердно -желудочковая блокада, нарушение внутрижелудочковой проводимости). Исследование СМЖ – умеренный лимфоцитарный плеоцитоз (100500)106/л, повышенное содержание белка (0. 6 -0, 9 г/л).

Нейроборрелиоз (Лайм-боррелиоз) Второй вариант – лимфоцитарный менингополиневрит Бонварта. Вскоре после исчезновения кольцевидной мигрирующей эритемы выявляется восходящий вялый паралич (до степени тетрапареза) и резкий болевой синдром вследствии поражения спинномозговых корешков на любои уровне, но чаще в шейно-грудном отделе. Менингеальные симптомы отсутствуют или выражены очень Нерезко. В СМЖ - незначительный лимфоцитарный плеоцитоз и минимальное повышение белка. n Диагностика основывается на анамнезе (укус клеща), появлении кольцевидной мигрирующей эритемы, появлении очаговых симптомов и болевого синдрома. При быстром прогрессирующем поражении спинного мозга нейроборрелиоз напоминает клинические проявления синдрома Гийена-Барре, однако для последнего характерна выраженная белково-клеточная диссоциация в СМЖ. n
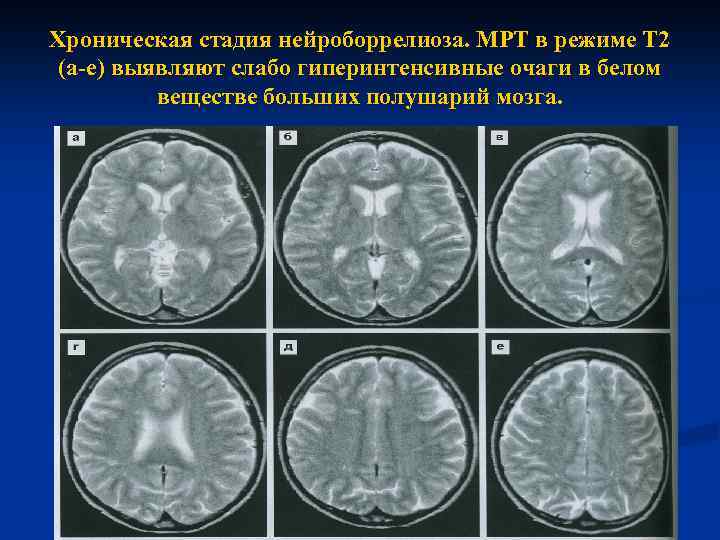
Хроническая стадия нейроборрелиоза. МРТ в режиме Т 2 (а-е) выявляют слабо гиперинтенсивные очаги в белом веществе больших полушарий мозга.

Лечение Пенициллин – в/в по 20 млн ЕД/сут. При непереносимости – тетрациклин перорально по 500 мг 4 раза в сутки. Длительность терапии до 1 мес. При быстром развитии восходящих параличей показано проведение плазмафереза. n Прогноз Летальные исходы в 10 -15% случаев. n

n n n Острый лимфоцитарный хориоменингит Этиология Вирус передается человеку при контакте с предметами, загрязненными экскрементами носителей вируса – домашних мышей. Клиническая картина к недомоганию, головной боли, катаральным явлениям, миалгиям быстро присоединяется лихорадка (до 39 -40 С), рвота, менингеальные симптомы, фотофобия, нарушение функции III и VII пар черепных нервов. Другие очаговые симптомы наблюдаются редко. Диагностика СМЖ – лимфоцитоз (до 1000 х 106/л), содержание белка незначительно повышено. Экспресс-диагностика – МФА. Лечение Специфической терапии не существует Прогноз Благоприятен

Поствакцинальные энцефалиты и энцефаломиелиты n n Частота поствакцинальных энцефалитов и энцефаломиелитов после прививок против бешенства составляет 1: 2500, против кори 1: 5000, против дифтерии – 1: 1200. Энцефалиты и энцефаломиелиты могут возникать после введения поливакцин для предупреждения особо опасных или острых кишечных инфекций и тропических болезней. Между моментом прививок и появлением симптомов поражения ЦНС проходит от 1 до 14 дней. Клиническая картина Как правило, однотипна, не зависист от специфичности вакцин. Остро, за несколько часов, на фоне резкого подъема температуры тела возникают головная боль, рвота, прогрессирующее угнетение сознания и неоднородные очаговые симптомы – признаки многоочагового поражения полушарий большого мозга, мозжечка, спинного мозга. Частыми симптомами являются бульбарные, тетра- или парапарез, нередко - судорожные припадки. Одновременно с неврологической симптоматикой появляются высыпания на коже. Менингеальные симптомы непостоянны, различной выраженности.

Поствакцинальные энцефалиты и энцефаломиелиты n n n Диагностика Основывается на анамнезе – недавно проведенные прививки. Необходимо учитывать полиморфизм клинической симптоматики. Лечение Дексаметазон в зависимости от тяжести состояния – в/в или в/м по 12 -24 мг/сут или иммуноглобулин G по 0, 4 мг/кг х сут). Кроме того, проводят детоксикацию и назначают антигистаминную терапию. Прогноз Летальные исходы редки.

n n Параинфекционные и послеинфекционные энцефалиты Этиология Осложнения многих бактериальных и вирусных инфекций, но чаще острых респираторных – грипп, острые респираторные заболевания. Клиническая картина На фоне инфекционного заболевания развиваются параинфекционные осложнения, а спустя несколько дней или недель – послеинфекционные осложнения. Состояние больных резко ухудшается, появляется сонливость, оглушение, возникают общемозговые симптомы и весьма различные в каждом конкретном случае по выраженнсоти полиморфные симптомы поражения головного, а иногда и спинного мозга. Нередко возникают эпилептические припадки и менингеальные симптомы.

Параинфекционные и послеинфекционные энцефалиты n n n Диагностика При параинфекционных осложнениях основывается на распозновании текущего инфекционного заболевания, а при постинфекционных – на анамнестических сведениях о недавно перенесенной инфекции. В СМЖ – иногда незначительный плеоцитоз. Лечение Характер и объем необходимой экстренной терапии определяются обнаруживаемыми симптомами или синдромами. При резкой тяжести состояния назначают глюкокортикоидные гормоны (дексаметазон, преднизолон) и детоксикационные препараты. Прогноз Благоприятен

Вирусные менингиты, менингоэнцефалиты, энцефалиты n n К этой группе относятся энтеровирусные менингиты, герпетический энцефалит, менингит при мононуклеозе, острый лифоцитарный хориоменингит, клещевой вирусный энцефалит, энцефалит Экономо, поствакцинальные энцефалиты и энцефаломиелиты, постинфекционные и параинфекционные энцефалиты. Общая характеристика Острые вирусные поражения ЦНС характеризуются внезапным или быстрым появлением общемозговых и очаговых симптомов при относительно нерезко выраженном менингеальном синдроме и серозном характере изменений в СМЖ. В большинстве случаев имеет место различное по степени выраженности сочетание симптомов менингита и энцефалита менигоэнцефалит.
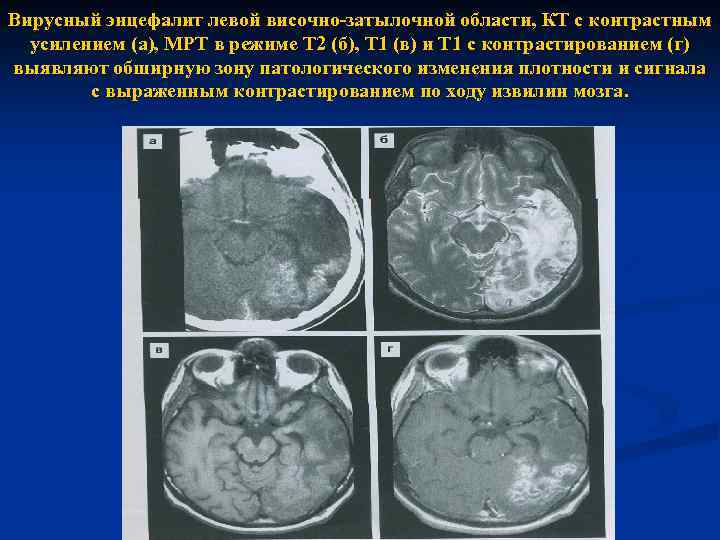
Вирусный энцефалит левой височно-затылочной области, КТ с контрастным усилением (а), МРТ в режиме Т 2 (б), Т 1 (в) и Т 1 с контрастированием (г) выявляют обширную зону патологического изменения плотности и сигнала с выраженным контрастированием по ходу извилин мозга.

Герпетические менингиты и энцефалиты n Этиология Нейропатогенными для человека являются 6 представителей семейства Herpersviridae: вирус простого герпеса 1 типа (ВПГ 1), вирус простого герпеса 2 типа (ВПГ 2), вирус varicellazoster (BV-Z), вирус Эпштейна-Барр (ЭБВ) и неклассифированный вирус герпеса человека 6 типа (ВЧГ 6), вызывающий розеолу детскую или ложную краснуху, протекающую с поражением ЦНС в виде судорожного синдрома.

n Клиническая картина Заболевание в 70% случаев характеризуется острым началом с высокой лихорадкой, на фоне которой быстро развивается судорожный синдром с возможной потерей сознания. Типичные герпетические высыпания на коже при этом чаще всего отсутствуют. Отмечается постоянно нарастающая головная боль, рвота, повышенная сонливость. Уже на 2 -4 сутки появляются признаки нарушения сознания в виде спутанности с отсутствием ориентации во времени и пространстве, могут развиться зрительные и слуховые галлюцинации, делирий. У ряда больных возникают различные нарушения высших корковых функций (афазия, апраксия, агнозия), двусторонние стволовые симптомы. n Наряду с общеинфекционными, общемозговыми и очаговыми симптомами практически всегда оперделяются менингеальные симптомы, коррелирующие с ликворологическими изменениями (умеренный лимфоцитарный плеоцитоз с числом клеток до 200 -800 в 1 мкл и увеличение содержания белка до 1 г/л и выше).

При КТ головного мозга уже к концу первой недели заболевания в веществе мозга выявляются как очаги пониженной плотности с локализацией в лобно-височных и теменных долях (зоны вирусного поражения), так и очаги повышенной плотности (зоны кровоизлияния). Патоморфологические изменения, наблюдаемые при ВПГ-1 энцефалите, характеризуются как некротические. Летальность при этой патологии составляет 15 -25%, а без противовирусной терапии – 70%.
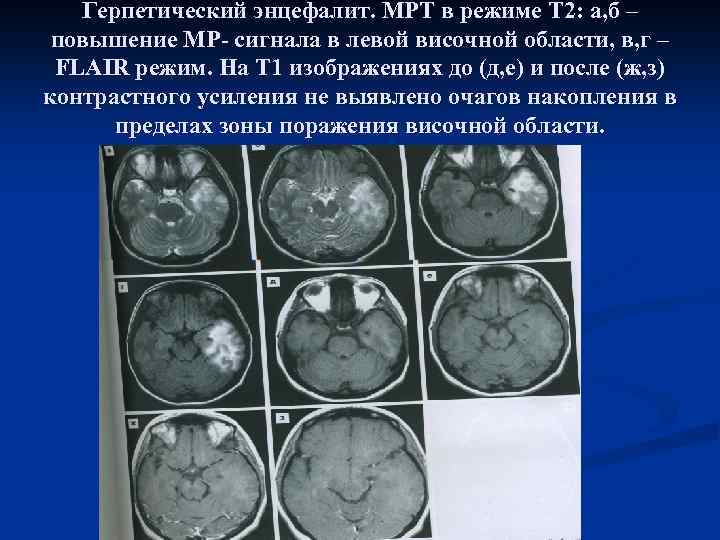
Герпетический энцефалит. МРТ в режиме Т 2: а, б – повышение МР- сигнала в левой височной области, в, г – FLAIR режим. На Т 1 изображениях до (д, е) и после (ж, з) контрастного усиления не выявлено очагов накопления в пределах зоны поражения височной области.

Лабораторная диагностика герпетических инфекций предусматривает проведение комплекса тестов, ПЦР – диагностика, выявляющая наличие ДНК вируса в СМЖ в 95% случаев в течение первых суток с момента появления симптомов энцефалита. n Исследование СМЖ – выявляет наличие нерезко выраженной клеточно-белковой или белко 0 клеточной диссоциации. n

Выздоровление характеризуется регрессом неврологической симптоматики лишь с 3 -4 недели от начала этиотропной терапии заболевания период реконвалесценции может продолжаться довольно долго – от 3 -6 месяцев до нескольких лет. Следует отметить, что скорость санации ликвора в случае менингоэнцефалита, вызванного ВПГ 1 типа, не соответствует клинической картине соматического, в том числе неврологического выздоровления.

Этиотропная терапия вирусных менингитов (менингоэнцефалитов) Герпетические менингоэнцефалиты. n n n Препаратом выбора является ацикловир (зовиракс, виролекс). Важнейшим условием эффективности ацикловира является его раннее назначение (как минимум, до развития коматозного состояния). Промедление с началом специфической противовирусной терапии приводит к формированию в веществе мозга необратимого некроза, следствием чего бывают летальный исход или стойкие остаточные явления. В связи с этим, учитывая, что точная диагностика герпетического энцефалита на основании клинических данных практически невозможна, а подтверждение герпетической этиологии энцефалита требует времени, лечение ацикловиром следует начинать при малейшем подозрении на герпетическую природу энцефалита, т. е. практически в каждом случае тяжело текущего острого энцефалита неясной этиологии.

n n n Только исключив герпетическую инфекцию (например, с помощью ПЦР), лечение прекращают. Ацикловир назначают внутривенно капельно каждые 8 часов в суточной дозе 30 -45 мг/кг (со скоростью инфузии не более 20 -30 капель/мин). Продолжительность курса лечения должна составлять 10 -14 дней. В процессе лечения обязателен контроль за уровнем креатинина, мочевины, трансаминаз крови. В случае появления признаков почечно-печеночной недостаточности кратность введения сокращается до 2 -1 раз в сутки. Учитывая высокую терапевтическую эффективность ацикловира особенно на ранних стадиях заболевания, лечение целесообразно начинать, не дожидаясь вирусологического подтверждения диагноза. Показаниями для завершения лечения ацикловиром являются отрицательные результаты ПЦРисследования ЦСЖ и разрешение и (или) стабилизация невротических нарушений.

n Не менее эффекивным противогерпетическим препаратом является видарабин, позволяющий снижать летальность с 75 до 40%. При тяжелых формах герпетического поражения ЦНС рекомендуется комбинированное использование ациловира и видарабина по следующей схеме: ацикловир вводится по 35 мг/кг 3 раза в сутки через день, видарабин – по 15 мг/кг 2 раза в сутки через день. Общий курс лечения составляет в среднем 10 дней.

n n Цитомегаловирус – специфическими противовирусными препаратами для лечения являются – ганцикловир и фоскарнет. Ганцикловир В/В капельно в сут. дозе 10 -15 мг/кг в 3 приема в течение 2 -3 недель. Затем внутрь по 6 мг/кг в сутки, 5 дней в неделю в течение нескольких месяцев. Фоскарнет в/в 3 раза в день в сут. дозе 20 мг/кг, длительность курса та же.

Токсоплазмозный энцефалит (энцефаломиелит) n n Этиопатогенез Вызывается токсоплазамами (простейшими). Переносчиками являются домашние животные. Цисты токсоплазм передаются алиментарным путем и, попадая в кровь заносятся в головной мозг. Токсоплазмы выделяют токсин, приводящий к формированию в мозге множественных некротических очагов. Клиническая картина Остро, а отдельных случаях подостро на фоне головной боли, лихорадки, угнетения сознания выявляются резко выраженные очаговые симптомы – параличи, афазия, гемианопсия, экстрапирамидные нарушения, эпилептические припадки. Иногда присоединяется миелит. Менингеальные симптомы выражены нерезко или отсутствуют.

Токсоплазмозный энцефалит (энцефаломиелит) n n n Диагностика данного заболевания от других форм энцефалита весьма затруднительна. В СМЖ Нерезко выраженный лимфоцитарный плеоцитоз (менее 100 х 106/л), незначительное снижение содержания белка и глюкозы. Наиболее специфичные изменения обнаруживаются при КТ и МРТ в режиме Т 2 – множественные мелкие очаги гиперинтенсивной структуры и крупные очаги гетерогенной структуры. Лечение (у инфекциониста) Клиндамицин – вводят 1 раз в сутки в/в капельно, 2, 4 г препарта растворяют в 25 частях растворителя; или хлоридин (даракрим) перорально по 150 мг/сут в первые 3 дня, а затем по 50 -75 мг/сут. Прогноз Летальные исходы – в 25 -30% случаев.

n n Ветряночный менингоэнцефалит – назначают ацикловир или зовиракс по 800 мг 5 раз в день в течение недели. Наилучший эффект наблюдается в том случае, если терапия начата не позднее 3 -х суток от начала заболевания. Специфическая терапия коревых и краснушных менингоэнцефалитов сводится к назначению относительно больших доз глюкокортикостероидов (до 100 мг преднизолона в сутки) под прикрытием антибиотиков.

n n Нейроспид Продолжительность латентного периода от 2 -3 недель до многих лет. В большинстве случаев манифистирует общеинфекционными симптомами – лихорадка, ангина, увеличение лимфоузлов, печени, селезенки в отсутствии определенных изменений крови. Это состояние длится 1 -3 нед. И заканчивается спонтанной ремиссией. ВИЧ На ранней фазе ВИЧ – инфекции в первые 3 -4 недели после инфицирования (еще до сероконверсии) возникает острый серозный менингит с лимфоцитарным плеоцитозом до 200 клеток в 1 мкл, нормальным содержанием глюкозы. Клинически, как обычно поражаются 5, 7, 8 пары черепных нервов. В тяжелых случаях – менингоэнцефалит с эпиприпадками, угнетением сознания. Одновременно выявляются лимфоаденопатия, фарингит, спленомегалия, макулопапулезная сыпь, крапивница, как правило, на этой стадии менингит заканчивается полным выздоровлением. Диагностика затруднена тем, что серореакции отрицательны, в связи с этим, больные перенесшие серозный менингият из групп риска необходимо повторное обследование.

n n n n n Нейросифилис Классификация включает следующие формы: 1. асимптомный менингит 2. сифилитический менингит 3. менинговаскулярный сифилис 3. 1. церебральный (менингит, инсульт) 3. 2. спинальный (менингомиелит, инсульт) 4. паренхиматозный нейросифилис 5. гуммозный нейросифилис

Асимптомный нейросифилис состояние при котором клинических поражений нервной системы нет, а диагноз устанавливается только на основании воспалительных и серологических изменений в ЦСЖ. Воспалительные изменения ЦСЖ наиболее часто обнаруживаются в течение первых 12 -18 мес с момента заражения. Манифестный нейросифилис развивается почти у всех больных, изменения ЦСЖ у которых сохраняются более 5 лет. В то же время, если в течение 2 лет у больного латентным сифилисом, не получающего лечения, воспалительных изменений в ЦСЖ нет, развитие манифестного нейросифилиса в данном случае маловероятно. В отсутствие лечения возможно прогрессирование асимптомного менингита в манифестный нейросифилис, а возможно и спонтанная санация ликвора.

Сифилитический менингит Заболеваемость сифилитическим менингитом максимальна в первый год болезни. Выделяют три клинические формы: острая сифилитическая гидроцефалия, острый базальный сифилитический менингит, острый сифилитический менингит с очаговой неврологической симптоматикой (сифилитический менингит конвекситальной поверхности полушарий большого мозга).

Наиболее распространенным проявлением является синдром асептического менингита. Часто встречается поражение черепных нервов (40% случаев) и повышение ВЧД. В 20% случаев отмечается развитие нейросенсорной тугоухости, слух ухудшается в течение 1 -2 нед. Вестибулярные расстройства редки. При этом никаких других симптомомв, характерных для сифилиса, обнаружить не удается, а ЦСЖ интактна.

Лечение нейросифилиса эффективна, если концентрация пенициллина в ЦСЖ достигает трепонемоцидного уровня (0, 018 мкг/мл) и поддерживается на этом уровне перманентно. Существует два способа пенициллинотерапии. Внутривенное введение натриевой соли бензилпенициллина – 12 000 – 24 000 ЕД в сутки (по 2 000 – 4 000 ЕД каждые 4 часа) в течение 10 -14 дней с последующим в/м введением 2 400 00 ЕД ретарпена (экстенциллин, бензатинбензилпенициллин) 1 раз в неделю в течение 3 нед. По последним данным (по приказу) – доза по 12 млн. х 2 раза в сутки. В/м введение новокаиновой соли бензилпенициллина (прокаин- бензилпенициллин) 2 400 00 ЕД в сутки в сочетании с пробенецидом (500 мг внутрь 4 раза в сутки) в течение 10 -14 дней с последующим в/м введением 2 400 000 ЕД бензатин- бензилпенициллина 1 раз в неделю в течение 3 нед.

При аллергии на пенициллин рекомендуется проведение десенсибилизации либо назначение 1 г цефтриаксона 1 раз в сутки в/м в течение 3 нед. Для оценки эффективности применяемой терапии люмбальную пункцию проводят сразу после окончания курса пенициллинотерапии, затем каждые 3 мес после окончания антибиотикотерапии, а затем каждые 6 мес до полной санации ЦСЖ.
инфекция.ppt