Инфекционные заб для стоматологов.ppt
- Количество слайдов: 155

ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ КОЖИ И СЛИЗИСТЫХ ОБОЛОЧЕК ПОЛОСТИ РТА

ВИРУСНЫЕ ЗАБОЛЕВАНИЯ КОЖИ И СЛИЗИСТЫХ ОБОЛОЧЕК ПОЛОСТИ РТА. o o o Классификация: Экссудативные Простой пузырьковый лишай (хронический рецидивирующий герпес); Острый герпетический ( острый афтозный) стоматит; Опоясывающий лишай. Пролиферативные Бородавки; Остроконечные кондиломы; Контагиозный моллюск.

Этиология. Возбудителем заболевания является дерматотропный ДНКсодержащий вирус простого герпеса (ВПГ). Различают вирус I и II типов.

Патогенез. o o Герпетическая инфекция передается прямым контактным путем (поцелуи, половая связь), непрямым контактным путем (через предметы обихода, полотенца, мочалки и т. д. ). Возможен воздушно-капельный способ заражения. Вирус проникает в регионарные лимфатические узлы, кровь и внутренние органы, распространяясь гематогенно и по нервным волокнам. Резервуаром ВПГ у человека является чувствительный ганглий, в котором вирус находится в латентном состоянии. В организме образуются антитела, титр которых увеличивается в течение 3 -4 недель и сохраняются в течение всей жизни человека.

ПРОСТОЙ ПУЗЫРЬКОВЫЙ ЛИШАЙ o o o Заражение в детском возрасте в семье, локализация – кожа и слизистые до пояса – герпес 1 типа, все что ниже П тип (генитальный герпес). Для врача стоматолога актуальной является локализация герпетических высыпаний на лице- в области носогубного треугольника, крыльев носа, красной каймы губ. Клиника: на фоне некоторой отечности и эритемы, появление которых сопровождаются болезненностью либо зудом, чувством покалывания появляются через 1 -2 суток сгруппированные везикулезные элементы с серозным содержимым, в процессе эволюции – эрозия с фестончатыми очертаниями, корочки.
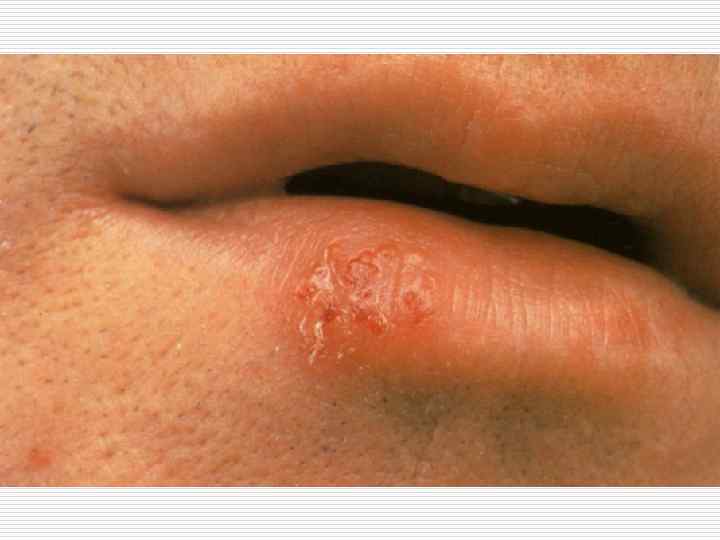
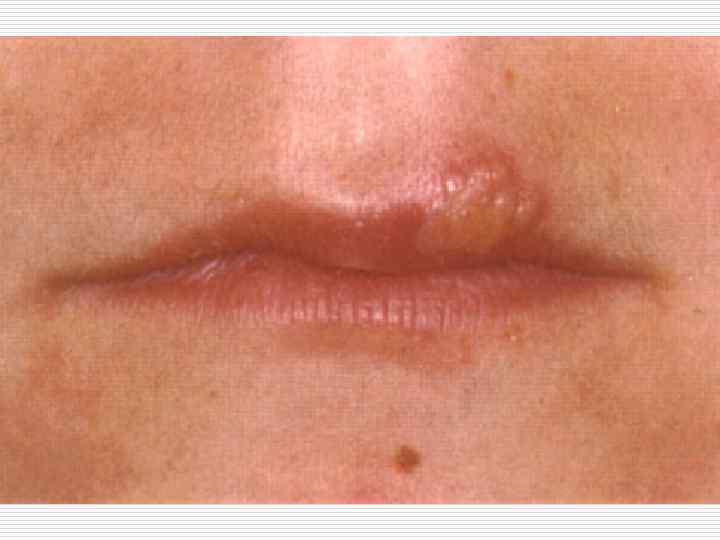

ОСТРЫЙ ГЕРПЕТИЧЕСКИЙ (ОСТРЫЙ АФТОЗНЫЙ) СТОМАТИТ o Проявление первичного инфицирования вирусом простого герпеса в полости рта, чаще у детей, но м. б. у взрослых. Первичн. М. э. – везикулезные высыпания на фоне гиперимированной слизистой полости рта, превращающиеся в афты. Протекает по типу острого инфекционного процесса с повышением температуры, нарушением общего состояния.
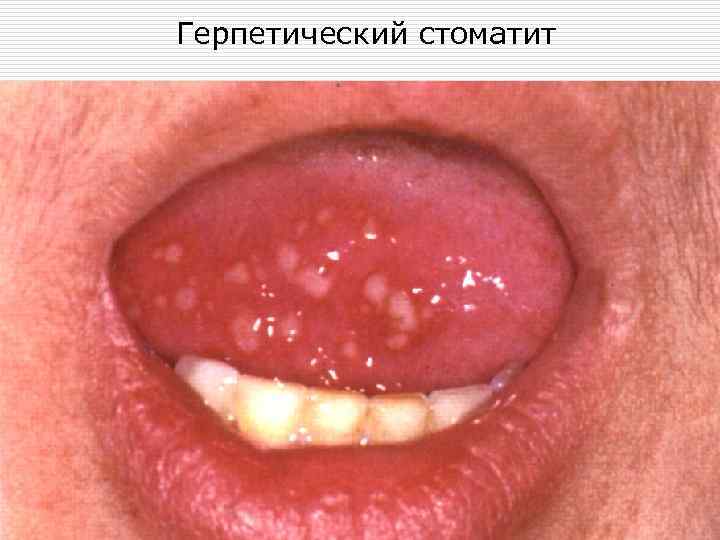
Герпетический стоматит
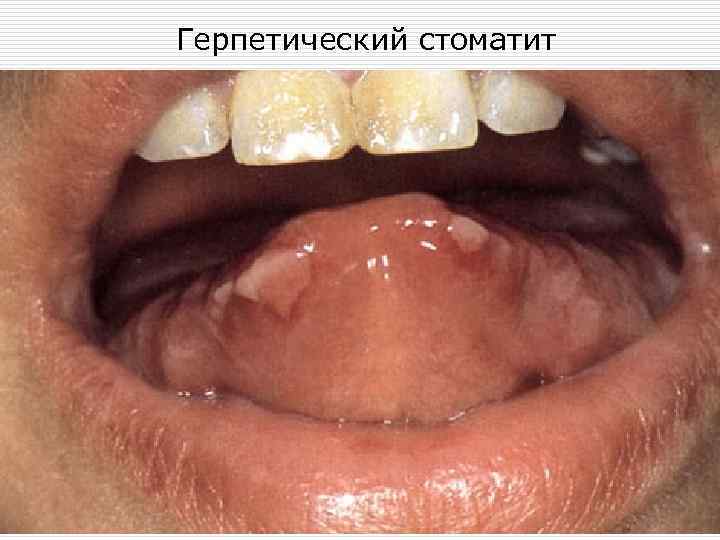
Герпетический стоматит

Различают 4 периода болезни: o o продромальный, катаральный, высыпаний, угасания болезни.

По степени тяжести: o Легкая форма – симптомов интоксикации нет, темп до 37, 5 при удовлетворительном общем состоянии. Слизистая оболочка десневого края отечна, появляются единичные или сгруппированные пузырьки, затем афты. Быстрая эпителизация. Высыпания не рецидивируют.

o Среднетяжелая форма – выражены симптомы токсикоза. В продроме недомогание, слабость, головная боль, тошнота, потеря аппетита. Т до 38, 5. Подчелюстной лимфаденит, л. у. – болезненные. Слизистая отечна, гиперимирована, слюна вязкая, тягучая. На 4 -5 день появляются множественные высыпания пузырьков и афт.

o Тяжелая форма – в продроме апатия, адинамия, головная боль, тошнота, рвота и т. п. В катаральном периоде Т до 40. Слизистая отечна, гиперемирована и покрыта большим количеством афтозных элементов, которые рецидивируют. Поражаются губы, слизистая щек, небо, десневой край, язык. Может прейти в язвенную форму.

ОПОЯСЫВАЮЩИЙ ЛИШАЙ. o Острое вирусное заболевание с поражением кожи и слизистых. Чаще у пожилых, лиц с иммунодефицитом. Вначале продромальные явления с болезненностью по ходу нерва, эритема, отек, сгруппированные везикулезные элементы, эрозии, корочки.

Формы: o o o o o 1. Везикулезная; 2. Буллезная; 3. Геморрагическая; 4. Пустулезная; 5. Диссеминированная; 6. Некротическая; 7. Гангренозная; 8. Рецидивирующая; 9. Абортивная.
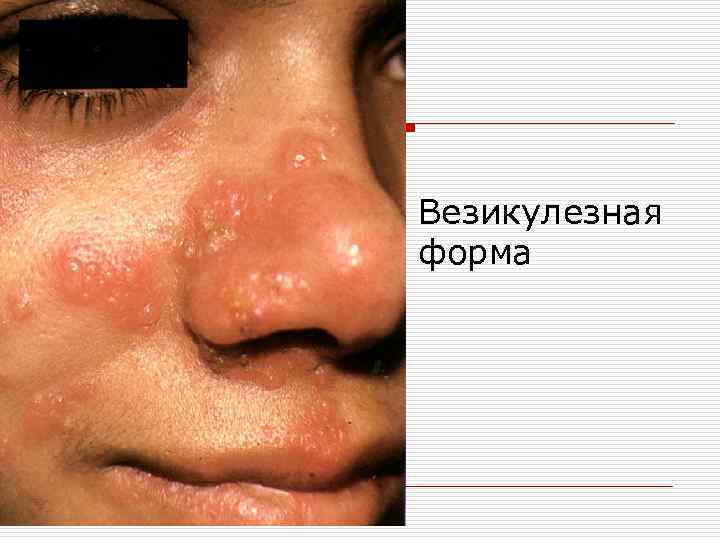
Везикулезная форма

Буллезная форма
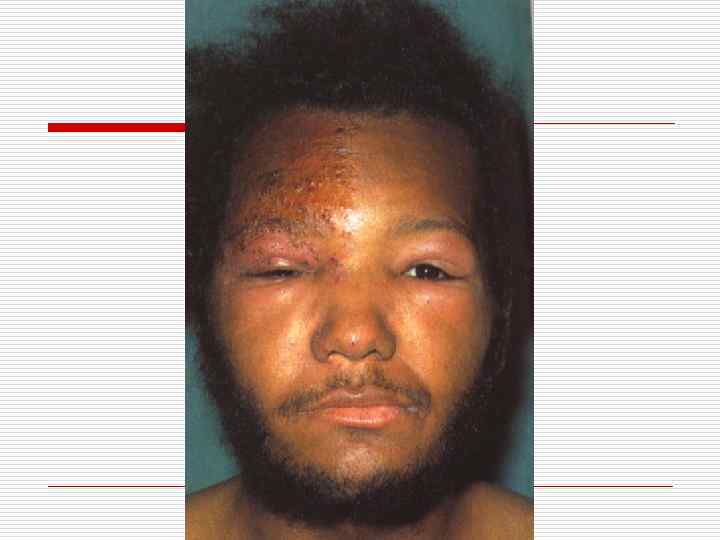
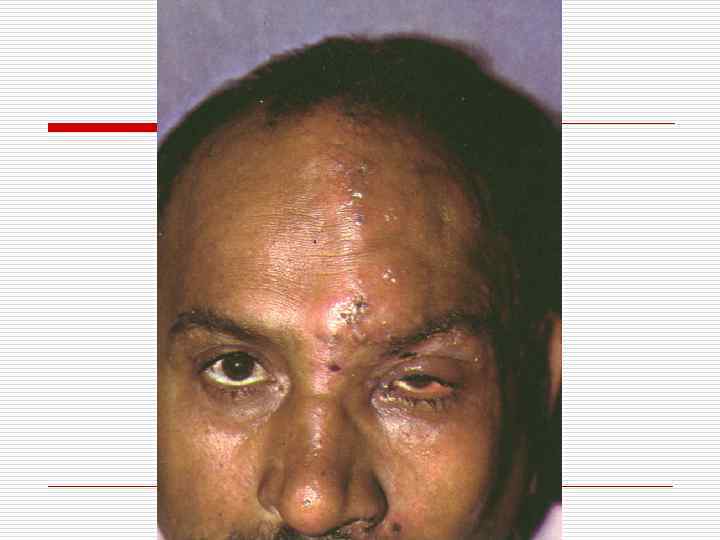
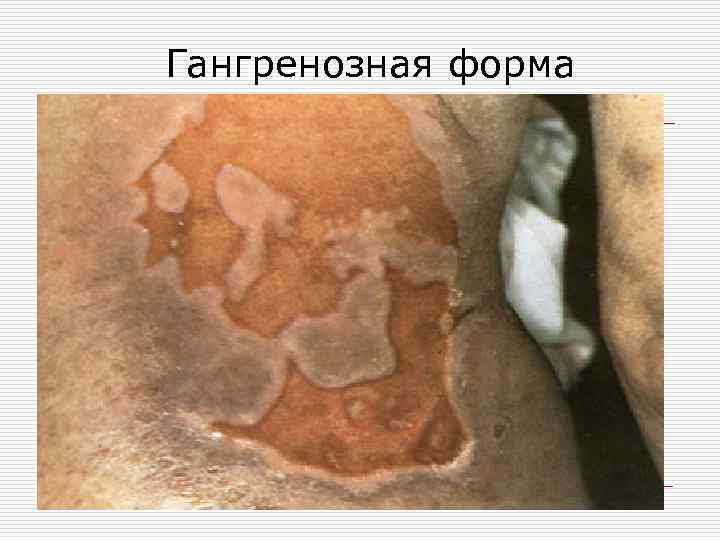
Гангренозная форма
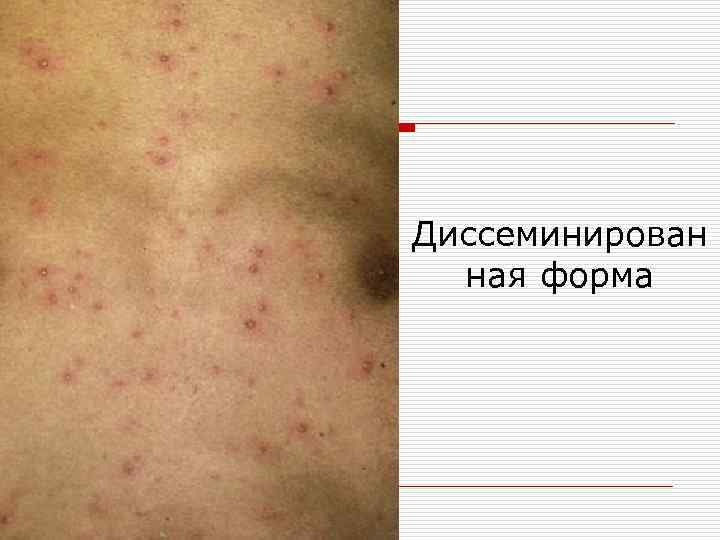
Диссеминирован ная форма

ЛЕЧЕНИЕ: o Противовирусные препараты: ацикловир, фамвир, виролекс, валтрекс, антибиотики широкого спектра действия – группа тетерациклина. Местно: крем ацикловир, бонафтоновая, риодоксоловая мазь, гель зовиракс, линимент алпизарина, анилиновые красители.

ПИОДЕРМИИ. o Пиодермии - это группа острых и хронических, поверхностных и глубоких воспалительных процессов кожи, вызываемых гноеродными кокками (стрепто-, стафилококками), реже – протеем, энтерококками, синегнойной, кишечной палочками и другими микроорганизмами.

o Гнойничковые заболевания кожи часто встречаются как у взрослых, так и у детей, начиная с периода новорожденности. В структуре дерматологической заболеваемости доля пиодермий составляет от 17 до 43%.

Классификация пиодермий: o I. Стафилококковые пиодермии: - поверхностные: остиофолликулит, глубокий фолликулит, сикоз, эпидемическая пузырчатка новорожденных. - глубокие: фурункул (фурункулез), карбункул, гидраденит, множественные абсцессы детей.
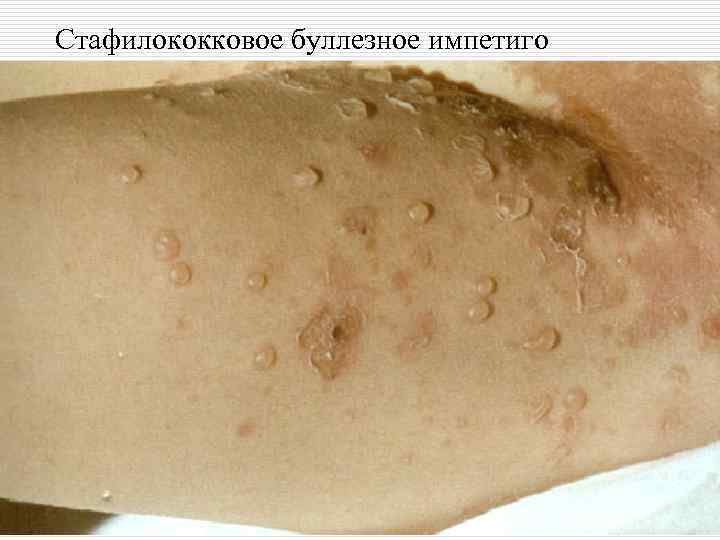
Стафилококковое буллезное импетиго
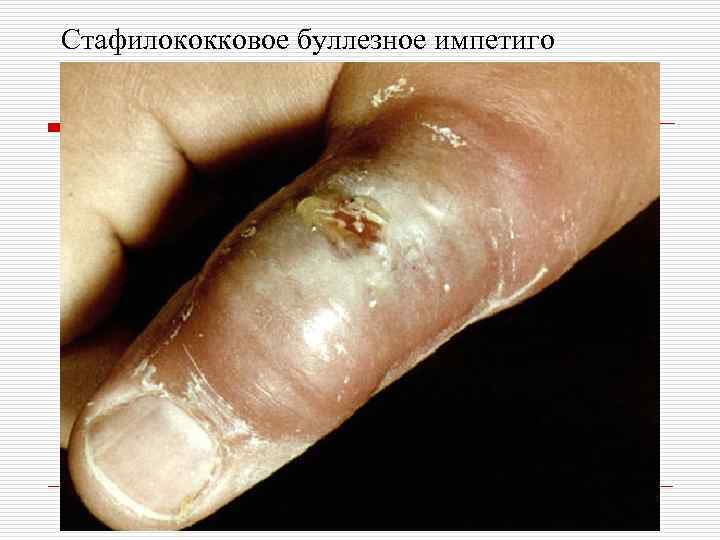
Стафилококковое буллезное импетиго
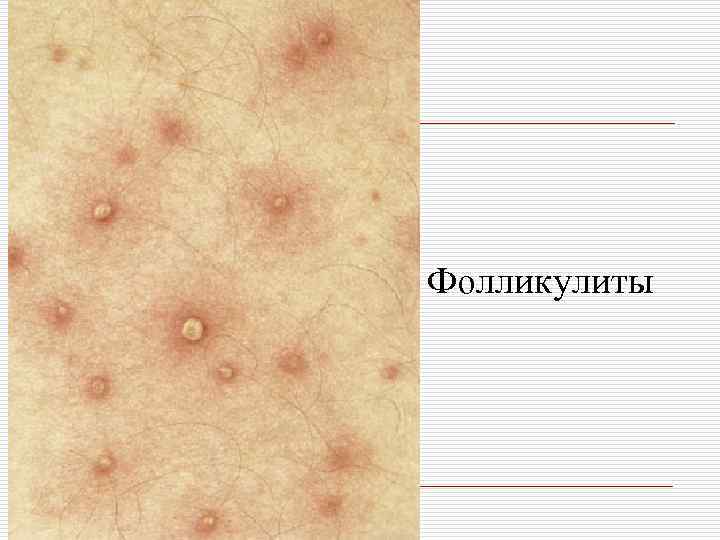
Фолликулиты
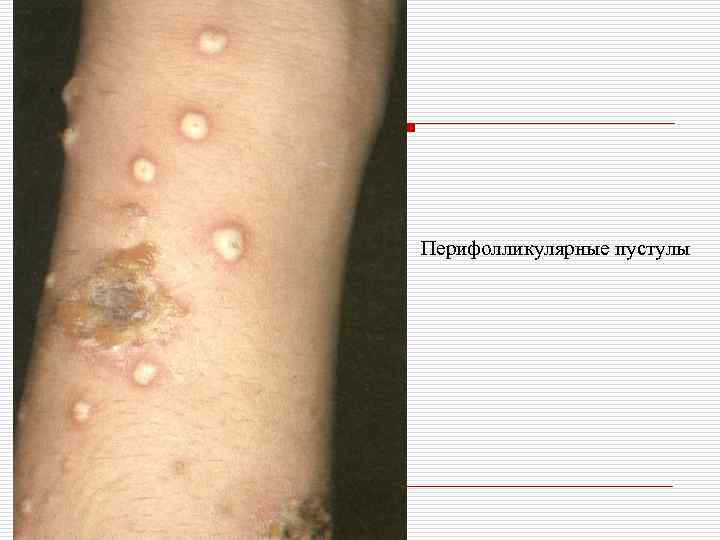
Перифолликулярные пустулы
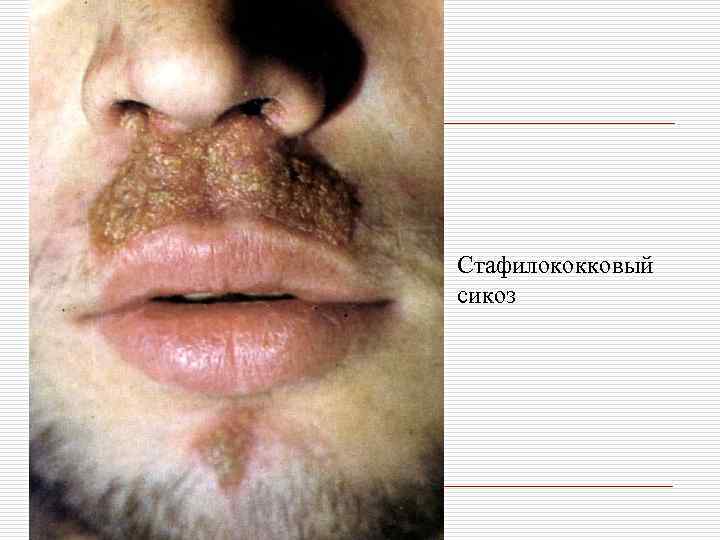
Стафилококковый сикоз
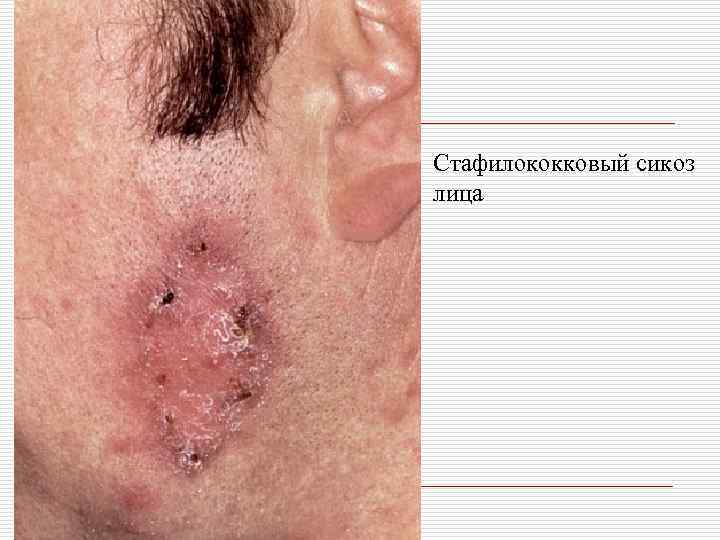
Стафилококковый сикоз лица
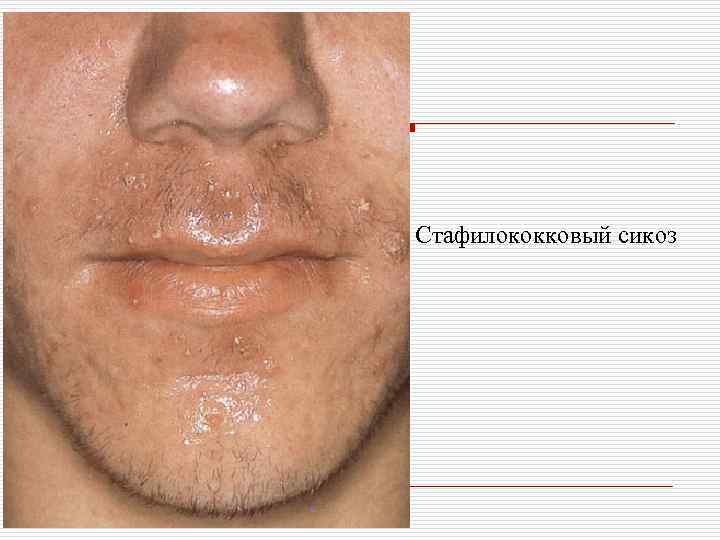
Стафилококковый сикоз
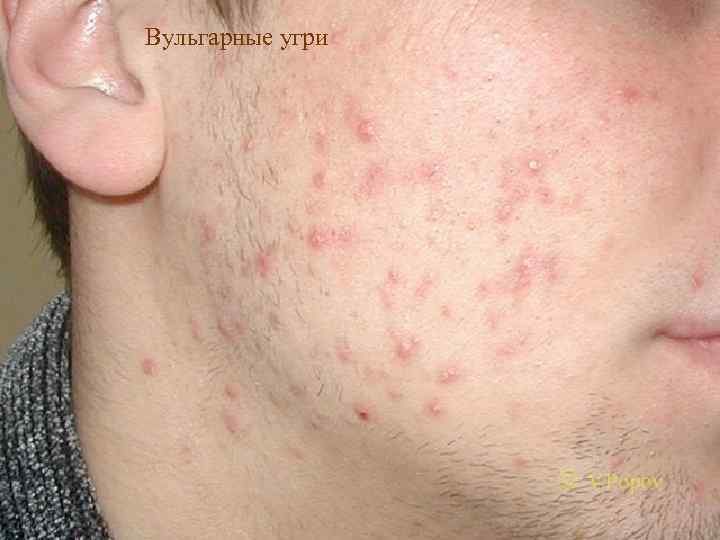
Вульгарные угри
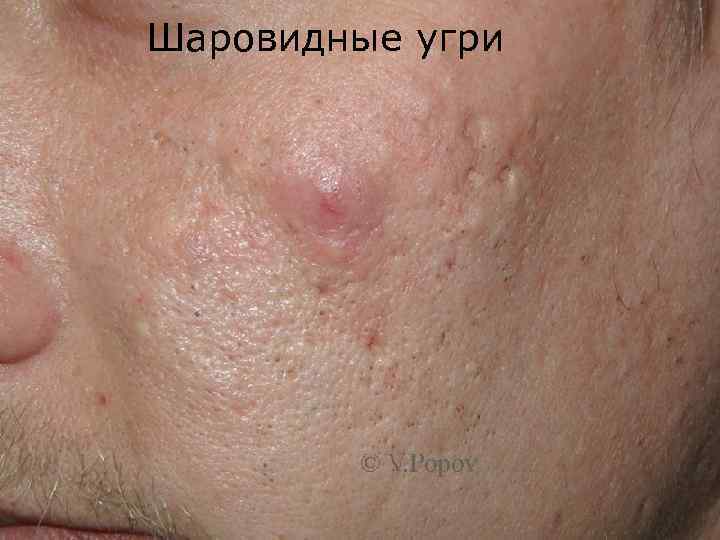
Шаровидные угри
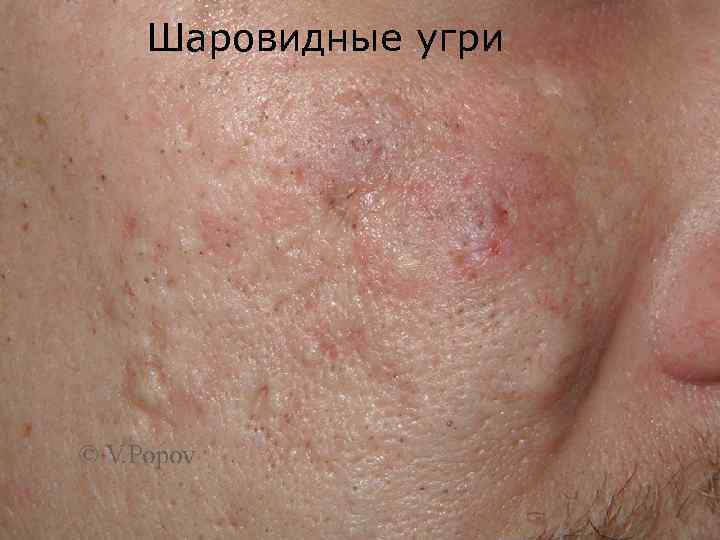
Шаровидные угри
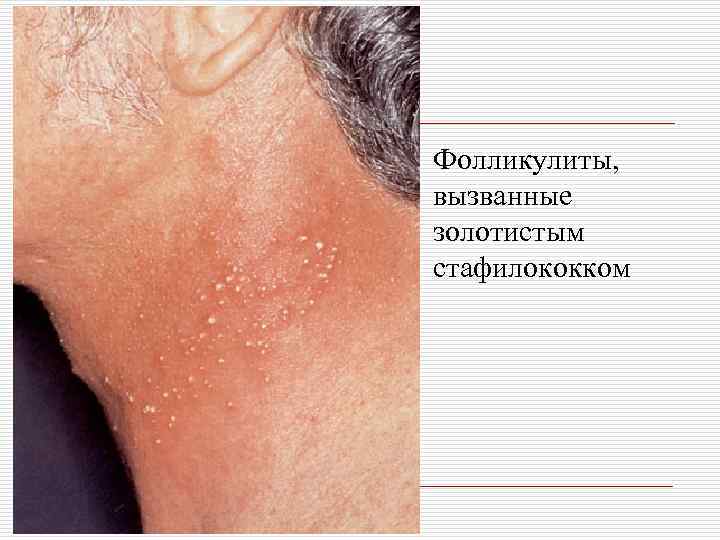
Фолликулиты, вызванные золотистым стафилококком
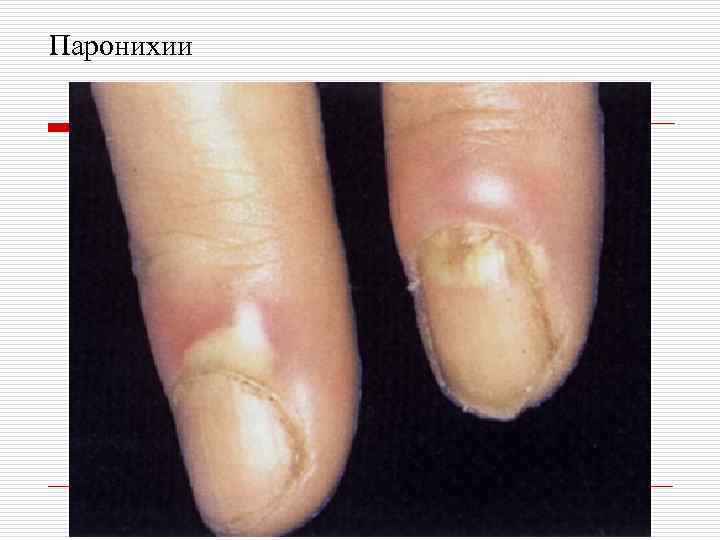
Паронихии
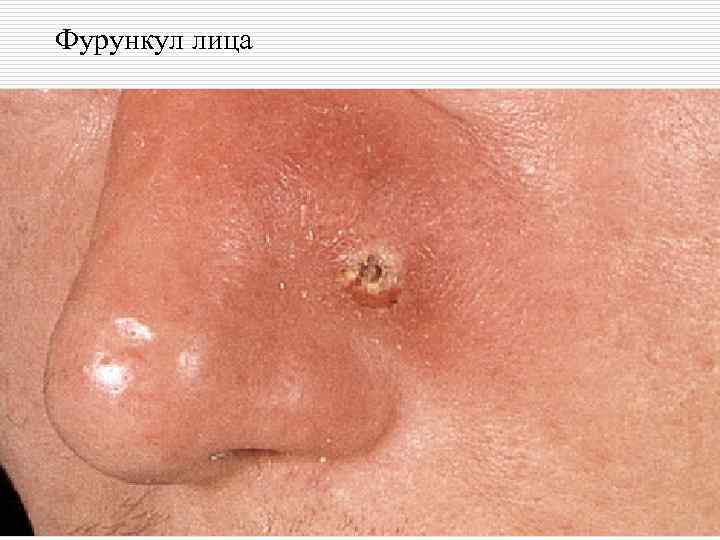
Фурункул лица
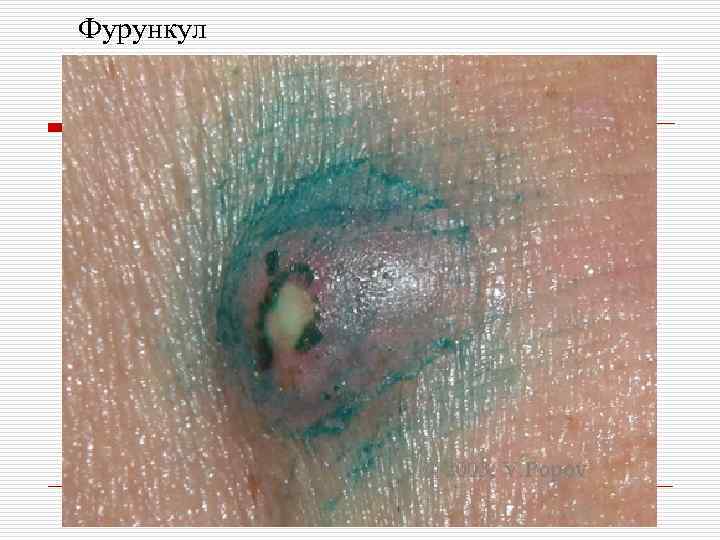
Фурункул
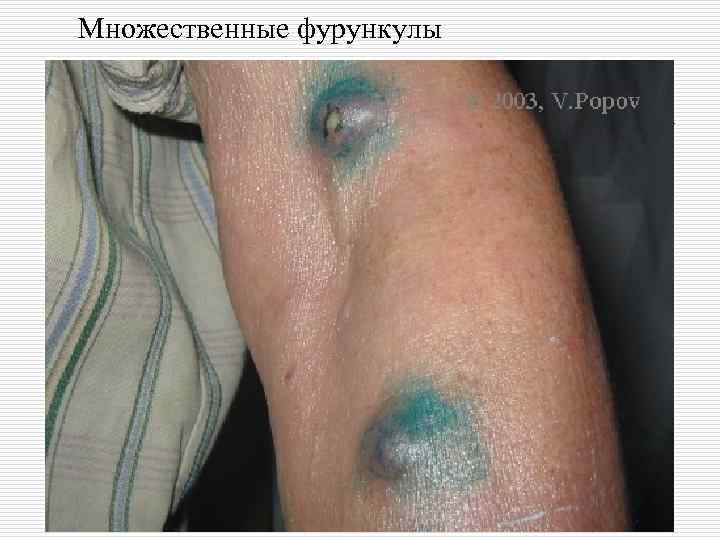
Множественные фурункулы
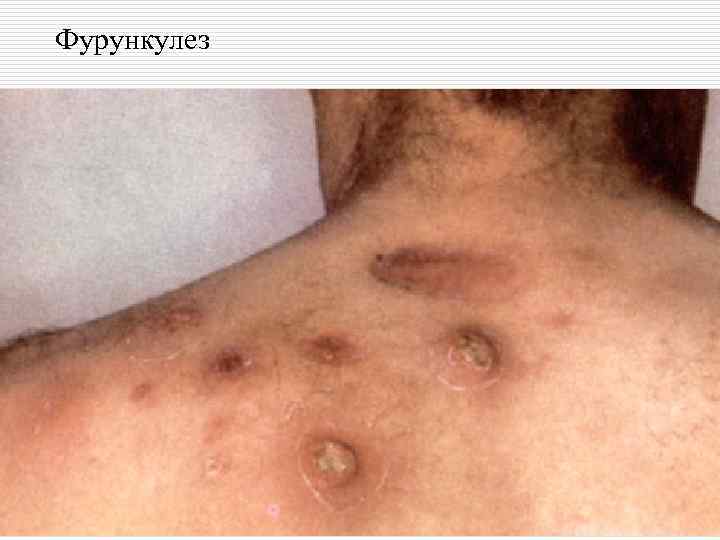
Фурункулез
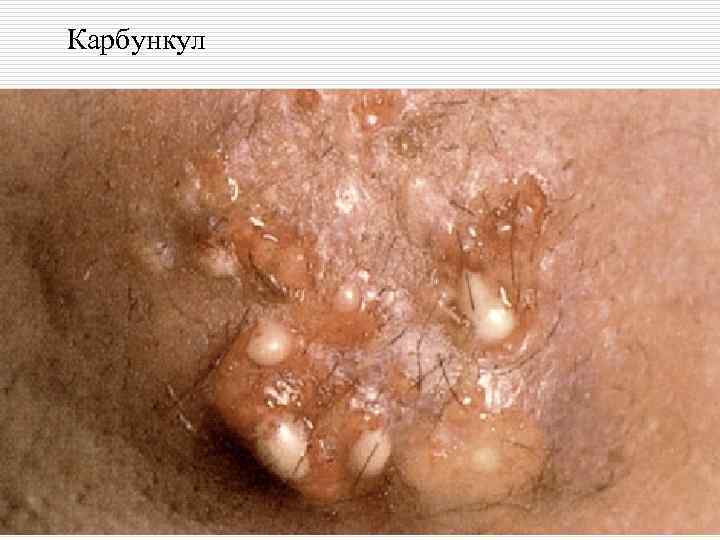
Карбункул
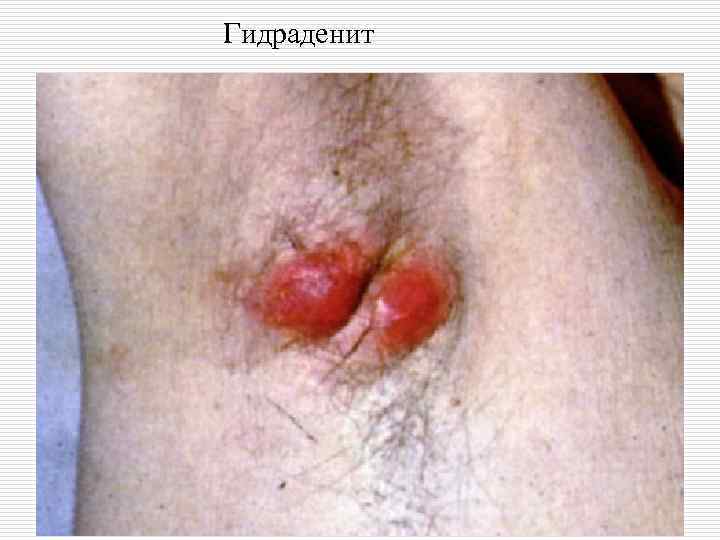
Гидраденит
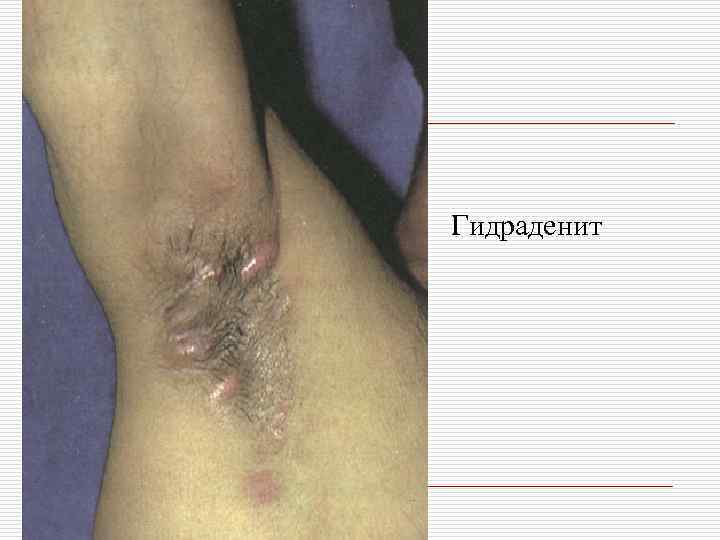
Гидраденит
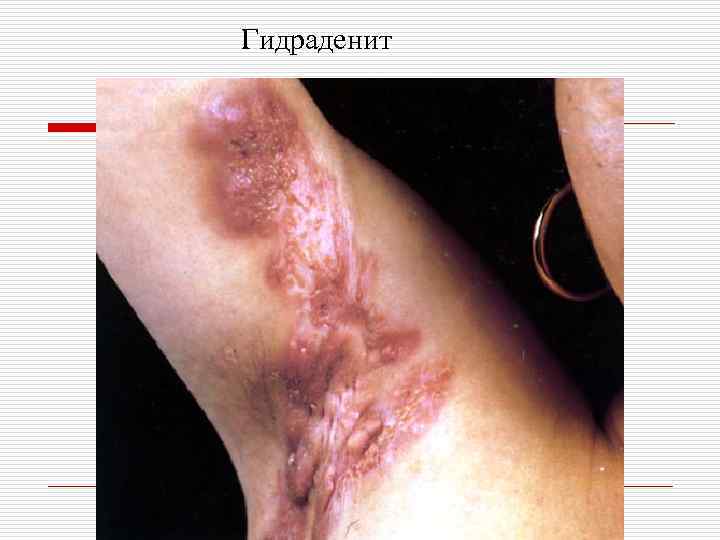
Гидраденит

o II. Стрептококковые пиодермии: - поверхностные: импетиго, простой лишай, заеды, стрептококковая опрелость; - глубокие: эктима, хроническая диффузная стрептодермия.
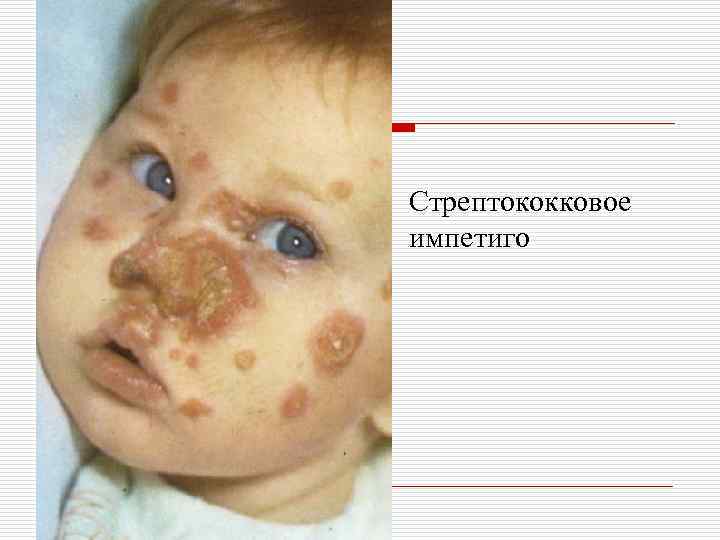
Стрептококковое импетиго
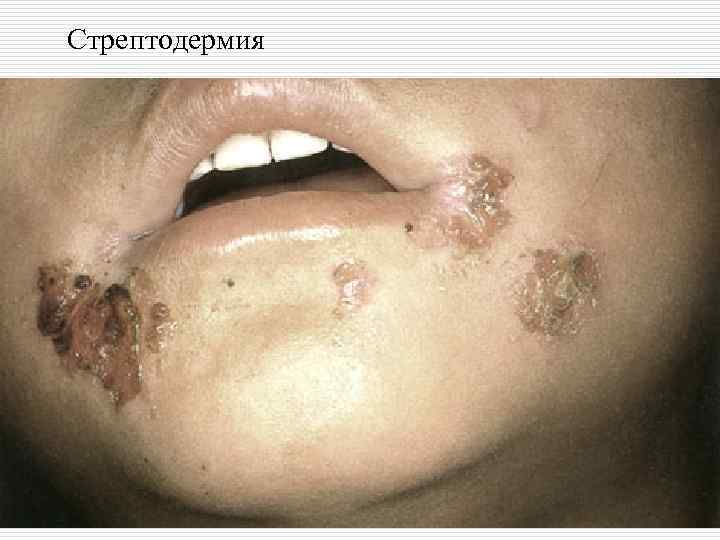
Стрептодермия
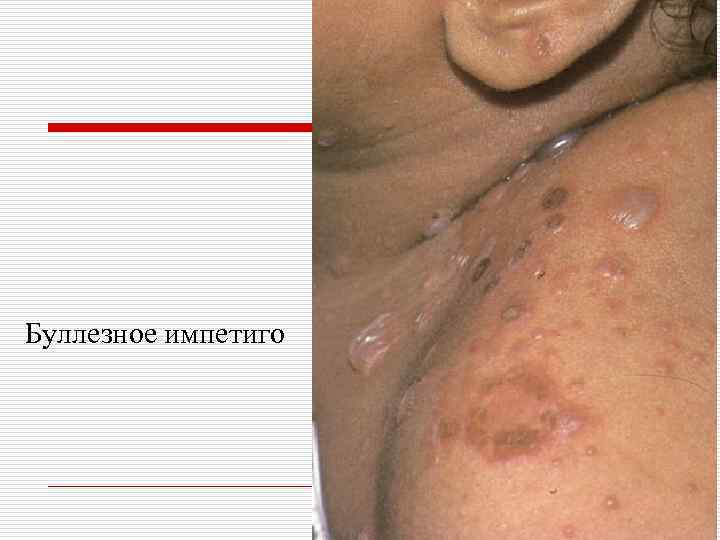
Буллезное импетиго
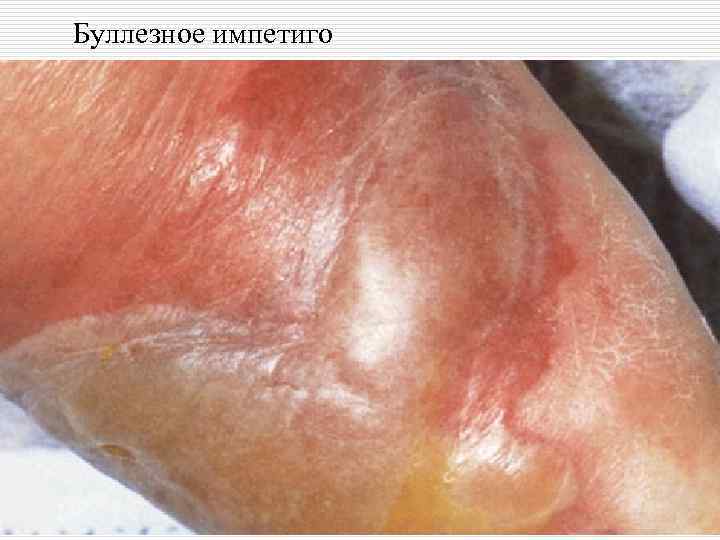
Буллезное импетиго
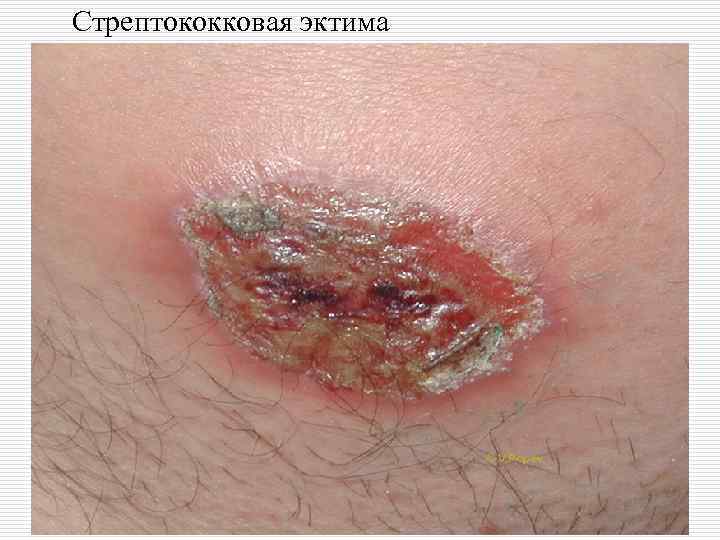
Стрептококковая эктима
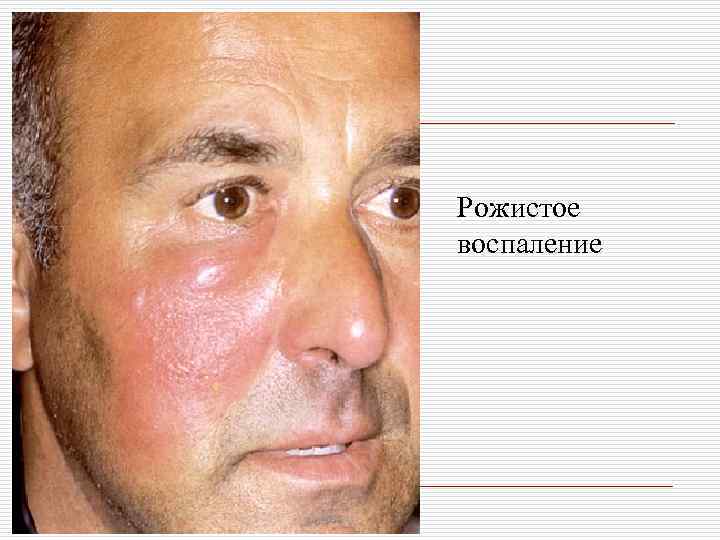
Рожистое воспаление

o III. Стрепто-стафилодермии: вульгарное импетиго, хроническая глубокая язвенновегетирующая пиодермия, шанкриформная пиодермия, ботриомикома.
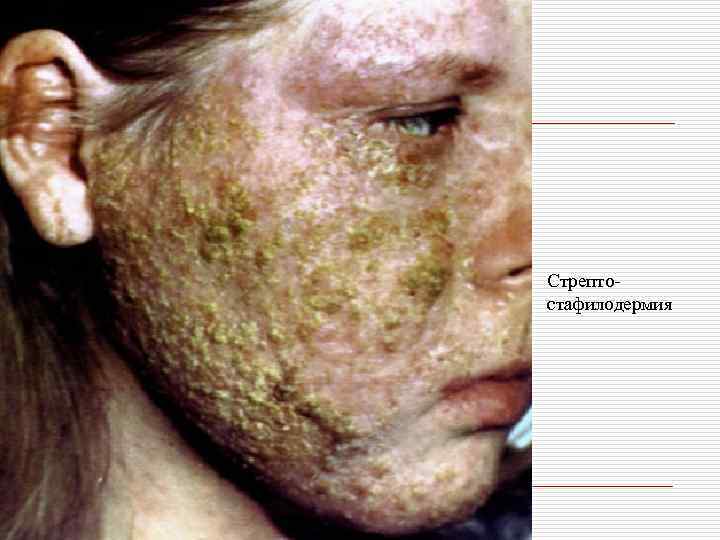
Стрептостафилодермия
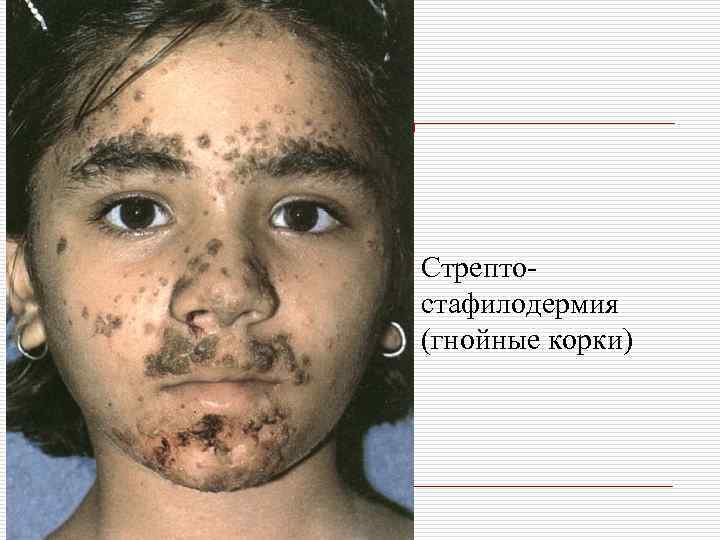
Стрептостафилодермия (гнойные корки)
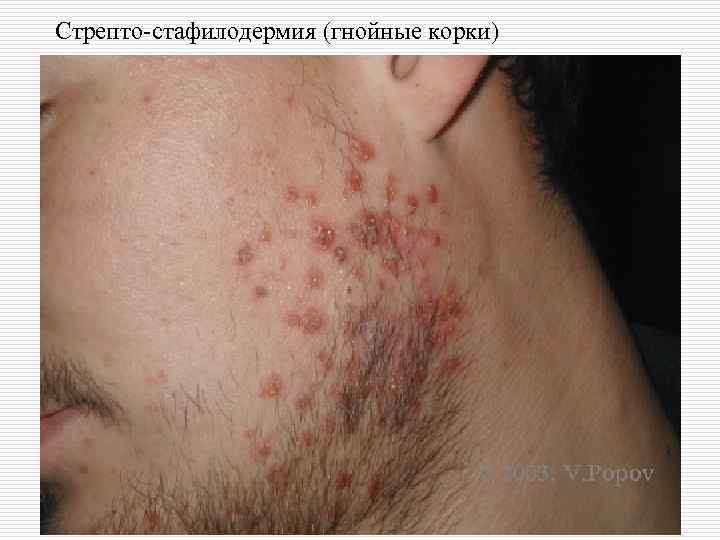
Стрепто-стафилодермия (гнойные корки)

Патогенез. o В возникновении пиодермий большую роль играют патогенность и вирулентность возбудителей, экзогенные и эндогенные факторы. Кроме того, в настоящее время актуальной является проблема антибиотикорезистентности в развитии атипичных, рецидивирующих и хронических форм пиодермий.

Экзогенные факторы: o o а/ загрязнение кожи при плохом уходе, особенно у детей, профессиональные загрязнения углем, цементом, смазочными маслами. При этом стафилококки скапливаются около придатков кожи (устья волосяных фолликулов, выводные протоки потовых и сальных желез), а стрептококки – в складках эпидермиса; б/ нарушение целостности кожного покрова, что создает входные ворота для инфекции. В норме роговой слой, обладающий большой плотностью и прочностью, непроницаем для микробов. Слущивание верхних слоев эпидермиса приводит к удалению микробов. Входные ворота для инфекции возникают при микротравмах (порезы, уколы), расчесах и мацерации эпидермиса; в/ переохлаждении и перегревании организма, негативно влияющих на обменные процессы в коже. У детей процессы терморегуляции несовершенны; г/ состояние окружающей среды

Эндогенные факторы: o o o o а) изменение р. Н кожи, бактерицидных свойств пота и секрета сальных желез; б) наследственная предрасположенность; в) эндокринопатии (сахарный диабет, недостаточность гипофизарно-надпочечниковой системы, щитовидной, половых желез); г) заболевания центральной и вегетативной нервной системы; д) гиповитаминозы, особенно А и С (недостаточность витаминов приводит к нарушению кератинообразования и снижению проницаемости стенки сосудов); е) неполноценное питание, дисбактериоз, голодание; ж) истощающие организм заболевания, особенно кишечные интоксикации; з) иммунодефицитные состояния различного генеза.

Актуально для врачей стоматологов: o o Импетигинозный хейлит или стрептококковая заеда: поражаются углы рта. Проявляется в виде желтоватых корок, под ними эрозия влажная эрозия, широкое открывание рта приводит к образованию болезненных трещин. Лечение: гиоксизоновая мазь, анилиновые красители.
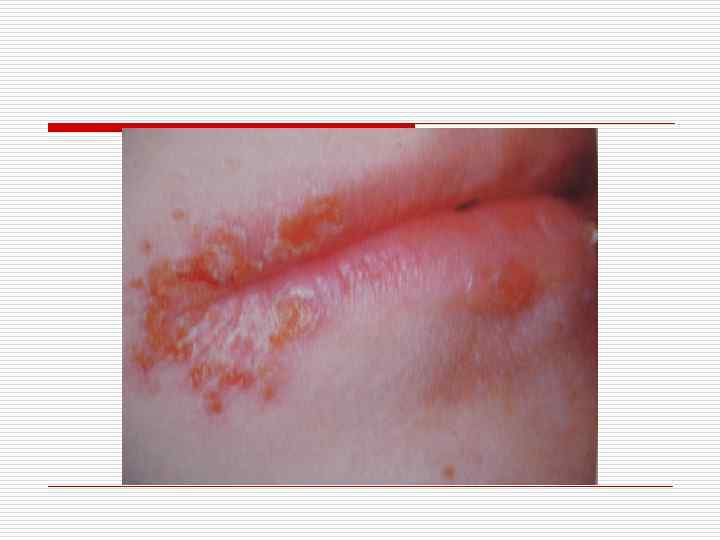

Актуально для врачей стоматологов: o o Шанкриформная пиодермия. Возникает на щеке, языке или губе единичная язва округлой формы на отечном плотном основании, болезненна. На дне язвы гнойное отделяемое. Лимфоузлы увеличены. Лечение – антибиотики, после исключения диагноза сифилис.
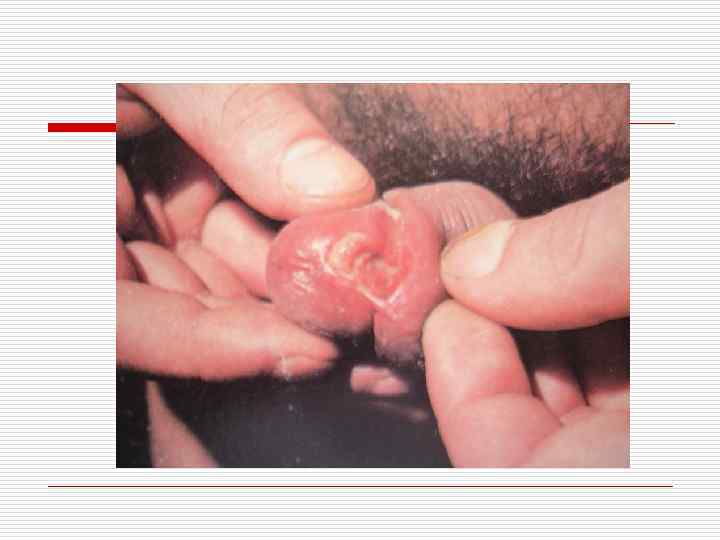

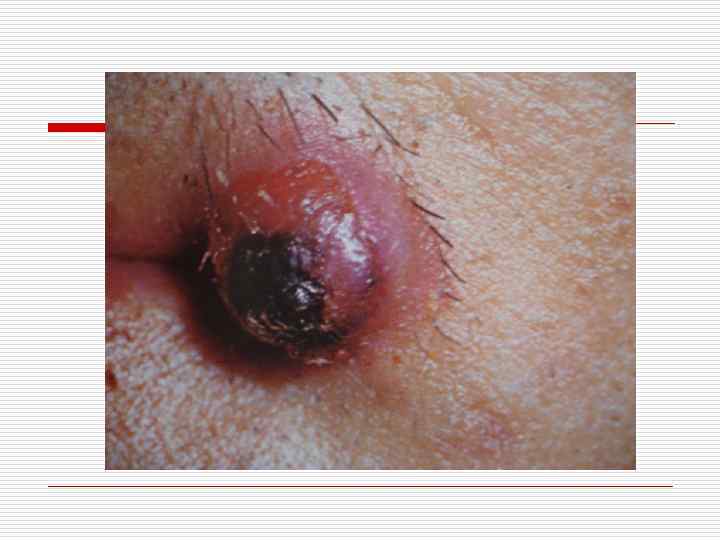
Актуально для врачей стоматологов: o o Пиогенная гранулема (ботриомикома). Возникает в результате микротравмы и внедрении стафилококка. Единичное мягкое, опухолевидное образование грибовидной формы на ножке, синюшнокрасного цвета, легко кровоточит, изъязвляется. Локализуется на десне, красной кайме губ, слизистой губ. Лечение – хирургическое.
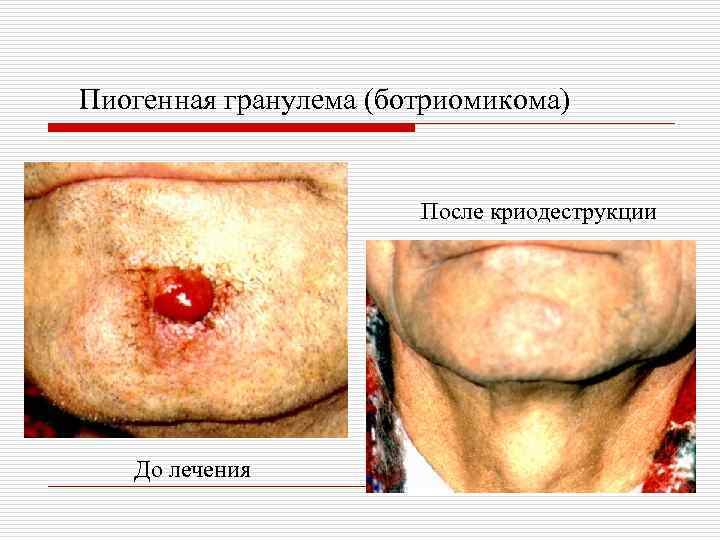
Пиогенная гранулема (ботриомикома) После криодеструкции До лечения
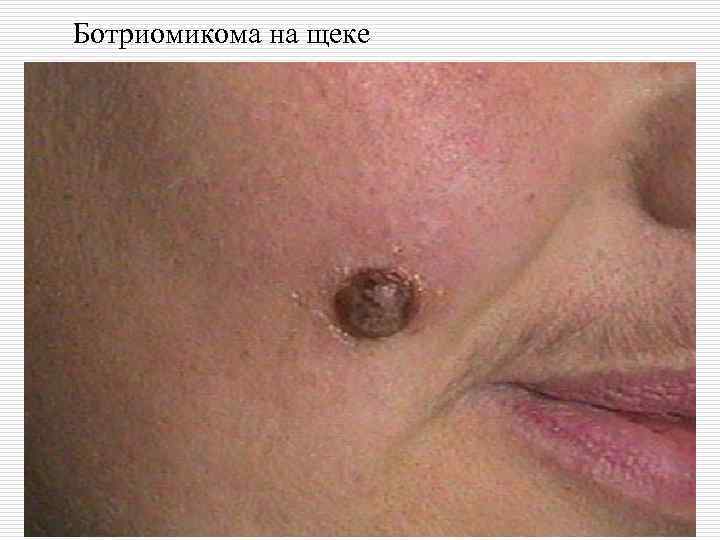
Ботриомикома на щеке

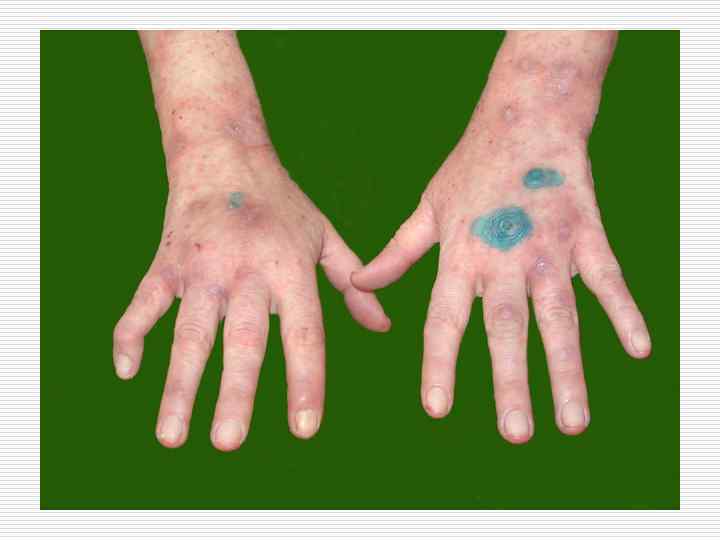
ЧЕСОТКА o Чесотка – заразное паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei. Заболевание, вызываемое у человека чесоточным клещом, в медицине как нозологическую единицу называют чесоткой scabies – по названию возбудителя.

Чесоточный зудень

o Инкубационный период может колебаться от нескольких часов, когда после попадания возбудителя на кожу и внедрения его инвазионных форм появляются зуд и первые элементы высыпаний до 3 недель в летнее время. Обычно он составляет в среднем 8 – 12 дней.

Клиника o o o Основными клиническими симптомами чесотки являются: зуд, усиливающийся в вечернее время, наличие чесоточных ходов, полиморфизм высыпаний, характерная локализация клинических проявлений. Клиника заболевания обусловлена жизнедеятельностью клеща, реакцией больного на зуд, пиогенной флорой, а также аллергической реакцией организма на возбудителя и продукты его жизнедеятельности.

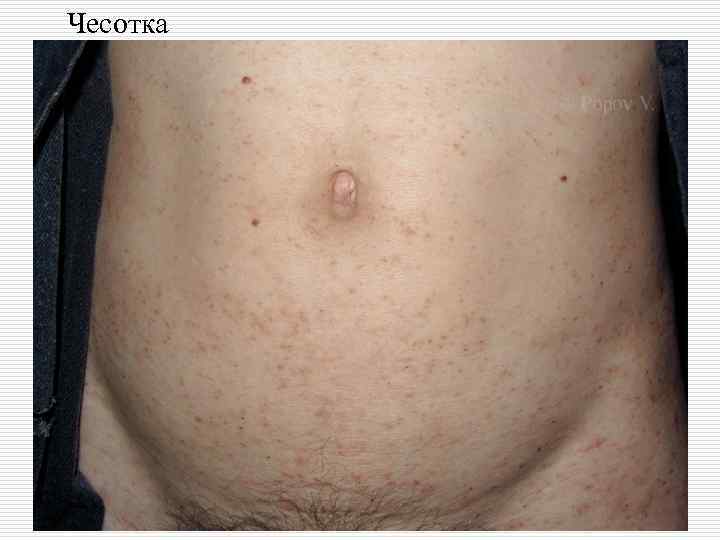
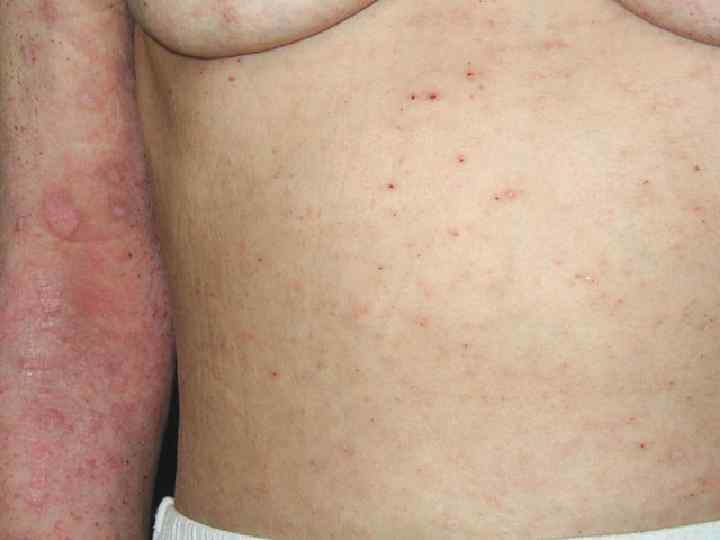
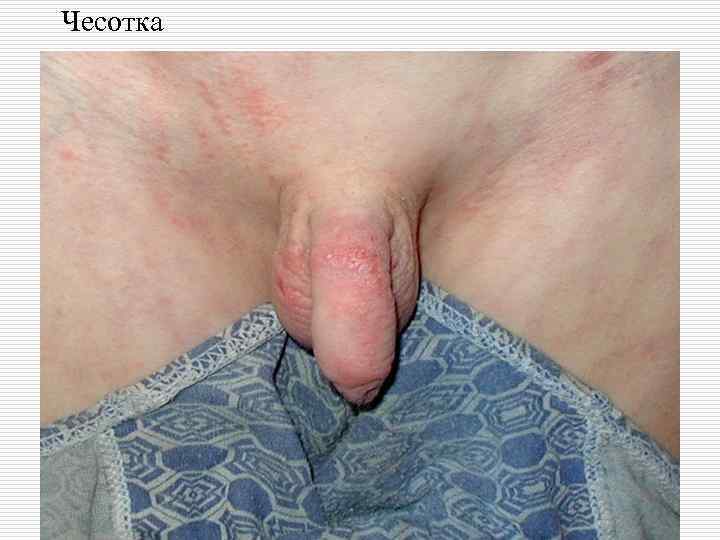
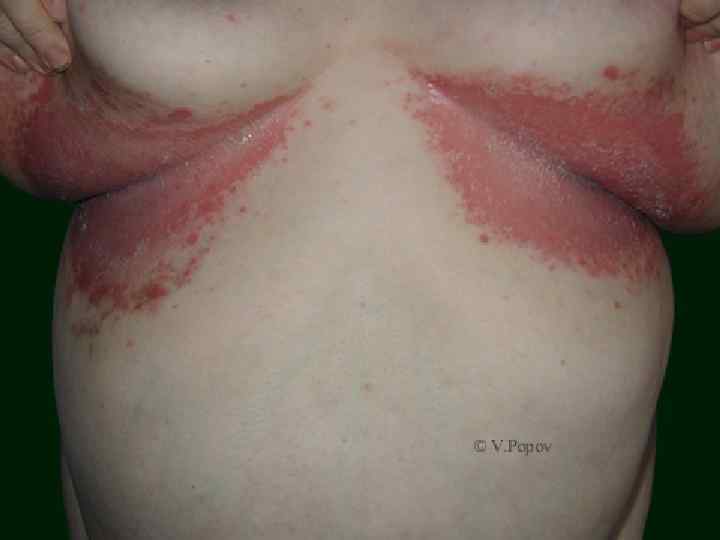
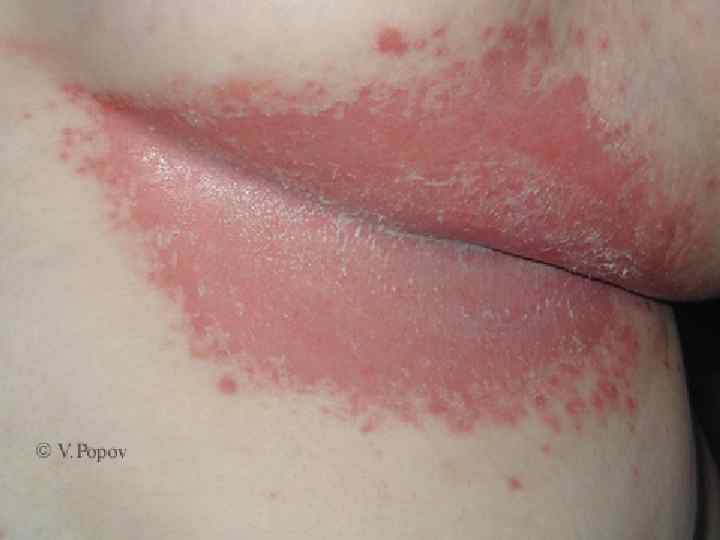
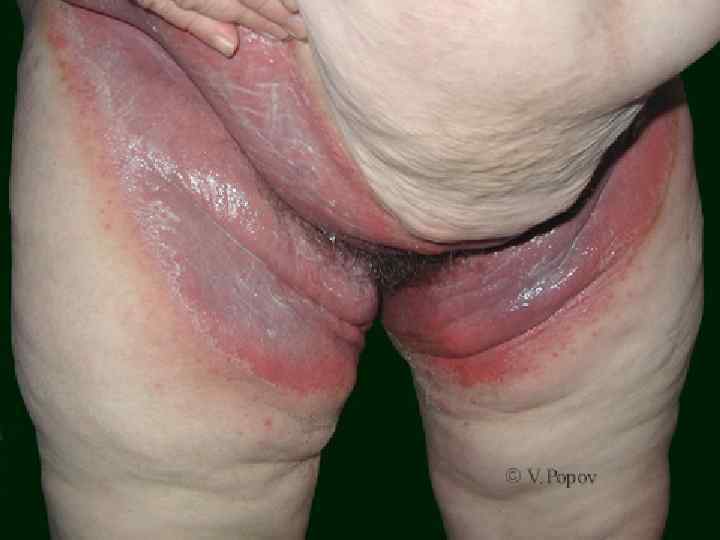
o o o Излюбленной локализацией чесотки являюся: Межпальцевые складки кистей, Боковые поверхности пальцев рук, Сгибательная поверхность лучезапястных суставов, Разгибательная поверхность предплечий, локтевого сустава, переднебоковые поверхности туловища, Область передних стенок подмышечных впадин, молочные железы, Кожа вокруг пупочного кольца, ягодицы, поясница, область гениталий
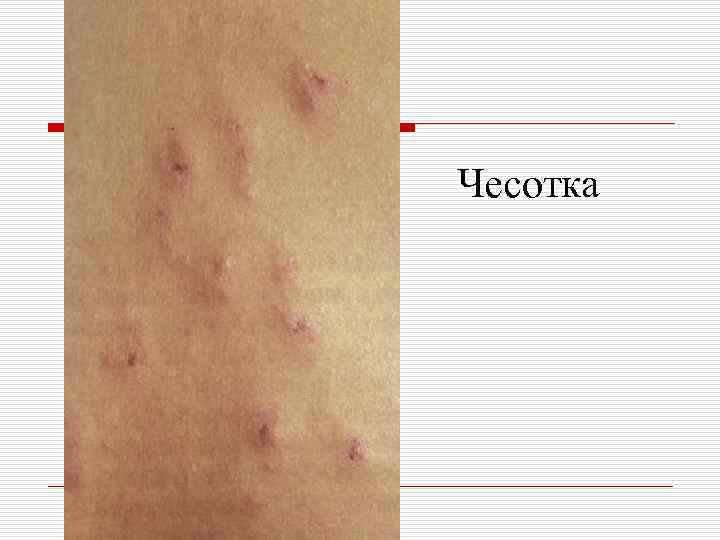
Чесотка
Чесотка
Чесотка
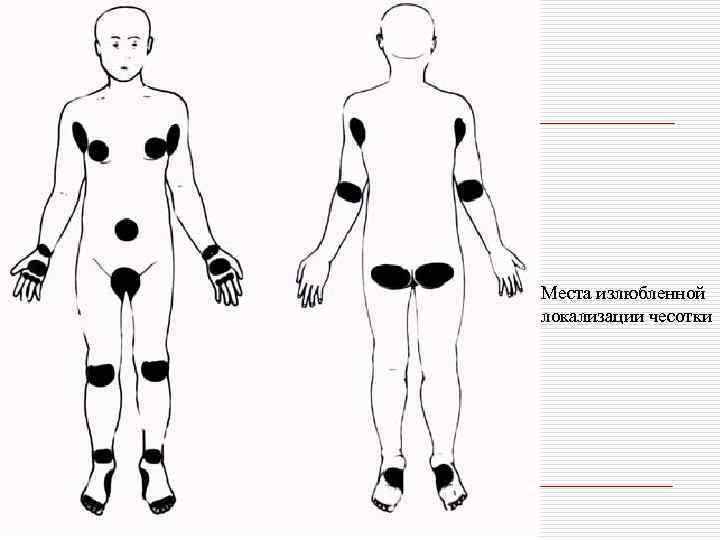
Места излюбленной локализации чесотки

o o На месте внедрения клеща возникает везикула. Чесоточный ход –несколько возвышающаяся над уровнем кожи полоска грязно серого цвета 5 -7 мм в длину.
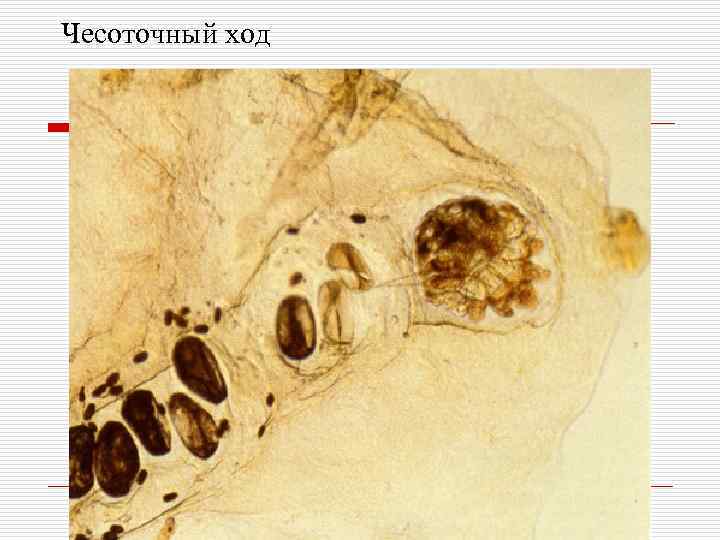
Чесоточный ход

o o o Для чесотки характерен полиморфизм высыпаний (фолликулярные узелковые элементы, везикулы, возникающие на месте внедрения клещей, а затем появление корочек и эрозий). Высыпания в виде импетигинозных элементов, пузырьков, локализующихся в области межъягодичной складки с переходом на крестец, получили название симптома треугольника или ромба Михаелиса. Нередко в папулах и везикулах, расположенных вне чесоточных ходов, клещи не обнаруживаются, что свидетельствует об аллергической природе этих высыпаний. Первичные морфологические элементы представлены фолликулярными папулами, располагающимися на коже туловища и конечностей. Вторичные эфлоресценции являются следствием естественного регресса или разрушения первичных и представлены точечными геморрагическими корками, эрозиями, локализующимися там же, где и первичные элементы.

o o o Фолликулярные папулы размером 0, 2 х0, 2 см отчетливо заметны на местах оволосения. На верхушке папулы имеются точечная везикула, эрозия или кровянистая корочка. Наиболее часто папулы встречаются на коже живота, боковой поверхности туловища, сгибательных участках верхних конечностей, внутренней поверхности бедер, пояснице, ягодицах и тыле кистей. Везикулы наиболее часто встречаются на коже кистей и в межпальцевых складках и считаются патогномоничным симптомом чесотки. Клещи в соскобе везикул обнаруживаются в 35% случаев. В результате расчесывания, обусловленного зудом, нарушаются ходы, везикулы, папулы и появляются вторичные морфологические элементы: эрозии, линейные экскориации.

Другие клинические разновидности чесотки o o o без ходов, узелковая (скабиозная лимфоплазия), норвежская, чесотка “чистоплотных” или чесотка “инкогнито”, осложненная чесотка,

o Чесотка без ходов встречается редко, обычно среди контактных лиц в очаге и наблюдается при заражении личинками после тесного телесного контакта. Для превращения личинок во взрослых самок, способных прокладывать ходы и откладывать яйца, необходимо 2 недели. Характерен полиморфизм высыпаний (везикулы, фолликулярные папулы, расчесы). Ходы отсутствуют.

o Узелковая чесотка (скабиозная лимфоплазия). Возникает на месте чесоточных ходов и характеризуется наличием зудящих лентикулярных узелков, которые появляются после полноценного лечения заболевания. Зуд может сохраняться от 1 до 6 мес и больше. Скабиозная лимфоплазия кожи выявляется почти у половины больных, преобладает на мошонке, половом члене, ягодицах, локтях, реже встречается на молочных железах, в подмышечных впадинах и на животе. Папулы имеют округлую или овальную форму, синюшного цвета, плотноватые на ощупь, нередко с крупной геморрагической корочкой на поверхности. В основе патогенеза лежат иммуноаллергические реакции с гиперплазией лимфоидной ткани.

Норвежская чесотка o Норвежская (корковая, крустозная) чесотка встречается крайне редко. Она была описана в 1847 г. в Норвегии Беком и Даниэльсоном у больных лепрой. Возникает при устранении зуда, являющегося защитной реакцией организма человека на беспрепятственное размножение чесоточных клещей. Наблюдается на фоне заболеваний, сопровождающихся иммунодефицитом и при иммуносупрессивных состояниях (лейкоз, кандидоз, диффузные болезни соединительной ткани, у ВИЧинфицированных пациентов), при длительном приеме цитостатиков, кортикостероидных гормонов, нарушении периферической чувствительности (лепра, спинная сухотка, сирингомиелия, паралич).

o Основной клинический симптом заболевания – образование массивных гиперкератотических корковых наслоений на различных участках кожного покрова. В то же время, помимо корок при норвежской чесотке обычно выявляют полиморфные высыпания (папулы, везикулы, корочки, чешуйки) и эритродермию. Продолжительность болезни составляет от нескольких месяцев до 40 лет. Основополагающая роль в патогенезе норвежской чесотки отводится иммунодефицитному состоянию. Характерна распространенность процесса (локализация по всему кожному покрову). Толщина корок колеблется от нескольких миллиметров до 2 – 3 см. Цвет их отличается большим

o разнообразием: грязно-серый с примесью крови, белогипсовый, желтовато- зеленый, темно-бурый. Поверхность шероховатая, покрытая трещинами или бородавчатыми разрастаниями, напоминающими рупии. Верхние слои корок плотные, нижние – рыхлые. Между ними обнаруживается большое количество взрослых клещей и промежуточных стадий развития. Корки плотно сидят на поверхности кожи, а при насильственном снятии обнажаются обширные мокнущие эрозии. На кистях и стопах – бесчисленное множество чесоточных ходов. Резко выражен ладонно-подошвенный гиперкератоз. Ногти утолщены, деформированы. Болезнь часто сопровождается вторичной инфекцией и лимфаденитом. Типичные чесоточные ходы при норвежской чесотке нередко выявляются на коже лица и шеи.
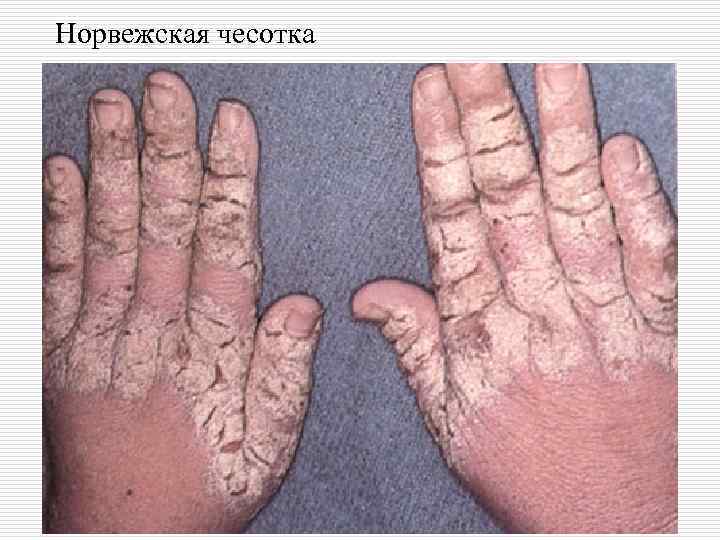
Норвежская чесотка

Чесотка «чистоплотных» o Чесотка “чистоплотных”, “инкогнито”, “культурных” развивается у лиц, часто моющихся в быту или по роду производственной деятельности (работники горячих, запыленных цехов, спортсмены). Клиническая картина соответствует типичной чесотке при минимальной выраженности проявлений: единичные белесоватого цвета ходы, необильные фолликулярные папулы, преобладающие на передней поверхности тела и местах типичной локализации.

Осложненная чесотка o Осложненная чесотка нередко маскирует истинную клиническую картину заболевания, приводя к диагностическим ошибкам. Наиболее распространенными осложнениями являются: пиодермия и аллергический дерматит, реже – крапивница и экзема,
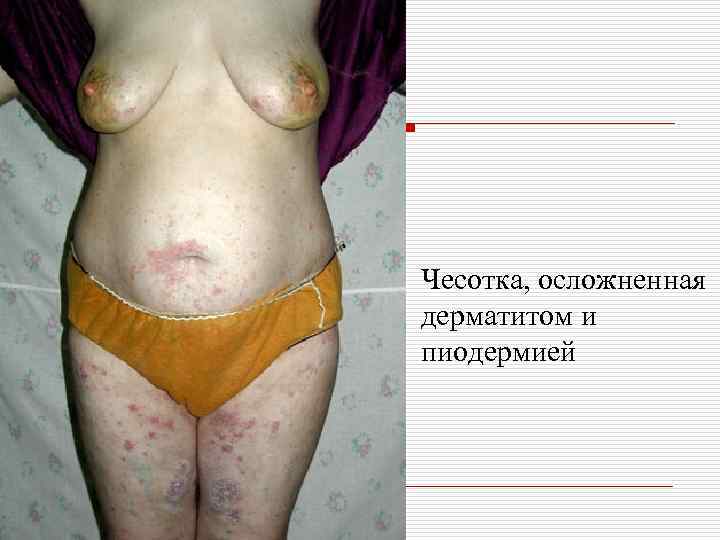
Чесотка, осложненная дерматитом и пиодермией

Особенности клинической картины и течения чесотки у детей o У маленьких детей чесотка носит распространенный характер, локализуясь на любом участке кожного покрова, включая волосистую часть головы, лицо, шею, ладони и подошвы. Преобладают варианты чесоточных ходов в виде цепочек везикул, пузырей, пустул, лентикулярных папул. На фоне полиморфных высыпаний преобладают экссудативные эффлоресценции. Особенно отчетливо это отмечается у детей впервые 6 месяцев жизни, когда основными элементами являются волдыри, везикулы, пузыри и чесоточные ходы, расположенные по всему кожному покрову.

Особенности клинической картины и течения чесотки у детей o Высыпания на коже лица и волосистой части головы клинически напоминают картину острой мокнущей экземы. Превалирование уртикоподобных элементов определяет некоторое сходство чесотки с детской почесухой и крапивницей. Одной из особенностей клинического течения чесотки у детей раннего детского возраста является отсутствие высыпаний в области межпальцевых складок и боковых поверхностях пальцев кистей, на переднем крае подмышечной складки. Редко наблюдается пемфигоидная форма чесотки, характеризующаяся появлением крупных, до грецкого ореха, пузырей с прозрачным содержимым и чесоточным ходом в покрышке. Элементы обычно локализуются на типичных для чесотки местах поражения. У большинства детей отмечается выраженный кожный зуд, приводящий к нарушению сна. Заболевание часто осложняется пиодермией и аллергическим дерматитом.
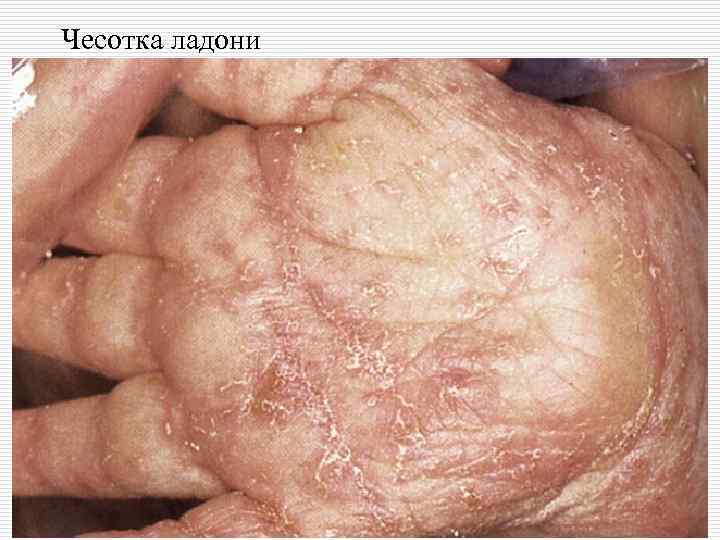
Чесотка ладони
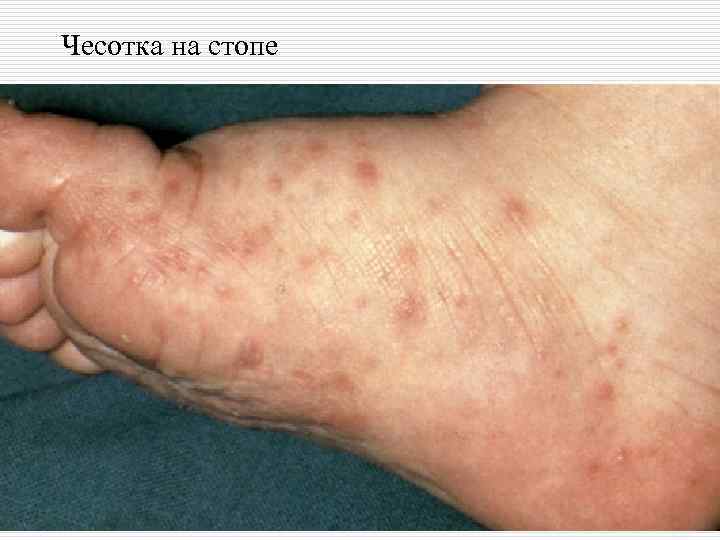
Чесотка на стопе

o o Симптом Сезари – пальпация рельефа чесоточного хода. Симптом Арди-Горчакова – на коже локтевых суставов: папулы, пустулы, корочки

Лечение o o o Серная мазь для взрослых применяется 20 - 33%ная, детям – 10%-ная. Метод М. П. Демьяновича основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии тиосульфата натрия с соляной кислотой. С этой целью в кожу последовательно втирают 60%-ный раствор тиосульфата натрия (жидкость № 1) и 6%-ный раствор соляной кислоты (жидкость № 2). водно-мыльная суспензия и эмульсионная мазь бензил-бензоата: детям - 10%-ная, взрослым 20%-ная. Спрегаль – один из современных препаратов для лечения чесотки. Выпускается в аэрозольной упаковке. Линдан – применяется в виде 1%-ной мази, крема, лосьона, шампуня и порошка.

o o o Кротамитон – эффективный противочесоточный и противозудный препарат, Показан для лечения детей и беременных. Применяется в виде 10%-ного крема, мази и лосьона. Перметрин в виде 5%-ного крема втирают в кожу и смывают через 8 часов. Отличается высокой эффективностью и малой токсичностью. Ивермектин назначается внутрь однократно в дозе 200 мг/кг.

МИКОЗЫ. o Микозы представляют собой группу заболеваний кожи и ее придатков (волос и ногтей), вызванных патогенными грибами. По данным ВОЗ, микозами страдает от 1/5 до 1/3 населения Земли.

o Грибы (fungi) – микроорганизмы, которые не содержат хлорофилла и обладают способностью образовывать нити (гифы), сплетение которых именуется мицелием. Устойчивые формы грибов именуются спорами. Способность к спорообразованию в отдельных случаях лежит в основе резистентности ряда грибковых заболеваний к терапии, что обязательно следует учитывать при назначении лечения больным.

o В природе существует более 100 тысяч видов различных грибов; лишь 500 из них имеют патогенное значение для человека.

Разновидности грибов, способных вызвать микозы у человека, классифицируют на две группы: o o 1. ПАТОГЕННЫЕ ДЕРМАТОФИТЫ: - антропофильные; - антропозоофильные. 2. УСЛОВНО-ПАТОГЕННЫЕ (НЕДЕРМАТОФИТЫ): - аспергиллы - пенициллы - мукоровые - дрожжеподобные рода Candida - возбудители мицетомы

o Грибковые заболевания имеют ряд эпидемиологических особенностей. Источниками инфекции при микозах могут выступать: больной человек; крупный рогатый скот; грызуны; кошки и собаки; почва; растения; овощи, фрукты, а также зараженные предметы обихода.

o Развитию микозов у человека способствуют различные экзогенные, эндогенные факторы, а также биологические особенности самих грибов

ФАКТОРЫ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ МИКОЗОВ Группы факторов Факторы Экзогенные Травматизация кожи; повышенная влажность и высокая температура; длительное применение антибиотиков, кортикостероидов и цитостатиков; резиновая обувь; радиация Эндогенные Возраст больного; нарушения периферического кровообращения; сахарный диабет и др. эндокринопатии; ожирение и др. нарушения обмена веществ; вегетативные растройства (гипергидроз); иммунодефицитные состояния; дисбактериоз Биологические Контагиозность; антигенность; образование свойства гриба ферментов агрессии и токсинов

o В основе современной классификации микозов лежит принцип тропизма грибов к определенным тканям человека (кожа; волосы; ногти; слизистые оболочки; висцеральные органы).

Современная классификация грибковых заболеваний: 1. КЕРАТОМИКОЗЫ (отрубевидный лишай; белая пьедра – трихоспороз; черная пьедра – пьедраиоз) o 2. ДЕРМАТОМИКОЗЫ: - трихомикозы (трихофития, микроспория и фавус); - паховая эпидермофития; - микозы стоп. o 3. КАНДИДОЗ. o 4. ГЛУБОКИЕ МИКОЗЫ. o
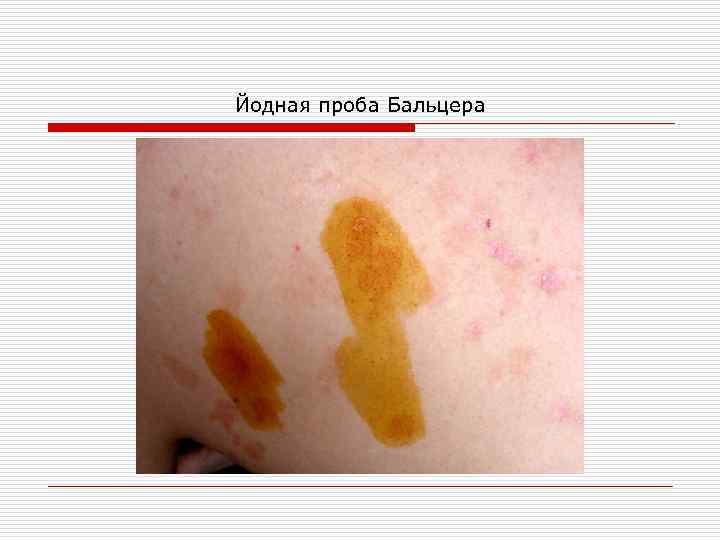
Йодная проба Бальцера
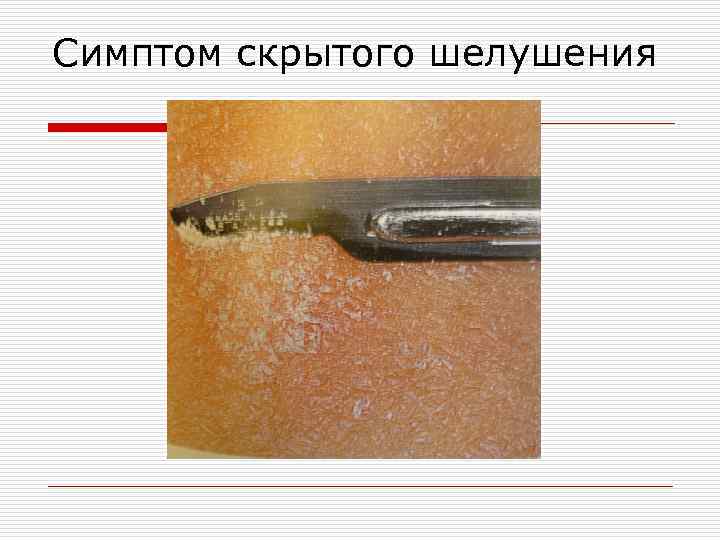
Симптом скрытого шелушения
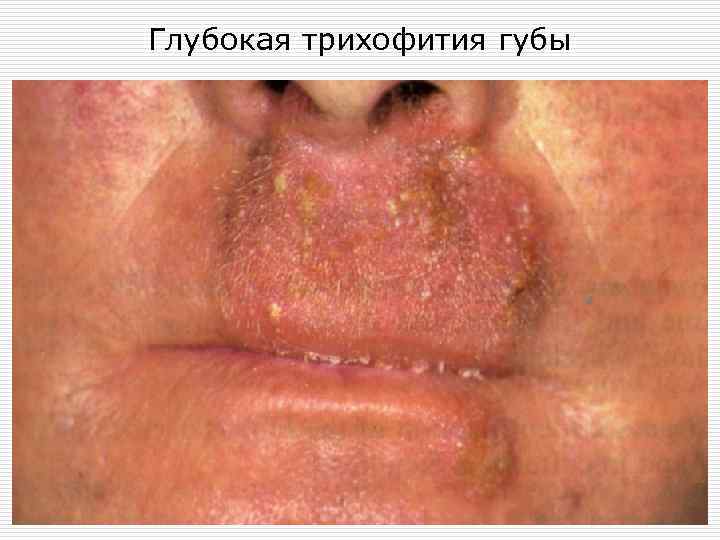
Глубокая трихофития губы
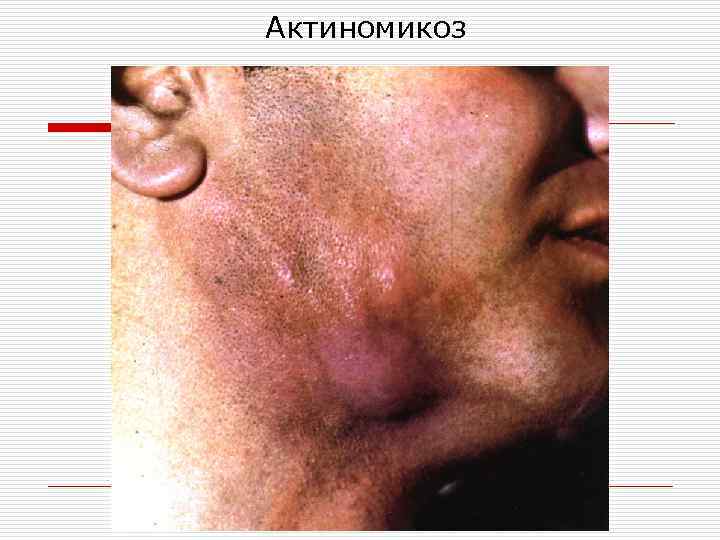
Актиномикоз
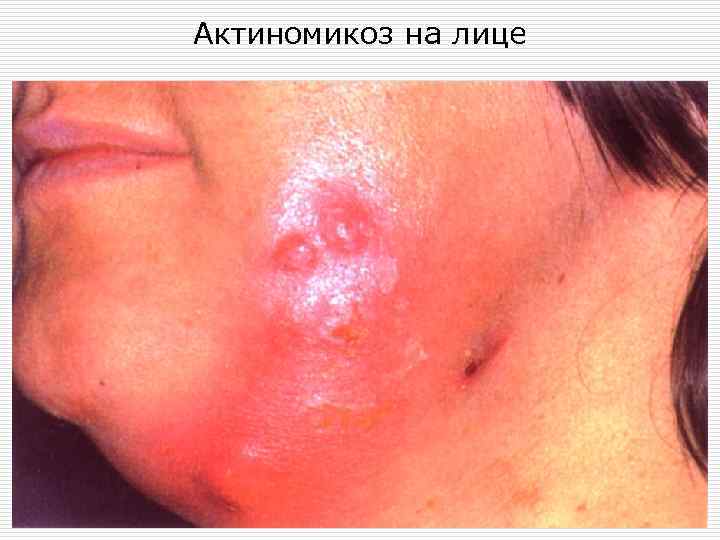
Актиномикоз на лице
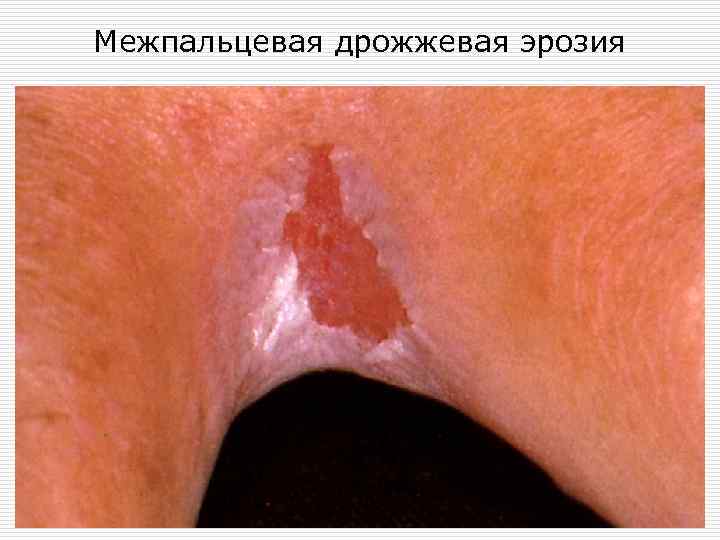
Межпальцевая дрожжевая эрозия
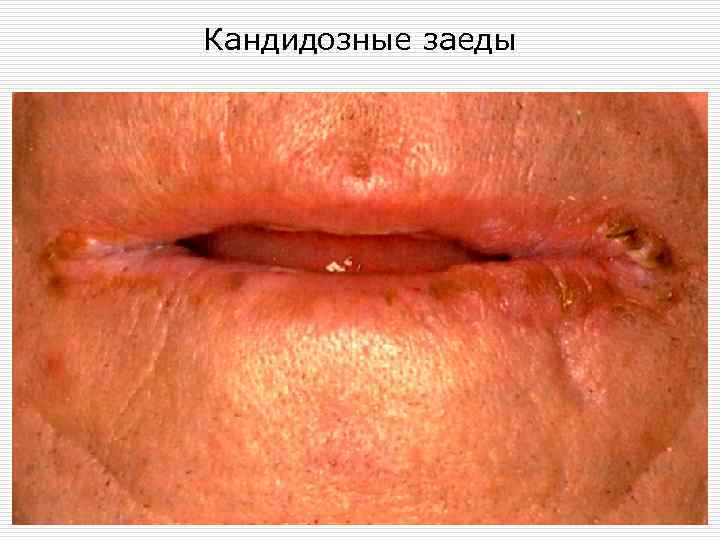
Кандидозные заеды
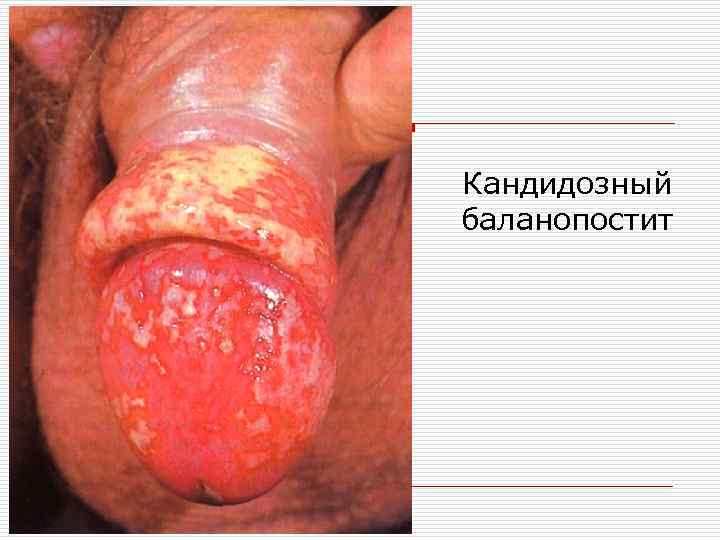
Кандидозный баланопостит
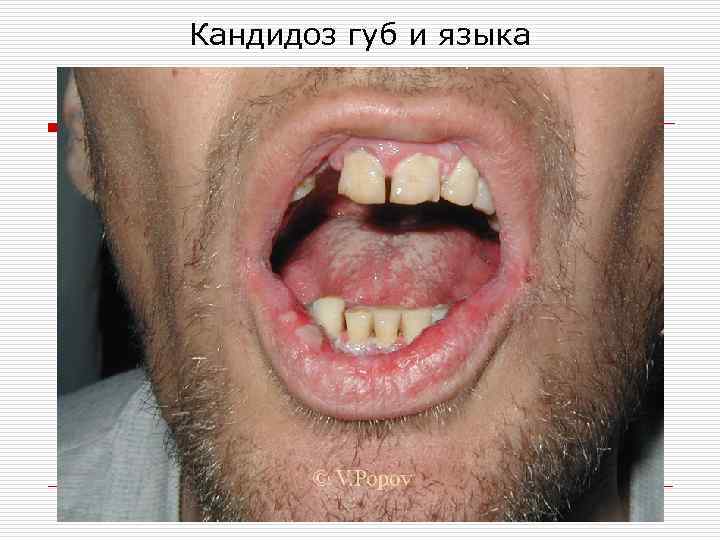
Кандидоз губ и языка
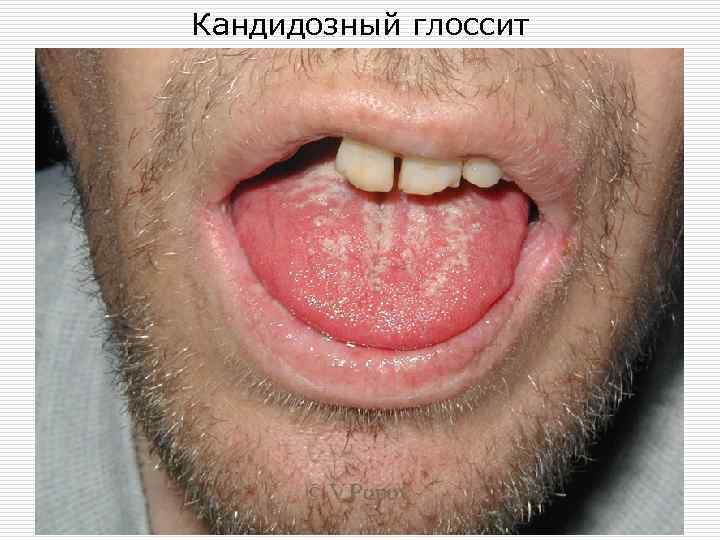
Кандидозный глоссит

Актуально для врача стоматолога o o Кандидоз слизистой оболочки полости рта преимущественно идентифицируют в детском возрасте, а также у лиц с сопутствующими заболеваниями желудочно-кишечного тракта. Определенную роль в развитии кандидоза слизистых оболочек полости рта играют местные факторы: воспалительные процессы слизистой оболочки полости рта и парадонта; кариозные зубы; зубные протезы, вызывающие травматизацию (ссадины, потертости десен); контактное воздействие акрилатов протезов; пользование съемными протезами при сниженной высоте прикуса (кандидозный хейлит); зубочелюстные аномалии, сопровождающиеся снижением прикуса.
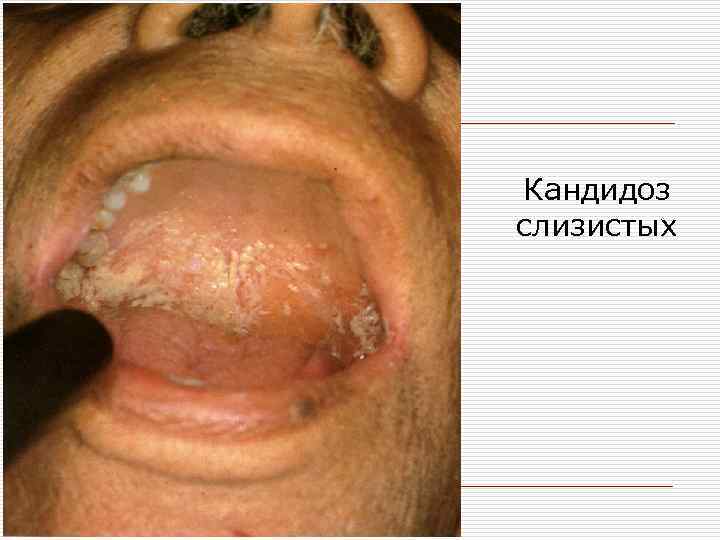
Кандидоз слизистых

Различают острую и хроническую формы кандидоза полости рта. o Острая форма – острый псевдомембранозный кандидоз (молочница), самая частая форма поражения. Проявляется образованием белых или синевато-белых пятен на слизистой оболочке полости рта. Иногда налет напоминает творожистое образование, скопление которого на различных участках неодинаково. Особенно оно выражено в ретенционных зонах. Картина рисунка постоянно меняется вследствие постоянной вегетации и механического удаления во время приема пищи.

o o В легких случаях заболевания пятна легко соскабливаются, после чего под ними обнаруживается гиперемированный участок. В тяжелых случаях образуется плотный налет, который соскабливается с трудом, обнажая эрозивную и кровоточащую поверхность.
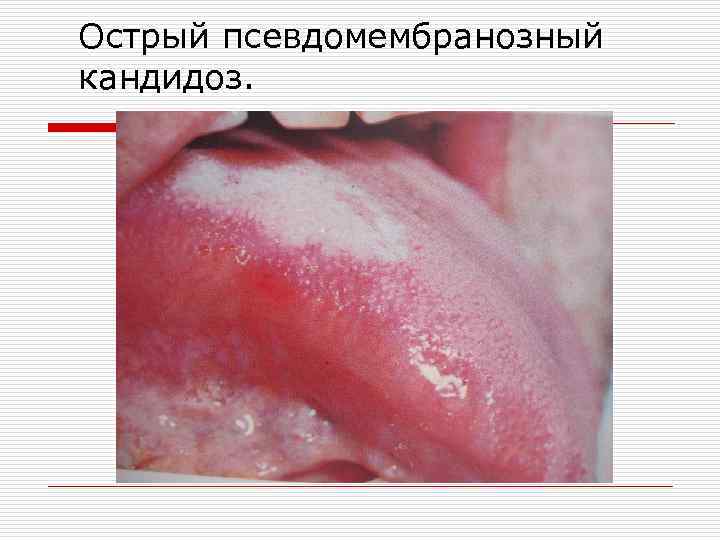
Острый псевдомембранозный кандидоз.
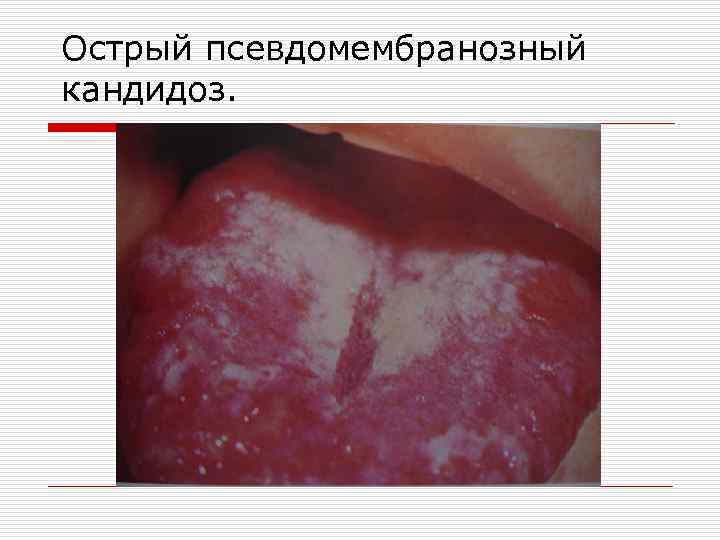
Острый псевдомембранозный кандидоз.

o Белесоватый налет при грибковом стоматите состоит из десквамированных клеток эпителия, кератина, фибрина, остатков пищи, бактерий, нитей мицелия. Поражаются все участки слизистой оболочки, но чаще щеки, небо, язык, губы. Процесс может распространяться на гортань, глотку и пищевод. Такая клиническая картина наблюдается в тех случаях, когда причиной молочницы является гриб Candida albicans. Если среди грибковой флоры превалирует гриб Pseudotrophicalis, то на слизистой оболочке полости рта определяется пленчатый налет.

o Если острый псевдомембранозный кандидоз не лечить, он может перейти в острую атрофическую форму, при которой возникает сильная болезненность и сухость в полости рта. В таких случаях слизистая полости рта резко гиперемирована, огненно-красного цвета, сухая.
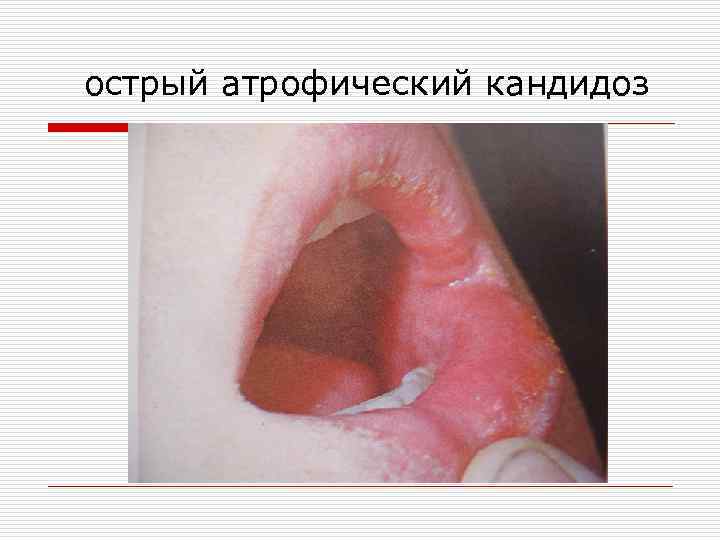
острый атрофический кандидоз

Хронический гиперпластический кандидоз o характеризуется появлением на гиперемированной слизистой оболочке полости рта плотно спаянных бляшек, иногда с неровной поверхностью. Часто налет располагается на спинке языка в области типичной для ромбовидного глоссита. При хроническом атрофическом кандидозе может поражаться слизистая оболочка протезного ложа. Больные жалуются на сухость в полости рта. Слизистая гиперемирована и отечна. Возможна атрофия сосочков языка.
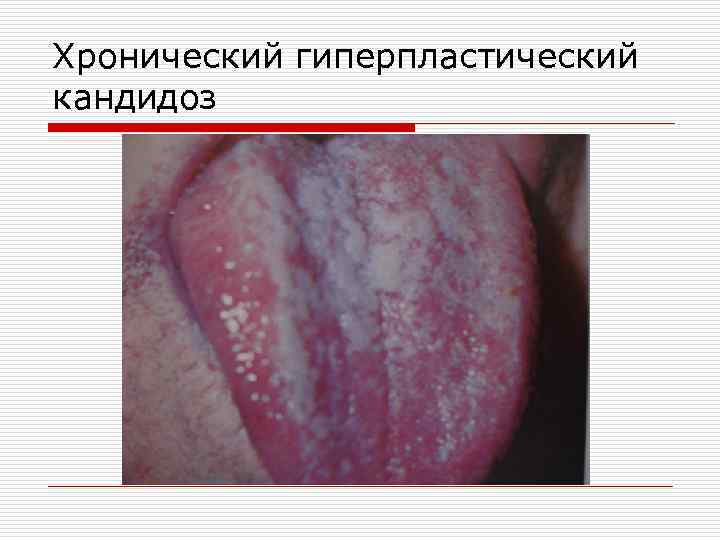
Хронический гиперпластический кандидоз
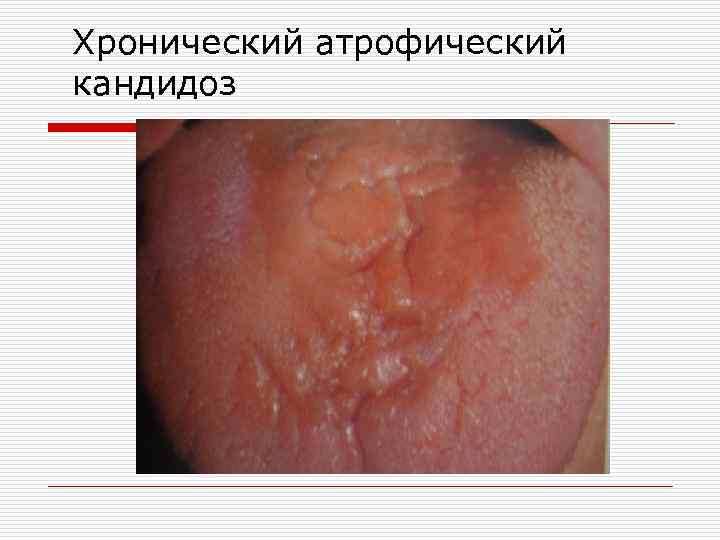
Хронический атрофический кандидоз
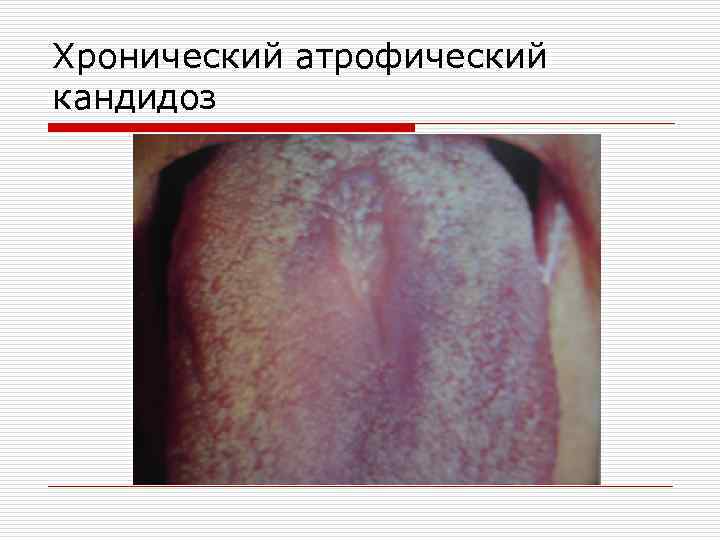
Хронический атрофический кандидоз

Лечение.

Внутрь назначаются: o o o o Ламизил (таблетки по 250 мг). Орунгал (капсулы по 250 мг). Дифлюкан (капсулы по 150 мг). Полиеновые антибиотики (нистатин, леворин). Микозорал (таблетки по 200 мг). Низорал (группа имидозольных препаратов). Витамины группы В (чаще всего В 2 рибофлавин).

Наружная терапия проводится следующими антифунгальными средствами: o o o o o Микозорал (мазь) Клотримазол (1% раствор и мазь). Певарил (1% крем). Микоспор (1% крем). Водный раствор анилиновых красителей. Бура в глицерине (10 -20% раствор). Нистатиновая и левориновая мази. Сульфат меди и сульфат цинка. Раствор Люголя.

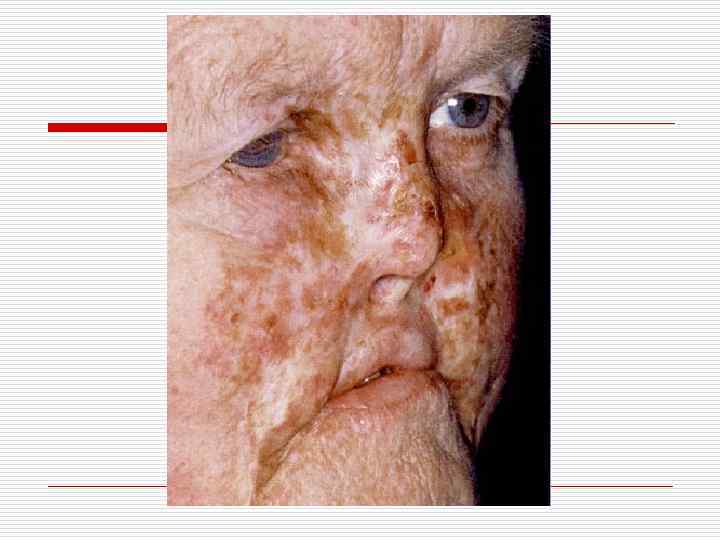
ТУБЕРКУЛЕЗ. Для врача стоматолога практическое значение имеют две формы: o туберкулезная волчанка o язвенный туберкулез.

o На кожной, переходной и слизистой зонах губ, а также на слизистой оболочке десен, проникая гематогенным или лимфогенным путем микобактерии Коха могут вызвать туберкулезную волчанку, отличающуюся очень длительным течением.

o Для туберкулезной волчанки характерным клиническим признаком является образование бугорка (люпомы) желтого или желто-коричневого цвета. При диаскопии определяется характерный признак полупрозрачность (симптом «яблочное желе» ).

o Бугорок отличается мягкой консистенцией (положительный симптом зонда - симптом Поспелова) и повышенной кровоточивостью.

o Люпомы могут серпигинировать , сливаться в диффузные очаги и за счет гипертрофии эпителия образовывать бугристые опухолевидные гипертрофические формы заболевания.

o В тяжелых случаях (при изъявлениях бугорков) возможна мутиляция тканей на месте поражения.

o После разрешения люпом остаются атрофические нежные рубчики, на которых часто вновь возникают специфические элементы.
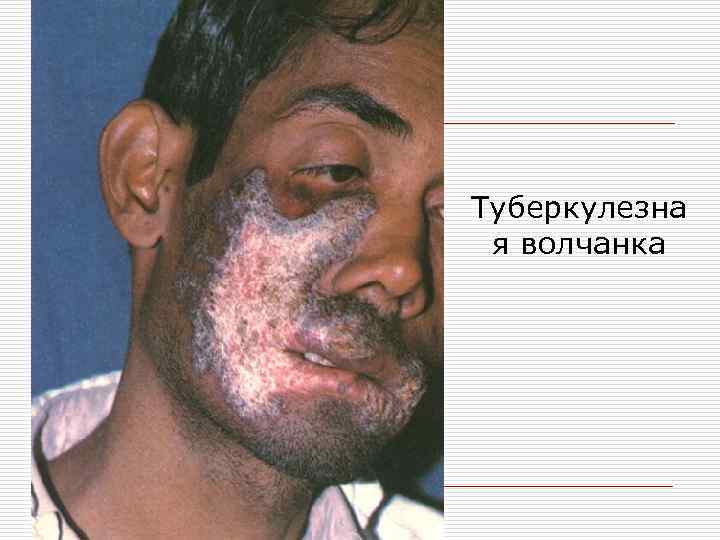
Туберкулезна я волчанка
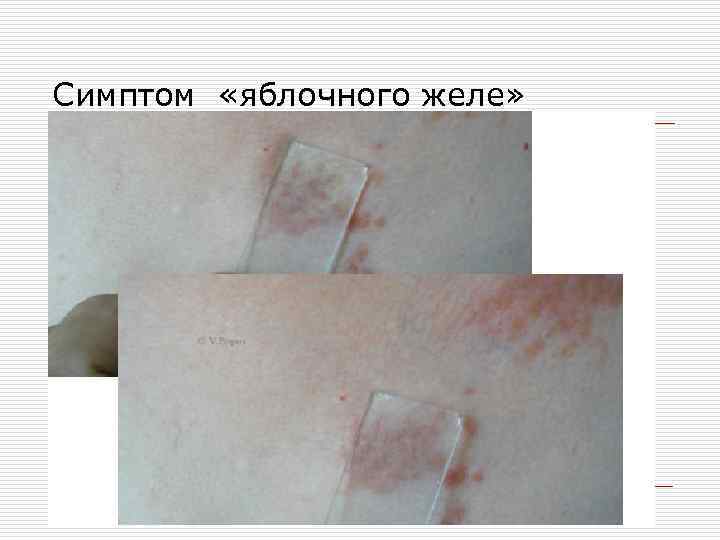
Симптом «яблочного желе»
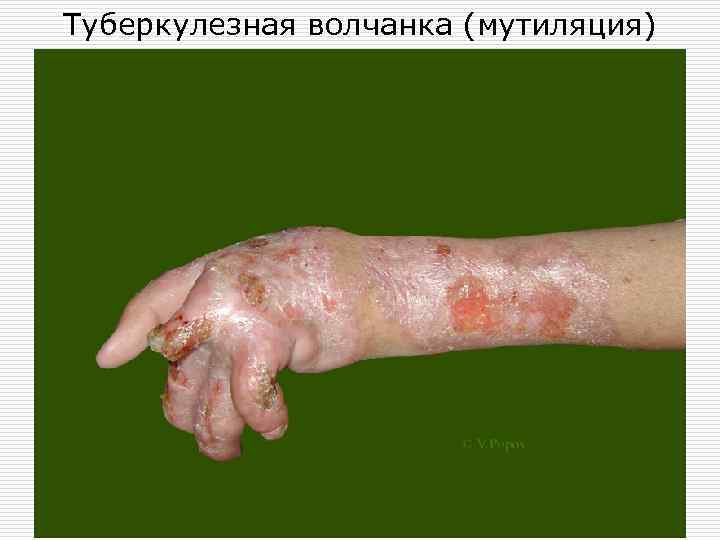
Туберкулезная волчанка (мутиляция)
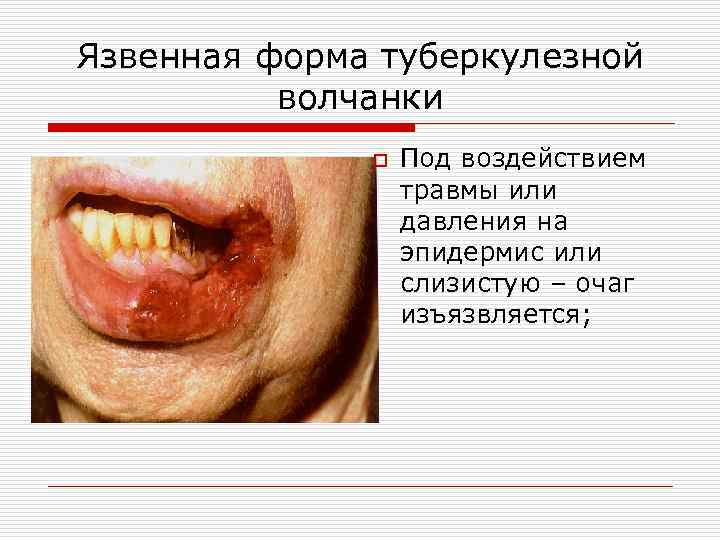
Язвенная форма туберкулезной волчанки o Под воздействием травмы или давления на эпидермис или слизистую – очаг изъязвляется;

Язвенный туберкулез. o Туберкулез слизистой оболочки полости рта возникает чаще всего как вторичное проявление поражения висцеральных органов. При активном туберкулезном процессе в легких за счет эндогенной аутоинокуляции формируется относительно редкая очаговая разновидность заболевания - язвенная форма туберкулеза слизистой оболочки губ и полости рта.
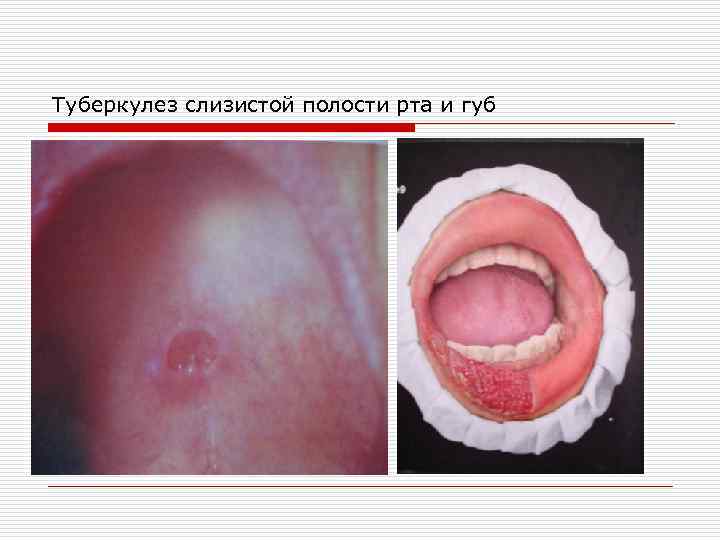
Туберкулез слизистой полости рта и губ

o На месте проникновения микробактерий Коха , в изобилии содержащихся в мокроте, образуются мелкие, плотноватые шаровидной формы, светлокрасные бугорки, быстро подвергающиеся распаду, с образованием вначале поверхностных язв с неровными, мягкими, подрытыми краями. Язвы постепенно увеличиваются по периферии и углубляются за счет появления новых бугорков ( «зерна Трела» ), болезненны и склонны к слиянию.

o У больных нарушается общее состояние, появляется фебрильная температура, слабость и потливость, отмечается ускорение СОЭ. Туберкулиновые пробы отрицательные (отрицательная анергия).
Инфекционные заб для стоматологов.ppt