[Медкниги]Инфекционные заболевания кожи и подкожной клетчатки у детей.pptx
- Количество слайдов: 22

Инфекционные заболевания кожи и подкожной клетчатки

Актуальность Инфекционные болезни кожи и подкожной клетчатки у новорожденных встречаются довольно часто. Большое значение в развитии этой патологии имеют анатомо-физиологические особенности кожи в неонатальном периоде: • эпидермис и дерма, между которыми расположена базальная мембрана. слабая связь между ними; • Рыхлый и тонкий(легкоранимые)эпидермис; • слабое развитие коллагеновых и эластических волокон и большим количеством кровеносных сосудов с высокой степенью проницаемости; • Незрелость местного иммунитета; • Подкожно-жировая клетчатка новорожденного характеризуется хорошим развитием энергетически выгодного бурого жира. Также в подкожной клетчатке отмечается высокое содержание твердых жирных кислот (пальмитиновой и стеариновой) и жидкой олеиновой кислоты, что обеспечивает значительный тургор тканей и наклонность к образованию локальных уплотнений и отека кожи и подкожно-жировой клетчатки.

Этиология • Возбудителями могут быть патогенные, условно-патогенные микроорганизмы (стафилококки, стрептококки, кишечная и синегнойная палочки, протеи и др. ). • Инфицирование плода и новорожденного может произойти внутриутробно, в родах и в постнатальном периоде. • Группа высокого риска: дети, матери которых имели ГВЗ, дети перенесшие внутриутробную гипоксию, недоношенные; • Источники инфекции: больные дети, матери, персонал, а также предметы ухода при нарушении санитарноэпидемиологического режима; • Большую роль при этом играют острые и хронические инфекционные заболевания матери во время беременности, акушерские пособия, длительный безводный период, эндометрит в родах и др.

Патогенез • Входные ворота-раневая поверхность кожи и слизистых; • Проникнув в организм, возбудители обусловливают развитие первичного септического очага. При внутриутробном инфицировании первичный септический очаг может локализоваться в плаценте или в органах матери; • Возбудители и токсические продукты из первичного очага распространяются вследствие воспалительных, дегенеративнонекротических изменений стенки сосудов, образования и распада инфицированных тромбов, миграции его продуктов по кровеносным, лимфатическим сосудам и тканям подкожной клетчатки; • Под влиянием продуктов распада бактерий и тканей организма нарушаются процессы обмена и состояние гомеостаза. Развиваются метаболический ацидоз, гипоксемия и гиперкапния, снижается синтез белков и иммунологическаяреактивность, задерживается эритропоэз, нарушается глюкокортикоидная функция надпочечников, наблюдается инволюция зобной железы;

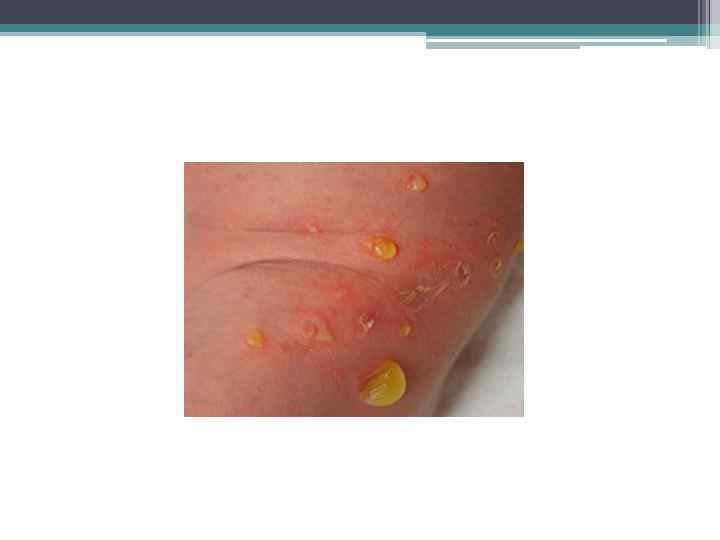
Везикулопустулез • гнойное воспаление устьев эккриновых потовых желез на фоне имеющейся потницы и проявляющееся поверхностными пустулами-везикулами размером с просяное зерно, наполненными молочно-белым содержимым и окруженными венчиком гиперемии • Возбудитель-стафилококк • Клиническая картина: При антенатальном инфицировании клинические признаки могут регистрироваться при рождении или в течение первых двух дней после рождения, при интранатальном – на 3– 5 -й день, при постнатальном – после 5 -го дня жизни. Характерно появление пузырьков, наполненных прозрачным, а затем мутным содержимым, величиной от булавочной головки до горошины с нерезко выраженным воспалительным венчиком. Наиболее типичной локализацией является волосистая часть головы, складки туловища и конечностей. Элементы-везикула-пустулакорочка. Могут быть единичные, но чаще отмечается большое количество. Симптомы интоксикации. • Лечение: Пузыри и пустулы вскрываются и обрабатываются 5% раствором марганцевокислого калия или бриллиантовой зелени. При наличии обширных эрозивных поверхностей применяются мази, обладающих подсушивающим эффектом - синтомициновая, фурацилиновая, рэпареф-2 и др. Корочки, образующиеся после вскрытия пузырей, удалять не следует. Общие теплые ванны в растворе марганцевокислого калия (1: 10000)или отвара коры дуба.
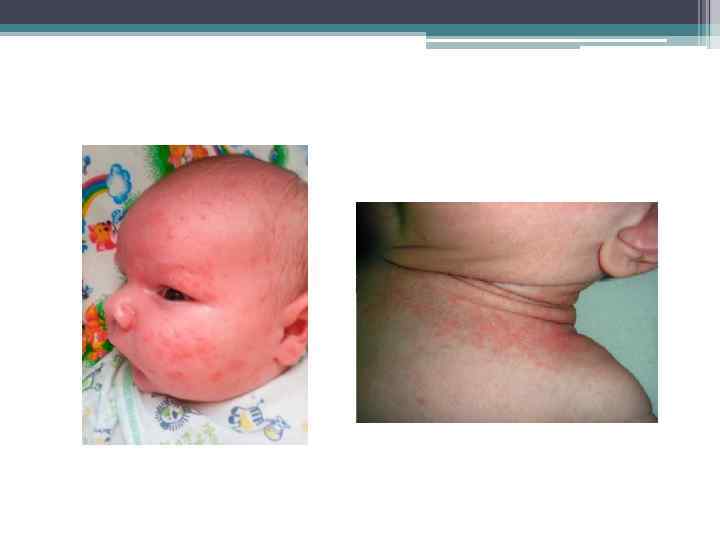

Эксфолиативный дерматит Риттера • наиболее тяжелая форма стафилококковых пиодермий; • Заболевание начинается с воспалительной яркой отечной эритемы в области рта или пупочной ранки, которая быстро распространяется на складки шеи, живота, половых органов и ануса. На этом фоне образуются крупные вялые пузыри, которые быстро вскрываются, оставляя обширные мокнущие эрозированные поверхности. При незначительной травме отекший, разрыхленный эпидермис местами отслаивается. Симптом Никольского резко положительный. Рубцов не остается. Различают 3 стадии заболевания: • • В эритематозной стадии отмечают разлитое покраснение кожи, отечность и образование пузырей. Образующийся в эпидермисе и под ним экссудат способствует отслаиванию участков эпидермиса. • • В эксфолиативной стадии очень быстро появляются эрозии с тенденцией к периферическому росту и слиянию. Это наиболее тяжелый период (внешне ребенок напоминает больного с ожогами II степени), сопровождающийся высокой температурой тела до 40 -41°С, диспепсическими расстройствами, анемией, лейкоцитозом, эозинофилией, высокой СОЭ, уменьшением массы тела, астенизацией. • • В регенеративной стадии уменьшаются гиперемия и отечность кожи, происходит эпителизация эрозивных поверхностей.

• Лечение заключается в поддержании нормальной температуры тела ребенка и водно-электролитного баланса, щадящем уходе за кожей, антибиотикотерапии. • Ребенка помещают в кювез с регулярным контролем температуры или под лампу соллюкс. Антибиотики вводят парентерально (оксациллин, линкомицин). Применяют γ-глобулин (2 -6 инъекций), вливания антистафилококковой плазмы по 5 -8 мл на 1 кг массы тела. Проводят инфузионную терапию кристаллоидами. • Если состояние ребенка позволяет, то его купают в стерильной воде с добавлением перманганата калия (розового цвета). Участки непораженной кожи смазывают 0, 5% водными растворами анилиновых красителей, а на пораженные накладывают компрессы с жидкостью Бурова, стерильным изотоническим раствором натрия хлорида с добавлением 0, 1% раствора нитрата серебра, 0, 5% раствором перманганата калия. Остатки отслоившегося эпидермиса срезают стерильными ножницами. При обильных эрозиях применяют присыпку с оксидом цинка и тальк. На сухие эрозии назначают антибактериальные мази (2% линкомициновую, 1% эритромициновую, содержащие фузидовую кислоту, мупироцин, бацитрацин + неомицин, сульфадиазин, сульфатиазол серебра и т. д. ).
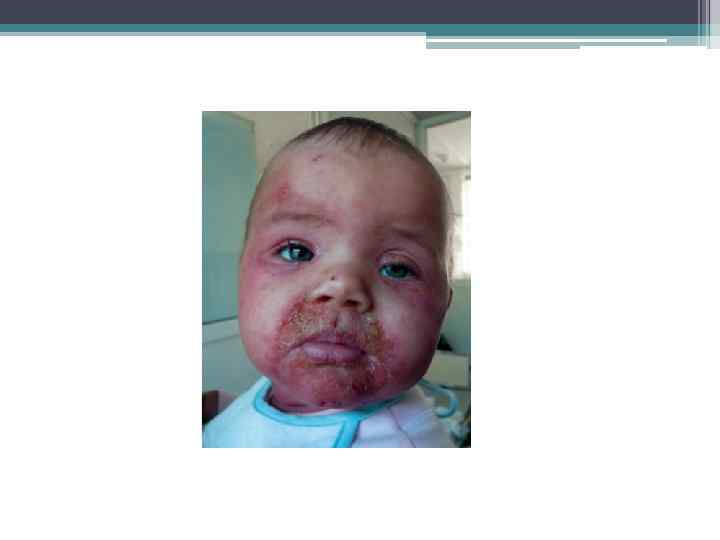

Множественные абсцессы кожи (псевдофурункулез Фингера) • Возникают первично или как продолжение течения везикулопустулеза; • Для данного состояния характерно поражение стафилококковой инфекцией всего выводного протока и даже клубочков эккриновых потовых желез. В этом случае появляются крупные, резко очерченные полусферические узелки и узлы различной величины. Кожа над ними гиперемирована, синюшно-красного цвета, впоследствии истончается, узлы вскрываются с выделением густого зеленовато-желтого гноя, при заживлении образуется рубчик (или рубец); • В отличии от фурункула, вокруг узла нет плотного инфильтрата, он вскрывается без некротического стержня. Наиболее частая локализация - кожа волосистой части головы, ягодицы, внутренняя поверхность бедер, спина; • Повышение температуры тела до 37 -39 °C, диспепсией, интоксикацией. Заболевание часто осложняется отитами, гайморитами, пневмонией.
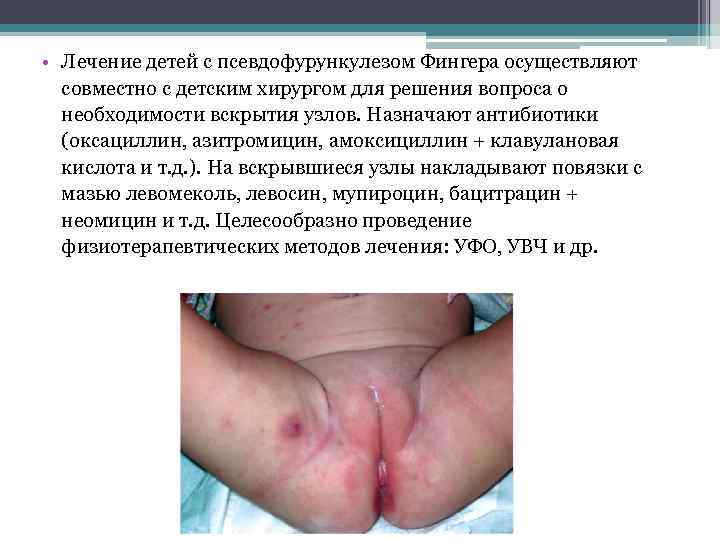
• Лечение детей с псевдофурункулезом Фингера осуществляют совместно с детским хирургом для решения вопроса о необходимости вскрытия узлов. Назначают антибиотики (оксациллин, азитромицин, амоксициллин + клавулановая кислота и т. д. ). На вскрывшиеся узлы накладывают повязки с мазью левомеколь, левосин, мупироцин, бацитрацин + неомицин и т. д. Целесообразно проведение физиотерапевтических методов лечения: УФО, УВЧ и др.

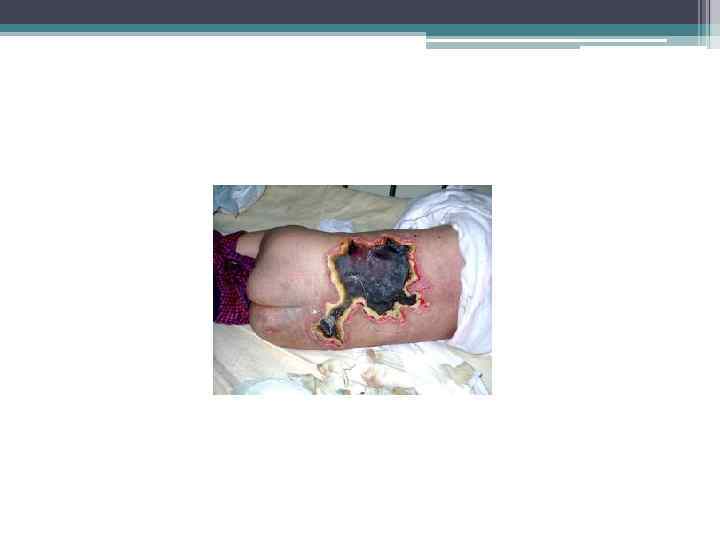
Некротическая флегмона • Некротическая флегмона новорожденных – это острое гнойно-некротическое воспаление подкожно-жировой клетчатки; • Клиническая картина. Заболевание часто начинается с общих симптомов: ребенок становится вялым, беспокойным, плохо спит, отказывается от груди; температура 38– 39 о С. Типичная локализация флегмоны – задняя и боковая поверхность грудной клетки, поясничная и крестцовая область, реже – ягодицы, конечности. На участке поражения возникает пятно красного цвета, которое быстро (в течение нескольких часов) увеличивается. Кожа вначале имеет багровый цвет, затем принимает цианотичный оттенок. Отмечают уплотнение и отек мягких тканей. В дальнейшем возникает флюктуация в центре очага воспаления. Местный процесс может распространяться на значительную площадь. В тяжелых случаях возникают отслойка, некротизация кожи и обширные дефекты мягких тканей. При вскрытии флегмоны получают жидкий гной с кусочками серого цвета. Иногда отторжение клетчатки происходит значительными участками; • Лечение: оперативное лечение, инфузионная и антибактериальная терапия(оксациллин, азитромицин, амоксициллин + клавулановая кислота и т. д. ), местно применяют повязки смазями на гидрофильной основе (левомеколь, диоксиколь и др. ) , для заживления ран- (облепиховое масло, мазь репарэф-2 и др.

Эпидемическая пузырчатка(пемфигус) • Пузырчатка новорожденных – острое заболевание. очень контагиозно. Основную роль в инфицировании детей играют медицинский персонал или матери новорожденных, болеющие или недавно переболевшие пиодермией, бациллоносители; • Возбудитель-стафилококки, стрептококки; • Клиническая картина: Высыпания локализуются на ягодицах, бедрах, вокруг пупка, конечностях, крайне редко - на ладонях и подошвах (в отличие от локализации пузырей при сифилитической пузырчатке). • Выделяют доброкачественную и злокачественную формы: • Доброкачественная форма характеризуется единичными вялыми пузырями с серозно-гнойным содержимым, расположенными на гиперемированном фоне. Симптом Никольского отрицательный. Пузыри достаточно быстро разрешаются крупнопластинчатым шелушением. Состояние новорожденных обычно не нарушено, возможно повышение температуры тела до субфебрильной.

• Множественные пузыри с мутным серозным или серозногнойным содержимым, величиной от горошины до грецкого ореха, появляются на неинфильтрированной, неизмененной коже. Сливаясь и вскрываясь, они образуют мокнущие красные эрозии с обрывками эпидермиса. Симптом Никольского при тяжелом течении процесса может быть положительным. Корок на поверхности элементов не образуется. Дно эрозий в течение нескольких дней полностью эпителизируется, оставляя бледнорозовые пятна. Высыпания происходят волнообразно, группами, через 7 -10 дней. Каждый приступ болезни сопровождается повышением температуры тела до 38 -39 °C. Дети беспокойны, возникают диспепсия и рвота. Характерны изменения периферической крови: лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов (СОЭ). • Лечение: антибиотики(оксациллин, азитромицин, амоксициллин + клавулановая кислота и т. д. ), инфузионную терапию. Пузыри прокалывают, не допуская попадания содержимого на здоровую кожу; покрышку и эрозии обрабатывают 1% растворами анилиновых красителей. Применяют УФО. Во избежание распространения процесса купать больного ребенка не рекомендуется.

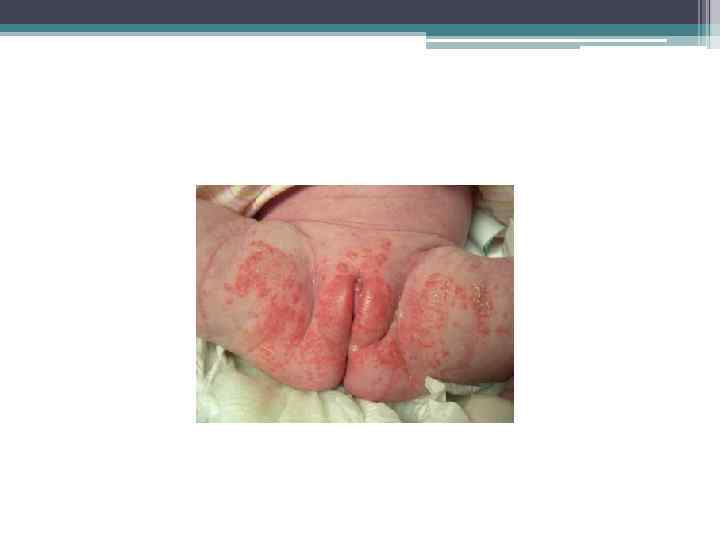
Кандидоз кожи • Кандидоз новорожденных вызывают дрожжеподобные грибы рода Candida; • В становлении заболевания у новорожденных выделяют 4 этапа: контаминация, адгезия, колонизация и инвазия. При инвазии элементы гриба-возбудителя проникают в подлежащие ткани, что сопровождается развитием клинической картины. У новорожденных, особенно недоношенных, несовершенны практически все факторы противогрибковой защиты, что и делает их особо уязвимыми; • В зависимости от клинических проявлений выделяют грибковый дерматит, грибковые опрелости, пеленочный дерматит, по распространенности – локализованное и распространенное поражение. • Грибковый дерматит характеризуется наличием сливающихся, эритематозных, отечных участков с мелкими пузырьками и пустулами, после вскрытия которых возникают эрозии. В дальнейшем эрозивные поверхности сливаются в крупные очаги с четко контурированными фестончатыми краями и подрытым эпидермальным венчиком. Поверхность эрозий гладкая, блестящая, напряженная.

• Другим вариантом поражения является кандидозный пеленочный дерматит. Развитию заболевания способствует теплая влажная кожа, непроницаемая для воздуха пеленка или подгузник, которые создают оптимальную среду для роста грибов. Возникают многочисленные папулы и везикулы, при слиянии которых образуются интенсивно-эритематозные бляшки с бахромчатой границей и четко выраженным краем. После выздоровления остаточных явлений на коже нет. • Лечение: При локализованном кандидозе кожи применяют только местную терапию противогрибковыми кремами и мазями (сертаконазол, клотримазол, миконазол и др. ). Нистатин в виде мази наименее эффективен. При распространенном кандидозе одновременно с наружной терапией показано назначение системного антимикотика флуконазола из расчета 5– 8 мг/кг/сут 1 раз в день в течение 5– 7 дней. Из физиотерапевтических процедур используют ультрафиолетовое облучение (УФО) уход за кожей ребенка, органичить пребывание ребенка в мокром подгузнике.

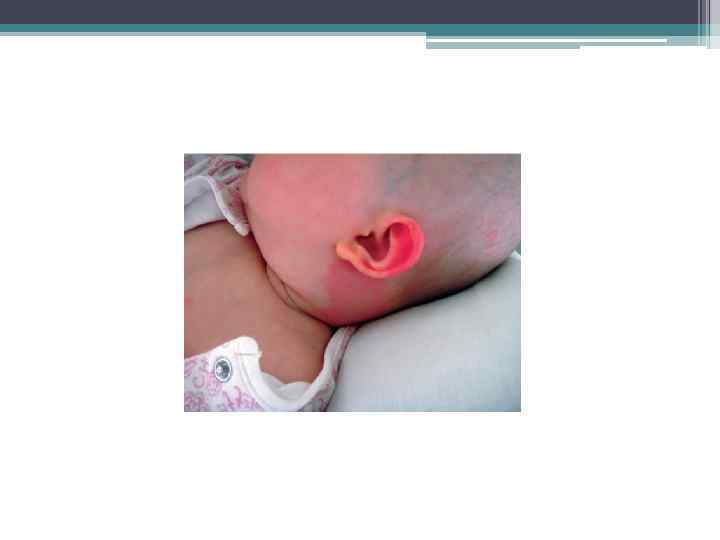
Рожистое воспаление • Острый прогрессирующий серозно-воспалительный процесс. Возбудителем являются стрептококк, реже – стафилококк; • Клиническая картина: появление на коже медно-красной гиперемии с четкими границами фестончатой формы и инфильтрации, имеющей склонность к распространению. Местное повышение температуры и отечность. Локализована в нижней трети живота, промежности и на лице. Наблюдается ухудшение общего состояния ребенка. Часто возникают озноб, рвота, повышение температуры до 38– 40 о С, выраженный отек и нарушение трофики тканей (образуются пузыри, некрозы); • Лечение: антибиотики пенициллинового ряда (бензилпенициллин, амоксициллин). При непереносимости пенициллинов назначают антибиотики других групп: азитромицин, кларитромицин. • Проводят инфузионную дезинтоксикационную терапию [гемодез, декстран (средняя молекулярная масса 35000 -45000), трисоль]. • Наружно на высыпания применяют примочки с антисептическими растворами (1% раствор перманганата калия, йодопирон, 0, 05% раствор хлоргексидина и т. д. ), антибактериальные мази (2% линкомициновая, 1% эритромициновая мази, мупироцин, бацитрацин + неомицин и т. д. ), комбинированные глюкокортикоидные средства (гидрокортизон + фузидовая кислота, бетаметазон + фузидовая кислота, гидрокортизон + окситетрациклин и т. д. ). • очень важное значение имеет кормление грудным молоком. Показаны ежедневные гигиенические ванны с раствором калия перманганата 1: 10 000, отварами травы чистотела большого, цветков ромашки. Противопоказание к купанию – тяжелое состояние ребенка и большая площадь поражения кожи.
[Медкниги]Инфекционные заболевания кожи и подкожной клетчатки у детей.pptx