Meningit_rus.ppt
- Количество слайдов: 72

Инфекционные заболевание нервной системы у детей

Семиотика поражений НС при инфекционных заболеваниях у детей. Неспецифические синдромы поражения НС: o Нейротоксикоз o Менингизм o Энцефалические реакции o Синдром ликвородинамических расстройств o Отек-набухание головного мозга Специфические синдромы поражения НС: o Менингиты o Энцефалиты o Менингоэнцефалиты o Миелиты o Невриты и полиневриты

Этиологическая структура поражений нервной системы(НС) у детей Вирусы Бактерии Спирохеты Простейшие Грибки Гельминты

Этиологическая структура вирусных поражений НС Вирусные поражения НС встречаются чаще других. Основными их возбудителями являются: o Вирусы ОРВИ (вирусы гриппа, парагриппа, РС-вирусы, аденовирусы) o Герпетические вирусы (HSV 1, 2; VZV; EBV; HHV-6; CMV) o Вирусы кори, краснухи o Вирус эпидемического паротита o Вирус лимфоцитарного хориоменингита o Энтеровирусы (Коксаки, ЕСНО) o Арбовирусы o Реовирусы o ВИЧ

Этиология нейроинфекций(продол. ) В структуре вирусных поражений НС преобладают серозные менингиты, менингоэнцефалиты и поражение периферической НС (невриты, полирадикулоневриты) Поражения НС, обусловленные вирусами полиомиелита, в последние годы наблюдаются редко благодаря проведению профилактических прививок

Этиологическая структура бактериальных поражений ЦНС Аэробные бактерии(являются основными возбудителями гнойных поражений НС): Neisseria meningitidis* Haemophillus influenzae* Streptococcus pneumoniae Streptococcus gr. ”B” Streptococcus viridans St. aureus Enterococcus Escherichia coli Salmonella spp. (S. typhi, S. enteritidis ) Klebsiella pneumoniae Serratia marcescens Proteus spp. Pseudomonas aeruginosa Citrobacter diversus Listeria monocytogenes

Этиологическая структура бактериальных поражений ЦНС(продол. ) Анаэробные бактерии: Васteroides fragilis Васteroides spp. Peptostreptococcus Fusobacterium Meningosepticum та ін.

Этиологическая структура грибковых поражений ЦНС o o Грибки рода Саndida Aspergillus Blastomyces Cryptococcus

Специфические синдромы поражения НС. Менингиты – это группа заболеваний ЦНС, в основе возникновения которых лежит воспаление оболочек мозга. Классификация менингитов В зависимости от этиологии: -вирусные -бактериальные -грибковые -неинфекционные (серозные менингиты могут быть обусловлены некоторыми лекарственными препаратами: бисептолом, изониазидом, пенициллином, ципрофлоксацином, ибупрофеном, внутришневенным иммуноглобулином).

Этиология нейроинфекций(продол. ) Возбудителями бактериальных менингитов у детей в возрасте до 4 недель чаще являются: Escherichia coli Klebsiella pneumoniae Streptococcus gr. ”B” Str. аgalacticae St. aureus Возбудителями бактериальных менингитов у детей в возрасте> 4 недель чаще являются: Haemophillus influenzae Streptococcus pneumoniae Neisseria meningitidis

Менингиты В зависимости от патогенеза: -первичные -вторичные В зависимости от локализации: -лептоменингит – воспаление мягкой мозговой оболочки -пахименингит - воспаление твердой мозговой оболочки

Менингиты - арахноидит - воспаление паутинной мозговой оболочки. В зависимости от характера воспалительного процесса: - гнойные - серозные В зависимости от тяжести: - среднетяжёлые - тяжелые

Менингиты В зависимости от течения: - острый (до 1 мес. ) - затяжной или подострый (свыше 1 мес. ) - с осложнениями - без осложнений.

Клинические критерии менингита Диагностические критерии менингита: 1. Клинические: - общеинфекционный синдром - менингеальный синдром (общемозговые симптомы и менингеальные симптомы) 2. Лабораторные

Менингиты o Общеинфекционный синдром (синдром интоксикации): лихорадка, слабость, снижение аппетита, нарушение сна. o Общемозговые симптомы : - резкая головная боль диффузного характера, иногда может иметь локализацию в лобно-височной области

Менингиты - повторная рвота (“центрального” генеза) - общая гиперестезия (тактильная, зрительная, слуховая) - возбуждение, которое сменяется вялостью, адинамией - нарушение сознания (от сомнолентности до комы)

Менингиты - судороги (от судорожных подергиваний отдельных мышц до генерализованных судорог, чаще клонико-тонических; у новорожденных могут наблюдаться так называемые минимальные судороги: приступы апноэ, подергивания мимических мышц, вегетативные кризисы). - выраженная венозная сеть на голове, веках - расширение вен на глазном дне

Менингиты - у детей раннего возраста - выбухание (редко - втягивание ) и напряжения большого родничка; монотонный или пронзительный крик; тремор рук, гиперкинезы, нистагм; расхождение швов черепа; звук “треснувшего горшка” при перкусии черепа (симптом Мацевена)

Менингиты Менингеальные симптомы: - менингеальная поза - тоническое напряжение мышц спины - ригидность мышц затылка - положительные симптомы Кернига и Брудзинского (верхний, средний, нижний) - у детей раннего возраста - положительный симптом Лесажа, запрокидывание головы назад
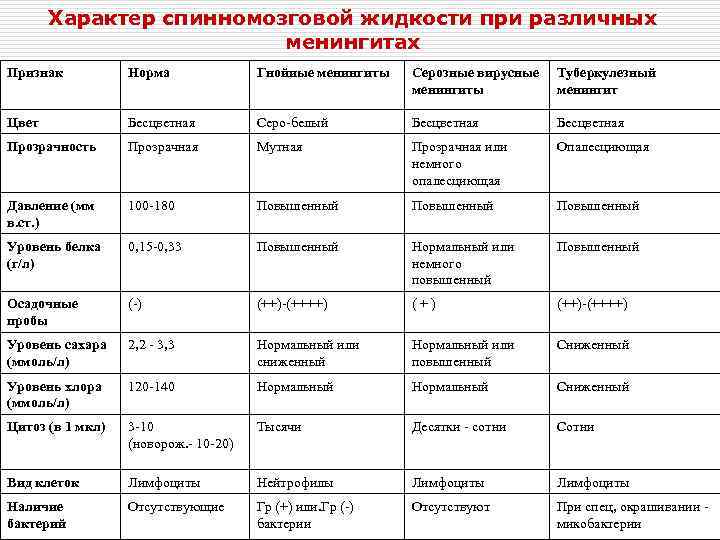
Характер спинномозговой жидкости при различных менингитах Признак Норма Гнойиые менингиты Серозные вирусные менингиты Туберкулезный менингит Цвет Бесцветная Серо-белый Бесцветная Прозрачность Прозрачная Мутная Прозрачная или немного опалесциющая Опалесциющая Давление (мм в. ст. ) 100 -180 Повышенный Уровень белка (г/л) 0, 15 -0, 33 Повышенный Нормальный или немного повышенный Повышенный Осадочные пробы (-) (++)-(++++) Уровень сахара (ммоль/л) 2, 2 - 3, 3 Нормальный или сниженный Нормальный или повышенный Сниженный Уровень хлора (ммоль/л) 120 -140 Нормальный Сниженный Цитоз (в 1 мкл) 3 -10 (новорож. - 10 -20) Тысячи Десятки - сотни Сотни Вид клеток Лимфоциты Нейтрофилы Лимфоциты Наличие бактерий Отсутствующие Гр (+) или. Гр (-) бактерии Отсутствуют При спец, окрашивании микобактерии

Лабораторные критерии постановки диагноза бактериального менингита. o Подтвердить диагноз бактериального менингита можно с помощью четырех указанных методов. Для постановки диагноза нужно применять не менее двух методов: 1. Культуральный: выделение бактериального патогена из стерильной в норме СМЖ или крови.

Лабораторные критерии постановки диагноза бактериального менингита. 2. Серологический. Определение антигена в стерильной в норме СМЖ с помощью - латекс-агглютинации - иммунохроматографического исследования - ВИЕФ (встречный иммуноэлектрофорез) - ИФА (иммуноферментный анализ).

Лабораторные критерии постановки диагноза бактериального менингита. o 3. Бактериоскопический: микроскопия мазка нативного ликвора, окрашенного по Грамму или препарата «толстая капля» . o 4. Молекулярно-генетический: обнаружение в ликворе специфических фрагментов ДНК возбудителя гнойного менингита.

Менингиты. Классификация случаев. Подозреваемый: Любой случай заболевания с резким повышением температуры тела (ректальной > 38. 5°C или подмышечной до 38. 0°C) и проявлением одного из следующих симптомов: ригидность затылочных мышц, спутанное сознание и/или другие менингеальные признаки.

Менингиты. Классификация случаев. Достоверный: Больной с подозрением на менингит, у которого по результатам исследования СМЖ обнаружен, по крайней мере, один из следующих показателей при исследовании ликвора: - ликвор мутный - нейтрофильный плеоцитоз (> 100 клеток/мм 3); - нейтрофильный плеоцитоз (10 -100) иили повышенное содержание белка (> 1, 0 г/л), или пониженное содержание глюкозы (< 2 -2, 2 ммоль/л).

Менингиты. Классификация случаев. Подтвержденный: Это случай, подтвержденный лабораторно выделением бактериальной культуры (то есть культуральным методом) или обнаружением методом исследования мазка, окрашенного по Грамму или методом обнаружения антигена или ДНК бактериального патогена (Нib, пневмококка или менингококка) в СМЖ или крови ребенка с клиническими проявлениями, характерными для бактериального менингита.

Менингококковая инфекция (МИ) является важной проблемой в Украине. Это связано с высоким уровнем заболеваемости и летальности. В мире ежегодно регистрируется около 500000 случаев МИ, из них около 50000 заканчиваются летально (летальность 10%). Летальность в Украине 11%-17%. Основное количество неблагоприятных исходов при менингококковой инфекции связано с менингококкцемией.

Менингококковая инфекция Главными факторами неблагоприятных исходов при МИ являются несвоевременное или неадекватное лечение инфекционно-токсического (септического) шока, неуправляемый рост внутричерепного давления и прогрессирование полиорганной недостаточности, в том числе острой надпочечниковой недостаточности, респираторного дистресс-синдрома, острой почечной недостаточности и ДВС-синдрома. По данным исследований британских специалистов по МИ, агрессивная поддержка витальных функций при условии ее осуществления с первого часа заболевания еще на догоспитальном этапе способна снизить летальность при МИ до 2 -3%.

Клиническая классификация менингококовой инфекции (Нисевич Н. И. , Учайкин В. Ф. , 1990) 1. За Локалізовані форми: - носійство формою - назофарингіт Генералізовані форми: - менінгококцемія - менінгіт - менінгококцемія з менінгітом Рідкісні форми: - ендокардит - артрит - іридоцикліт - пневмонія - уретрит - отит - кон'юнктивіт 2. За перебіго м - Гостра - Затяжна - Рецидивуюча - Блискавична

Менингококковый менингит - заболевание чаще начинается остро, внезапно, с резкого повышения температуры, сильной головной боли, характерна повторная рвота, выраженная гиперестезия; - отмечаются симптомы Кернига, Брудзинского, Гиена, Гордона; - у детей раннего возраста - симптом подвешивания (Лессажа), стойкое выбухание и напряженность большого родничка, запрокидывания головы назад;

Менингококковый менингит(продол. ) - у детей раннего возраста часто наблюдаются общемозговые симптомы: нарушение сознания, возбуждение, которое потом сменяется вялостью, адинамией, сопором; - судороги чаще - клонико-тонического характера. Очаговые поражения ЦНС наблюдаются редко, чаще поражаются VIII, VI и VII пары ч. м. н.

Менингококковая инфекция. Менингококкцемия. Клинические диагностические критерии менингококкцемии: - внезапное, острое начало с повышением температуры тела до 38 -40ºС; - выраженный интоксикационный синдром: общая слабость, головная боль, боль в мышцах, бледность кожных покровов; - у большинства больных через несколько часов на коже появляется пятнистопапулёзная сыпь без определенной локализации.

Менингококковая инфекция. Менингококкцемия(продол). - еще через несколько часов на коже ягодиц, бедер, голеней, нижней части туловища образуются геморрагические элементы сыпи размером от 1 -2 мм до нескольких сантиметров; впоследствии в центре наибольших элементов сыпи образуется некроз; - могут наблюдаться кровоизлияния в склеру, слизистые оболочки ротоглотки, носовые, желудочные кровотечения; - при молниеносных формах быстро нарастают проявления инфекционно-токсического шока(ИТШ), на теле образуются гипостатические синюшные пятна.
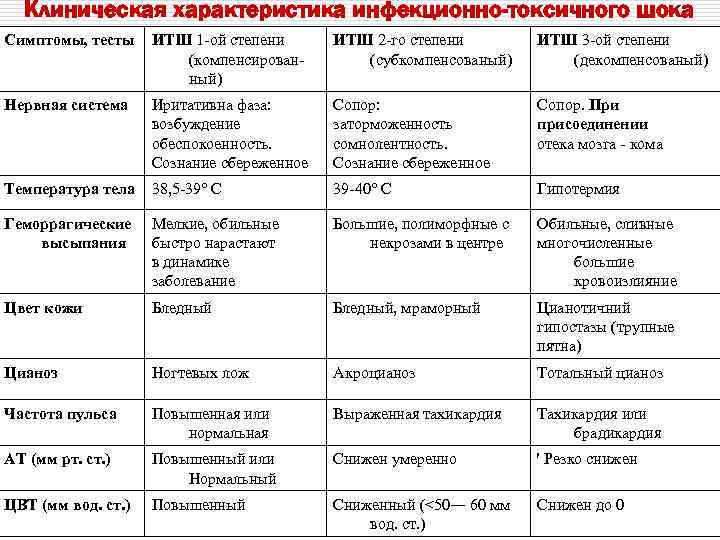
Клиническая характеристика инфекционно-токсичного шока Симптомы, тесты ИТШ 1 -ой степени (компенсированный) ИТШ 2 -го степени (субкомпенсованый) ИТШ 3 -ой степени (декомпенсованый) Нервная система Иритативна фаза: возбуждение обеспокоенность. Сознание сбереженное Сопор: заторможенность сомнолентность. Сознание сбереженное Сопор. При присоединении отека мозга - кома Температура тела 38, 5 -39° С 39 -40° С Гипотермия Геморрагические высыпания Мелкие, обильные быстро нарастают в динамике заболевание Большие, полиморфные с некрозами в центре Обильные, сливные многочисленные большие кровоизлияние Цвет кожи Бледный, мраморный Цианотичний гипостазы (трупные пятна) Цианоз Ногтевых лож Акроцианоз Тотальный цианоз Частота пульса Повышенная или нормальная Выраженная тахикардия Тахикардия или брадикардия AT (мм рт. ст. ) Повышенный или Нормальный Снижен умеренно ' Резко снижен ЦВТ (мм вод. ст. ) Повышенный Сниженный (<50— 60 мм вод. ст. ) Снижен до 0
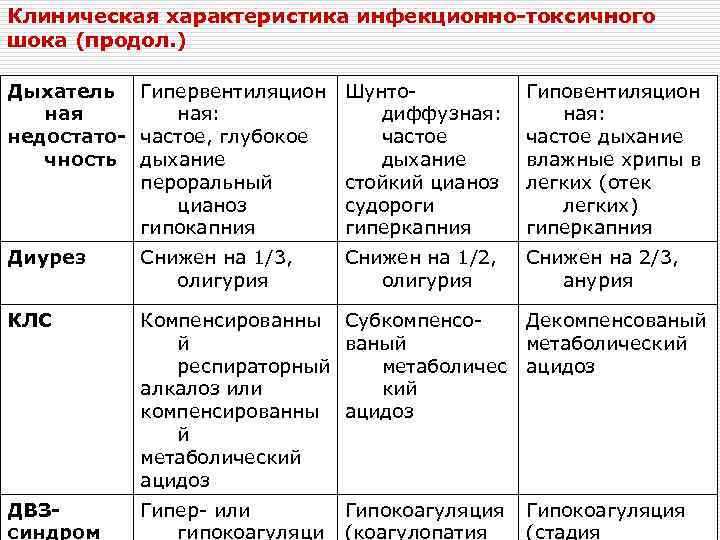
Клиническая характеристика инфекционно-токсичного шока (продол. ) Дыхатель Гипервентиляцион ная: недостато- частое, глубокое чность дыхание пероральный цианоз гипокапния Шунтодиффузная: частое дыхание стойкий цианоз судороги гиперкапния Гиповентиляцион ная: частое дыхание влажные хрипы в легких (отек легких) гиперкапния Диурез Снижен на 1/3, олигурия Снижен на 1/2, олигурия Снижен на 2/3, анурия КЛС Компенсированны Субкомпенсо. Декомпенсованый й ваный метаболический респираторный метаболичес ацидоз алкалоз или кий компенсированны ацидоз й метаболический ацидоз ДВЗсиндром Гипер- или гипокоагуляци Гипокоагуляция (коагулопатия Гипокоагуляция (стадия

МИ. Лабораторная диагностика. Культуральный(бактериологический) Серологический. Бактериоскопический Молекулярно-генетический Общий анализ крови (нейтрофилёз со сдвигом влево, повышенная СОЭ). Исследование СМЖ (давление повышено, ликвор мутный, серо-белого цвета, нейтрофильный плеоцитоз, содержание белка повышено, клеточно-белковая диссоциация, положительные реакции Панди, Нонне. Апельта, содержание глюкозы снижено)

Менингококковая инфекция. Медицинская помощь на догоспитальном этапе. 1. Оксигенотерапия увлажненным кислородом с Fi. O 2 0, 35 -0, 4. 2. При наличии показаний обеспечить проходимость дыхательных путей и адекватное дыхание (введение воздуховода, оксигенотерапия, вспомогательная вентиляция с помощью маски, при возможности - интубация трахеи и ИВЛ).

Менингококковая инфекция. Медицинская помощь на догоспитальном этапе. 3. При наличии признаков шока в течение 3 -5 минут с помощью катетеров типа «Вазофикс» или «Венфлон» обеспечить надежный венозный доступ и начать инфузионную терапию изотоническими солевыми растворами (0, 9% раствор натрия хлорида или раствор натрия хлорид + кальция хлорида дигидрат + натрия лактат) в объеме 20 мл/кг массы тела за 20 минут.

Менингококковая инфекция. Медицинская помощь на догоспитальном этапе. 4. Антибактериальная терапия : цефотаксим в разовой дозе 75 мг/кг в/в кап. , или цефтриаксон в разовой дозе 50 мг/кг в/в кап. При повышенной чувствительности к беталактамным антибиотикам - левомицетина сукцинат в разовой дозе 25 мг/кг в/в струйн. 5. Глюкокортикоиды только в/в (преднизолон, гидрокортизон ) в дозе 10 мг/кг (расчет дозы по преднизолону).

Менингококковая инфекция. Медицинская помощь на догоспитальном этапе. 6. Антипиретики (в случае необходимости) - (парацетамол 10 -15 мг/кг, или ибупрофен 5 -10 мг/кг через рот метамизол натрия 50% в/в 0, 1 мл/год жизни). 7. Противосудорожная терапия (в случае необходимости) – диазепам в дозе 0, 3 -0, 5 мг/кг массы тела однократно (не более 10 мг на одно введение).

Менингококковая инфекция. Мониторинг состояния ребёнка (наблюдение) на догоспитальном этапе. -Измерение артериального давления. -Термометрия, ЧСС, ЧД (характеристика механики), пульсоксиметрия. -Контроль проходимости дыхательных путей. -Транспортировка больных с тяжелыми формами менингококкцемии осуществляется реанимационными бригадами скорой помощи.

Стационарный этап оказание медицинской помощи при МИ 1. Обеспечение проходимости дыхательных путей и адекватного дыхания (оксигенотерапия, вспомогательная вентиляция с помощью маски, интубация трахеи и ИВЛ). 2. Обеспечение венозного доступа. При легких та среднетяжёлых формах заболевания – периферического, при тяжелых – центрального. При молниеносных формах МИ необходимо обеспечить 2 венозных доступа одновременно.

Стационарный этап оказание медицинской помощи при МИ 3. При наличии стойкого к инфузионной терапии шока, признаков прогрессирующего повышения внутричерепного давления, судорог, ОРДС (острый респираторный дистресс-синдром) – показана интубация трахеи и ИВЛ. 4. Инфузионная терапия солевыми растворами и коллоидными растворами (гидроксиетилкрохмал ІІІ поколения) для стабилизации ОЦК.

Стационарный этап оказание медицинской помощи при МИ Начинать инфузионную терапию шока необходимо немедленно, с кристалоидных растворов в дозе 20 мл/кг на протяжении первых 20 мин. с последующей инфузией коллоидного раствора в дозе 10 -20 мл/кг в следующие 20 минут. При таком сочетании гемодинамический эффект выше. При молниеносных формах МИ целесообразно соединять кристалоидные и коллоидные растворы в соотношении 2: 1.

Стационарный этап оказание медицинской помощи при МИ o При сохранении признаков гипоперфузии (сниженное время наполнения капилляров, сниженный диурез) указанную дозу вводят повторно еще 2 -3 раза на протяжении часа. Критерием адекватной по объему инфузии является повышение ЦВД до 8 -12 мм в. ст.

Стационарный этап оказание медицинской помощи при МИ Применение инотропных препаратов у детей с рефрактерным к инфузионной терапии шоком (отсутствие повышения ЦВД после проведения функциональных проб) показано при низком сердечном выбросе и низкому САД(среднее артериальное давление ) - допамин назначается в виде постоянной внутривенной инфузии из расчета 10 мкг/кг/мин, при отсутствии эффекта увеличения дозы до 20 -30 мкг/кг/мин.

Стационарный этап оказания медицинской помощи при МИ - Растворы ГЕК ІІ поколения при шоке у детей применять не рекомендуется в связи с угрозой возникновения острой почечной недостаточности и кровотечений. - Недопустимо применять при ИТШ, метаболическом ацидозе и отеке головного мозга растворы глюкозы, особенно водные. Они не задерживаются в русле сосудов, усиливают отек клеток, отек мозга.

Стационарный этап оказание медицинской помощи при МИ Применение глюкозы у больных с недостаточной периферической перфузией в условиях анаэробного метаболизма сопровождается развитием лактатацидоза. Единственным показанием для введения глюкозы у больных с шоком и отеком головного мозга может быть гипогликемия. Уровень гликемии необходимо поддерживать в пределах 3, 5 -8, 3 ммоль/л. При уровне глюкозы меньше 3, 5 ммоль/л показана коррекция 20 -40% раствором глюкозы, при уровне гликемии свыше 10 -11 ммоль/л – инсулинотерапия.

Стационарный этап оказание медицинской помощи при МИ Уменьшение суточного объема жидкости (в/в, реr os) до 50 -75% от физиологической потребности целесообразно при гнойном менингите или внутричерепной гипертензии при условии удовлетворительной гемодинамики и нормального диуреза. Наличие менингита не является показанием для ограничения объема инфузионной терапии в случае необходимости обеспечения эффективной гемодинамики.

Стационарный этап оказание медицинской помощи при МИ 5. Антибактериальная терапия. Внутривенное введение цефотаксима или цефтриаксона. При легких и среднетяжёлых формах менингококкцемии возможно применение бензилпенициллина, при повышенной чувствительности к бета-лактамным антибиотикам – левомицетина сукцината. Одновременное применение цефтриаксона с растворами, которые содержат кальций противопоказано даже через разные инфузионные линии. Должно пройти не меньше 48 часов между введением последней дозы цефтриаксона и введением препаратов, которые содержат в своем составе кальций (раствор Рингера и др. )
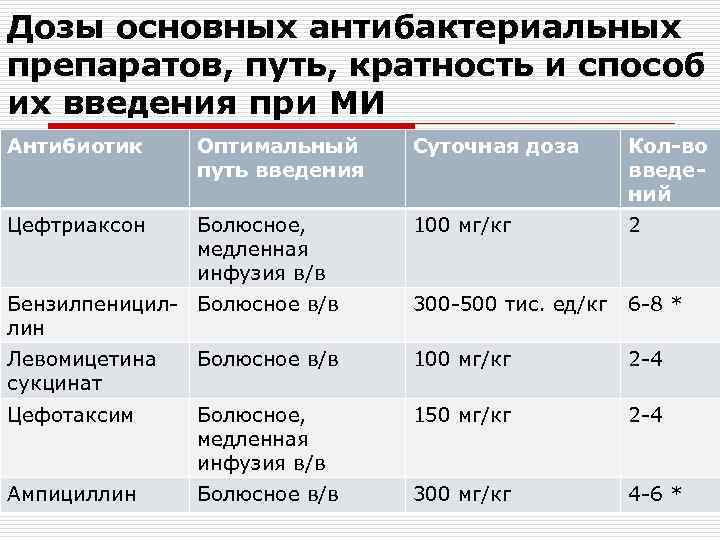
Дозы основных антибактериальных препаратов, путь, кратность и способ их введения при МИ Антибиотик Оптимальный Суточная доза Кол-во путь введения Цефтриаксон Болюсное, медленная инфузия в/в введений 100 мг/кг 2 Бензилпеницил- Болюсное в/в лин 300 -500 тис. ед/кг 6 -8 * Левомицетина сукцинат Болюсное в/в 100 мг/кг 2 -4 Цефотаксим Болюсное, медленная инфузия в/в 150 мг/кг 2 -4 Ампициллин Болюсное в/в 300 мг/кг 4 -6 *

Стационарный этап оказание медицинской помощи при МИ Необходимость защиты от нозокомиальной инфекции и собственной условнопатогенной флоры в критических состояниях и при агрессивной поддерживающей терапии (катетеризация центральных вен и мочевого пузыря, проведение ИВЛ) диктует необходимость назначения второго антибиотика. Наиболее целесообразным при этом является применение аминогликозидов (амикацин 15 мг/кг/сутки, нетилмицин - детям до 1 года 7, 5 -9 мг/кг, детям старшее 1 года 6 -7, 5 мг/кг). Все препараты вводятся внутривенно.

Стационарный этап оказание медицинской помощи при МИ 6. Корекция гипо- и гипергликемии (уровень глюкозы необходимо удерживать в пределах 3, 5 -8, 3 ммоль/л) 7. Целенаправленная коррекция расстройств кислотно-основного состояния и водно-электролитного обмена. 8. Лечение гипертермического синдрома (парацетамол, ибупрофен, метамизол натрия, физические методы охлаждения)

Стационарный этап оказание медицинской помощи при МИ 9. Кортикостероиды назначаются при наличии или подозрении на острую недостаточность надпочечников и/или рефрактерности к симпатомиметикам(ИТШ). Препаратом выбора при МИ является гидрокортизон. Возможно применение преднизолона. Препараты вводятся каждые 6 часов. Расчет дозы по преднизолону 10 мг/кг. Эффективность больших доз кортикостероидов при МИ не имеет научного обоснования и не рекомендуется. Кортикостероиды назначаются в качестве адъювантной терапии гнойного менингита. Препарат выбора – дексаметазон 0, 15 мг/кг 4 – 6 раз в сутки на протяжении 2 -4 суток.

Стационарный этап оказание медицинской помощи при МИ 10. Протисудорожная терапия (диазепам, натрия оксибутират, барбитураты, фенитоин). 11. Лечение ДВЗ-синдрома (криоплазма, гепарин).

Менингококковая инфекция. Медицинская помощь при росте внутришнечерепной гипертензии, отёка головного мозга При росте внутричерепной гипертензии, при отёке головного мозга обеспечивается: - расположение кровати с приподнятым головным концом на 30 град. ; - ИВЛ, что обеспечивает нормовентиляцию (Ра. СО 2 3640 мм рт. ст. ) и адекватную оксигенацию (Sa. O 2 99%); - контроль осмолярности плазмы крови (в пределах 300 -310 мосмоль/л); - контроль нормогликемии; - контроль гипертермии и судорог; - эффективный сердечный выброс или незначительное повышение артериального давления; - при условиях стабильной гемодинамики введение манитола и фуросемида (торасемида).

Мероприятия в очаге МИ Обследование контактных (посев из задней стенки глотки на менингококк); лечение больных; санация носителей; всем контактным – профилактическая антибиотикотерапия (рифампицин реr. os 2 дня, или ципрофлоксацин реr. os однократно, или цефтриаксон в/м однократно). Разъединение контактных (дети и декретированная группа взрослых) до получения результатов двухразового отрицательного результата исследования выделений из носоглотки на менингококк.

Специфическая профилактика МИ Применяется квадривалентная полисахаридная вакцина против менингококков серогрупп А, С, Y и W-135. Вакцинация проводится: 1) По эпидпоказаниям: при эпидемическом подъеме заболеваемости с генерализированными формами; лицам, которые живут на эндемических территориях и лицам в очагах инфекции, вызванной менингококком соответствующей серогрупы; 2) По состоянию здоровья: функциональная или анатомическая аспления (в том числе серпообразно клеточная анемия), дефицит комплемента С 1 -9, пропердина, фактора В.

Поражения НС при энтеровирусной инфекции Энтеровирусные инфекции - инфекционные заболевания, вызванные вирусами рода энтеровирусов, которые характеризуются синдромом интоксикации и полиморфизмом клинических проявлений.

Энтеровирусные инфекции. Этиология. Энтеровирусы принадлежат к семейству Picornaviridae, роду Enterovirus: вирусы Коксаки А (24 серотипа) вирусы Коксаки В (6 серотипов) вирусы ЕСНО (32 серотипа) энтеровирусы 68 -71 серотипов

Энтеровирусные инфекции. Эпидемиология. - Источник инфекции – человек - Механизмы передачи: фекально-оральный воздушно-капельный трансплацентарный - Восприимчивость высокая, болеют преимущественно дети от 3 до 10 лет. Наблюдаются спорадические случаи, локальные вспышки, эпидемии. - Сезонность летне-осенняя - Иммунитет типоспецифический

Энтеровирусные инфекции. Классификация (Нисевич Н. І. , Учайкин В. Ф. , 1990) 1. Клинические формы А. Типичные: герпетическая ангина эпидемическая миалгия эпидемическая экзантема энтеровирусная лихорадка серозный менингит энцефалит миелит(паралитическая форма) энцефаломиокардит гастроэнтеритическая форма эпидемический геморрагический конъюнктивит

Энтеровирусные инфекции. Классификация (Нисевич Н. І. , Учайкин В. Ф. , 1990) Б. Комбинированные формы В. Атипичные формы: стертая инаппарантная 2. В зависимости от тяжести процесса: легкие среднетяжёлые тяжелые 3. В зависимости от течения: острые затяжные рецидивирующие

Энтеровирусные инфекции. Клиника Инкубационный период 1 -10 дней. -Симптомы интоксикации -Катаральные симптомы(гиперемия ротоглотки, склерит, конъюнктивит) -Гиперемия щёк, бледный носогубный треугольник, сухой обложенный язык -Нарушения со стороны сердечно-сосудистой системы(тахикардия, приглушенность тонов) -Иногда - гепатомегалия, микрополиаденопатия

Энтеровирусные инфекции. Серозный менингит – наиболее частая форма поражения нервной системы. Начало острое, t 38 -39, иногда – волнообразная. Ведущим является синдром ликворной гипертензии(выраженная головная боль, рвота). Менингеальные симптомы могут опаздывать и появляться на 2 -3 день болезни, часто непродолжительные, дисоциированные, иногда(15 -30%) – отсутствуют, в то время как в СМЖ имеются признаки воспаления.

Энтеровирусные инфекции. Серозный менингит. У 30 -40% детей в первые дни могут появляться очаговые симптомы (обусловлены нарушением внутричерепной гемодинамики): атаксия, страбизм и др. Иногда у детей раннего возраста – кратковременные судороги, у старших – нарушение сознания, делирий, возбужденность или заторможенность.

Энтеровирусные инфекции. Серозный менингит. - Ликвор вытекает под давлением, прозрачный, бесцветный или слегка опалесциирует. - Плеоцитоз лимфоцитарный до 100500 кл/мкл. - Количество белка в пределах нормы или повышено. - Содержание сахара и хлора в пределах нормы.

Энтеровирусные инфекции. Энцефалит. - Наблюдается редко. - Начало острое, t 38 -40, иногда – волнообразная. Характерна триада симптомов при энцефалите: нарушение сознания судороги очаговая симптоматика

Энтеровирусные инфекции. Энцефалит. Очаговая симптоматика в зависимости от уровня поражения: стволовая мозжечковая полушарная спинальная Стволовая локализация: (ядра ІХ, Х, ХІ пар ч. м. н. ; дыхательный, сердечнососудистый центры)

Энтеровирусные инфекции. Энцефалит. Мозжечковая локализация: нарушение статики и динамики(дизметрия, интенционный тремор, атаксия, скандируемая речь). Полушарная локализация: общие и локальные судороги с последующим развитием параличей и парезов; при поражении красных ядер – опистотонус. Мезэнцефальная локализация: длительная гипертермия, стойкая кома, судороги Возможные вегетативные нарушения: гиперсаливация, сальность лица.

Энтеровирусные инфекции. Миелит (паралитическая форма): начинается на фоне нормальной t и относительного благополучия с нарушения ходьбы, появления слабости в конечностях(вялые параличи, парезы); наблюдается мышечная гипотония, снижение сухожильных рефлексов.

Энтеровирусные инфекции. Терапия. o Этиотропная терапия(препараты проходят клинические испытания: плеконарил – новй препарат, обладает активностью против энтеро- и риновирусов). o Патогенетическая и симптоматическая терапия
Meningit_rus.ppt