инфекционные осложнения боевых повреждений.pptx
- Количество слайдов: 50

Инфекционные осложнения боевых повреждений Выполнила студентка 414 группы Спрогис К. В.

Общепринятые представления об инфекционных осложнениях ранений и травм связаны с такими основными понятиями, как инфекционный процесс, нагноение раны и раневая инфекция. Инфекционным процессом называется антагонистическое взаимодействие микроорганизмов и макроорганизма, характеризующееся динамически развивающимися патологическими, защитно-приспособительными и компенсаторными реакциями макроорганизма в ответ на проявление патогенных свойств микробов. Нагноение раны - инфекционный процесс в зонах первичного и вторичного некроза, обеспечивающий удаление некротизированных тканей, формирование защитного барьера на пути возбудителей ( «лейкоцитарный вал» ) и подготовку раны к заживлению.

Раневая инфекция - инфекционный процесс, развивающийся в живых тканях, окружающих рану, под воздействием микробов, проникших в нее в момент ранения или спустя некоторое время, и сопровождающийся повреждением и гибелью клеточных структур с формированием новых очагов некроза и клинически выраженной общей реакцией организма. В отличие от нагноения как естественного этапа заживления, раневая инфекция является нозологической формой инфекционного процесса. Ей присущи характерные местные и общие симптомы, отражающие развитие нового патологического состояния.

Факторы способствующие возникновению раневой инфекции Все раны, кроме операционных, выполненных в асептических условиях, считаются инфицированными. Факторы риска раневой инфекции: • первичная ишемия тканей (повреждение артерии, жгут); • загрязнение ран землей, наличие инородных тел; • травматический шок II-III степени, терминальное состояние; • обширное повреждение мягких тканей и обширная отслойка кожи; • множественный оскольчатый характер огнестрельных переломов длинных трубчатых костей; • тяжелые сочетанные ранения, особенно головы, груди, живота и таза в различных комбинациях; • оказание первой врачебной помощи в поздние сроки (свыше 6 ч); • поздние сроки (более 24 ч. ) и низкое качество оказания хирургической помощи. Вероятность развития анаэробной инфекции, помимо названных факторов, определяется близостью раны к местам естественного обитания анаэробов - полость рта, дистальные отделы пищеварительного тракта, верхние дыхательные пути, промежность, нижние конечности;

Микробное загрязнение раны является условием для развития в ней микрофлоры, т. е. уже определенных штаммов микроорганизмов, способных существовать в раневой cреде длительное время. Микрофлора раны — результат биологического отбора микроорганизмов, которые растут и развиваются в раневом детрите. В тех случаях, когда микроорганизмы проникают через лейкоцитарный вал в здоровые ткани развивается раневая инфекция

Классификация 1. Острая гнойная инфекция 2. Острая анаэробная инфекция 3. Острая специфическая инфекция 4. Острая гнилостная инфекция По распространённости : 1. Местная 2. Висцеральная 3. Генерализованная По количеству возбудителей: а) моноинфекции б) полимикробные (синергические) инфекции

Местные ИО - клинико-патогенетические формы инфекционного процесса, развивающегося под воздействием микробов в живых тканях, окружающих рану, который сопровождается повреждением или гибелью клеточных структур и клинически выраженной общей реакцией организма. Различают : *Абсцессы *Флегмоны *Затёки *Свищи *Флебиты *Остеомиелит

Абсцесс (по латыни abscessus — нарыв) — полость с гнойным содержимым, ограниченная пиогенной мембраной (оболочкой из фиброзных волокон и грануляционной ткани). Абсцесс образуется вследствие воспалительного процесса и расплавления тканей, которое может развиться практически во всех тканях всех органов. Абсцесс нужно отличать от флегмоны и эмпиемы. Флегмона – острое разлитое гнойное воспаление клетчаточных пространств; в отличие от абсцесса не имеет чётких границ; эмпиема –скопление гноя в естественной полости какого-либо органа. Затёки -скопление между различными тканями или элементами одной ткани жидкого содержимого, которое располагается на расстоянии от первичного очага и сообщается с ним. Возникновению З. способствует недостаточное опорожнение первичного очага, давление в котором повышается, что обусловливает распространение жидкости (чаще гноя) по анатомическим путям, обычно вдоль сосудисто-нервных пучков и др. В большинстве случаев З. образуются в рыхлых тканях и имеют тенденцию к распространению на большое протяжение.

Гнойно-резорбтивная лихорадка (синонимы: токсико-резорбтивная лихорадка, раневая интоксикация, нагноительная лихорадка) — синдром, обусловленный всасыванием токсических продуктов распада тканей при гнойном воспалении. Термин предложен И. В. Давыдовским в 1944 году. Особенностью является то, что ГРЛ всегда вторична, так как зависит от первичного гнойного очага. При его санации угасают симптомы лихорадки, тогда как сепсис теряет связь с первичным очагом.

Основным клинический. проявлением Гнойнорезорбтивной лихорадки является температурная реакция, характер и степень выраженности которой различны и не отличаются специфичностью. При длительном (недели и месяцы) течении наблюдаются изменения со стороны внутренних органов, развивается травматическое истощение, кахексия. Изменения внутренних органов выражаются интерстициальным гепатитом, колитом, вплоть до язвенно-некротического, спленомегалией, развивается атрофия желёз внутренней секреции — надпочечников, щитовидной железы. В почках развиваются явления интерстициального нефрита, в лёгких — нередко пневмония, инфаркты, абсцессы.

Сепсис • Сепсис (греч. sēpsis гниение) — общее инфекционное заболевание нециклического типа, вызываемое постоянным или периодическим проникновением в кровеносное русло различных микроорганизмов и их токсинов в условиях неадекватной резистентности организма.

Клиническая картина С. многообразна. Различают молниеносный, острый, подострый и хронический сепсис. При молниеносном С. тяжелая клиническая картина бурно развивается в течение 1— 3 сут. с момента внедрения возбудителей инфекции. Острым считают С. в течение первых 1 — 2 мес. , затем обычно острые явления стихают, но заболевание иногда приобретает волнообразное течение. В этом случае через 2— 3 мес. можно говорить о подостром сепсисе. В дальнейшем через 5— 6 мес. от начала заболевания С. принимает хроническое течение. Лихорадка является наиболее частым клиническим проявлением при всех формах сепсиса. Температура тела повышается до 39— 40°, что нередко сопровождается потрясающим ознобом. Температурная реакция может отсутствовать при ареактивном течении С. у больных преклонного возраста или на фоне применения цитостатиков, кортикостероидов, воздействия ионизирующего излучения.

Степень нарушений гемодинамики определяется интенсивностью бактериальной агрессии, тяжестью интоксикации, глубиной нарушения метаболических процессов, уровнем гиповолемии и характером компенсаторно-приспособительных реакций организма. Развивается синдром малого выброса, характеризующийся снижением сердечного выброса и объемного кровотока, малым частым пульсом, снижением АД, бледностью и мраморным рисунком кожи. При сепсисе часто наблюдается желтушность слизистых оболочек и кожи, обнаруживается увеличение печени и селезенки, появляется олигурия с последующим развитием отеков, что в совокупности свидетельствует о тяжести поражения паренхиматозных органов. Этим изменениям нередко сопутствуют анорексия, тошнота, рвота. Характерна гипервентиляция как проявление прогрессирующей дыхательной недостаточности, в основе которой лежат инфекционно-токсическое повреждение легочной паренхимы, нарушение бронхиальной проходимости и возникновение септической пневмонии

Наиболее тяжелым осложнением С. является инфекционнотоксический (септический) шок, который может возникнуть при любом виде сепсиса и в любые периоды его течения. Ему нередко предшествуют выраженная одышка, нарушение сознания. Основными признаками септического шока являются быстро прогрессирующая недостаточность кровообращения на фоне потрясающего озноба, резкие нарушения микроциркуляции. В поздних стадиях возникают нарушения сознания вплоть до комы, отмечаются бледность кожи, акроцианоз, выраженное тахипноэ, олигурия, тошнота, рвота, диарея. Гипертермия сменяется снижением температуры тела, обильным потоотделением, выраженной тахикардией, падением АД, уменьшением венозного возврата.

Помощь на этапах медицинской эвакуации • На поле боя для профилактики раневой инфекции особо важными являются: • - наложение асептической повязки с помощью пакета перевязочного индивидуального (ППИ); применение щадящих способов временной остановки кровотечения с максимальным сохранением кровотока в дистальных участках конечностей; - транспортная иммобилизация, в т. ч. при обширных повреждениях мягких тканей; пероральный прием доксициклина из аптечки индивидуальной (АИ)

МПБ. Наложение/исправление повязки, кровоостанавливающего жгута, шин. МПП. Наиболее эффективные мероприятия, направленные на предупреждение ИО ранений: - исправление или смена сбившихся асептических повязок; - паравульнарные новокаиновые блокады с высшими разовыми дозами антибиотиков; - парентеральное введение профилактических доз антибиотиков; - замена жгута на иной способ временной остановки кровотечения для уменьшения ишемии конечности; - иммобилизация поврежденной области табельными средствами.

Квалифицированная медицинская помощь. В современных условиях большинство раненых доставляется на этап оказания квалифицированной медицинской помощи не позднее 2 -3 ч. Средние сроки пребывания раненых в ОМед. Б (ОМО) не превышают 2 сут. В этих условиях ИО на этапе оказания квалифицированной медицинской помощи, как правило, не успевают развиться. Профилактика ИО ранений включает следующие мероприятия: • Обязательное выполнение ПХО огнестрельных ран при проведении оперативных вмешательств. • Отказ от наложения первичного шва после хирургической обработки огнестрельных ран и ампутаций конечностей. • Паравульнарное введение антибиотиков широкого спектра действия в 100 -300 мл 0, 25% раствора новокаина как в процессе ПХО, так и раненым, которым выполняется только туалет ран.

• Профилактическое внутривенное введение антибиотиков широкого спектра действия во время подготовки раненого к операции или введения в наркоз. Этот вид антимикробной профилактики продолжается до устранения условий, представляющих высокий риск возникновения ИО (открытые раны, очаги некроза, симптомы травматического шока и т. п. ), с периодичностью, позволяющей поддерживать терапевтическую концентрацию применяемого антибиотика в крови. • При выполнении ПХО у раненых с огнестрельными переломами костей производится чрескостное промывание тканей растворами с антибиотиками. • Осуществляется жесткая иммобилизация переломов: - транспортная иммобилизация табельными шинами, укрепленными гипсовыми кольцами, у раненых, которым ПХО не выполнялась; - лечебнотранспортная иммобилизация стержневыми аппаратами комплекта КСТ-1 либо модулями аппарата Илизарова после выполнения ПХО.

Специализированная медицинская помощь раненым с ИО включает весь комплекс современных лечебнопрофилактических мероприятий при раневой инфекции. Приобретает существенное значение дифференциальная диагностика между нагноением раны и раневой инфекцией. Раненые и пораженные с острыми формами раневой инфекции не подлежат эвакуации в ТГЗ до устранения осложнений. Даже кратковременный вынужденный перерыв в полноценном лечении приводит к ухудшению течения раневой инфекции и ее генерализации. При затяжных формах ИО, требующих длительного лечения и повторных реконструктивных вмешательств, раненые (после стабилизации состояния) эвакуируются в тыл страны.

Анаэробная инфекция ран Инфекционный процесс, вызываемый анаэробами. Характеризуется быстро возникающим и прогрессирующим некрозом тканей с образованием в них газов и отсутствием выраженных воспалительных явлений, тяжелой интоксикацией. Различают две группы микроорганизмов – возбудителей анаэробной инфекции. К первой группе относят спорообразующие анаэробы, или клостридии (Clostridium perfringens, CI. septicum, CI. oedematiens и CI. histolyticum). Раневая инфекция, вызванная этими микроорганизмами, часто обозначается как газовая гангрена либо газовая флегмона. Вторая группа– неспорообразующие, или неклостридиальные, анаэробы (бактероиды, фузобактерии, пептострептококки, пептококки и др. )

Возможность возникновения анаэробной инфекции зависит от количества анаэробов в ране, морфологических особенностей и вирулентности возбудителя, влияния сопутствующих микроорганизмов и др. Реализация патогенных свойств анаэробов возможна при соответствующем состоянии организма и лишь при наличии участков тканей, лишенных кровоснабжения, хронической интоксикации организма, сопровождающейся снижением его защитных сил, и др. Развитие анаэробной инфекции, как клостридиальной, так и неклостридиальной, может быть молниеносным (до 1 сут с момента травмы или операции), острым (в пределах 3 – 4 сут) и подострым (более 4 сут).

Классификация. Патологоанатомические формы: 1) эмфизематозная (классическая); 2) отѐчная (токсическая); 3) смешанная; 4) некротическая; 5) флегмонозная; 6) тканерасплавляющая. Анатомические формы: 1) эпифасциальная (клостридиальный целлюлит, эпифасциальная газовая ганрена); 2) субфасциальная (клостридиальный некротический миозит). Клинические формы: 1) молниеносная; 2) острая

Наиболее важны ранние симптомы заболевания: 1. Острая боль, нестерпимая, неподдающаяся аналгезии, которая имеет определѐнную динамику. Первоначальная боль, связанная с ранением, стихает. Наступает период покоя (период инкубации анаэробной флоры). С развитием анаэробной инфекции боли резко усиливаются и быстро принимают невыносимый характер. 2. Отѐк конечности бурно прогрессирует, вызывает жалобы на чувство полноты или распирания конечности. Для определения быстроты нарастания отѐка Мельников А. В. (1938) предложил накладывать лигатуру вокруг конечности на 8 -10 см выше раны ( «симптом лигатуры» ). Симптом считается положительным, если лигатура, плотно наложенная выше раны, начинает врезаться. По мнению Мельникова А. В. (1945), если лигатура через 2 -3 часа после наложения врезается на глубину 1 -2 мм, то показана ампутация конечности.

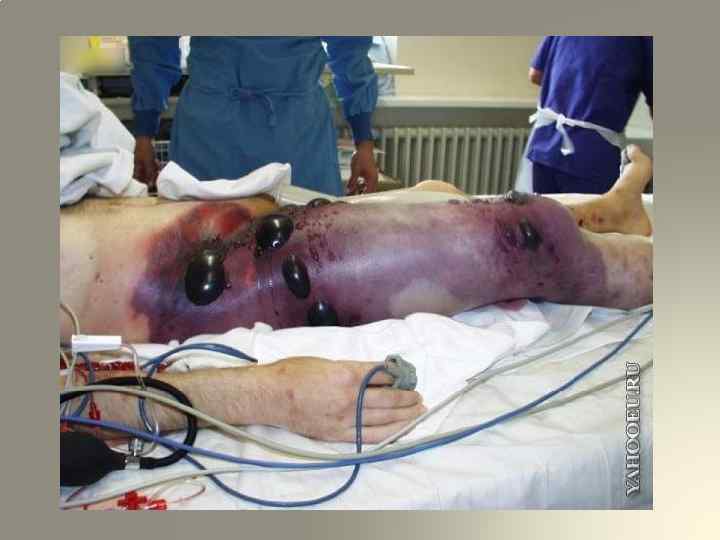
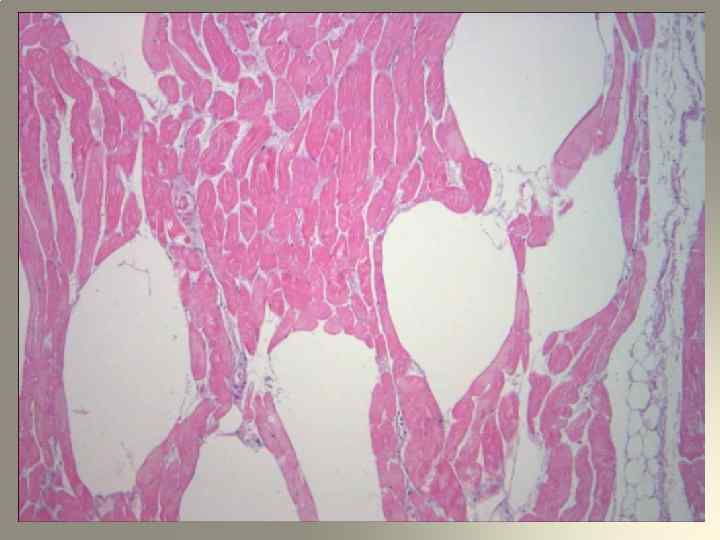
3. Изменения в ране. Сухость, большое количество раневого отделяемого кровянистого характера ( «лаковая кровь» ). Мышцы имеют серую окраску, напоминают по виду варѐное мясо. В результате развивающегося отѐка и импрегнации тканей газом мышечная ткань пролабирует из раневого отверстия. Нередко на коже поражѐнного сегмента образуются характерные пузыри, заполненные либо кровянистой, либо прозрачной, либо мутной жидкостью. Кожа приобретает «бронзовую» , «шафранную» , коричневую или голубую окраску. Это обусловлено диапедезом эритроцитов, которые быстро разрушаются под действием ферментов, выделяемых микроорганизмами; гемоглобин распадается с образованием грязно-бурого пигмента, который придаѐт тканям специфическую окраску. Нередко раны с развившейся анаэробной инфекцией издают неприятный гнилостный запах, напоминающий запах мышей, «прелого сена» , «кислой капусты» .

4. Газ в мягких тканях поражѐнного сегмента – достоверный симптом развития анаэробной инфекции. Газообразование, как правило, возникает вслед за развитием отѐка и свидетельствует о тканевой деструкции в результате жизнедеятельности анаэробных микроорганизмов, в первую очередь Cl. perfringens. Наличие газа определяется перкуторно: в области распространения газа выявляется тимпанический звук. В подкожной клетчатке присутствие газа можно установить путѐм пальпации – по «хрусту сухого снега» (симптом крепитации пузырьков газа). При бритье волос на коже, окружающей рану, ощущается лѐгкий треск – резонанс над пропитанным газом участком тканей ( «симптом бритвы» ). Поколачивание браншами пинцета даѐт характерный коробочный звук. Французский хирург Леметр рекомендует с диагностической целью пощѐлкивание окружности раны – получается характерный резонирующий звук

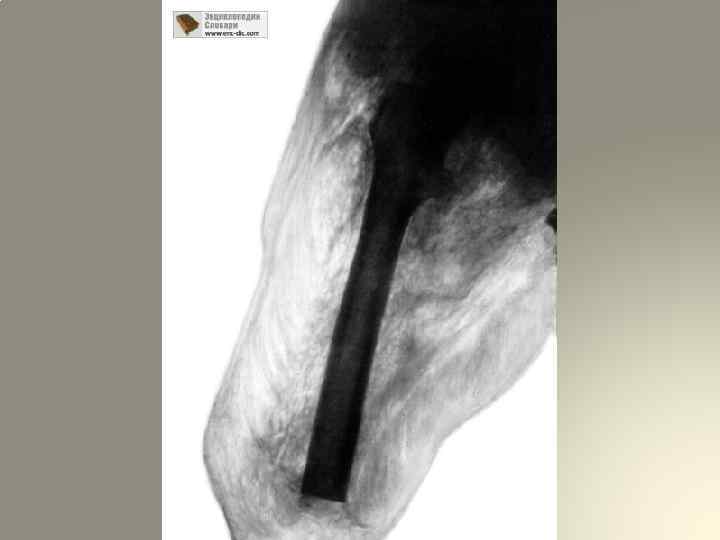
5. Отсутствие чувствительности и двигательной функции в дистальных отделах конечности – ранний и грозный симптом развития анаэробной инфекции. Эти нарушения появляются даже при внешне малых изменениях со стороны раны и конечности, являются очень важными: они помогают выявить анаэробную инфекцию, когда, на первый взгляд, других симптомов ещѐ нет. Поэтому врачам приѐмно-сортировочных отделений следует всегда иметь иглу для определения чувствительности дистальных отделов конечностей и пальцев. 6. Рентгенологическое исследование – вспомогательный метод определения газа в тканях. При распространении газа по мышечной ткани на рентгенограмме отмечаются «перистые облака» или «ѐлочки» , а при наличии газа в подкожной клетчатке изображение напоминает «пчелиные соты»

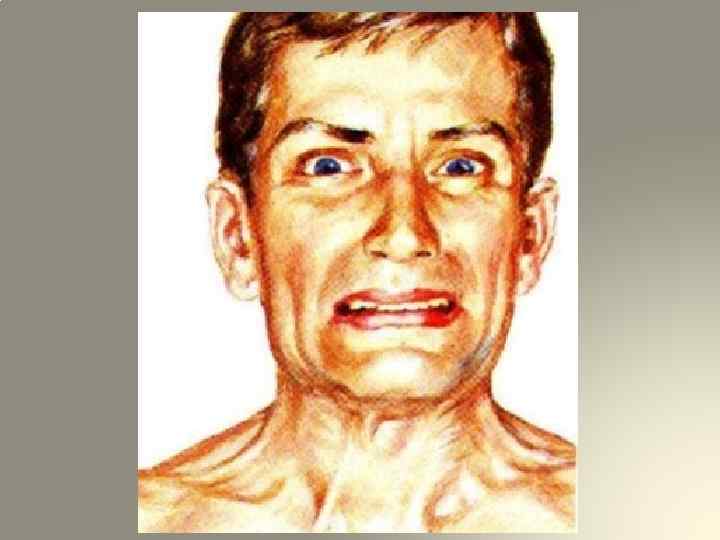
7. Температура тела повышается в пределах 38 -38, 9 С. 8. Пульс у 25 -30% раненых не превышает 100/мин. , почти у 70% – больше 120/мин. (Левин О. А. , 1951). Грозным симптомом является несоответствие пульса и температуры, так называемые «ножницы» : частота пульса растѐт, а кривая температуры опускается вниз. 9. Артериальное давление при нарастании признаков анаэробной инфекции прогрессивно снижается. 10. Изменения в крови: высокий нейтрофильный лейкоцитоз, сдвиг формулы влево, лимфопения, эозинопения. 11. Иктеричность склер в связи с гемолизом эритроцитов. 12. Состояние желудочно-кишечного тракта – язык сухой, обложен (у 36% раненых язык влажный); ощущение неутолимой жажды, тошнота, рвота. 13. Выражение лица. Анаэробная инфекция приводит к изменению облика раненого. Кожа лица становится бледной, с землистым оттенком, черты лица заостряются, глаза западают. Возникает характерный облик и выражение лица раненого – «facies Hippocratica» .

14. Нервно-психическое состояние варьирует от лѐгкой эйфории до резкого возбуждения, от состояния безразличия, заторможенности до тяжѐлой депрессии. Нередко отмечается неправильная ориентировка и оценка собственных ощущений и состояния. Однако сознание сохраняется вплоть до смертельного исхода. Следует помнить, что анаэробная инфекция не всегда протекает при крайне тяжѐлом общем состоянии больного. Абсолютизация подобных представлений может явиться причиной поздней диагностики. Только внимательное наблюдение за раненым позволит распознать своевременно, на общем благополучном фоне, быть может, единственный симптом, характерный для анаэробной инфекции.

Профилактика анаэробной раневой инфекции. Складывается из комплекса мероприятий. Она начинается с простых, но исключительно важных мероприятий первой медицинской помощи на поле боя, которые включают своевременный розыск раненых, наложение на рану асептической повязки, быстрое и правильное наложение жгута с целью остановки кровотечения, транспортную иммобилизацию конечностей при переломах, введение обезболивающего средства из шприц-тюбика, дачу таблетированных антибиотиков, бережный вынос и щадящую эвакуацию раненых.

На последующих этапах медицинской эвакуации профилактические мероприятия расширяются, дополняются (включая парентеральное введение антибиотиков на этапе МПБ) и заканчиваются первичной хирургической обработкой раны, которая является основным методом профилактики анаэробной инфекции (На этапе МПП). Наряду с хирургическим лечением анаэробной инфекции, для нейтрализации (связывания) поступающих в кровь специфических токсинов необходимо применять антитоксическую противогангренозную сыворотку. Лечебная доза сыворотки 150 000 МЕ. Еѐ можно вводить внутримышечно и внутривенно в виде поливалентной смеси по 50 000 МЕ сывороток антиперфрингенс, антиэдематиенс и антисептикум.

Все раненые, у которых подозревается анаэробная инфекция, не подлежат дальнейшей эвакуации с этапа оказания квалифицированной медицинской помощи. Учитывая контагиозность анаэробной инфекции раненые должны быть изолированы в отдельной палатке. В «анаэробной» предусматривается так же и проведение оперативных вмешательств: широких разрезов, ампутаций, экзартикуляций конечностей. В связи с этим выделяется несколько помещений (палатку с помощью занавеса из простыней делят на две половины), одно из которых является перевязочной (операционной), а второе – стационаром на 3 -4 койки. Оборудование и оснащение «анаэробной» должно обеспечивать оказание необходимой помощи таким раненым.

Показания к ампутации конечности при анаэробной инфекции: 1) молниеносные формы анаэробной инфекции; 2) распрстранѐнные формы анаэробной инфекции, когда процесс распространяется с бедра (плеча) на туловище; 3) обширные разрушения конечности, осложнѐнные анаэробной инфекцией; 4) распространение патологического процесса с явлениями выраженной токсемии и бурным развитием газовой флегмоны; 5) внутрисуставные переломы бедра и голени, осложнѐнные газовой флегмоной и гонитом; 6) анаэробная инфекция при огнестрельных многооскольчатых, особенно внутрисуставных, переломах с повреждением магистральных сосудов; 7) продолжение анаэробного процесса после рассечения тканей; 8) течение анаэробной инфекции на фоне лучевой болезни или других комбинированных поражений.

Определяя уровень ампутации, исходят из состояния мышечной ткани: серые, дряблые, некровоточащие и несокращающиеся мышцы входят в зону, линия отсечения располагается выше. Однако при локализации очага инфекции (раны) в верхней трети бедра или плеча усечение конечности всегда производится через ткани, поражѐнные анаэробным процессом. В этих случаях необходимо рассечь культю 2 -3 продольными глубокими разрезами и широко иссечь ткани, поражѐнные анаэробной инфекцией. Ампутацию следует производить без жгута, круговым или лоскутным способом. Швы на культю не накладываются. Вторичные швы для закрытия ампутационной культи допустимы только при полном купировании анаэробного процесса. Культю покрывают влажными тампонами, смоченными в растворе фурациллина 1: 5000 или перекиси водорода 3%. Выкроенный кожно-фасциальный лоскут укладывают поверх тампонов. Культю иммобилизируют гипсовой U-образной лонгетой.

Прогноз заболевания зависит от длительности инкубационного периода ( чем он короче, тем хуже прогноз ) и от сроков начала лечения. Так же исход заболевания зависит от правильности разреза при ампутации. Рассечение по пораженным тканям может усилить интоксикацию и привести к летальному исходу на операционном столе.

СТОЛБНЯК (лат. Tetanus) — зооантропонозное бактериальное острое инфекционное заболевание с контактным механизмом передачи возбудителя, характеризующееся поражением нервной системы и проявляющееся тоническим напряжением скелетной мускулатуры и генерализованными судорогами. Больной не заразен для окружающих. Эпидемиологических мероприятий в очаге болезни не проводят. Иммунитет после болезни не развивается.

В зависимости от путей заражения: Травматический столбняк Криптогенный столбняк — при котором в анамнезе отсутствуют указания на повреждения кожи и слизистой (в основном это незамеченные ранее микротравмы). По локализации в организме: Общий, или генерализованный столбняк (разновидность — головной столбняк Бруннера, или бульбарный столбняк). Местный столбняк (разновидность — головной столбняк Розе или лицевой столбняк). По тяжести течения заболевания: Легкая — наблюдается редко (в основном у ранее привитых людей). . Средней тяжести — судороги и напряжение мышц нечастые и умеренные. Температура повышена. Тяжелая — относительно частые и интенсивные судороги. Характерное выражение лица, температура повышена. Особо тяжелая — энцефалитический столбняк (столбняк Бруннера) с поражением верхних отделов спинного и продолговатого мозга (дыхательный центр, ядра блуждающего нерва, сердечно-сосудистый центр.

Возбудитель столбняка - Clostridium tetani - широко распространенная в природе грамположительная палочка с булавовидным уплотнением на конце относится к строгим анаэробам; в процессе роста образует споры, очень устойчивые к факторам внешней среды. C. tetani находит благоприятные условия для выживания и размножения в глубоких ранах, содержащих инородные тела и некротизированные, сильно загрязненные ткани. Возбудители вырабатывают экзотоксин - один из самых сильных природных нейротропных ядов.

Тетанотоксин состоит из двух основных фракций тетаноспазмина, поражающего нервную систему, и тетанолизина, вызывающего гемолиз. Токсин всасывается и поступает в кровь и лимфу, распространяется по всему организму, достигая в составе нервных стволов двигательных центров спинного мозга и ствола головного мозга. Гематоэнцефалический барьер непроницаем для тетанотоксина. В ЦНС избирательно поражаются структуры, ответственные за функцию центрального торможения (вставочные нейроны полисинаптических рефлекторных дуг). В результате выключается тормозной компонент двигательного акта, а процессы возбуждения остаются на прежнем уровне активности. Как показали современные исследования, тетанотоксин также направленно действует на ферментативные системы, участвующие в проведении импульса через межнейронные синапсы.

Инкубационный период при столбняке составляет обычно около 8 дней, но может длиться до нескольких месяцев. При генерализации процесса, чем более удален очаг инфекции от ЦНС, тем продолжительнее инкубационный период. Чем короче инкубационный период, тем тяжелее протекает заболевание.

К продромальным клиническим проявлениям общего столбняка относятся вялость, бессонница, головная боль, болезненные ощущения в затылке, спине, парестезии на лице. В зоне раны - «входных воротах» инфекции - могут наблюдаться фибриллярные подергивания мышц, возникновение или усиление болевых ощущений. Вскоре появляются и нарастают симптомы «классической триады» , описанной еще Гиппократом: тризм, дисфагия, ригидность затылочных мышц. В результате поражения мимической мускулатуры лицо раненого приобретает улыбающееся и вместе с тем страдальческое выражение ( «сардоническая улыбка» ).

Период разгара. Ригидность затылка обычно бывает первым проявлением гипертонуса мышц, распространяющегося в нисходящем порядке, - на длинные мышцы спины, поясничную область, все туловище, включая конечности. Распространенная мышечная ригидность представляет тонический компонент судорог, к которым вскоре присоединяются клонические судороги. Вначале их провоцируют сильные внешние раздражители, но через некоторое время и при тяжелых формах инфекции они возникают спонтанно. Клонико-тонические (тетанические) судороги характерны только для столбняка. Больной выгибается на постели в дугообразное положение, опираясь только пятками и затылком (опистотонус). В тяжелых случаях очередной либо внезапно развивающийся судорожный приступ приводит к остановке дыхания (апноэтический криз).

Диагностика, профилактика и лечение на этапах медицинской эвакуации Диагноз столбняка в раннем периоде непрост. Столбняк часто ошибочно подозревают при возникновении судорог на фоне тех или иных внешних повреждений. Для дифференциальной диагностики следует иметь в виду, что для общего столбняка патогномонична «классическая» триада симптомов (тризм, дисфагия, ригидность затылочных мышц). Кроме того, для столбняка характерна непрерывно нарастающая динамика всех симптомов (отсутствие «светлых промежутков» ), сохраненное сознание и неучастие в судорогах дистальных отделов конечностей (кистей , стоп)

На этапах медицинской эвакуации у военнослужащих, привитых трехкратно, для экстренной иммунизации в случаях ранений и других наружных повреждений кожи или слизистых оболочек применяется только столбнячный анатоксин 1, 0 -0, 5 мл подкожно однократно. У непривитых раненых, особенно при наличии загрязненных и обширных ран, а также отсутствии данных о вакцинации показано введение противостолбнячного иммуноглобулина (ПСЧИ). ПСЧИ вводится в дозе 250 ед в/м; после этого в течение 4 -6 нед обеспечивается защитный уровень антител. Если вместо него приходится использовать противостолбнячную сыворотку, она вводится в дозе 3000 -6000 ед. При подозрении на развитие столбняка показана срочная эвакуация воздушным транспортом на этап специализированной хирургической помощи (профиль госпиталя определяется полученными ранениями).

Современное лечение столбняка, основанное на реанимационных принципах, должно проводиться в отделении реанимации и интенсивной терапии. По возможности выделяется тихая изолированная палата с рассеянным светом и постоянным наблюдением. Показаны: *Срочная ВХО *Противосудорожная терапия *При угнетении дыхания перевод на ИВЛ *Антибактериальная терапия *Интралюмбальное введение Магнезии *Перевязки и необходимые операции делаются под гексеналовым усыплением

Летальность даже при современном уровне лечения столбняка остается высокой (35 -40%), в основном за счет тяжелых легочно-сердечных осложнений на фоне легочных ателектазов и пневмоний в группе раненых, переводимых на режим многодневной миорелаксации и ИВЛ.

инфекционные осложнения боевых повреждений.pptx