Нагноительные заболевания легких.ppt
- Количество слайдов: 35

ИНФЕКЦИОННЫЕ ДЕСТРУКЦИИ ЛЕГКИХ (нагноительные заболевания): - абсцесс и гангрена легкого, - бронхоэктатическая болезнь.

Классификация ОИДЛ (Н. В. Путов, 1998 г) I/. По этиологии: – в зависимости от вида инфекционного возбудителя. II. По патогенезу: 1. Бронхогенные (в т. ч. аспирационные); 2. Гематогенные (в т. ч. эмболические); 3. Травматические. III. По клинико-морфологической форме: 1. Абсцессы гнойные; 2. Абсцессы гангренозные; 3. Гангрена легкого.

Классификация ОИДЛ (Н. В. Путов, 1998 г) IV. По наличию осложнений: 1. Неосложненные; 2. Осложненные: - легочным кровотечением; - сепсисом; - бактериемическим шоком; - пиопневмотораксом (ограниченным, тотальным); - эмпиемой плевры (ограниченной, тотальной) и др.

Абсцесс и гангрена легкого Это тяжелые, часто угрожающие жизни, патологические состояния, характеризующиеся массивным некрозом с последующим гнойным или гнилостным распадом (деструкцией) легочной ткани в результате воздействия инфекционных возбудителей. Абсцесс - гнойное расплавление очага в легочной ткани с формированием ограниченной полости. Гангрена — значительно более тяжелое патологическое состояние с массивным некрозом и распадом легочной ткани без тенденции к четкому отграничению от здоровой ткани.

Этиология: Специфических возбудителей ОИДЛ не существует: • анаэробные микроорганизмы (более 50%): фузобактерии, бактероиды; анаэробные кокки и др. • аэробные микроорганизмы (30 -40%): золотистый стафилококк, стрептококк, синегнойная палочка, энтеробактерии, протей, клебсиелла и т. д. • грибы или простейшие. • респираторные вирусы (подавление общей и местной реактивности организма, влияние на клиническое течение и исходы деструктивных процессов).

Патогенез: Пути проникновения инфекции в легочную ткань: Ø Трансбронхиальный: - - ингаляционный (с потоком воздуха) - аспирационный (на вдохе из полости рта, носоглотки со слюной слизью, а также аспирация частичек пищевых масс, желудочного сока и т. д. во время рвоты) ØГематогенный (инфицированный материал - тромбы, эмболы, скопления бактерий - из основного патологического очага с током крови попадает в мелкие разветвления легочной артерии и, обтурируя их, приводит к инфицированию легочной ткани и формированию абсцесса). ØПри закрытых (ушиб, сотрясение, сдавление тканей) травмах грудной клетки или проникающих ранениях (в зонах кровоизлияния в легочную паренхиму).

Патогенез: В патогенезе ОИДЛ существенное значение имеют нарушения иммунологической реактивности организма пациента. 1. В начальном периоде наблюдается ограниченная воспалительная инфильтрация легочной ткани в пределах одного или нескольких сегментов легкого. Под влиянием эндотоксинов, выделяемых микроорганизмами, и местным нарушением кровообращения возникает некроз и гнойное расплавление легочной ткани. Выделяющиеся при этом протеолитические ферменты способствуют быстрому формированию полости распада с формированием грануляционного вала, отделяющего пораженный участок от здоровой ткани. В последующем наступает прорыв абсцесса в бронх, через который он опорожняется. При хорошем дренаже стенки полости полностью спадаются, и на месте абсцесса формируется рубец или участок пневмосклероза. При затруднении дренажа гной задерживается, и зона гнойного воспаления может увеличиваться.

Патогенез: При гангренозном поражении ситуация утяжеляется значительно большим объемом поражения и слабостью процессов отграничения некротизированной легочной ткани. Отторжение некротических масс затрудняется из-за особенностей дренирующего бронха, недостаточной общей реактивности организма и характера самого возбудителя. Прогрессирующая интоксикация и наступающие осложнения часто приводят к летальному исходу. При более благоприятном течении, прогрессирование некроза прекращается, и начинают преобладать процессы отторжения некротических масс. При этом формируется полость - гангренозный абсцесс.

Клиническая картина: Условно выделяют два периода: 1. - до прорыва гнойника в бронх; 2. - после его прорыва. Начало острое: общее недомогание, лихорадка до 39°С и выше (гектическая) с ознобами и проливными потами; боль в грудной клетке, усиливающаяся при глубоком вдохе, на стороне поражения; кашель сухой и мучительный, но иногда - слабо выражен или отсутствует; одышка. У части пациентов начало имеет нечеткий, «смазанный» характер – температура длительное время субфебрильная, боли в груди и одышка могут отсутствовать. «Стертое» начало может наблюдаться при тяжелых гангренозных формах ОИДЛ.

Клиническая картина: При осмотре: бледность или умеренный цианоз кожи и видимых слизистых, иногда цианотичный румянец, более выраженный на стороне поражения. М. б. вынужденное положение – лежа на «больной» стороне. Одышка до 30 и более в минуту. Пульс учащен, часто тахикардия не соответствует температуре. АД снижено. При очень тяжелом течении - артериальная гипотензия из-за развития бактериемического шока. Отставание пораженной стороны при дыхании, болезненность при пальпации межреберных промежутков над зоной воспаления. Физикальные данные (как при массивных пневмониях): перкуторно - значительное притупление; дыхание ослабленное, м. б. крепитация или влажные хрипы. Продолжительность первого периода от 4 -5 до 10 -12 дней, иногда до нескольких недель.

Клиническая картина: Переход ко второму периоду характеризуется прорывом абсцесса в бронх и выходом продуктов распада: возникает приступообразный кашель с отхождением обильной мокроты «полным ртом» или постепенное увеличение количества мокроты, иногда до 1000 мл/сут. , содержит примесь крови и имеет зловонный запах. При отстаивании в банке разделяется на три слоя: нижний (гной желто-серо-зеленого цвета, с обрывками легочной ткани), средний (слюна) и верхний (пенистая слизь).

Клиническая картина: При хорошем дренаже состояние больных быстро улучшается, снижается температура, уменьшаются симптомы интоксикации, количество мокроты уменьшается, исчезает ее зловонный запах, мокрота становится слизистой. Физикальные данные: притупление уменьшается, м. б. тимпанит (при больших размерах полости), появляются сухие и влажные средне- и крупнопузырчатые хрипы, бронхиальное, а иногда амфорическое дыхание. При плохом дренировании, низкой сопротивляемости организма или неадекватном лечении состояние больных не улучшается или ухудшается: сохраняются лихорадка, ознобы, интоксикация. Мокрота гнойная с неприятным запахом. Пациенты худеют, прогрессирует одышка, исчезает аппетит. Появляются осложнения (эмпиема плевры, легочное кровохарканье и кровотечение).

Клиническая картина: q При гангрене легкого состояние прогрессивно ухудшается, несмотря на отделение большого количества гнойной, зловонной мокроты. Сохраняется лихорадка, ознобы, прогрессирует интоксикация. Деструкция распространяется на соседние участки легкого или на противоположную сторону. q Пациенты погибают от нарастающей интоксикации и дыхательной недостаточности или от присоединившихся осложнений (легочное кровотечение, бактериемический шок). q При «молниеносном» течении гангрены легкого - смерть в течение 5 -7 дней от начала заболевания.
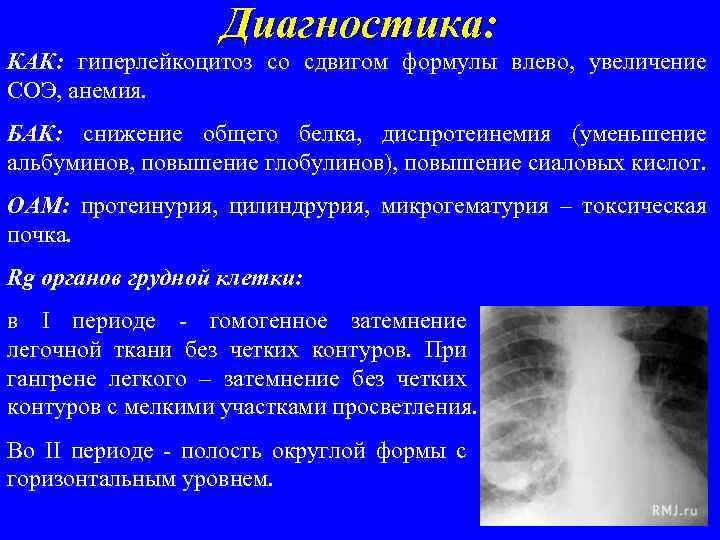
Диагностика: КАК: гиперлейкоцитоз со сдвигом формулы влево, увеличение СОЭ, анемия. БАК: снижение общего белка, диспротеинемия (уменьшение альбуминов, повышение глобулинов), повышение сиаловых кислот. ОАМ: протеинурия, цилиндрурия, микрогематурия – токсическая почка. Rg органов грудной клетки: в I периоде - гомогенное затемнение легочной ткани без четких контуров. При гангрене легкого – затемнение без четких контуров с мелкими участками просветления. Во II периоде - полость округлой формы с горизонтальным уровнем.

Диагностика: Анализ мокроты: при абсцессе - желтого или желто-зеленого цвета, зловонная, при отстаивании разделяется на три слоя. При микроскопии: большое количество лейкоцитов, эритроциты, эластические волокна. При гангрене - шоколадного цвета, кровянистая, трехслойная. Микроскопически: лейкоциты, эритроциты, обрывки легочной ткани. Бактериологическое исследование мокроты. ФБС: уточняет состояние дренирующего бронха. Спирометрия: рестриктивные нарушения (выключение из вентиляции пораженного участка легкого, болевые ощущения), обструктивные (воспалительные изменения бронхов и повышение тонуса бронхиальной мускулатуры).

Осложнения: • Гнойный плеврит пиопневмоторакс. (эмпиема плевры) или • Кровохарканье (выделение крови в виде примеси к гнойной мокроте) или легочное кровотечение (выделение большого количества крови – более 50 -100 мл). • Бактериемический шок и ДВС-синдром. • Сепсис с формированием вторичных гнойных абсцессов в других органах и тканях.

Лечение: Консервативное: Госпитализация в отдельную, хорошо проветриваемую палату, особенно, при наличии зловонной мокроты. Режим – разумно активный. При снижении температуры - выход в коридор, на веранду, занятия лечебной и гигиенической гимнастикой. Питание: достаточно калорийное, разнообразное, с большим содержанием белка, витаминов. Витамины назначаются и в лекарственных формах (аскорбиновая кислота до 2 г в день, В 1, В 6, В 12). -интенсивная антибактериальная терапия, -оптимальное дренирование очага деструкции, -восстановление общего состояния и коррекция нарушений гомеостаза.

Лечение: I. Антибактериальные препараты: ü в полость абсцесса, ü эндобронхиально, ü парентерально – преимущественно внутривенно. Цефалоспорины III-IV поколения: цефотаксим (клафоран) до 12 г/сутки, цефтазидим до 2 -4 г/сут, цефтриаксон до 4 г/сутки, цефпиром 2 г/сутки, имипинем 3 -4 г/сутки, Фторхинолоны: офлоксацин 0, 2 -0, 4 г в/в 2 р/д, ципрофлоксацин 0, 4 г в/в 2 р/д и др Необходимо использовать комбинации а/б: цефалоспорины 3 поколения (клафоран) + клиндамицин; ампициллин + клиндамицин; цефалоспорины 3 поколения (клафоран) + метранидазол; цефалоспорины 3 поколения (клафоран) + аминогликозиды и др. Длительность а/б терапии в среднем 42 -56 дней.

Лечение: II. Дезинтоксикационная терапия: • до 1 -2 л в сутки: физ. раствор, 5% глюкоза, гемодез, реополиглюкин, солевые растворы (дисоль, трисоль, ацесоль) и т. д. , инфузии белков и смесей аминокислот. • гемосорбция, • плазмаферез, • УФО крови. III. Дренирования деструктивной полости: • муколитики и отхаркивающие: бромгексин по 16 мг 3 -4 р/д, амброксол внутрь, в/м, в/в или ингаляционно, ацетилцистеин и др. • постуральный дренаж • трахеобронхиальные санации и лечебные бронхоскопии. • пункция абсцесса (в торакальном отделении) с промыванием полости растворами антисептиков и одновременным введением в полость а/б.

Лечение: IV. Коррекция иммунологических нарушений. V. Лечение осложнений: • Кровохарканье или легочное кровотечение: гемостатическая терапия (кальция хлорид 10% - 10 мл в/в, 5% аминокапроновая кислота 100 мл в/в капельно, викасол 1% - 1 мл в/м, дицинон 12, 5% - 2 мл в/м). • Пиопневмоторакс: дренирования плевральной полости. • Эмпиема плевры: промывание плевральной полости антисептическими растворами и введение в нее антибиотиков. Хирургическое: При неэффективности консервативного лечения или частом кровохарканье и кровотечении - резекция легкого.

Исходы: 70 -80% случаев - полное или клиническое выздоровление - закрытие полости распада и формирование зоны пневмосклероза или очага фиброза легочной ткани. 10 -15% случаев - переход в хроническую форму с формированием хронического абсцесса легкого. 5 -10% случаев - летальный исход.

Хронический абсцесс легкого - исход острой деструкции. Характеризуется наличием остаточной полости, в которой после ремиссии возобновляется воспалительный процесс. Клиническая картина: -в одних случаях - скудная симптоматика: субфебрильная температура с периодическими подъемами до 39°С, кашель со слизисто-гнойной мокротой, -в других - кровохарканье, высокая температура, интоксикация. Возникают пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» . Частые обострения приводят к развитию диффузного бронхита, пневмосклероза и эмфиземы легких, с развитием ДН и формированием хронического легочного сердца. Частые обострения - показание к оперативному лечению - удаление пораженного участка легкого.

Бронхоэктатическая болезнь БЭБ – приобретенное или реже врожденное заболевание, характеризующееся регионарным расширением бронхов преимущественно в нижних отделах с последующим развитием в них хронического нагноительного процесса. Вторичные бронхоэктазы возникают преимущественно в зрелом возрасте - осложнение хронического гнойного бронхита, абсцесса легкого, туберкулезного поражения легких, при центральном раке, попадании в бронх инородного тела.

Классификация: (В. Н. Путов, 1984 г. , А. Н. Кокосов, 1999 г. ) По форме расширения бронхов: • цилиндрические; • мешотчатые; • веретенообразные; • смешанные. 2. По клиническому течению: • легкое; • среднетяжелое; • осложненное. 3. По фазе обострения: • обострение; • ремиссия. 4. По распространенности процесса: • односторонние бронхоэктазы; • двусторонние бронхоэктазы (с указанием локализации).

Этиология: Первичные бронхоэктазы: • аномалии развития бронхиального дерева, врожденная «слабость бронхиальной стенки» , недостаточность гладких мышц, эластической и хрящевой тканей бронхов, • перенесенные в детстве заболеваниями органов дыхания или другие причины (ателектаз новорожденного, сдавление бронха гиперплазированными л/у). • муковисцидоз (генетически обусловленное заболевание, поражающее экзокринные железы кишечника и бронхов). Вторичные бронхоэктазы: • как осложнение заболеваний органов дыхания: ОРВИ, пневмонии, коклюш, хронический гнойный бронхит, туберкулез. Инфекция - пусковой механизм в обострении нагноительного процесса в уже измененных и расширенных бронхах: клебсиелла, стафилококк, сине-гнойная палочка, стрептококк, микоплазма.

Клиническая картина: Основная жалоба - кашель, преимущественно по утрам, с отхождением большого количества слизисто-гнойной или гнойной мокроты (при обострениях до 500 и более мл). При отстаивании мокрота разделяется на 2 слоя: нижний (гнойный осадок) и верхний (вязкая жидкость со слизью). М. б. кровохаркание (в фазу обострения или после значительных физических нагрузок). Одышка при физической нагрузке. Боли в груди тупого характера на вдохе. Общая слабость, недомогание, снижение аппетита, потливость. Субфебрильная температура при обострении, в ремиссию - нормальная.

Клиническая картина: Осмотр: при тяжелом течении у детей и подростков м. б. отставание в физическом развитии, росте, недостаточное развитие вторичных половых признаков. При длительном течении - изменения фаланг пальцев рук в виде «барабанных палочек» и ногтей в виде «часовых стекол» ; отставание половины грудной клетки при дыхании на стороне поражения, при развитии эмфиземы - «бочкообразная» грудная клетка. Перкуторно: притупление над зоной поражения. Аускультативно: здесь же сухие и средне- и крупнопузырчатые влажные хрипы. В области измененных участков легкого - жесткое дыхание.

Диагностика: КAK: при обострении - лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. БАК: увеличение сиаловых кислот, диспротеинемия (увеличения альфа- и гамма-глобулинов). ОАМ: м. б. протеинурия, цилиндрурия. ОА мокроты: большое количество лейкоцитов, эритроциты. Бактериологическое микрофлора. исследование мокроты: различная Спирометрия: рестриктивные изменения (снижение ЖЕЛ) или смешанные (снижение OФB 1 и ЖЕЛ). При легком течении - не нарушается. ФБС: локальный гнойный эндобронхит.
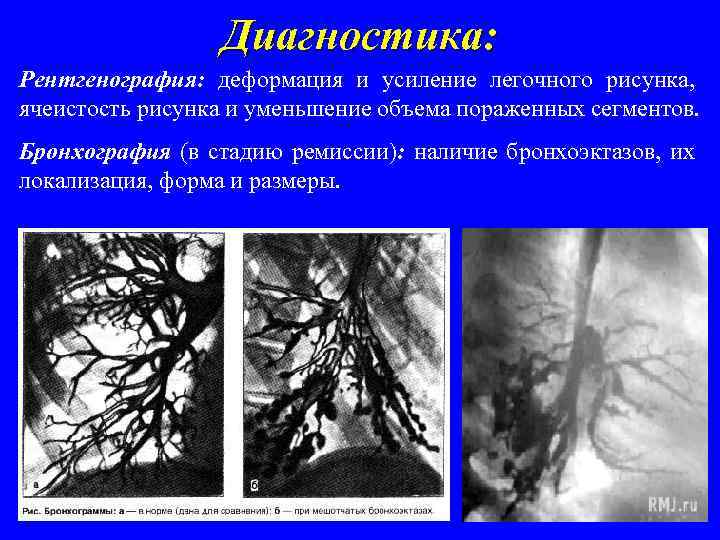
Диагностика: Рентгенография: деформация и усиление легочного рисунка, ячеистость рисунка и уменьшение объема пораженных сегментов. Бронхография (в стадию ремиссии): наличие бронхоэктазов, их локализация, форма и размеры.

Осложнения: 1. Дыхательная недостаточность 2. Хроническое легочное сердце : гипертрофия и/или дилатация правого желудочка, дилатация правого предсердия. 3. Амилоидоз паренхиматозных органов. 4. Хроническая железодефицитная анемия.

Лечение: Консервативное (при начальных формах, при тяжелых двусторонних процессах и при подготовке больных к операции): Лечебный режим: ежедневная дыхательная и гигиеническая гимнастика, исключение курения и алкоголя. Лечебное питание: диета с повышенным содержанием белка (100 -120 г/сут), микроэлементов (кальция, калия, железа), витаминов группы В, А, С, Е; ограничением жиров (75 -90 г/сут), углеводы и энергетическая ценность - в пределах физиологической нормы; некоторое ограничение поваренной соли. При развитии признаков НК – ограничение соли и жидкости.

Лечение: Санация бронхиального дерева: ü муколитики (бромгексин 16 мг 4 -3 р/д, амброксол 30 мг 3 р/д, ацетилцистеин) ü отхаркивающие (трава термопсиса, 3% раствор калия йодида, корень солодки), перкуссионный массаж. ü постуральный дренаж. ü лечебные бронхоскопии и бронхиальные санации с введением растворов антисептиков (10 мл 1: 1000 раствора фурациллина, 10 мл 1% раствора диоксидина), муколитиков (мукосальвина, 2 мл 10% ацетилцистеина).

Лечение: При обострении: - а/б: полусинтетические пенициллины (ампициллин 4 -6 г/сут, амоксициллин 1, 5 -3, 0 г/сут), ü цефалоспорины 2 -3 -4 поколения (цефамандол, цефуроксим, цефотаксим (клафоран), цефпиром и др. ), ü аминогликозиды, ü фторхинолонов (ципрофлоксацин 1, 0 -1, 5 г/сутки, офлоксацин, пефлоксацин, моксифлоксацин). Повышения общей реактивности организма: ü метилурацил 0, 5 г – 3 р/д, адаптогены (настойка женьшеня, элеутерококка, мумие), ретаболил 1 мл 1 раз в неделю и т. д. Физиотерапевтические процедуры: УВЧ, электрофорез с кальция хлоридом, калия йодидом и др. СКЛ: в ремиссию санатории Южного берега Крыма и Северного Кавказа в теплое время года.

Лечение: Хирургическое лечение - резекции пораженного участка легкого - наиболее радикальное. Показания: • ограниченное (в пределах сегмента или доли) распространение бронхоэктазов при отсутствии выраженного хронического обструктивного бронхита.

Профилактика ОИДЛ: • ü Борьба с алкоголизмом; • тщательный уход за больными, находящимися в бессознательном состоянии, с нарушением акта глотания; • своевременная санация очагов хронической инфекции носоглотки, полости рта; • предупреждение и эффективное лечение респираторных инфекций, в том числе вирусных; • борьба с курением; • квалифицированное лечение воспалительных процессов бронхолегочной системы (бронхита, пневмоний, кори, коклюша); • Закаливание; • исключение производственных вредностей; • профилактические меры по укреплению реактивности организма в осенне-весенний период.
Нагноительные заболевания легких.ppt