Инфекционные болезни нервной системы Выполнили


Инфекционные болезни нервной системы Выполнили студентки 2 курса Казакова Надежда Григорьева Анна

Инфекционные болезни нервной системы Заболевания встречаются довольно часто. Они вызываются вирусами, бактериями, грибками, простейшими. Заболевания часто приводят к стойким нарушениям слуха, зрения, речи и интеллекта. Развитию инфекционного процесса в нервной системе, как правило, предшествует пребывание инфекции в крови. В этот период увеличивается проницаемость сосудисто мозгового барьера.
Менингиты Менингит воспаление мозговых оболочек. Причиной заболевания могут быть бактерии, грибы, вирусы, простейшие. Различают первичные и вторичные менингиты.

Первичные и вторичные менингиты При первичном менингите воспалению мозговых оболочек не предшествуют заболевания каких либо других органов. Вторичные менингиты возникают как осложнение других заболеваний. По клиническому течению менингиты подразделяются на: Молниеносные Острые Подострые Хронические
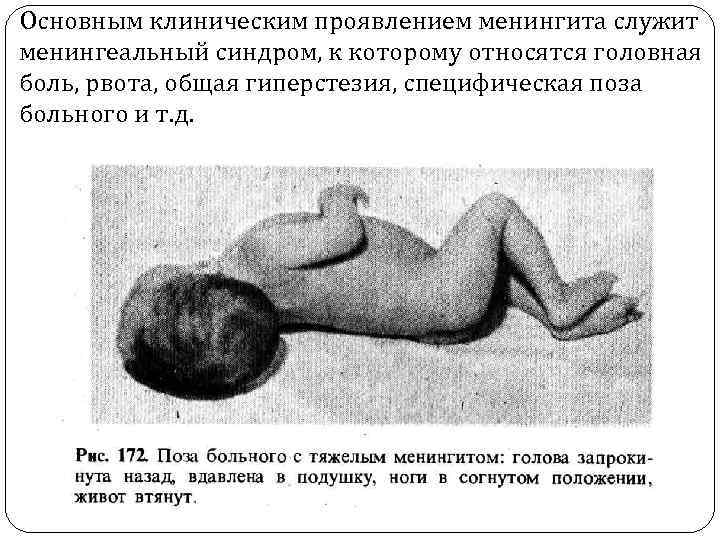
Основным клиническим проявлением менингита служит менингеальный синдром, к которому относятся головная боль, рвота, общая гиперстезия, специфическая поза больного и т. д.
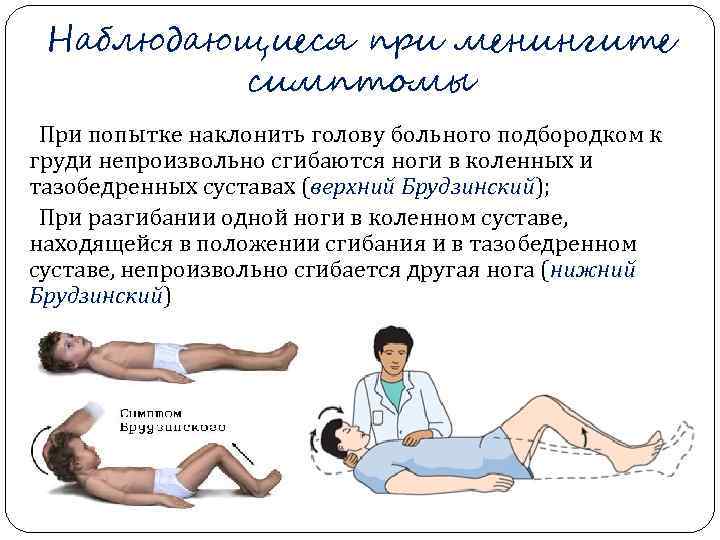
Наблюдающиеся при менингите симптомы При попытке наклонить голову больного подбородком к груди непроизвольно сгибаются ноги в коленных и тазобедренных суставах (верхний Брудзинский); При разгибании одной ноги в коленном суставе, находящейся в положении сгибания и в тазобедренном суставе, непроизвольно сгибается другая нога (нижний Брудзинский)

Симптом Кернига – невозможность разогнуть в коленном суставе ногу, предварительно согнутую в тазобедренном суставе

Симптом подвешивания Лессажа определяется у детей раннего возраста: ребенок, поднятый под мышки, подтягивает ночи к животу и некоторое время держит их в таком положении. Симптом Бехтерева – гримаса боли на соответствующей половине лица, возникающее при постукивании по скуловой дуге. Симптом посадки – невозможности сидеть в кровати с прямыми ногами

Наиболее постоянный и обязательный признак менингита воспалительные изменения в цереброспинальной жидкости, характеризующиеся увеличением числа клеток и умеренно выраженным повышением содержания белка. Изменения цереброспинальной жидкости позволяют диагностировать менингит даже в отсутствие выраженных симптомов, как это часто бывает у маленьких детей. В зависимости от характера воспалительного процесса и изменений цереброспинальной жидкости менингиты делят на гнойные и серозные.

Гнойный менингит Гнойные менингиты вызываются главным образом бактериями- менингококком, пневмококком и др. При гнойных менингитах мозговые оболочки пропитаны серозно-гнойным выпотом, располагающемся на выпуклой поверхности мозга и его основания. Если не проводится лечения, то к 4 -8 дню гнойный выпот уплотняется и оседает на мозговых оболочках и изменяет их строение.
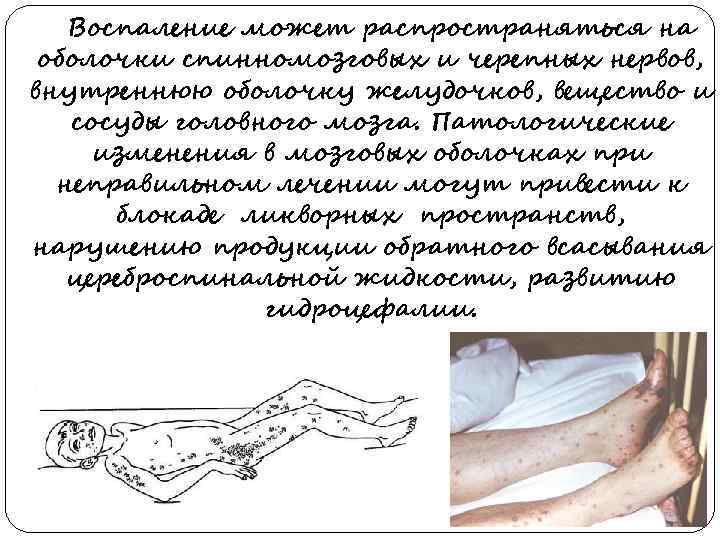
Воспаление может распространяться на оболочки спинномозговых и черепных нервов, внутреннюю оболочку желудочков, вещество и сосуды головного мозга. Патологические изменения в мозговых оболочках при неправильном лечении могут привести к блокаде ликворных пространств, нарушению продукции обратного всасывания цереброспинальной жидкости, развитию гидроцефалии.

Менингеальный синдром при гнойных менингитах обычно развивается на фоне выраженных признаков интоксикации. К таким признакам относятся учащение дыхания и сердцебиения, отсутствие аппетита, бледность или сероватый оттенок кожных покровов, цианоз носогубного треугольника, беспокойство и вялость, безучастность больных. При стертых, абортивных формах гнойных менингитов симптомы общей интоксикации могут выступать на первый план. При остром и молниеносном течении вследствие развития отека мозга иногда уже в первые часы заболевания могут отмечаться нарушения сознания и при этом судорожные приступы. Такие приступы иногда перерастают в эпилептический статус.
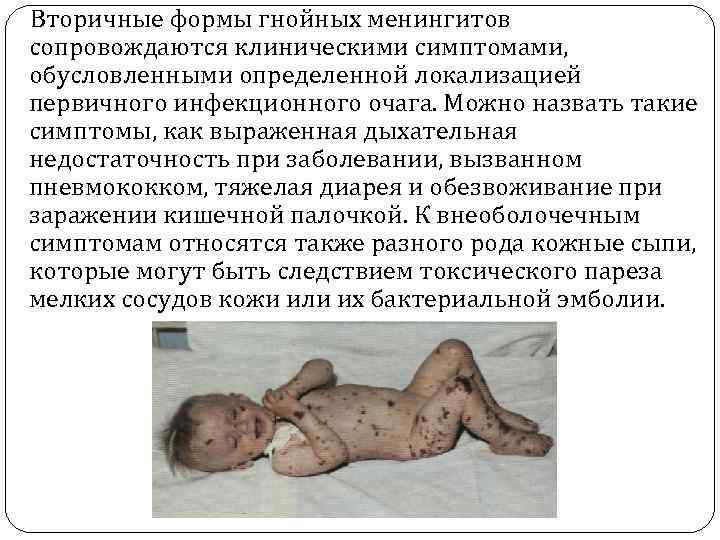
Вторичные формы гнойных менингитов сопровождаются клиническими симптомами, обусловленными определенной локализацией первичного инфекционного очага. Можно назвать такие симптомы, как выраженная дыхательная недостаточность при заболевании, вызванном пневмококком, тяжелая диарея и обезвоживание при заражении кишечной палочкой. К внеоболочечным симптомам относятся также разного рода кожные сыпи, которые могут быть следствием токсического пареза мелких сосудов кожи или их бактериальной эмболии.
В крови при гнойных менингитах наблюдаются значительный лейкоцитоз (3, 0 109/л и более), повышение скорости оседания эритроцитов (СОЭ). Цереброспинальная жидкость мутная, гной ная, молочно белого цвета. Количество клеток достигает несколь ких тысяч в 1 мм 3, из них 70— 100% составляют нейтрофилы. Содержание белка несколько повышено. Количество сахара нор мально или уменьшено. Форма гнойного менингита устанавлива ется при бактериологическом исследовании цереброспинальной жидкости.

Течение гнойных менингитов и характер последствий во многом зависят от своевременности и характера проводимого лече ния. При рано начатой и рациональной терапии состояние боль ных значительно улучшается на 3 — 4 й день болезни; полная нор мализация наступает к 8 — 15 му дню. При позднем диагнозе и неправильно проводимой терапии можно затяжное течение гнойного менингита, приводящее к грубым нарушениям в строении мозговых оболочек, дисциркуляции цереброспинальной жидкости и другим осложнениям.

Серозный менингит Этот вид менингита вызывается главным образом вирусами. В клинической картине серозных менингитов в отличие от гнойных в меньшей степени выражены признаки интоксикации. Ведущими являются симптомы: повышения внутричерепного давления: частая рвота, головная боль, возбуждение, беспокойство. Реже наблюдаются вялость, адинамия, заторможенность. Давление в цереброспинальной жидкости повышено. От того, как рано начинают и насколько рационально проводят лечение, зависят исход заболевания и характер остаточных явлений. Перенесший менингит ребенок нуждается в щадяще оздоровительном режиме, здоровом сне, пребывании на свежем воздухе, полноценном питании.

Энцефалиты Энцефалит — воспаление головного мозга. Энцефалиты подразделяют на первичные и вторичные.

Первичные и вторичные энцефалиты Первичные энцефалиты вызываются нейротропными вирусами, которые проникают непосредственно в клетки нервной системы и разрушают их. К таким энцефалитам относят эпидемический, клещевой, комариный и кроме того, энцефалиты, вызванные полиомиелитоподобными вирусами, вирусом простого герпеса. Вторичные энцефалиты, как правило, являются осложнениям таких заболеваний как корь, оспа, токсиплазмоз.

В зависимости от преимущественного поражения клеток или проводников головного мозга энцефалиты подразделяют на полиоэнцсфалиты, лейкоэнцефалиты. Примерами полиоэнцефалита являются острый эпидемический (летаргический) энцефалит и энцефалитическая форма полиомиелита. Большинство форм энцефалитов протекают: с одновременным поражением как клеток, так и проводящих путей головного мозга, поэтому их называют панэнцефалитами. К первичным вирусным панэнцефалитам относят- клещевой, комариный и другие формы.

Симтомы К симптомам относят головную боль, головокружение, рвоту, судороги, нарушения сознания — от его легкого затемнения до глубокой комы. Коматозное состояние характеризуется тяжелым расстройством функций мозга: больной без сознания, не реагирует на окружающее, регуляция жизненно важных функций (дыхание, кровообращение) нарушена, реакция зрачков на свет вялая или отсутствует, сухожильные рефлексы угнетены. В некоторых случаях наблюдаются психомоторное возбуждение, бред, галлюцинации. Очаговые симптомы поражения мозга можно выявить в острой стадии энцефалита. Они во многом зависят от формы заболевания и распространенности воспалительных и дегенеративных изменений.

Эпидемический энцефалит Поражает главным образования, расположенные около желудочков мозга. Клинически это выражается в повышенной сонливости или бессоннице, сходящемся или расходящемся косоглазии, двоении в глазах, разницей между зрачками (размеры и форма). Вегетативные нарушения характеризуются расстройствами частоты и ритма дыхания, сердцебиений, колебаниями артериального давления, стойким повышением температуры тела, повышенной сальностью лица, несахарным мочеизнурением, жаждой и другими симптомами.

Клещевой энцефалит Очаговые симптомы при клещевом энцефалите возникают вследствие избирательного поражения нервных клеток варолиева моста, продолговатого и среднего мозга, а также двигательных клеток передних рогов спинного мозга. Клинически это проявля ется свисанием головы, вялыми параличами рук и верхнего плечевого пояса. При поражении продолговатого мозга наблюдается симптомокомплекс бульбарного паралича: нарушение глотания, поперхивание, гнусавый оттенок голоса или его полное отсутствие, паралич мышц языка, расстройства дыхания и сердечной деятельности. Эти изменения служат основными причинами смерти при стволовой форме клещевого энцефалита.

Вторичный энцефалит При энцефалите, развивающемся как осложнение после ветряной оспы (постветряночный), имеют место характерные мозжечковые и вестибулярные расстройства, которые сравнительно редко наблюдаются при других энцефалитах. Из за нарушения ко ординации дети не могут самостоятельно есть, одеваться, ходить и сидеть. При большинстве энцефалитов выраженной избирательности поражения отдельных структур мозга нет. Наблюдаются парезы и параличи, расстройства координации, нарушения чувствительности, гиперкинезы, вегетативные расстройства, нарушения, речи и других высших корковых функций и т. д.

В зависимости от преобладания в клинической картине тех или иных очаговых симптомов поражения головного мозга различают следующие формы энцефалитов: корковую, подкорковую, мезо диэнцефальную, стволово спинальную и др. Поражение вещества головного мозга может сопровождаться воспалительными изменениями в оболочках. В этих случаях заболевание рассматривается как менингоэнцефалит. В течении энцефалитов различают несколько стадий: острую, восстановления и резидуальную, т. е. период стойких последствий. Длительность острой и восстановительной стадий, тяжесть энцефалитов во многом зависят от патогенных свойств возбудителя, защитных сил организма и возраста больного. Продолжительность острого периода весьма вариабильна : от 10— 15 дней до нескольких месяцев.

Одним из частых последствий энцефалитов является судорожный синдром. Повторяющиеся судороги, как правило, приводят к нарушениям интеллекта. У больных снижаются память, внимание, способность к обучению. Они становятся раздражительными, мелочными, агрессивными, вязкими. Это нередко затрудняет контакт больного с окружающими. После перенесенного энцефалита сравнительно редко наблюдается изолированное выпадение зрения, слуха. Больные расторможены, неадекватны, агрессивны, что нередко служит причиной конфликтных ситуаций в семье и школе. Снижение интеллекта может варьировать от легких до тяжелых степеней.

Лейкоэнцефалиты Лейкоэнцсфалиты — это варианты воспалительных поражении головного мозга, при которых страдают преимущественно прово дящие пути, т. е. белое вещество мозга. Предполагают, что лейко энцефалиты имеют инфскционно аллергическую природу. Возмож но, в их возникновении играют роль вирусы кори, бешенства, опоясывающего лишая. Возбудители попадают в нервную систему и вызывают аллергическую реакцию, приводящую к распаду бе лого вещества мозга (демиелинизация).

Симптомы болезни возникают исподволь и неуклонно прогрессируют. Самыми ранними клиническими признаками являются психические нарушения вялость, апатия, раздражительность, немотивированно агрессивное поведение, снижение памяти, внимания, нарушение логики мышления. Постепенно развиваются расстройства личности: утрачиваются интересы, снижаются критика, интеллект, эмоции. На этом фоне могут развиваться афазические и апраксические расстройства, дизартрия, анартрия. К числу характерных изменений относится также прогрессирующее снижение зрения и слуха. Позднее развиваются центральные парезы и параличи, расстройства координации и глотания. Постоянным симптомом лейкоэнцефалитов являются судороги. В поздней стадии заболевания больные обездвижены. На этой стадии развиваются нарушения терморегуляции, наступает резкое истощение, нарушаются жизненно важ ные функции. Заболевание продолжается от нескольких месяцев до 2 лет и заканчивается смертью.

Арахноидиты Арахноидит — воспаление паутинной оболочки головного или спинного мозга. Воспалительный процесс носит негнойный характер. Имеется тенденция к образованию спаек в подпаутинном пространстве. Эти спайки нарушают движение цереброспинальной жидкости и приводят к повышению внутричерепного давления. Арахноидиты возникают как осложнения инфекционных заболеваний: кори, скарлатины, эпидемического паротита ( «свинка» ), отита (воспаление полости среднего уха), воспаления околоносовых пазух. Встречается также первичный вирусный арахноидит.

Симптомы арохноидита Симптомы заболевания появляются остро или нарастают постепенно. При остром начале заболевание напоминает менингит. На фоне высокой температуры тела отмечаются головная боль, головокружение, рвота. Менингеальные симптомы менее выражены, чем при менингите. При под остром течении больные жалуются на непостоянную головную боль, головокружение, тошноту, рвоту. Температура тела обычно не поднимается выше 37, 50 С. После инфекционных заболеваний состояние больных резко ухудшается. Характер очаговых неврологических симптомов обусловлен преимущественной локализацией, распространенностью патологического процесса.

• Арахноидит задней черепной ямки , где находятся мозжечок и ствол головного мозга, характеризуется быстрым нарастанием таких признаков повышения внутричерепного давления, как головная боль, головокружение, тошнота, рвота. Эти симптомы могут появляться внезапно, приступообразно при изменении положения головы. • Арахноидит внутреннего слухового прохода проявляется изолированным поражением слухового нерва. Характеризуется глухотой, шумом в ушах, головокружением, нистагмом. Повышение внутричерепного давления отсутствует, мозжечковых нарушений не наблюдается. При ограниченном процессе, локализующемся вокруг внутреннего слухового прохода, течение длительное. После отита возможно обострение воспалительного процесса.

Лечение арахноидитов включает применение противовоспалительной и рассасывающей терапии, средств, снижающих внутричерепное давление, физиотерапии. При стойких расстройствах зрения и слуха больные нуждаются в специальных медико- педагогических воздействиях. При арахноидитах, сопровождающихся симптомами повышения внутричерепного давления с явлениями декомпенсации (приступы резкой головной боли с нарушениями ритма дыхания, кровообращения, рвотой), показано нейрохирургическое лечение.
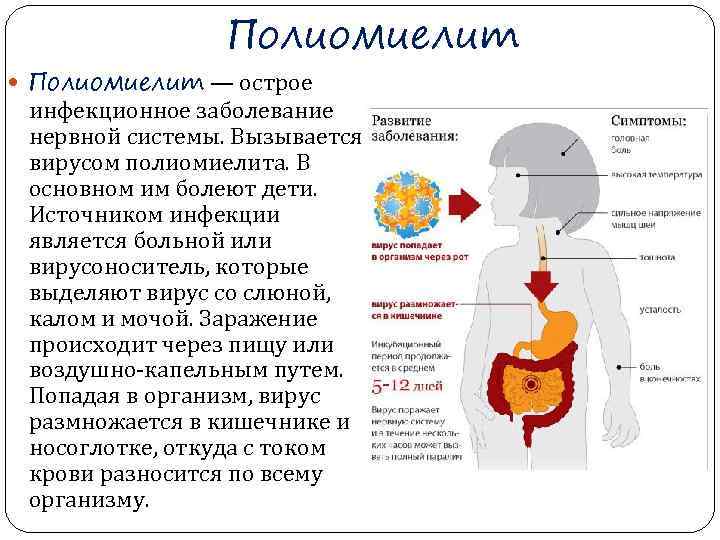
Полиомиелит — острое инфекционное заболевание нервной системы. Вызывается вирусом полиомиелита. В основном им болеют дети. Источником инфекции является больной или вирусоноситель, которые выделяют вирус со слюной, калом и мочой. Заражение происходит через пищу или воздушно капельным путем. Попадая в организм, вирус размножается в кишечнике и носоглотке, откуда с током крови разносится по всему организму.

Менингеальная форма полиомиелита характеризуется клиническими проявлениями серозного менингита. На высоте второго подъема температуры тела, а иногда и раньше, состояние больного ухудшается. Появляются головная боль, рвота, повышенная чувствительность к световым, слуховым раздражителям, неприятные ощущения прикосновении к коже. При обследовании больных выявляются мепингеальные симптомы: ригидность мыши затылка, симптомы Кернига, Брудзинского и др. Течение этой формы полиомиелита доброкачественное. Изменения цереброспинальной жидкости характерны для серозного менингита; на 3 — 4 й неделе состав ее нормализуется. Менингеальная форма, как и абортивная, относится к непаралитическим вариантам болезни

Паралитическая форма. После периода общеинфекционных и менингеальпых симптомов появляются болезненные спазмы мышц, подергивания отдельных мышечных групп, боли в спине, выраженная потливость. Боли в позвоночнике приводят к резкому ограничению движений ребенка. Параличи обычно развиваются на высоте второй волны повышения температуры тела. Они могут возникнуть внезапно. Иногда интенсивность параличей нарастает в течение 2 — 3 дней.
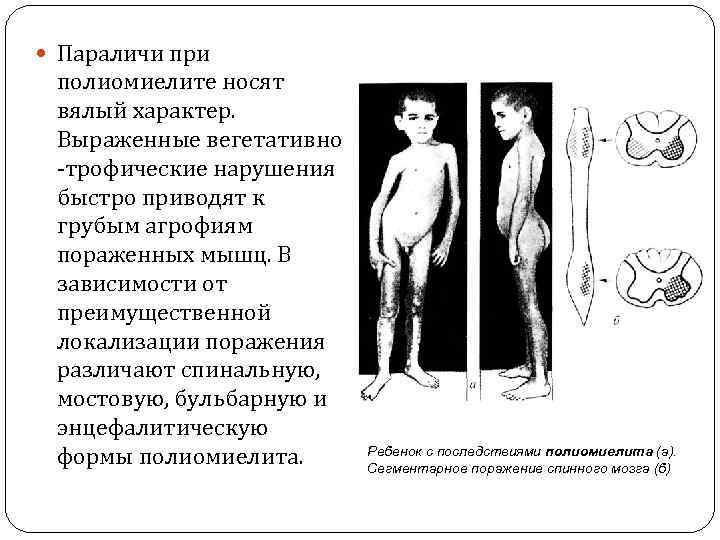
Параличи при полиомиелите носят вялый характер. Выраженные вегетативно трофические нарушения быстро приводят к грубым агрофиям пораженных мышц. В зависимости от преимущественной локализации поражения различают спинальную, мостовую, бульбарную и энцефалитическую формы полиомиелита. Ребенок с последствиями полиомиелита (а). Сегментарное поражение спинного мозга (б)

Спинальная форма характеризуется вялыми парезами и параличами ног, рук, дыхательной мускулатуры. Иногда наблюдаются преходящие расстройства мочеиспускания и дефекации. Особую опасность для жизни представляют поражения шейногрудного отдела спинного мозга, при которых отмечаются дыхательные расстройства вследствие паралича диафрагмы и межреберных мышц. Недостаточная вентиляция легких нередко приводит к развитию пневмоний. В тяжелых случаях возможна остановка дыхания. Расстройства дыхания не сопровождаются обильным отделением слизи.

Мостовая форма полиомиелита характеризуется внезапным развитием паралича мышц лица вследствие изолированного одностороннего или двустороннего поражения ядер лицевого нерва. При этом у больных наблюдается асимметрия лица. Больной не может вытянуть губы вперед, надуть щеки. У него плохо закрывается глаз. Пища выливается из угла рта. Диагностика этой формы полиомиелита весьма затруднительна, поскольку симптомы могут появляться без подъема температуры и далеко не всегда сопровождаются изменениями спинномозговой жидкости.

Бульбарная форма полиомиелита характеризуется расстройством жизненно важных функций вследствие поражения ядер продолговатого мозга и развития бульбарного синдрома. При этом голос становится гнусавым, наблюдается поперхивание при глотании. Жидкая пища попадает в носоглотку и выливается через нос. Появляются дыхательные нарушения, обусловленные поражением дыхательного центра. Сначала дыхание становится поверхностным. Затем оно делается прерывистым, вдохи при этом резкие. Дыхательные расстройства сопровождаются обильным слюнотечением и выделением бронхиальной слизи. Отмечаются расстройства сердечной деятельности и терморегуляции. При бульбарной форме полиомиелита смертность наиболее высокая.

Энцефалитическая форма полиомиелита проявляется симптомами очагового поражения головного мозга. На фоне вялости, сонливости или, наоборот, возбуждения развиваются центральные (спастические) парезы, локальные (джексоновские) судорожные припадки, непроизвольные движения (гиперкинезы). Эту форму сложно отграничить от других. Диагностике помогают соответствующая эпидемическая обстановка и лабораторная идентификация вируса. Паралитическая стадия болезни длится от нескольких дней до 2 недель и без четкой границы переходит в восстановительную стадию. Восстановительная стадия продолжается 1 — 2 года. В первую очередь и более полно восстанавливаются те мышцы, которые пострадали последними. Функция отдельных мышц может восстановиться полностью, а других — только частично.
Инфекционные болезни нервной системы.ppt
- Количество слайдов: 39

