3. Инфекционно-воспалит.заболевания МВС.PPT
- Количество слайдов: 109

Инфекционно-воспалительные заболевания мочевыводящих путей Лекция для студентов 3 курса отделения Лечебное дело СМПО

Циститы у детей.

l. Цистит – микробновоспалительный процесс в слизистой мочевого пузыря и подслизистом слое, сопровождающийся нарушением его функций.

l. Циститы встречаются у детей любого пола и возраста, но девочки дошкольного и младшего школьного возраста болеют им в 56 раз чаще.

Сравнительно высокая частота цистита у девочек обусловлена: l Анатомо-физиологическими особенностями мочеиспускательного канала – близость к естественным резервуарам инфекции (анус, влагалище), короткая уретра; l Наличием сопутствующих гинекологических заболеваний (вульвитов, вульвовагинитов), обусловленных гормональными и иммунологическими нарушениями растущего женского организма; l Эндокринными дисфункциями.

Пути проникновения возбудителей инфекции в мочевой пузырь. l Восходящий – из мочеиспускательного канала и аногенитальной зоны, l Нисходящий – из почек и верхних мочевых путей, l Лимфогенный – из соседних тазовых органов, l Гематогенный – при септическом процессе, l Контактный – при попадании микроорганизмов через стенку мочевого пузыря из расположенных рядом очагов воспаления.

Условия, предохраняющие мочевой пузырь от микробно-воспалительного процесса: l «Регулярное» и полное опорожнение мочевого пузыря, l Анатомическая и функциональная сохранность детрузора, l Целостность эпителиального покрова мочевого пузыря, l Достаточная местная иммунологическая защита (нормальный уровень секреторного Ig A, лизоцим, интерферон и др. )

Факторы риска развития цистита у детей. ЭНДОГЕННЫЕ: l Врожденные пороки развития мочевой системы, включая ПМР, стриктуры и др. l Первичные и вторичные иммунодефицитные состояния, l Хронические соматические заболевания (колиты, патология пилородуоденальной зоны), l Гиповитаминоз (А, С, Е, группы В), l Метаболические нарушения (оксалатно-кальциевая кристаллурия, уратурия, цистинурия и т. д. ), l Мочекаменная болезнь, l Сахарный диабет, l Опухоли различной локализации, l НДМП (чаще по гиперрефлекторному типу), l Изменения р. Н-мочи.

Факторы риска развития цистита у детей. ЭКЗОГЕННЫЕ: l Прием лекарственных препаратов (уротропин, сульфаниламиды, цитостатики и др. ), l Инвазивные методы исследования (рентгеноурологические), l Хирургические вмешательства, l Воздействие радиации, токсических, физических (переохлаждение, травма) факторов, l Инородные тела в мочевом пузыре, l Средства, уменьшающие поверхностное натяжение воды (пены для ванн могут способствовать развитию цистита у девочек).

Основные возбудители при цистите у детей: l l l Кишечная палочка (до 80%), Фекальный стрептококк и другие энтерококки, Сапрофитный стафилококк, Клебсиелла, Протей, Синегнойная палочка (чаще у госпитальных больных), l Грибы (у детей с ожирением, сахарным диабетом, иммунодефицитными состояниями), l Вирусы (вирус простого герпеса).

Группы риска по развитию цистита грибковой этиологии: l Дети с иммунодефицитными состояниями, l Пациенты, длительно получающие антибактериальную терапию, l Дети с врожденными пороками мочевой системы, l Пациенты после оперативных вмешательств.

Классификация циститов у детей (по А. В. Люлько, 1983 г. в модификации) По форме: l Первичный, l Вторичный. По течению: l Острый l Хронический: - латентный, - рецидивирующий.

Классификация циститов у детей (по А. В. Люлько, 1983 г. в модификации) По характеру изменений слизистой: l Буллезный l Гранулярный l Буллезно-фибринозный l Геморрагический, l Флегмонозный, l Гангренозный, l Некротический, l Инкрустирующий, l Интерстициальный, l Полипозный.

Классификация циститов у детей (по А. В. Люлько, 1983 г. в модификации) По распространенности: l Очаговый: - шеечный, - тригонит, l Диффузный. По наличию осложнений: l Без осложнений; l С осложнениями: - ПМР, - пиелонефрит, - стеноз уретры, - склероз шейки мочевого пузыря, - уретрит, - парацистит, - перитонит.

Диагностика цистита у детей: l Уточнение жалоб больного, l Изучение анамнеза заболевания и жизни, включая данные родословной, l Анализ характера клинических проявлений, l Характеристика мочевого синдрома, l Данные УЗИ и рентгеноурологического обследования, l Результаты цистоскопического исследования.

Клинические проявления острого цистита. Расстройство мочеиспускания. Появляются императивные позывы к мочеиспусканию каждые 10 -20 -30 мин, что обусловлено повышением рефлекторной возбудимости мочевого пузыря, сдавлением нервных окончаний.

Клинические проявления острого цистита. l Дети старшего возраста отмечают боли внизу живота, в надлобковой области с иррадиацией в промежность, усиливающиеся при пальпации и наполнении мочевого пузыря.

Клинические проявления острого цистита. l У детей раннего возраста клиника острого цистита неспецифична. Характерно острое начало, беспокойство, плач во время мочеиспускания, его учащение. Очень часто наблюдается распространение микробновоспалительного процесса в верхние мочевые пути, в связи с эти появляются общие симптомы в виде токсикоза, субфебрилитета (у детей старшего возраста отсутствие признаков интоксикации связано с особенностями кровоснабжения слизистого и подслизистого слоя мочевого пузыря).

Мочевой синдром при цистите. l Лейкоцитурия нейтрофильного характера (от 10 -12 клеток до количества, покрывающего все поля зрения), l Эритроцитурия разной степени выраженности (чаще терминальной, вплоть до макрогематурии), l Наличие переходного эпителия, l Бактериурия. Для больных хроническим циститом характерна высокая степень бактериурии.

Инструментальная диагностика цистита. l Обследование ребенка целесообразно начинать с УЗИ , которое проводят на фоне «физиологически наполненного» мочевого пузыря. Оценивают состояние детрузора до и после микции. l Для цистита является характерным утолщение и слоистость слизистой и значительное количество «эхонегативной» взвеси.

Инструментальная диагностика цистита. l Эндоскопия мочевого пузыря позволяет оценить степень и характер поражения слизистой и расположение устьев мочеточников. Данное обследование необходимо проводить в период стихания воспалительного процесса или в период ремиссии. Детям раннего возраста цистоскопия проводится под наркозом. l Чаще всего регистрируется диффузный цистит (89% случаев), реже - очаговый (по типу тригонита).

Лечение острого цистита: l Устранение болевого синдрома, l Нормализация расстройств мочеиспускания, l Ликвидация микробновоспалительного процесса в мочевом пузыре.

Лечение острого цистита: l Режим (постельный, принудительных мочеиспусканий), l Диета № 5, l Питьевой режим, l Спазмолитики, l Антибактериальная терапия, l Уросептики, l Фитотерапия.

Питьевой режим. l Рекомендовано обильное питье (на 50% выше от долженствующего объема) после снятия болевого синдрома. l Суточное количество жидкости распределяется равномерно в течение дня. l Показаны слабощелочные минеральные воды, морсы (клюквенный, брусничный), слабоконцентрированные компоты.

Питьевой режим. l Назначая минеральную воду, необходимо обращать внимание на общую минерализацию воды, ее ионный состав, содержание биологически активных компонентов. l Лечебные минеральные воды для приема внутрь при цистите должны иметь минерализацию не менее 2 г/л. Вода принимается в теплом виде без газа.

Питьевой режим. Минеральная вода дозируется из расчета 3 -5 мл/кг массы на прием: l Детям 6 -8 лет от 50 до 100 мл, l В возрасте 9 -12 лет – 120 -150 мл, l Детям старше 12 лет 150 -200 мл. Минеральную воду при циститах назначают 3 раза в день за 1 час до еды.

Медикаментозное лечение острого цистита. l При болевом синдроме показано применение спазмолитиков – но-шпа, папаверин, внутрь или в свечах

Антибактериальная терапия. l Является основой лечения цистита у детей. До получения результатов бактериологического исследования обычно проводится эмпирически. l При цистите целесообразно использование пероральных антимикробных препаратов, выводящихся преимущественно через почки и создающих максимальную концентрацию в мочевом пузыре.

l. В настоящее время (по данным опроса российских педиатров и детских нефрологов) чаще всего при остром цистите назначаются препарады нитрофуранового ряда (фурагин, фурадонин).

l Фурагин представляет собой соединение, недостаточно всасывающееся в ЖКТ, что приводит к неполной растворимости и побочным эффектам со стороны органов пищеварения (тошнота, рвота, срыгивания). Всасывыние фурагина зависит от приема пищи: до еды максимальная концентрация в моче создается через 6 часов, после еды – через 2 ч.

l Фурамаг – комбинация калиевой соли фуразидина с магния карбонатом в соотношении 1: 1. Магния карбонат препятствует превращению калиевой соли фуразидина в кислой среде желудка в плохо растворимый Фурагин и обеспечивает в тонкой кишке более полное всасывание препарата в виде хорошо растворимой калиевой соли, что обеспечивает в 2, 5 раза большую биодоступность Фурамага.

Используемые дозировки препарата Фурамаг®: l Дети 1 -6 лет – 5 мг/кг в сутки в 2 приема, l Дети 6 -12 лет – по 1 капсуле (50 мг) 2 раза в сутки, l Дети старше 12 лет – по 1 капсуле (50 мг) 3 раза в сутки. Длительность курса: 7 -10 дней в зависимости от течения заболевания.

Антибактериальная терапия острого цистита (продолжение). l «Защищенные пенициллины» на основе амоксициллина с клавулановой кислотой (амоксиклав, аугментин). l Назначение «защищенных пенициллинов» детям с ИМП способствует полной ликвидации бактериурии.

Антибактериальная терапия острого цистита (продолжение). l Пероральные цефалоспорины 2 -3 поколения – цефуроксим аксетил (зиннат), цефаклор (цеклор, альфацет, тарацеф), цефтибутен (цедекс).

Антибактериальная терапия острого цистита (продолжение). l Монурал (фосфомицина трометамол), обладает бактерицидным действием в отношении почти всех грамотрицательных (включая синегнойную палочку) и грам-положительных бактерий, стафилококка (золотистого, эпидермального) и стрептококков (сапрофитного, фекального).

Антибактериальная терапия острого цистита (продолжение). l Препарат показан детям старше 5 лет. l Принимается внутрь, натощак, за 2 ч до или после еды, предпочтительно перед сном, после опорожнения мочевого пузыря, предварительно растворив в 1/3 стакана воды, детям старше 5 лет — 2 г только 1 раз. Курс лечения — 1 день.

Препараты выбора для эмпирической терапии острого цистита у детей. l «Защищенные» пенициллины (амоксиклав , аугментин) l Цефалоспорины 2 -3 поколения: цефтибутен (цедекс), цефиксим (супракс), l Нитрофураны (фурагин, фурамаг), l Налидиксовая кислота

l При назначении эмпирической терапии следует помнить о бактериологическом контроле. l С этой целью необходим посев мочи через 2 -3 дня после начала терапии.

l. В терапии острого процесса в сочетании с антибиотиками имеет смысл назначение современного лекарственного препарата Канефрон Н (Германия).

Канефрон Н – комбинированный препарат растительного происхождения, в состав которого входит золототысячник, любисток, розмарин. Благодаря фармакологическому действию данных компонентов Канефрон Н оказывает комплексное действие: l Противовоспалительное, l Диуретическое, l спазмолитическое, l Антимикробное, l Нефропротекторное, l Антиоксидантное.

Рекомендуемые дозы препарата Канефрон Н: l Грудные дети: 10 капель 3 раза в день, l Дошкольники: 15 капель 3 раза вдень, l Школьники: 25 капель или 1 драже 3 раза в день, l Взрослые: 50 капель или 2 драже 3 раза в день

Минимальный курс лечения острого цистита должен быть не менее 7 дней.

Местное лечение хронического цистита. l Инстилляции с антибактериальными препаратами (аминогликозиды, цефалоспорины, 30% раствор димексида, салафур, 0, 02% водный раствор хлоргексидина, 0, 5 -1% раствор диоксидина , водный раствор фурацилина 1: 5000); l Инстилляции с «прижигающими» препаратами (2 -3% раствор колларгола, 0, 25% раствор нитрата серебра, 10% линимент дибунола), l Инстилляции с репарантами (масло облепихи, шиповника, солкосерил), l Инстилляции с иммуномодуляторами (томицид, чигаин), l Инстилляции с бактериофагами (колипротейный, клебсиелезный, поливалентный и др. )

Растительные сборы для лечения острых и хронических циститов. Симптомы Лекарственные травы Учащенное мочеиспускание Ромашка, хмель, мелисса, пустырник, валериана, череда, трилистник водяной. Болезненное мочеиспускание Любисток лекарственный, ромашка, семя льна посевного, клевер, чабрец, сельдерей, клен, ива, эвкалипт, черная смородина. Задержка мочи Тысячелистник, трава и плоды укропа, корень солодки, морковь, лист березы Недержание мочи Цикорий, лист земляники лесной, корень девясила, фиалка душистая, мелисса, мята перичная, зверобой Гематурия Семя льна, тыквы (измельченные, неочищенные), цвет липы, лист ежевики, ромашка, зверобой, крапива Обменные нарушения Семена моркови, укропа, толокнянка, корень

l Фитотерапию проводят в острый период после уменьшения дизурических расстройств, рекомендуется обильное питье в объеме до 1 -1, 5 литров. l Местно применяются сидячие ванны из трав: душица, лист березы, шалфей, ромашка, липовый цвет из расчета по 10, 0 каждой травы на ванну.

При хроническом цистите после ликвидации бактериурии применяются сборы из: l Толокнянки, корня солодки гладкой, василька полевого синего; l Толокнянки, земляники лесной (лист), фиалки трехцветной (трава), череды раздельной (трава), смородины черной (лист), тысячелистника обыкновенного; l Льна посевного (семена), овса посевного (трава), фасоли обыкновенной (створки), черники (лист).

Профилактика цистита. l Предусматривает проведение превентивных мер , направленных на повышение защитных сил детского организма, предупреждение и своевременное лечение острых инфекционных заболеваний. Важное значение имеет соблюдение правил личной гигиены.

Пиелонефрит

Эпидемиология l Распространенность ИМС (включая пиелонфрит)- от 18 до 22 на 1000 детского населения l Частота пиелонефрита от 0, 3 до 3, 8 -4, 0% l В структуре нефрологической патологии пиелонефрит занимает 1 место (40 -70%) l На 1 году жизни- нет половых различий в заболеваемости пиелонефритом l К концу 1 г. ж. частота пиелонефрита среди девочек больше в 4 раза l К 3 годам- частота пиелонефрит среди девочек больше в 10 раз
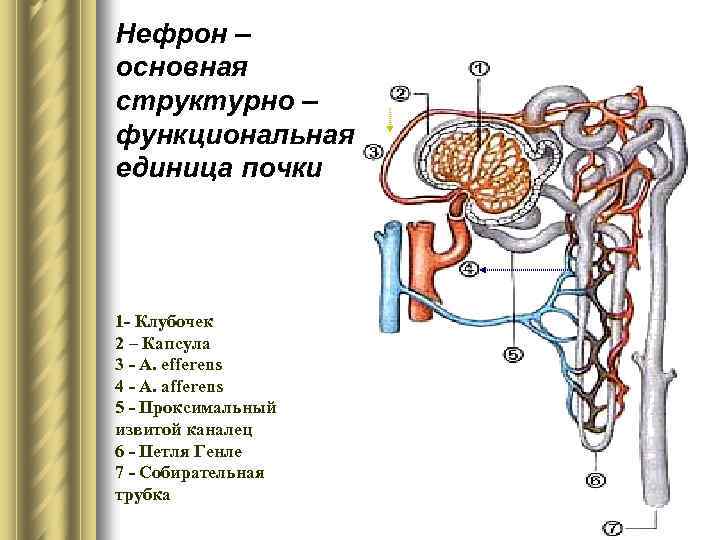
Нефрон – основная структурно – функциональная единица почки 1 - Клубочек 2 – Капсула 3 - A. efferens 4 - A. afferens 5 - Проксимальный извитой каналец 6 - Петля Генле 7 - Собирательная трубка

ТЕРМИНОЛОГИЯ l Инфекция мочевой системы — воспалительный процесс в мочевой системе без специального указания на этиологию и локализацию. l Пиелонефрит - неспецифическое, острое или хроническое микробное воспаление в интерстициальной ткани почек и чашечнолоханочной системе с вовлечением в патологический процесс канальцев, кровеносных и лимфатических сосудов. l Бессимптомная бактериурия - бактериурия свыше 105 колоний микроорганизмов в 1 мл мочи, полученной при свободном мочеиспускании из "средней" струи при отсутствии клинической картины заболевания

ТЕРМИНОЛОГИЯ l Пузырно-мочеточникоеый рефлюкс ретроградный заброс мочи из мочевого пузыря в мочеточник, l Рефлюкс - нефропатия - заболевание, характеризующееся формированием очагов склероза в почечной паренхиме (в одной или обеих почках) и обусловленное пузырномочеточниковым рефлюксом и инфекцией мочевой системы. l Обструкция мочевых путей - нарушение нормального оттока мочи из чашечнолоханочной системы, мочеточника, мочевого пузыря, уретры. Форма пиелонефрита идентифицируется на основании результатов клиниколабораторных и инструментальных методов исследования

ТЕРМИНОЛОГИЯ l Острый пиелонефрит - первое манифестное проявление микробно-воспалительного процесса в интерстиции и чашечно-лоханочной системе почки, имеющий циклическое течение с обратным развитием симптомов и клиниколабораторной ремиссией. l Хронический пиелонефрит - микробновоспалительный процесс в интерстиции и чашечно-лоханочной системе почки, характеризующийся затяжным и рецидивирующим течением. l Первичный пиелонефрит - микробновоспалительный процесс в интерстиции и чашечно-лоханочной системе почки, при котором в современных условиях не выявляются причины, способствующие его развитию.

ТЕРМИНОЛОГИЯ l Вторичный пиелонефрит - микробно-воспалительный процесс в интерстиции и чашечно-лоханочной системе почки, развивающийся на фоне аномалии развития органов мочевой системы, функциональных и органических уродинамических нарушений, метаболических нарушений, дисплазии почечной ткани. l Вторичный обструктивный пиелонефрит - микробновоспалительный процесс в почечной ткани, развивающийся при наличии органических врожденных, наследственных или приобретенных заболеваний или функциональных нарушений уродинамики. l Вторичный необструктивный пиелонефрит - микробновоспалительный процесс в почечной ткани, возникающий на фоне обменных нарушений (оксалурии, уратурии, фосфатурии, цистинурии и т. д. ), врожденных или приобретенных иммунодефицитных состояний, эндокринных дисфункций.

КЛАССИФИКАЦИЯ ПИЕЛОНЕФРИТА (1980) Форма пиелонефрита Течение Активное Функция Первичный Острое Разгар Сохранна Вторичный - обструктивный - дизметаболический - обструктивный и дизметаболический Хроническое Стихание Нарушена Ремиссия ОПН ХПН

Анамнестические факторы риска развития микробного воспаления Ø Ø Ø Ø Отягощенный акушерско-гинекологический анамнез у матери, Патологическое течение беременности, осложненное течение родов, Профессиональные вредности у отца и матери, Вредные привычки отца и матери, Неблагоприятная экология, Отягощенная наследственность по заболеваниям мочевой системы в семье, Группа крови III (В), IV (АВ)

Анамнестические факторы риска развития микробного воспаления Ш Перинатальная энцефалопатия, Ш Раннее искусственное вскармливание, Ш Наличие у ребенка вульвита, вульвагинита, баланопостита, Ш Частые острые респираторные вирусные и бактериальные инфекции, Ш Хронические очаги инфекции, Ш Функциональные и органические нарушения ЖКТ, Ш Кишечные инфекции, Ш Глистные инвазии, Ш Рахит, Ш Железодефицитная анемия, Ш Сахарный диабет

Пути проникновения возбудителя 1. Гематогенный - период новорожденности и грудной. В более старшем возрасте - при бактериальном эндокардите, остеомиелите, сепсисе и др. Возбудители: грам + микрофлора

Пути проникновения возбудителя 2. Лимфогенный - в условиях нарушения барьерных свойств слизистой кишечника и лимфостаза. (диарея, хронические запоры, колиты, инфекционные заболевания ЖКТ, дисбиоценозы, нарушения моторики ЖКТ)

Пути проникновения возбудителя 3. Восходящий - основные возбудители представители микрофлоры кишечника. Анатомическая близость уретры и ануса, плохой туалет промежности, особенность строения половых органов у девочек.

Факторы местной зашиты от инфицирования мочевых путей l Удаление при мочеиспускании инфицированной мочи l Низкий р. Н и колебание ее осмолярности l Присутствие в моче lg A, lg G, уромукоида (белок Тамма-Хорсфолла), богатый остатками маннозы, с которой реагируют фимбрии E. Coli l Присутствие в подслизистом слое мочевого пузыря макрофагов

Факторы макроорганизма, способствующие развитию ПН Обструкция мочевых путей l Любое анатомическое нарушение тока мочи (аномалии строения почек и МВП) l Функциональная обструкция- нарушение моторики (гипо-, гиперкинезия) l Механическая обструкция – конкременты, кристаллурия

Патогенез ПН 1 этап- инфицирование микрофлорой кишечника дистальных отделов уретры 2 этап- распространение инфекции в мочевой пузырь (благодаря адгезивным свойствам), лоханку и ткань почек (ПМВ и пиело-тубулярный рефлюкс)

Патогенез ПН 3 этап- первичная альтерация эпителия и развитие неспецифической воспалительной реакции (уже через 6 часов после инфицирования) 4 этап- поражение форниксов дистальных канальцев и их обтурация гнойнофиброзными пробками, отек мозгового в -ва и инфильтрация полиморфноядерными лейкоцитами, в дальнейшем деструкция канальцев

Клиническая картина пиелонефрита у детей раннего возраста Признаки Дети раннего возраста Половых различий практически нет Дебют заболевания Преобладание симптомов общеинфекционного характера Симптомы интоксикации Выражены, вплоть до нейротоксикоза Менингеальные симптомы Возможны Лихорадка Фебрильная (в дебюте), реже субфебрильная. Возможны "беспричинные" подъемы температуры Срыгивание, рвота Частые срыгивания, возможна рвота Цвет кожных покровов Бледно-серый колорит кожи (при выраженной интоксикации), периорбитальный цианоз Аппетит Слабое сосание, возможен полный отказ от еды

Клиническая картина пиелонефрита у детей раннего возраста Масса тела l Боли в животе, поясничной области Отсутствие прибавки в массе, развитие гипотрофии Эквивалент боли - беспокойство Нарушение мочеиспускания Учащенное или редкое, вплоть до острой задержки мочи, натуживание, "прерывистое" мочеиспускание Кишечный синдром Нередко, чаще в дебюте заболевания диарея Вульвит, Часто, иногда синехии Баланит, баланопостит Часто Гепатолиенальный с-м У 1/3 детей Тахикардия Характерна при интоксикации
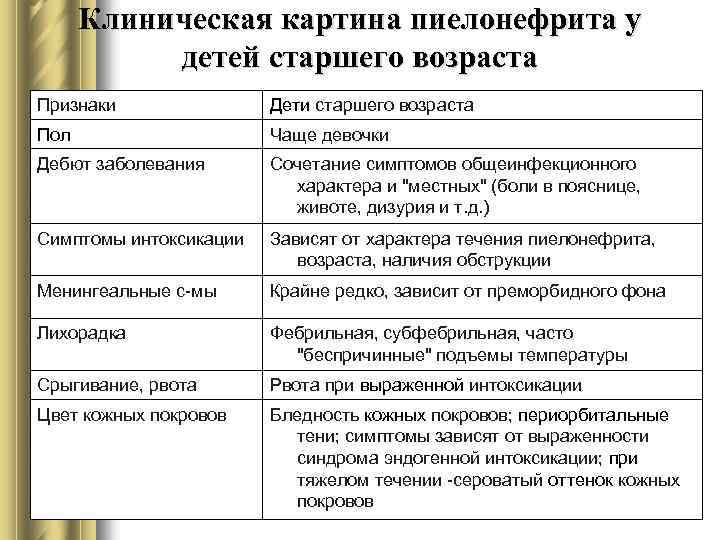
Клиническая картина пиелонефрита у детей старшего возраста Признаки Пол Дети старшего возраста l Чаще девочки Дебют заболевания Сочетание симптомов общеинфекционного характера и "местных" (боли в пояснице, животе, дизурия и т. д. ) Симптомы интоксикации Зависят от характера течения пиелонефрита, возраста, наличия обструкции Менингеальные с-мы Крайне редко, зависит от преморбидного фона Лихорадка Фебрильная, субфебрильная, часто "беспричинные" подъемы температуры Срыгивание, рвота Рвота при выраженной интоксикации Цвет кожных покровов Бледность кожных покровов; периорбитальные тени; симптомы зависят от выраженности синдрома эндогенной интоксикации; при тяжелом течении -сероватый оттенок кожных покровов

Клиническая картина пиелонефрита у детей старшего возраста Аппетит l Чаще снижен Масса тела Снижение массы тела при тяжелом течении пиелонефрита Боли в животе, поясничной области Боли в пояснице, околопупочной области иногда иррадиация по ходу мочеточников Нарушение мочеиспускания Учащенное, редкое мочеиспускание, неудержание мочи, безболезненное мочеиспускание Кишечный синдром Редко Вульвит, Нередко Баланит, баланопостит Редко Гепатолиенальный Редко Тахикардия Соответствует температурной реакции

Обязательные лабораторные исследования для выявления микробно-воспалительного процесса Диагностические процедуры Клинический анализ крови lпериод максимальной активности lпериод стихания lпериод ремиссии lпри интеркуррентных заболевания в начале и конце болезни Биохимический анализ крови (общий белок, белковые фракции, мочевина, фибриноген, СРБ) lпериод максимальной активности lпериод стихания lпериод ремиссии Кратность обследования l 1 раз в 6 -10 дней l 1 раз в 14 дней l 2 раза в год lоднократно 1 раз в 2 недели l 1 раз в 2 -4 недели l 1 раз в 6 -12 месяцев

Обязательные лабораторные исследования для выявления микробновоспалительного процесса Общий анализ мочи lпериод максим. активности l период стихания lпериод ремиссии lпри интеркуррентных забол. в начале и после болезни Количественные анализы мочи (по Нечипоренко, Амбурже) l период максим. активности lпериод стихания lпериод ремиссии l при интеркуррентных заболеваниях l 1 раз в 3 -5 дней l 1 раз в 7 -14 дней l 1 раз в 3 месяца в течение 1 года, далее 2 раза в год lоднократно lпри отсутствии выраженной лейкоцитурии 1 раз в 10 дней l 1 раз в месяц l 1 раз в 6 месяцев lоднократно

Обязательные лабораторные исследования для выявления микробно-воспалительного процесса Посев мочи на флору lдо назначения этиотропного лечения l через 5 дней от начала этиотропн. терапии lчерез 14 дней от начала этиотропн. терапии lв ремиссии Антибиотикограмма мочи l до назначения этиотропного лечения l период стихании l период ремиссии биохимические исследования мочи lпериод максимальной активности lпериод стихания lпериод ремиссии lоднократно, в первые часы заболевания lоднократно l 2 раза в год lоднократно lпри сохранении бактериурии lоднократно при метаболич. наруш. lпо показаниям

Дополнительные методы исследования 1. Исследование крови на содержание Р-белков, средних молекул. 2. При затяжном течении процесса, отсутствии эффекта от "традиционной" терапии, отягощенном семейном анамнезе, подозрении на микст-инфекцию проводятся исследования мочи на: -хламидии, микоплазмы, уреаплазмы- методы ПЦР; культуральные; цитологические; серологические; -грибы (на среду обогащения - Сабуро); -вирусы (методы ПЦР; серологические, вирусологические) -микобактерии туберкулеза (посев мочи; методы экспресс- Ds -ки) 3. Определение лизоцима в моче. 4. Исследование иммунного статуса (уровень секреторного Ig. A, состояние фагоцитоза) у детей с дисфункцией иммунитета

Обязательные лабораторные исследования для характеристики функционального состояния почек l Уровень креатинина, мочевины в крови; l Проба Зимницкого (у детей до 4 -5 лет «свободная» проба Зимницкого); - в период активности 1 раз в 1 месяц; - в период ремиссии 1 раз в 12 месяцев; l Клиренс эндогенного креатинина; l Исследование р. Н, титруемой кислотности, экскреции аммиака - в период активности, при стихании микробно-вослалительного процесса, далее - 1 раз в 6 месяцев. l Контроль диуреза l Ритм и объем спонтанных мочеиспусканий

Дополнительные лабораторные исследования для уточнения функционального состояния почек l Экскреция с мочой В-2 -микроглобулина; l Осмолярность мочи; l Ферменты мочи (мембраносвязанные, лизосомальные, митохондриальные); l Проба с хлористым аммонием; l Проба Зимницкого с сухоедением; l Проба с фуросемидом

Обязательные инструментальные исследования 1. Измерение артериального давления (в период макс. активности ежедневно, при стихании 1 раз в неделю, в ремиссии 1 раз в 36 месяцев). При наличии повышенного АДсуточное мониторное наблюдение за уровнем АД для подбора адекватной терапии.
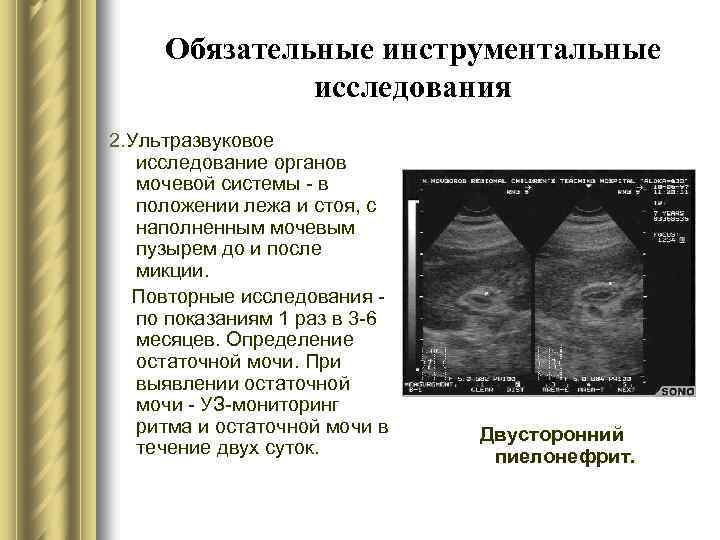
Обязательные инструментальные исследования 2. Ультразвуковое исследование органов мочевой системы - в положении лежа и стоя, с наполненным мочевым пузырем до и после микции. Повторные исследования по показаниям 1 раз в 3 -6 месяцев. Определение остаточной мочи. При выявлении остаточной мочи - УЗ-мониторинг ритма и остаточной мочи в течение двух суток. Двусторонний пиелонефрит.

Обязательные инструментальные исследования при микробно-воспалительных заболеваниях МС 3. Рентгено-контрастные исследования: l - Микционная цистография (при стихании микробно-воспалительного процесса или в период ремиссии); в последующем - по показаниям. l - Экскреторная урография (в период ремиссии). У детей раннего возраста - инфузионная урография. При пузырно-мочеточниковом рефлюксе (ПМР) или при подозрении на него, экскреторная урография проводится на фоне уретрального катетера.

Дополнительные инструментальные исследования l 1. УЗИ почечного кровотока с импульсной l l l l допплерометрией 2. Экскреторная урография с фуросемидовым гестом 3. Функциональные методы исследования мочевого пузыря (урофлуометрия, цистометрия) 4. Радионуклидные исследования 5. Цистоуретроскопия 6. Электроэнцефалография 7. Эхоэнцефалография 8. Компьютерная томография 9. Ядерно-магнитный резонанс

Консультации специалистов l уролога (детского хирурга) l гинеколога l невролога l оториноларинголога l стоматолога l окулиста; l физиотерапевта; l генетика; l андролога; l фтизиатра.

Общие лечебные мероприятия Режим- постельный, полупостельный l 2. Диетотерапия (в активную фазу Пн) -ограничение продуктов, содержащих избыток белка, экстрактивных веществ -ограничение продуктов с избытком Na l 1. При остром Пн / обострении Хр. Пн на 7 -10 дней молочнорастительная диета с умеренным ограничением белка (1, 52, 0 г/кг массы), соли (до 2 -3 г в сутки) - достаточное питье (на 50% > возрастной N) при отсутствии обструкции

Общие лечебные мероприятия l 3. Соблюдение режима «регулярных» мочеиспусканий (через 2 -3 часа в зависимости от возраста) l 4. Ежедневные гигиенические мероприятия (душ, ванна, обтирания) l 5. Лечебная физкультура (лежа, сидя), особенно при мышечной гипотонии

Антибактериальная терапия пиелонефрита l Длительность А/б терапии – до полного подавления активности возбудителя (При остром Пн / обострении Хр. Пн в стационаре а/б препараты назначаются непрерывно, не менее 3 недель со сменой препарата каждые 10 -14 дней) l Потенцируют действие а/б: лизоцим, препараты интерферона (виферон), фитотерапия (канефрон) l Парентеральный путь введения а/бпри тяжелом и среднетяжелом течении Пн l При стихании процессапероральный путь

Эмпирическая (стартовая) антибактериальная терапия пиелонефрита Пиелонефрит, активная фаза (парентеральное введение препаратов – в/в, в/м в течение 3 -7 дней с переходом на "ступенчатую" терапию) l "Защищенные " пенициллииы (аугментин, амоксиклав) l Цефалоспорииы 3 -4 поколения (цефотаксим, цефоперазон, цефтазидим, цефтриаксон, цефепим) l Аминогликозиды (гентамицин, нетромицин, амикацин)

Эмпирическая (стартовая) антибактериальная терапия пиелонефрита Период стихания активности (преимущественно пероральный путь введения) l "Защищенные " пенициллины(аугментин, амоксиклав) l Цефалоспорины 3 поколения (цефтибутен, цефиксим)

Эмпирическая а/б терапия тяжелых форм пиелонефрита l Защищенные пенициллины + аминогликозиды (АГ) l Цефалоспорины 3 -4 поколения + АГ l Карбапенемы l Пиперациллин/тазобактам l Тикарциллин/клавуланат l Фторхинолоны (по жизненным показаниям) l Гликопептиды (при подтвержденной стафилококковой или энтерококковой этиологии заболевания) + Цефалоспорины 3 -4 поколения l Ванкомицин + Амикацин

А/б терапия ПН в амбулаторных условиях Обострение хронического пиелонефрита, среднетяжелая и легкая формы Парентеральный или пероральный путь введения антибиотика. "Ступенчатая терапия" Непрерывное лечение в течение 3 недель со сменой антибиотика Полусинтетические пенициллины (ампициллин, ампиокс) "Защищенные" пенициллины (аугментин, амоксиклав, уназин) Цефалоспорины 3 поколения (цефотаксим, цефоперазон, цефтазидим, цефтриаксон) l Аминогликозиды в амбулаторной практике применять не следует!

Противорецидивная терапия ПН в амбулаторных условиях l В поликлинике под наблюдением нефролога и участкового педиатра после курса непрерывной антибактериальной терапии проводится противорецидивное лечение в течение 4 -6 недель в зависимости от характера пиелонефрита (обструктивный, необструктивный)

Показания к противорецидивной терапии. l 3 и более эпизодов ИМС в течение года, l при ПМР, l при НДМП, l при тяжелой аномалии ОМС

Противорецидивная терапия ПН в амбулаторных условиях l Фурагин 6 -8 мг/кг (полная доза) – 2 -3 недели, затем 1/2 -1/3 от максимальной лечебной дозы 2 -4 -8 недель. l Препараты налидиксовой кислоты (неграм, невиграмон), пипемидиновой кислоты (пимидель, палин, пипегал), производные 8 оксихинслина (нитроксолин, 5 -НОК) – по 10 дней каждого месяца в течение 3 -4 месяцев в возрастных дозировках. l Комплексный растительный препарат Канефрон Н – в возрастных дозировках 4 -8 недель.

Длительность курса l Если ремиссия <3 недель, профилактическая терапия проводится в течение года l Если ремиссия от 3 недель до 3 месяцев, противорецидивная терапия в течение 6 месяцев l Если ремиссия >3 месяцев, противорецидивная терапия не проводится

Антиоксидантная терапия l Через 3 – 5 дней от начала антибактериальной терапии – антиоксиданты на 3 – 4 недели: l Вит. Е - 1 -2 мг/кг в сутки l Бета – каротин (веторон) 1 капля на год жизни (максимально 9 капель в сутки) l Вит. С (если нет оксалурии) l Триовит, селцинк (препараты, содержащие селен), l Канефрон Н (золототысячник обладает антиоксидантным действием).

Показания к иммунокоррегирующей терапии при пиелонефрите у детей: l Дети раннего возраста, l Тяжелые варианты микробно-воспалительного процесса в почечной ткани (включая гнойные варианты) на фоне полиорганной недостаточности и пороков развития, l Затяжное течение уроренальной инфекции в послеоперационном периоде, l Длительное (более месяца) и рецидивирующее течение пиелонефрита у детей с дисфункцией иммунитета; l Дети, часто болеющие ОРВИ и ОРЗ; l при пиелонефрите, вызванном микст – инфекцией или «госпитальными» и полирезистентными штаммами (Pseudomonas, Proteus, Enterobacter, Citrobacter, Serratia, Hafnia).

Иммуномодулирующая терапия l Виферон – 1 (150 МЕ) детям до 7 лет по 1 свече 2 раза в день 7 – 10 дней, затем 2 – 3 раза в неделю 4 – 6 недель. l Виферон – 2 (500 МЕ) детям старше 7 лет по 1 свече 2 раза в день 7 – 10 дней, затем 2 – 3 раза в неделю 4 – 6 недель. l Реаферон - в/м 2 раза в сутки из расчета детям до года 200000 МЕ/кг, старше года 400000 МЕ/кг, но не более 2 млн. МЕ в сутки. Курс 5 -7 дней. l Лизоцим 5 мг/кг в сутки (не брлее 100 – 200 мг в сутки) 10 – 20 дней. l Ликопид 1 мг(1 табл) 1 раз в день 10 дней. l Иммунал 3 раза в день в течении 4 недель. От 1 года до 6 лет – 15 – 30 капель разовая, старше 7 лет – 30 -40 капель разовая.

При длительной и повторной антибактериальной терапии необходимо проводить коррекцию дисбиоза кишечника (линекс, бифиформ)

Линекс.

Бифиформ.

Фитотерапия Действиепротивовоспалительное, антисептическое, диуретическое l Брусничный лист, брусника, василек полевой, клевер пашенный, клюква болотная, крапива двудомная, липа, подорожник большой, солодка, спорыш, хвощ полевой

Фитотерапия Действие- диуретическое, нормализующее обмен l Арбуз, кукуруза, петрушка, пырей, рябина, сосна, стальник полевой, татарник колючий, толокнянка, туя западная, фиалка трехцветная, черника

Фитотерапия Действиепротивовоспалительное, противогрибковое, гипотензивное, нормализующее обмен l Чеснок посевной l Хмель обыкновенный “ Три оружия есть у врача: слово, растение и нож” Авиценна

Канефрон Н: показания к применению • Комплексная терапия хронических инфекций мочевого пузыря (цистита) и почек (пиелонефрита) • При неинфекционных хронических воспалениях почек (гломерулонефрит, интерстициальный нефрит) • БЕЗРЕЦЕПТУРНЫЙ ОТПУСК В качестве средства, препятствующего образованию мочевых камней (также после удаления мочевых камней • Дисметаболические нефропатии • Ацетонемический синдром
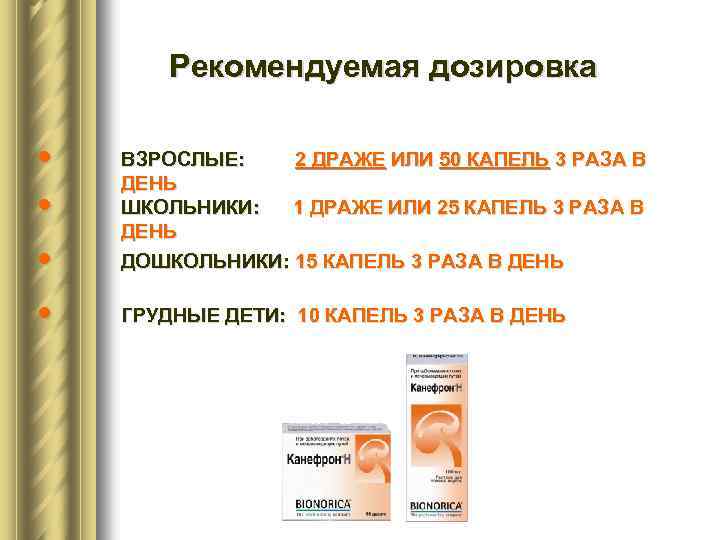
Рекомендуемая дозировка • • ВЗРОСЛЫЕ: 2 ДРАЖЕ ИЛИ 50 КАПЕЛЬ 3 РАЗА В ДЕНЬ ШКОЛЬНИКИ: 1 ДРАЖЕ ИЛИ 25 КАПЕЛЬ 3 РАЗА В ДЕНЬ ДОШКОЛЬНИКИ: 15 КАПЕЛЬ 3 РАЗА В ДЕНЬ ГРУДНЫЕ ДЕТИ: 10 КАПЕЛЬ 3 РАЗА В ДЕНЬ

Диспансеризация детей, перенесших пиелонефрит. Длительность наблюдения: l С острым первичным ПН – 5 лет l С хроническим ПН – до передачи во взрослую поликлинику

Диета: l Стол № 5 l Мясо l На ночь – каши, овощи l Перед сном молочно-кислые продукты l Овощи в виде гарнира, салатов, винегретов: картофель , капуста (все виды) , кабачки , баклажаны, морковь, репа, тыква, дыни, арбуз (корки сушить) l Фрукты: сладкие яблоки, груши l Ягоды: брусника, клюква, морошка. l Пить не концентрированные не кислые соки, морсы, компоты из свежих или сухофруктов

Контрастная диета 1 -2 раза в месяц: 7 дней диета с преобладанием продуктов, обуславливающих кислую реакцию (мясо), затем с преобладанием продуктов, обуславливающих щелочную реакцию (овощи)

Физическая нагрузка – ЛФК на 1 год. Если ребенок перенес острый первичный пиелонефрит, то через 1 год наблюдения назначается подготовительная группа на всю диспансеризацию, а к ее концу – основная.

Динамическое наблюдение: Частота осмотра нефрологом: l Обострение – 1 раз в 10 дней l Ремиссия на фоне лечения: 1 раз в месяц l Ремиссия после окончания лечения первые 3 года – 1 раз в 3 месяца l Ремиссия в последующие годы до возраста 15 лет – 1 -2 раза в год, затем наблюдение передается терапевтам

Клинико-лабораторные исследования: l Биохимический анализ мочи – 1 раз в 3 -6 месяцев l Общий анализ мочи – не реже 1 раза в 1 месяц и на фоне ОРВИ l УЗИ почек – 1 раз в 6 месяцев l По показаниям – проведение цистоскопии, цистографии и

Фитотерапия. Назначается на 2 недели каждого месяца за 15 -20 минут до еды. Лучше использовать не смеси трав, а 1 траву.

Показания к санаторнокурортному лечению. l Период стихания острого пиелонефрита (через 3 месяца от начала активности заболевания). l Первичный пиелонефрит в период ремиссии без нарушения функции почек и артериальной гипертензии. l Вторичный пиелонефрит в период ремиссии без нарушения функции почек и артериальной гипертензии.
3. Инфекционно-воспалит.заболевания МВС.PPT