Инфекции передаваемые чес.ppt
- Количество слайдов: 190
 Инфекции передаваемые половым путем
Инфекции передаваемые половым путем
 Гонорея § Инфекционное заболевание его называют еще триппер, перелой, вызываемое гонококком. § Нейссер - ученый, открывший в 1879 г. этого возбудителя, говорил: "Я, не колеблясь, заявляю, что по своим последствиям гонорея есть болезнь несравненно более опасная, чем сифилис".
Гонорея § Инфекционное заболевание его называют еще триппер, перелой, вызываемое гонококком. § Нейссер - ученый, открывший в 1879 г. этого возбудителя, говорил: "Я, не колеблясь, заявляю, что по своим последствиям гонорея есть болезнь несравненно более опасная, чем сифилис".
 Классификация § Гонорея нижних отделов мочеполового тракта без осложнений § Гонорея нижних отделов мочеполового тракта с осложнениями § Гонорея верхних отделов мочеполового тракта и органов малого таза § Гонорея других органов
Классификация § Гонорея нижних отделов мочеполового тракта без осложнений § Гонорея нижних отделов мочеполового тракта с осложнениями § Гонорея верхних отделов мочеполового тракта и органов малого таза § Гонорея других органов
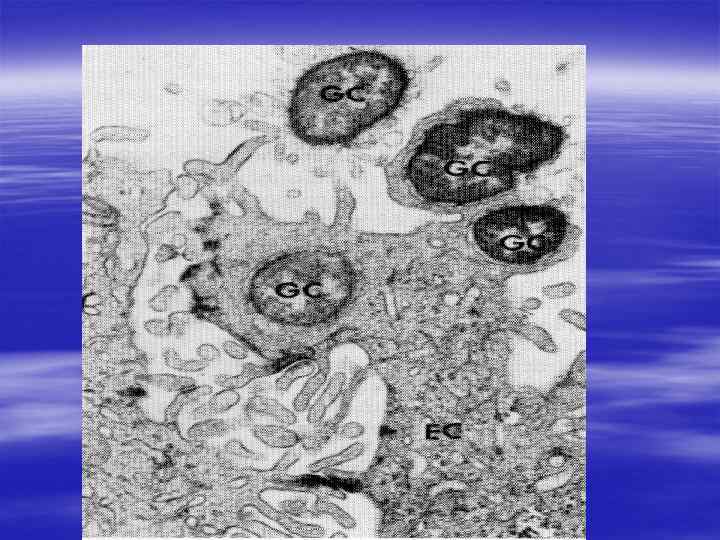
 Возбудитель гонореи - диплококк Neisseria gonorrhoeae. § Характерная, используемая как важный критерий диагностики форма гонококка - диплококк (парный кокк) связана с особенностями деления гонококка. Диплококк сравнивают с кофейными зёрнами или почками, обращёнными вогнутыми сторонами друг к другу.
Возбудитель гонореи - диплококк Neisseria gonorrhoeae. § Характерная, используемая как важный критерий диагностики форма гонококка - диплококк (парный кокк) связана с особенностями деления гонококка. Диплококк сравнивают с кофейными зёрнами или почками, обращёнными вогнутыми сторонами друг к другу.
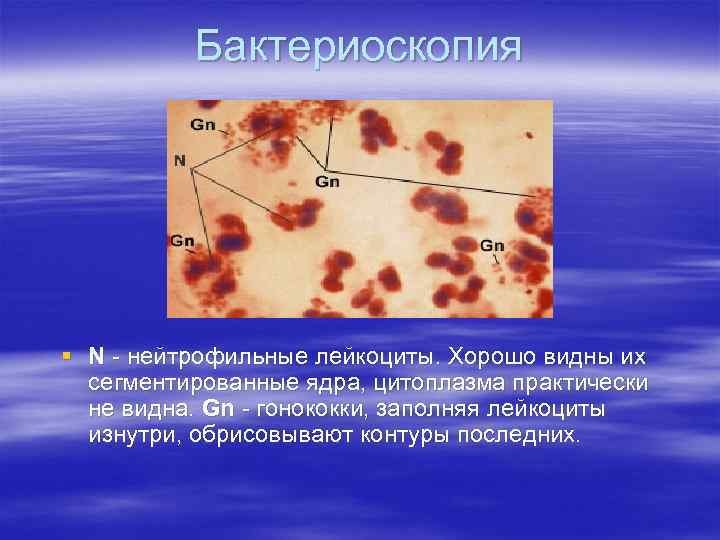 Бактериоскопия § N - нейтрофильные лейкоциты. Хорошо видны их сегментированные ядра, цитоплазма практически не видна. Gn - гонококки, заполняя лейкоциты изнутри, обрисовывают контуры последних.
Бактериоскопия § N - нейтрофильные лейкоциты. Хорошо видны их сегментированные ядра, цитоплазма практически не видна. Gn - гонококки, заполняя лейкоциты изнутри, обрисовывают контуры последних.
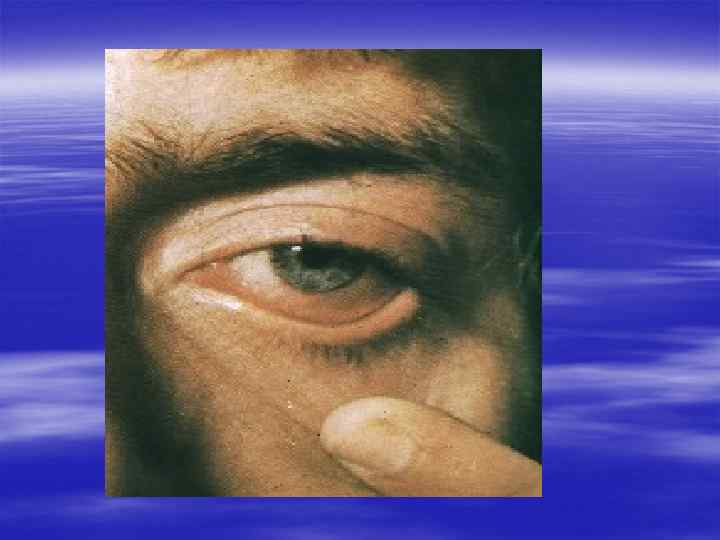
 Пути заражения § Заражение происходит при различных формах половых контактов § Ребенок может заразиться от матери прохождении через родовые пути. При этом у него поражается слизистая глаза, а у девочек также и половые органы. Слепота новорожденных в 56 % случаев вызвана гонореей. Гонококки могут быть занесены в половые органы девочек также загрязненными руками матери, полотенцем, губкой, постельным бельем и т. п.
Пути заражения § Заражение происходит при различных формах половых контактов § Ребенок может заразиться от матери прохождении через родовые пути. При этом у него поражается слизистая глаза, а у девочек также и половые органы. Слепота новорожденных в 56 % случаев вызвана гонореей. Гонококки могут быть занесены в половые органы девочек также загрязненными руками матери, полотенцем, губкой, постельным бельем и т. п.
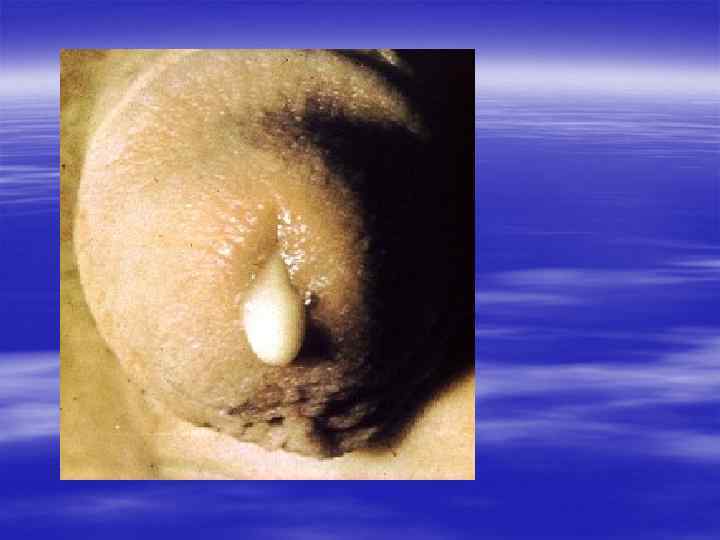
 Симптомы и течение. § Гонорея поражает мочеполовые органы, прямую кишку, слизистую оболочку глаз, полости рта и глотки, иногда суставы. § У мужчин обычно через 3 -5 дней после заражения появляются обильные гнойные, слизисто-гнойные выделения, сопровождающиеся зудом, болью или резью при мочеиспускании. Выделения или самопроизвольны, или появляются при надавливании на головку полового члена. § На нижнем белье остаются желто-зеленые пятна. Губки мочеиспускательного канала становятся воспаленными, отечными, слегка болезненными.
Симптомы и течение. § Гонорея поражает мочеполовые органы, прямую кишку, слизистую оболочку глаз, полости рта и глотки, иногда суставы. § У мужчин обычно через 3 -5 дней после заражения появляются обильные гнойные, слизисто-гнойные выделения, сопровождающиеся зудом, болью или резью при мочеиспускании. Выделения или самопроизвольны, или появляются при надавливании на головку полового члена. § На нижнем белье остаются желто-зеленые пятна. Губки мочеиспускательного канала становятся воспаленными, отечными, слегка болезненными.
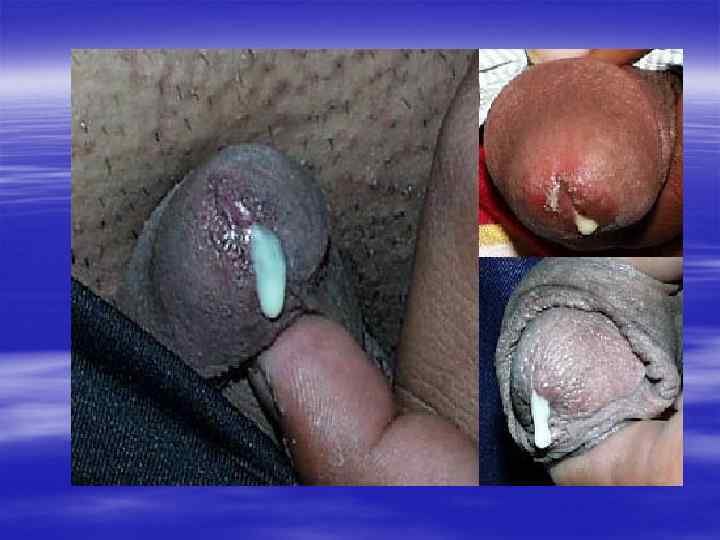
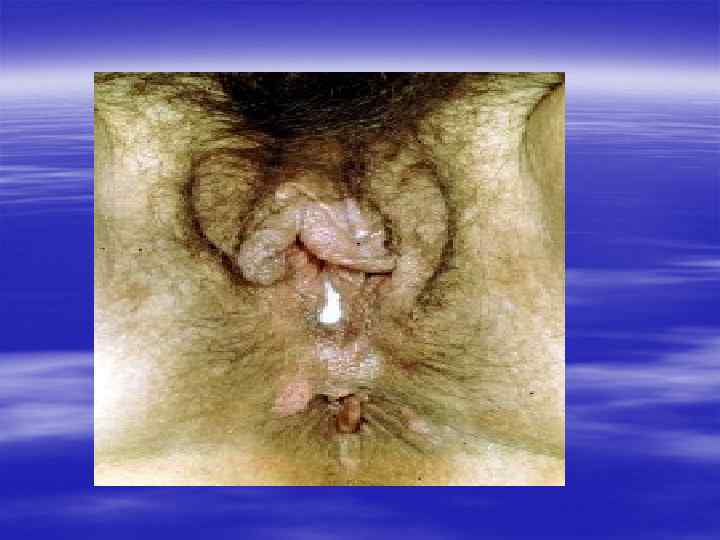
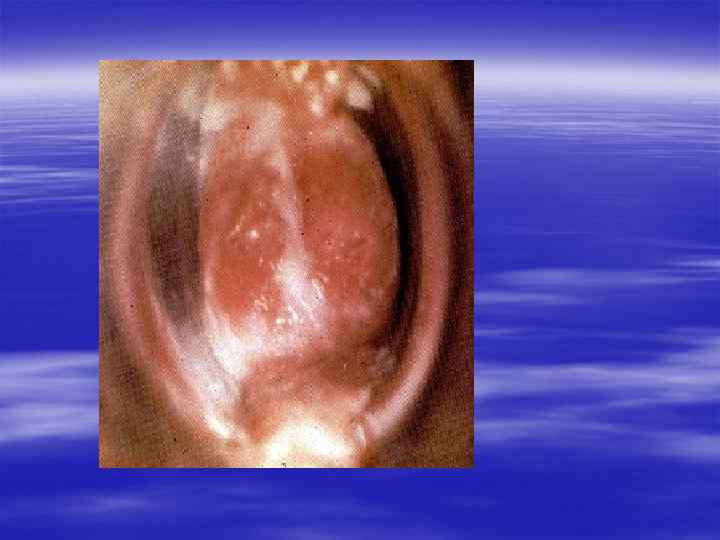
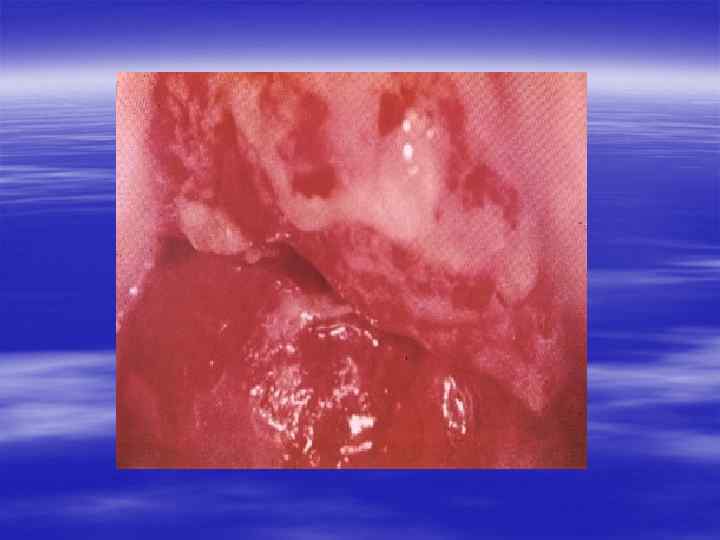
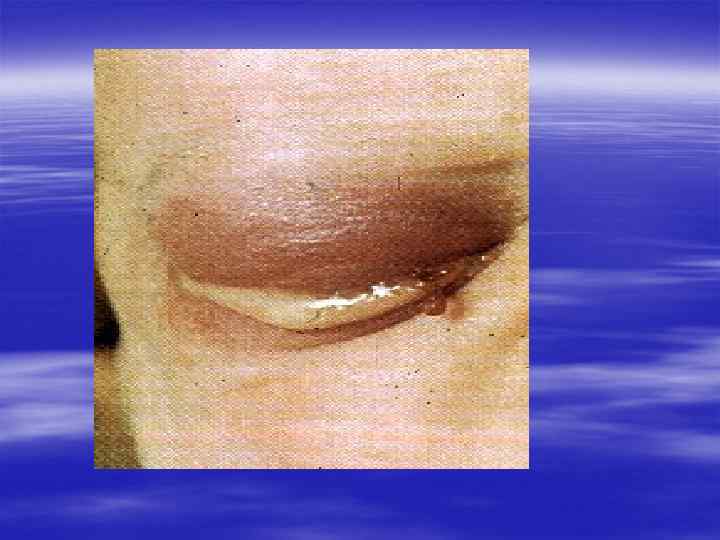
 § Если заболевание не лечить, то процесс распространяется на весь канал, простату, семенные пузырьки, яички. Появляется болезненное, частое, затрудненное мочеиспускание. § Может повыситься температура, возникнуть озноб, боль при дефекации. Тяжелым осложнением гонореи, нередко приводящим к бесплодию, является поражение яичка. Обычно появляются его припухлость, резкая болезненность, оно увеличивается в размерах. § После гонорейного воспаления придатка яичка (эпидидимита) нарушается образование сперматозоидов и при двустороннем процессе резко падает возможность к оплодотворению.
§ Если заболевание не лечить, то процесс распространяется на весь канал, простату, семенные пузырьки, яички. Появляется болезненное, частое, затрудненное мочеиспускание. § Может повыситься температура, возникнуть озноб, боль при дефекации. Тяжелым осложнением гонореи, нередко приводящим к бесплодию, является поражение яичка. Обычно появляются его припухлость, резкая болезненность, оно увеличивается в размерах. § После гонорейного воспаления придатка яичка (эпидидимита) нарушается образование сперматозоидов и при двустороннем процессе резко падает возможность к оплодотворению.
 Методы диагностики § § § Бактерископия (окраска по Граму) Культуральный метод ПЦР
Методы диагностики § § § Бактерископия (окраска по Граму) Культуральный метод ПЦР
 Ведение половых партнеров § Обязательному обследованию и, при необходимости лечению, подлежат все партнеры, находившиеся в половом контакте с больным
Ведение половых партнеров § Обязательному обследованию и, при необходимости лечению, подлежат все партнеры, находившиеся в половом контакте с больным

 Лечение § Неосложненные формы – антибиотикотерапия, § Осложненные формы – антибиотикотерапия и иммунотерапия.
Лечение § Неосложненные формы – антибиотикотерапия, § Осложненные формы – антибиотикотерапия и иммунотерапия.
 Контроль после лечения § Провокация через 10 дней после лечения, § трехкратный забор мазков и культуральное исследование
Контроль после лечения § Провокация через 10 дней после лечения, § трехкратный забор мазков и культуральное исследование
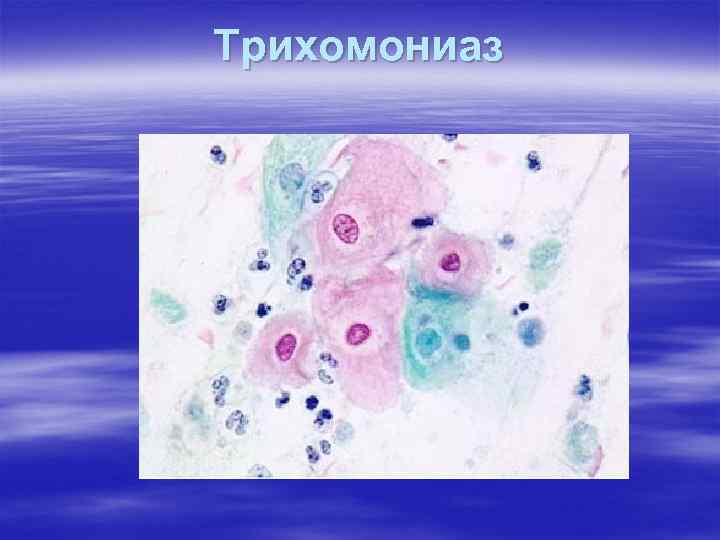 Трихомониаз
Трихомониаз
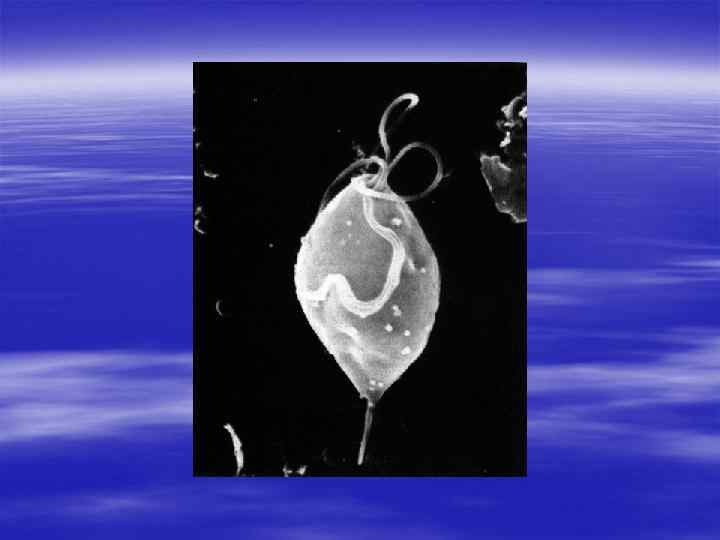
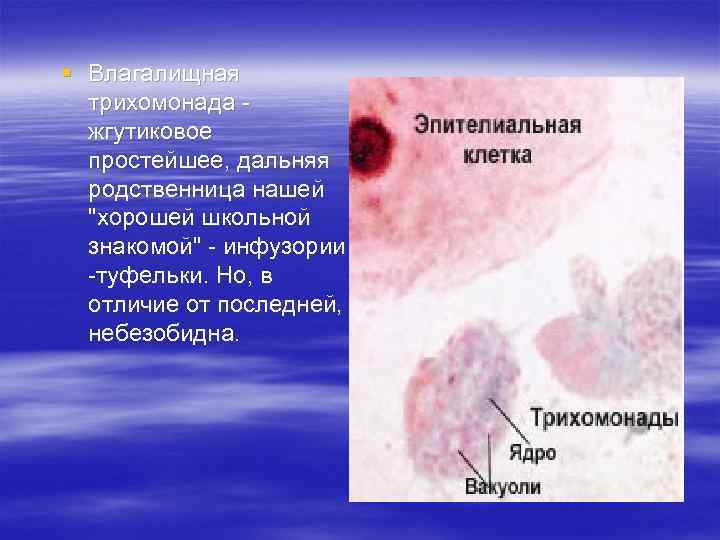 § Влагалищная трихомонада - жгутиковое простейшее, дальняя родственница нашей "хорошей школьной знакомой" - инфузории -туфельки. Но, в отличие от последней, небезобидна.
§ Влагалищная трихомонада - жгутиковое простейшее, дальняя родственница нашей "хорошей школьной знакомой" - инфузории -туфельки. Но, в отличие от последней, небезобидна.
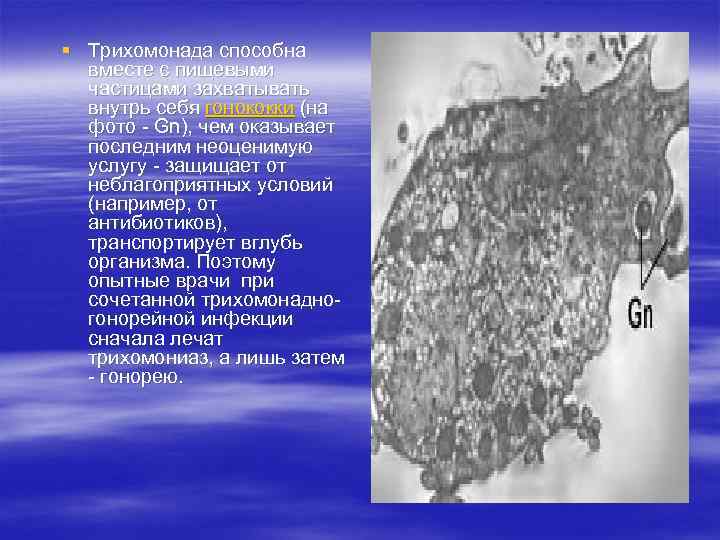 § Трихомонада способна вместе с пищевыми частицами захватывать внутрь себя гонококки (на фото - Gn), чем оказывает последним неоценимую услугу - защищает от неблагоприятных условий (например, от антибиотиков), транспортирует вглубь организма. Поэтому опытные врачи при сочетанной трихомонадногонорейной инфекции сначала лечат трихомониаз, а лишь затем - гонорею.
§ Трихомонада способна вместе с пищевыми частицами захватывать внутрь себя гонококки (на фото - Gn), чем оказывает последним неоценимую услугу - защищает от неблагоприятных условий (например, от антибиотиков), транспортирует вглубь организма. Поэтому опытные врачи при сочетанной трихомонадногонорейной инфекции сначала лечат трихомониаз, а лишь затем - гонорею.
 Классификация § Урогенитальный трихомониаз (неосложненный) § Урогенитальный трихомониаз с осложнениями
Классификация § Урогенитальный трихомониаз (неосложненный) § Урогенитальный трихомониаз с осложнениями
 Пути заражения § Половой § Бытовой (дети)
Пути заражения § Половой § Бытовой (дети)




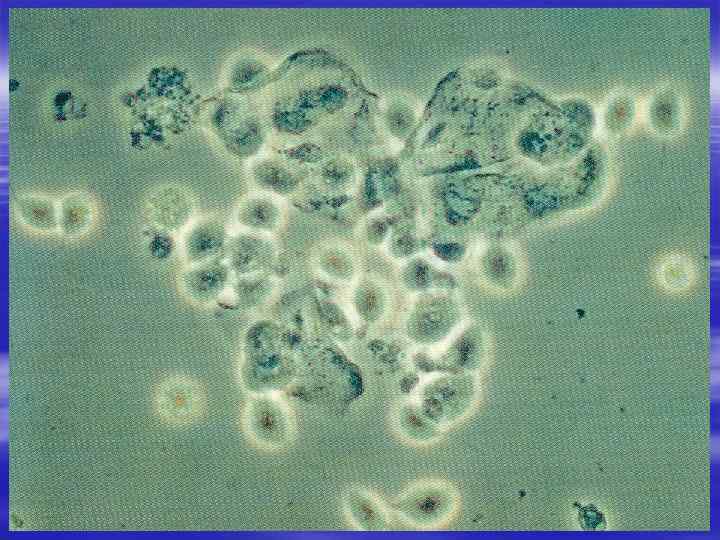
 Методы диагностики § § Бактерископия Нативный препарат Культуральный метод ПЦР
Методы диагностики § § Бактерископия Нативный препарат Культуральный метод ПЦР
 Лечение § Неосложненный трихомониаз Орнидазол 1, 5 г однократно или § Тинидазол 2, 0 однократно § Осложненный орнидазол 500 мг 2 р – 10 дней § Или метронидазол 500 мг 4 р – 7 дней
Лечение § Неосложненный трихомониаз Орнидазол 1, 5 г однократно или § Тинидазол 2, 0 однократно § Осложненный орнидазол 500 мг 2 р – 10 дней § Или метронидазол 500 мг 4 р – 7 дней
 Ведение половых партнеров § Одновременное лечение является обязательным § После лечения проводят контроль излеченности
Ведение половых партнеров § Одновременное лечение является обязательным § После лечения проводят контроль излеченности
 Урогенитальный хламидиоз § Этиология и эпидемиология инфекций, вызванных Chlamydia trachomatis § Патогенные для человека Chlamydia trachomatis включают возбудителей венерической лимфогранулемы - серотипы: L-1, L-2, L-3; гиперэндемической трахомы – серотипы А, В, Ва, и С; урогенитального хламидиоза и конъюнктивита с включениями у взрослых и новорожденных – серотипы B, D, E, F, G, H, I, J, K. § По данным ВОЗ ежегодно в мире регистрируется не менее 80 млн. случаев урогенитального хламидиоза. Заражение происходит половым путем. Конъюнктивит у взрослых развивается при заносе инфекции руками. Инфицирование новорожденных происходит при прохождении родовых путей в случае заболевания у матери.
Урогенитальный хламидиоз § Этиология и эпидемиология инфекций, вызванных Chlamydia trachomatis § Патогенные для человека Chlamydia trachomatis включают возбудителей венерической лимфогранулемы - серотипы: L-1, L-2, L-3; гиперэндемической трахомы – серотипы А, В, Ва, и С; урогенитального хламидиоза и конъюнктивита с включениями у взрослых и новорожденных – серотипы B, D, E, F, G, H, I, J, K. § По данным ВОЗ ежегодно в мире регистрируется не менее 80 млн. случаев урогенитального хламидиоза. Заражение происходит половым путем. Конъюнктивит у взрослых развивается при заносе инфекции руками. Инфицирование новорожденных происходит при прохождении родовых путей в случае заболевания у матери.
 Урогенитальный хламидиоз § Нижних отделов мочеполовых органов неосложненный § верхних отделов мочеполовых органов и органов малого таза § другой локализации
Урогенитальный хламидиоз § Нижних отделов мочеполовых органов неосложненный § верхних отделов мочеполовых органов и органов малого таза § другой локализации

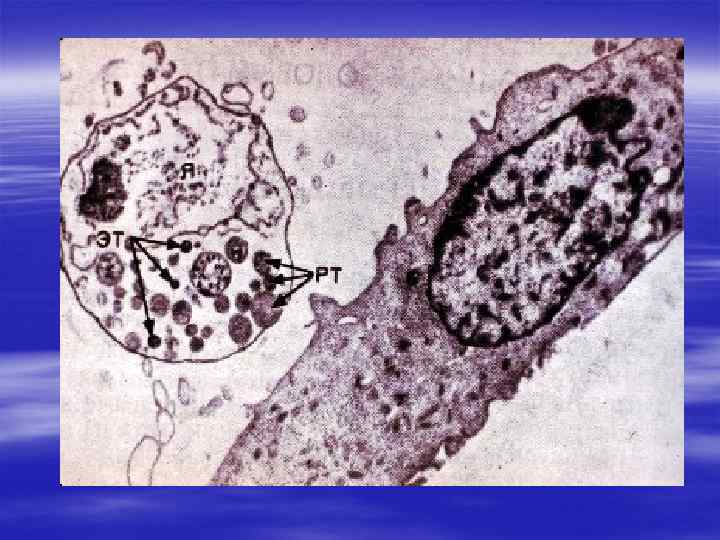
 § Хламидии – это облигатные внутриклеточные паразиты с уникальным циклом развития, включающим две различные по морфологии и биологическим свойствам формы существования, которые обозначаются как элементарные и ретикулярные тельца. Элементарное тельце – инфекционная форма возбудителя, адаптированная к внеклеточному существованию. Ретикулярное тельце – форма внутриклеточного существования паразита микроорганизмов. Деление ретикулярных телец и трансформация их в элементарные тельца приводит к образованию в эпителиальных клетках включений, содержащих сотни и тысячи элементарных телец.
§ Хламидии – это облигатные внутриклеточные паразиты с уникальным циклом развития, включающим две различные по морфологии и биологическим свойствам формы существования, которые обозначаются как элементарные и ретикулярные тельца. Элементарное тельце – инфекционная форма возбудителя, адаптированная к внеклеточному существованию. Ретикулярное тельце – форма внутриклеточного существования паразита микроорганизмов. Деление ретикулярных телец и трансформация их в элементарные тельца приводит к образованию в эпителиальных клетках включений, содержащих сотни и тысячи элементарных телец.
 § Гибель клеток и повреждение тканей сопровождаются воспалительной реакцией. Большую роль в патогенезе хламидийной инфекции играет иммуннопатологический процесс, связанный со специфическим белком теплового шока хламидий (HSP 60). Антитела к HSP 60 выявляются у больных с трубным бесплодием, внематочной беременностью и синдромом Фитц-Хью-Куртиса. Второй белок – МОМР, поверхностный белок, играющий роль в процессе прикрепления хламидий к эпителиальной клетке и проникновения в нее. Наибольшее значение в очищении организма от хламидий имеют клеточно-опосредованные механизмы иммунитета (Th-1 CD 4 лимфоциты, СD 8 - цитотоксические лимфоциты приводят к лизису инфицированных хламидиями клеток. )
§ Гибель клеток и повреждение тканей сопровождаются воспалительной реакцией. Большую роль в патогенезе хламидийной инфекции играет иммуннопатологический процесс, связанный со специфическим белком теплового шока хламидий (HSP 60). Антитела к HSP 60 выявляются у больных с трубным бесплодием, внематочной беременностью и синдромом Фитц-Хью-Куртиса. Второй белок – МОМР, поверхностный белок, играющий роль в процессе прикрепления хламидий к эпителиальной клетке и проникновения в нее. Наибольшее значение в очищении организма от хламидий имеют клеточно-опосредованные механизмы иммунитета (Th-1 CD 4 лимфоциты, СD 8 - цитотоксические лимфоциты приводят к лизису инфицированных хламидиями клеток. )
 Возбудитель Chlamydia trachomatis § Хламидии имеют вид мелких грамотрицательных кокков. Это внутриклеточные паразиты с уникальным циклом развития, включающим две различные по строению и биологическим свойствам формы существования, которые обозначены как элементарные и ретикулярные тельца.
Возбудитель Chlamydia trachomatis § Хламидии имеют вид мелких грамотрицательных кокков. Это внутриклеточные паразиты с уникальным циклом развития, включающим две различные по строению и биологическим свойствам формы существования, которые обозначены как элементарные и ретикулярные тельца.
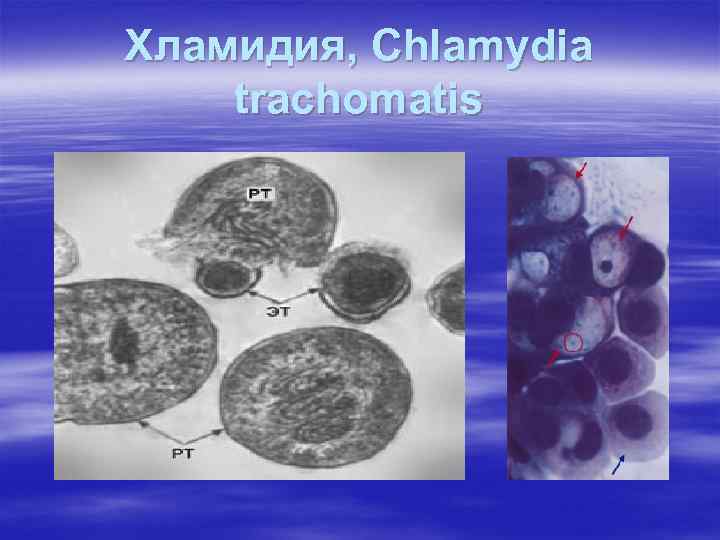 Хламидия, Chlamydia trachomatis
Хламидия, Chlamydia trachomatis
 § Особенностью хламидий является то, что они развиваются только в эпителии особого типа, т. н. призматическим, поэтому поражаются органы, покрытые этим эпителием. Chlamydia pneumonia и Chlamydia psittaci, поражая эпителий дыхательных путей, прежде всего бронхов, вызывают хронические, реже острые, бронхиты и пневмонии ("воспаление лёгких"). § Chlamydia trachomatis же, повреждая слизистую оболочку уретры, канала шейки матки, маточных труб приводит не только к острым воспалительным процессам, но и к хронизации с последующими осложнениями, наиболее грозным из которых является бесплодие.
§ Особенностью хламидий является то, что они развиваются только в эпителии особого типа, т. н. призматическим, поэтому поражаются органы, покрытые этим эпителием. Chlamydia pneumonia и Chlamydia psittaci, поражая эпителий дыхательных путей, прежде всего бронхов, вызывают хронические, реже острые, бронхиты и пневмонии ("воспаление лёгких"). § Chlamydia trachomatis же, повреждая слизистую оболочку уретры, канала шейки матки, маточных труб приводит не только к острым воспалительным процессам, но и к хронизации с последующими осложнениями, наиболее грозным из которых является бесплодие.
 § Коварство хламидийной инфекции состоит в том, что у 3 из 4 женщин она протекает стёрто или вовсе незаметно. Вдвойне это опасно тем, что при беременности хламидии повреждают многие системы формирующегося плода, а при инфицировании в родах резко повышают угрозу пневмонии и коньюнктивита у новорождённых.
§ Коварство хламидийной инфекции состоит в том, что у 3 из 4 женщин она протекает стёрто или вовсе незаметно. Вдвойне это опасно тем, что при беременности хламидии повреждают многие системы формирующегося плода, а при инфицировании в родах резко повышают угрозу пневмонии и коньюнктивита у новорождённых.

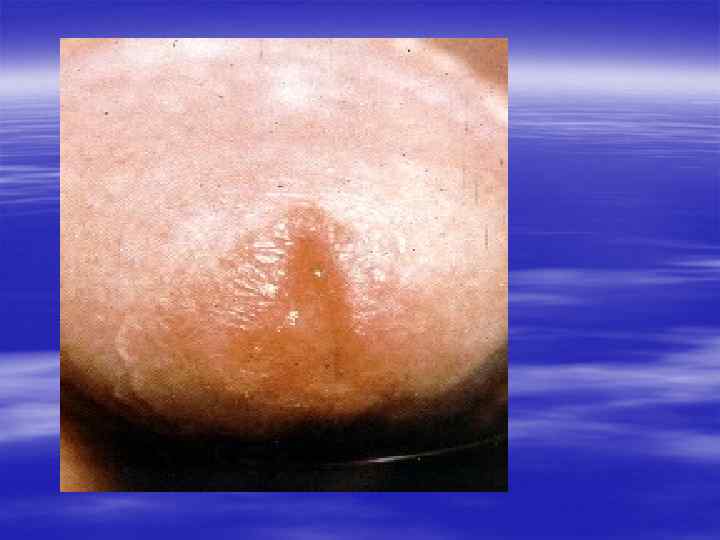
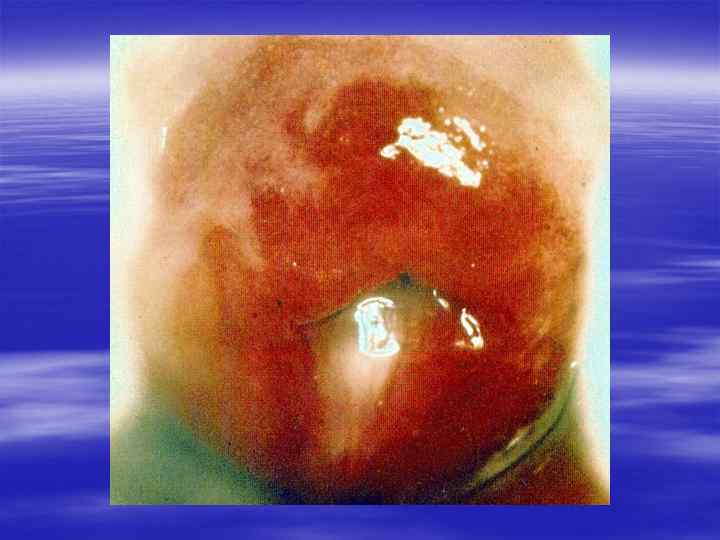



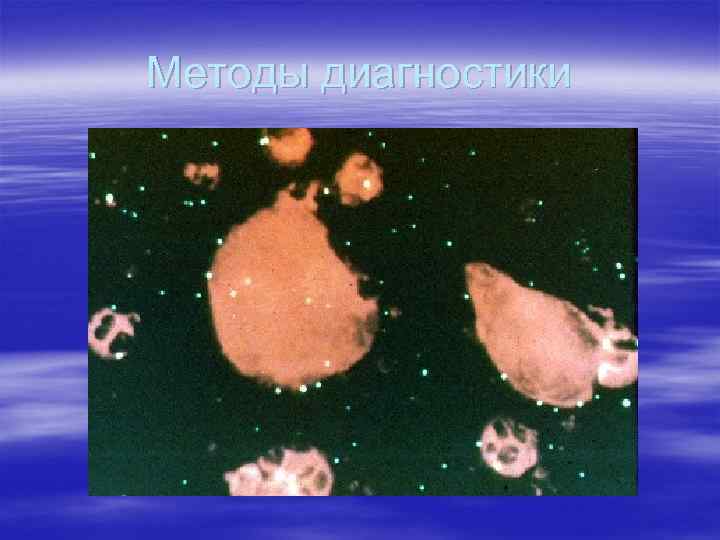 Методы диагностики
Методы диагностики

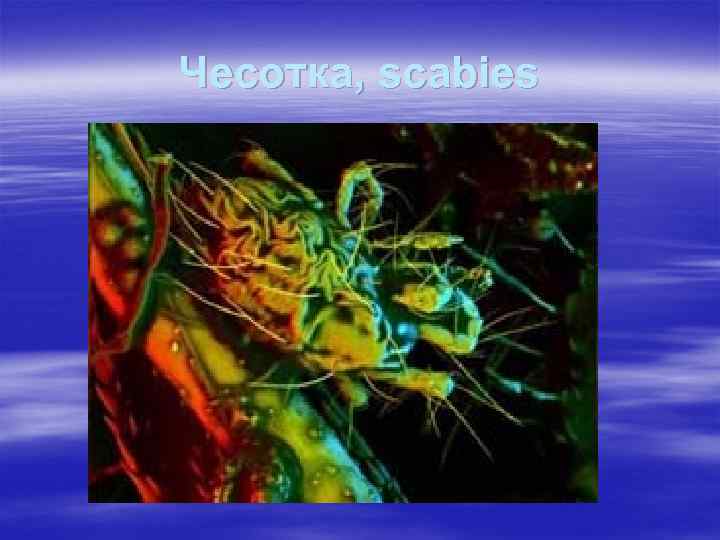 Чесотка, scabies
Чесотка, scabies
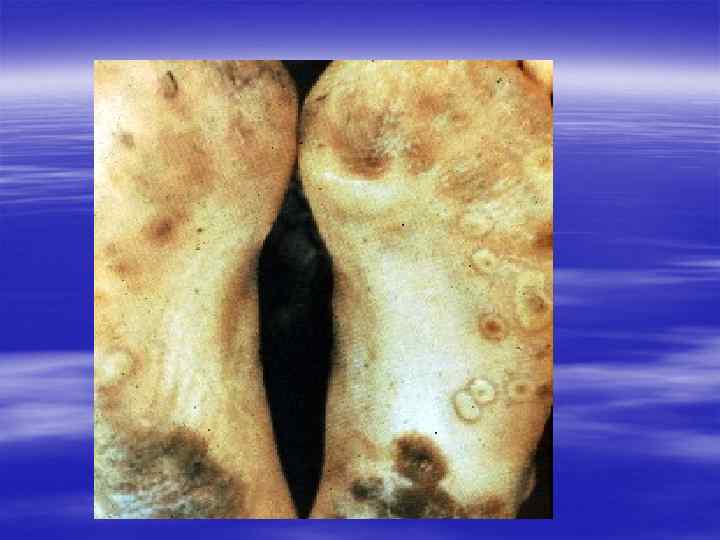
 Чесотка, scabies § Чесоточный зудень Sarcoptes scabiei часто передаётся при непосредственных (в т. ч. сексуальных) контактах, вызывая характерные поражения. Нередко в процесс вовлекаются кожные покровы живота, бёдер, рук. Инкубационный период длится 2 - 4 недели, при повторном заражении может сокращаться до 1 суток. По истечении этого срока больной начинает испытывать сильнейший зуд, усиливающийся в ночное время.
Чесотка, scabies § Чесоточный зудень Sarcoptes scabiei часто передаётся при непосредственных (в т. ч. сексуальных) контактах, вызывая характерные поражения. Нередко в процесс вовлекаются кожные покровы живота, бёдер, рук. Инкубационный период длится 2 - 4 недели, при повторном заражении может сокращаться до 1 суток. По истечении этого срока больной начинает испытывать сильнейший зуд, усиливающийся в ночное время.
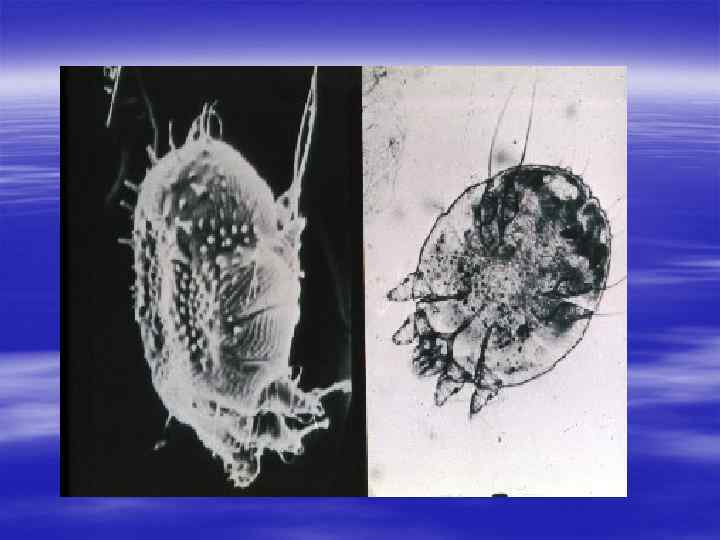
 § Чесоточные клещи имеют овальную черепахообразную форму. Длина самки 0, 3 - 0, 4 мкм, размеры самца меньше (0, 18 - 0, 27 мкм). Ротовые придатки клеща несколько выступают кпереди. По бокам находятся две пары передних ножек, снабжённых присосками. Две пары задних ножек располагаются на брюшной поверхности. У самок они снабжены длинными щетинками, а у самца на четвёртой паре ножек имеются присоски.
§ Чесоточные клещи имеют овальную черепахообразную форму. Длина самки 0, 3 - 0, 4 мкм, размеры самца меньше (0, 18 - 0, 27 мкм). Ротовые придатки клеща несколько выступают кпереди. По бокам находятся две пары передних ножек, снабжённых присосками. Две пары задних ножек располагаются на брюшной поверхности. У самок они снабжены длинными щетинками, а у самца на четвёртой паре ножек имеются присоски.
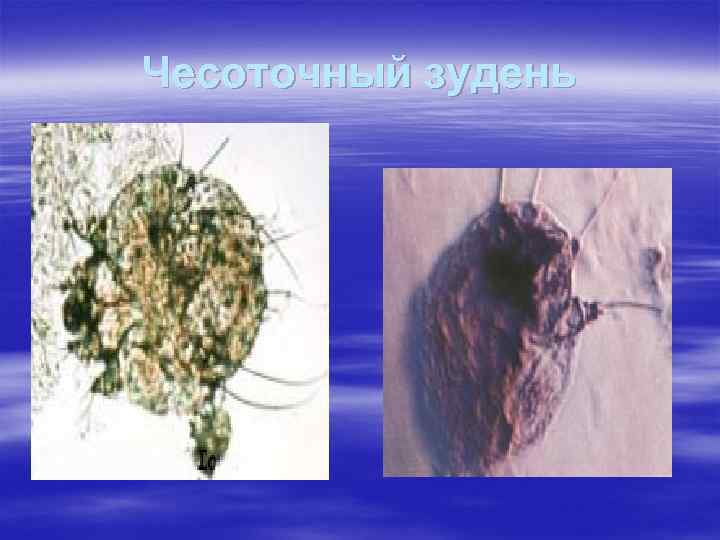 Чесоточный зудень
Чесоточный зудень
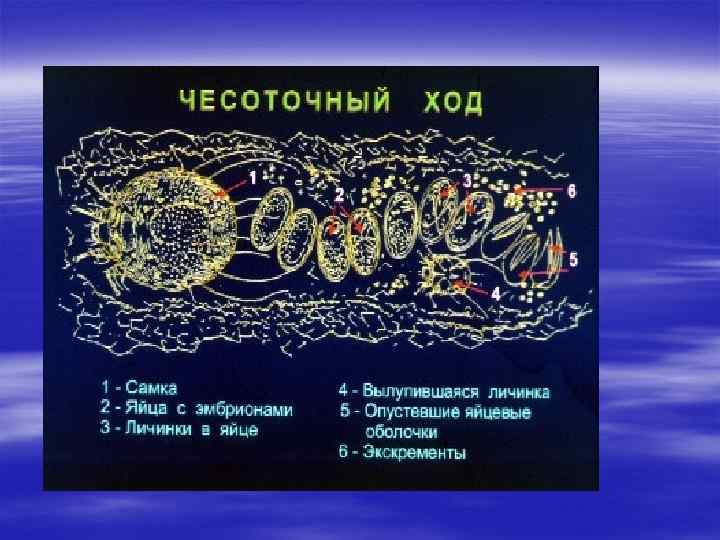
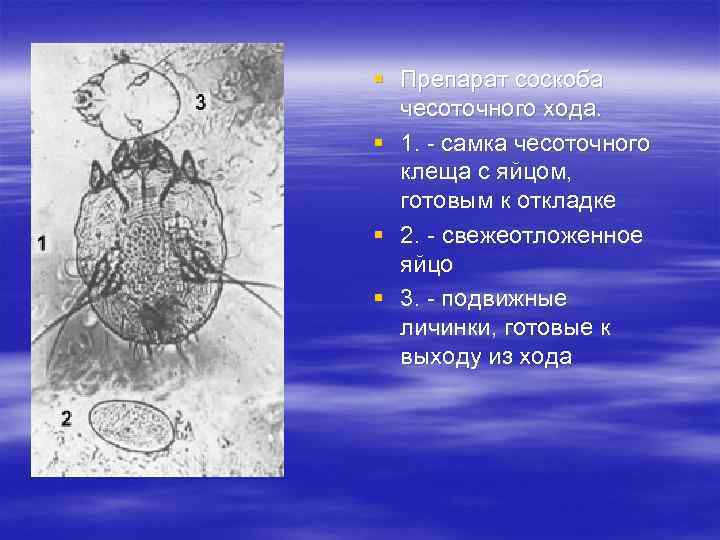 § Препарат соскоба чесоточного хода. § 1. - самка чесоточного клеща с яйцом, готовым к откладке § 2. - свежеотложенное яйцо § 3. - подвижные личинки, готовые к выходу из хода
§ Препарат соскоба чесоточного хода. § 1. - самка чесоточного клеща с яйцом, готовым к откладке § 2. - свежеотложенное яйцо § 3. - подвижные личинки, готовые к выходу из хода
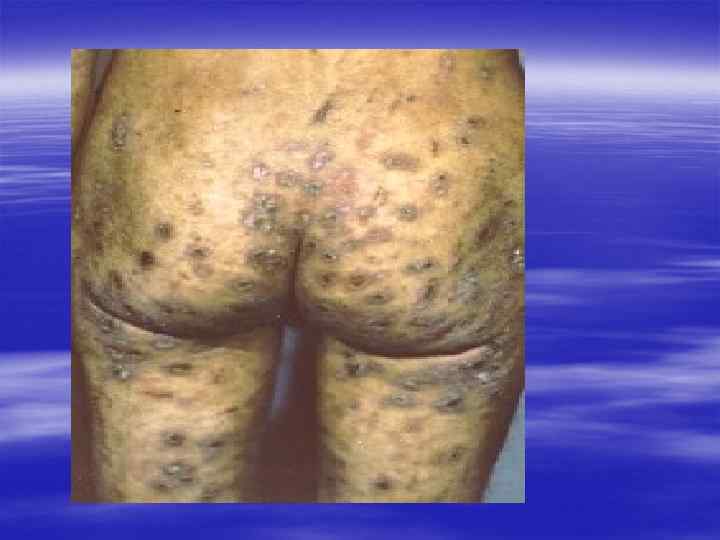
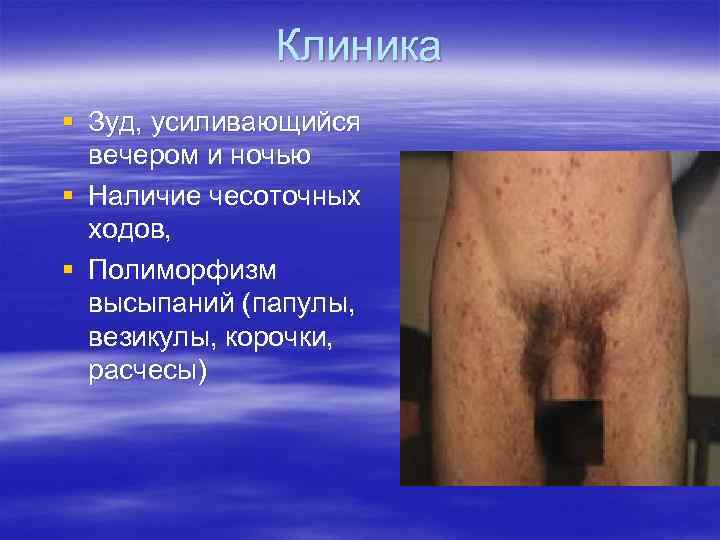 Клиника § Зуд, усиливающийся вечером и ночью § Наличие чесоточных ходов, § Полиморфизм высыпаний (папулы, везикулы, корочки, расчесы)
Клиника § Зуд, усиливающийся вечером и ночью § Наличие чесоточных ходов, § Полиморфизм высыпаний (папулы, везикулы, корочки, расчесы)
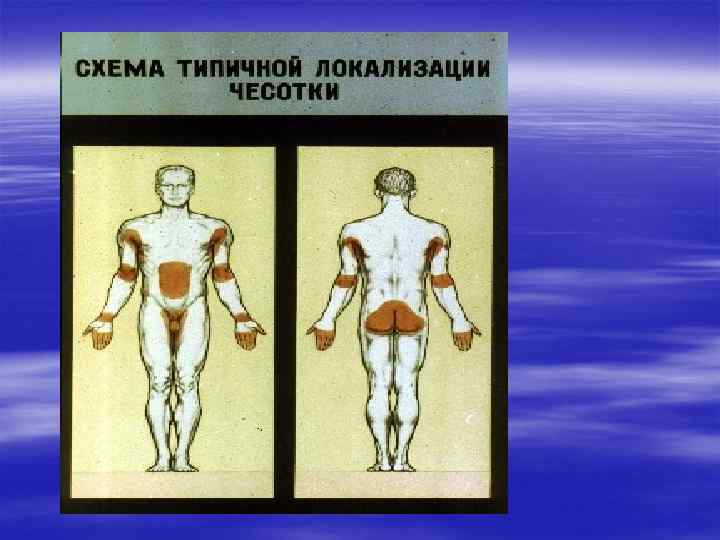
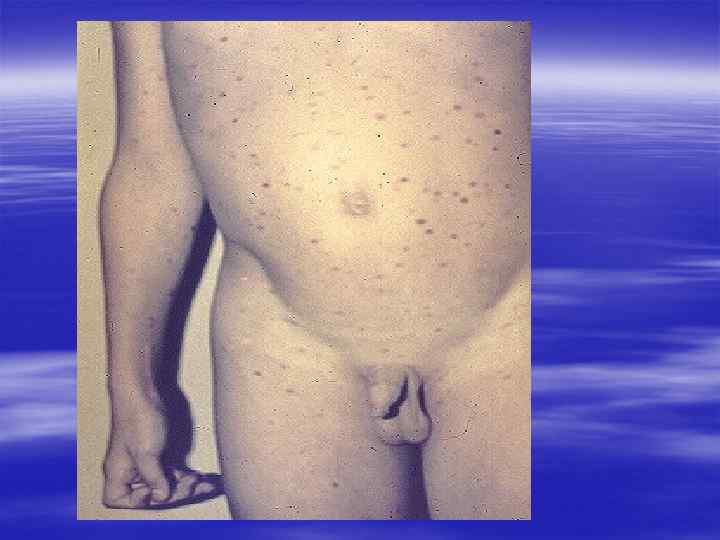
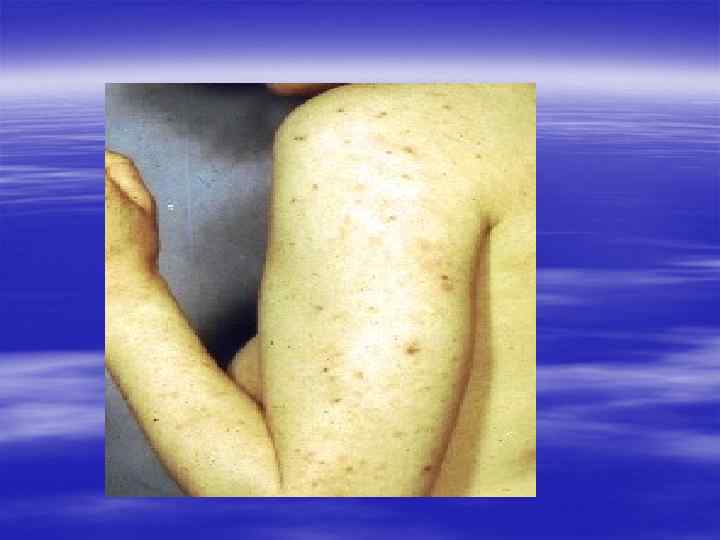
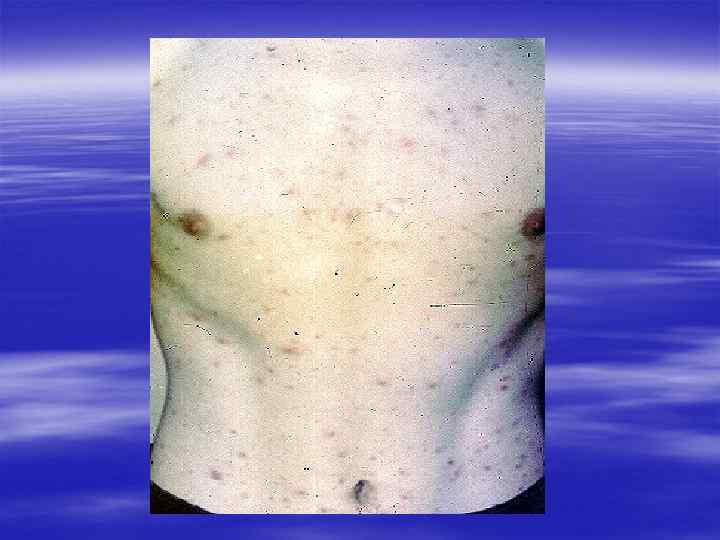
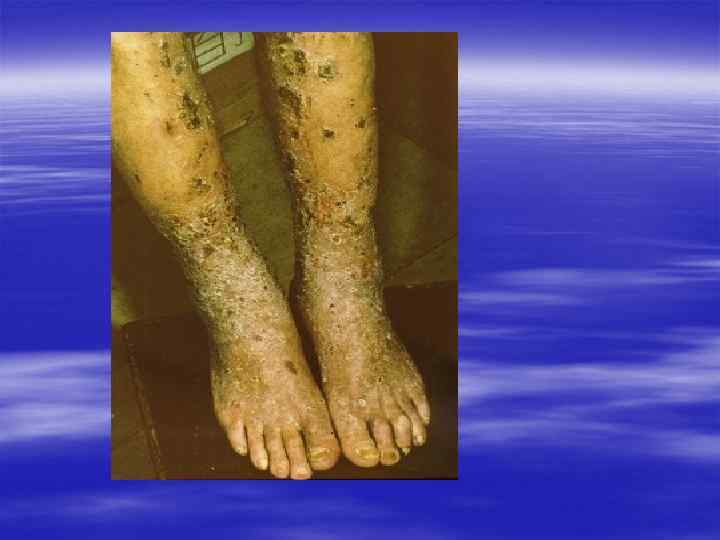
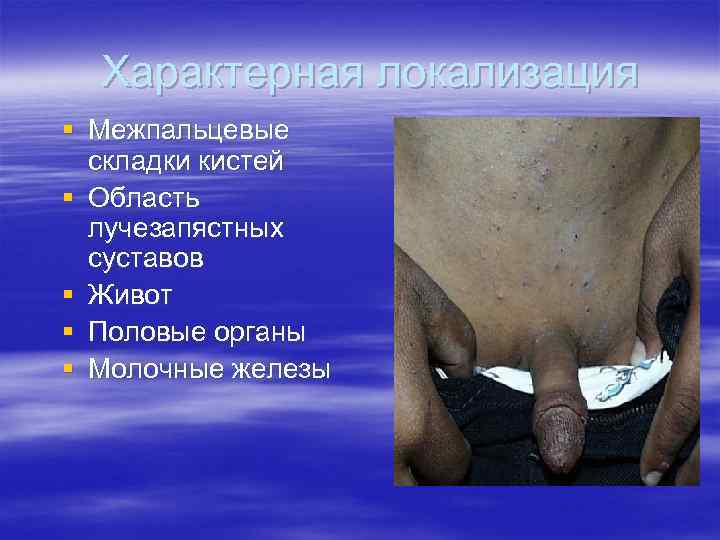 Характерная локализация § Межпальцевые складки кистей § Область лучезапястных суставов § Живот § Половые органы § Молочные железы
Характерная локализация § Межпальцевые складки кистей § Область лучезапястных суставов § Живот § Половые органы § Молочные железы
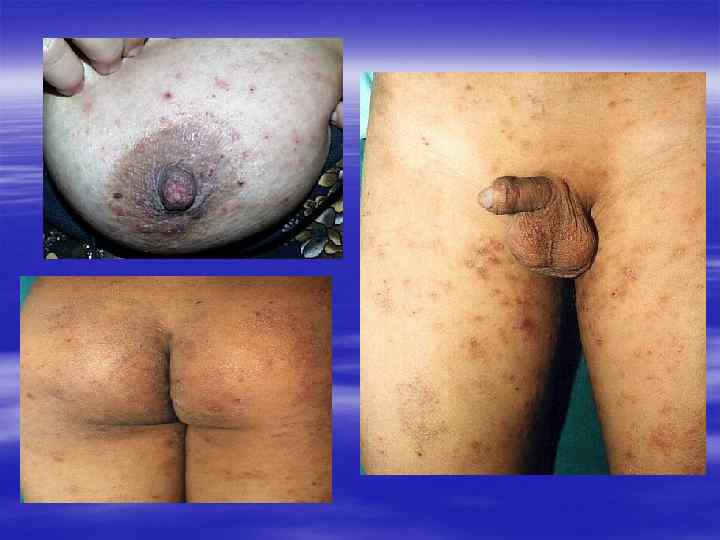
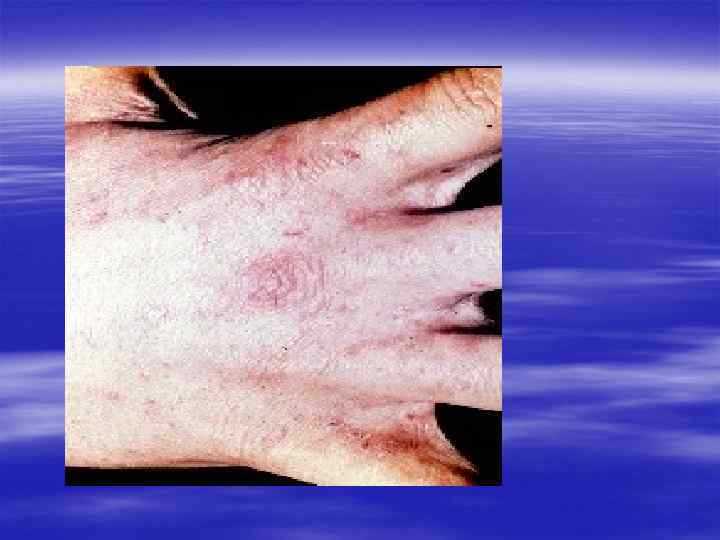
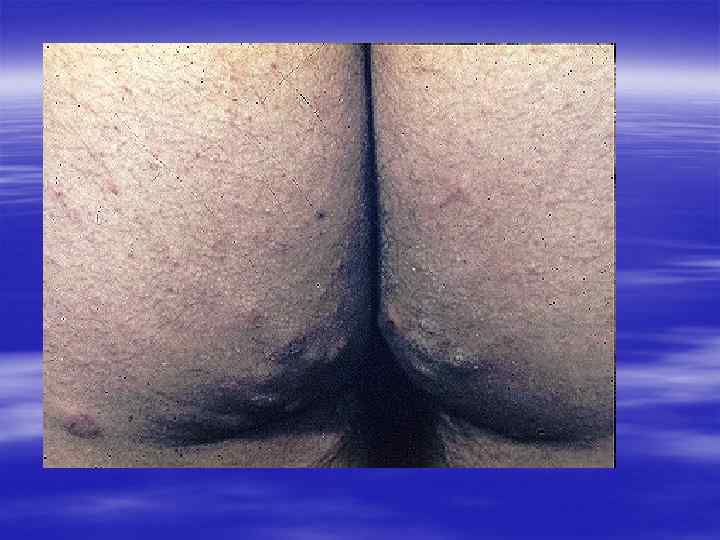

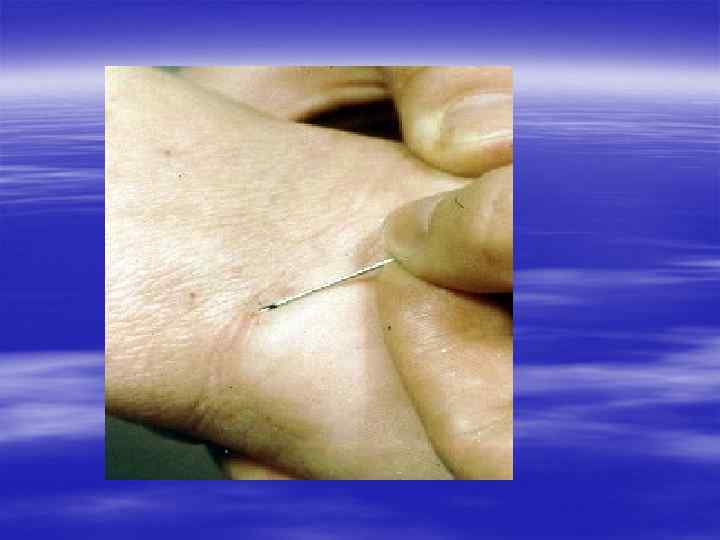
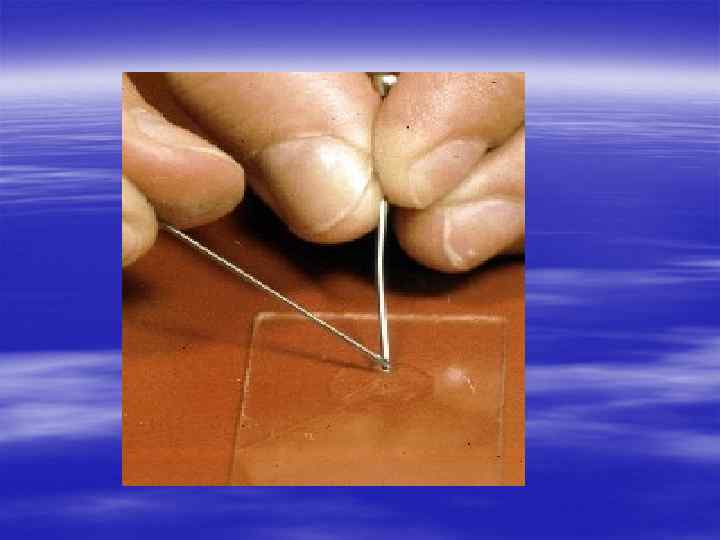
 Диагностика осуществляется § на основании характерной клинической картины, § эпидемиологического анамнеза, § данных лабораторного исследования.
Диагностика осуществляется § на основании характерной клинической картины, § эпидемиологического анамнеза, § данных лабораторного исследования.




 Лечение § § 33% серная мазь 20% бензилбензоат Спрегаль и др. Обработка одежды, постельных принадлежностей
Лечение § § 33% серная мазь 20% бензилбензоат Спрегаль и др. Обработка одежды, постельных принадлежностей
 Педикулез § Лобковый
Педикулез § Лобковый
 § Взрослая вошь § на волосе § Гнида, содержащая личинку (larva) прикреплена к волосу
§ Взрослая вошь § на волосе § Гнида, содержащая личинку (larva) прикреплена к волосу
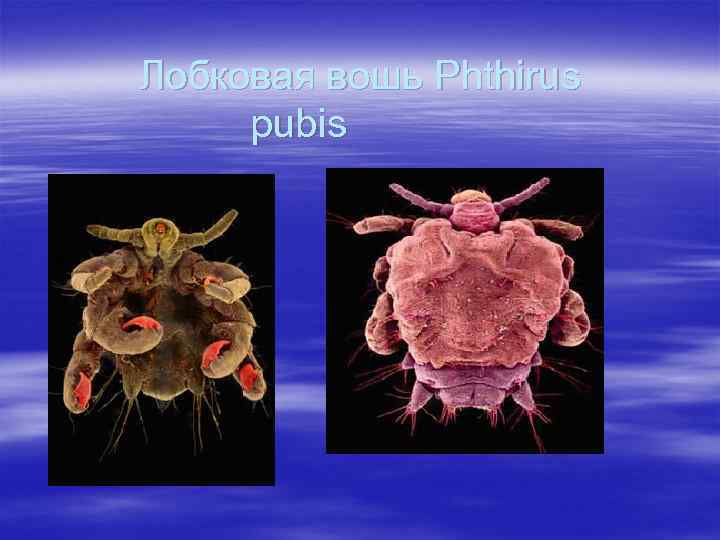 Лобковая вошь Phthirus pubis
Лобковая вошь Phthirus pubis
 § Типичный путь передачи - при половом контакте. § Заражение может произойти также при пользовании загрязнённой одеждой, бельём, во время сна в одной постели. § Известны случаи заражения при совместном пользовании унитазами и т. п.
§ Типичный путь передачи - при половом контакте. § Заражение может произойти также при пользовании загрязнённой одеждой, бельём, во время сна в одной постели. § Известны случаи заражения при совместном пользовании унитазами и т. п.
 § Инкубационный период может длится до 30 дней. § Заболевание проявляется зудом (как следствие - расчёсами на коже), появлением на коже живота серовато-синюшных пятен, не исчезающих от давления пальцем. Наличие пятен связано с разложением гемоглобина крови под воздействием фермента, содержащегося в слюне насекомых. § При осмотре пациента в местах типичной локализации площица обнаруживается в виде буроватых точек у основания волоса. Там же располагаются мелкие беловатые личинки насекомого - гниды.
§ Инкубационный период может длится до 30 дней. § Заболевание проявляется зудом (как следствие - расчёсами на коже), появлением на коже живота серовато-синюшных пятен, не исчезающих от давления пальцем. Наличие пятен связано с разложением гемоглобина крови под воздействием фермента, содержащегося в слюне насекомых. § При осмотре пациента в местах типичной локализации площица обнаруживается в виде буроватых точек у основания волоса. Там же располагаются мелкие беловатые личинки насекомого - гниды.
 Лечение § § 33% серная мазь 20% бензилбензоат Параплюс и др. Обработка одежды, постельных принадлежностей
Лечение § § 33% серная мазь 20% бензилбензоат Параплюс и др. Обработка одежды, постельных принадлежностей
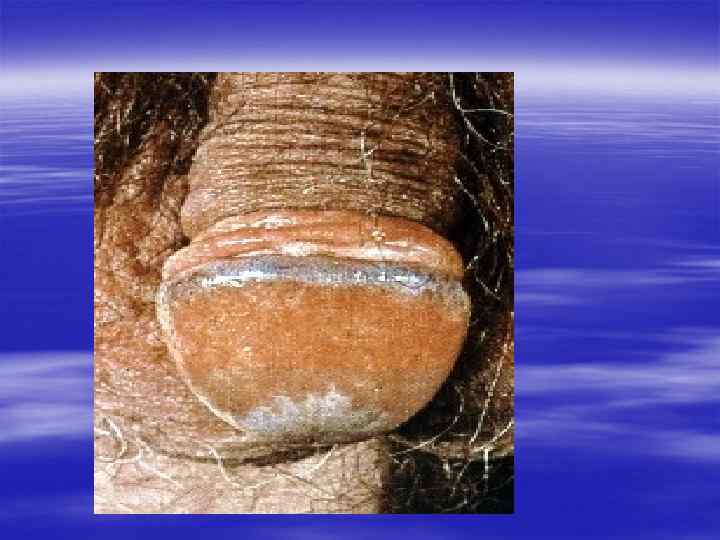
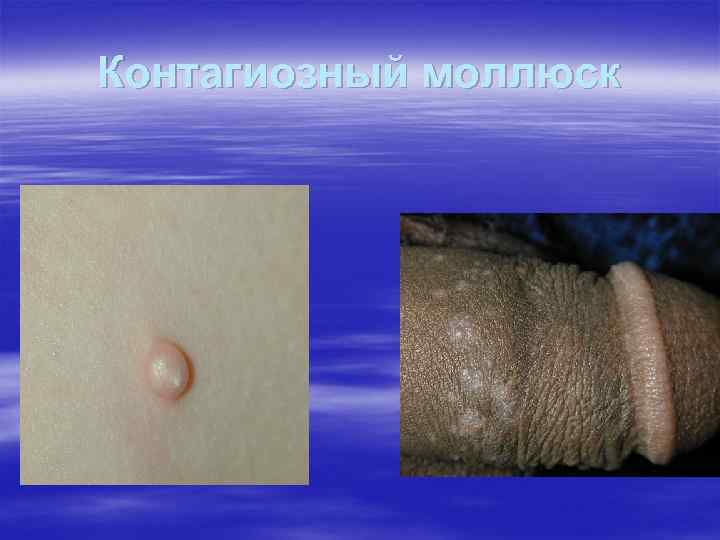
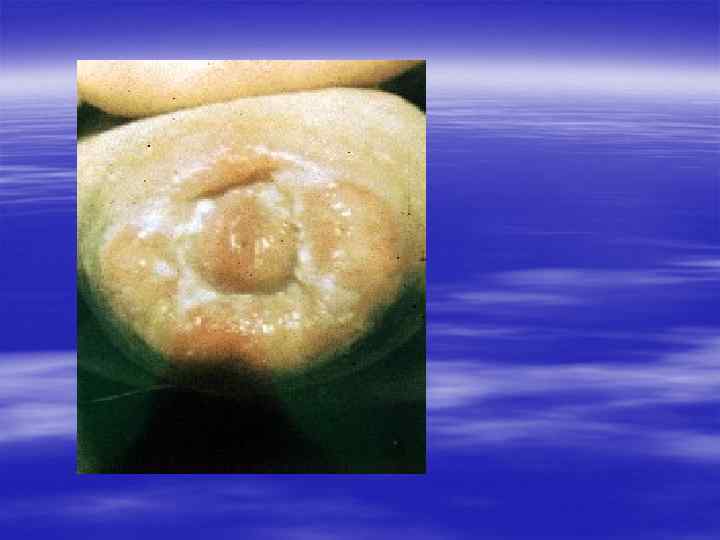
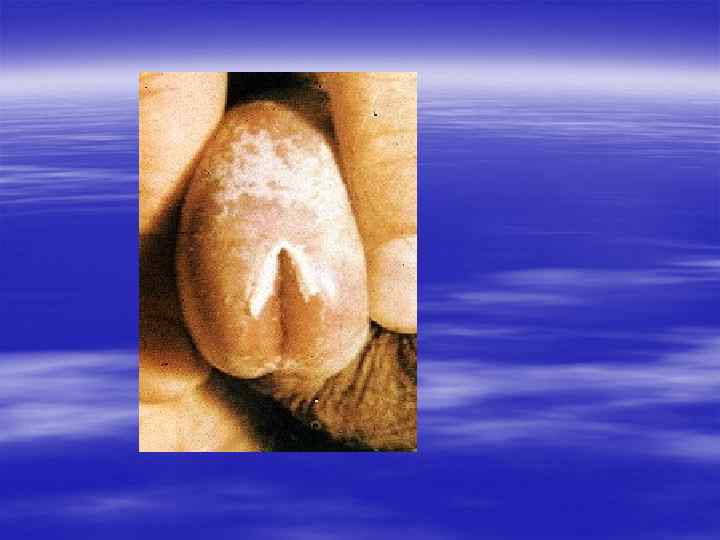
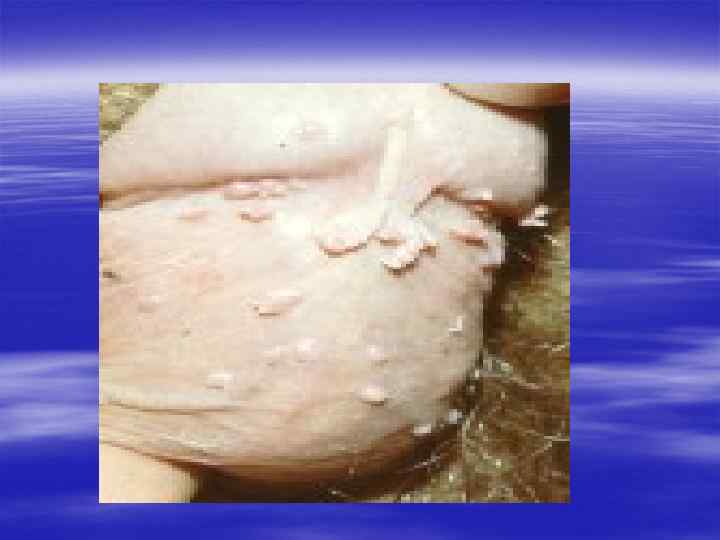
 Контагиозный моллюск, Molluscum contagiosum § инфекционное заболевание, характеризующееся появлением мелких плотных, слегка блестящих красноватых плотных безболезненных узелков на половых органах, лобке, внутренней поверхности бёдер.
Контагиозный моллюск, Molluscum contagiosum § инфекционное заболевание, характеризующееся появлением мелких плотных, слегка блестящих красноватых плотных безболезненных узелков на половых органах, лобке, внутренней поверхности бёдер.
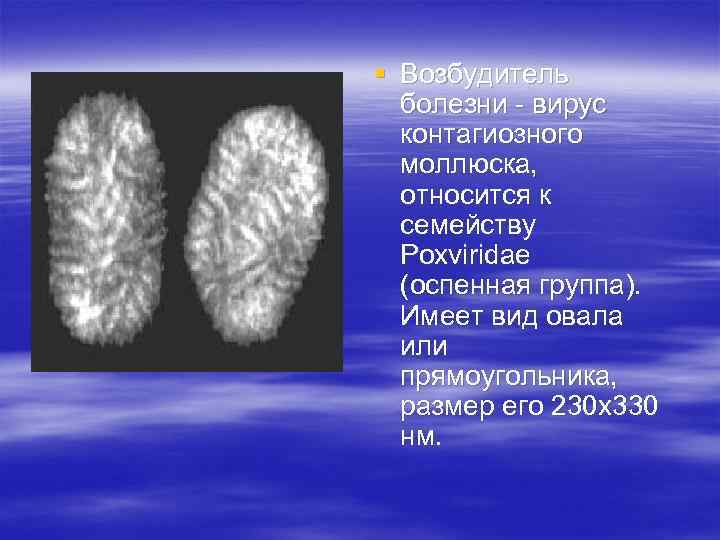 § Возбудитель болезни - вирус контагиозного моллюска, относится к семейству Poxviridae (оспенная группа). Имеет вид овала или прямоугольника, размер его 230 х330 нм.
§ Возбудитель болезни - вирус контагиозного моллюска, относится к семейству Poxviridae (оспенная группа). Имеет вид овала или прямоугольника, размер его 230 х330 нм.
 § Контагиозный моллюск передаётся половым, а также - бытовым путём. § Инкубационный период длится от 1 недель до 6 месяцев, в среднем - 2 -3 месяца. § Без лечения периодически появляющиеся узелки существуют 2 - 3 месяца, затем самопроизвольно исчезают или заменяются другими. Субъективные ощущения отсутствуют, но иногда в области узелков появляется чувство зуда
§ Контагиозный моллюск передаётся половым, а также - бытовым путём. § Инкубационный период длится от 1 недель до 6 месяцев, в среднем - 2 -3 месяца. § Без лечения периодически появляющиеся узелки существуют 2 - 3 месяца, затем самопроизвольно исчезают или заменяются другими. Субъективные ощущения отсутствуют, но иногда в области узелков появляется чувство зуда
 § В центре узелков, особенно крупных, имеется пупкообразное вдавление с маленьким отверстием. § При надавливании на узелок из него выделяется белая кашицеобразная масса, содержащая мелкие уплотнения, названные моллюсковыми тельцами.
§ В центре узелков, особенно крупных, имеется пупкообразное вдавление с маленьким отверстием. § При надавливании на узелок из него выделяется белая кашицеобразная масса, содержащая мелкие уплотнения, названные моллюсковыми тельцами.
 Контагиозный моллюск
Контагиозный моллюск
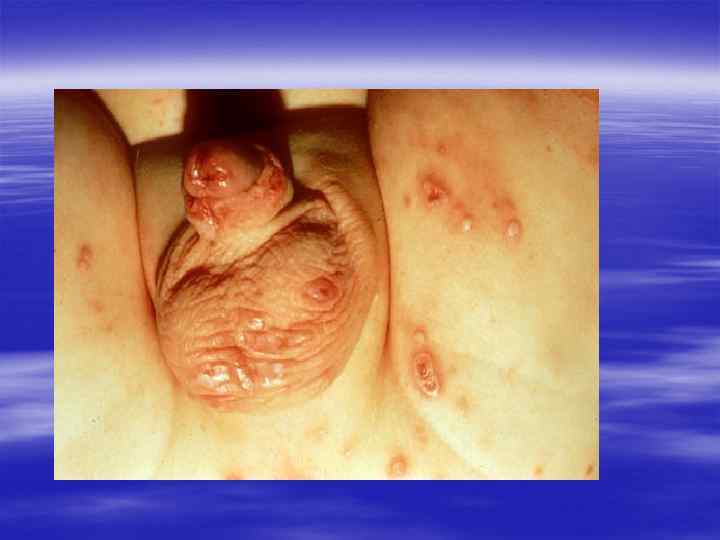
 Лечение § Выдавливание содержимого пузырьков с последующим смазыванием раствором иода. Применяется диатермогоагуляция ("прижигание"), другие сходные процедуры. При распространённом процессе назначается гамма-глобулин, ДНК-аза, метисазон.
Лечение § Выдавливание содержимого пузырьков с последующим смазыванием раствором иода. Применяется диатермогоагуляция ("прижигание"), другие сходные процедуры. При распространённом процессе назначается гамма-глобулин, ДНК-аза, метисазон.
 Вирус иммунодефицита человека - ВИЧ, Human immunodeficiency virus - HIV § ВИЧ принадлежит к семейству Retriviridae, подсемейству Lentivirus. Этот ретровирус, используя фермент обратную транскриптазу, трансформирует свой РНК-геном в ДНК, которую встраивает в гены клетки-хозяина. По сути, хозяином теперь становится ВИЧ, потому что новые клетки, получаемые в результате деления заражённой, уже несут в себе вирусные гены
Вирус иммунодефицита человека - ВИЧ, Human immunodeficiency virus - HIV § ВИЧ принадлежит к семейству Retriviridae, подсемейству Lentivirus. Этот ретровирус, используя фермент обратную транскриптазу, трансформирует свой РНК-геном в ДНК, которую встраивает в гены клетки-хозяина. По сути, хозяином теперь становится ВИЧ, потому что новые клетки, получаемые в результате деления заражённой, уже несут в себе вирусные гены


 § ВИЧ разрушает Т 4 -лимфоциты ("хелперы" - помощники клеточного иммунитета), а также уничтожает макрофаги. Как следствие нарушается иммунологический баланс - возрастает активность Т лимфоцитов "супрессоров", подавляющих клеточный иммунитет. Развивается иммунологическая недостаточность - организм оказывается не в состоянии бороться с простейшими инфекциями, не говоря уже о грозных
§ ВИЧ разрушает Т 4 -лимфоциты ("хелперы" - помощники клеточного иммунитета), а также уничтожает макрофаги. Как следствие нарушается иммунологический баланс - возрастает активность Т лимфоцитов "супрессоров", подавляющих клеточный иммунитет. Развивается иммунологическая недостаточность - организм оказывается не в состоянии бороться с простейшими инфекциями, не говоря уже о грозных
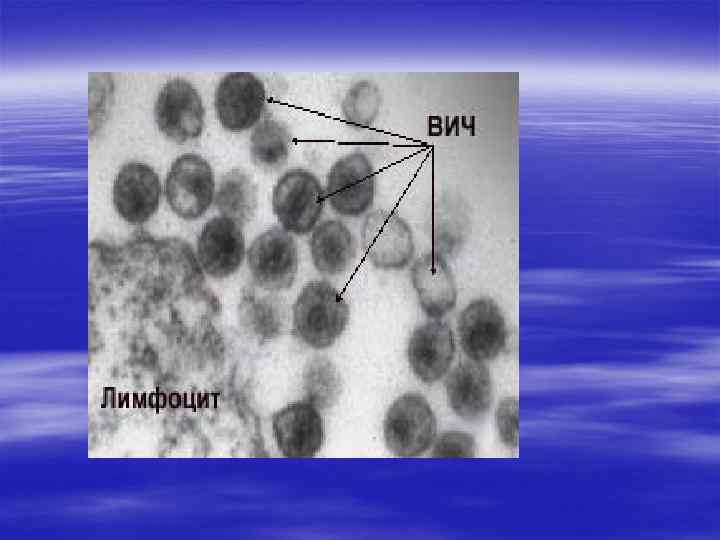

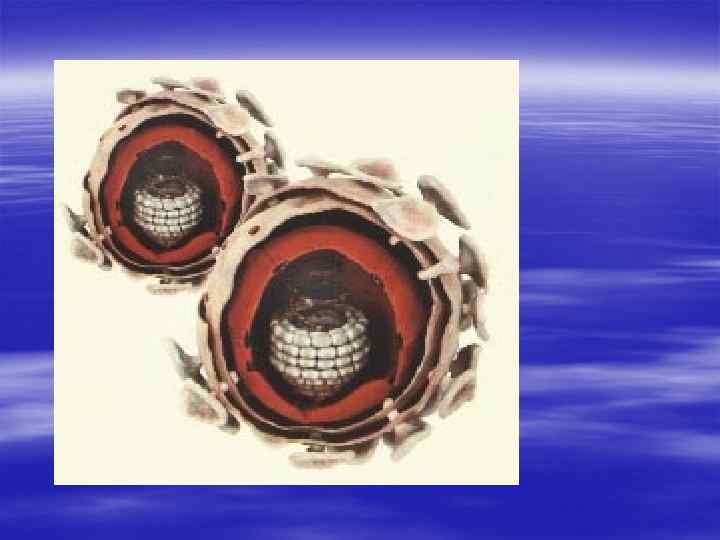
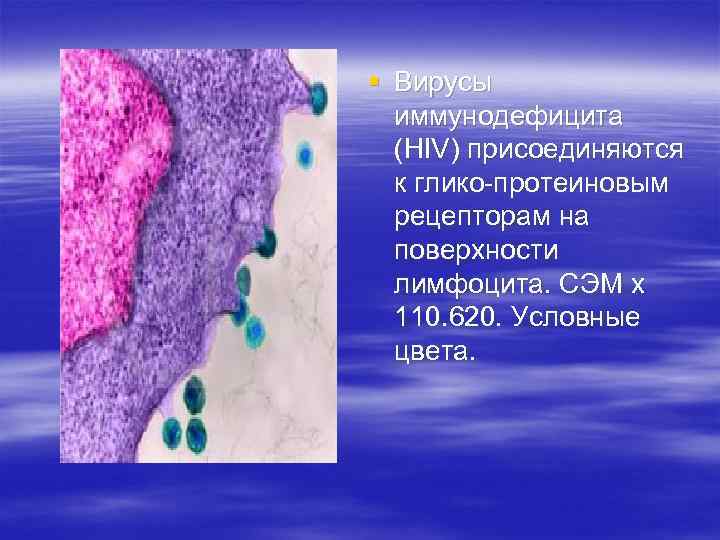 § Вирусы иммунодефицита (HIV) присоединяются к глико-протеиновым рецепторам на поверхности лимфоцита. СЭМ х 110. 620. Условные цвета.
§ Вирусы иммунодефицита (HIV) присоединяются к глико-протеиновым рецепторам на поверхности лимфоцита. СЭМ х 110. 620. Условные цвета.
 § Вирус ВИЧ находится в крови, сперме, вагинальном секрете. Поэтому заражение возможно там и тогда, где и когда эти биологические жидкости могут попасть в кровь другого человека. Так, в России в настоящее время заражение чаще всего происходит в среде употребляющих наркотики при повторном использовании загрязнённого кровью шприца.
§ Вирус ВИЧ находится в крови, сперме, вагинальном секрете. Поэтому заражение возможно там и тогда, где и когда эти биологические жидкости могут попасть в кровь другого человека. Так, в России в настоящее время заражение чаще всего происходит в среде употребляющих наркотики при повторном использовании загрязнённого кровью шприца.
 § Первые симптомы ВИЧ- инфекции неспецифичны: "немотивированное" повышение температуры тела, слабость, потливость, повышенная утомляемость, головная боль, кашель, расстройство стула, похудание, увеличение печени, селезёнки и лимфоузлов. § Дальнейшие проявления зависят от сочетания многочисленных и разнообразных инфекций, развивающихся на фоне СПИДа.
§ Первые симптомы ВИЧ- инфекции неспецифичны: "немотивированное" повышение температуры тела, слабость, потливость, повышенная утомляемость, головная боль, кашель, расстройство стула, похудание, увеличение печени, селезёнки и лимфоузлов. § Дальнейшие проявления зависят от сочетания многочисленных и разнообразных инфекций, развивающихся на фоне СПИДа.
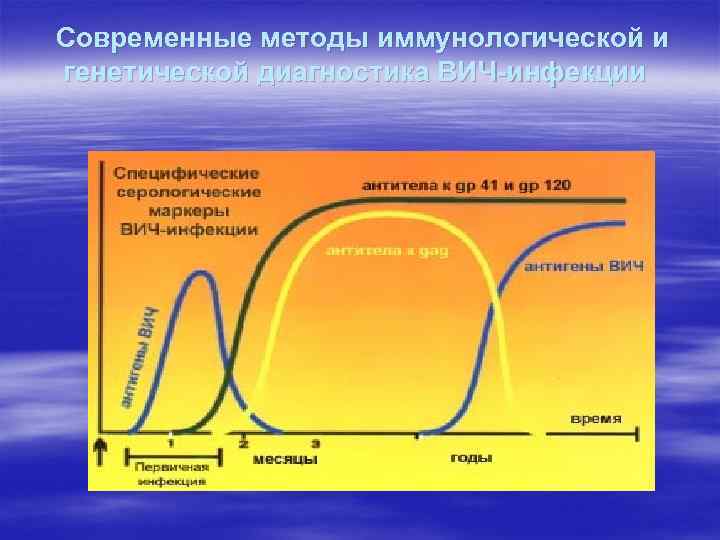 Современные методы иммунологической и генетической диагностика ВИЧ-инфекции
Современные методы иммунологической и генетической диагностика ВИЧ-инфекции
 Диагностика § Метод иммуноферментного анализа (ИФА). § При проведении ИФА в 3 — 5% случаев возможны ложноотрицательные результаты - если инфицирование произошло относительно недавно и уровень антител еще очень низкий, или в терминальной стадии болезни, характеризующейся тяжелым поражением иммунной системы с глубоким нарушением процесса антителообразования.
Диагностика § Метод иммуноферментного анализа (ИФА). § При проведении ИФА в 3 — 5% случаев возможны ложноотрицательные результаты - если инфицирование произошло относительно недавно и уровень антител еще очень низкий, или в терминальной стадии болезни, характеризующейся тяжелым поражением иммунной системы с глубоким нарушением процесса антителообразования.
 § Иммунный блоттинг (иммуноблот, Western Blot, вестерн-блот) - сочетает в себе иммуноферментный анализ (ИФА) с предварительным электрофоретическим переносом на нитроцеллюлозную полоску (стрип) антигенов вируса.
§ Иммунный блоттинг (иммуноблот, Western Blot, вестерн-блот) - сочетает в себе иммуноферментный анализ (ИФА) с предварительным электрофоретическим переносом на нитроцеллюлозную полоску (стрип) антигенов вируса.
 В настоящее время иммунный блоттинг (иммуноблот, ИБ) является основным методом для подтверждения наличия вирусспецифических антител в исследуемой сыворотке.
В настоящее время иммунный блоттинг (иммуноблот, ИБ) является основным методом для подтверждения наличия вирусспецифических антител в исследуемой сыворотке.
 § Полоски-стрипы из блота. Чтение результатов. § Полоска А - Положительный контроль § Полоска В - Слабоположительный контроль § Полоска С - Отрицательный контроль § Полоска D - Положительный образец (обнаружено присутствие антител к ВИЧ-1)
§ Полоски-стрипы из блота. Чтение результатов. § Полоска А - Положительный контроль § Полоска В - Слабоположительный контроль § Полоска С - Отрицательный контроль § Полоска D - Положительный образец (обнаружено присутствие антител к ВИЧ-1)
 Дерматологические поражения § § § Саркома капоши Себорейный дерматит Вирусные заболевания Микотические заболевания пиодермии
Дерматологические поражения § § § Саркома капоши Себорейный дерматит Вирусные заболевания Микотические заболевания пиодермии
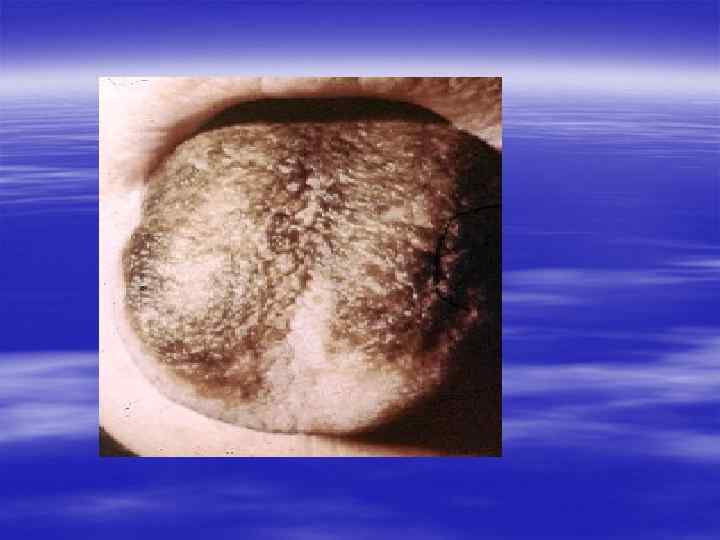
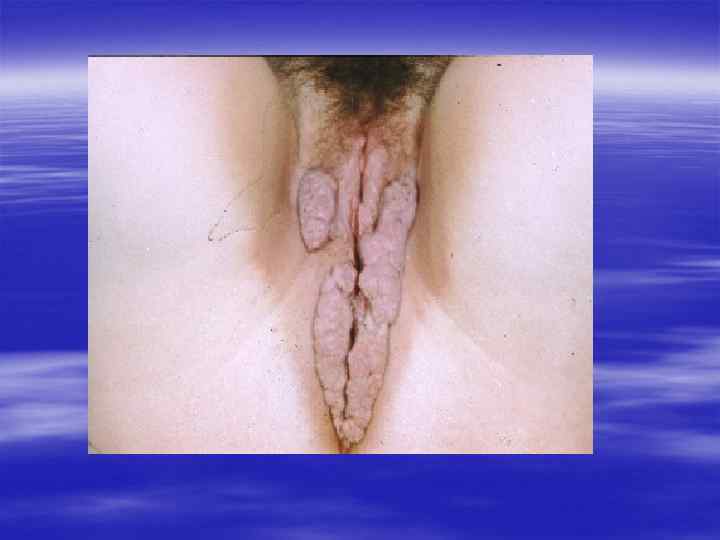
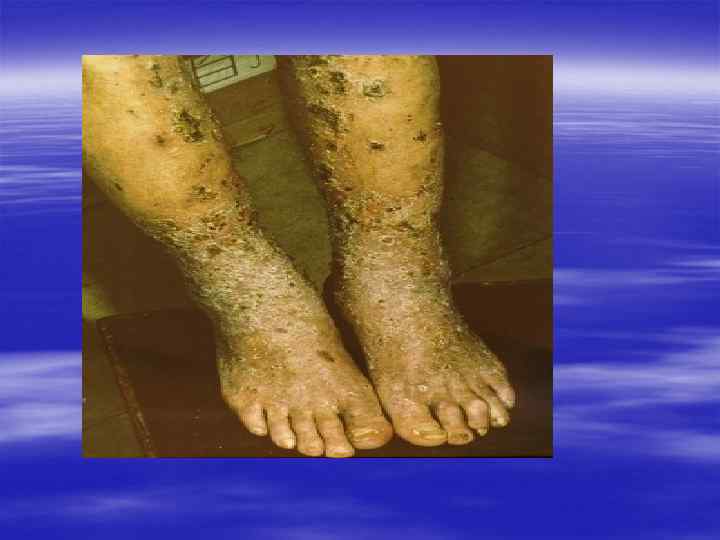
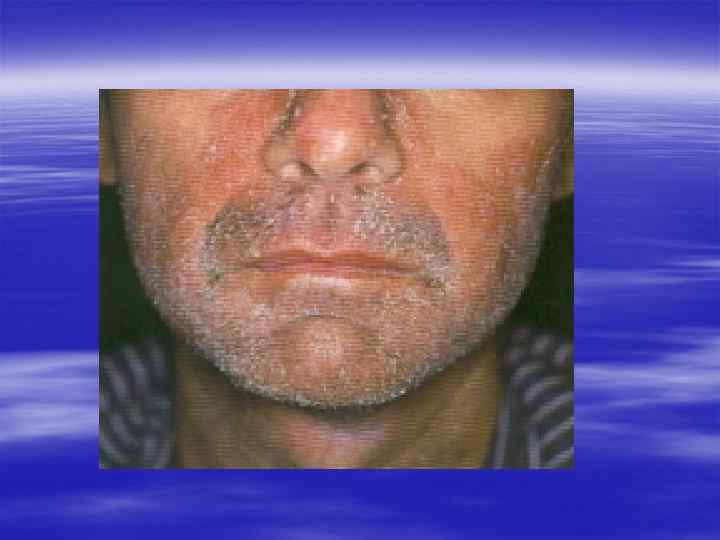
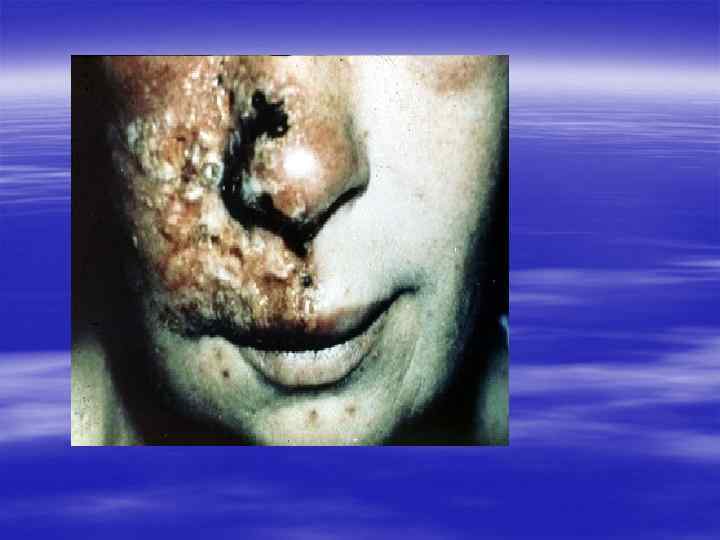


 Вирус простого герпеса - ВПГ, Herpes simplex virus HSV § Различают два типа вируса простого герпеса - ВПГ-1 (HSV 1), обычно вызывающий поражения полости рта, и ВПГ-2 (HSV-2), который обнаруживают преимущественно при поражении половых органов. Большинство людей контактирует с HSV-1 с раннего детского возраста, в то время как "знакомство" с HSV-2 происходит с началом половой жизни. § Однако в настоящее время деление "тип 1 - до пояса", "тип 2 - ниже пояса" не может быть признано верным. Либерализация отношений между полами (в частности, увеличение частоты орогенитальных контактов) привела к тому, что HSV-1 выявляется более чем у 25% обследуемых с герпетическими поражениями половых органов. Нередко обнаруживаются вирусы обоих типов.
Вирус простого герпеса - ВПГ, Herpes simplex virus HSV § Различают два типа вируса простого герпеса - ВПГ-1 (HSV 1), обычно вызывающий поражения полости рта, и ВПГ-2 (HSV-2), который обнаруживают преимущественно при поражении половых органов. Большинство людей контактирует с HSV-1 с раннего детского возраста, в то время как "знакомство" с HSV-2 происходит с началом половой жизни. § Однако в настоящее время деление "тип 1 - до пояса", "тип 2 - ниже пояса" не может быть признано верным. Либерализация отношений между полами (в частности, увеличение частоты орогенитальных контактов) привела к тому, что HSV-1 выявляется более чем у 25% обследуемых с герпетическими поражениями половых органов. Нередко обнаруживаются вирусы обоих типов.

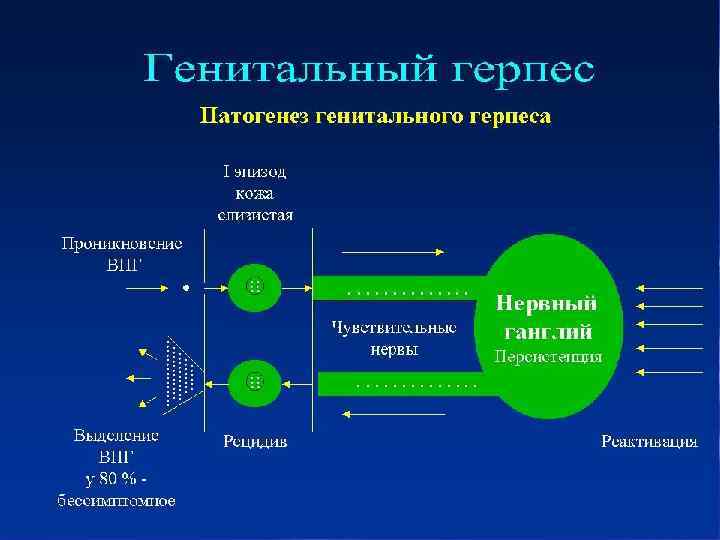
 § Источником заражения является больной человек, у которого ВПГ присутствует на эпителии слизистых оболочек. При контакте с партнёром (заражение вирусом простого герпеса 2 типа обычно происходит при половом контакте, ВПГ-1 - при орально-генитальном и половом контактах) вирус проникает через эпителий слизистой оболочки партнёра и через повреждённую кожу. Для ВПГ характерен нейротропизм (склонность к обитанию в нервных клетках). По чувствительным нервам он приникает в нервные ганглии (скопления крупных нервных клеток, отростками которых и являются нервы), где инфекция приобретает латентное течение.
§ Источником заражения является больной человек, у которого ВПГ присутствует на эпителии слизистых оболочек. При контакте с партнёром (заражение вирусом простого герпеса 2 типа обычно происходит при половом контакте, ВПГ-1 - при орально-генитальном и половом контактах) вирус проникает через эпителий слизистой оболочки партнёра и через повреждённую кожу. Для ВПГ характерен нейротропизм (склонность к обитанию в нервных клетках). По чувствительным нервам он приникает в нервные ганглии (скопления крупных нервных клеток, отростками которых и являются нервы), где инфекция приобретает латентное течение.

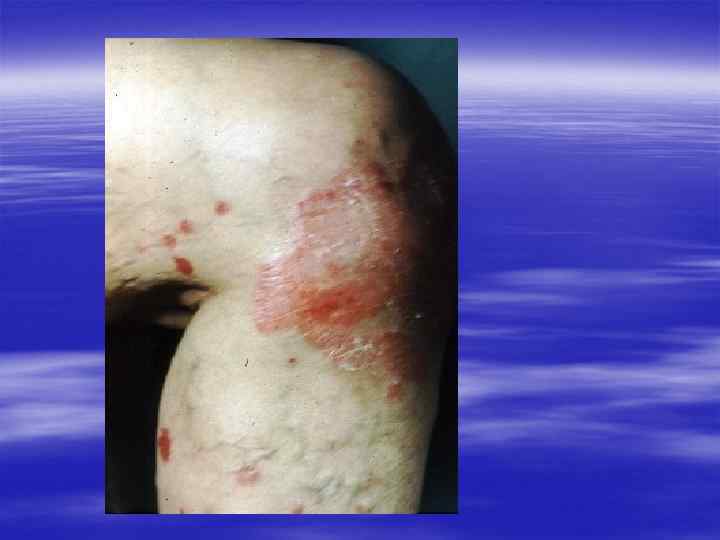
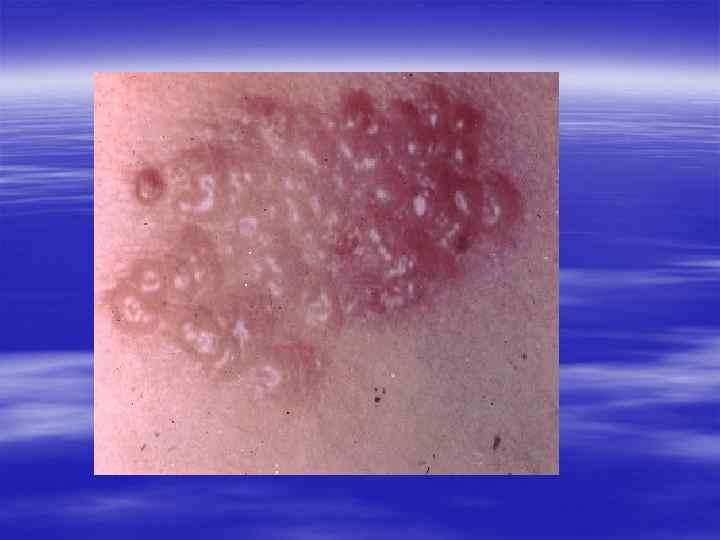
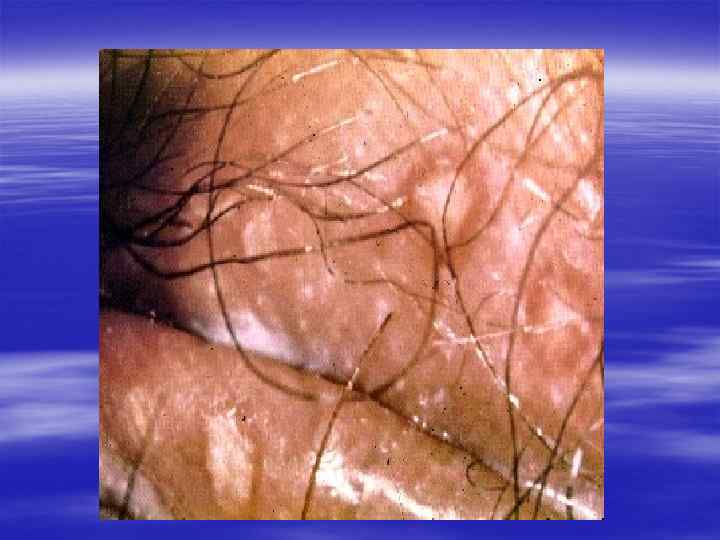
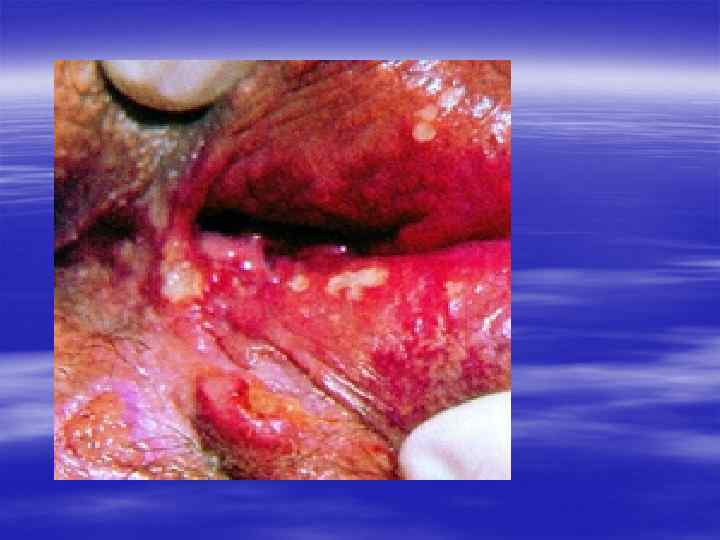
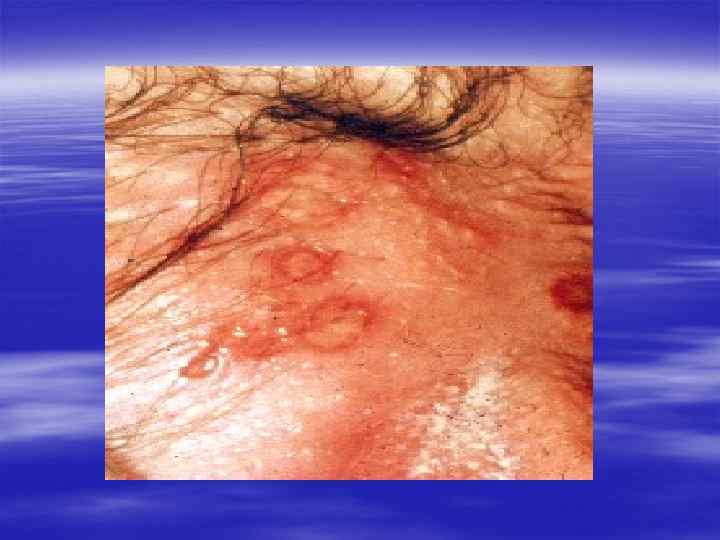
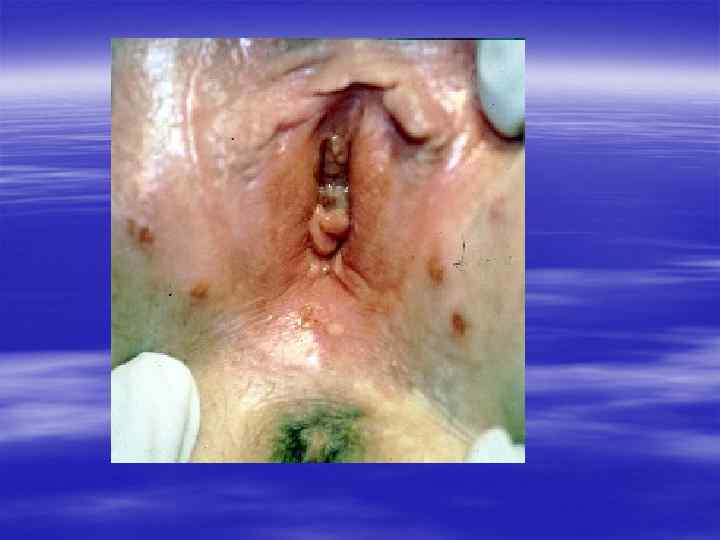
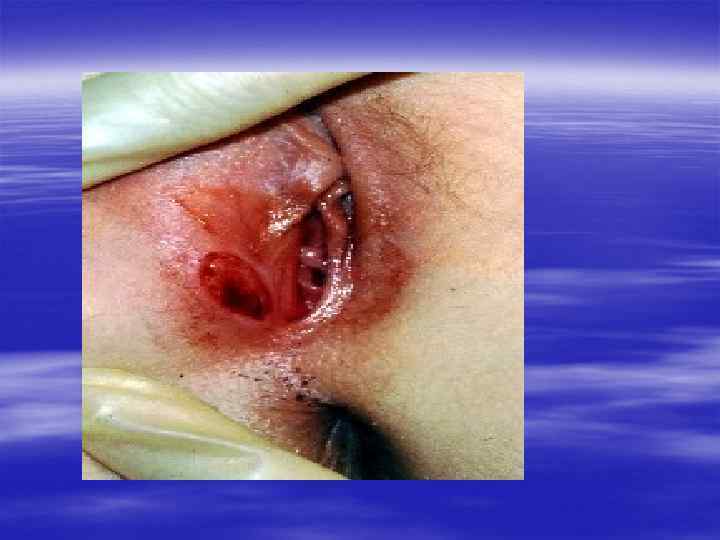
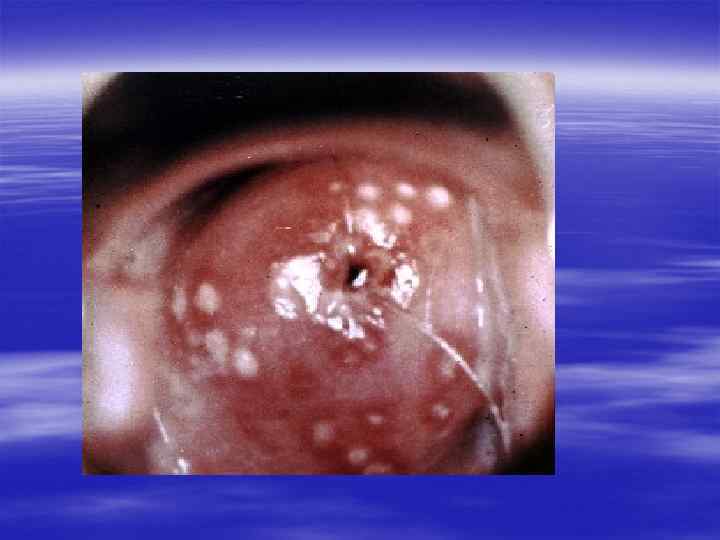
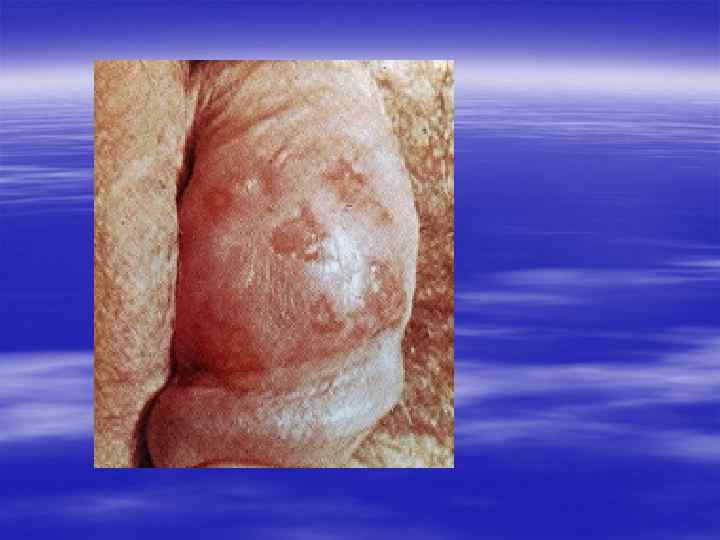
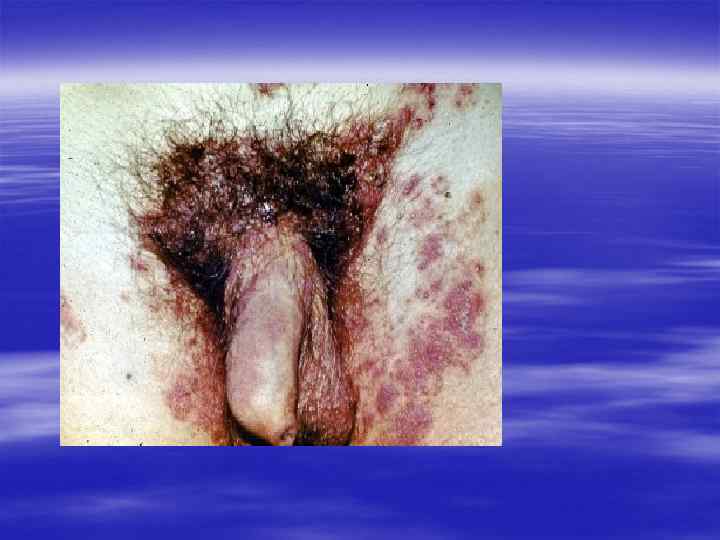
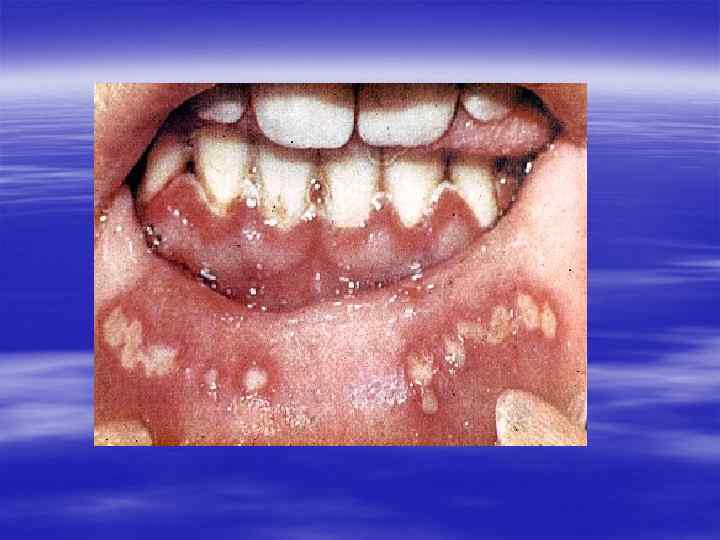
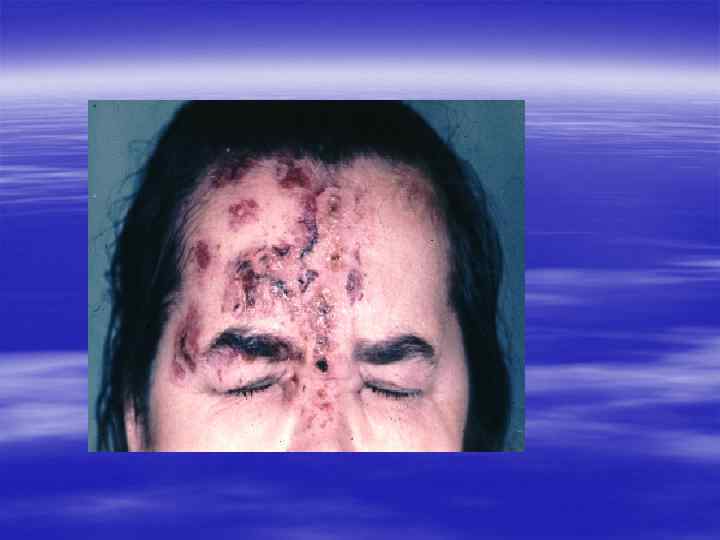
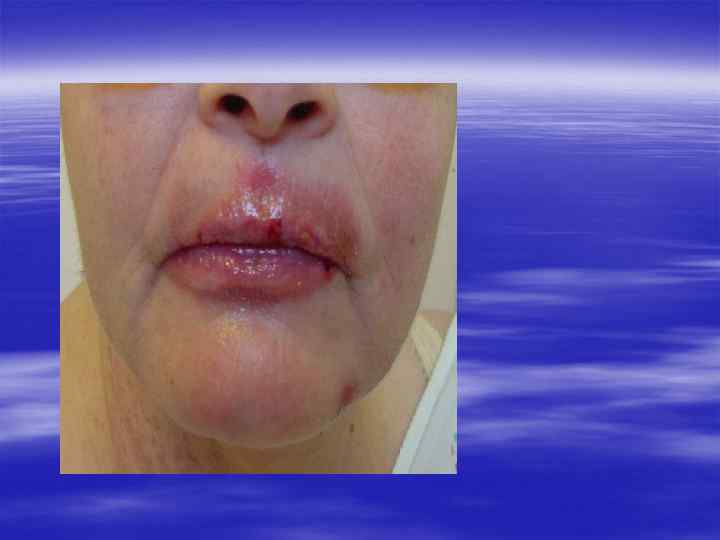
 Клиническая картина § Инкубационный период при генитальном герпесе составляет, в среднем, от 2 до 10 дней, достигая иногда 3 недель. § Первичные проявления представляют собой множественные пузырьковые, язвенные высыпания, склонные к слиянию. Их появление сопровождается неприятными ощущениями: зудом, выраженной болезненностью. § Может быть учащение мочеиспускания, увеличение и умеренная болезненность паховых лимфоузлов.
Клиническая картина § Инкубационный период при генитальном герпесе составляет, в среднем, от 2 до 10 дней, достигая иногда 3 недель. § Первичные проявления представляют собой множественные пузырьковые, язвенные высыпания, склонные к слиянию. Их появление сопровождается неприятными ощущениями: зудом, выраженной болезненностью. § Может быть учащение мочеиспускания, увеличение и умеренная болезненность паховых лимфоузлов.
 § У значительной части заболевших отмечаются общие симптомы: слабость, головная боль, боли в мышцах, повышение температуры тела. § У трети женщин и каждого десятого мужчины с первичным герпесом развиваются осложнения, самым тяжёлым из которых является герпетический менингит (воспаление мозговых оболочек). § При отсутствии осложнений высыпания сохраняются 2 -3 недели, покрываясь корочками и исчезая.
§ У значительной части заболевших отмечаются общие симптомы: слабость, головная боль, боли в мышцах, повышение температуры тела. § У трети женщин и каждого десятого мужчины с первичным герпесом развиваются осложнения, самым тяжёлым из которых является герпетический менингит (воспаление мозговых оболочек). § При отсутствии осложнений высыпания сохраняются 2 -3 недели, покрываясь корочками и исчезая.




 Лечение § Ацикловир 200 мг 5 раз в сутки 10 дней § Валацикловир 500 мг 2 раза – 5 -10 дней
Лечение § Ацикловир 200 мг 5 раз в сутки 10 дней § Валацикловир 500 мг 2 раза – 5 -10 дней
 Уреаплазмоз, микоплазмоз § (Mycoplasma hominis, Mycoplasma genitalium, Ureaplasma urealyticum)
Уреаплазмоз, микоплазмоз § (Mycoplasma hominis, Mycoplasma genitalium, Ureaplasma urealyticum)

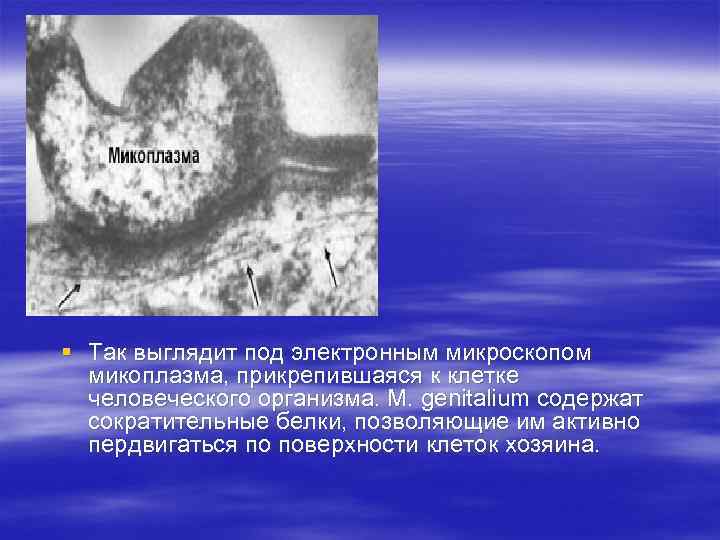 § Так выглядит под электронным микроскопом микоплазма, прикрепившаяся к клетке человеческого организма. M. genitalium содержат сократительные белки, позволяющие им активно пердвигаться по поверхности клеток хозяина.
§ Так выглядит под электронным микроскопом микоплазма, прикрепившаяся к клетке человеческого организма. M. genitalium содержат сократительные белки, позволяющие им активно пердвигаться по поверхности клеток хозяина.
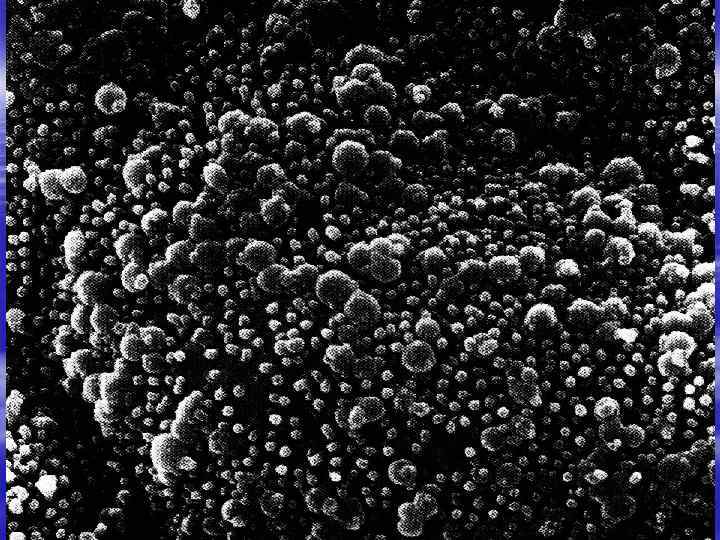
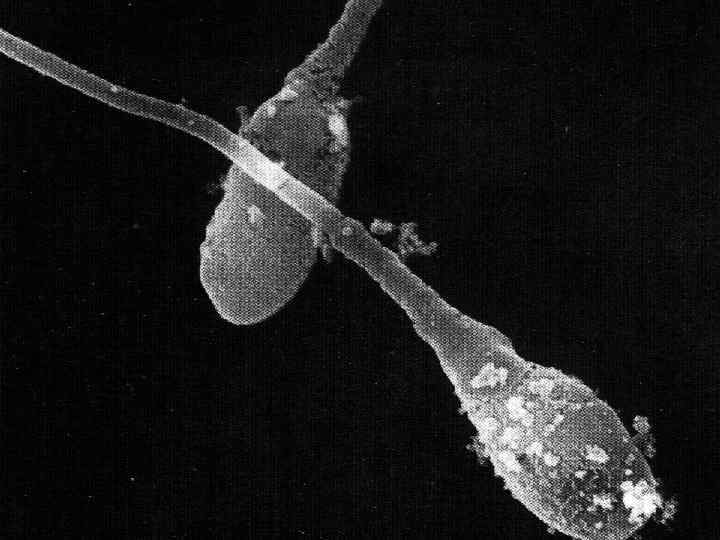

 § Микоплазмы считают ответственными за развитие определенных нозологических форм (уретрит, простатит, послеродовый эндометрит, пиелонефрит, патология беременности и плода, артрит, сепсис и др.
§ Микоплазмы считают ответственными за развитие определенных нозологических форм (уретрит, простатит, послеродовый эндометрит, пиелонефрит, патология беременности и плода, артрит, сепсис и др.
 Урогенитальные инфекции, § § вызванные микоплазмами, могут быть Острыми Хроническими Бессимптомными.
Урогенитальные инфекции, § § вызванные микоплазмами, могут быть Острыми Хроническими Бессимптомными.

 Лабораторная диагностика § культуральное исследование с выделением микоплазм в клиническом материале (предпочтительно с количественной оценкой); § метод иммунофлюоресценции; § иммуноферментный анализ; § метод полимеразной цепной реакции.
Лабораторная диагностика § культуральное исследование с выделением микоплазм в клиническом материале (предпочтительно с количественной оценкой); § метод иммунофлюоресценции; § иммуноферментный анализ; § метод полимеразной цепной реакции.

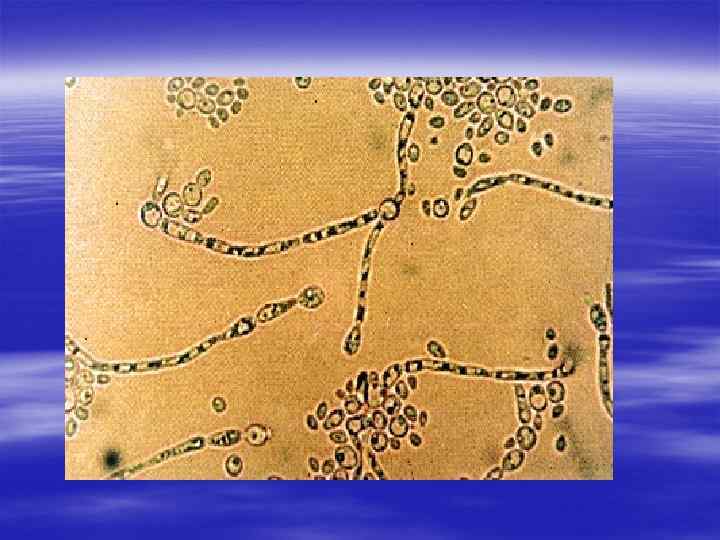


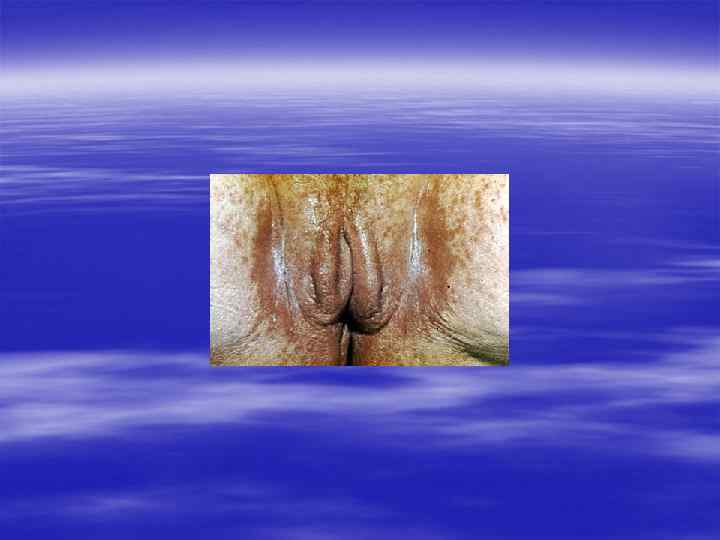
 § Урогенитальный кандидоз вызывается дрожжеподобными грибами рода Candida, в 90% случаев – Candida albicans. Остальные случаи могут быть вызваны преимущественно Candida glabrata, Candida tropicalis, Candida parapsilosis, Candida krusei, Candida pseudotropicalis, Saccharomyces cerevisiae.
§ Урогенитальный кандидоз вызывается дрожжеподобными грибами рода Candida, в 90% случаев – Candida albicans. Остальные случаи могут быть вызваны преимущественно Candida glabrata, Candida tropicalis, Candida parapsilosis, Candida krusei, Candida pseudotropicalis, Saccharomyces cerevisiae.
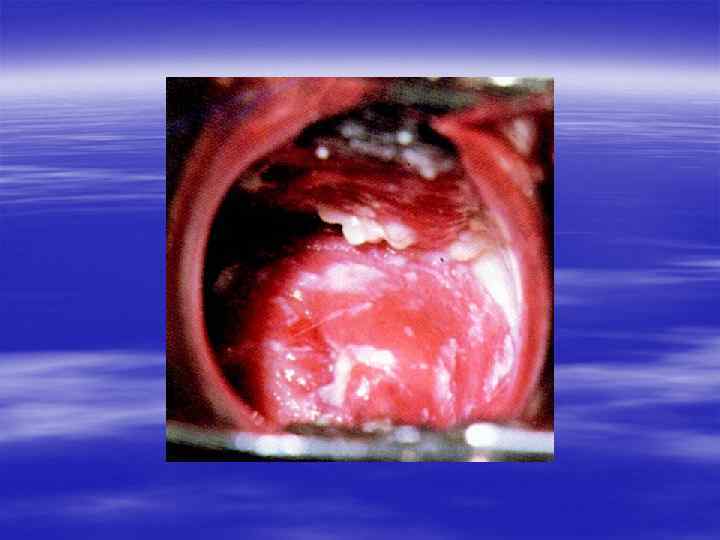
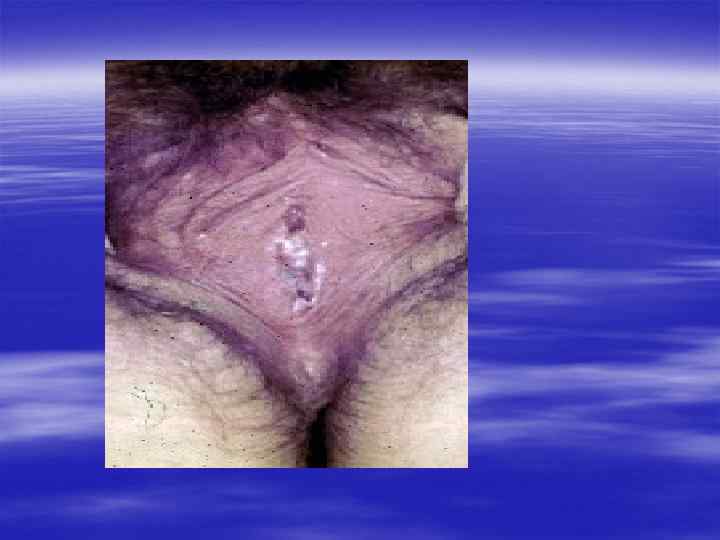
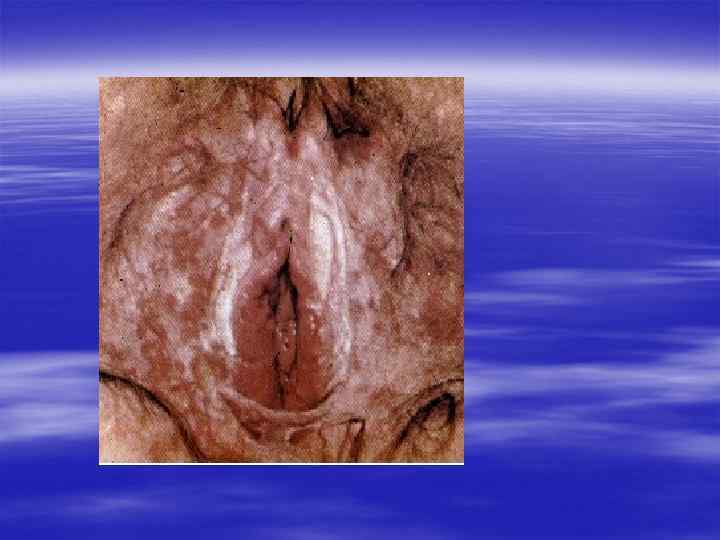
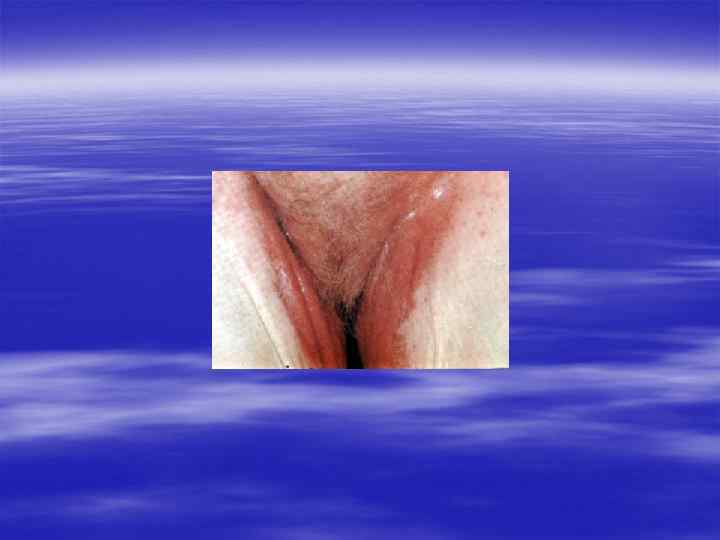



 § Лечение § Препараты из группы имидазола: миконазол, клотримазол, флюконазол и другие. Рекомендована поддерживающая терапия для профилактики рецидивов. § Лечение беременных § Местная терапия изоконазолом, клотримазолом, миконазолом. § Лечение половых партнеров не уменьшает частоту рецидивов.
§ Лечение § Препараты из группы имидазола: миконазол, клотримазол, флюконазол и другие. Рекомендована поддерживающая терапия для профилактики рецидивов. § Лечение беременных § Местная терапия изоконазолом, клотримазолом, миконазолом. § Лечение половых партнеров не уменьшает частоту рецидивов.




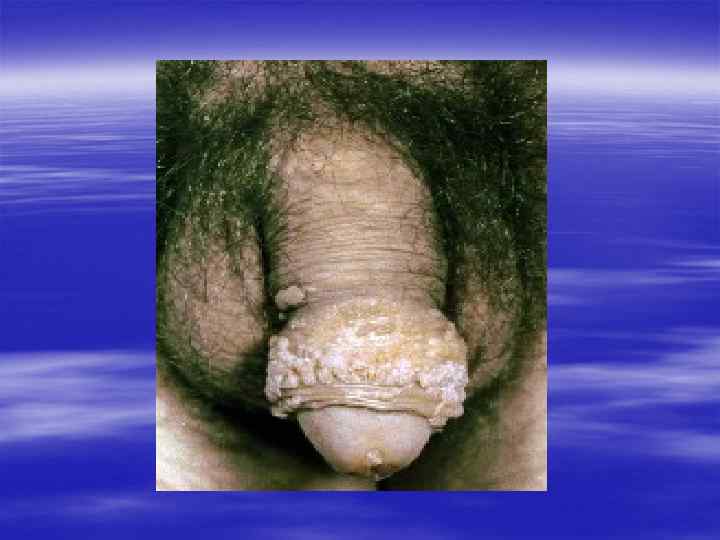
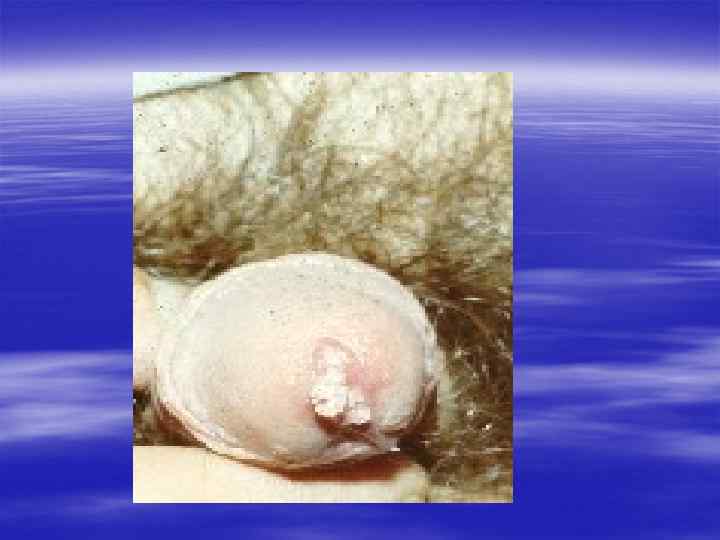
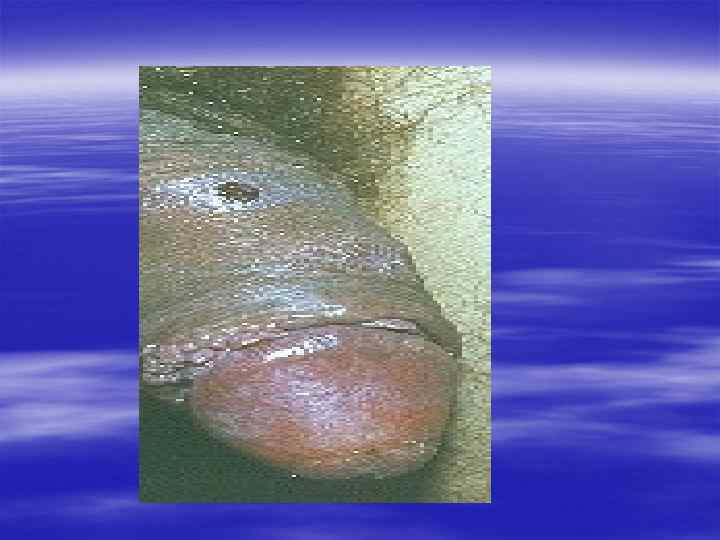
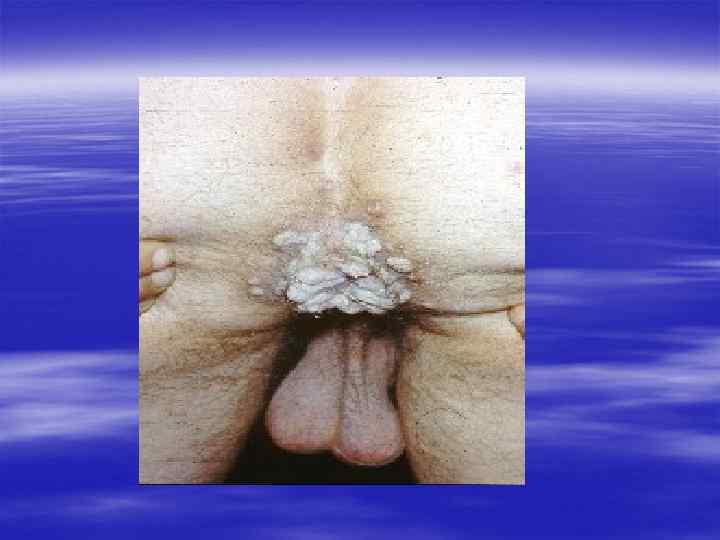
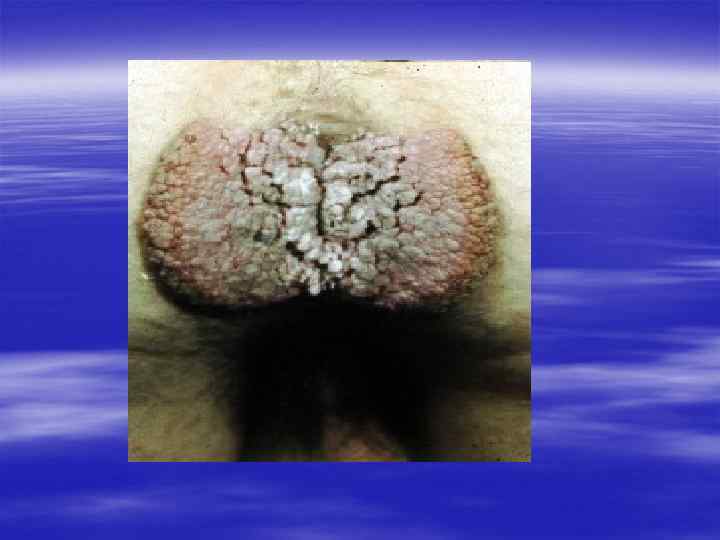
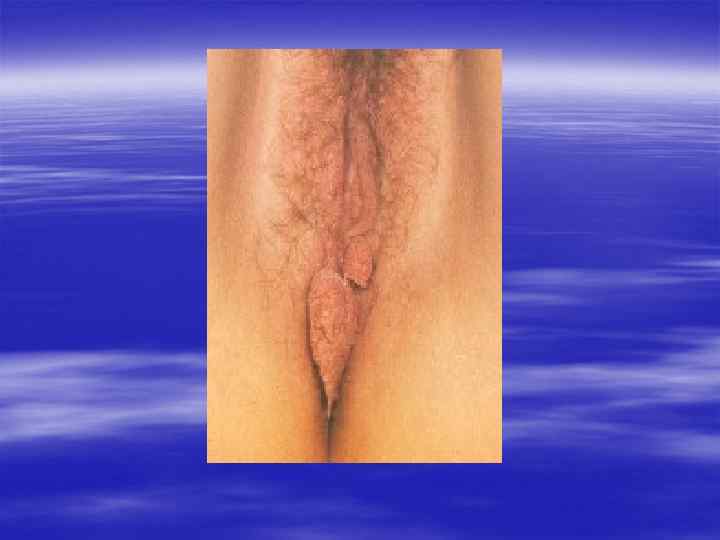
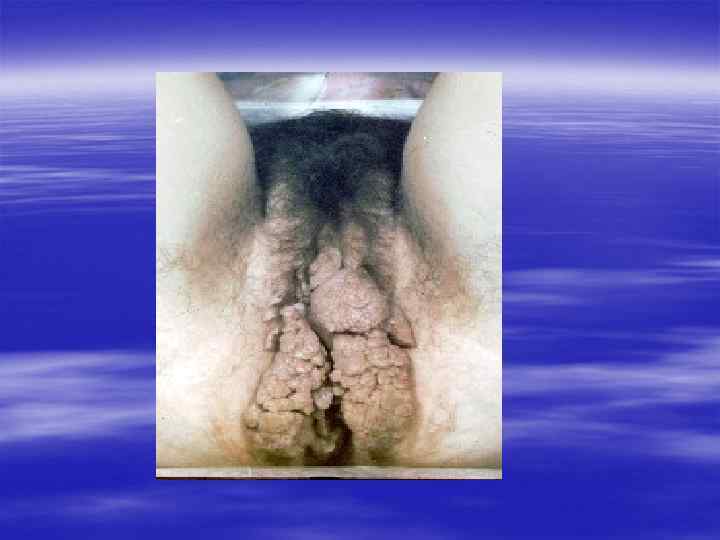
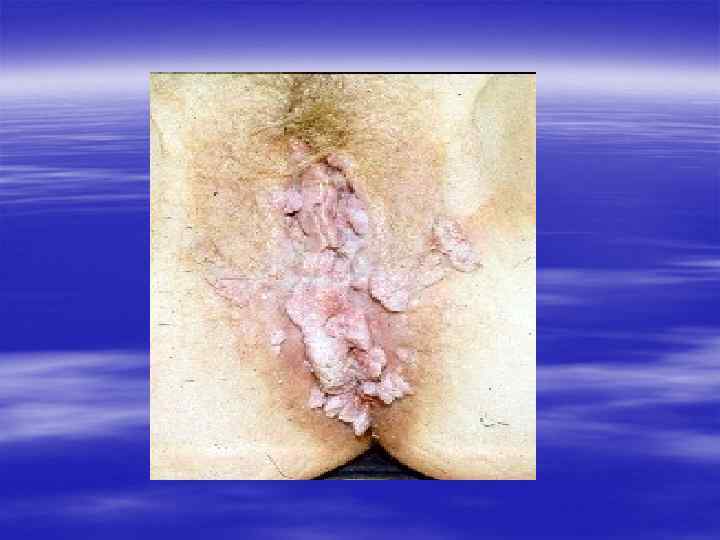
 Благодарю за внимание
Благодарю за внимание


