Инфаркт миокарда, одна из форм некроза мышцы сердца,












Инфаркт.ppt
- Количество слайдов: 14
 Инфаркт миокарда, одна из форм некроза мышцы сердца, вызванного острой недостаточностью кровотока по венечным артериям, питающим ткани сердца. Недостаточность коронарного (венечного) кровотока (коронарная недостаточность) может быть связана либо с внезапным прекращением притока крови по венечной артерии, либо с несоответствием между потребностью миокарда в кислороде и возможностью венечных артерий обеспечить эту потребность. Анатомической основой И. м. почти всегда (у 98% больных) является атеросклероз венечных артерий. Острое внезапное нарушение венечного кровообращения, приводящее к И. м. , может наступить при развитии сужения (стеноза) венечной артерии в связи с резко выраженным атеросклерозом или образованием крупной атеросклеротической бляшки; в результате закрытия просвета сосуда тромбом ; при внезапном увеличении нагрузки на миокард и усилении потребности миокарда в кислороде; у лиц молодого возраста в связи с нервно- гуморальными нарушениями при спазме сосудов сердца на фоне умеренно выраженного атеросклероза.
Инфаркт миокарда, одна из форм некроза мышцы сердца, вызванного острой недостаточностью кровотока по венечным артериям, питающим ткани сердца. Недостаточность коронарного (венечного) кровотока (коронарная недостаточность) может быть связана либо с внезапным прекращением притока крови по венечной артерии, либо с несоответствием между потребностью миокарда в кислороде и возможностью венечных артерий обеспечить эту потребность. Анатомической основой И. м. почти всегда (у 98% больных) является атеросклероз венечных артерий. Острое внезапное нарушение венечного кровообращения, приводящее к И. м. , может наступить при развитии сужения (стеноза) венечной артерии в связи с резко выраженным атеросклерозом или образованием крупной атеросклеротической бляшки; в результате закрытия просвета сосуда тромбом ; при внезапном увеличении нагрузки на миокард и усилении потребности миокарда в кислороде; у лиц молодого возраста в связи с нервно- гуморальными нарушениями при спазме сосудов сердца на фоне умеренно выраженного атеросклероза.
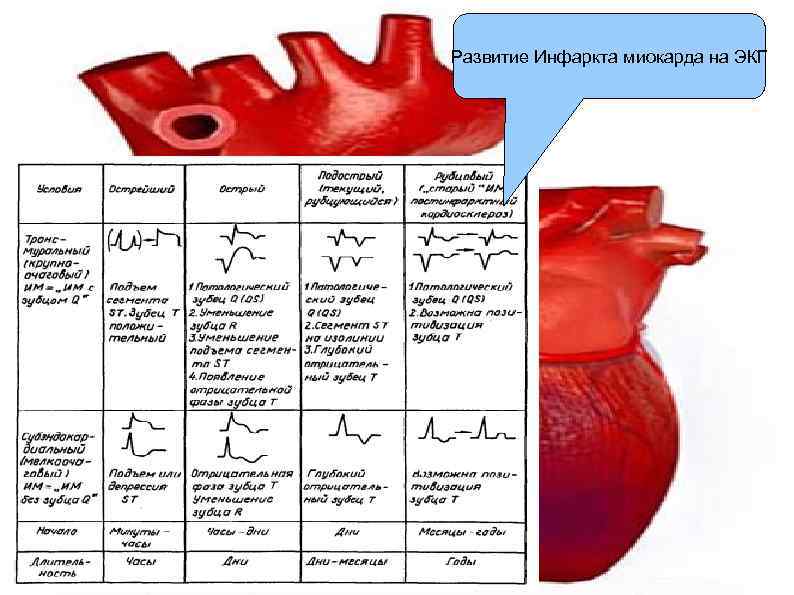
 Развитие Инфаркта миокарда на ЭКГ
Развитие Инфаркта миокарда на ЭКГ
 Осложнение Инфаркта миокарда Ранние острая сердечная недостаточность кардиогенный шок нарушения ритма и проводимости. Довольно частое осложнение. разрыв миокарда с развитием тампонады сердца. Вероятность данного осложнения при современной терапии составляет около 1%. Поздние: постинфарктный синдром (синдром Дресслера) тромбоэмболические осложнения хроническая сердечная недостаточность аневризма сердца
Осложнение Инфаркта миокарда Ранние острая сердечная недостаточность кардиогенный шок нарушения ритма и проводимости. Довольно частое осложнение. разрыв миокарда с развитием тампонады сердца. Вероятность данного осложнения при современной терапии составляет около 1%. Поздние: постинфарктный синдром (синдром Дресслера) тромбоэмболические осложнения хроническая сердечная недостаточность аневризма сердца
 Нарушение ритма и проводимости сердца - наиболее частые осложнения острого крупноочагового инфаркта миокарда. Иногда они могут быть первыми и единственными проявлениями заболевания, особенно при повторных инфарктах миокарда. При круглосуточном наблюдении на мониторах нарушения ритма и проводимости регистрируются практически у всех больных в первые часы и сутки заболевания и более чем у половины в последующие дни. Преобладает экстрасистолия. Если на электрокардиограмме или при постоянном мониторировании регистрируются политопные, групповые и ранние желудочковые экстрасистолы, возникает опасность развития пароксизмальной желудочковой тахикардии и фибрилляции желудочков. Примерно у четверти больных регистрируется предсердная экстрасистолия, которая может быть предвестником пароксизмальной предсердной тахикардии, мерцания или трепетания предсердий. У некоторых больных развивается мерцательная аритмия. Реже наблюдается узловая предсердно-желудочковая тахикардия. Длительно существующая пароксизмальная тахикардия или тахиаритмия ведет к образованию сердечной недостаточности и аритмогенного шока. Наиболее тяжелые нарушения ритма - трепетание и мерцание (фибрилляция) желудочков. Фибрилляция чаще развивается в связи с тяжелыми некротическими изменениями значительной массы миокарда и, по существу, является агональным ритмом. При развитии крупноочагового инфаркта миокарда наблюдаются все виды нарушений проводимости. Значительную опасность для больных представляет предсердно- желудочковая блокада и особенно асистолия, которая может явиться непосредственной причиной смерти.
Нарушение ритма и проводимости сердца - наиболее частые осложнения острого крупноочагового инфаркта миокарда. Иногда они могут быть первыми и единственными проявлениями заболевания, особенно при повторных инфарктах миокарда. При круглосуточном наблюдении на мониторах нарушения ритма и проводимости регистрируются практически у всех больных в первые часы и сутки заболевания и более чем у половины в последующие дни. Преобладает экстрасистолия. Если на электрокардиограмме или при постоянном мониторировании регистрируются политопные, групповые и ранние желудочковые экстрасистолы, возникает опасность развития пароксизмальной желудочковой тахикардии и фибрилляции желудочков. Примерно у четверти больных регистрируется предсердная экстрасистолия, которая может быть предвестником пароксизмальной предсердной тахикардии, мерцания или трепетания предсердий. У некоторых больных развивается мерцательная аритмия. Реже наблюдается узловая предсердно-желудочковая тахикардия. Длительно существующая пароксизмальная тахикардия или тахиаритмия ведет к образованию сердечной недостаточности и аритмогенного шока. Наиболее тяжелые нарушения ритма - трепетание и мерцание (фибрилляция) желудочков. Фибрилляция чаще развивается в связи с тяжелыми некротическими изменениями значительной массы миокарда и, по существу, является агональным ритмом. При развитии крупноочагового инфаркта миокарда наблюдаются все виды нарушений проводимости. Значительную опасность для больных представляет предсердно- желудочковая блокада и особенно асистолия, которая может явиться непосредственной причиной смерти.
 Одно из наиболее тяжелых осложнений инфаркта миокарда, возникающее вследствие дезорганизации гемодинамики, ее нервной и гуморальной регуляции и нарушения жизнедеятельности организма. Кардиогенный шок проявляется расстройствами сознания, выраженной артериальной гипотензией, периферической вазоконстрикцией с тяжелыми нарушениями микроциркуляции.
Одно из наиболее тяжелых осложнений инфаркта миокарда, возникающее вследствие дезорганизации гемодинамики, ее нервной и гуморальной регуляции и нарушения жизнедеятельности организма. Кардиогенный шок проявляется расстройствами сознания, выраженной артериальной гипотензией, периферической вазоконстрикцией с тяжелыми нарушениями микроциркуляции.
 Сердечная недостаточность чаще всего проявляется в виде сердечной астмы и отека легких, т. е. острой левожелудочковой недостаточностью, а также острой недостаточностью правых отделов сердца - правожелудочковой недостаточностью. Острая левожелудочковая недостаточность с явлениями сердечной астмы и отека легких протекает особенно тяжело при инфаркте или разрыве сосочковой мышцы. При крупноочаговом инфаркте миокарда, тем более трансмуральном, всегда наблюдается латентная сердечная недостаточность. Острая правожелудочковая недостаточность при крупноочаговом инфаркте миокарда развивается редко. Клинически она проявляется увеличением печени, которая становится болезненной при пальпации, набуханием шейных вен, развитием более или менее выраженных отеков нижних конечностей. В поздних стадиях течения инфаркта миокарда в постинфарктном периоде может возникнуть хроническая недостаточность кровообращения.
Сердечная недостаточность чаще всего проявляется в виде сердечной астмы и отека легких, т. е. острой левожелудочковой недостаточностью, а также острой недостаточностью правых отделов сердца - правожелудочковой недостаточностью. Острая левожелудочковая недостаточность с явлениями сердечной астмы и отека легких протекает особенно тяжело при инфаркте или разрыве сосочковой мышцы. При крупноочаговом инфаркте миокарда, тем более трансмуральном, всегда наблюдается латентная сердечная недостаточность. Острая правожелудочковая недостаточность при крупноочаговом инфаркте миокарда развивается редко. Клинически она проявляется увеличением печени, которая становится болезненной при пальпации, набуханием шейных вен, развитием более или менее выраженных отеков нижних конечностей. В поздних стадиях течения инфаркта миокарда в постинфарктном периоде может возникнуть хроническая недостаточность кровообращения.
 Разрыв сердца представляет собой сквозное нарушение целости обычно всех слоев сердца, возникающее, как правило, в результате обширного трансмурального инфаркта миокарда. Внешний разрыв сердца составляет 10 -15% всех причин смерти при инфаркте миокарда. Внутренние разрывы (разрыв межжелудочковойперегородки, отрыв капиллярной мышцы) выявляются значительно реже, чем внешние, не всегда приводя к летальному исходу при инфаркте миокарда.
Разрыв сердца представляет собой сквозное нарушение целости обычно всех слоев сердца, возникающее, как правило, в результате обширного трансмурального инфаркта миокарда. Внешний разрыв сердца составляет 10 -15% всех причин смерти при инфаркте миокарда. Внутренние разрывы (разрыв межжелудочковойперегородки, отрыв капиллярной мышцы) выявляются значительно реже, чем внешние, не всегда приводя к летальному исходу при инфаркте миокарда.
 Тромбоэмболические осложнения Это частый вид осложнений, сопровождающих развитие крупноочагового инфаркта миокарда. Они так же опасны для жизни больного, как и развивающиеся аневризмы сердца с последующим его разрывом. Тромбоэмболии могут произойти в любой артерии с развитием характерной клинической картины. Могут быть тромбоэмболии легочных артерий, мезентериальных сосудов, сосудов мозга, периферических артерий.
Тромбоэмболические осложнения Это частый вид осложнений, сопровождающих развитие крупноочагового инфаркта миокарда. Они так же опасны для жизни больного, как и развивающиеся аневризмы сердца с последующим его разрывом. Тромбоэмболии могут произойти в любой артерии с развитием характерной клинической картины. Могут быть тромбоэмболии легочных артерий, мезентериальных сосудов, сосудов мозга, периферических артерий.
 Постинфарктный синдром (синдром Дресслера) Синдром Дресслера – одно из возможных осложнений инфаркта миокарда. Основной симптомокомплекс синдрома Дресслера включает в себя перикардит, плеврит, пневмонию, воспалительные поражения суставов, лихорадку. В крови при синдроме Дресслера наблюдаются типичные признаки воспаления (увеличение количества лейкоцитов и скорости оседания эритроцитов), а также, характерное для аутоиммунной реакции повышение титра антимиокардиальных антител. Антитела появляются в ответ на некроз миокарда и проникновения в кровь продуктов распада тканей. Синдром Дресслера может регистрироваться на 2 – 6 неделе инфаркта миокарда, но иногда сроки его появления могут уменьшаться до 1 недели или растягиваться до нескольких месяцев. Течение синдрома иногда принимает тяжелый и затяжной характер, может длиться в течение нескольких лет с периодическими с ремиссиями и обострениями.
Постинфарктный синдром (синдром Дресслера) Синдром Дресслера – одно из возможных осложнений инфаркта миокарда. Основной симптомокомплекс синдрома Дресслера включает в себя перикардит, плеврит, пневмонию, воспалительные поражения суставов, лихорадку. В крови при синдроме Дресслера наблюдаются типичные признаки воспаления (увеличение количества лейкоцитов и скорости оседания эритроцитов), а также, характерное для аутоиммунной реакции повышение титра антимиокардиальных антител. Антитела появляются в ответ на некроз миокарда и проникновения в кровь продуктов распада тканей. Синдром Дресслера может регистрироваться на 2 – 6 неделе инфаркта миокарда, но иногда сроки его появления могут уменьшаться до 1 недели или растягиваться до нескольких месяцев. Течение синдрома иногда принимает тяжелый и затяжной характер, может длиться в течение нескольких лет с периодическими с ремиссиями и обострениями.
 Перикардит – это скопление жидкости в полости и раздражение перикарда, который представляет собой околосердечную сумку. При перикардите появляются боли в области сердца, которые могут иррадиировать в шею, левое плечо, лопатку, брюшную полость. По своему характеру боли бывают острыми, приступообразными, давящими или сжимающими. Боли обычно усиливаются от кашля, глотания или даже дыхания, а ослабевают в положении стоя или лежа на животе. Боли обычно длительные и уменьшаются после выделения воспалительного экссудата в полость перикарда. При выслушивании больных перикардитом – определяется шум трения перикарда. Шум также уменьшается после появления жидкости в полости перикарда. Течение перикардита в большинстве случаев нетяжелое. Боли стихают в течение нескольких дней, а количество скопившегося в полости перикарда экссудата в очень незначительной степени ухудшает работу сердца
Перикардит – это скопление жидкости в полости и раздражение перикарда, который представляет собой околосердечную сумку. При перикардите появляются боли в области сердца, которые могут иррадиировать в шею, левое плечо, лопатку, брюшную полость. По своему характеру боли бывают острыми, приступообразными, давящими или сжимающими. Боли обычно усиливаются от кашля, глотания или даже дыхания, а ослабевают в положении стоя или лежа на животе. Боли обычно длительные и уменьшаются после выделения воспалительного экссудата в полость перикарда. При выслушивании больных перикардитом – определяется шум трения перикарда. Шум также уменьшается после появления жидкости в полости перикарда. Течение перикардита в большинстве случаев нетяжелое. Боли стихают в течение нескольких дней, а количество скопившегося в полости перикарда экссудата в очень незначительной степени ухудшает работу сердца
 Плеврит Воспаление тонких слоев ткани (плевры), покрывающей легкие и грудную стенку. Внешний слой плевры покрывает внутреннюю часть грудной стенки, а внутренний слой легкие. Крошечный участок между этими двумя слоями называется плевральной впадиной. Эта впадина обычно содержит небольшое количество смазочной жидкости, которая позволяет двум слоям скользить друг по другу, при дыхании. Когда плевра воспаляется, слои трутся, вызывая боль в груди.
Плеврит Воспаление тонких слоев ткани (плевры), покрывающей легкие и грудную стенку. Внешний слой плевры покрывает внутреннюю часть грудной стенки, а внутренний слой легкие. Крошечный участок между этими двумя слоями называется плевральной впадиной. Эта впадина обычно содержит небольшое количество смазочной жидкости, которая позволяет двум слоям скользить друг по другу, при дыхании. Когда плевра воспаляется, слои трутся, вызывая боль в груди.
 Аневризма сердца АНЕВРИЗМА СЕРДЦА — патологическое локальное выпячивание стенки сердца в месте ее истончения. В подавляющем большинстве случаев аневризма сердца образуется в верхушке левого желудочка; особо выделяют аневризму межжелудочковой перегородки, выбухающую в полость правого желудочка, где давление крови меньше, чем в левом. Наиболее частая причина аневризмы сердца — трансмуральный инфаркт миокарда в области передней степени левого желудочка, примерно в 10% случаев осложняющийся ее формированием. Различают острую и хроническую аневризму сердца. Острая аневризма сердца развивается в остром периоде инфаркта миокарда, когда некротизированный (омертвевший) участок миокарда размягчается и под влиянием повышенного во время систолы давления крови в левом желудочке выбухает кнаружи или (при поражении межжелудочковой перегородки) в полость правого желудочка. В процессе рубцевания инфаркта миокарда острая аневризма может исчезнуть или сохраниться, превратившись в хроническую. При этом уменьшается сердечный выброс, так как часть ударного объема попадает в полость аневризмы, и развивается сердечная недостаточность.
Аневризма сердца АНЕВРИЗМА СЕРДЦА — патологическое локальное выпячивание стенки сердца в месте ее истончения. В подавляющем большинстве случаев аневризма сердца образуется в верхушке левого желудочка; особо выделяют аневризму межжелудочковой перегородки, выбухающую в полость правого желудочка, где давление крови меньше, чем в левом. Наиболее частая причина аневризмы сердца — трансмуральный инфаркт миокарда в области передней степени левого желудочка, примерно в 10% случаев осложняющийся ее формированием. Различают острую и хроническую аневризму сердца. Острая аневризма сердца развивается в остром периоде инфаркта миокарда, когда некротизированный (омертвевший) участок миокарда размягчается и под влиянием повышенного во время систолы давления крови в левом желудочке выбухает кнаружи или (при поражении межжелудочковой перегородки) в полость правого желудочка. В процессе рубцевания инфаркта миокарда острая аневризма может исчезнуть или сохраниться, превратившись в хроническую. При этом уменьшается сердечный выброс, так как часть ударного объема попадает в полость аневризмы, и развивается сердечная недостаточность.
 Хроническая сердечная недостаточность Это состояние, при котором сердце не может перекачивать кровь в достаточном объеме, в результате чего органы и ткани испытывают нехватку кислорода и питательных веществ. Самыми очевидными признаками сердечной недостаточности являются одышка и отеки. Одышка наступает в связи с застоем крови в легочных сосудах и с повышенной потребностью организма в кислороде. Отеки появляются из-за застоя в крови в венозном русле.
Хроническая сердечная недостаточность Это состояние, при котором сердце не может перекачивать кровь в достаточном объеме, в результате чего органы и ткани испытывают нехватку кислорода и питательных веществ. Самыми очевидными признаками сердечной недостаточности являются одышка и отеки. Одышка наступает в связи с застоем крови в легочных сосудах и с повышенной потребностью организма в кислороде. Отеки появляются из-за застоя в крови в венозном русле.
 Спасибо за внимание!
Спасибо за внимание!

