ИНФАРКТ МИОКАРДА..ppt
- Количество слайдов: 59
 Инфаркт миокарда Кафедра факультетской терапии к. м. н. , доцент А. В. Дубова
Инфаркт миокарда Кафедра факультетской терапии к. м. н. , доцент А. В. Дубова
 Инфаркт миокарда (ИМ) - некроз сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой с коронарным кровотоком, т. е. в результате острой коронарной недостаточности
Инфаркт миокарда (ИМ) - некроз сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой с коронарным кровотоком, т. е. в результате острой коронарной недостаточности
 Основные причины ИМ 1. Атеросклероз коронарных артерий – 90 % всех случаев 2. Эмболии коронарных артерий 3. Длительный спазм коронарной артерии (? )
Основные причины ИМ 1. Атеросклероз коронарных артерий – 90 % всех случаев 2. Эмболии коронарных артерий 3. Длительный спазм коронарной артерии (? )
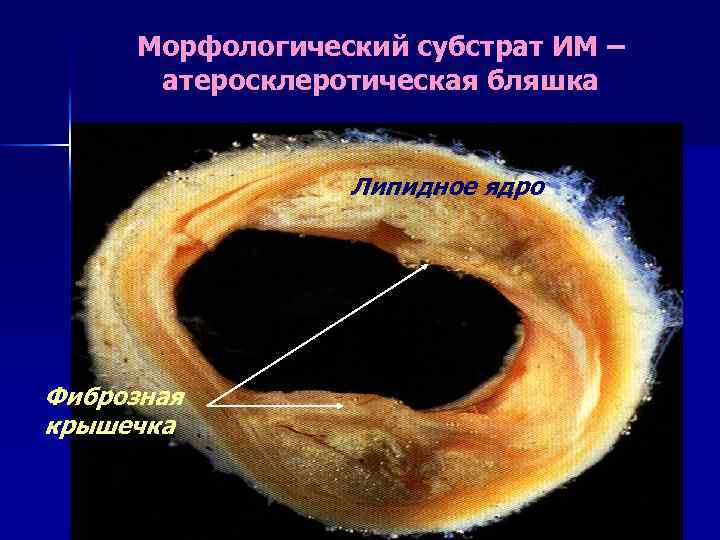 Морфологический субстрат ИМ – атеросклеротическая бляшка Липидное ядро Фиброзная крышечка
Морфологический субстрат ИМ – атеросклеротическая бляшка Липидное ядро Фиброзная крышечка
 Формирование тромба на бляшке тромб lipid core Липидное ядро адвентиция
Формирование тромба на бляшке тромб lipid core Липидное ядро адвентиция
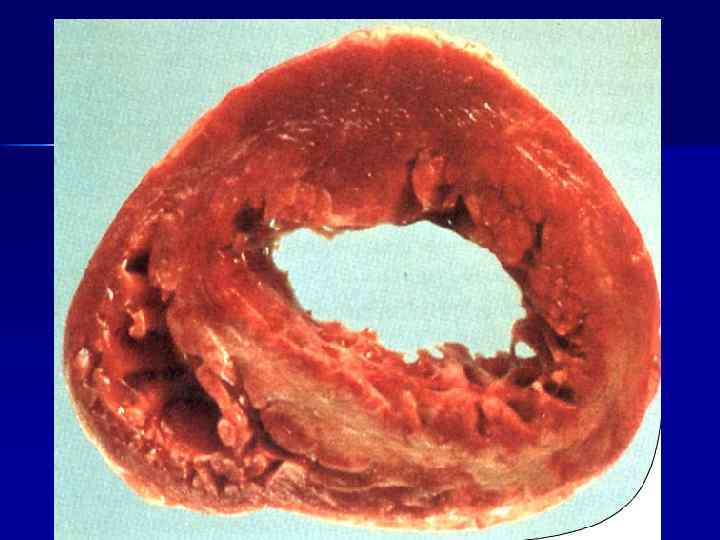
 Морфологическая диагностика ИМ Самые ранние морфологические изменения можно выявить только при использовании электронной микроскопии - через 1 час n При использовании световой микроскопии первые изменения обнаруживаются только через 12– 18 ч от начала ИМ n Макроскопически картина ИМ начинает выявляться только через 18– 24 ч от начала заболевания n
Морфологическая диагностика ИМ Самые ранние морфологические изменения можно выявить только при использовании электронной микроскопии - через 1 час n При использовании световой микроскопии первые изменения обнаруживаются только через 12– 18 ч от начала ИМ n Макроскопически картина ИМ начинает выявляться только через 18– 24 ч от начала заболевания n
 Метаболические и функциональные последствия ишемии миокарда - снижение сократительной функции кардиомиоцитов - нарушение диастолического расслабления ишемизированного миокарда - снижение возбудимости клеток - появление выраженной электрофизиологической негомогенности миокарда
Метаболические и функциональные последствия ишемии миокарда - снижение сократительной функции кардиомиоцитов - нарушение диастолического расслабления ишемизированного миокарда - снижение возбудимости клеток - появление выраженной электрофизиологической негомогенности миокарда
 Основные последствия некроза миокарда n нарушение систолической функции n нарушение диастолической функции n ремоделирование ЛЖ n изменения других органов и систем
Основные последствия некроза миокарда n нарушение систолической функции n нарушение диастолической функции n ремоделирование ЛЖ n изменения других органов и систем
 Запомните! Между выраженностью снижения глобальной систолической функции ЛЖ и величиной очага некроза существует прямая зависимость (С. Rаskley): 1 При величине некроза, превышающей 10% массы миокарда ЛЖ, наблюдается снижение ФВ. 2. При вовлечении в некротический процесс более 15% массы ЛЖ к этим изменениям присоединяется повышение КДД и КДО ЛЖ. 3. Если область некроза превышает 40% от общей массы миокарда ЛЖ, развивается кардиогенный шок.
Запомните! Между выраженностью снижения глобальной систолической функции ЛЖ и величиной очага некроза существует прямая зависимость (С. Rаskley): 1 При величине некроза, превышающей 10% массы миокарда ЛЖ, наблюдается снижение ФВ. 2. При вовлечении в некротический процесс более 15% массы ЛЖ к этим изменениям присоединяется повышение КДД и КДО ЛЖ. 3. Если область некроза превышает 40% от общей массы миокарда ЛЖ, развивается кардиогенный шок.
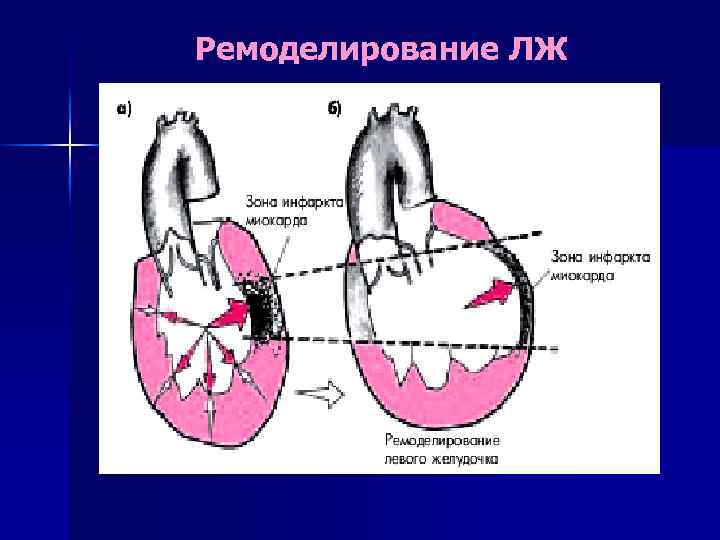 Ремоделирование ЛЖ
Ремоделирование ЛЖ
 Изменения других органов и систем при ИМ n определяются: гипоксией органов, связанной с их гипоперфузией (снижение сердечного выброса, ОЦК, системного АД и др. ); n повышением давления в малом и венозном русле большого круга кровообращения, обусловленным левожелудочковой или правожелудочковой недостаточностью; n активацией симпатико-адреналовой системы, РААС и тканевых РАС; n активацией системы свертывания крови и агрегации тромбоцитов; n системными нарушениями микроциркуляции.
Изменения других органов и систем при ИМ n определяются: гипоксией органов, связанной с их гипоперфузией (снижение сердечного выброса, ОЦК, системного АД и др. ); n повышением давления в малом и венозном русле большого круга кровообращения, обусловленным левожелудочковой или правожелудочковой недостаточностью; n активацией симпатико-адреналовой системы, РААС и тканевых РАС; n активацией системы свертывания крови и агрегации тромбоцитов; n системными нарушениями микроциркуляции.
 Классификация ИМ - по величине и глубине поражения - по характеру течения заболевания - по локализации - по стадии - по наличию осложнений
Классификация ИМ - по величине и глубине поражения - по характеру течения заболевания - по локализации - по стадии - по наличию осложнений
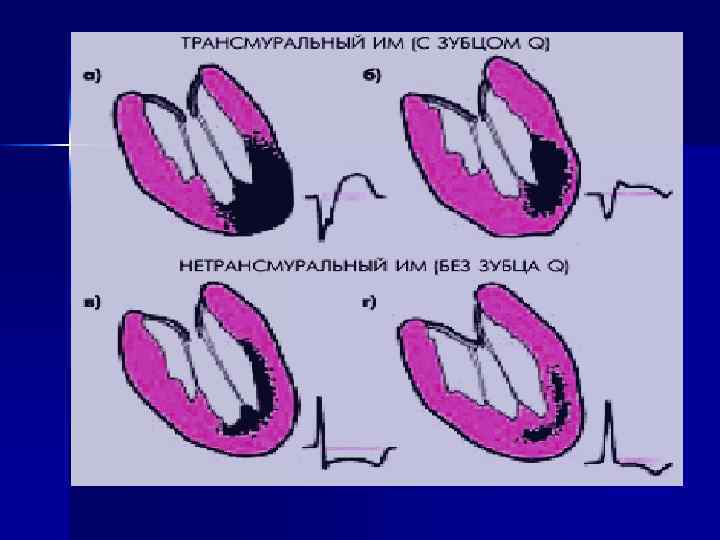
 Классификация по величине и глубине поражения миокарда: - Трансмуральный ИМ (ИМ с зубцом Q) - Нетрансмуральный ИМ (ИМ без зубца Q)
Классификация по величине и глубине поражения миокарда: - Трансмуральный ИМ (ИМ с зубцом Q) - Нетрансмуральный ИМ (ИМ без зубца Q)
 По характеру течения заболевания: ● Первичный ИМ ●Повторный ИМ – появление нового очага некроза в сроки, превышающие 28 дней с момента развития первичного ИМ ●Рецидивирующий ИМ – появление нового очага некроза в период от 72 ч до 28 дней после первичного ИМ
По характеру течения заболевания: ● Первичный ИМ ●Повторный ИМ – появление нового очага некроза в сроки, превышающие 28 дней с момента развития первичного ИМ ●Рецидивирующий ИМ – появление нового очага некроза в период от 72 ч до 28 дней после первичного ИМ
 Классификация по локализации n n n n n - передне-септальный -передне-верхушечный -передне-боковой -передне-базальный (высокий передний) -распространенный передний -задне-диафрагмальный (нижний) -задне-боковой - заднебазальный -распространенный задний ИМ правого желудочка
Классификация по локализации n n n n n - передне-септальный -передне-верхушечный -передне-боковой -передне-базальный (высокий передний) -распространенный передний -задне-диафрагмальный (нижний) -задне-боковой - заднебазальный -распространенный задний ИМ правого желудочка
 Стадии ИМ n - острейший период – 2 -3 ч от начала ИМ n - острый – до 10 дней от начала ИМ n -подострый – с 10 дня до конца 4 -8 недели n - период рубцевания (постинфарктный период) – после 4 -8 нед.
Стадии ИМ n - острейший период – 2 -3 ч от начала ИМ n - острый – до 10 дней от начала ИМ n -подострый – с 10 дня до конца 4 -8 недели n - период рубцевания (постинфарктный период) – после 4 -8 нед.
 n У 70 -80% больных развитию ИМ предшествует продромальный период, клиническими проявлениями которого могут быть: впервые возникшая стенокардия n прогрессирующая стенокардия напряжения n появление приступов стенокардии покоя ( в т. ч. стенокардии Принцметала)
n У 70 -80% больных развитию ИМ предшествует продромальный период, клиническими проявлениями которого могут быть: впервые возникшая стенокардия n прогрессирующая стенокардия напряжения n появление приступов стенокардии покоя ( в т. ч. стенокардии Принцметала)
 Клинические варианты начала ИМ n болевой (ангинозный) вариант – наблюдается в 80 -95% всех случаев: интенсивные боли в грудной клетке продолжительностью более 15 -20 мин. , не купируемые приемом НГ n астматический вариант – клиническая картина сердечной астмы с исходом в отек легких
Клинические варианты начала ИМ n болевой (ангинозный) вариант – наблюдается в 80 -95% всех случаев: интенсивные боли в грудной клетке продолжительностью более 15 -20 мин. , не купируемые приемом НГ n астматический вариант – клиническая картина сердечной астмы с исходом в отек легких
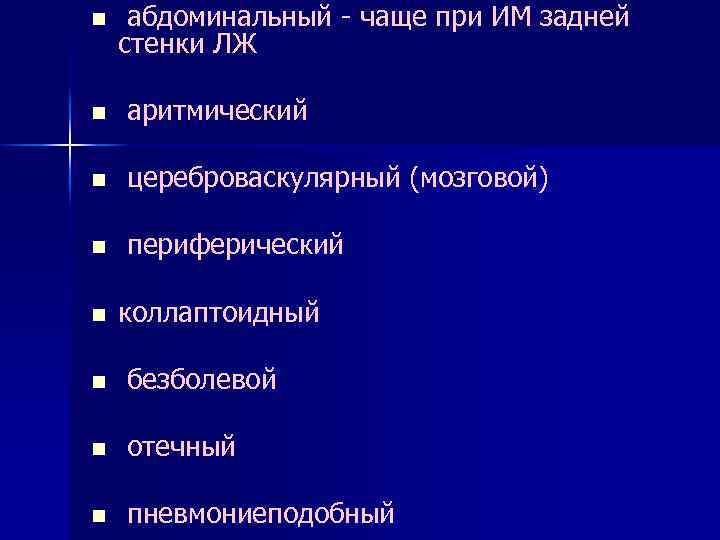 n абдоминальный - чаще при ИМ задней стенки ЛЖ n аритмический n цереброваскулярный (мозговой) n периферический n коллаптоидный n безболевой n отечный n пневмониеподобный
n абдоминальный - чаще при ИМ задней стенки ЛЖ n аритмический n цереброваскулярный (мозговой) n периферический n коллаптоидный n безболевой n отечный n пневмониеподобный
 В острейшем периоде при аускультации сердца можно выделить несколько аускультативных феноменов: 1) ослабление и приглушение I тона вследствие снижения сократимости ишемизированного миокарда; 2) акцент II тона на ЛА (при застое в МКК); 3) синусовая тахикардия в результате активации САС.
В острейшем периоде при аускультации сердца можно выделить несколько аускультативных феноменов: 1) ослабление и приглушение I тона вследствие снижения сократимости ишемизированного миокарда; 2) акцент II тона на ЛА (при застое в МКК); 3) синусовая тахикардия в результате активации САС.
 Острый период ИМ n соответствует времени формирования очага некроза и характеризуется развитием резорбционно-некротического синдрома. У больных: - болевой синдром отсутствует - лихорадка - одышка - нарушения ритма и проводимости
Острый период ИМ n соответствует времени формирования очага некроза и характеризуется развитием резорбционно-некротического синдрома. У больных: - болевой синдром отсутствует - лихорадка - одышка - нарушения ритма и проводимости
 Объективные данные: n небольшое снижение систолического АД n умеренная синусовая тахикардия n расширение границ сердца влево n при аускультации: ослабление I тона, у 1/3 больных – протодиастолический или пресистолический ритм галопа n может быть шум трения перикарда (на 2 -4 сутки) n систолический шум на верхушке
Объективные данные: n небольшое снижение систолического АД n умеренная синусовая тахикардия n расширение границ сердца влево n при аускультации: ослабление I тона, у 1/3 больных – протодиастолический или пресистолический ритм галопа n может быть шум трения перикарда (на 2 -4 сутки) n систолический шум на верхушке
 Подострый период ИМ n начинает формироваться соединительнотканный рубец, продолжается ремоделирование ЛЖ n состояние больных постепенно стабилизируется; тенденция к нормализации АД, ; сохраняется приглушенность I тона n при обширном ИМ нарастают проявления ЗСН
Подострый период ИМ n начинает формироваться соединительнотканный рубец, продолжается ремоделирование ЛЖ n состояние больных постепенно стабилизируется; тенденция к нормализации АД, ; сохраняется приглушенность I тона n при обширном ИМ нарастают проявления ЗСН
 Постинфарктный период Клиника зависит от: - объема рубца - функционального состояния окружающего миокарда - развития компенсаторных механизмов - скорости прогрессирования коронарного атеросклероза
Постинфарктный период Клиника зависит от: - объема рубца - функционального состояния окружающего миокарда - развития компенсаторных механизмов - скорости прогрессирования коронарного атеросклероза
 Лабораторная диагностика ИМ основана на выявлении: 1) неспецифических показателей тканевого некроза и воспалительной реакции миокарда; n 2) гиперферментемии; 3) появления в крови сократительных белков миокарда
Лабораторная диагностика ИМ основана на выявлении: 1) неспецифических показателей тканевого некроза и воспалительной реакции миокарда; n 2) гиперферментемии; 3) появления в крови сократительных белков миокарда
 Лабораторные признаки резорбционно-некротического синдрома лейкоцитоз n п/я сдвиг влево n анэозинофилия n повышение СОЭ n увеличение α 2 -глобулинов, СРБ n преходящее повышение уровня креатинина и мочевины в крови n
Лабораторные признаки резорбционно-некротического синдрома лейкоцитоз n п/я сдвиг влево n анэозинофилия n повышение СОЭ n увеличение α 2 -глобулинов, СРБ n преходящее повышение уровня креатинина и мочевины в крови n
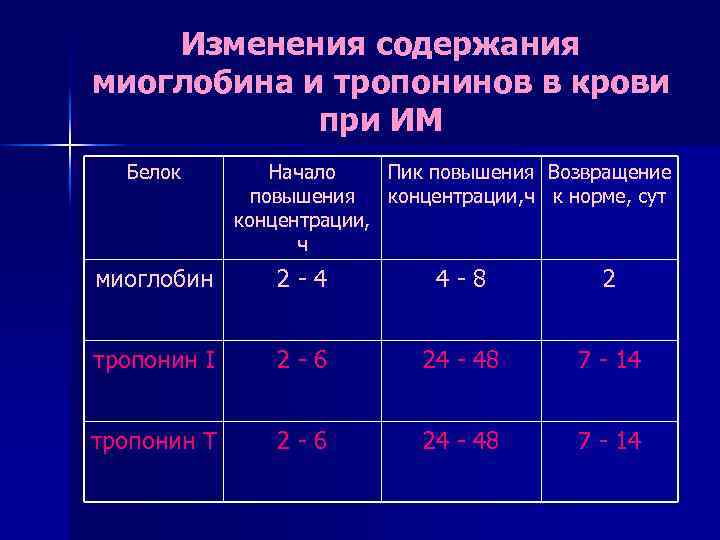 Изменения содержания миоглобина и тропонинов в крови при ИМ Белок Начало повышения концентрации, ч Пик повышения концентрации, ч Возвращение к норме, сут миоглобин 2 - 4 4 - 8 2 тропонин I 2 - 6 24 - 48 7 - 14 тропонин Т 2 - 6 24 - 48 7 - 14
Изменения содержания миоглобина и тропонинов в крови при ИМ Белок Начало повышения концентрации, ч Пик повышения концентрации, ч Возвращение к норме, сут миоглобин 2 - 4 4 - 8 2 тропонин I 2 - 6 24 - 48 7 - 14 тропонин Т 2 - 6 24 - 48 7 - 14
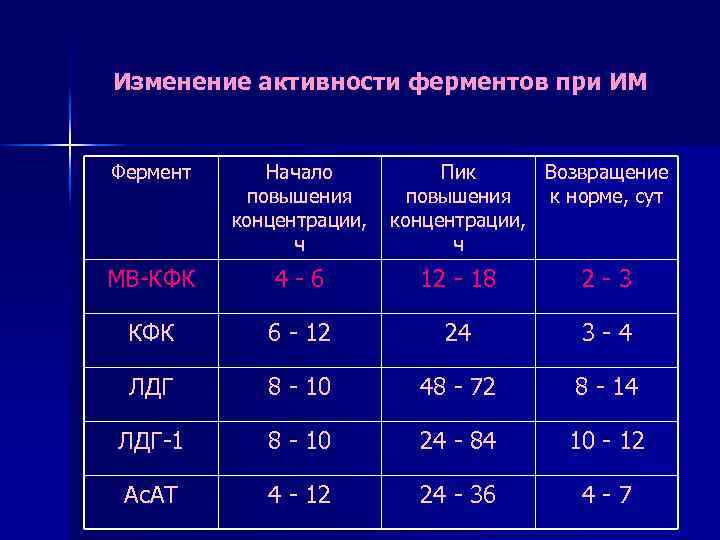 Изменение активности ферментов при ИМ Фермент Начало Пик повышения концентрации, ч ч Возвращение к норме, сут МВ-КФК 4 - 6 12 - 18 2 - 3 КФК 6 - 12 24 3 - 4 ЛДГ 8 - 10 48 - 72 8 - 14 ЛДГ-1 8 - 10 24 - 84 10 - 12 Ас. АТ 4 - 12 24 - 36 4 - 7
Изменение активности ферментов при ИМ Фермент Начало Пик повышения концентрации, ч ч Возвращение к норме, сут МВ-КФК 4 - 6 12 - 18 2 - 3 КФК 6 - 12 24 3 - 4 ЛДГ 8 - 10 48 - 72 8 - 14 ЛДГ-1 8 - 10 24 - 84 10 - 12 Ас. АТ 4 - 12 24 - 36 4 - 7
 Зоны патологических изменений в миокарде при ИМ по данным ЭКГ
Зоны патологических изменений в миокарде при ИМ по данным ЭКГ
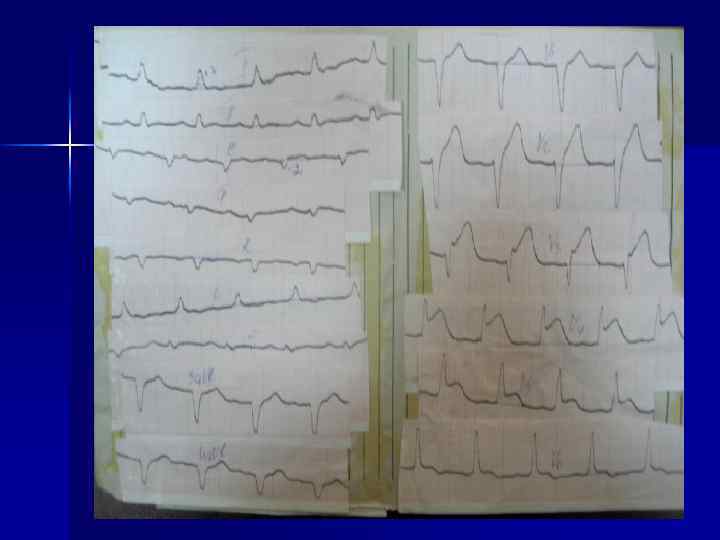
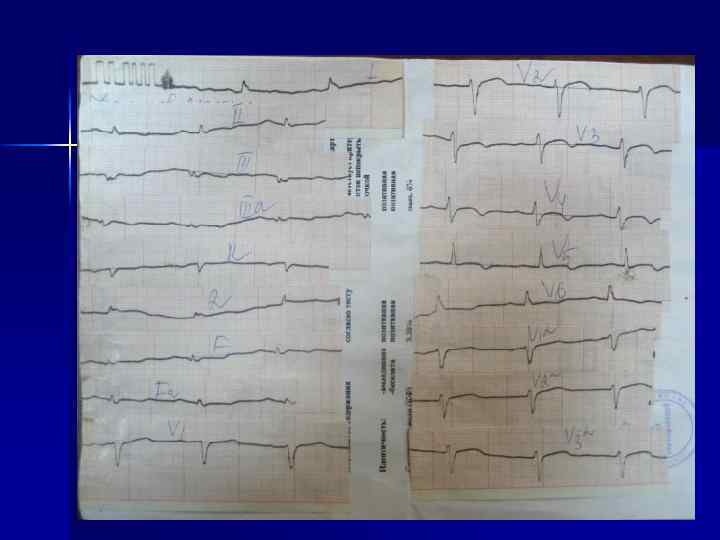
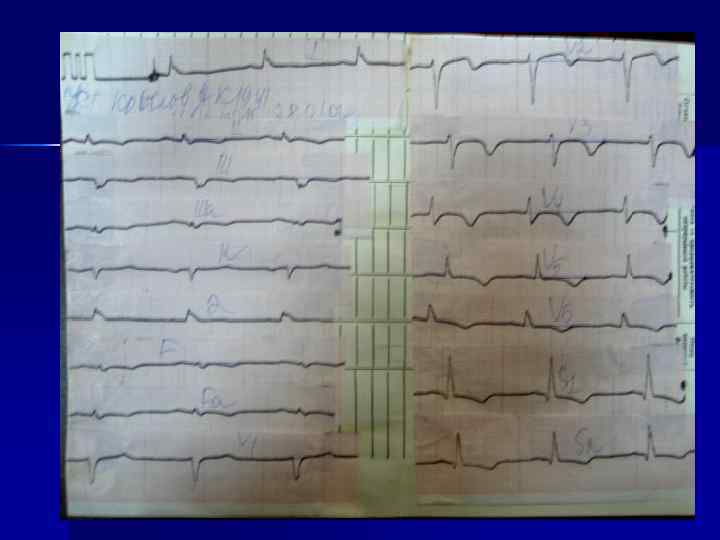
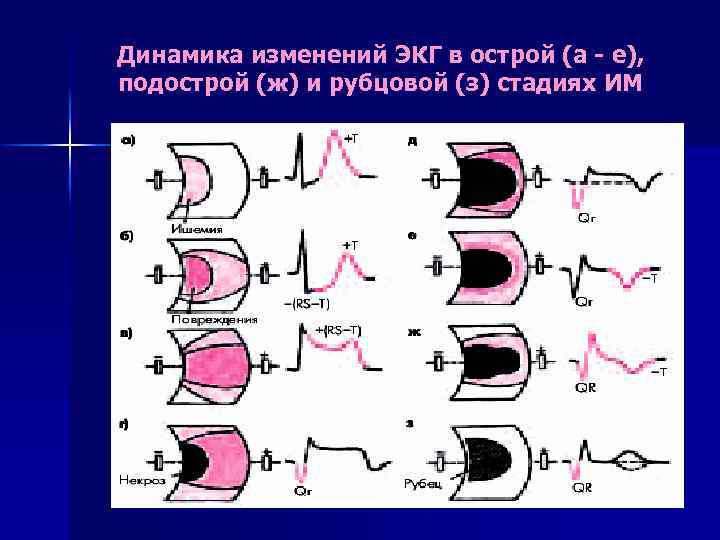 Динамика изменений ЭКГ в острой (а - е), подострой (ж) и рубцовой (з) стадиях ИМ
Динамика изменений ЭКГ в острой (а - е), подострой (ж) и рубцовой (з) стадиях ИМ
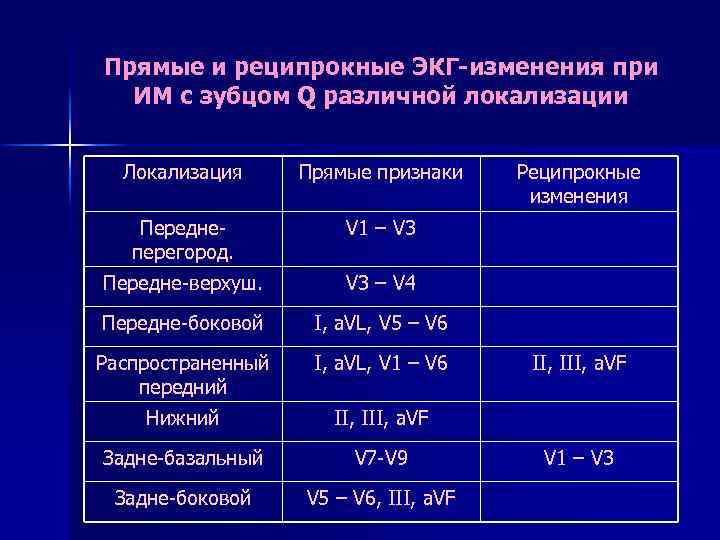 Прямые и реципрокные ЭКГ-изменения при ИМ с зубцом Q различной локализации Локализация Прямые признаки Переднеперегород. V 1 – V 3 Передне-верхуш. V 3 – V 4 Передне-боковой I, a. VL, V 5 – V 6 Распространенный передний I, a. VL, V 1 – V 6 Нижний II, III, a. VF Задне-базальный V 7 -V 9 Задне-боковой V 5 – V 6, III, a. VF Реципрокные изменения II, III, a. VF V 1 – V 3
Прямые и реципрокные ЭКГ-изменения при ИМ с зубцом Q различной локализации Локализация Прямые признаки Переднеперегород. V 1 – V 3 Передне-верхуш. V 3 – V 4 Передне-боковой I, a. VL, V 5 – V 6 Распространенный передний I, a. VL, V 1 – V 6 Нижний II, III, a. VF Задне-базальный V 7 -V 9 Задне-боковой V 5 – V 6, III, a. VF Реципрокные изменения II, III, a. VF V 1 – V 3
 Лечение ИМ n Все больные с подозрение на ИМ госпитализируются без каких-либо дополнительных исследований с целью уточнения диагноза (возможна лишь регистрация ЭКГ)
Лечение ИМ n Все больные с подозрение на ИМ госпитализируются без каких-либо дополнительных исследований с целью уточнения диагноза (возможна лишь регистрация ЭКГ)
 Основные задачи лечения ИМ: 1. Купирование болевого синдрома 2. Ограничение размеров некроза 3. Профилактика и лечение осложнений
Основные задачи лечения ИМ: 1. Купирование болевого синдрома 2. Ограничение размеров некроза 3. Профилактика и лечение осложнений
 Купирование болевого синдрома n морфин в/в дробно от 2 до 5 мг каждые 5 -30 мин. – при сильном болевом синдроме, при наличии ОЛ, у больных молодого и среднего возраста n промедол в/в 1% - 1, 0 – 2, 0 мл – при умеренном болевом синдроме, у больных пожилого и старческого возраста
Купирование болевого синдрома n морфин в/в дробно от 2 до 5 мг каждые 5 -30 мин. – при сильном болевом синдроме, при наличии ОЛ, у больных молодого и среднего возраста n промедол в/в 1% - 1, 0 – 2, 0 мл – при умеренном болевом синдроме, у больных пожилого и старческого возраста
 Тромболитическая терапия (ТЛТ) n ферментативное разрушение нитей фибрина, составляющих каркас (основу) окклюзирующего коронарного тромба
Тромболитическая терапия (ТЛТ) n ферментативное разрушение нитей фибрина, составляющих каркас (основу) окклюзирующего коронарного тромба
 Показания к ТЛТ n ИМ в первые 12 ч, сопровождающийся: 1) подъемом сегмента ST более 1 мм над изолинией в двух последовательных отведениях ЭКГ или 2) развитием блокады ЛНПГ
Показания к ТЛТ n ИМ в первые 12 ч, сопровождающийся: 1) подъемом сегмента ST более 1 мм над изолинией в двух последовательных отведениях ЭКГ или 2) развитием блокады ЛНПГ
 ТЛТ не показана, если: n элевация сегмента ST отсутствует, независимо от того, как выглядит конечная фаза желудочкового комплекса на ЭКГ – депрессия, отрицательный зубец Т или норма
ТЛТ не показана, если: n элевация сегмента ST отсутствует, независимо от того, как выглядит конечная фаза желудочкового комплекса на ЭКГ – депрессия, отрицательный зубец Т или норма
 Схемы ТЛТ n ТАП (Актилизе): 15 мг в/в болюсом, затем в/в инфузия 0, 75 мг/кг/мин в течение 30 мин. , затем 0, 5 мг/кг/мин в течение 1 ч. Общая доза – не более 100 мг.
Схемы ТЛТ n ТАП (Актилизе): 15 мг в/в болюсом, затем в/в инфузия 0, 75 мг/кг/мин в течение 30 мин. , затем 0, 5 мг/кг/мин в течение 1 ч. Общая доза – не более 100 мг.
 Критерии эффективности ТЛТ n полное купирование болевого синдрома n быстрая динамика ST к изолинии n появление реперфузионных аритмий n быстрый подъем в крови уровня кардиоспецифических маркеров (МВ-КФК, тропонин)
Критерии эффективности ТЛТ n полное купирование болевого синдрома n быстрая динамика ST к изолинии n появление реперфузионных аритмий n быстрый подъем в крови уровня кардиоспецифических маркеров (МВ-КФК, тропонин)
 Абсолютные противопоказания к ТЛТ n перенесенный геморрагический инсульт (любой давности); другие варианты НМК в течение предыдущего года n внутричерепное новообразование n активное внутреннее кровотечение (не mensеs) n подозрение на расслоение аорты
Абсолютные противопоказания к ТЛТ n перенесенный геморрагический инсульт (любой давности); другие варианты НМК в течение предыдущего года n внутричерепное новообразование n активное внутреннее кровотечение (не mensеs) n подозрение на расслоение аорты
 Относительные противопоказания к ТЛТ n n высокая АГ (более 180/110 мм рт. ст. ) при поступлении НМК или внутричерепная патология, не перечисленные в абсолютных п/п прием антикоагулянтов; геморрагические диатезы недавняя травма (в пределах 2 -4 нед. ), включая травму головы, а также длительное (более 10 мин) проведение реанимационных мероприятий или серьезное хирургическое вмешательство в течение предыдущих 3 недель
Относительные противопоказания к ТЛТ n n высокая АГ (более 180/110 мм рт. ст. ) при поступлении НМК или внутричерепная патология, не перечисленные в абсолютных п/п прием антикоагулянтов; геморрагические диатезы недавняя травма (в пределах 2 -4 нед. ), включая травму головы, а также длительное (более 10 мин) проведение реанимационных мероприятий или серьезное хирургическое вмешательство в течение предыдущих 3 недель
 продолжение пункция некомпрессируемых сосудов n недавнее (в пределах 2 -4 нед. ) внутреннее кровотечение n для стрептокиназы: предыдущее применение (в интервале 5 дней-2 года) или известная аллергическая реакция на ее введение n беременность n обострение ЯБ Ж и/или ДПК n высокая АГ в анамнезе n
продолжение пункция некомпрессируемых сосудов n недавнее (в пределах 2 -4 нед. ) внутреннее кровотечение n для стрептокиназы: предыдущее применение (в интервале 5 дней-2 года) или известная аллергическая реакция на ее введение n беременность n обострение ЯБ Ж и/или ДПК n высокая АГ в анамнезе n
 β-блокаторы (ББ) уменьшают потребность миокарда в кислороде n улучшают перфузию в зоне ишемии n оказывают антиаритмическое, антифибрилляторное действие n снижают летальность и частоту реинфарктов в ранние и отдаленные сроки после ИМ n
β-блокаторы (ББ) уменьшают потребность миокарда в кислороде n улучшают перфузию в зоне ишемии n оказывают антиаритмическое, антифибрилляторное действие n снижают летальность и частоту реинфарктов в ранние и отдаленные сроки после ИМ n
 n ББ блокаторы показаны всем больным ИМ, кроме тех, у кого есть п/показания (ЧСС менее 50 в мин, САД менее 90 -100 мм рт. ст. , АВблокада 2 -й степени и выше, ХОБЛ) n Лечение ББ начинают с в/в введения, затем переходят на прием per os
n ББ блокаторы показаны всем больным ИМ, кроме тех, у кого есть п/показания (ЧСС менее 50 в мин, САД менее 90 -100 мм рт. ст. , АВблокада 2 -й степени и выше, ХОБЛ) n Лечение ББ начинают с в/в введения, затем переходят на прием per os
 n - Нитраты, вводимые в/в : Улучшают перфузию миокарда Уменьшают преднагрузку Назначаются в первые 2 -3 дня от начала ИМ В дальнейшем при отсутствии ПСНК назначение Н не обосновано
n - Нитраты, вводимые в/в : Улучшают перфузию миокарда Уменьшают преднагрузку Назначаются в первые 2 -3 дня от начала ИМ В дальнейшем при отсутствии ПСНК назначение Н не обосновано
 Профилактика повторного тромбоза n Дезагреганты: аспирин 75 -100 мг/сут назначается на неопределенно долгое время, т. к. снижает частоту реинфаркта на 25% n Гепарин и НМГ
Профилактика повторного тромбоза n Дезагреганты: аспирин 75 -100 мг/сут назначается на неопределенно долгое время, т. к. снижает частоту реинфаркта на 25% n Гепарин и НМГ
 Показания к терапии гепарином ТЛТ ТАП n Отсутствие возможности проведения ТЛТ n Обширный ИМ и высокий риск развития внутрисердечного тромбоза n Мерцательная аритмия n Выраженная СН n тромбофлебит n
Показания к терапии гепарином ТЛТ ТАП n Отсутствие возможности проведения ТЛТ n Обширный ИМ и высокий риск развития внутрисердечного тромбоза n Мерцательная аритмия n Выраженная СН n тромбофлебит n
 n Терапию начинают со струйного введения 5000 ЕД, затем инфузия со скоростью 600 -800 -1000 ЕД/ч под контролем АЧТВ (удлинение в 1, 5 -2 раза по сравнению с нормой) в течение 24 -48 ч, затем п/к 5000 ЕД каждые 4 -6 ч (или по 12500 ЕД 2 раза в сутки) n Терапию НМГ более предпочтительна: она эффективнее, не требуется лабораторный контроль АЧТВ, меньше риск побочных эффектов и осложнений
n Терапию начинают со струйного введения 5000 ЕД, затем инфузия со скоростью 600 -800 -1000 ЕД/ч под контролем АЧТВ (удлинение в 1, 5 -2 раза по сравнению с нормой) в течение 24 -48 ч, затем п/к 5000 ЕД каждые 4 -6 ч (или по 12500 ЕД 2 раза в сутки) n Терапию НМГ более предпочтительна: она эффективнее, не требуется лабораторный контроль АЧТВ, меньше риск побочных эффектов и осложнений
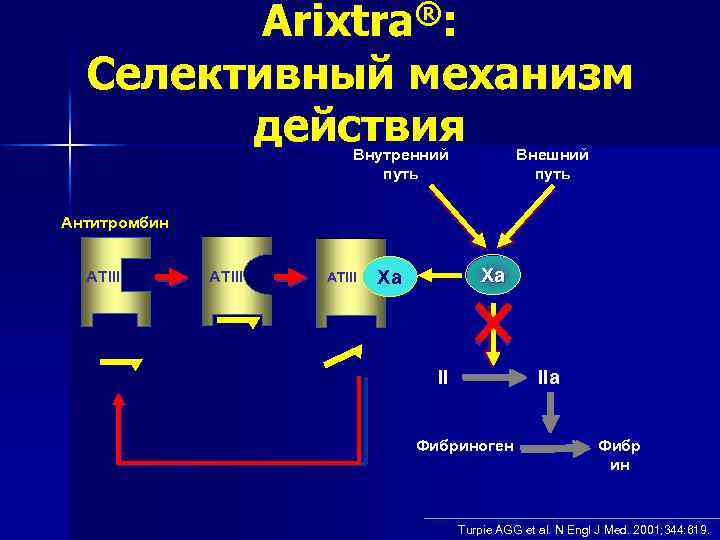 Arixtra®: Селективный механизм действия Внутренний путь Внешний путь Антитромбин ATIII Arixtra® ATIII Xa Xa II IIa Фибриноген Фибр ин Turpie AGG et al. N Engl J Med. 2001; 344: 619.
Arixtra®: Селективный механизм действия Внутренний путь Внешний путь Антитромбин ATIII Arixtra® ATIII Xa Xa II IIa Фибриноген Фибр ин Turpie AGG et al. N Engl J Med. 2001; 344: 619.
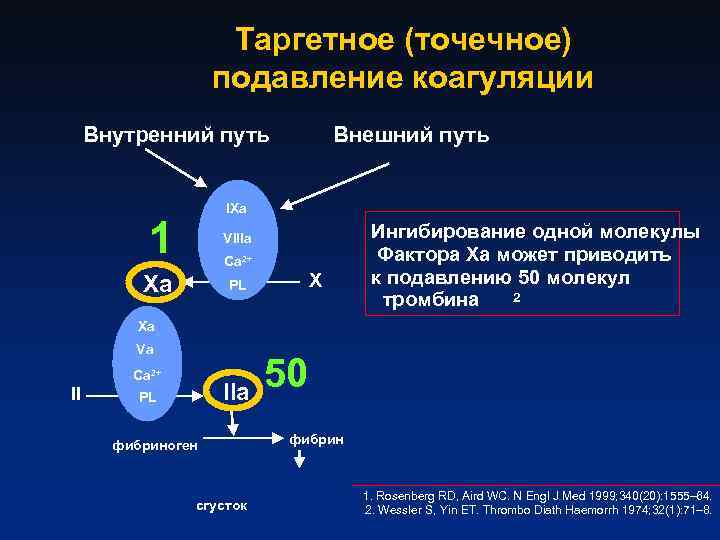 Таргетное (точечное) подавление коагуляции Внутренний путь Внешний путь IXa 1 VIIIa Xa PL Ca 2+ X Ингибирование одной молекулы Фактора Ха может приводить к подавлению 50 молекул 2 тромбина Xa Va Ca 2+ II IIa PL фибриноген сгусток 50 фибрин 1. Rosenberg RD, Aird WC. N Engl J Med 1999; 340(20): 1555– 64. 2. Wessler S, Yin ET. Thrombo Diath Haemorrh 1974; 32(1): 71– 8.
Таргетное (точечное) подавление коагуляции Внутренний путь Внешний путь IXa 1 VIIIa Xa PL Ca 2+ X Ингибирование одной молекулы Фактора Ха может приводить к подавлению 50 молекул 2 тромбина Xa Va Ca 2+ II IIa PL фибриноген сгусток 50 фибрин 1. Rosenberg RD, Aird WC. N Engl J Med 1999; 340(20): 1555– 64. 2. Wessler S, Yin ET. Thrombo Diath Haemorrh 1974; 32(1): 71– 8.
 Основные характеристики фондапаринукса n n n 100% биодоступность при п/к введении полужизнь 17 - 20 часов, антитромботическая активность 24 часа Не связывается с другими протеинами плазмы (кроме ATIII), не связывается с эндотелиоцитами, не связывается с PF 4, не влияет на ИПТФ (TFPI) Предсказуемый антикоагулянтный ответ: нет необходимости в мониторинге П/к однократно в день, без учета массы тела
Основные характеристики фондапаринукса n n n 100% биодоступность при п/к введении полужизнь 17 - 20 часов, антитромботическая активность 24 часа Не связывается с другими протеинами плазмы (кроме ATIII), не связывается с эндотелиоцитами, не связывается с PF 4, не влияет на ИПТФ (TFPI) Предсказуемый антикоагулянтный ответ: нет необходимости в мониторинге П/к однократно в день, без учета массы тела
 Антагонисты кальция n Не рекомендуются к использованию в ранние сроки ИМ n В поздние сроки могут быть назначены в связи с ПСНК
Антагонисты кальция n Не рекомендуются к использованию в ранние сроки ИМ n В поздние сроки могут быть назначены в связи с ПСНК
 ИАПФ при ИМ n приостанавливают процессы постинфарктного ремоделирования, поэтому рекомендуются при обширных ИМ и при наличии признаков СН n предпочтительно пероральное введение: лизиноприл до 10 мг/сут, рамиприл до 10 мг/сут, каптоприл до 150 мг/сут
ИАПФ при ИМ n приостанавливают процессы постинфарктного ремоделирования, поэтому рекомендуются при обширных ИМ и при наличии признаков СН n предпочтительно пероральное введение: лизиноприл до 10 мг/сут, рамиприл до 10 мг/сут, каптоприл до 150 мг/сут
 n В стандарты лечения ОКС входит назначение статинов с целью стабилизации атеросклеротической бляшки и профилактики прогрессирования коронарного атеросклероза
n В стандарты лечения ОКС входит назначение статинов с целью стабилизации атеросклеротической бляшки и профилактики прогрессирования коронарного атеросклероза


