Lec_23.ppt
- Количество слайдов: 90
 ИНДУКЦИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ кандидат медицинских наук, доцент Гурьев Александр Владимирович
ИНДУКЦИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ кандидат медицинских наук, доцент Гурьев Александр Владимирович
 Дать женщине испытать обширное, бесконечное чувство, именуемое материнством, которое питает, греет, наполняет жизнь и разливает вокруг себя свет и тепло. В. Ф. Снегирев
Дать женщине испытать обширное, бесконечное чувство, именуемое материнством, которое питает, греет, наполняет жизнь и разливает вокруг себя свет и тепло. В. Ф. Снегирев
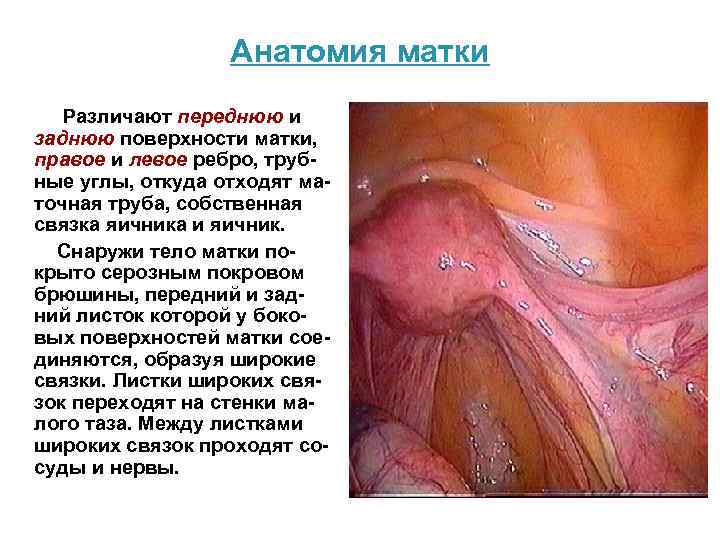 Анатомия матки Различают переднюю и заднюю поверхности матки, правое и левое ребро, трубные углы, откуда отходят маточная труба, собственная связка яичника и яичник. Снаружи тело матки покрыто серозным покровом брюшины, передний и задний листок которой у боковых поверхностей матки соединяются, образуя широкие связки. Листки широких связок переходят на стенки малого таза. Между листками широких связок проходят сосуды и нервы.
Анатомия матки Различают переднюю и заднюю поверхности матки, правое и левое ребро, трубные углы, откуда отходят маточная труба, собственная связка яичника и яичник. Снаружи тело матки покрыто серозным покровом брюшины, передний и задний листок которой у боковых поверхностей матки соединяются, образуя широкие связки. Листки широких связок переходят на стенки малого таза. Между листками широких связок проходят сосуды и нервы.
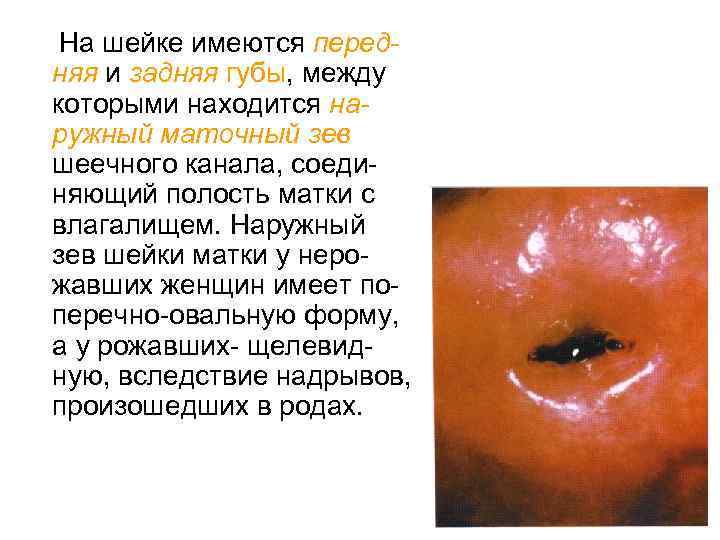 На шейке имеются передняя и задняя губы, между которыми находится наружный маточный зев шеечного канала, соединяющий полость матки с влагалищем. Наружный зев шейки матки у нерожавших женщин имеет поперечно-овальную форму, а у рожавших- щелевидную, вследствие надрывов, произошедших в родах.
На шейке имеются передняя и задняя губы, между которыми находится наружный маточный зев шеечного канала, соединяющий полость матки с влагалищем. Наружный зев шейки матки у нерожавших женщин имеет поперечно-овальную форму, а у рожавших- щелевидную, вследствие надрывов, произошедших в родах.
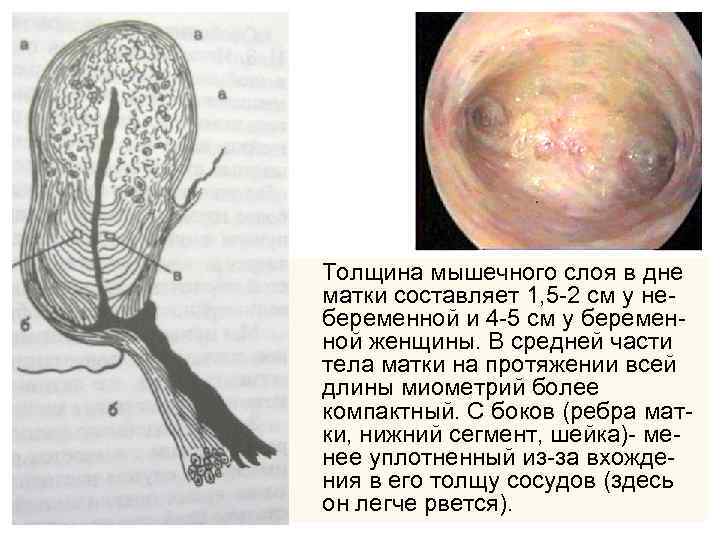 Толщина мышечного слоя в дне матки составляет 1, 5 -2 см у небеременной и 4 -5 см у беременной женщины. В средней части тела матки на протяжении всей длины миометрий более компактный. С боков (ребра матки, нижний сегмент, шейка)- менее уплотненный из-за вхождения в его толщу сосудов (здесь он легче рвется).
Толщина мышечного слоя в дне матки составляет 1, 5 -2 см у небеременной и 4 -5 см у беременной женщины. В средней части тела матки на протяжении всей длины миометрий более компактный. С боков (ребра матки, нижний сегмент, шейка)- менее уплотненный из-за вхождения в его толщу сосудов (здесь он легче рвется).
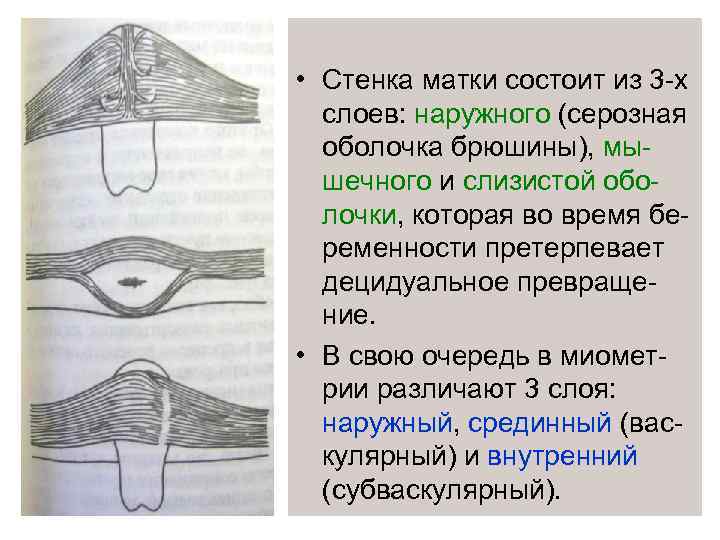 • Стенка матки состоит из 3 -х слоев: наружного (серозная оболочка брюшины), мышечного и слизистой оболочки, которая во время беременности претерпевает децидуальное превращение. • В свою очередь в миометрии различают 3 слоя: наружный, срединный (васкулярный) и внутренний (субваскулярный).
• Стенка матки состоит из 3 -х слоев: наружного (серозная оболочка брюшины), мышечного и слизистой оболочки, которая во время беременности претерпевает децидуальное превращение. • В свою очередь в миометрии различают 3 слоя: наружный, срединный (васкулярный) и внутренний (субваскулярный).
 3 слоя миометрия: Наружный слой образован тонким пластом мышечных и соединительнотканных пучков, которые, в основном, являются продолжением связок. Продольные и косо расположенные волокна этого слоя наиболее выражены в дне и в теле матки.
3 слоя миометрия: Наружный слой образован тонким пластом мышечных и соединительнотканных пучков, которые, в основном, являются продолжением связок. Продольные и косо расположенные волокна этого слоя наиболее выражены в дне и в теле матки.
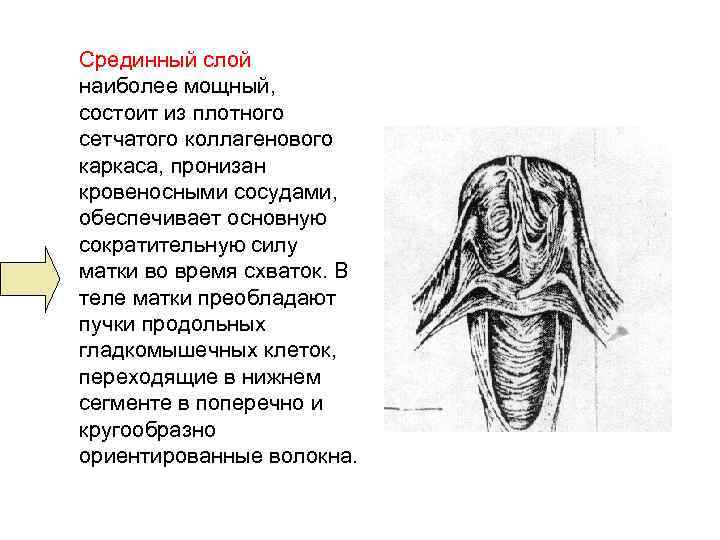 Срединный слой наиболее мощный, состоит из плотного сетчатого коллагенового каркаса, пронизан кровеносными сосудами, обеспечивает основную сократительную силу матки во время схваток. В теле матки преобладают пучки продольных гладкомышечных клеток, переходящие в нижнем сегменте в поперечно и кругообразно ориентированные волокна.
Срединный слой наиболее мощный, состоит из плотного сетчатого коллагенового каркаса, пронизан кровеносными сосудами, обеспечивает основную сократительную силу матки во время схваток. В теле матки преобладают пучки продольных гладкомышечных клеток, переходящие в нижнем сегменте в поперечно и кругообразно ориентированные волокна.
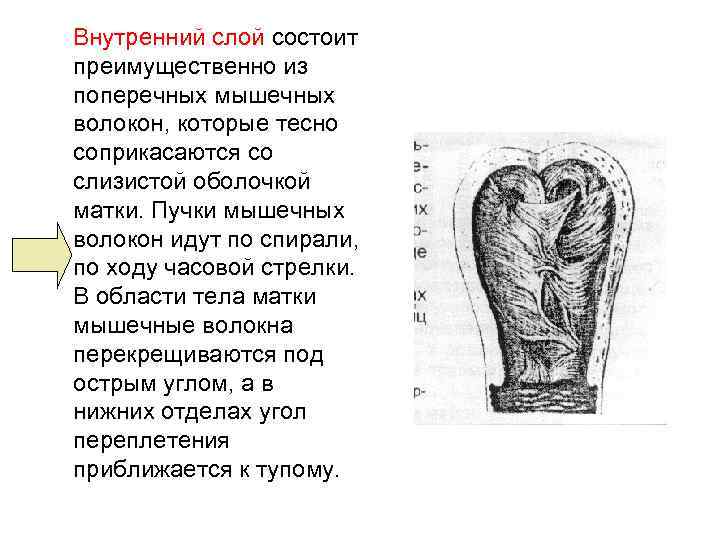 Внутренний слой состоит преимущественно из поперечных мышечных волокон, которые тесно соприкасаются со слизистой оболочкой матки. Пучки мышечных волокон идут по спирали, по ходу часовой стрелки. В области тела матки мышечные волокна перекрещиваются под острым углом, а в нижних отделах угол переплетения приближается к тупому.
Внутренний слой состоит преимущественно из поперечных мышечных волокон, которые тесно соприкасаются со слизистой оболочкой матки. Пучки мышечных волокон идут по спирали, по ходу часовой стрелки. В области тела матки мышечные волокна перекрещиваются под острым углом, а в нижних отделах угол переплетения приближается к тупому.

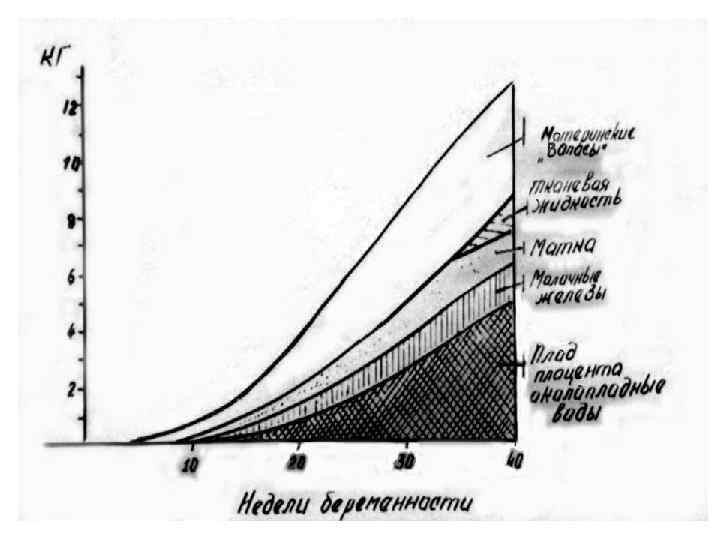
 Физиологические изменения в миометрии в динамике беременности. • В начале беременности особенно заметно увеличивается переднезадний размер, вследствие чего полость матки из щелевидной превращается в шарообразную. • В первые четыре месяца беременности наблюдается утолщение стенок матки, начиная с пятого месяца – истончение, к концу беременности толщина стенки не превышает 0, 5 -1 см. • Длина матки (высота) к моменту родов составляет 37 -38 см, поперечник ее – 25 -26 см, толщина – 24 см. • Вес матки увеличивается к концу беременности до 1000 -1200 г. , то есть в 20 раз, а объем полости матки – более чем в 500 раз.
Физиологические изменения в миометрии в динамике беременности. • В начале беременности особенно заметно увеличивается переднезадний размер, вследствие чего полость матки из щелевидной превращается в шарообразную. • В первые четыре месяца беременности наблюдается утолщение стенок матки, начиная с пятого месяца – истончение, к концу беременности толщина стенки не превышает 0, 5 -1 см. • Длина матки (высота) к моменту родов составляет 37 -38 см, поперечник ее – 25 -26 см, толщина – 24 см. • Вес матки увеличивается к концу беременности до 1000 -1200 г. , то есть в 20 раз, а объем полости матки – более чем в 500 раз.
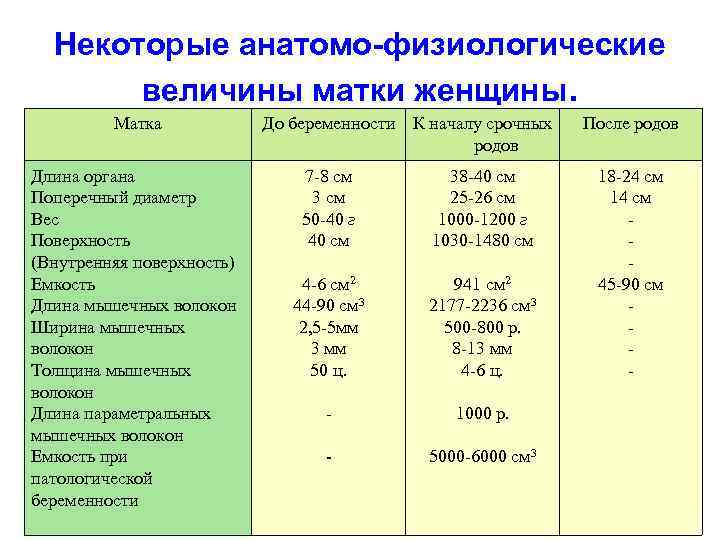 Некоторые анатомо-физиологические величины матки женщины. Матка Длина органа Поперечный диаметр Вес Поверхность (Внутренняя поверхность) Емкость Длина мышечных волокон Ширина мышечных волокон Толщина мышечных волокон Длина параметральных мышечных волокон Емкость при патологической беременности До беременности К началу срочных родов 7 -8 см 3 см 50 -40 г 40 см 38 -40 см 25 -26 см 1000 -1200 г 1030 -1480 см 4 -6 см 2 44 -90 см 3 2, 5 -5 мм 3 мм 50 ц. 941 см 2 2177 -2236 см 3 500 -800 р. 8 -13 мм 4 -6 ц. - 1000 р. - 5000 -6000 см 3 После родов 18 -24 см 14 см 45 -90 см -
Некоторые анатомо-физиологические величины матки женщины. Матка Длина органа Поперечный диаметр Вес Поверхность (Внутренняя поверхность) Емкость Длина мышечных волокон Ширина мышечных волокон Толщина мышечных волокон Длина параметральных мышечных волокон Емкость при патологической беременности До беременности К началу срочных родов 7 -8 см 3 см 50 -40 г 40 см 38 -40 см 25 -26 см 1000 -1200 г 1030 -1480 см 4 -6 см 2 44 -90 см 3 2, 5 -5 мм 3 мм 50 ц. 941 см 2 2177 -2236 см 3 500 -800 р. 8 -13 мм 4 -6 ц. - 1000 р. - 5000 -6000 см 3 После родов 18 -24 см 14 см 45 -90 см -
 • На первом этапе в подготовительный период родов происходит созревание эпифизарногипоталамо-гипофизарной системы, при этом происходит выброс синтезируемого в организме плода кортикотропина, под действием чего в плаценте 11 -дезоксикортизол переходит в кортизол. • Ближе к сроку родов в организме матери начинает изменяться баланс половых стероидов, плацентарного лактогена, хориогонадотропина (в крови увеличивается содержание эстрогенов, особенно эстрадиола, и уменьшается содержание прогестерона)- это составляет сущность II этапа в системе «мать-плацента-плод» , предшествующего наступлению родов.
• На первом этапе в подготовительный период родов происходит созревание эпифизарногипоталамо-гипофизарной системы, при этом происходит выброс синтезируемого в организме плода кортикотропина, под действием чего в плаценте 11 -дезоксикортизол переходит в кортизол. • Ближе к сроку родов в организме матери начинает изменяться баланс половых стероидов, плацентарного лактогена, хориогонадотропина (в крови увеличивается содержание эстрогенов, особенно эстрадиола, и уменьшается содержание прогестерона)- это составляет сущность II этапа в системе «мать-плацента-плод» , предшествующего наступлению родов.
 Структура и механизм сокращения миометрия • Структурной единицей гладкой мышцы являются гладкомышечные клетки. • Каждая гладкомышечная клетка является самостоятельной морфологической единицей. Установлено, что при беременности под действием половых гормонов происходит метаплазия миоцитов матки. • В теле матки небеременной женщины содержится 28% мышечной ткани, в перешейке-15%, и в шейке 8%. Уже в первом триместре беременности в теле матки и перешейке увеличивается количество мышечной ткани до 42%, в шейке количество мышечной ткани не увеличивается. • Также к концу беременности увеличивается количество сократительных белков в 20 раз и размеры мышечных клеток- в 10 раз.
Структура и механизм сокращения миометрия • Структурной единицей гладкой мышцы являются гладкомышечные клетки. • Каждая гладкомышечная клетка является самостоятельной морфологической единицей. Установлено, что при беременности под действием половых гормонов происходит метаплазия миоцитов матки. • В теле матки небеременной женщины содержится 28% мышечной ткани, в перешейке-15%, и в шейке 8%. Уже в первом триместре беременности в теле матки и перешейке увеличивается количество мышечной ткани до 42%, в шейке количество мышечной ткани не увеличивается. • Также к концу беременности увеличивается количество сократительных белков в 20 раз и размеры мышечных клеток- в 10 раз.
 Система сократительных белков миометрия Различают: • сократительные • саркоплазматические • стромальные белки миометрия.
Система сократительных белков миометрия Различают: • сократительные • саркоплазматические • стромальные белки миометрия.
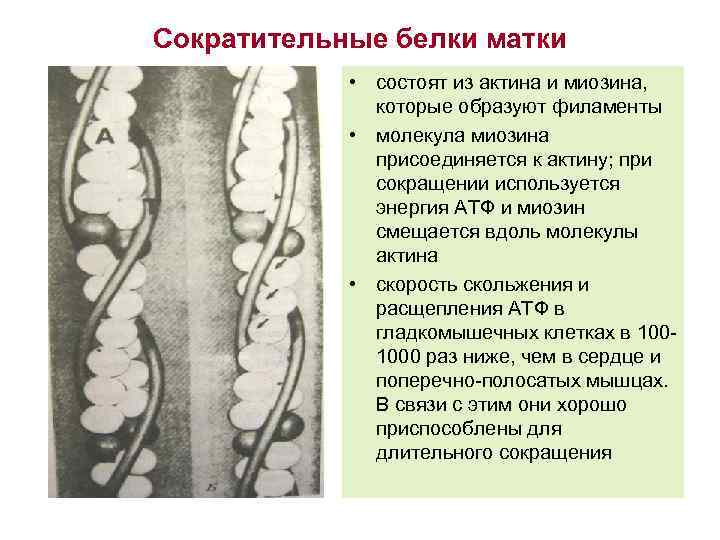 Сократительные белки матки • состоят из актина и миозина, которые образуют филаменты • молекула миозина присоединяется к актину; при сокращении используется энергия АТФ и миозин смещается вдоль молекулы актина • скорость скольжения и расщепления АТФ в гладкомышечных клетках в 1001000 раз ниже, чем в сердце и поперечно-полосатых мышцах. В связи с этим они хорошо приспособлены для длительного сокращения
Сократительные белки матки • состоят из актина и миозина, которые образуют филаменты • молекула миозина присоединяется к актину; при сокращении используется энергия АТФ и миозин смещается вдоль молекулы актина • скорость скольжения и расщепления АТФ в гладкомышечных клетках в 1001000 раз ниже, чем в сердце и поперечно-полосатых мышцах. В связи с этим они хорошо приспособлены для длительного сокращения
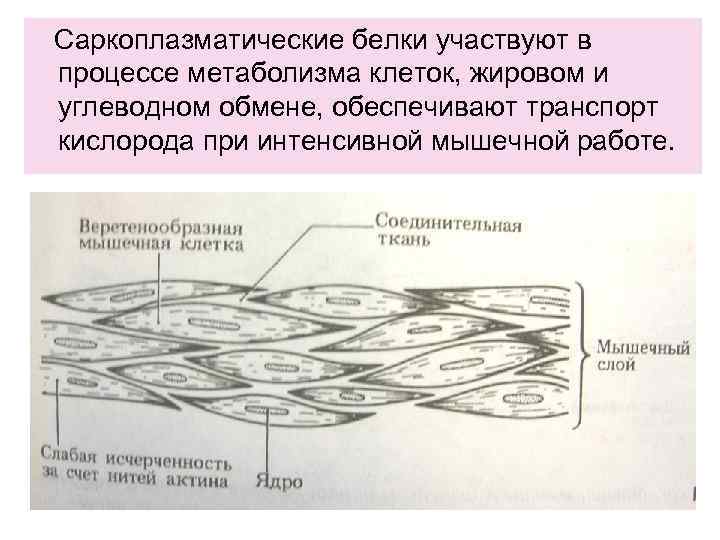 Саркоплазматические белки участвуют в процессе метаболизма клеток, жировом и углеводном обмене, обеспечивают транспорт кислорода при интенсивной мышечной работе.
Саркоплазматические белки участвуют в процессе метаболизма клеток, жировом и углеводном обмене, обеспечивают транспорт кислорода при интенсивной мышечной работе.
 Стромальные белки относятся к соединительнотканным. Хотя прямого учас-тия в сокращении миометрия они не принимают, но придают упругость и прочность мышечной стенке при ее растяжении. При аборте, самопроизвольном выкидыше, воспалении стромальные белки частично разрушаются, что отражается на структуре стенки матки.
Стромальные белки относятся к соединительнотканным. Хотя прямого учас-тия в сокращении миометрия они не принимают, но придают упругость и прочность мышечной стенке при ее растяжении. При аборте, самопроизвольном выкидыше, воспалении стромальные белки частично разрушаются, что отражается на структуре стенки матки.
 В процессе филогенетической эволюции и онтогенетического развития человека сформированы 3 типа регуляции сократительной функции матки: • Миогенная, основанная на особенностях структуры миометрия. Этот вид регуляции позволяет матке сохранять способность к сокращению и расслаблению даже при полной денервации органа. • Нейрогенная, включающая участие центральной и вегетативной нервной системы. • Эндокринная.
В процессе филогенетической эволюции и онтогенетического развития человека сформированы 3 типа регуляции сократительной функции матки: • Миогенная, основанная на особенностях структуры миометрия. Этот вид регуляции позволяет матке сохранять способность к сокращению и расслаблению даже при полной денервации органа. • Нейрогенная, включающая участие центральной и вегетативной нервной системы. • Эндокринная.
 Доминанты. • Первая доминанта – половая, благодаря которой создаются условия, способствующие сближению представителей противоположных полов наступлению беременности • Вторая доминанта – гестационная, необходима для вынашивания плода • Третья доминанта – родовая, необходима для акта родов • Четвёртая доминанта – лактационная
Доминанты. • Первая доминанта – половая, благодаря которой создаются условия, способствующие сближению представителей противоположных полов наступлению беременности • Вторая доминанта – гестационная, необходима для вынашивания плода • Третья доминанта – родовая, необходима для акта родов • Четвёртая доминанта – лактационная
 Судить о биологической готовности беременной к родам можно по следующим тестам: • • определение «зрелости» шейки матки; окситоциновый тест; цитологическое исследование влагалищных мазков; маммарный тест.
Судить о биологической готовности беременной к родам можно по следующим тестам: • • определение «зрелости» шейки матки; окситоциновый тест; цитологическое исследование влагалищных мазков; маммарный тест.
 Степени зрелости шейки матки по Г. Г. Хечинашвили - «незрелая» - «созревающая» - «не полностью созревшая» - «зрелая» Для оценки зрелости шейки матки учитываются следующие признаки: • • • Консистенция влагалищной части шейки матки (плотная, частично размягченная, мягкая). Длина влагалищной части шейки матки (4 см и более, 4 -3 см, 2 -1 см, менее 1 см). Проходимость канала шейки матки.
Степени зрелости шейки матки по Г. Г. Хечинашвили - «незрелая» - «созревающая» - «не полностью созревшая» - «зрелая» Для оценки зрелости шейки матки учитываются следующие признаки: • • • Консистенция влагалищной части шейки матки (плотная, частично размягченная, мягкая). Длина влагалищной части шейки матки (4 см и более, 4 -3 см, 2 -1 см, менее 1 см). Проходимость канала шейки матки.
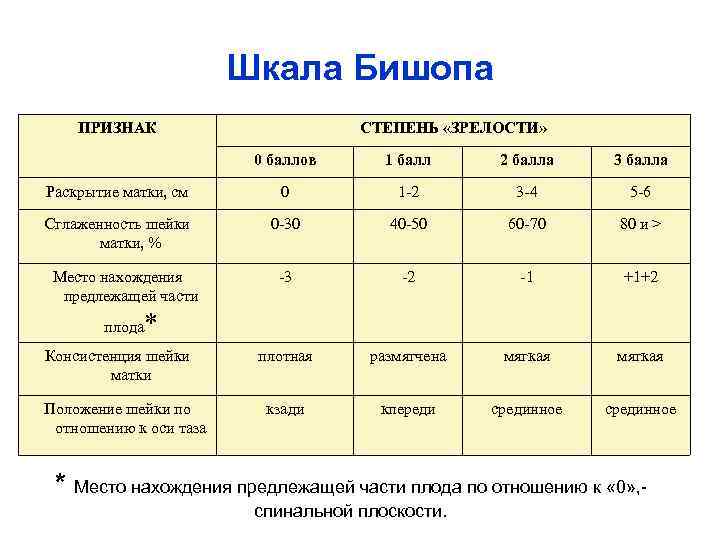 Шкала Бишопа ПРИЗНАК СТЕПЕНЬ «ЗРЕЛОСТИ» 0 баллов 1 балл 2 балла 3 балла Раскрытие матки, см 0 1 -2 3 -4 5 -6 Сглаженность шейки матки, % 0 -30 40 -50 60 -70 80 и > -3 -2 -1 +1+2 плотная размягчена мягкая кзади кпереди срединное Место нахождения предлежащей части плода * Консистенция шейки матки Положение шейки по отношению к оси таза * Место нахождения предлежащей части плода по отношению к « 0» , спинальной плоскости.
Шкала Бишопа ПРИЗНАК СТЕПЕНЬ «ЗРЕЛОСТИ» 0 баллов 1 балл 2 балла 3 балла Раскрытие матки, см 0 1 -2 3 -4 5 -6 Сглаженность шейки матки, % 0 -30 40 -50 60 -70 80 и > -3 -2 -1 +1+2 плотная размягчена мягкая кзади кпереди срединное Место нахождения предлежащей части плода * Консистенция шейки матки Положение шейки по отношению к оси таза * Место нахождения предлежащей части плода по отношению к « 0» , спинальной плоскости.
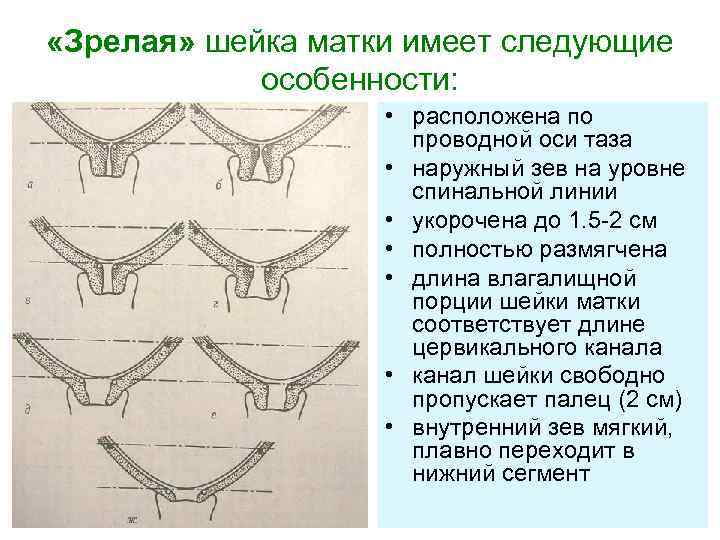 «Зрелая» шейка матки имеет следующие особенности: • расположена по проводной оси таза • наружный зев на уровне спинальной линии • укорочена до 1. 5 -2 см • полностью размягчена • длина влагалищной порции шейки матки соответствует длине цервикального канала • канал шейки свободно пропускает палец (2 см) • внутренний зев мягкий, плавно переходит в нижний сегмент
«Зрелая» шейка матки имеет следующие особенности: • расположена по проводной оси таза • наружный зев на уровне спинальной линии • укорочена до 1. 5 -2 см • полностью размягчена • длина влагалищной порции шейки матки соответствует длине цервикального канала • канал шейки свободно пропускает палец (2 см) • внутренний зев мягкий, плавно переходит в нижний сегмент
 Методы ускорения созревания шейки матки: 1) медикаментозные методы а) простагландины: Пг Е 2 (динопростон), Пг Е 1 (мизопростол) б) окситоцин в) эстрогены г) мифепристон (? ) д) релаксин (? ) 2) амниотомия 3) разведение плодных оболочек 4) механические дилататоры а) Гигроскопические: ламинарии, дилапан (полиакрилонитрил), ламицел (спиртовой р-р магния сульфата) б) баллонный катетер
Методы ускорения созревания шейки матки: 1) медикаментозные методы а) простагландины: Пг Е 2 (динопростон), Пг Е 1 (мизопростол) б) окситоцин в) эстрогены г) мифепристон (? ) д) релаксин (? ) 2) амниотомия 3) разведение плодных оболочек 4) механические дилататоры а) Гигроскопические: ламинарии, дилапан (полиакрилонитрил), ламицел (спиртовой р-р магния сульфата) б) баллонный катетер
 Окситоциновый тест • После разведения 5 ЕД окситоцина в 500 мл физ. р-ра в 1 мл полученного раствора оказывается 0, 01 ЕД окситоцина. Набирают в шприц 10 мл смеси и вводят одномоментно внутривенно, сразу после чего проводят оценку реакции матки (пальпаторно или с помощью гистерографа). • Положительный окситоциновый тест указывает на возможность спонтанного наступления родов в течение ближайших 2 суток.
Окситоциновый тест • После разведения 5 ЕД окситоцина в 500 мл физ. р-ра в 1 мл полученного раствора оказывается 0, 01 ЕД окситоцина. Набирают в шприц 10 мл смеси и вводят одномоментно внутривенно, сразу после чего проводят оценку реакции матки (пальпаторно или с помощью гистерографа). • Положительный окситоциновый тест указывает на возможность спонтанного наступления родов в течение ближайших 2 суток.
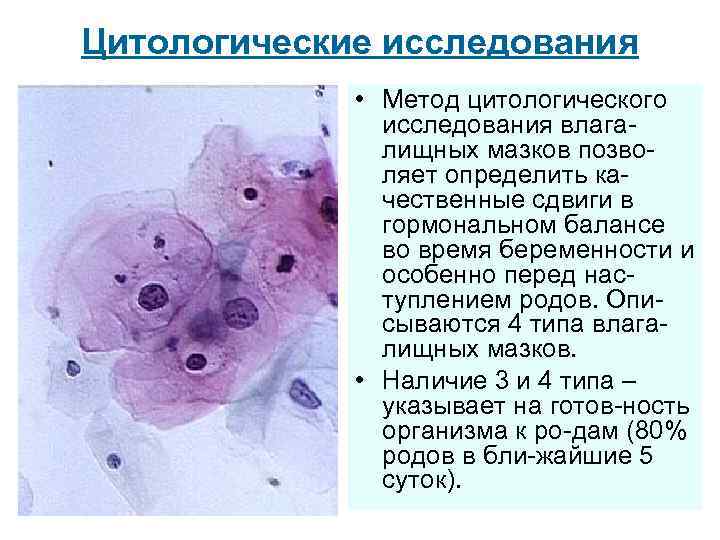 Цитологические исследования • Метод цитологического исследования влагалищных мазков позволяет определить качественные сдвиги в гормональном балансе во время беременности и особенно перед наступлением родов. Описываются 4 типа влагалищных мазков. • Наличие 3 и 4 типа – указывает на готов-ность организма к ро-дам (80% родов в бли-жайшие 5 суток).
Цитологические исследования • Метод цитологического исследования влагалищных мазков позволяет определить качественные сдвиги в гормональном балансе во время беременности и особенно перед наступлением родов. Описываются 4 типа влагалищных мазков. • Наличие 3 и 4 типа – указывает на готов-ность организма к ро-дам (80% родов в бли-жайшие 5 суток).
 Маммарный тест При раздражении сосков у беременной в первые три минуты вызывает сокращение матки. Таким образом, состояние готовности организма к родам распознается по изменениям, обнаруживаемым в органах половой системы беременной в виде повышения тонуса, возбудимости и сократительной «активности» матки, а также в виде наступления зрелости шейки матки и типичных сдвигов в цитологической картине влагалищных мазков.
Маммарный тест При раздражении сосков у беременной в первые три минуты вызывает сокращение матки. Таким образом, состояние готовности организма к родам распознается по изменениям, обнаруживаемым в органах половой системы беременной в виде повышения тонуса, возбудимости и сократительной «активности» матки, а также в виде наступления зрелости шейки матки и типичных сдвигов в цитологической картине влагалищных мазков.
 Роль половых гормонов в родовом акте Хорионический гонадотропин человека • основная функция ХГЧ- поддержание выработки желтым телом яичника прогестерона, пока плацента не возьмет на себя эту функцию (с 8 -й недели гестации). • ХГЧ также обладает тиреотропной активностью (0, 025% активности ТТГ), которая становится клинически значимой при выраженном увеличении концентрации ХГЧ (при пузырном заносе).
Роль половых гормонов в родовом акте Хорионический гонадотропин человека • основная функция ХГЧ- поддержание выработки желтым телом яичника прогестерона, пока плацента не возьмет на себя эту функцию (с 8 -й недели гестации). • ХГЧ также обладает тиреотропной активностью (0, 025% активности ТТГ), которая становится клинически значимой при выраженном увеличении концентрации ХГЧ (при пузырном заносе).
 Плацентарный лактоген • плацентарный лактоген- белковый гормон, образующийся только в плаценте и структурно схожий с пролактином и гормоном роста. • функция плацентарного лактогена неизвестна, но он обладает контринсулярным действием и, вероятно, принимает участие в формировании возникающей во время беременности резистентности к инсулину. • количество образующегося плацентарного лактогена прямо пропорциональна массе плаценты и его концентрация постоянно увеличивается в течении всей беременности.
Плацентарный лактоген • плацентарный лактоген- белковый гормон, образующийся только в плаценте и структурно схожий с пролактином и гормоном роста. • функция плацентарного лактогена неизвестна, но он обладает контринсулярным действием и, вероятно, принимает участие в формировании возникающей во время беременности резистентности к инсулину. • количество образующегося плацентарного лактогена прямо пропорциональна массе плаценты и его концентрация постоянно увеличивается в течении всей беременности.
 Окситоцин • обладает кратковременным действием, так как в крови он быстро разрушается ферментом окситоциназой. • вырабатывается в супраоптических и паравентрикулярных ядрах гипоталамуса и по гипоталамогипофизарному тракту направляется в заднюю долю гипофиза, откуда под влиянием различных раздражителей попадает в кровь.
Окситоцин • обладает кратковременным действием, так как в крови он быстро разрушается ферментом окситоциназой. • вырабатывается в супраоптических и паравентрикулярных ядрах гипоталамуса и по гипоталамогипофизарному тракту направляется в заднюю долю гипофиза, откуда под влиянием различных раздражителей попадает в кровь.
 Эффекты эстрогенов на миометрий в течении беременности • • • рост матки за счет специфического действия на гиперпластические процессы мышечных клеток сенсибилизируют нервно-мышечный аппарат матки к веществам окситоцического действия обеспечивают синтез в миометрии биологически активных веществ, а также синтез донаторов мышечной энергии (АТФ, гликоген) обогащают миометрий электролитами (К, Na+, Са++) и микроэлементами (Со, Fe, Zn) участвуют в синтезе актомиозина повышают активность ряда ферментов увеличивают в миометрии кровообращение активизируют интенсивность окислительных процессов снижают порог возбудимости клеток миометрия за счет снижения мембранного потенциала оказывают влияние на синтез РНК и ДНК и через гинетический аппарат обеспечивают в миометрий синтез белков, углеводов, жиров
Эффекты эстрогенов на миометрий в течении беременности • • • рост матки за счет специфического действия на гиперпластические процессы мышечных клеток сенсибилизируют нервно-мышечный аппарат матки к веществам окситоцического действия обеспечивают синтез в миометрии биологически активных веществ, а также синтез донаторов мышечной энергии (АТФ, гликоген) обогащают миометрий электролитами (К, Na+, Са++) и микроэлементами (Со, Fe, Zn) участвуют в синтезе актомиозина повышают активность ряда ферментов увеличивают в миометрии кровообращение активизируют интенсивность окислительных процессов снижают порог возбудимости клеток миометрия за счет снижения мембранного потенциала оказывают влияние на синтез РНК и ДНК и через гинетический аппарат обеспечивают в миометрий синтез белков, углеводов, жиров
 Прогестерон - обеспечивают так называемый «прогестероновый блок» мышцы матки, которая в результате этого теряет свойство возбудимости, сократимости и в значительной степени реактивности на биологически активные вещества (окситоцин, ацетилхолин, серотонин, простагландины, кинины, катехоламины) - мышца матки, находясь под влиянием прогестерона, не реагирует на окситоцин и нечувствительна к действию эстрогенов - продукция прогестерона в плаценте в отличие от эстрогенов, по-видимому, мало зависит от организма плода
Прогестерон - обеспечивают так называемый «прогестероновый блок» мышцы матки, которая в результате этого теряет свойство возбудимости, сократимости и в значительной степени реактивности на биологически активные вещества (окситоцин, ацетилхолин, серотонин, простагландины, кинины, катехоламины) - мышца матки, находясь под влиянием прогестерона, не реагирует на окситоцин и нечувствительна к действию эстрогенов - продукция прогестерона в плаценте в отличие от эстрогенов, по-видимому, мало зависит от организма плода
 Серотонин • усиливает рост и размножение клеточных элементов • наряду с эстрогенными гормонами и другими активными веществами, серотонин способствует росту матки, усиливает митотические процессы клеток миометрия • является одним из ведущих факторов в наступлении родов • обладает выраженной способностью угнетать ацетилхолинэстеразу мышцы матки • в процессе нормального родового акта содержание серотонина в крови значительно колеблется в зависимости от активности и силы сократительной деятельности матки
Серотонин • усиливает рост и размножение клеточных элементов • наряду с эстрогенными гормонами и другими активными веществами, серотонин способствует росту матки, усиливает митотические процессы клеток миометрия • является одним из ведущих факторов в наступлении родов • обладает выраженной способностью угнетать ацетилхолинэстеразу мышцы матки • в процессе нормального родового акта содержание серотонина в крови значительно колеблется в зависимости от активности и силы сократительной деятельности матки
 Концепция биомеханизма родовой схватки. Г. А. Савицкий подчеркивает: в родах имеет место гомогенность миометрия, феномен силового потока крови, который является основной движущей силой по «созреванию» шейки матки и открытию маточного зева. Сокращение нижнего сегмента зависит от цервикального кровотока. Движение крови, сопряженное с изометрическим сокращением миометрия, осуществляет депонирование в сосудистых резервуарах то тела матки, то в сосудистых лакунах шейки. Гидродинамическая изоляция полостей тела матки и нижнего сегмента, постоянный объем тела матки в родах в сочетании с движущей силой крови – основной механизм раскрытия шейки матки и продвижения плода.
Концепция биомеханизма родовой схватки. Г. А. Савицкий подчеркивает: в родах имеет место гомогенность миометрия, феномен силового потока крови, который является основной движущей силой по «созреванию» шейки матки и открытию маточного зева. Сокращение нижнего сегмента зависит от цервикального кровотока. Движение крови, сопряженное с изометрическим сокращением миометрия, осуществляет депонирование в сосудистых резервуарах то тела матки, то в сосудистых лакунах шейки. Гидродинамическая изоляция полостей тела матки и нижнего сегмента, постоянный объем тела матки в родах в сочетании с движущей силой крови – основной механизм раскрытия шейки матки и продвижения плода.
 Простагландины • • Простагландины E 1, E 2, F 1 a и F 2α обладают наиболее высокой биологической активностью, в том числе и выраженным стимулирующим действием на гладкую мускулатуру беременной матки Вызывают процессы синхронизации сокращения миометрия Развязывают автоматические сокращения матки (схватки) путем образования «быстрых кальциевых каналов» , через которые протекают быстрые кальциевые токи. Обеспечивают депонирование кальция в саркоплазматическом ретикулуме, что способствует бесперебойной сократительной активности матки в родах. Регулируют синтез и ресинтез сократительных белков матки. Стимулируют образование α-адренорецепторов Увеличивают уровень в крови окситоцина. Стимулируют выработку катехоламинов, кининов, угнетают окситоциназу. Блокируют воздействие мелатонина на синцитий плаценты (разрушается прогестероновый блок). Повышают тонус матки, внутриматочное и внутриамниотическое давление, наряду со снижением сопротивления внутреннего зева матки.
Простагландины • • Простагландины E 1, E 2, F 1 a и F 2α обладают наиболее высокой биологической активностью, в том числе и выраженным стимулирующим действием на гладкую мускулатуру беременной матки Вызывают процессы синхронизации сокращения миометрия Развязывают автоматические сокращения матки (схватки) путем образования «быстрых кальциевых каналов» , через которые протекают быстрые кальциевые токи. Обеспечивают депонирование кальция в саркоплазматическом ретикулуме, что способствует бесперебойной сократительной активности матки в родах. Регулируют синтез и ресинтез сократительных белков матки. Стимулируют образование α-адренорецепторов Увеличивают уровень в крови окситоцина. Стимулируют выработку катехоламинов, кининов, угнетают окситоциназу. Блокируют воздействие мелатонина на синцитий плаценты (разрушается прогестероновый блок). Повышают тонус матки, внутриматочное и внутриамниотическое давление, наряду со снижением сопротивления внутреннего зева матки.
 Физиологическая активность матки определяется, прежде всего, функциональным состоянием ее нервномышечного аппарата, основными параметрами которого являются: • • • тонус возбудимость проводимость сократимость реактивность на биологически активные вещества (окситоцин, серотонин, ацетилхолин, простагландины, кинины, катехоламины и др. )
Физиологическая активность матки определяется, прежде всего, функциональным состоянием ее нервномышечного аппарата, основными параметрами которого являются: • • • тонус возбудимость проводимость сократимость реактивность на биологически активные вещества (окситоцин, серотонин, ацетилхолин, простагландины, кинины, катехоламины и др. )
 Подготовительный период родов • В подготовительный период, с 38 недели происходит автоматическая генерация импульсов в одном очаге (водитель ритма), одновременно все большие участки вовлекаются в процесс распространения импульсов возбуждения. • При физиологическом подготовительном периоде сокращения матки безболезненны и для женщины чаще всего незаметны.
Подготовительный период родов • В подготовительный период, с 38 недели происходит автоматическая генерация импульсов в одном очаге (водитель ритма), одновременно все большие участки вовлекаются в процесс распространения импульсов возбуждения. • При физиологическом подготовительном периоде сокращения матки безболезненны и для женщины чаще всего незаметны.
 Индукция родовой деятельности характеризуется: 1. формированием родовой доминанты в ЦНС на стороне расположения плаценты. клинически формирование родовой доминанты проявляется сонливостью, заторможенным поведением беременной, уменьшением массы тела на 800 -1000 г за 7 -10 дней до родов. 2. изменением соотношения прогестерона и эстрогенов за счет увеличения уровня эстрогенов (особенно эстриола), обеспечивая тем самым образование и готовность рецепторов к контрактильным миотропным веществам. 3. изменением соотношения тонуса симпатической и парасимпатической нервной системы с преобладанием функции адренергической (симпатоадреналовой) нервной системы.
Индукция родовой деятельности характеризуется: 1. формированием родовой доминанты в ЦНС на стороне расположения плаценты. клинически формирование родовой доминанты проявляется сонливостью, заторможенным поведением беременной, уменьшением массы тела на 800 -1000 г за 7 -10 дней до родов. 2. изменением соотношения прогестерона и эстрогенов за счет увеличения уровня эстрогенов (особенно эстриола), обеспечивая тем самым образование и готовность рецепторов к контрактильным миотропным веществам. 3. изменением соотношения тонуса симпатической и парасимпатической нервной системы с преобладанием функции адренергической (симпатоадреналовой) нервной системы.
 4. развертыванием нижнего сегмента и структурными изменениями в шейке матки, характеризующимися состоянием «зрелой» шейки матки. 5. увеличением амплитуды сокращения матки, появлением координированных сокращений матки, повышением возбудимости матки. 6. плотной фиксацией предлежащей части плода. 7. готовность фетоплацентарной системы к родамвыделение надпочечниками плода и плацентой гормонов и биологически активных веществ, способствующих нормальной подготовке организма к родам и самих родов. 8. отслойкой плодного пузыря от стенок матки при нормальном течении подготовительного периода, что свидетельствует о наличии нормального уровня внутриамниотического и внутриматочного давления.
4. развертыванием нижнего сегмента и структурными изменениями в шейке матки, характеризующимися состоянием «зрелой» шейки матки. 5. увеличением амплитуды сокращения матки, появлением координированных сокращений матки, повышением возбудимости матки. 6. плотной фиксацией предлежащей части плода. 7. готовность фетоплацентарной системы к родамвыделение надпочечниками плода и плацентой гормонов и биологически активных веществ, способствующих нормальной подготовке организма к родам и самих родов. 8. отслойкой плодного пузыря от стенок матки при нормальном течении подготовительного периода, что свидетельствует о наличии нормального уровня внутриамниотического и внутриматочного давления.
 Признаки- предвестники родов: 1) Дно матки опускается на несколько см 2) Предлежащая часть плода плотно фиксируется во входе в малый таз 3) Шейка матки приобретает свойства мягкости, эластичности, растяжимости. 4) Из влагалища появляются слизисто-сукровичные выделения (секрет желез шейки матки). 5) В ЦНС формируется «родовая доминанта» . 6) Стенки влагалища становятся набухшими, сочными, цианотичными (что свидетельствует о высокой степени эстрогеновой насыщенности). 7) Усиливается возбудимость матки: при пальпации возникает уплотнение миометрия. 8) Появляются схвати-предвестники (спонтанное сокращение матки). 9) Снижение массы тела беременной на 800 -1000 г. 10) Увеличивается тонус симпато-адреналовой системы. 11) Возрастает сила сокращений матки. 12) Происходит отслойка водных оболочек нижнего полюса плодного пузыря от стенки нижнего сегмента матки, что вызывает интенсивный синтез простагландинов.
Признаки- предвестники родов: 1) Дно матки опускается на несколько см 2) Предлежащая часть плода плотно фиксируется во входе в малый таз 3) Шейка матки приобретает свойства мягкости, эластичности, растяжимости. 4) Из влагалища появляются слизисто-сукровичные выделения (секрет желез шейки матки). 5) В ЦНС формируется «родовая доминанта» . 6) Стенки влагалища становятся набухшими, сочными, цианотичными (что свидетельствует о высокой степени эстрогеновой насыщенности). 7) Усиливается возбудимость матки: при пальпации возникает уплотнение миометрия. 8) Появляются схвати-предвестники (спонтанное сокращение матки). 9) Снижение массы тела беременной на 800 -1000 г. 10) Увеличивается тонус симпато-адреналовой системы. 11) Возрастает сила сокращений матки. 12) Происходит отслойка водных оболочек нижнего полюса плодного пузыря от стенки нижнего сегмента матки, что вызывает интенсивный синтез простагландинов.
 Особенностью ложных схваток являются: полная или почти полная безболезненность нерегулярность отсутствие возрастания амплитуды сокращений активное или спокойное поведение женщины не влияет на изменение частоты и интенсивности этих сокращений.
Особенностью ложных схваток являются: полная или почти полная безболезненность нерегулярность отсутствие возрастания амплитуды сокращений активное или спокойное поведение женщины не влияет на изменение частоты и интенсивности этих сокращений.
 Нормальный прелиминарный период • характеризуется появлением при доношенной беременности нерегулярных по частоте, длительности и интенсивности болей схваткообразного характера внизу живота и в пояснично-крестцовой области. • продолжительность нормального прелиминарного периода обычно не превышает 6 часов. • ритм сна и бодрствования при этом не нарушен.
Нормальный прелиминарный период • характеризуется появлением при доношенной беременности нерегулярных по частоте, длительности и интенсивности болей схваткообразного характера внизу живота и в пояснично-крестцовой области. • продолжительность нормального прелиминарного периода обычно не превышает 6 часов. • ритм сна и бодрствования при этом не нарушен.
 Патологический прелиминарный период • • продолжается более 6 часов нарушен ритм сна и бодрствования приводит к утомлению женщины тонус матки обычно повышен, особенно в области нижнего сегмента • предлежащая часть находится высоко • шейка матки, как правило, незрелая. Такие клинические симптомы являются типичными проявлениями фетоплацентарной недостаточности
Патологический прелиминарный период • • продолжается более 6 часов нарушен ритм сна и бодрствования приводит к утомлению женщины тонус матки обычно повышен, особенно в области нижнего сегмента • предлежащая часть находится высоко • шейка матки, как правило, незрелая. Такие клинические симптомы являются типичными проявлениями фетоплацентарной недостаточности
 Основные этиологические моменты патологического прелиминарного периода: • органические и функциональные нарушения в ЦНС (неврозы, психозы, парезы) • вегетативные и эндокринные нарушения (НЦД, ожирение, тиреотоксикоз) • врожденные аномалии матки • хроническая фетоплацентарная недостаточность • социально-психологические факторы (нежеланная беременность, патологический страх перед родами)
Основные этиологические моменты патологического прелиминарного периода: • органические и функциональные нарушения в ЦНС (неврозы, психозы, парезы) • вегетативные и эндокринные нарушения (НЦД, ожирение, тиреотоксикоз) • врожденные аномалии матки • хроническая фетоплацентарная недостаточность • социально-психологические факторы (нежеланная беременность, патологический страх перед родами)
 Принципы терапии патологического прелиминарного периода: • патологический прелиминарный период более 6 часовэлектроаналгезия, ИРТ, медикаментозная аналгезия (1 мл 2% р-ра промедола, 1 мл 1% р-ра димедрола, 2 мл пипольфена или реланиума), в/в введение седуксена или реланиума, затем почасовое введение эстрогенов, обязательное в/в введение спазмолитиков. • при затянувшемся патологическом прелиминарном периоде (до 12 ч) и неэффективности ранее проведенной терапииповторное в/в введение седуксена, промедола, пипольфена, если через час не засыпает, то предоставление медикаментозного сна-отдыха (10 -20 мл 20% р-ра ГОМКа). • при продолжительности патологического прелиминарного периода более 12 ч- лечение начинают с предоставления медикаментозного сна-отдыха (10 -20 мл 20% р-ра ГОМКа).
Принципы терапии патологического прелиминарного периода: • патологический прелиминарный период более 6 часовэлектроаналгезия, ИРТ, медикаментозная аналгезия (1 мл 2% р-ра промедола, 1 мл 1% р-ра димедрола, 2 мл пипольфена или реланиума), в/в введение седуксена или реланиума, затем почасовое введение эстрогенов, обязательное в/в введение спазмолитиков. • при затянувшемся патологическом прелиминарном периоде (до 12 ч) и неэффективности ранее проведенной терапииповторное в/в введение седуксена, промедола, пипольфена, если через час не засыпает, то предоставление медикаментозного сна-отдыха (10 -20 мл 20% р-ра ГОМКа). • при продолжительности патологического прелиминарного периода более 12 ч- лечение начинают с предоставления медикаментозного сна-отдыха (10 -20 мл 20% р-ра ГОМКа).
 Механизмы наступления и развития родовой деятельности У большинства живородящих животных время начала родов контролируется плодом. По всей видимости, у всех видов начало родов обусловлено активацией гипоталамо-гипофизарнонадпочечниковой системы плода.
Механизмы наступления и развития родовой деятельности У большинства живородящих животных время начала родов контролируется плодом. По всей видимости, у всех видов начало родов обусловлено активацией гипоталамо-гипофизарнонадпочечниковой системы плода.
 Синтез стероидных гормонов в плаценте у человека, происходит не в полном объеме, так как для образования эстрогенов необходимо поступление извне их предшественников андрогенов. Дополнительное количество андрогенов образуется в организме плода в виде ДЭАС.
Синтез стероидных гормонов в плаценте у человека, происходит не в полном объеме, так как для образования эстрогенов необходимо поступление извне их предшественников андрогенов. Дополнительное количество андрогенов образуется в организме плода в виде ДЭАС.
 В конце беременности происходит активация гипоталамогипофизарно-надпочечниковой системы плода, что приводит к повышению образования ДЭАС в промежуточной (фетальной) зоне коры надпочечников. Затем ДЭАС подвергается гидроксилированию в положении 16 в печени плода и поступает с кровью плода в плаценту, где из него образуется
В конце беременности происходит активация гипоталамогипофизарно-надпочечниковой системы плода, что приводит к повышению образования ДЭАС в промежуточной (фетальной) зоне коры надпочечников. Затем ДЭАС подвергается гидроксилированию в положении 16 в печени плода и поступает с кровью плода в плаценту, где из него образуется
 Концентрация эстрогенов в крови повышается соответственно сроку гестации. Плацентарные эстрон и эстрадиол образуются из андрогенов беременной (тестостерон и андростендион), ВТО время как эстриол- из ДЭАС плода. Эстрогены не инициируют напрямую сокращения матки, но вызывают определенные изменения в миометрии (увеличение количества рецепторов к простагландинам и окситоцину, щелевых контактов), что повышает его способность к сокращению.
Концентрация эстрогенов в крови повышается соответственно сроку гестации. Плацентарные эстрон и эстрадиол образуются из андрогенов беременной (тестостерон и андростендион), ВТО время как эстриол- из ДЭАС плода. Эстрогены не инициируют напрямую сокращения матки, но вызывают определенные изменения в миометрии (увеличение количества рецепторов к простагландинам и окситоцину, щелевых контактов), что повышает его способность к сокращению.
 Помимо ДЭАС, надпочечники плода синтезируют кортизол, обладающий следующими эффектами: -подготавливает системы организма к внеутробному существованию. -повышает образование в плаценте АКТГ-РГ, окситоцина и простагландинов (особенно Пг. Е 2).
Помимо ДЭАС, надпочечники плода синтезируют кортизол, обладающий следующими эффектами: -подготавливает системы организма к внеутробному существованию. -повышает образование в плаценте АКТГ-РГ, окситоцина и простагландинов (особенно Пг. Е 2).
 За счет положительной обратной связи, обеспечиваемой плацентарным АКТГ-РГ, активизируется гипоталамогипофизарно-надпочечниковая система плода, увеличивается синтез ДЭАС и кортизола и наоборот- ДЭАС увеличивает синтез АКТГ-РГ в плаценте (у матери- угнетает).
За счет положительной обратной связи, обеспечиваемой плацентарным АКТГ-РГ, активизируется гипоталамогипофизарно-надпочечниковая система плода, увеличивается синтез ДЭАС и кортизола и наоборот- ДЭАС увеличивает синтез АКТГ-РГ в плаценте (у матери- угнетает).
 Плацентарный окситоцин вызывает сокращения матки как через окситоциновые рецепторы, так и увеличивая образование Пг. F 2α децидуальной оболочкой. Последний повышает чувствительность окситоциновых рецепторов и количество щелевых контактов.
Плацентарный окситоцин вызывает сокращения матки как через окситоциновые рецепторы, так и увеличивая образование Пг. F 2α децидуальной оболочкой. Последний повышает чувствительность окситоциновых рецепторов и количество щелевых контактов.
 Пг. Е 2 образуется в плодной части плаценты и действует на созревание шейки матки и спонтанный разрыв плодных оболочек. Физиологическая сущность родов заключается в изгнании плода и элементов плодного яйца после окончания цикла утробного развития за пределы материнского
Пг. Е 2 образуется в плодной части плаценты и действует на созревание шейки матки и спонтанный разрыв плодных оболочек. Физиологическая сущность родов заключается в изгнании плода и элементов плодного яйца после окончания цикла утробного развития за пределы материнского
 Следовательно роды, как физиологический процесс, тесно связаны с циклом развития плода и в значительной степени им определяется. Известно более 30 гипотез, раскрывающих механизмы возникновения родовой деятельности.
Следовательно роды, как физиологический процесс, тесно связаны с циклом развития плода и в значительной степени им определяется. Известно более 30 гипотез, раскрывающих механизмы возникновения родовой деятельности.
 Известно более 30 гипотез, раскрывающих механизмы возникновения родовой деятельности. Основные из них- следующие: • недостаточное питание плода; • отторжение его как «инородного тела» (роды как реакция отторжения трансплантата); • механическая; • плацентарная; • химическая; • гормональная и др.
Известно более 30 гипотез, раскрывающих механизмы возникновения родовой деятельности. Основные из них- следующие: • недостаточное питание плода; • отторжение его как «инородного тела» (роды как реакция отторжения трансплантата); • механическая; • плацентарная; • химическая; • гормональная и др.
 Причины наступления и поддержания родовой деятельности: • Гормональные причины – увеличение продукции в конце беременности и в начале родов фетоплацентарным комплексом эстрогенов (эстрадиола, эстрона и, особенно, эстриола), имеющих многостороннее влияние на нервномышечный аппарат матки. • Нервно-рефлекторные причины – быстрое падение в конце беременности возбудимости коры головного мозга и параллельное возрастание возбудимости (рефлекторное) спинного мозга и рецепторного аппарата матки; образование в коре головного мозга «родовой доминанты» • Нейро-гуморальные причины – усиление синтеза в конце беременности и перед родами окситоцина, серотонина, простагландинов, катехоламинов, ацетилхолина, кининов и резкое падение активности ферментов, разрушающих их.
Причины наступления и поддержания родовой деятельности: • Гормональные причины – увеличение продукции в конце беременности и в начале родов фетоплацентарным комплексом эстрогенов (эстрадиола, эстрона и, особенно, эстриола), имеющих многостороннее влияние на нервномышечный аппарат матки. • Нервно-рефлекторные причины – быстрое падение в конце беременности возбудимости коры головного мозга и параллельное возрастание возбудимости (рефлекторное) спинного мозга и рецепторного аппарата матки; образование в коре головного мозга «родовой доминанты» • Нейро-гуморальные причины – усиление синтеза в конце беременности и перед родами окситоцина, серотонина, простагландинов, катехоламинов, ацетилхолина, кининов и резкое падение активности ферментов, разрушающих их.
 • Биоэнергетические причины, определяющие готовность матки в конце беременности к усиленной сократительной деятельности, - максимальный синтез в конце беременности актомиозина (сократительного белка), гликогена, АТФ. • Метаболические и трофические причины – предельное накопление некоторых продуктов собственного обмена веществ плода (компенсированный ацидоз плода приводит к усиленному его движению); максимальное проявление дегенеративных процессов, развивающихся в полностью созревшей плаценте, полное развитие мышечных элементов матки. • Механические причины – прекращения свободного растяжения матки в результате снижения активности прогестерона, максимальное увеличение и полное созревание плода и усиление его двигательной активности.
• Биоэнергетические причины, определяющие готовность матки в конце беременности к усиленной сократительной деятельности, - максимальный синтез в конце беременности актомиозина (сократительного белка), гликогена, АТФ. • Метаболические и трофические причины – предельное накопление некоторых продуктов собственного обмена веществ плода (компенсированный ацидоз плода приводит к усиленному его движению); максимальное проявление дегенеративных процессов, развивающихся в полностью созревшей плаценте, полное развитие мышечных элементов матки. • Механические причины – прекращения свободного растяжения матки в результате снижения активности прогестерона, максимальное увеличение и полное созревание плода и усиление его двигательной активности.
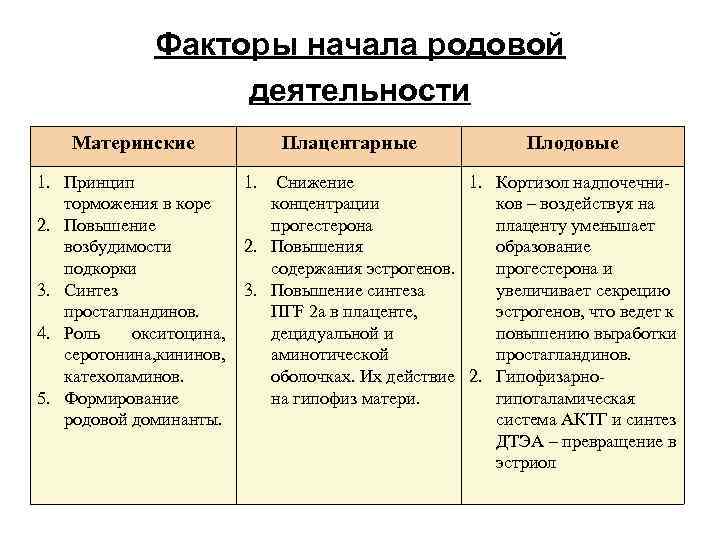 Факторы начала родовой деятельности Материнские 1. Принцип торможения в коре 2. Повышение возбудимости подкорки 3. Синтез простагландинов. 4. Роль окситоцина, серотонина, кининов, катехоламинов. 5. Формирование родовой доминанты. Плацентарные Плодовые 1. Снижение 1. Кортизол надпочечниконцентрации ков – воздействуя на прогестерона плаценту уменьшает 2. Повышения образование содержания эстрогенов. прогестерона и 3. Повышение синтеза увеличивает секрецию ПГF 2 а в плаценте, эстрогенов, что ведет к децидуальной и повышению выработки аминотической простагландинов. оболочках. Их действие 2. Гипофизарнона гипофиз матери. гипоталамическая система АКТГ и синтез ДТЭА – превращение в эстриол
Факторы начала родовой деятельности Материнские 1. Принцип торможения в коре 2. Повышение возбудимости подкорки 3. Синтез простагландинов. 4. Роль окситоцина, серотонина, кининов, катехоламинов. 5. Формирование родовой доминанты. Плацентарные Плодовые 1. Снижение 1. Кортизол надпочечниконцентрации ков – воздействуя на прогестерона плаценту уменьшает 2. Повышения образование содержания эстрогенов. прогестерона и 3. Повышение синтеза увеличивает секрецию ПГF 2 а в плаценте, эстрогенов, что ведет к децидуальной и повышению выработки аминотической простагландинов. оболочках. Их действие 2. Гипофизарнона гипофиз матери. гипоталамическая система АКТГ и синтез ДТЭА – превращение в эстриол
 Родовозбуждение-мероприятие, направленное на инициирование родов до их самопроизвольного начала с целью достижения влагалищного родоразрешения. Термин следует различать от родостимуляции, под которой подразумевают усиление сокращений матки у роженицы.
Родовозбуждение-мероприятие, направленное на инициирование родов до их самопроизвольного начала с целью достижения влагалищного родоразрешения. Термин следует различать от родостимуляции, под которой подразумевают усиление сокращений матки у роженицы.
 Оценка состояния беременной до родовозбуждения: • подтверждают наличие показаний для родовозбуждения • определяют противопоказания к родам через естественные родовые пути • подтверждают срок беременности • определяют массу плода • определяют положение плода • оценивают размеры костного таза и его соответствие размерам головки • оценивают состояние шейки матки (шкала Бишопа) • оценивают необходимость исследования зрелости легких плода • оценивают необходимость и риск родовозбуждения
Оценка состояния беременной до родовозбуждения: • подтверждают наличие показаний для родовозбуждения • определяют противопоказания к родам через естественные родовые пути • подтверждают срок беременности • определяют массу плода • определяют положение плода • оценивают размеры костного таза и его соответствие размерам головки • оценивают состояние шейки матки (шкала Бишопа) • оценивают необходимость исследования зрелости легких плода • оценивают необходимость и риск родовозбуждения
 Показания для индукции срочных родов: абсолютные показания: а) со стороны беременной: - преэклампсия/эклампсия - сопутствующие заболевания (СД, почек, лёгких) б) со стороны плода: - хориоамнионит - неудовлетворительные результаты исследования состояния плода перед родами - ЗВУР - переношенная беременность (более 42 недель) - изоиммунизация относительные показания: а) со стороны матери: - хроническая АГ - АГ, связанная с беременностью - гестационный сахарный диабет - логистические факторы (риск быстрых родов, отдаленность от больницы, психосоциальные показания). б) со стороны плода: - ПРПО - макросомия - смерть плода - наличие в анамнезе мертворождений - врожденные пороки развития -маловодие
Показания для индукции срочных родов: абсолютные показания: а) со стороны беременной: - преэклампсия/эклампсия - сопутствующие заболевания (СД, почек, лёгких) б) со стороны плода: - хориоамнионит - неудовлетворительные результаты исследования состояния плода перед родами - ЗВУР - переношенная беременность (более 42 недель) - изоиммунизация относительные показания: а) со стороны матери: - хроническая АГ - АГ, связанная с беременностью - гестационный сахарный диабет - логистические факторы (риск быстрых родов, отдаленность от больницы, психосоциальные показания). б) со стороны плода: - ПРПО - макросомия - смерть плода - наличие в анамнезе мертворождений - врожденные пороки развития -маловодие
 Противопоказания для индукции срочных родов: абсолютные: а) со стороны матери: - генитальный герпес в активной стадии - сопутствующее тяжелое заболевание нервной системы б) со стороны плода: - неправильное предлежание - дистресс плода в) маточно-плацентарные: - выпадение пуповины - предлежание плаценты - предлежание сосудов пуповины - предшествующее «классическое» кесарево сечение относительные: а) со стороны матери: - карцинома шейки матки - деформация таза б) со стороны плода: - чрезмерная макросомия в) маточно-плацентарные: - низкое предлежание плаценты - кровотечение из половых путей неясной этиологии - предлежание пуповины -миомэктомия со вскрытием полости матки
Противопоказания для индукции срочных родов: абсолютные: а) со стороны матери: - генитальный герпес в активной стадии - сопутствующее тяжелое заболевание нервной системы б) со стороны плода: - неправильное предлежание - дистресс плода в) маточно-плацентарные: - выпадение пуповины - предлежание плаценты - предлежание сосудов пуповины - предшествующее «классическое» кесарево сечение относительные: а) со стороны матери: - карцинома шейки матки - деформация таза б) со стороны плода: - чрезмерная макросомия в) маточно-плацентарные: - низкое предлежание плаценты - кровотечение из половых путей неясной этиологии - предлежание пуповины -миомэктомия со вскрытием полости матки
 Методы родовозбуждения: • ПГ Е 2 • окситоцин • антагонисты рецепторов прогестерона (мифепристон) • амниотомия • ручное отделение плодных оболочек от нижнего сегмента матки • механические дилататоры
Методы родовозбуждения: • ПГ Е 2 • окситоцин • антагонисты рецепторов прогестерона (мифепристон) • амниотомия • ручное отделение плодных оболочек от нижнего сегмента матки • механические дилататоры
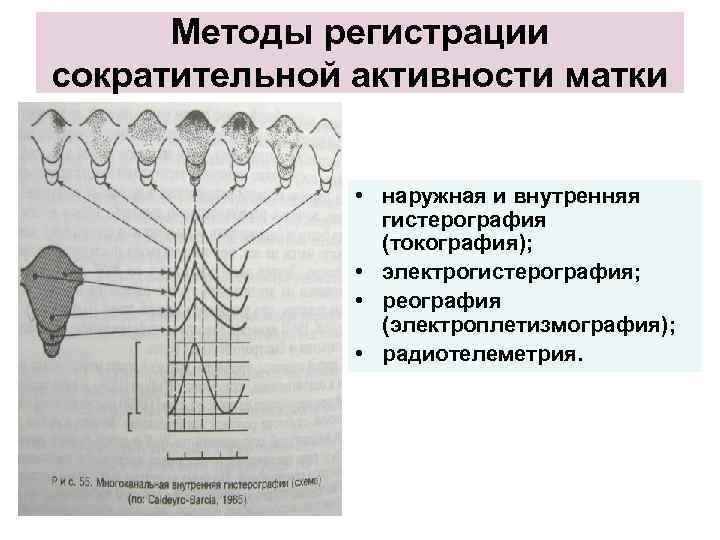 Методы регистрации сократительной активности матки • наружная и внутренняя гистерография (токография); • электрогистерография; • реография (электроплетизмография); • радиотелеметрия.
Методы регистрации сократительной активности матки • наружная и внутренняя гистерография (токография); • электрогистерография; • реография (электроплетизмография); • радиотелеметрия.
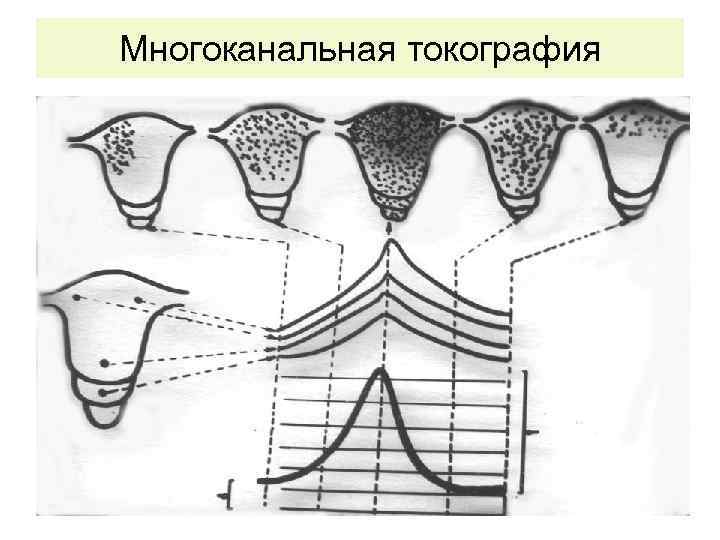 Многоканальная токография
Многоканальная токография
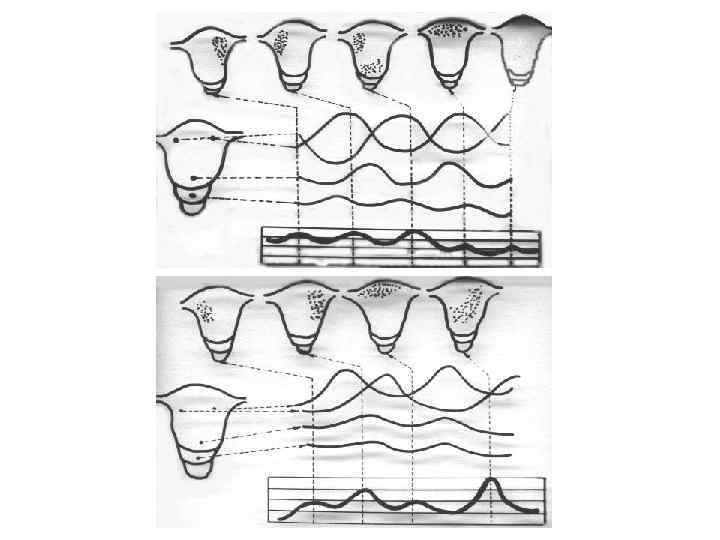
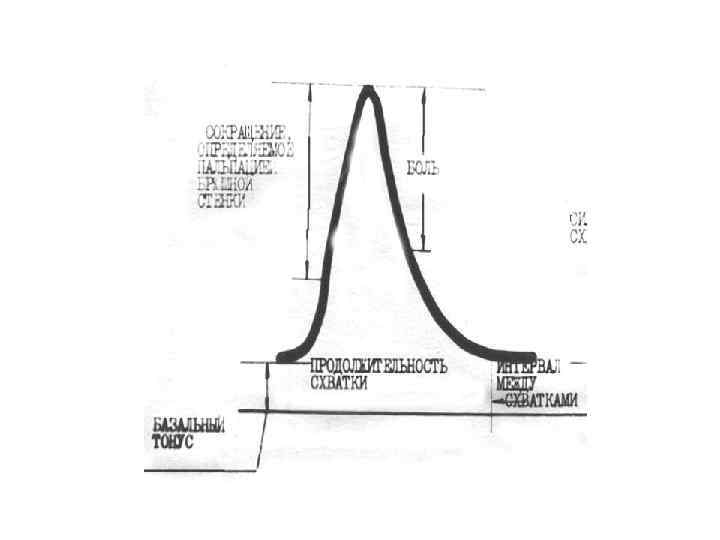
 Для характеристики сокращения миометрия пользуются следующей международной номенклатурой: Тонус – самое низкое давление внутри матки, регистрируемое между двумя сокращениями в мм рт. ст. – к концу беременности достигает 8 -10 мм. Интенсивность – повышение внутриматочного давления, вызываемое отдельными сокращениями, измеряется в мм рт. ст. Частота – число сокращений в единицу времени (принятым является число сокращений за 10 мин. ). Активность матки – единица измерения, введенная шкалой в Монтевидео – равна интенсивности, умноженной на частоту сокращений (ЕМ).
Для характеристики сокращения миометрия пользуются следующей международной номенклатурой: Тонус – самое низкое давление внутри матки, регистрируемое между двумя сокращениями в мм рт. ст. – к концу беременности достигает 8 -10 мм. Интенсивность – повышение внутриматочного давления, вызываемое отдельными сокращениями, измеряется в мм рт. ст. Частота – число сокращений в единицу времени (принятым является число сокращений за 10 мин. ). Активность матки – единица измерения, введенная шкалой в Монтевидео – равна интенсивности, умноженной на частоту сокращений (ЕМ).
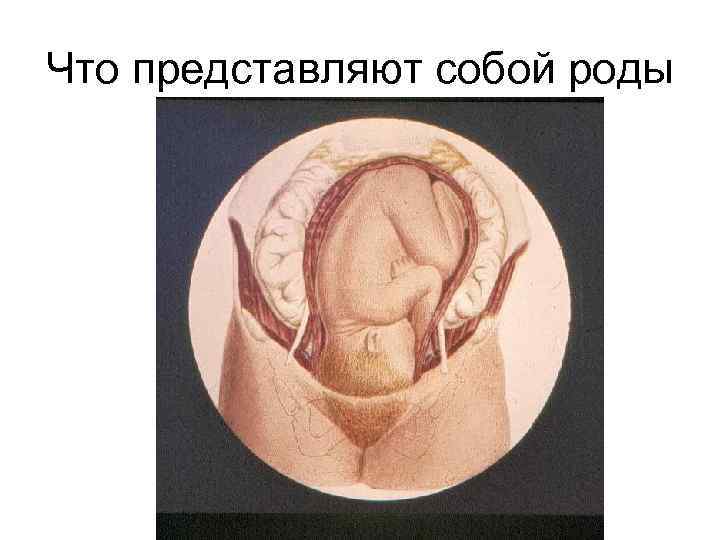 Что представляют собой роды
Что представляют собой роды
 ,
,
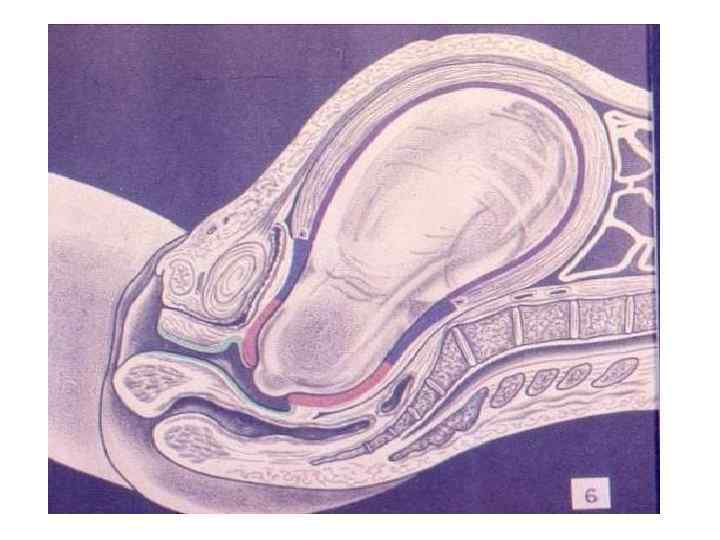
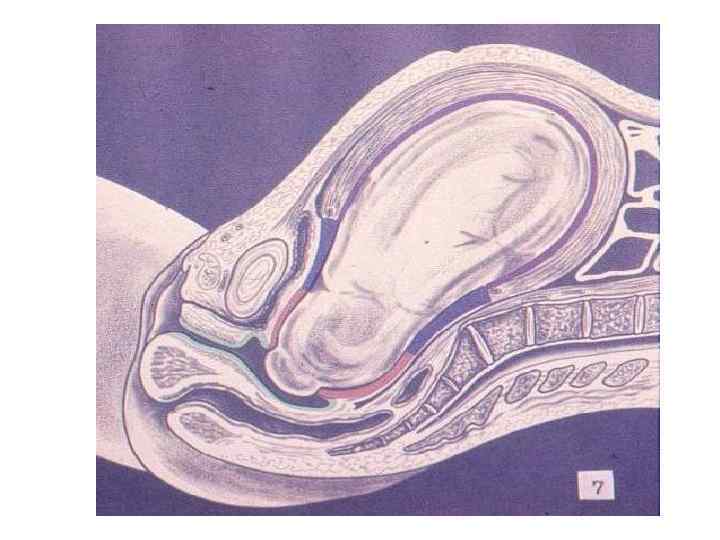
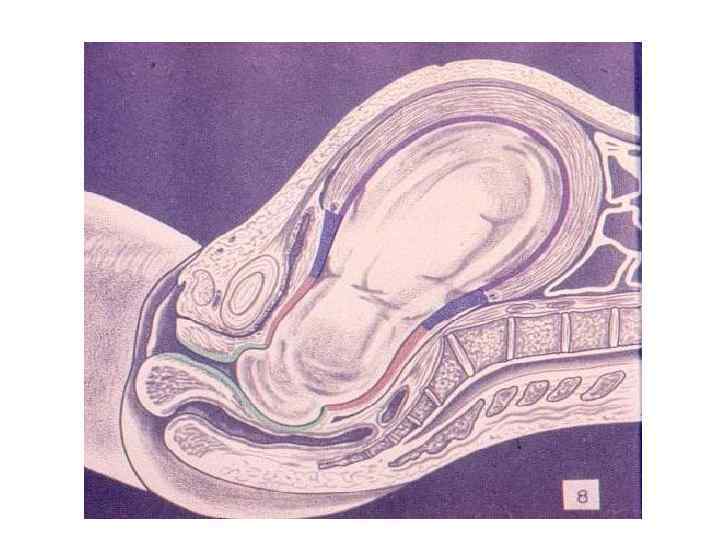
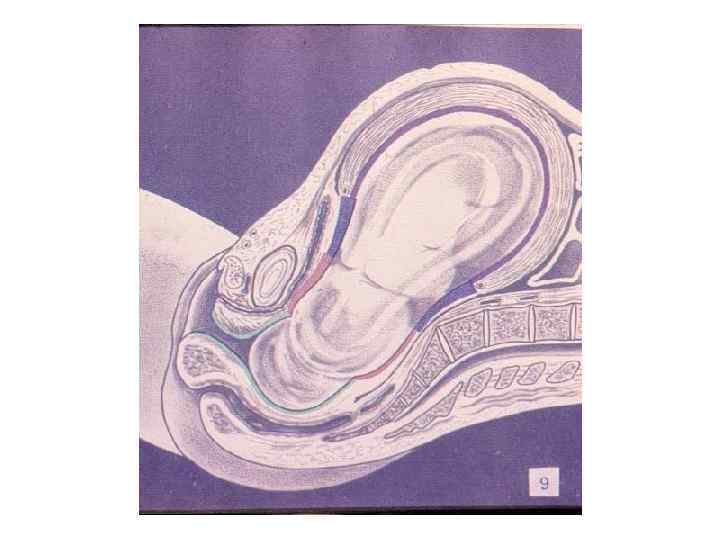
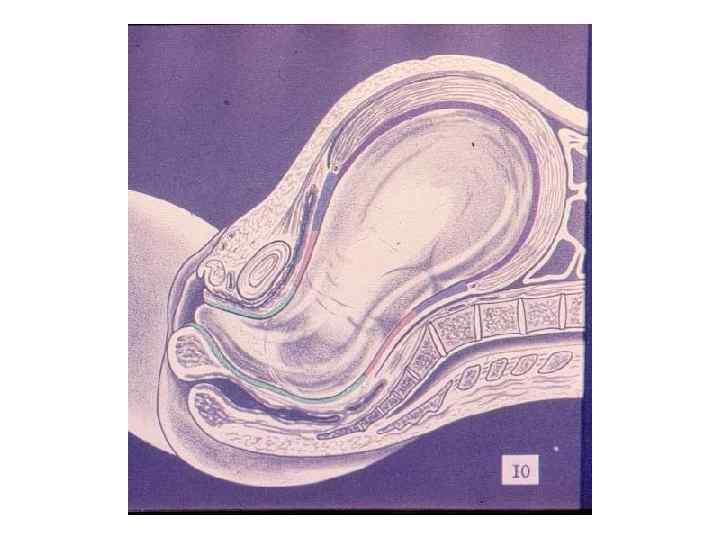
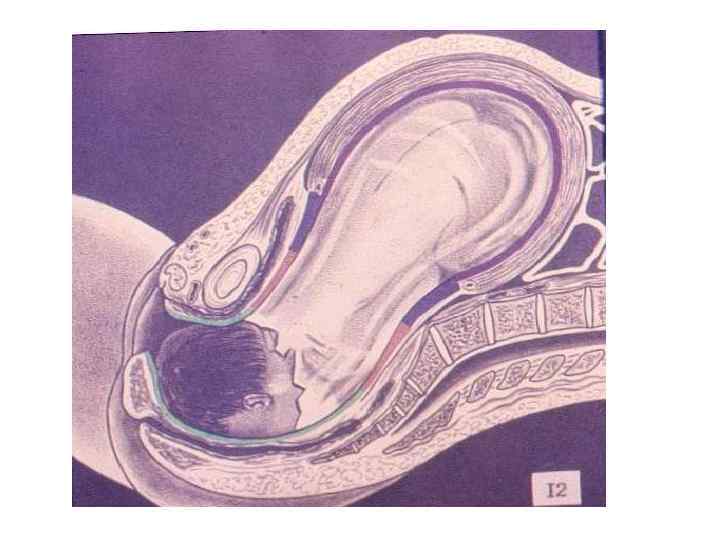
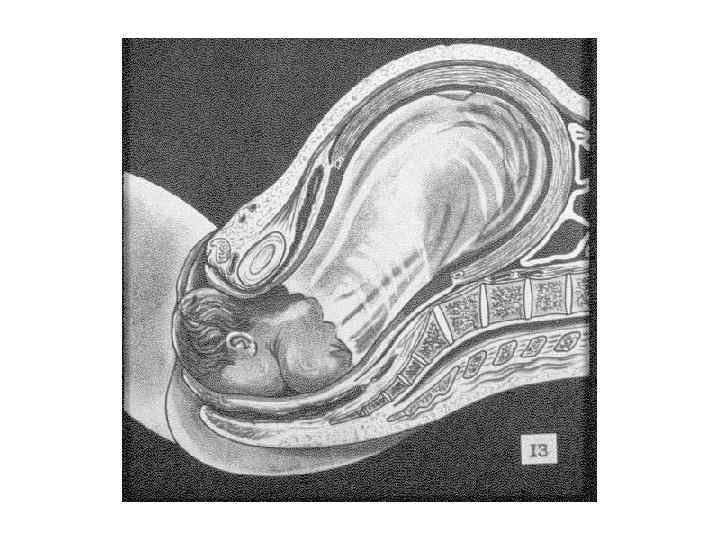
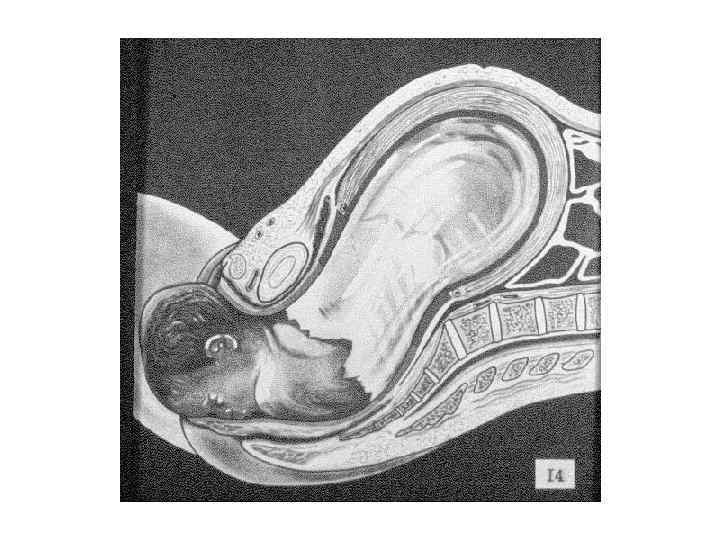
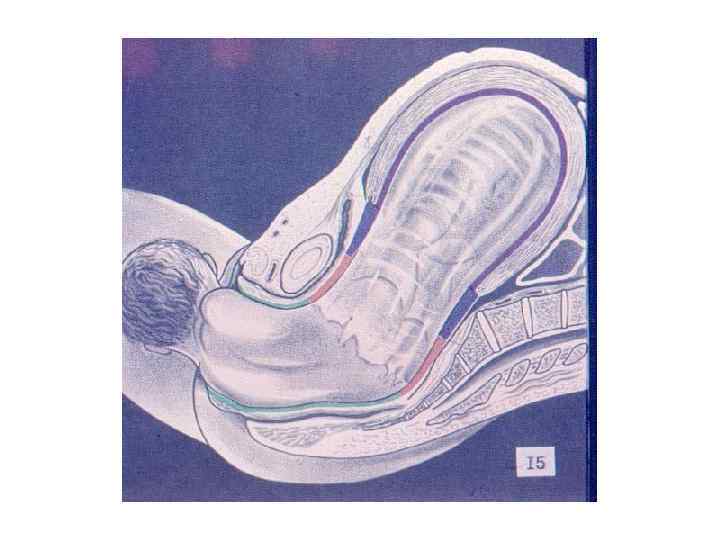
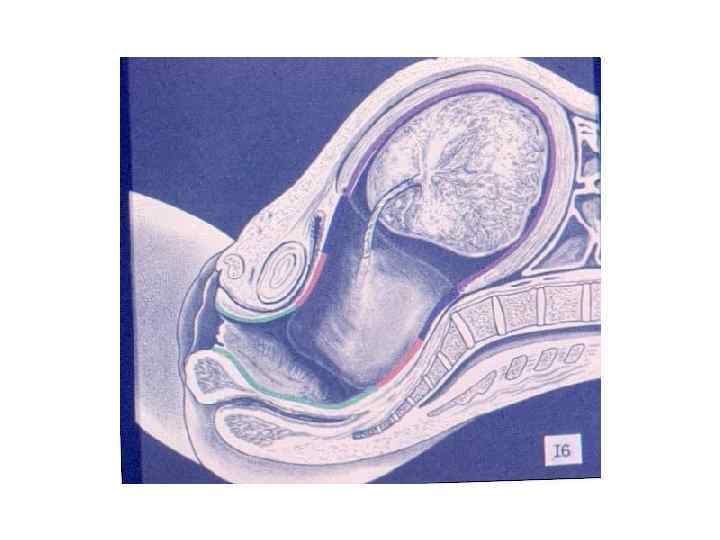
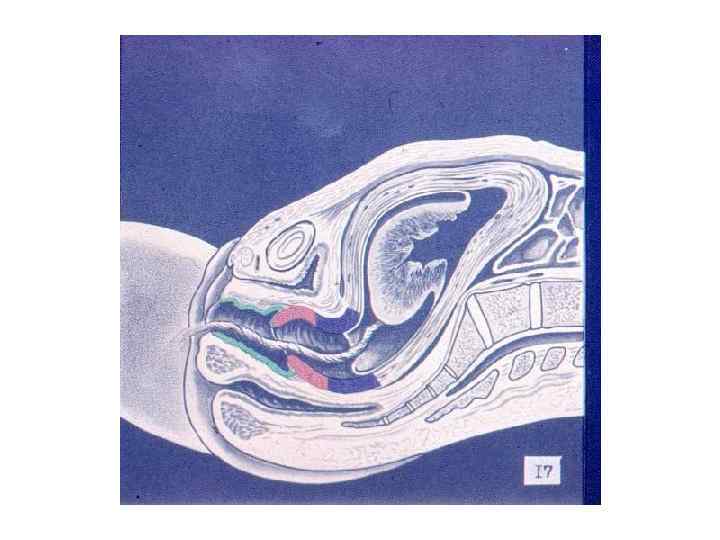
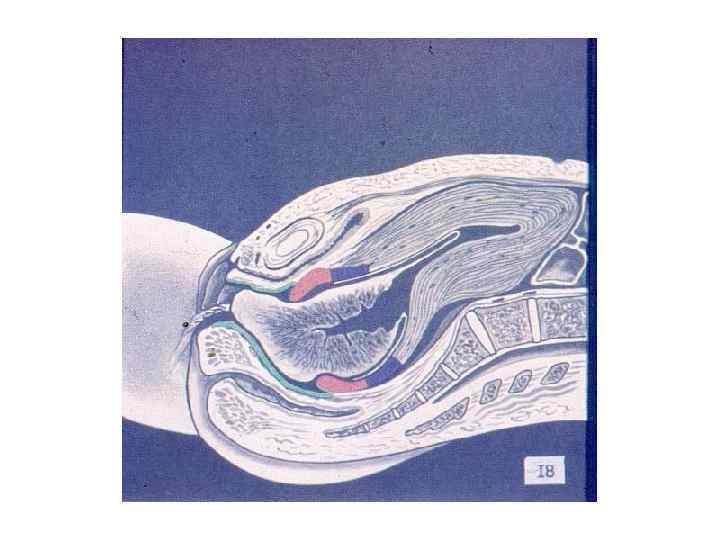
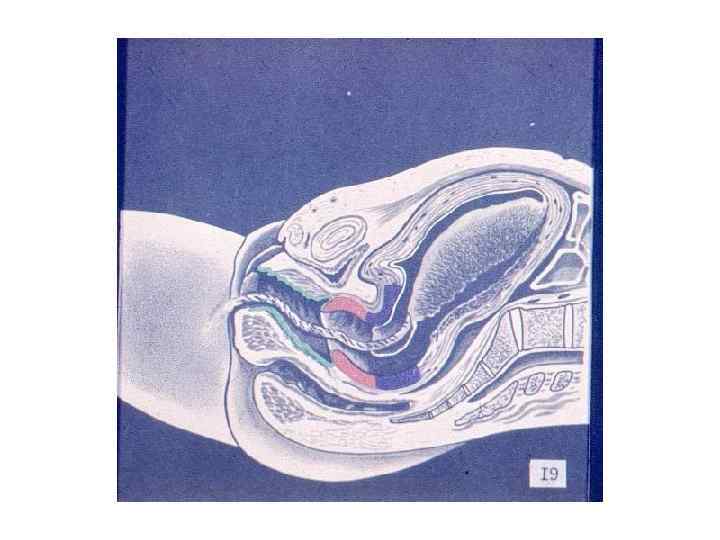
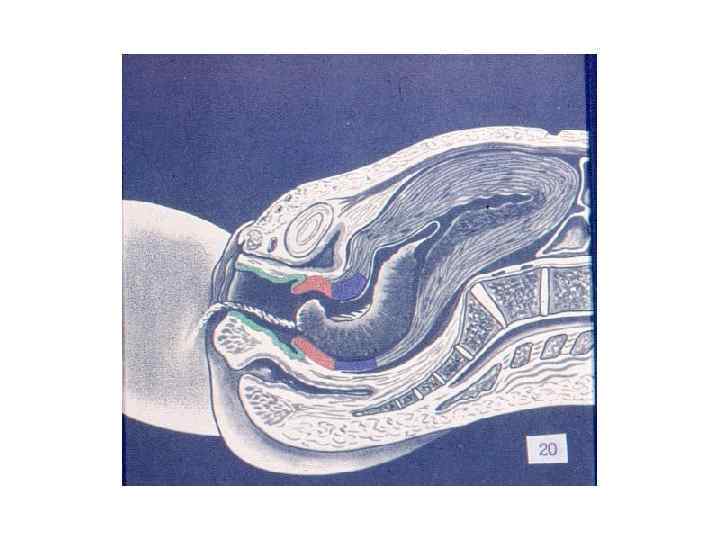
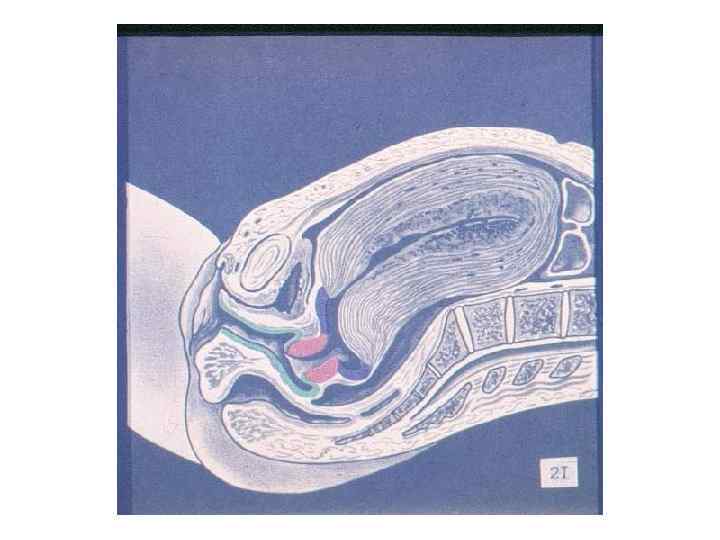
 ЗАКЛЮЧЕНИЕ: Роды – сложный биологический процесс, протекающий на фоне сформированной родовой доминанты, завершается изгнанием через родовые пути околоплодных вод, плода и плодовых оболочек.
ЗАКЛЮЧЕНИЕ: Роды – сложный биологический процесс, протекающий на фоне сформированной родовой доминанты, завершается изгнанием через родовые пути околоплодных вод, плода и плодовых оболочек.
 «Женщины не умирают. Они просто исчезают как птицы, цветы или облачка под солнцем. После себя оставляют детей, жизнь, целый мир. Всегда носят этот мир в себе, наполнены им и переполнены, потому и всемогущи. Но открывается это лишь немногим, и открывается не само по себе, а в муках, ограничениях, в нечеловеческом напряжении. »
«Женщины не умирают. Они просто исчезают как птицы, цветы или облачка под солнцем. После себя оставляют детей, жизнь, целый мир. Всегда носят этот мир в себе, наполнены им и переполнены, потому и всемогущи. Но открывается это лишь немногим, и открывается не само по себе, а в муках, ограничениях, в нечеловеческом напряжении. »


