Лекция иммунопрофилактика 2011.ppt
- Количество слайдов: 85

Иммунопрофилактика инфекционных болезней в современный период Лялина Людмила Владимировна ГОУ ДПО СПб МАПО Санкт-Петербург, 2009

Вопросы для обсуждения 1. Национальный календарь профилактических прививок Российской Федерации. 2. Вакцинация по эпидемическим показаниям. 3. Новые вакцины. Перспективы их применения в России.

Основные факторы, влияющие на эффективность вакцинации ü Качество вакцины ü Организация вакцинопрофилактики ü Состояние организма реципиента вакцины

Национальный календарь профилактических прививок Российской Федерации (1) (Приказ Минздравсоцразвития РФ № 51 н от 31. 01. 2011) Вакцинация против гепатита В (ГВ) Группа 1 Здоровые новорожденные, не относящиеся к группам риска (в первые 24 часа жизни) 0 -1 -6 Группа 2 Примечание Новорожденные из групп риска (в первые 24 часа жизни) Дети в возрасте от 1 года до 18 лет и взрослые от 18 до 55 лет, не привитые раннее (1 -я доза - в назначенный день) 0 - 1 - 2 - 12 0 -1 -6

Национальный календарь профилактических прививок Российской Федерации (2) Вакцинация против гепатита В (ГВ) Дети из групп риска включают: o новорожденных, родившихся от матерей – носителей HBs. Ag o новорожденных, родившихся от матерей больных ГВ o новорожденных, родившихся от матерей, перенесших ГВ в третьем триместре беременности o новорожденных, родившихся от матерей, не имеющих результатов обследования на маркеры ГВ o новорожденных, родившихся от наркозависимых матерей o новорожденных, родившихся от матерей, в семьях которых есть носитель HBs. Ag или больной ОГВ / ХГВ

Национальный календарь профилактических прививок Российской Федерации (3) Вакцинация против гепатита В (ГВ) Вакцины, разрешенные Минздравсоцразвития России: Ø «Комбиотех» ; Регевак (Россия) Ø Энджерикс В – «Glaxo Smith. Kline Beecham» (Великобритания) Ø HB-VAX II – «Merck Sharp And Dohme» (США) Ø Эувакс – «Aventis Pasteur» (Южная Корея) Ø Шанвак (Индия) Ø Бубо-М (Россия) Ø Бубо-Кок (Россия) Ø Твинрикс (ГА+ГВ)
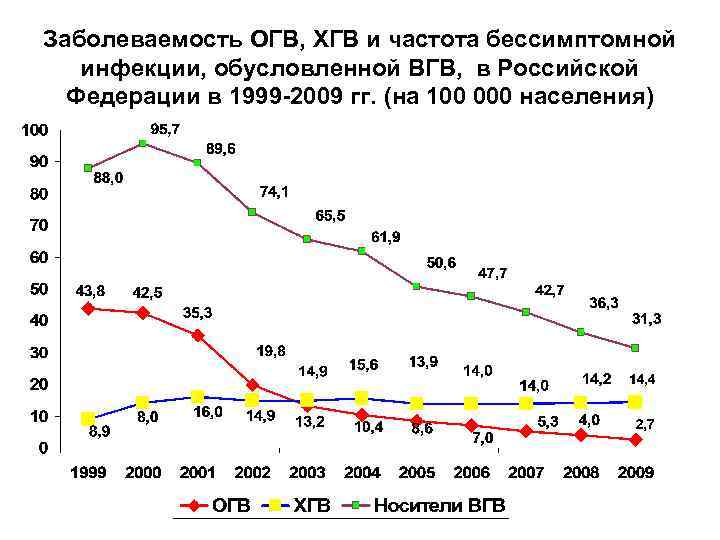
Заболеваемость ОГВ, ХГВ и частота бессимптомной инфекции, обусловленной ВГВ, в Российской Федерации в 1999 -2009 гг. (на 100 000 населения)

Заболеваемость острым и хроническим ГВ в Российской Федерации в 2008 -2010 гг. ОГВ Количество больных 5741 / 3844 / 3179, показатель заболеваемости 4, 04 / 2, 7 / 2, 24 на 100 тыс. населения В т. ч. дети до 14 лет - 58 / 54 / 49 случаев (0, 28 / 0, 26 / 0, 23 на 100 тыс. ) дети до 1 года - 18 случаев (1, 17 на 100 тыс) Летальный исход – 32 случая, в т. ч. дети до 17 лет – 2 случая ХГВ Количество больных 20160 / 20409 / 18828, показатель заболеваемости 14, 2 / 14, 4 / 13, 3 на 100 тыс. населения В т. ч. дети до 14 лет - 215 / 178 / 204 случаев (1, 03 / 0, 97 на 100 тыс. ) дети до 1 года - 8 случаев (0, 52 на 100 тыс. ) Летальный исход – 109 случаев, в т. ч. дети до 17 лет – нет Носители ВГВ Выявлены впервые в 2008 г – 51635 (36, 3 на 100 тыс. ) в 2009 г – 44511 (31, 3 на 100 тыс. ) в 2010 г – 36275 (25, 6 на 200 тыс. )

Национальный календарь профилактических прививок Российской Федерации (4) Вакцинация против туберкулеза § Новорожденные на 3 -7 день жизни (вакцины для щадящей первичной иммунизации; в субъектах РФ с показателями заболеваемости более 80 на 100 тыс. населения, а также при наличии в окружении новорожденного больных туберкулезом – вакцины для профилактики туберкулеза) § Ревакцинация в 7 лет (туберкулиноотрицательным детям – вакцинами для профилактики туберкулеза) § Ревакцинация в 14 лет (туберкулиноотрицательным детям – вакцинами для профилактики туберкулеза). В субъектах РФ с показателями заболеваемости ТБ, не превышающими 40 на 100 тыс. населения, ревакцинация проводится туберкулиноотрицательным детям, не получившим прививку в возрасте 7 лет
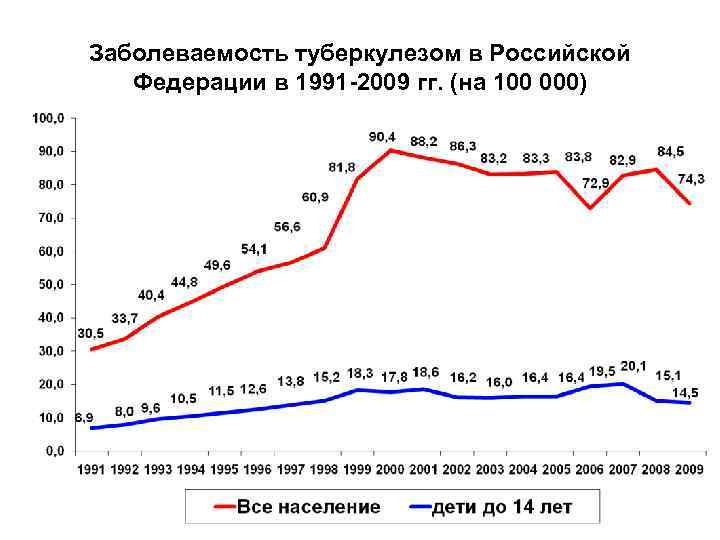
Заболеваемость туберкулезом в Российской Федерации в 1991 -2009 гг. (на 100 000)

Заболеваемость туберкулезом в РФ в 2008 -2010 гг. Заболеваемость туберкулезом в 2008 г (РФ, впервые выявленные активные формы) Количество больных - 120021, показатель заболеваемости 84, 5 на 100 тыс. , в т. ч. дети до 14 лет – 3155, показатель заболеваемости 15, 1 на 100 тыс. , дети до 1 года – 106 случаев (6, 92 на 100 тыс. ), 1 -2 года – 392 случая (13, 44 на 100 тыс. ) Летальный исход – 4532 (3, 19 на 100 тыс. ), в т. ч. дети до 17 лет – 16 случаев (0, 06 на 100 тыс. ) Заболеваемость туберкулезом в 2010 г Количество больных - 108524, показатель заболеваемости 76, 5 на 100 тыс. , в т. ч. дети до 14 лет – 3246, показатель заболеваемости 15, 3 на 100 тыс. Летальный исход – 3653 (2, 57 на 100 тыс. ), в т. ч. дети до 17 лет – 19 случаев (0, 07 на 100 тыс. ) – среди впервые выявленных больных

Национальный календарь профилактических прививок Российской Федерации (5) Вакцинация против дифтерии, коклюша, столбняка, полиомиелита, гемофильной инфекции типа b (Hib) Вакцинация 3 мес. – 1 -я 4, 5 мес – 2 -я 6 мес – 3 -я (5 инфекций) Вакцинация против полиомиелита проводится ИПВ двукратно всем детям первого года жизни, третья доза - ОПВ Ревакцинация I – 18 мес. (5 инфекций) II – 20 мес. (полио) II – 6 -7 лет (дифтерия, столбняк) III – 14 лет (дифтерия, столбняк, полиомиелит) Взрослые от 18 лет прививаются против дифтерии и столбняка каждые 10 лет от момента последней ревакцинации

Иммунизация против Hib-инфекции • • Проводится детям, относящимся к группам риска: С иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания Hib-инфекцией С онкогематологическими заболеваниями и/или длительно получающие иммуносупрессивную терапию ВИЧ-инфицированным или рожденным от ВИЧинфицированных матерей Находящимся в закрытых детских дошкольных учреждениях: дома ребенка, детские дома, специализированные интернаты (для детей с психоневрологическими заболеваниями и др. ), противотуберкулезные санаторно-оздоровительные учреждения

Схема иммунизации против Hib-инфекции Курс вакцинации против гемофильной инфекции для детей в возрасте от 3 до 6 месяцев – 3 инъекции по 0, 5 мл с интервалом 1 -1, 5 месяца Для детей, не получивших первую вакцинацию в возрасте 3 месяцев, иммунизация проводится по схеме: • для детей в возрасте от 6 до 12 месяцев – 2 инъекции по 0, 5 мл с интервалом в 1 -1, 5 месяца • для детей от 1 года до 5 лет - 1 инъекция 0, 5 мл Первая ревакцинация против гемофильной инфекции – в возрасте 18 месяцев проводится однократно детям, привитым на первом году жизни в соответствии с инструкциями по применению вакцин

Серотипы Haemophilus influenzae Этот возбудитель имеет 6 серотипов: a, b, c, d, e, f Серотип b является наиболее частым возбудителем генерализованных форм инфекции • Отит • Синусит • Артрит • Пневмония • Эпиглоттит • Септицемия • Hib-менингит Группа риска – дети в возрасте до 5 лет

Заболеваемость гемофильной инфекцией в Российской Федерации в 2008 г. и 2010 г. • В 2008 году : 108 случаев, в т. ч. дети до 14 лет – 92 случая, 15 -17 лет – 0, 18 лет и старше – 16 случаев. Дети до 1 года – 23, 1 -2 года – 39, 3 -6 лет – 28, 7 -14 лет – 2 Летальные исходы среди детей – 5 случаев. • В 2010 году : 148 случаев (0, 1 на 100 тыс. ) , в т. ч. дети до 14 лет – 105 случаев (0, 49 на 100 тыс. ), 15 -17 лет – 2 сл. , 18 лет и старше – 41 сл. Дети до 1 года – 23 (1, 33 на 100 тыс. ) , 1 -2 года – 45 (1, 42 на 100 тыс. ), 3 -6 лет – 31 (0, 53 на 100 тыс), 7 -14 лет – 6 сл. Летальные исходы всего 2, в т. ч. дети до 17 лет – 1 сл.
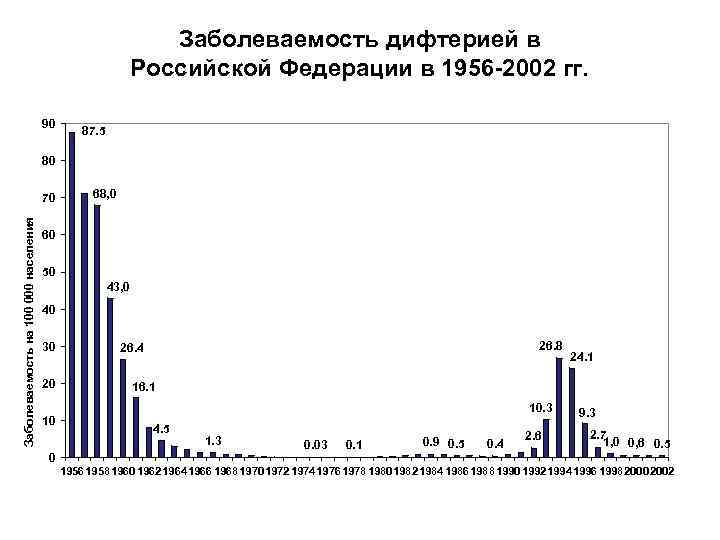
Заболеваемость дифтерией в Российской Федерации в 1956 -2002 гг. 90 87. 5 80 Заболеваемость на 100 000 населения 70 68, 0 60 50 43, 0 40 30 20 10 0 26. 8 26. 4 24. 1 16. 1 10. 3 4. 5 1. 3 0. 03 0. 1 0. 9 0. 5 0. 4 2. 6 9. 3 2. 7 1, 0 0, 6 0. 5 1956 1958 1960 1962 1964 1966 1968 1970 1972 1974 1976 1978 1980 1982 1984 1986 1988 1990 1992 1994 1996 1998 2000 2002
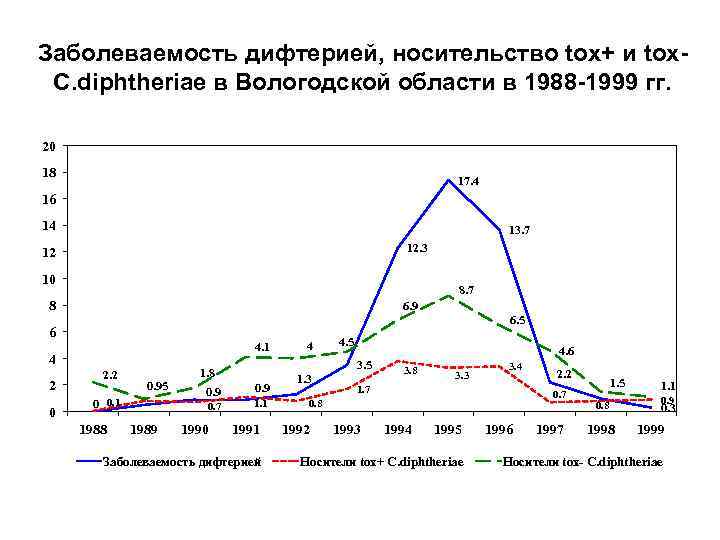
Заболеваемость дифтерией, носительство tox+ и tox. C. diphtheriae в Вологодской области в 1988 -1999 гг. 20 18 17. 4 16 14 13. 7 12. 3 12 10 8. 7 8 6. 9 6. 5 6 4. 1 4 2 0 2. 2 0 0. 1 1988 0. 9 0. 7 1989 1990 4. 5 4. 6 3. 5 1. 8 0. 95 4 0. 9 1. 1 1991 Заболеваемость дифтерией 1. 3 3. 8 3. 3 3. 4 1. 7 0. 8 1992 1993 2. 2 1994 1995 Носители tox+ C. diphtheriae 1996 1997 1. 5 0. 8 1998 1. 1 0. 9 0. 3 1999 Носители tox- C. diphtheriae
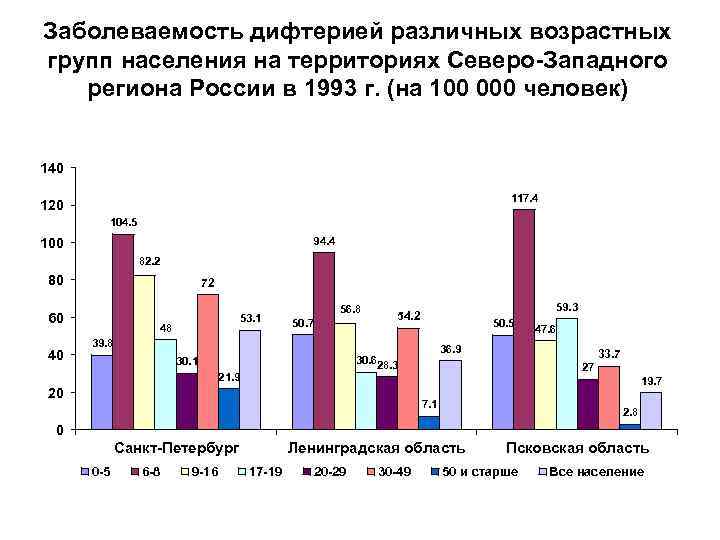
Заболеваемость дифтерией различных возрастных групп населения на территориях Северо-Западного региона России в 1993 г. (на 100 000 человек) 140 117. 4 120 104. 5 100 94. 4 82. 2 80 72 60 40 53. 1 48 56. 8 50. 7 59. 3 54. 2 50. 5 39. 8 36. 9 30. 628. 3 30. 1 21. 9 47. 6 33. 7 27 19. 7 20 7. 1 2. 8 0 Санкт-Петербург 0 -5 6 -8 9 -16 Ленинградская область 17 -19 20 -29 30 -49 Псковская область 50 и старше Все население
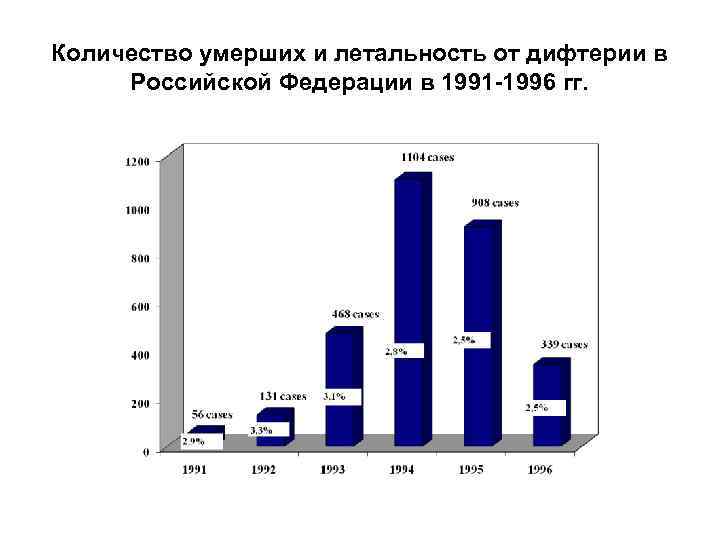
Количество умерших и летальность от дифтерии в Российской Федерации в 1991 -1996 гг.
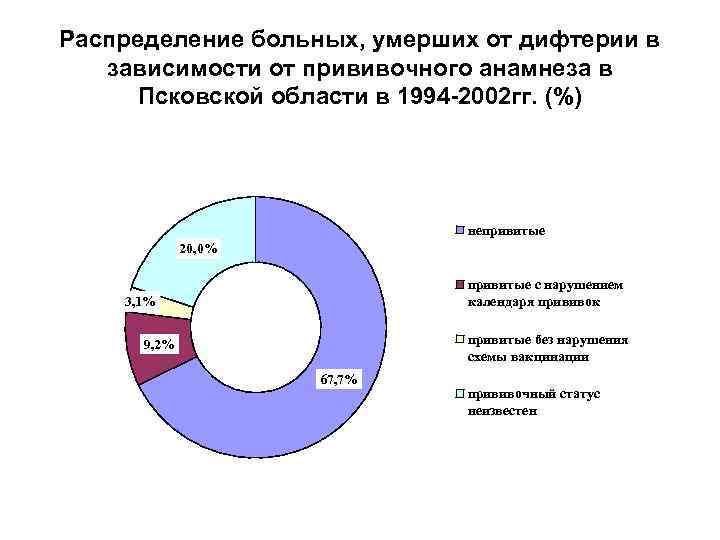
Распределение больных, умерших от дифтерии в зависимости от прививочного анамнеза в Псковской области в 1994 -2002 гг. (%) непривитые 20, 0% привитые с нарушением календаря прививок 3, 1% привитые без нарушения схемы вакцинации 9, 2% 67, 7% прививочный статус неизвестен

Заболеваемость дифтерией, коклюшем и столбняком в Российской Федерации в 2008 -2010 гг. Дифтерия: количество больных – 50 / 14 / 9, показатель заболеваемости 0, 04 / 0, 01 на 100 тыс. , в т. ч. дети до 14 лет – 11 / 2 / 3 случаев (0, 05 / 0, 01 на 100 тыс. ), летальный исход в 2008 г. – 2, в т. ч. дети до 17 лет – нет; в 2010 г. – 0. Носители токсигенных C. diphtheriae в 2008 г. – 45, в т. ч. дети до 14 лет – 18 чел. ; в 2010 г. – 10, в т. ч. дети до 14 лет – 5 сл. Коклюш: количество больных – 3557 / 4066 / 4798, показатель заболеваемости 2, 5 / 2, 9 / 3, 4 на 100 тыс. , в т. ч. дети до 14 лет – 3331 / 3825 / 4462 сл. (15, 97 / 18, 3 / 21, 3 на 100 тыс. ); в 2008 г. летальный исход – 1, в т. ч. дети до 17 лет – 1; в 2010 г. – 2, в т. ч. дети до 17 лет – 2 сл. Столбняк: количество больных – 11 / 13 в т. ч. дети до 14 лет – 2 / 0 сл. У детей до 1 года – 0 / 0 сл. В 2008 г. : летальный исход – 4, в т. ч. дети до 17 лет – 0; в 2010 г. - 2, в т. ч. дети до 17 лет – 0.
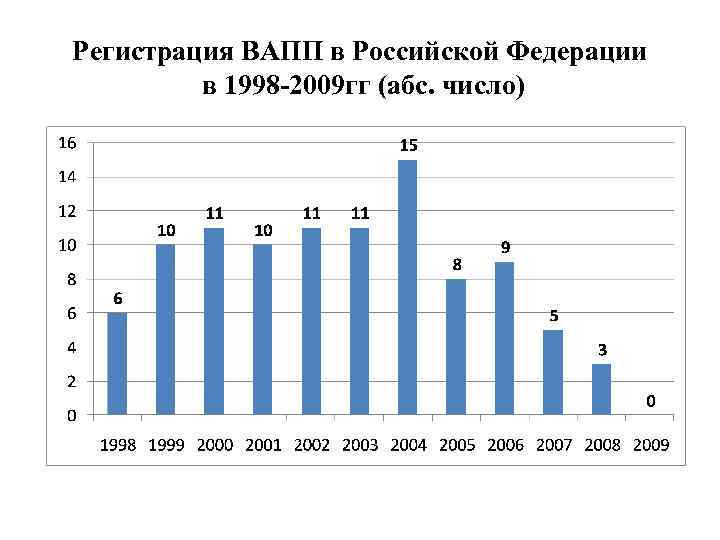
Регистрация ВАПП в Российской Федерации в 1998 -2009 гг (абс. число)

Национальный календарь профилактических прививок Российской Федерации (6) Вакцинация против кори, эпидемического паротита, краснухи 12 мес. – вакцинация 6 лет – ревакцинация Иммунизация против краснухи § Дети от 1 до 18 лет, не болевшие, не привитые, привитые однократно против краснухи § Девушки от 18 до 25 лет, не болевшие, не привитые ранее

Национальный календарь профилактических прививок Российской Федерации (7) Иммунизация против кори § Дети в возрасте 15 -17 лет и взрослые в возрасте до 35 лет, не болевшие, не привитые, не имеющие сведений о прививках против кори – двукратно с интервалом не менее 3 -х месяцев между прививками. Лица, привитые ранее однократно, подлежат однократной иммунизации с интервалом не менее 3 -х месяцев между прививками. § Контактные лица из очагов инфекции, не болевшие, не привитые, не имеющие сведений о прививках, однократно привитые – без ограничений по возрасту
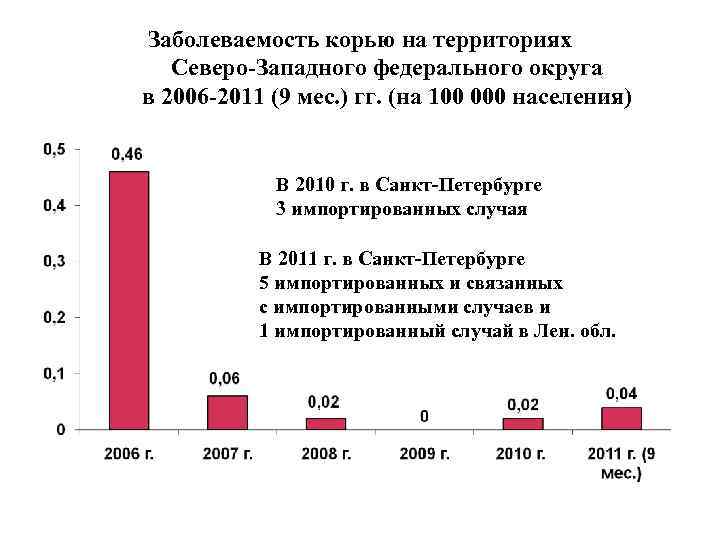
Заболеваемость корью на территориях Северо-Западного федерального округа в 2006 -2011 (9 мес. ) гг. (на 100 000 населения) В 2010 г. в Санкт-Петербурге 3 импортированных случая В 2011 г. в Санкт-Петербурге 5 импортированных и связанных с импортированными случаев и 1 импортированный случай в Лен. обл.
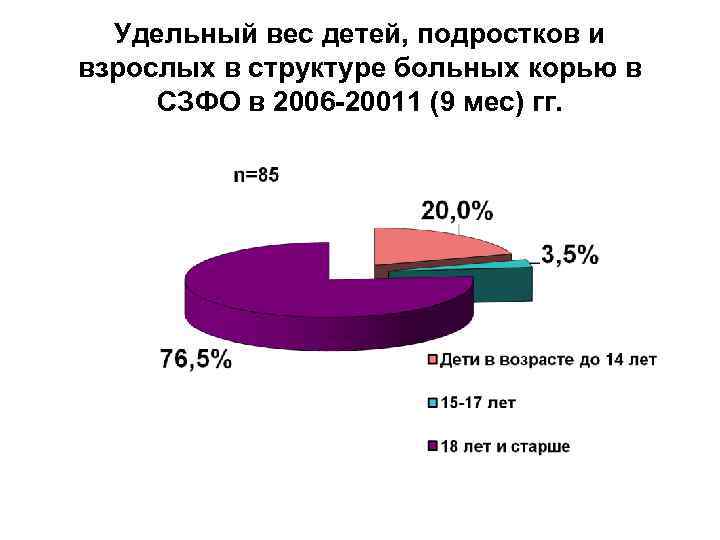
Удельный вес детей, подростков и взрослых в структуре больных корью в СЗФО в 2006 -20011 (9 мес) гг.
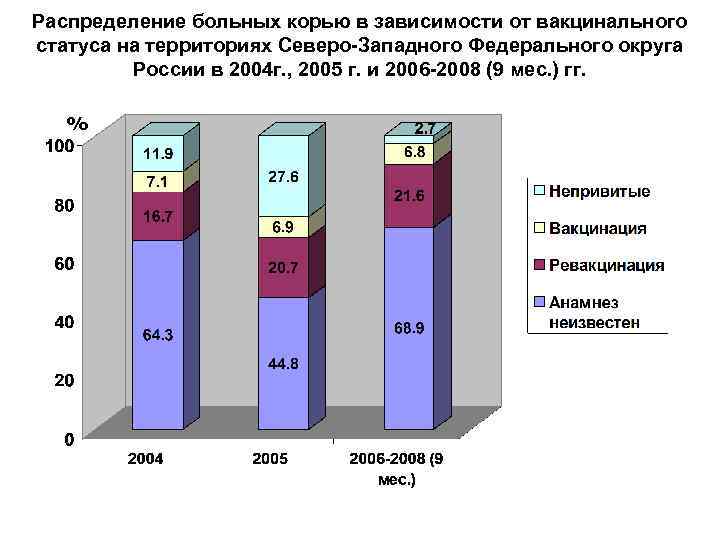
Распределение больных корью в зависимости от вакцинального статуса на территориях Северо-Западного Федерального округа России в 2004 г. , 2005 г. и 2006 -2008 (9 мес. ) гг. %
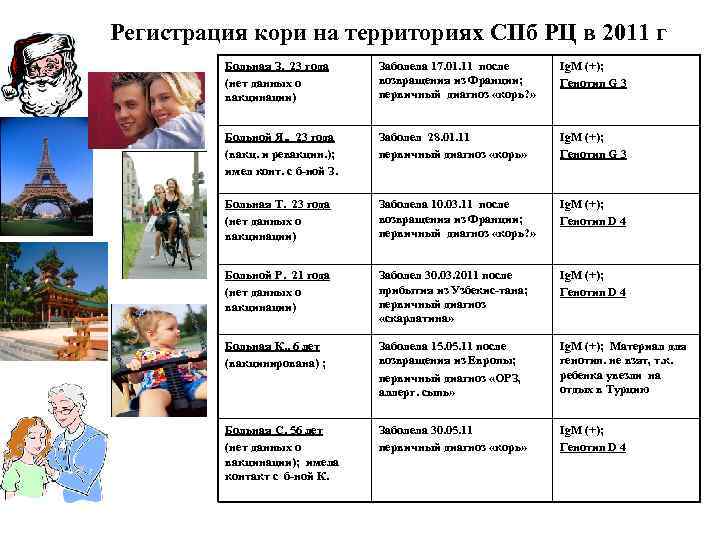
Регистрация кори на территориях СПб РЦ в 2011 г Больная З. 23 года (нет данных о вакцинации) Заболела 17. 01. 11 после возвращения из Франции; первичный диагноз «корь? » Ig. M (+); Генотип G 3 Больной Я. , 23 года (вакц. и ревакцин. ); имел конт. с б-ной З. Заболел 28. 01. 11 первичный диагноз «корь» Ig. M (+); Генотип G 3 Больная Т. 23 года (нет данных о вакцинации) Заболела 10. 03. 11 после возвращения из Франции; первичный диагноз «корь? » Ig. M (+); Генотип D 4 Больной Р. 21 года (нет данных о вакцинации) Заболел 30. 03. 2011 после прибытия из Узбекис-тана; первичный диагноз «скарлатина» Ig. M (+); Генотип D 4 Больная К. . 6 лет (вакцинирована) ; Заболела 15. 05. 11 после возвращения из Европы; первичный диагноз «ОРЗ, аллерг. сыпь» Ig. M (+); Материал для генотип. не взят, т. к. ребенка увезли на отдых в Турцию Больная С. 56 лет (нет данных о вакцинации); имела контакт с б-ной К. Заболела 30. 05. 11 первичный диагноз «корь» Ig. M (+); Генотип D 4
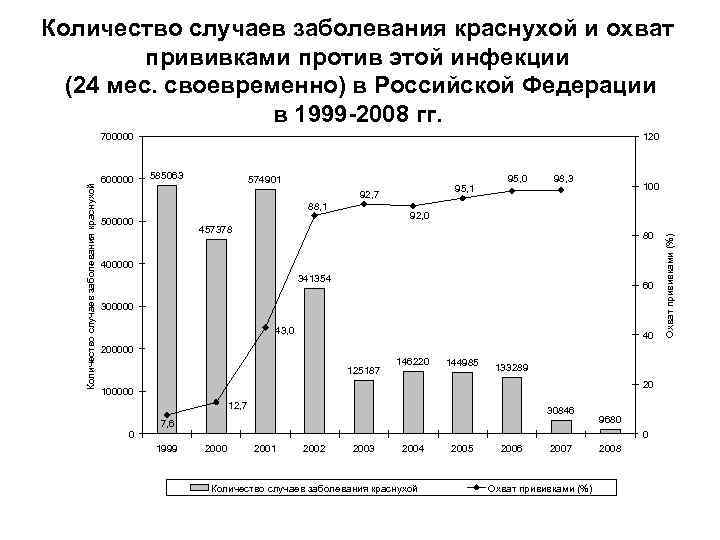
Количество случаев заболевания краснухой и охват прививками против этой инфекции (24 мес. своевременно) в Российской Федерации в 1999 -2008 гг. 600000 120 585063 574901 95, 1 92, 7 88, 1 500000 95, 0 98, 3 100 92, 0 457378 80 400000 341354 60 300000 43, 0 40 200000 125187 146220 144985 133289 20 100000 12, 7 0 30846 7, 6 1999 9680 0 2001 2002 2003 2004 Количество случаев заболевания краснухой 2005 2006 2007 Охват прививками (%) 2008 Охват прививками (%) Количество случаев заболевания краснухой 700000
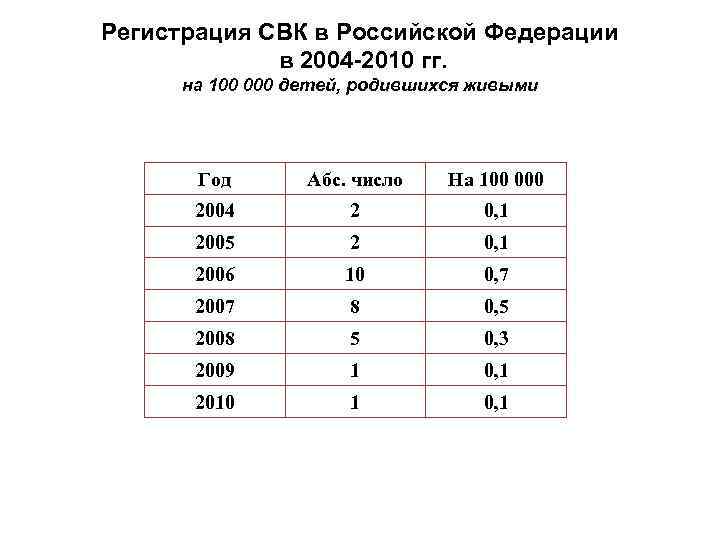
Регистрация СВК в Российской Федерации в 2004 -2010 гг. на 100 000 детей, родившихся живыми Год Абс. число На 100 000 2004 2 0, 1 2005 2 0, 1 2006 10 0, 7 2007 8 0, 5 2008 5 0, 3 2009 1 0, 1 2010 1 0, 1

Национальный календарь профилактических прививок Российской Федерации (7) Вакцинация против гриппа ü Дети с возраста 6 месяцев ü Учащиеся 1 -11 классов ü Студенты высших профессиональных и средних профессиональных учебных заведений ü Взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др. ) ü Взрослые старше 60 лет Вакцинация проводится в соответствии с инструкциями по применению вакцин - ежегодно
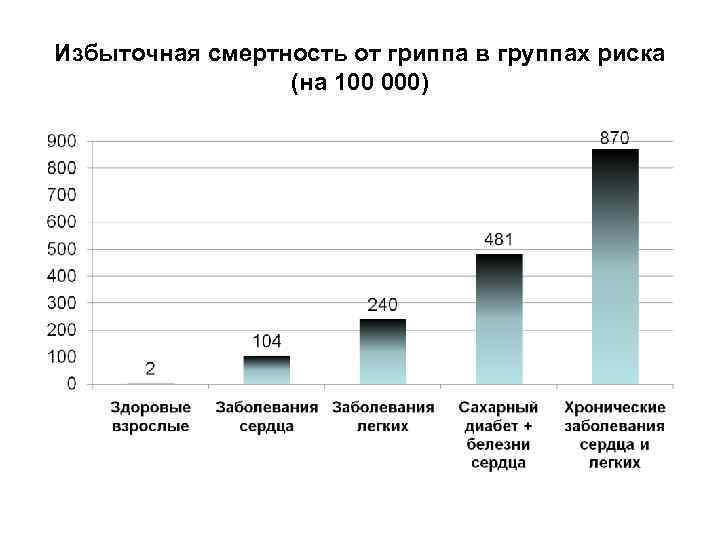
Избыточная смертность от гриппа в группах риска (на 100 000)

Вакцины против гриппа, разрешенные к применению в РФ Ø Ваксигрипп (инактивированная сплит-вакцина, Франция) Ø Флюарикс (инактивированная сплит-вакцина, Бельгия) Ø Бегривак (инактивированная сплит-вакцина, Германия) Ø Агриппал (инактивированная субъединичная вакцина, Италия) Ø Инфлювак (инактивированная субъединичная вакцина, Нидерланды) Ø Гриппол (полимер-субъединичная с полиоксидонием, Россия) Ø Живая интраназальная вакцина для профилактики сезонного гриппа (Россия) Ø Живая вакцина (Россия) для профилактики пандемического гриппа A/H 1 N 1 -09 (Калифорния) у людей Ø Инактивированная вакцина (Россия) для профилактики пандемического гриппа A/H 1 N 1 -09 (Калифорния) у людей
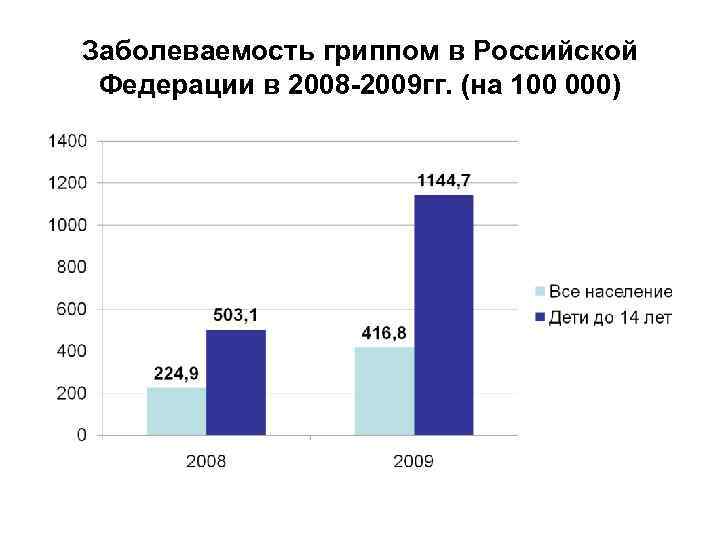
Заболеваемость гриппом в Российской Федерации в 2008 -2009 гг. (на 100 000)

Выводы и рекомендации международных центров контроля и профилактики гриппа 1. Длительность иммунитета против гриппа после однократной вакцинации у большинства привитых составляет не более 1 года. 2. Частота побочных реакций у однократно и повторно привитых существенно не отличается 3. Повторная вакцинация не оказывает значимого негативного влияния на противогриппозный иммунитет 4. Частота пневмоний у не привитых против гриппа в 5 раз выше, чем у привитых против этой инфекции 5. Ведущие авторитетные международные центры контроля и профилактики гриппа рекомендуют ежегодную вакцинацию против этой инфекции

Перечень инфекций, вакцинация и ревакцинация против которых включена в календарь профилактических прививок РФ по эпидемическим показаниям 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Туляремия Чума Лептоспироз Клещевой энцефалит Лихорадка Ку Желтая лихорадка Бешенство Столбняк Сибирская язва Бруцеллез 11. Брюшной тиф 12. Холера 13. Шигеллезы 14. Менингококковая инфекция 15. Гепатит А 16. Гепатит В 17. Эпидемический паротит 18. Корь 19. Дифтерия 20. Грипп 21. Полиомиелит

Новые вакцины и перспективы их применения в Российской Федерации q Против папилломавирусной инфекции (Гардасил, Церварикс) q Против пневмококковой инфекции q Против ветряной оспы q Против ротавирусной инфекции
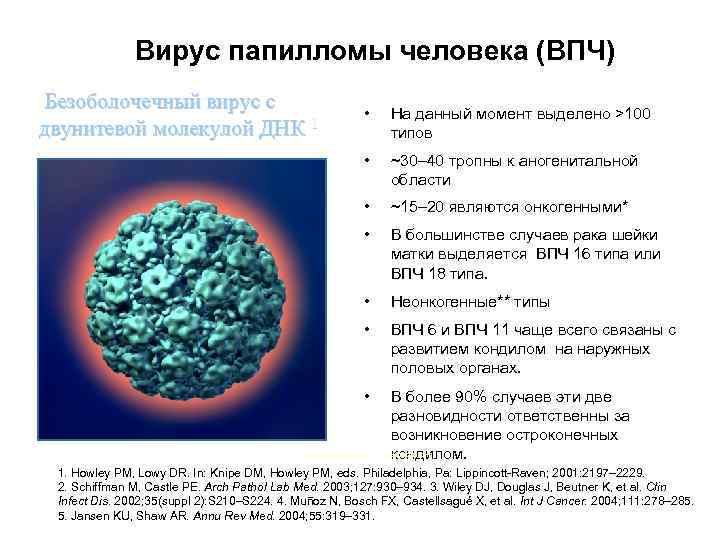
GRD-2007 -MVD-1245629 -SS Вирус папилломы человека (ВПЧ) Безоболочечный вирус с двунитевой молекулой ДНК 1 • На данный момент выделено >100 типов 2 • ~30– 40 тропны к аногенитальной области 2, 3 • ~15– 20 являются онкогенными*2, 3 • В большинстве случаев рака шейки матки выделяется ВПЧ 16 типа или ВПЧ 18 типа. • Неонкогенные** типы • ВПЧ 6 и ВПЧ 11 чаще всего связаны с развитием кондилом на наружных половых органах. 3 • *Повышенный риск В более 90% случаев эти две разновидности ответственны за возникновение остроконечных евысокий риск. кондилом. 5 ** Н 1. Howley PM, Lowy DR. In: Knipe DM, Howley PM, eds. Philadelphia, Pa: Lippincott-Raven; 2001: 2197– 2229. 2. Schiffman M, Castle PE. Arch Pathol Lab Med. 2003; 127: 930– 934. 3. Wiley DJ, Douglas J, Beutner K, et al. Clin Infect Dis. 2002; 35(suppl 2): S 210–S 224. 4. Muñoz N, Bosch FX, Castellsagué X, et al. Int J Cancer. 2004; 111: 278– 285. 5. Jansen KU, Shaw AR. Annu Rev Med. 2004; 55: 319– 331.

Заболевания, ассоциированные с вирусом папилломы человека (ВПЧ) Типы ВПЧ высокого онкологического риска: • рак шейки матки, • дисплазия шейки матки высокой градации = цервикальная интраэпителиальная неоплазия (CIN) 2/3, • дисплазия шейки матки низкой градации(CIN 1) в порядке убывания частоты встречаемости типов ВПЧ*: 16 18 45 31 33 52 58 35 Типы ВПЧ низкого онкологического риска: • дисплазия шейки матки низкой градации (CIN 1) • генитальные кондиломы: 6 11 40 42 43 44 54 *Объединенные данные 11 исследований "случай-контроль" из 9 стран, оценка риска рака шейки матки, ассоциированного с различными типами ВПЧ (N=3, 846). [Lowy DR, Kirnbauer R, Schiller JT, 1994; von Krogh G, Lacey CJN, Gross G, et al , 2000; Moscicki A-B, Hills N, Shiboski S, et al , 2001; Muñoz N, Bosch FX, de Sanjosé S, et al, 2003]

Роль наиболее распространенных 16, 18 и 6, 11 типов ВПЧ Типы 16 и 18 Ответственны за возникновение: ▪ 70% случаев рака шейки матки и цервикальной интраэпителиальной неоплазии – CIN 2/3 Типы 6 и 11 Ответственны за возникновение: ▪ 90% случаев генитальных кондилом ДНК ВПЧ присутствует более, чем в 80% случаев интраэпителиальной неоплазии вульвы(VIN) интраэпителиальной неоплазии влагалища (Va. IN)

Кофакторы канцерогенеза для ВПЧ 1. Микробная инфекция – хламидиоз, трихомониаз, бактериальный вагиноз 2. Раннее начало половой жизни 3. Множественные половые партнеры 4. Курение 5. Нарушение функции иммунной системы 6. Длительное использование оральных контрацептивов 7. Нарушение питания (особенно недостаток витамина А и фолиевой кислоты)

Последовательность тяжести изменений при заболеваниях, ассоциированных с ВПЧ Заболевания, связанные с ВПЧ проходят последовательность развития тяжести изменений, которые включают1: Адаптировано из Bonnez. In: Richman et al, eds. Clinical Virology. 1 *CIS = карцинома (рак) in situ. Прогрессия до CIN 2/3 может произойти в течение 5 лет. 2 VIN и Va. IN проходят последовательность стадий развития, подобную таковой при CIN. 3 1. Bonnez W. Papillomavirus. In: Richman DD, Whitley RJ, Hayden FG, eds. Clinical Virology. New York, NY: Churchill Livingstone; 2002: 569– 611. 2. Pagliusi SR, Aguado MT. Efficacy and other milestones for human papillomavirus vaccine introduction. Vaccine. 2004; 23: 569– 578. 3. Hatch KD, Berek JS. Intraepithelial disease of the cervix, vagina, and vulva. In: Berek JS, ed. Novak’s Gynecology. 13 th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2002: 471– 505.
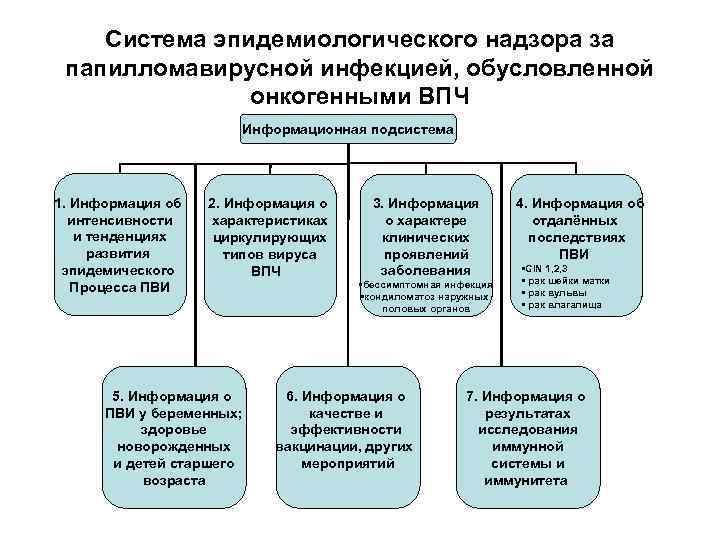
Система эпидемиологического надзора за папилломавирусной инфекцией, обусловленной онкогенными ВПЧ Информационная подсистема 1. Информация об интенсивности и тенденциях развития эпидемического Процесса ПВИ 2. Информация о характеристиках циркулирующих типов вируса ВПЧ 5. Информация о ПВИ у беременных; здоровье новорожденных и детей старшего возраста 3. Информация о характере клинических проявлений заболевания • бессимптомная инфекция • кондиломатоз наружных половых органов 6. Информация о качестве и эффективности вакцинации, других мероприятий 4. Информация об отдалённых последствиях ПВИ • CIN 1, 2, 3 • рак шейки матки • рак вульвы • рак влагалища 7. Информация о результатах исследования иммунной системы и иммунитета
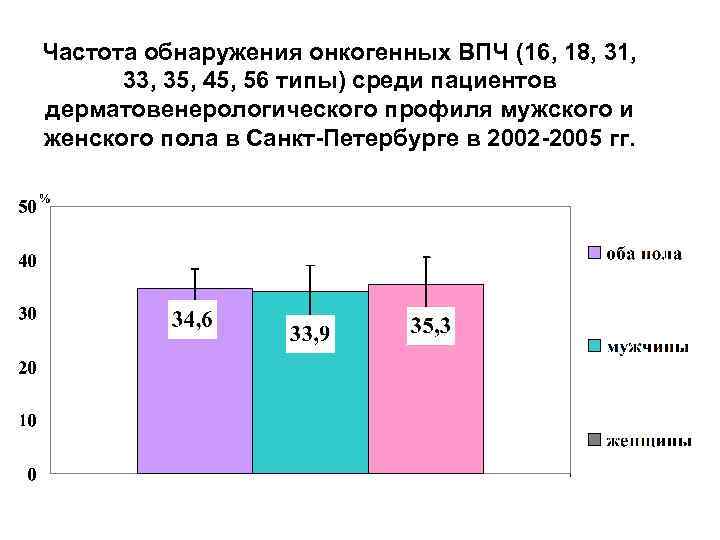
Частота обнаружения онкогенных ВПЧ (16, 18, 31, 33, 35, 45, 56 типы) среди пациентов дерматовенерологического профиля мужского и женского пола в Санкт-Петербурге в 2002 -2005 гг.
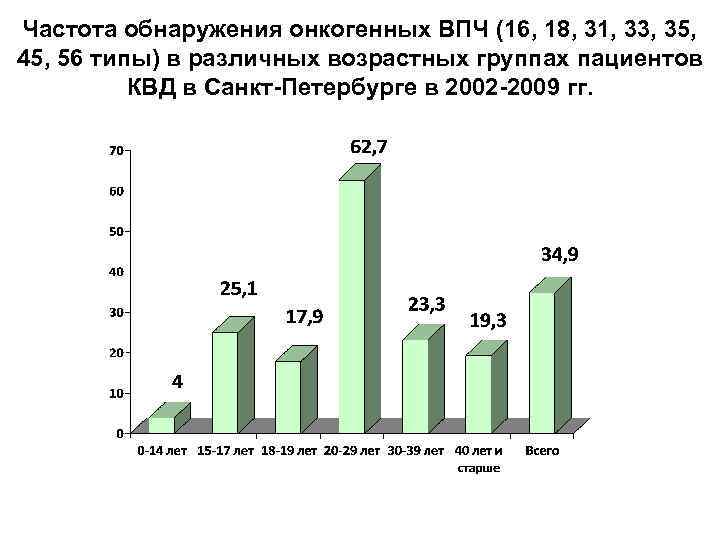
Частота обнаружения онкогенных ВПЧ (16, 18, 31, 33, 35, 45, 56 типы) в различных возрастных группах пациентов КВД в Санкт-Петербурге в 2002 -2009 гг.
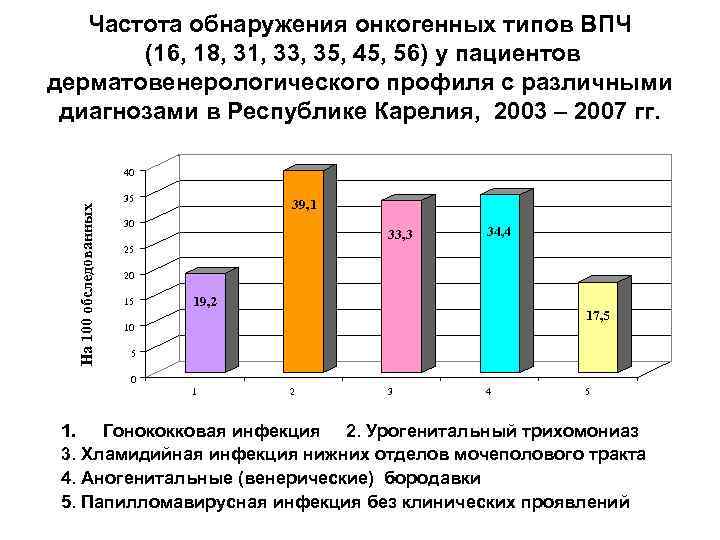
Частота обнаружения онкогенных типов ВПЧ (16, 18, 31, 33, 35, 45, 56) у пациентов дерматовенерологического профиля с различными диагнозами в Республике Карелия, 2003 – 2007 гг. На 100 обследованных 40 35 39, 1 30 33, 3 34, 4 25 20 15 19, 2 17, 5 10 5 0 1 2 3 4 5 1. Гонококковая инфекция 2. Урогенитальный трихомониаз 3. Хламидийная инфекция нижних отделов мочеполового тракта 4. Аногенитальные (венерические) бородавки 5. Папилломавирусная инфекция без клинических проявлений
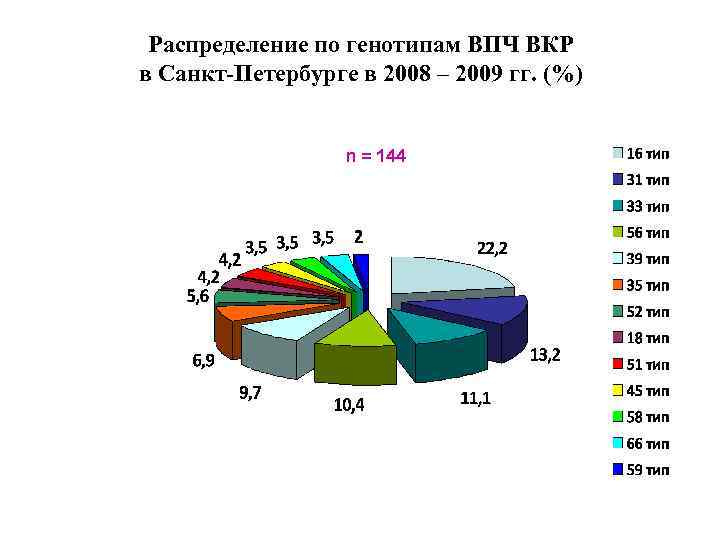
Распределение по генотипам ВПЧ ВКР в Санкт-Петербурге в 2008 – 2009 гг. (%) n = 144
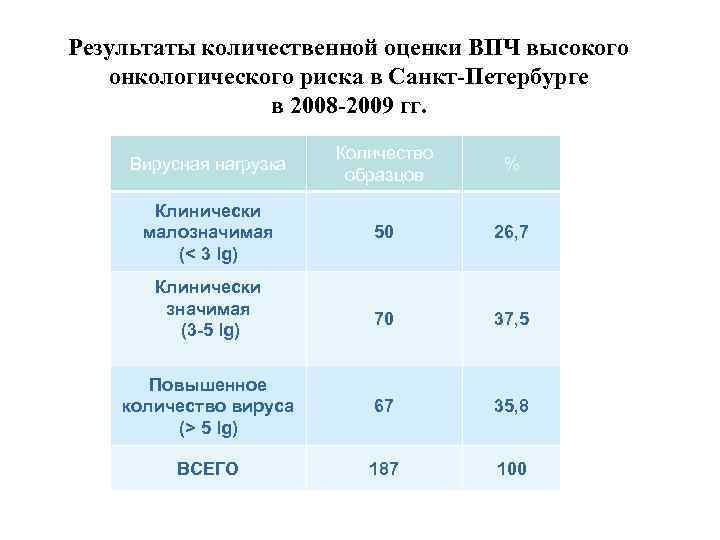
Результаты количественной оценки ВПЧ высокого онкологического риска в Санкт-Петербурге в 2008 -2009 гг. Вирусная нагрузка Количество образцов % Клинически малозначимая (< 3 lg) 50 26, 7 70 37, 5 Повышенное количество вируса (> 5 lg) 67 35, 8 ВСЕГО 187 100 Клинически значимая (3 -5 lg)
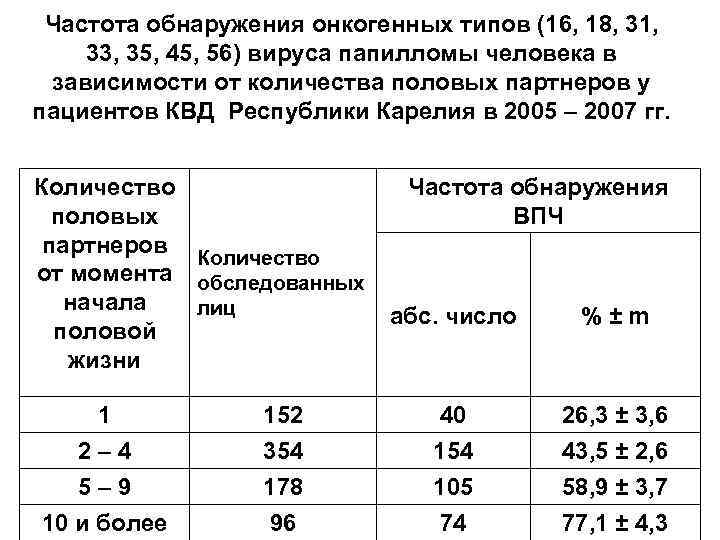
Частота обнаружения онкогенных типов (16, 18, 31, 33, 35, 45, 56) вируса папилломы человека в зависимости от количества половых партнеров у пациентов КВД Республики Карелия в 2005 – 2007 гг. Количество половых партнеров Количество от момента обследованных начала лиц половой жизни 1 2– 4 5– 9 10 и более 152 354 178 96 Частота обнаружения ВПЧ абс. число %±m 40 154 105 74 26, 3 ± 3, 6 43, 5 ± 2, 6 58, 9 ± 3, 7 77, 1 ± 4, 3
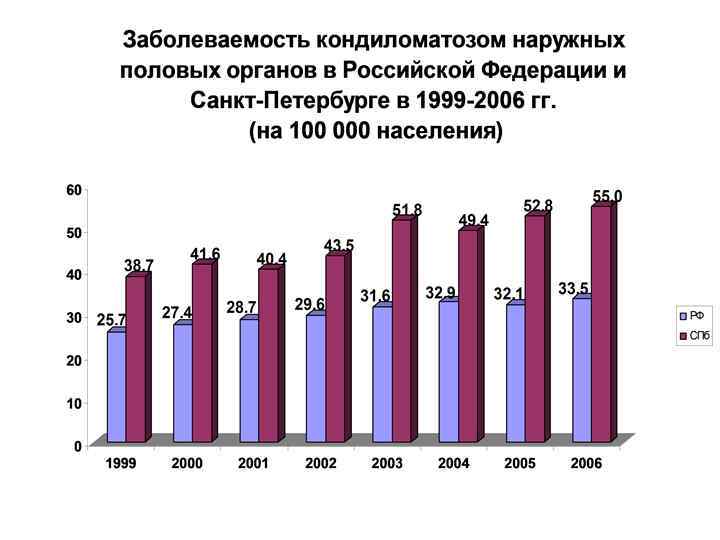
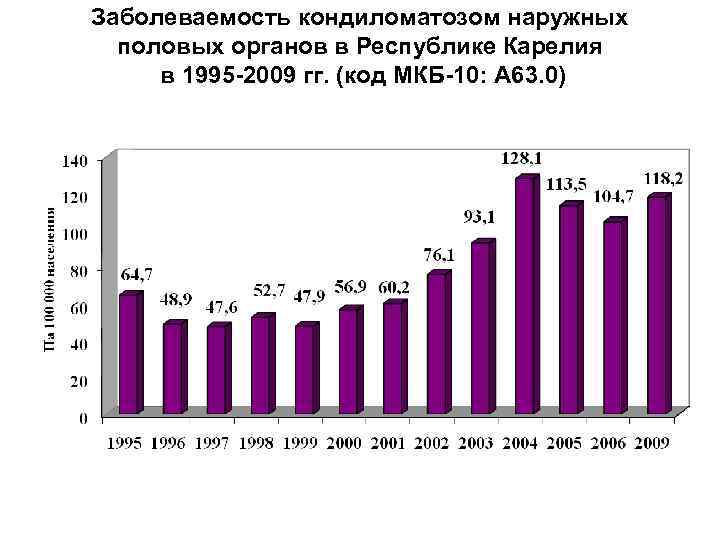
Заболеваемость кондиломатозом наружных половых органов в Республике Карелия в 1995 -2009 гг. (код МКБ-10: А 63. 0)
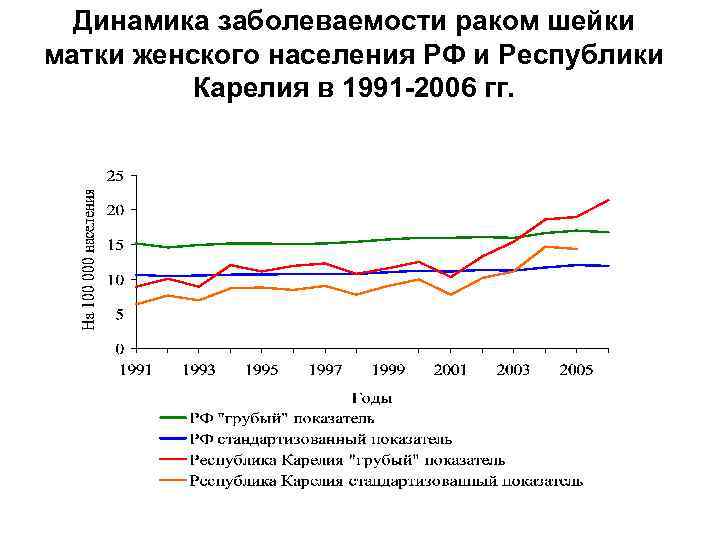
Динамика заболеваемости раком шейки матки женского населения РФ и Республики Карелия в 1991 -2006 гг.
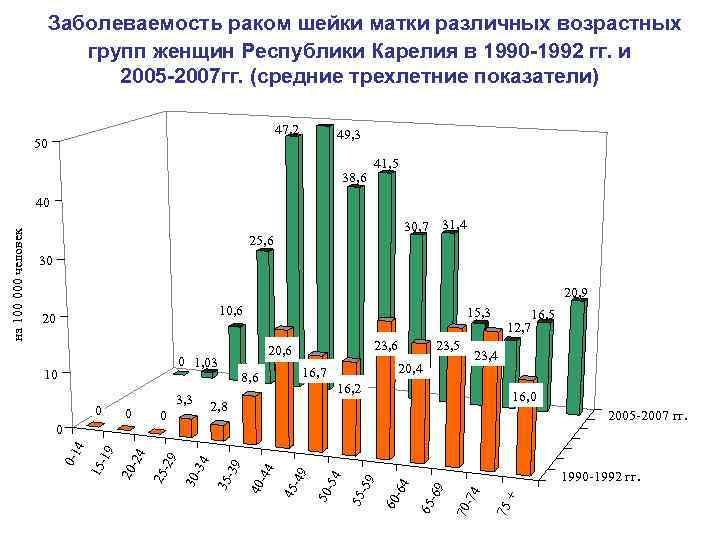
Заболеваемость раком шейки матки различных возрастных групп женщин Республики Карелия в 1990 -1992 гг. и 2005 -2007 гг. (средние трехлетние показатели) 47, 2 50 49, 3 38, 6 41, 5 30, 7 31, 4 25, 6 30 20, 9 10, 6 20 23, 5 20, 4 16, 5 12, 7 23, 4 16, 2 16, 0 2, 8 + 75 70 -74 -69 1990 -1992 гг. 65 -64 60 -59 55 -54 50 -49 45 -44 2005 -2007 гг. 40 -39 -34 0 30 -24 20 -19 15 4 0 -29 0 25 0 3, 3 23, 6 16, 7 8, 6 35 10 15, 3 20, 6 0 1, 03 0 -1 на 100 000 человек 40
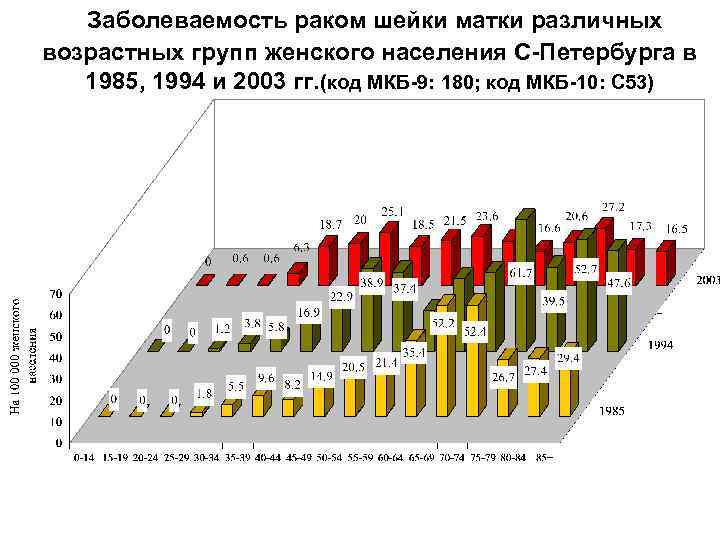
Заболеваемость раком шейки матки различных возрастных групп женского населения С-Петербурга в 1985, 1994 и 2003 гг. (код МКБ-9: 180; код МКБ-10: С 53)
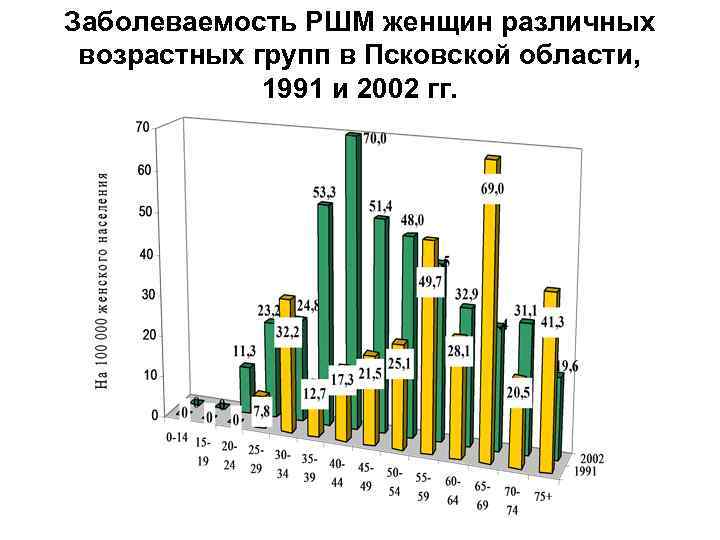
Заболеваемость РШМ женщин различных возрастных групп в Псковской области, 1991 и 2002 гг.

Представляем ГАРДАСИЛ Первая и единственная квадривалентная вакцина, помогающая защитить от РАКА ШЕЙКИ МАТКИ РАКА ВУЛЬВЫ, РАКА ВЛАГАЛИЩА ДИСПЛАЗИЙ ШЕЙКИ МАТКИ ГЕНИТАЛЬНЫХ КОНДИЛОМ ВЫЗЫВАЕМЫХ ВИРУСОМ ПАПИЛЛОМЫ ЧЕЛОВЕКА ТИПОВ 6 11 16 18 ГАРДАСИЛ – вакцина, показанная для профилактики рака шейки матки, рака вульвы, рака влагалища; предраковых и диспластических поражений, генитальных кондилом, вызванных ВПЧ 6, 11, 16, и 18 типов.

Общая характеристика вакцины ГАРДАСИЛ • Квадривалентная рекомбинантная вакцина против вируса папилломы человека 6, 11, 16, 18 типов • Стерильная суспензия для внутримышечного введения, приготовленная из смеси высокоочищенных вирусоподобных частиц (ВВЧ) рекомбинантного капсидного белка (L 1) ВПЧ типов 6, 11, 16, 18; белки L 1 продуцируются путем раздельной ферментации в рекомбинантных Saccharomyces cerevisiae CANADE 3 C-5 (штамм 1895) и образуют ВВЧ путем самосборки • Активные вещества – иммуногены: рекомбинантные антигены: L 1 – белок вируса папилломы человека в соотношениях: тип 6 (20 мкг), тип 11 (40 мкг), тип 16 (40 мкг), тип 18 (20 мкг) • Вспомогательные вещества: алюминий в виде адъюванта – алюминия гидрокси-фосфат-сульфата аморфного – 225 мкг, натрия хлорид – 9. 56 мг, L-гистидин – 0. 78 мг, полисорбат – 80 -50 мкг, натрия борат – 35 мкг, вода для инъекций
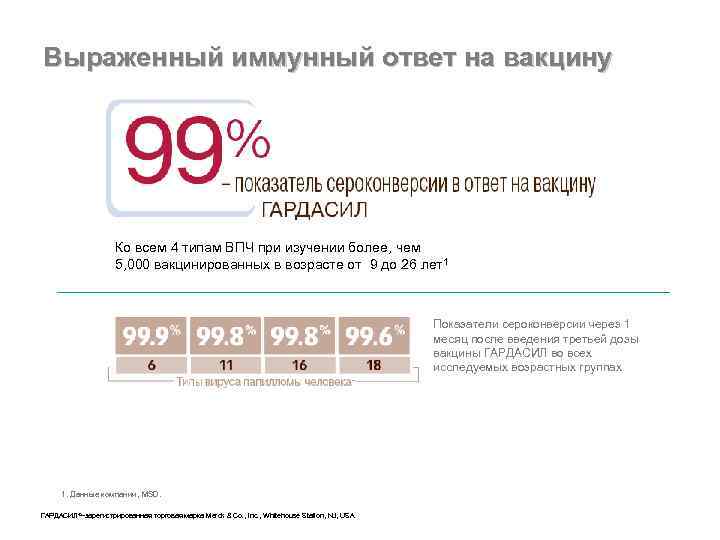
Выраженный иммунный ответ на вакцину Ко всем 4 типам ВПЧ при изучении более, чем 5, 000 вакцинированных в возрасте от 9 до 26 лет1 Показатели сероконверсии через 1 месяц после введения третьей дозы вакцины ГАРДАСИЛ во всех исследуемых возрастных группах 1. Данные компании, MSD. ГАРДАСИЛ®–зарегистрированная торговая марка Merck & Co. , Inc. , Whitehouse Station, NJ, USA.

Способ применения и дозы Вводят 3 раздельные дозы вакцины: в назначенный день (0), на 2 -й месяц и на 6 -й месяц Вакцину ГАРДАСИЛ® вводят внутримышечно в дельтовидную мышцу или переднелатеральную область бедра в дозе 0. 5 мл (трехкратная вакцинация). Растворение или разведение вакцины не требуется. Гибкость режима вакцинации в течение 1 года При необходимости использования альтернативной схемы вакцинации вторую дозу следует ввести не ранее чем через 1 мес после первой, а третью дозу – не ранее чем через 3 мес после второй.

Регистрация вакцины Гардасил производства компании Merck Sharp & Dohme • США – 8 июня 2006 г. • Вакцина Гардасил зарегистрирована и разрешена к применению Федеральной службой по надзору в сфере здравоохранения и социального развития Российской Федерации (ноябрь 2006 г. ) • В настоящее время вакцина Гардасил зарегистрирована более чем в 100 странах мира • Более чем в 50 странах идет процесс регистрации • Вакцина Гардасил включена в Национальные календари вакцинации детей и подростков более 20 стран мира
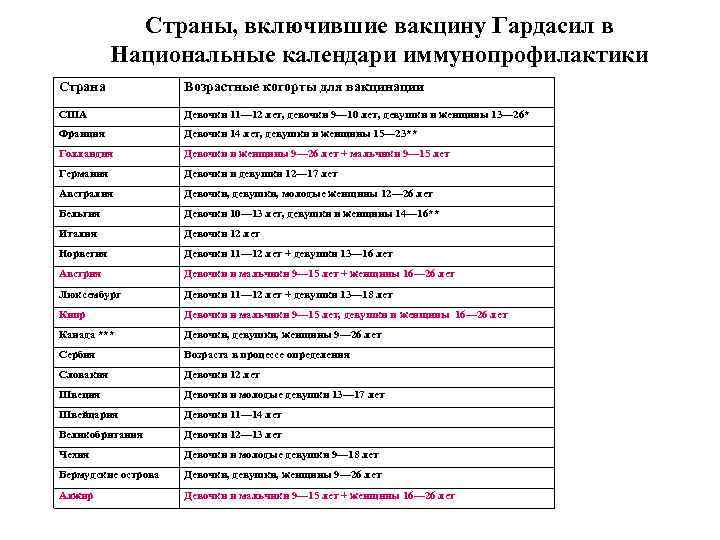
Страны, включившие вакцину Гардасил в Национальные календари иммунопрофилактики Страна Возрастные когорты для вакцинации США Девочки 11— 12 лет, девочки 9— 10 лет, девушки и женщины 13— 26* Франция Девочки 14 лет, девушки и женщины 15— 23** Голландия Девочки и женщины 9— 26 лет + мальчики 9— 15 лет Германия Девочки и девушки 12— 17 лет Австралия Девочки, девушки, молодые женщины 12— 26 лет Бельгия Девочки 10— 13 лет, девушки и женщины 14— 16** Италия Девочки 12 лет Норвегия Девочки 11— 12 лет + девушки 13— 16 лет Австрия Девочки и мальчики 9— 15 лет + женщины 16— 26 лет Люксембург Девочки 11— 12 лет + девушки 13— 18 лет Кипр Девочки и мальчики 9— 15 лет, девушки и женщины 16— 26 лет Канада *** Девочки, девушки, женщины 9— 26 лет Сербия Возраста в процессе определения Словакия Девочки 12 лет Швеция Девочки и молодые девушки 13— 17 лет Швейцария Девочки 11— 14 лет Великобритания Девочки 12— 13 лет Чехия Девочки и молодые девушки 9— 18 лет Бермудские острова Девочки, девушки, женщины 9— 26 лет Алжир Девочки и мальчики 9— 15 лет + женщины 16— 26 лет
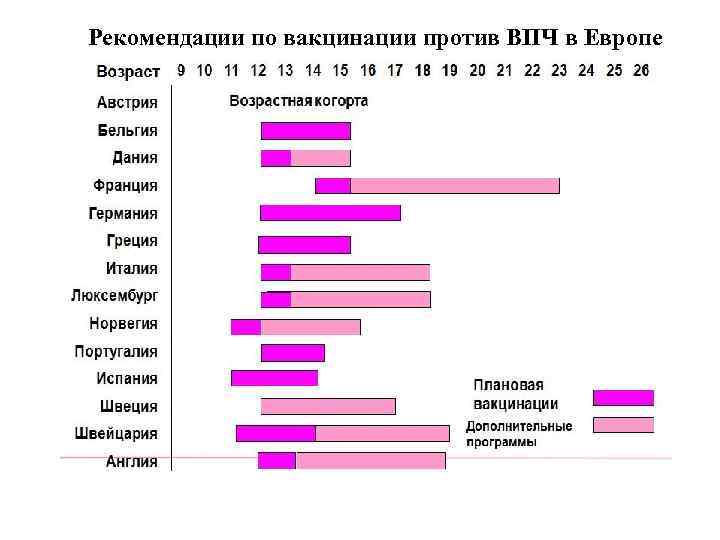
Рекомендации по вакцинации против ВПЧ в Европе
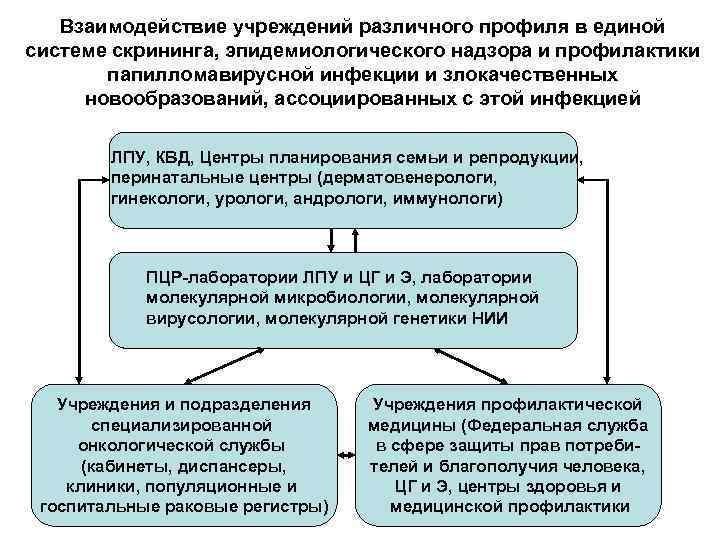
Взаимодействие учреждений различного профиля в единой системе скрининга, эпидемиологического надзора и профилактики папилломавирусной инфекции и злокачественных новообразований, ассоциированных с этой инфекцией ЛПУ, КВД, Центры планирования семьи и репродукции, перинатальные центры (дерматовенерологи, гинекологи, урологи, андрологи, иммунологи) ПЦР-лаборатории ЛПУ и ЦГ и Э, лаборатории молекулярной микробиологии, молекулярной вирусологии, молекулярной генетики НИИ Учреждения и подразделения специализированной онкологической службы (кабинеты, диспансеры, клиники, популяционные и госпитальные раковые регистры) Учреждения профилактической медицины (Федеральная служба в сфере защиты прав потребителей и благополучия человека, ЦГ и Э, центры здоровья и медицинской профилактики

Пневмококковая инфекция
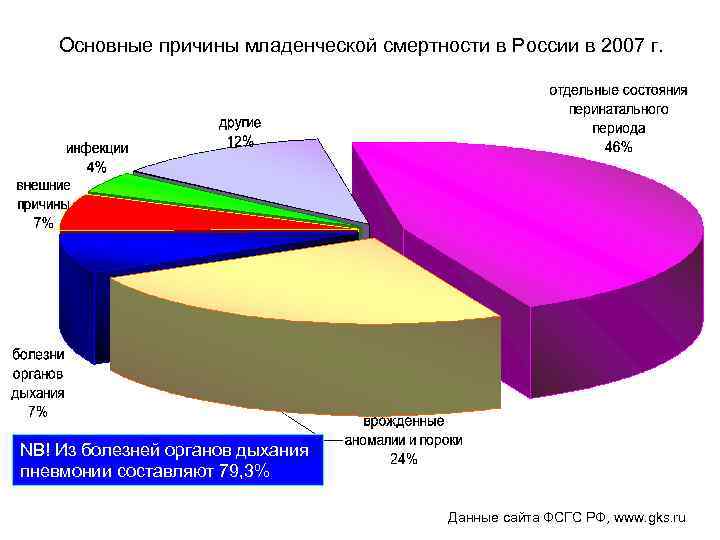
Основные причины младенческой смертности в России в 2007 г. NB! Из болезней органов дыхания пневмонии составляют 79, 3% Данные сайта ФСГС РФ, www. gks. ru
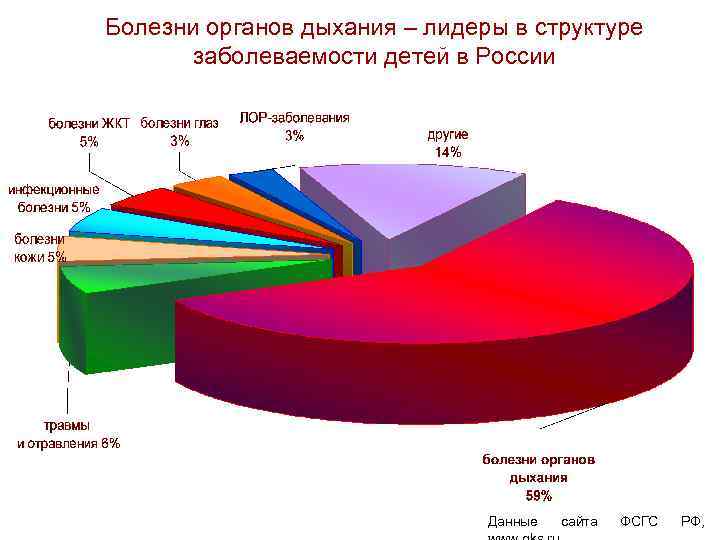
Болезни органов дыхания – лидеры в структуре заболеваемости детей в России Данные сайта ФСГС РФ,
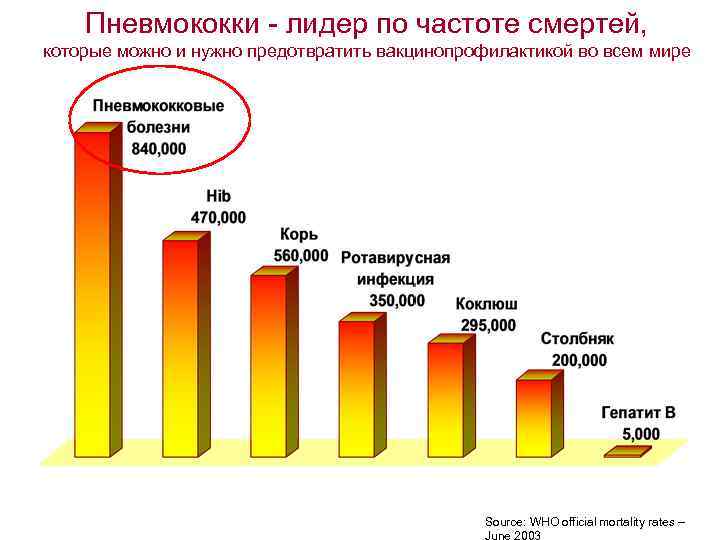
Пневмококки - лидер по частоте смертей, которые можно и нужно предотвратить вакцинопрофилактикой во всем мире Source: WHO official mortality rates –
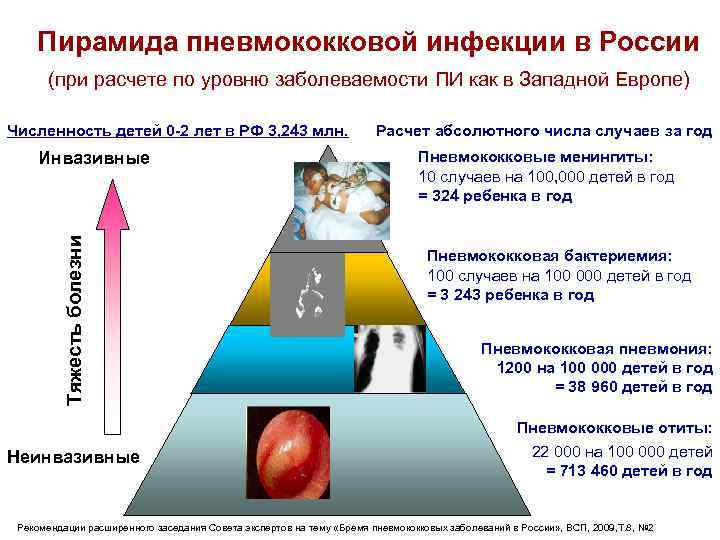
Пирамида пневмококковой инфекции в России (при расчете по уровню заболеваемости ПИ как в Западной Европе) Численность детей 0 -2 лет в РФ 3, 243 млн. Тяжесть болезни Инвазивные Неинвазивные Расчет абсолютного числа случаев за год Пневмококковые менингиты: 10 случаев на 100, 000 детей в год = 324 ребенка в год Пневмококковая бактериемия: 100 случаев на 100 000 детей в год = 3 243 ребенка в год Пневмококковая пневмония: 1200 на 100 000 детей в год = 38 960 детей в год Пневмококковые отиты: 22 000 на 100 000 детей = 713 460 детей в год Рекомендации расширенного заседания Совета экспертов на тему «Бремя пневмококковых заболеваний в России» , ВСП, 2009, Т. 8, № 2

Streptococcus pneumoniae • • Грам-позитивный диплококк Полисахаридная капсула 91 тип капсулы (серотип) Определение серотипа путем Neufeld's Quellung реакции • • Серотип определяет вирулентность Некоторые серотипы более распространены Некоторые серотипы чаще вызывают инвазивные заболевания Распределение серотипов в разных странах и регионах отличается • Вакцинация основана на серотипах

Наличие эффективной и безопасной вакцины v В настоящее время в мире используются две вакцины: Ø 23 -валентная полисахаридная (ППВ 23) каждая доза вакцины (0, 5 мл) содержит очищенные капсульные полисахариды Streptococcus pneumoniae 23 серотипов: 1, 2, 3, 4, 5, 6 B, 7 F, 8, 9 N, 9 V, 10 A, 11 A, 12 F, 14, 15 B, 17 F, 18 C, 19 A, 19 F, 20, 22 F, 23 F, 33 F низкоиммуногенна у детей до 2 -х лет – наиболее уязвимой возрастной когорты; не формирует иммунологической памяти Ø 7 -валентная конъюгированная (ПКВ 7) v В состав ПКВ 7 входят капсульные полисахариды серотипов 4, 6 B, 9 V, 14, 19 F и 23 F, а также олигосахарид серотипа 18 C, конъюгированные с белком CRM 197 нетоксигенных коринебактерий дифтерии v ПКВ 7 индуцирует Т-зависимый иммунный ответ, иммунологическую память и протективный иммунитет даже у новорожденных
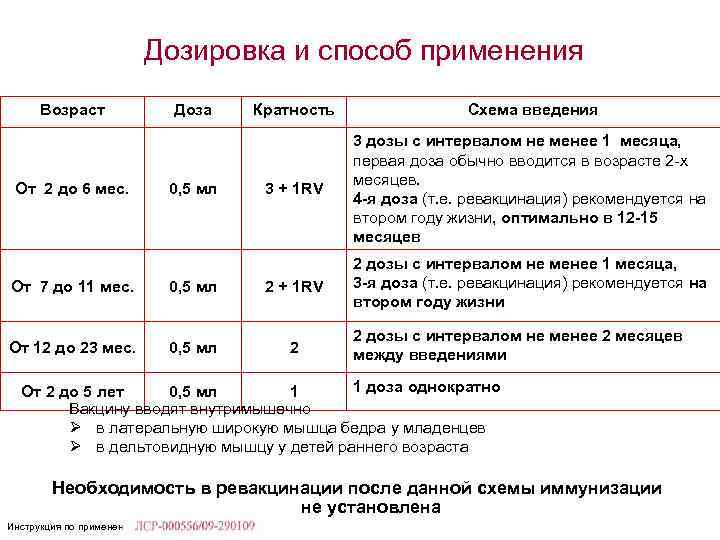
Дозировка и способ применения Возраст От 2 до 6 мес. Доза 0, 5 мл Кратность Схема введения 3 + 1 RV 3 дозы с интервалом не менее 1 месяца, первая доза обычно вводится в возрасте 2 -х месяцев. 4 -я доза (т. е. ревакцинация) рекомендуется на втором году жизни, оптимально в 12 -15 месяцев 2 дозы с интервалом не менее 1 месяца, 3 -я доза (т. е. ревакцинация) рекомендуется на втором году жизни От 7 до 11 мес. 0, 5 мл 2 + 1 RV От 12 до 23 мес. 0, 5 мл 2 2 дозы с интервалом не менее 2 месяцев между введениями 1 доза однократно От 2 до 5 лет 0, 5 мл 1 Вакцину вводят внутримышечно Ø в латеральную широкую мышца бедра у младенцев Ø в дельтовидную мышцу у детей раннего возраста Необходимость в ревакцинации после данной схемы иммунизации не установлена Инструкция по применению:

Наличие эффективной и безопасной вакцины v По данным ВОЗ, на август 2008 г. ПКВ 7 зарегистрирована более чем в 90 странах, в 26 включена в национальные схемы иммунизации. В настоящее время планируется регистрация 13 -ти валентной конъюгированной пневмококковой вакцины (ПКВ 13). v Наиболее полно эффективность ПКВ 7 задокументирована в США, где с 2000 г. внедрена универсальная вакцинация. В результате в США на 77% снизилась частота инвазивных инфекций у детей до 5 -ти лет и на 39% – частота госпитализаций по поводу пневмонии у детей до 2 -х лет. v Всего в мире с 2000 г. использовано более 200 млн. доз ПКВ 7

Профилактика пневмококковой инфекции у детей оказывает положительное влияние на всю популяцию через уменьшение носительства пневмококков Асимптоматическое носительство Группа Уровень носительства (%) пневмококков Дети детских садов до 60 Дети в начальной школе до 35 Дети в старших классах школы до 25 Взрослые, проживающие совместно с детьми Взрослые без детей в доме Black S. , Shinefield H. Pediatr. Anno 1997, 26: 355– 360 18 – 29 6

Эффект непрямой популяционной защиты: • В результате внедрения национальных программ универсальной иммунизации детей • 55% снижение заболеваемости пневмококковой инфекциeй у взрослых, не получавших прививок • за счет снижения распространения инфекции в семьях и популяции в целом = Эффект непрямого популяционного иммунитета* *Эффект документально подтвержден на июль 2008 г. в США, Канаде и Австралии
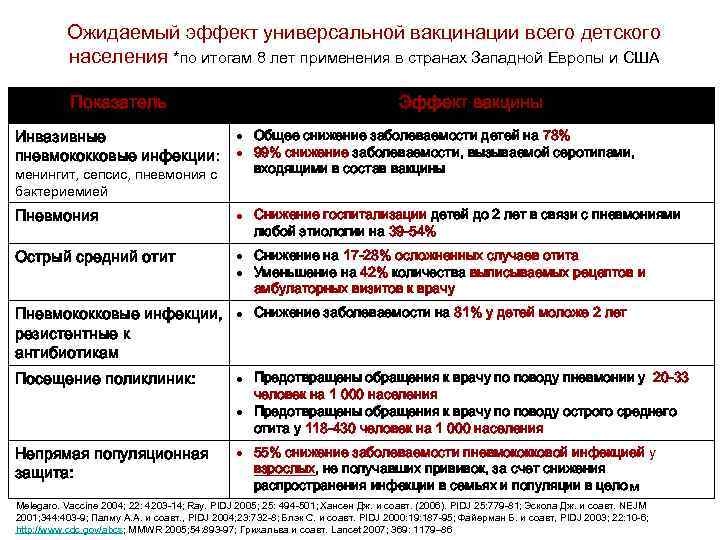
Ожидаемый эффект универсальной вакцинации всего детского населения *по итогам 8 лет применения в странах Западной Европы и США Показатель Эффект вакцины Общее снижение заболеваемости детей на 78% Инвазивные пневмококковые инфекции: 99% снижение заболеваемости, вызываемой серотипами, менингит, сепсис, пневмония с бактериемией входящими в состав вакцины Пневмония Снижение госпитализации детей до 2 лет в связи с пневмониями любой этиологии на 39 -54% Острый средний отит Снижение на 17 -28% осложненных случаев отита Уменьшение на 42% количества выписываемых рецептов и амбулаторных визитов к врачу Пневмококковые инфекции, Снижение заболеваемости на 81% у детей моложе 2 лет резистентные к антибиотикам Посещение поликлиник: Предотвращены обращения к врачу по поводу пневмонии у 20 -33 человек на 1 000 населения Предотвращены обращения к врачу по поводу острого среднего отита у 118 -430 человек на 1 000 населения Непрямая популяционная защита: 55% снижение заболеваемости пневмококковой инфекциeй у взрослых, не получавших прививок, за счет снижения распространения инфекции в семьях и популяции в целом Melegaro. Vaccine 2004; 22: 4203 -14; Ray. PIDJ 2005; 25: 494 -501; Хансен Дж. и соавт. (2006). PIDJ 25: 779 -81; Эскола Дж. и соавт. NEJM 2001; 344: 403 -9; Палму А. А. и соавт. , PIDJ 2004; 23: 732 -8; Блэк С. и соавт. PIDJ 2000: 19: 187 -95; Файерман Б. и соавт, PIDJ 2003; 22: 10 -6; http: //www. cdc. gov/abcs; MMWR 2005; 54: 893 -97; Грихальва и соавт. Lancet 2007; 369: 1179– 86
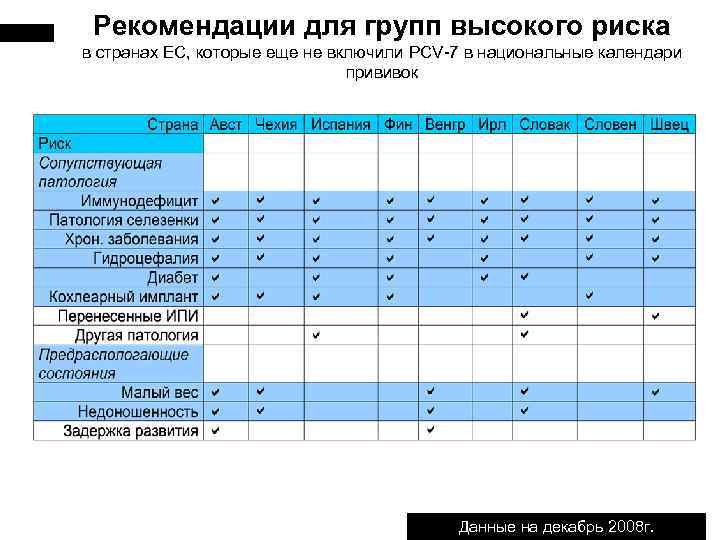
Рекомендации для групп высокого риска в странах ЕС, которые еще не включили PCV-7 в национальные календари прививок Данные на декабрь 2008 г.
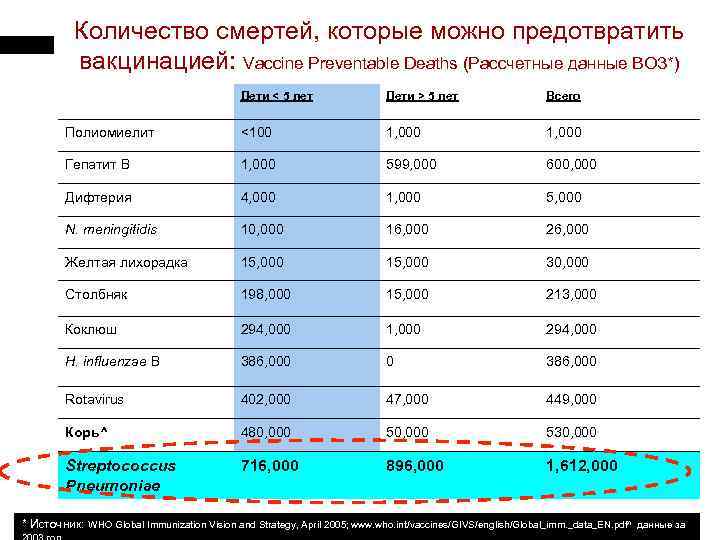
Количество смертей, которые можно предотвратить вакцинацией: Vaccine Preventable Deaths (Рассчетные данные ВОЗ*) Дети < 5 лет Дети > 5 лет Всего Полиомиелит <100 1, 000 Гепатит B 1, 000 599, 000 600, 000 Дифтерия 4, 000 1, 000 5, 000 N. meningitidis 10, 000 16, 000 26, 000 Желтая лихорадка 15, 000 30, 000 Столбняк 198, 000 15, 000 213, 000 Коклюш 294, 000 1, 000 294, 000 H. influenzae B 386, 000 0 386, 000 Rotavirus 402, 000 47, 000 449, 000 Корь^ 480, 000 530, 000 Streptococcus Pneumoniae 716, 000 896, 000 1, 612, 000 * Источник: WHO Global Immunization Vision and Strategy, April 2005; www. who. int/vaccines/GIVS/english/Global_imm. _data_EN. pdf^ данные за

Позиция ВОЗ Ребенок должен быть защищен от всего, от чего он может быть защищен Рекомендации ВОЗ (24 октября подтверждение безопасности и эффективности пневмококковых Ø Имея 2008 г. ) конъюгированных вакцин, ВОЗ и ЮНИСЕФ считают необходимым включить эти вакцины для детей в национальные программы иммунизации; начать следует с ПКВ 7 и менять по мере появления новых версий, покрывающих большее количество серотипов, являющихся причинами болезней. Ø Отсутствие эпидемиологических данных не должно становиться препятствием к внедрению вакцинации ПКВ WHO Weekly Epidemiological Record, 24 OCTOBER 2008, No. 43, 2008, 83, 385– 392, http: //www. who. int/wer

Заболеваемость ветряной оспой в Российской Федерации в 2008 г. • Все население - 801 346 случаев • Показатель заболеваемости 563, 9 на 100 000 населения • Дети до 14 лет 722 157 случаев • Показатель заболеваемости 3 463, 1 на 100 000 • Дети 3 -6 лет показатель заболеваемости 7 650, 7

Вакцины против ветряной оспы • Варилрикс – живая вакцина (Glaxo. Smith. Kline) 0, 5 мл п/к или в/м с возраста 1 год • Варивакс – живая вакцина (Мерк Шарп и Доум ИДЕА, Инк. ) • Окавакс– живая вакцина (Япония)
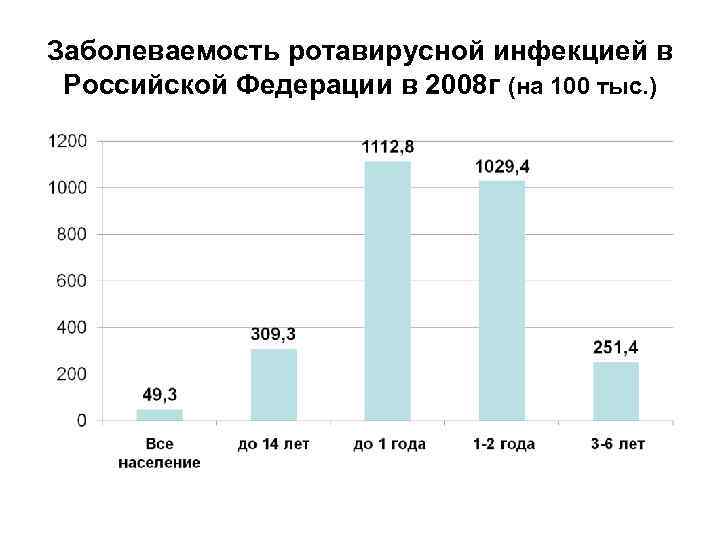
Заболеваемость ротавирусной инфекцией в Российской Федерации в 2008 г (на 100 тыс. )

Вакцины для профилактики ротавирусной инфекции q Пентавалентная ротавирусная вакцина из реассортных человеческо-бычьих штаммов (Rota. Teq[RV 5]) Лицензирована в США в 2006 г – живая оральная вакцина, G серотипы – человеческие G 1, G 2, G 3 и G 4; бычий G 6 q Моновалентная человеческая живая аттенуированная ротавирусная вакцина для перорального применения (Rotarix) Содержит человеческий штамм G 1 P 8

ПОМОГИТЕ СДЕЛАТЬ МИР БОЛЕЕ ЗДОРОВЫМ ДЛЯ ДЕТЕЙ! Благодарю за внимание!
Лекция иммунопрофилактика 2011.ppt