Иммунология репродукции Выполнила студентка
























Иммунология репродукции.ppt
- Количество слайдов: 29
 Иммунология репродукции Выполнила студентка 4 курса МБФ Тонких А. В
Иммунология репродукции Выполнила студентка 4 курса МБФ Тонких А. В
 Иммунология репродукции занимается изучением иммунных механизмов, участвующих: в развитии половых клеток мужчин и женщин оплодотворении беременности родах послеродовом периоде при гинекологических заболеваниях.
Иммунология репродукции занимается изучением иммунных механизмов, участвующих: в развитии половых клеток мужчин и женщин оплодотворении беременности родах послеродовом периоде при гинекологических заболеваниях.
 Иммунология беременности В первые недели беременности происходит перестройка иммунной системы матери и формирования механизмов адаптации к присутствию развивающего в утробе организма. эмбрион получает генетическую информацию от матери и отца. Клетки будущего организма продуцируют собственные белки и иммунные агенты, которые могут взаимодействовать с иммунной системой матери как непосредственно на ранних этапах, так и через гемато-плацентарный барьер.
Иммунология беременности В первые недели беременности происходит перестройка иммунной системы матери и формирования механизмов адаптации к присутствию развивающего в утробе организма. эмбрион получает генетическую информацию от матери и отца. Клетки будущего организма продуцируют собственные белки и иммунные агенты, которые могут взаимодействовать с иммунной системой матери как непосредственно на ранних этапах, так и через гемато-плацентарный барьер.
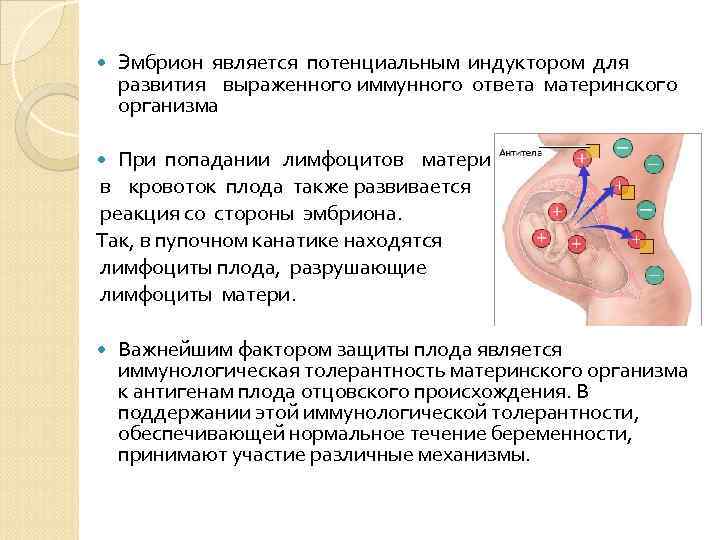
 Эмбрион является потенциальным индуктором для развития выраженного иммунного ответа материнского организма При попадании лимфоцитов матери в кровоток плода также развивается реакция со стороны эмбриона. Так, в пупочном канатике находятся лимфоциты плода, разрушающие лимфоциты матери. Важнейшим фактором защиты плода является иммунологическая толерантность материнского организма к антигенам плода отцовского происхождения. В поддержании этой иммунологической толерантности, обеспечивающей нормальное течение беременности, принимают участие различные механизмы.
Эмбрион является потенциальным индуктором для развития выраженного иммунного ответа материнского организма При попадании лимфоцитов матери в кровоток плода также развивается реакция со стороны эмбриона. Так, в пупочном канатике находятся лимфоциты плода, разрушающие лимфоциты матери. Важнейшим фактором защиты плода является иммунологическая толерантность материнского организма к антигенам плода отцовского происхождения. В поддержании этой иммунологической толерантности, обеспечивающей нормальное течение беременности, принимают участие различные механизмы.
 Толерантность к плодово-плацентарному аллотрансплантату объясняется следующими гипотезами: матка представляет собой иммунологически привилегированный орган; низкая антигенность фетоплацентарных тканей; снижение иммунологической реактивности матери; маточно-плацентарный барьер.
Толерантность к плодово-плацентарному аллотрансплантату объясняется следующими гипотезами: матка представляет собой иммунологически привилегированный орган; низкая антигенность фетоплацентарных тканей; снижение иммунологической реактивности матери; маточно-плацентарный барьер.
 Иммунореактивность матери Пониженная устойчивость к некоторым инфекциям и улучшение симптоматики аутоиммунных заболеваний во время беременности привели к созданию гипотезы, согласно которой толерантность к фето-плацентарному трансплантату объясняется снижением иммунологической реактивности организма матери в связи: с секрецией половых стероидов гормонов коры надпочечников плаценты, обладающей иммуносупрессивными свойствами некоторыми негормональными факторами плазмы, в том числе альфа-глобулинов, кислых гликопротеинов, специфических для беременности бета-глобулинов, альфа-макроглобулинов, альфа-протеинов плода
Иммунореактивность матери Пониженная устойчивость к некоторым инфекциям и улучшение симптоматики аутоиммунных заболеваний во время беременности привели к созданию гипотезы, согласно которой толерантность к фето-плацентарному трансплантату объясняется снижением иммунологической реактивности организма матери в связи: с секрецией половых стероидов гормонов коры надпочечников плаценты, обладающей иммуносупрессивными свойствами некоторыми негормональными факторами плазмы, в том числе альфа-глобулинов, кислых гликопротеинов, специфических для беременности бета-глобулинов, альфа-макроглобулинов, альфа-протеинов плода
 Иммунореактивность матери Атрофия лимфатических узлов снижение абсолютного количества Т- клеток (CD 3) и их основных разновидностей (CD 4 и CD 8) ослабление антителообразующей функции снижение реактивности по отношению к аллотрансплантату.
Иммунореактивность матери Атрофия лимфатических узлов снижение абсолютного количества Т- клеток (CD 3) и их основных разновидностей (CD 4 и CD 8) ослабление антителообразующей функции снижение реактивности по отношению к аллотрансплантату.
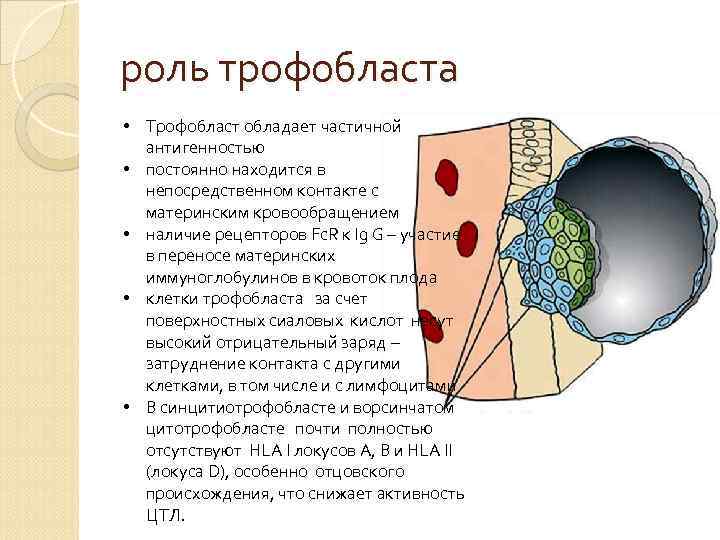
 роль трофобласта • Трофобласт обладает частичной антигенностью • постоянно находится в непосредственном контакте с материнским кровообращением • наличие рецепторов Fc. R к Ig G – участие в переносе материнских иммуноглобулинов в кровоток плода • клетки трофобласта за счет поверхностных сиаловых кислот несут высокий отрицательный заряд – затруднение контакта с другими клетками, в том числе и с лимфоцитами • В синцитиотрофобласте и ворсинчатом цитотрофобласте почти полностью отсутствуют HLA I локусов А, В и HLA II (локуса D), особенно отцовского происхождения, что снижает активность ЦТЛ.
роль трофобласта • Трофобласт обладает частичной антигенностью • постоянно находится в непосредственном контакте с материнским кровообращением • наличие рецепторов Fc. R к Ig G – участие в переносе материнских иммуноглобулинов в кровоток плода • клетки трофобласта за счет поверхностных сиаловых кислот несут высокий отрицательный заряд – затруднение контакта с другими клетками, в том числе и с лимфоцитами • В синцитиотрофобласте и ворсинчатом цитотрофобласте почти полностью отсутствуют HLA I локусов А, В и HLA II (локуса D), особенно отцовского происхождения, что снижает активность ЦТЛ.
 Роль трофобласта Трофобласт пролиферирует, внедряется в ткани матки и поступает в кровоток матери. В результате этого образуются антиотцовские антитела, которые фиксируются на плаценте. Они обладают иммунотропным действием, блокируя эфферентное звено иммунного ответа на местном уровне. Плацента становится иммунологически привилегированной тканью. Трофобласт выступает также в роли иммуносорбента, связывая антитела, являющиеся иммунорегуляторами, блокирует эфферентное звено иммунного ответа.
Роль трофобласта Трофобласт пролиферирует, внедряется в ткани матки и поступает в кровоток матери. В результате этого образуются антиотцовские антитела, которые фиксируются на плаценте. Они обладают иммунотропным действием, блокируя эфферентное звено иммунного ответа на местном уровне. Плацента становится иммунологически привилегированной тканью. Трофобласт выступает также в роли иммуносорбента, связывая антитела, являющиеся иммунорегуляторами, блокирует эфферентное звено иммунного ответа.
 Механизмы защиты трофобласта
Механизмы защиты трофобласта
 Маточно-плацентарный барьер полностью отделяет плод от матери, создает условия для полной защиты фетоплацентарного аллотрансплантата
Маточно-плацентарный барьер полностью отделяет плод от матери, создает условия для полной защиты фетоплацентарного аллотрансплантата
 Роль плаценты Рост, пролиферацию клеток трофобласта и процесс их проникновения в эндометрий контролируют NK децидуальной ткани. NK вырабатывают ТФР-β подавляющий активацию и пролиферацию цитотоксических клеток. Контакт клеток трофобласта с CD 3 - CD 16 - CD 56+- клетками инициирует синтез большого количества ГМ- КСФ и некоторых других факторов роста, что является важным аутокринно-паракрииным механизмом регуляции роста и дифференцировки плаценты. Лимфоциты децидуальных оболочек выделяют ГМ-КСФ спонтанно или после стимуляции антигенами отца, представляемыми на клетках трофобласта.
Роль плаценты Рост, пролиферацию клеток трофобласта и процесс их проникновения в эндометрий контролируют NK децидуальной ткани. NK вырабатывают ТФР-β подавляющий активацию и пролиферацию цитотоксических клеток. Контакт клеток трофобласта с CD 3 - CD 16 - CD 56+- клетками инициирует синтез большого количества ГМ- КСФ и некоторых других факторов роста, что является важным аутокринно-паракрииным механизмом регуляции роста и дифференцировки плаценты. Лимфоциты децидуальных оболочек выделяют ГМ-КСФ спонтанно или после стимуляции антигенами отца, представляемыми на клетках трофобласта.
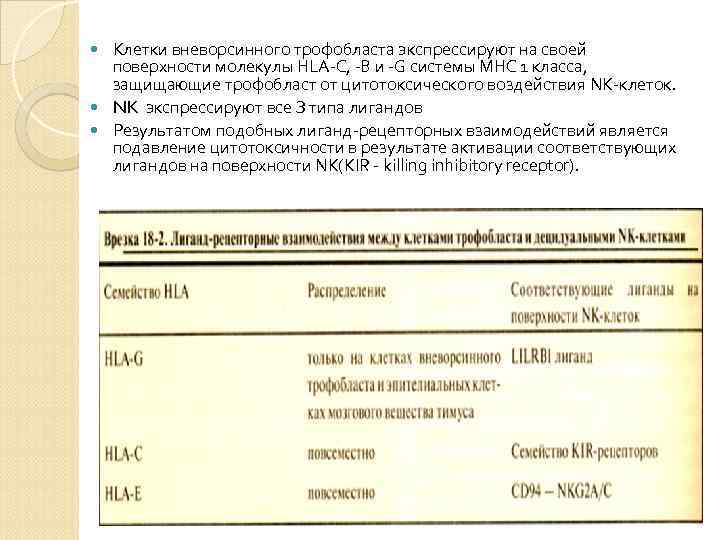
 Клетки вневорсинного трофобласта экспрессируют на своей поверхности молекулы НLA-C, -В и -G системы МНС 1 класса, защищающие трофобласт от цитотоксического воздействия NК-клеток. NK экспрессируют все З типа лигандов Результатом подобных лиганд-рецепторных взаимодействий является подавление цитотоксичности в результате активации соответствующих лигандов на поверхности NK(КIR - killing inhibitory receptor).
Клетки вневорсинного трофобласта экспрессируют на своей поверхности молекулы НLA-C, -В и -G системы МНС 1 класса, защищающие трофобласт от цитотоксического воздействия NК-клеток. NK экспрессируют все З типа лигандов Результатом подобных лиганд-рецепторных взаимодействий является подавление цитотоксичности в результате активации соответствующих лигандов на поверхности NK(КIR - killing inhibitory receptor).
 NK располагающиеся в месте имплантации, синтезируют большое количество провоспалительных цитокинов Тh 1 -звена (ИЛ-15 и ИЛ-18), не нарушая обычного течения гестации. Моноциты, инфильтрирующие эндометрий во время беременности, синтезируют и секретируют ИЛ-12, способствующий ориентации иммунного ответа по Тh 1 - зависимому пути. Повышение синтеза плацентой провоспалительных цитокинов ФНО-α и ИФН-γ увеличивает частоту прерываний беременности У женщин с привычным невынашиванием беременности имеются лишь косвенные свидетельства наличия Тh 1/Тh 2 дисбаланса в данном процессе. При нормальной беременности превалирует гуморальный иммунитет, хотя продукция Ат варьирует от образования цитотоксических Ат – Ig G 2 ( индуцированного клетками Th 1) до образования нецитотоксических Ат – Ig G 1 (индуцированного Th 2). Преобладание Th 1 – клеточного иммунного ответа связано с повышенным риском выкидыша.
NK располагающиеся в месте имплантации, синтезируют большое количество провоспалительных цитокинов Тh 1 -звена (ИЛ-15 и ИЛ-18), не нарушая обычного течения гестации. Моноциты, инфильтрирующие эндометрий во время беременности, синтезируют и секретируют ИЛ-12, способствующий ориентации иммунного ответа по Тh 1 - зависимому пути. Повышение синтеза плацентой провоспалительных цитокинов ФНО-α и ИФН-γ увеличивает частоту прерываний беременности У женщин с привычным невынашиванием беременности имеются лишь косвенные свидетельства наличия Тh 1/Тh 2 дисбаланса в данном процессе. При нормальной беременности превалирует гуморальный иммунитет, хотя продукция Ат варьирует от образования цитотоксических Ат – Ig G 2 ( индуцированного клетками Th 1) до образования нецитотоксических Ат – Ig G 1 (индуцированного Th 2). Преобладание Th 1 – клеточного иммунного ответа связано с повышенным риском выкидыша.
 прогестерон Обладает противовоспалительными свойствами - Снижает образование кислородных радикалов макрофагами. - Подавляет продукцию ИЛ-1 -6 ета, ИФ-гамма лимфоцитами. - Снижает продукцию ИЛ-8 человеческими эндометриальными клетками. - Ингибирует продукцию ИЛ-6 децидуальными стромальными клетками человека в культуре. -Индуцирует синтез лимфоцитами иммуносупрессивного фактора (предотвращающего аборт). Прогестерон ингибирует ответ лимфоцитов на митогены и аллоантигены, способен продлевать время выживания трансплантата. Прогестерон имеет непрямое влияние на активность NК. Прогестерон-индуцированный блокирующий фактор (PIBF) (белок, который опосредует иммунологические эффекты прогестерона), блокирует активность NК in vitro и предотвращает выкидыш.
прогестерон Обладает противовоспалительными свойствами - Снижает образование кислородных радикалов макрофагами. - Подавляет продукцию ИЛ-1 -6 ета, ИФ-гамма лимфоцитами. - Снижает продукцию ИЛ-8 человеческими эндометриальными клетками. - Ингибирует продукцию ИЛ-6 децидуальными стромальными клетками человека в культуре. -Индуцирует синтез лимфоцитами иммуносупрессивного фактора (предотвращающего аборт). Прогестерон ингибирует ответ лимфоцитов на митогены и аллоантигены, способен продлевать время выживания трансплантата. Прогестерон имеет непрямое влияние на активность NК. Прогестерон-индуцированный блокирующий фактор (PIBF) (белок, который опосредует иммунологические эффекты прогестерона), блокирует активность NК in vitro и предотвращает выкидыш.
 эстрогены Эстрогены тормозят клеточный (Тh 1 -зависимый) и стимулируют гуморальный (Th 2 -зависимый) иммунный ответ. Уменьшают бласттрансформирующую способность Т- лимфоцитов Наличие обратной корреляции между уровней активности NК и концентрацией эстрадиола в плазме крови при беременности по мере ее прогрессирования. Избыток эстрогенов снижает устойчивость к опухолям и паразитам. Назначение эстрогена повышает активность Т-хелперов (CD 4 клеток) и супрессирует активность CD 8 клеток. Эстрадиол ингибирует секрецию ФНО-альфа, ИЛ-1 и ИЛ-6, cтимулирующих клеточное звено
эстрогены Эстрогены тормозят клеточный (Тh 1 -зависимый) и стимулируют гуморальный (Th 2 -зависимый) иммунный ответ. Уменьшают бласттрансформирующую способность Т- лимфоцитов Наличие обратной корреляции между уровней активности NК и концентрацией эстрадиола в плазме крови при беременности по мере ее прогрессирования. Избыток эстрогенов снижает устойчивость к опухолям и паразитам. Назначение эстрогена повышает активность Т-хелперов (CD 4 клеток) и супрессирует активность CD 8 клеток. Эстрадиол ингибирует секрецию ФНО-альфа, ИЛ-1 и ИЛ-6, cтимулирующих клеточное звено
 Хорионический гонадотропин ХГ - основной гликопротеиновыи гормон, секретируемый плацентой во время беременности. Высокие дозы ХГ вызывают иммуносупрессию. Угнетает клеточный иммунный ответ. Снижает активность Т-лимфоцитов и ИКК, угнетает синтез ИЛ-2. Снижает фагоцитарную активность моноцитов.
Хорионический гонадотропин ХГ - основной гликопротеиновыи гормон, секретируемый плацентой во время беременности. Высокие дозы ХГ вызывают иммуносупрессию. Угнетает клеточный иммунный ответ. Снижает активность Т-лимфоцитов и ИКК, угнетает синтез ИЛ-2. Снижает фагоцитарную активность моноцитов.
 Осложнения беременности Иммунологические взаимоотношения, устанавливающиеся между матерью и ребенком во время беременности, в силу того, что синцитиотрофобласт и базальная децидуальная оболочка находятся в непосредственном контакте, а также в силу того, что происходит постоянное поступление клеток плода в кровоток матери, создают защиту плода и его образований от иммунных механизмов матери, запускаемых антигенами плода отцовского происхождения. Но при некоторых условиях иммунологические механизмы могут стать причиной тяжелых осложнений, приводящих к нарушениям развития или даже к смерти плода.
Осложнения беременности Иммунологические взаимоотношения, устанавливающиеся между матерью и ребенком во время беременности, в силу того, что синцитиотрофобласт и базальная децидуальная оболочка находятся в непосредственном контакте, а также в силу того, что происходит постоянное поступление клеток плода в кровоток матери, создают защиту плода и его образований от иммунных механизмов матери, запускаемых антигенами плода отцовского происхождения. Но при некоторых условиях иммунологические механизмы могут стать причиной тяжелых осложнений, приводящих к нарушениям развития или даже к смерти плода.
 К заболеваниям плода, возникающим в результате изоиммунизации матери по отношению к плодным антигенам, относятся нарушения, вызываемые иммунизацией антигенами форменных элементов крови, в частности, эритроцитов. трансплацентарный перенос эритроцитов плода начинается уже со 2 -го месяца беременности, достигая максимальных значений во время родов. Самые частые и тяжелые нарушения возникают в результате изоиммунизации резус-фактором (в частности, агглютининогеном D) и антигенами системы ABО
К заболеваниям плода, возникающим в результате изоиммунизации матери по отношению к плодным антигенам, относятся нарушения, вызываемые иммунизацией антигенами форменных элементов крови, в частности, эритроцитов. трансплацентарный перенос эритроцитов плода начинается уже со 2 -го месяца беременности, достигая максимальных значений во время родов. Самые частые и тяжелые нарушения возникают в результате изоиммунизации резус-фактором (в частности, агглютининогеном D) и антигенами системы ABО
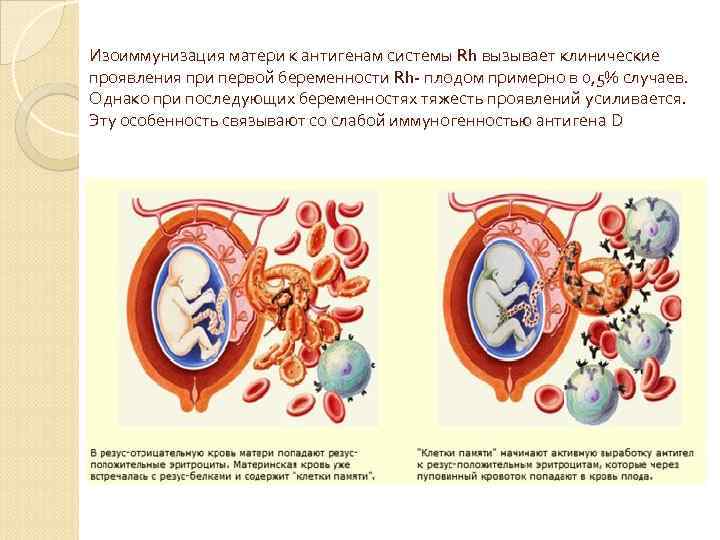
 Изоиммунизация матери к антигенам системы Rh вызывает клинические проявления при первой беременности Rh- плодом примерно в 0, 5% случаев. Однако при последующих беременностях тяжесть проявлений усиливается. Эту особенность связывают со слабой иммуногенностью антигена D
Изоиммунизация матери к антигенам системы Rh вызывает клинические проявления при первой беременности Rh- плодом примерно в 0, 5% случаев. Однако при последующих беременностях тяжесть проявлений усиливается. Эту особенность связывают со слабой иммуногенностью антигена D
 Исходы Rh-конфликта Спонтанные аборты на любом сроке Мертворождение Рождение ребенка с гемолитической болезнью
Исходы Rh-конфликта Спонтанные аборты на любом сроке Мертворождение Рождение ребенка с гемолитической болезнью
 Невынашивание беременности Примерно в каждом пятом случае беременность заканчивается выкидышем. Причины, приводящие к невынашиванию беременности, включают анатомические аномалии, гормональные нарушения, генетические дефекты, инфекции, аутоиммунные заболевания (например, СКВ или антифосфолипидный синдром), патологию системы гемостаза. Роль иммунологических нарушений в невынашивании беременности невелика (не более 10%)
Невынашивание беременности Примерно в каждом пятом случае беременность заканчивается выкидышем. Причины, приводящие к невынашиванию беременности, включают анатомические аномалии, гормональные нарушения, генетические дефекты, инфекции, аутоиммунные заболевания (например, СКВ или антифосфолипидный синдром), патологию системы гемостаза. Роль иммунологических нарушений в невынашивании беременности невелика (не более 10%)
 Иммунологический выкидыш самопроизвольные выкидыши являются следствием действия иммунологических факторов, и что в этих случаях выкидыш можно сравнить с явлением отторжения трансплантата Это доказывается наличием высокого показателя выявления антитрофобластных антител в крови матери в момент аборта Возникновение иммунного конфликта между матерью и плодом может вызвать выкидыш, поскольку реакция антиген-антитело сопровождается выделением значительного количества гистамина, который вызывает сосудодвигательные изменения и изменение проницаемости плаценты, что выражается изменением секреции эстрогенов и ХГ
Иммунологический выкидыш самопроизвольные выкидыши являются следствием действия иммунологических факторов, и что в этих случаях выкидыш можно сравнить с явлением отторжения трансплантата Это доказывается наличием высокого показателя выявления антитрофобластных антител в крови матери в момент аборта Возникновение иммунного конфликта между матерью и плодом может вызвать выкидыш, поскольку реакция антиген-антитело сопровождается выделением значительного количества гистамина, который вызывает сосудодвигательные изменения и изменение проницаемости плаценты, что выражается изменением секреции эстрогенов и ХГ
 Антифосфолипидный синдром одна из причин привычного невынашивания беременности. Фосфолипиды являются важной составляющей всех биологических мембран, поэтому появление антифосфолипидных антител ( Ig. M и Ig. G) может расстроить функцию клеток, стать причиной развития воспалительной реакции, вызвать нарушения свертывания крови. Одной из причин их действия являются тромбозы
Антифосфолипидный синдром одна из причин привычного невынашивания беременности. Фосфолипиды являются важной составляющей всех биологических мембран, поэтому появление антифосфолипидных антител ( Ig. M и Ig. G) может расстроить функцию клеток, стать причиной развития воспалительной реакции, вызвать нарушения свертывания крови. Одной из причин их действия являются тромбозы
 Иммунологическое обследование анализ иммунограммы: абсолютное значение и соотношение различных субпопуляций лимфоцитов (CD 3, CD 4, CD 8, CD 16, CD 19, CD 56, CD 5+19+). Маркеры активации и апоптоза (CD 25, DR+, CD 95), экспрессия молекул адгезии (CD 11 a, CD 54). Соотношение фракций иммуноглобулинов крови (Ig. G, Ig. M, Ig. A) и показатели фагоцитоза тоже могут дать указания на возможные иммунодефицитные состояния в организме пациентки. При обследовании пациенток с невынашиванием беременности в обязательном порядке должно проводиться исследование крови на аутоантитела. Как минимум должно проводиться определение антител к фосфолипидам, к ДНК и к факторам щитовидной железы (не менее двух антител из каждой группы). Важно отметить, что привычном невынашивании беременности дополнительных симптомов аутоиммунных заболеваний может и не быть, а повышение уровня аутоантител в среднем бывает меньше, чем при манифестном течении аутоиммунных заболеваний. Важное диагностическое значение для диагностики иммунных форм невынашивания беременности имеет определение генотипа супругов по HLA- антигенам II класса. Желательно проведение фенотипирования по HLA-DR и HLA- DQ антигенам. В современных условиях такое типирование проводится методом ДНК-диагностики. Для оценки степени распознавания аллоантигенов отцовского происхождения используется смешанная культура лимфоцитов (СКЛ). Этот метод важен для контроля эффективности иммунизации лимфоцитами мужа или донора при лечении аллоиммунного фактора репродуктивной недостаточности.
Иммунологическое обследование анализ иммунограммы: абсолютное значение и соотношение различных субпопуляций лимфоцитов (CD 3, CD 4, CD 8, CD 16, CD 19, CD 56, CD 5+19+). Маркеры активации и апоптоза (CD 25, DR+, CD 95), экспрессия молекул адгезии (CD 11 a, CD 54). Соотношение фракций иммуноглобулинов крови (Ig. G, Ig. M, Ig. A) и показатели фагоцитоза тоже могут дать указания на возможные иммунодефицитные состояния в организме пациентки. При обследовании пациенток с невынашиванием беременности в обязательном порядке должно проводиться исследование крови на аутоантитела. Как минимум должно проводиться определение антител к фосфолипидам, к ДНК и к факторам щитовидной железы (не менее двух антител из каждой группы). Важно отметить, что привычном невынашивании беременности дополнительных симптомов аутоиммунных заболеваний может и не быть, а повышение уровня аутоантител в среднем бывает меньше, чем при манифестном течении аутоиммунных заболеваний. Важное диагностическое значение для диагностики иммунных форм невынашивания беременности имеет определение генотипа супругов по HLA- антигенам II класса. Желательно проведение фенотипирования по HLA-DR и HLA- DQ антигенам. В современных условиях такое типирование проводится методом ДНК-диагностики. Для оценки степени распознавания аллоантигенов отцовского происхождения используется смешанная культура лимфоцитов (СКЛ). Этот метод важен для контроля эффективности иммунизации лимфоцитами мужа или донора при лечении аллоиммунного фактора репродуктивной недостаточности.
 Лечение при иммунологических нарушений репродуктивной системы Наиболее эффективно проведение лечения в три этапа: 1. Общая иммунокоррекция и лечение сопутствующих заболеваний. 2. Подготовка к беременности(как минимум за месяц до прекращения предохранения) 3. Лечение во время беременности.
Лечение при иммунологических нарушений репродуктивной системы Наиболее эффективно проведение лечения в три этапа: 1. Общая иммунокоррекция и лечение сопутствующих заболеваний. 2. Подготовка к беременности(как минимум за месяц до прекращения предохранения) 3. Лечение во время беременности.
 Общая иммунокоррекция и лечение сопутствующих заболеваний направлено на устранение: иммунодефицитного состояния, выявленного при обследовании пациентки лечение воспалительных заболеваний половых органов и генитальных инфекций устранение дисбактериоза кишечника и влагалища проведение общеукрепляющего лечения и психологической реабилитации.
Общая иммунокоррекция и лечение сопутствующих заболеваний направлено на устранение: иммунодефицитного состояния, выявленного при обследовании пациентки лечение воспалительных заболеваний половых органов и генитальных инфекций устранение дисбактериоза кишечника и влагалища проведение общеукрепляющего лечения и психологической реабилитации.
 При наличии антифосфолипидного синдрома: назначение низких доз аспирина (до 100 мг в сутки), начатое за месяц до отмены контрацепции В дальнейшем назначение препаратов гепаринового ряда (с 6 -го дня следующего после начала цикла принятия аспирина), для предотвращения тромбозов внутривенного введения иммуноглобулинов Дозы и выбор препаратов должны быть строго индивидуальны.
При наличии антифосфолипидного синдрома: назначение низких доз аспирина (до 100 мг в сутки), начатое за месяц до отмены контрацепции В дальнейшем назначение препаратов гепаринового ряда (с 6 -го дня следующего после начала цикла принятия аспирина), для предотвращения тромбозов внутривенного введения иммуноглобулинов Дозы и выбор препаратов должны быть строго индивидуальны.
 Спасибо за внимание!
Спасибо за внимание!

