Иммунология репродукции Л.ppt
- Количество слайдов: 64

Иммунология репродукции. Иммунопатогенез. Иммунодиагностика профессор Т. А. Бажукова зав. каф. микробиологии. вирусологии и иммунологии

Иммунология беременности • Эмбрион и плод человека получают от отца 50% генетической информации, которая чужеродна для организма матери. Другая половина генетической информации плода является общей для организма плода и матери. Таким образом, плод всегда является генетически полусовместимым трансплантатом по отношению к организму матери. • Важнейшим фактором защиты плода является иммунологическая толерантность материнского организма к антигенам плода отцовского происхождения. В поддержании этой иммунологической толерантности, обеспечивающей нормальное течение беременности, принимают участие различные механизмы.
Плод - всегда генетически полусовместимый трансплантат по отношению к организму матери. Важную роль играет иммунологическая толерантность материнского организма к Аг отца.

Иммунология беременности • Некоторые гормоны, продуцируемые уже на самых ранних сроках беременности (например, хорионический гонадотропин, плацентарный лактоген, прогестерон и эстрогены), обладают выраженными иммуносупрессивными свойствами. Большую роль в иммунной защите плода играет плацента. • Таким образом, иммунологические взаимоотношения системы «мать-плод» являются физиологическим процессом. направленным на создание и обеспечение необходимых условий для нормального развития плода. Нарушение этого процесса нередко приводит к развитию патологии беременности (невынашивание, гестозы и др. ).

Эмбрион является потенциальным индуктором для развития выраженного иммунного ответа материнского организма в случае проникновения их в кровеносное русло матери. При попадании лимфоцитов матери в кровоток плода также развивается реакция со стороны эмбриона. Так, в пупочном канатике находятся лимфоциты плода, разрушающие лимфоциты матери.

Роль матки • Матка не является иммунологически привилегированным органом. Об этом свидетельствует • наличие хорошего кровотока, • большие дренажные способности лимфатической системы и • возможность развития иммуного ответа при попадании в орган патогенного агента.

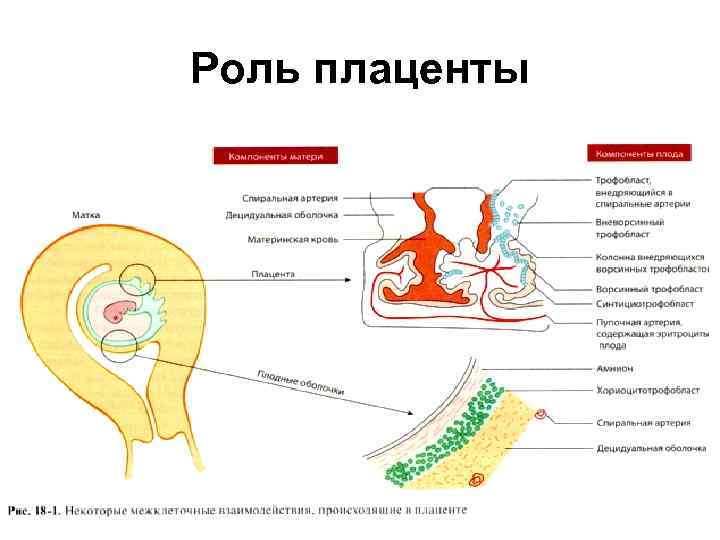
Роль плаценты • У здоровых женщин репродуктивного возраста в секреторную фазу цикла и на ранних сроках беременности в строме эндометрия встречаются БГЛ или NK (более 75% ИКК, обнаруживаемых в децидуальной оболочке матки во время имплантации). • Фенотип NK децидуальной ткани не экспрессирует молекулу CD 16, а уровень экспрессии CD 64 и CDЗ 2 ничтожно мал. NK -клетки децидуальной оболочки являются активированными, о чём свидетельствует высокий уровень экспрессии молекулы семейства интегринов (VLA-1 или CD 49 а). • Во второй фазе цикла NK-клетки подвергаются пролиферации и дифференцировке и принимают участие в наступлении менструации (при условии отсутствия в матке плодного яйца).

Роль плаценты • Плацента является иммуносорбентом антифетальных антител к HLA (иммуносорбционные свойства плаценты).
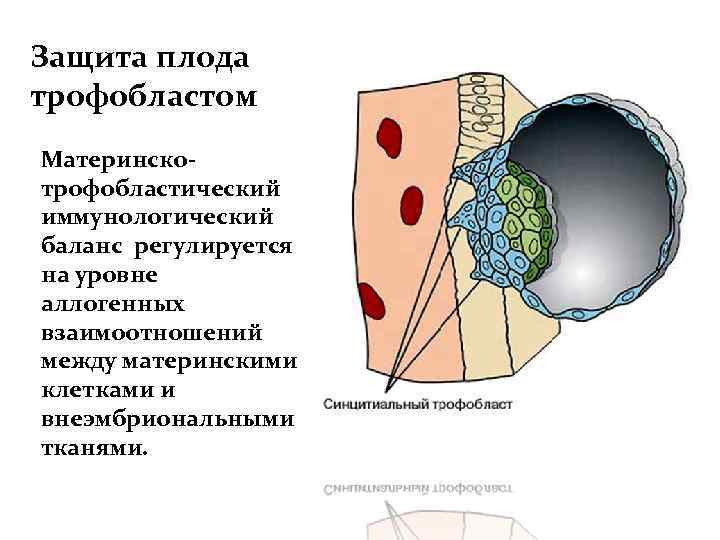
Защита плода трофобластом Материнскотрофобластический иммунологический баланс регулируется на уровне аллогенных взаимоотношений между материнскими клетками и внеэмбриональными тканями.

Особенности трофобласта Присутствуют рецепторы Fc. R к Ig G – участие в переносе материнских иммуноглобулинов в кровоток плода. Клетки трофобласта за счет поверхностных сиаловых кислот несут высокий отрицательный заряд – затруднение контакта с другими клетками, в том числе и с лимфоцитами. В синцитиотрофобласте и ворсинчатом цитотрофобласте почти полностью отсутствуют HLA I локусов А, В и HLA II (локуса D), особенно отцовского происхождения.

Особенности трофобласта

Особенности трофобласта • HLA-C молекулы характеризуются низким уровнем экспрессии бета-2 -микроглобулина и присутствуют на поверхности клетки только в форме тяжелых цепей. • HLA I (локуса G) включают 20 гомологичных генов, псевдогены и генные фрагменты. HLA-G антигены относятся к неклассическим HLA (класса Ib) и экспрессируются лишь на плацентарных тканях зародыша в зоне плодоматеринского взаимодействия. • Экспрессия HLA-G "ассоциирована с беременностью".

Роль плаценты • В процессе внедрения в децидуальную оболочку матки клетки трофобласта секретируют различные типы металлопротеаз, что обеспечивает разрушение матриксных белков эндометрия и проникновение трофобласта в глубжележащие слои. • В ответ на это происходит локальное увеличение синтеза цитокинов (ТФР), а также тканевых ингибиторов металлопротеаз. • К месту имплантации устремляются различные ИКК (NK-клетки, макрофаги и дендритные клетки), синтезирующие громадный спектр цитокинов, стимулируя дальнейшее внедрение трофобласта, или подавляя данный процесс.

Механизмы защиты трофобласта

Роль плаценты • Во время имплантации клеток трофобласта происходит обмен сигналами между ними и ИКК. Рост, пролиферацию клеток трофобласта и процесс их проникновения в эндометрий контролируют NK децидуальной ткани. • NK вырабатывают ТФР-β подавляющий активацию и пролиферацию цитотоксических клеток. • Контакт клеток трофобласта с CD 3 - CD 16 - CD 56+клетками инициирует синтез большого количества ГМ-КСФ и некоторых других факторов роста, что является важным аутокринно-паракрииным механизмом регуляции роста и дифференцировки плаценты. • Лимфоциты децидуальных оболочек выделяют ГМКСФ спонтанно или после стимуляции антигенами отца, представляемыми на клетках трофобласта.

Роль плаценты • Взаимоотношения между CD 3 - CD 16 - CD 56+- клетками и клетками вневорсинного трофобласта способствуют дальнейшему продвижению трофобласта в эндометрий (в зоны спиральных артерий децидуальной оболочки). По мере продвижения они осуществляют ремоделирование данных артерий (перестройка эндотелия и пр. ), что создаёт условия для формирования плаценты и обеспечения адекватного кровоснабжения плода. • В противоположность этому, основу иммунологических механизмов невынашивания беременности могут составлять взаимоотношения между клетками трофобласта и киллерами, имеющими фенотип CD 3 - CD 16 - CD 56+. В пользу этой точки зрения свидетельствуют данные о селективном накопленни в эндометрии данного типа клеток у женщин с привычным невынашиванием беременности.

Роль плаценты • В плаценте клетки трофобласта находятся в контакте с материнской кровью. • Клетки вневорсинного трофобласта экспрессируют на своей поверхности молекулы НLA-C, -В и -G системы МНС 1 класса, защищающие трофобласт от цитотоксического воздействия NК-клеток. • NК-клетки атакуют только те клетки-мишени, которые не экспрессируют аутологичные молекулы МНС 1 класса. Более того, «классические» молекулы МНС 1 класса (НLА-А и НLA-B) на поверхности трофобласта вообще не экспрессируются. • NK-клетки экспрессируют все З типа лигандов к вышеназванным молекулам клеток трофобласта. • Результатом подобных лиганд-рецепторных взаимодействий является подавление цитотоксичности в результате активации соответствующих лигандов на поверхности NK(КIR - killing inhibitory receptor).

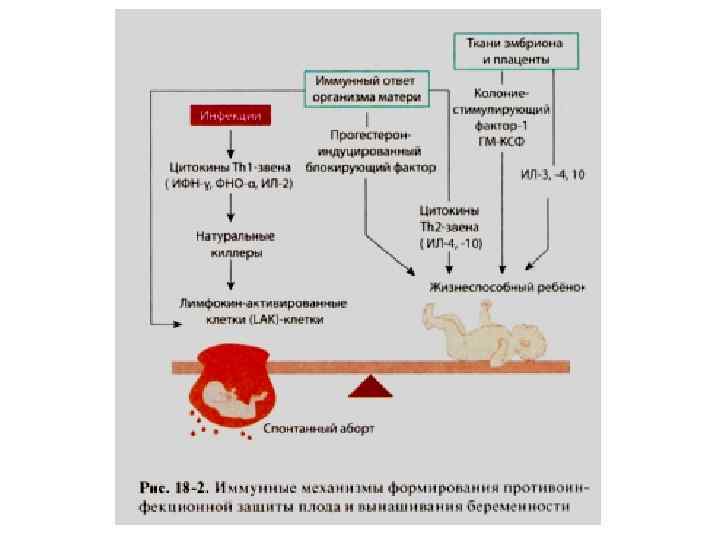
Роль плаценты • NK располагающиеся в месте имплантации, синтезируют большое количество провоспалительных цитокинов Тh 1 -звена (ИЛ-15 и ИЛ -18), не нарушая обычного течения гестации. • Моноциты, инфильтрирующие эндометрий во время беременности, синтезируют и секретируют ИЛ-12, способствующий ориентации иммунного ответа по Тh 1 - зависимому пути. • Повышение синтеза плацентой провоспалительных цитокинов ФНО-α и ИФН-γ увеличивает частоту прерываний беременности у мышей, а экзогенное введение ИЛ-1 О препятствует этому. • У женщин с привычным невынашиванием беременности имеются лишь косвенные свидетельства наличия Тh 1/Тh 2 дисбаланса в данном процессе.
Роль плаценты

Роль плаценты

Прогестерон • Прогестерон в высоких концентрациях миметирует глюкокортикоидные эффекты в силу низкоавидного связывания с рецепторами кортизола. • Обладает противовоспалительными свойствами • - Снижает образование кислородных радикалов макрофагами. • - Подавляет продукцию ИЛ-1 -6 ета, ИФ-гамма лимфоцитами. • - Снижает продукцию ИЛ-8 человеческими эндометриальными клетками. • - Ингибирует продукцию ИЛ-6 децидуальными стромальными клетками человека в культуре. • -Индуцирует синтез лимфоцитами иммуносупрессивного фактора (предотвращающего аборт). • Прогестерон ингибирует ответ лимфоцитов на митогены и аллоантигены, способен продлевать время выживания трансплантата. • Прогестерон имеет непрямое влияние на активность NК. Прогестерон-индуцированный блокирующий фактор (PIBF) (белок, который опосредует иммунологические эффекты прогестерона), блокирует активность NК in vitro и предотвращает выкидыш.

Эстрогены (эстрадиол, эстрон, эстриол) • Эстрогены тормозят клеточный (Тh 1 -зависимый) и стимулируют гуморальный (Th 2 -зависимый) иммунный ответ. • Уменьшают бласттрансформирующую способность Т-лимфоцитов • Наличие обратной корреляции между уровней активности NК и концентрацией эстрадиола в плазме крови при беременности по мере ее прогрессирования. • Избыток эстрогенов снижает устойчивость к опухолям и паразитам. • Назначение эстрогена повышает активность Тхелперов (CD 4 клеток) и супрессирует активность CD 8 клеток. • Эстрадиол ингибирует секрецию ФНО-альфа, ИЛ 1 и ИЛ-6, cтимулирующих клеточное звено.

Хорионический гонадотропин • ХГ - основной гликопротеиновыи гормон, секретируемый плацентой во время беременности. Высокие дозы ХГ (у овариоэктомированных самок животных) вызывают иммуносупрессию. • Угнетает клеточный иммунный ответ. Снижает активность • Т-лимфоцитов и ЕКК, угнетает синтез ИЛ-2. • Снижает фагоцитарную активность моноцитов.

Механизмы блокады отцовских аллоантигенов. • Слой Фибриноидного материала (толщиной 0, 1 -2 мкм), окружающий трофобласт. Состоит из мукополисахаридов (протеогликанов), в составе углеводного компонента которых присутствуют гиалуроновая и сиаловая кислоты. • Фибриноид плаценты - конечный продукт трансформации растворимого в крови фибриногена в нерастворимый фибрин. Слой фибриноида, а также • сиаломуцин и серомукоид частично маскируют антигены плода в трофобласте. Слой фибрина (слой Nitabuch), отличный от фибриноидного слоя; находится между трофобластом и децидуальной тканью, появляется лишь на 10 неделе.

Антитела, иммунные комплексы Адсорбция антител к антигенам плода, играют ведущую роль в защите развивающегося плода против иммунного ответа матери на антигены фетоплацентарного комплекса. (В-лимфоциты плаценты синтезируют преимущественно Ig G 1 – фетопротективный). • При нормальной беременности превалирует гуморальный иммунитет, хотя продукция Ат варьирует от образования цитотоксических Ат – Ig G 2 ( индуцированного клетками Th 1) до образования нецитотоксических Ат – Ig G 1 (индуцированного Th 2). Преобладание Th 1 – клеточного иммунного ответа связано с повышенным риском выкидыша.

Беременность и инфекции • Инфекции, возникающие во время беременности, представляют серьёзную опасность как для матери, так и для плода. • Из бактериальных инфекций при беременности чаще всего встречаются инфекции мочевыводящих путей, в ряде случаев протекающих в виде бессимптомной бактериурии. Чаще всего при посеве обнаруживают E. coli. • К развитию инфекций мочевыводящих путей предрасполагают физиологические изменения во время беременности, обусловленные гормональными влияниями, а также расширение мочеточников и пузырно-мочеточниковый рефлюкс.

Беременность и инфекции • У трети беременных с бессимптомной бактериурией в III триместре беременности развивается пиелонефрит. Беременность предрасполагает к развитию листериоза (возбудителъ — Listeria monocytogenes. Заболевание чаще возникает в III триместре и по своей клинической картине напоминает инфекцию мочевыводящих путей. • Для постановки правильного диагноза необходим посев крови, так как результаты посева мочи бывают отрицательными. Бактериальные инфекции околщплодных оболочек (хориоамниониты) несут большую опасность для плода и часто сопровождаются преждевременными родами.

Беременность и инфекции • Заражение плодных оболочек обусловлено полимикробной флорой (E. coli, Gardnerella vaginalis, Мусорlasma spp. , и др. ) и чаще всего происходит восходящим путём при преждевременном излитии околоплодных вод. • Развитие у ребёнка гонококковой инфекции может происходить как в результате его внутриутробного заражения, так и во время родов. Чаще всего гонококковая инфекция у новорождённых проявляется в форме конъюнктивита (бленнорея). • Внутриутробное заражение сифилисом может произойти на любом сроке беременности, однако на сроке до 4 месяцев это случается редко. В отсутствие лечения возможно мёртворождение, а также врождённый сифилис (в том числе, латентный).

Беременность и инфекции • • • Особо опасны вирусные инфекции. Некоторые вирусы (цитомегаловирус, вирус простого герпеса, Varicella zoster, вирус краснухи) обладают тератогенным действием. Возможно также заражение ребёнка в родах — при прохождении через инфицированные родовые пути. Особенно тяжёлые последствия для ребёнка возникают при инфицировании организма будущей матери вирусом краснухи (особенно в I триместре беременности). Установлено, что если мать заболевает краснухой в Iтриместре беременности, риск поражения плода достигает 80%, при заражении в конце II триместра — 25%. Это можно объяснить тем, что именно в I триместре беременности (на 4— 5 неделе) происходит закладка органов и тканей плода. Последствиями внутри утробного инфицирования плода вирусом краснухи могут быть выкидыш или преждевременные роды, а также врождённые пороки сердца, глухота, катаракта и умственная отсталость ребёнка. Врождённую краснуху диагностируют путём определения специфических антител (Ig. M в крови плода, для чего проводят кордоцентез. Инфицирование организма беременной женщины вирусом ветряной оспы может иметь тяжёлые последствия как для неё самой (ветряночная пневмония), так и для плода (пороки развития).

Беременность и инфекции Токсоплазмоз. • Заражение происходит внутриутробно или во время родов. Риск самопроизвольного аборта максимален при заражении матери в I триместре беременности, риск врождённого токсоплазмоза — при заражении в III триместре. Особенностью данной инфекции является её бессимптомное течение. У больного ребёнка симптомы врождённого токсоплазмоза также могут отсутствовать и проявляться только в подростковом возрасте. Чаше всего развивается хориоретинит, встречаются случаи возиикновения эпилептических припадков, психомоторной заторможенности и пр. Пороков развития не бывает. • Повышение восприимчивости к инфицированию патогенами типа Listeria, Тохорlasma и др. косвенно свидетельствует о развитии в организме транзиторного Тh. I/Тh 2 лисбаланса в сторону преобладания Тh 2 -опосредованного пути иммунного ответа. Это повышает восприимчивость организма женщины к инфицированию внутриклеточными патогенами. Именно поэтому до или уже во время беременности целесообразно проведение оценки иммунного статуса. • Особое значение придают наличию у беременных антигенспецифичного иммунитета против возбудителей краснухи, кори, ветряной оспы и полномиелита.




Невынашивание беременности • Примерно в каждом пятом случае беременность заканчивается выкидышем. • Причины, приводящие к невынашиванию беременности, включают • анатомические аномалии, • гормональные нарушения, • генетические дефекты, • инфекции, • аутоиммунные заболевания (например, СКВ или антифосфолипидный синдром), • патологию системы гемостаза. • Роль иммунологических нарушений в невынашивании беременности невелика (не более 10%). Несмотря на то, что наиболее простым объяснением их имунологических причин невынашивания беременности является срыв механизмов иммунологической толерантности организма матери по отношению к антигенам плода.

Невынашивание беременности • Серологические исследования, проводимые при подозрении на невынашивание беременности. должны быть направлены на диагностику состояний, способных привести к развитию данной патологии. • К таким состояниям следует отнести СКВ и антифосфолипидный синдром. • Удалось установить роль аутоантител в патогенезе невынашивания беременности. К патогенетически значимым аутоантителам относят антитела к кардиолипину и антифосфолипидные антитела. Следует отметить, что антифосфолипидные антитела (Ig. G и Ig. M) иногда выявляют в сыворотке у здоровых лиц (частота их выявления 2— 7%).

Невынашивание беременности • Выявлена корреляция между титром вышеуказанных аутоантител класса Ig. G в сыворотке и частотой развития самопроизвольных абортов у беременных, болеющих СКВ. • Окончательные иммунопатогенетические механизмы действия антифосфолипилных антител к настоящему времени не изучены. Одним из основных проявлений их действия являются тромбозы. • Поэтому беременным с высоким титром аутоантител показано проведение терапии, направленной на предупреждение развития тромбозов (ацетилсалициловая кислота, гепарин).

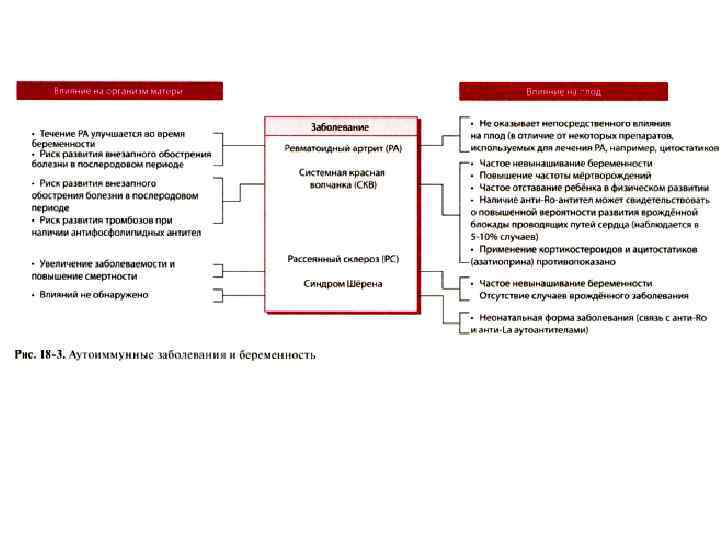
Возможные исходы беременности у больных СКВ • Около 70% беременностей с СКВ заканчиваются рождением жизнеспособного плода и не ухудшают прогноз заболевания матери. • К факторам риска неблагоприятного течения и исхода беременности относят высокую активность волчаночного процесса при зачатии и в период гестации, наличие поражения почек, гипертензии и вторичного антифосфолипидного синдрома у беременной. Из иммунологических предикторов осложнений выделяют позитивность по антифосфолипидным антителам. Присутствие Ro/SSA или La/SSB антител, гипокомплементемию. • Внутриутробная гибель плода обычно происходит у беременных с высоким уровнем антифосфолипидных антител.

Возможные исходы беременности у больных СКВ • Кроме преждевременных родов, спонтанных абортов и антенатальной гибели плода неблагоприятным исходом для новорождённого может явиться неонатальная волчанка (1 -2%). • Она обусловлена трансплацентарным переносом материнских Ro/SSA или La/SSB антител.

Возможные исходы беременности у больных СКВ • Культивирование плацентарной ткани с добавлением сыворотки беременных женщин с антифосфолипидным синдромом или СКВ инициирует снижение скорости пролиферации трофобласта и запускает в нём процесс апоптоза. • Проведение адекватной терапии СКВ способствует вынашиванию беременности. • В ряде случаев развитие беременности приводит к изменению течения самого аутоиммунного заболевания у будущей матери. • Описанные выше закономерности можно проследить и при других аутоиммунных заболеваниях соединительной ткани.

Преэклампсия • Развитие преэклампсии характеризуется нарушением плацентарного кровотока и развивающейся гипоксией плода. Нарушение плацентарного кровотока является следствием нарушения процессов и имплантации и ремоделирования сосудов, что приводит к последующей гипоксии плода. • Клинические симптомы преэклампсии (протеинурия, отёки и артериальная гипертензия) обусловлены массивным повреждением эндотелия сосудов матери и развитием системного воспалительного процесса сосудистой стенки. Это происходит в результате высвобождения из ишемизированной плаценты большого количества биологически активных веществ и метаболитов и их последующего поступления в системный кровоток. • К факторам, способным вызвать нарушение васкуляризации плаценты, относят цитокины, продуцируемые самой плацентой, факторы роста и ингибиторы металлопротеаз.

Преэклампсия • Преэклампсия обычно развивается во время первой беременности, повторная беременность сопровождается меньшим риском развития данного состояния. Это обусловлено предварительной сенсибилизацией организма матери к антигенам системы НLA экспрессированным на поверхности клеток трофобласта во время предыдущей беременности. • Во время повторной беременности происходит кооперация уже обученных децидуальных NК-клеток (СDЗ-СD 16 -СD 56+-клеток) с клетками трофобласта, экспрессирующими аналогичные молекулы НLA-C, НLA-E и НLA-G системы МНС I класса. • Это обеспечивает лучшую имплантацию, уменьшает вероятность развития ишемии плаценты и преэклампсии. Подобная закономерность справеллива, если клетки трофобласта во время первой и второй беременности экспрессируют идентичные молекулы НLA-C, НLA-E и НLA-G системы МНС I класса. Это возможно в том случае, если отец первого и второго ребёнка — одно и то же лицо.

Аллоиммунизация • Аллоиммунизация (сенсибилизация) организма будущей матери к антигенам плода происходит только в том случае, если фетальные эритроциты попадают с системный кровоток организма матери. Образующиеся в организме матери антитела в дальнейшем проходят через плацентарный барьер и взаимодействуют с эритроцитами плода. Опсонизированные материнскими антителами эритроциты подвергаются фагоцитозу в селезёнке и печени плода, приводя к развитию гемолитической болезни новорождённых. • Наиболее типичной причиной гемолитической болезни новорождённых является резус-конфликт между организмом матери и плодом, причём будущая мать должна быть Rh-негативной, а плод Rh-позитивным.

Аллоиммунизация • Основным Rh-антигеном. определяющим развитие иммунологического конфликта между организмом матери и плодом, является D-антиген. Развитие иммунологического конфликта, основанного на несовместимости Rh-антигенов можно предотвратить путём введения специфического анти- D -иммуноглобулина во время беременности и сразу после её разрешения. • Препарат разрушает фетальные эритроциты в организме матери и препятствует, тем самым, образованию к ним антител. Это, в свою очередь, создаёт предпосылки для нормального течения беременности. • Гемолитическая болезнь новорождённых может являться следствием несовместимости по антигенам группы крови (АВО-несовместимость).

Аллоиммунизация • Аллоиммунизация фетальными тромбоцитами инициирует образование в организме матери антитромбоцитарных антител, ответственных за развитие аллоиммунной неонатальной тромбоцитопенической пурпуры. • Заболевание встречается редко (1: 1000 новорождённых). Это связано с тем, что основным антигеном, инициирующим образование антитромбоцитарных антител, является антиген НРА-1 а, который экспрессируется на поверхности тромбоцитов у подавляющего числа людей и поэтому не инициирует образование антитромбоцитарных антител.

Аллоиммунизация • Аллоиммунную неонатальную тромбоцитопеническую пурпуру следует отличать от идиопатической тромбоцитопенической пурпуры, при которой в организме матери появляются аутоантитела к собственным тромбоцитам. • В организме матери нередко можно обнаружить антитела к антигенам гистосовместимости плода. Титр антител после первой беременности крайне низок, но может увеличиваться при развитии повторной и последующих беременностей. • Данные аутоантитела относятся к классу G, поэтому могут проходить через плацентарный барьер. Отрицательные последствия для плода в результате действия данных антител не известны.

Органоспецифичные аутоиммунные заболевания при беременности • Развитие органоспецифичных аутоиммунных заболеваний во время беременности может затрагивать как организм матери, так и организм плода. Подобные заболевания мог быть следствием синтеза аутоантител класса G, которые циркулируют в крови и могут преодолевать плацентарньий барьер. • Примером такого заболевания является миастения гравис, развиваюшаяся как у матери, так и у 10% детей, рождённых от страдающих данным заболеванием матерей.

Органоспецифичные аутоиммунные заболевания при беременности

Органоспецифичные аутоиммунные заболевания при беременности • Идиопатическая тромбоцитопеническая пурпура развивается в организме матери вследствие синтеза антител к собственным тромбоцитам. Это достаточно редкое заболевание, которое, однако, способно при вести к невынащиванию беременности. • Антитромбоцитарные антитела могут проникать через плацентарный барьер и вызывать неонатальную тромбоцитопению новорождённых (до 50% случаев). • Наличие антител свидетельствует об аутоиммунной идиопатической тромбоцитопении, в то время как обнаружение антител исключительно на поверхности тромбоцитов ребенка — об аллоиммунной неонатальной тромбоцитопении. • Аналогичные механизмы могут обуславливать развитие нейтропении, являющейся следствием выработки антинейтрофильных аутоантител.

Антитела к гормонам • Образующиеся в организме аутоантитела к гормонам, играющим роль в процессах имплантации и вынашивания беременности, могут повлиять на её течение. • С иммунологической точки зрения весьма привлекательным является создание так называемых «контрацептивных вакцин» , способных инициировать в организме будущей матери развитие антител к гормональным факторам, регулирующим процессы имплантации и вынашивания беременности. действительно, если в результате иммунизации к данным гормонам удастся получить нейтрализующие аутоантитела в достаточном титре, перспективы для создания вышеназванных вакцин будут выглядеть вполне реальными.

Антитела к гормонам • В отличие от противоопухолевых вакцин, целью которых является усиление клеточного противоопухолевого иммунитета, в создании контрацептивных вакцин основной целью является стимуляция гуморального звена иммунной системы с целью синтеза нейтрализующих антител. К настоящему времени проходят испытания некоторых контрацептивных вакцин. • Например, положительно завершилась 2 стадия клинических испытаний по оценке эффективности вакцины, направленной на синтез антител к гонадотропному гормону. Проводили испытания (на обезьянах-самцах) вакцины, инициируюшей синтез антител к фолликулостимулирующему гормону. Низкая иммуногенность вакцины и её низкая способность вызывать аспермию.

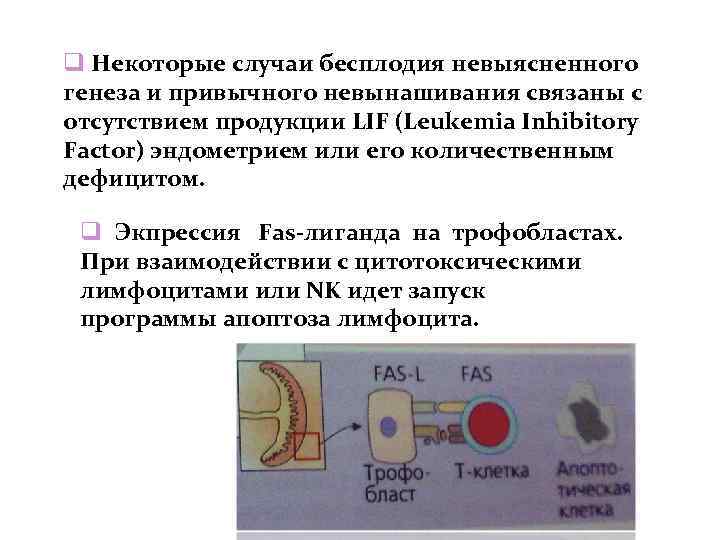
Некоторые случаи бесплодия невыясненного генеза и привычного невынашивания связаны с отсутствием продукции LIF (Leukemia Inhibitory Factor) эндометрием или его количественным дефицитом. Экпрессия Fas-лиганда на трофобластах. При взаимодействии с цитотоксическими лимфоцитами или NK идет запуск программы апоптоза лимфоцита.
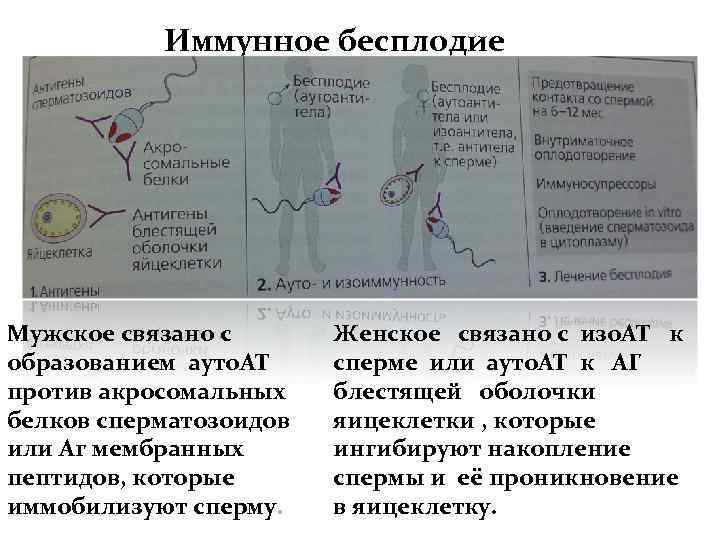
Иммунное бесплодие Мужское связано с образованием ауто. АТ против акросомальных белков сперматозоидов или Аг мембранных пептидов, которые иммобилизуют сперму. Женское связано с изо. АТ к сперме или ауто. АТ к АГ блестящей оболочки яицеклетки , которые ингибируют накопление спермы и её проникновение в яицеклетку.

Причины мужского бесплодия Антитела выявляются у 15 % бесплодных мужчин. Антиспермальные Ig. G, Ig M, Ig А могут нарушать функциональную активность сперматозоидов (обездвиживать или приводить к их гибели), препятствовать проникновению в полость матки. Нарушение механизмов иммуносупрессии; Нарушение гематотестикулярного барьера (семенники – забарьерный орган); Некоторые инфекции – простатит, мембранные бактериальные Аг , действие перекрестно реагирующих Аг.

Антиспермальные антитела • Антиспермальные антитела — антитела к антигенам мембраны сперматозоидов. В настоящее время антиспермальные антитела (чаще всего Ig. G, реже Ig. А или Ig. M) выявляют в сыворотке крови, цервикальной слизи, семенной жидкости, на поверхности сперматозоидов. • Антиспермальные антитела обнаруживают у некоторых здоровых мужчин (не более 10%), у мужчин с бесплоlиеv (до 30%), а также у бесплоднsх женщин. • В физиологических условиях образованию антиспермальных антител в разных отделах мужской репродуктинной системы препятствуют различные механизмы. К таковым относят:

Антиспермальные антитела • гематотестикулярный барьер (изолирует клетки сперматогенеза от иммунокомпетентных клеток организма); • способность сперматозоидов к мимикрии ( «сбрасывают» с оболочки ранее сорбированные антигены и адсорбируют новые, в том числе и из женского репродуктивного тракта); • иммуносупрессивный фактор спермоплазмы, секретируемый в приlаточных железах мужской репродуктивной системы. Сбой механизмов защиты на любом из вышеуказанных уровней приводит к синтезу у мужчины антиспермальных антител.

Антиспермальные антитела • Попадание спермы в женские половые пути может инициировать развитие иммунного ответа и приводить к синтезу антиспермальных антител. В большинстве случаев этого не происходит. Этому также препятствуют различные механизмы: • повышение уровня клеток с супрессорной активностью в период овуляции; • уменьшение концентрации иммуноглобулинов и С 3 компонента системы комплемента; • мимикрия сперматозоидов и иммуносупрессивный фактор спермоплазмы. Вопрос о способности антиспермальных антител влиять на качество эякулята до настоящего времени является предметом дискуссий. Некоторые исследователи считают, что данные антитела вызывают снижение подвижности и жизнеспособности сперматозоидов, нарушая целостность их мембраны.

Антиспермальные антитела • Антиспермальные антитела могут оказывать повреждающее действие на функцию предстательной железы. Тем не менее, обнаружение данных антител у здоровых мужчин ставит под сомнение данную точку зрения. другие исследователи считают, что если антиспермальные антитела и играют какую-либо патологическую роль (приводя к нарушению фертильности), то это происходит исключительно в организме женщины. • Антиспермальные антитела классов Ig. G и Ig. A в цервикальной слизи и других жидкостях женского репродуктивного тракта препятствуют продвижению сперматозоидов и их пенетрации через цервикальную слизь, блокируют рецепторные участки на головке сперматозоида, ответствеиные за связывание с оболочкой яйцеклетки.

Причины женского бесплодия Заболевания половой сферы (активация иммунного ответа на инфицирующие агенты); Увеличение пропорции Т-хелперов (CD 4+) в биоптате эндометрия (в процессе беременности), приводящее к патологическому состоянию эндометрия. Антифосфолипидный синдром (АФС). С бесплодием коррелируют титры антител более 1: 16.
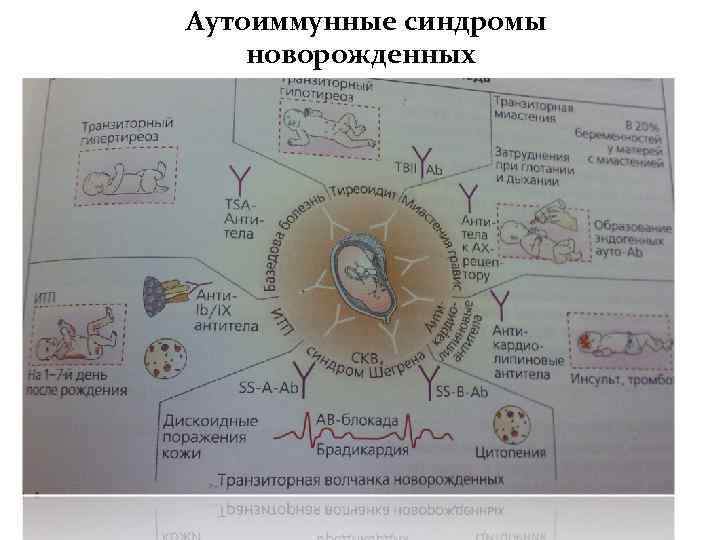
Аутоиммунные синдромы новорожденных
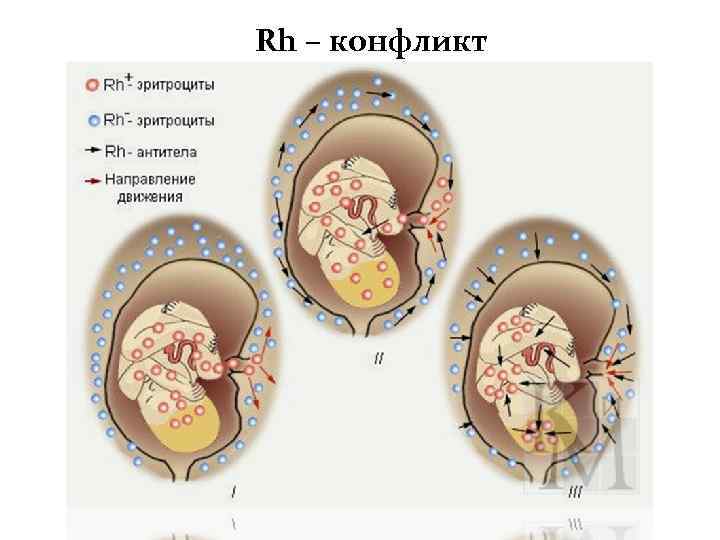
Rh – конфликт

АВО - несовместимость АГ эритроцитов А и В способны также вызвать выраженный иммунный ответ. Факторы, предрасполагающие к развитию АВО несовместимости: Первая беременность (30 % случаев). Иммунизация по системе АВО наиболее часто развивается при первых беременностях, а анти-D-сенсибилизация - при 3 -4 -ой беременности; Rh совместимая беременность (Rh+ группа крови матери и плода); Группа крови I(О).
Иммунология репродукции Л.ppt