Иммунодиагностика_Ягур_21_03_2012.ppt
- Количество слайдов: 107
 Иммунодиагностика. Виды иммунного статуса. Диагностически значимые показатели системы иммунитета. Оценка иммунного статуса в клинике внутренних болезней доцент Ягур В. Е. 2 -ая кафедра внутренних болезней БГМУ
Иммунодиагностика. Виды иммунного статуса. Диагностически значимые показатели системы иммунитета. Оценка иммунного статуса в клинике внутренних болезней доцент Ягур В. Е. 2 -ая кафедра внутренних болезней БГМУ
 Иммунодиагностика – это процесс выявления иммунокомпрометированных лиц
Иммунодиагностика – это процесс выявления иммунокомпрометированных лиц
 Иммунодиагностика используется также для: 1. Определения тактики ведения пациентов с нарушениями в системе иммунитета (СИ). 2. Выбора методов и средств лечения иммунопатологии. 3. Оценки эффективности проводимой терапии. 4. Прогнозирования характера течения заболевания. 5. Разработки мер профилактики заболеваний. 6. Подбора доноров для трансплантации и контроля за пострансплантационными реакциями. 7. Профессионального отбора для работы в экстремальных условиях жизнедеятельности. 8. Скрининга населения в экологически неблагоприятных регионах с целью выявления иммунопатологии.
Иммунодиагностика используется также для: 1. Определения тактики ведения пациентов с нарушениями в системе иммунитета (СИ). 2. Выбора методов и средств лечения иммунопатологии. 3. Оценки эффективности проводимой терапии. 4. Прогнозирования характера течения заболевания. 5. Разработки мер профилактики заболеваний. 6. Подбора доноров для трансплантации и контроля за пострансплантационными реакциями. 7. Профессионального отбора для работы в экстремальных условиях жизнедеятельности. 8. Скрининга населения в экологически неблагоприятных регионах с целью выявления иммунопатологии.
 Главная задача иммунодиагностики определение иммунного статуса (ИС) ИС – это состояние СИ человека на момент обследования
Главная задача иммунодиагностики определение иммунного статуса (ИС) ИС – это состояние СИ человека на момент обследования
 ИС – это комплекс тесно взаимосвязанных качественных и количественных показателей, отражающих состояние центральных и периферических органов СИ, количество и функциональную активность ИКК, уровень БАМ у человека на момент обследования
ИС – это комплекс тесно взаимосвязанных качественных и количественных показателей, отражающих состояние центральных и периферических органов СИ, количество и функциональную активность ИКК, уровень БАМ у человека на момент обследования
 Органы и ткани системы иммунитета
Органы и ткани системы иммунитета
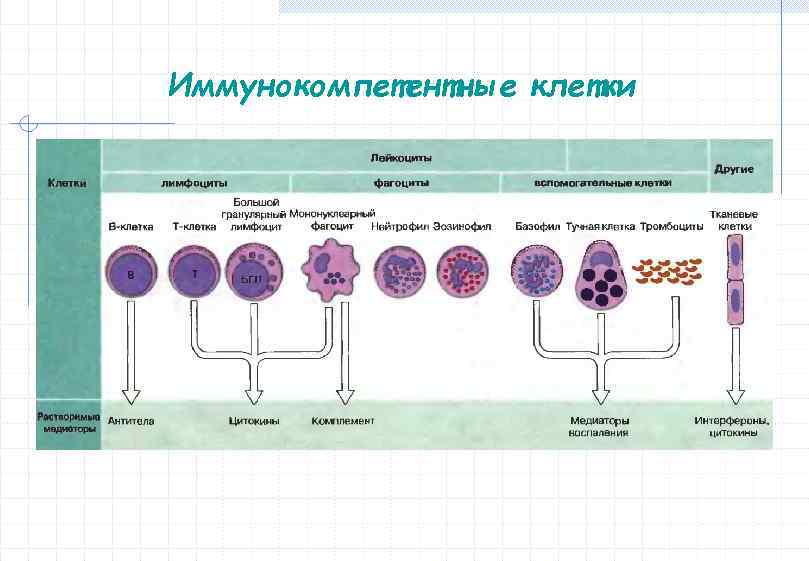 Иммунокомпетентные клетки
Иммунокомпетентные клетки
 Биологически активные макромолекулы Медиаторы иммунных реакций (цитокины): интерлейкины – ИЛ-1, ИЛ-2 … ИЛ-18 интерферон-α, -β, -γ фактор некроза опухолей-α, β Ростовые факторы: трансформирующий фактор роста-α, β грунулоцитарный колониестимулирцющий фактор макрофагальный колониестимулирцющий фактор роста фибробластов эктодермальный фактор роста и др. Гормоны: тимопептиды миелопептиды
Биологически активные макромолекулы Медиаторы иммунных реакций (цитокины): интерлейкины – ИЛ-1, ИЛ-2 … ИЛ-18 интерферон-α, -β, -γ фактор некроза опухолей-α, β Ростовые факторы: трансформирующий фактор роста-α, β грунулоцитарный колониестимулирцющий фактор макрофагальный колониестимулирцющий фактор роста фибробластов эктодермальный фактор роста и др. Гормоны: тимопептиды миелопептиды
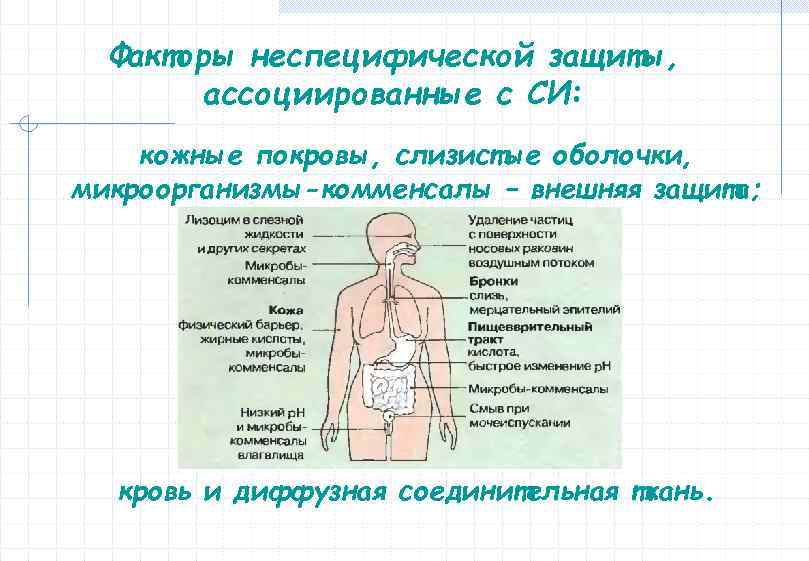 Факторы неспецифической защиты, ассоциированные с СИ: кожные покровы, слизистые оболочки, микроорганизмы-комменсалы – внешняя защита; кровь и диффузная соединительная ткань.
Факторы неспецифической защиты, ассоциированные с СИ: кожные покровы, слизистые оболочки, микроорганизмы-комменсалы – внешняя защита; кровь и диффузная соединительная ткань.
 Нейроиммуноэндокринная система Система иммунитета многокомпонентна, она тесно связана с нервной и эндокринной системами, образуя нейроиммуноэндокринную суперсистему с очень сложной сетевой организацией и богатыми ресурсами взаимокомпенсации Нильс Ерне
Нейроиммуноэндокринная система Система иммунитета многокомпонентна, она тесно связана с нервной и эндокринной системами, образуя нейроиммуноэндокринную суперсистему с очень сложной сетевой организацией и богатыми ресурсами взаимокомпенсации Нильс Ерне
 Нейроиммуноэндокринная система Нервные, иммунные и эндокринные клетки (апудоциты) синтезируют сигнальные молекулы (биогенные амины, пептидные гормоны), которые осуществляют системные и локальные межклеточные взаимодействия
Нейроиммуноэндокринная система Нервные, иммунные и эндокринные клетки (апудоциты) синтезируют сигнальные молекулы (биогенные амины, пептидные гормоны), которые осуществляют системные и локальные межклеточные взаимодействия
 Нейроиммуноэндокринная система Апудоциты (APUD-клетки) - это диффузно расположенные эндокриноподобные клетки, секретирующие активные амины и низкомолекулярные пептиды. Аббревиатура «APUD» образована из первых букв английских слов: А - amines - амины P - precursor - предшественник U - uptake - усвоение, поглощение D - decarboxylation - декарбоксилирование Впервые апудоциты были описаны Н. К. Кульчицким в эпителии кишечника, затем подобные клетки были обнаружены в эпителии бронхов и альвеол Апудоциты образуют диффузную эндокринную систему или APUD-систему
Нейроиммуноэндокринная система Апудоциты (APUD-клетки) - это диффузно расположенные эндокриноподобные клетки, секретирующие активные амины и низкомолекулярные пептиды. Аббревиатура «APUD» образована из первых букв английских слов: А - amines - амины P - precursor - предшественник U - uptake - усвоение, поглощение D - decarboxylation - декарбоксилирование Впервые апудоциты были описаны Н. К. Кульчицким в эпителии кишечника, затем подобные клетки были обнаружены в эпителии бронхов и альвеол Апудоциты образуют диффузную эндокринную систему или APUD-систему
 Нейроиммуноэндокринная система Присутствие нейронов, ИКК и апудоцитов во всех тканях позволило сформулировать представление о наличии в диффузной нейроиммуноэндокринной системы (ДНИЭС) Наибольшее количество клеток этой системы имеется в ЖКТ, носоглотке, мочеполовых органах, поджелудочной железе, щитовидной железе, надпочечниках, тимусе и селезенке
Нейроиммуноэндокринная система Присутствие нейронов, ИКК и апудоцитов во всех тканях позволило сформулировать представление о наличии в диффузной нейроиммуноэндокринной системы (ДНИЭС) Наибольшее количество клеток этой системы имеется в ЖКТ, носоглотке, мочеполовых органах, поджелудочной железе, щитовидной железе, надпочечниках, тимусе и селезенке
 Нейроиммуноэндокринная система Ось: ЦНС–гипоталамус–надпочечники–СИ ЦНС нейропептид влияет на процессы миграции клеток костного мозга, стимулирует антителообразование Нейромедиаторы (катехоламин) стимулирутуют синтез ц. АМФ (Т-лимфоциты) и ц. ГМФ (В-лимфоциты) ГКС блокируют выработку ц. АМФ уровень антител нарушаю процессы иммунизации Вывод: на уровне ц. АМФ и ц. ГМФ определяются механизмы, связывающие нервную и эндокринную системы с работой СИ, осуществляющих иммунный ответ в целостном организме
Нейроиммуноэндокринная система Ось: ЦНС–гипоталамус–надпочечники–СИ ЦНС нейропептид влияет на процессы миграции клеток костного мозга, стимулирует антителообразование Нейромедиаторы (катехоламин) стимулирутуют синтез ц. АМФ (Т-лимфоциты) и ц. ГМФ (В-лимфоциты) ГКС блокируют выработку ц. АМФ уровень антител нарушаю процессы иммунизации Вывод: на уровне ц. АМФ и ц. ГМФ определяются механизмы, связывающие нервную и эндокринную системы с работой СИ, осуществляющих иммунный ответ в целостном организме
 Иммунный статус Различают: ИС практически здорового человека. Два вида ИС при патологии: антигеннеспецифический антигенспецифический Антигеннеспецифический ИС имеет 3 варианта: первичный иммунодефицитный вторичный иммунодефицитный лимфопролиферативный
Иммунный статус Различают: ИС практически здорового человека. Два вида ИС при патологии: антигеннеспецифический антигенспецифический Антигеннеспецифический ИС имеет 3 варианта: первичный иммунодефицитный вторичный иммунодефицитный лимфопролиферативный
 Иммунный статус Антигенспецифический ИС имеет 6 вариантов: аутоиммунный аллергический онкологический инфекционный трансплантационный репродуктивный
Иммунный статус Антигенспецифический ИС имеет 6 вариантов: аутоиммунный аллергический онкологический инфекционный трансплантационный репродуктивный
 Связь иммунопатологии, иммунного статуса и методов иммунодиагностики
Связь иммунопатологии, иммунного статуса и методов иммунодиагностики
 Этапы иммунодиагностики Первый этап – жалобы, анамнез жизни и болезни, семейный анамнез, физикальное обследование Второй этап – рутинное лабораторное (ОАК, ОАМ, БАК) и инструментальное обследование Третий этап – собственно иммунодиагностика с использованием антигеннеспецифических и антигенспецифических методов; при этом различают иммунологические тесты первого, второго и третьего уровня
Этапы иммунодиагностики Первый этап – жалобы, анамнез жизни и болезни, семейный анамнез, физикальное обследование Второй этап – рутинное лабораторное (ОАК, ОАМ, БАК) и инструментальное обследование Третий этап – собственно иммунодиагностика с использованием антигеннеспецифических и антигенспецифических методов; при этом различают иммунологические тесты первого, второго и третьего уровня
 Иммунный статус Первый и второй этапы позволяют заподозрить участие СИ в становлении и развитии заболевания В клинике внутренних болезней эти этапы нацелены на выявление: - синдрома иммунологической недостаточности; - аллергического синдрома; - аутоиммунного синдрома; - паранеопластического синдрома; - лимфопролиферативного синдрома.
Иммунный статус Первый и второй этапы позволяют заподозрить участие СИ в становлении и развитии заболевания В клинике внутренних болезней эти этапы нацелены на выявление: - синдрома иммунологической недостаточности; - аллергического синдрома; - аутоиммунного синдрома; - паранеопластического синдрома; - лимфопролиферативного синдрома.
 Этапы иммунодиагностики Тесты первого уровня - лейкоциты, лейкоцитарная формула (%, n); - Т-лимфоциты (%, n); - В-лимфоциты (%, n); - иммуноглобулины (Ig. M, Ig. G, Ig. A); - уровень комплемента (CH 50); - фагоциты (ФЧ, ФИ, ОФИ, НСТ-тест);
Этапы иммунодиагностики Тесты первого уровня - лейкоциты, лейкоцитарная формула (%, n); - Т-лимфоциты (%, n); - В-лимфоциты (%, n); - иммуноглобулины (Ig. M, Ig. G, Ig. A); - уровень комплемента (CH 50); - фагоциты (ФЧ, ФИ, ОФИ, НСТ-тест);
 Этапы иммунодиагностики Тесты второго уровня - субпопуляции Т-лимфоцитов: CD 2, CD 3, CD 4, CD 8; - субпопуляции В-лимфоцитов: CD 19 -22; - натуральные киллеры: NK (CD 16); - циркулирующие иммунные комплексы (ЦИК); - компоненты комплемента: С 3, С 4, С 1 q; - субклассы Ig. G 1 -4 , Ig. E. Тесты третьего уровня - функциональная активность лимфоцитов (РБТЛ, РТМЛ); - цитокиновый профиль (интерлейкины, интерфероны); - внутрикожные пробы с антигенами бактерий и грибов; - HLA-типирование, ДНК-типирование.
Этапы иммунодиагностики Тесты второго уровня - субпопуляции Т-лимфоцитов: CD 2, CD 3, CD 4, CD 8; - субпопуляции В-лимфоцитов: CD 19 -22; - натуральные киллеры: NK (CD 16); - циркулирующие иммунные комплексы (ЦИК); - компоненты комплемента: С 3, С 4, С 1 q; - субклассы Ig. G 1 -4 , Ig. E. Тесты третьего уровня - функциональная активность лимфоцитов (РБТЛ, РТМЛ); - цитокиновый профиль (интерлейкины, интерфероны); - внутрикожные пробы с антигенами бактерий и грибов; - HLA-типирование, ДНК-типирование.
 Этапы иммунодиагностики Тесты первого уровня Основные показатели лимфоидной системы 1. Общее количество лимфоцитов: при рождении – 20 -28% на 5 -6 день жизни – 40 -45% от 2 мес. до 6 лет – 55 -65% ≥ 6 лет - 22 -30% (1, 5 -2, 5 × 109/л) взрослые – 19 -37% (1, 2 -3, 0 × 109/л)
Этапы иммунодиагностики Тесты первого уровня Основные показатели лимфоидной системы 1. Общее количество лимфоцитов: при рождении – 20 -28% на 5 -6 день жизни – 40 -45% от 2 мес. до 6 лет – 55 -65% ≥ 6 лет - 22 -30% (1, 5 -2, 5 × 109/л) взрослые – 19 -37% (1, 2 -3, 0 × 109/л)
 Этапы иммунодиагностики Тесты первого уровня Фенотип лимфоцитов определяют с помощью моноклональных антител к CD-антигенам в реакции им мунофлуоресценциивизуально на люминисцентном микроскопе или автоматически на проточном цитометре
Этапы иммунодиагностики Тесты первого уровня Фенотип лимфоцитов определяют с помощью моноклональных антител к CD-антигенам в реакции им мунофлуоресценциивизуально на люминисцентном микроскопе или автоматически на проточном цитометре
 Этапы иммунодиагностики Тесты первого уровня 2. Общие Т-лимфоциты (CD 2, CD 3), Е-РОК. Определяют с помощью м. АТ: у новорожденных Тл – 40 -48%. в детском возрасте – 50 -60% у взрослых – 55 -70% (1, 0 -1, 5 × 109/л)
Этапы иммунодиагностики Тесты первого уровня 2. Общие Т-лимфоциты (CD 2, CD 3), Е-РОК. Определяют с помощью м. АТ: у новорожденных Тл – 40 -48%. в детском возрасте – 50 -60% у взрослых – 55 -70% (1, 0 -1, 5 × 109/л)
 Этапы иммунодиагностики Тесты первого уровня 3. Общие B-лимфоциты (CD 19 -CD 22), М-РОК Определяют с помощью м. АТ. У взрослых В-лимфоциты составляют 20 -30% всех лимфоцитов (0, 6 -0, 8 × 109/л).
Этапы иммунодиагностики Тесты первого уровня 3. Общие B-лимфоциты (CD 19 -CD 22), М-РОК Определяют с помощью м. АТ. У взрослых В-лимфоциты составляют 20 -30% всех лимфоцитов (0, 6 -0, 8 × 109/л).
 Этапы иммунодиагностики Тесты первого уровня 4. Уровень Ig классов G, М, А. Их определяют в реакции преципитации по Манчини, иммуноферментным и др. методами При ИД уровень Ig снижается, при стимуляции СИ и воспалении - повышается.
Этапы иммунодиагностики Тесты первого уровня 4. Уровень Ig классов G, М, А. Их определяют в реакции преципитации по Манчини, иммуноферментным и др. методами При ИД уровень Ig снижается, при стимуляции СИ и воспалении - повышается.
 Этапы иммунодиагностики Тесты первого уровня
Этапы иммунодиагностики Тесты первого уровня
 Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови: - фагоцитарный индекс - фагоцитарное число - опсонофагоцитарный индекс - тест восстановления нитросинего тетразолия (НСТ-тест) Нейтрофил, фагоцитирующий бактерию сибирской язвы (электронная микроскопия)
Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови: - фагоцитарный индекс - фагоцитарное число - опсонофагоцитарный индекс - тест восстановления нитросинего тетразолия (НСТ-тест) Нейтрофил, фагоцитирующий бактерию сибирской язвы (электронная микроскопия)
 Этапы иммунодиагностики 5. Фагоцитарная способность лейкоцитов крови Фагоцитарный индекс (ФИ) - это отношение числа лейкоцитов фагоцитировавших бактерии общему числу нейтрофилов, выражается в %. В норме ФИ 40 -80%
Этапы иммунодиагностики 5. Фагоцитарная способность лейкоцитов крови Фагоцитарный индекс (ФИ) - это отношение числа лейкоцитов фагоцитировавших бактерии общему числу нейтрофилов, выражается в %. В норме ФИ 40 -80%
 Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови Фагоцитарное число (ФЧ) – это среднее число фагоцитированных бактерий в одном лейкоците. Например, 100 лейкоцитов фагоцитировали 540 бактериаль ных тел; фагоцитарное число равно 5, 4 (540: 100). В норме ФЧ = 4 -9.
Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови Фагоцитарное число (ФЧ) – это среднее число фагоцитированных бактерий в одном лейкоците. Например, 100 лейкоцитов фагоцитировали 540 бактериаль ных тел; фагоцитарное число равно 5, 4 (540: 100). В норме ФЧ = 4 -9.
 Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови Опсонофагоцитарный индекс – это отношение фагоцитарного числа иммунной сыворотки к фагоцитарному числу нормаль ной сыворотки. Например, ФЧ иммунной сыво ротки равно 5, 0, нормальной – 2, 0, тогда ОФИ = 2, 5 (5, 0/2, 0).
Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови Опсонофагоцитарный индекс – это отношение фагоцитарного числа иммунной сыворотки к фагоцитарному числу нормаль ной сыворотки. Например, ФЧ иммунной сыво ротки равно 5, 0, нормальной – 2, 0, тогда ОФИ = 2, 5 (5, 0/2, 0).
 Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови Нейтрофил не только поглощает бактерию он должен ее убить и переварить! НСТ-тест – отражает способность нейтрофилов к уничтожению бактерий – киллингу бактерий в присутствии активных форм кислорода. В норме спонтанный НСТ-тест = 8 -12%. Показатели НСТ-теста повышаются в начальный период острых бактериальных инфекций, при гнойно-воспалительных процессах (до 40%). При подостром и хроническом течении инфекционного процесса они снижаются, что говорит о недостаточности фагоцитоза.
Этапы иммунодиагностики Тесты первого уровня 5. Фагоцитарная способность лейкоцитов крови Нейтрофил не только поглощает бактерию он должен ее убить и переварить! НСТ-тест – отражает способность нейтрофилов к уничтожению бактерий – киллингу бактерий в присутствии активных форм кислорода. В норме спонтанный НСТ-тест = 8 -12%. Показатели НСТ-теста повышаются в начальный период острых бактериальных инфекций, при гнойно-воспалительных процессах (до 40%). При подостром и хроническом течении инфекционного процесса они снижаются, что говорит о недостаточности фагоцитоза.
 Этапы иммунодиагностики Тесты первого уровня Характеристика системы комплемента 6. Определение уровня комплемента по 50% гемолизу – CH 50. Активность комплемента выражают в гемолитических единицах. В норме CH 50 = 40 -70 гем. ед.
Этапы иммунодиагностики Тесты первого уровня Характеристика системы комплемента 6. Определение уровня комплемента по 50% гемолизу – CH 50. Активность комплемента выражают в гемолитических единицах. В норме CH 50 = 40 -70 гем. ед.
 Этапы иммунодиагностики Тесты второго уровня Т-хелперы (Тх, CD 4) и Т-цитотоксические (Тц, CD 8) лимфоциты или супрессоры. Их определяют с помощью м. АТ В норме СD 4+ Тх 36 -45% СD 8+ Тц-лимфоциты 19 -28% Соотношение Тх/Тц называют иммунорегуляторным индексом (ИРИ). Диапазон нормы ИРИ: 1, 5 -2, 0
Этапы иммунодиагностики Тесты второго уровня Т-хелперы (Тх, CD 4) и Т-цитотоксические (Тц, CD 8) лимфоциты или супрессоры. Их определяют с помощью м. АТ В норме СD 4+ Тх 36 -45% СD 8+ Тц-лимфоциты 19 -28% Соотношение Тх/Тц называют иммунорегуляторным индексом (ИРИ). Диапазон нормы ИРИ: 1, 5 -2, 0
 Этапы иммунодиагностики Интерпретация ИРИ: - иммунологическая недостаточность: ИРИ <1, 5; - ВИЧ-инфекция: ИРИ <0, 5 и даже <0, 1; - аутоиммунные и аллергические заболевания: ИРИ >2 -2, 5; - эндокринная патология, интоксикации, стресс: ИРИ м. б. в пределах нормы, но абс. количество Тх и Тс пропорционально снижено; - дебют ОРЗ: ИРИ может быть в пределах нормы, но абс. количество Тх и Тс пропорционально повышено.
Этапы иммунодиагностики Интерпретация ИРИ: - иммунологическая недостаточность: ИРИ <1, 5; - ВИЧ-инфекция: ИРИ <0, 5 и даже <0, 1; - аутоиммунные и аллергические заболевания: ИРИ >2 -2, 5; - эндокринная патология, интоксикации, стресс: ИРИ м. б. в пределах нормы, но абс. количество Тх и Тс пропорционально снижено; - дебют ОРЗ: ИРИ может быть в пределах нормы, но абс. количество Тх и Тс пропорционально повышено.
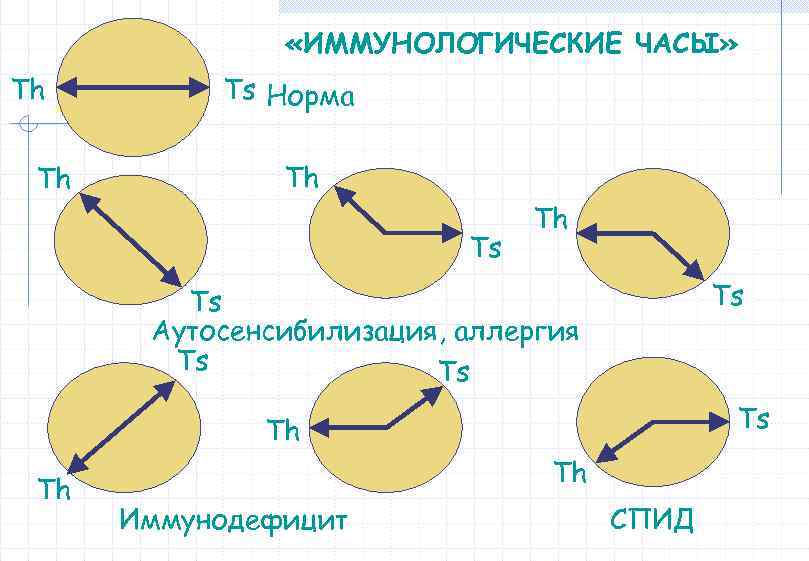 «ИММУНОЛОГИЧЕСКИЕ ЧАСЫ» Th Th Ts Норма Th Ts Ts Аутосенсибилизация, аллергия Ts Ts Ts Th Th Th Иммунодефицит СПИД
«ИММУНОЛОГИЧЕСКИЕ ЧАСЫ» Th Th Ts Норма Th Ts Ts Аутосенсибилизация, аллергия Ts Ts Ts Th Th Th Иммунодефицит СПИД
 Этапы иммунодиагностики Тесты второго уровня Субпопуляции B-лимфоцитов CD 19 -22, 40, 72 CD 22+ B-лимфоциты (зрелые): 14 -20% их уровень увеличивается до 26 -28% при ОРЗ в фазе реконвалесценции
Этапы иммунодиагностики Тесты второго уровня Субпопуляции B-лимфоцитов CD 19 -22, 40, 72 CD 22+ B-лимфоциты (зрелые): 14 -20% их уровень увеличивается до 26 -28% при ОРЗ в фазе реконвалесценции
 Этапы иммунодиагностики Тесты второго уровня Компоненты комплемента С 3, С 4, С 1 q
Этапы иммунодиагностики Тесты второго уровня Компоненты комплемента С 3, С 4, С 1 q
 Этапы иммунодиагностики Тесты третьего уровня Для выявления ранней фазы активации лимфоцитов определяют рецептор для ИЛ-2 (CD 25). В норме содержа ние. CD 25+ лимфоцитов 6 -12%. При вирусных и бактериальных инфекциях их уровень до 20 -30% (за счет Т-лимфоцитов). Для выявления поздней фазы активации лимфоцитов определяют рецептор для трансферрина (CD 71) и антигены локуса DR.
Этапы иммунодиагностики Тесты третьего уровня Для выявления ранней фазы активации лимфоцитов определяют рецептор для ИЛ-2 (CD 25). В норме содержа ние. CD 25+ лимфоцитов 6 -12%. При вирусных и бактериальных инфекциях их уровень до 20 -30% (за счет Т-лимфоцитов). Для выявления поздней фазы активации лимфоцитов определяют рецептор для трансферрина (CD 71) и антигены локуса DR.
 Этапы иммунодиагностики Тесты третьего уровня Функциональные показатели Т-лимфоцитов: - пролиферативная активность в РБТЛ: после сти муляции антигеном или митогеном (ФГА) от ражает функциональную активность ИКК - реак ция подавления миграции лимфоцитов (РПМЛ): ее используют для дифдиагностики острых процессов с хроническими заболеваниями - цитокиновый профиль - типирование НLA-антигенов, ДНК-типирование
Этапы иммунодиагностики Тесты третьего уровня Функциональные показатели Т-лимфоцитов: - пролиферативная активность в РБТЛ: после сти муляции антигеном или митогеном (ФГА) от ражает функциональную активность ИКК - реак ция подавления миграции лимфоцитов (РПМЛ): ее используют для дифдиагностики острых процессов с хроническими заболеваниями - цитокиновый профиль - типирование НLA-антигенов, ДНК-типирование
 Этапы иммунодиагностики ИММУНОГРАММА Ф. И. О. : ______________ Дата: ___|___ Пол: ж м Возраст: _____ Диагноз: ________________________ Показатель Значение Показатель Лейкоциты Фагоцитоз, ФИ Лимфоциты Ig A, % Ig M n Ig G Т-лимфоциты Ig E CD 4 CH 50 CD 8 С 3 ИРИ ЦИК B-лимфоциты Значение ИЛ-2 Врач-иммунолог-лаборант: _____________ Клинико-иммунологическое заключение: __________ Врач-иммунолог: _____________________
Этапы иммунодиагностики ИММУНОГРАММА Ф. И. О. : ______________ Дата: ___|___ Пол: ж м Возраст: _____ Диагноз: ________________________ Показатель Значение Показатель Лейкоциты Фагоцитоз, ФИ Лимфоциты Ig A, % Ig M n Ig G Т-лимфоциты Ig E CD 4 CH 50 CD 8 С 3 ИРИ ЦИК B-лимфоциты Значение ИЛ-2 Врач-иммунолог-лаборант: _____________ Клинико-иммунологическое заключение: __________ Врач-иммунолог: _____________________
 Правила интерпретации иммунограммы Правило 1. Анализ иммунограммы должен проводиться с учетом клиники и фармакотерапии; в заключении, основанном на анализе иммунограммы, обязательно учитывают ведущий клинический синдром. «Нормальная" иммунограмма при наличии отчетливой клинической симптоматики воспалительного процесса должна трактоваться как атипичная реакция СИ, что является прогностически неблагоприятным признаком.
Правила интерпретации иммунограммы Правило 1. Анализ иммунограммы должен проводиться с учетом клиники и фармакотерапии; в заключении, основанном на анализе иммунограммы, обязательно учитывают ведущий клинический синдром. «Нормальная" иммунограмма при наличии отчетливой клинической симптоматики воспалительного процесса должна трактоваться как атипичная реакция СИ, что является прогностически неблагоприятным признаком.
 Правила интерпретации иммунограммы Индивидуальная, оптимальная и оптимальноиндивидуальная нормы по Дильману В. Ф. «Индивидуальная» норма - это такие величины показателей иммунограммы, которые были выявлены у обследуемого в тот период жизни, когда он признавался практически здоровым «Оптимальная» норма - это такие средние величины показателей иммунограммы, которые характеризуют репрезентативную выборку людей в возрасте 20 -25 лет, когда процессы роста заканчиваются морфо-функциональный статус взрослого человека «Оптимально-индивидуальная» норма – это индивидуальная норма в возрасте 20 -25 лет или "иммунологический" паспорт человека
Правила интерпретации иммунограммы Индивидуальная, оптимальная и оптимальноиндивидуальная нормы по Дильману В. Ф. «Индивидуальная» норма - это такие величины показателей иммунограммы, которые были выявлены у обследуемого в тот период жизни, когда он признавался практически здоровым «Оптимальная» норма - это такие средние величины показателей иммунограммы, которые характеризуют репрезентативную выборку людей в возрасте 20 -25 лет, когда процессы роста заканчиваются морфо-функциональный статус взрослого человека «Оптимально-индивидуальная» норма – это индивидуальная норма в возрасте 20 -25 лет или "иммунологический" паспорт человека
 Правила интерпретации иммунограммы Правило 2. Комплексный анализ иммунограммы более информативен, чем оценка каждого показателя в отдельности. Наиболее простой способ – использование индексов типа лейкоцитарного индекса интоксикации, ИРИ Правило 3. В иммунограмме информативны лишь те показатели, которые имеют сильные и стойкие сдвиги относительно условной нормы. Это связано с выраженной лабильностью показателей, обусловленной физической нагрузкой, приемом пищи и лекарств, курением, психоэмоциональным стрессом, условиями работы, экологией
Правила интерпретации иммунограммы Правило 2. Комплексный анализ иммунограммы более информативен, чем оценка каждого показателя в отдельности. Наиболее простой способ – использование индексов типа лейкоцитарного индекса интоксикации, ИРИ Правило 3. В иммунограмме информативны лишь те показатели, которые имеют сильные и стойкие сдвиги относительно условной нормы. Это связано с выраженной лабильностью показателей, обусловленной физической нагрузкой, приемом пищи и лекарств, курением, психоэмоциональным стрессом, условиями работы, экологией
 Правила интерпретации иммунограммы Правило 4. Оценка иммунограммы в динамике. В большинстве случаев анализ иммунограммы позволяет сделать лишь ориентировочные, а не безусловные выводы диагностического и прогностического характера. Выявленные изменения иммунограммы должны иметь стойкий характер, не исчезать спонтанно и устраняться только под влиянием иммунокорригирующей терапии.
Правила интерпретации иммунограммы Правило 4. Оценка иммунограммы в динамике. В большинстве случаев анализ иммунограммы позволяет сделать лишь ориентировочные, а не безусловные выводы диагностического и прогностического характера. Выявленные изменения иммунограммы должны иметь стойкий характер, не исчезать спонтанно и устраняться только под влиянием иммунокорригирующей терапии.
 Правила интерпретации иммунограммы Показатель степени иммунных расстройств: (Земсков А. М. и соавт. , 2008): ПСИР=((ПИпациент/ПИконтроль)– 1) х 100%, где ПИ – параметр иммунограммы. Если вычисленная величина имеет знак «минус» , то у пациента констатируется иммунная недостаточность, если «плюс» – гиперфункция иммунной системы Первая степень ИР - ПСИР лежит в интервале 1 -33% диапазона колебаний параметра Вторая степень ИР – ПСИР лежит в интервале 34 -66% Третья степень ИР - ПСИР лежит в диапазоне 66%
Правила интерпретации иммунограммы Показатель степени иммунных расстройств: (Земсков А. М. и соавт. , 2008): ПСИР=((ПИпациент/ПИконтроль)– 1) х 100%, где ПИ – параметр иммунограммы. Если вычисленная величина имеет знак «минус» , то у пациента констатируется иммунная недостаточность, если «плюс» – гиперфункция иммунной системы Первая степень ИР - ПСИР лежит в интервале 1 -33% диапазона колебаний параметра Вторая степень ИР – ПСИР лежит в интервале 34 -66% Третья степень ИР - ПСИР лежит в диапазоне 66%
 Правила интерпретации иммунограммы Формула расстройств иммунной системы (ФРИС) (Земсков А. М. и соавт. , 2008): Отбираются показатели, имеющие значимую 2 -3 степень иммунных расстройств, группируются по звеньям с указанием вектора вариации параметра (стимуляция, супрессия) и степени динамики Например, у пациента с ХОБЛ ФРИС имеет вид: T– 3 B– 2 Ig. A– 2, что означает снижение количества Т-клеток предельной выраженности и супрессия уровня В-лимфоцитов и Ig. A второй степени
Правила интерпретации иммунограммы Формула расстройств иммунной системы (ФРИС) (Земсков А. М. и соавт. , 2008): Отбираются показатели, имеющие значимую 2 -3 степень иммунных расстройств, группируются по звеньям с указанием вектора вариации параметра (стимуляция, супрессия) и степени динамики Например, у пациента с ХОБЛ ФРИС имеет вид: T– 3 B– 2 Ig. A– 2, что означает снижение количества Т-клеток предельной выраженности и супрессия уровня В-лимфоцитов и Ig. A второй степени
 Диагностика иммунодефицитных состояний Если у ребенка отмечается более одного из перечисленных признаков, то вероятность иммунодефицита высока (ВОЗ): 1. Частые заболевания отитом (не менее 6 -8 раз в течение одного года). 2. Потребность во внутривенном введении антибиотиков для купирования инфекции. 3. Несколько подтвержденных серьезных синуситов (≥ 4 раз в течение 1 года). 4. Не менее двух глубоких инфекций (менингит, остеомиелит, сепсис). 5. Повторные абсцессы кожи или внутренних органов. 6. Более двух подтвержденных пневмоний. 7. Длительное грибковое поражение кожи/слизитых в возрасте >1 года. 8. Необходимость длительной терапии инфекции антибиотиками (≥ 2 мес). 9. Отставание грудного ребенка в росте и массе. 10. Семейный анамнез: наличие первичных ИД, факты ранних смертей от тяжелых инфекций или наличие 1 из вышеперечисленных симптомов.
Диагностика иммунодефицитных состояний Если у ребенка отмечается более одного из перечисленных признаков, то вероятность иммунодефицита высока (ВОЗ): 1. Частые заболевания отитом (не менее 6 -8 раз в течение одного года). 2. Потребность во внутривенном введении антибиотиков для купирования инфекции. 3. Несколько подтвержденных серьезных синуситов (≥ 4 раз в течение 1 года). 4. Не менее двух глубоких инфекций (менингит, остеомиелит, сепсис). 5. Повторные абсцессы кожи или внутренних органов. 6. Более двух подтвержденных пневмоний. 7. Длительное грибковое поражение кожи/слизитых в возрасте >1 года. 8. Необходимость длительной терапии инфекции антибиотиками (≥ 2 мес). 9. Отставание грудного ребенка в росте и массе. 10. Семейный анамнез: наличие первичных ИД, факты ранних смертей от тяжелых инфекций или наличие 1 из вышеперечисленных симптомов.
 Диагностика иммунодефицитных состояний Синдром возможного ИД у взрослых: 1. Частые ОРЗ или ОРВИ: взрослые ≥ 4 раз в году, дети ≥ 6 раз в году. 2. Атипичная температурная реакция при инфекционных заболеваниях: гиперпиретическая реакция или отсутствие температурной реакции, субфебриллитет ≥ 2 недель, синдром лихорадки неясного генеза. 3. Хронические часто рецидивирующие инфекции носоглотки, полости рта, глаз, дыхательных путей, ЖКТ, печени, мочеполовых органов. 4. Хронические гнойничковые заболевания кожи и подкожной клетчатки. 5. Замедленное или осложненное ранозаживление. 6. Рецидивирующий герпес различной локализации. 7. Грибковые, протозойные инфекции, глистная инвазия. 8. Хронические инфекционные заболевания: туберкулез, бруцеллез, малярия, лептоспироз и др.
Диагностика иммунодефицитных состояний Синдром возможного ИД у взрослых: 1. Частые ОРЗ или ОРВИ: взрослые ≥ 4 раз в году, дети ≥ 6 раз в году. 2. Атипичная температурная реакция при инфекционных заболеваниях: гиперпиретическая реакция или отсутствие температурной реакции, субфебриллитет ≥ 2 недель, синдром лихорадки неясного генеза. 3. Хронические часто рецидивирующие инфекции носоглотки, полости рта, глаз, дыхательных путей, ЖКТ, печени, мочеполовых органов. 4. Хронические гнойничковые заболевания кожи и подкожной клетчатки. 5. Замедленное или осложненное ранозаживление. 6. Рецидивирующий герпес различной локализации. 7. Грибковые, протозойные инфекции, глистная инвазия. 8. Хронические инфекционные заболевания: туберкулез, бруцеллез, малярия, лептоспироз и др.
 Диагностика иммунодефицитных состояний Синдром возможного ИД у взрослых: 9. Повторные случаи лимфаденопатии. 10. Частые обострения любых хронических заболеваний. 11. Нагноительные заболевания легких, печени, почек, ИЭ, сепсис. 12. Длительный прием антибиотиков, НПВП, глюкокортикостеров, иммунодепрессантов. психотропных средств. 13. Гемосорбция или плазмаферез в течение 1 -2 месяцев перед обследованием ИС, повторные переливания крови и ее компонентов. 14. Метаболические нарушения, гипопротеинемия, ожирение, кахексия. 15. Оперативные вмешательства с общим и местным наркозом в течение последних 6 месяцев. 16. Тонзиллэктомия, аппендэктомия, спленэктомия в анамнезе. 17. Тяжелые травмы, ожоги, облучение, отравления. 18. Психо-эмоциональный стресс, синдром хронической усталости, злоупотребление алкоголем и курением; наркомания. Трактовка данных анкеты: синдром возможного ИД м. б. выставлен при наличии 3 положительных ответов на вопросы анкеты.
Диагностика иммунодефицитных состояний Синдром возможного ИД у взрослых: 9. Повторные случаи лимфаденопатии. 10. Частые обострения любых хронических заболеваний. 11. Нагноительные заболевания легких, печени, почек, ИЭ, сепсис. 12. Длительный прием антибиотиков, НПВП, глюкокортикостеров, иммунодепрессантов. психотропных средств. 13. Гемосорбция или плазмаферез в течение 1 -2 месяцев перед обследованием ИС, повторные переливания крови и ее компонентов. 14. Метаболические нарушения, гипопротеинемия, ожирение, кахексия. 15. Оперативные вмешательства с общим и местным наркозом в течение последних 6 месяцев. 16. Тонзиллэктомия, аппендэктомия, спленэктомия в анамнезе. 17. Тяжелые травмы, ожоги, облучение, отравления. 18. Психо-эмоциональный стресс, синдром хронической усталости, злоупотребление алкоголем и курением; наркомания. Трактовка данных анкеты: синдром возможного ИД м. б. выставлен при наличии 3 положительных ответов на вопросы анкеты.
 Диагностика иммунодефицитных состояний Какие микроорганизмы чаще всего являются возбудителями инфекций при Т-клеточном ИД? Вирусы: цитомегаловирусы, вирус Энштейна-Барр, вирус ветряной оспы; респираторные и кишечные вирусы. Грибы рода Candida и Рnеumocystis carinii. Это связано с тем, что Т-клетки осуществляют в основном противовирусную и противогрибковую защиту макроорганизма. После презентации антигена (пептида) Т-лимфоцит выделяет цитокины, которые индуцируют созревание Вклеток. Таким образом, дефицит Т-клеток может проявляеться как сочетанный Т- и В-клеточный дефицит с развитием бактериального сепсиса.
Диагностика иммунодефицитных состояний Какие микроорганизмы чаще всего являются возбудителями инфекций при Т-клеточном ИД? Вирусы: цитомегаловирусы, вирус Энштейна-Барр, вирус ветряной оспы; респираторные и кишечные вирусы. Грибы рода Candida и Рnеumocystis carinii. Это связано с тем, что Т-клетки осуществляют в основном противовирусную и противогрибковую защиту макроорганизма. После презентации антигена (пептида) Т-лимфоцит выделяет цитокины, которые индуцируют созревание Вклеток. Таким образом, дефицит Т-клеток может проявляеться как сочетанный Т- и В-клеточный дефицит с развитием бактериального сепсиса.
 Диагностика иммунодефицитных состояний При В-клеточном ИД воспаление вызывают: стрептококки, стафилококки и гемофильная палочка. Пациенты чаще всего страдают воспалениями верхних и нижних дыхательных путей, желудочно-кишечными заболева ниями, обусловленные Giardia intestinalis (лямблия). Возможна септицемия, вызванная энтеровирусами, и развитие вирусного менингита. При нарушениях функций фагоцитов и/или гранулоцитов воспаление вызывают: стафилококки, синегнойная палочка, грибы (Aspergillus, Candida и Nocardia) и простейшие. В нор ме они элиминируются фагоцитами и уничтожаются супероксидом гранулоцитов. Пациенты с этим ИД редко страдают ви русными инфекциями. При ИД по системе комплемента воспаление вызывают: грам(+) бактерии – при дефиците С 1, С 2, С 4; грам(-) бактерии, например, нейссерии (менингококки) – при дефиците С 5 -С 9. Дефицит компонентов системы комплемента проявляется также предрасположенностью к ангионевротическому отеку и аутоиммунным ревматическим заболеваниям
Диагностика иммунодефицитных состояний При В-клеточном ИД воспаление вызывают: стрептококки, стафилококки и гемофильная палочка. Пациенты чаще всего страдают воспалениями верхних и нижних дыхательных путей, желудочно-кишечными заболева ниями, обусловленные Giardia intestinalis (лямблия). Возможна септицемия, вызванная энтеровирусами, и развитие вирусного менингита. При нарушениях функций фагоцитов и/или гранулоцитов воспаление вызывают: стафилококки, синегнойная палочка, грибы (Aspergillus, Candida и Nocardia) и простейшие. В нор ме они элиминируются фагоцитами и уничтожаются супероксидом гранулоцитов. Пациенты с этим ИД редко страдают ви русными инфекциями. При ИД по системе комплемента воспаление вызывают: грам(+) бактерии – при дефиците С 1, С 2, С 4; грам(-) бактерии, например, нейссерии (менингококки) – при дефиците С 5 -С 9. Дефицит компонентов системы комплемента проявляется также предрасположенностью к ангионевротическому отеку и аутоиммунным ревматическим заболеваниям
 Диагностика иммунодефицитных состояний Какие первичные ИД проявляются в зрелом возрасте? - Неспецифический иммунодефицит (дефект образования антител) - Изолированный дефицит иммуноглобулина А - Селективный дефицит подклассов Ig. G - Дефицит комплемента Какие первичные, обычно «детские» , ИД могут впервые проявиться в зре лом возрасте? - Дефицит аденозин-дезаминазы (наруш. рецептора ИЛ-2) - Синдром Вискотта-Олдрича (комбинированный Т- и В-ИД) - Сцепленная с Х-хромосомой гипогаммаглобулипемия (болезнь Брутона) - Хронический гранулематоз (ИД фагоцитов) Обычно эти болезни проявляются в детстве, но у ряда пациентов клинические проявления развиваются в зрелом возрасте в связи с низкой экспрессивностью генетического дефекта
Диагностика иммунодефицитных состояний Какие первичные ИД проявляются в зрелом возрасте? - Неспецифический иммунодефицит (дефект образования антител) - Изолированный дефицит иммуноглобулина А - Селективный дефицит подклассов Ig. G - Дефицит комплемента Какие первичные, обычно «детские» , ИД могут впервые проявиться в зре лом возрасте? - Дефицит аденозин-дезаминазы (наруш. рецептора ИЛ-2) - Синдром Вискотта-Олдрича (комбинированный Т- и В-ИД) - Сцепленная с Х-хромосомой гипогаммаглобулипемия (болезнь Брутона) - Хронический гранулематоз (ИД фагоцитов) Обычно эти болезни проявляются в детстве, но у ряда пациентов клинические проявления развиваются в зрелом возрасте в связи с низкой экспрессивностью генетического дефекта
 Диагностика иммунодефицитных состояний Как правило, диагностика первичных ИД это удел педиаторов. Но первичные ИД могут проявится в зрелом возрасте Диагностика ИД начинается с общего развернутого анализа крови (+тромбоциты), которые могут быть понижены при синдроме Вискотта-Олдриджа), а затем наступает черед методов 1 -3 уровней иммунодиагностики Для диагностики аутоиммунных, аллергических, онкологических и лимфопролиферативных заболеваний иммунограмма не имеет превостепенного значения
Диагностика иммунодефицитных состояний Как правило, диагностика первичных ИД это удел педиаторов. Но первичные ИД могут проявится в зрелом возрасте Диагностика ИД начинается с общего развернутого анализа крови (+тромбоциты), которые могут быть понижены при синдроме Вискотта-Олдриджа), а затем наступает черед методов 1 -3 уровней иммунодиагностики Для диагностики аутоиммунных, аллергических, онкологических и лимфопролиферативных заболеваний иммунограмма не имеет превостепенного значения
 Иммунодиагностика аутоиммунных заболеваний Основные лабораторные маркеры аутоиммунных ревматических заболеваний (АРЗ): - антинуклеарные антитела (АНА); - ревматоидный фактор (РФ); - антитела к циклическому цитруллинированному пептиду (АЦЦП); - антинейтрофильные цитоплазматические антитела (АНЦА); - антифосфолипидные антитела (АФЛ).
Иммунодиагностика аутоиммунных заболеваний Основные лабораторные маркеры аутоиммунных ревматических заболеваний (АРЗ): - антинуклеарные антитела (АНА); - ревматоидный фактор (РФ); - антитела к циклическому цитруллинированному пептиду (АЦЦП); - антинейтрофильные цитоплазматические антитела (АНЦА); - антифосфолипидные антитела (АФЛ).
 Иммунодиагностика АРЗ
Иммунодиагностика АРЗ
 Иммунодиагностика АРЗ Антинуклеарные антитела (АНА) – гетерогенная группа аутоантител, реагирующих с различными компонентами ядра. Метод определения - непрямая иммунофлюоресценция (НИФ): в качестве субстрата используют криостатные срезы мышиной или крысиной печени, либо клеток линии HЕp‐ 2 (эпителиальные клетки рака гортани человека). При тестировании АНА методом НИФ их обозначают как антинуклеарный фактор (АНФ).
Иммунодиагностика АРЗ Антинуклеарные антитела (АНА) – гетерогенная группа аутоантител, реагирующих с различными компонентами ядра. Метод определения - непрямая иммунофлюоресценция (НИФ): в качестве субстрата используют криостатные срезы мышиной или крысиной печени, либо клеток линии HЕp‐ 2 (эпителиальные клетки рака гортани человека). При тестировании АНА методом НИФ их обозначают как антинуклеарный фактор (АНФ).
 Иммунодиагностика АРЗ Тип свечения Тип аутоантител Связь с заболеваниями Гомогенное Антитела к ДНК (2 и 1 спиральной) гистонам СКВ, лекарственная волчанка, любые АРЗ Периферическое (краевое) Антитела к 2 -спиральной ДНК СКВ Крапчатое Антитела Sm, РНП, SS‐A/Ro, SS‐B/La, Jo‐ 1 СКВ, СЗСТ, СШ, ПМ/ДМ Сетчатое крапчатое Антитела к Scl‐ 70 ССД (диффузная форма) Дискретное крапчатое Антитела к центромере CREST синдром, синдром Рейно Нуклеолярное Антитела к РНК‐полиме‐ разе 1, PM/Scl ССД (диффузная форма)
Иммунодиагностика АРЗ Тип свечения Тип аутоантител Связь с заболеваниями Гомогенное Антитела к ДНК (2 и 1 спиральной) гистонам СКВ, лекарственная волчанка, любые АРЗ Периферическое (краевое) Антитела к 2 -спиральной ДНК СКВ Крапчатое Антитела Sm, РНП, SS‐A/Ro, SS‐B/La, Jo‐ 1 СКВ, СЗСТ, СШ, ПМ/ДМ Сетчатое крапчатое Антитела к Scl‐ 70 ССД (диффузная форма) Дискретное крапчатое Антитела к центромере CREST синдром, синдром Рейно Нуклеолярное Антитела к РНК‐полиме‐ разе 1, PM/Scl ССД (диффузная форма)
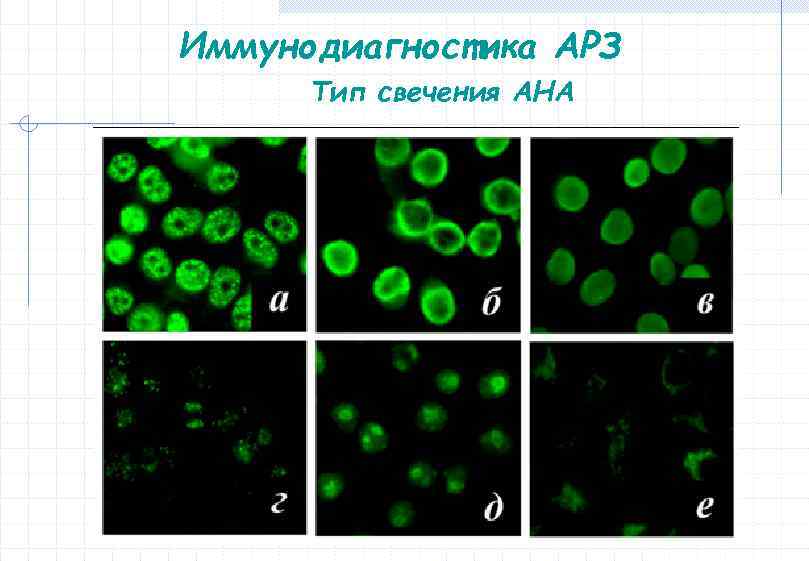 Иммунодиагностика АРЗ Тип свечения АНА
Иммунодиагностика АРЗ Тип свечения АНА
 Иммунодиагностика АРЗ Нормальные титры АНФ в сыворотке крови <1: 40 при использовании криостатных срезов печени или почек лабораторных животных и <1: 160 при использовании HЕp‐ 2 клеток. АНФ в титре 1: 40 выявляется у 25‐ 30%, 1: 80 – у 1015%, 1: 160 и выше – у 5% здоровых людей. Частота обнаружения АНФ повышается с возрастом, особенно у женщин. Родственники больных с АРЗ имеют титры АНФ ≥ 1: 40 в 25‐ 30% случаев. Чувствительность теста при СКВ 93 -95%, С. Шарпа 95%, СС 80 -85%, СШ 50%, РА 40 -45%.
Иммунодиагностика АРЗ Нормальные титры АНФ в сыворотке крови <1: 40 при использовании криостатных срезов печени или почек лабораторных животных и <1: 160 при использовании HЕp‐ 2 клеток. АНФ в титре 1: 40 выявляется у 25‐ 30%, 1: 80 – у 1015%, 1: 160 и выше – у 5% здоровых людей. Частота обнаружения АНФ повышается с возрастом, особенно у женщин. Родственники больных с АРЗ имеют титры АНФ ≥ 1: 40 в 25‐ 30% случаев. Чувствительность теста при СКВ 93 -95%, С. Шарпа 95%, СС 80 -85%, СШ 50%, РА 40 -45%.
 Иммунодиагностика АРЗ Антитела к ДНК, 2 типа: - антитела к 2 -спиральной (нативной) ДНК (н-ДНК) - антитела к 1 -спиральной (денатурир. ) ДНК (д-ДНК) Антитела к н-ДНК - серологический маркер СКВ. Антитела к д-ДНК присутствуют в сыворотках больных при других РЗ и не имеют диагностического значения Нормальный уровень антител к н-ДНК методом ИФА <20 МЕ/мл, методом Farr <7 МЕ/мл. У здоровых лиц частота обнаружения антител к н-ДНК не превышает 2, 5%
Иммунодиагностика АРЗ Антитела к ДНК, 2 типа: - антитела к 2 -спиральной (нативной) ДНК (н-ДНК) - антитела к 1 -спиральной (денатурир. ) ДНК (д-ДНК) Антитела к н-ДНК - серологический маркер СКВ. Антитела к д-ДНК присутствуют в сыворотках больных при других РЗ и не имеют диагностического значения Нормальный уровень антител к н-ДНК методом ИФА <20 МЕ/мл, методом Farr <7 МЕ/мл. У здоровых лиц частота обнаружения антител к н-ДНК не превышает 2, 5%
 Иммунодиагностика АРЗ Ревматоидные факторы (РФ) – аутоантитела Ig. M, Ig. A и Ig. G классов, реагирующие с Fc‐фрагментом Ig. G. Наибольшее значение в клинической практике имеет определение Ig. M РФ. Методы определения Ig. M РФ – реакция агглютинации сенсибилизированных Ig. G частиц латекса (латекс‐тест) или эритроцитов барана (реакция Ваалер‐Роуза), ИФА - имеет наиболее высокую ДЧ и ДС по сравнению с другими методами, т. к. позволяет выявлять одновременно Ig. M, Ig. A и Ig. G РФ
Иммунодиагностика АРЗ Ревматоидные факторы (РФ) – аутоантитела Ig. M, Ig. A и Ig. G классов, реагирующие с Fc‐фрагментом Ig. G. Наибольшее значение в клинической практике имеет определение Ig. M РФ. Методы определения Ig. M РФ – реакция агглютинации сенсибилизированных Ig. G частиц латекса (латекс‐тест) или эритроцитов барана (реакция Ваалер‐Роуза), ИФА - имеет наиболее высокую ДЧ и ДС по сравнению с другими методами, т. к. позволяет выявлять одновременно Ig. M, Ig. A и Ig. G РФ
 Иммунодиагностика АРЗ Ревматоидные факторы (РФ). Реакция агглютинации сенсибилизированных Ig. G частиц латекса (латекс‐тест) ЛТРеакция агглютинации эритроцитов барана (реакция Ваалер‐Роуза) ЛТ+
Иммунодиагностика АРЗ Ревматоидные факторы (РФ). Реакция агглютинации сенсибилизированных Ig. G частиц латекса (латекс‐тест) ЛТРеакция агглютинации эритроцитов барана (реакция Ваалер‐Роуза) ЛТ+
 Иммунодиагностика АРЗ Ревматоидные факторы (РФ) Нормальный уровень Ig. M РФ при тестировании сывороток с помощью латекс‐теста <1: 40, ИФА <20 МЕ/мл С целью увеличения ДС есть рекомендации о повышении значимого уровня до 50 МЕ/мл У здоровых лиц частота обнаружения Ig. M РФ <3‐ 5%, увеличиваясь с возрастом до 10‐ 30%
Иммунодиагностика АРЗ Ревматоидные факторы (РФ) Нормальный уровень Ig. M РФ при тестировании сывороток с помощью латекс‐теста <1: 40, ИФА <20 МЕ/мл С целью увеличения ДС есть рекомендации о повышении значимого уровня до 50 МЕ/мл У здоровых лиц частота обнаружения Ig. M РФ <3‐ 5%, увеличиваясь с возрастом до 10‐ 30%
 Иммунодиагностика АРЗ Антитела к цитруллинсодержащим белкам гетерогенная группа аутоантител, которые распознают антигенные детерминанты филлагрина и др. белков, содержащих аминокислоту цитруллин. Семейство этих антител включает: - антитела к циклическому цитруллинированому пептиду (АЦЦП) - антифиллагриновые антитела (АФА) - антиперинуклеарный фактор (АПФ) - антикератиновые антитела (АКА) - антитела к модифицированному цитруллиниров. виментину (АМЦВ)
Иммунодиагностика АРЗ Антитела к цитруллинсодержащим белкам гетерогенная группа аутоантител, которые распознают антигенные детерминанты филлагрина и др. белков, содержащих аминокислоту цитруллин. Семейство этих антител включает: - антитела к циклическому цитруллинированому пептиду (АЦЦП) - антифиллагриновые антитела (АФА) - антиперинуклеарный фактор (АПФ) - антикератиновые антитела (АКА) - антитела к модифицированному цитруллиниров. виментину (АМЦВ)
 Иммунодиагностика АРЗ Среди этих антител наиболее чувствительным и стандартизованным диагностическим маркером РА являются АЦЦП. Стандартный метод определения АЦЦП - ИФА; в качестве антигена используют синтетические циклические цитруллинированные пептиды. Нормальный уровень АЦЦП (ИФА) 5‐ 25 ЕД /мл. Исследование АЦЦП - оптимальный лабораторный тест для диагностики РА.
Иммунодиагностика АРЗ Среди этих антител наиболее чувствительным и стандартизованным диагностическим маркером РА являются АЦЦП. Стандартный метод определения АЦЦП - ИФА; в качестве антигена используют синтетические циклические цитруллинированные пептиды. Нормальный уровень АЦЦП (ИФА) 5‐ 25 ЕД /мл. Исследование АЦЦП - оптимальный лабораторный тест для диагностики РА.
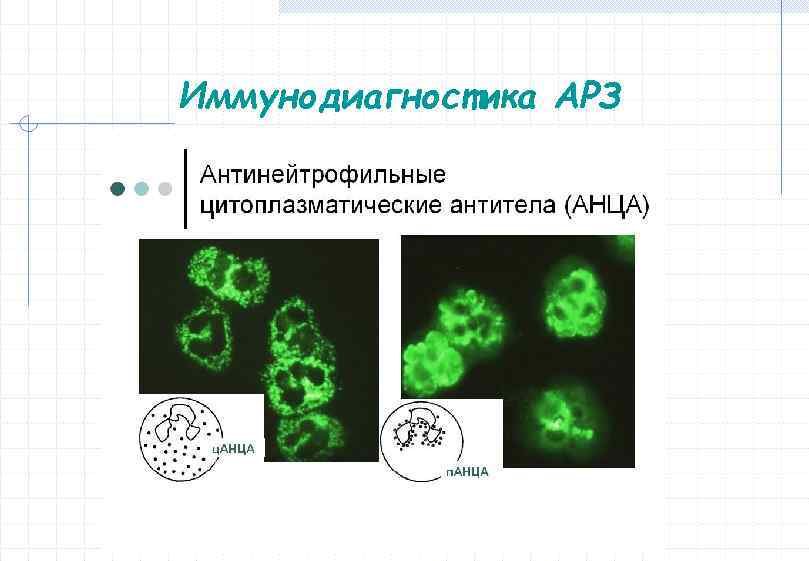
 Иммунодиагностика АРЗ Антинейтрофильные цитоплазматические антитела (АНЦА) – гетерогенная популяция аутоантител, реагирующих с ферментами цитоплазмы нейтрофилов Различают два основных типа АНЦА – цитоплазматические АНЦА (ц. АНЦА), взаимодействующие с протеиназой 3 (ПР‐ 3), и перинуклеарные АНЦА (п. АНЦА), специфичные в отношении миелопероксидазы (МПО)
Иммунодиагностика АРЗ Антинейтрофильные цитоплазматические антитела (АНЦА) – гетерогенная популяция аутоантител, реагирующих с ферментами цитоплазмы нейтрофилов Различают два основных типа АНЦА – цитоплазматические АНЦА (ц. АНЦА), взаимодействующие с протеиназой 3 (ПР‐ 3), и перинуклеарные АНЦА (п. АНЦА), специфичные в отношении миелопероксидазы (МПО)
 Иммунодиагностика АРЗ
Иммунодиагностика АРЗ
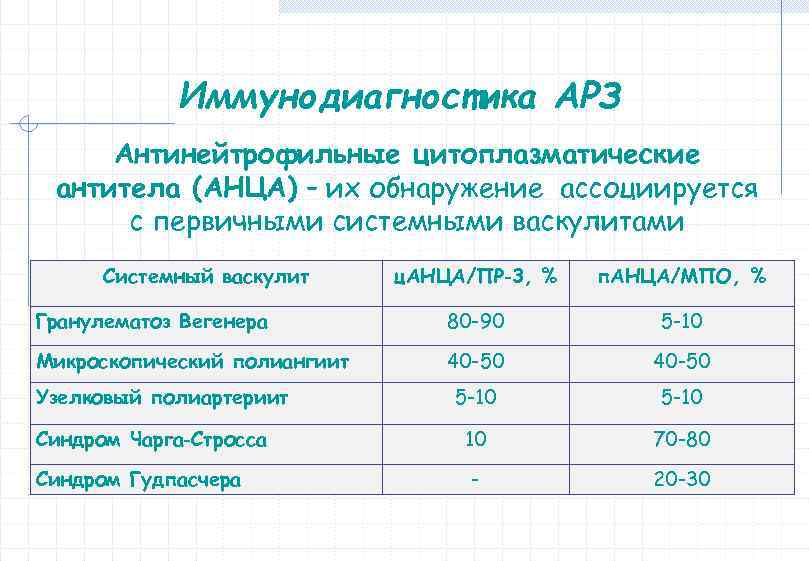 Иммунодиагностика АРЗ Антинейтрофильные цитоплазматические антитела (АНЦА) – их обнаружение ассоциируется с первичными системными васкулитами Системный васкулит ц. АНЦА/ПР‐ 3, % п. АНЦА/МПО, % Гранулематоз Вегенера 80 -90 5 -10 Микроскопический полиангиит 40 -50 5 -10 10 70 -80 - 20 -30 Узелковый полиартериит Синдром Чарга‐Стросса Синдром Гудпасчера
Иммунодиагностика АРЗ Антинейтрофильные цитоплазматические антитела (АНЦА) – их обнаружение ассоциируется с первичными системными васкулитами Системный васкулит ц. АНЦА/ПР‐ 3, % п. АНЦА/МПО, % Гранулематоз Вегенера 80 -90 5 -10 Микроскопический полиангиит 40 -50 5 -10 10 70 -80 - 20 -30 Узелковый полиартериит Синдром Чарга‐Стросса Синдром Гудпасчера
 Иммунодиагностика АРЗ Нормальный уровень ц. АНЦА и п. АНЦА в сыворотке крови методом НИФ <1: 16‐ 1: 20, ИФА <5, 0‐ 20, 0 ЕД/мл Клиническое значение. Определение ц. АНЦА методом НИФ является очень полезным тестом для диагностики ГВ (ДЧ: 63‐ 91% ; ДС: 95‐ 99%) и для прогнозирования обострений ГВ Определение п. АНЦА методом ИФА полезно для диагностики МПА (ДЧ: 50‐ 75%, ДС: 80‐ 98%)
Иммунодиагностика АРЗ Нормальный уровень ц. АНЦА и п. АНЦА в сыворотке крови методом НИФ <1: 16‐ 1: 20, ИФА <5, 0‐ 20, 0 ЕД/мл Клиническое значение. Определение ц. АНЦА методом НИФ является очень полезным тестом для диагностики ГВ (ДЧ: 63‐ 91% ; ДС: 95‐ 99%) и для прогнозирования обострений ГВ Определение п. АНЦА методом ИФА полезно для диагностики МПА (ДЧ: 50‐ 75%, ДС: 80‐ 98%)
 Иммунодиагностика АРЗ Система комплемента C 3‐компонент комплемента (C 3) ‐ ключевой компонент активации системы комплемента по классическому и альтернативному пути мембрано‐атакующего комплекса C 5–C 9 лизис и повреждение клеток‐мишеней C 3 активируется по классическому пути ЦИК, по альтернативному пути – липополисахаридами бактерий, вирусов и вирусинфицированных клеток
Иммунодиагностика АРЗ Система комплемента C 3‐компонент комплемента (C 3) ‐ ключевой компонент активации системы комплемента по классическому и альтернативному пути мембрано‐атакующего комплекса C 5–C 9 лизис и повреждение клеток‐мишеней C 3 активируется по классическому пути ЦИК, по альтернативному пути – липополисахаридами бактерий, вирусов и вирусинфицированных клеток
 Иммунодиагностика АРЗ Система комплемента C 3‐компонент комплемента (C 3) ‐ синтезируется в печени и входит в состав образующихся ИК. Снижение уровня C 3 в сыворотке крови может быть связано с ↑потреблением комплемента при иммунокомплексных состояния (СКВ, эссенциальная криоглобулинемия, ревматоидный васкулит), врожденным дефектом комплемента, нарушением его синтеза в печени, усилением катаболизма. Норма. 0, 9‐ 1, 8 г/л
Иммунодиагностика АРЗ Система комплемента C 3‐компонент комплемента (C 3) ‐ синтезируется в печени и входит в состав образующихся ИК. Снижение уровня C 3 в сыворотке крови может быть связано с ↑потреблением комплемента при иммунокомплексных состояния (СКВ, эссенциальная криоглобулинемия, ревматоидный васкулит), врожденным дефектом комплемента, нарушением его синтеза в печени, усилением катаболизма. Норма. 0, 9‐ 1, 8 г/л
 Иммунодиагностика АРЗ Система комплемента C 4‐компонент комплемента – участвует в активации системы комплемента по классическому пути Устойчивое ↓концентрации C 4, характерно для СКВ и отражает не только потребление комплемента, но и возможное присутствие нулевого аллеля C 4, частота встречаемости которого при СКВ выше, чем в популяции. Методы определения: РИД, нефелометрия. Норма: 0, 1‐ 0, 4 г/л в сыворотке крови
Иммунодиагностика АРЗ Система комплемента C 4‐компонент комплемента – участвует в активации системы комплемента по классическому пути Устойчивое ↓концентрации C 4, характерно для СКВ и отражает не только потребление комплемента, но и возможное присутствие нулевого аллеля C 4, частота встречаемости которого при СКВ выше, чем в популяции. Методы определения: РИД, нефелометрия. Норма: 0, 1‐ 0, 4 г/л в сыворотке крови
 Иммунодиагностика АРЗ Циркулирующие иммунные комплексы (ЦИК) - состоят из антигена, антител и связанных с ними компонентов комплемента C 1 q, СЗ, С 4 - определяют методом осаждения ИК полиэтиленгликолем (ПЭГ-метод) или твердофазным ИФА Клиническое значение. ЦИК (ПЭГ-метод) коррелирует с активностью воспаления процесса при СКВ, РА, ССА обнаружение Ig. A-ЦИК ассоциировано с гематурией у пациентов с АС и развитием Ig. A-нефропатией; C 1 q-ЦИК и Ig. A-ЦИК коррелирует с серо(+) РА, с васкулитом при РА, а также с развитием некротизирующих васкулитов
Иммунодиагностика АРЗ Циркулирующие иммунные комплексы (ЦИК) - состоят из антигена, антител и связанных с ними компонентов комплемента C 1 q, СЗ, С 4 - определяют методом осаждения ИК полиэтиленгликолем (ПЭГ-метод) или твердофазным ИФА Клиническое значение. ЦИК (ПЭГ-метод) коррелирует с активностью воспаления процесса при СКВ, РА, ССА обнаружение Ig. A-ЦИК ассоциировано с гематурией у пациентов с АС и развитием Ig. A-нефропатией; C 1 q-ЦИК и Ig. A-ЦИК коррелирует с серо(+) РА, с васкулитом при РА, а также с развитием некротизирующих васкулитов
 Иммунодиагностика АРЗ Антифосфолипидные антитела (АФЛ) – гетерогенная популяция аутоантител, распознающих антигенные детерминанты анионных и нейтральных фосфолипидов, и комплексные эпитопы, образующиеся в процессе взаимодействия фосфолипидов и фосфолипидсвязывающих белков плазмы крови. АФЛ - серологический маркеро АФС АФЛ - фактор риска развития артериальных и венозных тромбозов, а также акушерской патологии при данном заболевании
Иммунодиагностика АРЗ Антифосфолипидные антитела (АФЛ) – гетерогенная популяция аутоантител, распознающих антигенные детерминанты анионных и нейтральных фосфолипидов, и комплексные эпитопы, образующиеся в процессе взаимодействия фосфолипидов и фосфолипидсвязывающих белков плазмы крови. АФЛ - серологический маркеро АФС АФЛ - фактор риска развития артериальных и венозных тромбозов, а также акушерской патологии при данном заболевании
 Иммунодиагностика АРЗ Антифосфолипидные антитела (АФЛ) Методы определения. Согласно международным критериям классификации АФС (Сидней, 2005) обязательные методы лабораторной диагностики АФС включают определение: - антител к кардиолипину (а. КЛ) классов Ig. G и Ig. M с использованием ИФА - обнаружение волчаночного антикоагулянта (ВА) в фосфолипидзависимых коагуляционных тестах - исследование антител к β 2‐гликопротеину I (аβ 2‐ГП I) классов Ig. G и Ig. M с помощью ИФА
Иммунодиагностика АРЗ Антифосфолипидные антитела (АФЛ) Методы определения. Согласно международным критериям классификации АФС (Сидней, 2005) обязательные методы лабораторной диагностики АФС включают определение: - антител к кардиолипину (а. КЛ) классов Ig. G и Ig. M с использованием ИФА - обнаружение волчаночного антикоагулянта (ВА) в фосфолипидзависимых коагуляционных тестах - исследование антител к β 2‐гликопротеину I (аβ 2‐ГП I) классов Ig. G и Ig. M с помощью ИФА
 Иммунодиагностика АРЗ С‐реактивный белок (СРБ) ‐ классический острофазовый белок плазмы крови; чувствительный лабораторный маркер инфекции, воспаления и некроза. Уровень СРБ повышается при многих РЗ: РА, АС, Пс. А, Ре. А, системные васкулиты, ревматическая полимиалгия, болезнь Крона, ревматическая лихорадка. Незначительное повышение или нормальный уровень СРБ - при СКВ, СС, язвенном колите, лейкозах, реакции трансплантат против хозяин.
Иммунодиагностика АРЗ С‐реактивный белок (СРБ) ‐ классический острофазовый белок плазмы крови; чувствительный лабораторный маркер инфекции, воспаления и некроза. Уровень СРБ повышается при многих РЗ: РА, АС, Пс. А, Ре. А, системные васкулиты, ревматическая полимиалгия, болезнь Крона, ревматическая лихорадка. Незначительное повышение или нормальный уровень СРБ - при СКВ, СС, язвенном колите, лейкозах, реакции трансплантат против хозяин.
 Иммунодиагностика АРЗ С‐реактивный белок (СРБ) Классический метод определения СРБ (радиальная иммунодиффузия, иммунонефелометрия) предназначен для выявления острого воспаления и поврежедения тканей в пределах диапазона концентраций 5‐ 500 мг/л.
Иммунодиагностика АРЗ С‐реактивный белок (СРБ) Классический метод определения СРБ (радиальная иммунодиффузия, иммунонефелометрия) предназначен для выявления острого воспаления и поврежедения тканей в пределах диапазона концентраций 5‐ 500 мг/л.
 Иммунодиагностика АРЗ С‐реактивный белок (СРБ) Высокочувствительный анализ СРБ (вч. СРБ) основан на усилении аналитической чувствительности ИФА в ≥ 10 раз с помощью специальных реагентов, что позволяет измерять концентрации СРБ <5 мг/л; используется для оценки базального уровня вч. СРБ и связанного с ним кардиоваскулярного риска. Базальная концентрация вч. СРБ <1 мг/л соответствует низкому, 1‐ 3 мг/л – среднему, более 3 мг/л – высокому кардиоваскулярному риску не только при атеросклерозе, но и при АРЗ.
Иммунодиагностика АРЗ С‐реактивный белок (СРБ) Высокочувствительный анализ СРБ (вч. СРБ) основан на усилении аналитической чувствительности ИФА в ≥ 10 раз с помощью специальных реагентов, что позволяет измерять концентрации СРБ <5 мг/л; используется для оценки базального уровня вч. СРБ и связанного с ним кардиоваскулярного риска. Базальная концентрация вч. СРБ <1 мг/л соответствует низкому, 1‐ 3 мг/л – среднему, более 3 мг/л – высокому кардиоваскулярному риску не только при атеросклерозе, но и при АРЗ.
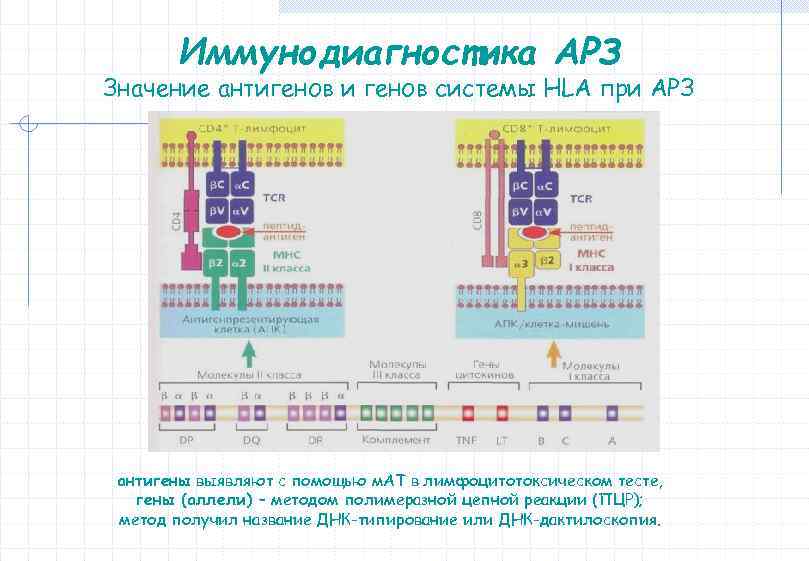 Иммунодиагностика АРЗ Значение антигенов и генов системы HLA при АРЗ антигены выявляют с помощью м. АТ в лимфоцитотоксическом тесте, гены (аллели) – методом полимеразной цепной реакции (ПЦР); метод получил название ДНК-типирование или ДНК-дактилоскопия.
Иммунодиагностика АРЗ Значение антигенов и генов системы HLA при АРЗ антигены выявляют с помощью м. АТ в лимфоцитотоксическом тесте, гены (аллели) – методом полимеразной цепной реакции (ПЦР); метод получил название ДНК-типирование или ДНК-дактилоскопия.
 Иммунодиагностика АРЗ Значение антигенов и генов системы HLA при АРЗ СКВ: повышена частота встречаемости HLA-B 8, HLA-DR 2, HLA-DR 3, гаплотипа HLA-A 1, В 8, C 4, DR 3; нулевого аллеля компонента комплемента С 4 А; РА: У 40 -50% пациентов выявляют HLA-DR 4, у 30 -40% - DR 1; аллели HLA-DRB 1*0401, HLA-DRB 1*0404, HLA-DRB 1*0408 ассоциированы с тяжелым РА, гиперпродукцией АЦЦП (РФ), что используют для прогнозирования тяжелого течения РА c быстрым развитием эрозивных изменений в суставах; ССА: HLA-B 27 выявляют у 90 -95% пациентов с АС; реже у пациентов с Пс. А, Ре. А, НЯК - 40 -60%; (7, 8% в популяции); типирование HLA-B 27 полезно при 50% претестовой вероятности АС, особенно у пациентов с небольшой длительностью болезни, отсутствием рентгенологических признаков поражения КПС - вероятность АС при наличии HLA-B 27 увеличивается до 90%, а при отсутствии – снижается до 10%; наличие HLA-B 27 сопряжено с более тяжелым суставным синдромом при аксиальном ССА.
Иммунодиагностика АРЗ Значение антигенов и генов системы HLA при АРЗ СКВ: повышена частота встречаемости HLA-B 8, HLA-DR 2, HLA-DR 3, гаплотипа HLA-A 1, В 8, C 4, DR 3; нулевого аллеля компонента комплемента С 4 А; РА: У 40 -50% пациентов выявляют HLA-DR 4, у 30 -40% - DR 1; аллели HLA-DRB 1*0401, HLA-DRB 1*0404, HLA-DRB 1*0408 ассоциированы с тяжелым РА, гиперпродукцией АЦЦП (РФ), что используют для прогнозирования тяжелого течения РА c быстрым развитием эрозивных изменений в суставах; ССА: HLA-B 27 выявляют у 90 -95% пациентов с АС; реже у пациентов с Пс. А, Ре. А, НЯК - 40 -60%; (7, 8% в популяции); типирование HLA-B 27 полезно при 50% претестовой вероятности АС, особенно у пациентов с небольшой длительностью болезни, отсутствием рентгенологических признаков поражения КПС - вероятность АС при наличии HLA-B 27 увеличивается до 90%, а при отсутствии – снижается до 10%; наличие HLA-B 27 сопряжено с более тяжелым суставным синдромом при аксиальном ССА.
 Иммунодиагностика аллергических заболеваний (АЗ) За последние 2 -3 десятилетия частота АЗ существенно возросла – ими страдает около 15% населения. По прогнозам XXI век станет веком АЗ. В настоящее время известно >20 тысяч аллергенов, но их количество продолжает расти. Причины повышения частоты АЗ: - неблагоприятные средовые факторы; - изменение структуры инфекционной заболеваемости; - наследственные факторы.
Иммунодиагностика аллергических заболеваний (АЗ) За последние 2 -3 десятилетия частота АЗ существенно возросла – ими страдает около 15% населения. По прогнозам XXI век станет веком АЗ. В настоящее время известно >20 тысяч аллергенов, но их количество продолжает расти. Причины повышения частоты АЗ: - неблагоприятные средовые факторы; - изменение структуры инфекционной заболеваемости; - наследственные факторы.
 Иммунодиагностика АЗ Три направления в диагностике АЗ: - нозологическая диагностика; - этиологическая диагностика (определение причины ГНТ или ГЗТ); - патогенетическая диагностика (определение особенностей ГНТ или ГЗТ). Диагностика АЗ направлена на выявление аллергенов, антител к ним, сенсибилизированных лимфоцитов и продуктов реакции аллерген-антитело.
Иммунодиагностика АЗ Три направления в диагностике АЗ: - нозологическая диагностика; - этиологическая диагностика (определение причины ГНТ или ГЗТ); - патогенетическая диагностика (определение особенностей ГНТ или ГЗТ). Диагностика АЗ направлена на выявление аллергенов, антител к ним, сенсибилизированных лимфоцитов и продуктов реакции аллерген-антитело.
 Иммунодиагностика АЗ Диагностика АЗ может быть разделена на пять этапов: 1. Сбор аллергологического анамнеза. 2. Проведение клинико-лабораторного, инструментального обследования. 3. Проведение кожных аллергических проб. 4. Провокационные тесты. 5. Иммунологическое обследование.
Иммунодиагностика АЗ Диагностика АЗ может быть разделена на пять этапов: 1. Сбор аллергологического анамнеза. 2. Проведение клинико-лабораторного, инструментального обследования. 3. Проведение кожных аллергических проб. 4. Провокационные тесты. 5. Иммунологическое обследование.
 Иммунодиагностика АЗ Сбор жалоб, анамнеза жизни и заболевания, аллергологического и семейного анамнеза, данные клинического, лабораторного и инструментального обследования пациента позволяют установить: 1. Локализацию процесса (кожа, слизистые, поражение ЖКТ, др. внутренних органов). 2. Нозологию (поллиноз, БА, дерматит). 3. Фазу заболевания (острая фаза или ремиссия). Затем наступает черед этапов специфической диагностики АЗ.
Иммунодиагностика АЗ Сбор жалоб, анамнеза жизни и заболевания, аллергологического и семейного анамнеза, данные клинического, лабораторного и инструментального обследования пациента позволяют установить: 1. Локализацию процесса (кожа, слизистые, поражение ЖКТ, др. внутренних органов). 2. Нозологию (поллиноз, БА, дерматит). 3. Фазу заболевания (острая фаза или ремиссия). Затем наступает черед этапов специфической диагностики АЗ.
 Иммунодиагностика АЗ Третий этап – проведение кожных аллергических проб: 1. Накожные. 2. Скарификационные. 3. Тест-уколом (prik-тест). 4. Внутрикожные. Выбор вида кожной пробы зависит от предполагаемой этиологии заболевания, степени сенсибилизации больного.
Иммунодиагностика АЗ Третий этап – проведение кожных аллергических проб: 1. Накожные. 2. Скарификационные. 3. Тест-уколом (prik-тест). 4. Внутрикожные. Выбор вида кожной пробы зависит от предполагаемой этиологии заболевания, степени сенсибилизации больного.
 Иммунодиагностика АЗ Противопоказания для кожного тестирования: 1. Острая фаза аллергического заболевания. 2. Обострение сопутствующих хронических заболеваний. 3. Острые интеркурентные инфекционные заболевания. 4. Туберкулез или вираж туберкулиновых проб. 5. Декомпенсированные состояния при болезнях сердца, печени, почек. 6. Заболевания крови, онкологические, аутоиммунные заболевания.
Иммунодиагностика АЗ Противопоказания для кожного тестирования: 1. Острая фаза аллергического заболевания. 2. Обострение сопутствующих хронических заболеваний. 3. Острые интеркурентные инфекционные заболевания. 4. Туберкулез или вираж туберкулиновых проб. 5. Декомпенсированные состояния при болезнях сердца, печени, почек. 6. Заболевания крови, онкологические, аутоиммунные заболевания.
 Иммунодиагностика АЗ Противопоказания для кожного тестирования: 7. Период лечения противоаллергическими препаратами, гормонами, бронхолитиками. 8. Нервные и психические болезни. 9. Беременность, кормление ребенка грудью, первые 3 -4 дня менструального цикла. 10. Возраст до 3 лет. 11. Анафилактический шок, синдромы Лайела, Стивенса-Джонсона в анамнезе.
Иммунодиагностика АЗ Противопоказания для кожного тестирования: 7. Период лечения противоаллергическими препаратами, гормонами, бронхолитиками. 8. Нервные и психические болезни. 9. Беременность, кормление ребенка грудью, первые 3 -4 дня менструального цикла. 10. Возраст до 3 лет. 11. Анафилактический шок, синдромы Лайела, Стивенса-Джонсона в анамнезе.
 Иммунодиагностика АЗ Накожные пробы. Капельная проба. Используется при высокой сенсибилизации, особенно к химическим веществам, иногда к лекарственным препаратам. Техника постановки: на обезжиренную сгибательную поверхность кожи предплечья наносят каплю аллергена и параллельно, в качестве контроля – каплю растворителя. Оценивают через 20 мин. Оценка капельной пробы Результат реакции Местная реакция кожи ─ Отрицательный Соответствует контролю ─/+ Сомнительный Небольшая гиперемия + Слабоположительный Гиперемия + зуд ++ Умеренно положительный Гиперемия + зуд + волдырь +++ Резко положительный Гиперемия + зуд + волдырь + везикулы
Иммунодиагностика АЗ Накожные пробы. Капельная проба. Используется при высокой сенсибилизации, особенно к химическим веществам, иногда к лекарственным препаратам. Техника постановки: на обезжиренную сгибательную поверхность кожи предплечья наносят каплю аллергена и параллельно, в качестве контроля – каплю растворителя. Оценивают через 20 мин. Оценка капельной пробы Результат реакции Местная реакция кожи ─ Отрицательный Соответствует контролю ─/+ Сомнительный Небольшая гиперемия + Слабоположительный Гиперемия + зуд ++ Умеренно положительный Гиперемия + зуд + волдырь +++ Резко положительный Гиперемия + зуд + волдырь + везикулы
 Иммунодиагностика АЗ Аппликационная проба. Используется для диагностики профессиональной аллергии, контактных дерматитов. Техника постановки: на сгибательную поверхность кожи предплечья, предварительно обработанную 70° спиртом, наносят марлечку, смоченную в растворе аллергена и, параллельно, марлечку с растворителем. Оценивают через 30 мин. Оценка аппликационной пробы Результат реакции Местная реакция кожи ─ Соответствует контролю + Гиперемия ++ Гиперемия + зуд + волдырь (папула) +++ Гиперемия + зуд + волдырь + везикулы
Иммунодиагностика АЗ Аппликационная проба. Используется для диагностики профессиональной аллергии, контактных дерматитов. Техника постановки: на сгибательную поверхность кожи предплечья, предварительно обработанную 70° спиртом, наносят марлечку, смоченную в растворе аллергена и, параллельно, марлечку с растворителем. Оценивают через 30 мин. Оценка аппликационной пробы Результат реакции Местная реакция кожи ─ Соответствует контролю + Гиперемия ++ Гиперемия + зуд + волдырь (папула) +++ Гиперемия + зуд + волдырь + везикулы
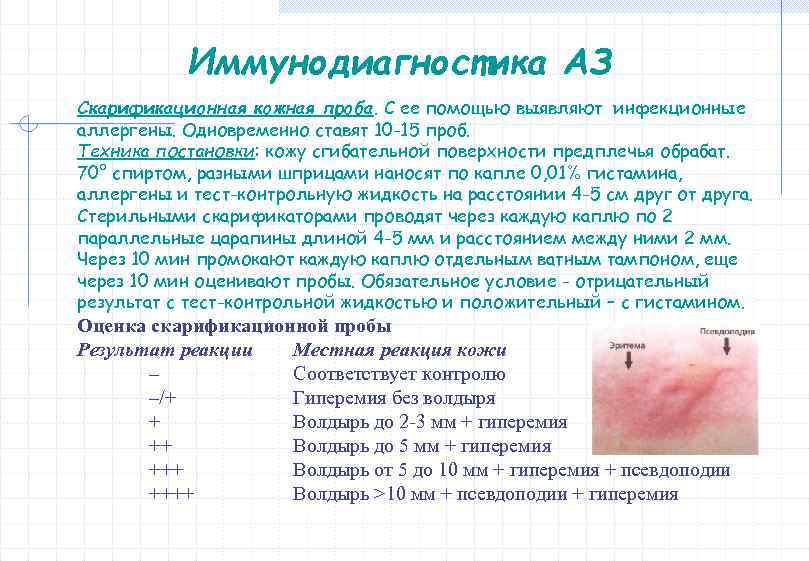 Иммунодиагностика АЗ Скарификационная кожная проба. С ее помощью выявляют инфекционные аллергены. Одновременно ставят 10 -15 проб. Техника постановки: кожу сгибательной поверхности предплечья обрабат. 70° спиртом, разными шприцами наносят по капле 0, 01% гистамина, аллергены и тест-контрольную жидкость на расстоянии 4 -5 см друг от друга. Стерильными скарификаторами проводят через каждую каплю по 2 параллельные царапины длиной 4 -5 мм и расстоянием между ними 2 мм. Через 10 мин промокают каждую каплю отдельным ватным тампоном, еще через 10 мин оценивают пробы. Обязательное условие - отрицательный результат с тест-контрольной жидкостью и положительный – с гистамином. Оценка скарификационной пробы Результат реакции Местная реакция кожи – Соответствует контролю –/+ Гиперемия без волдыря + Волдырь до 2 -3 мм + гиперемия ++ Волдырь до 5 мм + гиперемия +++ Волдырь от 5 до 10 мм + гиперемия + псевдоподии ++++ Волдырь >10 мм + псевдоподии + гиперемия
Иммунодиагностика АЗ Скарификационная кожная проба. С ее помощью выявляют инфекционные аллергены. Одновременно ставят 10 -15 проб. Техника постановки: кожу сгибательной поверхности предплечья обрабат. 70° спиртом, разными шприцами наносят по капле 0, 01% гистамина, аллергены и тест-контрольную жидкость на расстоянии 4 -5 см друг от друга. Стерильными скарификаторами проводят через каждую каплю по 2 параллельные царапины длиной 4 -5 мм и расстоянием между ними 2 мм. Через 10 мин промокают каждую каплю отдельным ватным тампоном, еще через 10 мин оценивают пробы. Обязательное условие - отрицательный результат с тест-контрольной жидкостью и положительный – с гистамином. Оценка скарификационной пробы Результат реакции Местная реакция кожи – Соответствует контролю –/+ Гиперемия без волдыря + Волдырь до 2 -3 мм + гиперемия ++ Волдырь до 5 мм + гиперемия +++ Волдырь от 5 до 10 мм + гиперемия + псевдоподии ++++ Волдырь >10 мм + псевдоподии + гиперемия
 Иммунодиагностика АЗ Внутрикожная проба. Для выявления инфекционных аллергенов; с неинфекц. аллергенами в/к пробу проводят только при отрицательной скарификационной пробе и при (+) аллергологическом анамнезе. Техника постановки. Кожу предплечья обрабатывают 70° спиртом; инсулиновым шприцем вводят 0, 05 мл инфекц. аллергена (концентрация аллергена в 10 раз меньше, чем при скарифик. пробе); тест-контр. жидкость – в/к , гистамин – скарификационно. Результаты учитывают через 20 мин и 24 -48 ч. Оценка внутрикожной пробы Результат реакции Местная реакция кожи – через 20 мин cоответствует контролю –/+ Задержка рассасывания волдыря + Волдырь 4 -8 мм, с зоной гиперемии ++ Волдырь 9 -15 мм, с зоной гиперемии +++ Волдырь 16 -20 мм с псевдоподиями, с зоной гиперемии ++++ Волдырь >20 мм, псевдоподии, лимфангоитом, везикулы
Иммунодиагностика АЗ Внутрикожная проба. Для выявления инфекционных аллергенов; с неинфекц. аллергенами в/к пробу проводят только при отрицательной скарификационной пробе и при (+) аллергологическом анамнезе. Техника постановки. Кожу предплечья обрабатывают 70° спиртом; инсулиновым шприцем вводят 0, 05 мл инфекц. аллергена (концентрация аллергена в 10 раз меньше, чем при скарифик. пробе); тест-контр. жидкость – в/к , гистамин – скарификационно. Результаты учитывают через 20 мин и 24 -48 ч. Оценка внутрикожной пробы Результат реакции Местная реакция кожи – через 20 мин cоответствует контролю –/+ Задержка рассасывания волдыря + Волдырь 4 -8 мм, с зоной гиперемии ++ Волдырь 9 -15 мм, с зоной гиперемии +++ Волдырь 16 -20 мм с псевдоподиями, с зоной гиперемии ++++ Волдырь >20 мм, псевдоподии, лимфангоитом, везикулы
 Иммунодиагностика АЗ Четвертый этап – провокационные тесты Это достаточно достоверный метод диагностики, позволяющий достичь контакта шокового органа с аллергеном. Их используют в случае расхождения данных анамнеза и результатов кожного тестирования. В зависимости от вида аллергена и способа введения в организм различают следующие ПТ: - конъюнктивальный, - назальный, - ингаляционный, - подъязычный.
Иммунодиагностика АЗ Четвертый этап – провокационные тесты Это достаточно достоверный метод диагностики, позволяющий достичь контакта шокового органа с аллергеном. Их используют в случае расхождения данных анамнеза и результатов кожного тестирования. В зависимости от вида аллергена и способа введения в организм различают следующие ПТ: - конъюнктивальный, - назальный, - ингаляционный, - подъязычный.
 Иммунодиагностика АЗ Четвертый этап – провокационные тесты Конъюнктивальный тест. Для диагностики аллергич. конъюнктивита и аллергенов, вызывающих его развитие. Техника теста. : в конъюнктивальный мешок (за нижнее веко) 1 -2 капли тест -контрольной жидкости. При отсутствиии изменений через 15 -20 минут закапывают 1 -2 капли аллергена, в концентрации, которая дала слабоположительную кожную пробу. При (+)тесте появляются слезотечение, гиперемия конъюнктивы, зуд век. Назальный тест. Для диагностики аллергического ринита. Техника теста. В один носовой вход вводят 1 -2 капли тест-контрольной жидкости. При отсутствиии изменений через 15 -20 минут закапывают 1 -2 капли аллергена в разведении 1: 100 (100 PNU). При высокой степени сенсибилизации – 1: 1000 (10 PNU). При (+) тесте появляются зуд в носу, чихание, ринорея.
Иммунодиагностика АЗ Четвертый этап – провокационные тесты Конъюнктивальный тест. Для диагностики аллергич. конъюнктивита и аллергенов, вызывающих его развитие. Техника теста. : в конъюнктивальный мешок (за нижнее веко) 1 -2 капли тест -контрольной жидкости. При отсутствиии изменений через 15 -20 минут закапывают 1 -2 капли аллергена, в концентрации, которая дала слабоположительную кожную пробу. При (+)тесте появляются слезотечение, гиперемия конъюнктивы, зуд век. Назальный тест. Для диагностики аллергического ринита. Техника теста. В один носовой вход вводят 1 -2 капли тест-контрольной жидкости. При отсутствиии изменений через 15 -20 минут закапывают 1 -2 капли аллергена в разведении 1: 100 (100 PNU). При высокой степени сенсибилизации – 1: 1000 (10 PNU). При (+) тесте появляются зуд в носу, чихание, ринорея.
 Иммунодиагностика АЗ Четвертый этап – провокационные тесты Подъязычный тест. Используется для диагностики пищевой и лекарственной аллергии; аллерген наносится на слизистую оболочку подъязычной области. При пищевой аллергии применяются продукты в разведении 1: 10, при лекарственной – 1/8 -1/4 разовой дозы растворенного вещества. (+)тест - в подъязычной области гиперемия, отек, зуд + учащение пульса, сыпь на коже, чихание, кашель. Элиминационный тест. Для диагностики пищевой аллергии. В качестве аллергенов используют натуральные продукты. За 2 -3 дня до проведения теста из рациона пациента исключают исследуемый продукт. Затем снова вводят этот продукт в рацион, оценивая общее состояние и состояние шокового органа; (+) проба - при появлении реакции со стороны шокового органа в течение часа. Лейкоцитопенический тест. Для диагностики пищевой и лекарственной аллергии. В условиях элиминационной диеты дважды в течение 1 ч определяют количество лейкоцитов в крови. Затем вводят аллерген, после чего через 30, 60 и 90 мин подсчитывают количество лейкоцитов. Если количество лейкоцитов снижается более чем 30%, тест считается положительным. При тестировани лекарств используют водорастворимые формы в концентрации 1 мкг/мл.
Иммунодиагностика АЗ Четвертый этап – провокационные тесты Подъязычный тест. Используется для диагностики пищевой и лекарственной аллергии; аллерген наносится на слизистую оболочку подъязычной области. При пищевой аллергии применяются продукты в разведении 1: 10, при лекарственной – 1/8 -1/4 разовой дозы растворенного вещества. (+)тест - в подъязычной области гиперемия, отек, зуд + учащение пульса, сыпь на коже, чихание, кашель. Элиминационный тест. Для диагностики пищевой аллергии. В качестве аллергенов используют натуральные продукты. За 2 -3 дня до проведения теста из рациона пациента исключают исследуемый продукт. Затем снова вводят этот продукт в рацион, оценивая общее состояние и состояние шокового органа; (+) проба - при появлении реакции со стороны шокового органа в течение часа. Лейкоцитопенический тест. Для диагностики пищевой и лекарственной аллергии. В условиях элиминационной диеты дважды в течение 1 ч определяют количество лейкоцитов в крови. Затем вводят аллерген, после чего через 30, 60 и 90 мин подсчитывают количество лейкоцитов. Если количество лейкоцитов снижается более чем 30%, тест считается положительным. При тестировани лекарств используют водорастворимые формы в концентрации 1 мкг/мл.
 Иммунодиагностика АЗ Четвертый этап – провокационные тесты Ингаляционный тест. Показаниями для его проведения: 1) выявление этиологически значимых аллергенов; 2) оценка эффективности медикаментозного лечения; 3) выявление неспецифических факторов, вызывающих бронхоспазм; 4) определение профессиональной годности пациента (латентн. бронхоспазм). Тест проводят с бытовыми, эпидермальными, пыльцевыми, бакт. аллергенами с 4 -5 -летнего возраста при отрицательном результате назального теста или же несовпадении данных анамнеза с результатами кожного тестирования. Ингаляционное тесторование возможно только в фазе ремиссии и в стационаре. Техника теста. Перед постановкой теста проводят спирографию – определяют ОФВ 1 (проба Тифно), которая должна быть не менее 70% от должной величины. Затем с помощью дозирующего струйного небулайзера пациент вдыхает тест-контрольный раствор, а через 15 -20 минут раствор аллергена, начиная с концентрации 1: 1024 (1: 512, 1: 256 и т. д. ). Через каждые 10 минут после очередной ингаляции трехкратно регистрируют ОФВ 1. После последней ингаляции ОФВ 1 измеряют каждые 10 минут в течение 1 часа, затем через 1, 5 и 2 часа, и, наконец, каждый час в течение 7 часов. Если ОФВ 1 снижаются на 20% и более, проба считается положительной.
Иммунодиагностика АЗ Четвертый этап – провокационные тесты Ингаляционный тест. Показаниями для его проведения: 1) выявление этиологически значимых аллергенов; 2) оценка эффективности медикаментозного лечения; 3) выявление неспецифических факторов, вызывающих бронхоспазм; 4) определение профессиональной годности пациента (латентн. бронхоспазм). Тест проводят с бытовыми, эпидермальными, пыльцевыми, бакт. аллергенами с 4 -5 -летнего возраста при отрицательном результате назального теста или же несовпадении данных анамнеза с результатами кожного тестирования. Ингаляционное тесторование возможно только в фазе ремиссии и в стационаре. Техника теста. Перед постановкой теста проводят спирографию – определяют ОФВ 1 (проба Тифно), которая должна быть не менее 70% от должной величины. Затем с помощью дозирующего струйного небулайзера пациент вдыхает тест-контрольный раствор, а через 15 -20 минут раствор аллергена, начиная с концентрации 1: 1024 (1: 512, 1: 256 и т. д. ). Через каждые 10 минут после очередной ингаляции трехкратно регистрируют ОФВ 1. После последней ингаляции ОФВ 1 измеряют каждые 10 минут в течение 1 часа, затем через 1, 5 и 2 часа, и, наконец, каждый час в течение 7 часов. Если ОФВ 1 снижаются на 20% и более, проба считается положительной.
 Иммунодиагностика АЗ Пятый этап – методы лабораторной диагностики Основные показания для лабораторной диагностики in vitro: - ранний детский возраст (2 -3 года); - высокая степень сенсибилизации; - поливалентная сенсибилизация; - непрерывно рецидивирующее течение заболевания без периодов ремиссии; - резко измененная реактивность кожи, уртикарный дермографизм; - для исключения ложноположительных и ложноотрицательных результатов при кожном тестировании. Преимущества методов лабораторной диагностики: - безопасность для пациента; - возможность проведения удаленного тестирования по сыворотке пациента; - возможность проведения исследования в раннем детском возрасте; - возможность проведения исследования в период обострения АЗ, без отмены антигистаминных препаратов; - возможность выявления поливалентной сенсибилизации сразу со всеми предполагаемыми аллергенами при ограничении сроков обследования.
Иммунодиагностика АЗ Пятый этап – методы лабораторной диагностики Основные показания для лабораторной диагностики in vitro: - ранний детский возраст (2 -3 года); - высокая степень сенсибилизации; - поливалентная сенсибилизация; - непрерывно рецидивирующее течение заболевания без периодов ремиссии; - резко измененная реактивность кожи, уртикарный дермографизм; - для исключения ложноположительных и ложноотрицательных результатов при кожном тестировании. Преимущества методов лабораторной диагностики: - безопасность для пациента; - возможность проведения удаленного тестирования по сыворотке пациента; - возможность проведения исследования в раннем детском возрасте; - возможность проведения исследования в период обострения АЗ, без отмены антигистаминных препаратов; - возможность выявления поливалентной сенсибилизации сразу со всеми предполагаемыми аллергенами при ограничении сроков обследования.
 Иммунодиагностика АЗ Пятый этап – методы лабораторной диагностики: 1. Иммуноферментный анализ (ИФА) - для определения специфических Ig. E. 2. Радиоаллергосорбентный тест (PACT) - для определения специфических Ig. E. 3. Базофильный тест Шелли. 4. Реакция торможения миграции лейкоцитов. 5. Реакция бластной трансформации лимфоцитов. Неспецифические методов диагностики аллергических состояний: 1. Концентрация гистамина и гистаминазы; 2. Гистаминопексический индекс сыворотки крови >30% – признак АЗ 3 Уровень антигистаминового фактора (АГФ) >1: 160 – признак АЗ (термостабильный тест гистаминпексической активности крови). 4. Уровень триптазы – специфического протеолитического фермента тканевых базофилов, который выделяется при их дегрануляции. В ряде случаев исследуют иммунный статус.
Иммунодиагностика АЗ Пятый этап – методы лабораторной диагностики: 1. Иммуноферментный анализ (ИФА) - для определения специфических Ig. E. 2. Радиоаллергосорбентный тест (PACT) - для определения специфических Ig. E. 3. Базофильный тест Шелли. 4. Реакция торможения миграции лейкоцитов. 5. Реакция бластной трансформации лимфоцитов. Неспецифические методов диагностики аллергических состояний: 1. Концентрация гистамина и гистаминазы; 2. Гистаминопексический индекс сыворотки крови >30% – признак АЗ 3 Уровень антигистаминового фактора (АГФ) >1: 160 – признак АЗ (термостабильный тест гистаминпексической активности крови). 4. Уровень триптазы – специфического протеолитического фермента тканевых базофилов, который выделяется при их дегрануляции. В ряде случаев исследуют иммунный статус.
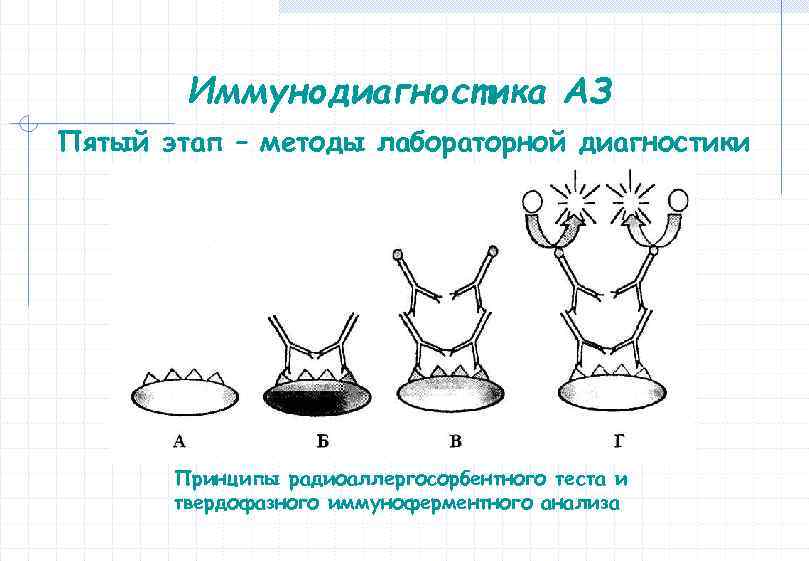 Иммунодиагностика АЗ Пятый этап – методы лабораторной диагностики Принципы радиоаллергосорбентного теста и твердофазного иммуноферментного анализа
Иммунодиагностика АЗ Пятый этап – методы лабораторной диагностики Принципы радиоаллергосорбентного теста и твердофазного иммуноферментного анализа
 Прогностическое значение уровня Ig. E Возраст Уровень Ig. E, МЕ/л Вероятность развития АЗ, % До 2 -х недель <0. 5 12 >0. 5 45 6 5 6 -15 20 16 -60 35 >60 ~100 60 8 61 -210 22 211 -450 36 >450 ~100 До 3 -х лет Дети и взрослые
Прогностическое значение уровня Ig. E Возраст Уровень Ig. E, МЕ/л Вероятность развития АЗ, % До 2 -х недель <0. 5 12 >0. 5 45 6 5 6 -15 20 16 -60 35 >60 ~100 60 8 61 -210 22 211 -450 36 >450 ~100 До 3 -х лет Дети и взрослые
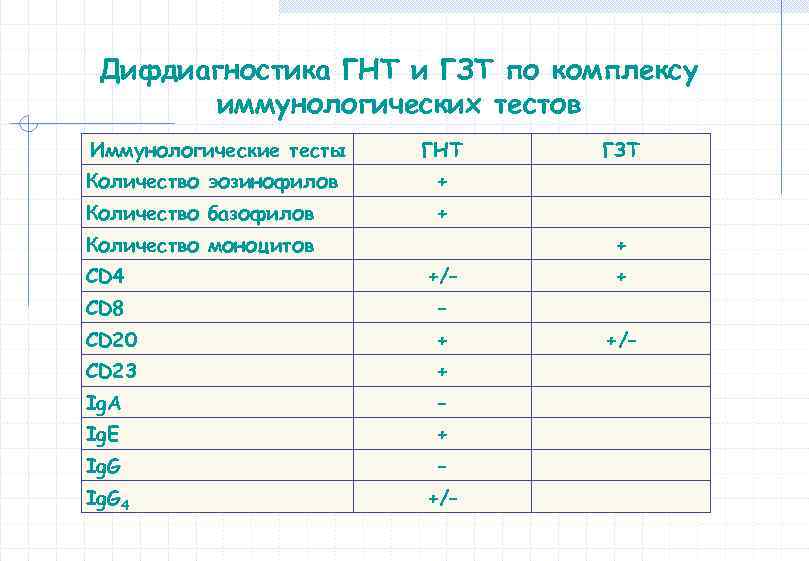 Дифдиагностика ГНТ и ГЗТ по комплексу иммунологических тестов Иммунологические тесты ГНТ Количество эозинофилов + Количество базофилов + Количество моноцитов ГЗТ + CD 4 +/– CD 8 – CD 20 + CD 23 + Ig. A – Ig. E + Ig. G – Ig. G 4 +/– + +/–
Дифдиагностика ГНТ и ГЗТ по комплексу иммунологических тестов Иммунологические тесты ГНТ Количество эозинофилов + Количество базофилов + Количество моноцитов ГЗТ + CD 4 +/– CD 8 – CD 20 + CD 23 + Ig. A – Ig. E + Ig. G – Ig. G 4 +/– + +/–
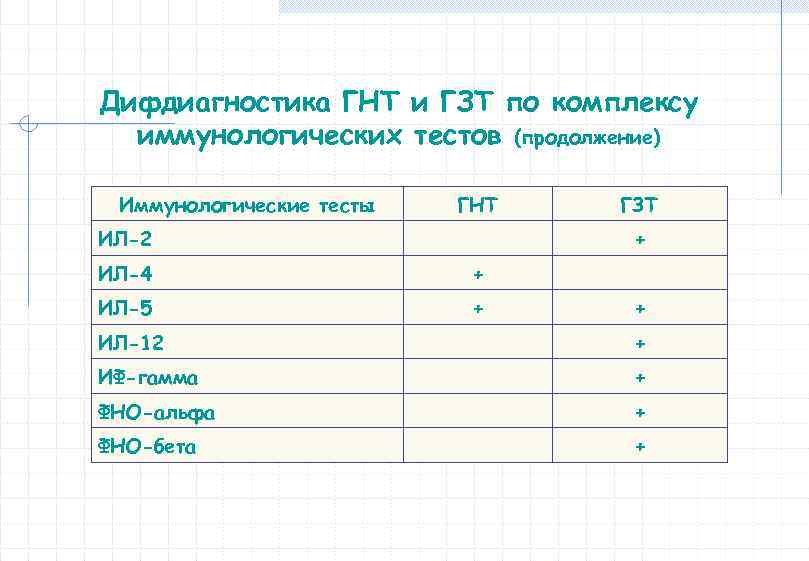 Дифдиагностика ГНТ и ГЗТ по комплексу иммунологических тестов (продолжение) Иммунологические тесты ГНТ ИЛ-2 ГЗТ + ИЛ-4 + ИЛ-5 + + ИЛ-12 + ИФ-гамма + ФНО-альфа + ФНО-бета +
Дифдиагностика ГНТ и ГЗТ по комплексу иммунологических тестов (продолжение) Иммунологические тесты ГНТ ИЛ-2 ГЗТ + ИЛ-4 + ИЛ-5 + + ИЛ-12 + ИФ-гамма + ФНО-альфа + ФНО-бета +
 ИММУНОДИАГНОСТИКА ОПУХОЛЕЙ Антиген-маркер Онкопатология Простатический специфический (PSA) Рак предстательной железы СA-125, СА 15 -3: опухольассоц. гликопротеины Маркеры рака яичников и молочной железы Белок Р-53 Рак мочевого пузыря SCCA - антиген плоскоклеточ. карциномы Плоскоклеточный рак легкого, пищевода, прямой кишки, шейки матки Альфа-фетопротеин Первичный рак печени, герминативные опухоли яичка Раковоэмбриональный антиген; СА 19 -9 и СА 242 Рак толстой кишки; поджелудочной железы
ИММУНОДИАГНОСТИКА ОПУХОЛЕЙ Антиген-маркер Онкопатология Простатический специфический (PSA) Рак предстательной железы СA-125, СА 15 -3: опухольассоц. гликопротеины Маркеры рака яичников и молочной железы Белок Р-53 Рак мочевого пузыря SCCA - антиген плоскоклеточ. карциномы Плоскоклеточный рак легкого, пищевода, прямой кишки, шейки матки Альфа-фетопротеин Первичный рак печени, герминативные опухоли яичка Раковоэмбриональный антиген; СА 19 -9 и СА 242 Рак толстой кишки; поджелудочной железы
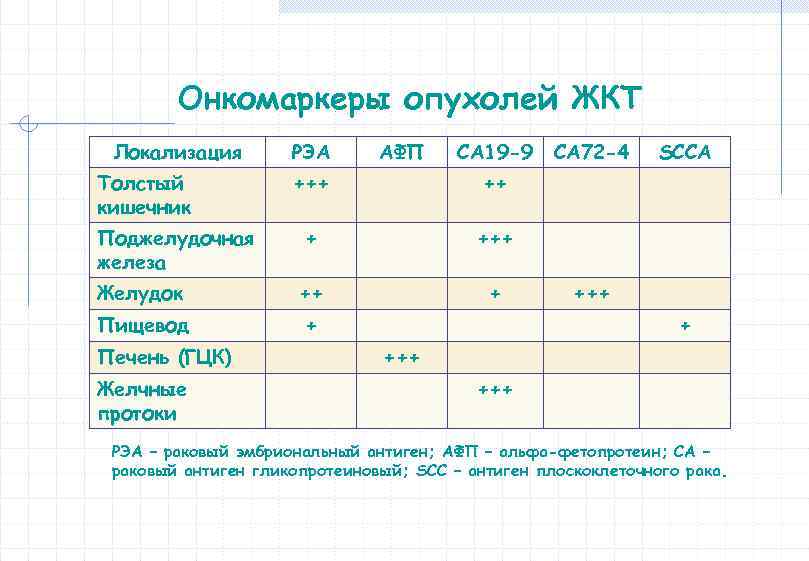 Онкомаркеры опухолей ЖКТ Локализация Толстый кишечник РЭА АФП СА 19 -9 +++ Желудок ++ + Пищевод + SCCA ++ + СА 72 -4 Поджелудочная железа Печень (ГЦК) Желчные протоки +++ +++ РЭА – раковый эмбриональный антиген; АФП – альфа-фетопротеин; СА – раковый антиген гликопротеиновый; SCC – антиген плоскоклеточного рака.
Онкомаркеры опухолей ЖКТ Локализация Толстый кишечник РЭА АФП СА 19 -9 +++ Желудок ++ + Пищевод + SCCA ++ + СА 72 -4 Поджелудочная железа Печень (ГЦК) Желчные протоки +++ +++ РЭА – раковый эмбриональный антиген; АФП – альфа-фетопротеин; СА – раковый антиген гликопротеиновый; SCC – антиген плоскоклеточного рака.
 Онкомаркеры опухолей репродуктивных органов Локализация РЭА СА 19 -9 Яичники Молочная железа Шейка матки СА 72 -4 ++ ++ СА 125 CA 15 -3 SCCA ХГ +++ + +++ Хорионкарцинома +++ Семинома +++ РЭА – раковый эмбриональный антиген; СА – раковый антиген гликопротеиновый; SCCA – антиген плоскоклеточного рака; ХГ – хорионический гонадотропин.
Онкомаркеры опухолей репродуктивных органов Локализация РЭА СА 19 -9 Яичники Молочная железа Шейка матки СА 72 -4 ++ ++ СА 125 CA 15 -3 SCCA ХГ +++ + +++ Хорионкарцинома +++ Семинома +++ РЭА – раковый эмбриональный антиген; СА – раковый антиген гликопротеиновый; SCCA – антиген плоскоклеточного рака; ХГ – хорионический гонадотропин.
 Онкомаркеры опухолей легких и носоглотки Локализация РЭА Легкие (SCLC) +++ ++ + Легкие (NSCLC) Носоглотка АФП СА 19 -9 SCLC – мелкоклеточная карцинома; NSCLC - ytмелкоклеточная карцинома. СА 72 -4 +++
Онкомаркеры опухолей легких и носоглотки Локализация РЭА Легкие (SCLC) +++ ++ + Легкие (NSCLC) Носоглотка АФП СА 19 -9 SCLC – мелкоклеточная карцинома; NSCLC - ytмелкоклеточная карцинома. СА 72 -4 +++
 Спасибо за внимание!
Спасибо за внимание!


