ИММУНИТЕТ В ЗАЩИТЕ И ПОВРЕЖДЕНИИ ОРГАНИЗМА лекция 7.pptx
- Количество слайдов: 91
 ИММУНИТЕТ В ЗАЩИТЕ И ПОВРЕЖДЕНИИ ОРГАНИЗМА Лекция 6 Лечебный факультет 3 курс Доцент Чудилова Г. А.
ИММУНИТЕТ В ЗАЩИТЕ И ПОВРЕЖДЕНИИ ОРГАНИЗМА Лекция 6 Лечебный факультет 3 курс Доцент Чудилова Г. А.
 Часть1 Противоинфекционный иммунитет
Часть1 Противоинфекционный иммунитет
 ПРОТИВОИНФЕКЦИОННЫИ ИММУНИТЕТ – первая область приложения иммунологических принципов Особенности иммунного ответа определяются: 1. путями поступления и распространения инфекционных агентов 2. локализацией инфекционных агентов вне- или внутри клеток 3. особенностями патогенов микроорганизмов 4. модификацией активности иммунной системы компонентами патогенов.
ПРОТИВОИНФЕКЦИОННЫИ ИММУНИТЕТ – первая область приложения иммунологических принципов Особенности иммунного ответа определяются: 1. путями поступления и распространения инфекционных агентов 2. локализацией инфекционных агентов вне- или внутри клеток 3. особенностями патогенов микроорганизмов 4. модификацией активности иммунной системы компонентами патогенов.
 ФОРМИРОВАНИЕ ПРОТИВОИНФЕКЦИОННОГО ИММУНИТЕТА : По направленности выделяют: гуморальный • антитоксический, • антибактериальный, • противовирусный, • антигрибковый, • противопаразитарный ПО МЕХАНИЗМУ клеточный смешанный
ФОРМИРОВАНИЕ ПРОТИВОИНФЕКЦИОННОГО ИММУНИТЕТА : По направленности выделяют: гуморальный • антитоксический, • антибактериальный, • противовирусный, • антигрибковый, • противопаразитарный ПО МЕХАНИЗМУ клеточный смешанный
 ПУТИ ПОСТУПЛЕНИЯ И РАСПРОСТРАНЕНИЯ ИНФЕКЦИОННЫХ АГЕНТОВ определяют: • первичную локализацию иммунного процесса • преобладающие механизмы иммунного ответа Первая линия обороны-иммунная система слизистых ( дыхательной, пищеварительной и мочеполовой систем). Проникновение патогена в субэпителиальное пространство возможно: • при адгезии патогена на клетках эпителия. • через поврежденные барьеры, дефекты эпителия. «первичный очаг» инфекции- место проникновения.
ПУТИ ПОСТУПЛЕНИЯ И РАСПРОСТРАНЕНИЯ ИНФЕКЦИОННЫХ АГЕНТОВ определяют: • первичную локализацию иммунного процесса • преобладающие механизмы иммунного ответа Первая линия обороны-иммунная система слизистых ( дыхательной, пищеварительной и мочеполовой систем). Проникновение патогена в субэпителиальное пространство возможно: • при адгезии патогена на клетках эпителия. • через поврежденные барьеры, дефекты эпителия. «первичный очаг» инфекции- место проникновения.
 КЛЮЧЕВОЙ ФАКТОР ОПРЕДЕЛЕНИЯ ТИПА ИММУННОГО ОТВЕТА Локализация внеклеточная На слизистой Внутри организма патогенов внутриклеточная В ядре, цитозоле В гранулах ü Если инфекционный агент обладает тропностью к конкретным типам клеток (харатерно для внутриклеточных агентов) – все дальнейшие процессы ограничиваются органами, в которые он поступил. ü Если агент внеклеточный и не обладает тропностью – он имеет склонность к распространению.
КЛЮЧЕВОЙ ФАКТОР ОПРЕДЕЛЕНИЯ ТИПА ИММУННОГО ОТВЕТА Локализация внеклеточная На слизистой Внутри организма патогенов внутриклеточная В ядре, цитозоле В гранулах ü Если инфекционный агент обладает тропностью к конкретным типам клеток (харатерно для внутриклеточных агентов) – все дальнейшие процессы ограничиваются органами, в которые он поступил. ü Если агент внеклеточный и не обладает тропностью – он имеет склонность к распространению.
 Локализация и эффективные пути иммунной защиты
Локализация и эффективные пути иммунной защиты
 Локализация и эффективные пути иммунной защиты
Локализация и эффективные пути иммунной защиты
 ДВЕ ТРИАДЫ ОБЪЕДИНЯЮЩИЕ ВРОЖДЕННЫЙ И ПРИОБРЕТЕННЫЙ ИММУНИТЕТ Врожденный НГ КОМПЛИМЕНТ МФ ЦИТОКИНЫ Приобретенный В-Лф АНТИТЕЛА Т-ЛФ ГУМАРАЛЬНЫЙ ИММУНИТЕТ КЛЕТОЧНЫЙ ИММУНИТЕТ ВНЕКЛЕТОЧНЫЕ ОРГАНИЗМЫ ВНУТРИКЛЕТОЧНЫЕ ОРГАНИЗМЫ
ДВЕ ТРИАДЫ ОБЪЕДИНЯЮЩИЕ ВРОЖДЕННЫЙ И ПРИОБРЕТЕННЫЙ ИММУНИТЕТ Врожденный НГ КОМПЛИМЕНТ МФ ЦИТОКИНЫ Приобретенный В-Лф АНТИТЕЛА Т-ЛФ ГУМАРАЛЬНЫЙ ИММУНИТЕТ КЛЕТОЧНЫЙ ИММУНИТЕТ ВНЕКЛЕТОЧНЫЕ ОРГАНИЗМЫ ВНУТРИКЛЕТОЧНЫЕ ОРГАНИЗМЫ
 ВРОЖДЕННЫЙ ИММУНИТЕТ ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ Фагоциты (НГ, МФ), комплемент, БОВ , местная воспалительная реакция, в меньшей степени NK-клетки. Фагоциты в начале этапа их эффективность невелика: • число клеток в месте внедрения недостаточно, они не активированы, их возможности в отношении распознавания и разрушения микробов ограничены, • при наличии в организме естественных АТ к м/о, эффективность фагоцитоза значительно повышается. Комплемент. Активируется по альтернативному пути: • на поверхности микробных клеток отсутствуют DAF , пропердин стабилизирует образующиеся комплексы СЗb—Вb. • Повышение количества фиксированных на поверхности микробной клетки фрагментов СЗb способствует распознаванию их фагоцитами.
ВРОЖДЕННЫЙ ИММУНИТЕТ ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ Фагоциты (НГ, МФ), комплемент, БОВ , местная воспалительная реакция, в меньшей степени NK-клетки. Фагоциты в начале этапа их эффективность невелика: • число клеток в месте внедрения недостаточно, они не активированы, их возможности в отношении распознавания и разрушения микробов ограничены, • при наличии в организме естественных АТ к м/о, эффективность фагоцитоза значительно повышается. Комплемент. Активируется по альтернативному пути: • на поверхности микробных клеток отсутствуют DAF , пропердин стабилизирует образующиеся комплексы СЗb—Вb. • Повышение количества фиксированных на поверхности микробной клетки фрагментов СЗb способствует распознаванию их фагоцитами.
 Индукция воспалительного ответа. дегрануляция тучных клеток, выделение хемотаксических , провоспалительных факторов активация НГ, МФ факторами инфекционных агентов, активация эндотелиальных клеток продуктами МФ, повышение проницаемости сосудов LTB 4 и гистамином, экспрессия молекул адгезии и синтез цитокинов, , миграция в очаг поражения большого числа - НГ, МОН, NK, а затем и ЛФ активация мигрировавших клеток и выделение ИФН -1 и ИЛ-6, ФНО и хемокинов усиление синтеза гепатоцитами БОФ(СРБ, амилоида, МБЛ, др. ), активация комплемента по классическому и лектиновому пути
Индукция воспалительного ответа. дегрануляция тучных клеток, выделение хемотаксических , провоспалительных факторов активация НГ, МФ факторами инфекционных агентов, активация эндотелиальных клеток продуктами МФ, повышение проницаемости сосудов LTB 4 и гистамином, экспрессия молекул адгезии и синтез цитокинов, , миграция в очаг поражения большого числа - НГ, МОН, NK, а затем и ЛФ активация мигрировавших клеток и выделение ИФН -1 и ИЛ-6, ФНО и хемокинов усиление синтеза гепатоцитами БОФ(СРБ, амилоида, МБЛ, др. ), активация комплемента по классическому и лектиновому пути
 РАННИЙ ОТВЕТ ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ. осуществляются в первые 4 суток, локально. Участники: Ig, вырабатываемые B 1 -лф(CD 5+), тимуснезависимые В-л и +Тл. • на общие РАМР разных бактерий вырабатываются низкоафинные АТ- Ig классов A, M, G 2 ( В-л, без помощи Т-л). • Тимуснезависимый ответ В-л осуществляется в региональных ЛУ и групповых лимфатических фолликулах. из-за неучастия Т-клеток: • отсутствует переключение изотипов • низкий аффинитет АТ ограничивает их защитную активность • отсутствует формирование иммунологической памяти. • Ig. A блокирует прикрепление бактерий к эпителиальным клеткам, но не способны • активировать комплемент. +-Т-клетки в слизистых распознают ограниченный круг АГ (стрессорные белки микобактерий , пораженных клеток хозяина), путем связывания рецептором TCR без участия АПК. Механизм действия +-клеток состоит в цитолизе инфицированных клеток
РАННИЙ ОТВЕТ ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ. осуществляются в первые 4 суток, локально. Участники: Ig, вырабатываемые B 1 -лф(CD 5+), тимуснезависимые В-л и +Тл. • на общие РАМР разных бактерий вырабатываются низкоафинные АТ- Ig классов A, M, G 2 ( В-л, без помощи Т-л). • Тимуснезависимый ответ В-л осуществляется в региональных ЛУ и групповых лимфатических фолликулах. из-за неучастия Т-клеток: • отсутствует переключение изотипов • низкий аффинитет АТ ограничивает их защитную активность • отсутствует формирование иммунологической памяти. • Ig. A блокирует прикрепление бактерий к эпителиальным клеткам, но не способны • активировать комплемент. +-Т-клетки в слизистых распознают ограниченный круг АГ (стрессорные белки микобактерий , пораженных клеток хозяина), путем связывания рецептором TCR без участия АПК. Механизм действия +-клеток состоит в цитолизе инфицированных клеток
 ФОРМИРОВАНИЕ ПОЛНОЦЕННОГО АДАПТИВНОГО ИММУННОГО ОТВЕТА ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ. Первый этап: Гуморальный иммунный ответ (не менее 4 дней). Перемещение клеток между первичным инфекционным очагом и региональным лимфоидным органом. • В слизистых оболочках АПК – ДК, В-л, ( не классические ТК) поэтому выбор ИО «решается» в пользу гуморального Th 2 зaвисимого. • образуются Ig. G 1 и Ig. G 3 -АТв региональных ЛУ и особенно в селезенке, опсонизируя клетки-мишени Ig вызывают активацию NK-клеток и МФ, комплемента, нейтрализацию экзотоксинов. Направленность действия АТ: • блокируют прикрепление бактерий- связывая компоненты фимбрий и капсул, липотейхоевые кислоты • инициируют комплемент зависимые реакции. АТ против липопротеинов капсул грам(-) бактерий и приводят к нарушению их целостности. • подавляют размножение- блокируют рецепторы для поглощения питательных веществ. • восстанавливают фагоцитоз связывая бактериальные иммунорепелленты. • препятствуют повреждению тканей. АТ против токсинов и гиалуронидазы
ФОРМИРОВАНИЕ ПОЛНОЦЕННОГО АДАПТИВНОГО ИММУННОГО ОТВЕТА ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ. Первый этап: Гуморальный иммунный ответ (не менее 4 дней). Перемещение клеток между первичным инфекционным очагом и региональным лимфоидным органом. • В слизистых оболочках АПК – ДК, В-л, ( не классические ТК) поэтому выбор ИО «решается» в пользу гуморального Th 2 зaвисимого. • образуются Ig. G 1 и Ig. G 3 -АТв региональных ЛУ и особенно в селезенке, опсонизируя клетки-мишени Ig вызывают активацию NK-клеток и МФ, комплемента, нейтрализацию экзотоксинов. Направленность действия АТ: • блокируют прикрепление бактерий- связывая компоненты фимбрий и капсул, липотейхоевые кислоты • инициируют комплемент зависимые реакции. АТ против липопротеинов капсул грам(-) бактерий и приводят к нарушению их целостности. • подавляют размножение- блокируют рецепторы для поглощения питательных веществ. • восстанавливают фагоцитоз связывая бактериальные иммунорепелленты. • препятствуют повреждению тканей. АТ против токсинов и гиалуронидазы
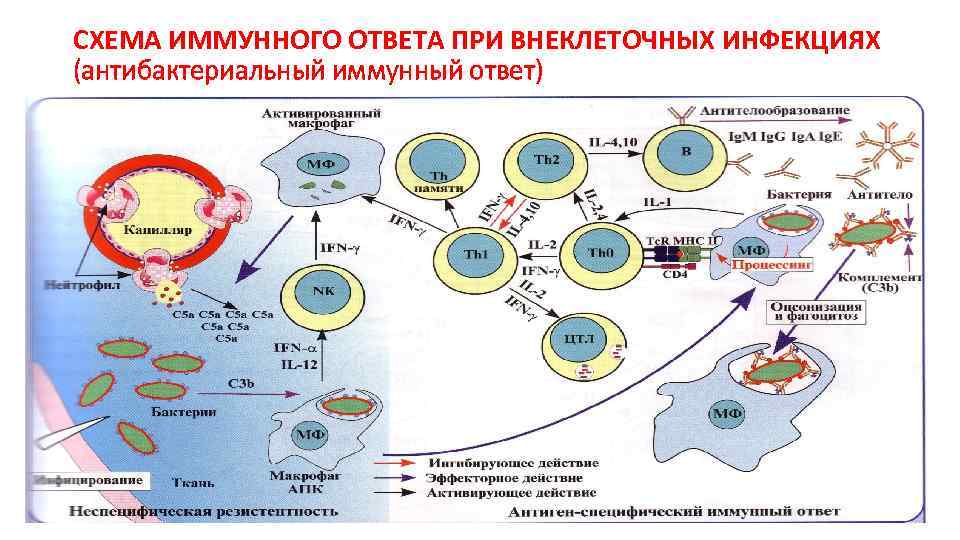 СХЕМА ИММУННОГО ОТВЕТА ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ (антибактериальный иммунный ответ)
СХЕМА ИММУННОГО ОТВЕТА ПРИ ВНЕКЛЕТОЧНЫХ ИНФЕКЦИЯХ (антибактериальный иммунный ответ)
 Второй этап: Th 1 -зависимый клеточный ответ. При внеклеточной инфекции – макрофагальный. • на 8 -9 сутки в процесс вовлекаются TCR-Т-лф при контакте с АПК в региональных ЛУ. • Th 1 - выделяют ИФН- , который, активируя МФ, в очаге поражения, способствует уничтожению фагоцитированных и цитолизу инфицированных клеток. • патоген первоначально перемещается лимфогенным путем. Регионарный ЛУ- место формирования первичного (регионального) ИО и барьер на пути распространения инфекции. Преодоление этого барьера приводит: • к гематогенному распространению инфекции, септицемии и генерализации распространения микроорганизма, • формированию вторичных очагов в тканях, • расселению активированных иммунных клеток по организму, системной активации лимфоидной ткани, вовлечению в ИО селезенки и других лимфоидных образований; • иногда к ареактивности вследствие интоксикации и избытка АГ.
Второй этап: Th 1 -зависимый клеточный ответ. При внеклеточной инфекции – макрофагальный. • на 8 -9 сутки в процесс вовлекаются TCR-Т-лф при контакте с АПК в региональных ЛУ. • Th 1 - выделяют ИФН- , который, активируя МФ, в очаге поражения, способствует уничтожению фагоцитированных и цитолизу инфицированных клеток. • патоген первоначально перемещается лимфогенным путем. Регионарный ЛУ- место формирования первичного (регионального) ИО и барьер на пути распространения инфекции. Преодоление этого барьера приводит: • к гематогенному распространению инфекции, септицемии и генерализации распространения микроорганизма, • формированию вторичных очагов в тканях, • расселению активированных иммунных клеток по организму, системной активации лимфоидной ткани, вовлечению в ИО селезенки и других лимфоидных образований; • иногда к ареактивности вследствие интоксикации и избытка АГ.
 ОСОБЕННОСТИ ПАТОГЕНОВ МИКРООРГАНИЗМОВ. Патогенные свойства м/о во многом зависят от типа оболочки. бактерии можно поделить на: • Грамположительные • Грамотрицательные • Микобактерии • Спирохеты • В клеточной стенке бактерий присутствует пептидогликановый слой • у грам(-) бактерий он дополнительно покрыт внешним слоем, содержащим липополисахариды. Поверхностные молекулы патогенов – выступают в роли «образов патогенности» - РАМР и распознаются ТLR рецепторами
ОСОБЕННОСТИ ПАТОГЕНОВ МИКРООРГАНИЗМОВ. Патогенные свойства м/о во многом зависят от типа оболочки. бактерии можно поделить на: • Грамположительные • Грамотрицательные • Микобактерии • Спирохеты • В клеточной стенке бактерий присутствует пептидогликановый слой • у грам(-) бактерий он дополнительно покрыт внешним слоем, содержащим липополисахариды. Поверхностные молекулы патогенов – выступают в роли «образов патогенности» - РАМР и распознаются ТLR рецепторами
 ЭНДОТОКСИНЫ ЛИПОПОЛИСАХАРИДНОЙ ПРИРОДЫ ГРАМ(-): • активируют комплемент, к которому у грам(-) бактерий нет резистентности. • вызывают образование фибрина, что нарушает подвижность бактерий. • распознают CD 14, экспрессируемые НГ, ДК, МФ и В-л. При этом увеличивается: • эффективность презентации АГ, активируется кооперация Т- и В-л. • продукция провоспалительных – ИЛ-1, ФНО- , ИЛ-6, хемокинов • В малых дозах липопротеин работает как ко-стимулятор - адъювант и полезен для раннего ответа Высокая его концентрация может привести к поликлональной стимуляции. Иммунный ответ при этом: • «распыляется» на синтез АТ разнообразной специфичности (поликлональная стимуляция конкурирует с клоноспецифическим ответом), • чреват опасностью развития аутоиммунного процесса. • поликлональная стимуляция – важный фактор антимикробной защиты, поскольку проявляется в первые 4 суток (до того, как сформируется полноценный адаптивный ответ).
ЭНДОТОКСИНЫ ЛИПОПОЛИСАХАРИДНОЙ ПРИРОДЫ ГРАМ(-): • активируют комплемент, к которому у грам(-) бактерий нет резистентности. • вызывают образование фибрина, что нарушает подвижность бактерий. • распознают CD 14, экспрессируемые НГ, ДК, МФ и В-л. При этом увеличивается: • эффективность презентации АГ, активируется кооперация Т- и В-л. • продукция провоспалительных – ИЛ-1, ФНО- , ИЛ-6, хемокинов • В малых дозах липопротеин работает как ко-стимулятор - адъювант и полезен для раннего ответа Высокая его концентрация может привести к поликлональной стимуляции. Иммунный ответ при этом: • «распыляется» на синтез АТ разнообразной специфичности (поликлональная стимуляция конкурирует с клоноспецифическим ответом), • чреват опасностью развития аутоиммунного процесса. • поликлональная стимуляция – важный фактор антимикробной защиты, поскольку проявляется в первые 4 суток (до того, как сформируется полноценный адаптивный ответ).
 ПЕПТИДОГЛИКАНЫ БАКТЕРИАЛЬНОЙ СТЕНКИ - МУРАМИЛДИПЕПТИДЫ (ГРАМ +). • Активно влияют на МФ: индуцируют выработку провоспалительных ИЛ и повышают их бактерицидную активность. Активированные МФ стимулируют иммунные реакции, реализуемые Т-, В- и NK-клетками, возможно прямое действие на Т-л. • Пептидогликаны слабо активируют комплемент. • Мурамилдипептиды лишены токсического компонента, препараты на их основе используют в клинической практике в качестве имунномодуляторов (Ликопид, гликопин). • Полисахариды с повторяющимися эпитопами- являются тимуснезависимыми АГ( например, оболочки пневмококков). Однако некоторые бактериальные полисахариды способны индуцировать анергию В-л. • Гликолипиды оболочки микобактерий обладают адьювантным эффектом, стимулируют фагоцитоз.
ПЕПТИДОГЛИКАНЫ БАКТЕРИАЛЬНОЙ СТЕНКИ - МУРАМИЛДИПЕПТИДЫ (ГРАМ +). • Активно влияют на МФ: индуцируют выработку провоспалительных ИЛ и повышают их бактерицидную активность. Активированные МФ стимулируют иммунные реакции, реализуемые Т-, В- и NK-клетками, возможно прямое действие на Т-л. • Пептидогликаны слабо активируют комплемент. • Мурамилдипептиды лишены токсического компонента, препараты на их основе используют в клинической практике в качестве имунномодуляторов (Ликопид, гликопин). • Полисахариды с повторяющимися эпитопами- являются тимуснезависимыми АГ( например, оболочки пневмококков). Однако некоторые бактериальные полисахариды способны индуцировать анергию В-л. • Гликолипиды оболочки микобактерий обладают адьювантным эффектом, стимулируют фагоцитоз.
 ПУТИ ЗАЩИТЫ МИКРООРГАНИЗМОВ ОТ ИММУННОГО ОТВЕТА 1. Вариабельность. • За счет мутаций внутри вида возникают различные серологические варианты (типы и субтипы). При инфицировании формируется иммунитет только к линии возбудителя, но не ко всем его разновидностям. Характерна для стрептококка, м/о кишечной группы. • Если специфичность АГ изменяется в инфицированном организме – происходит обострение заболевания после временного ослабления симптоматики. 2. Способность избегать разрушающего действия комплемента • • • Особенности капсулы грам(+) бактерии. С 3 b связывается в отдалении от чувствительной к комплементу оболочки. E. Coli, Salmonella, Pseudomonas способны «сбрасывать» комплекс С 5 b-С 9, Конфигурация наружной поверхности препятствует контакту фагоцита с С 3 b. Бактерии выделяют «белки-ловушки» , связывающие комплемент.
ПУТИ ЗАЩИТЫ МИКРООРГАНИЗМОВ ОТ ИММУННОГО ОТВЕТА 1. Вариабельность. • За счет мутаций внутри вида возникают различные серологические варианты (типы и субтипы). При инфицировании формируется иммунитет только к линии возбудителя, но не ко всем его разновидностям. Характерна для стрептококка, м/о кишечной группы. • Если специфичность АГ изменяется в инфицированном организме – происходит обострение заболевания после временного ослабления симптоматики. 2. Способность избегать разрушающего действия комплемента • • • Особенности капсулы грам(+) бактерии. С 3 b связывается в отдалении от чувствительной к комплементу оболочки. E. Coli, Salmonella, Pseudomonas способны «сбрасывать» комплекс С 5 b-С 9, Конфигурация наружной поверхности препятствует контакту фагоцита с С 3 b. Бактерии выделяют «белки-ловушки» , связывающие комплемент.
 3. Компоненты микроорганизмов влияют на фагоцитоз. • подавляют хемотаксис (репелленты) • препятствуют связыванию с фагоцитом ( гиалуроновая кислота грам(+), белки шипов нейссерий, фимбрий стрептококков) • препятствуют слиянию фагосом с лизосомами, могут размножаться внутриклеточно, блокируют способность фагоцита активироваться ИФН (Микобактерии) • способны инактивировать свободные радикалы (Мycobacterium leprae). 4. Белки бактерий могут связывать иммуноглобулины. • Белок-А клеточной стенки Staphylococcus aureus связываясь с Fc-фрагментом к Ig. G, препятствует взаимодействию Ig. G с эффекторными клетками. 5. Экзотоксины (суперантигены ) вызвают поликлональную гиперактивацию Т-л, а затем их массовую гибель. СРЕДИ ФАКТОРОВ, ПОЗВОЛЯЮЩИХ М/О ИЗБЕЖАТЬ ЗАЩИТНЫХ МЕХАНИЗМОВ, ВЕЩЕСТВА, ИЗМЕНЯЮЩИЕ НАПРАВЛЕНИЕ ИО, И СОВСЕМ НЕМНОГО ЧИСТЫХ ИММУНОСУПРЕССАНТОВ.
3. Компоненты микроорганизмов влияют на фагоцитоз. • подавляют хемотаксис (репелленты) • препятствуют связыванию с фагоцитом ( гиалуроновая кислота грам(+), белки шипов нейссерий, фимбрий стрептококков) • препятствуют слиянию фагосом с лизосомами, могут размножаться внутриклеточно, блокируют способность фагоцита активироваться ИФН (Микобактерии) • способны инактивировать свободные радикалы (Мycobacterium leprae). 4. Белки бактерий могут связывать иммуноглобулины. • Белок-А клеточной стенки Staphylococcus aureus связываясь с Fc-фрагментом к Ig. G, препятствует взаимодействию Ig. G с эффекторными клетками. 5. Экзотоксины (суперантигены ) вызвают поликлональную гиперактивацию Т-л, а затем их массовую гибель. СРЕДИ ФАКТОРОВ, ПОЗВОЛЯЮЩИХ М/О ИЗБЕЖАТЬ ЗАЩИТНЫХ МЕХАНИЗМОВ, ВЕЩЕСТВА, ИЗМЕНЯЮЩИЕ НАПРАВЛЕНИЕ ИО, И СОВСЕМ НЕМНОГО ЧИСТЫХ ИММУНОСУПРЕССАНТОВ.
 ИММУННЫЙ ОТВЕТ ПРИ ВНУТРИКЛЕТОЧНОЙ ИНФЕКЦИИ Вирусы – облигатные внутриклеточные паразиты, использующие для воспроизводства ресурсы клетки хозяина. Вирусы прикрепляются к клеткам, связываясь со специфическими рецепторами, что определяет тропизм вируса к определенным тканям. Пути проникновения вирусов в клетки. Вирус Рецептор Клетка-мишень ВИЧ Вирус Эпштейна-Барр CD 4 CR 2 (рецептор для комплемента) Т-хелпер, МФ В-клетки Вирус гриппа А-типа Гликофорин А Многие типы клеток Риновирус ICAM-1 Многие типы клеток Вирус полиомиелита Рецептор вируса полиомиелита? Нейроны
ИММУННЫЙ ОТВЕТ ПРИ ВНУТРИКЛЕТОЧНОЙ ИНФЕКЦИИ Вирусы – облигатные внутриклеточные паразиты, использующие для воспроизводства ресурсы клетки хозяина. Вирусы прикрепляются к клеткам, связываясь со специфическими рецепторами, что определяет тропизм вируса к определенным тканям. Пути проникновения вирусов в клетки. Вирус Рецептор Клетка-мишень ВИЧ Вирус Эпштейна-Барр CD 4 CR 2 (рецептор для комплемента) Т-хелпер, МФ В-клетки Вирус гриппа А-типа Гликофорин А Многие типы клеток Риновирус ICAM-1 Многие типы клеток Вирус полиомиелита Рецептор вируса полиомиелита? Нейроны
 ВРОЖДЕННЫЙ ИММУНИТЕТ ПРИ ВНУТРИКЛЕТОЧНЫХ ИНФЕКЦИЯХ Первые часы после внедрения (внеклеточная фаза) защиту обеспечивают фагоциты и NK-клетки. • Их мало , эффективность невелика, повышается при наличии в организме естественных АТ к вирусам. • Некоторые вирусы могут активировать комплемент, но он не играет роли в противовирусной защите. Клетки, инфицированные вирусом, синтезируют ИФН и ИФН Интерфероны делают соседние клетки устойчивыми к вирусу: • активируя протеинкиназу, которая блокирует синтез вирусного белка, • активируя эндонуклеазу, которая способна разрушить вирусную РНК. Через 2 -е суток появляются активные NK-клетки. При герпесвирусной (в частности цитамегаловирусной) инфекции это главный эффекторный механизм, так указанные вирусы подавляют экспрессию MHC-1.
ВРОЖДЕННЫЙ ИММУНИТЕТ ПРИ ВНУТРИКЛЕТОЧНЫХ ИНФЕКЦИЯХ Первые часы после внедрения (внеклеточная фаза) защиту обеспечивают фагоциты и NK-клетки. • Их мало , эффективность невелика, повышается при наличии в организме естественных АТ к вирусам. • Некоторые вирусы могут активировать комплемент, но он не играет роли в противовирусной защите. Клетки, инфицированные вирусом, синтезируют ИФН и ИФН Интерфероны делают соседние клетки устойчивыми к вирусу: • активируя протеинкиназу, которая блокирует синтез вирусного белка, • активируя эндонуклеазу, которая способна разрушить вирусную РНК. Через 2 -е суток появляются активные NK-клетки. При герпесвирусной (в частности цитамегаловирусной) инфекции это главный эффекторный механизм, так указанные вирусы подавляют экспрессию MHC-1.
 Индукция воспалительного ответа. • На 2 -4 сутки, запускается воспалительный ответ. При этом происходит: • активация эндотелиальных клеток продуктами МФ, • повышение проницаемости сосудов, • экспрессия молекул адгезии и синтез цитокинов, • миграция в очаг поражения большого числа — НГ, МОН, а затем и ЛФ, • активация мигрировавших клеток и выделение ИЛ-1 и ИЛ-6, ФНОα, хемокинов. • усиление синтеза гепатоцитами БОФ(С-реактивного белка, сывороточного амилоида, маннозосвязывающего белка), • выработка инфицированными клетками ИФН и => активация NK-клеток.
Индукция воспалительного ответа. • На 2 -4 сутки, запускается воспалительный ответ. При этом происходит: • активация эндотелиальных клеток продуктами МФ, • повышение проницаемости сосудов, • экспрессия молекул адгезии и синтез цитокинов, • миграция в очаг поражения большого числа — НГ, МОН, а затем и ЛФ, • активация мигрировавших клеток и выделение ИЛ-1 и ИЛ-6, ФНОα, хемокинов. • усиление синтеза гепатоцитами БОФ(С-реактивного белка, сывороточного амилоида, маннозосвязывающего белка), • выработка инфицированными клетками ИФН и => активация NK-клеток.
 АДАПТИВНЫЙ ИММУННЫЙ ОТВЕТ ПРИ ВНУТРИКЛЕТОЧНЫХ ИНФЕКЦИЯХ Th 1 - ЗАВИСИМЫЙ КЛЕТОЧНЫЙ Начинает формироваться в первые дни, пик достигается через 3 -4 недели. • протекает с преобладанием цитотоксического варианта: Th 1 синтезируют ИЛ-2, ИФН- активируя CD 8+ -клетки (ТЦЛ). • CD 8+Т-лф покидают ЛУ и мигрируют в воспаленные участки. • В очаге Т-киллеры убивают инфицированные клетки, несущие на своей поверхности вирусные АГ, ассоциированные с MHC-1. • Th 1 -клетки выделяют ИФН- , который: • активирует NK-клеток и МФ, для цитолиза инфицированных клеток уничтожения фагоцитированных клеток (основной механизм защиты от ВПГ 1 -типа), • препятствует инфицированию клеток, • ингибирует размножение вируса в клетке, • усиливает экспрессию MHC-1 и MHC-2 типа.
АДАПТИВНЫЙ ИММУННЫЙ ОТВЕТ ПРИ ВНУТРИКЛЕТОЧНЫХ ИНФЕКЦИЯХ Th 1 - ЗАВИСИМЫЙ КЛЕТОЧНЫЙ Начинает формироваться в первые дни, пик достигается через 3 -4 недели. • протекает с преобладанием цитотоксического варианта: Th 1 синтезируют ИЛ-2, ИФН- активируя CD 8+ -клетки (ТЦЛ). • CD 8+Т-лф покидают ЛУ и мигрируют в воспаленные участки. • В очаге Т-киллеры убивают инфицированные клетки, несущие на своей поверхности вирусные АГ, ассоциированные с MHC-1. • Th 1 -клетки выделяют ИФН- , который: • активирует NK-клеток и МФ, для цитолиза инфицированных клеток уничтожения фагоцитированных клеток (основной механизм защиты от ВПГ 1 -типа), • препятствует инфицированию клеток, • ингибирует размножение вируса в клетке, • усиливает экспрессию MHC-1 и MHC-2 типа.
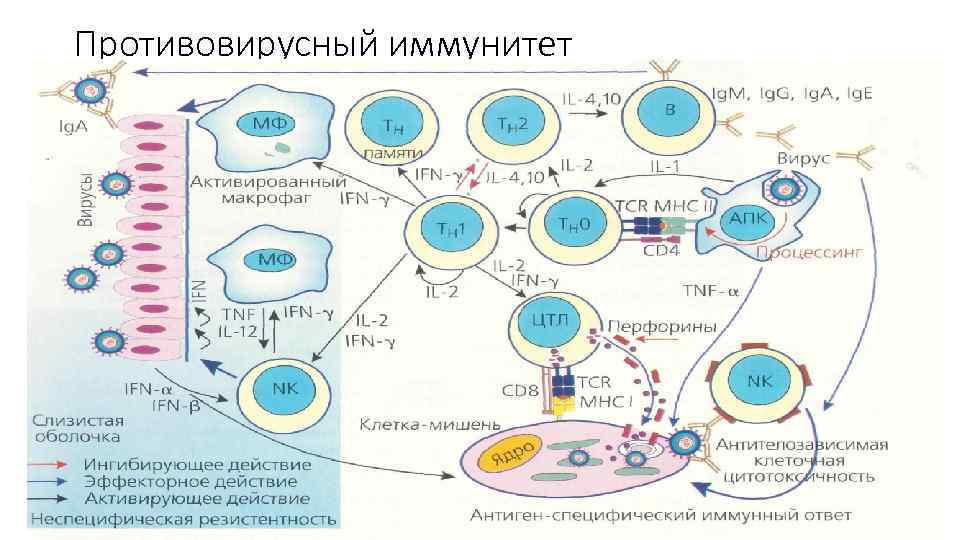 Противовирусный иммунитет
Противовирусный иммунитет
 ГУМОРАЛЬНЫЙ АДАПТИВНЫЙ ИММУННЫЙ ОТВЕТ ПРИ ВНУТРИКЛЕТОЧНЫХ ИНФЕКЦИЯХ • АТ при вирусной инфекции вырабатываются на белки и гликопротеины оболочки (тимусзависимые АГ). • развивается медленно, но вследствие участия Тh обеспечивается: • высокий аффинитет АТ (за счет усиления мутагенеза), • формирование иммунологической памяти. Функции специфических АТ при вирусной инфекции: Øглавное препятствие внеклеточного распространения вируса, Øучастие в реакциях антителозависимой цитотоксичности (АЗКЦ) против инфицированных клеток, Øактивации комплемента для разрушения инфицированных клеток.
ГУМОРАЛЬНЫЙ АДАПТИВНЫЙ ИММУННЫЙ ОТВЕТ ПРИ ВНУТРИКЛЕТОЧНЫХ ИНФЕКЦИЯХ • АТ при вирусной инфекции вырабатываются на белки и гликопротеины оболочки (тимусзависимые АГ). • развивается медленно, но вследствие участия Тh обеспечивается: • высокий аффинитет АТ (за счет усиления мутагенеза), • формирование иммунологической памяти. Функции специфических АТ при вирусной инфекции: Øглавное препятствие внеклеточного распространения вируса, Øучастие в реакциях антителозависимой цитотоксичности (АЗКЦ) против инфицированных клеток, Øактивации комплемента для разрушения инфицированных клеток.
 СТРАТЕГИЯ ОБХОДА ВИРУСАМИ ИММУНОЛОГИЧЕСКОГО КОНТРОЛЯ 1. Вариабельность - делает невозможным формирование защитного иммунитета и очень затрудняет вакцинопрофилактику. Типы вариабельности: • Антигенный дрейф (drift). Вследствие серии точечных мутаций накапливаются изменения специфичности АГ. Сформировавшийся протективный механизм срабатывает лишь частично. • Антигенный сдвиг (shift) – следствие обмена генетическим материалом между разными линиями. Изменения специфичности АГ происходят скачкообразно. Сформировавшийся иммунитет не распространяется на измененные варианты. Пример: Вариабельность гемагглютинина вируса гриппа А Время, требующееся для изменения типа АГ у вирусов гриппа: • для гемагглютинина — от одной эпидемии к следующей, • для нейраминидазы — через 2— 3 эпидемии; • При этом спустя некоторое время (десятки лет, 3— 5 эпидемий) наблюдается возвращение ранее уже зарегистрированного серотипа гемагглютинина.
СТРАТЕГИЯ ОБХОДА ВИРУСАМИ ИММУНОЛОГИЧЕСКОГО КОНТРОЛЯ 1. Вариабельность - делает невозможным формирование защитного иммунитета и очень затрудняет вакцинопрофилактику. Типы вариабельности: • Антигенный дрейф (drift). Вследствие серии точечных мутаций накапливаются изменения специфичности АГ. Сформировавшийся протективный механизм срабатывает лишь частично. • Антигенный сдвиг (shift) – следствие обмена генетическим материалом между разными линиями. Изменения специфичности АГ происходят скачкообразно. Сформировавшийся иммунитет не распространяется на измененные варианты. Пример: Вариабельность гемагглютинина вируса гриппа А Время, требующееся для изменения типа АГ у вирусов гриппа: • для гемагглютинина — от одной эпидемии к следующей, • для нейраминидазы — через 2— 3 эпидемии; • При этом спустя некоторое время (десятки лет, 3— 5 эпидемий) наблюдается возвращение ранее уже зарегистрированного серотипа гемагглютинина.
 2. Модификация вирусами активности иммунной системы а)Блокада активации комплемента, связывание АТ. Гликопротеин ЦМВ, ВПГ, связывает Fc-фрагмент Ig. G тем самым: • связываются противовирусные АТ, не происходит антителозависимый цитолиз • блокируется активация комплемента (не развивается МАК-зависимый цитолиз ) б)Торможение экспрессии МНС-1. ЦМВ, аденовирусы, блокируя экспрессию МНС-1, подавляют распознавание инфицированной клетки CD 8+ лимфоцитами. в)Синтез вирусами факторов взаимодействующих с цитокинами. • блокада эффекта ИФН( ВЭБ, аденовирусы) • вирус Миксомы вырабатывает гомолог рецептора ИФН , связывающий ИФН и препятствующий реализации его функции, • белок, секретируемый ВЭБ, гомологичен ИЛ-10 и воспроизводит его эффекты (подавление активности Th 1 и переключение и. о. на гуморальный). • Вирусная двуспиральная РНК - мощный интерфероноген, повышает активность МФ и NK. Синтетические аналоги вирусной двуспиральной РНК (поли-I/поли-С, поли. А/поли-U) широко используются в качестве иммуномодуляторов.
2. Модификация вирусами активности иммунной системы а)Блокада активации комплемента, связывание АТ. Гликопротеин ЦМВ, ВПГ, связывает Fc-фрагмент Ig. G тем самым: • связываются противовирусные АТ, не происходит антителозависимый цитолиз • блокируется активация комплемента (не развивается МАК-зависимый цитолиз ) б)Торможение экспрессии МНС-1. ЦМВ, аденовирусы, блокируя экспрессию МНС-1, подавляют распознавание инфицированной клетки CD 8+ лимфоцитами. в)Синтез вирусами факторов взаимодействующих с цитокинами. • блокада эффекта ИФН( ВЭБ, аденовирусы) • вирус Миксомы вырабатывает гомолог рецептора ИФН , связывающий ИФН и препятствующий реализации его функции, • белок, секретируемый ВЭБ, гомологичен ИЛ-10 и воспроизводит его эффекты (подавление активности Th 1 и переключение и. о. на гуморальный). • Вирусная двуспиральная РНК - мощный интерфероноген, повышает активность МФ и NK. Синтетические аналоги вирусной двуспиральной РНК (поли-I/поли-С, поли. А/поли-U) широко используются в качестве иммуномодуляторов.
 3. ОТКЛОНЕНИЯ ОТ «КЛАССИЧЕСКОГО» ВАРИАНТА ИММУННОГО ОТВЕТА ПРИ ИНФЕКЦИЯХ Особенности патогенов или ИС могут приводить: • к повреждению собственных тканей • длительному персистированию возбудителя • хронизации процесса. Повреждение собственных тканей • При персистировании инфекции избыток количества АГ относительно количества АТ приводит к образованию слабо растворимых иммунных комплексов (ЦИК) – в результате иммунокомплексные заболевания. (Вирус гепатита В, вирус лимфоцитарного хориоменингита) • Клетки ЦНС, инфицированные вирусом лимфоцитарного хориоменингита, поражаются собственными цитотоксическими лимфоцитами. • быстрое и обильное высвобождение цитокинов индуцируемое суперантигенами, вызывает потенциально смертельное повреждение – эндотоксический шок. Чаще развивается при инфицировании грам(-) бактериями и стафилококком.
3. ОТКЛОНЕНИЯ ОТ «КЛАССИЧЕСКОГО» ВАРИАНТА ИММУННОГО ОТВЕТА ПРИ ИНФЕКЦИЯХ Особенности патогенов или ИС могут приводить: • к повреждению собственных тканей • длительному персистированию возбудителя • хронизации процесса. Повреждение собственных тканей • При персистировании инфекции избыток количества АГ относительно количества АТ приводит к образованию слабо растворимых иммунных комплексов (ЦИК) – в результате иммунокомплексные заболевания. (Вирус гепатита В, вирус лимфоцитарного хориоменингита) • Клетки ЦНС, инфицированные вирусом лимфоцитарного хориоменингита, поражаются собственными цитотоксическими лимфоцитами. • быстрое и обильное высвобождение цитокинов индуцируемое суперантигенами, вызывает потенциально смертельное повреждение – эндотоксический шок. Чаще развивается при инфицировании грам(-) бактериями и стафилококком.
 4. Неадекватная тактика иммунного ответа Th 1 -зависимые клеточные механизмы эффективны при внутриклеточных инфекциях: туберкулезе, листериозе, лейшманиозе, проказе, столбняке, вирусных инфекциях (грипп, ВИЧ), кандидозе. Пример: при инфицировании М. Leprae если ответ развивается ü по Тh 1 - типу – развивается туберкулоидная форма лепры, имеющая благоприятный прогноз ü По Тh 2 - пути – проказа проявляется в лепроматозной форме, не поддающейся излечению Th 2 -зависимый гуморальный путь эффективен при внеклеточных инфекциях: бореллиозе, гельминтозах, нейссериями, стафилококками, микоплазмами, кишечными палочками, частично вирусных инфекциях. Пример: при инфицировании Leishmania maior ответ развивается üпо Тh 1 -зависимому типу – полная защита üпо Тh 2 -зависимому пути – болезнь со смертельным исходом, . Механизмы формирования неадекватного ответа неясны за редкими исключениями: Вирус Эпштейна-Барр продуцирует фактор BCR F-1 с активностью подобной ИЛ-10, направляющий ответ по Th 2 -пути неадекватному для защиты от вирусной инфекции.
4. Неадекватная тактика иммунного ответа Th 1 -зависимые клеточные механизмы эффективны при внутриклеточных инфекциях: туберкулезе, листериозе, лейшманиозе, проказе, столбняке, вирусных инфекциях (грипп, ВИЧ), кандидозе. Пример: при инфицировании М. Leprae если ответ развивается ü по Тh 1 - типу – развивается туберкулоидная форма лепры, имеющая благоприятный прогноз ü По Тh 2 - пути – проказа проявляется в лепроматозной форме, не поддающейся излечению Th 2 -зависимый гуморальный путь эффективен при внеклеточных инфекциях: бореллиозе, гельминтозах, нейссериями, стафилококками, микоплазмами, кишечными палочками, частично вирусных инфекциях. Пример: при инфицировании Leishmania maior ответ развивается üпо Тh 1 -зависимому типу – полная защита üпо Тh 2 -зависимому пути – болезнь со смертельным исходом, . Механизмы формирования неадекватного ответа неясны за редкими исключениями: Вирус Эпштейна-Барр продуцирует фактор BCR F-1 с активностью подобной ИЛ-10, направляющий ответ по Th 2 -пути неадекватному для защиты от вирусной инфекции.
 5. Переход вируса в латентную фазу. При этом происходит: • Прекращение репликации вируса и формирования новых вирусных частиц=>> вирусный АГ перестает экспрессироваться на поверхности клеток. • Патоген становится недосягаемым для иммунных факторов. • Иммунный процесс затухает до следующей фазы активации вируса. • Вирус гепатита В и Эпштейна-Барр, вируса ветряной оспы, опоясывающего лишая, простого герпеса персистируют с постоянным или периодическим выделением активного вируса. • Прионы особый класс инфекционных агентов- белки с аномальной третичной структурой и не содержащих нуклеиновых кислот. Прионы увеличивают свою численность, используя функции живых клеток (в этом схожи с вирусами). • Прион -способен катализировать превращение гомологичного ему нормального клеточного белка в себе подобный (болезнь Скрейпи и Крейцфельда-Якоба), персистируют, не вызывая иммунного ответа.
5. Переход вируса в латентную фазу. При этом происходит: • Прекращение репликации вируса и формирования новых вирусных частиц=>> вирусный АГ перестает экспрессироваться на поверхности клеток. • Патоген становится недосягаемым для иммунных факторов. • Иммунный процесс затухает до следующей фазы активации вируса. • Вирус гепатита В и Эпштейна-Барр, вируса ветряной оспы, опоясывающего лишая, простого герпеса персистируют с постоянным или периодическим выделением активного вируса. • Прионы особый класс инфекционных агентов- белки с аномальной третичной структурой и не содержащих нуклеиновых кислот. Прионы увеличивают свою численность, используя функции живых клеток (в этом схожи с вирусами). • Прион -способен катализировать превращение гомологичного ему нормального клеточного белка в себе подобный (болезнь Скрейпи и Крейцфельда-Якоба), персистируют, не вызывая иммунного ответа.
 6. Непосредственное инфицирование ЛФ и МФ Некоторые вирусы, поражая ИКК, приводят к иммунным дефектам. • Инфекции, при которых вирус размножается в пролиферирующих лимфоцитах, к АГ вируса формируется иммунологическая толерантность. В-лимфоциты Т-лимфоциты Макрофаги Вирус Эпштейна-Барр ВИЧ, вирус кори, герпесвирус 6, Т-лимфоцитарный вирус ВИЧ, цитомегаловирус, лактатдегидрогеназный вирус Формирование гранулемы Гранулемы (при туберкулезе, проказе) – скопления активированных МФ, содержащих неубитые и размножающиеся микобактерии, окруженные активированными Т-л. Туберкулезные вирусные и некоторые другие инфекционные агенты могут вызывать повреждения мембран с последующей их «неправильной» репарацией, в результате происходит слияние клеток – формируется симпласт. Развитие гранулемы, как правило, служит показателем неэффективности иммунной защиты.
6. Непосредственное инфицирование ЛФ и МФ Некоторые вирусы, поражая ИКК, приводят к иммунным дефектам. • Инфекции, при которых вирус размножается в пролиферирующих лимфоцитах, к АГ вируса формируется иммунологическая толерантность. В-лимфоциты Т-лимфоциты Макрофаги Вирус Эпштейна-Барр ВИЧ, вирус кори, герпесвирус 6, Т-лимфоцитарный вирус ВИЧ, цитомегаловирус, лактатдегидрогеназный вирус Формирование гранулемы Гранулемы (при туберкулезе, проказе) – скопления активированных МФ, содержащих неубитые и размножающиеся микобактерии, окруженные активированными Т-л. Туберкулезные вирусные и некоторые другие инфекционные агенты могут вызывать повреждения мембран с последующей их «неправильной» репарацией, в результате происходит слияние клеток – формируется симпласт. Развитие гранулемы, как правило, служит показателем неэффективности иммунной защиты.
 7. Перекрестная реактивность АГ микро- и макроорганизма • При инфицировании стрептококком типа А появляются АТ против -DN-ацетилглюкозамина – эпитопа, общего для стрептококка и клеток человека. • АТ реагируют с тканями хозяина, экспрессирующими этот полисахарид – миокардом, клапанами сердца, синовиальной оболочкой суставов, эпителиальными клетками – развитие ревматизма. • При инфицировании Treponema pallidum появляются АТ к кардиолипину, патогенетически значимые для формирования волчаночного синдрома. • При инфицировании Treponema cruzis имеет место перекрестная реакция с белками ЦНС. Вследствие развития аутоагрессии возникает поздняя нервная симптоматика.
7. Перекрестная реактивность АГ микро- и макроорганизма • При инфицировании стрептококком типа А появляются АТ против -DN-ацетилглюкозамина – эпитопа, общего для стрептококка и клеток человека. • АТ реагируют с тканями хозяина, экспрессирующими этот полисахарид – миокардом, клапанами сердца, синовиальной оболочкой суставов, эпителиальными клетками – развитие ревматизма. • При инфицировании Treponema pallidum появляются АТ к кардиолипину, патогенетически значимые для формирования волчаночного синдрома. • При инфицировании Treponema cruzis имеет место перекрестная реакция с белками ЦНС. Вследствие развития аутоагрессии возникает поздняя нервная симптоматика.
 Серологическое тестирование стадий инфекционного заболевания Стадия Диагностический титр АТ Динамика Острая Ig. M – очень высокий Ig. G – очень высокий Ig. A – высокий Быстрое угасание ИО: Ig. M , Ig. G, Ig. A Хроническая Высокие титры специфических Ig. G, Ig. A Титры не меняются длительное время Реактивация инфекции Очень высокие титры специфических Ig. M , Ig. G, Ig. A Возможно достаточно быстрое угасание ИО Бессимптомное течение Повышенные титры Ig. A Сохраняются длительное время Состояние постинфекции Повышенные и высокие титры Ig. G Сохраняются длительное время, медленно снижаются 2 -3 -х кратное снижение специфических Ig. G, Ig. A в процессе лечения – эффективность терапии!! !!!
Серологическое тестирование стадий инфекционного заболевания Стадия Диагностический титр АТ Динамика Острая Ig. M – очень высокий Ig. G – очень высокий Ig. A – высокий Быстрое угасание ИО: Ig. M , Ig. G, Ig. A Хроническая Высокие титры специфических Ig. G, Ig. A Титры не меняются длительное время Реактивация инфекции Очень высокие титры специфических Ig. M , Ig. G, Ig. A Возможно достаточно быстрое угасание ИО Бессимптомное течение Повышенные титры Ig. A Сохраняются длительное время Состояние постинфекции Повышенные и высокие титры Ig. G Сохраняются длительное время, медленно снижаются 2 -3 -х кратное снижение специфических Ig. G, Ig. A в процессе лечения – эффективность терапии!! !!!

 ПРОТИВОПРОТОЗОЙНЫЙ ИММУНИТЕТ • инвазия сопровождается формированием гуморального и клеточного иммунитета. Характер противопаразитарного иммунитета определяется биологическими особенностями паразита. • Антитела (Ig. М, Ig. G) против простейших действуют на внеклеточные формы паразитов: активируют АЗКЦ с участием МФ, • в случае внутриклеточного паразитирования участвуют – NK, NKTи γδT лимфоциты. • Паразитарные инвазии сопровождаются аллергизацией организма по механизму ГЗТ. Многие паразиты обладают высокой АГ-изменчивостью, что позволяет им избегать действия факторов иммунитета. • Такие паразиты (малярийный плазмодий) как бы «ускользает» от ранее образовавшихся АТ • Фагоцитоз часто незавершенный (при лейшманиозах) • Выявление ГЗТ используют при диагностике токсоплазмоза, лейшманиоза и др. протозойных инфекций
ПРОТИВОПРОТОЗОЙНЫЙ ИММУНИТЕТ • инвазия сопровождается формированием гуморального и клеточного иммунитета. Характер противопаразитарного иммунитета определяется биологическими особенностями паразита. • Антитела (Ig. М, Ig. G) против простейших действуют на внеклеточные формы паразитов: активируют АЗКЦ с участием МФ, • в случае внутриклеточного паразитирования участвуют – NK, NKTи γδT лимфоциты. • Паразитарные инвазии сопровождаются аллергизацией организма по механизму ГЗТ. Многие паразиты обладают высокой АГ-изменчивостью, что позволяет им избегать действия факторов иммунитета. • Такие паразиты (малярийный плазмодий) как бы «ускользает» от ранее образовавшихся АТ • Фагоцитоз часто незавершенный (при лейшманиозах) • Выявление ГЗТ используют при диагностике токсоплазмоза, лейшманиоза и др. протозойных инфекций
 ИММУННАЯ ЗАЩИТА ПРОТИВ ГЕЛЬМИНТОВ • • компоненты гельминтов (PAMP) распознаются РРR рецепторами клеток врожденного иммунитета (МФ, ДК, энтероцитами слизистых оболочек кишечника). лизофосфатидилсерин (распознается TLR 2), липопротеины, обогащенные фосфорилхолином (распознаются TLR 4), гликаны- распознаются лектиновыми рецепторами • активация ДК приводит к дифференцировке Th 0 в Th 2. • Th 2 -ответ- преобладающая форма протективного иммунного ответа против гельминтов. • ИЛ-4, ИЛ-13, ИЛ-5 обеспечивают переключение изотипов антител на Ig. E, • привлекают эозинофилы и базофилы. • Ig. E – взаимодействуют с сенсебилизированными тучными клетками, стимулируют выброс факторов с антигельминтной активностью и хемоатрактантами для ЭОЗ.
ИММУННАЯ ЗАЩИТА ПРОТИВ ГЕЛЬМИНТОВ • • компоненты гельминтов (PAMP) распознаются РРR рецепторами клеток врожденного иммунитета (МФ, ДК, энтероцитами слизистых оболочек кишечника). лизофосфатидилсерин (распознается TLR 2), липопротеины, обогащенные фосфорилхолином (распознаются TLR 4), гликаны- распознаются лектиновыми рецепторами • активация ДК приводит к дифференцировке Th 0 в Th 2. • Th 2 -ответ- преобладающая форма протективного иммунного ответа против гельминтов. • ИЛ-4, ИЛ-13, ИЛ-5 обеспечивают переключение изотипов антител на Ig. E, • привлекают эозинофилы и базофилы. • Ig. E – взаимодействуют с сенсебилизированными тучными клетками, стимулируют выброс факторов с антигельминтной активностью и хемоатрактантами для ЭОЗ.
 ОСОБЕННОСТИ ПРОТИВОГЛИСТНОГО ИММУНИТЕТА • Ведущая роль - ЭОЗ, которые осуществляют АЗКЦ. • ЭОЗ распознают паразитов, отмеченных специфическими Ig. E или Ig. A. • ЭОЗ и БАЗ образуют вал вокруг гельминтов и выделеляют молекулы и вещества обладающие антигельминтными свойствами: • белок ЭОЗ- МВР (главный щелочной белок) гибель гельминтов • белок ЭОЗ-ЕСР (эозинофильный катионный белок) • АГ гельминта, связываясь с рецепторами ТК слизистой оболочки, вызывают их дегрануляцию. • Экскретированные биологически активные соединения вызывают интенсивную перистальтику, удаляющую паразита или его останки из просвета кишки. • ЭОЗ и ТК синтезируют цитокины и липидные медиаторы, потенцирующие воспалительную реакцию в месте внедрения гельминта. Глистная инвазия сопровождается аллергизацией в основном по механизму ГЗТ. Против гельминтов формируется относительно слабая и кратковременная иммунологическая память.
ОСОБЕННОСТИ ПРОТИВОГЛИСТНОГО ИММУНИТЕТА • Ведущая роль - ЭОЗ, которые осуществляют АЗКЦ. • ЭОЗ распознают паразитов, отмеченных специфическими Ig. E или Ig. A. • ЭОЗ и БАЗ образуют вал вокруг гельминтов и выделеляют молекулы и вещества обладающие антигельминтными свойствами: • белок ЭОЗ- МВР (главный щелочной белок) гибель гельминтов • белок ЭОЗ-ЕСР (эозинофильный катионный белок) • АГ гельминта, связываясь с рецепторами ТК слизистой оболочки, вызывают их дегрануляцию. • Экскретированные биологически активные соединения вызывают интенсивную перистальтику, удаляющую паразита или его останки из просвета кишки. • ЭОЗ и ТК синтезируют цитокины и липидные медиаторы, потенцирующие воспалительную реакцию в месте внедрения гельминта. Глистная инвазия сопровождается аллергизацией в основном по механизму ГЗТ. Против гельминтов формируется относительно слабая и кратковременная иммунологическая память.
 Противогрибковый иммунитет Основой противогрибкового иммунитета является клеточный иммунитет: фагоцитоз эпителиоидная гранулематозная реакция ГЗТ Аллергия Ig. E-антитела против антигенов грибов ГЗТ и ГНТ. Антитела (Ig. M, Ig. G) при микозах выявляются в низких титрах. Факторы противогрибковой неспецифической резистентности кожи, слизистых оболочек рта и слюны Микозы, особенно, оппортунистические, часто развиваются после длительной антибиотикотерапии и при ИДС
Противогрибковый иммунитет Основой противогрибкового иммунитета является клеточный иммунитет: фагоцитоз эпителиоидная гранулематозная реакция ГЗТ Аллергия Ig. E-антитела против антигенов грибов ГЗТ и ГНТ. Антитела (Ig. M, Ig. G) при микозах выявляются в низких титрах. Факторы противогрибковой неспецифической резистентности кожи, слизистых оболочек рта и слюны Микозы, особенно, оппортунистические, часто развиваются после длительной антибиотикотерапии и при ИДС
 Часть 2 АУТОИММУННЫЕ ПРОЦЕССЫ.
Часть 2 АУТОИММУННЫЕ ПРОЦЕССЫ.
 Аутоиммунные заболевания: - это заболевания, в патогенезе которых Аутоиммунные заболевания поражают 57 % населения Земли. ведущую роль играют аутореактивные лимфоциты, которые распознают АГ собственного организма как чужеродные и запускают патологические процессы, характеризующиеся деструкцией • клеток-мишеней • тканей-мишеней • нарушением их функций (как снижением, так и усилением) • развитием хронического воспаления.
Аутоиммунные заболевания: - это заболевания, в патогенезе которых Аутоиммунные заболевания поражают 57 % населения Земли. ведущую роль играют аутореактивные лимфоциты, которые распознают АГ собственного организма как чужеродные и запускают патологические процессы, характеризующиеся деструкцией • клеток-мишеней • тканей-мишеней • нарушением их функций (как снижением, так и усилением) • развитием хронического воспаления.
 Аутоиммунные заболевания: Эффекторные процессы аутоиммунных заболеваний реализуются через гуморальные (ауто-АТ) и/или клеточные (аутореактивные клоны лимфоцитов) иммунные реакции. Гиперпродукция провоспалительных цитокинов сопровождает практически все аутоиммунные заболевания.
Аутоиммунные заболевания: Эффекторные процессы аутоиммунных заболеваний реализуются через гуморальные (ауто-АТ) и/или клеточные (аутореактивные клоны лимфоцитов) иммунные реакции. Гиперпродукция провоспалительных цитокинов сопровождает практически все аутоиммунные заболевания.
 Естественные (нормальные) ауто-АТ В норме АТ обновляются ежедневно из них: 70 -80% - АТ к инфекционным АГ 20 -30% - ауто-АТ üвырабатываются в норме в небольших количествах üсинтез ауто-АТ начинается во внутриутробном периоде – раньше синтеза АТ к чужеродным АГ. • CD 5+-В 1 -лф - вырабатывают «естественные» АТ- Ig. M , не индуцированные иммунизацией, без Т-h поддержки, в том числе к некоторым ауто-АГ. • присутствуют нормальные ауто-АТ, реагирующие с ДНК, компонентами цитоскелета, миелином, сывороточным альбумином, тиреоглобулином, цитохромом, коллагеном, трансферрином, с компонентами клеток сердца, почек, эритроцитами, фибробластами, а также органоспецифические Ig. G-ауто-АТ. С возрастом титр этих АТ нарастает. Если продукция ауто-АТ к ауто-АГ выходит за физиологические пределы и изменения сохраняются месяцами- это может стать причиной развития аутоиммунных хаболеваний (АИЗ).
Естественные (нормальные) ауто-АТ В норме АТ обновляются ежедневно из них: 70 -80% - АТ к инфекционным АГ 20 -30% - ауто-АТ üвырабатываются в норме в небольших количествах üсинтез ауто-АТ начинается во внутриутробном периоде – раньше синтеза АТ к чужеродным АГ. • CD 5+-В 1 -лф - вырабатывают «естественные» АТ- Ig. M , не индуцированные иммунизацией, без Т-h поддержки, в том числе к некоторым ауто-АГ. • присутствуют нормальные ауто-АТ, реагирующие с ДНК, компонентами цитоскелета, миелином, сывороточным альбумином, тиреоглобулином, цитохромом, коллагеном, трансферрином, с компонентами клеток сердца, почек, эритроцитами, фибробластами, а также органоспецифические Ig. G-ауто-АТ. С возрастом титр этих АТ нарастает. Если продукция ауто-АТ к ауто-АГ выходит за физиологические пределы и изменения сохраняются месяцами- это может стать причиной развития аутоиммунных хаболеваний (АИЗ).
 Естественные ауто -АТ, наряду с гормонами , нейромедиаторами, регулируют множество физиологических функций. ØСпособствуют освобождению организма от отмирающих клеток и других отживших свой срок биологических структур. ØВзаимодействуя со специализированными ауто-АГ: рецепторами, гормонами, ферментативными комплексами естественные АТ служат: • стимуляторами роста и функции щитовидной железы, коры надпочечников, • агентами апоптоза, • регуляторами дифференцировки, стимуляторами регенерации, • являются факторами естественной радиопротекции. Эффекты ауто-АТ не замещают и не превосходят действие нормальных эндокринных или нервных регуляторов (гормонов, медиаторов и прочих биоактивных веществ), а только дополняют их.
Естественные ауто -АТ, наряду с гормонами , нейромедиаторами, регулируют множество физиологических функций. ØСпособствуют освобождению организма от отмирающих клеток и других отживших свой срок биологических структур. ØВзаимодействуя со специализированными ауто-АГ: рецепторами, гормонами, ферментативными комплексами естественные АТ служат: • стимуляторами роста и функции щитовидной железы, коры надпочечников, • агентами апоптоза, • регуляторами дифференцировки, стимуляторами регенерации, • являются факторами естественной радиопротекции. Эффекты ауто-АТ не замещают и не превосходят действие нормальных эндокринных или нервных регуляторов (гормонов, медиаторов и прочих биоактивных веществ), а только дополняют их.
 АУТОРЕАКТИВНЫЕ КЛОНЫ ЛИМФОЦИТОВ. В норме у каждого здорового организма в периферических лимфоидных тканях есть и T-л, и B-л с АГ-распознающими рецепторами для «своего» , т. е. манифестация аутоиммунных заболеваний не является результатом возникновения аномальных аутореактивных клонов лимфоцитов - они всегда присутствуют. В норме аутореактивные клоны находятся в состоянии иммунологической толерантности, и срыв этого состояния приводит к запуску аутоиммунного процесса, переходящего в заболевание. Чаще всего манифестация аутоиммунного деструктивного процесса инициируется патогенным внешним фактором.
АУТОРЕАКТИВНЫЕ КЛОНЫ ЛИМФОЦИТОВ. В норме у каждого здорового организма в периферических лимфоидных тканях есть и T-л, и B-л с АГ-распознающими рецепторами для «своего» , т. е. манифестация аутоиммунных заболеваний не является результатом возникновения аномальных аутореактивных клонов лимфоцитов - они всегда присутствуют. В норме аутореактивные клоны находятся в состоянии иммунологической толерантности, и срыв этого состояния приводит к запуску аутоиммунного процесса, переходящего в заболевание. Чаще всего манифестация аутоиммунного деструктивного процесса инициируется патогенным внешним фактором.
 ИММУНОЛОГИЧЕСКАЯ ТОЛЕРАНТНОСТЬ - это отсутствие активации лимфоцитов (и, следовательно продукции ими эффекторных молекул) при наличии специфического АГ. Толерантность Лф (как отсутствие ответа на АГ) нужна только по отношению к АГ собственных неповрежденных тканей. Супрессия Продуктивная активация клона ЛФ начинается, реализуется, затем подавляется Толерантность Продуктивной активации антигенспецифического клона ЛФ не происходит Механизмы: §апоптоз §подавление внутриклеточного метаболизма сигналами с ингибирующих рецепторов
ИММУНОЛОГИЧЕСКАЯ ТОЛЕРАНТНОСТЬ - это отсутствие активации лимфоцитов (и, следовательно продукции ими эффекторных молекул) при наличии специфического АГ. Толерантность Лф (как отсутствие ответа на АГ) нужна только по отношению к АГ собственных неповрежденных тканей. Супрессия Продуктивная активация клона ЛФ начинается, реализуется, затем подавляется Толерантность Продуктивной активации антигенспецифического клона ЛФ не происходит Механизмы: §апоптоз §подавление внутриклеточного метаболизма сигналами с ингибирующих рецепторов
 Факторы, обеспечивающие предрасположенность к аутоиммунным процессам Присутствие ауто-АТ или аутоспецифических клеток недостаточно для развития аутоиммунного процесса. • Наследственный фактор. У ближайших родственников больных, даже в случаях отсутствия заболевания, обнаруживаются повышенный уровень ауто-АТ. Семейные заболевания чаще органоспецифические, наследуется не только предрасположенность, но и мишень (орган). • Генетическая предрасположенность сцеплена с генами МНС. Пример: предрасположенность или резистентность к развитию инсулинзависимого диабета определяет различие по 1 остатку в позиции 57 молекулы HLA-DQ (резистентность обусловлена присутствием остатка аспарагиновой кислоты, предрасположенность – остатков валина, серина или аланина). • Среди негенетических факторов - пол (у женщин развиваются чаще) и возраст (с возрастом увеличивается вероятность развития заболевания).
Факторы, обеспечивающие предрасположенность к аутоиммунным процессам Присутствие ауто-АТ или аутоспецифических клеток недостаточно для развития аутоиммунного процесса. • Наследственный фактор. У ближайших родственников больных, даже в случаях отсутствия заболевания, обнаруживаются повышенный уровень ауто-АТ. Семейные заболевания чаще органоспецифические, наследуется не только предрасположенность, но и мишень (орган). • Генетическая предрасположенность сцеплена с генами МНС. Пример: предрасположенность или резистентность к развитию инсулинзависимого диабета определяет различие по 1 остатку в позиции 57 молекулы HLA-DQ (резистентность обусловлена присутствием остатка аспарагиновой кислоты, предрасположенность – остатков валина, серина или аланина). • Среди негенетических факторов - пол (у женщин развиваются чаще) и возраст (с возрастом увеличивается вероятность развития заболевания).
 Ассоциация аутоиммунных заболеваний с определенными антигенами МНС В настоящее время диагностировано достаточно много аутоиммунных заболеваний, у которых установлена ассоциация с аллелями МНС. Заболевания Острый увеит Анкилозирующий спондилит Сахарный диабет I типа Рассеянный склероз Ревматоидный артрит Пузырчатка вульгарная Тяжелая миастения Системная красная волчанка Аллель Риск развития Соотношение частот заболевания, % заболеваемости (женщины: мужчины) В 27 10 1: 2 В 27 88 1: 3 DR 3, DR 4 3 1: 1 DR 2 5 10: 1 DR 4 4 3: 1 DR 4 14 1: 1 DR 3 2 1: 1 DR 3 6 15: 1
Ассоциация аутоиммунных заболеваний с определенными антигенами МНС В настоящее время диагностировано достаточно много аутоиммунных заболеваний, у которых установлена ассоциация с аллелями МНС. Заболевания Острый увеит Анкилозирующий спондилит Сахарный диабет I типа Рассеянный склероз Ревматоидный артрит Пузырчатка вульгарная Тяжелая миастения Системная красная волчанка Аллель Риск развития Соотношение частот заболевания, % заболеваемости (женщины: мужчины) В 27 10 1: 2 В 27 88 1: 3 DR 3, DR 4 3 1: 1 DR 2 5 10: 1 DR 4 4 3: 1 DR 4 14 1: 1 DR 3 2 1: 1 DR 3 6 15: 1
 МЕХАНИЗМЫ ЗАПУСКА АУТОИММУННОЙ ПАТОЛОГИИ. ØНарушение функции регуляторных Т-лимфоцитов-Тreg (CD 3+CD 4+CD 25+Foxp 3+). Срыв толерантности к ауто-АТ (аутотолерантность) и возникновение аутоиммунного конфликта происходят из-за нарушения взаимодействия ИКК и механизмов регуляции их активности. Иммунная регуляция Тreg Поддержание самозащиты (self-tolerans) Сохранение способности адекватного ИО против патогенов Нарушение образования (развития) и функции Тreg Запуск аутоиммунной патологии В 2001 г. описан наследственный синдром - IPEX (Immunodysregulation, Polyendocrinopathy, Enteropathy X-linked - сцепленная с Х-хромосомой иммунная дисрегуляция, полиэндокринопатия, энтеропатия), обусловленный мутацией гена Foxp 3, приводящей к глубокому дефициту регуляторных Т-клеток (CD 3+CD 4+CD 25+Foxp 3+). Заболевание выявляют в перинатальном и младенческом возрастах. Оно сопровождается развитием множественных тяжёлых аутоиммунных и аллергических патологий и вскоре заканчивается летальным исходом.
МЕХАНИЗМЫ ЗАПУСКА АУТОИММУННОЙ ПАТОЛОГИИ. ØНарушение функции регуляторных Т-лимфоцитов-Тreg (CD 3+CD 4+CD 25+Foxp 3+). Срыв толерантности к ауто-АТ (аутотолерантность) и возникновение аутоиммунного конфликта происходят из-за нарушения взаимодействия ИКК и механизмов регуляции их активности. Иммунная регуляция Тreg Поддержание самозащиты (self-tolerans) Сохранение способности адекватного ИО против патогенов Нарушение образования (развития) и функции Тreg Запуск аутоиммунной патологии В 2001 г. описан наследственный синдром - IPEX (Immunodysregulation, Polyendocrinopathy, Enteropathy X-linked - сцепленная с Х-хромосомой иммунная дисрегуляция, полиэндокринопатия, энтеропатия), обусловленный мутацией гена Foxp 3, приводящей к глубокому дефициту регуляторных Т-клеток (CD 3+CD 4+CD 25+Foxp 3+). Заболевание выявляют в перинатальном и младенческом возрастах. Оно сопровождается развитием множественных тяжёлых аутоиммунных и аллергических патологий и вскоре заканчивается летальным исходом.
 МЕХАНИЗМЫ ЗАПУСКА АУТОИММУННОЙ ПАТОЛОГИИ. ØМикробные суперантигены вызывают поликлональную активацию лимфоцитов. Какие-то из клонов лимфоцитов, специфичные к собственным АГ, могут войти в режим эффекторного иммунного ответа (ИО). ØДеструкция тканей патогеном (цитопатогенное действие вирусов, бактерий и др. ) приводит к попаданию тканевых АГ в активированные (тем же патогеном) ДК, которые транспортируют все АГ в периферические лимфоидные органы для инициирования ИО. В этих условиях ДК могут утратить способность к толерантности к собственным АГ и вместо этого запускать ИО, реализуемый, как правило, с участием Тh 1 -лимфоцитов. ØДва TCR на одном лимфоците. Примерно 30% периферических Т-л несут, по крайней мере, 2 разных по специфичности TCR. Есть вероятность, что один из TCR может иметь специфичность к патогену, а второй - к ауто-АГ. Активация иммуногенеза патогеном приведёт к созданию клона лимфоцитов, которые будут работать в качестве эффекторов против обоих АГ - чужеродного и своего.
МЕХАНИЗМЫ ЗАПУСКА АУТОИММУННОЙ ПАТОЛОГИИ. ØМикробные суперантигены вызывают поликлональную активацию лимфоцитов. Какие-то из клонов лимфоцитов, специфичные к собственным АГ, могут войти в режим эффекторного иммунного ответа (ИО). ØДеструкция тканей патогеном (цитопатогенное действие вирусов, бактерий и др. ) приводит к попаданию тканевых АГ в активированные (тем же патогеном) ДК, которые транспортируют все АГ в периферические лимфоидные органы для инициирования ИО. В этих условиях ДК могут утратить способность к толерантности к собственным АГ и вместо этого запускать ИО, реализуемый, как правило, с участием Тh 1 -лимфоцитов. ØДва TCR на одном лимфоците. Примерно 30% периферических Т-л несут, по крайней мере, 2 разных по специфичности TCR. Есть вероятность, что один из TCR может иметь специфичность к патогену, а второй - к ауто-АГ. Активация иммуногенеза патогеном приведёт к созданию клона лимфоцитов, которые будут работать в качестве эффекторов против обоих АГ - чужеродного и своего.
 СОМАТИЧЕСКИЕ КЛЕТКИ СТАНОВЯТСЯ АПК • В норме клетки организма (за исключением АПК) не экспрессируют молекулы МНС II класса и не распознаются Тh. • Если клетки тех или иных органов начинают экспрессировать МНС II, они становятся мишенью для собственной иммунной системы. примеры заболеваний с этим механизмом: инсулинзависимый сахарный диабет, тиреотоксикоз, аутоиммунный гепатит. • Причины необычной экспрессии молекул МНС II класса неизвестны. Усиление экспрессии этих молекул и их появление в необычных местах может вызвать ИФН. • ИФН -основной продукт Th 1 -клеток, возможно, этим объясняется способность полного адъюванта Фрейнда индуцировать аутоиммунные процессы. • Во всех случаях такого рода заболеваний индуцируется аутоиммунный процесс клеточного типа.
СОМАТИЧЕСКИЕ КЛЕТКИ СТАНОВЯТСЯ АПК • В норме клетки организма (за исключением АПК) не экспрессируют молекулы МНС II класса и не распознаются Тh. • Если клетки тех или иных органов начинают экспрессировать МНС II, они становятся мишенью для собственной иммунной системы. примеры заболеваний с этим механизмом: инсулинзависимый сахарный диабет, тиреотоксикоз, аутоиммунный гепатит. • Причины необычной экспрессии молекул МНС II класса неизвестны. Усиление экспрессии этих молекул и их появление в необычных местах может вызвать ИФН. • ИФН -основной продукт Th 1 -клеток, возможно, этим объясняется способность полного адъюванта Фрейнда индуцировать аутоиммунные процессы. • Во всех случаях такого рода заболеваний индуцируется аутоиммунный процесс клеточного типа.
 МЕХАНИЗМЫ ВКЛЮЧЕНИЯ АУТОИММУННЫХ ПРОЦЕССОВ Нарушение изоляции «иммунологически привилегированных» органов и тканей: ЦНС, внутренние среды глаза, внутренние части семенников, фолликулы щитовидной железы и др. В норме в эти органы не поступают иммунологически значимые сигналы. При поступлении соответствующих АГ (основной белок миелина, тиреоглобулин, кристаллин и т. д. ) может развиться аутоиммунный процесс. Пример: аутоиммунное поражение парных органов при первоначальном повреждении (обычно при травме) одного из них: • «симпатическая офтальмия» (вовлечение в патологию здорового глаза при развитии воспалительного процесса в травмированном глазу), • поражения обоих яичек при аутоиммунном орхите, инициируемом травмой одного из них. Для индукции аутоиммунного процесса требуется сочетание: • иммунизация «забарьерным» АГ, • воздействие на иммунную систему, вызывающее гиперактивацию Th 1 -клеток. • После преодоления барьеров гуморальное звено иммунной реакции срабатывает беспрепятственно: ауто-АТ, индуцированные в результате травмы одного глаза, «находят» второй глаз, не встречая преград.
МЕХАНИЗМЫ ВКЛЮЧЕНИЯ АУТОИММУННЫХ ПРОЦЕССОВ Нарушение изоляции «иммунологически привилегированных» органов и тканей: ЦНС, внутренние среды глаза, внутренние части семенников, фолликулы щитовидной железы и др. В норме в эти органы не поступают иммунологически значимые сигналы. При поступлении соответствующих АГ (основной белок миелина, тиреоглобулин, кристаллин и т. д. ) может развиться аутоиммунный процесс. Пример: аутоиммунное поражение парных органов при первоначальном повреждении (обычно при травме) одного из них: • «симпатическая офтальмия» (вовлечение в патологию здорового глаза при развитии воспалительного процесса в травмированном глазу), • поражения обоих яичек при аутоиммунном орхите, инициируемом травмой одного из них. Для индукции аутоиммунного процесса требуется сочетание: • иммунизация «забарьерным» АГ, • воздействие на иммунную систему, вызывающее гиперактивацию Th 1 -клеток. • После преодоления барьеров гуморальное звено иммунной реакции срабатывает беспрепятственно: ауто-АТ, индуцированные в результате травмы одного глаза, «находят» второй глаз, не встречая преград.
 АНТИГЕННАЯ МИМИКРИЯ. У бактерий имеются АГ-детерминанты, перекрестно реагирующие с нормальными АГ. • В норме ауто-реактивные клоны не активируются, т. к. на профессиональных АПК ауто-АГ присутствует в низких концентрациях, а на непрофессиональных АПК нет ко-стимулирующих молекул. Появление перекрестно-реагирующего БАГ– приведет аутореактивные клоны в активное состояние. • Другой механизм: в норме ауто-реактивные В-л не продуцируют АТ, так как лишены Тh помощи. Но в качестве АПК, В-л захватывает перекрестно-реагирующий БАГ, презентирует фрагменты БАГ Тh. В результате не аутореактивные Т-х начинают помогать аутореактивным В-л
АНТИГЕННАЯ МИМИКРИЯ. У бактерий имеются АГ-детерминанты, перекрестно реагирующие с нормальными АГ. • В норме ауто-реактивные клоны не активируются, т. к. на профессиональных АПК ауто-АГ присутствует в низких концентрациях, а на непрофессиональных АПК нет ко-стимулирующих молекул. Появление перекрестно-реагирующего БАГ– приведет аутореактивные клоны в активное состояние. • Другой механизм: в норме ауто-реактивные В-л не продуцируют АТ, так как лишены Тh помощи. Но в качестве АПК, В-л захватывает перекрестно-реагирующий БАГ, презентирует фрагменты БАГ Тh. В результате не аутореактивные Т-х начинают помогать аутореактивным В-л
 МИМИКРИЯ: МИКРОБНЫЕ И АУТО-АГ В РАЗВИТИЕ АЗ Микробный АГ Ауто-АГ со сходной структурой Аутоиммунные заболевания, в развитии которых выявленная мимикрия может играть роль М-белок стрептококка А АГ, обнаруженный в мышце сердца Ревматическая лихорадка Бактеральные белки теплового шока Собственные белки теплового шока Прослеживается взаимосвязь с несколькими аутоиммунными заболеваниями, но она не доказана Ядерный белок вируса Коксаки В 4 Глутамат декарбоксилаза островковых клеток ПЖ Диабет 1 типа Гликопротеин Campilobakter jejuni Миелин-ассоциированные гликолипиды и ганглиозиды Синдром Гийена-Барре Белки теплового шока Субтипы HLA-DR β цепи, содержащие Ревматоидный артрит «частный эпитоп» ревматоидного артрита
МИМИКРИЯ: МИКРОБНЫЕ И АУТО-АГ В РАЗВИТИЕ АЗ Микробный АГ Ауто-АГ со сходной структурой Аутоиммунные заболевания, в развитии которых выявленная мимикрия может играть роль М-белок стрептококка А АГ, обнаруженный в мышце сердца Ревматическая лихорадка Бактеральные белки теплового шока Собственные белки теплового шока Прослеживается взаимосвязь с несколькими аутоиммунными заболеваниями, но она не доказана Ядерный белок вируса Коксаки В 4 Глутамат декарбоксилаза островковых клеток ПЖ Диабет 1 типа Гликопротеин Campilobakter jejuni Миелин-ассоциированные гликолипиды и ганглиозиды Синдром Гийена-Барре Белки теплового шока Субтипы HLA-DR β цепи, содержащие Ревматоидный артрит «частный эпитоп» ревматоидного артрита
 МОДИФИКАЦИЯ СТРУКТУРЫ СОБСТВЕННЫХ БЕЛКОВ ОРГАНИЗМА. • Присоединение гаптенов приводит к формированию эпитопов, включающих, кроме гаптена, часть белковой молекулы. В случае перекрестного распознавания рецепторами Т- и В-клеток нормальных аутологичных эпитопов развивается аутоиммунная реакция. • -метил-ДОФА индуцирует аутоиммунную гемолитическую анемию, при которой мишенью АТ становятся молекулы D (Rh) АГ. • Пенициллинамид и прокаинамид вызывают системную аутоагрессию вплоть до волчаночного синдрома. • Изониазид может вызвать образование антиядерных антител с клиническими проявлениями в виде полиартрита. • -адреномиметики – астматический статус. • Однако строгие доказательства прямой связи индукции аутоиммунного процесса с модификацией ауто-АГ отсутствуют.
МОДИФИКАЦИЯ СТРУКТУРЫ СОБСТВЕННЫХ БЕЛКОВ ОРГАНИЗМА. • Присоединение гаптенов приводит к формированию эпитопов, включающих, кроме гаптена, часть белковой молекулы. В случае перекрестного распознавания рецепторами Т- и В-клеток нормальных аутологичных эпитопов развивается аутоиммунная реакция. • -метил-ДОФА индуцирует аутоиммунную гемолитическую анемию, при которой мишенью АТ становятся молекулы D (Rh) АГ. • Пенициллинамид и прокаинамид вызывают системную аутоагрессию вплоть до волчаночного синдрома. • Изониазид может вызвать образование антиядерных антител с клиническими проявлениями в виде полиартрита. • -адреномиметики – астматический статус. • Однако строгие доказательства прямой связи индукции аутоиммунного процесса с модификацией ауто-АГ отсутствуют.
 Иммунологические механизмы аутоиммунных поражений • гуморального типа накопление ауто-АТ - Ig. G их участие в : • АТ зависимой цитотоксичности – ГНТ II типа (гемолитическая анемия и др. поражения клеток крови) • иммунокомплексной – ГНТ III типа (системная красная волчанка) • стимулирующей (ауто-АТ к рецепторам TSH при тиреотоксикозе) • путем подключения комплемента (комплемент зависимый цитолиз), МФ (опсонизация), NK (АТ зависимый клеточноопосредованный цитолиз), • запуска активирующих сигналов через рецептор—мишень ауто-АТ. клеточного типа- более тяжелые и менее чувствительные к лечебным воздействиям. варианты клеточных механизмов цитотоксический – цитолиз, опосредованный CD 8+ (инсулинзависимый сахарный диабет) ГЗТ – разрушение макрофагами (активированными Th 1) и их продуктами с последующим формированием очага хронического иммунного воспаления (рассеянный склероз и ревматоидный артрит). ü При цитотоксическом механизме поражения более локализованные, менее деструктивные, последствия связаны с уникальностью поражаемых клеток (сахарный диабет) ü При развитии ГЗТ в патологию вовлекаются значительные массивы тканей, повреждения более выраженные.
Иммунологические механизмы аутоиммунных поражений • гуморального типа накопление ауто-АТ - Ig. G их участие в : • АТ зависимой цитотоксичности – ГНТ II типа (гемолитическая анемия и др. поражения клеток крови) • иммунокомплексной – ГНТ III типа (системная красная волчанка) • стимулирующей (ауто-АТ к рецепторам TSH при тиреотоксикозе) • путем подключения комплемента (комплемент зависимый цитолиз), МФ (опсонизация), NK (АТ зависимый клеточноопосредованный цитолиз), • запуска активирующих сигналов через рецептор—мишень ауто-АТ. клеточного типа- более тяжелые и менее чувствительные к лечебным воздействиям. варианты клеточных механизмов цитотоксический – цитолиз, опосредованный CD 8+ (инсулинзависимый сахарный диабет) ГЗТ – разрушение макрофагами (активированными Th 1) и их продуктами с последующим формированием очага хронического иммунного воспаления (рассеянный склероз и ревматоидный артрит). ü При цитотоксическом механизме поражения более локализованные, менее деструктивные, последствия связаны с уникальностью поражаемых клеток (сахарный диабет) ü При развитии ГЗТ в патологию вовлекаются значительные массивы тканей, повреждения более выраженные.
 Классификация аутоиммунных заболеваний В настоящее время нет единой классификации аутоиммунных заболеваний СИСТЕМННЫЕ ОРГАНОСПЕЦИФИЧЕСКИЕ • Повреждаются различные органы и ткани в результате атаки на «общий» для них тип АГ. • Неуклонно прогрессирующие заболевания, при этом отмечается постепенное вовлечение новых тканей и органов в аутоиммунный процесс. • При атаке на органоспецифические АГ происходит повреждение только определенных типов тканей (крови, органов пищеварения, желез внутренней секреции и др. ) • Почти всегда самолимитирующиеся заболевания (сахарный диабет I типа , аутоиммунная реакция протекает около 3 -4 -х мес. и завершается при полном разрушении панкреатических островков).
Классификация аутоиммунных заболеваний В настоящее время нет единой классификации аутоиммунных заболеваний СИСТЕМННЫЕ ОРГАНОСПЕЦИФИЧЕСКИЕ • Повреждаются различные органы и ткани в результате атаки на «общий» для них тип АГ. • Неуклонно прогрессирующие заболевания, при этом отмечается постепенное вовлечение новых тканей и органов в аутоиммунный процесс. • При атаке на органоспецифические АГ происходит повреждение только определенных типов тканей (крови, органов пищеварения, желез внутренней секреции и др. ) • Почти всегда самолимитирующиеся заболевания (сахарный диабет I типа , аутоиммунная реакция протекает около 3 -4 -х мес. и завершается при полном разрушении панкреатических островков).
 Системные аутоиммунные заболевания - когда поражаются различные органы либо ткани , причем поражаются органы в разной степени и тогда лечение проходит у того врача симптомы болезни которой наиболее ярко выражены или у нескольких специалистов. • Системный склероз (склеродермия) • Системная красная волчанка • Антифосфолипидный синдром • Полимиозит и дермаполимиозит • Синдром Шегрена • Ревматоидный артрит • Болезнь Бехчета • Системные васкулиты - это группа разных отдельных болезней, объединенных на основании воспаления сосудов
Системные аутоиммунные заболевания - когда поражаются различные органы либо ткани , причем поражаются органы в разной степени и тогда лечение проходит у того врача симптомы болезни которой наиболее ярко выражены или у нескольких специалистов. • Системный склероз (склеродермия) • Системная красная волчанка • Антифосфолипидный синдром • Полимиозит и дермаполимиозит • Синдром Шегрена • Ревматоидный артрит • Болезнь Бехчета • Системные васкулиты - это группа разных отдельных болезней, объединенных на основании воспаления сосудов
 Аутоиммунные заболевания органов эндокринной системы Аутоиммунный тиреоидит - Хашимото Сахарный диабет 1 -го типа Болезнь Грейвса Диффузный токсический зоб характеризуется триадой — гипертиреоидизм, зоб экзофтальм (выпученные глаза). Аутоиммунный тиреоидит - Хашимото
Аутоиммунные заболевания органов эндокринной системы Аутоиммунный тиреоидит - Хашимото Сахарный диабет 1 -го типа Болезнь Грейвса Диффузный токсический зоб характеризуется триадой — гипертиреоидизм, зоб экзофтальм (выпученные глаза). Аутоиммунный тиреоидит - Хашимото
 • Аутоиммунные заболевания суставов • Ревматоидный артрит
• Аутоиммунные заболевания суставов • Ревматоидный артрит
 Аутоиммунные заболевания крови • Аутоиммунная гемолитическая анемия • Аутоиммунная нейтропения • Аутоиммунная тромбоцитопения Тромбоцитопеническая пурпура Аутоиммунная тромбоцитопения
Аутоиммунные заболевания крови • Аутоиммунная гемолитическая анемия • Аутоиммунная нейтропения • Аутоиммунная тромбоцитопения Тромбоцитопеническая пурпура Аутоиммунная тромбоцитопения
 • Аутоиммунные заболевания кожи Дискоидная красная волчанка Некоторые формы алопеции Пемфигоид Витилиго Хроническая крапивница Псориаз Изолированные васкулиты кожи
• Аутоиммунные заболевания кожи Дискоидная красная волчанка Некоторые формы алопеции Пемфигоид Витилиго Хроническая крапивница Псориаз Изолированные васкулиты кожи
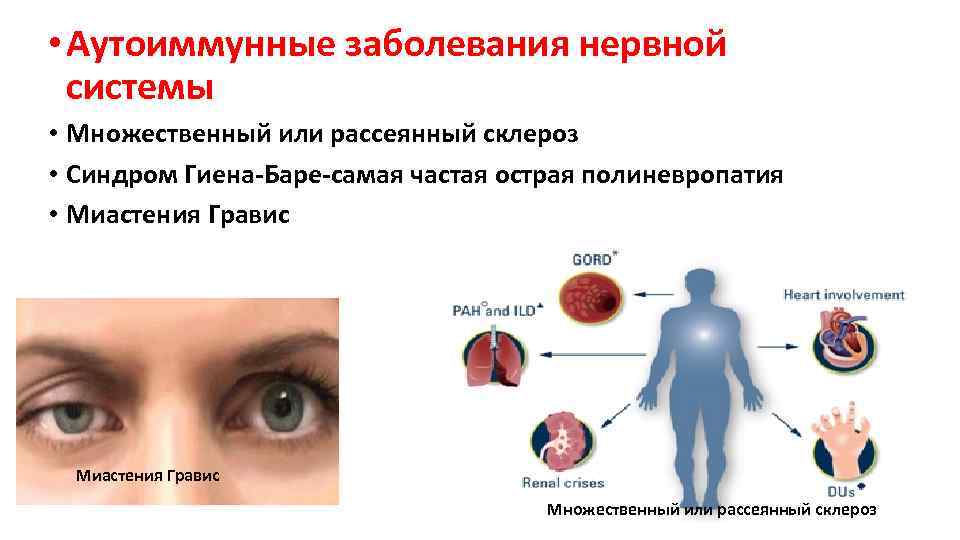 • Аутоиммунные заболевания нервной системы • Множественный или рассеянный склероз • Синдром Гиена-Баре-самая частая острая полиневропатия • Миастения Гравис Множественный или рассеянный склероз
• Аутоиммунные заболевания нервной системы • Множественный или рассеянный склероз • Синдром Гиена-Баре-самая частая острая полиневропатия • Миастения Гравис Множественный или рассеянный склероз
 Классификация аутоиммунных заболеваний (по механизму иммунопатологического процесса) - в основе патогенеза тип реакции гиперчувствительности по Джеллу и Кумбсу Заболевание Аутоантиген Основные симптомы Тип II повреждения тканей – АТ к клеточным или матриксным АГ Гемолитическая анемия Rh-АГ Эр Разрушение Эр комплементом и фагоцитозом Тромбоцитопеническая пурпура Интегрин тромбоцитов Gp. IIb/IIIa Разрушение тромбоцитов Синдром Гудпасчера Коллаген типа IV Гломерулонефрит, геморрагии в легких Вульгарная пузырчатка Кадгерин эпидермиса Отслойка эпидермиса в виде пузырей Острая ревматическая лихорадка АГ миокарда, перекрестно реагирующие с АГ стрептококка Миокардит, артриты Пернициозная анемия Париетальные клетки Гастрит и В 12 – дефицитная анемия Гипертиреоидизм Рецептор тиреотропного гормона Гиперстимуляция АТ к рецептору тиреотропного гормона Первичная микседема (болезнь Хасимото) Тиреопероксидаза Деструктивное воспаление щитовидной железы и зоб
Классификация аутоиммунных заболеваний (по механизму иммунопатологического процесса) - в основе патогенеза тип реакции гиперчувствительности по Джеллу и Кумбсу Заболевание Аутоантиген Основные симптомы Тип II повреждения тканей – АТ к клеточным или матриксным АГ Гемолитическая анемия Rh-АГ Эр Разрушение Эр комплементом и фагоцитозом Тромбоцитопеническая пурпура Интегрин тромбоцитов Gp. IIb/IIIa Разрушение тромбоцитов Синдром Гудпасчера Коллаген типа IV Гломерулонефрит, геморрагии в легких Вульгарная пузырчатка Кадгерин эпидермиса Отслойка эпидермиса в виде пузырей Острая ревматическая лихорадка АГ миокарда, перекрестно реагирующие с АГ стрептококка Миокардит, артриты Пернициозная анемия Париетальные клетки Гастрит и В 12 – дефицитная анемия Гипертиреоидизм Рецептор тиреотропного гормона Гиперстимуляция АТ к рецептору тиреотропного гормона Первичная микседема (болезнь Хасимото) Тиреопероксидаза Деструктивное воспаление щитовидной железы и зоб
 Классификация аутоиммунных заболеваний (по механизму иммунопатологического процесса) - продолжение Заболевание Аутоантиген Основные симптомы Тип II повреждения тканей – АТ к клеточным или матриксным АГ Сахарный диабет II типа Rp инсулина (АТ – антогонисты инсулина) Гипергликемия, кетоацидоз Синдром гипогликемии Rp инсулина (АТ – антогонисты инсулина) Гипогликемия Тяжелая миастения Никотиновый Rp ацетилхолина Мышечная слабость Гранулематоз Вегенера Протеиназа-3 гранул НГ Некротизирующий васкулит Хроническая крапивница Высокоаффинный рецептор для Ig. E Крапивница, не связанная с конкретными (FcεRI) аллергенами (Ig. G к этому Rp) Тип III повреждения тканей – иммунными комплексами Идиопатическая криоглобулинемия Ig. G (комплексы Ig. G с ревматоидным фактором) Разрушение β-клеток CD 8+Т-л и/или опосредованное цитокинами Th 1 - л Системная красная волчанка ДНК, гистоны, рибосомы Гломерулонефриты, васкулиты, артриты
Классификация аутоиммунных заболеваний (по механизму иммунопатологического процесса) - продолжение Заболевание Аутоантиген Основные симптомы Тип II повреждения тканей – АТ к клеточным или матриксным АГ Сахарный диабет II типа Rp инсулина (АТ – антогонисты инсулина) Гипергликемия, кетоацидоз Синдром гипогликемии Rp инсулина (АТ – антогонисты инсулина) Гипогликемия Тяжелая миастения Никотиновый Rp ацетилхолина Мышечная слабость Гранулематоз Вегенера Протеиназа-3 гранул НГ Некротизирующий васкулит Хроническая крапивница Высокоаффинный рецептор для Ig. E Крапивница, не связанная с конкретными (FcεRI) аллергенами (Ig. G к этому Rp) Тип III повреждения тканей – иммунными комплексами Идиопатическая криоглобулинемия Ig. G (комплексы Ig. G с ревматоидным фактором) Разрушение β-клеток CD 8+Т-л и/или опосредованное цитокинами Th 1 - л Системная красная волчанка ДНК, гистоны, рибосомы Гломерулонефриты, васкулиты, артриты
 Классификация аутоиммунных заболеваний (по механизму иммунопатологического процесса) продолжение Заболевание Аутоантиген Основные симптомы Тип IV повреждения тканей (ГЧЗТ, клеточный) – Т-эффекторы (Th 1, цитотоксические Т-л) Сахарный диабет I типа АГ (? ) β-клеток островков Лангерганса Разрушение β-клеток CD 8+Т-л и/или опосредованное цитокинами Th 1 - л Рассеянный склероз Основной белок миелина Th 1 – опосредованное воспаление мозга Синдром Шегрена Неизвестный АГ экзокринных желез Кератоконъюнктивит, ксеростома, разрушение экзокринных желез Тип V повреждения тканей – аллергические реакции ауто-АТ, аутосенсибилизация Сахарный диабет I тип Инсулиновые рецепторы β-клеток островков Лангерганса Связывание инсулина ауто-АТ Блокада инсулиновых рецепторов (инсулинолитическое действие) АИАТ или их активация АИАТ (инсулиномиметическое действие) Болезнь Грейвса (Базедова болезнь) Тиреотропный рецептор тиреоцитов Стимуляция тиреоцитов и увеличение продукции тиреоидных гормонов - тиреотоксикоз
Классификация аутоиммунных заболеваний (по механизму иммунопатологического процесса) продолжение Заболевание Аутоантиген Основные симптомы Тип IV повреждения тканей (ГЧЗТ, клеточный) – Т-эффекторы (Th 1, цитотоксические Т-л) Сахарный диабет I типа АГ (? ) β-клеток островков Лангерганса Разрушение β-клеток CD 8+Т-л и/или опосредованное цитокинами Th 1 - л Рассеянный склероз Основной белок миелина Th 1 – опосредованное воспаление мозга Синдром Шегрена Неизвестный АГ экзокринных желез Кератоконъюнктивит, ксеростома, разрушение экзокринных желез Тип V повреждения тканей – аллергические реакции ауто-АТ, аутосенсибилизация Сахарный диабет I тип Инсулиновые рецепторы β-клеток островков Лангерганса Связывание инсулина ауто-АТ Блокада инсулиновых рецепторов (инсулинолитическое действие) АИАТ или их активация АИАТ (инсулиномиметическое действие) Болезнь Грейвса (Базедова болезнь) Тиреотропный рецептор тиреоцитов Стимуляция тиреоцитов и увеличение продукции тиреоидных гормонов - тиреотоксикоз
 Отличия между системными и органоспецифическими аутоиммунными заболеваниями. Характеристики Заболевания Органоспецифические Системные Доступные концентрации ауто -АГ Обычно низкие Высокие Аутоантитела Органоспецифичные Неорганоспецифичные Тип иммунопатологии IV (наряду со II) III (наряду со II) Органы-мишени Щитовидная железа, желудок, Сочетанные поражения кожи, надпочечники, поджелудочная почек, суставов и мышц. железа (сочетания) Основы терапии Воздействие на метаболизм Злокачественное перерождение Клеток органа-мишени Экспериментальное моделирование Введение аутоантигена в полном адъюванте Фрейнда Подавление воспаления и синтеза антител Лимфоцитов Спонтанно у животных определенных генотипов.
Отличия между системными и органоспецифическими аутоиммунными заболеваниями. Характеристики Заболевания Органоспецифические Системные Доступные концентрации ауто -АГ Обычно низкие Высокие Аутоантитела Органоспецифичные Неорганоспецифичные Тип иммунопатологии IV (наряду со II) III (наряду со II) Органы-мишени Щитовидная железа, желудок, Сочетанные поражения кожи, надпочечники, поджелудочная почек, суставов и мышц. железа (сочетания) Основы терапии Воздействие на метаболизм Злокачественное перерождение Клеток органа-мишени Экспериментальное моделирование Введение аутоантигена в полном адъюванте Фрейнда Подавление воспаления и синтеза антител Лимфоцитов Спонтанно у животных определенных генотипов.
 Противоопухолевый иммунитет Часть 3 Онкопатология занимает 2 место после сердечно-сосудистых заболеваний среди причин смерти в цивилизованных странах. Опухоли (новообразования) возникают, когда по каким-либо причинам наблюдается неконтролируемая избыточная пролиферация клеток. Обычно во всех органах и тканях поддерживается баланс между процессами гибели клеток и их новообразованием. Это обеспечивается механизмами контроля и регуляции гомеостаза тканей.
Противоопухолевый иммунитет Часть 3 Онкопатология занимает 2 место после сердечно-сосудистых заболеваний среди причин смерти в цивилизованных странах. Опухоли (новообразования) возникают, когда по каким-либо причинам наблюдается неконтролируемая избыточная пролиферация клеток. Обычно во всех органах и тканях поддерживается баланс между процессами гибели клеток и их новообразованием. Это обеспечивается механизмами контроля и регуляции гомеостаза тканей.

 ОПУХОЛИ Доброкачественные (зрелые, гомологичные) состоят из клеток, дифференцированных в такой мере, что можно определить, из какой ткани они растут. Характерен: üмедленный экспансивный рост, ü отсутствие метастазов, ü отсутствие общего влияния на организм. üмогут малигнизироваться. Злокачественные (незрелые, гетерологичные) состоят из умеренно- и малодифференцированных клеток. могут утратить сходство с тканью, из которой они исходят. Характерен: üбыстрый, чаще инфильтрирующий рост, üметастазирование и рецидивирование, ü наличие общего влияния на организм. ü характерен как клеточный, так и тканевой атипизм.
ОПУХОЛИ Доброкачественные (зрелые, гомологичные) состоят из клеток, дифференцированных в такой мере, что можно определить, из какой ткани они растут. Характерен: üмедленный экспансивный рост, ü отсутствие метастазов, ü отсутствие общего влияния на организм. üмогут малигнизироваться. Злокачественные (незрелые, гетерологичные) состоят из умеренно- и малодифференцированных клеток. могут утратить сходство с тканью, из которой они исходят. Характерен: üбыстрый, чаще инфильтрирующий рост, üметастазирование и рецидивирование, ü наличие общего влияния на организм. ü характерен как клеточный, так и тканевой атипизм.
 Опухоли способны • возникать спонтанно, без видимых на то причин • могут быть индуцированы. Индуцировать канцерогенез способны • различные химические вещества (метилхолантрен, бензпирен, афлатоксин В 1), • физические факторы (ультрафиолетовый свет, ионизирующая радиация) • вирусы ( герпес-, адено- и ретровирусы). У человека 3 типа вирусов тесно связаны с опухолями: • вирус Эпштейна-Барр (лимфома Беркита), • цитомегаловирус (саркома Капоши) • вирус папилломы.
Опухоли способны • возникать спонтанно, без видимых на то причин • могут быть индуцированы. Индуцировать канцерогенез способны • различные химические вещества (метилхолантрен, бензпирен, афлатоксин В 1), • физические факторы (ультрафиолетовый свет, ионизирующая радиация) • вирусы ( герпес-, адено- и ретровирусы). У человека 3 типа вирусов тесно связаны с опухолями: • вирус Эпштейна-Барр (лимфома Беркита), • цитомегаловирус (саркома Капоши) • вирус папилломы.
 Противоопухолевые иммунные факторы I. Клеточные: 1) NK-клетки 2) Т-лимфоциты-киллеры; 3) активированные МФ; НГ II. Гуморальные: 1) специфические АТ к АГ опухоли приемущественно Ig. M и Ig. G; АТ не разрушают опухоли, адсорбируясь усиливают цитолиз 2) ИЛ-1 и ИЛ-2; 3) фактор некроза опухолей (ФНО); 4) интерфероны.
Противоопухолевые иммунные факторы I. Клеточные: 1) NK-клетки 2) Т-лимфоциты-киллеры; 3) активированные МФ; НГ II. Гуморальные: 1) специфические АТ к АГ опухоли приемущественно Ig. M и Ig. G; АТ не разрушают опухоли, адсорбируясь усиливают цитолиз 2) ИЛ-1 и ИЛ-2; 3) фактор некроза опухолей (ФНО); 4) интерфероны.
 ИММУННЫЙ НАДЗОР ОПУХОЛЕВОГО РОСТА • Концепция была предложена Ф. М. Бернетом в 70 -е годы. • У человека за сутки возникает > 1000 мутантных клеток, значительная часть которых подвергается опухолевой трансформации. Причина низкой частоты реализации этой опасности - наличие иммунного надзора. • ИС осуществляет контроль элиминируя любые клетки, несущие чужеродную генетическую информацию. • немногие клетки, маскирующие проявления своей чужеродности обходят этот контроль и дают начало опухолям. • приведенные факты объясняются вирусной этиологией опухолей. • У здоровых людей многие вирусы циркулируют всю жизнь, но репликация их подавлена ИО. Доказана этиологическая роль: • вируса гепатита В - рак печени, • вируса папилломы человека - рак шейки матки, • вируса Эпштейна-Барр -лимфомамы и рак носоглотки, • вируса HTLV-1( T-лимфотропный вирус человека типа 1) -Т-клеточный лейкоз. • На большинство опухолей ИО или вообще не развивается или он поздний и неэффективный. • Причина -отсутствие иммуногенности злокачественных опухолей, иначе отсутствие опухолеспецифических АГ
ИММУННЫЙ НАДЗОР ОПУХОЛЕВОГО РОСТА • Концепция была предложена Ф. М. Бернетом в 70 -е годы. • У человека за сутки возникает > 1000 мутантных клеток, значительная часть которых подвергается опухолевой трансформации. Причина низкой частоты реализации этой опасности - наличие иммунного надзора. • ИС осуществляет контроль элиминируя любые клетки, несущие чужеродную генетическую информацию. • немногие клетки, маскирующие проявления своей чужеродности обходят этот контроль и дают начало опухолям. • приведенные факты объясняются вирусной этиологией опухолей. • У здоровых людей многие вирусы циркулируют всю жизнь, но репликация их подавлена ИО. Доказана этиологическая роль: • вируса гепатита В - рак печени, • вируса папилломы человека - рак шейки матки, • вируса Эпштейна-Барр -лимфомамы и рак носоглотки, • вируса HTLV-1( T-лимфотропный вирус человека типа 1) -Т-клеточный лейкоз. • На большинство опухолей ИО или вообще не развивается или он поздний и неэффективный. • Причина -отсутствие иммуногенности злокачественных опухолей, иначе отсутствие опухолеспецифических АГ
 Антигены, ассоциированные с опухолями Опухолеспецифические АГ (трансплантационные АГ) Ø присутствуют только на опухолевых клетках Ø Имеют вирусное происхождение Опухолеассоциированные АГ – гетероорганные АГ Ø нельзя отнести к чужеродным Ø типичные АГ для нормальной ткани Ø АГ с упрощенным строением Исследование АГ необходимо для расшифровки механизма ИО и создания новых способов диагностики и лечения. • Доказательств существования АГ, специфичных только для опухолей мало. • Далеко не все опухоли содержат маркерные АГ • Все эти АГ распознаются с МНС I класса, чаще всего HLA-A 2 и индуцируют дифференцировку цитотоксических Т-клеток.
Антигены, ассоциированные с опухолями Опухолеспецифические АГ (трансплантационные АГ) Ø присутствуют только на опухолевых клетках Ø Имеют вирусное происхождение Опухолеассоциированные АГ – гетероорганные АГ Ø нельзя отнести к чужеродным Ø типичные АГ для нормальной ткани Ø АГ с упрощенным строением Исследование АГ необходимо для расшифровки механизма ИО и создания новых способов диагностики и лечения. • Доказательств существования АГ, специфичных только для опухолей мало. • Далеко не все опухоли содержат маркерные АГ • Все эти АГ распознаются с МНС I класса, чаще всего HLA-A 2 и индуцируют дифференцировку цитотоксических Т-клеток.
 АНТИГЕНЫ, АССОЦИИРОВАННЫЕ С ОПУХОЛЯМИ • раково-эмбриональный антиген (РЭА)- ассоциирующий с раком толстой кишки, • хорионический гонадотропин (ХГЧ) (гормон, в норме продуцируемый в плаценте)- выделяемый хориокарциномой, семиномой и рядом опухолей, происходящих из эмбриональных тканей. • Большинство этих АГ – результат экспрессии генов, которые в норме «работают» в эмбриональном периоде. • мембранные АГ опухолевых клеток – опухолеспецифические трансплантационные АГ (Tumour-specific transplantation antigen, TSTA). • К опухолеассоциированным АГ также относят муцины. Описано 7 представителей этой группы (MUC 1, MUC 2 и т. д. ). Их гены образуют кластер в хромосоме 11. • В нормальных эпителиальных клетках они участвуют в распознавании молекул адгезии. Муцины особенно характерны для карцином кишечника. Полагают, что муцины опухолевых клеток имеют значение в процессе метастазирования.
АНТИГЕНЫ, АССОЦИИРОВАННЫЕ С ОПУХОЛЯМИ • раково-эмбриональный антиген (РЭА)- ассоциирующий с раком толстой кишки, • хорионический гонадотропин (ХГЧ) (гормон, в норме продуцируемый в плаценте)- выделяемый хориокарциномой, семиномой и рядом опухолей, происходящих из эмбриональных тканей. • Большинство этих АГ – результат экспрессии генов, которые в норме «работают» в эмбриональном периоде. • мембранные АГ опухолевых клеток – опухолеспецифические трансплантационные АГ (Tumour-specific transplantation antigen, TSTA). • К опухолеассоциированным АГ также относят муцины. Описано 7 представителей этой группы (MUC 1, MUC 2 и т. д. ). Их гены образуют кластер в хромосоме 11. • В нормальных эпителиальных клетках они участвуют в распознавании молекул адгезии. Муцины особенно характерны для карцином кишечника. Полагают, что муцины опухолевых клеток имеют значение в процессе метастазирования.
 Противоопухолевый иммунитет основан на Тh 1 -зависимом клеточном иммунном ответе, активирующем цитотоксические Т-л, макрофаги, дендритные клетки, NK-, T-NK-клетки. Роль гуморального (антительного) невелика.
Противоопухолевый иммунитет основан на Тh 1 -зависимом клеточном иммунном ответе, активирующем цитотоксические Т-л, макрофаги, дендритные клетки, NK-, T-NK-клетки. Роль гуморального (антительного) невелика.
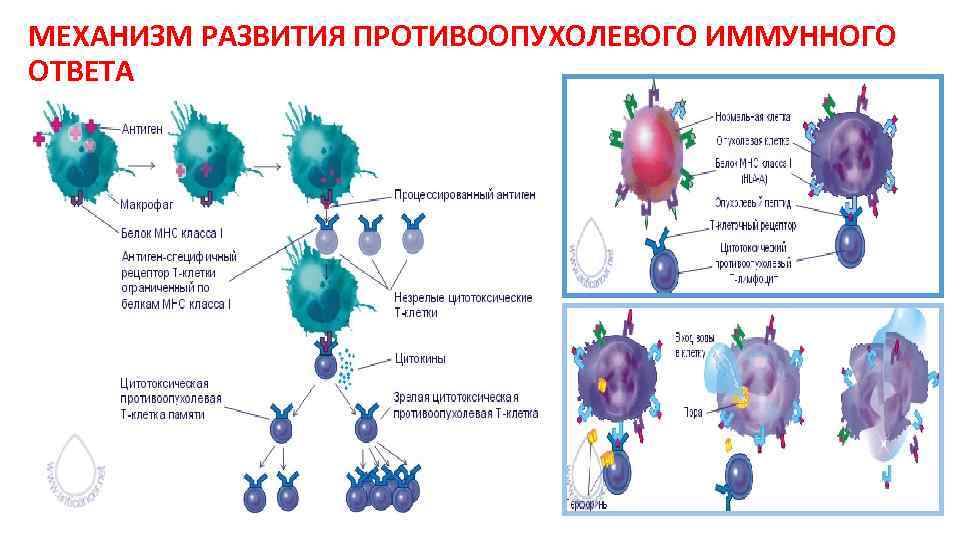 МЕХАНИЗМ РАЗВИТИЯ ПРОТИВООПУХОЛЕВОГО ИММУННОГО ОТВЕТА
МЕХАНИЗМ РАЗВИТИЯ ПРОТИВООПУХОЛЕВОГО ИММУННОГО ОТВЕТА

 МЕХАНИЗМЫ ИЗБЕГАНИЯ ОПУХОЛЯМИ ИММУННОГО НАДЗОРА 1. Слабая экспрессия молекул МНС I класса. • опухоли слабо экспрессируют МНС I, необходимые для распознавания АГ CD 8+-Т-л. • Но полная утрата мембранных МНС-I делает опухолевые клетки чувствительными к NKклеток. • Оптимальным для опухолевых клеток является промежуточное «решение» : утрата молекул МНС I класса некоторых типов (например, HLA-A) при сохранности других типов этих молекул. (при раке толстой кишки). 2. Нарушение адгезии и корецепции. • опухолевые клетки лишены молекул адгезии( LFA-1, LFA-3, ICAM-1), и могут экспрессировать антиадгезивные молекулы (муцин). • Нарушение адгезии снижает эффективность фагоцитоза и килинга. • Эффективный механизм защиты опухолей – отсутствие экспрессии молекул CD 80 и CD 86, распознаваемых корецептором CD 28. • Без сигнала, поступающего с корецептора, развивается анергия Т-клетки. • Возможно, именно этот механизм является главным способом самозащиты опухолевых клеток. • разрушаются клетки опухоли, лишенные молекулы CD 80 (адаптивный иммунитет за счет цитотоксических CD 8+-клеток, не нуждающихся в костимуляции).
МЕХАНИЗМЫ ИЗБЕГАНИЯ ОПУХОЛЯМИ ИММУННОГО НАДЗОРА 1. Слабая экспрессия молекул МНС I класса. • опухоли слабо экспрессируют МНС I, необходимые для распознавания АГ CD 8+-Т-л. • Но полная утрата мембранных МНС-I делает опухолевые клетки чувствительными к NKклеток. • Оптимальным для опухолевых клеток является промежуточное «решение» : утрата молекул МНС I класса некоторых типов (например, HLA-A) при сохранности других типов этих молекул. (при раке толстой кишки). 2. Нарушение адгезии и корецепции. • опухолевые клетки лишены молекул адгезии( LFA-1, LFA-3, ICAM-1), и могут экспрессировать антиадгезивные молекулы (муцин). • Нарушение адгезии снижает эффективность фагоцитоза и килинга. • Эффективный механизм защиты опухолей – отсутствие экспрессии молекул CD 80 и CD 86, распознаваемых корецептором CD 28. • Без сигнала, поступающего с корецептора, развивается анергия Т-клетки. • Возможно, именно этот механизм является главным способом самозащиты опухолевых клеток. • разрушаются клетки опухоли, лишенные молекулы CD 80 (адаптивный иммунитет за счет цитотоксических CD 8+-клеток, не нуждающихся в костимуляции).
 МЕХАНИЗМЫ ИЗБЕГАНИЯ ОПУХОЛЯМИ ИММУННОГО НАДЗОРА 3. Гены опухолевых АГ мутируют. • в ходе естественной селекции отбираются варианты опухолевых клеток, несущие мутантные АГ с которыми АТ и ЦТЛ( CD 8+-лимфоциты) не реагируют- резко снижают эффективность иммунной защиты 4. Формирование иммунологической толерантности к опухолевому антигену. • может формироваться под действием низкодозных растворимых форм опухолевого АГ. Индуцирует развитие толерантности Т-л, отсутствие на опухолевых клетках костимулирующих молекул. 5. Опухолевые клетки подавляют иммунный ответ. • выделяют цитокины, которые подавляют иммунный ответ (TFR и , ИЛ-10, простагландин Е 2). • Способствуют выживанию опухолевых клеток ( фактор, активирующий ростовую активность меланоцитов, а также факторы роста фибробластов и тромбоцитов).
МЕХАНИЗМЫ ИЗБЕГАНИЯ ОПУХОЛЯМИ ИММУННОГО НАДЗОРА 3. Гены опухолевых АГ мутируют. • в ходе естественной селекции отбираются варианты опухолевых клеток, несущие мутантные АГ с которыми АТ и ЦТЛ( CD 8+-лимфоциты) не реагируют- резко снижают эффективность иммунной защиты 4. Формирование иммунологической толерантности к опухолевому антигену. • может формироваться под действием низкодозных растворимых форм опухолевого АГ. Индуцирует развитие толерантности Т-л, отсутствие на опухолевых клетках костимулирующих молекул. 5. Опухолевые клетки подавляют иммунный ответ. • выделяют цитокины, которые подавляют иммунный ответ (TFR и , ИЛ-10, простагландин Е 2). • Способствуют выживанию опухолевых клеток ( фактор, активирующий ростовую активность меланоцитов, а также факторы роста фибробластов и тромбоцитов).
 МЕХАНИЗМЫ ИЗБЕГАНИЯ ОПУХОЛЯМИ ИММУННОГО НАДЗОРА 6. Противоопухолевые антитела защищают опухоль. • АТ, индуцируемые к опухолевым АГ, защищают опухоли от действия Т-л. ( феномен был описан в 50 -е годы и назван феном усиления (enhancing) опухолевого роста) • Данный факт свидетельствует о ведущей роли клеточных механизмов противоопухолевой защиты. • Переключение на гуморальный тип ИО свидетельствует о низкой эффективности клеточного типа. • Защитный эффект обусловлен тем, что АТ неспособны вызвать комплементзависимый цитолиз, так как на опухолевых клетках (как и соматических) экспрессируются CR 1 и DAF. • АТ ( изотипов Ig. G 1 и Ig. G 3) не опсонизируют клетки-мишени, и поэтому, не способствуют их фагоцитозу или киллингу NK-клетками. • Отсутствие опсонизации можно объяснить двумя причинами: • АТ связываются с мембранным АГ и образующийся комплекс не погружается внутрь клетки, ресинтез мембранного АГ не происходит • опухолевые клетки могут синтезировать секреторный вариант АГ , либо растворимые формы мембранных АГ смываются с клеток. • Растворимый антиген связывает противоопухолевые антитела, не позволяя им взаимодействовать с опухолевой клеткой. 7 Растворимый антиген блокирует цитотоксические клетки.
МЕХАНИЗМЫ ИЗБЕГАНИЯ ОПУХОЛЯМИ ИММУННОГО НАДЗОРА 6. Противоопухолевые антитела защищают опухоль. • АТ, индуцируемые к опухолевым АГ, защищают опухоли от действия Т-л. ( феномен был описан в 50 -е годы и назван феном усиления (enhancing) опухолевого роста) • Данный факт свидетельствует о ведущей роли клеточных механизмов противоопухолевой защиты. • Переключение на гуморальный тип ИО свидетельствует о низкой эффективности клеточного типа. • Защитный эффект обусловлен тем, что АТ неспособны вызвать комплементзависимый цитолиз, так как на опухолевых клетках (как и соматических) экспрессируются CR 1 и DAF. • АТ ( изотипов Ig. G 1 и Ig. G 3) не опсонизируют клетки-мишени, и поэтому, не способствуют их фагоцитозу или киллингу NK-клетками. • Отсутствие опсонизации можно объяснить двумя причинами: • АТ связываются с мембранным АГ и образующийся комплекс не погружается внутрь клетки, ресинтез мембранного АГ не происходит • опухолевые клетки могут синтезировать секреторный вариант АГ , либо растворимые формы мембранных АГ смываются с клеток. • Растворимый антиген связывает противоопухолевые антитела, не позволяя им взаимодействовать с опухолевой клеткой. 7 Растворимый антиген блокирует цитотоксические клетки.
 Пробластомные факторы на определенном этапе развития опухоли иммунная система хозяина начинает выделять пробластомные (способствующие росту опухоли) факторы, которые: • подавляют иммунитет 1. Супресcивные вещества, продуцируемые ЛФ и МФ 2. Блокирующие АТ 3. Циркулирующие иммунные комплексы 4. Простагландины ПГЕ 2 5. ИЛ-10 6. Трансформирующий фактор роста (TGFβ), подавляющий: а) продукцию цитокинов (ИЛ-12); б) созревание Т-киллеров; в) экспрессию рецепторов к цитокинам. • усиливают рост опухоли: 1. Фактор роста опухоли, продуцируемый МФ 2. ИЛ-2 и ИЛ- 6. 3. ИФН y. 4. Фактор роста сосудистого эндотелия. 5. Иммунодефицитное состояние: а) нарушение созревания Т-к; б) нарушение функции АПК
Пробластомные факторы на определенном этапе развития опухоли иммунная система хозяина начинает выделять пробластомные (способствующие росту опухоли) факторы, которые: • подавляют иммунитет 1. Супресcивные вещества, продуцируемые ЛФ и МФ 2. Блокирующие АТ 3. Циркулирующие иммунные комплексы 4. Простагландины ПГЕ 2 5. ИЛ-10 6. Трансформирующий фактор роста (TGFβ), подавляющий: а) продукцию цитокинов (ИЛ-12); б) созревание Т-киллеров; в) экспрессию рецепторов к цитокинам. • усиливают рост опухоли: 1. Фактор роста опухоли, продуцируемый МФ 2. ИЛ-2 и ИЛ- 6. 3. ИФН y. 4. Фактор роста сосудистого эндотелия. 5. Иммунодефицитное состояние: а) нарушение созревания Т-к; б) нарушение функции АПК
 ЦИТОКИНСИНТЕТИЧЕСКАЯ АКТИВНОСТЬ ОПУХОЛЕЙ. ДЕЙСТВИЕ ЦИТОКИНОВ НА ОПУХОЛИ. Цитокин ИФ , ИФ ИФ ИЛ-1 ФНО ИЛ-2 ИЛ-7 ИЛ-6 Прямое действие на опухолевые клетки Цитостатическое Усиление экспрессии МНС I класса Повышение активности М, NK Цитостатическое и литическое Усиление экспрессии МНС I и II класса, молекул адгезии Ростовой эффект Усиление экспрессии молекул адгезии Повышение активности М, NK, Тк Цитостатическое Усиление экспрессии молекул адгезии Цитостатическое и литическое Возможен ростовой эффект — Ростовой эффект (аутокринный при множественной миеломе) Активация Тк, модуляция ангиогенеза Участие в действии Тк Пролиферация Тк и NK То же (слабее) Участие в образовании Тк ИЛ-4 — ИЛ-10 — ИЛ-5 — — ИЛ-12 Опосредованное влияние на опухоль ГМ-КСФ Возможен ростовой эффект Участие в активации Тк, NK Подавление Тh 1, участие в образовании Тк и антител Подавление противоопухолевого Тh 1 ответа Активация Эо, М, ЛАК Усиление Th 1 - опосредованной защиты, образования ЛАК Активация М, Эо, Тк, Н Возможность синтеза опухолью + Грибовидный микоз, Тлимфомы и лейкозы Миелоидные, Т-кл. и моноцитарн. лейкозы — — Т-лимфомы, лейкозы — Множественная миелома Синдром Сезари — — Г-КСФ То же Усиление активности Н — ТФР Ингибирование роста (? ) Подавление Тh 1 -ответа +
ЦИТОКИНСИНТЕТИЧЕСКАЯ АКТИВНОСТЬ ОПУХОЛЕЙ. ДЕЙСТВИЕ ЦИТОКИНОВ НА ОПУХОЛИ. Цитокин ИФ , ИФ ИФ ИЛ-1 ФНО ИЛ-2 ИЛ-7 ИЛ-6 Прямое действие на опухолевые клетки Цитостатическое Усиление экспрессии МНС I класса Повышение активности М, NK Цитостатическое и литическое Усиление экспрессии МНС I и II класса, молекул адгезии Ростовой эффект Усиление экспрессии молекул адгезии Повышение активности М, NK, Тк Цитостатическое Усиление экспрессии молекул адгезии Цитостатическое и литическое Возможен ростовой эффект — Ростовой эффект (аутокринный при множественной миеломе) Активация Тк, модуляция ангиогенеза Участие в действии Тк Пролиферация Тк и NK То же (слабее) Участие в образовании Тк ИЛ-4 — ИЛ-10 — ИЛ-5 — — ИЛ-12 Опосредованное влияние на опухоль ГМ-КСФ Возможен ростовой эффект Участие в активации Тк, NK Подавление Тh 1, участие в образовании Тк и антител Подавление противоопухолевого Тh 1 ответа Активация Эо, М, ЛАК Усиление Th 1 - опосредованной защиты, образования ЛАК Активация М, Эо, Тк, Н Возможность синтеза опухолью + Грибовидный микоз, Тлимфомы и лейкозы Миелоидные, Т-кл. и моноцитарн. лейкозы — — Т-лимфомы, лейкозы — Множественная миелома Синдром Сезари — — Г-КСФ То же Усиление активности Н — ТФР Ингибирование роста (? ) Подавление Тh 1 -ответа +


 Иммунодиагностика рака-МЕТОД ИФА . основана на выявлении в сыворотке и жидкостях больного опухолеспецифических АГ или маркеров опухолевого роста (опухолеассоциированных белков). тест-системы: – СЕА; используется для выявления РЭА, положительный тест при карциноме толстой кишки и поджелудочной железы. – AFP; для выявления альфа-фетопротеина, положительный тест при первичном раке печени. – СА-125 маркер рака яичника. – СА-15 -3 маркер рака молочной железы. – СА-19 -9 маркер рака ЖКТ. – СА-242 маркер рака поджелудочной железы, толстой и прямой кишки. – PSA EIA специфический антиген простаты. – PSA Free; специфический АГ простаты, определение свободного PSA. – NSE; маркер мелкоклеточного рака легких. – UBC; маркер рака мочевого пузыря. – CASA маркер рака яичника. – MSA; маркер рака молочной железы. – Chromogranin A маркеры опухолей эндокринного происхождения. – CD 30 (Ki-1 Antigen); опухолилимфопролиферативного происхождения
Иммунодиагностика рака-МЕТОД ИФА . основана на выявлении в сыворотке и жидкостях больного опухолеспецифических АГ или маркеров опухолевого роста (опухолеассоциированных белков). тест-системы: – СЕА; используется для выявления РЭА, положительный тест при карциноме толстой кишки и поджелудочной железы. – AFP; для выявления альфа-фетопротеина, положительный тест при первичном раке печени. – СА-125 маркер рака яичника. – СА-15 -3 маркер рака молочной железы. – СА-19 -9 маркер рака ЖКТ. – СА-242 маркер рака поджелудочной железы, толстой и прямой кишки. – PSA EIA специфический антиген простаты. – PSA Free; специфический АГ простаты, определение свободного PSA. – NSE; маркер мелкоклеточного рака легких. – UBC; маркер рака мочевого пузыря. – CASA маркер рака яичника. – MSA; маркер рака молочной железы. – Chromogranin A маркеры опухолей эндокринного происхождения. – CD 30 (Ki-1 Antigen); опухолилимфопролиферативного происхождения
 Иммунотерапия больных с онкопатологией ведется по двум направлениям 1) коррекция иммунных расстройств, развивающихся в процессе проведения химио- и радиотерапии; 2) активация противоопухолевых иммунных механизмов. • Для лечения гемо- и иммунодепрессий, развивающихся в результате токсического действия опухолей на гемопоэз и иммуногенез, а также как следствия применения высоких доз радио- и химиотерапии, в соответствии с показаниями, могут быть использованы: • трансфузия совместимого костного мозга • трансфузия лейкомассы и тромбоцитарной взвеси (в том числе и аутологичной); • иммунотропные препараты, влияющие на Т-В-л и МФ. Иммунотропные препараты оказывают лечебное и иммунокоррегирующее действие только в случае наличия клеточной базы компенсации дефектов гемо- и лимфопоэза.
Иммунотерапия больных с онкопатологией ведется по двум направлениям 1) коррекция иммунных расстройств, развивающихся в процессе проведения химио- и радиотерапии; 2) активация противоопухолевых иммунных механизмов. • Для лечения гемо- и иммунодепрессий, развивающихся в результате токсического действия опухолей на гемопоэз и иммуногенез, а также как следствия применения высоких доз радио- и химиотерапии, в соответствии с показаниями, могут быть использованы: • трансфузия совместимого костного мозга • трансфузия лейкомассы и тромбоцитарной взвеси (в том числе и аутологичной); • иммунотропные препараты, влияющие на Т-В-л и МФ. Иммунотропные препараты оказывают лечебное и иммунокоррегирующее действие только в случае наличия клеточной базы компенсации дефектов гемо- и лимфопоэза.
 ИММУНОТЕРАПИЯ ПРИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЯХ
ИММУНОТЕРАПИЯ ПРИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЯХ

 ДЕЙСТВИЕ ОНКОВАКЦИНЫ НА ОСНОВЕ DC заключается в стимуляции ЦТЛ (СD 8+лф) пациента против определённой опухоли: 1. активация дендритных клеток (ДК) in vitro опухолевыми АГ, 2. активированные ДК, презентирующие опухолевый АГ на своей поверхности взаимодействуют с наивными Т-лимфоцитами, 3. последние дифференцируются в "профессиональные цитотоксические лимфоцитыкиллеры (ЦТЛ)", мигрируют и лизируют определённую опухоль в организме.
ДЕЙСТВИЕ ОНКОВАКЦИНЫ НА ОСНОВЕ DC заключается в стимуляции ЦТЛ (СD 8+лф) пациента против определённой опухоли: 1. активация дендритных клеток (ДК) in vitro опухолевыми АГ, 2. активированные ДК, презентирующие опухолевый АГ на своей поверхности взаимодействуют с наивными Т-лимфоцитами, 3. последние дифференцируются в "профессиональные цитотоксические лимфоцитыкиллеры (ЦТЛ)", мигрируют и лизируют определённую опухоль в организме.
 Схема действия «мгновенного иммунитета» . Выработавшиеся в ответ на вакцину универсальные антитела сначала ковалентно связываются с отдельно вводимым в кровь адаптером, подбираемым в зависимости от мишени. Потом эта система связывается с мишенью на поверхности опухолевой клетки, в данном случае – двумя типами интегринов. И уже после этого опухолевую клетку, облепленную антителами «замечают» естественные киллеры и система комплемента (CDC). //Carlos F. Barbas /PNAS
Схема действия «мгновенного иммунитета» . Выработавшиеся в ответ на вакцину универсальные антитела сначала ковалентно связываются с отдельно вводимым в кровь адаптером, подбираемым в зависимости от мишени. Потом эта система связывается с мишенью на поверхности опухолевой клетки, в данном случае – двумя типами интегринов. И уже после этого опухолевую клетку, облепленную антителами «замечают» естественные киллеры и система комплемента (CDC). //Carlos F. Barbas /PNAS


